Прогрессирующая мышечная дистрофия Дюшенна/Беккера
 Версия: Клинические рекомендации РФ 2023 (Россия)
Версия: Клинические рекомендации РФ 2023 (Россия)
Общая информация
Краткое описание
Разработчик клинической рекомендации
- Ассоциация медицинских генетиков
- Союз педиатров России
- Российская Ассоциация педиатрических центров
- РОО «Общество специалистов по нервно-мышечным заболеваниям»
- Ассоциация профессиональных участников хосписной помощи
- Национальная ассоциация детских реабилитологов
Одобрено Научно-практическим Советом Минздрава РФ
В соответствии с Правилами поэтапного перехода медицинских организаций к оказанию медицинской помощи на основе клинических рекомендаций, разработанных и утвержденных в соответствии с частями 3, 4, 6 –9 и 11 статьи 37 Федерального закона «Об основах охраны здоровья граждан в Российской Федерации», утвержденных постановлением Правительства Российской Федерации от 19.11.2021 № 1968, клинические рекомендации применяются следующим образом:
– размещенные в Рубрикаторе после 1 июня 2022 года – с 1 января 2024 года.
Возрастная категория: Дети
Пересмотр не позднее: 2025
Статус: Действует
Определение заболевания или состояния (группы заболеваний или состояний)
Прогрессирующая мышечная дистрофия Дюшенна (МДД) (OMIM # 310200) — это наследственное Х-сцепленное нервно-мышечное заболевание, вызванное мутацией гена DMD, кодирующего белок дистрофин, приводящее к отсутствию или недостаточной функции дистрофина. Обычно поражает мальчиков в детском возрасте. Оно характеризуется слабостью проксимальных и гипертрофией икроножных мышц. В среднем к 11 годам пациенты теряют возможность самостоятельно передвигаться и становятся неамбулаторными больными. Смерть обычно наступает к 20 годам вследствие кардиореспираторных осложнений [1–3].
Клинически выделяют 2 формы: прогрессирующая миодистрофия Дюшенна (МДД) и прогрессирующая миодистрофия Беккера (МДБ). Прогрессирующая мышечная дистрофия Дюшенна (миодистрофия Дюшенна) — наиболее тяжелая форма с манифестацией в возрасте 2-5 лет и прогрессирующим злокачественным течением: формированием вялых парезов, параличей и контрактур мышц, обездвиженности. Прогрессирующая мышечная дистрофия Беккера (миодистрофия Беккера, МДБ) доброкачественная форма заболевания с поздним дебютом в 10–20 лет и медленным прогрессированием симптомов мышечной слабости с сохранением способности к самостоятельной ходьбе в течение 15–20 лет от начала заболевания [29].
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статической класификации болезней и проблем, связанных со здоровьем
Согласно МКБ10, заболевание относится к классу VI, болезням нервной системы, G71.0 — первичное поражение мышц (мышечная дистрофия).
Классификация
Классификация заболевания или состояния (группы заболеваний или состояний)
МДД относится к группе поясно-конечностных мышечных дистрофий (ПКМД) характеризующихся преимущественным поражением проксимальных отделов верхних и нижних конечностей. В зависимости от прогрессирования симптоматики, выделяют 5 стадий МДД.
1 стадия — бессимптомная (доклиническая). На этой стадии диагноз может быть заподозрен в случае определения повышенной активности КФК в крови, необъяснимом повышении уровня трансаминаз (АЛТ, АСТ) или наличия случаев заболевания в семейном анамнезе и установлен после проведения молекулярно-генетического исследования.
2 стадия (ранняя амбулаторная) — сохранена способность к самостоятельному передвижению. Для этой этой стадии характерны следующие симптомы: нарастающая мышечная слабость, быстрая утомляемость, частые падения, использование приема Говерса при подъеме из положения сидя и лежа, изменение походки по типу «утиной», хождение на носках, псевдогипертрофия мышц голеней. Способность подъема по ступеням сохранена.
3 стадия (поздняя амбулаторная) — сохраняется способность к самостоятельному передвижению, но отмечается нарастание всех симптомов из 2 стадии (нарастают трудности при ходьбе, утрачивается способность подниматься по ступеням и подъема с пола).
4 стадия (ранняя неамбулаторная) — утрачивается способность самостоятельно передвигаться, для передвижения требуются специальные средства, развивается сколиоз, сохраняется двигательная активность рук.
5 стадия (поздняя неамбулаторная) — ограничены функции верхних конечностей, трудно удерживать положение тела, нарастает сердечная и дыхательная недостаточность [1,2,37].
Этиология и патогенез
Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
В основе МДД и МДБ лежит мутация в гене дистрофина (DMD), приводящая к развитию дефицита и/или нарушению функции одноименного белка. Обычно мутация является наследственной; в трети случаев — мутация спонтанная (de novo). Ген дистрофина — один из самых больших генов человека, содержит 79 экзонов. Среди мутаций в ~65% случаев встречаются крупные делеции; ~10% мутаций представлено дупликациями, а остальные случаи — точковыми и малыми мутациями, из которых 10–15% представлены нонсенс-мутациями (стоп-мутация) [4].
Белок дистрофина участвует в работе скелетных мышц, дыхательной и сердечно-сосудистой систем — связывает внутренний цитоскелет с сарко- и дистрогликанами в мембране и внеклеточном матриксе, обеспечивает механическую и структурную стабильность мембраны мышечных волокон при их сокращении. Дистрофин также является амортизатором, обеспечивающим возвращение мышцы в исходное состояние после сокращения. При прогрессировании заболевания мышечные волокна замещаются фиброзной и жировой тканью. Изоформы белка дистрофина с меньшей молекулярной массой участвуют в работе различных органов и систем, задействованы в работе клеток мозга [5, 102].
Эпидемиология
Эпидемиология заболевания или состояния (группы заболеваний или состояний)
По разным источникам заболеваемость МДД оценивается как 1:3500–6000 новорожденных мальчиков [6]. По наиболее актуальным научным данным общемировая заболеваемость МДД составляет 1:5000 новорожденных мальчиков [25–27]. Заболеваемость МДБ оценивается как 1 на 20 000 новорожденных мальчиков [25–27]. Данные по заболеваемости в РФ на данный момент отсутствуют.
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания или состояния (группы заболеваний или состояний)
Большинству мальчиков диагноз МДД устанавливается только при появлении первых признаков болезни после периода относительного моторного благополучия. В этот период (до 2–3х лет жизни) происходит интенсивное естественное развитие скелетных мышц, преобладающее над дистрофическими процессами, в связи с чем симптомы болезни обычно выражены незначительно, или их обнаружение требует углубленного и тщательного поиска. Однако при тщательном осмотре и сборе анамнеза часто на этой стадии болезни выявляется задержка речевого и моторного развития. Ребенок позже начинает держать голову, самостоятельно сидеть и ходить. При МДД дети зачастую начинают ходить в возрасте 18 месяцев и старше. Также случайной находкой может быть бессимптомное повышение КФК и трансаминаз. Повышение КФК (в десять и даже сотни раз) наблюдается сразу после рождения мальчика и на амбулаторных стадиях заболевания, и должно рассматриваться врачом как однозначный повод заподозрить МДД и провести дальнейшие исследования для подтверждения или исключения данного заболевания (см. раздел 2.3). Повышение АЛТ и АСТ (так же часто в десятки раз) и ЛДГ (в несколько раз) имеют при МДД мышечное, а не печеночное происхождение.
На ранней амбулаторной стадии (обычно с 3–5 лет) наблюдаются следующие классические признаки МДД: нарастающая мышечная слабость (больше в проксимальных отделах рук и ног), снижение толерантности к нагрузкам, быстрая утомляемость, неуклюжесть, частые падения, затруднения при подъеме по лестнице. При подъеме из положения сидя на полу или на корточках пациент использует прием Говерса («подъем лесенкой» — упирается руками на собственные бедра, помогая себе подняться в вертикальное положение), походка становится переваливающейся (так называемая «утиная походка»). Характерно хождение на мысках или подушечках пальцев ног. При осмотре могут обнаруживаться псевдогипертрофия мышц голеней, «крыловидные» лопатки, гиперлордоз поясничного отдела позвоночника, снижение сухожильных рефлексов и тонуса мышц. На этой стадии (в 3–5 лет) уже в 5% случаев можно обнаружить поражение сердечной мышцы (кардиомиопатия) в виде систолической миокардиальной дисфункции (снижение фракции выброса левого желудочка менее 55% в исследовании по Тейхгольцу) [12]. При этом размер левого желудочка как правило не увеличен. На ЭКГ выявляется тахикардия в дневное и ночное время; укорочение интервала PQ, признаки повышения электрической активности правого желудочка (зубец R> S в отведениях V1-V2), а также увеличение амплитуды зубца Q в отведениях III, aVF, V5–V6 [28, 83–93].
На поздней амбулаторной стадии слабость мышц неуклонно прогрессирует. Ходьба существенно затрудняется, увеличивается гиперлордоз позвоночника, формируются контрактуры (одними из первых появляются контрактуры голеностопных суставов). В возрасте 6–9 лет кардиомиопатия выявляется уже в 18% случаев в виде систолической миокардиальной дисфункции. Согласно рекомендациям, необходима ежегодная оценка состояния сердца; назначение ингибиторов АПФ или антагонисты рецепторов ангиотензина II к моменту достижения пациентом возраста 10 лет [28,83,93].
Ранняя неамбулаторная стадия характеризуется утратой способности самостоятельно передвигаться, ребенок вынужден пользоваться креслом-каталкой, которой может управлять самостоятельно пока сохранена двигательная активность рук. Прогрессирование болезни приводит к формированию сгибательных контрактур коленных, тазобедренных и локтевых суставов. Формируется выраженный S-образный сколиоз. Начинают развиваться сердечная и легочная недостаточность. В возрасте 10–13 лет из-за снижения физической нагрузки (в первую очередь из-за утраты способности к самостоятельной ходьбе) снижается физиологическая нагрузка на миокард. Кардиомиопатия в виде систолической миокардиальной дисфункции на этой стадии болезни выявляется в 18% случаев [28, 83–93].
На поздней неамбулаторной стадии функция верхних конечностей постепенно утрачивается [3,6,7]. Еще больше нарастает сердечная и легочная недостаточности.
Фиброз сердца приводит к развитию дилятационной кардиомиопатии, нарушению ритма и проводимости миокарда. Частота выявления кардиомиопатии увеличивается до 38% в возрасте 14 лет, до 57% в 15 лет, а у лиц старше 18 лет уже больше, чем в 61% случаев [8,9].
Сердечная патология может долго протекать субклинически (без явных симптомов сердечной недостаточности) поскольку признаки хронической сердечной недостаточности IIА стадии заметны только при физической нагрузке, но на неамбулаторной стадии больной не может себе позволить физическую нагрузку, необходимую для проявления сердечной недостаточности. По мере прогрессирования болезни у пациента появляется выраженная тахикардия, далее могут присоединяться отеки, диспноэ (время появления которого зависит от состояния дыхательных мышц). При критическом снижении фракции выброса (ФВ <<35%), а также на фоне фиброза левого желудочка развивается анасарка, асцит, выраженная слабость и тахикардия [28, 83–93]. В этих случаях на любом этапе могут присоединяться нарушения сердечного ритма различного характера [28].
Поражение легких приводит к хроническим респираторным инфекциям у всех пациентов. С потерей амбулаторности ЖЕЛ неуклонно уменьшается на 8–12% в год. У большинства больных обнаруживается обструктивное апноэ сна [14].
У 30% пациентов наблюдаются интеллектуальные нарушения, особенности нейроразвития, оперативной памяти и поведения [15,17].
Остеопороз встречается у всех детей с МДД и выявляется тогда, когда мальчики еще способны к самостоятельному передвижению. С возрастом плотность костей продолжает уменьшаться. Переломы трубчатых костей, связанные с остеопорозом и частыми падениями, встречаются часто, приблизительно у 21–44% пациентов [19,20].
У больных с МДД часто бывают осложнения со стороны желудочно-кишечного тракта и проблемы с питанием, которые приводят к дисбалансу питательных веществ и жидкости, потере или наоборот, набору массы тела. В поздней стадии заболевания появляются дисфагия и контрактура нижней челюсти.
В связи с регулярным приемом кортикостероидов системного действия у многих пациентов развиваются такие нежелательные явления как нарушения роста и полового созревания, надпочечниковая недостаточность, нарушение толерантности к глюкозе и сахарный диабет 2-го типа, артериальная гипертензия, усиление остеопороза, формирование катаракты. Все перечисленные нарушения требуют обязательной коррекции и наблюдения у профильных специалистов.
В большинстве случаев смерть пациентов с МДД наступает от сердечной и дыхательной недостаточности в конце второго – середине третьего десятилетия жизни. Тем не менее, своевременное назначение кортикостероидов системного действия, проведение регулярных реабилитационных мероприятий, своевременный контроль работы сердечно-сосудистой и дыхательной систем, появление патогенетических методов терапии позволяют сегодня значительно увеличить продолжительность и качество жизни пациентов с МДД.
МДБ является более доброкачественной формой болезни. Дебют наблюдается значительно позже, в возрасте 10–20 лет. Заболевание прогрессирует медленно и редко приводит к инвалидизации до 40 лет. Интеллект при МДБ обычно сохранен. При МДБ характерно поражение миокарда и развитие гипертрофической или дилатационной кардиомиопатии (до 50% случаев) [29].
Приблизительно в 8% проявления МДД может наблюдаться у женщин-носителей дефектного гена. Это может происходить в результате таких нарушений как лайонизация (инактивация) хромосомы X, полной или мозаичной формах синдрома Шерешевского-Тернера. Клинические проявления обычно дебютируют в период гормональных перестроек, таких как беременность, начало менструаций, климакс. Заболевание у женщин обычно протекает в значительно более мягкой форме, чем у мужчин. Помимо мышечной слабости, достаточно часто могут наблюдаться нарушения со стороны сердечно-сосудистой системы, такие как нарушения сердечного ритма, развитие дилатационной кардиомиопатии [30].
Дифференциальная диагностика МДД/МДБ проводится со всеми болезнями, основным клиническим проявлением которых является мышечная слабость [137,139]. Перечень основных заболеваний, входящий в дифференциальный диагноз при МДД/МДБ, представлен в Приложение А 3.2.
Диагностика
Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
Обращаем внимание, что, согласно требованиям к разработке клинических рекомендаций, к каждому тезису-рекомендации необходимо указывать силу рекомендаций и доказательную базу в соответствии со шкалами оценки уровня достоверности доказательств (УДД) и уровня убедительности рекомендаций (УУР). Для многих тезисов УУР и УДД будет низким по причине отсутствия посвященных им клинических исследований высокого дизайна. Невзирая на это, они являются необходимыми элементами обследования пациента для установления диагноза и выбора тактики лечения.
Диагноз МДД/МДБ устанавливается на основании совокупности данных:
-
анамнестических,
-
клинических,
-
результатов лабораторного исследования (биохимического и молекулярно-генетического анализа).
К вопросам дифференциальной диагностики следует подходить особо внимательно (см. Приложение А 3.2).
Критерии установления диагноза и состояния.
Диагноз устанавливается на основании результатов молекулярно-генетического обследования, в случае выявления патогенных вариантов в гене DMD.
Жалобы и анамнез
При сборе анамнеза и жалоб следует обратить внимание на:
-
бессимптомное повышение активности трансаминаз (АЛТ, АСТ) и КФК, ЛДГ в сыворотке крови;
-
задержку моторного и речевого развития;
-
псевдогипертрофию мышц голени;
-
повышенную утомляемость (снижение выносливости);
-
частые падения или неуклюжесть;
-
изменение паттерна походки;
-
трудности при подъеме по лестнице;
-
сложности выполнения обычных моторных заданий (приседания, бег или преодоление препятствий), неспособность прыгать;
-
использование вспомогательных приемов Говерса при подъеме с пола;
-
ходьбу на пальцах;
-
снижение мышечного тонуса;
-
снижение или отсутствие сухожильных рефлексов;
-
боли в мышцах;
-
боли в спине;
-
эквинусную установку стоп;
-
псевдогипертрофию мышц голени;
-
утрату навыка самостоятельной ходьбы;
-
поведенческие нарушения;
-
задержку речевого развития или нарушениея артикуляции;
-
трудности с обучением и вниманием;
-
общую мышечную слабость и быструю физическая утомляемость [1–3,6,39,42].
Анамнестические события, на которые необходимо обратить внимание у пациентов с подозрением на МДД/МДБ:
-
пол пациента — мужской;
-
установленный диагноз «Прогрессирующая миодистрофия» у родственников мужского пола по материнской линии или неуточненное нервно-мышечное заболевание;
-
установленный факт наличия в семье женщин-носительниц патогенного варианта мутации в гене DMD;
-
позднее формирование навыка самостоятельной ходьбы;
-
задержку становления речи;
-
значительное повышение КФК в анамнезе;
-
дебют клинических проявлений в большинстве случаев в возрасте 2–5 лет для МДД и 10–11 лет для МДБ [1,2,38,41].
Жалобы и анамнез также описаны в разделе «клиническая картина».
Физикальное обследование
Физикальное обследование пациентов при подозрении на МДД/ МДБ включает:
-
измерение роста;
-
измерение веса;
-
визуальную оценку походки: миопатическая, по типу переваливающейся (утиной);
-
визуальный осмотр мышц: псевдогипертрофия икроножных мышц; проксимальное распределение мышечных гипо/атрофий и парезов;
-
исследование мышечного тонуса: снижение мышечного тонуса, больше в проксимальных отделах;
-
исследование мышечной силы: слабость проксимальных мышц конечнотей, мышц тазового и плечевого пояса;
-
исследование сухожильных рефлексов: снижение или утрата сухожильных рефлексов;
-
положительный симптом Говерса: использование вспомогательных приемов при подъеме с пола;
-
использование вспомогательных приемов при слабости мышц шеи при поднимании головы при вставании из положения лежа на спине;
-
осмотр костно-суставной системы: поясничный гиперлордоз, тугоподвижность или контрактуры крупных суставов, сколиоз, «крыловидные» лопатки, деформация грудной клетки, уплощение и деформация стоп;
-
наличие поведенческих расстройств: синдром дефицита внимания и гиперактивности (СДВГ), аутистические проявления, обсессивно-компульсивные расстройства;
-
непрогрессирующие отклонения в когнитивных функциях: нарушение кратковременной словесной памяти, дислексия, специфические расстройства обучения;
-
наличие эмоциональных расстройств: депрессия, тревожность, аффективность;
-
исследование сердечно-сосудистой системы: увеличение частоты сердечных сокращений, повышение артериального давления;
-
исследование дыхательной системы: увеличение ЧДД, ослабленное дыхание при аускультации [1,2,38].
Подробно данные физикального обследования описаны в разделе «клиническая картина».
Лабораторные диагностические исследования
Ранняя диагностика МДД и МДБ — залог правильного ведения пациентов, своевременного использования доступных схем терапии и реабилитации для профилактики осложнений, сохранения качества и продолжительности жизни пациентов.
-
Рекомендуется определение активности креатинкиназы крови всем пациентам с клиническими симптомами, характерными для МДД/МДБ, с целью ранней диагностики болезни [2].
Уровень убедительности рекомендаций – С (Уровень достоверности доказательств – 5)
Комментарий: повышение уровня КФК облигатный, ранний доклинический признак. Характерным для МДД является повышение КФК в 10–100 раз. В обязательном порядке уровень КФК должен определяться у пациентов в следующих ситуациях: 1) ребенок не ходит в 16–18 месяцев, применяет прием Говерса при вставании или ходит на пальцах; 2) имеется отягощенный анамнез по МДД или наличие у близких родственников неуточненого нервно-мышечного заболевания 3) у пациета выявлено повышение трансаминаз (АЛТ, АСТ) неясного генеза у детей в доклинической стадии (клиническая ситуация чаще встречается у детей в возрасте до 3 лет) [1, 2, 41].
-
Рекомендуется проведение молекулярно-генетического исследования в гене DMD всем пациентам с симптомами характерными для МДД/МДБ или пациентам без симптомов, но с повышенным уровнем КФК (более 2000 Ед/л) с целью подтверждения диагноза и проведения медико-генетического консультирования семьи [1–4, 42, 43].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4)
Комментарий: первый этап: определение крупных делеций и дупликаций в гене DMD методом мультиплексной амплификации лигированных зондов (MLPA). Второй этап: при отсутствии экзонных делеций или дупликаций в гене DMD следует провести секвенирование гена для обнаружения малых и точковых мутаций. Возможными методами являются секвенирование нового поколения (NGS) или метод севенирования по Сенгеру. Предложенный алгоритм выявляет 98% мутаций в гене DMD. В случае выявления точковых мутаций методом NGS, необходимо проводить их подтверждение методом прямого секвенирования по Сенгеру.
-
Рекомендуется пациентам с симптомами, характерными для МДД/МДБ или пациентам без симптомов, но с повышенным уровнем КФК (более 2000 Ед/л) биопсия мышцы и патолого-анатомическое исследование биопсийного (операционного) материала мышечной ткани с применением иммуногистохимических методов на наличие дистрофина в случаях сомнительных результатов генетического обследования или невозможности его проведения с целью подтверждения диагноза пациентам [1, 2].
Уровень убедительности рекомендаций – С (Уровень достоверности доказательств – 5)
Комментарий: в большинстве случаев генетических методов исследования достаточно для подтверждения диагноза. Тем не менее, когда генетический анализ не подтвердил МДД/МДБ, при соотвествующей клинической картине и с учетом того, что другие нервно-мышечные заболевания были исключены, возможно проведение биопсии мышцы и патолого-анатомическое исследование биопсийного (операционного) материала мышечной ткани с применением иммуногистохимических методов с последующим анализом наличия белка дистрофина.
-
Рекомендуется всем пациентам с клиническими признаками МДД/МДБ проведение анализа крови биохимического общетерапевтического (исследование уровня общего белка, креатинина, мочевины в крови, определение активности аланинаминотрансферазы, аспартатаминотрансферазы, гамма-глютамилтрансферазы в крови) с целью оценки состояния печени и почек [118–121, 130].
Уровень убедительности рекомендаций – С (Уровень достоверности доказательств – 4)
Комментарий: так же, при необходимости, проводят исследование уровня глюкозы билирубина связанного (конъюгированного), билирубина свободного (неконъюгированного) в крови, общего кальция, ионизированного кальция, неорганического фосфора в крови с целью оценки кальциево-фосфорного обмена.
-
Рекомендуется всем пациентам с клиническими признаками МДД/МДБ общий (клинический) анализ мочи с целью оценки состояния мочевыводящих путей и почек [75].
Уровень убедительности рекомендаций – С (Уровень достоверности доказательств – 4)
Инструментальные диагностические исследования
Перечисленные клинико-инструментальные методы исследования необходимы для первичной и дифференциальной диагностики болезни
-
Рекомендуются проводить исследование спровоцированных дыхательных объемов, неспровоцированных дыхательных объемов и потоков пациентам с МДД/МДБ, при наличии показаний, с целью своевременной диагностики нарушений функции дыхания. [10–14,40,44,45].
Уровень убедительности рекомендаций – С (Уровень достоверности доказательств – 4)
Комментарии: оценка функции внешнего дыхания проводится методом спирометрии (исследование спровоцированных дыхательных объемов, неспровоцированных дыхательных объемов и потоков), ежегодно (или при необходимости дважды в год) с 5 лет при возможности проведения.
-
Рекомендуется проведение магнитно-резонансной томографии мышечной системы (МРТ целевых мышц) пациентам с МДД/МДБ с целью оценки степени поражения мышечной ткани при постановке диагноза и в динамике по показаниям [38, 46].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4)
Комментарий: проводится по показаниям (с целью дифференциальной диагностики, как дополнительный метод подтверждения диагноза в сомнительных случаях и анализа развития заболевания в динамике). Данный метод обследования является дополнительным. МРТ мышц позволяет визуализировать степень дистрофии и фиброза мышечной ткани. Визуализируется характерный паттерн поражения — мышц бедра (максимальное поражение приводящих мышц бедра при сохранности тонкой и портняжной мышц) и голени (жировая инфильтрация в камбаловидных и малоберцовых мыщцах и относительная сохранность большеберцовой мышцы) [94].
-
Рекомендуется проведение рентгенографии грудного и поясничного отдела позвоночника (или компьютерная томография позвоночника (один отдел)) в боковой проекции пациентам с МДД/МДБ со сколиозом, жалобами на боль в пояснице, а также всем пациентам, потерявшим способность ходить, с целью оценки степени развития сколиоза, выявления переломов позвоночника, а также с целью определения необходимости лечения остеопороза бифосфонатами; определения необходимости, возможности и объема хирургического вмешательства [31, 126, 127, 128, 157].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 3)
Комментарии: рентгенография грудного и поясничного отдела позвоночника в боковой проекции проводится каждые 1–2 года у пациентов, принимающих кортикостероиды системного действия, и каждые 2–3 года у пациентов, не принимающих кортикостероиды системного действия [1], а также проводится дважды в год пациентам, потерявшим способность ходить, с жалобами на боль в спине, со сколиозом и гиперлордозом.
-
Рекомендуется рентгеноденситометрия поясничного отдела позвоночника пациентам с МДД/МДБ в боковой проекции с целью выявления остеопороза и переломов позвоночника, а также при подготовке к терапии бифосфонатами или ортопедическому хирургическому вмешательству [31, 53, 101, 126, 127, 128, 157].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 3)
Комментарии: проводится регулярно детям, начиная со второй стадии (ранняя амбулаторная) прогрессирования заболевания. Для пациентов с МДД/МДБ характерна высокая частота остеопении и переломов позвонков и длинных трубчатых костей. Данные риски обусловлены мышечной слабостью, приемом кортикостероидов системного действия и низкой подвижностью пациентов [1]
-
Рекомендуется регистрация электрокардиограммы и проведение эхокардиографии всем пациентам с МДД/МДБ с целью выявления специфического поражения сердца [9, 28, 31, 39, 127].
Уровень убедительности рекомендаций – С (Уровень достоверности доказательств – 5)
Комментарии: данные методы исследования позволяют выявить нарушения частоты сердечных сокращений, ритма и проводимости сердца, признаки систолической дисфункции, дилатацационных нарушений, гипертрофии миокарда, митральной регургитации. При необходимости возможно проведение МРТ сердца [127] с контрастированием для оценки структурных изменений правого и левого желудочков, магистральных и периферических сосудов.
-
Рекомендуется проведение пульсоксиметрии во сне всем пациентам с МДД/МДБ при снижении ЖЕЛ менее 50% с целью выявления синдрома обструктивного апноэ сна [39].
Уровень убедительности рекомендаций – C (Уровень достоверности доказательств – 5)
Комментарии: на амбулаторной стадии может возникнуть необходимость в проведении исследований сна с капнографией, особенно при повышении массы тела вследствие терапии кортикостероидами системного действия и при наличии симптомов нарушения дыхания во сне (апноэ сна). Исследования сна также могут использоваться как альтернативный метод для мониторинга показателей внешнего дыхания у тех пациентов, которым невозможно провести исследование функции внешнего дыхания. Если возможно, пациентам, не способным самостоятельно ходить, имеющим симптомы нарушения дыхания во сне, исследования сна следует проводить не реже одного раза в год.
-
Рекомендуется проведение кардиореспираторного мониторинга (дистанционное наблюдение за показателями частоты сердечных сокращений и дистанционное наблюдение за функциональными показателями внешнего дыхания) в стационаре всем пациентам с МДД/МДБ при наличии жалоб, соответствующих гипоксемии (дневная сонливость, головные боли, утомляемость, ночные кошмары, необъяснимое снижение массы тела при адекватном питании) и/или данных о снижении ФЖЕЛ менее 50% и/или выявлении снижения сатурации по данным ночной пульсоксиметрии менее 94% с целью выявления синдрома обструктивного апноэ сна [39].
Уровень убедительности рекомендаций – C (Уровень достоверности доказательств – 5)
Комментарии: кардиореспираторное мониторирование проводится для оценки ритма сердца, уровня сатурации (насыщения крови кислородом), числа остановок дыхания в ночное время. Данное исследование важно для фиксации факта хронической дыхательной недостаточности и для решения вопроса о необходимости дополнительной респираторной поддержки.
Иные диагностические исследования
-
Рекомендуются первичные консультации врачей и иных специалистов из медицинской организации или ее структурного подразделения, оказывающего специализированную паллиативную медицинскую помощь детям с МДД/МДБ, при наличии показаний, для определения объема необходимой паллиативной помощи [39, 142, 146, 147].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарии: Консультация относительно паллиативной медицинской помощи может оказываться на всех этапах ведения пациента с МДД/МДБ: при постановке диагноза, во время принятия ключевых терапевтических решений, при возникновении жизнеугрожающих состояний, а также в терминальной фазе заболевания.
-
Рекомендуются повторные консультации врачей и иных специалистов из медицинской организации или ее структурного подразделения, оказывающего специализированную паллиативную медицинскую помощь детям с МДД/МДБ, при наличии показаний, для определения объема необходимой паллиативной помощи и оценки ее эффективности [39, 142,146,147].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
-
Рекомендуется включение плановой оценки боли согласно шкалам, соответствующим возрасту и уровню нервно-психического развития ребенка, всем детям с прогрессирующей мышечной дистрофией Дюшенна и прогрессирующей мышечной дистрофией Беккера, для подбора обезболивания [143].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4)
Комментарии: выбор методов оценки боли (в т.ч. шкалы оценки боли) осуществляет лечащий врач, в зависимости от возраста и клинического статуса ребенка.
-
Рекомендуется проведение теста 6–ти минутной ходьбы всем амбулаторным пациентам с МДД/МДБ с целью оценки моторных функций, выносливости, динамики и прогнозирования течения заболевания [37, 48-51, 158] (Приложение Г4).
Уровень убедительности рекомендаций – В (уровень достоверности доказательств – 3)
-
Рекомендуется проведение функциональных тестов на время: подъем из положения сидя/лежа, время подъем/спуска на 4 ступени, время ходьбы/бега на 10 метров всем амбулаторным пациентам с МДД/МДБ с целью оценки моторных функций и прогнозирования течения заболевания [49] (Приложение А 3.5 и А 3.6)
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
-
Рекомендуется измерение подвижности сустава (углометрия), определение объема пассивного движения одного сустава в одной плоскости, определение объема активного движения одного сустава в одной плоскости всем пациентам с МДД/МДБ с целью определения максимального объема движений в суставах и выявления наличия развивающихся контрактур [2,52] (Приложение А 3.7)
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4)
-
Рекомендуется всем пациентам с клиническими признаками с МДД/МДБ при постановке диагноза применять мультидисциплинарный подход с целью совместного ведения пациента специалистами разных профилей, так как заболевание характеризуется поражением многих органов и систем и требует комплексной терапии [1, 95].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарии: показаны первичные и повторные консультации врача-генетика, врача-невролога, врача-пульмонолога, врача-детского кардиолога, врача-кардиолога, врача-гастроэнтеролога, врача-детского эндокринолога, врача-эндокринолога, врача-травматолога-ортопеда, врача-диетолога, врача-психиатра, врача-педиатра/врача общей практики (семейного врача)/врача-терапевта, врача-офтальмолога, врача-анестезиолога-реаниматолога, медицинского психолога, врача по лечебной физкультуре, врача-физиотерапевта, врача физической и реабилитационной медицины, врача по паллиативной медицинской помощи, специалиста по медицинской реабилитации, а также врачей других специальностей пациентам с МДД/МДБ, имеющим нарушения функций соответствующих органов и систем. Также необходима разработка индивидуальной программы логопедической реабилитации.
Лечение
Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
Лечение МДД/МДБ включает как патогенетическое лечение, так и проведение симптоматической терапии. Ведение пациентов с МДД предполагает мультидисциплинарный подход с обязательным участием врача-генетика, врача-невролога, врача-пульмонолога, врача-детского кардиолога, врача-кардиолога, врача-гастроэнтеролога, врача-детского эндокринолога, врача-эндокринолога, врача-травматолога-ортопеда, врача-диетолога, врача-психиатра, врача-педиатра/врача общей практики (семейного врача)/врача-терапевта, врача-офтальмолога, врача-анестезиолога-реаниматолога, медицинского психолога, врача по лечебной физкультуре (или врача-физиотерапевта, врача физической и реабилитационной медицины), врача по паллиативной медицинской помощи, специалиста по медицинской реабилитации и врачей других специальностей, имеющих опыт в лечении этого редкого заболевания. При наличии симптомов поражения органов-мишеней необходима консультация профильного специалиста.
1. Медикаментозная терапия. Патогенетическое лечение.
-
Рекомендуется применение лекарственного препарата аталурен амбулаторным пациентам с МДД старше 2-х лет, у которых молекулярно-генетическое исследование выявило нонсенс-мутацию (замена кодона, кодирующего аминокислоту на стоп-кодон), с целью проведения патогенетической терапии [2, 36, 53, 54, 55].
Уровень убедительности рекомендаций – А (Уровень достоверности доказательств – 2)
Комментарии: амбулаторный пациент — это пациент, способный к самостоятельной ходьбе. Предлагается в реальной клинической практике трактовать «амбулаторность» больных МДД как способность ходить без использования вспомогательных средств и без указания дистанции и времени, а «потерей амбулаторности» считать состояние, при котором пациент вынужден постоянно использовать инвалидное кресло для передвижения как вне дома, так и в домашних условиях. Нонсенс-мутация ДНК проявляется образованием преждевременного стоп-кодона в матричной РНК (мРНК). В результате нарушается синтез полноразмерного белка дистрофина. Нонсенс-мутация выявляется у 18–20% российских пациентов с МДД. Аталурен действует на этапе трансляции белка в рибосоме, позволяет считывать информацию с мРНК, несмотря на наличие в ней преждевременного стоп-кодона, и синтезировать полноразмерный белок. Аталурен предназначен для лечения амбулаторных пациентов с МДД, вызванной нонсенс-мутацией в гене дистрофина, детям от 2 лет и старше. Принимается перорально. Рекомендуемая дозировка составляет 40 мг/кг в сутки (10 мг/кг сутки утром, 10 мг/кг днем, 20 мг/кг вечером) [56]. Интервал между утренней, дневной и вечерней дозой должен составлять 6 часов. Интервал между вечерней и утренней дозой должен составлять 12 часов. При потере амбулаторности коррекция дозировки не требуется. Последние опубликованные данные, отражающие опыт применения аталурена в реальной клинической практике, продемонстрировали, что применение аталурена приводит, в среднем, к увеличению продолжительности самостоятельной ходьбы у пациентов на 5,4 года по сравнению с пациентами, получающими только стандартную терапию (p <0.0001) [37, 136]. Кроме того, в группе, получающей аталурен, только 20% пациентов утратили способность самостоятельно передвигаться по сравнению с 62% в группе, получавшими только стандартную терапию. Также, только у 3,3% пациентов, получавших аталурен, показатель ФЖЕЛ был менее 60%, в то время как в группе, получающих только стандартную терапию ФЖЕЛ <60% было у 36,5% пациентов (p <0.0001), что говорит о способности аталурена длительно сохранять дыхательную функцию у пациентов с МДД [36].
Терапия кортикостероидами системного действия.
-
Рекомендуется назначение терапии препаратом #преднизолон** в дозе 0,75 мг/кг/сутки перорально после завершения формирования двигательных навыков, но до начала угасания моторных функций (на стадии плато), всем пациентам с МДД/МДБ с целью снижения воспалительных процессов, замедления утраты мышечной силы и функций, уменьшения риска развития ортопедических осложнений, стабилизизации функционального состояния дыхательной и сердечно-сосудистой систем [2, 34, 35, 37, 38, 39].
Уровень убедительности рекомендаций – А (уровень достоверности доказательств – 1)
Комментарии: кортикостероиды системного действия являются текущим «золотым» стандартом лечения пациентов с МДД, которые изменили естественное течение заболевания за счет замедления прогрессирования ухудшения двигательных и легочных функций, уменьшения количества ортопедических осложнений и операций на позвоночнике, а также увеличения продолжительности жизни. Положительные эффекты кортикостероидов системного действия объясняются их противовоспалительной активностью, особенно в мышцах с низким уровнем дистрофина, что помогает сохранить способность к передвижению за счет задержки развития разрушения мышц [104]. Глюкокортикоиды уменьшают некроз мышц и воспаление за счет модулирования клеточного ответа на воспаление, усиливает пролиферацию миогенных стволовых клеток-предшественников или миобластов и, таким образом, усиливает регенерацию и рост мышц, снижают скорость распада мышечных клеток, модифицирую транскрипцию и повышая экспрессию дистрофина в пораженных мышечных волокнах или увеличивая синтез синергетических молекул, таких как мышечные гликопротеины, которые дополняют действие дистрофина, обладают иммунодепрессивной функцией, снижая количество Т-клеток [140]. Масштабные исследования продемонстрировали, что применение кортикостероидов системного действия продлевает в среднем на 3–5 лет амбулаторное состояние пациентов с МДД [36]. Начало гормональной терапии зависит от фазы развития двигательной функции ребенка, первоначального физического статуса, наличия ранних осложнений, формы и течения заболевания. Начинать терапию кортикостероидами системного действия не показано ребенку, у которого продолжают формироваться двигательные навыки, особенно если он младше 2 лет. В типичном случае у мальчика с МДД двигательные навыки продолжают развиваться до возраста 4−6 лет, хотя и более медленными темпами, чем у его ровесников. Кортикостероиды системного действия следует назначать, не дожидаясь начала угасания моторных функций, в тот момент, когда естественное развития моторных функций у ребенка больше не отмечается (фаза плато) [34]. Начало приема кортикостероидов системного действия до семи лет оказывает наиболее выраженный эффект на способность и продолжительность самостоятельного передвижения [103]. Эффективность гормональной терапии зависит от физиологических особенностей детского организма, индивидуальной переносимости, адекватного подбора суточной дозы и режима, мониторинга и контроля побочных эффектов. При непереносимости #преднизолона** возможно применение других форм кортикостероидов системного действия [34,35,37].
-
Рекомендуется пациентам с МДД/МДБ при непереносимости регулярной терапии #преднизолоном** проводить терапию по интермиттирующим схемам (через день, по выходным, 10 дней прием, 10 дней перерыв) с целью снижения частоты развития побочных эффектов и повышения приверженности к лечению [2, 34]. Показан следующий режим дозирования: доза глюкокортикоидов увеличивается до набора пациентом веса в 40 кг, то есть максимальная доза составляет 30 мг в день. Если наблюдаются непереносимые побочные эффекты, дозировку следует постепенно уменьшить на 20–25% [1].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарии: терапия кортикостероидами системного действия должна проводится на регулярной основе. Наиболее исследованным и рекомендуемым является регулярный ежедневный прием #преднизолона**. Тем не менее, в некоторых случаях, в зависимости от переносимости терапии, могут быть рассмотрены интермиттирующие схемы терапии, такие как прием гормональной терапии через день, по выходным, 10 через 10 [2].
-
Рекомендуется всем пациентам с МДД/МДБ при переходе пациента на неамбулаторную стадию заболевания продолжить применение глюкокортикоидов, но в сниженной дозировке с целью снижения вероятности развития побочного действия гормонов [1, 2, 34, 37].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарии: начало терапии глюкокортикоидами на неамбулаторном этапе также является обоснованным [2]. В клинической практике наиболее часто дозы #преднизолона** снижаются до 0,3 мг/кг в сутки.
-
Рекомендуется пациентам с МДД/МДБ в случаях, не поддающихся контролю или непереносимости побочных эффектов глюкокортикоидов снижение дозировки на 25–30% или переход на интермиттирующую терапию с целью уменьшения побочных эффектов действия гормонов [1, 2, 56].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 3)
-
Рекомендуется пациентам с МДД/МДБ на неполной дозе кортикостероидов системного действия, в случае ухудшения функционального состояния, повышение дозы кортикостероидов системного действия до рекомендованной ежедневной дозы на массу тела с целью улучшения/стабилизации состояния [2, 34, 35, 37, 56].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарии: ежедневная доза для #преднизолона** 0,75 мг/кг. [2, 34, 35, 37, 38, 39]
-
Не рекомендуется резкое прерывание терапии глюкокортикоидами пациентам с МДД/МДБ с целью предотвращения возможного развития острой надпочечниковой недостаточности [2, 56].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарий: снижение дозировки глюкокортикоидов должно просиходить в соотвествии с стандартным протоколом отмены кортикостероидов системного действия [56]. С родителями должна быть проведена разъяснительная беседа о невозможности резкой отмены кортикостероид системного действия. Постепенное снижение дозы препарата на 20-25% каждые 2 недели до полной отмены кортикостероидов системного действия.
-
Рекомендуется экстренное введение гидрокортизона** внутримышечно пациентам с МДД/МДБ в случае развития синдрома острой надпочечниковой недостаточности в результате резкой отмены глюкокортикоидов с целью купирования данного состояния [2, 35, 37].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарии: детям до 2х лет гидрокортизон** вводится в дозе 50 мг. Детям после 2х лет гидрокортизон** вводится в дозе 100 мг. Стресс-дозы гидрокортизона** 50-100 мг/м2 в сутки могут потребоваться пациентам, получавшим более 12 мг/м2 преднизолона** в сутки.
2. Медикаментозная терапия. Симптоматическое лечение.
Терапия сердечно-сосудистых нарушений
-
Рекомендуется применение препаратов группы ингибиторы АПФ всем пациентам с МДД с возраста 6 лет (ранее — при наличии показаний) независимо от наличия сердечно-сосудистых нарушений с целью профилактики развития кардиомиопатии [28, 83-93, 137]
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5)
Комментарии: для пациентов с МДБ данные препараты назначаются при выявлении патологических изменений на ЭКГ или Эхо-КГ. На сегодняшний день мнения о начале применения ингибиторов АПФ и антагонистов рецепторов ангиотензина II у пациентов с МДД без патологических нарушений сердечно-сосудистой системы разнятся. Тем не менее, было продемонстрировано, что раннее начало терапии ингибиторами АПФ даже при отсуствии видимой сердечной патологии приводит к замедлению развития сердечно-сосудистых нарушений у этой группы пациентов. Для подбора терапии требуется консультация врача-кардиолога/врача-детского кардиолога [8, 9, 39, 57, 137].
-
Рекомендуется назначение препаратов группы бета-адреноблокаторы (предпочтение отдается препаратам 24-часового действия для увеличения приверженности терапии) пациентам с МДД/МДБ, имеющих жалобы на постоянно учащенное сердцебиение и/или имеющих по данным исследования синусовую тахикардию в течение суток и/или систолическую миокардиальную дисфункцию и/или дилатационное ремоделирование миокарда и/или клинические признаки сердечной недостаточности с целью коррекции данных нарушений [2,28, 30, 83–93, 137].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 3)
Комментарии: данная терапия должна проводиться в соответствии с разработанными клиническими рекомендациями. На сегодняшний день не существует специфических клинических рекомендаций для лечения сердечно-сосудистой патологии у пациентов с МДД, в виду чего коррекция данных нарушений проводится в соотвествии с общими рекомендациями по лечению сердечно-сосудистых нарушений. Так, например, при признаках желудочковой дисфункции показано назначение бета-адреноблокаторов, при явных признаках сердечной недостаточности можеть быть рассмотрено применение препаратов из группы диуретиков, антагонистов альдостерона [30, 31, 39, 57, 137]. Для подбора терапии необходима консультация врача-кардиолога/врача-детского кардиолога.
-
Рекомендуется проводить подбор антиаритмической терапии согласно действующим кардиологическим клиническим рекомендациям по конкретным нарушениям ритма сердца всем пациентам с МДД/МДБ, имеющим нарушения ритма сердца, с целью коррекции данных нарушений [28, 83-93, 137].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарии: для подбора терапии необходима консультация врача-кардиолога/врача-детского кардиолога.
-
Рекомендуется проводить терапию препаратами группы антагонисты альдостерона всем пациентам с МДД/МДБ, имеющим систолическую миокардиальную дисфункцию с клиническими проявлениями сердечной недостаточности с целью коррекции данного состояния [28, 83–93,137].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5)
Комментарии: для подбора терапии необходима консультация врача-кардиолога/врача-детского кардиолога.
-
Рекомендуется проводить терапию препаратами из группы диуретиков всем пациентам с МДД/МДБ, имеющим систолическую миокардиальную дисфункцию с клиническими проявлениями сердечной недостаточности с целью коррекции данного состояния [28,83-93,137].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарии: для подбора терапии необходима консультация врача-кардиолога/врача-детского кардиолога.
-
Рекомендуется проведение исследования уровня 1,25-OH витамина Д в крови и при его снижении, назначение препаратов группы витамин D и его аналоги по схемам, разработанным для корреции дефицита витамина Д или дефицита витамина D3 при МДД всем пациентам с МДД/МДБ сразу после установления диагноза заболевания с целью профилактики остеопении [2, 58].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарий: поддержание оптимального уровня витамина D (30-50 нг/мл/ 75-125 нмоль/л) на протяжении всего жизненного цикла МДД положительно влияет на течение заболевания и качество жизни больных. Основные клинические результаты устранения дефицита витамина Д — предупреждение развития остеопороза (особенно после начала приема глюкокортикоидов), переломов трубчатых костей и позвонков, продление способности ходить, большая эффективность терапии бифосфонатами, включая уменьшение количества осложнений при первичном применении и некрозов нижней челюсти, положительное влияние на выраженность симптомов аутистического спектра. Для больных с многолетней терапией глюкокортикоидами нарушением метаболизма и вовлечением печени в патологический процесс возможен пересмотр терапии для более эффективного восполнения его дефицита [105].
-
Рекомендуется проведение терапии препаратами из группы бифосфонатов пациентам с МДД/МДБ при возникновении признаков остеопении и компрессионных переломов позвонков (зачастую бессимптомных или несвязаных с тяжелой травмой) или переломов длинных костей с целью коррекции данных состояний [31,32].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4)
Комментарии: переломы позвонков, не вызванные тяжелой травмой и переломы длинных костей, являются клиническими проявлениями повышенной хорупкости костной ткани [31,32]. Для рассмотрения вопросов о необходимости назначения терапии и о целесообразном способе приема препаратов необходима консультация врача-эндокринолога/детского эндокринолога.
-
Рекомендуется проведение врачом-эндокринологом заместительной гормональной терапии тестостероном** (группа препаратов производные 3-оксоандрост-4-ена) пациентам с МДД и подтвержденным гипогонадизмом с возраста 14 лет с целью нормализации гормонального статуса [2,33,59,76,77].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарии: лечение должно быть согласовано с врачом-эндокринологом/врачом-детским эндокринологом. При выраженной задержке половго созревания у пациентов, получающих терапию глюкокортикоидами, терапия тестостероном** может быть рассмотрена с 12 лет. Недавний систематический анализ продемонстрировал, что терапия тестостероном** в целом хорошо переносится пациентами с МДД, а преимущества данного лечения превосходят возможные риски развития побочных эффектов. Заместительная терапия тестостероном** должна быть начата с небольших доз с медленным повышением до стандартной дозировки [33].
3. Немедикаментозное лечение
-
Рекомендуется зондовое кормление (кормление тяжелобольного пациента через интестинальный зонд), или совмещение перорального и зондового питания (при сохранении адекватного глотания и отсутствии поперхивания) пациентам с МДД при появлении сложностей с глотанием, с целью нормализации режима и процесса питания [2].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5)
-
Рекомендуется назодуоденальное зондовое кормление (установка назогастрального зонда, кормление тяжелобольного пациента через рот и/или назогастральный зонд) пациентам с МДД при сохранении рефлюкса и высоком риске аспирации с целью нормализации режима и процесса питания [2].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5)
-
Рекомендуется установка гастростомы (гастростомия) пациентам с МДД в случае признаков выраженной дисфагии, аспирации, выраженного снижения массы тела или истощения с целью нормализации режима и процесса питания [2,61].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4)
-
Рекомендуется регулярная и умеренная физическая активность под контролем родителей/законных представителей, врача физической и реабилитационной медицины или врача, выполняющего его функцию (специалиста по медицинской реабилитации: врача по лечебной физкультуре и др.), пациентам с МДД адекватная состоянию и стадии заболевания с целью обеспечения надлежащей физической активности и предупреждение возникновения контрактур [2].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарий: необходима консультация врача физической и реабилитационной медицины или врача, выполняющего его функцию (специалиста по медицинской реабилитации: врача по лечебной физкультуре и др.)
-
Рекомендуется использование специальных средств (мешок для дыхательного контура, многоразового использования — мешок Амбу), устройств для механической инсуфляции-эксуфляции (инсуффлятор-аспиратор) при выявленным снижении ФВД ≤ 60% пациентам с МДД/МБД с целью нормализации респираторной функции [39, 45, 62-64].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4)
Комментарии: данное лечение обычно начинают в раннюю неамбулаторную стадию.
-
Рекомендуется использование ручных или механических приборов, облегчающих откашливание (инсуфлятора-аспиратора) и ручных компрессий грудной клетки или дыхательных упражнений, дренирующих в комбинации с медицинским электрическим аспиратором (аспиратор назальный, с электропитанием) пациентам с МДД при ФЖЕЛ ≤ 50 %, ПОСвыд <270 Л/мин или максимальном экспираторном давлении <60 см H2O с целью нормализации респираторной функции [39, 45, 65-67].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарии: использование откашливателей является крайне важным, так как слабость дыхательной мускулатуры приводит к невозможности нормально откашляться и повышенному риску развития ателектазов, пневмонии, нарушению диффузионно-перфузионного соотношения и прогрессии дыхательной недостаточности. Откашливатель обычно начинают применять в конце ранней неамбулатной, начале поздней неамбулаторной стадии болезни.
-
Рекомендуется проведение вспомогательной искусственной вентиляции легких в ночное время пациентам с МДД/МДБ в случае возникновения симптомов ночной гиповентиляции или других дыхательных нарушений во время сна и при ФЖЕЛ ≤ 50%, максимальном инспираторном давлении <60 см H2O, сатурации О2 на момент пробуждения <95% или парциальном давлении СО2> 45 мм рт. ст. с целью нормализации респираторной функции [39,45].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарии: данные мероприятия обычно необходимы в поздней неамбулаторной стадии заболевания.
-
Рекомендуется неинвазивная вентиляция с двухуровневым положительным давлением (BiPAP) пациентам с МДД/МДБ в случае, если несмотря на ночную вспомогательную искусственную вентиляцию легких сохраняется сатурация О2 <95% или парциальное давление СО2> 45 мм рт. ст. в дневное время, с целью профилактики гипотрофии грудной клетки, облегчения одышки и борьбы с гиповентиляцией [39].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарии: данные мероприятия обычно необходимы в поздней неамбулаторной стадии заболевания.
4. Хирургическое лечение
-
Рекомендуется проведение пластики ахиллова сухожилия пациентам с МДД/МДБ на амбулаторной стадии заболевания с целью коррекции ортопедических нарушений [39].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5)
Комментарии: операции на стопе и ахилловом сухожилии для коррекции эквиноварусной деформации стопы направлены на увеличение объема движений в голеностопном суставе и улучшения ходьбы пациентов. Эти операции показаны при сохранной силе четырехглавой мышцы бедра. Вмешательтва на тазобедренном и коленном суставах обычно не рекомендуются.
-
Не рекомендуется проведение оперативного лечения эквиноварусной деформации стоп (артродез стопы и голеностопного сустава) пациентам с МДД/МДБ с целью улучшения позиционирования стоп в инвалидном кресле и для ношения обуви на ранней неамбулаторной стадии в связи с невозможностью самостоятельной ходьбы [39].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5)
Комментария: данное вмешательство может быть сделано исключительно при индивидуальных потенциальных возможностях вертикализации пациента после операции.
-
Рекомендуется проведение оперативного лечения (артродез позвоночника (спондилодез) с использованием видеоэндоскопических технологий) пациентам с МДД/МДБ в случае наличия искривления позвоночного столба более 20° с целью коррекции сколиоза и улучшения качества жизни [39,68,69].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4)
-
Рекомендуется проведение операции артродез позвоночника (спондилодез) с использованием видеоэндоскопических технологий пациетам с МДД/МДБ в неабулаторной стадии, имеющих искривление позвоночного столба 20-30°, не достигших пубертата и не получавших терапию глюкокортикоидами, с целью улучшения качества жизни [39, 69, 70].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4)
Комментарии: у данной группы пациентов данная операция является целесообразной в связи с высоким риском прогрессирования сколиоза. Передний спондилодез как правило не требуется, так как спондилодез обычно проводят во второй декаде, когда ожидается незначительный дополнительный продольный рост позвоночника.
-
Рекомендуется избегать хирургических вмешательств, направленных на коррекцию контрактур, за исключением следующих случаев: наличие выраженного болевого синдрома, нарушение целостности кожных покровов, выраженного дискомфорта в связи с неправильным позиционированиему пациентам с МДД/МДБ на поздней амбулаторной стадии с целью профилактики осложнений и ухудшение состояния опорно-двигательного аппарата [39,70].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
-
Рекомендуется определять показания к процедуре искусственого кровообращения и/или трансплантации сердца пациентам с МДД/МДБ с быстро прогрессирующей сердечной недостаточностью до III-IV функционального класса и резистентностью к проводимой терапии с целью лечения конечных стадий сердченой недостаточности, улучшения прогноза и качества жизни [28,83-93, 135].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
-
Рекомендуется применение тотальной внутривенной анестезии пациентам с МДД/МДБ при проведении хирургического вмешательства с целью профилактики возникновения осложнений во время наркоза [39].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарии: применение комбинированного эндотрахеального наркоза повышает риск развития рабдомиолиза и гиперкалиемии. Применение суксаметония хлорида** данным пациентам строго противопоказано (возможно развитие рабдомиолиза и гиперкалиемии) [82]. Проведение регионарных методов анестезии (эпидуральная анестезия, спинальная анестезия, спинально-эпидуральная анестезия) может быть затруднено вследствие искривления позвоночника. Перед любым хирургическим вмешательством необходима консультация врача-пульмонолога и врача-кардиолога/врача-десткого кардиолога. Кроме того, необходимо обратить внимание, что у пациентов с МДД/МДБ повышен риск развития сердечной и дыхательной недостаточности во время и после операции.
Медицинская реабилитация
Медицинская реабилитация, медицинские показания и противопоказания к применению методов реабилитации
В настоящее время доказано, что регулярная умеренная физическая нагрузка, физическая терапия и реабилитация пациентов способны изменить траекторию естественного течения МДД/МДБ: продлить способность к самостоятельному передвижению, предотвратить развитие тяжелых инвалидизирующих контрактур и осложнений, повысить продолжительность и качество жизни пациентов, улучшить их функциональный и социальный статус. Реализация этой концепции возможна только в формате персонализированной физической терапии и реабилитации.
Цели необходимо определять как при повседневной работе с ребенком (реабилитация образом жизни — тогда это совместная работа врача физической и реабилитационной медицины (врача по медицинской реабилитации или врача, выполняющего его функцию (специалиста по медицинской реабилитации): врача по лечебной физкультуре, врача-физиотерапевта, врача-рефлексотерапевта, врача-травматолога-ортопеда, врача-невролога и др.), родителей и иногда самого ребенка) —более долгосрочные цели, так и с каждым приходом ребенка на курс реабилитации в реабилитационный центр — краткосрочные и отсроченные цели.
Реабилитация пациентов с МДД/МДБ — каждодневная многолетняя работа семьи. Медики могут оценить состояние, задать вектор движения, составить список процедур и обучить, но обязательна каждодневная работа семьи. Необходимо всемерно поддерживать семьи с тем, стобы они понимали необходимость ежедневной работы с ребенком и делали назначенные процедуры без ошибок.
Для оказания данного вида помощи требуется участие врача физической и реабилитационной медицины, врача по медицинской реабилитации или другого врача, выполняющего функцию специалиста по медицинской реабилитации (врач по лечебной физкультуре, врач-физиотерапевт, врач-рефлексотерапевт, врач-травматолог-ортопед, врача-невролог и др.). Врач физической и реабилитационной медицины, врач по медицинской реабилитации или врач, выполняющий его функцию, осуществляет мониторинг и применение программ реабилитации, адаптацию/настройку под индивидуальные потребности пациента в соответствии с Международной классификацией функционирования в зависимости от стадии заболевания, уровня мобильности и наличия/отсутствия сопутствующих заболеваний [https://www.parentprojectmd.org/care/care-guidelines/by-area/physical-therapy-and-stretching/].
При необходимости к консультированию и реабилитационной помощи подключается врач врач-нейрохирург, врач-сурдолог-оториноларинголог, а также логопед, дефектолог и другие специалисты при необходимости.
Пациентам с МДД/МДБ необходима поддержка максимального уровня функций скелетно-мышечного аппарата для предупреждения и минимизации вторичных осложнений (развитие контрактур, мышечных атрофий, компенсаторной деформации скелета, остеопении, остеопороза). Показаны регулярные умеренные физические нагрузки. При проведении реабилитационных мероприятий избегать чрезмерных (максимальных) нагрузок, эксцентрических упражнений с высоким сопротивлением [106].
Методы реабилитации МДД/МДБ делятся на нетехнические (к ним относятся физическая терапия: лечебная физкультура, ходьба, плавание, велосипед и др.) и технические (ортезирование конечностей), а также механические и роботизированные методы (механотерапия, вертикализация, применение реабилитационных тренажеров). При проведении реабилитационных мероприятий необходимо:
-
стараться встроить физическую терапию и регулярные физическую активность в повседневную активность ребенка, сформировать на их основе образ его жизни;
-
учитывать, что доминирующим симптомом у детей является усталость, а значит распределять физическую нагрузку на весь день – «понемногу, но часто»;
-
действовать упреждающим образом – ставить цели реабилитации на ближайшие несколько месяцев вперед с учетом текущего скелетно-мышечного статуса пациента и прогнозируемых ухудшений.
В зависимости от ведущих клинических симптомов пациентам с МДД/МДБ могут быть назначены различные реабилитационные программы.
1) Методы физической реабилитации:
-
активное и пассивное растягивание (самостоятельное и с посторонней помощью) 5-6 раз в неделю не менее 60 секунд на каждую мышечную группу;
-
длительное вытяжение с использованием позиционирования, шинирования;
-
ортезирование и тейпирование;
-
приспособления для вертикализации (вертикализатор, кровать-вертикализатор, параподиум-вертикализатор), ходьбы и ортопедическая обувь;
-
кинезиотерапия, в том числе гидрокинезотерапия (плавание при температуре воды 30–33°С (оптимальные температурные рамки для наилучшего метаболизма мышц).) (Лечебная физкультура в бассейне, Гидрокинезотерапия при заболеваниях сердца и перикарда, Гидрокинезотерапия с использованием подводных тренажеров при заболеваниях сердца и перикарда);
-
механотерапия, безнагрузочные мотометоды (механотерапия, роботизированная механотерапия, аппаратные стато-кинетические нагрузки, лечебная физкультура с использованием тренажера, лечебная механотерапия в воде), тренировки с биологической обратной связью по координации движений (стабилоплатформа) для поддержания функциональных возможностей мышц и улучшения координации движений (Тренировка с биологической обратной связью по опорной реакции, упражнения лечебной физкультуры с использованием подвесных систем, имитация ходьбы со стабилизацией, баланстерапия);
2) физические нагрузки: для предотвращения атрофии и вторичных осложнений пациенты с сохранной способностью к самостоятельному передвижению и пациенты на ранней стадии потери способности к самостоятельному передвижению должны регулярно заниматься укреплением мышц в субмаксимальном (легком) режиме под наблюдением инструкторов, медицинского персонала или обученных родителей;
3) лечебная физкультура (лечебная физкультура при заболеваниях сердца и перикарда, индивидуальное занятие лечебной физкультурой при заболеваниях сердца и перикарда, групповое занятие лечебной физкультурой при заболеваниях сердца и перикарда, лечебная физкультура с биологической обратной связью при заболеваниях сердца и перикарда, лечебная физкультура с использованием тренажеров при заболеваниях сердца и перикарда, тренировка с биологической обратной связью по спирографическим показателям при заболеваниях сердца и перикарда, тренировка с биологической обратной связью по гемодинамическим показателям (артериальное давление) при заболеваниях сердца и перикарда, лечебная физкультура при заболеваниях бронхолегочной системы, индивидуальное занятие лечебной физкультурой при заболеваниях бронхолегочной системы, групповое занятие лечебной физкультурой при заболеваниях бронхолегочной системы, механотерапия при заболеваниях бронхолегочной системы, механотерапия на простейших механотерапевтических аппаратах при заболеваниях бронхолегочной системы, механотерапия на блоковых механотерапевтических аппаратах при заболеваниях бронхолегочной системы, лечебная физкультура с биологической обратной связью при заболеваниях бронхолегочной системы, тренировка с биологической обратной связью по динамографическим показателям (по силе) при заболеваниях бронхолегочной системы, тренировка с биологической обратной связью по опорной реакции при заболеваниях бронхолегочной системы, тренировка с биологической обратной связью по подографическим показателям при заболеваниях бронхолегочной системы, тренировка с биологической обратной связью по кинезиологическому образу при заболеваниях бронхолегочной системы, тренировка с биологической обратной связью по спирографическим показателям при заболеваниях бронхолегочной системы, тренировка с биологической обратной связью по гемодинамическим показателям (артериальное давление) при заболеваниях бронхолегочной системы, лечебная физкультура с использованием аппаратов и тренажеров при заболеваниях бронхолегочной системы лечебная физкультура при афазии, дизартрии, индивидуальное занятие лечебной физкультурой при афазии, дизартрии,тренировка с биологической обратной связью по электромиографии при афазии, дизартрии, тренировка с биологической обратной связью по электроэнцефалографии при афазии, дизартрии, тренировка с биологической обратной связью по спирографическим показателям при афазии, дизартрии, тренировка с биологической обратной связью по гемодинамическим показателям (артериальное давление) при афазии, дизартрии, лечебная физкультура при дисфагии, тренировка с биологической обратной связью по электромиографии при дисфагии)[107]; восстанавливающие упражнения рекреационной направленности;
4) Логопедические занятия при наличии нарушений речи, глотания, жевания, саливации;
5) Сурдологическое сопровождение при нарушении слуха;
6) Дефектологические занятия при наличии когнитивных нарушений;
7) Физиотерапевтические методы реабилитации:
-
локальные тепловые процедуры (аппликации озекерита, парафина, бальнеопроцедуры, термальные ванночки), например, парафино-озокеритовая аппликация, воздействие парафином на кисти или стопы (парафиновая ванночка), ванны минеральные лечебные)
-
иглорефлексотерапия
8) Хирургическое вмешательство при наличии скелетных деформаций (согласно соответствующим клиническим рекомендациям) см. раздел 3.4.
9) Вспомогательные приспособления для компенсации функций и адаптации:
-
кресла-коляски, управляемые пациентом, кресла-коляски, управляемые пациентом/сопровождающим лицом (ручные кресла-коляски);
-
кресла-коляски, с электродвигателем, управляемые пациентом/сопровождающим лицом (моторизированные кресла-коляски);
-
кровати с электроприводом адаптационные, кровати адаптационные с ручным управлением, кровати больничные механические, кровати больничные с гидравлическим приводом, кровати больничные стандартные с электроприводом (автоматически регулируемые кровати) [108].
При формулировании реабилитационного диагноза по МКФ и разработке индивидуальной реабилитационной программы важно ранжировать пациентов по степени мобильности:
-
ходячие (амбулаторная стадия)
-
сидячие (ранняя неамбулаторная стадия);
-
лежачие (поздняя неамбулаторная стадия).
Данная функциональная классификация позволяет конкретизировать задачи реабилитации для определенного пациента с учетом его возможностей и потребностей.
Регулярно проводятся: физиотерапевтические процедуры, медицинский массаж, лечебная физкультура, логопедия, респираторная терапия (дыхательная гимнастика), обучение самообслуживанию и использованию вспомогательных приспособлений (зависит от возраста ребенка). По показаниям — занятия с логопедом, врачом-сурдологом-оториноларингологом)
Неинвазивная респираторная поддержка (создание положительного давления на выдохе) — при развитии гипоксемии. Следует обучить родителей работе с откашливателем или мешком Амбу.
Большое значение имеет правильный образ жизни с адекватным распределением нагрузок, занятиями лечебной физкультурой под контролем инструктора по лечебной физкультуре.
Ночные шины (голеностопные туторы или ортезы) предотвращают развитие контрактур в голеностопном суставе.
После потери способности передвигаться, можно использовать дневные шины, но только не для пациентов, которые еще могут ходить.
Длинные шины для ног (колено-голеностопные ортезы (ортезы для нижней конечности)) используются в период, когда очень сложно или невозможно ходить. Применение таких ортезов может предотвратить деформацию суставов.
Устройства для создания стоячего положения (вертикализаторы, кресла с электрическим приводом, приспособления для помощи при вставании) рекомендуются в случае, когда пациент уже не может ходить.
При появлении сгибательных установок и тугоподвижности в пальцах рук применяются поддерживающие шины для кисти (ортезы для верхней конечности).
Регулярное наблюдение за осанкой: предупреждение формирования симметричных контрактур у пациентов, которые способны передвигаться, правильная поза сидения в кресле-коляске, которая поддерживает позвоночную и тазовую симметрию, а также вытягивание позвоночника. Использование фиксации позвоночника (применение корсетов) не является альтернативой для проведения и откладывания хирургического вмешательства, но может применяться в случаях, когда хирургическое вмешательство невозможно или еще не выбран оптимальный метод его проведения.
-
Рекомендуется прием (осмотр, консультация) врача физической и реабилитационной медицины или врача, выполняющего его функцию (специалиста по медицинской реабилитации: врача по лечебной физкультуре и др.) первичный и повторный всем пациентам с МДД/МДБ с целью составления плана реабилитации [111].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5)
Комментарии: в зависимости от показаний могут применяться методы, перечисленные в начале раздела.
-
Рекомендуются мероприятия по адаптации к условиям макросреды всем пациентам с МДД/МДБ, имеющим двигательные нарушения, с целью повышения качества жизни [110, 111, 159].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4)
Комментарии: необходимы мероприятия по адаптации домашней (и др. окружающей) обстановки для обеспечения максимальной независимости пациентов за счет безопасности и доступности всех необходимых им средств.
-
Рекомендуется всем пациентам с МДД/МДБ проводить профилактику развития контрактур с целью улучшения качества жизни. [1,2,111]
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарии: необходимо проведение регулярных профилатических растяжек 4-6 раз в неделю в области лодыжек, колен и бедер, запястий, рук и шеи. Обучение родителей и пациентов правильному выполнению растяжек должно проводиться врачом физической и реабилитационной медицины или врачом, выполняющим его функцию (специалист по медицинской реабилитации, врач по лечебной физкультуре), после чего данные упражнения делаются на регулярной основе. Регулярное и правильное выполнение растяжек является важнейшим условием профилактики развития контрактур.
-
Рекомендуется всем пациентам с МДД/МДБ использование ортезов для верхних и нижних конечностей (ортез для локтя/запястья/кисти руки и ортез для бедра/колена/голеностопного сустава/стопы) и/или шин (шина с подложкой, многоразового использования) для поддержания, правильного положения суставов и правильного позиционирования с целью предупреждения формирования контрактур [1,2,71,72]
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4)
Комментарии: ортезы представляют собой технические средства реабилитации, используемые для изменения структурных и функциональных характеристик нервно-мышечной и скелетных систем и обеспечивающие, в зависимости от медицинских показаний, ортопедическую коррекцию, разгрузку, фиксацию, активизацию двигательных функций. Суммарное время нахождения в ортезах для амбулаторных пациентов — 5 раз в неделю до 8-12 часов в день.
Ортезы должны изготавливаться индивидуально для каждого пациента под контролем врача физической и реабилитационной медицины или врача, выполняющего его функцию (специалиста по медицинской реабилитации, врача по лечебной физкультуре). У амбулаторных пациентов применяются для растяжения в ночное время.
Применение голеностопных ортезов в дневное время может использоваться для растяжки или позицинирования на неамбулаторной стадии заболевания.
Применение коленно-голеностопных ортезов возможно в поздней амбулаторной и неамбулаторной стадии. Во время неамбулаторной стадии могут быть использованы шины на запястье или руку для растяжения длинных и запястных сгибателей/разгибателей пальцев. Серийное гипсование может применяться как на амбулаторной, так и на неамбулаторной стадии.
-
Рекомендуется пациентам с МДД/МДБ рассмотреть оказание услуг по медицинской реабилитации детей с нейро-ортопедической патологией методами лечебного тейпирования с целью уменьшения нагрузки на мышцы [112].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4)
Комментарии: данная методика может использоваться у детей с МДД/МДБ. Тейп (лента адгезивная для кинезиотейпирования) способен принимать на себя часть нагрузки мышцы, тем самым дать почувствовать пациенту работу своей мышцы.
-
Рекомендуется пациентам с МДД/МДБ, в зависимости от степени мобильности, применение реабилитационных и адаптированных для инвалидов медицинских изделий (кровать-вертикализатор, параподиум-вертикализатор) с целью максимального сохранения возможности вертикализации [1, 2].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарии: для вертикализации могут быть использованы: вертикализатор, кровать-вертикализатор, параподиум-вертикализатор и т.п.
-
Рекомендуется всем пациентам с МДД/МДБ лечебная физкультура при заболеваниях бронхолегочной системы/дыхательные упражнения, дренирующие/лечебная физкультура при заболеваниях сердца и перикада с целью улучшения функции дыхания и сердечно-сосудистой системы, а также общего физического состояния [1, 2, 73, 74, 109, 160].
Уровень убедительности рекомендаций – А (уровень достоверности доказательств – 2)
Комментарии: необходимо избегать упражнений с высоким сопротивлением, обязательно следить за выполнением упражнений для избежания перенапряжения. Крайне важно иметь достаточный отдых между упражнениями, а также соблюдать осторожность в отношении потенциально сниженной кардиореспираторной способности и риска повреждения мышц даже при хорошем клиническом функционировании. Возможны такие активности, как плавание, езда на велосипеде [109, 111, 113]. Занятия плаванием полезны и приятны пациентам с МДД/МДБ. Вода нейтрализует действие силы гравитации на тело ребенка, что позволяет ему по-другому почувствовать свое тело. Плавание – хорошая аэробная тренировка. Это вариант активной лечебной физкультуры для ребенка с МДД/МДБ. Кроме того, плавание повышает эмоциональный фон детей. Метод не имеет абсолютных противопоказаний при МДД/МДБ. Первые несколько занятий должны проходить не только с родителями, но и с инструктором, который обучит родителей. Перед каждым занятием необходимо оценить соматическое благополучие ребенка.
-
Рекомендуется пациентам с МДД/МДБ при наличии речевых нарушений регулярные занятия с логопедом, при необходимости — прием (осмотр, консультация) врача-сурдолога-оториноларинголога первичный и повторный (при необходимости) с целью диагностики и коррекции симптомов первичной и вторичной, задержки речевого развития, таких как дизартрия, на фоне заболевания [2, 75].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5)
Комментарии: Медико-логопедическое исследование при дисфагии, Медико-логопедическое исследование при афазии, Медико-логопедическое исследование при дизартрии, Медико-логопедическая процедура при дисфагии, Медико-логопедическая процедура при афазии, Медико-логопедическая процедура при дизартрии, Медико-логопедическая тонально-ритмическая процедура, Медико-логопедическая процедура использованием интерактивных информационных технологий.
-
Рекомендуются всем пациентам с МДД/МДБ регулярные занятия с медицинским психологом, при необходимости, с целью коррекции психологического состояния [40, 151, 152].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5)
Комментарии: психологическая поддержка является важным элементом успешной социализации пациентов с МДД/МДБ. Кроме того, она может потребоваться и родственникам пациента. Необходимо регулярно проводить оценку психологического статуса пациента и его близких, вовремя оказывать психологическую помощь. При необходимости медикаментозной коррекции психических расстройств должен привлекаться врач-психиатр.
1. Реабилитация амбулаторных пациентов
Для амбулаторных пациентов сохраняется приоритетность принципов регулярной умеренной физической нагрузки и внедрения физической терапии в повседневную жизнь ребенка с целью увеличения продолжительности амбулаторного периода и профилактики вторичных осложнений заболевания.
Реабилитационные цели для амбулаторных пациентов:
-
повышения выносливости/толерантности к физическим нагрузкам.
-
повышение мобильности пациентов;
-
замедление прогрессирования мышечной слабости, потери функции и формирования атрофий бездействия;
-
улучшение функционирования рук и ног;
-
создание условий для развития и нормального функционирования внутренних органов и предупреждение сколиотической деформации позвоночника;
-
разработка суставов и профилактика образования контрактур;
-
формирование и поддержание симметричности позы;
-
профилактика и коррекция когнитивных и речевых нарушений
-
обучение бытовым навыкам и навыкам самообслуживания в среде.
- Рекомендуется легкая, удобная, ортопедическая обувь амбулаторным пациентам с МДД/МДБ, с целью облегчения двигательной активности [111, 114].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
-
Рекомендуется использование ортезов для голеностопных суставов (в ночное время) совместно с ортопедической удобной и легкой обувью ходячим пациентам с МДД/МДБ с целью облегчения и сохранения ходьбы [111, 115].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
-
Рекомендуется использование средств передвижения: адаптированных — кресел-колясок активного типа (кресла-коляски, управляемые пациентом, кресла-коляски, управляемые пациентом/сопровождающим лицом (ручные кресла-коляски); кресла-коляски с ручным приводом; кресла-коляски для инвалидов, с ручным приводом; кресла-коляски, с электродвигателем, управляемые пациентом/сопровождающим лицом и др.) амбулаторным пациентам с МДД/МДБ при ограниченной выносливости ребенка или необходимости передвижения на большие расстояния с целью увеличения мобильности пациента [108, 111].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
-
Рекомендуется использование реабилитационных и адаптированных для инвалидов медицинских изделий — опор для спины (опоры функциональные для сидения для детей-инвалидов), отвечающих всем требованиям правильного позиционирования с подставкой для стоп и механизмом регулирования угла наклона) амбулаторным пациентам с МДД/МДБ с целью профилактики развития контрактур голеностопного сустава [108, 111].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
2. Реабилитация неамбулаторных сидячих пациентов
Для сидячих пациентов важно, как соблюдение принципа дозирования физической нагрузки, так и принципа внедрения физической терапии в образ жизни ребенка. Одно из ведущих и любимых положений таких пауиентов — положение «сидя», которое в силу основного симптома заболевания (слабости скелетных мышц), неспособности к самостоятельному изменению положения тела/позы (перемещаться в положении «сидя») и погрешностях постурального контроля способно формировать несимметричный паттерн посадки с неравномерным распределением опоры на кости таза (справа/слева) с перекосом таза (надтазового генеза, за счет сколиоза) и быстро провоцировать развитие сколиотической деформации позвоночника. В связи с этим особое внимание должно придаваться симметричному развитию телосложения пациентов и правильному позиционированию.
Реабилитационные задачи для сидячих пациентов:
-
повышение мобильности пациентов;
-
замедление прогрессирования мышечной слабости, потери функции и формирования атрофий бездействия;
-
улучшение функционирования рук;
-
создание условий для развития и нормального функционирования внутренних органов;
-
разработка суставов и профилактика образования контрактур;
-
формирование и поддержание симметричности позы;
-
предупреждение сколиотической деформации позвоночника и перекоса таза;
-
профилактика и коррекция речевых нарушений, нарушения саливации жевания и глотания
-
обучение бытовым навыкам и навыкам самообслуживания в среде.
-
Рекомендуются использование ортезов для голеностопных суставов и ортезов для коленных суставов сидячим пациентам с МДД/МДБ с целью минимизации развития деформаций [111, 115].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарии: Минимальная частота пребывания в ортезах 5 раз в неделю.
-
Рекомендуются средства передвижения адаптированные (кресла-коляски, управляемые пациентом, кресла-коляски, управляемые пациентом/сопровождающим лицом (ручные кресла-коляски); кресла-коляски с ручным приводом; кресла-коляски для инвалидов, с ручным приводом; Кресло-коляска с ручным приводом с дополнительной фиксацией (поддержкой) головы и тела для инвалидов и детей-инвалидов, в том числе для больных ДЦП (индивидуализированные кресла-коляски с ручным приводом с дополнительной фиксацией (поддержкой) головы, рук, ног и тела, комнатные и прогулочные и изготовленные индивидуально по объёмной трёхмерной модели задней поверхности тела ложементы, установленные на колёсную базу кресла-коляски) сидячим пациентам с МДД/МДБ с целью обеспечения обеспечения общей мобильности [111, 116].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4)
Комментарии: при подборе колясок следует руководствоваться максимальной функциональной независимостью и комфортностью пребывания в кресле пациента; предпочтение следует отдавать коляскам активного типа и коляскам с электроприводом.
-
Рекомендуется эрготерапия сидячим пациентам с МДД/МДБ для оказания помощи пациенту в повседневной жизни, развития и поддержания ежедневно используемых им навыков [2, 111].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарии: следует привлекать специалиста по эрготерапии (врача физической и реабилитационной медицины, врача по медицинской реабилитации или другого врача, выполняющего его функцию) как при подборе программы физических упражнений и растяжения, так и для рекомендаций относительно социальных взаимодействий, таких как посещение учебных заведений, выбор профессии и участие в социальных активностях.
3. Реабилитация лежачих пациентов
Основное положение этих пациентов в домашних условиях — положение «лежа», которое опасно формированием привычных (запоминающихся) порочных установок конечностей и их сегментов в виду действия сил гравитации на конечности и отсутствия способности пациента к антигравитационным движениям, а также возникновением осложнений. Так, характерная для таких детей (в силу слабости мышц-аддукторов бедер) поза «лежа на спине с повёрнутыми наружу бедрами» способствует не только формированию паралитических вывихов тазобедренных суставов, но и возникновению тяжелых пролежней на больших вертелах бедер. Очень важно в этом контексте, чтобы положение больного в постели и на любой другой поверхности было функционально выгодным и предотвращало возможность реализации порочных установок и их осложнений. С этой целью рекомендуются частые смены положения тела в постели; использование подручных средств, которые могут легко изменять свою форму и принимать вес конечности на себя, тем самым имитируя антигравитационное действие.
Реабилитационные задачи для лежачих пациентов:
-
увеличение объема и амплитуды активных/пассивных движений в любом сегменте тела и конечностей;
-
улучшение движений в положении «лежа на спине»;
-
улучшение движений рук;
-
создание условий для развития и нормального функционирования внутренних органов;
-
замедление развития атрофий бездействия;
-
разработка суставов и профилактика образования контрактур
-
профилактика и коррекция речевых нарушений, нарушения саливации жевания и глотания
3.1. Нетехнические методы реабилитации лежачих пациентов.
-
Рекомендуется выполнять упражнения лечебной физкультуры с использованием подвесных систем лежачим пациентам с МДД с целью увеличения объема и амплитуды движений и профилактики развития контрактур и вторичных инфекционных осложнений [111].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарий: во время занятий физической терапией с лежачими пациентами удобно подвешивать сегменты конечностей. Такой способ подходит для применения как на верхних (плечи), так и на нижних конечностях (бедро-колено-голень). Например, для сохранения функциональной активности верхних конечностей можно использовать метод устранения сил гравитации путем подвешивания проксимальных сегментов верхних конечностей на лентах, тем самым обеспечив возможность движений всей верхней конечности.
3.2 Технические методы/средства реабилитации (ТСР) лежачих пациентов.
Постуральный менеджмент, который включает в себя правильное позиционирование (в положении «стоя» — вертикализация (суммарно не менее 1 часа в день), пребывание в течение дня в правильном положении «сидя»), ортезирование конечностей и использование специализированных и адаптированных приспособлений для позиционирования (системы для ортостатической поддержки, включающие в себя валики, формованные подушки различной жёсткости и конфигурации), с целью придания необходимого функционального положения с необходимой фиксацией туловища, поддержкой головы и верхних конечностей. Суммарное время нахождения в ортезах до 8–12 часов в день. Минимальная частота применения ортезов для лежачих пациентов — 5 раз в неделю [117].
-
Рекомендуются кресла-коляски с электрическим приводом с дополнительной фиксацией (поддержкой) головы, рук, ног и тела, прогулочные (для инвалидов и детей-инвалидов) сидячим пациентам с МДД/МДБ с целью обеспечения общей мобильности [111].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарии: для пребывания в положении «сидя» используются опоры для сидения или кресла-коляски комнатные с дополнительной фиксацией (поддержкой) головы, ног, рук и тела. Сидение в техническом средстве должно проводится в туторах на голеностопные суставы. Пребывание в правильном положении «сидя» рекомендовано суммарно до 6 часов в день. В качестве дополнительных функций в средстве для сидения должны выступать: функциональный подголовник, обеспечивающий боковую и переднезаднюю стабилизацию головы и не ограничивающий возможности движения головой; сиденье с регулируемыми глубиной, шириной и углом наклона. Конструктивно сидение разделено на тазовую и бедренные части, что позволяет максимально полно решать имеющиеся у пациента проблемы с балансом и симметрией, вызванные вторичными ортопедическими осложнениями. Регулируемая по высоте и углу наклона спинка; фиксатор туловища (жилет), предохранительный тазовый пояс, регулируемые подлокотники; раздельные, регулируемые подножки с фиксаторами стоп; приставной столик; противопролежневая подушка.
-
Рекомендуется пребывание в положении «сидя» лежачим пациента с МДД/МДБ с целью профилактики ортопедических осложнений основного заболевания и создания физиологических условий с целью нормального развития и функционирования внутренних органов [111].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
-
Рекомендуется ежедневное использование ортезов на нижние конечности (ортезы для бедра/колена/голеностопного сустава/стопы), изготовленных индивидуально (например, туторы на голеностопные суставы — для сидения,) амбулаторным пациентам с МДД/МДБ для предотвращения и замедления процесса образования контрактур суставов конечностей [111].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Паллиативная помощь
Паллиативная медицинская помощь
Паллиативная помощь – подход, целью которого является улучшение качества жизни пациентов и членов их семей, оказавшихся перед лицом угрожающего жизни заболевания. Эта цель достигается путем предупреждения и облегчения страданий благодаря раннему выявлению, тщательной оценке и купированию боли и других тягостных физических симптомов, а также оказанию психосоциальной и духовной поддержки [144]. Главная задача паллиативной помощи – достижение, поддержка, сохранение и повышение, насколько это возможно, качества жизни пациента. Однако определить, что такое «качество жизни», может только сам пациент, нуждающийся в паллиативной помощи [145]. Важно не противопоставлять паллиативную помощь и активное (интервенционное) лечение, а взаимно их дополнять.
-
Рекомендуется оказание доступной паллиативной медицинской помощи детям с МДД/МДБ, комплексно осуществляемой сотрудниками медицинских организаций и их подразделений, оказывающих специализированную паллиативную медицинскую помощь детям, в регулярном взаимодействии с семьей для обеспечения потребностей пациента и его законных представителей на различных этапах заболевания [142, 146, 147].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
-
Рекомендуется всем пациентам с прогрессирующей мышечной дистрофией Дюшенна и прогрессирующей мышечной дистрофией Беккера, нуждающимся в оказании паллиативной медицинской помощи, проводить патронаж выездной патронажной бригадой отделения выездной патронажной паллиативной медицинской помощи детям с целью оказания паллиативной специализированной медицинской помощи [148-150].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4)
Прогноз
Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
Ранняя диагностика МДД и назначение терапии позволяет улучшить прогноз и замедлить прогрессирование забовлания. В некоторых странах рассматривается вопрос о включении МДД в программы массового скрининга новорожденных.
Госпитализация
Организация оказания медицинской помощи
Показания для плановой госпитализации в медицинскую организацию [76]:
-
проведение дифференциальной диагностики и установления окончательного диагноза, лечения, требующие круглосуточного медицинского наблюдения.
-
подбор оптимального режима и дозы кортикостероидов системного действия
-
подбор специфической терапии в зависимости от вида мутации
-
проведение хирургических вмешательств по коррекции сколиоза, деформации стопы, операции на ахилловом сухожилии,
-
лечение остеопороза
-
установка гастростомы
-
состояние, требующее активного лечения и круглосуточного медицинского наблюдения (нарастающая дыхательная недостаточность, нарушения ритма сердца);
-
состояние, требующее проведения высокотехнологичных методов лечения и реабилитации;
-
необходимость проведения различных видов экспертиз или обследования в медицинской организации при невозможности проведения их в амбулаторных условиях, требующих динамического наблюдения
Показания для экстренной госпитализации в медицинскую организацию [75]:
-
острые заболевания, обострения хронических болезней, отравления и травмы, состояния, требующие интенсивной терапии и перевода в реанимационные отделения или отделения интенсивной терапии, а также круглосуточного медицинского наблюдении и проведения специальных видов обследования и лечения.
-
серьезные осложнения со стороны сердечно-сосудистой системы – кардит, сердечная недостаточность, аритмия
-
серьезные осложнения со стороны респираторной систремы – тяжелая пневмония, аспирация, дыхательная недостаточность 2-3 степени
-
переломы костей
-
надпочечниковая недостаточность у пациентов, принимающих кортикостероиды системного действия, на фоне лихорадки, рвоты, психологического стресса или хирургического вмешательства [2]
Показания к выписке пациента из медицинской организации [76]:
-
отсутствие угрозы жизни пациента;
-
отсутствие угрозы развития осложнений, требующих неотложного лечения;
-
стабилизация состояния и основных клинико-лабораторных показателей патологического процесса по основному заболеванию;
-
отсутствие необходимости в постоянном врачебном и круглосуточном медицинском наблюдении по основному заболеванию;
-
необходимости перевода пациента в другую медицинскую организацию или учреждение социального обеспечения [2].
Профилактика
Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
1. Профилактика
-
Рекомендуется прием (осмотр, консультация) врача-генетика первичный и повторный (при необходимости) всем пациентам с МДД/МДБ, при наличии показаний — членам их семей или их официальным представителям, с целью разъяснений генетического риска, обсуждения возможностей пренатальной и преимплантационной диагностики при планировании беременности [2].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5)
Комментарий: семьям с больными МДД/МДБ детьми показано медико-генетическое консультирование с целью определения генетического риска. Как и при других Х-сцепленных заболеваниях, при МДД/МДБ для каждой беременности риск рождения больного ребенка составляет 25%, при условии, что мать первого больного является гетерозиготной носительницей болезни. В семьях, где есть больной МДД/МДБ ребенок, возможно проведение пренатальной и преимплантационной диагностики. Проведение дородовой диагностики показано и в случае, если мать больного не является носительницей заболевания, что обусловлено возможностью наличия у нее герминального мозаицизма (15% риск, если в семье есть ребенок с МДД). Для этого родителям необходимо обратиться в специализированные диагностические лаборатории и медицинские центры.
Пренатальная диагностика проводится молекулярно-генетическими или биохимическими методами, путем исследования ДНК, выделенной из биоптата ворсин хориона на 9-11 неделе беременности и/или клеток амниотической жидкости, пуповинной крови на 20-22 неделе беременности. Оптимальным является исследование биоптата хориона: при неблагоприятном прогнозе беременность может быть прервана в сроки обычного медицинского аборта. Преимплантационная генетическая диагностика эмбриона (с использованием экстракорпорального оплодотворения) проводится матери пациента с МДД/МДБ, а также женщинам с подтвержденным гетерозиготным носителем мутации в гене DMD, с целью предотвращения повторного рождения ребенка с МДД/МДБ в семье.
Необходимо проведение молекулярно-генетической диагностики матерям пациентов и сибсам, в том числе женского пола.
-
Рекомендуется всем пациентам с МДД/МДБ проводить вакцинацию против гриппа и пневмококка с целью профилактики соответствующих инфекций [39, 40, 129, 153].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5)
Комментарий: вакцинация проводится детям с МДД/МДБ согласно Национальному прививочному календарю. Вакцинацию живыми вакцинами целесообразно завершить до начала приема кортикостероидов системного действия [1–3].
-
Рекомендуется всем пациентам с МДД/МДБ, независимо от степени обездвиженности, проводить обучение всем мерам предосторожности с целью профилактики падения и переломов [39].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5)
Комментарий: снижение минеральной плотности костей является частым проявлением у пациентов с МДД. Неустойчивость при ходьбе, сложность поддержания равновесия в результате мышечной слабости, в сочетании с остеопорозом угрожает развитием переломов костей и позвоночника. Проводить обучение может как лечащий врач-невролог, так и врач физической и реабилитационной медицины или врач, выполняющего его функцию (специалист по медицинской реабилитации: врач по лечебной физкультуре и др).
2. Диспансерное наблюдение
Регулярное наблюдение и обследование специалистами мультидисциплинарной команды является важным аспектом введения пациентов с МДД/МДБ. График обследований и посещений профильных специалистов представлен в Приложении А 3.4.
-
Рекомендуется всем пациентам с МДД/МДБ общий (клинический) анализ крови развернутый (исследование уровня общего гемоглобина, эритроцитов, лейкоцитов, тромбоцитов в крови, дифференцированный подсчет лейкоцитов (лейкоцитарная формула), определение среднего содержания и средней концентрации гемоглобина в эритроцитах, исследование скорости оседания эритроцитов) с целью оценки основных параметров кроветворения и наличия воспалительных процессов [119, 130].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 4)
Комментарий: Частота не реже 1 раза в 6 месяцев.
-
Рекомендуется пациентам, с установленным диагнозом МДД/МДБ, при подозрении на наличие дыхательных нарушений исследование кислотно-основного состояния и газов крови с целью оценки степени компенсации дыхательных нарушений и определения тактики респираторной поддержки [154, 155].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4)
Комментарии: изменения в кислотно-щелочном равновесии возникают на далеко зашедших стадиях дыхательной недостаточности. Желательно для своевременной диагностики использовать более информативные инструментальные методы исследования (капнометрию и др.). Декомпенсация дыхательных нарушений констатируется при наличии гиперкапнии и ацидоза.
-
Рекомендуется всем пациентам с МДД/МДБ прием (осмотр, консультация) первичный и повторный врача физической и реабилитационной медицины или врача, выполняющего его функцию (специалиста по медицинской реабилитации: врача по лечебной физкультуре и др.) с целью мониторинга состояния и проведения реабилитационных мерроприятий [2].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5)
Комментарий: см. раздел 4. «Медицинская реабилитация, медицинские показания и противопоказания к применению методов реабилитации».
-
Рекомендуется всем пациентам с МДД/МДБ до момента завершение полового созревания и завершения роста оценка роста пациента (антропометрические исследования) каждые 6 месяцев с целью профилактики развития данного состояния [2,77,78]
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4)
Комментарий: оценку роста может проводить врач-неволог или врач-педиатр, регулярно наблюдащие пациента. В качестве задержки роста следует расценивать любой из следующих признаков: скорость роста менее 4 см/год, показатель роста <3го процентиля, изменение в направлении сверху вниз процентиля роста [79]. В случае выявления задержки роста, пациента следует направить на консультацию врача-эндокринолога.
-
Рекомендуется всем пациентам с МДД/МДБ, начиная с 9 лет, оценка полового созревания пациента каждые 6 месяцев с целью своевременного диагностирования отставания полового развития [2,76,77] и с целью контроля лабораторных показателей [75].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарий: оценку полового созревания может проводить врач-невролог или врач-педиатр, регулярно наблюдащие пациента. Объем яичек <4 см3в возрасте 14 лет и старше следует расценивать как четкий признак задержки полового созревания [79]. В случае выявления задержки полового созревания, необходим прием (осмотр, консультация) врача-эндокринолога.
-
Рекомендуется прием (осмотр, консультация) врача-эндокринолога/врача-детского эндокринолога первичный и повторный (при необходимости) всем пациентам с МДД/МДБ с целью свовременной диагностики эндокринологических нарушений [2,76-78].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарии: частота не менее 1 раза в 6 месяцев.
-
Рекомендуется всем пациентам с МДД/МДБ проведение анализа крови биохимического общетерапевтического (исследование уровня общего белка, креатинина, мочевины в крови, определение активности аланинаминотрансферазы, аспартатаминотрансферазы, гамма-глютамилтрансферазы в крови) с целью оценки состояния печени и почек [118–121, 130].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарий: так же, при необходимости, проводят исследование уровня глюкозы билирубина связанного (конъюгированного), билирубина свободного (неконъюгированного) в крови, общего кальция, ионизированного кальция, неорганического фосфора в крови с целью оценки кальциево-фосфорного обмена. Частота — 1 раз в 12 месяцев для ходячих пациентов, 1 раз в 6 месяцев для неходячих пациентов. Чаще — по необходимости.
-
Рекомендуется всем пациентам с МДД/МДБ исследование уровня 1,25-ОН витамина Д в крови с целью мониторинга и своевременной коррекции при необходимости [2,58].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарий: ежегодно, чаще — по необходимости. При выявлении изменения данных показателей необходимо направить пациента на консультацию врача-эндокринолога и проводить соотвествующую медикаментозную коррекцию. Пациенты с МДД/МДБ, особенно получающие терапию кортикостероидами системного действия, должны регулярно обследоваться на наличие гипокальциемии и дефицита витамина Д. Назначение препаратов группы витамин D и его аналогов также может применяться в профилактических целях, в особенности в осенне-зимний период.
-
Рекомендуется всем пациентам с клиническими проявлениями сердечной недостаточности (отеки/пастозность подкожной жировой клетчатки, одышка, тахикардия (последняя – только в сочетании с другими перечисленными симптомами), увеличение печени) исследования уровня N-терминального фрагмента натрийуретического пропептида мозгового (NT-proBNP) в крови с целью своевременной диагностики сердечной недостаточности, дифференциальной диагностики с одышкой, вызванной респираторными нарушениями, для решения вопросов о старте/коррекции кардиотропной терапии [84,131, 132].
Уровень убедительности рекомендаций – С (Уровень достоверности доказательств – 4)
-
Рекомендуется пациентам с МДД/МДБ с подозрением на нарушение функции почек общий (клинический) анализ мочи с целью контроля функции почек [75].
Уровень убедительности рекомендаций – С (Уровень достоверности доказательств – 4)
Комментарии: объем исследований и дальнейшая тактика диагностики определяются врачом-нефрологом.
Инструментальные исследования
-
Рекомендуется всем пациентам с МДД/МДБ регулярная регистрация электрокардиограммы и проведение эхокардиографии с целью выявления нарушений работы сердца [6, 8, 39].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4)
Комментарии: не реже 1 раза в год, при возможности и необходимости Эхо-КГ может быть заменено на магнитно-резонансную томографию сердца и магистральных сосудов. По назначению врача-кардиолога должно также применяться хотеровское мониторирование сердечного ритма.
-
Рекомендуется всем пациентам с МДД/МДБ, имеющим признаки сердечной недостаточности, которым вследствие узкого ультразвукового окна невозможно проведение трансторакальной эхокардиографии, проведение магнитно-резонансной томографии сердца и магистральных сосудов с целью мониторинга и своевременной коррекции прогрессирования сердечной недостаточности [28,83-93].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4)
-
Рекомендуется всем пациентам с МДД/МДБ, у которых по данным рутинной ЭКГ выявлены нарушения ритма и/или проводимости сердца, или имеются жалобы на неритмичное сердцебиение, пресинкопальные/синкопальные состояния, а также всем пациентам с МДД/МДБ старше 17 лет (последним — вне зависимости от наличия жалоб или изменений на ЭКГ) проведение холтеровского мониторирования сердечного ритма в течение 24 часов с целью своевременной диагностики данных состояний. [28,83-93].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
-
Рекомендуется всем пациентам с МДД/МДБ, имеющим признаки выраженного миокардиального фиброза, проведение магнитно-резонансной томографии сердца с контрастированием с целью своевременной диагностики и мониторинга прогрессирования данного состояния [28,83-93].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
-
Рекомендуется пациентам с МДД/МДБ с клиническими симптомами нарушения осанки проведение рентгенографии грудного и поясничного отдела позвоночника (или компьютерная томография позвоночника (один отдел)) с целью мониторинга прогрессирования деформаций позвоночника и оценки ее степени, а также определения возможности и степени хирургического вмешательства при необходимости [31, 126, 127, 128].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 3)
Комментарии: как правило, сколиотическая деформация позвоночника у пациентов с МДД/МДБ проявляются после того, как пациент становится неамбулаторным. Исследование проводится пациентам с нарушением осанки 1 раз в год после того, как пациент становится неамбулаторным и далее 1 раз в 6 мес при прогрессировании сколиоза.
-
Рекомендуется всем пациентам с МДД/МДБ проведение рентгеноденситометрии поясничного отдела позвоночника с целью исключения остеопороза и определения его степени, а также при подготовке к ортопедическому хирургическому вмешательству [53, 19,20,39,80,81].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4)
Комментарии: проводится детям старше 6 лет с частотой 1 раз в год.
-
Рекомендуется всем пациентам с МДД/МДБ проведение исследования неспровоцированных дыхательных объемов и потоков, при необходимости — исследование дыхательных объемов с применением лекарственных препаратов, пульсоксиметрии, определение парциального давления кислорода в мягких тканях (оксиметрия), начиная с ранней неамбулаторной стадии с целью своевременной диагностики нарушений функции дыхания [10-13, 39].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 3)
Комментарии: определение функции внешнего дыхания проводится методом спирометрии с измерением всех основных показателей (ЖЕЛ, ФЖЕЛ, ОФВ1, СОС25-75, МОС25-75, ПОСвыд) 1 раз в год, при снижени и показателей ФЖЕЛ менее 60% - 1 раз в 6 мес.
-
Рекомендуется проведение кардиореспираторного мониторинга (дистанционное наблюдение за показателями частоты сердечных сокращений и дистанционное наблюдение за функциональными показателями внешнего дыхания) в стационаре всем пациентам с МДД/МДБ при наличии жалоб, соответствующих гипоксемии (дневная сонливость, головные боли, утомляемость, ночные кошмары, необъяснимое снижение массы тела при адекватном питании) и/или данных о снижении ФЖЕЛ менее 50% и/или выявлении снижения сатурации по данным ночной пульсоксиметрии менее 94% с целью выявления синдрома обструктивного апноэ сна, выявления ранней дыхательной недостаточности и решения вопроса о применениии вспомогательных методов респираторной поддержки [19,20, 39].
Уровень убедительности рекомендаций – C (Уровень достоверности доказательств – 5)
Комментарии: 1 раз в 6 мес. При возможности показано применение капнографии, как наиболее чувствительного метода диагностики ранней дыхательной недостаточности [10 –13, 39, 80, 81].
Иные методы.
-
Рекомендуются при наблюдении пациентов с МДД/МДБ применять мультидисциплинарный подход с целью коррекции терапии и динамического мониторинга [95].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарии: показаны первичные и повторные консультации врача-генетика, врача-невролога, врача-пульмонолога, врача-детского кардиолога, врача-кардиолога, врача-гастроэнтеролога, врача-детского эндокринолога, врача-эндокринолога, врача-травматолога-ортопеда, врача-диетолога, врача-психиатра, врача-педиатра/врача общей практики (семейного врача), врача-терапевта, врача-офтальмолога, врача-анастезиолога-реаниматолога, медицинского психолога, врача физической и реабилитационной медицины или врача, выполняющего его функцию (специалиста по медицинской реабилитации: врача по лечебной физкультуре и др.), врача по паллиативной медицинской помощи, а также врачей других специальностей пациентам с МДД/МДБ, имеющим нарушения функций соответствующих органов и систем. Также необходима разработка индивидуальной программы логопедической реабилитации.
-
Рекомендуется прием (осмотр, консультация) врача-невролога первичный и повторный (при необходимости) всем пациентам с МДД/МДБ с целью оценки и наблюдения в динамике неврологического статуса, моторных функций, объема движений и коррекции терапии [2].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарий: частота наблюдения для амбулаторных пациентов 1 раз в 12 месяцев, для неамбулаторных пациентов 1 раз в 6 месяцев. Оценка моторных функций и объема движений может также проводиться врачом физической и реабилитационной медицины или врачом, выполняющим его функцию (специалист по медицинской реабилитации: врач по лечебной физкультуре и др.) (Приложения А3.3, А3.5, А3.6, Г1-Г7).
-
Рекомендуется прием (осмотр, консультация) врача физической и реабилитационной медицины или врача, выполняющего его функцию (специалист по медицинской реабилитации: врач по лечебной физкультуре и др.) первичный и повторный всем пациентам с МДД/МДБ с целью максимального сохранения двигательных функций и профилактики контрактур крупных суставов [2].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарий: частота не реже 1 раза в 6 месяцев.
-
Рекомендуется прием (осмотр, консультация) врача-эндокринолога/врача-детского эндокринолога первичный и повторный всем пациентам с МДД/МДБ с целью свовременной диагностики эндокринологических нарушений [2,76-78].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарии: частота 1 раза в 12 месяцев, чаще в случае выявления задержки полового развития, задержки роста, нарушения толерантности к глюкозе, сахарного диабета, ожирения, синдрома Кушинга, а также других возможных побочных эффектов терапии кортикостероидами системного действия с целью дополнительной диагностики и необходимой медикаментозной коррекции.
-
Рекомендуется прием (осмотр, консультация) врача-травматолога-ортопеда первичный и повторный (при необходимости) всем пациентам с МДД/МДБ с целью определения необходимости и тактики оперативной коррекции ортопедических нарушений [2].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5)
Комментарии: частота - по показаниям, но не реже 1 раза в 12 месяцев.
-
Рекомендуется прием (осмотр, консультация) врача-гастроэнтеролога первичный и повторный (при необходимости) всем пациентам с МДД/МДБ с целью контроля веса пациента, выявления симптомов дисфагии, наличия нарушения стула (запоров), гастроэзофагеального рефлюкса, побочных эффектов приема кортикостероидов системного действия со стороны ЖКТ и их последующей медикаментозной коррекции [2].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5)
Комментарии: частота - по показаниям.
-
Рекомендуется всем пациентам с МДД/МДБ проведение исследования неспровоцированных дыхательных объемов и потоков, при необходимости — исследование дыхательных объемов с применением лекарственных препаратов, пульсоксиметрии, определение парциального давления кислорода в мягких тканях (оксиметрия), начиная с ранней неамбулаторной стадии с целью своевременной диагностики нарушений функции дыхания [10-13,39].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4)
Комментарии: проведение спирометрии для оценки функции внешнего дыхания с измерением всех основных показателей (ЖЕЛ, ФЖЕЛ, ОФВ1, СОС25-75, МОС25-75, ПОСвыд) частота- не реже 1 раза в 6 месяцев. В амбулаторной стадии заболевания следует проводить обучение пациентов проведению спирометрии. Пациентам следует рекомендовать иметь дома пульсоксиметр для регулярного измерения сатурации.
-
Рекомендуется всем пациентам с МДД/МДБ проведение капнографии во время сна, начиная с ранней амбулаторной стадии, с целью выявления обструктивного апноэ сна или других признаков нарушения дыхания во сне [14,39].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4)
Комментарии: данный метод особенно рекомендуется проводить пациентам с избыточным весом, получающим кортикостероиды системного действия.
-
Рекомендуется прием (осмотр, консультация) врача-пульмонолога первичный и повторный (при необходимости) всем пациентам с МДД/МДБ с целью диагностики, мониторинга состояния и коррекции симптомов дыхательной недостаточности [156].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5)
Комментарии: на момент постановки диагноза и далее начиная в поздней амбулаторной стадии — 1 раз в год, начиная с ранней неамбулаторной стадии — 1 раз в 6 месяцев, чаще — по показаниям.
-
Рекомендуется прием (осмотр, консультация) врача-кардиолога/врача-детского кардиолога первичный и повторный (не реже 1 раза в год) всем пациентам с МДД/МДБ с целью диагностики, мониторинга состояния и коррекции патологии сердечно-сосудистой системы [8, 31, 39].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 4)
Комментарии: частота — на момент поставки диагноза и далее не реже 1 раза в год. Наблюдение может быть более частым по мере прогрессирования болезни и развития сердечно-сосудистой патологии. Также всем пациентам с МДД/МДБ перед плановым оперативным вмешательством необходима консультация врача-кардиолога/врача-детского кардиолога, а также регистрация электрокардиограммы и проведение эхокардиографии [31,39].
-
Рекомендуется всем пациентам с МДД/МДБ регулярная регистрация электрокардиограммы и проведение эхокардиографии для выявления нарушений работы сердца [6, 8, 39].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4)
Комментарии: не реже 1 раза в год, при возможности и необходимости ЭХО-КГ может быть заменено на магнитно-резонансную томографию сердца и магистральных сосудов. По назначению врача-кардиолога должно также применяться холтеровское мониторирование сердечного ритма.
-
Рекомендовано прием (тестирование, консультация) медицинского психолога первичный и повторный всем пациентам с МДД/МДБ с целью регулярного скрининга психоэмоционального состояния пациента и лиц, осуществляющих уход, осуществления индивидуальной, групповой, семейной психологической помощи [40, 151, 152].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5)
Комментарии: частота — по показаниям.
-
Рекомендовано прием (осмотр, консультация) врача-психиатра первичный и повторный всем пациентам с МДД/МДБ в случае развития/подозрения на появление поведенческих эмоциональных расстройств с целью диагностики и назначения терапии [40, 151, 152].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5)
Комментарии: частота — по показаниям.
-
Рекомендовано всем пациентам с МДД/МДБ обязательно ежегодно проведение рентгеноденситометрии с целью своевременной коррекции получаемого лечения по поводу остеопении и остеопороза [20,39].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4)
Комментарии: снижение минеральной плотности костей является частым симптомом у пациентов с МДД/МДБ. Неустойчивость при ходьбе, сложность поддержания равновесия в результате мышечной слабости, в сочетании с остеопорозом угрожает развитием переломов костей и позвонков. Все пациенты с МДД/МДБ, независимо от степени обездвиженности (например, нуждающиеся в кресле-каталке) должны быть обучены всем мерам предосторожности для профилактики падения и переломов в быту пациенты и члены семьи должны быть информированы о всех последствиях неадекватного отношения к проблеме остеопороза.
-
Рекомендовано прием (осмотр, конслультация) врача-диетолога первичный и повторный всем пациентам с МДД/МДБ с целью коррекции питания и назначения диеты [2].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5)
-
Рекомендуется всем пациентам с МДД/МДБ перед плановым оперативным вмешательством прием (осмотр, консультация) первичный и повторный (при необходимости) врача-кардиолога/врача-детского кардиолога, а также регистрация электрокардиограммы и проведение эхокардиографии с целью определения возможных противопоказаний к оперативному вмешательству [39].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5)
Комментарии: частота — не реже 1 раз в 12 месяцев для неамбулаторных пациентов, чаще при необходимости.
-
Рекомендовано прием (осмотр, консультация) врача по паллиативной медицинской помощи первичный и повторный (при необходимости), а также иных специалистов из медицинской организации или ее структурного подразделения, оказывающих специализированную паллиативную медицинскую помощь (при наличии показаний), всем пациентам с МДД/МДБ с целью определения объема необходимой паллиативной помощи [133, 134].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4)
Информация
Источники и литература
-
Клинические рекомендации Российского общества медицинских генетиков
-
Клинические рекомендации Союза педиатров России
- Bushby K, Finkel R, Birnkrant DJ, et al. Diagnosis and management of Duchenne muscular dystrophy, part 1: diagnosis, and pharmacological and psychosocial management. Lancet Neurol. 2010;9(1):77-93. doi:10.1016/S1474-4422(09)70271-6 Birnkrant DJ, Bushby K, Bann CM, et al. Diagnosis and management of Duchenne muscular dystrophy, part 1: diagnosis, and neuromuscular, rehabilitation, endocrine, and gastrointestinal and nutritional management [published correction appears in Lancet Neurol. 2018 Apr 4;:]. Lancet Neurol. 2018;17(3):251-267. doi:10.1016/S1474-4422(18)30024-3 Emery AEH, Muntoni F, Quinlivan R. Duchenne Muscular Dystrophy. 4th ed. Oxford, UK: Oxford University Press; 2015. Ferlini A, Neri M, Gualandi F. The medical genetics of dystrophinopathies: molecular genetic diagnosis and its impact on clinical practice. Neuromuscul Disord. 2013;23(1):4-14. doi: 10.1016/j.nmd.2012.09.002 Blake DJ, Weir A, Newey SE, Davies KE. Function and genetics of dystrophin and dystrophin-related proteins in muscle. Physiol Rev. 2002;82(2):291-329. doi:10.1152/physrev.00028.2001 Jones H, De Vivo DC, Darras BT. Neuromuscular disorders of infancy, childhood and adolescence. A clinician"s approach. Oxford: Butterworth-Heinemann; 2003 Tay SK, Ong HT, Low PS. Transaminitis in Duchenne"s muscular dystrophy. Ann Acad Med Singap. 2000;29(6):719-722. Perloff JK. Cardiac rhythm and conduction in Duchenne"s muscular dystrophy: a prospective study of 20 patients. J Am Coll Cardiol. 1984;3(5):1263-1268. doi:10.1016/s0735-1097(84)80186-2 Chenard AA, Becane HM, Tertrain F, de Kermadec JM, Weiss YA. Ventricular arrhythmia in Duchenne muscular dystrophy: prevalence, significance and prognosis. Neuromuscul Disord. 1993;3(3):201-206. doi:10.1016/0960-8966(93)90060-w Phillips MF, Quinlivan RC, Edwards RH, Calverley PM. Changes in spirometry over time as a prognostic marker in patients with Duchenne muscular dystrophy. Am J Respir Crit Care Med. 2001;164(12):2191-2194. doi:10.1164/ajrccm.164.12.2103052 Rideau Y, Jankowski LW, Grellet J. Respiratory function in the muscular dystrophies. Muscle Nerve. 1981;4(2):155-164. doi:10.1002/mus.880040213 Baydur A, Gilgoff I, Prentice W, Carlson M, Fischer DA. Decline in respiratory function and experience with long-term assisted ventilation in advanced Duchenne"s muscular dystrophy. Chest. 1990;97(4):884-889. doi:10.1378/chest.97.4.884 Inkley SR, Oldenburg FC, Vignos PJ Jr. Pulmonary function in Duchenne muscular dystrophy related to stage of disease. Am J Med. 1974;56(3):297-306. doi:10.1016/0002-9343(74)90611-1 Suresh S, Wales P, Dakin C, Harris MA, Cooper DG. Sleep-related breathing disorder in Duchenne muscular dystrophy: disease spectrum in the paediatric population. J Paediatr Child Health. 2005;41(9-10):500-503. doi:10.1111/j.1440-1754.2005.00691.x Leibowitz D, Dubowitz V. Intellect and behaviour in Duchenne muscular dystrophy. Dev Med Child Neurol. 1981;23(5):577-590. doi:10.1111/j.1469-8749.1981.tb02039.x Cotton S, Voudouris NJ, Greenwood KM. Intelligence and Duchenne muscular dystrophy: full-scale, verbal, and performance intelligence quotients. Dev Med Child Neurol. 2001;43(7):497-501. doi:10.1017/s0012162201000913 Anderson JL, Head SI, Rae C, Morley JW. Brain function in Duchenne muscular dystrophy. Brain. 2002;125(Pt 1):4-13. doi:10.1093/brain/awf012 Smith AD, Koreska J, Moseley CF. Progression of scoliosis in Duchenne muscular dystrophy. J Bone Joint Surg Am. 1989;71(7):1066-1074. McDonald DG, Kinali M, Gallagher AC, et al. Fracture prevalence in Duchenne muscular dystrophy. Dev Med Child Neurol. 2002;44(10):695-698. doi:10.1017/s0012162201002778 Larson CM, Henderson RC. Bone mineral density and fractures in boys with Duchenne muscular dystrophy. J Pediatr Orthop. 2000;20(1):71-74. Bushby K, Finkel R, Birnkrant DJ, et al. Diagnosis and management of Duchenne muscular dystrophy, part 2: implementation of multidisciplinary care [published correction appears in Lancet Neurol. 2010 Mar;9(3):237]. Lancet Neurol. 2010;9(2):177-189. doi:10.1016/S1474-4422(09)70272-8 Rivier F., Meyer P., Walther-Louvie U., Mercier M., Echenne B., Quijano-Roy S. Врожденные мышечные дистрофии: классификация и диагностика. Нервно-мышечные болезни. 2014;(1):6-20. https://doi.org/10.17650/2222-8721-2014-0-1-6-14 Ryder S, Leadley RM, Armstrong N, et al. The burden, epidemiology, costs and treatment for Duchenne muscular dystrophy: an evidence review. Orphanet J Rare Dis. 2017;12(1):79. Published 2017 Apr 26. doi:10.1186/s13023-017-0631-3 Yiu EM, Kornberg AJ. Duchenne muscular dystrophy. J Paediatr Child Health. 2015;51(8):759-764. doi:10.1111/jpc.12868 Romitti PA, Zhu Y, Puzhankara S, et al. Prevalence of Duchenne and Becker muscular dystrophies in the United States [published correction appears in Pediatrics. 2015 May;135(5):945]. Pediatrics. 2015;135(3):513-521. doi:10.1542/peds.2014-2044 Mah JK, Korngut L, Dykeman J, Day L, Pringsheim T, Jette N. A systematic review and meta-analysis on the epidemiology of Duchenne and Becker muscular dystrophy. Neuromuscul Disord. 2014;24(6):482-491. doi: 10.1016/j.nmd.2014.03.008 Moat SJ, Bradley DM, Salmon R, Clarke A, Hartley L. Newborn bloodspot screening for Duchenne muscular dystrophy: 21 years experience in Wales (UK). Eur J Hum Genet. 2013;21(10):1049-1053. doi:10.1038/ejhg.2012.301 Fayssoil A, Abasse S, Silverston K. Cardiac Involvement Classification and Therapeutic Management in Patients with Duchenne Muscular Dystrophy. J Neuromuscul Dis. 2017;4(1):17-23. doi:10.3233/JND-160194 Song TJ, Lee KA, Kang SW, Cho H, Choi YC. Three cases of manifesting female carriers in patients with Duchenne muscular dystrophy. Yonsei Med J. 2011;52(1):192-195. doi:10.3349/ymj.2011.52.1.192 Rutkove SB, Kapur K, Zaidman CM, et al. Electrical impedance myography for assessment of Duchenne muscular dystrophy. Ann Neurol. 2017;81(5):622-632. doi:10.1002/ana.24874 Sbrocchi AM, Rauch F, Jacob P, et al. The use of intravenous bisphosphonate therapy to treat vertebral fractures due to osteoporosis among boys with Duchenne muscular dystrophy. Osteoporos Int. 2012;23(11):2703-2711. doi:10.1007/s00198-012-1911-3 Allington N, Vivegnis D, Gerard P. Cyclic administration of pamidronate to treat osteoporosis in children with cerebral palsy or a neuromuscular disorder: a clinical study. Acta Orthop Belg. 2005;71(1):91-97. Wood CL, Cheetham TD, Guglieri M, et al. Testosterone Treatment of Pubertal Delay in Duchenne Muscular Dystrophy. Neuropediatrics. 2015;46(6):371-376. doi:10.1055/s-0035-1563696 Manzur AY, Kuntzer T, Pike M, Swan A. Glucocorticoid corticosteroids for Duchenne muscular dystrophy. Cochrane Database Syst Rev. 2008;(1):CD003725. Published 2008 Jan 23. doi: 10.1002/14651858.CD003725.pub3 Moxley RT 3rd, Ashwal S, Pandya S, et al. Practice parameter: corticosteroid treatment of Duchenne dystrophy: report of the Quality Standards Subcommittee of the American Academy of Neurology and the Practice Committee of the Child Neurology Society. Neurology. 2005;64(1):13-20. doi:10.1212/01.WNL.0000148485.00049.B7 Mercuri E, Muntoni F, Osorio AN, et al. Safety and effectiveness of ataluren: comparison of results from the STRIDE Registry and CINRG DMD Natural History Study. J Comp Eff Res. 2020;9(5):341-360. doi:10.2217/cer-2019-0171 Gloss D, Moxley RT 3rd, Ashwal S, Oskoui M. Practice guideline update summary: Corticosteroid treatment of Duchenne muscular dystrophy: Report of the Guideline Development Subcommittee of the American Academy of Neurology. Neurology. 2016;86(5):465-472. doi:10.1212/WNL.0000000000002337 Nicolas Deconinck, Nathalie Goemans. Management of Neuromuscular Disorders in Children: A Multidisciplinary Approach to Management. July 2019. Mac Keith Press. 1st Edition, p. 166-187. ISBN: 9781911612087 Birnkrant DJ, Bushby K, Bann CM, et al. Diagnosis and management of Duchenne muscular dystrophy, part 2: respiratory, cardiac, bone health, and orthopaedic management. Lancet Neurol. 2018;17(4):347-361. doi:10.1016/S1474-4422(18)30025-5 Birnkrant DJ, Bushby K, Bann CM, et al. Diagnosis and management of Duchenne muscular dystrophy, part 3: primary care, emergency management, psychosocial care, and transitions of care across the lifespan. Lancet Neurol. 2018;17(5):445-455. doi:10.1016/S1474-4422(18)30026-7 Ciafaloni E, Fox DJ, Pandya S, et al. Delayed diagnosis in duchenne muscular dystrophy: data from the Muscular Dystrophy Surveillance, Tracking, and Research Network (MD STARnet). J Pediatr. 2009;155(3):380-385. doi: 10.1016/j.jpeds.2009.02.007 Sansović I, Barišić I, Dumić K. Improved detection of deletions and duplications in the DMD gene using the multiplex ligation-dependent probe amplification (MLPA) method. Biochem Genet. 2013;51(3-4):189-201. doi:10.1007/s10528-012-9554-9 Ankala A, da Silva C, Gualandi F, et al. A comprehensive genomic approach for neuromuscular diseases gives a high diagnostic yield. Ann Neurol. 2015;77(2):206-214. doi:10.1002/ana.24303 Birnkrant DJ, Bushby KM, Amin RS, et al. The respiratory management of patients with duchenne muscular dystrophy: a DMD care considerations working group specialty article. Pediatr Pulmonol. 2010;45(8):739-748. doi:10.1002/ppul.21254 Finder JD, Birnkrant D, Carl J, et al. Respiratory care of the patient with Duchenne muscular dystrophy: ATS consensus statement. Am J Respir Crit Care Med. 2004;170(4):456-465. doi:10.1164/rccm.200307-885ST Polavarapu K, Manjunath M, Preethish-Kumar V, et al. Muscle MRI in Duchenne muscular dystrophy: Evidence of a distinctive pattern. Neuromuscul Disord. 2016;26(11):768-774. doi: 10.1016/j.nmd.2016.09.002 Ma J, McMillan HJ, Karagüzel G, et al. The time to and determinants of first fractures in boys with Duchenne muscular dystrophy. Osteoporos Int. 2017;28(2):597-608. doi:10.1007/s00198-016-3774-5 McDonald CM, Henricson EK, Han JJ, et al. The 6-minute walk test as a new outcome measure in Duchenne muscular dystrophy. Muscle Nerve. 2010;41(4):500-510. doi:10.1002/mus.21544 McDonald CM. Timed function tests have withstood the test of time as clinically meaningful and responsive endpoints in duchenne muscular dystrophy. Muscle Nerve. 2018;58(5):614-617. doi:10.1002/mus.26334 Henricson E, Abresch R, Han JJ, et al. The 6-Minute Walk Test and Person-Reported Outcomes in Boys with Duchenne Muscular Dystrophy and Typically Developing Controls: Longitudinal Comparisons and Clinically-Meaningful Changes Over One Year. PLoS Curr. 2013;5: ecurrents.md.9e17658b007eb79fcd6f723089f79e06. Published 2013 Jul 8. doi:10.1371/currents.md.9e17658b007eb79fcd6f723089f79e06
Информация
Список сокращений
АЛТ — аланинаминотрансфераза
АПФ — ангиотензин-превращающий фермент
АСТ — аспартатаминотрансфераза
ГГТ — гамма-глютамилтрансфераза
ЖЕЛ — жизненная емкость легких
ИГХ — иммуногистохимическое исследование
КТ — компьютерная томография
КФК — креатинфосфокиназа
ЛДГ — лактатдегидрогеназа
ЛФК — лечебная физическая культура
МДБ — мышечная дистрофия Беккера
МДД — мышечная дистрофия Дюшенна
МНО — международное нормализованное отношение
МПКТ — минеральная плотность костной ткани
МРТ — магнитно-резонансная томография;
ПКМД — поясно-конечностных мышечных дистрофий
ПЦР — полимеразная цепная реакция
СДВГ — синдром дефицита внимания и гиперактивности
ФВ — фракция выброса левого желудочка
ФВД — функция внешнего дыхания
ФЖЕЛ — форсированная жизненная емкость легких
ЧДД — частота дыхательных движений
УЗИ — ультразвуковое исследование;
ЭКГ — электрокардиография;
ЭНМГ — электронейромиография;
Эхо-КГ — эхокардиография;
MLPA — multiplex ligation-dependent probe amplification (мультиплексная лиганд-зависимая амплификация)
NGS — next generation sequencing (секвенирование нового поколения)
Термины и определения
Амбулаторный пациент — пациент, способный к самостоятельной ходьбе.
Кардиомиопатия — гетерогенная группа заболеваний миокарда, связанных с механической или электрической дисфункцией, которая обычно проявляется неадекватной гипертрофией или дилатацией. Кардиомиопатии могут как изолированно поражать только сердце, так и быть частью генерализованного системного заболевания, часто приводят к сердечно-сосудистой смерти или к инвалидизации, обусловленной прогрессирующей сердечной недостаточностью.
Поясно-конечностные мышечные дистрофии — группа мышечных дистрофий, характеризующаяся поражением проксимальных отделов верхних и нижних конечностей.
Псевдогипертрофия мышц — визуальное увеличение отдельных групп мышц вследствие их замены жировой или фиброзной тканью.
Субмаксимальный режим нагрузки — это режим, для которого характерны отсутствие одышки, чувства утомления и боли в мышцах.
Мышечная дистрофия Беккера (МДБ) — наследственное рецессивное нервно-мышечное заболевание, сцепленное с Х-хромосомой, вызванное мутациями в гене DMD, приводящими к недостаточной функции дистрофина, имеет позднее начало и вызывает более легкие симптомы, является более легким вариантом заболевания, при котором синтез белка дистрофина идет не до конца, и в результате получается немного укороченный, но вполне функциональный белок.
Мышечная дистрофия Дюшенна (МДД) — наследственное рецессивное нервно-мышечное заболевание, сцепленное с Х-хромосомой, вызванное мутациями в гене DMD, приводящими к отсутствию или недостаточной функции дистрофина, имеет раннее начало и вызывает тяжелое течение.
Электромиография (ЭМГ, ЭНМГ, миография, электронейромиография) — метод исследования биоэлектрических потенциалов, возникающих в скелетных мышцах человека и животных при возбуждении мышечных волокон; регистрация спонтанной, произвольной и вызванной электрической активности мышц.
Критерии оценки качества медицинской помощи

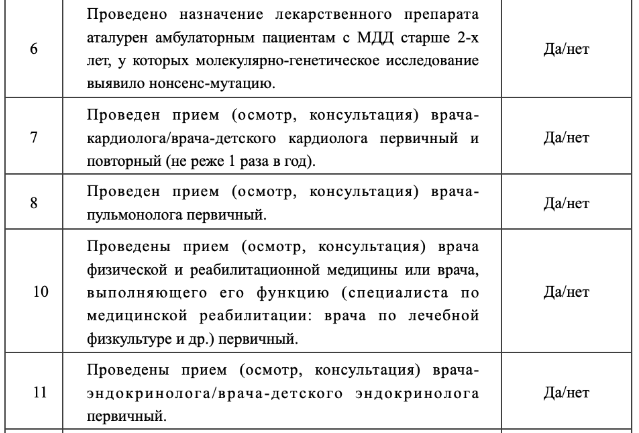

Приложение А1. Состав рабочей группы по разработке и пересмотру клинических рекомендаций
-
Анисимова Инга Вадимовна — к.м.н., заведующая отделом организации медицинской помощи-врач-генетик ФГБНУ «Медико-генетический научный центр им. академика Н.П.Бочкова», член Ассоциации медицинских генетиков.
-
Артемьева Светлана Брониславовна — к.м.н., невролог, заведующая отделением психоневрологии и эпилептологии ОСП Научно-исследовательский клинический институт педиатрии им. Ю. Е. Вельтищева ФГАОУ ВО «РНИМУ ИМ. Н.И.ПИРОГОВА» МЗ РФ.
-
Белоусова Елена Дмитриевна — д.м.н., профессор, невролог, заведующая отделом психоневрологии и эпилептологии ОСП Научно-исследовательский клинический институт педиатрии им. Ю.Е. Вельтищева ФГАОУ ВО «РНИМУ ИМ. Н.И.ПИРОГОВА» МЗ РФ.
-
Вашакмадзе Нато Джумберовна — д.м.н., руководитель отдела орфанных болезней и профилактики инвалидизирующих заболеваний НИИ педиатрии и охраны здоровья детей ЦКБ РАН профессор кафедры факультетской педиатрии педиатрического факультета ФГБОУ ВО «РНИМУ им. Н.И. Пирогова» Минздрава России,
-
Влодавец Дмитрий Владимирович — к.м.н., невролог, старший научный сотрудник отдела психоневрологии и эпилептологии ОСП Научно-исследовательский клинический институт педиатрии им. Ю.Е. Вельтищева ФГАОУ ВО «РНИМУ ИМ. Н.И.ПИРОГОВА» МЗ РФ.
-
Гремякова Татьяна Андреевна — д.м.н., член международного консультативного совета пациентского сообщества МДД, президент благотворительного фонда «Гордей» (член Ассоциации профессиональных участников хосписной помощи, Союза педиатров России, World Duchenne organization).
-
Грознова Ольга Сергеевна — д.м.н., ведущий научный сотрудник отдела детской кардиологии и аритмологии «НИКИ педиатрии им. академика Ю.Е. Вельтищева» ФГБОУ ВО «РНИМУ им. Н.И. Пирогова» МЗ РФ.
-
Гузева Валентина Ивановна — д.м.н., профессор, невролог, заведующая кафедрой неврологии, нейрохирургии и медицинской генетики ФГБОУ ВО Санкт-Петербургский государственный педиатрический медицинский университет, член-корреспондент Российской Академии Естествознания, Главный внештатный детский специалист невролог МЗ РФ.
-
Гусакова Елена Викторовна — д.м.н., профессор, начальник центра реабилитации ФГБУ Центральной Клинической Больницы УДП РФ.
-
Кузенкова Людмила Михайловна —д.м.н., профессор, начальник Центра детской психоневрологии, заведующая отделением психоневрологии и психосоматической патологии ФГАУ «Научный медицинский исследовательский центр здоровья детей» Минздрава России, член Ассоциации медицинских генетиков (АМГ).
-
Куренков Алексей Львович — д.м.н., заведующий лабораторией нервных болезней, ФГАУ «Научный медицинский исследовательский центр здоровья детей» Минздрава России.
-
Куцев Сергей Иванович — академик РАН, д.м.н., директор ФГБНУ «Медико-генетический научный центр им. академика Н.П.Бочкова», главный внештатный специалист по медицинской генетике Минздрава России, президент Ассоциации медицинских генетиков России (АМГ).
-
Михайлова Светлана Витальевна — д.м.н., заведующая отделением медицинской генетики ФГБУ «Российская детская клиническая больница» Минздрава России.
-
Назаренко Людмила Павловна — д.м.н., профессор, заслуженный врач РФ, заместитель директора по научной и лечебной работе, руководитель лаборатории наследственной патологии НИИ медицинской генетики Томского национального исследовательского медицинского центра РАН.
-
Никитин Сергей Сергеевич — д.м.н., профессор, заведующий кафедрой генетики нервных болезней МГНЦ им. Н.П. Бочкова.
-
Новиков Артем Юрьевич — детский психиатр, клиника «Рассвет».
-
Подклетнова Татьяна Владимировна — к.м.н., невролог, старший научный сотрудник лаборатории нервных болезней, ФГАУ «Научный медицинский исследовательский центр здоровья детей» Минздрава России.
-
Полевиченко Елена Владимировна — д.м.н., профессор кафедры онкологии, гематологии и лучевой терапии педиатрического факультета ФГАОУ ВО РНИМУ имени Н.И.Пирогова, главный внештатный детский специалист по паллиативной медицинской помощи Минздрава России, член Правления Ассоциации профессиональных участников хосписной помощи.
-
Поляков Александр Владимирович — чл.-корр. РАН, д.б.н., профессор, заведующий лабораторией ДНК диагностики ФГБНУ «Медико-генетический научный центр имени академика Н.П. Бочкова».
-
Прокопьев Геннадий Германович — к.м.н., анестезиолог-реаниматолог, доцент кафедры детской анестезиологии и интенсивной терапии ФУВ ФГАОУ ВО РНИМУ имени Н. И. Пирогова, ведущий научный сотрудник и заведующий отделением «Научно-практического центра специализированной медицинской помощи детям» им В. Ф. Войно-Ясенецкого Департамента здравоохранения г. Москвы.
-
Руденко Дмитрий Игоревич — д. м. н., профессор, заместитель главного врача СПб ГБУЗ «Городская многопрофильная больница №2» Санкт-Петербургского Медицинского Университета им. И.П. Павлова.
-
Репина Светлана Афанасьевна — к.м.н., врач-генетик ФГБНУ «Медико-генетический научный центр им. академика Н.П. Бочкова», член Российского общества медицинских генетиков, член Ассоциации медицинских генетиков.
-
Романенко Евгения Викторовна — главный врач «Дом с маяком для молодых взрослых»
-
Рябых Сергей Олегович — д.м.н., травматолог-ортопед высшей категории, руководитель клиники патологии позвоночника и редких заболеваний ФГБУ «РНЦ «ВТО» им. акад. Г.А. Илизарова» Минздрава России, г. Курган, директор по образованию в направлении «ортопедия» российского представительства международной ассоциации спинальных хирургов АОSpine, член ассоциации по изучению метода Илизарова ASAMI Россия, член всероссийского общества травматологов-ортопедов.
-
Сакбаева Гульжан Ержановна — заведующая отделением детской неврологии ФГБУ Центральной Клинической Больницы УДП РФ.
-
Сапего Елена Юрьевна — врач-невролог, начальник отдела паллиативной медицинской помощи детям ГАУЗ СО «ОДКБ», г. Екатеринбург.
-
Селимзянова Лилия Робертовна — к.м.н., ведущий научный сотрудник НИИ педиатрии и охраны здоровья детей ЦКБ РАН Минобрнауки, доцент кафедры педиатрии и детской ревматологии ФГАОУ «Первый МГМУ им. И.М. Сеченова» Минздрава России (Сеченовский Университет), член Союза Педиатров России.
-
Степанов Андрей Алексеевич — д.м.н., профессор, главный детский внештатный специалист УДП РФ, зам. глав. врача по педиатрии ФГБУ Центральной Клинической Больницы УДП РФ
-
Субботин Дмитрий Михайлович — врач-генетик ФГБНУ «Медико-генетический научный центр им. академика Н.П.Бочкова», член Ассоциации медицинских генетиков.
-
Суслов Василий Михайлович — к.м.н., доцент кафедры реабилитологии ФП и ДПО ФГБОУ ВО Санкт-Петербургский государственный педиатрический медицинский университет Минздрава России
-
Тозлиян Елена Васильевна — к.м.н., врач-детский эндокринолог, ОСП Научноисследовательский клинический институт педиатрии им. Ю.Е. Вельтищева ФГАОУ ВО «РНИМУ ИМ. Н.И.ПИРОГОВА» МЗ РФ
-
Феклистов Дмитрий Александрович — врач-травматолог-ортопед, «НИКИ педиатрии им. академика Ю.Е. Вельтищева» ФГБОУ ВО «РНИМУ им. Н.И. Пирогова» МЗ РФ
-
Шаховская Надежда Ивановна — к.м.н., заместитель главного врача по медицинской части, Государственное бюджетное учреждение здравоохранения Московской области Психоневрологическая больница для детей с поражением ЦНС с нарушением психики, заслуженный работник здравохранения МО.
-
Шредер Екатерина Владимировна — врач-детский эндокринолог ФГБУ Центральной клинической больницы УД Президента РФ.
Авторы подтверждают отсутствие финансовой поддержки/конфликта интересов, который необходимо обнародовать.
Приложение А2. Методология разработки клинических рекомендаций
Настоящие рекомендации предназначены для применения медицинскими организациями и учреждениями федеральных, территориальных и муниципальных органов управления здравоохранением, систем обязательного и добровольного медицинского страхования, другими медицинскими организациями различных организационно-правовых форм деятельности, направленной на оказание медицинской помощи.
Целевая аудитория данных клинических рекомендаций:
-
Врачи-педиатры;
-
Врачи-неврологи;
-
Врачи-генетики;
-
Врачи общей врачебной практики (семейные врачи);
-
Врачи-терапевты;
-
Врачи-лабораторные генетики;
-
Врачи-кардиологи;
-
Врачи-детские кардиологи;
-
Врачи по паллиативной медицинской помощи;
-
Врачи-эндокринологи;
-
Врачи-рентгенологи;
-
Врачи функциональной диагностики;
-
Врачи-пульмонологи;
-
Врачи-гастроэнтерологи;
-
Врачи-травматологи-ортопеды;
-
Врачи-офтальмологи;
-
Врачи-оториноларингологи;
-
Медицинские психологи;
-
Студенты медицинских ВУЗов;
-
Обучающиеся в ординатуре.
Таблица 1. Шкала оценки уровней достоверности доказательств (УДД)для методов диагностики (диагностических вмешательств)

Таблица 2. Шкала оценки уровней достоверности доказательств (УДД)для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)
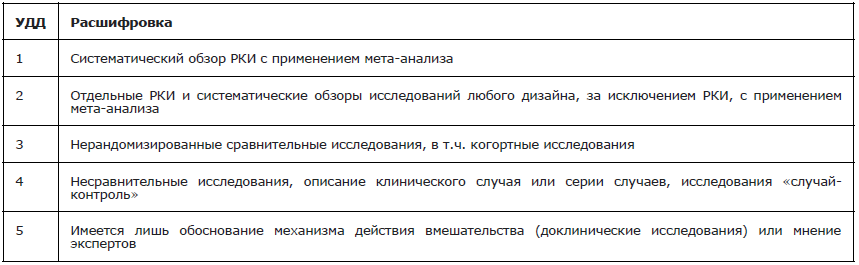
Таблица 3. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)
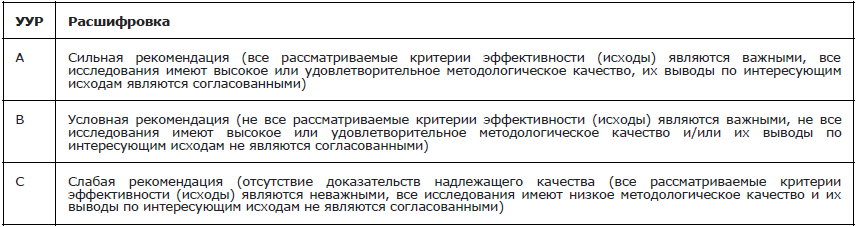
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию – не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утверждённым КР, но не чаще 1 раза в 6 месяцев.
Приложение А3. Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов, инструкции по применению лекарственного препарата
-
Федеральный закон "Об основах охраны здоровья граждан в Российской Федерации" (N 323-ФЗ от 21.11.2011).
-
Приказ Минздрава России от 21.04.2022 N 274н "Об утверждении Порядка оказания медицинской помощи пациентам с врожденными и (или) наследственными заболеваниями".
-
Постановление Правительства №403 от 26.04 2012г "О порядке ведения Федерального регистра лиц, страдающих угрожающими и хронически прогрессирующими редкими орфанными заболеваниями, приводящими к сокращению продолжительности жизни граждан или их инвалидности и его регионального сегмента".
-
Критерии оценки качества медицинской помощи (Приказ МЗ РФ от 10.05.2017 г. № 203н «Об утверждении критериев оценки качества медицинской помощи)».
-
Приказ Минздрава России № 345н, Минтруда России от 31.05.2019 № 372н «Об утверждении положения об организации оказания паллиативной медицинской помощи, включая порядок взаимодействия медицинских организаций, организаций социального обслуживания и общественных объединений, иных некоммерческих организаций, осуществляющих свою деятельность в сфере охраны здоровья».
-
Приказ Минздрава России № 505н от 10 июля 2019 года «Об утверждении Порядка передачи от медицинской организации пациенту (его законному представителю) медицинских изделий, предназначенных для поддержания функций органов и систем организма человека, для использования на дому при оказании паллиативной медицинской помощи».
Информация о лекарственных средствах: https://grls.rosminzdrav.ru/
Прочие нормативно-правовые документы, с учетом которых разработаны клинические рекомендации:
-
Международная классификация болезней, травм и состояний, влияющих на здоровье (МКБ – 10);
-
Приказ МЗ РФ от 20 декабря 2012г. № 1183н «Об утверждении номенклатуры должностей медицинских работников и фармацевтических работников».
-
Федеральный закон от 25.12.2018 № 489-ФЗ «О внесении изменений в статью 40 Федерального закона "Об обязательном медицинском страховании в Российской Федерации" и Федеральный закон "Об основах охраны здоровья граждан в Российской Федерации" по вопросам клинических рекомендаций».
-
Приказ Минздрава России № 103н от 28.02.2019 г. «Об утверждении порядка и сроков разработки клинических рекомендаций, их пересмотра, типовой формы клинических рекомендаций и требований к их структуре, составу и научной обоснованности, включаемой в клинические рекомендации информации».
-
Приказ Минздрава России от 13.10.2017 N 804н "Об утверждении номенклатуры медицинских услуг".
Приложение А 3.1. Основные симптомы МДД
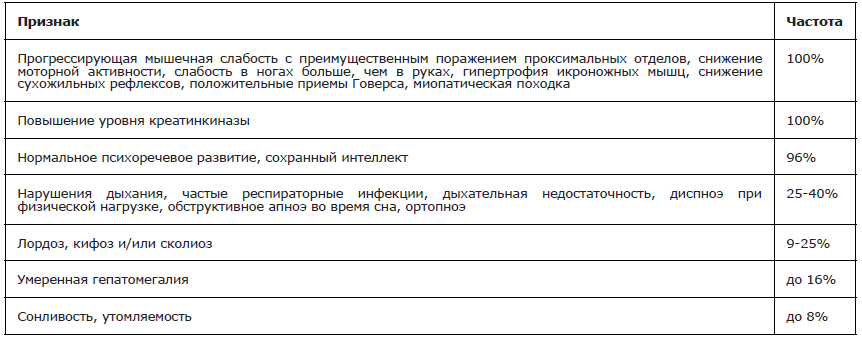
Приложение А 3.2. Основные заболевания для дифференциального диагноза МДД

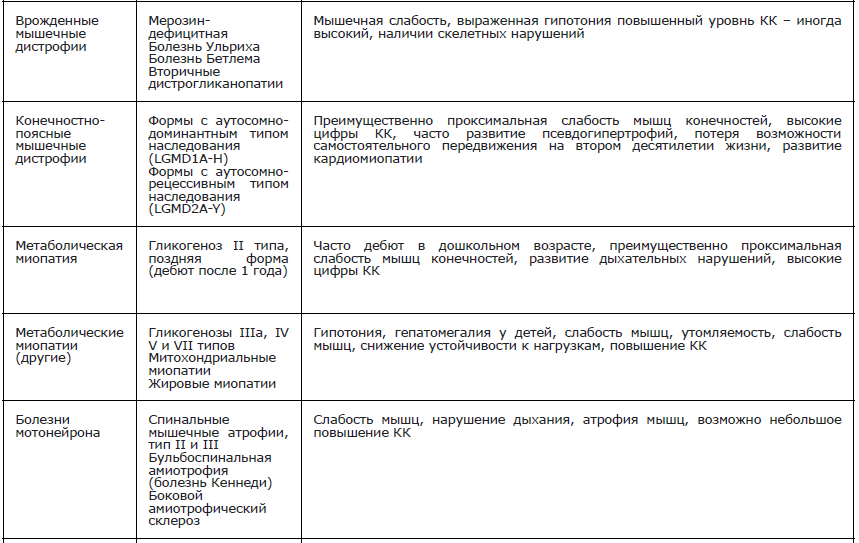

Приложение А 3.3. Выполнение двигательных тестов при МДД
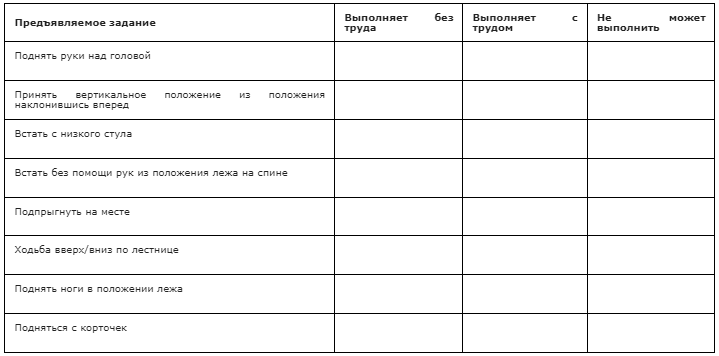
Приложение А 3.4. Мониторинг состояния пациента с МДД

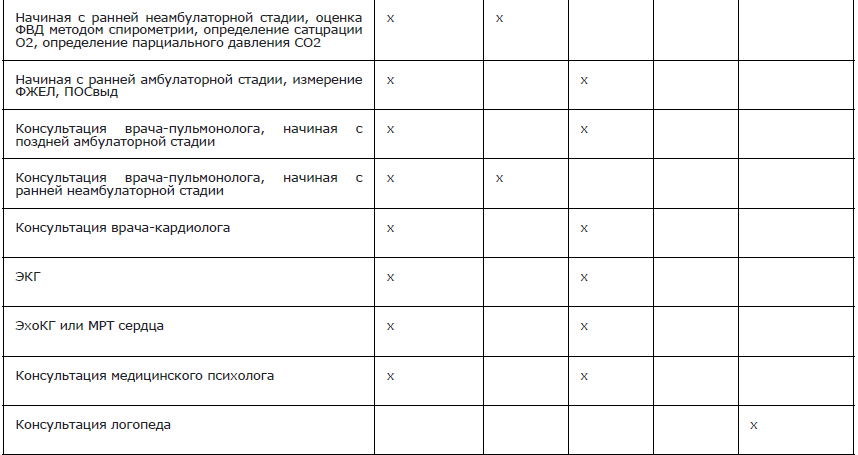
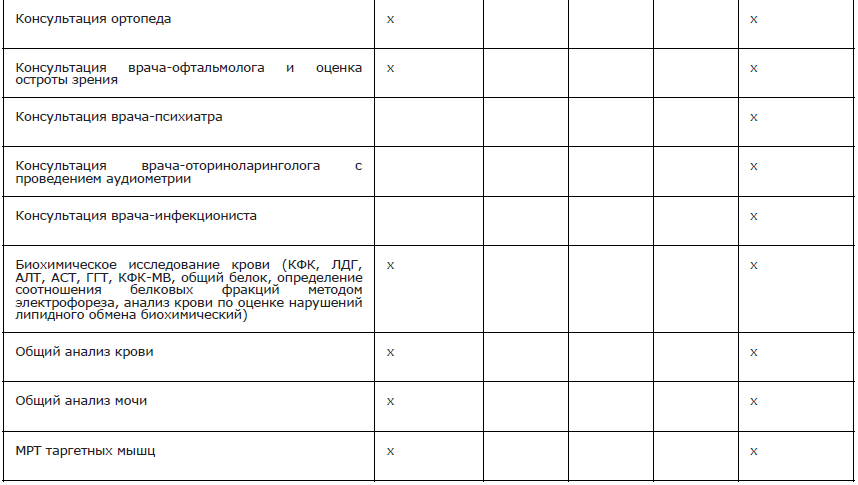
*- при приеме пациентом кортикостероидов системного действия
**- при отсуствии терапии кортикостероидами системного действия
Для мониторинга состояния пациентов, находящихся на патогенетической терапии, рекомендовано их наблюдение не реже одного раза в год в специализированных центрах, в которых может быть оказан объем медицинской помощи в соответствии с данными клиническим рекомендациями.
Приложение А 3.5. Тест на время: подъем на 4 ступени
Проведение теста не требует сложного оборудования, и его можно проводить как в стационарных, так и в амбулаторных условиях.
Необходимое оборудование: часы с секундной стрелкой, лестница
При проведении теста больному ставится задача подняться на 4 ступени по лестнице, после чего время, затраченное на подъем по ступеням, регистрируется.
Приложение А 3.6. Тест на время: спуск на 4 ступени
Проведение теста не требует сложного оборудования, и его можно проводить как в стационарных, так и в амбулаторных условиях.
Необходимое оборудование: часы с секундной стрелкой, лестница
При проведении теста больному ставится спуститься на 4 ступени по лестнице, после чего время, затраченное на спуск по ступеням, регистрируется.
Приложение А 3.7. Измерение подвижности сустава (Углометрия)
Начальная цель: выявление уменьшения объема движений в суставах и/или наличие суставных контрактур, которые могут способствовать/приводить к функциональному ухудшению или нарушениям опорно-двигательного аппарата или кожным проблемам. Выявление необходимости дополнительного/альтернативного медикаментозного/хирургического вмешательства (применение ортезов, шинирование, использование устройств для вертикализации, операций по удлиннению мышц)
Приложение Б. Алгоритмы действий врача
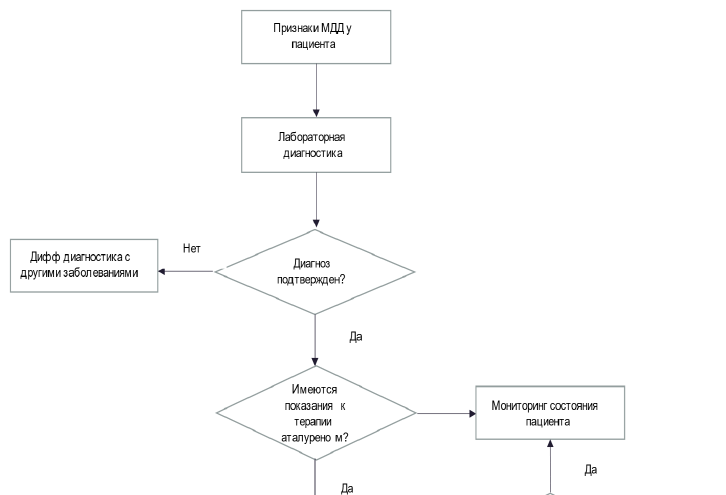
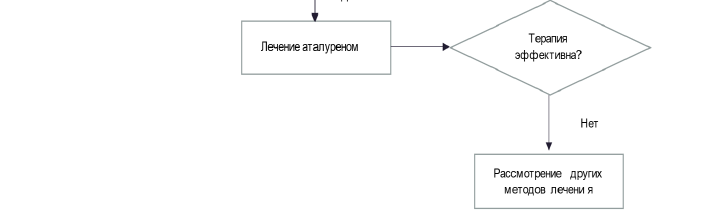
Приложение В. Информация для пациента
Прогрессирующая миодистрофия Дюшенна
Мышечная дистрофия Дюшенна относится к классу мышечных заболеваний под общим названием «дистрофинопатии». Дистрофинопатии развиваются на фоне отсутствия синтеза мышечного белка дистрофина. Болезнь имеет тяжелые симптомы и злокачественное течение. Частота МДД составляет примерно 1 случай на 3500–5000 живорожденных мальчиков. Заболевание встречается практически во всех этнических группах. Мышечная дистрофия Беккера имеет менее выраженные, более доброкачественные проявления, так как сохраняется синтез укороченной версии дистрофина.
МДД редкое наследственное заболевание. В результате мутации в гене DMD, развивается дефицит и/или нарушение функции белка дистрофин. Обычно мутация является наследственной; в трети случаев происходит спонтанная мутация (de novo). Ген дистрофина — один из самых больших генов человека, содержит 79 экзонов. В ~65% случаев встречаются крупные делеции; ~10% мутаций представлено дупликациями, а остальные случаи — точковыми и малыми мутациями, из которых 10-15% представлены нонсенс-мутациями.
Белок дистрофина участвует в работе скелетных мышц, мышц дыхательной и сердечно-сосудистой систем. Он связывает внутренний цитоскелет с сарко- и дистрогликанами в мембране и внеклеточном матриксе, обеспечивает механическую и структурную стабильность мембраны мышечных волокон при сокращении. Дистрофин также является амортизатором, обеспечивающим возвращение мышцы в исходное состояние после напряжения. При прогрессировании болезни мышечные волокна разрушаются и замещаются фиброзной и жировая тканью.
Заболевание проявляется в возрасте 1–5 лет, быстро прогрессирует и обычно приводит к летальному исходу до 25-летнего возраста. Наиболее часто смерть больных наступает от дыхательной, сердечной недостаточности или от интеркуррентных инфекций.
Для большинства больных характерна задержка темпов раннего моторного развития. При начале самостоятельной ходьбы отмечаются частые падения, спотыкания, моторная неловкость, быстрая утомляемость. Постепенно походка становится переваливающейся, возникают затруднения при подъеме по лестнице и из положения на корточках, когда больные вынуждены использовать вспомогательные приемы Говерса («взбирание по самому себе»). На ранних стадиях заболевания обнаруживается псевдогипертрофия мышц, возникающая за счет разрастания соединительной и жировой ткани на месте гибнущих мышечных волокон. Наиболее частая локализация — в икроножных, дельтовидных, четырехглавых и трехглавых мышцах, что создает ложное впечатление атлетического телосложения больного. По мере прогрессирования заболевания псевдогипертрофия мышц трансформируются в их гипо- и атрофию. Распространение патологического процесса имеет восходящий характер. Первыми поражаются мышцы тазового пояса и проксимальных отделов нижних конечностей, затем мышцы плечевого пояса, спины и проксимальных отделов верхних конечностей. Пациенты сохраняют способность к самостоятельной ходьбе до 10–12-ти летнего возраста, после чего пепедвигаются только в инвалидной коляске. Уже на ранних стадиях болезни снижаются или угасают коленные рефлексы. Ахиллов рефлекс, а также сухожильные рефлексы с рук, могут длительное время оставаться сохранными. По мере развития патологического процесса в мышцах возникают вторичные деформации позвоночника (усиление лордоза и кифоза, сколиоз), грудной клетки (по типу седловидной и килевидной) и стоп, а также ретракции сухожилий с развитием контрактур в суставах. Характерным признаком заболевания является кардиомиопатия, которая проявляется симптомами гипертрофии левого желудочка и аритмией. У 25–30% больных диагностируется интеллектуальная недостаточность, расстройства нейропсихического развития и особенности поведения.
Выделяют ранние и поздние симптомы МДД

Наследование.
Х-сцепленный рецессивный, т.е. им страдают почти исключительно мальчики, женщины же с поврежденным геном в одной из Х-хромосом являются носительницами МДД. Но в редких случаях миодистрофией Дюшенна могут болеть и девочки. Причинами этого могут быть преимущественная инактивация Х-хромосомы с нормальным аллелем у гетерозиготных носительниц мутантного гена дистрофина, Х-аутосомная транслокация, затрагивающая этот ген, гемизиготность по мутантному аллелю и наличие фенокопий (заболеваний, связанных с нарушением других белков, входящих в дистрофин-гликопротеиновый комплекс). Приблизительно в 2/3 случаев сын получает хромосому с повреждением от матери-носительницы, в остальных случаях заболевание возникает в результате мутации de novo в половых клетках матери или отца (так появляются девояки, носительницы дефектного гена), либо в предшественниках этих клеток. Приблизительно 30% всех случаев заболевания связаны с возникновением новых мутаций в гене дистрофина, а остальные 70% обусловлены носительством матерью ребенка с патологической мутацией в одной из Х хромосом. Считается, что 6-7% всех спорадических случаев заболевания являются следствием гонадного мозаицизма - существования в яичниках женщины нескольких генераций ооцитов с нормальными и мутантными аллелями гена дистрофина.
Диагностика.
Врачи на основании клинических симптомов могут заподозрить болезнь. Затем проводятся лабораторные тесты и инструментальное исследование. При подозрении на дистрофию Дюшенна чаще всего первым исследованием является анализ крови с целью выяснения уровеня КФК. У больных МДД уровень КФК в 10–100 раз превышает норму. При повышенном уровне КФК рекомендуется провести генетические тесты, направленные на поиск изменений в ДНК (генетических мутаций), характерных для МДД. С генетиками также можно будет обсудить результаты генетического тестирования, как они могут повлиять на вашего ребенка и, возможно, на других членов семьи.
Лечение.
Лечение МДД базируется на мультидисциплинарном подходе с участием специалистов разных специальностей, с обязательным участием членов семьи и врача-координатора.
Терапия кортикостероидами системного действия замедляет прогрессирование слабости мышц, снижает риск ортопедических осложнений, стабилизирует функцию дыхательной и сердечно-сосудистых систем.
Длительное применение кортикостероидов системного действия приводит к:
• увеличению времени сохранности способности самостоятельно передвигаться и функций верхних конечностей.
• более длительному сохранению дыхательной функции
• снижению числа хирургических вмешательств для коррекции сколиоза
Эффект терапии во многом зависит от того, когда было начато лечение. Рекомендуется начинать кортикостероидами системного действия терапию на стадии плато, в возрасте не старше 7 лет, тогда наблюдается максимальный эффект сохранения способности самостоятельного передвижения.
Прекращать терапию кортикостероидами системного действия нельзя резко, следует постепенно снижать дозу.
Медико-генетическая консультация.
Семьям очень важно посетить врача генетика. У врача генетика можно узнать риск рождения больного МДД ребенка в данной семье, пройти обследование родственникам если это необходимо. Обсудить пренатальную и преимплантационную диагностику.
Пренатальная диагностика проводится на 9–11 неделях беременности. В материале, который называется ворсины хориона (то, из чего в последующем формируется плацента), определяют активность фермента и проводят тестирование для выявления мутаций в гене DMD. На основании проведенного анализа делают вывод о том, болен плод или здоров. Современные технологии позволяют проводить и преимплантационную диагностику. Оплодотворение проводится в пробирке, затем на стадии нескольких бластомеров отбирают только те эмбрионы, в которых нет семейной мутации и их импланитируют в организм матери. При данной процедуре есть свои риски, которые может разъяснить врач-генетик.
МДД входит в перечень орфанных заболеваний.
Помощь семьи.
От семьи зависит успех лечения не в меньшей степени, чем от врача. МДД —хроническое заболевание, при котором каждодневные усилия семьи имеют первостепенное значение. Нужно обеспечить уход за ребенком, быть ответственными и приверженными родителями, соблюдать рекомендации, ни при каких условиях не терять надежду. В настоящее время уже есть доказанные методы помощи и ухода за больными с МДД, которые приносят ощутимые результаты. Появляется патогенетическая терапия. И даже если вы не победите болезнь полностью, изменить жизнь к лучшему, сделать родного вам человека счастливым — в ваших силах.
Важные ресурсы. Существуют международные и российские организации, проекты и сообщества, призванные помочь облегчить жизнь пациентов с МДД и их семей.
Приложение Г1-ГN. Шкалы оценки, вопросники и другие оценочные инструменты состояния пациента, приведенные в клинических рекомендациях
Приложение Г1 Шкала оценки степени сохранности мышечной функции ног.
Название на русском языке: Шкала оценки степени сохранности мышечной функции ног.
Оригинальное название: Vignos Scale
Источник: [96]
Тип: шкала оценки
Назначение: клиническая оценка мышечной функции ног
Содержание:

Ключ (интерпретация): норма 1; 10 – нет функции
Приложение Г2 Шкала оценки степени сохранности мышечной функции рук.
Название на русском языке: Шкала оценки степени сохранности мышечной функции рук.
Оригинальное название: Brooke Scale.
Источник: [97]
Тип: шкала оценки
Назначение: клиническая оценка мышечной функции рук
Содержание:
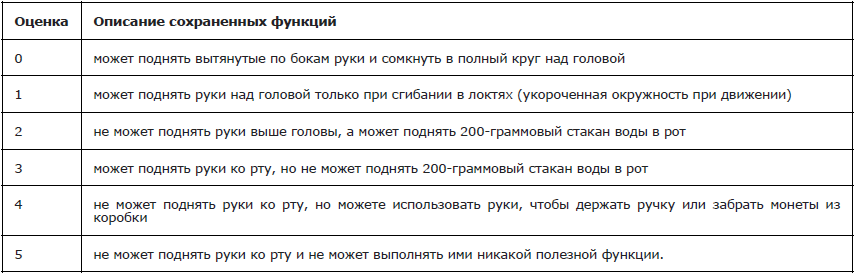
Ключ (интерпретация): норма 1; 5 — нет функции
Приложение Г3 Адаптированная шкала оценки моторных функций Хаммерсмит.
Название на русском языке: адаптированная шкала оценки моторных функций Хаммерсмит.
Оригинальное название: Hammersmith Motor Ability Scale (HMAS)
Источник: [98]
Тип: шкала оценки
Назначение: оценка степени ограничения активности у больных МДД/МДБ, степени прогрессирования заболевания, оценка динамики на фоне проводимого лечения
Содержание:
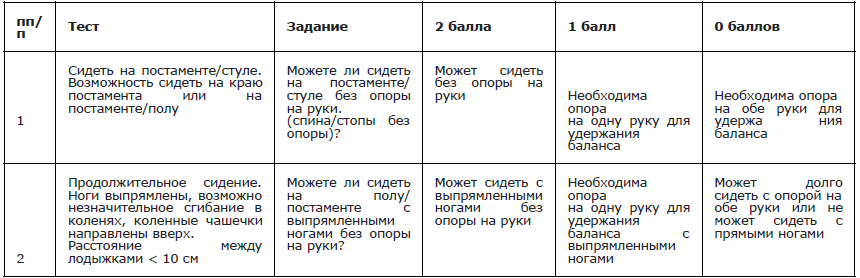
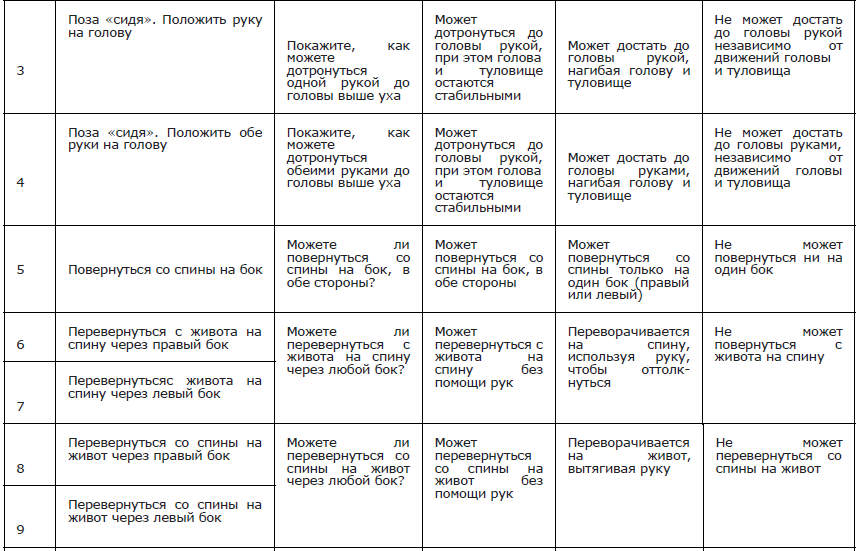
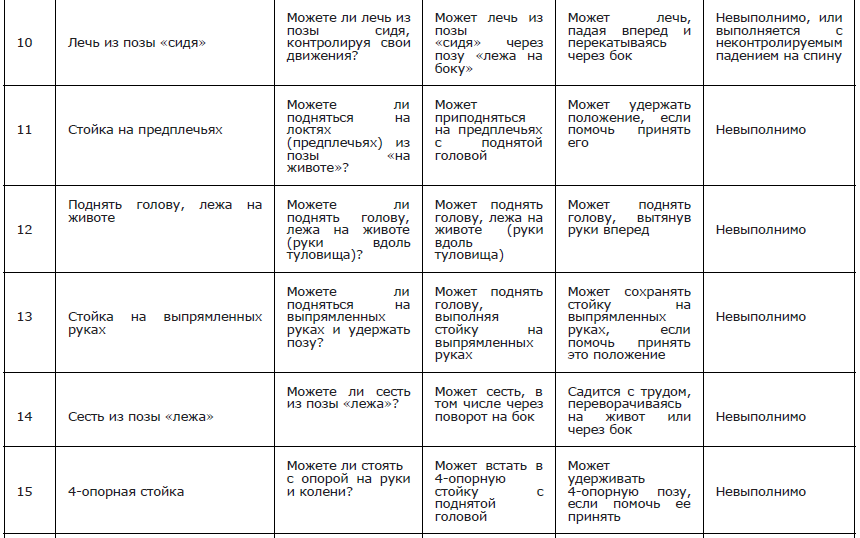


Ключ (интерпретация): состоит из 20 пунктов, каждый из которых оценивается согласно степени выполнения на 2, 1 или 0 баллов.
Приложение Г4. 6MWT — тест 6-минутной ходьбы.
Название на русском языке: тест 6-минутной ходьбы.
Оригинальное название: The six minute walking test (6MWT)
Источник: [99]
Тип: другое
Назначение: определение выносливости амбулаторных пациентов с целью оценки эффективности терапии и прогрессирования заболевания
Содержание: В тесте оценивается дистанция в метрах, пройденная пациентом за 6 минут без вынужденных остановок.
Ключ (интерпретация): проводится сравнение с результатами теста, проведенного ранее (до начала терапии, на фоне терапии и тд)
Следует помнить, что для данного теста имеются следующие абсолютные противопоказания: нестабильная стенокардия напряжения и инфаркт миокарда, давностью до 1 месяца. Относительными противопоказаниями являются: ЧСС выше 120/мин в покое, систолическое АД >180 мм.рт.ст. и диастолическое АД>100 мм.рт.ст. Стабильная стенокардия не является абсолютным противопоказанием для проведения теста, однако его следует проводить с осторожностью, на фоне приема антиангинальных препаратов по показаниям.
Если пациент находится на постоянной кислородной поддержке, скорость подачи кислорода при проведении теста должна сохраняться в соответствии с предписанием врача, назначившего и контролирующего терапию.
Проведение теста необходимо немедленно прекратить в случае появления:
-
Боли в груди;
-
Непереносимой одышки;
-
Крампи в ногах;
-
Резкой неустойчивости и пошатывания при ходьбе;
-
Чрезмерного потоотделения;
-
Резкого изменения цвета кожных покровов (бледности).
6MWT проводится в помещении, хорошо знакомом пациенту, имеющем достаточно длинный коридор с твердым покрытием. Длина проходимого пути должна составлять не менее 30 метров с разметкой каждые 3 метра, а также точками поворотов/разворотов.
Пациент получает инструкцию о необходимости идти с максимально возможной скоростью (но не бежать) в течение 6 минут.
В тесте оценивается дистанция в метрах, пройденная пациентом за 6 минут без вынужденных остановок.
Приложение Г5. Методы оценки состояния нейромышечной системы при мышечной дистрофии Дюшенна.
Название на русском языке: Методы оценки состояния нейромышечной системы при мышечной дистрофии Дюшенна.
Оригинальное название: Neuromuscular assessments for patients with Duchenne muscular dystrophy.
Источник: [1]
Тип: шкала оценки
Назначение: регулярная оценка прогрессирования заболевания (исследование силы, объема движений, осанки, походки, тесты на время), мониторинг способности справляться с повседневной деятельностью, принятие решений о терапевтических вмешательствах.
Содержание:

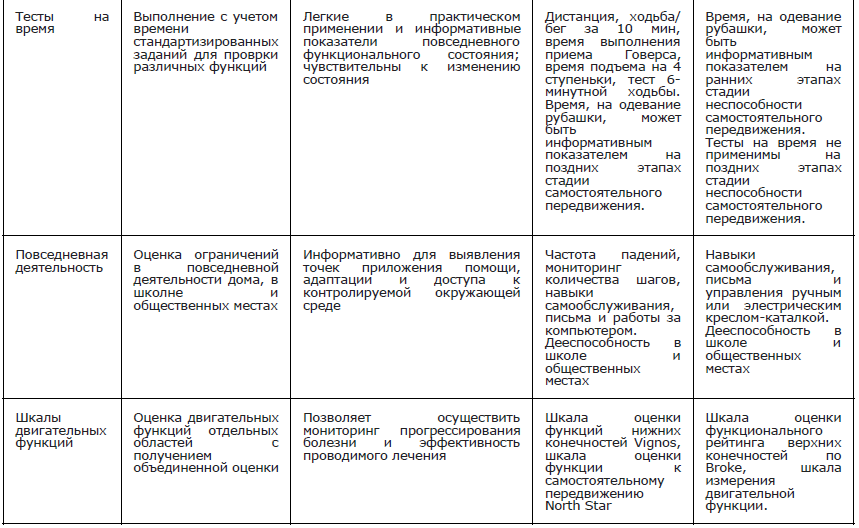
Ключ (интерпретация): проводится сравнение с результатами теста, проведенного ранее (до начала терапии, на фоне терапии и тд)
Приложение Г6. Тест оценки функциональной активности Северная Звезда.
Название на русском языке: Система амбулаторной оценки функциональной активности Северная Звезда
Оригинальное название: North Star Ambulatory Assessment, NSAA
Источник: [100]
Тип: шкала оценки
Назначение: оценка функциональных возможностей пациента
Содержание:
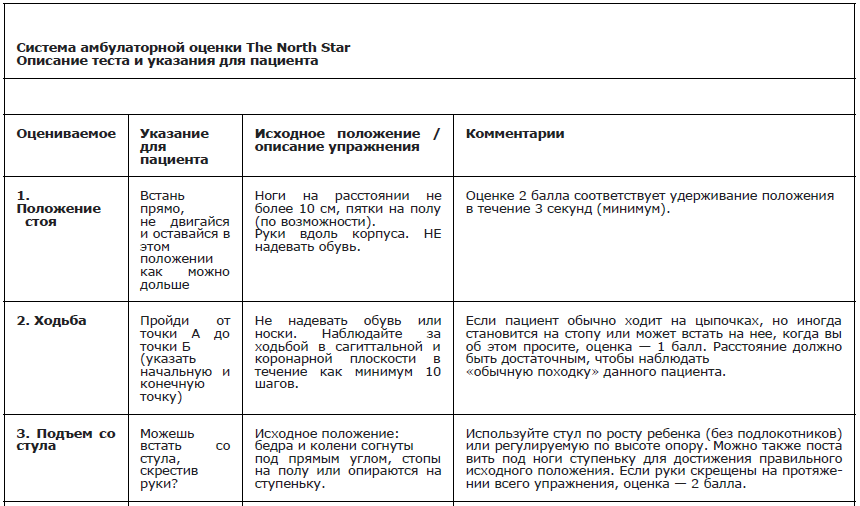
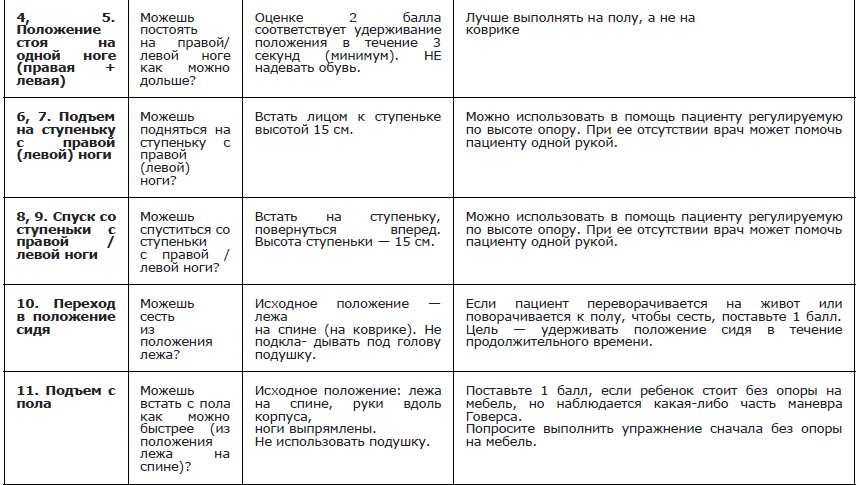
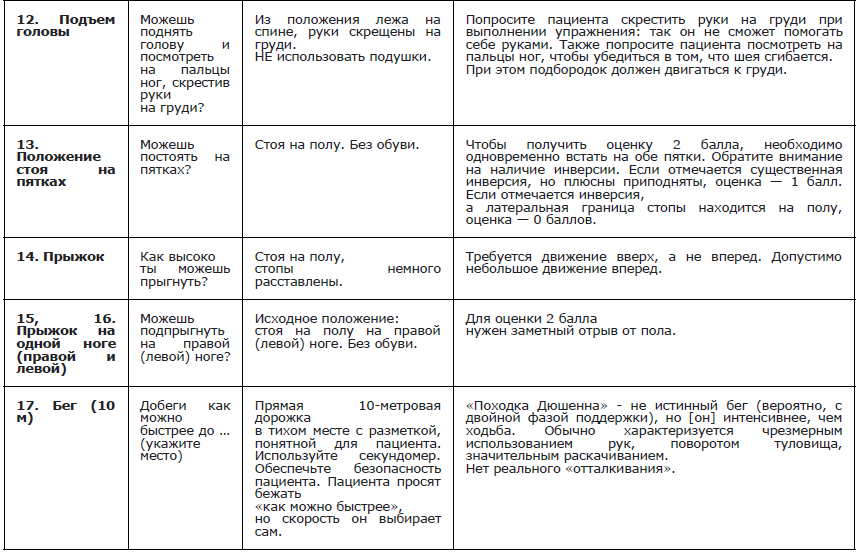
Ключ (интерпретация): NSAA представляет собой шкалу, состоящую из 17 пунктов, которая служит для оценки функциональных возможностей пациента: 0 (неспособен), 1 (выполняет самостоятельно, но с модификациями), 2 (выполняет без компенсации).
Пояснения:
• выполнять тесты в положении стоя при наличии травм нижних конечностей. Однако пациента можно попросить выполнить подъемы головы и переход в сидячее положение, если он способен это сделать. Следует указывать «комментарии» в рабочей таблице;
• рекомендуется выполнять тесты NSAA в предложенном порядке (прим.: настоящий порядок заданий был изменен для проведения более эффективной оценки и отличается от последовательности исследований, используемой в предыдущих версиях);
• НЕ использовать маты;
• обращаем ваше внимание, что время в секундах округляется до ближайшего значения десятых секунды во всех заданиях на время (к примеру, подъем с пола или бег на 10 м);
• выполнение упражнений оценивается следующим образом:
2 = «Нормально» – без отклонений
1 = С небольшими модификациями, но пациент выполняет задание без дополнительной помощи
0 = Не может выполнить задание самостоятельно;
• если, по вашему мнению, пациент может получить более высокую оценку, которая была ниже из-за невыполнения каких-либо условий или недостаточного понимания задания, попросите его повторить упражнение и повторно оцените его выполнение.
• Если вы не уверены, можно ли оценить выполнение задания выше, ставьте за него нижнюю оценку.
Подготовка.
• отмерьте 10 метров в длинном тихом коридоре или помещении. Укажите линию финиша на отметке 11 метров, чтобы пациент точно пробежал через отметку 10 метров, а не замедлился перед финишем;
• обеспечьте чистое пространство на полу площадью 3*3,5 м, достаточное для выполнения других заданий (к примеру, подъем с пола).
Приложение Г7. Модуль оценки работоспособности верхних конечностей для МДД.
Название на русском языке: Модуль оценки работоспособности верхних конечностей для МДД
Оригинальное название (если есть): Performance of the Upper Limb Module for DMD 2.0 (PUL or DMD) Worksheet
Источник (официальный сайт разработчиков, публикация с валидацией): [138]
Тип (подчеркнуть): шкала оценки, индекс, вопросник, другое (уточнить)
Назначение: функциональная оценка движений в руках у пациентов с МДД/МДБ, может использоваться для оценки эффективности терапии.
Содержание (шаблон):

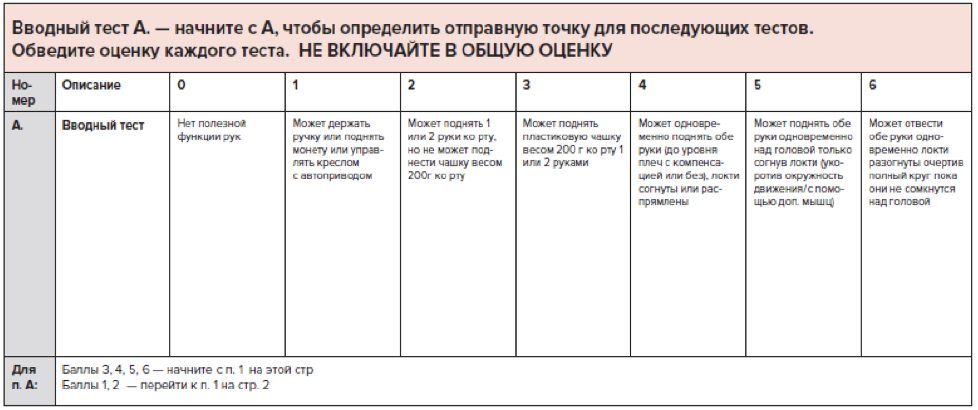
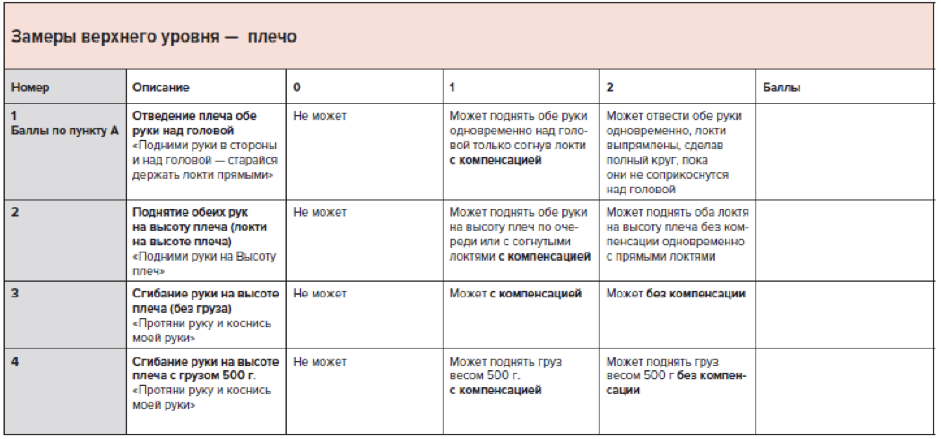




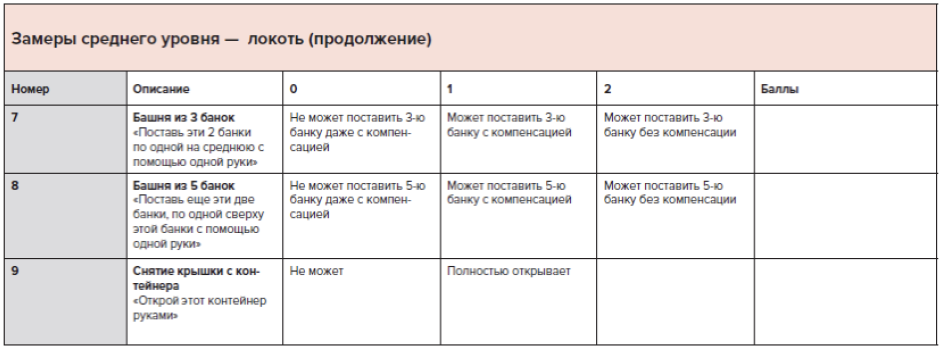

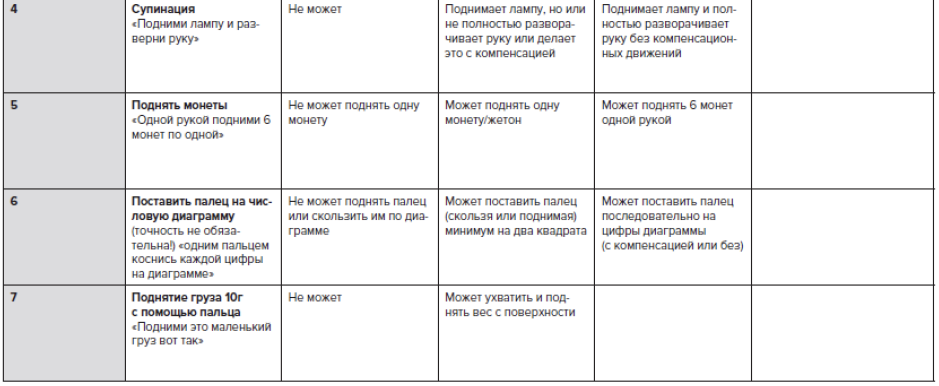
Ключ (интерпретация): оценивается в баллах на момент осмотра и далее, в динамике.
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.