Трансплантация поджелудочной железы, наличие трансплантированной поджелудочной железы, отмирание и отторжение трансплантата поджелудочной железы
 Версия: Клинические рекомендации РФ 2023 (Россия)
Версия: Клинические рекомендации РФ 2023 (Россия)
Общая информация
Краткое описание
Разработчик клинической рекомендации:
- Российское трансплантологическое общество
Одобрено Научно-практическим Советом Минздрава РФ
В соответствии с Правилами поэтапного перехода медицинских организаций к оказанию медицинской помощи на основе клинических рекомендаций, разработанных и утвержденных в соответствии с частями 3, 4, 6 –9 и 11 статьи 37 Федерального закона «Об основах охраны здоровья граждан в Российской Федерации», утвержденных постановлением Правительства Российской Федерации от 19.11.2021 № 1968, клинические рекомендации применяются следующим образом:
– размещенные в Рубрикаторе после 1 июня 2022 года – с 1 января 2024 года.
Клинические рекомндации
Трансплантация поджелудочной железы, наличие трансплантированной поджелудочной железы, отмирание и отторжение трансплантата поджелудочной железы
Год утверждения: 2023
Пересмотр не позднее: 2025
Дата размещения: 16.03.2023
Статус: Действует
ID:761
Краткая информация по заболеванию или состоянию (группы заболеваний или состояний)
В данных рекомендациях представлено описание технологий оказания медицинской помощи, предполагающей проведение обследований с целью выбора тактики ведения больных сахарным диабетом I типа с различными осложнениями, в том числе с хронической болезнью почек в терминальной стадии, определения показаний для трансплантации поджелудочной железы, очередности для включения больных в лист ожидания, а также стабилизации клинического состояния и оценки возможности восстановления/реабилитации больного после проведения операции трансплантации поджелудочной железы.
Определение заболевания или состояния (группы заболеваний или состояний)
Трансплантация поджелудочной железы – один из видов заместительной терапии у пациентов, страдающих сахарным диабетом I типа с осложнениями со стороны органов-мишеней, который заключается в выполнении пересадки аллогенной поджелудочной железы или ее части.
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статической класификации болезней и проблем, связанных со здоровьем
Z94.8 – наличие других трансплантированных органов и тканей.
Т86.8 – отмирание и отторжение других пересаженных органов и тканей.
E10.2* – инсулинозависимый сахарный диабет с поражением почек.
N18.5* – хроническая болезнь почек, стадия 5.
Классификация
1.5 Классификация заболевания или состояния (группы заболеваний или состояний)

Этиология и патогенез
1.2 Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
Эпидемиология
1.3 Эпидемиология заболевания или состояния (группы заболеваний или состояний)
К октябрю 1990 года в мире была зарегистрирована уже 1021 пересадка ПЖ в различных модификациях. По данным International Pancreas Transplant Registry, к 1998 году в мире насчитывалось уже более 12000 случаев ТПЖ. К 2016 году, по данным глобальной обсерватории по донорству и трансплантации ВОЗ, выполняется не менее 2342 трансплантаций поджелудочной железы в год, также отмечается неуклонный рост данного вида помощи на 1,9% ежегодно. Подавляющее большинство трансплантаций поджелудочной железы выполнены от посмертных доноров (панкреатодуоденальный комплекс) в сочетании с трансплантацией почки, хотя зарегистрированы и пересадки фрагмента ПЖ от живых родственных доноров. Последний вид трансплантации представляет интерес в свете проблемы дефицита органов от посмертных доноров, однако выбор потенциальных доноров для гемипанкреатэктомии предполагает чрезвычайно тщательное обследование для исключения риска метаболических изменений, связанных с нарушением эндокринной функции после операции.
Клиническая картина
Cимптомы, течение
1.6 Клиническая картина заболевания или состояния (группы заболеваний или состояний)
- Рекомендуется рассматривать пациента, страдающего сахарным диабетом I типа и хронической болезнью почек 5 стадии, как кандидата на сочетанную трансплантацию поджелудочной железы и почки [1-6].
- Рекомендуется рассматривать пациента, страдающего сахарным диабетом I типа и функционирующим почечным трансплантатом, как кандидата на трансплантацию поджелудочной железы после трансплантации почки [1-6].
- Рекомендуется рассматривать пациента с тяжелой плохо контролируемой гипергликемией как кандидата на изолированною трансплантацию поджелудочной железы, если пациент имеет сохранную функцию почек (СКФ > 40 мл/мин/1,73 м2) [1-6].
Не рекомендуется трансплантация поджелудочной железы при обструктивных заболеваниях легких в необратимой стадии, декомпенсированной дыхательной недостаточностью, тяжелой сердечно-сосудистой недостаточности, не поддающейся лечению, прогрессирующих дегенеративных заболеваниях ЦНС, не поддающихся лечению системных и локальных инфекциях (СПИД, репликация вирусов гепатита, активный туберкулез и др.), септических состояниях; злокачественных новообразованиях, наркотической и/или алкогольной зависимости.
Диагностика
2. Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
Критерии установления диагноза/состояния: на основании патогномоничных для сахарного диабета и хронической болезни почек анамнестических данных, физикального обследования пациента, лабораторных и инструментальных исследований и подтверждающих наличие сахарного диабета, хронической болезни почек, дисфункции трансплантированного органа.
2.1 Жалобы и анамнез
- Рекомендуется тщательный сбор жалоб и анамнеза у всех потенциальных кандидатов на трансплантацию поджелудочной железы с целью выявления факторов, которые могут повлиять на выбор тактики лечения [7, 8].
- Рекомендуется направление потенциальных кандидатов на сочетанную пересадку поджелудочной железы и почки для их обследования минимум за 6-12 месяцев до ожидаемого начала диализа и с целью возможной додиализной сочетанной трансплантации [9].
- Всем кандидатам на ТПЖ рекомендуется воздерживаться от употребления табака до внесения в лист ожидания или трансплантации от живого донора и отказаться от курения после выполнения трансплантации [10-14].
- Рекомендуется не исключать кандидатов на сочетанную трансплантацию поджелудочной и почки из-за ожирения (по определению ИМТ). Рекомендуется принимать меры по снижению веса кандидатам с ожирением до трансплантации [15 – 17].
2.2 Физикальное обследование
- Рекомендуется оценка психоэмоционального статуса кандидата на трансплантацию поджелудочной железы или сочетанную трансплантацию поджелудочной железы и почки с целью выявления возможной некомплаентности пациента [21 – 23].
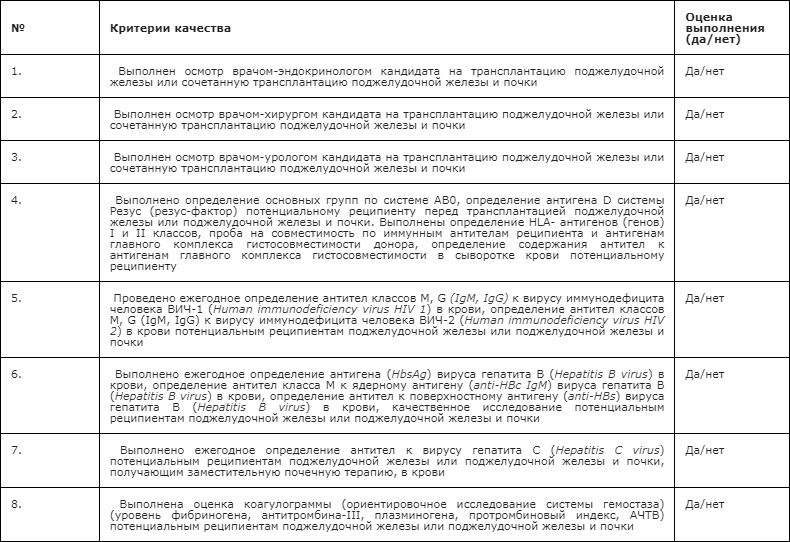
- Рекомендуется осмотр врачом-хирургом кандидата на трансплантацию поджелудочной железы или сочетанную трансплантацию поджелудочной железы и почки с целью исключения значимой хирургической патологии. Рекомендуется обследовать кандидатов на ТП на предмет заболеваний, препятствующих заживлению ран, включая ожирение, недоедание, употребление табака, перенесших операции на брюшной полости, чтобы выявить риски заживления ран и образования грыжи [24 – 27].
- Рекомендуется осмотр врачом-стоматологом кандидата на трансплантацию поджелудочной железы или сочетанную трансплантацию поджелудочной железы и почки с целью выявления показаний для санации ротовой полости до трансплантации [28 – 31].
- Рекомендуется осмотр врача-уролога для кандидатов на трансплантацию поджелудочной железы или сочетанную трансплантацию поджелудочной железы и почки с целью исключения патологии мочевыводящих путей, рака почек, мочевого пузыря, простаты [32 – 34,176].
- Рекомендуется осмотр врача-маммолога для женщин старше 40 лет для исключения новообразования молочных желез [35, 36],177].
- Рекомендуется пройти обследование у врача-кардиолога и лечиться в соответствии с действующими клиническими рекомендациями до дальнейшего рассмотрения вопроса о пересадке поджелудочной железы пациентам с признаками или симптомами активного сердечного заболевания (например, стенокардией, аритмией, сердечной недостаточностью, пороком клапанов сердца – после проведенных инструментальных и функциональных методов обследования) [3,7,8,37,178].
- Рекомендуется осмотр врача-невролога кандидатам на трансплантацию поджелудочной железы или сочетанную трансплантацию поджелудочной железы и почки с целью исключения патологии нервной системы, выявления и коррекции диабетической нейропатии, а также пациентам, имеющим в анамнезе инсульт или ТИА [2, 38,179].
- Рекомендуется осмотр врачом-эндокринологом кандидатов на трансплантацию поджелудочной железы или сочетанную трансплантацию поджелудочной железы и почки с целью компенсации углеводного обмена, оценки и коррекции перед трансплантацией осложнений сахарного диабета, исключения иной патологии органов эндокринной системы (гиперпаратиреоза и т.д.) [4,43,44,179].
2.3 Лабораторные диагностические исследования
- Рекомендуется определение основных групп по системе AB0, определение антигена D системы Резус (резус-фактор) потенциальному реципиенту перед трансплантацией поджелудочной железы или поджелудочной железы и почки для определения совместимости/несовместимости донора и реципиента по группе крови [45 – 51,180]
- Рекомендовано определение HLA- антигенов (генов) I и II классов, проба на совместимость по иммунным антителам реципиента и антигенам главного комплекса гистосовместимости донора, определение содержания антител к антигенам главного комплекса гистосовместимости в сыворотке крови потенциальному реципиенту для определения совместимости/несовместимости донора и реципиента [45 – 51,180].
- Рекомендуется выполнять общий (клинический) анализ крови (количество эритроцитов, тромбоцитов, лейкоцитов, уровень гемоглобина,) дифференцированный подсчет лейкоцитов (лейкоцитарная формула), исследование уровня гликированного гемоглобина в крови потенциальным реципиентам поджелудочной железы или поджелудочной железы и почки с целью выявления/исключения анемии, синдрома системной воспалительной реакции, контроля компенсации сахарного диабета [7, 8, 177].
- Рекомендуется исследование уровня натрия в крови, исследование уровня калия в крови, исследование уровня хлоридов в крови, исследование кислотно-основного состояния и газов крови потенциальным реципиентам поджелудочной железы или поджелудочной железы и почки с целью выявления нарушений метаболизма и его коррекции до начала оперативного вмешательства по трансплантации [7, 8, 52].
- Рекомендуется выполнение анализа крови биохимического общетерапевтического (исследование общего белка, альбумина, креатинина, мочевины, определение активности аспартатаминотрансферазы, аланинаминотрансферазы)потенциальным реципиентам поджелудочной железы или поджелудочной железы и почки, с целью определения функции отдельных органов и систем [8, 75, 167,177].
- Рекомендуется молекулярно-биологического исследование крови на вирус Эпштейна-Барр (Epstein-Barr virus) потенциальным реципиентам поджелудочной железы или поджелудочной железы и почки перед трансплантацией с целью исключения виремии [53].
- Рекомендуется ежегодное определение антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-1 (Human immunodeficiency virus HIV 1) в крови, определение антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-2 (Human immunodeficiency virus HIV 2) в крови потенциальным реципиентам поджелудочной железы или поджелудочной железы и почки с целью исключения ВИЧ инфекции до трансплантации [54, 55, 56].
- Рекомендуется ежегодное определение антигена (HbsAg) вируса гепатита B (Hepatitis B virus) в крови, определение антител класса M к ядерному антигену (anti-HBc IgM) вируса гепатита B (Hepatitis B virus) в крови, определение антител к поверхностному антигену (anti-HBs) вируса гепатита B (Hepatitis B virus) в крови, качественное исследование потенциальным реципиентам поджелудочной железы или поджелудочной железы и почки с целью исключения инфицирования и назначения противовирусного лечения до выполнения трансплантации [55, 56].
- Рекомендуется ежегодное определение антител к вирусу гепатита C (Hepatitis C virus) потенциальным реципиентам поджелудочной железы или поджелудочной железы и почки, получающим заместительную почечную терапию, в крови с целью контроля инфицирования гепатитом С и его лечения до трансплантации [55, 56, 57].
- Рекомендуется молекулярно-биологическое исследование крови на цитомегаловирус (Cytomegalovirus) потенциальным реципиентам поджелудочной железы или поджелудочной железы и почки с целью своевременного выявления виремии и предотвращения развития ЦМВ-болезни [55, 56, 58].
- Рекомендуется оценка коагулограммы (ориентировочное исследование системы гемостаза) (уровень фибриногена, антитромбина-III, плазминогена, протромбиновый индекс, АЧТВ) потенциальным реципиентам поджелудочной железы или поджелудочной железы и почки с целью исключения тромбофилии/гемофилии, которые могут привести к тромбозу сосудов трансплантата, или кровотечению в интраоперационном или раннем послеоперационном периоде [60, 74,168].
2.4 Инструментальные диагностические исследования
- Рекомендуется проводить УЗИ органов брюшной полости потенциальным реципиентам поджелудочной железы или поджелудочной железы и почки с целью исключения патологии органов брюшной полости [8].
- Рекомендуется проводить ультразвуковую допплерографию сосудов (артерий и вен) нижних конечностей и дуплексное сканирование сосудов малого таза потенциальным реципиентам поджелудочной железы или поджелудочной железы и почки с целью выявления окклюзионных заболеваний периферических артерий и/или варикозной болезни и ее возможных тромботических осложнений [7,8, 75].
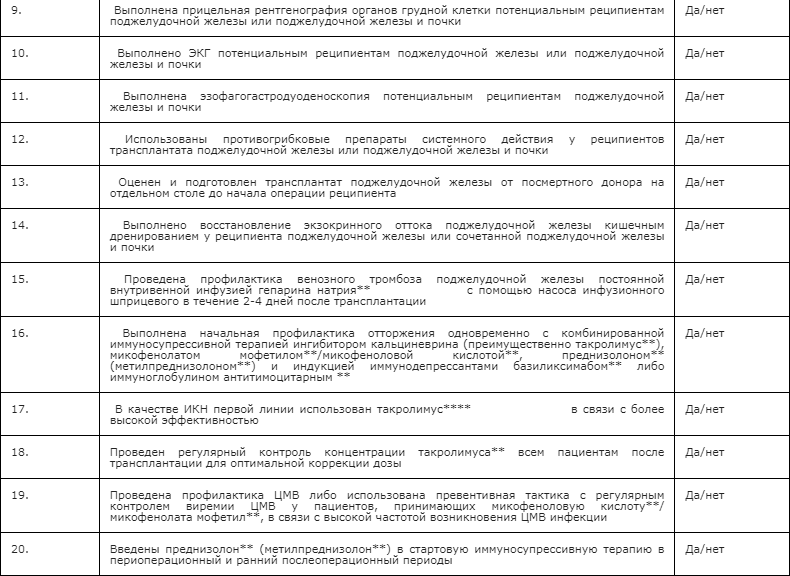
- Рекомендуется прицельная рентгенография органов грудной клетки потенциальным реципиентам поджелудочной железы или поджелудочной железы и почки с целью исключения патологии легких. При наличии какой-либо патологии органов грудной клетки или по показаниям рекомендовано выполнение компьютерной томографии грудной полости с внутривенным болюсным контрастированием, мультипланарной и трехмерной реконструкцией [8,13, 14].
- Рекомендуется выполнение ЭКГ потенциальным реципиентам поджелудочной железы или поджелудочной железы и почки с целью определения имеющихся очагов ишемии или кардиомиопатии [65 – 68,177].
- Рекомендуется выполнение ЭхоКГ, а также холтеровского мониторирования сердечного ритма, теста с физической нагрузкой с использованием эргометра потенциальным реципиентам поджелудочной железы или поджелудочной железы и почки с целью определения функционального резерва сердца. При неоднозначных результатах исследований или при выявлении признаков ишемии миокарда рекомендовано выполнение коронароангиографии для оценки состояния коронарного русла [68,69, 75, 169,177].
- Рекомендуется выполнение спиральной компьютерной томографии органов брюшной полости с внутривенным болюсным контрастированием, мультипланарной и трехмерной реконструкцией потенциальным реципиентам поджелудочной железы или сочетанной трансплантации поджелудочной железы и почки с целью определения сосудистой анатомии, диагностики новообразований, проходимости нижней полой вены [8, 162].
- Рекомендуется провести эзофагогастродуоденоскопию потенциальным реципиентам поджелудочной железы и почки с целью исключения эрозивно-язвенного поражения верхних отделов желудочно-кишечного тракта [7,8,70].
- Рекомендуется выполнить цистоскопию у кандидатов на трансплантацию поджелудочной железы или поджелудочной железы и почки с повышенным риском для скрининга карциномы мочевого пузыря [71-73, 194, 195].
Лечение
3. Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
3.1 Консервативное лечение
- Рекомендуется гемодиализ или консервативные меры пациентам с инсулинозависимым сахарным диабетом с поражением почек перед трансплантацией для коррекции дисбаланса жидкости и электролитов [5,52,181,182].
- Рекомендуется назначение антитромботических средств пациентам с хронической болезнью почек в ожидании трансплантации поджелудочной железы и почки с целью снижения рисков сосудистых и тромботических осложнений [18 – 20, 174,175].
- Рекомендуется обсудить пациентов, принимающих антиагрегантную и антикоагулянтую терапии, перед операцией по пересадке с врачом-кардиологом, врачом-гематологом / врачом-нефрологом [74-76].
- Рекомендуется использовать противогрибковые препараты системного действия у реципиентов трансплантата поджелудочной железы или поджелудочной железы и почки при периоперационной профилактике инфекции дополнительно к противомикробным препаратам для системного применения [77, 78].
- Рекомендуется использовать сдержанную интраоперационную гидратацию реципиента электролитами (B05BB растворы, влияющие на водноэлектролитный баланс) для профилактики отека поджелудочной железы [52,79,183].
3.2 Хирургическое лечение
- Рекомендуется оценить и подготовить трансплантат поджелудочной железы от посмертного донора на отдельном столе до начала операции реципиента [81 – 84].
Необходимо выявить количество, качество и целостность сосудов панкреадуделального комплекса, паренхимы поджелудочной железы и 12-перстной кишки. Далее перевязывают и отсекают соединительную (жировую) ткань по верхнему и нижнему краям поджелудочной железы. Далее необходимо выполнить следующие этапы подготовки трансплантата: спленэктомия осуществляется при раздельном лигировании и пересечении одноименных артерий и вен 2-3 порядков. Проксимальная культя селезеночной артерии помечается лигатурой. Лигируется нижняя брыжеечная вена у нижнего края поджелудочной железы.
- Рекомендуется использовать внебрюшинный доступ к подвздошной ямке с правой стороны в качестве операционного доступа при изолированной трансплантации поджелудочной железы [82 – 86].
- Рекомендуется использовать срединную лапаротомию, располагая трансплантат поджелудочной железы в правом латеральном канале, а почечный трансплантат в левой подвздошной ямке в качестве операционного доступа при сочетанной трансплантации поджелудочной железы и почки [81, 86].
- Рекомендуется использовать наружные или общие подвздошные артерии реципиента для артериального анастомоза «конец в бок» с артерией трансплантата поджелудочной железы для реконструкции кровоснабжения трансплантата поджелудочной железы [80 – 82, 86].
- Рекомендуется выполнять анастомоз между портальной веной трансплантата и нижней полой или общей подвздошной веной реципиента с целью восстановления венозного оттока трансплантата поджелудочной железы. Также возможно использование верхнебрыжеечной вены реципиента [87 – 89].
- Рекомендуется выполнять восстановление экзокринного оттока поджелудочной железы кишечным дренированием у реципиента поджелудочной железы или сочетанной поджелудочной железы и почки с целью минимизации метаболических осложнений [89 – 91].
3.2.1 Хирургические осложнения
- Рекомендуется поводить профилактику венозного тромбоза поджелудочной железы постоянной внутривенной инфузией гепарина натрия** с помощью насоса инфузионного шприцевого в течение 2-4 дней после трансплантации. Целевой показатель АЧТВ должен составлять 45-70 сек. Последующая антикоагулянтная терапия может проводиться препаратами группы гепарина [92,93,164].
- Рекомендуется при развитии пристеночного тромбоза селезеночной вены трансплантата проведение системной антикоагулянтной терапии гепарином натрия** без оперативного вмешательства [94,184,185].
- Рекомендуется выполнение эндоваскулярного вмешательства как при артериальном, так и при венозном частичном тромбозе сосудов трансплантата поджелудочной железы [95- 97].
- Рекомендуется применение внутривенной инфузии октреотида** для профилактики развития панкреатита в раннем послеоперационном периоде [93, 97 – 102].
- Рекомендуется восстановить целостность желудочно-кишечного тракта оперативными методами и одновременно сохранить пересаженную поджелудочную железу в случае своевременно выявленной несостоятельности дуоденального анастомоза [103, 104].
- Рекомендуется выполнение эндоскопической остановки желудочно-кишечного кровотечения. Не рекомендуется применение инфузии октреотида** для остановки желудочно-кишечного кровотечения [97, 105, 106].
- Рекомендуется выполнять начальную профилактику отторжения одновременно с комбинированной иммуносупрессивной терапией ингибитором кальциневрина (преимущественно #такролимус**), #микофенолатом мофетилом**/#микофеноловой кислотой**, преднизолоном** (метилпреднизолоном**) и индукцией иммунодепрессантами #базиликсимабом** либо иммуноглобулином антитимоцитарным** [113, 114, 161, 170-173].
- ингибиторы кальциневрина (ИКН) (преимущественно #такролимус**, реже циклоспорин**);
- #микофенолата мофетил**/#микофеноловая кислота**;
- преднизолон** или метилпреднизолон**;
- индукционная терапия (у пациентов с невысокими рисками используется преимущественно #базиликсимаб**, а у пациентов с высоким риском – иммуноглобулин антитимоцитарный**).
Многокомпонентная терапия является стандартным методом лечения у большинства реципиентов по всему миру и может быть скорректирована в зависимости от конкретных условий и иммунологического риска. В связи с разработкой новых иммуносупрессивных протоколов и новых иммунодепрессантов стандартная терапия, вероятно, будет меняться. Кроме того, любой стартовый протокол иммуносупрессивной терапии должен быть подобран с учетом потребностей отдельно взятого пациента в зависимости от проявления побочных эффектов, эффективности или требований протокола.
- В качестве ИКН первой линии рекомендуется использовать #такролимус** в дозе 0,2 мг/кг/день per os реципиентам поджелудочной железы или почки и поджелудочной железы в связи с более высокой эффективностью [6,107 – 110,186].
- Рекомендуется регулярно проводить контроль концентрации #такролимуса** в цельной крови всем пациентам после трансплантации для оптимальной коррекции дозы [111-113,187-189].
- Рекомендуется назначать #микофеноловую кислоту** или #микофенолата мофетил** (1000 (720) мг 2 раза в сутки) всем реципиентам поджелудочной железы или поджелудочной железы и почки, не имеющим противопоказаний, как второй компонент стартовой иммуносупрессивной терапии, совместно с преднизолоном** и ингибиторами кальциневрина с целью профилактики отторжения [114-116, 192].
- Рекомендуется применять валганцикловир** для профилактики цитомегаловирусной инфекции либо использовать превентивную тактику с регулярным контролем виремии ЦМВ у пациентов, принимающих #микофеноловую кислоту**/ #микофенолата мофетил**, в связи с высокой частотой возникновения ЦМВ-инфекции [59,154].
- #Азатиоприн** может быть рекомендован к использованию в дозе 100 мг в день peros у пациентов с низким иммунологическим риском в качестве иммунодепрессанта, особенно у пациентов с непереносимостью #микофеноловой кислоты**/ #микофенолата мофетил** [116 - 118, 121, 191, 196].
- Рекомендуется вводить преднизолон** (метилпреднизолон**) в стартовую иммуносупрессивную терапию в периоперационный и ранний послеоперационный периоды [92, 123, 197, 198].
- #Эверолимус** может быть рекомендован к использованию для предотвращения отторжения в дозе 0,75 мг дважды в день у пациентов, которые не переносят стандартную иммуносупрессивную терапию [124 – 126,190].
- Рекомендуется значительно снижать дозировку ИКН с целью предотвращения нефротоксичности при использовании в комбинации с #эверолимусом** [124 – 126].
3.3.6 Индукционная иммуносупрессивная терапия
- Иммуноглобулин антитимоцитарный ** рекомендован в качестве индукционной иммуносупресивной терапии у пациентов с высоким иммунологическим риском, к которым относятся пациенты с сочетанной трансплантацией поджелудочной железы и почки [127 – 132].
- #Базиликсимаб** (внутривенно (струйно или капельно) в течение 20-30 минут, взрослые – 20 мг за два часа до трансплантации и через четыре дня после) рекомендуется в качестве индукции иммуносупрессивной терапии с целью снижения частоты острого отторжения у реципиентов с сочетанной трансплантацией поджелудочной железы и почки [129, 131, 139 – 141].
Медицинская реабилитация
4. Медицинская реабилитация, медицинские показания и противопоказания к применению методов реабилитации
Медицинская реабилитация – комплекс мероприятий медицинского и психологического характера, направленных на полное или частичное восстановление нарушенных и (или) компенсацию утраченных функций пораженного органа, либо системы организма, поддержание функций организма в процессе завершения остро развившегося патологического процесса или обострения хронического патологического процесса в организме, а также на предупреждение, раннюю диагностику и коррекцию возможных нарушений функций поврежденных органов либо систем организма, предупреждение и снижение степени возможной инвалидности, улучшение качества жизни, сохранение работоспособности пациента и его социальную интеграцию в общество.
Санаторно-курортное лечение включает в себя медицинскую помощь, осуществляемую медицинскими организациями (санаторно-курортными организациями) в профилактических, лечебных и реабилитационных целях на основе использования природных лечебных ресурсов, в том числе в условиях пребывания в лечебно-оздоровительных местностях и на курортах. Санаторно-курортное лечение направлено на:
1) активацию защитно-приспособительных реакций организма в целях профилактики заболеваний, оздоровления;
2) восстановление и (или) компенсацию функций организма, нарушенных вследствие травм, операций и хронических заболеваний, уменьшение количества обострений, удлинение периода ремиссии, замедление развития заболеваний и предупреждение инвалидности в качестве одного из этапов медицинской реабилитации [142].
Находясь на ЗПТ, пациенты часто подвергаются диетическим ограничениям, связанным с прогрессирующей ХБП. После трансплантации нутритивный фактор является одним из способствующих увеличению веса и его последствиям. Реципиенты трансплантата должны быть обеспечены доступными для понимания рекомендациями по питанию и, при необходимости, обеспечены рекомендациями по снижению веса. В частности, следует избегать приема грейпфрутового сока из-за возможности его вмешательства в метаболизм иммунодепрессантов, что приводит к повышению уровня ИКН.
Рекомендуется вести активный образ жизни. После трансплантации почки не рекомендуется занятие теми видами спорта, при которых возможны прямые удары или другие повреждения трансплантированного органа (например, кикбоксинг) [143 – 146].
Злоупотребление алкоголем или психоактивными веществами может увеличить риск нежелательных событий [147,148].
4.1 Трансплантация при беременности
4.1.1 Планирование беременности
- Рекомендуется планировать беременность реципиенткам поджелудочной железы или поджелудочной железы и почки только в условиях хорошего общего состояния, стабильной функции трансплантата и при постоянной иммуносупрессивной терапии, а также при отсутствии признаков дисфункции трансплантата поджелудочной железы (и почки, в случаях сочетанной трансплантации), артериальной гипертензии, протеинурии, гидронефроза или хронической инфекции. Идеальным временем для беременности является второй год после выполненной трансплантации [149, 150].
- Рекомендуются естественные роды реципиенткам поджелудочной железы или поджелудочной железы и почки при отсутствии фоновой патологии беременности или гипоксии плода [150, 151].
- Реципиентам поджелудочной железы или поджелудочной железы и почки может быть рекомендовано выполнение кесарева сечения по акушерским показаниям, однако они имеют более высокий риск повреждения мочевого пузыря и других хирургических осложнений при этом вмешательстве [148-151].
- Всем беременным женщинам, ранее перенесшим трансплантацию поджелудочной железы, рекомендуется контроль факторов риска, с целью выявления ранних признаков дисфункции трансплантата и инфекции [151-154].
4.1.3 Иммуносупрессивная терапия при беременности
- Не рекомендуется использование микофеноловой кислоты**/ микофеноловой кислоты** и эверолимуса** (сиролимуса) для поддерживающей иммуносупрессивной терапии при беременности реципиенток после сочетанной трансплантации поджелудочной железы и почки [155-159].
- Не рекомендовано грудное вскармливание при применении микофенолата мофетила**, сиролимуса в связи с высоким риском попадания иммунодепрессантов в организм новорожденного и малым количеством данных об их безопасности при воздействии на новорожденного [166].
Госпитализация
6. Организация оказания медицинской помощи
6.1 Показания для плановой госпитализации
1. Подготовка к трансплантации поджелудочной железы.
6.2 Показания для экстренной госпитализации
1. Наличие совместимой донорской поджелудочной железы от посмертного донора.
6.3 Показания к выписке пациента из стационара
1. Удовлетворительная функция трансплантата поджелудочной железы (и почки при сочетанной трансплантации).
Профилактика
5. Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
- Рекомендуется мультидисциплинарное диспансерное наблюдение больных после трансплантации поджелудочной железы с участием врачей-эндокринологов, врачей-нефрологов, врачей-диетологов, врачей-хирургов, врачей-кардиологов, врачей-урологов и др. [11, 15, 16, 160, 162].
- Рекомендуется при неосложненном течении послеоперационного периода проводить повторные консультации пациента в трансплантационном центре ежемесячно в течение первых 6 месяцев, и каждые 3-6 месяцев в последующее время после трансплантации [9 – 10, 12, 13, 9, 17, 18,61, 160, 162].
Рекомендуется регулярно контролировать (приблизительно каждые 4 - 8 недель в первые 6 месяцев после трансплантации поджелудочной железы) уровень С-пептида и инсулина в крови, уровень амилазы и липазы в крови, креатинин сыворотки, расчетную скорость клубочковой фильтрации, экскрецию белка мочой, уровень концентрации препаратов иммуносупрессивной терапии в крови, гликозилированный гемоглобин, проводить ультразвуковое и цветовое допплеровское картирование трансплантата поджелудочной железы для исключения пристеночного тромбоза сосудов поджелудочной железы. Проведение этих исследований направлено на ранние выявления возможных осложнений на субклинической стадии.
Ежегодный скрининг должен включать дерматологическое обследование, обследование сердечно-сосудистой системы, скрининг опухолей (в том числе обследование лимфоузлов, исследование кала на скрытую кровь, рентген грудной клетки, гинекологическое и урологическое обследование) и УЗИ брюшной полости, включая УЗИ собственных и трансплантированной почки, эзофагогастродуоденоскопию. При необходимости дальнейшие диагностические тесты должны проводиться для лечения или замедления прогрессирования любого выявленного осложнения.
Информация
Источники и литература
-
Клинические рекомендации Российского трансплантологического общества
- Kasiske BL, Cangro CB, Hariharan S, et al. The evaluation of renal transplantation candidates: clinical practice guidelines. Am J Transplant. 2001; 1 Suppl 2: 3–95. Argente-Pla M, Pérez-Lázaro A, Martinez-Millana A, et al. Simultaneous Pancreas Kidney Transplantation Improves Cardiovascular Autonomic Neuropathy with Improved Valsalva Ratio as the Most Precocious Test. J Diabetes Res. 2020; 7574628. doi: 10.1155/2020/7574628. St Michel D, Donnelly T, Jackson T, et al. Assessing Pancreas Transplant Candidate Cardiac Disease: Preoperative Protocol Development at a Rapidly Growing Transplant Program. Methods Protoc. 2019; 2(4): 82. doi: 10.3390/mps2040082. Chadban SJ, Staplin ND. Is it time to increase access to transplantation for those with diabetic end-stage kidney disease? Kidney Int. 2014; 86: 464–466. Van Loo, A.A., et al. Pretransplantation hemodialysis strategy influences early renal graft function. J Am Soc Nephrol. 1998; 9: 473. Kandaswamy R, Stock PG., Gustafson SK et al. OPTN/SRTR 2016 Annual Data Report: Pancreas. Am. J. Transplant. 2018; 18: 114–171. doi: 10.1111/ajt.14558. PMID: 29292605. Мартынов СА, Северина АС, Ларина ИИ, и др. Подготовка пациента с сахарным диабетом 1 типа на заместительной почечной терапии диализом к трансплантации почки. Проблемы Эндокринологии. 2020; 66(6): 18-30. https://doi.org/10.14341/probl12686. Regmi S, Rattanavich R, Villicana R. Kidney and pancreas transplant candidacy. Current Opinion in Organ Transplantation: 2021; 26 (1): 62-68. doi: 10.1097/MOT.0000000000000843. Parajuli S, Swanson KJ, Patel R, et al. Outcomes of simultaneous pancreas and kidney transplants based on preemptive transplant compared to those who were on dialysis before transplant - a retrospective study. Transpl Int. 2020. doi: 10.1111/tri.13665. Online ahead of print. Thomsen T, Villebro N, Moller AM. Interventions for preoperative smoking cessation. Cochrane Database Syst Rev. 2014: CD002294. Duerinckx N, Burkhalter H, Engberg SJ, et al. Correlates and Outcomes of Posttransplant Smoking in Solid Organ Transplant Recipients: A Systematic Literature Review and Meta-Analysis. Transplantation. 2016; 100: 2252–2263. Nourbala MH, Nemati E, Rostami Z, et al. Impact of cigarette smoking on kidney transplant recipients: a systematic review. Iran J Kidney Dis. 2011; 5: 141–148. Corbett C, Armstrong MJ, Neuberger J. Tobacco smoking and solid organ transplantation. Transplantation. 2012; 94: 979–987. doi: 10.1097/TP.0b013e318263ad5b. , Larry A. Weinrauch, John A. D"Elia. Effects of Smoking on Solid Organ Transplantation Outcomes. The American Journal of Medicine. 2019; 132 (4): 413-419. https://doi.org/10.1016/j.amjmed.2018.11.005. Sampaio MS, Reddy PN, Kuo HT, et al. Obesity was associated with inferior outcomes in simultaneous pancreas kidney transplant. Transplantation. 2010; 89(9): 1117-25. doi: 10.1097/TP.0b013e3181d2bfb2. PMID: 20164819. Molnar MZ, Streja E, Kovesdy CP, et al. Associations of body mass index and weight loss with mortality in transplant-waitlisted maintenance hemodialysis patients. Am J Transplant. 2011; 11: 725–736. Troppmann C, Santhanakrishnan C, Kuo JH, et al. Impact of panniculectomy on transplant candidacy of obese patients with chronic kidney disease declined for kidney transplantation because of a high-risk abdominal panniculus: A pilot study. Surgery. 2016; 159: 1612–1622. Domingueti CP, Dusse LM, Carvalho Md, et al. Diabetes mellitus: The linkage between oxidative stress, inflammation, hypercoagulability and vascular complications. Diabetes Complications. 2016; 30(4): 738-45. doi: 10.1016/j.jdiacomp.2015.12.018. Zimmerman D, Sood MM, Rigatto C, et al. Systematic review and meta-analysis of incidence, prevalence and outcomes of atrial fibrillation in patients on dialysis. Nephrol Dial Transplant. 2012; 27: 3816–3822. Garg L, Chen C, Haines DE. Atrial fibrillation and chronic kidney disease requiring hemodialysis - Does warfarin therapy improve the risks of this lethal combination? Int J Cardiol. 2016; 222. Olbrisch ME, Benedict SM, Ashe K, et al. Psychological assessment and care of organ transplant patients. J Consult Clin Psychol. 2002; 70: 771–783. Dew MA, Switzer GE, DiMartini AF, et al. Psychosocial assessments and outcomes in organ transplantation. Prog Transplant. 2000; 10: 239–259. Maldonado JR et al. The Stanford Integrated Psychosocial Assessment for Transplantation (SIPAT): a new tool for the psychosocial evaluation of pre-transplant candidates. Psychosomatics. – 2012; 53 (2): 123-132. Natori Y, Albahrani S, Alabdulla M, et al. Risk factors for surgical site infection after kidney and pancreas transplantation. Infect Control Hosp Epidemiol. 2018; 39(9): 1042-1048. doi: 10.1017/ice.2018.148. Broggi E, Bruyere F, Gaudez F, et al. Risk factors of severe incisional hernia after renal transplantation: a retrospective multicentric casecontrol study on 225 patients. World J Urol. 2017; 35: 1111–1117. Ooms LS, Verhelst J, Jeekel J, et al. Incidence, risk factors, and treatment of incisional hernia after kidney transplantation: An analysis of 1,564 consecutive patients. Surgery. 2016; 159: 1407–1411 Smith CT, Katz MG, Foley D, et al. Incidence and risk factors of incisional hernia formation following abdominal organ transplantation. Surg Endosc. 2015; 29: 398–404. Kudiyirickal MG, Pappachan JM. Diabetes mellitus and oral health. Endocrine. 2015; 49(1): 27-34. doi: 10.1007/s12020-014-0496-3. Nylund KM, Meurman JH, Heikkinen AM, et al. Oral health in patients with renal disease: a longitudinal study from predialysis to kidney transplantation. Clin Oral Investig. 2018; 22: 339–347. Nylund K, Meurman JH, Heikkinen AM, et al. Oral health in predialysis patients with emphasis on periodontal disease. Quintessence Int. 2015; 46: 899–907. Veisa G, Tasmoc A, Nistor I, et al. The impact of periodontal disease on physical and psychological domains in long-term hemodialysis patients: a cross-sectional study. Int Urol Nephrol. 2017; 49: 1261–1266. Boissier, R., et al. Benefits and harms of benign prostatic obstruction treatments in renal transplanted patients. PROSPERO, 2019. CRD42019136477. Boissier, R., et al. Effectiveness of interventions on nephrolithiasis in transplanted kidney. PROSPERO, 2019. CRD42019136474. Grossman DC, Curry SJ, Owens DK, et al. Screening for Prostate Cancer: US Preventive Services Task Force Recommendation Statement. JAMA. 2018; 319: 1901–1913. Wong G, Howard K, Webster AC, et al. Screening for renal cancer in recipients of kidney transplants. Nephrol Dial Transplant. 2011; 26: 1729–1739. Smith RA, Andrews KS, Brooks D, et al. Cancer screening in the United States, 2019: A review of current American Cancer Society guidelines and current issues in cancer screening. CA Cancer J Clin. 2019; 69: 184–210. Siu AL. Screening for Breast Cancer: U.S. Preventive Services Task Force Recommendation Statement. Ann Intern Med. 2016; 164: 279–296. Pop-Busui R, Braffett BH, Wessells H, Herman WH, Martin CL, Jacobson AM, Sarma AV. Diabetic Peripheral Neuropathy and Urological Complications in Type 1 Diabetes: Findings From the Epidemiology of Diabetes Interventions and Complications Study Diabetes Care. 2022 Jan 1;45(1):119-126.doi: 10.2337/dc21-1276. Freeman R. Diabetic autonomic neuropathy. Handb Clin Neurol. 2014; 126: 63-79. doi: 10.1016/B978-0-444-53480-4.00006-0. Sanders RD, Bottle A, Jameson SS, et al. Independent preoperative predictors of outcomes in orthopedic and vascular surgery: the influence of time interval between an acute coronary syndrome or stroke and the operation. Ann Surg. 2012; 255: 901–907. Jorgensen ME, Torp-Pedersen C, Gislason GH, et al. Time elapsed after ischemic stroke and risk of adverse cardiovascular events and mortality following elective noncardiac surgery. JAMA. 2014; 312: 269–277. LeFevre ML, Force USPST. Screening for asymptomatic carotid artery stenosis: U.S. Preventive Services Task Force recommendation statement. Ann Intern Med. 2014; 161: 356–362. Kakio Y, Uchida HA, Takeuchi H, et al. Diabetic nephropathy is associated with frailty in patients with chronic hemodialysis. Geriatr Gerontol Int. 2018;18(12):1597-1602. Golingan H, Samuels SK, Camacho P, et al. Management of hyperparathyroidism in kidney transplantation candidates: a need for consensus. Endocr Pract. 2020; 26(3): 299-304. doi: 10.4158/EP-2019-0392. Epub 2019 Nov 4. Keddis MT, El Ters M, Rodrigo E, et al. Enhanced posttransplant management of patients with diabetes improves patient outcomes. Kidney Int. 2014; 86: 610–618.
Информация
Список сокращений
Реципиент поджелудочной железы – пациент, у которого была выполнена трансплантация поджелудочной железы.
Отторжение трансплантированной поджелудочной железы – патологический процесс, при котором иммунная система реципиента распознает трансплантат поджелудочной железы как чужеродный объект, и активируется система антителоопосредованного (гуморального) и/или клеточного воспалительного ответа, что может привести к выраженной дисфункции органа.
Сахарный диабет – группа метаболических (обменных) заболеваний, характеризующихся хронической гипергликемией, которая является результатом нарушения секреции инсулина, действия инсулина или обоих этих факторов, и сопровождающаяся повреждением, дисфункцией или недостаточностью различных органов, особенно глаз, почек, нервов, сердца и кровеносных сосудов.
Сахарный диабет I типа – нарушение углеводного обмена, вызванное деструкцией β-клеток поджелудочной железы.
Хроническая болезнь почек – повреждение почек либо снижение их функции в течение 3 месяцев и более. Заболевание классифицируется на 5 стадий, которые различаются по тактике ведения пациента и риску развития терминальной почечной недостаточности и сердечно-сосудистых осложнений.


Рабочая группа заявляет об отсутствии конфликта интересов.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория данных клинических рекомендаций:
-
врачи-хирурги;
-
врачи-детские хирурги;
-
врачи-анестезиологи-реаниматологи;
-
врачи общей практики (семейные врачи);
-
врачи-нефрологи;
-
врачи-урологи;
-
врачи-эндокринологи;
-
врачи-детские эндокринологи;
-
врачи-терапевты;
-
врачи-педиатры;
-
врачи-патологоанатомы.
Таблица 1. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)

Таблица 2. Шкала оценки уровней достоверности доказательств (УДД)для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)
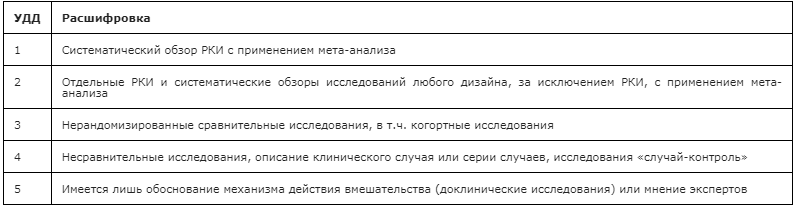
Таблица 3. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)

Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию – не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утвержденным клиническим рекомендациям, но не чаще 1 раза в 6 месяцев.
Приложение А3. Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов, инструкции по применению лекарственного препарата
Актуальные инструкции по применению лекарственных препаратов расположены на официальном сайте Минздрава России http://grls.rosminzdrav.ru/Default.aspx.
Федеральный закон от 21.11.2011 N 323-ФЗ (ред. от 31.04.2021) «Об основах охраны здоровья граждан в Российской Федерации», Статья 47. Донорство органов и тканей человека и их трансплантация (пересадка).
«О донорстве органов, частей органов человека и их трансплантации» (проект федерального закона).
Постановления Правительства РФ «Об утверждении Правил определения момента смерти человека, в том числе критериев и процедуры установления смерти человека, Правил прекращения реанимационных мероприятий и формы протокола установления смерти человека» от 20 сентября 2012 г. № 950.
Постановления Правительства РФ «О лицензировании медицинской деятельности (за исключением указанной деятельности, осуществляемой медицинскими организациями и другими организациями, входящими в частную систему здравоохранения, на территории инновационного центра "Сколково")» от 16 апреля 2012 г. № 291 (редакция от 28.11.2020).
Постановления Правительства РФ «О порядке финансового обеспечения медицинской деятельности, связанной с донорством органов человека в целях трансплантации (пересадки), за счет бюджетных ассигнований федерального бюджета» от 23 января 2016 г. № 33.
«Об утверждении Порядка оказания медицинской помощи по профилю "хирургия (трансплантация органов и (или) тканей человека)"» от 31 октября 2012 г. № 567н (с изменениями и дополнениями от 12 декабря 2018 г.)
«Об утверждении Порядка оказания медицинской помощи больным с острыми нарушениями мозгового кровообращения» от 15 ноября 2012 г. № 928н с изменениями и дополнениями от 22 февраля, 13 июня 2019 г., 21 февраля 2020 г.
«О Порядке установления диагноза смерти мозга человека» от 25 декабря 2014 г. № 908н (вступил в силу с 1 января 2016 г.).
«Об утверждении Инструкции по определению критериев и порядка определения момента смерти человека, прекращения реанимационных мероприятий» от 4 марта 2003 г. № 73.
«Об утверждении перечня учреждений здравоохранения, осуществляющих забор, заготовку и трансплантацию органов и (или) тканей человека» от 4 июня 2015 г. № 307н/4
«Об утверждении перечня объектов трансплантации» от 4 июня 2015 г. № 306н/3. С изменениями и дополнениями от: 1 октября 2018 г., 27 октября 2020.
«О медицинском заключении о необходимости трансплантации органов и (или) тканей человека» от 25 мая 2007 г. № 358.
«Об утверждении перечня видов высокотехнологичной медицинской помощи» от 29 декабря 2012 г. № 1629н.
"Об утверждении Порядка оказания медицинской помощи взрослому населению по профилю "нефрология"» от 18 января 2012г. 17н (с изменениями и дополнениями от 31 октября 2018 г., 21 февраля 2020 г.).
«Об утверждении Порядка оказания медицинской помощи взрослому населению по профилю "эндокринология"» с изменениями и дополнениями от 21 февраля 2020 г.
«Об утверждении номенклатуры медицинских услуг» от 13.10.2017 N 804н.
«О классификациях и критериях, используемых при осуществлении медико-социальной экспертизы граждан федеральными государственными учреждениями медико-социальной экспертизы» (вступает в силу с 1 января 2020 года) от 27 августа 2019 г. № 585н.
«Об утверждении порядка назначения лекарственных препаратов, форм рецептурных бланков на лекарственные препараты, порядка оформления указанных бланков, их учета и хранения» от 14 января 2019 г. № 4н.
«О порядке применения лекарственных средств у больных по жизненным показаниям» от 9 августа 2005 г. № 494.
Информационное письмо Минздрава России по возможности закупки лекарственного препарата по торговому наименованию (https://www.rosminzdrav.ru/news/2019/12/18/13043-minzdrav-podgotovil-informatsionnoe-pismo-po-vozmozhnosti-zakupki-lekarstvennogo-preparata-po-torgovomu-naimenovaniyu).
Руководящие принципы ВОЗ по трансплантации человеческих клеток, тканей и органов (WHA 63.22).
Стамбульская декларация о трансплантационном туризме и торговле органами, 2008 г.
Таблица 1. Протокол начальной иммуносупрессивной терапии с такролимусом** и индукцией базиликсимабом** или иммуноглобулином антитимоцитарным **[114, 171, 172]

Таблица 2. Целевые концентрации иммунодепрессантов в зависимости от схемы иммуносупрессивной терапии и срока после трансплантации поджелудочной железы (и почки) [113]
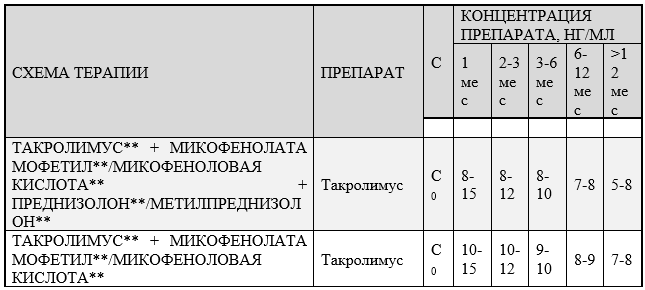
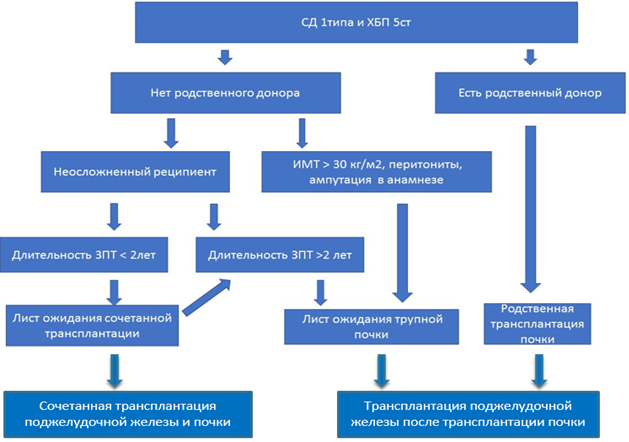
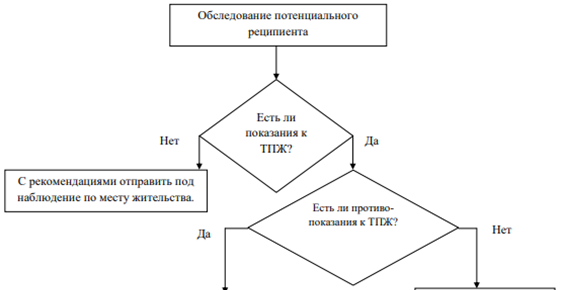
Рисунок 1 – Алгоритм лечения пациента с сахарным диабетом трансплантации при сахарном диабете I типа и ХБП методом трансплантации поджелудочной железы
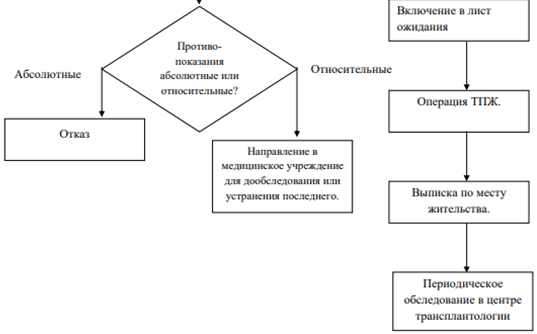
Приложение В. Информация для пациента
Сахарный диабет, ввиду своей распространенности и неизбежности осложнений, до сих пор является одной из важнейших проблем, стоящих перед современной медициной. На сегодняшний день трансплантация поджелудочной железы является признанным радикальным методом лечения осложненного сахарного диабета I типа, угрожающего развитием тяжелых осложнений. Сахарный диабет принято называть «образом жизни», подчеркивая, что при высоком самоконтроле и компенсации углеводного обмена с помощью инсулинотерапии у больных диабетом максимально снижается риск поздних диабетических осложнений и сохраняется высокое качество жизни, позволяющее пациентам оставаться социально активными. Но иначе обстоит дело с пациентами, у которых уже развилась хроническая почечная недостаточность. В случае развития необратимой стадии диабетической нефропатии прогноз значительно ухудшается. В настоящее время существует несколько вариантов заместительной терапии для больных диабетом с терминальной ХБП. Это, в первую очередь, заместительная почечная терапия диализом или трансплантация почки в сочетании с инсулинотерапией, либо комбинированная трансплантация почки и поджелудочной железы, позволяющая в дальнейшем обходиться без инсулинотерапии. Трансплантация островков Лангерганса может использоваться у пациентов во время трансплантации почки или на фоне диализной терапии, однако она не приводит к состоянию инсулинонезависимости; в настоящее время эффективность данного метода продолжает обсуждаться. Согласно современным представлениям, выделяют следующие основные группы показаний к трансплантации поджелудочной железы. Во-первых, при наличии у пациентов с диабетической нефропатией показаний к трансплантации почки целесообразно выставлять показание к одномоментной трансплантации поджелудочной железы и почки, так как последний вариант операции обеспечивает больше отдаленных преимуществ, а риск оперативного вмешательства и осложнений пожизненной иммуносупрессивной терапии существенно не отличается от изолированной пересадки почки. Кроме того, прогрессирование осложнений диабета у больных с пересаженной почкой по поводу диабетической нефропатии является показанием к трансплантации поджелудочной железы после трансплантации почки.
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.