Разрывы промежности при родоразрешении и другие акушерские травмы (акушерский травматизм)
 Версия: Клинические рекомендации РФ 2023 (Россия)
Версия: Клинические рекомендации РФ 2023 (Россия)
Общая информация
Краткое описание
- Российское общество акушеров-гинекологов
Одобрено Научно-практическим Советом Минздрава РФ
В соответствии с Правилами поэтапного перехода медицинских организаций к оказанию медицинской помощи на основе клинических рекомендаций, разработанных и утвержденных в соответствии с частями 3, 4, 6 –9 и 11 статьи 37 Федерального закона «Об основах охраны здоровья граждан в Российской Федерации», утвержденных постановлением Правительства Российской Федерации от 19.11.2021 № 1968, клинические рекомендации применяются следующим образом:
– размещенные в Рубрикаторе после 1 июня 2022 года – с 1 января 2024 года.
Возрастная категория: Взрослые, Дети
Пересмотр не позднее: 2025
Статус: Действует
Определение заболевания или состояния (группы заболеваний или состояний)
Акушерский травматизм - повреждения тканей родового канала, произошедшие во время беременности и в родах.
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статической класификации болезней и проблем, связанных со здоровьем
O70 Разрывы промежности при родоразрешении
O70.0 Разрыв промежности первой степени в процессе родоразрешения
O70.1 Разрыв промежности второй степени в процессе родоразрешения
O70.2 Разрыв промежности третьей степени в процессе родоразрешения
O70.3 Разрыв промежности четвертой степени в процессе родоразрешения
O70.9 Разрыв промежности в процессе родоразрешения неуточненный
O71 Другие акушерские травмы
O71.0 Разрыв матки до начала родов
O71.1 Разрыв матки во время родов
O71.2 Послеродовой выворот матки
O71.3 Акушерский разрыв шейки матки
O71.4 Акушерский разрыв только верхнего отдела влагалища
O71.5 Другие акушерские травмы тазовых органов
O71.6 Акушерские травмы тазовых суставов и связок
O71.7 Акушерская гематома таза
O71.8 Другие уточненные акушерские травмы
O71.9 Акушерская травма неуточненная
O26.7 Подвывих лонного сочленения во время беременности, родов и в послеродовом периоде
Классификация
Классификация заболевания или состояния (группы заболеваний или состояний)
I. Классификация разрывов вульвы:
1.1 По величине:
-
поверхностные;
-
глубокие.
1.2 По локализации:
-
разрыв малых половых губ;
-
разрыв в области преддверия влагалища;
-
разрыв в области клитора;
-
разрыв больших половых губ.
II. Классификация разрывов влагалища:
2.1 По величине:
-
поверхностные;
-
глубокие.
2.2 По локализации:
-
разрывы верхней трети влагалища;
-
разрывы средней трети влагалища;
-
разрывы нижней трети влагалища.
III. Классификация гематом мягких тканей родовых путей:
-
в области больших половых губ;
-
в области промежности;
-
в области стенки влагалища;
-
в области околовлагалищной клетчатки;
-
в области ягодичных мышц.
По локализации гематомы подразделяют на лежащие выше или ниже мышцы, поднимающей задний проход.
IV. Разрывы промежности:
4.1 По степени повреждения [2]:
-
разрыв I степени - повреждение только кожи;
-
разрыв II степени - повреждение промежности, включающее повреждение мышц, но не включает в себя повреждение анального сфинктера;
-
разрыв III степени - повреждение промежности, включающее в себя повреждение комплекса анального сфинктера:
-
разрыв IV степени - повреждение промежности, которое включает в себя повреждение комплекса анального сфинктера (наружного и внутреннего) и слизистой оболочки прямой кишки.
V. Разрывы шейки матки:
-
I степень — разрыв шейки матки с 1 или 2 сторон длиной не более 2 см.
-
II степень — разрыв шейки матки с 1 или 2 сторон длиной более 2 см, но на 1 см не доходящий до свода влагалища.
-
III степень — разрыв шейки матки с 1 или 2 сторон, доходящий до свода влагалища или переходящий на него.
VI. Разрывы матки [13]:
6.1 По этиологии и патогенезу:
-
самопроизвольные (возникают без каких-либо внешних воздействий):
-
насильственные (связаны с неправильно примененными вмешательствами или травмами):
6.2 По локализации:
-
в дне матки;
-
в теле матки;
-
в нижнем маточном сегменте;
-
отрыв матки от сводов влагалища.
6.3 По характеру повреждения:
-
полный разрыв;
-
неполный разрыв.
VII. Выворот матки:
7.1 Частичный (выворот только тела матки или ее верхней трети);
Согласно классификации академика Савельевой Г.М. (2020 г) выделяют [22]:
1. Разрыв во время беременности
2. Разрыв во время родов
1. Разрыв во время беременности
2. Разрыв во время родов
Насильственные разрывы матки отличаются по патогенезу от самопроизвольных. К насильственным относятся травматические, вызванные травмой, полученной извне, и ятрогенные – полученные в результате осуществления акушерских операций без соблюдения должных условий: при наложении акушерских щипцов на головку, находящуюся выше, чем в узкой части полости малого таза, или при вакуум-экстракции плода [22].
Этиология и патогенез
Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
К разрыву матки могут привести следующие причины: перерастяжение нижнего сегмента матки вследствие узкого таза, крупного плода, неправильного положения плода (поперечное, косое) или вставления головки (лобное, лицевое), гидроцефалии, опухолей родовых путей (миома матки); затяжные роды; рубцы на матке после ранее проведенных хирургических вмешательств (перфорация матки, энуклеация миоматозных узлов, кесарево сечение, особенно корпоральное). В группу беременных, у которых возможен разрыв матки во время беременности, входят: беременные с рубцом на матке после операции кесарева сечения, энуклеации миоматозных узлов с ушиванием ложа, энуклеация узлов с коагуляцией ложа после эндоскопического вмешательства, ушивания стенки матки после перфорации, тубэктомия по поводу интрамуральной трубной беременности; беременности после многочисленных абортов,особенно осложненных воспалительными процессами матки; многорожавшие женщины. В группу беременных с риском разрыва матки во время родов входят: перечисленное в предшествующем разделе; беременные с крупным или гигантским плодом; патологическое положение плода (поперечное, косое); анатомически узком тазе; анатомических изменениях шейки матки вследствие рубцов после диатермокоагуляции, криодеструкции, пластических операций; опухолях матки, блокирующих выход из малого таза [2].
Эпидемиология
Эпидемиология заболевания или состояния (группы заболеваний или состояний)
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания или состояния (группы заболеваний или состояний)
-
жалобы на болезненные схватки, если не произведена эпидуральная анестезия, затрудненное мочеиспускание;
-
объективно: высокое, косое расположение контракционного кольца, асимметричное по высоте расположение круглых связок, перерастянутый мочевой пузырь, пальпирующийся над лоном;
-
при влагалищном исследовании края шейки матки отечные, открытие маточного зева полное или почти полное, значительная родовая опухоль на головке плода.
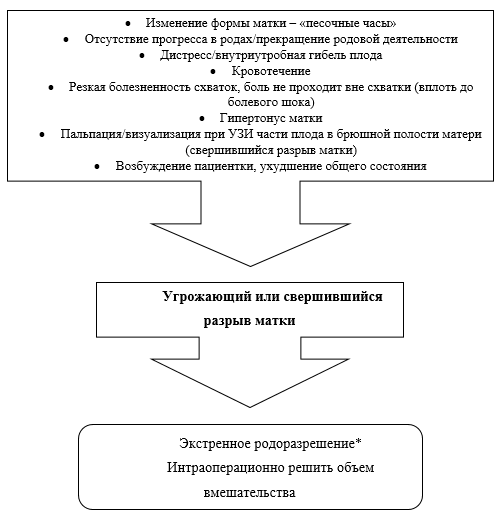
Симптомы начавшегося разрыва матки связаны с нарушением целостности стенки матки и образованием в ней гематомы, что приближает признаки разрыва к таковым при отслойке нормально расположенной плаценты (гипертонус матки, нарушение сердечной деятельности плода, появление кровяных выделений из половых путей). Сочетание давления выраженной родовой опухоли головки плода на крестец и диафрагму таза приводит к тому, что схватки приобретают «потужной» характер. При начавшемся разрыве матки кровь может не вытекать из половых путей (необязательный симптом), но ее появление всегда свидетельствует о начавшемся разрыве матки [22]. При начавшемся разрыве матки к симптомам угрожающего разрыва присоединяются признаки болевого шока, а также наружное кровотечение, возможно появление крови в моче. У плода возникает тахикардия или брадикардия, повышается двигательная активность, появляется меконий в околоплодных водах [13].
При свершившемся разрыве матки роженица, как правило, испытывает сильную режущую боль в животе, родовая деятельность прекращается; наблюдаются симптомы шока. При разрыве матки плод полностью или частично выходит в брюшную полость, при пальпации части плода отчетливо определяются непосредственно под брюшной стенкой. Наружное кровотечение обычно незначительное, кровь изливается в брюшную полость. Возможна внутриутробная гибель плода [13].
Проникающий свершившийся разрыв матки для диагностики трудностей не представляет [22]:
-
родовая деятельность прекращается, наступает «тишина»;
-
появляются признаки болевого шока в сочетании с геморрагическим, которые в той или иной степени были у всех рожениц;
-
симптомы гипоксии плода (чаще брадикардия) вплоть до его гибели.
При непроникающем разрыве гематома образуется либо под plica vesico-uterina, либо между листками широкой связки матки. Клиническими симптомами непроникающего разрыва матки являются [22]:
-
болевые ощущения внизу живота в III и/или раннем послеродовом периоде;
-
ухудшение общего состояния: слабость, головокружение, тахикардия, гипотония;
-
кровотечение из половых путей;
-
пальпаторно и/или с помощью УЗИ диагноз может быть подтвержден.
Разрывы оперированной матки становятся доминирующими во многих странах мира. Очевидна прямая связь увеличения частоты разрыва матки по рубцу с повсеместным прогрессивным ростом частоты кесарева сечения, выполняемого у более 30% женщин в России, Европе, США. В Китае, некоторых странах Южной Америки показатель достигает 50–70%. Гистопатический разрыв матки отличается отсутствием четких симптомов, «стертым» течением. Симптомы гистопатического разрыва матки по рубцу во время беременности [22]:
Для угрожающего разрыва матки по рубцу во время беременности характерны жалобы на тошноту, рвоту, боли в эпигастрии и внизу живота.
Начавшийся разрыв матки определяется надрывом стенки матки по рубцу с образованием в месте разрыва гематомы, что приводит к гипертонусу матки и гипоксии плода (брадикардия). Могут быть кровяные выделения, что в 100% подтверждает диагноз начавшегося разрыва матки. Характерным симптомом являются боли в животе без четкой локализации, а также в области рубца.
Симптомы гистопатического разрыва матки по рубцу во время родов [22]:
Симптомы угрожающего разрыва матки по рубцу во время родов совпадают с таковыми во время беременности и заключаются в появлении тошноты, рвоты, болей в животе и в рубце. Специфическим признаком угрозы разрыва матки по рубцу является слабость или дискоординация родовой деятельности.
При начавшемся разрыве матки по рубцу во время родов боли в животе усиливаются, матка находится в гипертонусе, что сопровождается нарушением плацентарного кровотока, гипоксией плода в виде брадикардии. Совершившийся разрыв матки по рубцу во время беременности и родов может быть как полным (проникающим), так и неполным (непроникающим).
Свершившийся непроникающий разрыв матки по рубцу характеризуется формированием гематомы под пузырноматочной складкой или между листками широкой маточной складки. Если это происходит во время беременности, то появляются боли в животе, в области рубца на фоне гипертонуса матки и гипоксии плода. Во время родов к перечисленным симптомам присоединяется прекращение родовой деятельности. Объем гематомы и быстрота ее нарастания определяют выраженность симптомов: слабость, боли внизу живота, бледность кожных покровов, снижение артериального давления. При проникающем разрыве выраженность клинической картины определяется величиной кровопотери [22].
Симптомы разрыва матки, которые диагностируются в послеродовом периоде: кровотечение из половых путей, выраженная болезненность всех отделов живота, сильные боли при пальпации матки, иногда отсутствие отделения плаценты, возможно вздутие живота, тошнота, рвота, дно матки четко не контурируется (симптом «перекрытого» дна матки), по ребру матки пальпируется болезненное образование (гематома), появление гипертермии, симптомов геморрагического и болевого шока [13].
Диагностика
Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
-
Рекомендовано проводить сбор анамнеза и выявление факторов риска акушерского травматизма во II и III триместре беременности, в родах [2, 13].
Физикальное обследование
-
Рекомендован осмотр родовых путей в зеркалах после родоразрешения с целью своевременной диагностики травм мягких тканей родового канала в родах [2, 13].
-
При разрыве промежности III-IV степени рекомендовано трансректальное пальцевое исследование после родоразрешения с целью оценки целостности стенки прямой кишки и ее наружного сфинктера [2, 7, 24].
-
При разрыве матки и разрыве шейки матки III степени рекомендовано проведение ручного послеродового обследования матки с целью подтверждения или исключения разрыва матки [2, 7, 24, 25].
-
Всем роженицам и родильницам рекомендована пальпация лонного сочленения с целью выявления расхождения лонных костей и симфизита [2].
Лабораторные диагностические исследования
-
При разрыве матки и вывороте матки в родах рекомендован общий (клинический) анализ крови и исследование уровня тромбоцитов крови с целью оценки наличия кровотечения [13].
-
При разрыве матки рекомендовано ультразвуковое исследование плода при выявлении разрыва матки во время беременности или в родах, или ультразвуковое исследование органов малого таза при выявлении разрыва матки после родов с целью диагностики разрыва матки [2, 13].
-
С целью диагностики диастаза лонного сочленения рекомендовано проведение рентгенографии лобка[2, 13].
-
При наличии гематомы мягких тканей родовых путей рекомендована магнитно-резонансная ангиография с контрастированием при неэффективности хирургических методов остановки кровотечения при вскрытии гематомы [2, 13].
Иные диагностические исследования
Лечение
Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
-
При патологическом диастазе лонного сочленения рекомендовано соблюдение постельного режима в положении на боку или в гамаке [26].
-
При патологическом диастазе лонного сочленения рекомендована физиотерапия в послеродовом периоде с целью ускорения процессов репарации [27].
Медикаментозные методы лечения
-
При разрывах промежности III – IV степени рекомендовано применение слабительных средств и консультирование пациенток по вопросам профилактики запоров [28, 29].
-
При угрожающем, начавшемся или свершившемся разрыве матки в родах рекомендовано немедленно остановить инфузию окситоцина** в случае его применения [1].
-
При патологическом диастазе лонного сочленения в послеродовом периоде рекомендовано назначить препараты кальция перорально [13].
-
При патологическом диастазе лонного сочленения в послеродовом периоде в качестве терапии первой линии рекомендовано назначить ибупрофен** или парацетамол** с целью купирования болевого синдрома и воспаления [13], [26], [80].
Хирургические методы лечения
-
При наличии разрывов вульвы и влагалища рекомендовано провести зашивание разрывов в раннем послеродовом периоде [30].
-
При наличии гематом мягких тканей родовых путей в раннем послеродовом периоде рекомендован индивидуальный выбор тактики лечения [81].
-
При разрывах промежности II – IV степени рекомендовано проводить хирургическое восстановление целостности стенки влагалища и мышц промежности с использованием синтетического абсорбируемого (рассасывающегося) шовного материала [30].
-
При разрывах промежности II – IV степени рекомендовано проводить хирургическое восстановление целостности стенки влагалища и мышц промежности непрерывными швами [31].
-
При разрывах промежности III-IV степени рекомендовано проводить хирургическое восстановление целостности анального сфинктера и прямой кишки [35–37].
-
При разрывах шейки матки II-III степени рекомендовано зашивание разрывов [2, 37, 40].
-
При угрожающем, начавшемся или свершившемся разрыве матки рекомендовано проведение экстренного родоразрешения путем кесарева сечения [2, 41–43].
-
При разрыве матки в родах и кровотечении рекомендована катетеризация периферических вен на обеих руках иглами 14-16G с целью проведения инфузионной терапии и переливания компонентов крови [1].
-
При разрыве матки в родах рекомендована катетеризация мочевого пузыря с целью контроля диуреза [1].
-
Рекомендовано определить объем оперативного вмешательства при совершившемся разрыве матки после проведения лапаротомии и извлечения плода [44].
-
Рекомендовано органосохраняющее хирургическое вмешательство в объеме зашивания разрыва матки при: неполном разрыве матки, линейном разрыве матки с четкими краями, отсутствии признаков инфекции, сохраненной сократительной способности матки [2, 13, 45, 46].
-
Рекомендована экстирпация матки (без маточных труб) при полном разрыве тела матки или ее нижнего сегмента с переходом на шейку матки, травме сосудистого пучка с формированием гематомы или продолжающемся кровотечении, невозможности определить нижний угол разрыва, разрыве шейки матки с переходом на тело [2, 13, 45, 46].
-
Рекомендовано определять объем операции при полном разрыве матки исходя из навыков врача-хирурга, степени повреждения матки, показателей гемодинамики. [47, 48].
-
Рекомендовано вправление выворота матки сразу после установления диагноза в условиях общей анестезии [13, 82].
Медицинская реабилитация
Медицинская реабилитация, медицинские показания и противопоказания к применению методов реабилитации
-
Рекомендована разработка индивидуальных программ реабилитации пациенток после разрывов промежности III – IV степени, нарушения функции лонного сочленения в родах [83, 84].
-
Рекомендована консультация врача по медицинской реабилитации после разрывов промежности III – IV степени, нарушения функции лонного сочленения в родах [50, 51].
Госпитализация
Организация оказания медицинской помощи
Профилактика
Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
Специфической профилактики родового травматизма матери не существует.
-
Рекомендовано своевременное проведение эпизиотомии по показания (дистресс плода, вакуум-экстракция плода, наложение акушерских щипцов, дистоция плечиков плода [66, 67])м, квалифицированное оказание акушерского пособия в соответствии с клиническими рекомендациями, проведение влагалищных оперативных родов в соответствии с требованиями клинических рекомендаций, тщательный осмотр мягких тканей родовых путей после родоразрешения и полноценное восстановление целостности нарушенных тканей с целью профилактики родовых травм матери и их осложнений [2, 49].
-
Рекомендовано обследование каждой родильницы, у которой в послеродовом периоде появился нестандартный болевой синдром в малом тазу или в области промежности, включая бимануальное влагалищное исследование, ультразвуковое исследование органов малого таза, с целью исключения гематом мягких тканей родовых путей [49].
-
Рекомендовано адекватное обезболивание, предупреждение преждевременных потуг (до полного открытия шейки матки), рациональное применение утеротонизирующих средств с целью профилактики разрывов шейки матки [37].
-
Не рекомендовано настаивать на определенном положении пациентки во время первого и второго периодов родов с целью снижения акушерского травматизма [25, 49].
-
Рекомендовано выведение мочи пациенткам с эпидуральной анальгезией в случаях, когда самостоятельное мочеиспускание невозможно с целью профилактики аномалий родовой деятельности [49].
-
Рекомендовано проведение массажа промежности во втором периоде родов с целью профилактики разрывов промежности III-IV степени [52].
-
Рекомендовано прикладывание теплых компрессов на промежность во время потуг с целью профилактики разрывов промежности III-IV степени [52].
-
Не рекомендована рутинная эпизиотомия с целью профилактики разрывов промежности [40, 65].
-
Рекомендовано проведение медиолатеральной эпизиотомии при наличии показаний с целью профилактики разрыва прямой кишки [66].
-
Рекомендовано соблюдение техники контролируемых тракций за пуповину в III периоде родов с целью профилактики выворота матки [13, 50].
-
При разрывах промежности III-IV степени рекомендована антибиотикопрофилактика в послеродовом периоде [68–71].
-
При вывороте матки рекомендована антибиотикопрофилактика в послеродовом периоде [2, 72].
-
Пациенткам при доношенной одноплодной беременности, в анамнезе перенесшим разрыв матки в родах, рекомендовано повторное плановое КС не позднее 38 недель [2, 50, 51, 73–79].[2]
Информация
Источники и литература
-
Клинические рекомендации Российского общества акушеров-гинекологов
- Maternity & Children’s Services Clinical Governance Committee. Ruptured Uterus guideline (GL908). 7th June 2019. Акушерство: национальное руководство / под ред. Г. М. Савельевой, Г. Т. Сухих, В. Н. Серова, В. Е. Радзинского. - 2-е изд., перераб. и доп. М.: ГЭОТАР-Медиа; 2018. 1088 p. Norvilaite K., Kezeviciute M., Ramasauskaite D., Arlauskiene A., Bartkeviciene D., Uvarovas V. Postpartum pubic symphysis diastasis-conservative and surgical treatment methods, incidence of complications: Two case reports and a review of the literature. World J Clin cases. 2020; 8(1):110–9. Macrosomia: ACOG Practice Bulletin, Number 216. Obstet Gynecol. 2020; 135(1):e18–35. Practice Bulletin No. 173 Summary: Fetal Macrosomia. Obstet Gynecol. 2016; 128(5):1191–2. Deneux-Tharaux C., Sentilhes L., Maillard F., Closset E., Vardon D., Lepercq J., et al. Effect of routine controlled cord traction as part of the active management of the third stage of labour on postpartum haemorrhage: multicentre randomised controlled trial (TRACOR). BMJ. 2013; 346:f1541. Smith L.A., Price N., Simonite V., Burns E.E. Incidence of and risk factors for perineal trauma: a prospective observational study. BMC Pregnancy Childbirth. 2013; 13(1):59. Rogers R., Leeman L., Borders N., Qualls C., Fullilove A., Teaf D., et al. Contribution of the second stage of labour to pelvic floor dysfunction: a prospective cohort comparison of nulliparous women. BJOG An Int J Obstet Gynaecol. 2014; 121(9):1145–54. Vale de Castro Monteiro M., Pereira G.M.V., Aguiar R.A.P., Azevedo R.L., Correia-Junior M.D., Reis Z.S.N. Risk factors for severe obstetric perineal lacerations. Int Urogynecol J. 2016; 27(1):61–7. Delgado Nunes V., Gholitabar M., Sims J.M., Bewley S., Guideline Development Group. Intrapartum care of healthy women and their babies: summary of updated NICE guidance. BMJ. 2014; 349:g6886. Jiang H., Qian X., Carroli G., Garner P. Selective versus routine use of episiotomy for vaginal birth. Cochrane database Syst Rev. 2017; 2:CD000081. LaCross A., Groff M., Smaldone A. Obstetric anal sphincter injury and anal incontinence following vaginal birth: a systematic review and meta-analysis. J Midwifery Womens Health. 60(1):37–47. Радзинский В.Е., Фукса А.М. Акушерство. М.: ГЭОТАР-Медиа; 2016. 1040 p. Motomura K., Ganchimeg T., Nagata C., Ota E., Vogel J.P., Betran A.P., et al. Incidence and outcomes of uterine rupture among women with prior caesarean section: WHO Multicountry Survey on Maternal and Newborn Health. Sci Rep. 2017; 7:44093. Augustin G. Spontaneous Uterine Rupture. In: Acute Abdomen During Pregnancy. Cham: Springer International Publishing; 2018. p. 621–62. Fitzpatrick K.E., Kurinczuk J.J., Bhattacharya S., Quigley M.A. Planned mode of delivery after previous cesarean section and short-term maternal and perinatal outcomes: A population-based record linkage cohort study in Scotland. PLoS Med. 2019; 16(9):e1002913. Sultan A.H. Obstetric perineal injury and anal incontinence. Clin Risk. 1999; (5):193–6. Koelbl H, Igawa T, Salvatore S, Laterza RM, Lowry A, Sievert KD, et al. Pathophysiology of urinary incontinence, faecal incontinence and pelvic organ prolapse. In: Abrams P, Cardozo L, Khoury S, Wein A, editors. Incontinence. 5th ed. [place unknown]: ICUD. Roos A.-M., Thakar R., Sultan A.H. Outcome of primary repair of obstetric anal sphincter injuries (OASIS): does the grade of tear matter? Ultrasound Obstet Gynecol. 2010; 36(3):368–74. De Leeuw J.W., Vierhout M.E., Struijk P.C., Hop W.C., Wallenburg H.C. Anal sphincter damage after vaginal delivery: functional outcome and risk factors for fecal incontinence. Acta Obstet Gynecol Scand. 2001; 80(9):830–4. Visscher A.P., Lam T.J., Hart N., Felt-Bersma R.J.F. Fecal incontinence, sexual complaints, and anorectal function after third-degree obstetric anal sphincter injury (OASI): 5-year follow-up. Int Urogynecol J. 2014; 25(5):607–13. Савельева Г.М., Курцер М.А., Бреслав И.Ю., Коноплянников А.Г., Латышкевич О.А. Разрывы матки в современном акушерстве. Акушерство и гинекология. 2020; (9):48–55. Савельева Г.М., Курцер М.А., Бреслав И.Ю., Караганова Е.Я., Неклюдова Ю.В. Непроникающий разрыв матки по рубцу после кесарева сечения и расползание / аневризма рубца на матке во второй половине беременности и родах. Акушерство и гинекология. 2021; (6). Andrews V., Sultan A.H., Thakar R., Jones P.W. Occult anal sphincter injuries-myth or reality? BJOG An Int J Obstet Gynaecol. 2006; 113(2):195–200. Le Ray C., Pizzagalli F. [Which interventions during labour to decrease the risk of perineal tears? CNGOF Perineal Prevention and Protection in Obstetrics Guidelines]. Gynecol Obstet Fertil Senol. 2018; 46(12):928–36. Hou Z., Riehl J.T., Smith W.R., Strohecker K.A., Maloney P.J. Severe postpartum disruption of the pelvic ring: report of two cases and review of the literature. Patient Saf Surg. 2011; 5(1):2. Urraca-Gesto M.A., Plaza-Manzano G., Ferragut-Garcías A., Pecos-Martín D., Gallego-Izquierdo T., Romero-Franco N. Diastasis of symphysis pubis and labor: Systematic review. J Rehabil Res Dev. 2015; 52(6):629–40. Mahony R., Behan M., O’Herlihy C., O’Connell P.R. Randomized, clinical trial of bowel confinement vs. laxative use after primary repair of a third-degree obstetric anal sphincter tear. Dis Colon Rectum. 2004; 47(1):12–7. American College of Obstetricians and Gynecologists’ Committee on Practice Bulletins—Obstetrics. Practice Bulletin No. 165: Prevention and Management of Obstetric Lacerations at Vaginal Delivery. Obstet Gynecol. 2016; 128(1):e1–15. Kettle C., Dowswell T., Ismail K.M. Absorbable suture materials for primary repair of episiotomy and second degree tears. Cochrane Database Syst Rev. 2010; . Kettle C., Dowswell T., Ismail K.M. Continuous and interrupted suturing techniques for repair of episiotomy or second-degree tears. Cochrane Database Syst Rev. 2012; . Feigenberg T., Maor-Sagie E., Zivi E., Abu-Dia M., Ben-Meir A., Sela H.Y., et al. Using Adhesive Glue to Repair First Degree Perineal Tears: A Prospective Randomized Controlled Trial. Biomed Res Int. 2014; 2014:1–5. Mota R., Costa F., Amaral A., Oliveira F., Santos C.C., Ayres-De-Campos D. Skin adhesive versus subcuticular suture for perineal skin repair after episiotomy – a randomized controlled trial. Acta Obstet Gynecol Scand. 2009; 88(6):660–6. Lundquist M., Olsson A., Nissen E., Norman M. Is It Necessary to Suture All Lacerations After a Vaginal Delivery? Birth. 2000; 27(2):79–85. Gilstrap L.I., Cunningham F., Vandorsten J. Operative obstetrics. 2nd ed. NY: McGraw-Hill; 2002. Cunnigham F., Leveno K., Bloom S., Spong C., Dashe J., Hoffman B. Williams obstetrics. 24th ed. NY: McGraw-Hill; 2014. Sultan A.H., Thakar R. Lower genital tract and anal sphincter trauma. Best Pract Res Clin Obstet Gynaecol. 2002; 16(1):99–115. The Management of Third- and Fourth-Degree Perineal Tears Green-top Guideline No. 29 June 2015. Care of a third- or fourth-degree tear that occurred during childbirth (also known as obstetric anal sphincter injury – OASI). October 2019 RCOG. Hartmann K., Viswanathan M., Palmieri R., Gartlehner G., Thorp J., Lohr K.N. Outcomes of Routine Episiotomy. JAMA. 2005; 293(17):2141.
Информация
Список сокращений

Термины и определения
Разрыв вульвы – нарушение целостности мягких тканей вульвы в процессе изгнания плода.
Разрыв влагалища – нарушение целостности влагалища в процессе изгнания плода.
Гематома мягких тканей родовых путей - ограниченное скопление крови при закрытых повреждениях, сопровождающихся разрывом сосуда и образованием полости, заполненной кровью.
Разрыв промежности – нарушение целостности тканей промежности в процессе рождения плода.
Разрыв шейки матки – нарушение целостности шейки матки вследствие повреждений при прохождении предлежащей части плода.
Выворот матки – смещение матки, при котором она частично или полностью выворачивается слизистой оболочкой наружу.
Полный разрыв матки – разрыв матки, проникающий в брюшную полость (повреждение миометрия и висцеральной брюшины) или нарушение целостности миометрия с продолжением разрыва на мочевой пузырь с/без перемещением частей плода в брюшную полость матери.
Неполный разрыв матки – нарушение целостности миометрия, не проникающее в брюшную полость, без нарушения целостности пузырно-маточной складки и листков широкой связки, без нарушения целостности плодного пузыря.
Лобковый симфиз – соединение правой и левой верхних ветвей лобковых костей с нормальным разделением от 4 до 5 мм на рентгенограмме.
Физиологический диастаз лонного сочленения – увеличение на 2-3 мм вследствие физиологических процессов во время беременности.
Патологический диастаз лонного сочленения - расхождение правой и левой верхних ветвей лобковых костей более чем на 10 мм.
Разрыв лонного сочленения - расхождение более чем на 25 мм с повреждением связочного аппарата [3].
Критерии оценки качества медицинской помощи
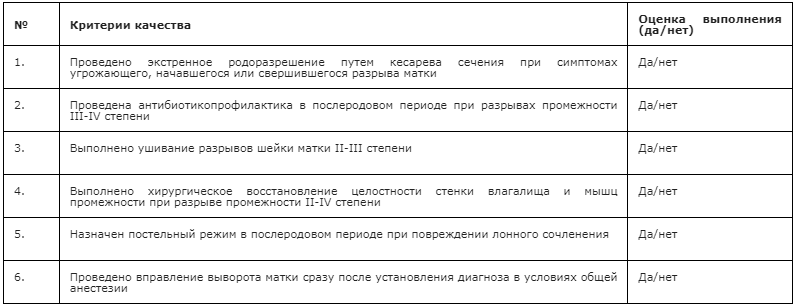
-
Пекарев Олег Григорьевич – д.м.н., профессор, заместитель директора института акушерства ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова» Минздрава России (г. Москва). Конфликт интересов отсутствует.
-
Артымук Наталья Владимировна – д.м.н., профессор, заведующая кафедрой акушерства и гинекологии имени профессора Г.А. Ушаковой ФГБОУ ВО «Кемеровский государственный медицинский университет» Минздрава России, главный внештатный специалист Минздрава России по акушерству и гинекологии в Сибирском федеральном округе (г. Кемерово). Конфликт интересов отсутствует.
-
Баранов Игорь Иванович - д.м.н., профессор, заведующий отделом научно- образовательных программ ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова» Минздрава России (г. Москва). Конфликт интересов отсутствует.
-
Башмакова Надежда Васильевна - д.м.н., профессор, главный научный сотрудник ФГБУ «НИИ ОММ» Минздрава России, заслуженный врач Российской Федерации, главный внештатный специалист Минздрава России по акушерству и гинекологии в Уральском федеральном округе (г. Екатеринбург). Конфликт интересов отсутствует.
-
Беженарь Виталий Федорович - д.м.н., профессор, заведующий кафедрой акушерства, гинекологии и репродуктологии ФГБОУ ВО «Первый Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова» Минздрава России, главный внештатный специалист Минздрава России по акушерству и гинекологии в Северо-Западном федеральном округе (г. Санкт-Петербург). Конфликт интересов отсутствует.
-
Белокриницкая Татьяна Евгеньевна - д.м.н., профессор, заведующая кафедрой акушерства и гинекологии ФПК и ППС ФГБОУ ВО «Читинская государственная медицинская академия» Минздрава России, заслуженный врач Российской Федерации, главный внештатный специалист Минздрава России по акушерству и гинекологии в Дальневосточном федеральном округе (г. Чита). Конфликт интересов отсутствует.
-
Десятник Кирилл Александрович – врач акушер-гинеколог организационно-методического отдела ГБУЗ СО «Екатеринбургский клинический перинатальный центр». (г. Екатеринбург). Конфликт интересов отсутствует.
-
Долгушина Наталия Витальевна – д.м.н., профессор, заместитель директора – руководитель департамента организации научной деятельности ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова» Минздрава России, главный внештатный специалист Минздрава России по репродуктивному здоровью женщин (г. Москва). Конфликт интересов отсутствует.
-
Климов Владимир Анатольевич – к.м.н., руководитель службы организации медицинской помощи и информационного сервиса, начальник отдела ООМП ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова» Минздрава России (г. Москва). Конфликт интересов отсутствует.
-
Крутова Виктория Александровна – д.м.н., профессор, главный врач клиники, проректор по лечебной работе ФГБОУ ВО Кубанский Государственный университет Минздрава России, главный внештатный специалист Минздрава России по акушерству и гинекологии в ЮФО (г. Краснодар). Конфликт интересов отсутствует.
-
Малышкина Анна Ивановна - д.м.н., профессор, директор ФГБУ «Ивановский НИИ материнства и детства им. В. Н. Городкова». заведующая кафедрой акушерства и гинекологии, медицинской генетики лечебного факультета ФГБОУ ВО «Ивановская государственная медицинская академия» Минздрава России, главный внештатный специалист Минздрава России по акушерству и гинекологии в Центральном федеральном округе (г. Иваново). Конфликт интересов отсутствует.
-
Мартиросян Сергей Валерьевич – к.м.н., главный врач ГБУЗ СО «Екатеринбургский клинический перинатальный центр», доцент кафедры акушерства и гинекологии лечебно-профилактического факультета Уральского государственного медицинского университета (г. Екатеринбург). Конфликт интересов отсутствует.
-
Михайлов Антон Валерьевич - д.м.н., профессор, главный врач СПб ГУЗ «Родильный Дом №17», профессор кафедры акушерства и гинекологии ФГБОУ ВО "СЗГМУ им. И.И. Мечникова" Минздрава России, и кафедры акушерства, гинекологии и перинатологии ФГБОУ ВО «Первый Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова» Минздрава России, главный внештатный специалист Минздрава России по акушерству и гинекологии в Северо-Западном федеральном округе (г. Санкт-Петербург). Конфликт интересов отсутствует.
-
Николаева Анастасия Владимировна – к.м.н., главный врач ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова» Минздрава России (г. Москва). Конфликт интересов отсутствует.
-
Оленев Антон Сергеевич – к.м.н., главный внештатный специалист по акушерству и гинекологии Департамента здравоохранения г. Москвы, заведующий филиалом «Перинатальный центр» ГБУЗ «Городская клиническая больница №24 ДЗМ», доцент кафедры акушерства и гинекологии с курсом перинатологии медицинского института РУДН. Конфликт интересов отсутствует.
-
Перевозкина Ольга Владимировна – к.м.н., заведующая организационно-методическим отделом ГБУЗ СО «Екатеринбургский клинический перинатальный центр» (г. Екатеринбург). Конфликт интересов отсутствует.
-
Петрова Ульяна Леонидовна – аспирант ФГБУ "Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова" Минздрава России (г. Москва). Конфликт интересов отсутствует.
-
Петрухин Василий Алексеевич – д.м.н., профессор, заслуженный врач РФ, директор ГБУЗ МО МОНИИАГ (г. Москва). Конфликт интересов отсутствует.
-
Прялухин Иван Александрович – к.м.н., заместитель руководителя департамента организации проектной деятельности ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова» Минздрава России (г. Москва). Конфликт интересов отсутствует.
-
Радзинский Виктор Евсеевич – Заслуженный деятель науки Российской Федерации, д.м.н., профессор, член-корреспондент РАН, заведующий кафедрой акушерства и гинекологии с курсом перинатологии ГАОУ ВПО «Российского университета дружбы народов» Министерства образования России (г. Москва). Конфликт интересов отсутствует.
-
Романов Андрей Юрьевич – научный сотрудник отдела наукометрии департамента организации научной деятельности ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова» Минздрава России (г. Москва). Конфликт интересов отсутствует.
-
Савельева Галина Михайловна - академик РАН, д.м.н., профессор, заслуженный деятель науки РФ, Герой Труда Российской Федерации (г. Москва). Конфликт интересов отсутствует.
-
Серов Владимир Николаевич - академик РАН, д.м.н., профессор, заслуженный деятель науки РФ, президент Российского общества акушеров-гинекологов, главный научный сотрудник ФГБУ "Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова" Минздрава России (г. Москва). Конфликт интересов отсутствует.
-
Фаткуллин Ильдар Фаридович - д.м.н., профессор, Заслуженный деятель науки Республики Татарстан, Заслуженный врач Республики Татарстан, заведующий кафедрой акушерства и гинекологии им. проф. В.С. Груздева ФГБОУ ВО «Казанский государственный медицинский университет» Минздрава России, главный внештатный специалист Минздрава России по акушерству и гинекологии в Приволжском федеральном округе (г. Казань). Конфликт интересов отсутствует.
-
Шешко Елена Леонидовна - к.м.н., руководитель департамента организации проектной деятельности ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова» Минздрава России (г. Москва). Конфликт интересов отсутствует.
-
Шмаков Роман Георгиевич - д.м.н., профессор РАН, директор института акушерства ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова» Минздрава России, главный внештатный специалист Минздрава России по акушерству (г. Москва). Конфликт интересов отсутствует.
Таблица 1. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)
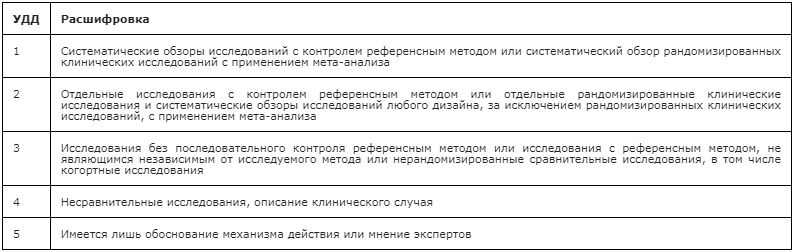
Таблица 2. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)
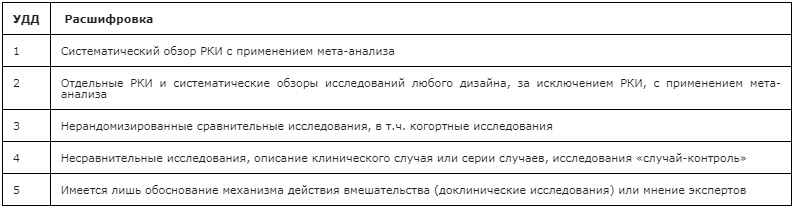
Таблица 3. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)

-
Федеральный закон «Об основах охраны здоровья граждан в Российской Федерации» от 21.11.2011 г. №323-ФЗ.
-
Сборник ФГБУ «Центральный научно-исследовательский институт организации и информатизации здравоохранения» Минздрава РФ «Основные показатели здоровья матери и ребенка, деятельность службы охраны детства и родовспоможения в Российской Федерации», Москва 2019.
-
Приказ Министерства здравоохранения Российской Федерации от 20.10.2020 г. № 1130н «Об утверждении Порядка оказания медицинской помощи по профилю «акушерство и гинекология».
-
Приказ Минздрава России от 13.10.2017 № 804н (ред. от 16.04.2019г.) "Об утверждении номенклатуры медицинских услуг».
-
Письмо Министерства здравоохранения Российской Федерации 15-4/и/2-2535 от 26.03.201г. «Профилактика, алгоритм ведения, анестезия и интенсивная терапия при послеродовых кровотечениях».
-
Клинические рекомендации «Роды одноплодные, родоразрешение путем кесарева сечения», М., 2021
-
Акушерство: национальное руководство/под ред. Г.М, Савельевой. Г.Т. Сухих, В.Н. Серова, В.Е. Радзинского. – 2-е изд. – М: ГЭОТАР-Медиа. 2018 г.
-
Macrosomia: ACOG Practice Bulletin, Number 216. Obstet Gynecol. 2020; 135(1):e18–35.
-
Practice Bulletin No. 173 Summary: Fetal Macrosomia. Obstet Gynecol. 2016; 128(5):1191–2.
-
Ducarme G., Pizzoferrato A.C., de Tayrac R., Schantz C., Thubert T., Le Ray C., et al. Perineal prevention and protection in obstetrics: CNGOF clinical practice guidelines. J Gynecol Obstet Hum Reprod. 2019; 48(7):455–60.
-
Cunnigham F., Leveno K., Bloom S., Spong C., Dashe J., Hoffman B. Williams obstetrics. 24th ed. NY: McGraw-Hill; 2014.
-
ACOG committee opinion No. 433: optimal goals for anesthesia care in obstetrics. ACOG Committee on Obstetric Practice.
-
Commissioned by the National Institute for Health and Clinical Excellence «Caesarean section» National Collaborating Centre for Women’s and Children’s Health. Commissioned by the National Institute for Health and Clinical Excellence. November 2011
-
ACOG Committee Opinion No. 382: Fetal Monitoring Prior to Scheduled Cesarean Delivery. Committee on Obstetric Practice.
-
NICE Caesarean section Clinical guideline Published: 23 November 2011Last updated August 2019
-
RCOG. Placenta Praevia and Placenta Accreta: Diagnosis and Management: Green-top Guideline No. 27a.
-
RCOG. Сlassification of urgency of caesarean section a continuum of risk. Good Practice No. 11 April 2010
-
The Cochrane Collaboration. Techniques for assisting difficult delivery at caesarean section (Review) 2016 The Cochrane Collaboration. Published by John Wiley & Sons, Ltd
-
WHO recommendations: uterotonics for the prevention of postpartum haemorrhage. World Health Organization. 2018;53 p.
-
Guidelines for Perinatal Care. 8th Edition. ACOG&AAP, 2017
-
Antenatal Care. Routine care for the Healthy Pregnant Woman. NICE&NCCWCH, RCOG Press 2008.
Приложение Б. Алгоритмы действий врача
Наружные швы
Швы после кесарева сечения
Когда накладывают швы и каковы причины разрывов в родах?
После родов, произошедших естественным путем, врач-акушер-гинеколог обязательно проверяет наличие разрывов и при необходимости производится их зашивание.
Причины разрывов могут быть разными: не следование советам акушера во время потужного периода, наличие рубцов от швов, наложенных в предыдущих родах, стремительные, затяжные, запоздалые и оперативные влагалищные роды, анатомические особенности строения таза, крупная головка у ребенка, ягодичное предлежание, низкая эластичность кожи к моменту родов.
В каких случаях стоит немедленно обратиться к врачу?
-
Если боль в области швов стала острой и не прекращается в течение часа. Это может свидетельствовать о том, что шов разошелся.
-
Если наблюдаются выделения из наружного шва, которые имеют неестественный вид и неприятный запах.
-
Если живот после кесарева сечения стал резко увеличиваться в размерах (в течение суток, например) – это может говорить о том, что в брюшной полости скапливается жидкость.
-
Если температура тела больше 38 градусов.
-
Если появилась тошнота, слабость, головокружение и тупая сильная боль внизу живота.
Не применимо.
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.