Криопирин-ассоциированные периодические синдромы
 Версия: Клинические рекомендации РФ 2023 (Россия)
Версия: Клинические рекомендации РФ 2023 (Россия)
Общая информация
Краткое описание
Разработчик клинической рекомендации:
- Ассоциация детских ревматологов (утверждены 14 февраля 2023 г.)
- Ассоциация медицинских генетиков (утверждены 14 февраля 2023 г.)
Одобрено Научно-практическим Советом Минздрава РФ 27 декабря 2022 г.
В соответствии с Правилами поэтапного перехода медицинских организаций к оказанию медицинской помощи на основе клинических рекомендаций, разработанных и утвержденных в соответствии с частями 3, 4, 6 –9 и 11 статьи 37 Федерального закона «Об основах охраны здоровья граждан в Российской Федерации», утвержденных постановлением Правительства Российской Федерации от 19.11.2021 № 1968, клинические рекомендации применяются следующим образом:
– размещенные в Рубрикаторе после 1 июня 2022 года – с 1 января 2024 года.
Клинические рекомендации
Криопирин-ассоциированные периодические синдромы
Год утверждения: 2023
Пересмотр не позднее: 2025
Дата размещения: 15.03.2023
Статус: Действует
ID: 758
Определение заболевания или состояния (группы заболеваний или состояний)
Криопирин-ассоциированные периодические синдромы (Cryopyrin-Аssociated Рeriodic Syndromes) (далее – CAPS) – моногенные (наследственно обусловленные) аутовоспалительные заболевания (АВЗ), характеризующиеся хроническим рецидивирующим течением, лихорадкой, рецидивирующими кожными высыпаниями по типу крапивницы, глазными нарушениями (конъюнктивит, увеит), широким спектром поражения суставов – от артралгий до персистирующего артрита, вовлечением центральной и периферической нервной системы, развитием нейросенсорной тугоухости, амилоидоза (у 20-40% больных), почечной недостаточности, возможного летального исхода. Эти заболевания практически всегда сопровождаются повышением уровня острофазовых маркеров (СОЭ, СРБ, СAA), тогда как аутоантитела (РФ, АНФ и др.) отсутствуют [1–6].
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статической класификации болезней и проблем, связанных со здоровьем
Индивидуального кода МКБ10 у данной группы заболеваний нет. По основному осложнению заболевание согласно международной базе данных ORPHANET относится к классу IV, болезням эндокринной системы, расстройству питания и нарушению обмена веществ, E85.0. В качестве альтернативного кода диагноза возможно использовать для группы CAPS код M08.2, что имеет принципиальное значение и обеспечит правомочные основания оказания специализированной, в том числе высокотехнологичной медицинской помощи в условиях стационаров ревматологического профиля.
Классификация
Классификация заболевания или состояния (группы заболеваний или состояний)
Новые классификационные критерии Eurofever/PRINTO для СAPS при наличии молекулярно-генетического исследования.
Таблица 1. Классификационные критерии Eurofever/PRINTO для СAPS при наличии молекулярно-генетического исследования [9,10].


*Данные критерии могут быть использованы в качестве возможного инструмента для направления пациента с подозрением на CAPS для проведения молекулярно-генетического анализа или в качестве критериев классификации в случае, если проведение генетического тестирования невозможно.
Этиология и патогенез
Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
CAPS обусловлены мутацией гена NLRP3 (известный также как CIAS1, NALP3, PYPAF1, CATERPILLER1.1), который расположен на длинном плече 1-й хромосомы и кодирует белок криопирин.
Криопирин входит в семейство внутриклеточных NOD-подобных рецепторов (NLR), содержит пириновый домен, нуклеотид-связывающий домен (NBS), домен, включающий повторяющиеся участки, богатые лейцином (LRR). Состоит из 1034 аминокислотных остатков, молекулярная масса 117,9 кДа. Образует олигомеры молекул в виде цепочки из небольшого числа одинаковых составных звеньев связывается с адаптерным белком ASC.
Криопирин играет ключевую роль в развитии генетически детерминированного воспалительного ответа, при активации способен связываться с другими белками с образованием крупного молекулярного комплекса – инфламмасомы – в макрофагах и нейтрофилах.
Инфламмасома – многобелковый олигомерный комплекс, участвующий в активации воспалительного ответа, включает NLRP3 (криопирин), вспомогательный белок ASC (апоптоз-ассоциированный регуляторный белок) и прокаспазу-1; способствует продукции провоспалительных цитокинов (ИЛ-1β и ИЛ-18); стимулируют пироптоз – особый вид программируемой клеточной гибели; в норме обеспечивает защиту от чужеродных микроорганизмов (бактерий и вирусов).
Мутации гена NLRP3 приводят к неконтролируемой активации инфламмасомы NLRP3, повышению экспрессии ИЛ-1β, развитию клинической картины аутовоспалительного заболевания.
С гиперпродукцией провоспалительного цитокина ИЛ-1β связывают развитие клинических проявлений болезни (лихорадка, сыпь и другие) и патологических изменений лабораторных показателей (лейкоцитоз, повышение С-реактивного белка, СОЭ, SAA).
Эпидемиология
Эпидемиология заболевания или состояния (группы заболеваний или состояний)
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания или состояния (группы заболеваний или состояний)
В настоящее время их рассматривают как клинические варианты одной болезни с различной выраженностью признаков и степенью тяжести патологического процесса и исхода. FCAS встречается достаточно редко, протекает часто доброкачественно и не приводит к развитию серьезных жизнеугрожающих состояний. MWS и CINCA/NOMID являются наиболее тяжелыми по проявлениям, исходам и прогнозу [1–6].
Все три варианта CAPS представляют собой различные клинические варианты течения заболевания c клинической картиной разной степенью выраженности: от легкой до тяжелой.
Общими симптомами являются: лихорадка, уртикароподобная сыпь, поражение опорно-двигательного аппарата, центральной и периферической нервной системы, органа зрения, развитие амилоидоза почек (у 20–40% больных) и почечной недостаточности[4,7,12]. Возможен летальный исход.
Клиническая картина семейного холодового аутовоспалительного синдрома
В 95% случаев заболевание дебютирует в первые 6 месяцев жизни, часто отмечается с рождения. Заболевание проявляется приступами лихорадки, сыпью по типу крапивницы и артралгиями, провоцируемыми воздействием холода, ветра или резкой сменой температур. Лихорадка обычно не достигает высоких значений. Кроме того, приступы лихорадки могут сопровождаться конъюнктивитом, потливостью, сонливостью, головной болью, мучительной жаждой и тошнотой. Симптомы возникают через 1–2 часа после воздействия холода, достигают пика через 6–8 часов от начала и исчезают через 24 часа. Эпизоды возникают более часто в холодное время года. Случаи амилоидоза при FCAS исключительно редки (2–4%).
Клиническая картина синдрома Макла-Уэллса
Дебют заболевания возможен как в детском, так и во взрослом возрасте. Сыпь уртикароподобная, в виде крапивницы, чаще без зуда, носит распространенный характер, затрагивая практически все участки тела: конечности, туловище, лицо. Высыпания могут быть пятнисто-папулезными, эритематозными. Размеры от мелкоточечных (2-5 мм) до крупнопятнистых (5-6 см) или сливных. Сыпь бывает нестойкой или постоянно присутствует. Может провоцироваться холодом, персистирует в течение длительного времени. Миалгии, артралгии/артриты, чаще олигоартрит встречаются у больных. Изменения в суставах носят нестойкий характер с обратным развитием и полным восстановлением конфигурации и функций. Суставной синдром варьирует от коротких эпизодов артралгий до рецидивирующих артритов крупных суставов. Частыми симптомами приступа являются конъюнктивит, эписклерит или иридоциклит. Возможно развитие увеита. Продолжительность приступа – от 1 до 3 дней. Заболевание может протекать в виде повторяющихся эпизодов, однако иногда длительно персистирует. Очаговая неврологическая симптоматика не описана. У некоторых больных отмечаются головные боли. Нейросенсорная глухота развивается у 50-70% больных, обычно в подростковом возрасте или у молодых людей [16,17].
Частым осложнением MWS является АА-амилоидоз почек (у 20-40% больных) [1,12,14,15].
У 90% больных диагностируется хронический асептический менингит. Его клиническими проявлениями являются головные боли, рвота, возбудимость, раздражительность, эпилептические припадки. Характерны хроническое повышение внутричерепного давления, гидроцефалия, атрофия коры головного мозга, задержка умственного развития и высших когнитивных функций (у 70%). У 75% пациентов развивается нейросенсорная тугоухость. Пациенты с CINCA/NOMID имеют нарушения слуха с раннего возраста, иногда с рождения[16,17].
АА-амилоидоз является основным осложнением и причиной гибели пациентов; у 20% больных он развивается к 20 годам [3,4,7,12].
При длительном некомпенсированном течении заболевания могут появиться признаки почечной недостаточности в связи с развитием АА амилоидоза [18–21]. Поражение почек проходит несколько стадий (табл. 3).
Классификация и стратификация стадий ХБП по уровню СКФ представлены в табл. 4 и 5.
Таблица 3. Стадии амилоидного поражения почек и хронической почечной недостаточности.
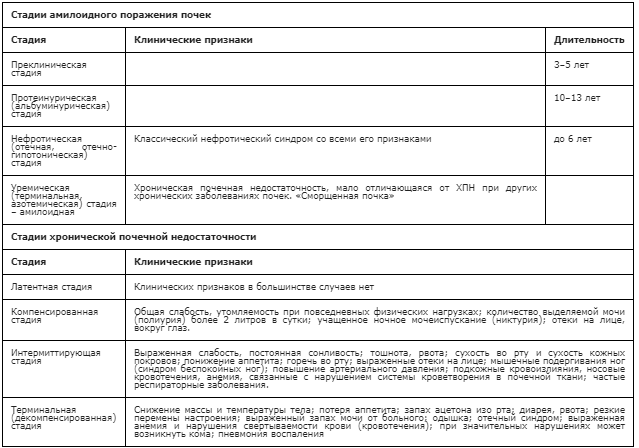
Таблица 4. Классификация и стратификация стадий ХБП по уровню СКФ [22].

Таблица 5. Градации альбуминурии (мг/сутки) [22].
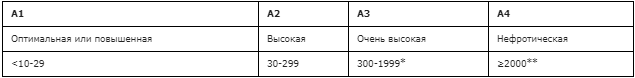
Примечание: * – соответствует суточной протеинурии ≥0,5 г; ** – соответствует суточной протеинурии ≥3,5 г.
Диагностика
Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
Обследование пациентов с подозрением на криопирин-ассоциированные периодические синдромы
Жалобы и анамнез
-
Рекомендуется провести анализ жалоб всем пациентам с целью выявления клинических особенностей CAPS [12,14,23].
-
Рекомендуется провести анализ наследственного анамнеза всем пациентам с целью выявления сходных случаев заболевания у родственников[1,6,14–16].
-
Рекомендуется провести анализ анамнеза заболевания всем пациентам с целью выявления особенностей течения патологического процесса [12,14,23].
Физикальное обследование
-
Рекомендуется проводить термометрию всем пациентам с целью оценки выраженности и характера лихорадки [12,14,23].
-
Рекомендуется провести оценку общего состояния всем пациентам с целью последующего динамического мониторинга [12,14,23].
-
Рекомендуется провести осмотр кожных покровов и слизистых оболочек всем пациентам с целью выявления сыпи, поражения слизистых [12,14,23].
-
Рекомендуется провести осмотр и пальпацию лимфатических узлов всем пациентам с целью выявления патологических изменений [12,14,23].
-
Рекомендуется провести анализ жалоб, осмотр, перкуссию и пальпацию органов сердечно-сосудистой системы всем пациентам с целью выявления физикальных признаков ее поражения [12,14,23].
-
Рекомендуется провести анализ жалоб, осмотр, перкуссию и пальпацию органов дыхательной системы всем пациентам с целью выявления физикальных признаков ее поражения [12,14,23].
-
Рекомендуется провести анализ жалоб, осмотр, перкуссию и пальпацию органов пищеварительной системы всем пациентам с целью выявления физикальных признаков ее поражения [12,14,23].
При развитии амилоидоза при осмотре выявляется увеличение живота, при перкуссии и пальпации – увеличение размеров печени и селезенки.
При пальпации может выявляться болезненность в эпигастрии, точке проекции 12-перстной кишки, поджелудочной железы. При применении большого количества жаропонижающих и НПВП возможно развитие воспалительного поражения верхних отделов желудочно-кишечного тракта (ЖКТ).
Наличие жалоб на частый жидкий стул с примесью слизи и/или крови, и/или зелени, боли в илеоцекальном углу, вздутие живота позволяет заподозрить воспалительные заболевания кишечника (ВЗК).
-
Рекомендуется провести анализ жалоб, осмотр и пальпацию суставов всем пациентам с целью выявления активного артрита [12,14,23].
Могут также выявляться сглаженность контуров, дефигурация, выпот, болезненность и ограничение движений в голеностопных, лучезапястных, реже в мелких суставах кистей рук. У 2/3 пациентов с CINCA/NOMID наблюдаются артралгии, или летучий артрит. У трети суставные изменения носят полиартикулярный характер, персистируют, формируется симметричная гипертрофическая артропатия преимущественно крупных суставов (коленных, голеностопных, лучезапястных, локтевых), сопровождающаяся их деформацией по типу «барабанных палочек» и развитием контрактур. В основе развития лежат ускоренный рост метафизов и эпифизов длинных трубчатых костей, быстрая оссификация ядер окостенения, разрастание хряща. Гипертрофическая артропатия часто развивается до 3-летнего возраста.
-
Рекомендуется проверить объем пассивных и активных движений в суставах всем пациентам с артралгиями/артритом с целью выявления функциональной недостаточности [5,24].
Оценивают объем движений:
o Шейный отдел позвоночника. Попросить: забросить голову назад (разгибание в норме – 50-60°), достать подбородком до грудины (сгибание в норме – 45°), повернуть голову вправо, влево (ротация в норме 60-80°), положить голову на правое и левое плечо (боковое сгибание – 40°).
o Челюстно-височные суставы. Попросить: открыть рот, выдвинуть вперед и назад нижнюю челюсть, произвести боковые движения нижней челюстью из стороны в сторону.
o Плечевые суставы. Попросить: поднять руки через стороны вверх, достать правое и левое ухо через затылок, достать правую и левую лопатку противоположной кистью сзади, снять самостоятельно рубашку, майку, причесаться.
o Локтевые суставы. Попросить: положить кисти на плечи (в норме угол сгибания не более 20°), разогнуть руку в локтевом суставе (в норме – не менее 180°), проверить пронацию и супинацию (в норме 90°).
o Лучезапястные суставы. Проверить: тыльное сгибание (в норме – 70°), ладонное сгибание (в норме – 90°).
o Мелкие суставы кистей рук. Попросить: собрать пальцы в кулак (кулак должен быть плотным), снять самостоятельно носки и колготки, расстегнуть и
застегнуть пуговицы. В норме пальцы легко касаются ладони.
o Тазобедренные суставы: проверить отведение (не менее 140°), приведение (должен коснуться бедрами и коленями груди), ротация наружная и внутренняя (в норме – не менее 40-45°).
o Проба на внутреннюю ротацию в тазобедренных суставах. При этом ребёнок лежит на спине с согнутыми под углом 90° тазобедренными и коленными суставами. Держа колени вместе, поворачивают голени кнаружи.
o Почти при всех заболеваниях тазобедренных суставов в первую очередь изменяется внутренняя ротация.
o Коленные суставы. Попросить: согнуть ноги в коленных суставах (должен достать пяткой до ягодицы), сесть на колени и опустить ягодицы на пятки, разогнуть коленные суставы (угол 180°), присесть на корточки.
o Проверить симптом баллотации надколенника.
o Нижние конечности сгибают в коленных суставах. Обычно касание пятками ягодиц происходит без труда. Максимально разгибают нижние конечности в коленных суставах в положении ребёнка на спине.
o Суставы стоп, голеностопные суставы. Проверить: тыльное сгибание (в норме – угол 45°), подошвенное разгибание (в норме – угол 20°), супинация (поворот стопы внутрь – 30°), пронация (поворот стопы кнаружи – 20°). Попросить: встать на цыпочки и пройти, встать на пятки и пройти (в норме ребенок должен сделать это без затруднений). Наблюдают за асимметрией при перемещении лодыжек в разных направлениях. Заметное ограничение сгибания выявляют обычно без затруднений, даже при отсутствии видимой припухлости суставов.
-
Рекомендуется оценить походку всем пациентам с артралгиями/артритом с целью выявления характера ее нарушения [5,24].
o с быстрым переносом массы тела с больной ноги на здоровую (поражение коленных, тазобедренных суставов, стоп). Больной встает на всю стопу или носок (поражение пятки),
o «утиная» – переваливающаяся (двустороннее поражение тазобедренных суставов).
Наблюдение за походкой при ходьбе и беге: хромота у пациента – это важный диагностический ключ для выявления боли или скованности. Максимально выражены хромота и нарушение походки у детей чаще всего в утренние часы за счет утренней скованности. При осмотре пациента во второй половине дня хромоты может не быть, нарушение походки минимально или не выражено.
-
Рекомендуется провести анализ жалоб, осмотр и пальпацию мышечной системы всем пациентам с целью выявления характера ее поражения [12,14,23].
-
Рекомендуется провести анализ жалоб, осмотр и пальпацию мочеполовой системы всем пациентам с целью выявления характера ее поражения [12,14,18,21,23,25].
-
Рекомендуется у всех пациентов перед назначением патогенетической терапии исключить заболевания, которые могут протекать с похожей клинической симптоматикой [5,12,14,23,24,26,26–28].
Лабораторные диагностические исследования
-
Рекомендуется проведение общего (клинического) анализа крови развернутого всем пациентам с целью оценки активности заболевания и выявления патологических изменений [12,14,23,29–35].
Одно-, двух-, трехростковая цитопения может развиваться вследствие токсического влияния нестероидных противовоспалительных препаратов, а также при развитии вторичного гемофагоцитарного синдрома (ГФС).
Картина клинического анализа крови не является специфичной для CAPS, следовательно, диагностический, дифференциально-диагностический поиск должен продолжаться. В первую очередь необходимо исключать гемобластозы, лимфопролиферативные и онкологические заболевания.
-
Рекомендуется исследование коагулограммы (ориентировочное исследование системы гемостаза) с определением протромбинового индекса, активности антитромбина III; уровня плазминогена и фибриногена, концентрации Д-димера, уровня растворимых фибринмономерных комплексов в крови, протромбинового (тромбопластинового) времени в крови или в плазме, активированного частичного тромбопластинового времени, тромбинового времени в крови, фактора фон Виллебранда всем пациентам с целью оценки состояния системы гемостаза [36–39].
-
Рекомендуется проведение анализа крови биохимического общетерапевтического с определением уровней общего белка, альбумина, общего билирубина, свободного (неконъюгированного) и связанного (конъюгированного) билирубина, креатинина, мочевины, мочевой кислоты, глюкозы, ферритина, триглицеридов, холестерина, калия, натрия, общего кальция в крови; активности ЛДГ, креатинкиназы, АСТ, АЛТ, ГГТ, амилазы, ЩФ крови, железа сыворотки крови всем пациентам с целью выявления патологических изменений [3,5,12,14,23,29–32,35,40,41].
Повышение активности КФК, ЛДГ, АЛТ, АСТ крови свидетельствует в пользу развития воспалительной миопатии.
Повышение концентрации общего белка наблюдается при развитии амилоидоза; снижение концентрации альбумина, общего белка, диспротеинемия, повышение концентрации холестерина – при развитии нефротического синдрома; повышение концентрации калия, мочевины, мочевой кислоты, креатинина сыворотки крови, снижение скорости клубочковой фильтрации – при развитии почечной недостаточности вследствие амилоидоза.
-
Рекомендуется определение уровня иммуноглобулинов крови, содержания антител к антигенам ядра клетки и ДНК; ревматоидного фактора (РФ), антител к цитоплазме нейтрофилов (АНЦА), антицентромерных антител в крови, антител к РНК, антител к циклическому цитруллиновому пептиду (АЦПП) в крови; антинуклеарных антител к Sm-антигену; антител к Scl-70, уровня С3, С4 фракции комплемента крови всем пациентам с целью исключения первичного иммунодефицита, подтверждения/исключения наличия других ревматических болезней [3,5,28,40].
-
Рекомендуется определение уровня антистрептолизина-O в сыворотке крови всем пациентам с целью исключения/подтверждения инфицированности β гемолитическим стрептококком группы А [3,5,40,42].
-
Рекомендуется определение уровня СРБ сыворотки крови всем пациентам с целью определения активности заболевания [3,5,28].
-
Рекомендуется проведение общего (клинического) анализа мочи, анализа мочи методом Нечипоренко, определение альбумина и количества белка в суточной моче, с целью исключения болезней почек, других ревматических, неревматических болезней и ятрогенных осложнений, выявления первых симптомов вторичного амилоидоза почек [12,14,23,34,43].
Протеинурия выявляется при развитии амилоидоза и может быть его первым симптомом. Протеинурия в начале выражена умеренно, в какой-то период преходящая, уменьшается и увеличивается, затем становится стойкой (стадия перемежающейся протеинурии); может быть селективной и неселективной.
При прогрессировании амилоидоза развивается нефротическая стадия с массивной протеинурией (более 3–5 граммов в сутки), липидурией; в мочевом осадке выявляются гиалиновые, а по мере нарастания протеинурии – зернистые цилиндры, возможны микро- и макрогематурия, лейкоцитурия при отсутствии пиелонефрита.
-
Рекомендуется проведение комплекса исследований функции почек с целью определения степени ее нарушения пациентам с клиническими/лабораторными признаками поражения почек [18–20,22,23]].
-
Рекомендуется проведение комплекса исследований для диагностики и оценки степени тяжести почечной недостаточности пациентам с клиническими/лабораторными признаками нефротического синдрома/почечной недостаточности [18–20,22,23].
-
Рекомендуется проведение молекулярно-генетического исследования – комплекса исследований для диагностики криопирин-ассоциированных синдромов всем пациентам с целью их подтверждения и исключения других аутовоспалительных заболеваний [12,14,23].
-
Рекомендуется определение антигена HLA-B27 методом проточной цитофлуориметрии всем пациентам с клиническими проявлениями CAPS с целью дифференциальной диагностики со спондилоартропатиями по показаниям [5].
-
Рекомендуется исследование уровня прокальцитонина в крови всем пациентам с целью исключения сепсис [44–46].
-
Рекомендуется проведение иммунофенотипирования периферической крови для выявления субпопуляционного состава лимфоцитов (основных) всем пациентам с целью исключения первичного/вторичного иммунодефицита [5,47,48]
-
Рекомендуется проведение очаговой пробы с туберкулином (реакция Манту, тест с аллергеном туберкулезным рекомбинантным в стандартном разведении) и исследование уровня интерферона-гамма на антигены Mycobacterium tuberculosis complex в крови всем пациентам с целью исключения инфицированности микобактериями туберкулеза[35,43,49,50].
-
Рекомендуется определение антител классов A, M, G (IgA, IgM, IgG) к хламидии птичьей (Chlamydia psittaci) в крови; определение антител класса M (IgM) к хламидии трахоматис (Chlamydia trachomatis) в крови; определение антител класса G (IgG) к хламидии трахоматис (Chlamydia trachomatis) в крови; определение антител классов M, G (IgM, IgG) к микоплазме пневмонии (Mycoplasma pneumoniae) в крови всем пациентам с целью исключения инфекционного процесса, который может протекать с клинической картиной, похожей на CAPS [3,5].
-
Рекомендуется определение антител к сальмонелле кишечной (Salmonella enterica) в крови; определение антител классов M, G (IgM, IgG) к иерсинии псевдотуберкулеза (Yersinia pseudotuberculosis) в крови всем пациентам с целью исключения инфекционного процесса, который может протекать с клинической картиной похожей на CAPS [3,5].
-
Рекомендуется определение дезоксирибонуклеиновой кислоты (ДНК) возбудителей иксодовых клещевых боррелиозов группы Borrelia burgdorferi sensu lato в крови методом ПЦР; определение антител класса M (IgM) к возбудителям иксодовых клещевых боррелиозов группы Borrelia burgdorferi sensu lato в крови; определение антител класса G (IgG) к возбудителям иксодовых клещевых боррелиозов группы Borrelia burgdorferi sensu lato в крови, определение суммарных антител к возбудителям иксодовых клещевых боррелиозов группы Borrelia burgdorferi sensu lato в крови пациентам, у которых есть анамнестические данные о походе в лес, проживании в районах, эндемичных по распространению клеща, укусе клеща, с целью исключения боррелиоза [35,51–53].
-
Рекомендуется определение ДНК вирусов Эпштейна-Барр (Epstein-Barr virus), цитомегаловируcа (Cytomegalovirus), вируса простого герпеса 1 и 2 типов (Herpes simplex virus types 1, 2) методом ПЦР в периферической крови (количественное исследование), слюне и моче всем пациентам с целью исключения заболеваний, вызванных вирусами герпетической группы [3,5,35,43,51,54].
-
Рекомендуется молекулярно-биологическое исследование крови на токсоплазмы (Toxoplasma gondii) пациентам, у которых есть данные о наличии контакта с животными с целью исключения токсоплазмоза [55].
-
Рекомендуется определение антител к лейшмании (Leischmania) в крови пациентам, у которых есть данные о пребывании в эндемичных районах с целью исключения лейшманиоза[35,56–58].
-
Рекомендуется проведение микробиологического (культурального) исследования слизи с миндалин и задней стенки глотки на аэробные и факультативно-анаэробные микроорганизмы всем пациентам с целью исключения контаминации носоглотки патогенной и условно-патогенной флорой [35,43,54].
-
Рекомендуется проведение микробиологического (культурального) исследования крови и мочи на стерильность всем пациентам с целью исключения острого воспалительного ответа (сепсиса) и бактериемии [54].
-
Рекомендуется проводить исследование уровня кальпротектина в кале всем пациентам с целью исключения ВЗК [59–61].
Инструментальные диагностические исследования
-
Рекомендуется проведение комплексного ультразвукового исследования (УЗИ) внутренних органов всем пациентам с целью выявления/исключения патологических изменений [14].
-
Рекомендуется проведение эхокардиографии (ЭХО КГ) всем пациентам с клиническими признаками CAPS с целью проведения дифференциальной диагностики с острой ревматической лихорадкой, с сЮА, болезнью Кавасаки, септическим эндокардитом, другими АВЗ (рецидивирующий перикардит) [3,5,12,14,23,54,62].
При септическом эндокардите выявляются вегетации на клапанах; при болезни Кавасаки – коронарит, аневризмы коронарных артерий.
-
Рекомендуется регистрация ЭКГ всем пациентам с целью выявления/исключения патологических изменений [41].
-
Рекомендуется проведение УЗИ пораженных суставов пациентам с артралгиями/артритом с целью оценки выраженности выпота в полость сустава, состояния синовиальной оболочки, хряща [24,41].
-
Рекомендуется проведение КТ пораженных суставов с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям с целью выявления/исключения патологических изменений [23,24,63–66].
Артрит при FCAS, синдроме Макла-Уэллса недеструктивный. Возможно выявление околосуставного остеопороза.
При ЮА выявляются: остеопороз, деструктивные изменения костных структур, изменение суставной щели, целостность суставных поверхностей костей, составляющих сустав, наличие эрозий, узурации суставных поверхностей, кисты, очаги некроза костной ткани, подвывихи, переломы, остеофиты, кальцинаты и др. У больных с CINCA/NOMID выявляются гипертрофия эпифизов длинных трубчатых костей, перестройка костной ткани эпифизов.
-
Рекомендуется проведение магнитно-резонансной томографии (МРТ) пораженных суставов с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям с внутривенным контрастированием всем пациентам с моно-, олигоартритом с целью исключения травматического повреждения сухожильно-связочного аппарата, менисков, опухолей, гнойного (септического) артрита, ЮА [23,24,63–66].
-
Рекомендуется проведение обзорной рентгенографии органов брюшной полости всем пациентам с абдоминальным синдромом с целью исключения кишечной непроходимости и перфорации полого органа брюшной полости [24].
-
Рекомендуется проведение эзофагогастродуоденоскопии (ЭГДС) с биопсией пищевода/желудка/двенадцатиперстной кишки/тощей кишки с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям и патологоанатомическим исследованием биопсийного (операционного) препарата с определением Helicobacter pylori всем пациентам с абдоминальным синдромом с целью выявления/исключения патологических изменений верхних отделов ЖКТ[41,61,67,68].
Для установления диагноза необходимо морфологические исследование.
-
Рекомендуется проведение колоноскопии с биопсией с применением анестезиологического пособия (включая раннее послеоперационное ведение) и патологоанатомическим исследованием биопсийного (операционного) препарата толстой кишки всем пациентам с целью исключения ВЗК, амилоидоза [41,61,67,68].
-
Рекомендуется проведение тонкокишечной эндоскопии видеокапсульной пациентам с клиническими признаками ВЗК и/или в значительной мере повышенным кальпротектином в кале при отсутствии изменений по данных ЭГДС и колоноскопии с целью исключения ВЗК с изолированным поражением тонкого кишечника [60].
-
Рекомендуется проведение КТ органов грудной полости с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям всем пациентам с целью выявления плеврита, исключения/подтверждения пневмонии, онкологических/онкогематологических/ лимфопролиферативных заболеваний, туберкулеза, саркоидоза, гранулематозных васкулитов [41,50,69].
-
Рекомендуется проведение МРТ органов брюшной полости, забрюшинного пространства и малого таза с внутривенным контрастированием с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям всем пациентам с целью выявления/исключения патологии [41,50,69].
-
Рекомендуется проведение МРТ головного мозга и спинного мозга с внутривенным контрастированием с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям всем пациентам с целью проведения дифференциальной диагностики [17,51].
-
Рекомендуется проведение спинномозговой пункции с применением анестезиологического пособия (включая раннее послеоперационное ведение) с микроскопическим исследованием, подсчетом клеток в счетной камере (определение цитоза), исследованием физических свойств спинномозговой жидкости, серологическим исследованием всем пациентам с симптомами поражения ЦНС с целью выявления/исключения патологических изменений [17,51].
-
Рекомендуется проведение биопсии почки с применением анестезиологического пособия (включая раннее послеоперационное ведение) и патологоанатомическим исследованием биопсийного (операционного) препарата пациентам с клиническими/лабораторными/УЗ признаками поражения почек и/или почечной недостаточностью, и/или при наличии протеинурии >500 мг в сутки с целью проведения дифференцированной диагностики вторичного амилоидоза с другими заболеваниями, протекающими с поражением почек [25].
-
Рекомендуется получение цитологического препарата костного мозга путем пункции и гистологического препарата костного мозга с применением анестезиологического пособия (включая раннее послеоперационное ведение) с цитологическим исследованием мазка костного мозга (миелограмма), патолого-анатомическим исследованием биопсийного (операционного) материала костного мозга иммуногистохимическом методом всем пациентам с целью исключения онкологических/онкогематологических/лимфопролиферативных заболеваний/ метастатического поражения костного мозга [12,14,23,54].
-
Рекомендуется проведение биопсии лимфатического узла (периферического, по показаниям – внутрибрюшного, внутригрудного) с применением анестезиологического пособия (включая раннее послеоперационное ведение) с цитологическим исследованием препарата тканей лимфоузла и патологоанатомическим исследованием биопсийного (операционного) материала всем пациентам с выраженным увеличением размеров периферических и/или внутригрудных, и/или внутрибрюшных лимфатических узлов на этапе установления диагноза до назначения патогенетической терапии лимфоузла с целью исключения гемобластозов, лимфопролиферативных заболеваний, метастатического поражения лимфатического узла [70].
-
Рекомендуется проведение трепанобиопсии костей таза с применением анестезиологического пособия (включая раннее послеоперационное ведение) с патолого-анатомическим исследованием биопсийного (операционного) материала костного мозга с применением иммуногистохимических методов; цитологическим исследованием отпечатков трепанобиоптата костного мозга; иммуноцитохимическим исследованием отпечатков трепанобиоптата костного мозга; иммунофенотипированием гемопоэтических клеток-предшественниц в костном мозге при нетипичном течении CAPS на этапе обследования, с целью исключения онкологических/онко-гематологических/лимфопролиферативных заболеваний/метастатического поражения костного мозга [69–73].
-
Рекомендуется проведение биопсии кости с применением анестезиологического пособия (включая раннее послеоперационное ведение) с патологоанатомическим исследованием биопсийного (операционного) материала кости пациентам с очагами деструкции в костях, не типичных для CAPS с целью исключения злокачественных, доброкачественных опухолей и метастатического поражения костей, мультифокального остеомиелита [69–73].
-
Рекомендуется проведение сцинтиграфии полипозиционной костей с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям пациентам с очагами деструкции в костях, не типичными для CAPS с целью исключения злокачественных и доброкачественных опухолей костей и метастатического поражения костей [69,71].
-
Рекомендуется проведение позитронной эмиссионной томографии (ПЭТ), совмещенной с КТ с туморотропными радиофармпрепаратами (РФП) с контрастированием при необходимости ПЭТ всего тела с туморотропными РФП с применением анестезиологического пособия (включая раннее послеоперационное ведение) при наличии показаний с целью исключения онкологических заболеваний [69–73].
Иные диагностические исследования
-
Рекомендуется прием (осмотр, консультация) врача-детского хирурга первичный всем пациентам с абдоминальной и торакальной симптоматикой с целью исключения острой хирургической патологии [3,5,12,14,23,24].
-
Рекомендуется прием (осмотр, консультация) врача-гастроэнтеролога первичный всем пациентам с абдоминальной симптоматикой с целью решения вопроса о дальнейшем обследовании и исключения других заболеваний [3,5,12,14,23,24].
-
Рекомендуется прием (осмотр, консультация) врача-детского онколога первичный пациентам, у которых по результатам обследований заподозрено онкологическое или онкогематологическое заболевание, для их исключения [51,54,69–71,74].
-
Рекомендуется прием (осмотр, консультация) врача акушера-гинеколога первичный всем пациентам женского пола с абдоминальной симптоматикой с целью решения вопроса о дальнейшем обследовании и исключения гинекологических заболеваний [3,5,12,14,23,24].
-
Рекомендуется прием (осмотр, консультация) врача-нефролога первичный пациентам с изменениями в анализах мочи и/или с нефротическим синдромом/почечной недостаточностью с целью решения вопроса о дальнейшем обследовании и выявления/исключения нефрологической патологии/амилоидоза почек [12,14,18,21,23,25,75].
-
Рекомендуется прием (осмотр, консультация) врача-невролога первичный пациентам с симптомами поражения ЦНС и периферической нервной системы и пациентам с торакальной симптоматикой с целью выявления/исключения патологических изменений [17,51].
-
Рекомендуется прием (осмотр, консультация) врача-фтизиатра первичный пациентам с положительными очаговыми пробами с туберкулином и/или повышенным уровнем интерферона-гамма на антигены Mycobacterium tuberculosis complex в крови и/или инфильтративными очагами в легких первичный с целью исключения туберкулеза[35,43,49,50].
-
Рекомендуется прием (осмотр, консультация) врача-травматолога ортопеда первичный пациентам с острым артритом, объемными и деструктивными изменениями, а также с деформациями в костях, не типичными для CAPS с целью исключения гнойного артрита, остеомиелита и другой хирургической патологии [3,5,12,14,23,24].
-
Рекомендуется прием (осмотр, консультация) врача-оториноларинголога первичный всем пациентам с целью выявления очагов острой инфекции ЛОР органов [3,5,12,76].
-
Рекомендуется прием (осмотр, консультация) врача-сурдолога оториноларинголога первичный всем пациентам с целью выявления нейросенсорной тугоухости [16,17,76].
-
Рекомендуется прием (осмотр, консультация) врача-офтальмолога первичный с обязательной биомикроскопией сред глаза всем пациентам с целью выявления поражения органа зрения [17,77].
-
Рекомендуется прием (осмотр, консультация) врача-детского стоматолога первичный пациентам при наличии клинических показаний с целью исключения острой патологии полости рта [3,5].
-
Рекомендуется прием (осмотр, консультация) врача-генетика первичный пациентам, у которых по результатам молекулярно-генетического исследования выявлены мутации гене NLRP3 с целью определения их патогенности[12,14,23].
-
Рекомендуется прием (тестирование, консультация) медицинского психолога первичный всем пациентам старше 1 года и всем родителям (вне зависимости от возраста ребенка) с целью гармонизации процесса формирования детской личности в условиях тяжелого хронического заболевания и оптимизации детско-родительских отношений; повышения приверженности лечению, сотрудничеству с врачом и медицинским персоналом для достижения ремиссии заболевания; психологической адаптации в социуме; разработки индивидуальной программы психологической реабилитации пациента и его родителей [78–80].
Обследование пациентов с криопирин-ассоциированными периодическими синдромами с подозрением на гемофагоцитарный синдром
Физикальное обследование при подозрении на гемофагоцитарный синдром
-
Рекомендуется проведение диагностики, в том числе дифференциальной диагностики, в условиях ревматологического стационара, всем пациентам с подозрением на ГФС [5,24].
-
Рекомендуется постоянно проводить термометрию всем пациентам с целью оценки выраженности и характера лихорадки [83].
-
Рекомендуется провести оценку общего состояния с целью его дальнейшего мониторирования [83].
-
Рекомендуется провести осмотр кожных покровов всем пациентам с целью выявления патологических изменений [83].
При патологоанатомическом исследовании биопсийного (операционного) материала кожи обнаруживается лимфогистиоцитарная инфильтрация дермы с явлениями гемофагоцитоза.
-
Рекомендуется провести осмотр лимфатических узлов всем пациентам с целью выявления патологических изменений [83].
-
Рекомендуется провести анализ жалоб, осмотр, перкуссию и пальпацию органов сердечно-сосудистой системы всем пациентам с целью выявления патологических изменений [83].
-
Рекомендуется провести анализ жалоб, осмотр, перкуссию и пальпацию органов дыхательной системы всем пациентам с целью выявления патологических изменений [83].
Смертность пациентов при поражении легких составляет до 88%.
Нарастание дыхательной недостаточности – тревожный признак, свидетельствующий о неадекватном контроле над ГФС или присоединении суперинфекции.
-
Рекомендуется провести анализ жалоб, осмотр, перкуссию и пальпацию органов пищеварительной системы всем пациентам с целью выявления патологических изменений [83].
Лабораторные диагностические исследования при подозрении на гемофагоцитарный синдром
-
Рекомендуется проведение общего (клинического) анализа крови развернутого всем пациентам с целью выявления патологических изменений, характерных для ГФС [83].
-
Рекомендуется исследование коагулограммы (ориентировочное исследование системы гемостаза) с определением протромбинового индекса, активности антитромбина III; уровня плазминогена и фибриногена, концентрации Д-димера, уровня растворимых фибринмономерных комплексов в крови, протромбинового (тромбопластинового) времени в крови или в плазме, активированного частичного тромбопластинового времени, тромбинового времени в крови, фактора фон Виллебранда [36–38,84,85].
-
Рекомендуется проведение тромбоэластографии всем пациентам с целью оценки выраженности нарушений в системе гемостаза, степени риска развития тромбоза и кровотечения [36–38,84,86].
-
Рекомендуется проведение анализа крови биохимического общетерапевтического с определением уровней общего белка, альбумина, общего билирубина, свободного (неконъюгированного) и связанного (конъюгированного) билирубина, креатинина, мочевины, мочевой кислоты, глюкозы, ферритина, триглицеридов, холестерина, калия, натрия, общего кальция в крови; активности ЛДГ, креатинкиназы, АСТ, АЛТ, ГГТ, амилазы, ЩФ крови, железа сыворотки крови с целью выявления патологических изменений, характерных для ГФС [81–83].
-
Рекомендуется определение уровня СРБ сыворотки крови всем пациентам с целью определения активности заболевания [87,88].
-
Рекомендуется исследование уровня прокальцитонина в крови всем пациентам с целью исключения сепсиса [44,46].
Инструментальные диагностические исследования при подозрении на гемофагоцитарный синдром
-
Рекомендуется проведение УЗИ органов брюшной полости (комплексное) всем пациентам с целью выявления нарастания размеров печени и селезенки, внутрибрюшных лимфатических узлов [5,24].
-
Рекомендуется проведение ЭхоКГ всем пациентам с целью оценки состояния сердца [5,24].
-
Рекомендуется регистрация ЭКГ всем пациентам с целью оценки состояния функции сердца [5,24].
-
Рекомендуется проведение КТ органов грудной полости всем пациентам с целью выявления/исключения поражения легких с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям [5,24].
-
Рекомендуется проведение МРТ головного мозга с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям пациентам с неврологической симптоматикой с целью выявления патологических изменений [5,24].
-
Рекомендуется проведение МРТ органов брюшной полости, забрюшинного пространства и малого таза с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям при развитии полиорганной недостаточности с целью выявления органомегалии, свободной жидкости в брюшной полости и малом тазу, определения состояния паренхимы печени и почек, селезенки [5,24].
-
Рекомендуется получение цитологического препарата костного мозга путем пункции с применением анестезиологического пособия (включая раннее послеоперационное ведение) и гистологического препарата костного мозга с цитологическим исследованием мазка костного мозга (миелограмма), патологоанатомическим исследованием биопсийного (операционного) материала костного мозга с целью выявления дифференцированных макрофагов, фагоцитирующих гемопоэтические клетки [5,24,81,82].
Иные диагностические исследования при подозрении на гемофагоцитарный синдром
-
Рекомендуется прием (осмотр, консультация) врача-невролога повторный всем пациентам с неврологической симптоматикой с целью оценки состояния центральной и периферической нервной системы [5,24].
У половины больных с психоневрологическими симптомами в ликворе выявляется плеоцитоз, гиперпротеинархия (увеличение содержания белка в ликворе), гемофагоцитирующие клетки.
Встречается также периферическая нейропатия и выраженная общая слабость, непропорциональная степени анемии.
-
Рекомендуется прием (осмотр, консультация) врача-офтальмолога повторный всем пациентам с геморрагическим синдромом с целью оценки состояния сред и оболочек глаза, зрительного нерва, сетчатки и глазного дна [5,24].
Критерии установления диагноза вторичный гемофагоцитарный синдром пациентам с криопирин-ассоциированными периодическими синдромами.
Обследование пациентов с подтвержденным диагнозом криопирин-ассоциированными периодическими синдромами в стадии активной болезни с целью назначения/коррекции терапии
-
Рекомендуется проведение обследования в условиях ревматологического стационара с целью назначения/коррекции терапии всем пациентам с установленным диагнозом CAPS, активная стадия [1–5].
Жалобы и анамнез см. раздел 2.1.1.
Физикальное обследование см. раздел 2.1.2.
Лабораторные диагностические исследования
-
Рекомендуется проведение общего (клинического) анализа крови развернутого всем пациентам перед назначением/коррекцией терапии с целью определения активности болезни, нежелательных эффектов НПВП и/или иммунодепрессантов, и/или ГИБП (ингибиторов интерлейкина) [12,14,23,32,34].
-
Рекомендуется исследование коагулограммы (ориентировочное исследование системы гемостаза) с определением протромбинового индекса, активности антитромбина III; уровня плазминогена и фибриногена, концентрации Д-димера, уровня растворимых фибринмономерных комплексов в крови, протромбинового (тромбопластинового) времени в крови или в плазме, активированного частичного тромбопластинового времени, тромбинового времени в крови, фактора фон Виллебранда всем пациентам перед назначением/коррекцией терапии с целью оценки состояния системы гемостаза и решения вопроса о проведении его коррекции [36–39,84,85].
-
Рекомендуется проведение тромбоэластографии пациентам с ГФС перед назначением/коррекцией терапии с целью определения тактики антикоагулянтной терапии [36–38,84,86].
-
Рекомендуется проведение анализа крови биохимического общетерапевтического с определением уровней общего белка, альбумина, общего билирубина, свободного (неконъюгированного) и связанного (конъюгированного) билирубина, креатинина, мочевины, мочевой кислоты, глюкозы, ферритина, триглицеридов, холестерина, калия, натрия, общего кальция в крови; активности ЛДГ, креатинкиназы, АСТ, АЛТ, ГГТ, амилазы, ЩФ крови, железа сыворотки крови с целью оценки активности заболевания, состояния функции печени, почек, поджелудочной железы, [3,5,12,14,23,29–32,35,40,41].
-
Рекомендуется исследование уровня прокальцитонина в крови всем пациентам с лихорадкой перед назначением/коррекцией терапии с целью исключения септического процесса[44–46].
-
Рекомендуется определение уровня СРБ сыворотки крови всем пациентам перед назначением/коррекцией терапии с целью определения активности заболевания[3,5,28,40,87,88].
-
Рекомендуется определение антистрептолизина-O в сыворотке крови, с целью выявления/исключения инфицированности β гемолитическим стрептококком группы А [3,5,40,42].
-
Рекомендуется определение уровня иммуноглобулинов крови всем пациентам перед назначением/коррекцией терапии с целью исключения первичного/вторичного иммунодефицитного состояния [3,5,28,40,47].
-
Рекомендуется проведение иммунофенотипирования периферической крови для выявления субпопуляционного состава лимфоцитов (основных) пациентам, часто болеющим вирусными, гнойными бактериальными инфекциями, в том числе оппортунистическими, перед назначением/коррекцией терапии с целью исключения иммунодефицитного состояния, развившегося в условиях лечения ГКС и/или ГИБП [5,47,48].
-
Рекомендуется проведение очаговой пробы с туберкулином (реакция Манту, тест с аллергеном туберкулезным рекомбинантным в стандартном разведении) и исследование уровня интерферона-гамма на антигены Mycobacterium tuberculosis complex в крови всем пациентам перед назначением/коррекцией терапии с целью исключения инфицированности микобактериями туберкулеза [50,89,90].
-
Рекомендуется определение антител к сальмонелле кишечной (Salmonella enterica) в крови, определение антител классов M, G (IgM, IgG) к иерсинии псевдотуберкулеза (Yersinia pseudotuberculosis) в крови всем пациентам перед назначением/коррекцией терапии с целью исключения инфицированности бактериями кишечной группы [3,5].
-
Рекомендуется определение антител классов A, M, G (IgA, IgM, IgG) к хламидии птичьей (Chlamydia psittaci) в крови; определение антител класса M (IgM) к хламидии трахоматис (Chlamydia trachomatis) в крови; определение антител класса G (IgG) к хламидии трахоматис (Chlamydia trachomatis) в крови; определение антител классов M, G (IgM, IgG) к микоплазме пневмонии (Mycoplasma pneumoniae) в крови всем пациентам перед назначением/коррекцией терапии с целью исключения инфицированности микоплазмами и хламидиям [3,5].
-
Рекомендуется определение ДНК вирусов Эпштейна-Барр (Epstein-Barr virus), цитомегаловируcа (Cytomegalovirus), вируса простого герпеса 1 и 2 типов (Herpes simplex virus types 1, 2) методом ПЦР в периферической крови (количественное исследование), слюне и моче всем пациентам перед назначением/коррекцией терапии с целью лабораторного подтверждения/исключения активной Эпштейна-Барр и/или, цитомегаловирусной, и/или герпетической инфекции [3,5,91].
-
Рекомендуется проведение общего (клинического) анализа мочи, анализа мочи методом Нечипоренко, определение альбумина и количества белка в суточной моче перед назначением/коррекцией терапии всем пациентам с целью оценки состояния мочевыделительной системы [12,14,23,34,43].
-
Рекомендуется проведение комплекса исследований функции почек пациентам с клиническими/лабораторными признаками поражения почек перед назначением/коррекцией терапии с целью выявления степени нарушения функции почек [18–20,22,23].
-
Рекомендуется проведение комплекса исследований для диагностики и оценки степени тяжести почечной недостаточности пациентам с клиническими/лабораторными признаками нефротического синдрома/почечной недостаточности перед назначением/коррекцией терапии с целью уточнения выраженности почечной недостаточности [18–20,22,23] .
-
Рекомендуется проведение микробиологического (культурального) исследования слизи с миндалин и задней стенки глотки на аэробные и факультативно-анаэробные микроорганизмы перед назначением/коррекцией терапии с целью исключения контаминации носоглотки аэробными и факультативно анаэробными микроорганизмами [5,24,54].
-
Рекомендуется проведение микробиологического (культурального) исследования крови и мочи на стерильность пациентам с фебрильной и гектической лихорадкой перед назначением/коррекцией терапии с целью исключения сепсиса [43,45,46].
-
Рекомендуется проведение микробиологического (культурального) исследования бронхоальвеолярной лаважной жидкости на грибы (дрожжевые и мицелиальные) всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки с целью выявления этиологического фактора пневмонии и решения вопроса о проведении этиотропной терапии [91–97].
-
Рекомендуется проведение микробиологического (культурального) исследования лаважной жидкости на аэробные и факультативно-анаэробные микроорганизмы всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки с целью выявления этиологического фактора пневмонии и решения вопроса о проведении этиотропной терапии [89–97].
-
Рекомендуется определение антител к грибам рода аспергиллы (Aspergillus spp.) в крови всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки с целью выявления этиологического фактора пневмонии и решения вопроса о проведении этиотропной терапии [91–97]].
-
Рекомендуется определение маннана, галактоманнана в лаважной жидкости и в крови всем пациентам с признаками пневмонии по данным КТ органов грудной клетки с целью выявления этиологии пневмонии и решения вопроса о проведении этиотропной терапии [91–97].
-
Рекомендуется определение ДНК Mycoplasma pneumoniae в бронхоальвеолярной лаважной жидкости методом ПЦР всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки с целью выявления этиологического фактора пневмонии и решения вопроса о проведении этиотропной терапии [91–97].
-
Рекомендуется определение ДНК цитомегаловируcа (Cytomegalovirus) в мокроте, бронхоальвеолярной лаважной жидкости методом ПЦР всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки с целью выявления этиологического фактора пневмонии и решения вопроса о проведении этиотропной терапии [91–98].
-
Рекомендуется определение ДНК Mycobacterium tuberculosis complex (M. tuberculosis, M. bovis, M. bovis BCG) с дифференциацией вида в мокроте, бронхоальвеолярной лаважной жидкости методом ПЦР всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки с целью выявления этиологического фактора пневмонии и решения вопроса о проведении этиотропной терапии [89–98].
-
Рекомендуется определение антител классов M, G (IgM, IgG) к цитомегаловирусу (Cytomegalovirus) в крови всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки с целью выявления этиологического фактора пневмонии [5,91,98,99].
-
Рекомендуется определение антител классов M, G (IgM, IgG) к вирусу Эпштейна-Барра (Epstein-Barr virus) в крови всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки с целью выявления этиологического фактора пневмонии [5,91,100,101].
-
Рекомендуется определение антител к капсидному антигену (VCA) вируса Эпштейна-Барр (Epstein-Barr virus) в крови всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки с целью выявления этиологического фактора пневмонии [5,91,100,101].
-
Рекомендуется определение антител класса G (IgG) к ранним белкам (EA) вируса Эпштейна-Барр (Epstein-Barr virus) в крови всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки с целью выявления этиологического фактора пневмонии и решения вопроса о проведении этиотропной терапии [5,91,100,101].
-
Рекомендуется определение антител к вирусу простого герпеса (Herpes simplex) в крови всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки с целью выявления этиологического фактора пневмонии и решения вопроса о проведении этиотропной терапии [5,102].
-
Рекомендуется проведение исследования уровня кальпротектина в кале пациентам, у которых появились клинические проявления ВЗК (диарея, боли в животе, кровь/слизь в стуле) перед назначением/коррекцией терапии с целью их исключения [59–61].
Инструментальные диагностические исследования
-
Рекомендуется проведение комплексного УЗИ внутренних органов всем пациентам перед назначением/коррекцией терапии с целью оценки состояния печени, селезенки, почек, перистальтики кишечника, поджелудочной железы[5,12,14,23,54].
-
Рекомендуется проведение ЭхоКГ всем пациентам перед назначением/коррекцией терапии с целью выявления/исключения патологических изменений [3,5].
-
Рекомендуется проведение регистрации ЭКГ всем пациентам перед назначением/коррекцией терапии перед назначением/коррекцией терапии с целью выявления/исключения патологических изменений [3,5].
-
Рекомендуется суточное мониторирование артериального давления пациентам с артериальной гипертензией перед назначением/коррекцией терапии с целью разработки тактики лечения [103].
-
Рекомендуется выполнение холтеровского мониторирования сердечного ритма пациентам с аритмией, патологическими изменениями по данным электрокардиографии, перед назначением/коррекцией терапии с целью выявления/исключения патологических изменений [104].
-
Рекомендуется проведение УЗИ пораженных суставов всем пациентам с активным артритом перед назначением/коррекцией терапии с целью оценки состояния синовиальной оболочки, хряща и выявления выпота в полость сустава [3,5,24].
-
Рекомендуется проведение ЭГДС с биопсией с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям и патолого-анатомическим исследованием биопсийного (операционного) препарата пациентам с диспепсическими явлениями, пациентам, получающим НПВП и/или ГКС, и/или ГИБП, а также при длительности заболевания более 5 лет и/или при наличии протеинурии >500 мг в сутки перед назначением/коррекцией терапии с целью исключения воспалительных гастропатий и амилоидоза [41,61,67,68].
-
Рекомендуется проведение колоноскопии с биопсией с применением анестезиологического пособия (включая раннее послеоперационное ведение) и патолого-анатомическим исследованием биопсийного (операционного) препарата пациентам с абдоминальным синдромом перед назначением/коррекцией терапии с целью выявления/исключения сопутствующих заболеваний кишечника, амилоидоза [41,61,67,68].
-
Рекомендуется проведение биопсии почки с применением анестезиологического пособия (включая раннее послеоперационное ведение) и патолого-анатомическим исследованием биопсийного (операционного) препарата пациентам с хронической болезнью почек/признаками почечной недостаточности перед назначением/коррекцией терапии с целью выявления/исключения амилоидоза [25].
-
Рекомендуется проведение КТ пораженных суставов с применением анестезиологического пособия (включая раннее послеоперационное ведение) перед назначением/коррекцией терапии по показаниям с целью выявления/исключения патологических изменений [23,24,63–66].
-
Рекомендуется проведение магнитно-резонансной томографии (МРТ) пораженных суставов с применением анестезиологического пособия (включая раннее послеоперационное ведение) перед назначением/коррекцией терапии по показаниям с внутривенным контрастированием с целью оценки состояния синовиальной оболочки, хряща и выявления выпота в полость сустава [23,24,63–66].
-
Рекомендуется проведение МРТ головного мозга применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям пациентам с неврологической симптоматикой перед назначением/коррекцией терапии с целью выявления осложнений и сопутствующих заболеваний [17,51].
-
Рекомендуется проведение спинномозговой пункции с применением анестезиологического пособия (включая раннее послеоперационное ведение) с микроскопическим исследованием, подсчетом клеток в счетной камере (определение цитоза), исследованием физических свойств спинномозговой жидкости, серологическим исследованием перед назначением/коррекцией терапии всем пациентам с симптомами поражения ЦНС с целью исключения/подтверждения патологических изменений [12,14,17,23].
-
Рекомендуется проведение КТ органов грудной полости с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям всем пациентам перед назначением/коррекции терапии с целью выявления/исключения патологических изменений [50,51].
-
Рекомендуется проведение бронхоскопии с применением анестезиологического пособия (включая раннее послеоперационное ведение) всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки [92,93].
Иные диагностические исследования
-
Рекомендуется прием (осмотр, консультация) врача-травматолога ортопеда первичный пациентам с функциональной недостаточностью суставов с целью решения вопроса о необходимости ортопедической коррекции [3,5,14,23,24].
-
Рекомендуется прием (осмотр, консультация) врача-оториноларинголога первичный всем пациентам перед назначением/коррекцией терапии с целью выявления очагов хронической инфекции ЛОР органов и решения вопроса о проведении санации [76].
-
Рекомендуется проведение санации очагов хронической инфекции ЛОР органов всем пациентам перед назначением/коррекцией терапии с целью профилактики инфекционных осложнений в условиях патогенетической терапии [23].
-
Рекомендуется прием (осмотр, консультация) врача-оториноларинголога повторный всем пациентам после проведения санации очагов хронической инфекции с целью контроля ее эффективности [23].
-
Рекомендуется (осмотр, консультация) врача-сурдолога оториноларинголога первичный всем пациентам перед назначением/коррекцией терапии с целью проведения аудиограммы выявления/исключения нейросенсорной тугоухости и степени снижения слуха [23,76].
-
Рекомендуется прием (осмотр, консультация) врача-детского стоматолога первичный всем пациентам перед назначением/коррекцией терапии с целью определения состояния ротовой полости и необходимости ее санации [3,5].
-
Рекомендуется проведение санации ротовой полости пациентам с очагами хронической инфекции перед назначением/коррекцией терапии с целью профилактики инфекционных осложнений в условиях патогенетической терапии [3,5].
-
Рекомендуется прием (осмотр, консультация) врача-детского стоматолога повторный всем пациентам после санации очагов хронической инфекции ротовой полости с целью контроля ее эффективности [3,5].
-
Рекомендуется прием (осмотр, консультация) врача-офтальмолога первичный с обязательной биомикроскопией глаза всем пациентам с целью выявления/исключения увеита и его осложнений, а также осложненной стероидной катаракты перед назначением/коррекцией терапии [12,14,17,23,77].
-
Рекомендуется прием (осмотр, консультация) врача-офтальмолога повторный с обязательной биомикроскопией глаза всем пациентам с выявленной патологией с целью контроля эффективности терапии, а также решения вопроса об оперативном лечении в условиях офтальмологического стационара [12,14,17,23,77].
-
Рекомендуется прием (осмотр, консультация) врача-детского кардиолога первичный пациентам с нарушением сердечной деятельности и/или артериальной гипертензией с целью решения вопроса о проведении кардиотропной и/или гипотензивной терапии перед назначением/коррекцией терапии[23].
-
Рекомендуется прием (осмотр, консультация) врача-детского кардиолога повторный пациентам с нарушением сердечной деятельности и/или артериальной гипертензией с целью контроля эффективности кардиотропной и/или гипотензивной терапии [23].
-
Рекомендуется прием (осмотр, консультация) врача-детского эндокринолога первичный пациентам с эндокринологической патологией с целью разработки тактики дальнейшего обследования и лечения [23].
-
Рекомендуется прием (осмотр, консультация) врача-детского эндокринолога повторный пациентам с эндокринологической патологий с целью контроля эффективности терапии [23].
-
Рекомендуется прием (осмотр, консультация) врача-диетолога первичный всем пациентам с нарушением питания с целью разработки индивидуальной программы диетического питания [5,24,105,106].
-
Рекомендуется прием (осмотр, консультация) врача-диетолога повторный всем пациентам с нарушением питания с целью контроля выполнения индивидуальной программы диетического питания, рекомендаций по пищевому поведению в амбулаторных условиях [5,24,105,106] .
-
Рекомендуется прием (осмотр, консультация) врача-невролога первичный пациентам с неврологической симптоматикой с целью решения вопроса о проведении терапии [17].
-
Рекомендуется прием (осмотр, консультация) врача-невролога повторный пациентам с неврологической симптоматикой, психотическими реакциями с целью контроля эффективности терапии [17].
-
Рекомендуется прием (осмотр, консультация) врача-нефролога первичный пациентам с нефротическим синдромом, изменениями в биохимическом анализе крови общетерапевтическом, общем (клиническом) анализе мочи, типичными для развития амилоидоза/почечной недостаточности с целью решения вопроса о тактике лечения [12,14,18,21,23,25,75].
-
Рекомендуется прием (осмотр, консультация) врача-нефролога повторный пациентам с нефротическим синдромом, изменениями в биохимическом анализе крови общетерапевтическом, общем (клиническом) анализе мочи, типичными для развития амилоидоза/почечной недостаточности с целью контроля эффективности терапии [12,14,18,21,23,25,75].
Контроль эффективности – см. Приложения
-
Рекомендуется прием (осмотр, консультация) врача-фтизиатра первичный перед назначением/коррекцией терапии пациентам с положительными результатами очаговой пробы с туберкулином и/или повышенным уровнем интерферона-гамма на антигены Mycobacterium tuberculosis complex в крови и/или очаговыми, инфильтративными изменениями в легких с целью решения вопроса о проведении химиопрофилактики или противотуберкулезной химиотерапии [50].
-
Рекомендуется прием (тестирование, консультация) медицинского психолога первичный всем пациентам старше 1 года и всем родителям (вне зависимости от возраста ребенка) с целью разработки индивидуальной программы психологической реабилитации пациента и его родителей для гармонизации процесса формирования детской личности в условиях тяжелого хронического заболевания и оптимизации детско-родительских отношений; повышения приверженности лечению, сотрудничеству с врачом и медицинским персоналом для достижения ремиссии заболевания; достижения психологической адаптации в социуме [78–80].
-
Рекомендуется прием (тестирование, консультация) медицинского психолога повторный всем пациентам старше 1 года и всем родителям после завершения программы психологической реабилитации с целью оценки ее эффективности [78–80].
-
Рекомендуется осмотр (консультация) врача-физиотерапевта первичный всем пациентам с функциональной недостаточностью после снижения активности заболевания с целью разработки программы физиотерапевтических процедур в рамках программы медицинской реабилитации [78,79].
-
Рекомендуется прием (осмотр, консультация) врача по лечебной физкультуре (ЛФК) первичный пациентам с функциональной недостаточностью после снижения активности заболевания с целью разработки программы медицинской реабилитации [78,79].
-
Рекомендуется проведение медицинской реабилитации всем пациентам с функциональной недостаточностью после снижения активности заболевания с целью восстановления функциональной активности [78,79].
-
Рекомендуется осмотр (консультация) врача-физиотерапевта повторный всем пациентам с функциональной недостаточностью после окончания программы физиотерапевтических процедур в рамках программы медицинской реабилитации с целью оценки ее эффективности [78,79].
-
Рекомендуется прием (осмотр, консультация) врача по ЛФК повторный всем пациентам с функциональной недостаточностью после окончания программы медицинской реабилитации с целью оценки ее эффективности [78,79].
Лечение
Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
- Рекомендуется назначение только НПВП** (М01А) у пациентов с целью купирования лихорадки и болевого синдрома с неустановленным диагнозом CAPS на этапе обследования [5,12,23,107–110].
- Рекомендуется назначение НПВП (М01А) с целью купирования лихорадки и болевого синдрома у пациентов с установленным диагнозом CAPS [5,12,23,107,108,110].
- Рекомендуется назначение #диклофенака** (M01AB) детям старше 6 лет в дозе 0,5-3 мг/кг/сутки или #нимесулида (M01AX) детям старше 2 лет в дозе 1,5 мг/кг в 2-3 приема (не более 5 мг/кг в сутки), детям старше 12 лет в дозе 3-5 мг/кг/сутки или #мелоксикама (M01AC) детям старше 2 лет в дозе 0,125 мг/кг в сутки, детям старше 15 лет в дозе 7,5-15 мг/сутки или ибупрофена** (М01АЕ01) детям старше 3 мес. до 30 мг/кг/сут в 3-4 приема, с целью достижения противовоспалительного, обезболивающего и жаропонижающего эффекта [5,12,23,107–113].
#Диклофенак** (M01AB) применяется у детей с 6 лет в таблетках и суппозиториях, в виде в/м инъекций (разрешен с 18 лет)
#Нимесулид (M01AX) применяется у детей с 2-х лет в суспензии, старше 12 лет – в таблетках
#Мелоксикам (M01AC) применяется у детей с 2-х лет в суспензии, старше 15 лет в таблетках, в виде в/м инъекции разрешен с 18 лет
Ибупрофен** (М01АЕ01) применяется у детей старше 3 мес. в суспензии, старше 6 лет в таблетках, интервалы между приемами препарата 6-8 ч.
Не рекомендуется проведение монотерапии НПВП длительностью более 1 мес. у всех пациентов.
#Диклофенак** (M01AB), #нимесулид (M01AX), #мелоксикам (M01AC) вне возрастных показаний назначаются по решению врачебной комиссии, после получения информированного согласия родителей и детей старше 15 лет. Не рекомендуется назначение ГКС (Н02АВ) перорально и/или внутривенно, и/или внутрисуставно, и/или генно-инженерных биологических препаратов (ГИБП) до завершения полного лабораторно-инструментального обследования, исключения онкологических и онко-гематологических заболеваний и установления диагноза CAPS [12,14,26,35,108].
- Рекомендуется пациентам проведение пульс-терапии #метилпреднизолоном** (H02AB) 10-30 мг/кг/введение внутривенно в течение 3, при необходимости 5 дней подряд с установленным диагнозом CAPS на этапе обследования, при выраженном болевом синдроме и/или опасных для жизни системных проявлениях (стойкая фебрильная или гектическая лихорадка и/или перикардит, и /или плеврит) с целью достижения быстрого противовоспалительного эффекта [5,12,23,114].
- Рекомендуется назначение #преднизолона** (H02AB) или #метилпреднизолона** (H02AB) перорально 1 мг/кг в сутки пациентам с установленным диагнозом CAPS на этапе обследования, при выраженном болевом синдроме и/или, опасных для жизни системных проявлениях (стойкая фебрильная или гектическая лихорадка и/или перикардит, и /или плеврит) с целью достижения быстрого противовоспалительного эффекта [5,12,23,114,115].
- Рекомендуется назначение ингибитора интерлейкина (ИЛ-1β) #канакинумаба** (L04AC) или ингибитора интерлейкина (ИЛ-1α и ИЛ-1β) анакинры (L04AC03) как основного средства патогенетической терапии всем пациентам с установленным диагнозом CAPS, имеющим признаки системного воспалительного ответа (лихорадка, сыпь и другие), органные нарушения (тугоухость, патология глаз, изменения со стороны ЦНС, суставов), повышение СОЭ более 30 мм/час (по Панченкову), СРБ более 20 мг/л или более 4 верхних границ нормы на момент обследования или в течение месяца до него с целью индукции ремиссии CAPS [23,116–121].
- Рекомендуется назначение #канакинумаба** (L04AC) пациентам старше 2 лет с массой тела ≥7,5 <40 кг 2 мг/кг 1 р/8 нед; пациентам с массой тела ≥40 кг – 150 мг 1р/8 нед подкожно [23,116–121].
Контроль эффективности терапии – см. Приложение А3.
- Рекомендуется проведение поддерживающей терапии #канакинумабом**(L04AC) ) пациентам старше 2 лет с массой тела ≥7,5<40 кг 2 мг/кг 1 р/8 нед; пациентам с массой тела ≥ 40 кг – 150мг 1 р/8 нед подкожно при достижении клинического эффекта через 7 дней после первой инъекции #канакинумаба**(L04AC) с целью поддержания ремиссии CAPS [23,116–121].
Контроль эффективности терапии – см. Приложение А3.
- Рекомендуется проведение второй инъекции #канакинумаба**(L04AC) пациентам старше 2 лет с массой тела ≥15<40 кг в дозе 2 мг/кг; пациентам с массой тела ≥ 40кг – 150 мг подкожно при не достижении клинического эффекта через 7 дней после первой инъекции #канакинумаба** (L04AC) с целью индукции ремиссии CAPS [23,116–121].
- Рекомендуется проведение поддерживающей терапии #канакинумабом**(L04AC) пациентам старше 2 лет с массой тела ≥15<40 кг 4 мг/кг 1 р/8 нед; пациентам с массой тела ≥ 40 кг – 300 мг 1р/8 нед подкожно при достижении клинического эффекта через 7 дней после второй инъекции #канакинумаба**(L04AC) с целью поддержания ремиссии CAPS [117–121].
Контроль эффективности терапии – см. Приложение А3.
- Рекомендуется проведение третьей инъекции #канакинумаба**(L04AC) пациентам старше 4 лет с массой тела ≥15 <40 кг – 4 мг/кг; пациентам с массой тела ≥ 40 кг – 300 мг подкожно при не достижении клинического эффекта через 7 дней после второй инъекции #канакинумаба**(L04AC) с целью индукции ремиссии CAPS [117].
- Рекомендуется проведение поддерживающей терапии #канакинумабом**(L04AC) пациентам старше 4 лет с массой тела ≥15< 40 кг 8 мг/кг; пациентам с массой тела ≥ 40 кг – 600 мг 1 р/8 недель подкожно при достижении полного клинического ответа с целью поддержания ремиссии CAPS [23,116–121].
- Рекомендуется назначение анакинры** (L04AC03) пациентам старше 8 месяцев с массой тела ≥10 кг 1-2 мг/кг/сутки подкожно с целью индукции ремиссии CAPS [12,14,23,122].
Контроль эффективности терапии – см. Приложение А3.
- Рекомендуется проведение поддерживающей терапии анакинрой** (L04AC03) пациентам старше 8 месяцев с массой тела ≥10 кг 1-2 мг/кг/сутки подкожно при достижении клинического эффекта с целью поддержания ремиссии CAPS [12,14,23,122].
- Рекомендуется повышение дозы анакинры** (L04AC03) до 3-4 мг/кг/сутки, при необходимости, с последующим увеличением до максимальной дозы 8 мг/кг/сутки подкожно при недостижении клинического эффекта или при CAPS тяжелой степени тяжести (MWS и CINCA/NOMID) с целью индукции ремиссии CAPS [12,14,23,122].
- Рекомендуется проведение оценки индекса активности аутовоспалительных заболеваний (AIDAI) (Приложение Г1), индекса MWS-DAS (Приложение Г2) всем пациентам с диагнозом CAPS с целью оценки эффективности терапии [123].
- Рекомендуется проведение оценки индекса повреждения (ADDI) всем пациентам с диагнозом CAPS с целью оценки эффективности терапии и агрессивности течения заболевания (Приложение Г3) [6,12,23,124].
Контроль эффективности терапии – см. Приложение Г1-Г3.
Лечение гемофагоцитарного синдрома у пациентов с криопирин-ассоциированными периодическими синдромами
- Рекомендуется назначение терапии всем пациентам после проведения диагностики, в том числе дифференциальной диагностики, и установления/подтверждения диагноза CAPS с ГФС, в условиях ревматологического стационара [5,12,14,23,24].
- Рекомендуется проведение пульс-терапии #метилпреднизолоном** (HO2AB) 20–30 мг/кг/введение внутривенно или назначение #дексаметазона** (HO2AB) 10–20 мг/м²/сутки внутривенно в сочетании (или без) с #преднизолоном** (HO2AB) для перорального приема 1–2 мг/кг/сутки, #циклоспорином** (L04AD) в дозе 5-7 мг/кг/сутки перорально или внутривенно с целью купирования ГФС[81–83,125–129].
- Рекомендуется постепенное снижение дозы #дексаметазона**(HO2AB) после купирования клинических и лабораторных признаков ГФС по следующей схеме: 10 -20 мг/м2/сут применяется в течение 1-2 нед, 5-10 мг/м2/сут в течение 3-4 нед, 2,5 -5 мг/м2/сут в течение 5-6 нед, 1,25-2,5 мг/м2/сут в течение 7-8 нед. после купирования клинических и лабораторных признаков ГФС [126,127].
- Рекомендуется назначение #канакинумаба** (L04AC) подкожно в дозе 4 мг/кг/введение в раз в 4 недели с целью купирования ГФС [125].
#Канакинумаб** (L04AC) назначается по жизненным показаниям, по решению врачебной комиссии, после получения информированного согласия родителей и детей в возрасте старше 15 лет.
- Рекомендуется назначение #иммуноглобулина человека нормального** (J06BA) 2 г/кг внутривенно всем пациентам с ГФС с целью достижения иммуносупрессивного эффекта [82,128,130–133].
- Рекомендуется назначение антитромботических средств** (В01А): препаратов из группы гепарина** (В01В), антиагрегантов кроме гепарина (В01АС), антифибринолитических средств** (В02А), прямых ингибиторов фактора Xа** (В01АF) при наличии гиперкоагуляции и поражения эндотелия сосудов по данным коагулограммы и тромбоэластограммы, при развитии коагулопатии и диссеминированного внутрисосудистого свертывания по данным коагулограммы (ориентировочное исследование системы гемостаза) и тромбоэластографии в соответствии с международными рекомендациями [36].
- Рекомендуется проведение трансфузий крови и препаратов крови (ВО5А) при развитии коагулопатии потребления, кровотечения [36].
- Рекомендуется назначение #ритуксимаба** (L01XC) 375 мг/м2 в неделю внутривенно 1 раз в нед в течение 2-4 последовательных недель в сочетании с #циклоспорином** (L04AD) 5-7 мг/кг/сутки и #иммуноглобулином человека нормальным** (J06BA) 1-2 г/кг пациентам с ГФС и активной Эпштейна-Барр вирусной инфекцией с целью подавления репликации вируса в В лимфоцитах и купирования ГФС [81–83,125–129,134,135].
- Рекомендуется назначение #ритуксимаба** (L01XC) в комбинации с #ко-тримоксазолом** (JO1EE) 5 мг/кг по триметоприму перорально 3 раза в неделю или ежедневно с целью профилактики пневмоцистной пневмонии в соответствии с международными рекомендациями [136–143].
- Рекомендуется назначение эмпирической антибактериальной терапии, а в дальнейшем антибактериальных препаратов системного действия**(JO1), влияющих на грамположительную, грамотрицательную и анаэробную флору (комбинации пенициллинов, включая комбинации с ингибиторами бета-лактамаз** (JO1CR); цефалоспорины 4-го поколения** (JO1DE); карбапенемы** (JO1DH); другие антибактериальные препараты** (JO1XХ); антибиотики гликопептидных структур** (J01XA); другие аминогликозиды** (J01GB); в сочетании с противогрибковыми препаратами системного действия** (JO2A) по чувствительности микрофлоры при присоединении бактериальной инфекции/развитии сепсиса/нейтропении среднетяжелой или тяжелой степени/острого воспалительного ответа, сопровождающегося повышением уровня прокальцитонина крови, даже без очага инфекции подтвержденной бактериологическим и/или серологическим методом. [46].
- Рекомендуется оценить эффективность лечения ГФС через 2-4 недели с целью решения вопроса о продолжении индукционной терапии или смены схемы лечения [144].
- Рекомендуется проводить лечение ГФС до достижения неактивной стадии [144].
Хирургическое лечение
- Рекомендуется решение вопроса о хирургическом лечении пациентам с выраженным нарушением слуха [12,16,17,23,145].
- Рекомендуется эндопротезирование сустава с применением анестезиологического пособия (включая раннее послеоперационное ведение) детям с 3-4 стадией вторичного коксартроза с учетом возрастных ограничений [5,24].
Немедикаментозное лечение
- Рекомендуется проведение заместительного гемодиализа пациентам с амилоидозом и терминальной ХПН [18].
- Рекомендуется употребление пищи с повышенным содержанием кальция и витамина D с целью профилактики остеопороза пациентам, получающим ГКС [24].
- Рекомендуются шины, лонгеты, стельки и легкие съемные аппараты с целью коррекции ортопедических нарушений пациентам с хроническим артритом, деформациями в суставах и нарушением роста нижних конечностей [3,5,24].
Диагноз при направлении на МСЭ устанавливается в соответствии с рекомендациями (см. пункт 1.5).
Присвоение статуса «ребенок инвалид» детям проводится в соответствии со следующими нормативно-правовыми документами:
Постановлением Правительства РФ от 20.02.2016 г. № 95 «О порядке и условиях признания лица инвалидом» (в ред. Постановлений Правительства РФ от 07.04.2008 № 247, от 30.12.2009 № 1121, от 06.02.2012 № 89, от 16.04.2012 № 318, от 04.09.2012 № 882, от 06.08.2015 № 805, от 10.08.2016 № 772, от 24.01.2018 № 60, от 29.03.2018 № 339, от 21.06.2018 № 709, от 22.03.2019 № 304, от 16.05.2019 № 607, от 04.06.2019 № 715, от 27.06.2019 № 823, от 14.11.2019 № 1454).
В соответствии с подпунктом 5.2.105 Положения о Министерстве труда и социальной защиты Российской Федерации, утвержденного постановлением Правительства Российской Федерации от 19 июня 2012 г. № 610 (Собрание законодательства Российской Федерации, 2012, № 26, ст. 3528; 2013, № 22, ст. 2809; № 36, ст. 4578; № 37, ст. 4703; № 45, ст. 5822; № 46, ст. 5952; 2014, № 21, ст. 2710; № 26, ст. 3577; № 29, ст. 4160; № 32, ст. 4499; № 36, ст. 4868; 2015, № 2, ст. 491; № 6, ст. 963; № 16, ст. 2384; 2016, № 2, ст. 325; № 4, ст. 534; № 23, ст. 3322; № 28, ст. 4741; № 29, ст. 4812; № 43, ст. 6038; № 47, ст. 6659; 2017, № 1, ст. 187; № 7, ст. 1093; № 17, ст. 2581; № 22, ст. 3149; № 28, ст. 4167; 2018, № 10, ст. 1494; № 24, ст. 3530; № 36, ст. 5634; № 46, ст. 7052; № 49, ст. 7600; № 53, ст. 8678; 2019, № 1, ст. 31; № 5, ст. 408; № 21, ст. 2563)
Приложение № 2 к классификациям и критериям, используемым при осуществлении медико-социальной экспертизы федеральными государственными учреждениями медико-социальной экспертизы, утвержденным приказом Министерства труда и социальной защиты Российской Федерации от 27 августа 2019 г. № 585н
При наличии статуса «ребенок-инвалид» ребенок и его родители будут иметь права на ряд социальных услуг; льготный проезд; льготы на лечебные аппараты, инструменты, лекарства; льготы при поступлении в среднее и высшее учебные заведения; бесплатный проезд ребенку и сопровождающему его взрослому до места лечения (санаторий, курорт) и обратно; ежегодную путевку на санаторно-курортное лечение ребенку и взрослому, который его сопровождает.
В случае несвоевременного обеспечения ребенка с CAPS патогенетическими препаратами, высока вероятность развития обострения/повышения активности заболевания, развития амилоидоза, почечной недостаточности, прогрессирования поражения суставов и функциональной недостаточности пациента.
Медицинская реабилитация
Медицинская реабилитация, медицинские показания и противопоказания к применению методов реабилитации
- Рекомендуется проведение (реализация услуг) медицинской реабилитации пациентам с системными поражениями соединительной ткани, воспалительными артропатиями, спондилопатиями с целью восстановления функциональной способности [78,79].
- Рекомендуется проведение физиотерапии всем пациентам с поражением суставов, мышечной атрофией, стероидной миопатией при достижении ремиссии [78,79].
- Рекомендуется проведение школы психологической реабилитации для пациентов с CAPS и их родственников [78–80].
Прогноз
Исходы и прогноз
Начало лечения в первую фазу предотвращают развитие таких органных повреждений как глухота и почечный амилоидоз. У 50-70% пациентов с MWS развивается глухота в подростковом и молодом взрослом возрасте. Риск развития амилоидоза (чаще почек) – 20-40%, что приводит к почечной недостаточности и гибели. Наиболее серьезный прогноз у больных CINCA/NOMID. Смертность в подростковом возрасте 20%. Тяжелая артропатия у 50% больных, развитие глухоты у 75%, слепоты, неврологических нарушений (гидроцефальный синдром, задержка физического и психического развития, снижение когнитивных функций) у 70%. Частота развития амилоидоза составляет 25%. Исходы и прогноз зависят от своевременно поставленного диагноза и назначения таргетной терапии ингибиторами ИЛ-1 [12,14,23,24,175–177].
Контроль воспаления – купирование основных CAPS-ассоциированных симптомов, нормализация воспалительных маркеров и отсутствие прогрессии органных повреждений. На фоне терапии #канакинумабом**/анакинрой** в течение 24 месяцев лечения полная ремиссия достигается у 78%. 10% с тяжелым течением имеют обострения, повышение дозы и уменьшение интервала между введениями приводит к ремиссии у 24%. Нежелательные явления легкой и среднетяжелой степени на фоне терапии развиваются у 66% (распространенные инфекции), у 10% – тяжелые инфекции [3,6].
Основные положения:
- ИЛ-1 ингибиторы – наиболее эффективное лечение у пациентов с CAPS. Пациенты раннего возраста и с тяжелым фенотипом нуждаются в более высоких дозах для контроля активности.
- Ответ на терапию имеют 90% пациентов.
- Необходим контроль за инфекциями и основными нежелательными явлениями.
Отдаленные исходы напрямую зависят от тяжести фенотипа и задержки начала эффективной терапии. Показано также, что ИЛ-1 терапия существенно улучшает качество жизни, связанное со здоровьем [6,176,177].
Госпитализация
Организация оказания медицинской помощи
Показания к госпитализации и выписке пациентов.
Подозрение на криопирин-ассоциированные периодические синдромы
а) Показания к госпитализации
б) Показания к выписке
- Завершение обследования.
- Назначение патогенетической терапии.
- Отсутствие побочных эффектов, непереносимости лекарственных препаратов.
- Стабилизация состояния на фоне лекарственной терапии: купирование лихорадки, других системных проявлений, снижение активности суставного синдрома.
- Выраженная тенденция к нормализации/нормализация лабораторных показателей активности.
Установленный диагноз криопирин-ассоциированного периодического синдрома, активная стадия.
а) Показания к госпитализации
б) Показания к выписке
- Завершение обследования.
- Назначение/коррекция патогенетической терапии.
- Отсутствие побочных эффектов, непереносимости лекарственных препаратов.
- Стабилизация состояния на фоне лекарственной терапии: купирование лихорадки, других системных проявлений, снижение активности суставного синдрома.
- Выраженная тенденция к нормализации/нормализация лабораторных показателей активности CAPS.
Установленный диагноз криопирин-ассоциированный периодический синдром с активным гемофагоцитарным синдромом
а) Показания к госпитализации
б) Показания к выписке
- Завершение обследования.
- Назначение патогенетической терапии ГФС.
- Отсутствие побочных эффектов, непереносимости лекарственных препаратов.
- Купирование клинических и лабораторных признаков ГФС.
- Отсутствие клинических и лабораторных признаков активности CAPS.
Установленный диагноз криопирин-ассоциированного периодического синдрома в стадии ремиссии
а) Показания к госпитализации
б) Показания к выписке
- Завершение обследования.
- Отсутствие побочных эффектов, непереносимости лекарственных препаратов.
- Отсутствие признаков активности CAPS.
- Отсутствие клинических и лабораторных признаков ГФС.
Нормативно-правовые документы, в соответствии с которыми оказывается медицинская помощь детям с криопирин-ассоциированными периодическими синдромами
Приказ Министерства здравоохранения Российской Федерации от 23 октября 2019 г. № 878н «Об утверждении Порядка организации медицинской реабилитации детей», Зарегистрировано в Министерстве юстиции Российской Федерации 23 декабря 2019 г., регистрационный № 56954.
Постановление Правительства от 26 апреля 2012 г. №403 «О порядке ведения федерального регистра лиц, страдающих жизнеугрожающими и хроническими прогрессирующими редкими (орфанными) заболеваниями, приводящими к сокращению продолжительности жизни граждан или их инвалидности, и его регионального сегмента».
Распоряжение Правительства Российской Федерации от 16 мая 2022 г. №1180-р «Перечень заболеваний или состояний (группы заболеваний или состояний), при которых допускается применение лекарственного препарата в соответствии с показаниями (характеристиками) лекарственного препарата, не указанными в инструкции по его применению».
Профилактика
Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
Профилактика
- Рекомендуется прием (осмотр, консультация) врача-генетика повторный родителям после установления диагноза ребенку с целью медико-генетического консультирования по вопросу генетического риска рождения в этой семье детей с CAPS [12,14,23].
- Рекомендуется проведение профилактики осложнений и обострений CAPS, побочных эффектов патогенетической терапии [12,14,23].
- Не рекомендуется пациентам, получающим ГИБП, проводить иммунизацию живыми и живыми ослабленными вакцинами одновременно с терапией [146].
Диспансерное наблюдение пациентов с криопирин-ассоциированными периодическими синдромами в условиях стационара/дневного стационара, инициировавшего назначение патогенетической терапии
Жалобы и анамнез см. раздел 2.1.1.
Физикальное обследование см. раздел 2.1.2
- Рекомендуется проведение общего (клинического) анализа крови развернутого всем пациентам с целью выявления активности болезни и контроля безопасности патогенетических препаратов [12,14,23].
- Рекомендуется прекращение инъекций #канакинумаба**/анакинры**(в течение 7 дней) всем пациентам при снижении числа тромбоцитов ≤150>100 × 109/л, числа нейтрофилов <1,5 ≥1,0 × 109/л, в общем (клиническом) анализе крови с целью контроля нежелательных явлений на фоне терапии [3,5,14,23,24].
- Рекомендуется прекращение инъекций #канакинумаба**/анакинры** всем пациентам при снижении абсолютного числа нейтрофилов <1,0 × 109/л и/или числа тромбоцитов <100 × 109/л в общем (клиническом) анализе крови, с целью предотвращения прогрессирования цитопении [3,5,14,23,24].
- Рекомендуется назначение гранулоцитарного колониестимулирующего фактора #филграстима** (LO3AA) в дозе 5–10 мкг/кг/сутки подкожно при лейкопении с абсолютным числом нейтрофилов ≤1,0 ´ 109/л в течение 3-5 дней (при необходимости – дольше) до полной нормализации числа лейкоцитов и нейтрофилов[24,147–149].
- Рекомендуется назначение гранулоцитарного колониестимулирующего фактора #филграстима** (LO3AA) 5–10 мкг/кг/сутки подкожно в сочетании с антибактериальными препаратами системного действия (JO1) внутривенно при фебрильной нейтропении (нейтропения, сопровождающаяся лихорадкой) с абсолютным числом нейтрофилов ≤1,0 ´ 109/л [24,147–149].
- Рекомендуется продолжение лечения антибактериальными препаратами системного действия (JO1) всем пациентам с фебрильной нейтропенией (нейтропенией, сопровождающейся лихорадкой) до купирования фебрильной лихорадки и нормализации лейкоцитарной формулы по данным общего (клинического) анализа крови [24,147–149].
- Рекомендуется возобновить терапию #канакинумабом**/анакинрой** в той же дозе всем пациентам после восстановления числа нейтрофилов ≥1,5 ´ 109/л по данным общего (клинического) анализа крови с целью поддержания ремиссии CAPS [5,24].
- Рекомендуется проведение коррекции терапии #канакинумабом**/анакинрой** всем пациентам при наличии данных о повторных эпизодах снижения числа клеток крови в общем (клиническом) анализе крови, с целью контроля нежелательных явлений на фоне терапии [5,24].
- Рекомендуется проведение биохимического анализа крови общетерапевтического c определением уровни общего белка, альбумина, общего билирубина, свободного (неконъюгированного) и связанного (конъюгированного) билирубина, креатинина, мочевины, мочевой кислоты, глюкозы, ферритина, триглицеридов, холестерина, калия, натрия, общего кальция в крови; активности ЛДГ, креатинкиназы, АСТ, АЛТ, ГГТ, амилазы, ЩФ крови, железа сыворотки крови, витамина В12 с целью контроля активности заболевания, функции печени, почек, поджелудочной железы, электролитного баланса в условиях проведения терапии #канакинумабом**/анакинрой ** [5,23,24].
- Рекомендуется временная отмена терапии #канакинумабом**/анакинрой** всем пациентам при повышении уровня АЛТ, АСТ в сыворотке крови ≥1,5 раза выше верхней границы нормы и/или повышении уровня общего билирубина, свободного (неконъюгированного) и/или связанного (конъюгированного) билирубина, и/или мочевины, и/или креатинина, и/или мочевой кислоты и/или другого (их) биохимического (их) показателя (ей) выше верхней границы нормы [5,24].
- Рекомендуется возобновление терапии #канакинумабом**/анакинрой** всем пациентам в той же дозе после нормализации показателя (ей) биохимического анализа крови общетерапевтического с целью поддержания ремиссии CAPS [5,24].
- Рекомендуется проведение коррекции терапии #канакинумабом**/анакинрой** всем пациентам при наличии данных о повторных эпизодах повышения биохимического(их) показателя(ей) с целью контроля нежелательных явлений на фоне терапии [5,24].
- Рекомендуется определение уровня СРБ сыворотки крови всем пациентам с целью контроля активности заболевания [3,12,14,23,24,28,40,69,87].
- Рекомендуется определение уровня иммуноглобулинов крови всем пациентам с целью исключения иммунодефицитного состояния, развившегося в условиях проведения лечения #канакинумабом**/анакинрой** в сочетании (или без) с ГКС [5,24].
- Рекомендуется назначение #иммуноглобулина человека нормального** (J06BA) в 400 мг/кг, при недостижении достаточного уровня иммуноглобулинов 500 мг/кг при снижении уровня иммуноглобулинов крови с целью его коррекции и профилактики развития инфекционных осложнений [150].
- Рекомендуется определение антистрептолизина-O в сыворотке крови, с целью выявления/исключения инфицированности β гемолитическим стрептококком группы А [3,12,14,23,24,40].
- Рекомендуется определение прокальцитонина крови у всех пациентов с лихорадкой с целью выявления/исключения с целью дифференциальной диагностики природы лихорадки [44–46].
- Рекомендуется пациентам с лихорадкой проведение комплекса исследований с целью исключения сепсиса (общий (клинический) анализ крови развернутый, анализ крови биохимический общетерапевтический, уровень СРБ сыворотки крови, уровень прокальцитонина крови, микробиологическое (культуральное) исследование крови на стерильность, микробиологическое (культуральное) исследование слизи с миндалин и задней стенки глотки на аэробные и факультативно-анаэробные микроорганизмы, микробиологическое (культуральное) исследование мочи на бактериальные патогены с применением автоматизированного посева с определением, чувствительности к антибактериальным препаратам, тромбоэластография, коагулограмма (ориентировочное исследование системы гемостаза); КТ органов грудной клетки, УЗИ органов брюшной полости (комплексное), почек, ЭхоКГ, МРТ органов брюшной полости, малого таза и забрюшинного пространства) в соответствии с клиническими рекомендации по лечению сепсиса у детей [35,45,46,54,86,87,151].
- Рекомендуется назначение сначала эмпирической антибактериальной терапии, а в дальнейшем по чувствительности микрофлоры антибактериальных препаратов системного действия** (JO1), влияющих на грамположительную, грамотрицательную и анаэробную флору (комбинации пенициллинов, включая комбинации с ингибиторами бета-лактамаз (JO1CR); цефалоспорины 4-го поколения (JO1DE); карбапенемы (JO1DH); другие антибактериальные препараты (JO1XХ); антибиотики гликопептидных структур (J01XA); другие аминогликозиды (J01GB); в сочетании с противогрибковыми препаратами системного действия (JO2A) в сочетании с #иммуноглобулином человека нормальным (JO6BA)** в дозе 400 мг/кг/курс в соответствии с клиническими рекомендация по лечению сепсиса у детей при развитии бактериальной инфекции/сепсиса в соответствии с клиническими рекомендации по лечению сепсиса у детей [46,54,152].
- Рекомендуется прекратить инъекции #канакинумаба**/анакинры** на весь период лечения антибиотиками, продолжить прием ранее назначенных ГКС перорально, проведение пульс-терапии #метилпреднизолоном** при повышении активности у пациентов CAPS с бактериальными осложнениями/сепсисом [5,24].
- Рекомендуется возобновление терапии #канакинумабом**/анакинрой** не раньше, чем через неделю после полного купирования клинических и лабораторных признаков инфекционного осложнения/сепсиса и окончания антибактериальной терапии всем пациентам с целью поддержания ремиссии CAPS [5,24].
- Рекомендуется исследование коагулограммы (ориентировочное исследование системы гемостаза) с определением протромбинового индекса, активности антитромбина III; уровня плазминогена и фибриногена, концентрации Д-димера, уровня растворимых фибрин-мономерных комплексов в крови, протромбинового (тромбопластиновое) времени в крови или в плазме, активированного частичного тромбопластинового времени, тромбинового времени в крови, фактора фон Виллебранда в крови. гемостаза) пациентам с фебрильной лихорадкой/сепсисом/ГФС с целью оценки состояния системы гемостаза [36–38,84,85].
- Рекомендуется проведение тромбоэластографии пациентам с ГФС, сепсисом, признаками тромбоза и гипокоагуляции с целью определения тактики антикоагулянтной терапии [36–38,84,86].
- Рекомендуется назначение антитромботических средств (В01А) из группы гепарина (В01В), антиагрегантов кроме гепарина (В01АС), антифибринолитических средств (В02А), прямых ингибиторов фактора Xа (В01АF) при развитии коагулопатии, внутрисосудистого диссеминированного свертывания по данным коагулограммы (ориентировочное исследование системы гемостаза) и тромбоэластографии с целью коррекции системы гемостаза [36,86].
- Рекомендуется проведение трансфузий крови и препаратов крови (ВО5А) в соответствии с международными рекомендациями при развитии коагулопатии потребления/ кровотечения [36–38,46].
- Рекомендуется проведение иммунофенотипирования периферической крови всем пациентам, часто болеющим вирусными, гнойными бактериальными инфекциями, в том числе оппортунистическими инфекциями с целью выявления субпопуляционного состава лимфоцитов (основных) [5,24,47].
- Рекомендуется определение ДНК вирусов Эпштейна-Барр (Epstein-Barr virus), цитомегаловируcа (Cytomegalovirus), вируса простого герпеса 1 и 2 типов (Herpes simplex virus types 1, 2) методом ПЦР в периферической крови (количественное исследование), слюне и моче всем пациентам, получающим #канакинумаб**/анакинру** в сочетании (или без) с ГКС, c клиническими проявлениями инфекции семейства герпесвирусов с целью выявления активной герпетической инфекции как инфекционного осложнения [5,24,43,54,91].
- Рекомендуется определение антител классов M, G (IgM, IgG) к цитомегаловирусу (Cytomegalovirus) в крови всем пациентам, получающим #канакинумаб**/анакинру** в сочетании (или без) с ГКС, c клиническими проявлениями инфекции семейства герпесвирусов с целью выявления/исключения активной цитомегаловирусной инфекции как инфекционного осложнения [5,24,91,98].
- Рекомендуется определение антител классов M, G (IgM, IgG) к вирусу Эпштейна-Барра (Epstein-Barr virus) в крови всем пациентам, получающим #канакинумаб**/анакинру** в сочетании (или без) с ГКС, c клиническими проявлениями инфекции семейства герпесвирусов с целью выявления/исключения активной Эпштейна-Барр вирусной инфекции как инфекционного осложнения [5,24,91,100,101].
- Рекомендуется определение антител к капсидному антигену (VCA) вируса Эпштейна-Барр (Epstein-Barr virus) в крови всем пациентам, получающим #канакинумаб**/анакинру** в сочетании (или без) с ГКС, c клиническими проявлениями инфекции семейства герпесвирусов с целью выявления/исключения активной Эпштейна-Барр вирусной инфекции как инфекционного осложнения [5,24,91,100,101].
- Рекомендуется определение антител класса G (IgG) к ранним белкам (EA) вируса Эпштейна-Барр (Epstein-Barr virus) в крови всем пациентам, получающим #канакинумаб**/анакинру** в сочетании (или без) с ГКС, c клиническими проявлениями инфекции семейства герпесвирусов, с целью выявления/исключения активной Эпштейна-Барр вирусной инфекции как инфекционного осложнения [5,24,91,100,101].
- Рекомендуется определение антител к вирусу простого герпеса (Herpes simplex) в крови с целью всем пациентам, получающих канакинумаб**/анакинру** в сочетании (или без) с ГКС, c клиническими проявлениями инфекции семейства герпесвирусов, с целью выявления/исключения активной герпетической инфекции как инфекционного осложнения [5,24,102].
- Рекомендуется назначение ацикловира** (JO5AB) в дозе 200 мг сутки перорально в 5 приемов (не более 1000 мг/сут) детям в возрасте старше 2 лет или в дозе 5-10 мг/кг/введение внутривенно каждые 8 часов при развитии локальной герпетической инфекции; назначение ацикловира** в дозе 10 мг/кг/введение внутривенно каждые 8 часов у детей в возрасте <1 года; в дозе 500 мг/м2 внутривенно каждые 8 часов у детей в возрасте ≥1 года при развитии Herpes zoster в соответствии с клиническими рекомендациями по лечению герпесвирусных инфекций у детей, в том числе имеющих иммунокомпрометированный статус [136,153–156].
- Рекомендуется назначение #ганцикловира** (JO5AB) в дозе 6 мг/кг/введение внутривенно каждые 12 часов при развитии цитомегаловирусной инфекции или #ганцикловира** (JO5AB) в дозе 10 мг/кг/введение внутривенно каждые 12 часов при развитии Эпштейна-Барр вирусной инфекции в соответствии с клиническими рекомендациями по лечению иммунокомпрометированных детей [99,155,157–159].
- Рекомендуется временная отмена терапии #канакинумабом**/анакинрой** всем пациентам при развитии инфекции, на время проведения противовирусной терапии вызванной герпес-вирусами [5,24].
- Рекомендуется возобновление терапии #канакинумабом**/анакинрой** всем пациентам не ранее, чем через 1 неделю после полного купирования клинических и лабораторных признаков инфекции и окончания противовирусной терапии [5,24].
- Рекомендуется проведение обследования на наличие/отсутствие туберкулеза (очаговая проба с туберкулином, с аллергеном туберкулезным рекомбинантным в стандартном разведении, исследование уровня интерферона-гамма на антигены Mycobacterium tuberculosis complex в крови, КТ органов грудной клетки) всем пациентам, получающим #канакинумаб**/анакинру** в сочетании (или без) с ГКС, не реже 2 раз в год [89–91].
- Рекомендуется отмена терапии #канакинумабом**/анакинрой** всем пациентам с выявленной положительной внутрикожной пробой с туберкулином (папула >5 мм) и/или повышением уровня интерферона-гамма и/или поражения легких и/или внутригрудных лимфатических узлов [24,89–91].
- Рекомендуется прием (осмотр, консультация) врача-фтизиатра первичный всем пациентам с выявленной положительной внутрикожной пробой с туберкулином (папула >5 мм) и/или повышением уровня интерферона-гамма и/или поражения легких и/или внутригрудных лимфатических узлов [24,50,89–91].
- Рекомендуется назначение ГКС перорально всем пациентам при развитии обострения CAPS на время проведения специфической противотуберкулезной терапии [24,89–91].
- Рекомендуется продолжение лечения #канакинумабом**/анакинрой** и прием ранее назначенных ГКС перорально под контролем врача-ревматолога, общего (клинического) и биохимического общетерапевтического анализов крови пациентам с туберкулезной инфекцией без очага на время проведения специфической противотуберкулезной химиотерапии [24,89,90].
- Рекомендуется возобновление терапии #канакинумабом**/анакинрой** всем пациентам после завершения специфической противотуберкулезной терапии и консультации врача-фтизиатра [24,89–91].
- Рекомендуется определение антител к сальмонелле кишечной (Salmonella enterica) в крови; определение антител классов M, G (IgM, IgG) к иерсинии псевдотуберкулеза (Yersinia pseudotuberculosis) в крови для выявления инфицированности бактериями кишечной группы, развившейся в условиях лечения #канакинумабом**/анакинрой** в сочетании (или без) с ГКС [160,161].
- Рекомендуется проведение этиотропной терапии при выявлении антител классов M, G (IgM, IgG) к иерсинии псевдотуберкулеза (Yersinia pseudotuberculosis) в крови, к сероварам иерсинии энтероколитика (Yersinia enterocolitica), к сальмонелле кишечной (Salmonella enterica) в крови всем пациентам, получающим канакинумаб/анакинру в сочетании (или без) с ГКС в соответствии с клиническими рекомендациями по диагностике и лечению кишечной инфекции у детей [160,161].
- Рекомендуется определение антител классов A, M, G (IgA, IgM, IgG) к хламидии птичьей (Chlamydia psittaci) в крови; определение антител класса M (IgM) к хламидии трахоматис (Chlamydia trachomatis) в крови; определение антител класса G (IgG) к хламидии трахоматис (Chlamydia trachomatis) в крови; определение антител классов M, G (IgM, IgG) к микоплазме пневмонии (Mycoplasma pneumoniae) в крови, всем пациентам с целью выявления инфицированности микоплазмами и хламидиями, развившейся в условиях лечения #канакинумабом**/анакинрой** в сочетании (или без) с ГКС [5,24].
- Рекомендуется проведение этиотропной терапии при выявлении антител классов А и M в диагностическом титре, а также антител класса G в высоком титре к микоплазме пневмонии (Mycoplasma pneumoniae), к хламидии трахоматис (Chlamydia trachomatis), к хламидии птичьей (C. psittaci) в крови всем пациентам, получающим #канакинумаб**/анакинру** в сочетании (или без) с ГКС, в соответствии с клиническими рекомендациями по диагностике и лечению микоплазменной и хламидийной инфекции у детей [5,24].
- Рекомендуется проведение микробиологического (культурального) исследования слизи с миндалин и задней стенки глотки всем пациентам с целью выявления контаминации носоглотки патогенными или условно патогенными микроорганизмами, резвившейся в условиях лечения #канакинумабом**/анакинрой** в сочетании (или без) с ГКС [5,24].
При наличии воспалительных изменений в носоглотке проводится антибактериальная терапия. инъекции #канакинумаба**/анакинры** прекращаются на время проведения противовирусной терапии. Прием ранее назначенных ГКС перорально следует продолжить. Лечение #канакинумабом** возобновляется не раньше, чем через 1 неделю после полного купирования клинических и лабораторных признаков инфекции и окончания противовирусной терапии.
- Рекомендуется проведение общего (клинического) анализа мочи, анализа мочи методом Нечипоренко, определение альбумина и количества белка в суточной моче [12,14,23,34,43].
- Рекомендуется проведение комплекса исследований функции почек и комплекса исследований для диагностики и оценки степени тяжести почечной недостаточности пациентам с клиническими/лабораторными признаками нефротического синдрома и/или почечной недостаточности, и/или длительностью заболевания более 5 лет, и/или при наличии протеинурии >500 мг в сутки с целью определения степени поражения почек [1–5].
- Рекомендуется проведение биопсии почки с применением анестезиологического пособия (включая раннее послеоперационное ведение) и патолого-анатомическим исследованием биопсийного (операционного) препарата пациентам с клиническими/лабораторными/УЗ признаками поражения почек и/или почечной недостаточностью, и/или длительностью заболевания более 5 лет, и/или при наличии протеинурии >500 мг в сутки с целью выявления/исключения амилоидоза почек [25].
- Рекомендуется регистрация ЭКГ с целью контроля состояния функции сердца [12,14,23,41].
- Рекомендуется проведение холтеровского мониторирования сердечного ритма с целью выявления аритмии [104].
- Рекомендуется проведение суточного мониторирования артериального давления пациентам с артериальной гипертензией с целью выявления отклонений артериального давления от нормы и разработки стратегии гипотензивной терапии [103].
- Рекомендуется проведение комплексного УЗИ внутренних органов с целью выявления/исключения патологических изменений [5,12,14,23,24].
- Рекомендуется проведение ЭхоКГ всем пациентам с целью контроля функции сердца, выявления поражения миокарда, перикарда, эндокарда [3,5].
При длительном течении заболевания возможно развитие диастолической дисфункции миокарда желудочков, признаков легочной гипертензии.
- Рекомендуется проведение ЭГДС с биопсией желудка/12-перстной кишки с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям с определением Helicobacter pylori всем пациентам с диспепсическими явлениями, пациентам, получающих НПВП и/или ГКС, и/или ГИБП , а также с целью контроля эффективности ранее проводившейся терапии по поводу воспалительных гастропатий [41,61,67,68].
- Рекомендуется назначение препаратов для лечения язвенной болезни желудка и двенадцатиперстной кишки и гастроэзофагеальной рефлюксной болезни (А02В) при выявлении рефлюксной болезни и/или воспалительной гастропатии, эрозивных и/или язвенных процессов в пищеводе и/или желудке, и/или 12-перстной кишки по данным ЭГДС в соответствии с клиническими рекомендации по лечению воспалительной гастропатии и гастроэзофагеальной рефлюксной болезни у детей в соответствии с международными рекомендациями [162].
- Рекомендуется проведение эрадикационной терапии с назначением ингибиторов протонного насоса (А02ВС), антибактериальных препаратов системного действия (JO1), висмута трикалия дицитрата** при воспалительной гастропатии, эрозивных и/или язвенных процессах в желудке и/или 12-перстной кишке, ассоциированных с Helicobacter pylori, в соответствии с клиническими рекомендациями с целью устранения контаминации слизистой оболочки желудка и/или 12-перстной кишки H. pylori для обеспечения условий для заживления язв и других повреждений слизистой оболочки [162].
- Рекомендуется временная отмена терапии канакинумабом/анакинрой всем пациентам на время проведения эрадикационной терапии [5,24].
- Рекомендуется проведение колоноскопии с биопсией с применением анестезиологического пособия (включая раннее послеоперационное ведение) и патолого-анатомическим исследованием биопсийного (операционного) препарата пациентам с абдоминальным синдромом с целью выявления/исключения осложнений CAPS и сопутствующих заболеваний кишечника [41,61].
- Рекомендуется проведение МРТ пораженных суставов пациентам с хроническим артритом с целью контроля эффективности терапии с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям [24].
- Рекомендуется проведение КТ органов грудной полости всем пациентам с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям с целью исключения пневмонии, туберкулеза [50,51,89,90].
- Рекомендуется проведение бронхоскопии с применением анестезиологического пособия (включая раннее послеоперационное ведение) всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки [92,93].
- Рекомендуется проведение микробиологического (культурального) исследования бронхоальвеолярной лаважной жидкости на грибы (дрожжевые и мицелиальные) всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки с целью выявления этиологического фактора пневмонии и решения вопроса о проведении этиотропной терапии [91–97].
- Рекомендуется проведение микробиологического (культурального) исследования лаважной жидкости на аэробные и факультативно-анаэробные микроорганизмы всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки с целью выявления этиологического фактора пневмонии и решения вопроса о проведении этиотропной терапии [89–97].
- Рекомендуется определение антител к грибам рода аспергиллы (Aspergillus spp.) в крови всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки с целью выявления этиологического фактора пневмонии и решения вопроса о проведении этиотропной терапии [5,92–97].
- Рекомендуется определение маннана, галактоманнана в лаважной жидкости и в крови всем пациентам с признаками пневмонии по данным КТ органов грудной полости с целью выявления этиологии пневмонии и решения вопроса о проведении этиотропной терапии [91–97].
- Рекомендуется определение ДНК Mycoplasma pneumoniae в бронхоальвеолярной лаважной жидкости методом ПЦР всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной полости с целью выявления этиологического фактора пневмонии и решения вопроса о проведении этиотропной терапии [91–97].
- Рекомендуется определение ДНК цитомегаловируcа (Cytomegalovirus) в мокроте, бронхоальвеолярной лаважной жидкости методом ПЦР всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной полости с целью выявления этиологического фактора пневмонии и решения вопроса о проведении этиотропной терапии [91–97].
- Рекомендуется определение ДНК Mycobacterium tuberculosis complex (M. tuberculosis, M. bovis, M. bovis BCG) с дифференциацией вида в мокроте, бронхоальвеолярной лаважной жидкости методом ПЦР всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной полости с целью выявления этиологического фактора пневмонии и решения вопроса о проведении этиотропной терапии [91–97].
- Рекомендуется определение антител классов M, G (IgM, IgG) к цитомегаловирусу (Cytomegalovirus) в крови всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной полости с целью выявления этиологического фактора пневмонии [91–97].
- Рекомендуется определение антител классов M, G (IgM, IgG) к вирусу Эпштейна-Барра (Epstein-Barr virus) в крови всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной полости с целью выявления этиологического фактора пневмонии [91–97].
- Рекомендуется определение антител к капсидному антигену (VCA) вируса Эпштейна-Барр (Epstein-Barr virus) в крови всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки с целью выявления этиологического фактора пневмонии [5,91–97,100,101].
- Рекомендуется определение антител класса G (IgG) к ранним белкам (EA) вируса Эпштейна-Барр (Epstein-Barr virus) в крови всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки с целью выявления этиологического фактора пневмонии и решения вопроса о проведении этиотропной терапии [5,91–97,100,101].
- Рекомендуется определение антител к вирусу простого герпеса (Herpes simplex) в крови с целью всем пациентам при выявлении интерстициальных и/или очаговых, и/или инфильтративных изменений в легких по данным КТ органов грудной клетки с целью выявления этиологического фактора пневмонии и решения вопроса о проведении этиотропной терапии [5,51,91–97,102].
- Рекомендуется до выявления этиологического фактора интерстициальной пневмонии назначение эмпирической антибактериальной терапии #ко-тримоксазолом** (JO1EE) в комбинации с антибактериальными препаратами системного действия (JO1), влияющими на грамположительную, грамотрицательную и анаэробную флору (комбинации пенициллинов, включая комбинации с ингибиторами бета-лактамаз (JO1CR); цефалоспорины 4 поколения (JO1DE); карбапенемы (JO1DH), другие антибактериальные препараты (JO1X)) в сочетании с противогрибковыми препаратами системного действия (JO2A). с целью предотвращения прогрессирования поражения легких в соответствии с международными рекомендациями по лечению пневмонии у иммунокомпрометированных детей [163].
- При развитии пневмоцистной пневмонии рекомендуется назначение ГКС внутривенно, #ко-тримоксазола** (JO1EE) в дозе 3,75-5,0 мг/кг/массы тела/введение (по триметоприму) (15-20 мг/кг/сут) внутривенно каждые 6 часов в соответствии с международными рекомендациями по лечению иммунокомпрометированных детей [6,143,163,164].
- Рекомендуется назначение антибактериальных препаратов системного действия (JO1), влияющих на грамположительную, грамотрицательную и анаэробную флору (комбинации пенициллинов, включая комбинации с ингибиторами бета-лактамаз (JO1CR); цефалоспорины 4 поколения (JO1DE); карбапенемы (JO1DH), другие антибактериальные препараты (JO1X)) в сочетании с противогрибковыми препаратами системного действия (JO2A)) при развитии очаговой или долевой пневмонии, или полисегментарной пневмонии в соответствии с клиническими рекомендациями по лечению пневмонии у иммунокомпрометированных детей [163].
- Рекомендуется временная отмена терапии #канакинумабом**/анакинрой**, продолжение приема ранее назначенных ГКС перорально всем пациентам при подозрении/развитии пневмонии [5,24].
- Рекомендуется возобновление терапии #канакинумабом**/анакинрой** всем пациентам не ранее, чем через 1 неделю после полного купирования пневмонии по данным лабораторных исследований, контрольной КТ органов грудной клетки с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям и окончания антибактериальной терапии [5,24].
- Рекомендуется проведение рентгенографии/КТ суставов с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям пациентам с активным хроническим артритом с целью определения степени костно-хрящевой деструкции [64,65].
- Рекомендуется рентгенденситометрия всем пациентам, получающим или получавшим ГКС, с целью выявления остеопении/остеопороза в соответствии с клиническими рекомендация по диагностике и лечению вторичного остеопороза у детей [165,166].
- Рекомендуется назначение препаратов кальция и витамина D и его аналогов пациентам с остеопенией/остеопорозом в соответствии с клиническими рекомендациями по диагностике и лечению вторичного остеопороза у детей [165,166].
- Рекомендуется назначение #памидроновой кислоты пациентам <1 года в дозе 0,5 мг/кг в/в каждые 2 месяца, пациентам в возрасте 1-2 лет в дозе 0,25-0,5 мг/кг/сутки в/в в течение 3 дней каждые 3 месяца, пациентам в возрасте 2-3 лет в дозе 0,375-0,75 мг/кг/сут в/в в течение 3 дней каждые 3 месяца, пациентам старше 3 лет в дозе 0,5-1 мг/кг/сут в/в в течение 3 дней каждые 4 месяца (максимальная доза 60 мг/введение) или #алендроновой кислоты** в дозе 1-2 мг/кг/нед перорально, пациентам с массой тела < 40 кг в дозе 5 мг/сут или 35 мг/нед, пациентам с массой тела > 40 кг в дозе 10 мг/сут или 70 мг/нед (максимальная доза 70 мг/нед), или #золедроновой кислоты** в дозе 0,0125-0,05 мг/кг/введение в/в каждые 6-12 месяцев (максимальная доза 4 мг) или #ибандроновой кислоты** в дозе 3 мг/введ в/в 1 раз в 3 месяца или в дозе 150 мг перорально 1 раз в месяц с целью лечения остеопороза [2,165–168] .
- Рекомендуется проведение спинномозговой пункции с применением анестезиологического пособия (включая раннее послеоперационное ведение) с микроскопическим исследованием, подсчетом клеток в счетной камере (определение цитоза), исследованием физических свойств спинномозговой жидкости, серологическим исследованием всем пациентам с симптомами поражения ЦНС с целью исключения/подтверждения патологических изменений [12,13,22].
- Рекомендуется проведение магнитно-резонансной томографии головного мозга с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям пациентам с признаками поражения ЦНС не реже 1 раза в год с целью оценки динамики изменений [52].
- Рекомендуется прием (осмотр, консультация) врача-оториноларинголога первичный всем пациентам для выявления очагов хронической инфекции ЛОР органов и решения вопроса об их санации для профилактики инфекционных осложнений в условиях лечения #канакинумабом**/анакинрой** в сочетании (или без) с ГКС; с целью оценки эффективности санации ЛОР органов у пациентов, у которых она проведена [74].
- Рекомендуется прием (осмотр, консультация) врача-сурдолога оториноларинголога первичный всем пациентам с целью выявления/исключения тугоухости и оценки степени нарушения слуха [74].
- Рекомендуется прием (осмотр, консультация) врача-детского стоматолога первичный всем пациентам, получающим #канакинумаб**/анакинру** в сочетании (или без) с ГКС, с целью определения состояния ротовой полости, решения вопроса о ее санации или оценки ее эффективности [3,5,12,12].
- Рекомендуется прием (осмотр, консультация) врача-офтальмолога первичный с обязательной биомикроскопией глаза всем пациентам с целью выявления патологических изменений [17].
- Рекомендуется прием (осмотр, консультация) врача детского кардиолога первичный пациентам с поражением сердца и/или артериальной гипертензией с целью решения вопроса о проведении кардиотропной и/или гипотензивной терапии [3,5].
- Рекомендуется прием (осмотр, консультация) врача-фтизиатра первичный всем пациентам с положительными результатами очаговой пробы с туберкулином и/или повышенным уровнем интерферона-гамма на антигены Mycobacterium tuberculosis complex в крови и/или очаговыми, инфильтративными изменениями в легких с целью решения вопроса о проведении химиопрофилактики или противотуберкулезной химиотерапии [50].
- Рекомендуется прием (осмотр, консультация) врача-детского эндокринолога первичный пациентам с эндокринологической патологией с целью контроля эффективности терапии [5,24].
- Рекомендуется прием (осмотр, консультация) врача-диетолога первичный пациентам с дефицитом массы тела, амиотрофией, остеопенией/остеопорозом, конституциональным ожирением и синдромом Кушинга, стероидным диабетом с целью разработки индивидуальной программы диетического питания и рекомендаций по пищевому поведению в амбулаторных условиях [169,170].
- Рекомендуется прием (осмотр, консультация) врача-травматолога ортопеда первичный пациентам с функциональной недостаточностью суставов, нарушением роста костей в длину, подвывихах, болью в спине, а также с целью решения вопроса о проведении реконструктивных операций и протезирования суставов [3,5,12,14,23,24].
- Рекомендуется прием (осмотр, консультация) врача-нефролога первичный пациентам с поражением почек с целью решения вопроса о проведении терапии [12,18,21,23,25,75].
- Рекомендуется прием (осмотр, консультация) врача-нефролога повторный пациентам с поражением почек с целью оценки эффективности проведенной терапии [14].
- Рекомендуется прием (осмотр, консультация) врача-невролога первичный пациентам с неврологической симптоматикой, психотическими реакциями с целью решения вопроса о проведении терапии [12,17,23,51].
- Рекомендуется прием (осмотр, консультация) врача-невролога повторный пациентам с неврологической симптоматикой, психотическими реакциями с целью оценки эффективности проведенной терапии [12,17,23,51].
- Рекомендуется прием (тестирование, консультация) медицинского психолога первичный всем пациентам с возраста 1 года и их родителям (вне зависимости от возраста ребенка) с целью гармонизации процесса формирования детской личности в условиях тяжелого хронического заболевания и оптимизации детско-родительских отношений; повышения приверженности лечению, сотрудничеству с врачом и медицинским персоналом для достижения ремиссии заболевания и психологической адаптации в социуме [78–80].
- Рекомендуется прием (осмотр, консультация) врача-физиотерапевта первичный пациентам с функциональной недостаточностью с целью разработки программы физиотерапевтических процедур в рамках программы медицинской реабилитации [78,79].
- Рекомендуется прием (осмотр, консультация) врача-физиотерапевта повторный пациентам после программы физиотерапевтических процедур в рамках программы медицинской реабилитации с целью оценки ее эффективности [78,79].
- Рекомендуется прием (осмотр, консультация) врача по ЛФК первичный пациентам с функциональной недостаточностью с целью разработки комплекса ЛФК в рамках программы медицинской реабилитации [78,79].
- Рекомендуется проведение медицинской реабилитации всем пациентам с функциональной недостаточностью с целью восстановления функциональной способности [78,79].
- Рекомендуется прием (осмотр, консультация) врача по ЛФК повторный всем пациентам с функциональной недостаточностью после окончания программы медицинской реабилитации с целью оценки ее эффективности [78,79].
- Рекомендуется проведение оценки эффективности патогенетической терапии по индексу активности аутовоспалительных заболеваний (AIDAI), индексу MWS-DAS через 3 месяца после начала/коррекции терапии и далее каждые 6 месяцев; индекса повреждения (ADDI) – 1 раз в год [171].
- Рекомендуется коррекция патогенетической терапии всем пациентам при развитии неэффективности и/или непереносимости #канакинумаба**/анакинры** в условиях ревматологического стационара инициировавшего патогенетическую терапию [3,5,12,14,23,24].
5.3. Диспансерное наблюдение пациентов с криопирин-ассоциированными периодическими синдромами в амбулаторно-поликлинических условиях
- Рекомендуется диспансерное наблюдение пациентов с CAPS – прием (осмотр, консультация) врача-ревматолога первичный с оценкой эффективности и безопасности терапии не реже 1 раза в год после инициации/коррекции терапии и после достижения ремиссии заболевания [3,5,12,14,23,24].
- Рекомендуется диспансерное наблюдение пациентов с CAPS – прием (осмотр, консультация) врача-ревматолога повторный с оценкой эффективности и безопасности терапии не реже 1 раза в месяц после инициации/коррекции терапии и не реже одного раза в 3 мес после достижения ремиссии заболевания [3,5,12,14,23,24].
- Рекомендуется проведение оценки эффективности патогенетической терапии по индексу активности аутовоспалительных заболеваний (AIDAI), индексу MWS-DAS через 3 месяца после начала/коррекции терапии и далее каждые 6 месяцев; индекса повреждения (ADDI) – 1 раз в год [6,12,23,123,172].
Решение о необходимости коррекции терапии, условиях, в которых следует ее проводить, принимает врач-ревматолог стационара, инициировавшего назначение терапии по итогам консультации (в том числе дистанционной).
- Рекомендуется немедленное прекращение введения #канакинумаба**/анакинры** в случае развития аллергической реакции [24,173,174].
При развитии выраженной аллергической реакции показана экстренная госпитализация.
Решение о необходимости коррекции терапии условиях, в которых следует ее проводить, принимает врач-ревматолог стационара, инициировавшего назначение терапии по итогам консультации (в том числе дистанционной).
- Рекомендуется проведение консультации врача-ревматолога стационара (в том числе дистанционная), инициировавшего назначение терапии, при развитии аллергической реакции на введение #канакинумаба**/анакинры** с целью принятия решения о необходимости коррекции терапии и условиях, в которых следует ее проводить [5,24].
- Рекомендуется экстренная госпитализация при развитии аллергической реакции на введение #канакинумаба**/анакинры** с целью принятия решения о необходимости коррекции терапии [5,24].
- Рекомендуется назначение препаратов с антигистаминным действием и/или ГКС при развитии аллергической реакции на введение #канакинумаба**/анакинры** [173].
- Рекомендуется выполнение общего (клинического) анализа крови развернутого всем пациентам не реже 1 раза в 2-4 нед с целью контроля активности заболевания и побочных действий #канакинумаба**/анакинры** на костный мозг [12,14,23,24].
- Рекомендуется продолжить прием ранее назначенных ГКС перорально, пропустить инъекцию #канакинумаба**/анакинры** (в течение 7 дней) при снижении числа тромбоцитов ≤150 >100 × 109/л, числа нейтрофилов <1,5 ≥1,0 × 109/л, прекратить введение #канакинумаба**/анакинры** при снижении числа тромбоцитов ≤100 × 109/л и /или числа нейтрофилов <1,0 × 109/л до восстановления числа тромбоцитов ≥150 × 109/л, числа нейтрофилов ≥1,5 × 109/л и решения вопроса о коррекции терапии [5,24].
- Рекомендуется возобновить лечение #канакинумабом**/анакинрой** в той же дозе всем пациентам после полного восстановления показателей общего (клинического) анализа крови с целью с целью поддержания ремиссии CAPS [5,24].
- Рекомендуется назначение гранулоцитарного колониестимулирующего фактора #филграстима** (LO3AA) в дозе 5-10 мкг/кг/сутки подкожно в течение 3-5 дней (при необходимости – дольше) при снижении уровня лейкоцитов с абсолютным числом нейтрофилов ≤1,0 × 109/л [24,147–149].
- Рекомендуется назначение гранулоцитарного колониестимулирующего фактора #филграстима** (LO3AA) в дозе 5-10 мкг/кг/сутки подкожно в течение 3-5 дней (при необходимости – дольше) в сочетании с антибиотиками широкого спектра действия (JO1) внутривенно при фебрильной нейтропении (нейтропения, сопровождающаяся лихорадкой) с абсолютным числом нейтрофилов ≤1,0 × 109/л [24,147–149].
- Рекомендуется возобновление терапии #канакинумабом**/анакинрой** всем пациентам после восстановления числа нейтрофилов ≥1,5 × 109/л. по данным общего (клинического) анализа крови [24,147–149].
- Рекомендуется консультация с врачом-ревматологом стационара (в том числе дистанционная), инициировавшего назначение терапии #канакинумабом**/анакинрой**, всем пациентам при повторном эпизоде снижения числа нейтрофилов, развитии фебрильной нейтропении и/или тромбоцитов крови по данным общего (клинического) анализа крови с целью решения вопроса о необходимости коррекции терапии и условиях, в которых следует ее проводить [5,24].
- Рекомендуется выполнить биохимический анализ крови общетерапевтический всем пациентам с определением уровни общего белка, альбумина, общего билирубина, свободного (неконъюгированного) и связанного (конъюгированного) билирубина, креатинина, мочевины, мочевой кислоты, глюкозы, ферритина, триглицеридов, холестерина, калия, натрия, общего кальция в крови; активности ЛДГ, креатинкиназы, АСТ, АЛТ, ГГТ, амилазы, ЩФ крови, железа сыворотки крови не реже 1 раза в 2-4 нед с целью контроля активности заболевания, функции печени, почек, поджелудочной железы, электролитного баланса в условиях проведения патогенетической терапии [12,14,23,24].
- Рекомендуется временная отмена терапии #канакинумабом**/анакинрой** всем пациентам при повышении уровня АЛТ, АСТ в сыворотке крови ≥ 1,5 раза выше верхней границы нормы и/или других биохимических показателей выше верхней границы нормы [5,24].
- Рекомендуется возобновление терапии #канакинумабом**/анакинрой** всем пациентам после нормализации показателей биохимического анализа крови общетерапевтического [5,24].
- Рекомендуется консультация с врачом-ревматологом стационара (в том числе дистанционная) всем пациентам при повторном эпизоде повышения биохимического (их) показателя (ей) крови по данным биохимического анализа крови общетерапевтического с целью решения вопроса о необходимости коррекции терапии, и условиях, в которых следует ее проводить [5,24].
- Рекомендуется проявлять настороженность в отношении возможного развития инфекционных заболеваний у пациентов, получающих #канакинумаб**/анакинру** в сочетании (или без) с ГКС [24,173].
- Рекомендуется временно отменить терапию #канакинумабом**/анакинрой**, продолжить прием ранее назначенных ГКС перорально всем пациентам при появлении признаков инфекционного осложнения [5,24].
- Рекомендуется проведение вакцинации детей только в период ремиссии заболевания, при ее сохранении не менее 6 месяцев, по индивидуальному графику, исключая живые вакцины [146].
- Рекомендуется проведение контроля переносимости #канакинумаба**/анакинры** всем пациентам с целью предотвращения развития тяжелых токсических осложнений, своевременной отмены препарата [173].
- Рекомендуется экстренная госпитализация в стационар при подозрении/развитии пневмонии [24].
- Рекомендуется временно отменить терапию #канакинумабом**/анакинрой**, продолжить прием ранее назначенных ГКС перорально всем пациентам при подозрении/развитии пневмонии [5,24].
- Рекомендуется возобновление #канакинумаба**/анакинры** всем пациентам не ранее, чем через 1 неделю после полного купирования пневмонии по данным лабораторных исследований, контрольной КТ органов грудной клетки с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям и окончания антибактериальной терапии [5,24].
- Рекомендуется при развитии локальной герпетической инфекции назначение ацикловира** (JO5AB) в дозе 200 мг в сутки перорально в 5 приемов детям в возрасте старше 2 лет (не более 1000 мг/сутки) до полного исчезновения герпетических высыпаний в соответствии с клиническими рекомендациями по лечению герпесвирусных инфекций у детей, в том числе имеющих иммунокомпрометированный статус [136,143,154,156].
- Рекомендуется прекратить терапию #канакинумабом**/анакинрой**, продолжить прием ранее назначенных ГКС перорально при подозрении/развитии генерализации герпетической и/или цитомегаловирусной и/или Эпштейна-Барр вирусной инфекции, а также при развитии Herpes zoster всем пациентам на время проведения противовирусной терапии [5,24].
- Рекомендуется возобновление терапии #канакинумабом**/анакинрой** всем пациентам не ранее, чем через 1 неделю после полного купирования клинических и лабораторных признаков инфекции и окончания противовирусной терапии [5,24].
- Рекомендуется определение уровня иммуноглобулинов крови, СРБ в сыворотке крови всем пациентам не реже 1 раз в 3 мес. с целью контроля активности заболевания, иммунодефицитного состояния, развивающегося в условиях лечения #канакинумабом**/анакинрой** в сочетании (или без) с ГКС [12,14,23,28,34,54].
- Рекомендуется временная отмена терапии #канакинумабом**/анакинрой** всем пациентам при снижении иммуноглобулинов крови [5,24].
- Рекомендуется консультация с врачом-ревматологом стационара (в том числе дистанционная) всем пациентам при снижении иммуноглобулинов крови [5,24].
- Рекомендуется госпитализация в стационар всем пациентам со снижением уровня иммуноглобулинов крови для проведения заместительной терапии иммуноглобулином человека нормальным [5,24].
- Рекомендуется проведение очаговой пробы с туберкулином (реакция Манту, тест с аллергеном туберкулезным рекомбинантным в стандартном разведении) всем пациентам не реже 1 раза в 6 мес. (по показаниям – чаще) для исключения инфицированности микобактериями туберкулеза на фоне патогенетической терапии [49,50,173].
- Рекомендуется проведение общего (клинического) анализа мочи всем пациентам не реже 1 раза в мес. с целью контроля состояния функции почек [34].
- Рекомендуется проведение регистрация ЭКГ всем пациентам не реже 1 раза в 3 мес. в рамках диспансерного наблюдения с целью контроля за состоянием сердечно-сосудистой системы [5,24].
- Рекомендуется проведение УЗИ брюшной полости (комплексное), сердца, почек всем пациентам не реже 1 раза в 6 мес. в рамках диспансерного наблюдения с целью контроля активности болезни и нежелательных явлений патогенетической терапии [5,24].
- Рекомендуется прием (осмотр, консультация) врача-оториноларинголога первичный всем пациентам в течение 2-х недель после выписки из стационара с целью выявления очагов хронической инфекции ЛОР органов и решения вопроса об их санации, а также диагностики острой инфекции ЛОР органов, резвившейся в условиях патогенетической терапии [5,24].
- Рекомендуется прием (осмотр, консультация) врача-оториноларинголога повторный пациентам, которым необходима санация очагов хронической инфекции и лечение острой инфекции ЛОР органов, с целью профилактики инфекционных осложнений в условиях патогенетической терапии [5,24].
- Рекомендуется прием (осмотр, консультация) врача-оториноларинголога диспансерный всем пациентам с CAPS не реже 1 раза в 3 месяца в рамках диспансерного наблюдения с целью контроля за состоянием ЛОР органов с целью раннего выявления патологии, и ее лечения для профилактики развития инфекционных осложнений в условиях патогенетической терапии [5,24].
- Рекомендуется прием (осмотр, консультация) врача-детского кардиолога первичный в течение 2-х недель после выписки из стационара пациентам с нарушением сердечной деятельности и/или артериальной гипертензией с целью разработки индивидуальной программы кардиотропной и/или гипотензивной терапии на основе рекомендаций врача-детского кардиолога стационара [5,24].
- Рекомендуется прием (осмотр, консультация) врача-детского кардиолога повторный с целью контроля эффективности лечения и при необходимости его коррекция [5,24].
- Рекомендуется диспансерный прием (осмотр, консультация) врача-детского кардиолога пациентам с нарушением сердечной деятельности и/или артериальной гипертензией с целью контроля эффективности индивидуальной программы кардиотропной и/или гипотензивной терапии на основе рекомендаций врача-детского кардиолога стационара [5,24].
- Рекомендуется прием (осмотр, консультация) врача-детского стоматолога первичный всем пациентам в течение 1 мес. после выписки из стационара с целью выявления очагов хронической инфекции ротовой полости и решения вопроса об их санации, а также для диагностики острой инфекции ротовой полости, резвившейся в условиях патогенетической терапии [5,24].
- Рекомендуется прием (осмотр, консультация) врача-детского стоматолога повторный пациентам, которым необходима санация очагов хронической инфекции и лечение острой инфекции ротовой полости, с целью профилактики инфекционных осложнений в условиях патогенетической терапии [5,24].
- Рекомендуется прием (осмотр, консультация) врача-детского стоматолога диспансерный всем пациентам не реже 1 раза в 3 месяца в рамках диспансерного наблюдения с целью контроля за состоянием ротовой полости, с целью раннего выявления патологии, и ее лечения для профилактики развития инфекционных осложнений в условиях патогенетической терапии [5,24].
- Рекомендуется прием (осмотр, консультация) врача-офтальмолога первичный с обязательной биомикроскопией глаза всем пациентам с выявленной патологией органа зрения в течение 1 мес. после выписки из стационара и с целью разработки индивидуальной программы лечения на основе рекомендаций врача офтальмолога стационара [5,23,24].
- Рекомендуется прием (осмотр, консультация) врача-офтальмолога повторный с обязательной биомикроскопией глаза всем пациентам с патологией органа зрения по индивидуальным показаниям с целью контроля эффективности лечения и при необходимости его коррекции [5,23,24].
- Рекомендуется прием (осмотр, консультация) врача-офтальмолога диспансерный с обязательной биомикроскопией глаза всем пациентам не реже 1 раза в 6 мес. в рамках диспансерного наблюдения с целью контроля за состоянием органа зрения [5,17,23,24].
- Рекомендуется прием (осмотр, консультация) врача-нефролога первичный пациентам с поражением почек с целью решения вопроса о проведении терапии [12,14,18,21,23,25,75].
- Рекомендуется прием (осмотр, консультация) врача-нефролога повторный пациентам с поражением почек с целью оценки эффективности проведенной терапии [12,14,18,21,23,25,75].
- Рекомендуется прием (осмотр, консультация) врача-нефролога диспансерный в рамках диспансерного наблюдения за пациентами с поражением почек не реже 1 раза в 1 месяц с целью оценки эффективности проводимой терапии [12,14,18,21,23,25,75].
- Рекомендуется прием (осмотр, консультация) врача-диетолога первичный в течение 2-х недель после выписки из стационара пациентам с дефицитом массы тела, амиотрофией, остеопенией/остеопорозом, конституциональным ожирением и синдромом Кушинга, стероидным диабетом, амилоидозом/ХПН с целью разработки индивидуальной программы диетического питания [5,24].
- Рекомендуется прием (осмотр, консультация) врача-диетолога повторный всем пациентам с дефицитом массы тела, амиотрофией, остеопенией/остеопорозом, конституциональным ожирением и синдромом Кушинга, стероидным диабетом, амилоидозом/ХПН с целью контроля/коррекции индивидуальной программы диетического питания [5,24].
- Рекомендуется прием (осмотр, консультация) врача-фтизиатра первичный пациентов с положительными результатами очаговой пробы с туберкулином и/или очаговыми, инфильтративными изменениями в легких с целью решения вопроса о проведении химиопрофилактики или противотуберкулезной химиотерапии [50].
- Рекомендуется консультация с врачом-ревматологом стационара (в том числе дистанционная) всем пациентам с положительной внутрикожной пробой с туберкулином с целью решения вопроса о возможности продолжения терапии #канакинумабом**/анакинрой** [5,24].
- Рекомендуется прием (осмотр, консультация) врача-фтизиатра повторный пациентов с положительными результатами очаговой пробы с туберкулином и/или очаговыми, инфильтративными изменениями в легких с целью контроля /коррекции химиотерапии/химиопрофилактики [50].
- Рекомендуется прием (осмотр, консультация) врача-детского эндокринолога первичный в течение 2 недель после выписки из стационара всем пациентам, с эндокринологической патологией с целью назначения индивидуальной программы, рекомендованной врачом-детским эндокринологом стационара [5,24].
- Рекомендуется прием (осмотр, консультация) врача-детского эндокринолога диспансерный всем пациентам, с эндокринологической патологией с целью контроля/коррекции индивидуальной программы, рекомендованной врачом-детским эндокринологом стационара [5,23,24].
- Рекомендуется прием (осмотр, консультация) врача-травматолога ортопеда первичный в течение 2-х недель после выписки из стационара пациентам с функциональной недостаточностью суставов, нарушением роста костей в длину, подвывихах, болью в спине после выписки из стационара с целью решения вопроса о необходимости ортопедической коррекции [5,24].
- Рекомендуется прием (осмотр, консультация) врача-травматолога ортопеда повторный с целью контроля эффективности/коррекции ортопедической коррекции [5,24].
- Рекомендуется прием (осмотр, консультация) врача-травматолога ортопеда диспансерный всем пациентам с функциональной недостаточностью не реже 1 раза в 3 месяца в рамках диспансерного наблюдения с целью выявления функциональных нарушений и контроля проведения ортопедической коррекции [5,24].
- Рекомендуется прием (тестирование, консультация) медицинского психолога первичный в течение 2-х недель после выписки из стационара всем пациентам старше 1 года и всем родителям (вне зависимости от возраста ребенка) с целью разработки программы психологической реабилитации для пациента и его родителей [78–80].
- Рекомендуется прием (тестирование, консультация) медицинского психолога повторный всем пациентам старше 1 года и всем родителям (вне зависимости от возраста ребенка) после завершения программы психологической реабилитации с целью оценки ее эффективности [78–80].
- Рекомендуется прием (тестирование, консультация) медицинского психолога диспансерный всем пациентам старше 1 года и всем родителям (вне зависимости от возраста ребенка) не реже 1 раза в 3 мес. в рамках диспансерного наблюдения тестирования психологического состояния пациентов и их родителей [78–80].
- Рекомендуется прием (осмотр, консультация) врача-физиотерапевта первичный в течение 2-х недель после выписки из стационара пациентам с нарушением функции суставов с целью разработки программы физиотерапевтических процедур в рамках программы медицинской реабилитации [5,24,78,79].
- Рекомендуется прием (осмотр, консультация) врача по ЛФК первичный в течение 2 недель после выписки из стационара всем пациентам с функциональной недостаточностью с целью разработки программы медицинской реабилитации на основе рекомендаций врача по ЛФК стационара [5,24,78,79].
- Рекомендуется проведение программы медицинской реабилитации всем пациентам с функциональной недостаточностью с целью восстановления функциональной активности [78,79].
- Рекомендуется прием (осмотр, консультация) врача-физиотерапевта повторный всем пациентам с функциональной недостаточностью с целью контроля эффективности программы медицинской реабилитации [78,79].
- Рекомендуется прием (осмотр, консультация) врача по ЛФК повторный всем пациентам с функциональной недостаточностью с целью контроля эффективности программы медицинской реабилитации [78,79].
- Рекомендуется прием (осмотр, консультация) врача по ЛФК диспансерный всем пациентам с функциональной недостаточностью с целью контроля эффективности/коррекции программы медицинской реабилитации [78,79].
- Рекомендуется плановая госпитализация в ревматологическое отделение стационара, инициировавшего назначение ГИБП, всех пациентов с целью контроля эффективности и безопасности терапии [5,24].
Контроль эффективности см. Приложение Г1-Г3
- Рекомендуется консультация с врачом-ревматологом стационара (в том числе дистанционная), инициировавшего терапию ГИБП, всем пациентам с развитием нежелательных явлений терапии/инфекционных осложнений/непереносимости #канакинумаба**/анакинры** с целью решения вопроса о коррекции терапии и условиях, в которых ее проводить [5,24].
- Рекомендуется внеплановая госпитализация в ревматологическое отделение стационара, инициировавшего назначение ГИБП с целью обследования и коррекции терапии на любом этапе лечения при развитии обострения/осложнений CAPS, сопутствующих заболеваний, осложнений/побочных эффектов/стойкой непереносимости #канакинумаба**/анакинры** [5,24].
Онконастороженность у пациентов с криопирин-ассоциированными периодическими синдромами условиях лечения ГИБП в сочетании (или без) ГКС
Учитывая, что одним из нежелательных эффектов терапии ГИБП могут быть онкологические/онкогематологические/лимфопролиферативные заболевания, необходимо помнить об онконастороженности на любом этапе обследования/лечения (в стационаре и условиях диспансерного наблюдения).
При подозрении на онкологическое/онкогематологическое/лимфопролиферативное заболевание следует немедленно отменить #канакинумаб**/анакинру** и госпитализировать пациента для проведения соответствующего обследования.
- Рекомендуется получение цитологического препарата костного мозга с применением анестезиологического пособия (включая раннее послеоперационное ведение) путем пункции и гистологического препарата костного мозга с цитологическим исследованием мазка костного мозга (миелограмма), патолого-анатомическим исследованием биопсийного (операционного) материала костного мозга с применением иммуногистохимических методов пациентам, получающим ГИБП, с нетипичным течением болезни с целью исключения онкологических/онкогематологических/лимфопролиферативных заболеваний/ метастатического поражения костного мозга [69–72].
- Рекомендуется проведение биопсии лимфатического узла (периферического, по показаниям – внутрибрюшного, внутригрудного) с применением анестезиологического пособия (включая раннее послеоперационное ведение) с цитологическим исследованием препарата тканей лимфоузла и патолого-анатомическим исследованием биопсийного (операционного) материала лимфоузла пациентам с выраженным увеличением размеров периферических и/или внутригрудных, и/или внутрибрюшных лимфатических узлов, получающим ГИБП с нетипичным течением болезни с целью исключения онкологических/онкогематологических/лимфопролиферативных заболеваний/ метастатического поражения лимфатического узла [69–72].
- Рекомендуется проведение МРТ головного мозга, органов брюшной полости, забрюшинного пространства и малого таза с внутривенным контрастированием с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям пациентам получающим, ГИБП с нетипичным течением болезни с целью исключения онкологических/онкогематологических/ лимфопролиферативных заболеваний [69–72].
- Рекомендуется проведение КТ органов грудной полости с внутривенным контрастированием с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям пациентам получающим, ГИБП с нетипичным течением болезни с целью исключения метастазов в легких/поражения органов средостения при онкологических/онкогематологических/ лимфопролиферативных заболеваниях [69–72].
- Рекомендуется проведение МРТ костной ткани и суставов с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям с внутривенным контрастированием пациентам, получающим ГИБП, с нетипичным течением болезни с целью исключения онкологических/онкогематологических заболеваний [69–72].
- Рекомендуется проведение КТ костей и пораженных суставов с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям с внутривенным контрастированием пациентам, получающим ГИБП, с очагами деструкции в костях, нетипичных для CAPS с целью исключения онкологических/онкогематологических заболеваний [69–72].
- Рекомендуется проведение ПЭТ, совмещенной с КТ с туморотропными РФП с контрастированием, при необходимости, ПЭТ всего тела с туморотропными РФП с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям пациентам, получающим ГИБП, с выраженной артралгией, миалгией, оссалгией, деструктивными изменениями в костях, инфильтратами в подкожно-жировой клетчатке, очагами в паренхиматозных органах, головном мозге, спинном мозге с целью исключения онкологических/онкогематологических/ лимфопролиферативных заболеваний [69–72].
- Рекомендуется проведение сцинтиграфии полипозиционной костей с применением анестезиологического пособия (включая раннее послеоперационное ведение) по показаниям пациентам, получающим ГИБП, с очагами деструкции в костях, нетипичными для CAPS, с целью исключения злокачественных новообразований/метастатического поражения костей [69–72].
- Рекомендуется проведение трепанобиопсии костей таза под контролем КТ с применением анестезиологического пособия (включая раннее послеоперационное ведение) с патолого-анатомическим исследованием биопсийного (операционного) материала костного мозга с применением иммуногистохимических методов; цитологическим исследованием отпечатков трепанобиоптата костного мозга; иммуноцитохимическим исследованием отпечатков трепанобиоптата костного мозга; иммунофенотипированием гемопоэтических клеток-предшественниц в костном мозге пациентам, получающим ГИБП, с нетипичным течением болезни с целью исключения гемобластозов/ лимфопролиферативных заболеваний/метастатического поражения костного мозга [69–72].
- Рекомендуется проведение биопсии кости с применением анестезиологического пособия (включая раннее послеоперационное ведение) с патологоанатомическое исследованием биопсийного (операционного) материала кости пациентам получающим, ГИБП, с очагами деструкции в костях, не типичными для CAPS, с целью исключения злокачественных новообразований/метастатического поражения костей [69–72].
- Рекомендуется прием (осмотр, консультация) врача-детского онколога первичный пациентам, у которых по результатам обследования заподозрено/выявлено онкологическое/онкогематологическое/ лимфопролиферативное заболевание, либо метастатическое поражение с целью решения вопроса о переводе ребенка в профильное учреждение для дальнейшего обследования и лечения [69–72].
Информация
Источники и литература
-
Клинические рекомендации Ассоциации детских ревматологов
- Navallas M, Inarejos Clemente EJ, Iglesias E, et al. Autoinflammatory diseases in childhood, part 2: polygenic syndromes. Pediatr Radiol 2020;50:431–44. doi:10.1007/s00247-019-04544-9 Денисова Р. В., Алексеева Екатерина Иосифовна, Пинелис В. Г., Баканов М. И., Валиева С. И., Бзарова Т. М., Исаева К. Б., Морев С. Ю., Кузнецова Г. В., Арсеньева Е. Н., Малахов О. А. Эффективность и безопасность ибандроновой кислоты для внутривенного введения при тяжелом системном остеопорозе у больных ювенильным артритом // ВСП. 2011. №6. Hashkes PJ, Laxer RM, Simon A, editors. Textbook of Autoinflammation. Cham: : Springer International Publishing 2019. doi:10.1007/978-3-319-98605-0 Kuemmerle-Deschner JB. CAPS — pathogenesis, presentation and treatment of an autoinflammatory disease. Semin Immunopathol 2015;37:377–85. doi:10.1007/s00281-015-0491-7 Petty RE, Laxer RM, Lindsley CB, et al. Textbook of pediatric rheumatology. 8th ed. Philadelphia: : Elsevier, Inc 2020. Efthimiou P, SpringerLink (Online service). Auto-Inflammatory Syndromes Pathophysiology, Diagnosis, and Management. 2019. Levy R, Gérard L, Kuemmerle-Deschner J, et al. Phenotypic and genotypic characteristics of cryopyrin-associated periodic syndrome: a series of 136 patients from the Eurofever Registry. Ann Rheum Dis 2015;74:2043–9. doi:10.1136/annrheumdis-2013-204991 Federici S, Martini A, Gattorno M. The Central Role of Anti-IL-1 Blockade in the Treatment of Monogenic and Multi-Factorial Autoinflammatory Diseases. Front Immunol 2013;4. doi:10.3389/fimmu.2013.00351 Gattorno M, Hofer M, Federici S, et al. Classification criteria for autoinflammatory recurrent fevers. Ann Rheum Dis 2019;78:1025–32. doi:10.1136/annrheumdis-2019-215048 Federici S, Vanoni F, Ben-Chetrit E, et al. An International Delphi Survey for the Definition of New Classification Criteria for Familial Mediterranean Fever, Mevalonate Kinase Deficiency, TNF Receptor–associated Periodic Fever Syndromes, and Cryopyrin-associated Periodic Syndrome. J Rheumatol 2019;46:429–36. doi:10.3899/jrheum.180056 Kuemmerle-Deschner JB, Ozen S, Tyrrell PN, et al. Diagnostic criteria for cryopyrin-associated periodic syndrome (CAPS). Ann Rheum Dis 2017;76:942–7. doi:10.1136/annrheumdis-2016-209686 Terreri MTRA, Bernardo WM, Len CA, et al. Guidelines for the management and treatment of periodic fever syndromes. Rev Bras Reumatol Engl Ed 2016;56:44–51. doi:10.1016/j.rbre.2015.08.020 Kümmerle-Deschner JB, Tyrrell PN, Reess F, et al. Risk factors for severe Muckle-Wells syndrome: MWS Disease Severity Risk Factors. Arthritis Rheum 2010;62:3783–91. doi:10.1002/art.27696 Salugina SO, Fedorov ES, Kuzmina NN. Current approaches to diagnosis, treatment, and monitoring in patients with cryopyrin-associated periodic syndromes (CAPS). Mod Rheumatol J 2016;10:4–11. doi:10.14412/1996-7012-2016-2-4-11. Кузьмина НН, Салугина СО, Федоров ЕС. Аутовоспалительные заболевания и синдромы у детей. Москва: : ИМА-ПРЕСС 2012. Hui A, Johnson LB, Greemberg R, et al. Severe cryopyrin-associated periodic syndrome first characterized by early childhood-onset sensorineural hearing loss – Case report and literature review. Int J Pediatr Otorhinolaryngol 2019;120:68–72. doi:10.1016/j.ijporl.2019.01.037 Kilic H, Sahin S, Duman C, et al. Spectrum of the neurologic manifestations in childhood-onset cryopyrin-associated periodic syndrome. Eur J Paediatr Neurol 2019;23:466–72. doi:10.1016/j.ejpn.2019.03.006 Рамеев ВВ, Симонян АХ, Саркисова ИА, et al. Амилоидоз и наследственные периодические аутовоспалительные заболевания. Клиницист 2008;3.https://www.elibrary.ru/item.asp?id=14310188 (accessed 28 May 2021). Лопаткин НА. Хроническая почечная недостаточность. In: Урология. Москва: : Медицина 1995. 471–85. Lane T, Loeffler JM, Rowczenio DM, et al. Brief Report: AA Amyloidosis Complicating the Hereditary Periodic Fever Syndromes: AA Amyloidosis and HPFS. Arthritis Rheum 2013;65:1116–21. doi:10.1002/art.37827 Vinceneux P, Pouchot J. De la maladie périodique à l’amylose. Presse Médicale 2005;34:958–66. doi:10.1016/S0755-4982(05)84087-4 Kidney Disease: Improving Global Outcomes (KDIGO) CKD Work Group. KDIGO 2012 Clinical Practice Guideline for the Evaluation and Management of Chronic Kidney Disease. Kidney inter 2013;3:1–150. ter Haar NM, Oswald M, Jeyaratnam J, et al. Recommendations for the management of autoinflammatory diseases. Ann Rheum Dis 2015;74:1636–44. doi:10.1136/annrheumdis-2015-207546 Баранов АА, Алексеева ЕИ, editors. Ревматические болезни у детей. Москва: : ПедиатрЪ 2016. Рамеев ВВ, Козловская ЛВ, Саркисова ИА. Амилоидоз: вопросы диагностики и лечения. Клиницист 2006;:35–41. Sag E, Bilginer Y, Ozen S. Autoinflammatory Diseases with Periodic Fevers. Curr Rheumatol Rep 2017;19:41. doi:10.1007/s11926-017-0670-8 Federici S, Gattorno M. A practical approach to the diagnosis of autoinflammatory diseases in childhood. Best Pract Res Clin Rheumatol 2014;28:263–76. doi:10.1016/j.berh.2014.05.005 Davis MDP, van der Hilst JCH. Mimickers of Urticaria: Urticarial Vasculitis and Autoinflammatory Diseases. J Allergy Clin Immunol Pract 2018;6:1162–70. doi:10.1016/j.jaip.2018.05.006 Welzel T, Kuemmerle-Deschner JB. Diagnosis and Management of the Cryopyrin-Associated Periodic Syndromes (CAPS): What Do We Know Today? J Clin Med 2021;10:128. doi:10.3390/jcm10010128 Georgin-Lavialle S, Fayand A, Rodrigues F, et al. Autoinflammatory diseases: State of the art. Presse Médicale 2019;48:e25–48. doi:10.1016/j.lpm.2018.12.003 Hawkins PN, Lachmann HJ, Aganna E, et al. Spectrum of clinical features in Muckle-Wells syndrome and response to anakinra. Arthritis Rheum 2004;50:607–12. doi:10.1002/art.20033 Li C, Tan X, Zhang J, et al. Gene mutations and clinical phenotypes in 15 Chinese children with cryopyrin-associated periodic syndrome (CAPS). Sci China Life Sci 2017;60:1436–44. doi:10.1007/s11427-017-9246-4 Wittkowski H, Kuemmerle-Deschner JB, Austermann J, et al. MRP8 and MRP14, phagocyte-specific danger signals, are sensitive biomarkers of disease activity in cryopyrin-associated periodic syndromes. Ann Rheum Dis 2011;70:2075–81. doi:10.1136/ard.2011.152496 Cantarini L, Rigante D, Brizi MG, et al. Clinical and biochemical landmarks in systemic autoinflammatory diseases. Ann Med 2012;44:664–73. doi:10.3109/07853890.2011.598546 Soon GS, Laxer RM. Approach to recurrent fever in childhood. Can Fam Physician Med Fam Can 2017;63:756–62. Тепаев РФ. Синдром диссеминированного внутрисосудистого свертывания у детей. Диагностика и лечение. Педиатрическая Фармакология 2010;7:27–31. Ören H, Cingöz I, Duman M, et al. Disseminated intravascular coagulation in pediatric patients: Clinical and Laboratory Features and Prognostic Factors Influencing the Survival. Pediatr Hematol Oncol 2005;22:679–88. doi:10.1080/08880010500278749 Rajagopal R, Thachil J, Monagle P. Disseminated intravascular coagulation in paediatrics. Arch Dis Child 2017;102:187–93. doi:10.1136/archdischild-2016-311053 Rigante D, Leone A, Marrocco R, et al. Long-term response after 6-year treatment with anakinra and onset of focal bone erosion in neonatal-onset multisystem inflammatory disease (NOMID/CINCA). Rheumatol Int 2011;31:1661–4. doi:10.1007/s00296-010-1787-5 Breda, L., Nozzi, M., De Sanctis, S., & Chiarelli, F. (2010). Laboratory Tests in the Diagnosis and Follow-Up of Pediatric Rheumatic Diseases: An Update. Seminars in Arthritis and Rheumatism, 40(1), 53–72. doi:10.1016/j.semarthrit.2008.12. Kriulin IA, Alexeeva EI, Dvoryakovskaya TM, et al. Cryopyrin-Associated Periodic Syndrome (CAPS) Caused by c.943A>G Variant of NLRP3 Gene: Clinical Case. Curr Pediatr 2019;18:270–6. doi:10.15690/vsp.v18i4.2044 Ben-Chetrit E, Moses AE, Agmon-Levin N, et al. Serum levels of anti-streptolysin O antibodies: their role in evaluating rheumatic diseases: ASO antibodies in evaluating rheumatic diseases. Int J Rheum Dis 2012;15:78–85. doi:10.1111/j.1756-185X.2011.01668.x Long SS. Distinguishing Among Prolonged, Recurrent, and Periodic Fever Syndromes: Approach of a Pediatric Infectious Diseases Subspecialist. Pediatr Clin North Am 2005;52:811–35. doi:10.1016/j.pcl.2005.02.007 Limper M, de Kruif MD, Duits AJ, et al. The diagnostic role of Procalcitonin and other biomarkers in discriminating infectious from non-infectious fever. J Infect 2010;60:409–16. doi:10.1016/j.jinf.2010.03.016 Howell MD, Davis AM. Management of Sepsis and Septic Shock. 2017;:2.
Информация
Увеит передний (иридоциклит) – воспалительное поражение передних отделов увеального тракта.
Энтезит – воспаление entheses, в определенной точке, где сухожилия и связки прикрепляются к кости.
Юношеский (ювенильный) анкилозирующий спондилит (ЮАС) – хроническое воспалительное заболевание из группы спондилоартритов, характеризующееся обязательным поражением крестцово-подвздошных суставов и/или позвоночника с потенциальным исходом их в анкилоз, с частым вовлечением в патологический процесс энтезисов и периферических суставов

Таблица 1. Критерии оценки качества первичной диагностики для установления диагноза криопирин-ассоциированные периодические синдромы


Таблица 2. Критерии оценки качества диагностики гемофагоцитарного синдрома

Таблица 3. Критерии оценки качества обследования пациентов с установленным диагнозом криопирин-ассоциированного периодического синдрома перед назначением/коррекцией патогенетической терапии




Таблица 4. Критерии оценки качества лечения криопирин-ассоциированных периодических синдромов



Таблица 5. Критерии оценки качества лечения гемофагоцитарным синдрома у пациентов с криопирин-ассоциированными периодическими синдромами


Таблица 6. Критерии оценки качества диспансерного наблюдения пациентов с криопирин-ассоциированными периодическими синдромами в условиях стационара/дневного стационара, инициировавшего назначение патогенетической терапии









Таблица 7. Критерии оценки качества диспансерного наблюдения пациентов с криопирин-ассоциированными периодическими синдромами в амбулаторно-поликлинических условиях




Данные клинические рекомендации подготовлены профессиональными ассоциациями: Ассоциацией детских ревматологов и Ассоциацией медицинских генетиков.
-
Алексеева Е. И., д.м.н., профессор, чл.-корр. РАН
-
Салугина С.О., д.м.н.
-
Шилькрот И.Ю., к.м.н.
-
Дворяковская Т.М., д.м.н.
-
Федоров Е.С., к.м.н.
-
Сурков А.Г., к.м.н.
-
Костик М.М., д.м.н.
-
Никишина И.П., к.м.н.
-
Ушакова С.А., д.м.н., профессор
-
Ульянова Е.А., к.м.н.
-
Глазырина Г.А., к.м.н.
-
Жолобова Е.С., д.м.н., профессор
-
Сударева О.О., к.м.н.
-
Игишева Л.Н., д.м.н., доцент
-
Лигостаева Е.А., к.м.н.
-
Малиевский В.А., д.м.н., профессор
-
Криулин И.А., младший научный сотрудник
-
Криулина Т. Ю., клинический аспирант
Рабочая группа Ассоциации медицинских генетиков:
-
Куцев С.И., д.м.н., профессор, чл.-корр. РАН
-
Захарова Е.Ю., д.м.н.
-
Поляков А.В., д.б.н.
Конфликт интересов: члены рабочей группы заявляют об отсутствии конфликта интересов.
Целевая аудитория
-
Врачи-педиатры
-
Врачи-ревматологи детских ревматологических отделений
-
Врачи-ревматологи детских ревматологических кабинетов детских поликлиник
-
Врачи-нефрологи детских нефрологических отделений
-
Врачи- нефрологи детских поликлиник
-
Врачи – медицинские генетики
-
Врачи- детские хирурги
-
Врачи-иммунологи
-
Медицинские психологи
-
Студенты медицинских ВУЗов
-
Обучающиеся в ординатуре
Методы, используемые для сбора/селекции доказательств: поиск в электронных базах данных.
Описание методов, использованных для оценки качества и силы доказательств: доказательной базой для рекомендаций, являются публикации,
вошедшие в Кохрейновскую библиотеку, базы данных EMBASE, MEDLINE и PubMed. Глубина поиска – 5 лет.
-
консенсус экспертов;
-
оценка значимости в соответствии с рейтинговой схемой.
Методы, использованные для анализа доказательств:
-
обзоры опубликованных мета-анализов;
-
систематические обзоры с таблицами доказательств.
Описание методов, использованных для анализа доказательств
При отборе публикаций, как потенциальных источников доказательств, использованная в каждом исследовании методология изучается для того, чтобы убедиться в ее валидности. Результат изучения влияет на уровень доказательств, присваиваемый публикации, что в свою очередь, влияет на силу
рекомендаций.
Таблицы доказательств: заполнялись авторами клинических рекомендаций.
Методы, использованные для формулирования рекомендаций: консенсус экспертов.
Экономический анализ
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидации рекомендаций
-
Внешняя экспертная оценка.
-
Внутренняя экспертная оценка.
Описание метода валидации рекомендаций
Настоящие рекомендации в предварительной версии были рецензированы независимыми экспертами, которых, прежде всего, попросили прокомментировать, насколько доступна для понимания интерпретация доказательств, лежащая в основе рекомендаций.
От детских ревматологов первичного звена получены комментарии в отношении доходчивости изложения важности предлагаемых рекомендаций, как инструмента повседневной практики.
Все комментарии, полученные от экспертов, тщательно систематизировались и обсуждались авторами рекомендаций. Каждый пункт обсуждался в отдельности.
Консультация и экспертная оценка
Проект рекомендаций был рецензирован независимыми экспертами, которые, оценивали доходчивость и точность интерпретации доказательной базы, лежащей в основе рекомендаций.
Авторский коллектив
Клинические рекомендации созданы на основании систематического обзора литературы 1992-2021 гг. Medline (Pubmed version), Embase (Dialog version) и Cochrane Library databases, с использованием созданных протоколов современных международных клинических рекомендаций по диагностике, лечению и ведению пациентов с ревматическими болезнями.
CAPS относится к редким наследственным заболеваниям, что исключает возможность проведения больших когортных и рандомизированных контролированных исследований и для создания протоколов диагностики и терапии используются лишь тематические исследования экспертов, опубликованные в последние два десятилетия.
Таблица 1. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)
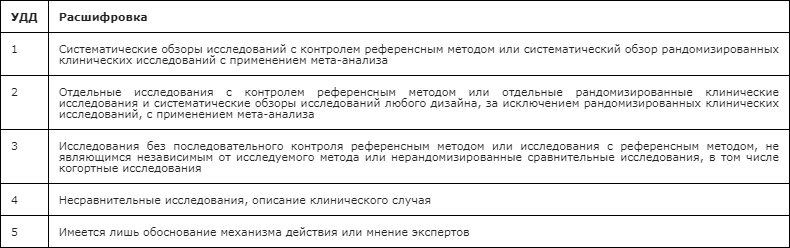
Таблица 2. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)

Таблица 3. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)

Приложение А3. Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов, инструкции по применению лекарственного препарата
Сроки проведения контроля эффективности терапии CAPS

Приложение Б. Алгоритмы действий врача
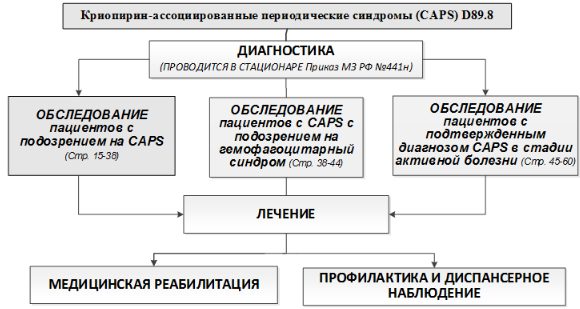
Схема 2
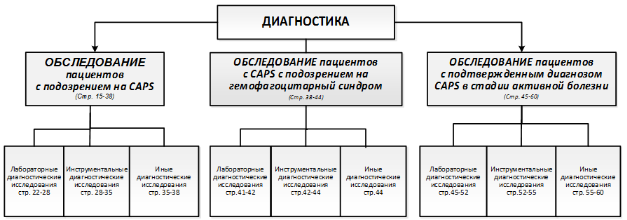
Схема 3
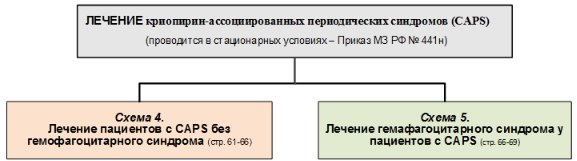
Схема 4

Схема 5

Схема 6
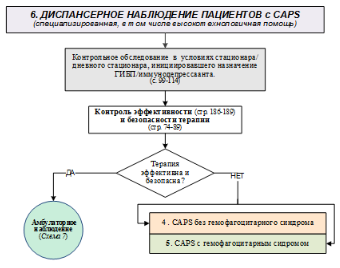
Схема 7
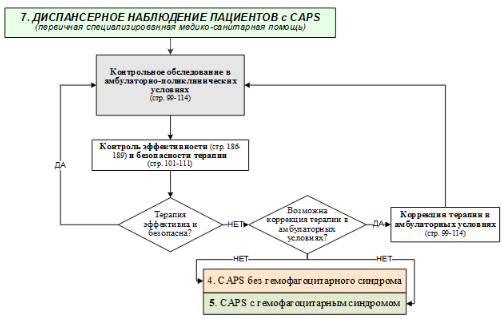
Что такое криопирин-ассоциированные периодические синдромы (CAPS)?
Эти три болезни представляют собой континуум по степени тяжести: FCAS является легким заболеванием, CINCA/NOMID – наиболее тяжелым, а больные MWS имеют промежуточный фенотип.
При исследовании этих патологий на молекулярном уровне были продемонстрированы мутации в одном и том же гене при всех трех заболеваниях (1,2 из информации для пациентов). Первым и основным симптомом всех CAPS является кожная сыпь. Ее, как правило, первой замечают в младенческом возрасте. Интенсивность ее различается у отдельных пациентов и зависит от активности заболевания. Кроме сыпи, все варианты CAPS имеют свои дополнительные симптомы:
Как часто встречается это заболевание?
Каковы причины заболевания?
Является ли это заболевание наследственным?
Является ли это заболевание инфекционным?
Каковы основные симптомы?
Часто встречается глухота (примерно в 75% случаев), которая, как правило, начинается в подростковом или в раннем взрослом возрасте. Амилоидоз является наиболее серьезным осложнением MWS. Он развивается в зрелом возрасте примерно в 25% случаев. Причиной этого осложнения является отложение в некоторых органах (например, в почках, кишечнике, коже или сердце) амилоида – особого белка, связанного с воспалением. Эти отложения постепенно приводят к потере функции органа, особенно почек; она проявляется в виде протеинурии (повышение уровня белка в моче), а затем – нарушений функции почек. Амилоидоз не относится к явлениям, специфическим для CAPS, он является осложнением, развивающимся и при других хронических воспалительных заболеваниях.
Воспаление костей и суставов варьирует по степени тяжести; примерно у двух третей пациентов проявления со стороны суставов ограничиваются болями или преходящим отеком во время вспышки заболевания. Однако в одной трети случаев в результате избыточного роста хряща развивается тяжелое и приводящее к инвалидизации поражение суставов. Эти артропатии могут вызывать значительные деформации суставов, сопровождающиеся болью и ограничением объема движений. Коленные, голеностопные, лучезапястные и локтевые суставы поражаются наиболее часто и симметрично. Характерны рентгенологические изменения в виде гипертрофической артропатии, которая если присутствует, то, как правило, развивается в раннем возрасте (до 3 лет).
Аномалии центральной нервной системы (ЦНС) присутствуют почти у всех больных и обусловлены хроническим асептическим менингитом (неинфекционным воспалением мембраны, окружающей головной и спинной мозг). Это хроническое воспаление приводит к постоянному повышению внутричерепного давления. Симптомы, связанные с этим состоянием, меняются по интенсивности и включают хронические головные боли, иногда рвоту, раздражительность у детей раннего возраста и папиллоэдему, которую можно выявить путем исследования глазного дна (вид специализированного офтальмологического обследования). Время от времени у тяжелых больных случаются эпилептические припадки (конвульсии) и происходят когнитивные нарушения, отмечается задержка психо-речевого развития.
При этом заболевании могут также поражаться глаза. Воспаление может произойти в передней и/или задней части глаза (передний и задний увеит, поражение зрительного нерва). Глазные проявления могут прогрессировать и привести к развитию потери зрения в зрелом возрасте (слепота). Часто встречается нейросенсорная глухота, которая обычно развивается на ранних сроках заболевания. Амилоидоз выявляется с возрастом у 25% больных. Вследствие хронического воспаления могут наблюдаться задержка роста и полового развития. Признаки воспаления в крови в большинстве случаев присутствуют постоянно. Тщательное обследование больных CAPS, как правило, выявляет перекрестные клинические симптомы. У больных MWS могут иметь место симптомы, характерные для FCAS, такие как чувствительность к холоду (т.е. повышение частоты приступов в зимнее время), или симптомы легкого поражения ЦНС, такие как частые головные боли или бессимптомная папиллоэдема, что характерно для больных CINCA/NOMID.
Одинаково ли проявляется заболевание у всех детей?
2. ДИАГНОСТИКА И ЛЕЧЕНИЕ
Можно ли лечить или излечить это заболевание?
Каковы методы лечения?
Это лечение также эффективно улучшает глазные, неврологические расстройства. При некоторых условиях препарат может снижать глухоту и контролировать амилоидоз. К сожалению, этот препарат не является эффективным средством при гипертрофической артропатии. Необходимые дозы зависят от тяжести заболевания. Лечение должно быть начато в раннем возрасте, до того, как хроническое воспаление приведет к необратимым повреждениям органов, таким как глухота или амилоидоз. Это требует ежедневных подкожных инъекций. Часто отмечаются реакции в месте инъекции, но со временем они проходят. Еще одним препаратом, подавляющим ИЛ-1, является Рилонацепт. Этот препарат одобрен Управлением по санитарному надзору за качеством пищевых продуктов и лекарственных средств США (FDA) для больных старше 11 лет, страдающих FCAS или MWS. Необходимы еженедельные подкожные инъекции.
Канакинумаб является еще одним препаратом, подавляющим ИЛ-1, который одобрен Управлением по санитарному надзору за качеством пищевых продуктов и лекарственных средств США (FDA) и Европейским агентством по лекарственным средствам (EMA) для лечения больных CAPS в возрасте от 4 лет. В ряде исследований было показано, что этот препарат позволяет эффективно контролировать воспалительные проявления при CAPS, если его вводить посредством подкожной инъекции один раз в 4-8 недель в зависимости от тяжести. Канакинумаб зарегистрирован в РФ для лечения больных CAPS. Ввиду генетического характера заболевания можно предположить, что фармакологическая блокада ИЛ-1 должна поддерживаться в течение длительного времени, если не всю жизнь.
Как насчет школы?
Как насчет диеты?
Может ли климат влиять на течение болезни?
Как насчет половой жизни, беременности, контрацепции?
Приложение Г1. Индекс активности аутовоспалительных заболеваний AIDAI
Название на русском языке: Индекс активности аутовоспалительных заболеваний
Оригинальное название (если есть): Auto-Inflammatory Diseases Activity Index (AIDAI)
Источник (официальный сайт разработчиков, публикация с валидацией): Piram M, et al. Ann Rheum Dis. 2014;73:2168-73.
Тип (подчеркнуть):
- индекс
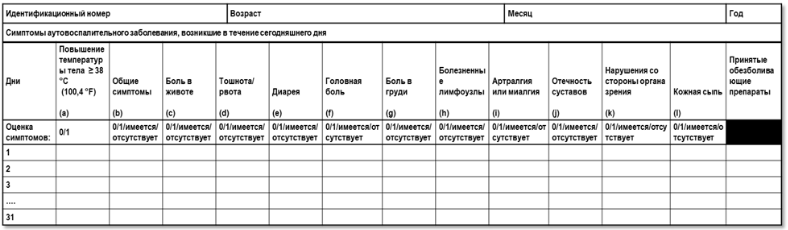
Ключ (интерпретация):
Общая оценка индекса AIDAI <9 баллов позволяет отделить неактивных пациентов от активных пациентов (с общей оценкой индекса ≥9 баллов).
Приложение Г2. Индекс активности СAPS (DAS-MWS)
Оригинальное название (если есть): Индекс активности СAPS (DAS-MWS)
Источник (официальный сайт разработчиков, публикация с валидацией): 1. Kuemmerle-Deschner J.B., Ozen S., Tyrrell P.N. et al. Diagnostic criteria for cryopyrin-associated periodic syndrome (CAPS) Ann Rheum Dis 2017;76:942-947. doi: 10.1136/annrheumdis-2016-209686
2. Piram M., Koné-Paut I. Lachmann H.J. et al. on the behalf of EUROFEVER, EUROTRAPS and the Paediatric Rheumatology International Trials Organisation (PRINTO) networks Validation of the Auto-Inflammatory Diseases Activity Index (AIDAI) for hereditary recurrent fever syndromes. Ann Rheum Dis 2014;73:2168–2173. doi:10.1136/annrheumdis-2013-203666
3. Terreri M. T., Bernardo W. M., Len C. A. et al. Guidelines for the management and treatment of periodic fever syndromes: Cryopyrin-associated periodic syndromes (cryopyrinopathies – CAPS). Rev Bras Reumatol Engl Ed. 2016; 56,1: 44-51.
Тип (подчеркнуть): - индекс
Включает 10 аспектов, 9 из которых отражают вовлечение органов и систем:
-
лихорадка
-
головная боль
-
поражение глаз
-
нарушение слуха
-
оральные язвы
-
боли в животе
-
заболевания почек
-
мышечно-скелетные симптомы
-
сыпь
-
PGAS (Patient Global Assessment Score) – глобальная оценка активности пациентом по шкале ВАШ
Ключ (интерпретация): Каждый симптом оценивается в баллах согласно индексу MWS-DAS как 0 – отсутствие симптомов, 1 – легкие симптомы, 2 – тяжелые для каждого параметра активности болезни.
Оценка <10 баллов по DAS-MWS – отражает легкое течение, ≥ 10 баллов является показателем высокой активности и тяжелого течения MWS.
Предикторы плохого прогноза:
-
Тяжелый MWS (DAS-MWS ≥10 баллов)
-
Женский пол
-
Снижение слуха
-
Мышечно-скелетные проявления
-
PGAS (Physician Global Assessment Score), PMS (Patient Mood Score), PPS (Patient Performance Score)
-
Снижение уровня гемоглобина
-
Повышение СОЭ
Приложение Г3. Индекс повреждений при аутовоспалительных заболеваниях (ADDI)
Оригинальное название (если есть): Autoinflammatory Disease Damage Index
Источник (официальный сайт разработчиков, публикация с валидацией): Ter Haar NM, van Delft ALJ, Annink KV et al.: In silico validation of the Autoinflammatory Disease Damage Index. Ann Rheum Dis 2018; 77: 1599-605.
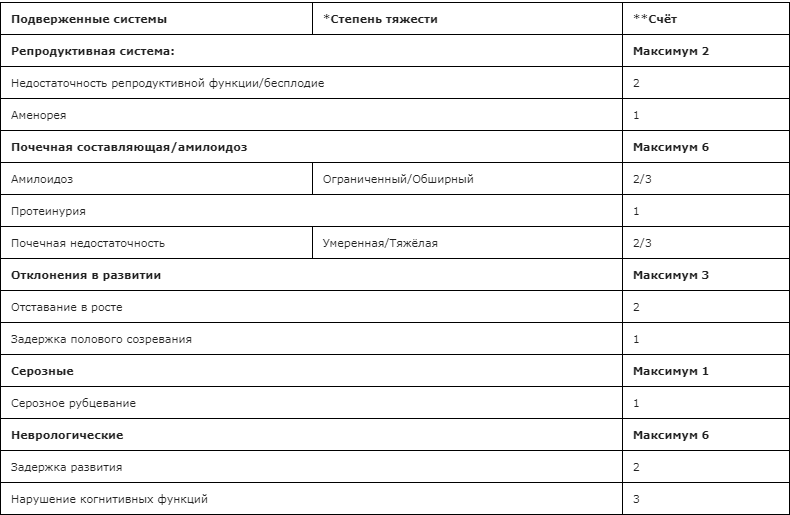

**Счёт, который присваивается согласно повреждению системы. Для тех систем, для которых существует шкала степени тяжести, наименьшее значение счёта приведено для легкой степени проявления, наибольшее значение – для тяжёлой. Для каждой категории счёт лимитирован максимальным значением.
Словарь терминов:
Аменорея: Первичная аменорея: отсутствие менархе к возрасту 16 лет или отсутствие менархе в течение 5 лет после телархе у женщин. Вторичная аменорея: отсутствие менструации в течение последовательных 6 месяцев и более у женщин, у которых ранее были менструации.
Амилоидоз: Симптоматический амилоидоз, подтвержденный окраской срезов тканей Конго красным или амилоид P(SAP) сцинтиграфией.
Деформация костей: Деформация костей или гипертрофия, подтвержденные клинически и/или посредством визуализирующих исследований.
Вовлечение центральной нервной системы: Очаговый неврологический дефицит (грубый и/или небольшой сенсомоторный), общий дефицит (например, память, поведение), судороги и спинномозговая симптоматика. Нейропсихиатрические расстройства, не связанные с заболеванием, не должны оцениваться
Когнитивные расстройства: Необходимость специального обучения ввиду нарушения когнитивных функций или IQ< 70 согласно нейрофизиологической оценке или других эквивалентных систем.
Задержка развития: Неспособность достичь возрастных этапов в развитии, включая язык/речь, моторные, социальные / эмоциональные и когнитивные этапы.
Повышенное внутричерепное давление: Признаки и/или симптомы повышенного внутричерепного давления, подтверждённые соответствующими методами.
Задержка роста: определяется как наличие по крайней мере 2 из 3 следующих признаков:
Потеря слуха: Нейросенсорные нарушения слуха, подтвержденные аудиометрией или другой соответствующей возрасту методологией, или потребность в слуховых аппаратах или кохлеарном имплантате.
Бесплодие: Заболевание репродуктивной системы, определяемое неспособностью достичь клинической беременности после 12 месяцев или более регулярного незащищенного полового акта, не из-за известных нарушений у здорового партнёра.
Ограничение подвижности суставов: Фиксированное ограничение в нормальном диапазоне движений суставов, влияющих на функцию, с или без деструктивной артропатии или аваскулярного некроза.
Повреждение органов зрения: Повреждение органов зрения (например, атрофия зрительного нерва, повышенное внутриглазное давление или катаракта), подтвержденное офтальмологом, с нарушением зрения или без него.
Остеопороз: Снижение минеральной плотности кости в сочетании с компрессионным переломом позвоночника и / или патологическими переломами костей, подтвержденными визуализирующими методами исследования, которые могут включать остеоденситометрию кости. Наличие изолированного снижения минеральной плотности костной ткани не является достаточным для постановки диагноза «остеопороз».
Протеинурия: Стойкое соотношение белка и креатинина в моче >20 мг / ммоль в первой утренней моче; и / или суточная экскреция белка > 0,3 г/24 ч или отношение альбумина мочи к креатинину >15 мг/ммоль.
Задержка полового созревания: Стадия Таннера ниже -2 SD для возраста или ниже 3-го перцентиля для возраста или любая стадия Таннера после фармакологической индукции пубертата.
Почечная недостаточность: Скорость клубочковой фильтрации (СКФ) <60 мл /мин/1,73 м2, диализ или трансплантация.
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.