Цитомегаловирусная инфекция у детей
 Версия: Клинические протоколы МЗ РК - 2024 (Казахстан)
Версия: Клинические протоколы МЗ РК - 2024 (Казахстан)
Врожденная цитомегаловирусная инфекция (P35.1), Другие цитомегаловирусные болезни (B25.8), Цитомегаловирусная болезнь (B25), Цитомегаловирусная болезнь неуточненная (B25.9), Цитомегаловирусный гепатит (B25.1+) (K77.0*), Цитомегаловирусный панкреатит (B25.2+) (K87.1*), Цитомегаловирусный пневмонит (B25.0+) (J17.1*)
Инфекционные болезни у детей, Педиатрия
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «16» июля 2025 года
Протокол №235
КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
ЦИТОМЕГАЛОВИРУСНАЯ ИНФЕКЦИЯ У ДЕТЕЙ
Цитомегаловирусная инфекция (ЦМВИ) — инфекция, вызываемая возбудителем из группы бетагерпесвирусов, для которого основными клетками-мишенями в организме человека, трансформирующимися при его репликации в цитомегалические, являются моноциты, макрофаги, гранулоциты, эпителиальные и эндотелиальные клетки, фибробласты, гладкомышечные клетки. ЦМВИ характеризуется многообразными проявлениями от бессимптомного до генерализованного (септического) течения с тяжелым поражением ЦНС и других органов.
Врожденная цитомегаловирусная инфекция– инфекционное заболевание, развившееся в результате антенатальной передачи возбудителя от матери к плоду при первичном заражении беременной, реактивации ранее приобретенной инфекции во время беременности или заражении серопозитивной беременной другим штаммом цитомегаловируса. Врожденная ЦМВИ может являться причиной пороков развития плода, анте- или интранатальной гибели плода, тяжелого генерализованного заболевания новорожденного вплоть до летального исхода, а также необратимых инвалидизирующих поражений, таких как нейросенсорная тугоухость, слепота, детский церебральный паралич, задержка нервно-психического развития.
Код(ы) Международной классификации болезней 10 пересмотра (МКБ-10)/Международной классификации болезней 11 пересмотра (МКБ-11)
Дата разработки/пересмотра протокола: 2013, (пересмотр 2017, 2024 год).
Категория пациентов: дети до 18 лет.
Сокращения, используемые в протоколе:
Цитомегаловирусная инфекция (ЦМВИ) — инфекция, вызываемая возбудителем из группы бетагерпесвирусов, для которого основными клетками-мишенями в организме человека, трансформирующимися при его репликации в цитомегалические, являются моноциты, макрофаги, гранулоциты, эпителиальные и эндотелиальные клетки, фибробласты, гладкомышечные клетки. ЦМВИ характеризуется многообразными проявлениями от бессимптомного до генерализованного (септического) течения с тяжелым поражением ЦНС и других органов.
Врожденная цитомегаловирусная инфекция– инфекционное заболевание, развившееся в результате антенатальной передачи возбудителя от матери к плоду при первичном заражении беременной, реактивации ранее приобретенной инфекции во время беременности или заражении серопозитивной беременной другим штаммом цитомегаловируса. Врожденная ЦМВИ может являться причиной пороков развития плода, анте- или интранатальной гибели плода, тяжелого генерализованного заболевания новорожденного вплоть до летального исхода, а также необратимых инвалидизирующих поражений, таких как нейросенсорная тугоухость, слепота, детский церебральный паралич, задержка нервно-психического развития.
ВВОДНАЯ ЧАСТЬ
Код(ы) Международной классификации болезней 10 пересмотра (МКБ-10)/Международной классификации болезней 11 пересмотра (МКБ-11)
| МКБ - 10 | МКБ - 11 | ||
| Код | Наименование заболеваний и состояний | Код | Наименование заболеваний и состояний |
| Р 35.1 |
Врожденная цитомегаловирусная инфекция
|
1Е30 | Цитомегаловирусный гепатит |
| В 25 |
Приобретенная цитомегаловирусная инфекция
|
1Е31 | Цитомегаловирусный панкреатит |
| В 25.0 |
Врожденная цитомегаловирусная инфекция + цитомегаловирусная пневмония
|
1Е3Y | Другие уточненные цитомегаловирусные заболевания |
| В 25.1 |
Врожденная цитомегаловирусная инфекция + цитомегаловирусный гепатит
|
1E3Z | Цитомегаловирусные заболевания неуточненные |
| В 25.2 |
Врожденная цитомегаловирусная инфекция + цитомегаловирусный панкреатит
|
||
| В 25.8 |
Другие формы цитомегаловирусной инфекции
|
||
| В 25.9 |
Цитомегаловирусная инфекция неуточненная
|
||
Дата разработки/пересмотра протокола: 2013, (пересмотр 2017, 2024 год).
Пользователи протокола: врачи общей практики, детские инфекционисты, педиатры.
Категория пациентов: дети до 18 лет.
Сокращения, используемые в протоколе:
|
АлАТ
|
аланинаминотрансфераза |
|
АсАТ
|
аспартатаминотрансфераза |
|
Б/х
|
биохимический анализ |
|
ВУИ
|
внутриутробная инфекция |
|
ГВ
|
гестационный возраст |
|
ГГТП
|
гамма-глутамилтранспептидаза |
|
ДНК ЦМВ
|
геном цитомегаловируса |
|
ЖКТ
|
желудочно-кишечный тракт |
|
ИФА
|
иммуноферментный анализ |
|
КТ
|
компьютерная томография |
|
МРТ
|
магнитно- резонансная томография |
|
ОАЭ
|
отоакустическая эмиссия |
|
ОАК
|
общий анализ крови |
|
ОАМ
|
общий анализ мочи |
|
ОРЗ
|
острое респираторное заболевание |
|
ПЦР
|
полимеразноцепная реакция |
|
ПВТ
|
противовирусная терапия |
|
СОЭ
|
скорость оседания эритроцитов |
|
ЦМВИ (CMV)
|
цитомегаловирусная инфекция |
|
ЦНС
|
центральная нервная система |
|
ЭКГ
|
электрокардиография |
|
ФЭГДС
|
фиброэзофагогастродуоденоскопия |
|
IgG
|
иммуноглобулины класса G |
|
IgM
|
иммуноглобулины класса М |
|
IQ
|
тест на уровень интеллекта |
|
SD ГВ
|
Стандартные величины грудного возраста |
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с не высоким (+) риском систематической ошибки. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
Классификация
Классификация заболевания или состояния [3,6-8,15]:
• врожденная ЦМВИ;
• приобретенная ЦМВИ.
Классификация врожденной ЦМВИ, согласно Европейским рекомендациям [4,7, 8]:
• симптоматическая (манифестная):
✓ легкая
✓ среднетяжелая
✓ тяжелая
• бессимптомная;
• осложнения;
Клиническая классификация приобретенной ЦМВИ:
• острая ЦМВИ;
• бессимптомная форма;
• цитомегаловирусный мононуклеоз;
• манифестная форма (цитомегаловирусная болезнь);
• латентная ЦМВИ;
• активная ЦМВИ (реактивация, реинфекция);
• ЦМВ – ассоциированный синдром.
Течение ЦМВИ:
• острое (до3-х мес);
• подострое (3-6 мес);
• затяжное (6-12 мес);
• хроническое (более 12 мес).
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания или состояния:
При приобретенной форме: дети развивают манифестные формы заболевания реже, чаще заболевание протекает бессимптомно (латентная форма), но иногда наблюдается легкие гриппоподобные заболевания, неясный субфебрилитет. Приобретенная ЦМВИ даже в раннем возрасте протекает чаще в виде субклинической (малосимптомной) формы или в виде бессимптомной сероконверсии. Диагностика этих форм основывается на данных лабораторных исследований
При врожденной форме ЦМВИ:
У недоношенных, ослабленных детей с отягощенным перинатальным анамнезом клиническая манифестация ЦМВИ возможна уже к 3-5 неделе жизни. Наиболее часто при этом отмечается интерстициальная пневмония, возможно развитие затяжной желтухи, гепатоспленомегалии, анемии и других гематологических расстройств.
Характер поражения зависит от сроков инфицирования:
- При инфицировании на ранних сроках (первые 4-6 недель) возможны гибель плода, самопроизвольный выкидыш или формирование системной патологии, сходной с генетическими заболеваниями.
- При инфицировании в первые 3 месяца беременности возможно тератогенное воздействие на плод: проявляется косолапостью, глухотой, деформацией нёба, микроцефалией.
- При инфицировании в более поздние сроки может быть врождённая ЦМВ-инфекция, не сопровождающаяся пороками развития, может проявляться и как генерализованная инфекция, и как поражение отдельных органов с нетяжелыми транзиторными симптомами болезни, например, умеренной гепатомегалией, изолированным снижением количества тромбоцитов или повышенным уровнем АЛаТ. Возможна и клинически бессимптомная ЦМВИ с изолированной нейросенсорной тугоухостью.
- Рождение ребенка с клиническими проявлениями врожденной ЦМВИ указывает на пренатальный характер инфицирования и практически всегда свидетельствует о перенесенной матерью во время беременности первичной ЦМВ- инфекции.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ [1-9,13]
Диагностические критерии у детей:
I. Приобретенная ЦМВИ [3,6,8]:
Жалобы:
• длительная лихорадка, чаще субфебрильная;
• слабость, снижение аппетита;
• повышенная утомляемость, сонливость;
• возможно увеличение и болезненность слюнных желез;
• увеличение лимфоузлов (чаще шейные, подчелюстные);
• кашель;
• возможно желтуха;
• тошнота, рвота;
• боли в животе;
Анамнез:
• диарея;
• снижение остроты зрения с дефектами полей зрения;
• неврологические жалобы (головная боль, головокружение, рвота, парестезии, судороги и.т.д.
Анамнез:
• постепенное развитие;
• длительная волнообразная лихорадка неправильного типа;
• артралгии, миалгии;
• частые ОРВИ, бронхиты в том числе и обструктивные;
• переливание крови или плазмы.
При манифестной форме чаще возникает мононуклеозоподобный синдром, напоминающий «простуду», но с длительной лихорадкой, увеличением лимфатических узлов, чаще шейной группы, гепатомегалией, иногда с развитием гепатита, в крови отмечается лимфомоноцитоз.
Физикальное обследование:
Клинические проявления при приобретенной форме зависят от фазы болезни, формы болезни (локализованная или генерализованная) и поражения конкретно органа или системы: гепатит, энтероколит, энцефалит, множественные мононейропатии, пневмония, кардит, ретинит, дерматиты, васкулиты, интерстициальный пневмонический процесс, тромбоцитоз или тромбоцитопения, лимфомоноцитоз (мононуклеозоподобный синдром), интерстициальный нефрит и т.д.
При манифестной форме чаще возникает мононуклеозоподобный синдром, напоминающий «простуду», но с длительной лихорадкой, увеличением лимфатических узлов, чаще шейной группы, гепатомегалией, иногда с развитием гепатита, в крови отмечается лимфомоноцитоз.
Опорные симптомы (для последующего обследования на ЦМВИ):
• продолжительный субфебрилитет, но может быть и гипертермия;
• увеличение преимущественно лимфоузлов шейной группы;
• увеличение слюнных желез;
• постоянная гиперемия слизистой ротоглотки, с увеличением небных миндалин;
• может быть офтальмопатология;
• увеличение печени и другие проявления гепатита;
• лимфоцитоз, моноцитоз или лимфомоноцитоз;
• ускорение СОЭ неясной этиологии;
• изменения в моче – белок, эпителиальные клетки.
Лабораторные исследования приобретенной формы ЦМВИ [3,6,13]:
Основные лабораторные исследования:
ИФА и ПЦР исследования крови, мочи, слюны:
1) Маркеры приобретенной формы ЦМВИ:
Острая фаза ЦМВИ:
• анти ЦМВ IgM -маркёры «свежей», первичной инфекции определяются от начала заболевания до 8– 12 нед после заражения;
• анти ЦМВ IgM и анти ЦМВ IgG низкой авидности ( ниже 50%)*;
• ДНК ЦМВ в моче;**
• ДНК ЦМВ в крови.**
Латентная фаза ЦМВИ:
Активная фаза ЦМВИ (реактивация, т.е. ранее спящей инфекции):
Основные инструментальные исследования:
Дополнительные инструментальные исследования:
Диагностический алгоритм:Латентная фаза ЦМВИ:
• анти ЦМВ IgM – отрицательные;
• анти ЦМВ IgG (высокой авидности- выше 50%)* – положительные.
Активная фаза ЦМВИ (реактивация, т.е. ранее спящей инфекции):
• наличие IgМ и высоких титров IgG высокой авидности*;
• ДНК ЦМВ в моче;**
• ДНК ЦМВ в крови;**
• ДНК ЦМВ слюне.**
Активная фаза ЦМВИ (реинфекция,т.е. заражение другим серотипом вируса на имеющееся хроническое носительство):
• наличие IgМ и высоких титров IgG низкой авидности;
• ДНК ЦМВ в моче;**
• ДНК ЦМВ в крови;**
• ДНК ЦМВ слюне.**
Примечание:
* - исследование авидности: высокая авидность антител предполагает, что инфекция произошла более трех месяцев назад, тогда как низкая авидность предполагает недавнюю инфекцию в течение трех месяцев.
** - при отсутствии количественного измерения вирусной нагрузки, исследование проводится качественным анализом
2) Параклинические исследования:
• ОАК: лимфоцитоз, моноцитоз или лимфомоноцитоз, возможна тромбоцитопения, атипичные мононуклеары, ускорение СОЭ;
• ОАМ: микропротеинурия, микрогематурия, увеличение количества эпителиальных клеток.
Дополнительные лабораторные исследования:
• биохимическое исследование крови (билирубин- повышение уровня как за счет непрямой, так и за счет прямой фракции и АЛаТ) при желтушном синдроме и гепатомегалии;
• коагулограмма: при геморрагическом синдроме;
• анализ ликвора: при подозрении на менингит и энцефалит (лимфоцитарный или смешанный плеоцитоз, повышение уровня белка при энцефалите).
Инструментальные исследования:
Основные инструментальные исследования:
• рентгенография органов грудной клетки (при наличии симптомов пневмонии);
• ЭКГ: признаки миокардита, кардиомиопатии.
Дополнительные инструментальные исследования:
• ФЭГДС, колоноскопия (воспалительные и язвенные поражения слизистой ЖКТ);
• КТ, МРТ (признаки поражения ЦНС);
• КТ грудной клетки;
• офтальмоскопия (на сетчатке по периферии глазного дна очаги белого цвета с геморрагиями по ходу ретинальных сосудов, при прогрессировании инфильтрация с зонами атрофии и очагами кровоизлияний).
Анамнез матери:
Основные лабораторные исследования:
Основные инструментальные исследования:
Дополнительные инструментальные исследования:
II. Врожденная ЦМВИ [1-11,13,15]:
Анамнез матери:
а) акушерская патология при предыдущей и настоящей беременности: преждевременные роды, выкидыши, угроза прерывания беременности, многоводие, маловодие, гестоз, фетоплацентарная недостаточность;
б) экстрагенитальная патология: субфебрилитет, лимфоаденопатия, ОРЗ или мононуклеозоподобный синдром, гепатоспленомегалия
При интранатальном заражении первые клинические проявления заболевания новорожденного могут манифестировать после 20 суток жизни (вплоть до 6 месяцев). У новорожденных в течение первого месяца жизни возникают инфекционные заболевания в результате в основном семейных контактов, в том числе грудного вскармливания. Экскреция ЦМВ с грудным молоком в течение первых недель после родов бывает низкой, достигает максимума к 4–8 неделям, завершается к 9–12 неделям. Считается, что риск трансмиссии вируса коррелирует с вирусной нагрузкой в молоке, передача максимальна при высокой экскреции. У доношенных детей в результате инфицирования ЦМВ через молоко матери формируется, как правило, субклиническое течение инфекции без остаточных явлений; в клинической картине более вероятно развитие энтероколита и транзиторного холестатического гепатита с минимальным цитолизом. Недоношенные дети (вес <1000 г, срок гестации — < 30 недель) имеют более высокий риск инфицирования с риском развития острой ЦМВИ с полисистемным поражением (сепсис-подобные формы) и формированием распространенного эрозивно-язвенного поражения кишечника. Отдаленные исходы ЦМВИ, приобретенных с грудным молоком матери, как правило, благоприятные — без когнитивных нарушений и нейросенсорной тугоухости.
Риск инфицирования плода и лабораторные критерии диагностики различных вариантов течения ЦМВИ в период беременности [6]
Анамнез врожденной ЦМВИ:
Антенатальное заражение плода реализуется при трансплацентарной передаче от матери к плоду, которая возможна в течение всей беременности.
При интранатальном заражении первые клинические проявления заболевания новорожденного могут манифестировать после 20 суток жизни (вплоть до 6 месяцев). У новорожденных в течение первого месяца жизни возникают инфекционные заболевания в результате в основном семейных контактов, в том числе грудного вскармливания. Экскреция ЦМВ с грудным молоком в течение первых недель после родов бывает низкой, достигает максимума к 4–8 неделям, завершается к 9–12 неделям. Считается, что риск трансмиссии вируса коррелирует с вирусной нагрузкой в молоке, передача максимальна при высокой экскреции. У доношенных детей в результате инфицирования ЦМВ через молоко матери формируется, как правило, субклиническое течение инфекции без остаточных явлений; в клинической картине более вероятно развитие энтероколита и транзиторного холестатического гепатита с минимальным цитолизом. Недоношенные дети (вес <1000 г, срок гестации — < 30 недель) имеют более высокий риск инфицирования с риском развития острой ЦМВИ с полисистемным поражением (сепсис-подобные формы) и формированием распространенного эрозивно-язвенного поражения кишечника. Отдаленные исходы ЦМВИ, приобретенных с грудным молоком матери, как правило, благоприятные — без когнитивных нарушений и нейросенсорной тугоухости.
Риск инфицирования плода и лабораторные критерии диагностики различных вариантов течения ЦМВИ в период беременности [6]
|
Форма инфекции в период беременности
|
Наличие вирусемии | Антигены ЦМВ | Анти-ЦМВ-АТ | Риск инфицирования плода |
| Латентная | Нет | Не обнаруживаются | IgG | Крайне низкий |
| Персистирующая | Нет | Обнаруживаются | IgG | До 2% |
| Реактивированная | Есть | Обнаруживаются |
Нарастат IgG, возможно появление IgМ
|
До 8% |
| Первичная инфекция | Есть | Обнаруживаются | IgМ,постепенное нарастание низкоавидных IgG в «парных сыворотках» | До 50% |
Физикальное обследование врожденной ЦМВИ:
Возможные клинические симптомы [7,8,15]:
• маловесный к сроку гестации;
• петехии или другие геморрагические проявления типа пурпуры, возникающие сразу после рождения и сохраняющиеся достаточно долго;
• желтуха, которая появляется раньше физиологической и длительно персистирует;
• гепатомегалия и спленомегалия;
• неврологические нарушения (синдром угнетения, вплоть до комы);
• судорожный синдром;
• микроцефалия (окружность головы < -2 SD ГВ);
• сыпь по типу «черничного кекса».
Симптомы по тяжести болезни:
Среди врожденно инфицированных детей у небольшого числа имеются признаки и симптомы заболевания при рождении, и примерно у половины наблюдаются долгосрочные последствия [8].
Бессимптомная форма ЦМВИ когда у младенца не имеются явных аномалий при рождении и они имеют нормальную остроту слуха. Среди бессимптомных младенцев с ЦМВ у небольшого количества из них разовьются долгосрочные последствия. Наиболее частым долгосрочным последствием является потеря слуха [4,8,9].
Легкая форма, когда отдельные признаки (максимально 1 или 2) клинически незначимые или преходящие:
• петехии;
• незначительная гепатомегалия или спленомегалия;
• б/х нарушения – пограничное повышение уровня трансаминаз, или
• коньюгированная гипербилирубинемия;
• гематологические нарушения – незначительная тромбопения, анемия, лейкопения;
• при отсутствии клинико-лабораторных признаков заболевания, сомнительно определяемая виремия.
Среднетяжелая форма – персистирование (т.е. сохраняющиеся изменения более 2 недель) б/х, гематологических признаков или наличие более 2-х «легких» проявлений инфекции.
Среднетяжелая форма – персистирование (т.е. сохраняющиеся изменения более 2 недель) б/х, гематологических признаков или наличие более 2-х «легких» проявлений инфекции.
Тяжелая форма – это клинические и инструментальные проявления поражения ЦНС и/или жизнеугрожающее течение болезни:
• микроцефалия;
• снижение слуха (моно- или билатеральное);
• судороги;
• офтальмопатология (ретинит, хориоретинит и т.д.);
• менингит и/или энцефалит с детекцией ЦМВ в ликворе;
• гепатит и другие полиорганные нарушения;
• изменения ЦНС на УЗИ и КТ ( кальцификаты, перивентрикулярные кисты, субэпендимальные псевдокисты, аномалии белого вещества, атрофия коры, гипоплазия мозжечка, мозговая гипоплазия, дисплазия гипокампа, нарушение миграции серого и белого вещества)
Хроническая форма врожденной ЦМВИ: волнообразное течение хронической формы внутриутробной ЦМВИ наблюдается у части, перенесших острую форму заболевания.
Хроническая форма врожденной ЦМВИ: волнообразное течение хронической формы внутриутробной ЦМВИ наблюдается у части, перенесших острую форму заболевания.
Осложнения [8]:
• микроцефалия;
• детский церебральный паралич;
• эпилепсия;
• атрофия зрительных нервов, задержка развития зрительных нервов;
• низкий IQ;
• хронические гепатиты с исходом в цирроз печени;
• поражения почек (кистозные дисплазии, нефротический синдром);
• пневмосклероз;
• внутрижелудочковые кровоизлияния;
• поражение внутреннего уха, приводящего к тугоухости: при отсутствии лечения примерно у 50% детей с симптоматической неонатальной цитомегалией и у 10% с бессимптомной формой;
• аномалии прикуса, желтый цвет эмали зубов [10].
• врожденный ЦМВ может часто вызывать вестибулярную дисфункцию, которая может быть серьезной и влиять на моторику, осанку и стабильность ребенка [11].
Лабораторные исследования врожденной ЦМВИ:
Основные лабораторные исследования:
1) ПЦР: исследования проводить исключительно в первые 2-3 недели жизни, т.к. положительные результаты ПЦР исследования после этого срока могут свидетельствовать о интранатальном или постнатальном заражении младенца.
Алгоритм исследования:
- Скриннинг ЦМВИ начинается у новорожденного с ПЦР исследования слюны ( что не нужно делать ребенку старше периода новорожденности как скриннинг), при положительном результате ( чтобы исключить попадания вируса с молоком матери, проводить исследование через 90 минут после грудного кормления), подтвердить ПЦР исследованием мочи и только после этого следующим этапом детекции является:
- ПЦР количественный* сыворотки крови (обнаружение ДНК ЦМВ), ПЦР крови с высоким содержанием ЦМВ может повлиять на выбор метода визуализации черепа.
- при поражении ЦНС, ПЦР ликвора для обнаружения ДНК вируса.
Примечание: * - при отсутствии количественного определения вирусной нагрузки , разрешается качественный метод
2) Параклинические анализы:
• клинический анализ крови (анемия, тромбопения, лимфоцитоз, моноцитоз);
• ОАМ (наличие белка, увеличение количества эпителиальных клеток и т.д.);
• б/х - АлАТ (повышен уровень), АсАТ (повышен уровень), билирубин с фракциями (может быть как повышение уровня как непрямого так и коньюгированного билирубина), ГГТП, общий белок, альбумин, креатинин, мочевина, глюкоза, электролиты;
Дополнительные лабораторные исследования:
• ИФА обследование у матери для определения Ig M и G c низким индексом авидности, сравнить текущую и дородовую кровь и изучение материнского анамнеза.
• ИФА крови у младенца на Ig M, G является малоинформативным методом, т.к. IgM синтезируется менее чем в 50% и удерживается в организме короткое время, нередко можно получить ложноположительный результат, наличие IgG, могут быть пассивным переносом материнских антител
• по показаниям коагулограмма, ликворограмма.
Инструментальные исследования:
Основные инструментальные исследования:
• УЗИ головного мозга (кальцинаты, перивентрикулярные кисты, дилатация желудочков, субэпендимальные, псевдокисты, герминолитические кисты, аномалии белого вещества, атрофия коры, нарушения миграции, гипоплазия мозжечка, лентикулостриарная васкулопатия);
• офтальмологический осмотр (хориоретинит, кровоизлияние в сетчатку, атрофия зрительного нерва, косоглазие, катаракта).
Дополнительные инструментальные исследования:
• КТ, МРТ головного мозга после УЗИ исследования;
• верификация различных органопатологий: рентгенография органов грудной клетки, УЗИ брюшной полости, почек, ЭХО-КГ, ЭКГ, ОАЭ, КТ и МРТ различных органов и др.
Показания для консультации профильных специалистов:
• кардиолога – при наличии ВПС;
• нейрохирурга – при пороках развития ЦНС;
• невропатолога для оценки неврологического развития;
• гематолога при выраженных гематологических изменениях и геморрагическом синдроме;
• окулиста – для исследования глазного дна и структур;
• отоларинголога – для исследования центрального слуха.
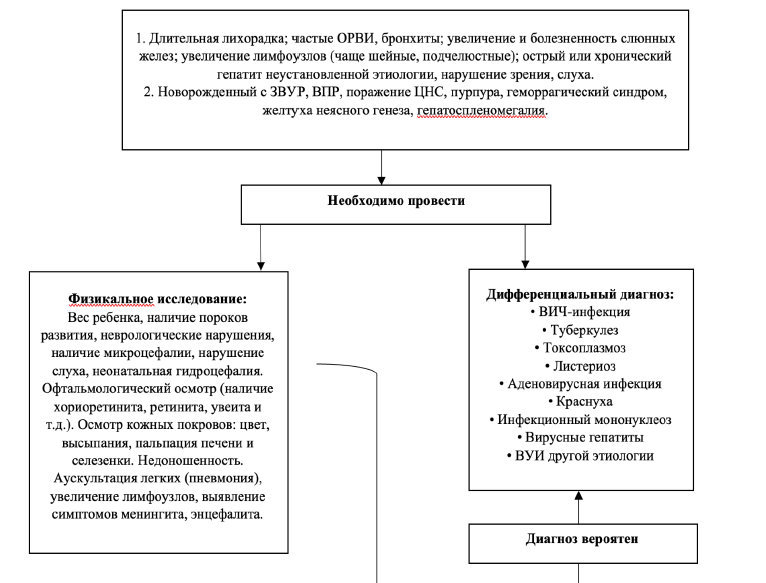
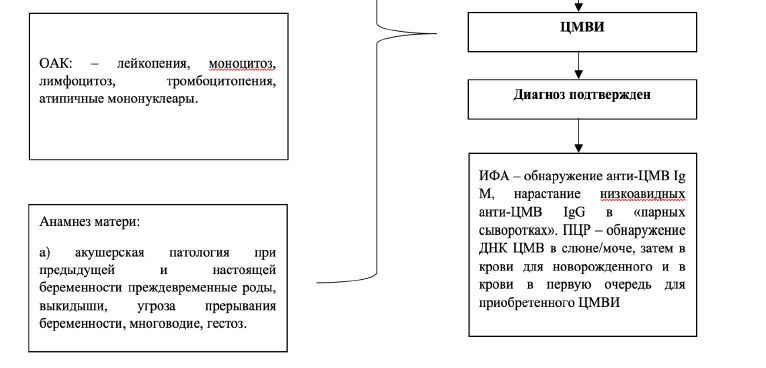
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований [1-6,7,11,15]:
|
Диагноз
|
Обоснование для дифференциальной диагностики |
Обследования
|
Критерии исключения диагноза |
| ВИЧ-инфекция | Лихорадка, полиаденопатия, сыпь, гепатолиенальный синдром |
ИФА ПЦР |
Увеличиваются отдельные лимфатические узлы разных групп, безболезненные, тонзиллит не характерен, язвенные поражения слизистых полости рта и половых органов, проявления оппортунистических инфекций (кандидоз). Положительный анализ на ВИЧ методами ИФА и ПЦР. |
|
Вирусные гепатиты
|
Гепатоспленомегалия, желтуха |
• Биохимический анализ крови на билирубин и АлАт;
• ИФА – HBsAg и анти- HCV антитела;
• ПЦР- ДНК HBV и РНК HCV
|
Длительная лихорадка не характерна. Положительные результаты анализа крови: ИФА – HBsAg и анти-HCV антитела; ПЦР- ДНК HBV и РНК HCV. Повышение билирубина за счет прямой фракции и АлАТ.
|
|
Туберкулез
|
Длительная лихорадка и кашель. | Рентгенография легких |
Хронический кашель (> 30 дней);
Плохое развитие/отставание в весе или потеря веса; Положительная реакция Манту;
Контакт с больным туберкулезом в анамнезе (знают не всегда);
Рентгенологические признаки: первичные комплекс или милиарный туберкулез;
Обнаружение микобактерий туберкулеза при исследовании мокроты у детей более старшего возраста.
|
| Токсоплазмоз | Энцефалит, лимфоаденопатия, гепатомегалия, желтуха, экзантема. |
ИФА -определение IgM и IgG к Т.gondii;
ПЦР - определение ДНК
Т.gondii
|
хориоретинит, кальцификаты в головном мозге, висцеральные поражения. Положительные результаты: ИФА - IgM и IgG к Т.gondii; ПЦР - ДНК Т.gondii. |
| Листериоз | Наличие лихорадки, гепатомегалии, повышения уровня трансаминаз, иногда уровня билирубина. | ИФА, бактериологический анализ кала, мочи |
Продолжительная лихорадка, умеренно выраженная гипербилирубинемия, в ОАК нередко лейкоцитоз, нейтрофилез, значительно ускоренное СОЭ, поражение других систем и органов. Септический процесс у новорожденных
Положительные результаты ИФА - IgM к листерии и выделение культуры листерии.
|
| Аденовирусная инфекция | Лихорадка, полиаденопатия, увеличение селезенки и печени, фарингит, тонзиллит. | Обнаружение вируса в мазках-отпечатках со слизистой носа методом иммунофлюоресцентног о анализа. | Лимфатические узлы увеличены умеренно, единичные, безболезненные; ринорея, продуктивный кашель. Часто конъюнктивит, тонзиллит, фарингит и диарея. |
| Краснуха | Увеличение затылочных лимфоузлов, экзантема. | ИФА- определение IgM к вирусу краснухи. | Кратковременность симптомов, поражаются только затылочные и заднешейные лимфоузлы. Обнаружение специфических антител - IgM к вирусу краснухи. |
| Инфекционный мононуклеоз | Лимфоаденопатия, ангина, гепатолиенальный синдром, лихорадка. | ИФА- определение IgM VCA к ВЭБ. | Преобладает системное увеличение лимфоузлов. Обнаружение специфических антител- IgM VCA к ВЭБ. |
| Внутриутробные инфекции: герпетическая инфекция, токсоплазмоз, сифилис | Поражение ЦНС, желтуха, пурпура, геморрагический синдром | ПЦР мочи и крови на простой герпес, токсоплазмы. ИФА на антитела к простому герпесу, токсоплазме. Серологические реакции для выявления атител к бледной трепонеме | Обнаружение специфических антител и ДНК простого герпеса, токсоплазмы в моче и крови |
| Гемолитическая болезнь новорожденного | Желтуха, гепатоспленомегалия, анемия | Определение группы крови резус фактора у матери и ребенка, ОАК , определение уровня общего билирубина и фракций | Анамнез беременности матери, раннее появление желтухи и анемии, групповой или резус конфликт, тяжелая анемия, повышение уровня билирубина за счет непрямой фракции |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ [3-10,11-13,14,15]
Лечение ЦМВИ складывается из противовирусной и патогенетической терапии. Показанием к проведению ПВТ ЦМВИ является поражение внутренних органов и лабораторные маркеры активной репликации вируса (виремия, ДНК-емия, антигенемия).
Даже при бессимптомной форме врожденной инфекции симптомы поражения органов, в первую очередь ЦНС могут проявиться только к 6-ти годам
Эти данные свидетельствуют о том, что лечению противовирусными препаратами подлежат не только доношенные, но и недоношенные , так и дети с бессимптомной, а также легкой формой врожденной инфекции
Немедикаментозное лечение:
Немедикаментозное лечение включает диету согласно возрасту и соответствующий уход.
Грудное вскармливание предпочтительно, кроме случаев выделения вируса с молоком (зависит от вирусной нагрузки) может быть потенциально опасно в первые 2 недели жизни для недоношенных младенцев сроком гестации менее 32 недель и менее 1000,0 г. веса. Для них необходимо пастеризовать молоко при 60˚в течение 1-3-х минут.
Медикаментозное лечение:
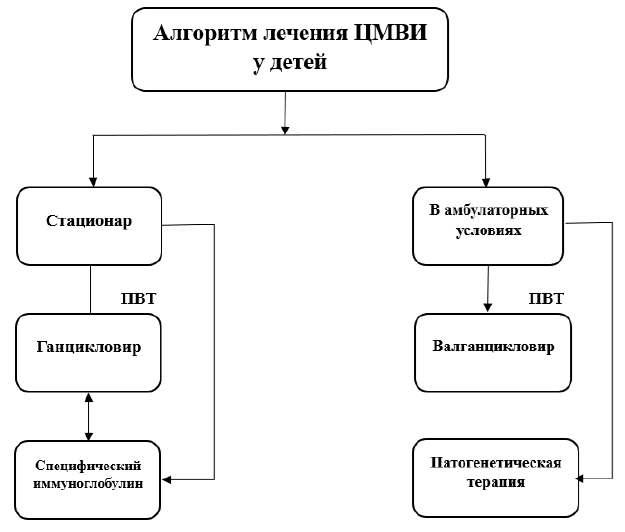
Противовирусная терапия на амбулаторном уровне представлена оральным валганцикловиром, который в настоящее время является препаратом выбора*.
Продолжительность лечения от 6 недель до 6 – 12 месяцев.
Младенцы, получающие ПВТ от ЦМВИ, требуют регулярного мониторинга вследствие их потенциальной токсичности. Использование ганцикловира (GCV) и реже валганцикловира связано с угнетением функции костного мозга, такие как: нейтропения, анемия, тромбоцитопения и реже повышение активности печеночных ферментов, мочевины и креатинина. Редко встречаются: изменения настроения, спутанность сознания, сыпь, усталость, тремор, боль в животе, диарея и рвота.
Токсичность чаще всего наблюдается через 6 недель. Это может потребовать прерывания лечения и редко введения гранулоцитколониестимулирующего фактора (G-CSF).
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
|
Фармакологическая группа
|
МНН ЛС | Способ применения | УД |
|
Противовирусный препарат
|
Валганцикловир | Оральный прием. По 16мг/кг (разовая доза) х 2 раза в сутки, продолжительность от 6 недель до 6 – 12 месяцев | В |
Примечание:* - в инструкции препарат противопоказан до 18 лет, назначение его начиная с периода новорожденности согласно международного Консенсуса ученых (документ 03/09/2021) и по жизненным показаниям [12].
Хирургическое вмешательство: нет.
Хирургическое вмешательство: нет.
Лечение (стационар)
Тактика лечения в стационарных условиях [3-10,11-13,15-20]:
Немедикаментозное лечение:
Немедикаментозное лечение включает диету согласно возрасту и соответствующий уход.
Грудное вскармливание предпочтительно, кроме случаев выделения вируса с молоком (зависит от вирусной нагрузки) может быть потенциально опасно в первые 2 недели жизни для недоношенных младенцев сроком гестации менее 32 недель и менее 1000,0 г. веса. Для них необходимо пастеризовать молоко при 60˚в течение 1-3-х минут.
Младенцы, получающие ПВТ от ЦМВИ, требуют регулярного мониторинга вследствие их потенциальной токсичности. Использование ганцикловира (GCV) и реже валганцикловира связано с угнетением функции костного мозга, такие как: нейтропения, анемия, тромбоцитопения и реже повышение активности печеночных ферментов, мочевины и креатинина. Редко встречаются: изменения настроения, спутанность сознания, сыпь, усталость, тремор, боль в животе, диарея и рвота.
Медикаментозное лечение:
Противовирусная терапия на стационарном уровне представлена Ганцикловиром*. При тяжелых тканеинвазивных синдромах (манифестная, симптоматическая форма), особенно при поражении ЦНС, предпочтительнее начинать с внутривенного введения Ганцикловира. Лечение в полных дозах должно продолжаться до разрешения симптомов и до уменьшения или исчезновения антигенемии крови (или ДНКемии) или лечение ступенчатое, т.е. переход на оральный валганцикловир. Рекомендуемая общая продолжительность введения ганцикловира не более 6 недель.
Лечение ганцикловиром целесообразно сочетать с введением специфических противоцитомегаловирусных иммуноглобулинов, а также «легкая форма» заболевания у пациентов с ослабленным иммунитетом лечится специфическим иммуноглобулином (1 мл/кг капельно каждые 48 часов) – всего 3-6 введений [3,8,13, 15-22].
Младенцы, получающие ПВТ от ЦМВИ, требуют регулярного мониторинга вследствие их потенциальной токсичности. Использование ганцикловира (GCV) и реже валганцикловира связано с угнетением функции костного мозга, такие как: нейтропения, анемия, тромбоцитопения и реже повышение активности печеночных ферментов, мочевины и креатинина. Редко встречаются: изменения настроения, спутанность сознания, сыпь, усталость, тремор, боль в животе, диарея и рвота.
Токсичность чаще всего наблюдается через 6 недель. Это может потребовать прерывания лечения и редко введения гранулоцитколониестимулирующего фактора (G-CSF).
* Примечание: в инструкции препарат противопоказан до 18 лет, назначение его начиная с периода новорожденности согласно международного Консенсуса ученых (Документ 03/09/2021) и по жизненным показаниям.
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
Перечень дополнительных лекарственных средств (имеющих менее 100% вероятности применения):
Алгоритм лечения:
Хирургическое лечение: нет.
Решение о прекращении этиотропной терапии или ее пролонгировании принимается по результатам клинико-лабораторной и инструментальной оценки динамики заболевания (по решению врачебного консилиума). Если после отмены этиотропной терапии наблюдается рецидив заболевания, она возобновляется.
Необходим тщательный мониторинг побочных эффектов в процессе лечения ПВТ, включая нейтропению, анемию, тромбоцитопению, нефропатию, гепатит:
Медицинский отвод от профилактических прививок на время терапии ПВТ и месяц после ее завершения при отсутствии вируса в крови (ПЦР – отрицательный) и желательно в моче. В ИФА наличие Ig G, после перенесенной острой инфекции, как иммунологическая память сохраняется на всю жизнь и не является противопоказанием для проведения профилактических прививок.
* Примечание: в инструкции препарат противопоказан до 18 лет, назначение его начиная с периода новорожденности согласно международного Консенсуса ученых (Документ 03/09/2021) и по жизненным показаниям.
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
|
Фармакологическая группа
|
МНН ЛС | Способ применения | УД |
|
Противовирусный препарат
|
Ганцикловир | Вводится в/в по 6 мг/кг/раз. доза х 2 раза в сутки, от 14 дней до 6 недель | В |
|
Фармакологическая группа
|
МНН ЛС | Способ применения | УД |
| Иммуноглобулины, нормальные человеческие | Иммуноглобулин человека против цитомегаловируса | В/в капельно через дозатор по 1 мл/кг массы тела, с интервалом 48 часов, от 3 до 6 введений и более | В |
Алгоритм лечения:

Хирургическое лечение: нет.
Дальнейшее ведение [1-3,5,7,8,11,12]:
Достижение отрицательных результатов ПЦР в крови, слюне, моче не является непосредственной целью терапии в остром периоде клинической формы, но снижение вирусной нагрузки в динамике необходимо достичь. Конечный результат лечения - это получение отрицательного ПЦР при исследовании крови.
Решение о прекращении этиотропной терапии или ее пролонгировании принимается по результатам клинико-лабораторной и инструментальной оценки динамики заболевания (по решению врачебного консилиума). Если после отмены этиотропной терапии наблюдается рецидив заболевания, она возобновляется.
Необходим тщательный мониторинг побочных эффектов в процессе лечения ПВТ, включая нейтропению, анемию, тромбоцитопению, нефропатию, гепатит:
✓ ОАК, ОАМ, биохимический анализ крови (еженедельно в течение 6 недель, затем через 8 недель ежемесячно).
✓ Если количество нейтрофилов падает ниже 0,2×109/л; прекращать до тех пор, пока счет не станет больше, чем 0,5×109/л. Если количество нейтрофилов падает до 0,2–0,5 x 109/л, проверяйте еженедельно и отмена препарата, если оно сохраняется.
✓ Если количество тромбоцитов падает ниже 50×109/л, остановите прием до тех пор, пока количество тромбоцитов не станет больше 50×109/л.
✓ Изменения в почечной функции с повышением уровня креатинина следует переход на прием один раз в сутки.
✓ Вирусная нагрузка ЦМВ в крови – еженедельно в течение первых 2 недель (при положительном эффекте лечения, динамическое снижение вирусной нагрузки) затем в конце лечения. Лечение прошло с положительным эффектом, если ПЦР крови для выявления цитомегаловируса покажет отсутствие вируса.
Долгосрочный мониторинг:
• Офтальмологическое обследование:
Младенцы с симптоматическим ЦМВ должны проходить регулярные офтальмологические осмотры в течение первого года жизни (каждые 3-6 месяцев в зависимости от тяжести заболевания ЦМВ и предшествующих данных), а затем ежегодно (до 5 лет). Младенцы с бессимптомным течением заболевания должны пройти начальное обследование глаз, а затем, если нормальная и вирусная нагрузка низкая/неопределяемая, дальнейшие обследования не требуются.
• Аудиологическое тестирование следует проводить каждые 6 месяцев в течение первых 3 лет жизни, а затем ежегодно до достижения 5-летнего возраста.
Медицинский отвод от профилактических прививок на время терапии ПВТ и месяц после ее завершения при отсутствии вируса в крови (ПЦР – отрицательный) и желательно в моче. В ИФА наличие Ig G, после перенесенной острой инфекции, как иммунологическая память сохраняется на всю жизнь и не является противопоказанием для проведения профилактических прививок.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения [3,5,6,8]:
• регресс или отсутствие клинической симптоматики;
• нормализация или положительная динамика в показателях лабораторного исследования;
• уменьшение вирусной нагрузки в динамике, далее в конце лечения отсутствие вируса в крови и незначительное количество в моче (не более 2-3-х значных чисел), может быть длительное выделение вируса (до 5-ти летнего возраста), что не является показанием для лечения.
Госпитализация
Показания для госпитализации
Показания для плановой госпитализаций:
• тканеинвазивные поражения, требующие внутривенного введения ПВТ;
• введение специфического иммуноглобулина;
• неэффективность орального введения ПВТ
Показания для экстренной госпитализаций:
• тяжелые формы ЦМВИ с поражением органов и систем, с нарушением их функций.
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2024
- 1) Lazzarotto T. et al. Congenital Cytomegalovirus Infection: A Narrative Review of the Issues in Screening and Management From a Panel of European Experts // Front. Pediatr. 2020. Vol. 8. 2) Davis N.L., King C.C., Kourtis A.P. Cytomegalovirus infection in pregnancy // Birth Defects Res. 2017. Vol. 109, № 5. P. 336–346. 3) Извекова И.Я., Михайленко М.А., Краснова Е.И. 4) Цитомегаловирусная инфекция в практике врача: современный алгоритм диагностики и лечения /Ж.Лечащий врач. 2018-04-10 5) Congenital Cytomegalovirus Infection: Update on Diagnosis and Treatment Giulia Chiopris 1, Piero Veronese 1, Francesca Cusenza 1, Michela Procaccianti 1, Serafina Perrone 2, Valeria Daccò 3, Carla Colombo 3 and Susanna Esposito 1. Microorganisms 2020, 8, 1516; doi:10.3390/microorganisms 8101516 6) Rawlinson W.D., Boppana S.B., Fowler K.B., Kimberlin D.W. et al. Congenital cytomegalovirus infection in pregnancy and the neonate: consensus recommendations for prevention, diagnosis, and therapy // Lancet Infect Dis. 2017. http://dx.doi.org/10.1016/S1473–3099 (17)30143–3. 7) Schleiss M.R. Congenital Cytomegalovirus Infection: Improved Understanding of Maternal Immune Responses That Reduce the Risk of Transplacental Transmission // Clinical Infectious Diseases. 2017, vol. 65, Issue 10, p. 1666–1669. https://doi.org/10.1093/cid/cix626.]. 8) Luck S. Congenital Cytomegalovirus: A European Expert Consensus Statement on Diagnosis and Management./ Luck S., Wieringa J., Blázquez-Gamero D., Henneke P., Schuster K., Butler K., Capretti M., Cilleruelo M., et al.// Pediatr Infect Dis J. 2017 Dec; 36(12):1205-1213. doi: 10.1097/INF.0000000000001763 9) Клинические рекомендации. Врожденная цитомегаловирусная инфекция. Разработчик клинической рекомендации: профессиональные ассоциации. Общественная организация «Российская ассоциация специалистов перинатальной медицины» (РАСПМ). Общероссийская общественная организация содействия развитию неонатологии «Российское общество неонатологов» (РОН). Российское общество акушеров-гинекологов (РОАГ). (пересмотр 2021 г.) 10) Manicklal S, Emery VC, Lazzarotto T, Boppana SB, Gupta RK. The “silent” global burden of congenital cytomegalovirus. Clin Microbiol Rev 2013; 26: 86–102. 11) Goderis J., De Leenheer E., Smets K., Van Hoecke H., Keymeulen A., Dhooge I. Hearing loss and congenital CMV infection: a systematic review. Pediatrics 2014; 134: (5): 972-982. DOI: 10.1542/peds.2014–1173. 12) East of England cCMV guideline 2017 13) Treatment Guideline for Infants with Congenital CMV Disease (cCMV) Document - Руководство по лечению младенцев с врожденной ЦМВ-заболеванием (ЦМВ) Документ 03/09/2021. Специалисты по менеджменту Детской больницы Квинсленда (QCH) 14) Рогозина Н.В., Васильев В.В., Гринева А.А. [и др.]. Анте- и постнатальная диагностика и комплексное лечение врожденной цитомегаловирусной инфекции // Российский Вестник Перинатологии И Педиатрии. 2019. Vol. 64, № 4. P. 320. 15) Руженцова Т.А. и др. Эффективность и безопасность применения препаратов на основе интерферона альфа-2bс витаминами С и Е для лечения и профилактики врожденной пневмонии. Медицинский алфавит. 2020;(18):61-66 16) Neonatology questions and controversies – Infection Disease, Immunology and Pharmacology. William Benitz, James L. Wynn, P.Brian Smith, Richard A. – 2023 17) Shahgildian V.I. Clinical guidelines and real clinical practice in the diagnosis and treatment of cytomegalovirus infection in pregnant women and newborns // Neonatology: news, opinions, training. 2023. Т. 11, № 1. С. 83-91. DOI: https://doi.org/10.33029/2308-2402-2023-11-1-83-91 18) CMV hyperimmune globulin as salvage therapy for recurrent or refractory CMV infection in children undergoing hematopoietic stem cell transplantation. Panesso et al. Front. Pediatr. 11:1197828. doi: 10.3389/fped.2023.1197828 19) Тактика ведения беременных с врожденными цитомегаловирусной и парвововирусной инфекциями. А.А.Гринева1, В.В.Васильев1,2, Н.В.Рогозина1,3. Вопросы гинекологии, акушерства и перинатологии, 2021, том 20, №4, с. 165–169. 20) Клинические рекомендации. 21) Врожденная цитомегаловирусная инфекция (клинические рекомендации) 22) Балашова Е.Н. с соавт. /Неонатология: новости, мнения, обучение. Том 11, № 4, 2023. 23) Катамнез детей с врожденой цитомегаловирусной инфекцией в зависимости от этиотропной терапии на первом году жизни. В. В. Васильев1,2 , Н. В. Рогозина1, И. В. Маркин1, Р. А. Иванова1,3, А. А. Гринева4 /Медицина экстремальных ситуаций | 3, 25, 2023 | MES.FMBA.PRESS 24) Efficacy of Cytomegalovirus Specific Immunoglobulins to Reduce CMV Reactivation in Pediatric Hematopoietic Stem Cell Transplant Recipients. Claire Geurten, MD,* Rosanna Ghinai, MD, Haydn Munford, PhD, and Sarah Lawson, MD. (J Pediatr Hematol Oncol 2022;00:000–000) 25) https://www.frontiersin.org/articles/10.3389/fped.2023.1197828/full
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ КЛИНИЧЕСКОГО ПРОТОКОЛА
Список разработчиков протокола:
1) Куттыкужанова Галия Габдуллаевна – доктор медицинских наук, профессор, профессор кафедры детских инфекционных болезней НАО «Казахский национальный медицинский университет имени С.Д.Асфендиярова».
2) Эфендиев Имдат Муса оглы – кандидат медицинских наук, доцент, заведующий кафедрой детских инфекционных болезней и фтизиатрии НАО «Медицинский университет Семей».
3) Жумагалиева Галина Даутовна – кандидат медицинских наук, доцент, кафедры детских инфекционных болезней НАО «Медицинский университет Астана».
4) Алшинбаева Гульшарбат Канагатовна – кандидат медицинских наук, ассоциированный профессор кафедры детских инфекционных болезней НАО «Карагандинский медицинский университет».
5) Умешева Кумискуль Абдуллаевна – кандидат медицинских наук, ассоциированный профессор кафедры детских инфекционных болезней НАО «Казахский национальный медицинский университет имени С.Д.Асфендиярова».
6) Турдалина Баян Рысбековна – РhD, доцент кафедры детских инфекционных болезней НАО «Медицинский университет Астана».
7) Алтынбекова Алена Васильевна – MD, ассистент кафедры детских инфекционных болезней НАО «Медицинский университет Астана».
8) Сулейменова Ерке – магистр медицины, ассистент кафедры клинической фармакологии НАО «Медицинский университет Астана».
Конфликт интересов: отсутствует.
Рецензенты:
1) Баешева Динагуль Аяпбековна – доктор медицинских наук, профессор, заведующая кафедрой детских инфекционных болезней НАО «Медицинский университет Астана», главный внештатный детский инфекционист Министерства здравоохранения Республики Казахстан.
2) Джолбунова Зуура Керимбековна – доктор медицинских наук, профессор, заведующая кафедрой детских инфекционных болезней «Кыргызская государственная медицинская академия им. И.К. Ахунбаева».
Указание условий пересмотра протокола: пересмотр не реже 1 раза в 5 лет и не чаще 1 раза в 3 года при наличии новых методов диагностики и лечения с уровнем доказательности.
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.