Острый аппендицит у взрослых
 Версия: Клинические рекомендации РФ 2023 (Россия)
Версия: Клинические рекомендации РФ 2023 (Россия)
Общая информация
Краткое описание
- Общероссийская общественная организация "Российское общество хирургов"
- РОССИЙСКОЕ ОБЩЕСТВО ЭНДОСКОПИЧЕСКИХ ХИРУРГОВ
Одобрено на заседании научно-практического совета Министерства здравоохранения Российской Федерации (протокол №28 от 23.10.2023 г.)
В соответствии с Правилами поэтапного перехода медицинских организаций к оказанию медицинской помощи на основе клинических рекомендаций, разработанных и утвержденных в соответствии с частями 3, 4, 6 –9 и 11 статьи 37 Федерального закона «Об основах охраны здоровья граждан в Российской Федерации», утвержденных постановлением Правительства Российской Федерации от 19.11.2021 № 1968, клинические рекомендации применяются следующим образом:
– размещенные в Рубрикаторе после 1 июня 2022 года – с 1 января 2024 года.
Клинические рекомендации
Острый аппендицит у взрослых
Год утверждения: 2023
Пересмотр не позднее: 2025
Дата размещения: 24.11.2023
Статус: Действует
ID: КР325
Определение заболевания или состояния (группы заболеваний или состояний)
Острый аппендицит – острое воспаление червеобразного отростка слепой кишки.
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
K35 Острый аппендицит
K35.0 Острый аппендицит с генерализованным перитонитом
K35.1 Острый аппендицит с перитонеальным абсцессом
K35.9 Острый аппендицит неуточненный
K36 Другие формы аппендицита
K37 Аппендицит неуточненный
K38 Другие болезни аппендикса
K38.0 Гиперплазия аппендикса
K38.1 Аппендикулярные камни
K38.2 Дивертикул аппендикса
K38.3 Свищ аппендикса
K38.8 Другие уточненные болезни аппендикса
K38.9 Болезнь аппендикса неуточненная
Классификация
Классификация заболевания или состояния (группы заболеваний или состояний)
Острый аппендицит
- катаральный (простой, поверхностный);
- флегмонозный;
- эмпиема червеобразного отростка;
- гангренозный;
- вторичный.
Осложнения:
- перфорация червеобразного отростка;
- аппендикулярный инфильтрат (дооперационное выявление);
- аппендикулярный инфильтрат (интраоперационное выявление);
- рыхлый;
- плотный;
- периаппендикулярный абсцесс (дооперационное выявление);
- периаппендикулярный абсцесс (интраоперационное выявление);
- перитонит;
- пилефлебит;
- забрюшинная флегмона.
Этиология и патогенез
Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
Основной причиной развития острого аппендицита является нарушение пассажа содержимого из просвета червеобразного отростка (ЧО). Оно может быть обусловлено копролитами, глистной инвазией, пищевыми массами, лимфоидной гипертрофией, новообразованиями. Секреция слизи в условиях обструкции приводит к повышению давления внутри просвета аппендикса. Содержимое червеобразного отростка, обсемененное патогенной флорой, служит благоприятной средой для развития острого аппендицита. Наиболее часто выделяемая микрофлора – это аэробные микроорганизмы: Esherichia Coli, Streptococcus viridans, Pseudomonas Aeruginosa, Streptococcus D; анаэробы Bacteroides Fragilis, Bacteroides Thetaiotaomicron, Peptostreptococcus Micros, Bilophila Wadsworthia, Lactobacillus spp и их ассоциации. У пациентов пожилого и старческого возраста возможен первичный гангренозный аппендицит, связанный с тромбозом аппендикулярной артерии, которая не имеет анастомозов.
Эпидемиология
Эпидемиология заболевания или состояния (группы заболеваний или состояний)
В 2018 году в Российской Федерации на стационарном лечении находилось 166420 больных острым аппендицитом, в 2019 году – 165279, из них оперированы соответственно 163996 и 164326, летальность составила 0,15% и 0,14% [81; 82]. Частота встречаемости ОА в популяции США и стран Европы составляет от 7 до 12% (5,7–50 пациентов на 100 000 жителей в год) [29; 68]. Ежегодно в США проводят более чем 300000 оперативных вмешательств по поводу ОА [1].
Острый аппендицит может возникнуть в любом возрасте. Чаще его диагностируют у пациентов в возрасте от 10 до 30 лет [29; 68]. Вместе с тем за последнее время в этой группе заболеваемость снизилась на 4,6%, в то время как в группе пациентов 30–69 лет увеличилась на 6,3%. Соотношение мужчин и женщин составляет соответственно 1,3–1, 6:1. Тем не менее, оперативных вмешательств больше у женщин, что связано с гинекологическими заболеваниями, протекающими под маской острого аппендицита.
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания или состояния (группы заболеваний или состояний)
Классическая клиническая картина (анамнез, типичные физикальные симптомы, лабораторные признаки) отсутствует в 20–33% случаев. При этом ОА может «маскироваться» под другие заболевания, в связи с чем его диагностика бывает существенно затруднена, особенно у пожилых пациентов, беременных и женщин детородного возраста. Заболевания, с которыми в обязательном порядке необходимо проводить дифференциальную диагностику ОА, представлены в Приложении А3.
Диагностика
Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
Диагноз «острый аппендицит» устанавливается на основании жалоб на боль в правой подвздошной области, данных физикального обследования – болезненность и мышечное напряжение при пальпации правой подвздошной области, данных лабораторных анализов (лейкоцитоз, увеличение содержания С-реактивного протеина), инструментальных исследований (УЗ- или КТ-признаки острого аппендицита) [20,21].
-
При поступлении в приёмное отделение пациента с подозрением на ОА рекомендуется прием (осмотр, консультация) врача-хирурга с целью исключения или подтверждения данного диагноза и определения дальнейшей тактики [78].
Уровень убедительности рекомендации С (уровень достоверности доказательств 5)
-
Рекомендуется всем пациентам проводить оценку вероятности ОА на основании шкал AIR (Appendicitis Inflammatory Response Score), RIPASA (Raja Isteri Pengiran Anak Saleha Appendicitis) и AAS (Adult Appendicitis Score), представленных в Приложении Г1–Г3 [17].
Уровень убедительности рекомендации С (уровень достоверности доказательств 5)
Комментарий: в настоящее время разработаны и валидизированы шкалы AIR (Appendicitis Inflammatory Response Score), RIPASA (Raja Isteri Pengiran Anak Saleha Appendicitis) и AAS (Adult Appendicitis Score). Данных шкалы представлены в Приложении Г1-Г3. Чувствительность и специфичность всех указанных шкал обратно пропорциональны – они достаточно чувствительны для исключения заболевания, но недостаточно специфичны для абсолютного подтверждения ОА. Рекомендовано использование шкал AIR и AAS, поскольку они обладают наилучшей прогностической эффективностью при подозрении на ОА, а также снижают частоту негативных аппендэктомий и необходимость в применении визуализационных методов исследования в группах низкого и промежуточного риска [17].
Жалобы и анамнез
-
При сборе анамнеза врачу-хирургу рекомендуется рассматривать жалобы пациента на боль в правом нижнем квадранте живота как подозрение на ОА [21].
Уровень убедительности рекомендации С (уровень достоверности доказательств 5)
Комментарий: Локализация боли зависит от анатомических особенностей расположения аппендикса (восходящее, медиальное, тазовое, ретроцекальное или ретроперитонеальное, левостороннее). При восходящем расположении боль локализуется в правом подреберье и может симулировать клинику желчной колики или язвенной болезни, чаще по сравнению с типичными формами сопровождается рвотой за счет раздражения двенадцатиперстной кишки. Расположение отростка вблизи внепеченочных желчных ходов может вызвать транзиторную желтуху. При медиальном расположении отросток бывает смещен к срединной линии и располагается ближе к корню брыжейки тонкой кишки. Появление болевого синдрома в данном случае с самого начала может сопровождаться многократной рвотой, что связано с рефлекторным раздражением корня брыжейки. Боль локализуется близко к пупку. При тазовом положении воспаленный отросток может контактировать со стенкой мочевого пузыря, что проявляется дизурией и более низкой локализацией боли. При ретроцекальном или ретроперитонеальном положении симптоматика нарастает медленнее, что часто приводит к поздней госпитализации. Чаще возникает иррадиация в правое бедро и даже в правый тазобедренный сустав. Левостороннее расположение червеобразного отростка наблюдается крайне редко (0,1% наблюдений), вся местная симптоматика аппендицита обнаруживается в левой подвздошной области. Также особенность локализации боли может быть связана с беременностью, особенно во второй половине, когда увеличивающаяся матка смещает вверх и латерально илеоцекальный угол, боли, соответственно, будут локализоваться в правой боковой области или в правом подреберье.
В начале заболевания пациенты обычно предъявляют жалобы на боль в животе без четкой локализации (в околопупочной или эпигастральной областях), с потерей аппетита, тошнотой, рвотой или без. В течение нескольких часов, когда в воспалительный процесс вовлекается париетальная брюшина, боль смещается в правый нижний квадрант живота. Общие симптомы аппендицита включают боль в животе приблизительно у 100% пациентов, потерю аппетита – у 100%, тошноту – у 90% и миграцию боли в правый нижний квадрант – у 50%. Рвота наблюдается обычно в первые часы заболевания и, как правило, бывает однократной.
Физикальное обследование
-
Пациенту с подозрением на ОА рекомендуется провести оценку общего состояния [17; 78].
Уровень убедительности рекомендации C (уровень достоверности доказательств 5)
Комментарий: при остром аппендиците общее состояние страдает незначительно, но может ухудшаться при распространении воспалительных явлений на брюшину.
-
При физикальном обследовании рекомендуется обратить внимание на вынужденное положение пациента [78].
Уровень убедительности рекомендации С (уровень достоверности доказательств 5)
Комментарий: пациенты обычно находятся в позе эмбриона (на правом боку с согнутыми и подтянутыми к животу нижними конечностями). При осмотре форма живота обычно не изменена. В начале заболевания передняя брюшная стенка участвует в акте дыхания, по мере распространения воспалительного процесса становится заметным отставание в дыхании её правой половины.
-
При пальпации живота у пациента с подозрением на ОА рекомендуется обратить внимание на болезненность в точке Мак-Берни, а также определить наличие перитонеальных симптомов. [21].
Уровень убедительности рекомендации С (уровень достоверности доказательств 5)
Комментарий: симптом Мак-Берни – болезненность при пальпации в точке, находящейся посередине между пупком и передней верхней остью подвздошной кости справа.
Симптом Щеткина-Блюмберга: врач плавно надавливает всей ладонной поверхностью 2–4 пальцев руки на живот, задерживает в этом положении в течение нескольких секунд, затем без дополнительного надавливания отдергивает руку. Положительный симптом – появление или усиление боли после отдергивания руки. Симптом Воскресенского: врач левой рукой натягивает рубашку пациента за нижний край. Пациент делает вдох, а в это время врач кончиками пальцев правой руки делает скользящее движение через рубашку по животу пациента сверху вниз по направлению к правой подвздошной области. При окончании скользящего движения резко усиливается болезненность. Симптом Ровзинга (Rovsing): при надавливании в левой половине живота появляется боль в правом нижнем квадранте. Псоас-симптом: при поднятии разогнутой правой нижней конечности на левом боку вызывает боль в правом нижнем квадранте. Классическая клиническая картина может отсутствовать при атипичном течении ОА.
-
У пациента при подозрении на ОА рекомендуется проведение трансректального пальцевого исследования [78].
Уровень убедительности рекомендации С (уровень достоверности доказательств 5)
Комментарий: в случаях тазового расположения червеобразного отростка это исследование позволяет выявить болезненность передней стенки прямой кишки. Однако болезненность прямой кишки имеет низкую диагностическую ценность при ОА. Болезненность правой боковой стенки прямой кишки определялась чаще у пациентов без ОА (35%), чем с ОА (26%) [21].
Лабораторные диагностические исследования
-
У пациента с подозрением на ОА рекомендуется выполнить общий (клинический) анализ капиллярной или венозной крови, в котором следует обратить внимание на наличие лейкоцитоза, увеличение числа полиморфноядерных нейтрофилов (>75%), увеличение СОЭ, и исследование C-реактивного белка крови с целью выявления воспалительной реакции [21, 23].
Уровень убедительности рекомендации С (уровень достоверности доказательств 5)
Комментарий: Указанные воспалительные маркеры имеют диагностическое значение при ОА при сопоставлении с клинической картиной.
-
У пациента с подозрением на ОА рекомендуется выполнить общий (клинический) анализ мочи для исключения патологии со стороны мочевыделительной системы [78].
Уровень убедительности рекомендации С (уровень достоверности доказательств 5)
-
У пациента с ОА в ходе хирургического вмешательства рекомендуется выполнение микробиологического исследования перитонеальной жидкости с определением чувствительности микроорганизмов к антимикробным химиотерапевтическим препаратам с целью определения спектра патогенной флоры и назначения соответствующей антибиотикотерапии [78].
Уровень убедительности рекомендации С (уровень достоверности доказательств 5)
-
После хирургического вмешательства рекомендуется выполнить патологоанатомическое исследование операционного материала (червеобразного отростка) для подтверждения и детализации интраоперационного диагноза [47; 78].
Уровень убедительности рекомендации С (уровень достоверности доказательств 5)
Инструментальные диагностические исследования
-
У пациента при подозрении на ОА рекомендуется учитывать как клинические признаки, так и данные ультразвукового исследования органов брюшной полости (комплексного) (УЗИ ОБП) для повышения специфичности, чувствительности диагностики и снижения частоты применения компьютерной томографии органов брюшной полости (КТ ОБП). К использованию КТ ОБП рекомендуется прибегать после оценки общего состояния пациента и определения вероятности ОА, используя прогностические шкалы [17].
Уровень убедительности рекомендации С (уровень достоверности доказательств 5)
-
В выборе оптимального метода инструментальной визуализации с целью диагностики ОА рекомендуется опираться на предварительную оценку вероятности ОА, проведенную по шкалам AIR (Appendicitis Inflammatory Response Score), RIPASA (Raja Isteri Pengiran Anak Saleha Appendicitis) и AAS (Adult Appendicitis Score), представленным в Приложении Г1–Г3 [6; 57; 59].
Уровень убедительности рекомендации С (уровень достоверности доказательств 5)
-
У пациентов со средней вероятностью ОА (по AAS/AIR) рекомендуется УЗИ ОБП (комплексное) как обязательное дополнение к физикальному обследованию с целью исключения другой абдоминальной патологии и подтверждения диагноза [17, 59].
Уровень убедительности рекомендации А (уровень достоверности доказательств 2)
-
КТ ОБП рекомендуется пациентам со средней вероятностью ОА (по AAS/AIR) при отсутствии ультразвуковых признаков аппендицита с целью подтверждения диагноза [59].
Уровень убедительности рекомендации А (уровень достоверности доказательств 2)
-
При высокой вероятности ОА (по AAS/AIR) у пациентов моложе 40 лет КТ ОБП не рекомендуется [17, 59].
Уровень убедительности рекомендации В (уровень достоверности доказательств 2)
-
При выборе метода визуализации брюшной полости рекомендуется соблюдать баланс соотношения «риск-польза» – учитывать возраст пациента и потенциальное облучение [17, 48].
Уровень убедительности рекомендации А (уровень достоверности доказательств 2)
Комментарий: главный недостаток КТ – лучевая нагрузка, поэтому необходимо соблюдать баланс соотношения «риск-польза», особенно у пациентов молодого возраста и женщин детородного возраста. При этом доказано, что рутинное использование КТ уменьшает число ненужных аппендэктомий [6; 56] и увеличивает частоту выявления заболеваний органов брюшной полости.
-
У пациентов с подозрением на ОА при отрицательных данных УЗИ ОБП рекомендуется использование низкодозовой компьютерной томографии органов брюшной полости с внутривенным болюсным контрастированием с целью подтверждения диагноза [17].
Уровень убедительности рекомендации С (уровень достоверности доказательств 5)
-
Пациентам с отрицательными данными лабораторных и инструментальных исследований, но сохраняющимся болевым синдромом в правой подвздошной области, рекомендуется выполнение КТ ОБП с целью подтверждения диагноза [17].
Уровень убедительности рекомендации С (уровень достоверности доказательств 5)
-
При отрицательных данных КТ ОБП у пациентов с усиливающейся или сохраняющейся болью в правой подвздошной области в процессе динамического наблюдения рекомендуется выполнение диагностической лапароскопии [17].
Уровень убедительности рекомендации С (уровень достоверности доказательств 5)
-
Беременным с подозрением на ОА рекомендуется проведение УЗИ ОБП, а в случае его неинформативности – магнитно-резонансную томографию органов брюшной полости (МРТ ОБП) при возможности. Проведение КТ ОБП не рекомендуется [4; 17; 42; 77].
Уровень убедительности рекомендации В (уровень достоверности доказательств 2)
Комментарий: в рамках верификации ОА применение МРТ ОБП (как и УЗИ ОБП) вместо КТ ОБП возможно. Однако оба метода до половины случаев перфоративного аппендицита расценивают как простой аппендицит [20; 22; 55].
-
При неясной клинической и КТ-картине и подозрении на атипичное расположение воспаленного червеобразного отростка, а также для дифференциальной диагностики с другими острыми заболеваниями органов брюшной полости и малого таза рекомендуется выполнение диагностической лапароскопии [78; 84].
Уровень убедительности рекомендации С (уровень достоверности доказательств 5)
-
У пациентов с усиливающейся или сохраняющейся болью в правой подвздошной области в процессе динамического наблюдения при отсутствии возможности выполнения диагностической лапароскопии рекомендуется оперативное вмешательство открытым доступом [78].
Уровень убедительности рекомендации С (уровень достоверности доказательств 5)
Комментарий: для определения показаний к аппендэктомии во время операции ориентируются на макроскопические признаки ОА: утолщение диаметра ЧО и его ригидность, потускнение серозы и наложения на ней фибрина, гиперемию, багровый или зелёно-черный цвет, перфорация ЧО. Проявлением эмпиемы ЧО является колбовидное его увеличение и напряжение с минимальными изменениями серозы. Трудности могут возникнуть, если отмечается только лишь инъекция сосудов серозы ЧО при отсутствии других признаков деструктивного воспаления. В таком случае в ходе диагностической лапароскопии ключевым методом определения ригидности ЧО является его пальпация браншами инструмента и «вывешивание» на инструменте. Если ЧО не свисает на инструменте – «симптом карандаша» положительный, то необходимо расценивать это как острый аппендицит и выполнять аппендэктомию, если же имеется его свободное свисание на инструменте – «симптом карандаша» отрицательный, то необходимо расценивать это как вторичный аппендицит, т.е. проявление другого заболевания органов брюшной полости. В этом случае необходимо отказаться от аппендэктомии и выполнить дальнейшую ревизию органов брюшной полости, 80 – 100 сантиметров подвздошной кишки, малого таза, лимфоузлов брыжейки тонкой кишки. Кроме того, послеоперационные расстройства или осложнения, обусловленные «попутной» аппендэктомией, способны серьезно затруднить поиски реальной причины болевого синдрома, приведшего пациента на операционный стол. В случаях, когда операционная находка («вторичный» аппендицит) не соответствует клинической картине и данным интраоперационной ревизии, поиски реальной причины абдоминального болевого синдрома должны быть продолжены в раннем послеоперационном периоде. При локальном утолщении верхушки, середины или основания червеобразного отростка в сочетании с болями в правой подвздошной области целесообразно выполнение аппендэктомии, так как это может быть проявлением злокачественных новообразований, каловых камней, болезни Крона. При выявлении показаний к аппендэктомии в ходе диагностической лапароскопии предпочтительнее выполнить операцию лапароскопическим доступом.
Иные диагностические исследования
-
Пациенткам с подозрением на ОА рекомендуется прием (осмотр, консультация) врача-акушера-гинеколога с целью дифференциальной диагностики с гинекологическими заболеваниями [78].
Уровень убедительности рекомендации С (уровень достоверности доказательств 5)
-
Пациентам с подозрением на ОА и признаками обструкции или инфекции мочевыводящих путей рекомендуется прием (осмотр, консультация) врача-уролога с целью дифференциальной диагностики [78].
Уровень убедительности рекомендации С (уровень достоверности доказательств 5)
Лечение
Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
Цели лечения:
-
устранение источника воспаления (удаление червеобразного отростка);
-
профилактика и лечение осложнений.
-
Пациентов со средней вероятностью ОА (по AAS/AIR) рекомендуется госпитализировать в стационар для динамического наблюдения [78].
Уровень убедительности рекомендации C (уровень достоверности доказательств 5)
1. Консервативное лечение
-
При диагностировании аппендикулярного инфильтрата (без признаков абсцедирования) до операции или при подтвержденном неосложнённом аппендиците и категорическом отказе пациента от операции рекомендуется проведение консервативной антибактериальной терапии [45; 52; 78].
Уровень убедительности рекомендации A (уровень достоверности доказательств 1)
Комментарий: многочисленные исследования с высоким уровнем доказательности показывают возможность консервативной антибактериальной терапии при остром неосложнённом аппендиците [26; 28; 45; 52; 53; 54; 63], кроме случаев наличия калового камня в просвете аппендикса [38; 61; 69] и у беременных [17; 33]. Считается, что оперативное лечение в условиях плотного аппендикулярного инфильтрата сопряжено с высоким риском повреждений органов брюшной полости [78], что обуславливает целесообразность консервативной терапии у данной когорты пациентов.
-
Консервативную терапию с целью купирования воспалительного процесса рекомендуется начинать с внутривенного введения антибактериальных препаратов системного действия (препараты первой линии: пенициллины в комбинации с ингибиторами бета-лактамаз: J01CR комбинации пенициллинов, включая комбинации с ингибиторами бета-лактамаз) с последующим переводом на пероральный приём [17].
Уровень убедительности рекомендации С (уровень достоверности доказательств 5)
Комментарий: Проведение консервативной терапии острого аппендицита у взрослых рекомендуется только в рамках зарегистрированных исследований, одобренных этическим комитетом в крупных клинических центрах [45; 52; 78]. В настоящее время ведутся рандомизированные исследования, сравнивающие пероральное и внутривенное введение антибактериальных препаратов системного действия. Курс инфузионной антибактериальной терапии по данным исследований должен составлять 48 часов, а общий – 7–10 дней [44].
2. Хирургическое лечение
-
Пациентам с ОА при органной дисфункции рекомендуется выполнение предоперационной коррекции витальных функций в отделении реанимации [78].
Уровень убедительности рекомендации С (уровень достоверности доказательств 5)
Комментарий: проведение хирургического лечения в условиях органной дисфункции чревато необратимым усугублением органных расстройств, поэтому операции должна предшествовать предоперационная подготовка, которая заключается в интенсивной инфузионной терапии, коррекции водно-электролитных нарушений, проведении антибактериальной профилактики; подготовка к операции может быть кратковременной (менее 2 часов от момента установки диагноза) либо более продолжительной (от 2 до 6 часов) при тяжелом и крайне тяжелом состоянии пациента. Проводить подготовку следует в отделении реанимации или в операционной [78].
-
Всем пациентам вне зависимости от типа ОА рекомендуется проведение предоперационной антибиотикопрофилактики в интервале 60 минут до разреза кожи (пенициллины в комбинации с ингибиторами бета-лактамаз: J01CR комбинации пенициллинов, включая комбинации с ингибиторами бета-лактамаз) с целью снижения риска гнойно-инфекционных осложнений [5; 74].
Уровень убедительности рекомендации A (уровень достоверности доказательств 1)
Комментарий: если длительность операции составляет свыше 3 часов препарат вводится повторно.
-
Рекомендуется проведение предоперационной профилактики тромбообразования (низкомолекулярные гепарины: B01AB группа гепарина) пациентам с высоким риском тромботических осложнений: возраст старше 50 лет, избыточная масса тела, сопутствующая онкопатология, кардиоваскулярные заболевания, в том числе инфаркт миокарда, варикозное расширение вен, послеродовый период, травматические повреждения, прием гормональных контрацептивов, эритремия, системная красная волчанка, генетические патологии (дефицит антитромбина III, протеинов С и S и т.д.) [79, 92, 93].
Уровень убедительности рекомендации C (уровень достоверности доказательств 5)
-
Пациентам с верифицированным ОА рекомендуется выполнить аппендэктомию (АЭ) [17; 78].
Уровень убедительности рекомендации С (уровень достоверности доказательств 5)
Комментарий: аппендэктомия является стандартом лечения острого аппендицита, она может быть выполнена открытым или, что предпочтительнее, лапароскопическим доступом, а также эндоскопическим транслюминальным доступом, который не имеет преимуществ перед первыми двумя доступами и не рассматривается в качестве их альтернативы [17].
Противопоказания к аппендэктомии:
1. Аппендикулярный инфильтрат, выявленный до операции (показано консервативное лечение).
2. Плотный неразделимый инфильтрат, выявленный интраоперационно (показано консервативное лечение).
3. Периаппендикулярный абсцесс, выявленный до операции без признаков прорыва в брюшную полость. Показано дренирование аппендикулярного абсцесса чрескожным доступом, при отсутствии технической возможности – дренирование абсцесса открытым внебрюшинным доступом или дренирование абсцесса лапароскопическим доступом, что менее предпочтительно.
4. Периаппендикулярный абсцесс, выявленный интраоперационно, при наличии плотного неразделимого аппендикулярного инфильтрата.
5. Некорригированная органная дисфункция.
-
При осложнённом ОА рекомендуется проведение аппендэктомии в максимально короткие сроки. При неосложнённом ОА возможна отсрочка хирургического лечения до 24 часов при условии нахождения пациента в стационаре под наблюдением врача-хирурга [2; 17; 19; 66].
Уровень убедительности рекомендации С (уровень достоверности доказательств 4)
Комментарий: отсрочка оперативного вмешательства при неосложнённом аппендиците возможна в случае занятости хирургической бригады лечением больных, у которых промедление с операцией невозможно (травма, кровотечения, перитонит). Современные исследования показывают, что при подтвержденном неосложнённом аппендиците отсрочка с операцией не должна превышать 24 часов, однако её следует по возможности минимизировать [17].
-
В качестве метода выбора хирургического лечения ОА рекомендуется аппендэктомия лапароскопическим доступом (ЛАЭ) при наличии лапароскопического оборудования и опыта с целью снижения болевого синдрома в послеоперационном периоде, уменьшения количества раневых осложнений, сокращения сроков госпитализации и трудовой реабилитации по сравнению с аппендэктомией открытым доступом, лучших косметических результатов, а также минимизации количества напрасных аппендэктомий [9; 17; 31; 36; 67; 71].
Уровень убедительности рекомендации В (уровень достоверности доказательств 1)
Комментарий: ЛАЭ предпочтительна при лечении пациентов с ожирением, пожилых пациентов и пациентов с сопутствующими заболеваниями [15; 40; 70; 72].
-
При отсутствии возможности проведения аппендэктомии лапароскопическим доступом рекомендуется выполнение аппендэктомии открытым доступом в точке Мак-Берни. Допустим поперечный или косой разрез кожи. При технических трудностях следует рассечь влагалище прямой мышцы живота [78].
Уровень убедительности рекомендации C (уровень достоверности доказательств 5)
-
Пересечение брыжейки червеобразного отростка рекомендуется с помощью моно- или биполярной коагуляции, ультразвукового скальпеля. Каких-либо преимуществ в исходах операций и осложнениях не отмечено [16; 17; 43; 64; 73; 75]. При аппендэктомии открытым доступом возможно пересечение и лигирование брыжейки отростка на зажимах [78].
Уровень убедительности рекомендации С (уровень достоверности доказательств 5)
Комментарий: Исследования показывают, что нет существенной разницы в исходах, продолжительности госпитализации, частоте осложнений при различных вариантах обработки брыжейки червеобразного отростка (моно- или биполярная коагуляция, клипирование, использование эндопетли, пересечение при помощи ультразвуковой энергии или аппаратом LigaSure и т. д.). Наиболее дешевым и эффективным методом считается монополярная коагуляция [43], а ультразвуковой скальпель обуславливает наименьшее термическое повреждение окружающих тканей [16]. Лигирование основания червеобразного отростка перед его пересечением без перитонизации культи рекомендуется как при открытой, так и при лапароскопической аппендэктомии (лигатурный способ). Перитонизация культи отростка необязательна, так как частота осложнений одинакова, но она значимо увеличивает продолжительность операции, особенно при лапароскопической аппендэктомии [46].
-
Ретроградная аппендэктомия рекомендуется при выраженном спаечном процессе, ретроцекальном и ретроперитонеальном расположении червеобразного отростка. Чаще такие ситуации возникают при открытой аппендэктомии [78].
Уровень убедительности рекомендации C (уровень достоверности доказательств 5)
-
Лигатурный способ с помощью петли Рёдера рекомендуется как основной при обработке культи червеобразного отростка [3; 8].
Уровень убедительности рекомендации А (уровень достоверности доказательств 1)
-
Не рекомендуется накладывать на культю червеобразного отростка металлические клипсы. После отсечения отростка не рекомендуется какая-либо обработка слизистой культи. Оставляемая длина культи не должна превышать 5 мм [47].
Уровень убедительности рекомендации C (уровень достоверности доказательств 5)
-
Рутинное использование степлера для обработки культи червеобразного отростка не рекомендуется [65].
Уровень убедительности рекомендации C (уровень достоверности доказательств 4)
Комментарий: проведённые исследования не показывают преимуществ данной методики, так как не уменьшается время операции и количество раневых внутрибрюшных осложнений по сравнению с использованием петли Рёдера. Высокая стоимость степлера позволяет сделать выбор в пользу закрытия культи петлей Рёдера. Однако, если ЛАЭ выполняется начинающим врачом-хирургом с опытом менее 30 операций в ночное время, использование степлера может рассматриваться как преимущество. Помимо этого, использование степлера целесообразно при распространении воспаления с основания ЧО на купол слепой кишки. В таком случае выполняют бережную резекцию купола слепой кишки в пределах здоровых тканей.
-
При выявлении аппендикулярного абсцесса на дооперационном этапе без признаков перитонита рекомендуется выполнить дренирование абсцесса чрескожным доступом под ультразвуковым или КТ-наведением [7; 27; 60; 78].
Уровень убедительности рекомендации B (уровень достоверности доказательств 2)
Комментарий: если диаметр абсцесса не превышает 5,0 см или нельзя определить безопасную трассу (на пути прохождения пункционной иглы находится стенка кишки), то целесообразно выполнять пункционную санацию гнойной полости. При размерах полости абсцесса, превышающих 5,0 см в диаметре, целесообразно дренирование абсцесса либо одномоментно на стилет-катетере, либо по Сельдингеру. При диаметре полости 10,0 см и более или при наличии затеков, необходима установка второго дренажа и создание дренажно-промывной системы для обеспечения полноценной санации гнойника. В послеоперационном периоде необходимы регулярные санации (2–3 раза в сутки), УЗ-контроль дренированной зоны. При отсутствии ультразвуковой и КТ-навигации для перкутанного дренирования необходимо дренирование аппендикулярного абсцесса открытым доступом (внебрюшинным доступом по Пирогову). В случаях неполного удаления ЧО, флегмоны купола слепой кишки и высоком риске несостоятельности швов целесообразна дополнительная экстраперитонизация купола слепой кишки для отграничения зоны возможной несостоятельности швов от свободной брюшной полости.
-
Не рекомендуется острое разделение плотного инфильтрата, выявленного интраоперационно, во избежание травмы кишечной стенки и кровотечения [78].
Уровень убедительности рекомендации С (уровень достоверности доказательств 5)
Комментарий: оперативное разделение плотного аппендикулярного инфильтрата с одной стороны сопряжено с высоким риском повреждений органов брюшной полости [78], а с другой он достаточно эффективно поддаётся консервативному лечению [17].
-
При перфорации ЧО рекомендуется дополнить аппендэктомию дренированием брюшной полости и антибиотикотерапией (препараты первой линии: пенициллины в комбинации с ингибиторами бета-лактамаз J01CR) в соответствии со стратификацией пациента и данными бактериологического исследования в послеоперационном периоде [78].
Уровень убедительности рекомендации С (уровень достоверности доказательств 5)
Комментарий: Перфорация, как правило, выявляется при гангренозном аппендиците. Она может быть во всех отделах ЧО (верхушка, тело, основание). Перфорации ЧО сопровождается попаданием высококонтаминированного содержимого просвета ЧО и ЖКТ в брюшную полость и вызывает развитие перитонита.
-
При выявлении светлого прозрачного выпота в брюшной полости при неосложнённых формах ОА рекомендуется выполнить его эвакуацию. Дренирование и назначение антибиотикотерапии в данном случае не является обязательным [86].
Уровень убедительности рекомендации B (уровень достоверности доказательств 3)
Комментарий: дренирование брюшной полости не уменьшает риск внутрибрюшных абсцессов, но пролонгирует госпитализацию; простая эвакуация выпота не увеличивает риск внутрибрюшных абсцессов, раневой инфекции и не увеличивает длительность госпитализации.
-
При местном гнойном перитоните (до двух анатомических областей) рекомендуется выполнить эвакуацию экссудата и дренирование брюшной полости (с выполнением бактериологического исследования перитонеальной жидкости) [17, 78].
Уровень убедительности рекомендации С (уровень достоверности доказательств 5)
Комментарий: простая эвакуация выпота не увеличивает риск внутрибрюшных абсцессов, раневой инфекции и не пролонгирует госпитализацию.
-
Рутинное промывание брюшной полости раствором натрия хлорида** 0,9% или антисептиками и дезинфицирующими средствами не рекомендуется из-за повышения риска развития внутрибрюшных абсцессов [24; 62].
Уровень убедительности рекомендации A (уровень достоверности доказательств 2)
Комментарий: промывание брюшной полости не имеет преимуществ перед простой аспирацией патологического содержимого брюшной полости, не предотвращает образование внутрибрюшных абсцессов, раневой инфекции, не уменьшает длительность госпитализации, но значимо увеличивает продолжительность операции.
-
Рутинная конверсия во время ЛАЭ при выявлении гнойного выпота, занимающего более двух анатомических областей, не рекомендуется [9; 17].
Уровень убедительности рекомендации C (уровень достоверности доказательств 5)
Комментарий: аппендэктомия лапароскопическим доступом при осложнённом аппендиците имеет те же преимущества перед открытой операцией, что и при неосложнённом аппендиците. Показана меньшая частота раневых осложнений, ускоренная реабилитация, более короткая госпитализация; риск внутрибрюшных абсцессов после аппендэктомии лапароскопическим и открытым доступом равный.
-
При возникновении сложностей технического характера и удлинения продолжительности оперативного вмешательства, увеличивающих риск развития неблагоприятного исхода операции, рекомендуется рассмотреть вопрос о конверсии [78].
Уровень убедительности рекомендации С (уровень достоверности доказательств 5)
Комментарий: в данном случае конверсия рассматривается не как неудача, а как благоразумное продолжение процедуры в целях безопасности. Решение о конверсии по возможности должно приниматься совместно со старшим врачом-хирургом.
-
При распространенном и диффузном перитоните, осложнённом выраженным парезом ЖКТ, компартмент-синдромом, септическим шоком, рекомендуется выполнение операции открытым доступом через срединную лапаротомию и соответствующей программы послеоперационного ведения в отделении реанимации и интенсивной терапии [78].
Уровень убедительности рекомендации С (уровень достоверности доказательств 5)
Комментарий: все перечисленные состояния являются противопоказаниями к аппендэктомии лапароскопическим доступом.
-
При неосложнённом ОА проведение послеоперационной антибактериальной терапии не рекомендуется [41].
Уровень убедительности рекомендации A (уровень достоверности доказательств 2)
Комментарий: при неосложнённом аппендиците описана равная частота инфекционных осложнений в группах пациентов, получавших и не получавших антибактериальную терапию.
-
Всем пациентам с осложнённым ОА рекомендуется проведение послеоперационной антибактериальной терапии (препараты первой линии пенициллины в комбинации с ингибиторами бета-лактамаз: J01CR комбинации пенициллинов, включая комбинации с ингибиторами бета-лактамаз) в соответствии со стратификацией пациента и данными бактериологического исследования в послеоперационном периоде [10; 12; 17; 39; 51; 58].
Уровень убедительности рекомендации B (уровень достоверности доказательств 2)
Комментарий: у пациентов с осложнённым аппендицитом целесообразно применение антибиотиков широкого спектра действия после операции. Примерный курс антибактериальной терапии составляет 3–5 дней, при условии адекватной санации очага инфекции.
3. Послеоперационное ведение
В случае неосложнённого течения послеоперационного периода рекомендуется выполнение контрольного общего (клинического) анализа крови на 2-е сутки после операции с целью определения динамики воспалительного процесса, а также раннего выявления возможного внутрибрюшного кровотечения. При неосложнённом течении послеоперационного периода, отсутствии гнойно-воспалительных осложнений со стороны послеоперационных ран, а также заболеваний, влияющих на скорость заживления (сахарный диабет) швы снимают на 5–8 сутки.
Среднее время пребывание больных в стационаре после аппендэктомии составляет 1–4 дня. При осложнениях острого аппендицита или осложнённом течении послеоперационного периода длительность стационарного лечения увеличивается.
-
При сохранении гипертермии в послеоперационном периоде, при пальпируемом инфильтрате в зоне операции, при парезе ЖКТ, сохраняющемся более 2 суток, рекомендуется выполнение УЗИ или КТ ОБП с целью выявления послеоперационных осложнений [85].
Уровень убедительности рекомендации C (уровень достоверности доказательств 5)
Послеоперационные осложнения
Для систематизации и регистрации осложнений необходимо их классифицировать по Clavien-Dindo (Приложение А3). Любое отклонение от нормального течения послеоперационного периода является показанием к ревизии раны, выполнению УЗИ или КТ ОБП. Характерными для аппендэктомии осложнениями являются инфекция области хирургического вмешательства (раневая инфекция и внутрибрюшные абсцессы), парез ЖКТ, кровотечения.
Инфекция области хирургического вмешательства
Поверхностная и глубокая (под апоневрозом) раневая инфекция, внутрибрюшные инфильтраты и абсцессы.
- При подозрении на развитие раневой инфекции в послеоперационном периоде (наличие гипертермии, болевого синдрома, локальной гиперемии кожи и инфильтрации в области раны) рекомендуется ревизия послеоперационной раны (хирургическая обработка раны или инфицированной ткани в области туловища, вскрытие абсцесса (флегмоны) кожи и подкожной жировой клетчатки туловища) [88; 90].
Уровень убедительности рекомендации C (уровень достоверности доказательств 5)
Комментарий: при ревизии раны раневой экссудат эвакуируется. При выявлении нагноения необходимо выполнить хирургическую обработку раны с некрэктомией и дренированием (хирургическая обработка раны или инфицированной ткани в области туловища, вскрытие абсцесса (флегмоны) кожи и подкожной жировой клетчатки туловища). В исключительно редких случаях возможно формирование анаэробной флегмоны брюшной стенки. В таких случаях обязательна агрессивная хирургическая обработка с иссечением нежизнеспособных тканей (некрэктомия раны в области туловища механическая).
Внутрибрюшные инфильтраты и абсцессы.
-
При развитии в послеоперационном периоде внутрибрюшного абсцесса рекомендуется его дренирование с использованием малоинвазивных технологий – вскрытие и дренирование абсцесса брюшной полости чрескожным доступом (под контролем УЗИ или КТ) [87; 91].
Уровень убедительности рекомендации С (уровень достоверности доказательств 4)
Комментарий: факторами риска возникновении послеоперационных абсцессов являются ожирение, перфорация аппендикса, разлитой фибринозно-гнойный перитонит, продолжительность операции более 90 минут, ненужная ирригация брюшной полости. При выявлении в послеоперационном периоде пальпируемого инфильтрата в сочетании с лейкоцитозом и гипертермией рекомендуется продолжение стационарного лечения.
Воспаление или деструкция культи аппендикса. Редкое осложнение, которое представляет собой продолженное или рецидивирующее воспаление оставшейся после операции проксимальной части червеобразного отростка. Предрасполагающим фактором служит оставление врачом-хирургом длинной культи аппендикса – более 5 мм. Это вероятная причина инфильтрата брюшной полости в раннем послеоперационном периоде. В позднем – причина резидуального острого аппендицита.
При появлении в послеоперационном периоде признаков пареза кишечника рекомендуется проводить консервативные мероприятия, включающие активизацию пациента, парентеральное питание, единовременную эвакуацию желудочного содержимого, коррекцию водно-электролитных нарушений, назначение препаратов-стимуляторов моторики ЖКТ и неопиатное обезболивание, включая эпидуральную анестезию.
Парез кишечника – это патологическое состояние, обусловленное нарушением моторики тонкой кишки без механического препятствия для пассажа кишечного содержимого. Чаще всего он разрешается самостоятельно. Необходимо помнить, что он может вызываться и поддерживаться инфекционными осложнениями, оставленным инородным телом.
Ранняя послеоперационная кишечная непроходимость (до 4 недель с момента операции) характеризуется наличием на пути кишечного содержимого механического препятствия. Наиболее частые причины – формирование спаек и ущемление кишки (в троакарной ране). Клинические проявления пареза кишечника и непроходимости во многом схожи и требуют дифференцировки из-за различных подходов к лечению. Консервативная терапия ранней спаечной кишечной непроходимости обычно должна продолжаться не более 24–48 часов. Некоторые исследователи рекомендуют не выжидать и этот срок, а оперировать сразу, как только установлен механический характер непроходимости. Во всех случаях предпочтителен лапароскопический адгезиолизис (разделение кишечных сращений (спаек) лапароскопическим доступом). Хирургическое вмешательство при ущемлении кишки в ране следует выполнять немедленно.
Кровотечение в раннем послеоперационном периоде развивается крайне редко. При продолжающемся кровотечении показана реоперация (релапароскопия, релапаротомия).
4. Диетотерапия
-
Пациентам с ОА в дооперационном периоде и в день после операции рекомендуется голод. В послеоперационном периоде рекомендуется раннее энтеральное питание с постепенным увеличением частоты и объёма принимаемой жидкости и пищи [78; 89]
Уровень убедительности рекомендации С (уровень достоверности доказательств 5)
Комментарий: в дооперационном периоде и в день операции пациентам рекомендуется голод. Приём жидкости в ограниченном количестве (до 500 мл), как правило, разрешён на следующий день после операции, со 2–3 дня питьевой режим без ограничений. Начало приёма пищи, как правило, приходится на 2–3 послеоперационный день, рекомендуется диета с механическим и химическим щажением, с постепенным расширением до основного варианта стандартной диеты к 6–7 дню [78; 89].
Прогноз
Прогноз зависит от нескольких факторов: ранняя диагностика и лечение ОА, реакция на проводимое лечение, общее состояние пациента. При своевременно проведенном радикальном лечении ОА прогноз благоприятный. Значительное ухудшение прогноза обуславливают поздняя госпитализация, распространённый перитонит, септический шок, выраженная коморбидность пациента. Сочетание этих факторов – основная причина летальности при остром аппендиците.
Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
1. Особенности тактики при остром аппендиците у беременных
-
ЛАЭ рекомендуется как метод выбора в I и II триместре беременности как при неосложнённом, так и при осложнённом остром аппендиците [11; 13; 17; 30; 34; 35; 76; 78; 80; 83].
Уровень убедительности рекомендации B (уровень достоверности доказательств 2)
Комментарий: анализ мировой литературы показывает, что метод операции (аппендэктомия открытым или лапароскопическим доступом) значимо не влияет на развитие таких осложнений беременности, как её потеря или преждевременные роды. Однако аппендэктомия открытым доступом ассоциирована со значительно большим риском раневых инфекционных осложнений, она сопряжена с более длительным периодом анальгезии, госпитализации, обуславливает худшие косметические результаты. В литературе есть единичные описания успешных аппендэктомий лапароскопическим доступом в III триместре беременности [18], что, однако, не получило широкого распространения и требует дальнейших исследований. Необходимо помнить о риске повреждения беременной матки во время лапароскопии на любом сроке беременности. Оперативная техника у беременных со всеми формами острого аппендицита не отличается от таковой в общей популяции, однако обуславливает модификацию доступа в зависимости от срока беременности, требует использования максимально щадящих методик, избегания контактирования с маткой. Операционный стол с беременной после «входа» в брюшную полость следует располагать в левой латеральной позиции. Для установки первого троакара целесообразно использование открытой методики. Следует поддерживать карбоксиперитонеум минимально возможным, не более 10–12 мм рт. ст. Перед операцией следует четко определить уровень расположения дна матки, если это не удается сделать пальпаторно, необходимо выполнить УЗИ ОБП. На ранних сроках беременности (до 13-ой недели) первый троакар целесообразно установить над пупком по средней линии. Все остальные инструменты вводятся под строгим визуальным контролем со стороны брюшины. Второй (10-мм) – помещается ниже пупка также по средней линии. Третий, 5-мм троакар, устанавливается в правом мезогастрии. Таким способом обеспечивается принцип триангуляции, причем 10-мм инструмент, расположенный по средней линии, должен располагаться так высоко, как это необходимо для предотвращения касания им матки. Чем больше размеры матки, тем выше должны стоять по средней линии камера и 10-мм порт. На более поздних сроках беременности (от 14 до 27 недель), когда матка находится выше уровня лонного сочленения, первый инструмент должен быть установлен примерно на 5 см краниальнее её дна. Второй, 10-мм порт, устанавливается по средней линии максимально высоко под визуальным контролем. Третий (5-мм порт) помещается в правом подреберье [83].
-
Не рекомендуется рассматривать в качестве показания к прерыванию беременности до 32 недели любую форму острого аппендицита, в том числе распространённый аппендикулярный перитонит [78; 80; 83].
Уровень убедительности рекомендации С (уровень достоверности доказательств 5)
- При наличии острого аппендицита без перитонита при практически доношенной (32–36 недель) или доношенной беременности (37–41 неделя) выполняется аппендэктомия; родоразрешение следует выполнять отсрочено только по акушерским показаниям, естественным путём или оперативно [80; 83].
Уровень убедительности рекомендации С (уровень достоверности доказательств 5)
-
При беременности 32–36 недель в условиях перитонита рекомендуется выполнить аппендэктомию, санацию брюшной полости; беременность целесообразно пролонгировать до оптимального срока, если нет акушерских показаний к родоразрешению. Но в условиях тяжелого перитонита, явно требующего этапного лечения, на поздних сроках беременности (начиная с 32-й недели) следует выполнить кесарево сечение [80; 83].
Уровень убедительности рекомендации С (уровень достоверности доказательств 5)
Комментарий: пролонгирование практически доношенной беременности в условиях тяжелого перитонита, сохраняющегося источника интраабдоминальной инфекции и этапных санаций брюшной полости крайне рискованно, возможные преимущества для плода минимальны.
-
При доношенной беременности (37–41 неделя) в условиях перитонита рекомендуется выполнить кесарево сечение, затем аппендэктомию и санацию брюшной полости [80; 83].
Уровень убедительности рекомендации С (уровень достоверности доказательств 5)
Комментарий: пролонгирование доношенной беременности в условиях перитонита опасно.
-
При диагностировании острого аппендицита в родах рекомендуется родоразрешить пациентку согласно акушерской тактике, а в послеродовом периоде выполнить аппендэктомию [78; 80; 83].
Уровень убедительности рекомендации С (уровень достоверности доказательств 5)
Комментарий: диагностика острого аппендицита без перитонита в родах практически невозможна в реальной клинической медицине. Аппендикулярный перитонит в родах практически будет диагностирован только во время оперативного родоразрешения, выполненного почти наверняка по акушерским показаниям.
Медицинская реабилитация
Медицинская реабилитация и санаторно-курортное лечение, медицинские показания и противопоказания к применению методов медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов
-
Пациентам, перенесшим ОА, рекомендуется в течение месяца после завершения лечения ограничить потребление овощей и фруктов и исключить из потребления стимуляторы повышенной секреции желудка и поджелудочной железы (экстрактивные вещества и продукты, богатые эфирными маслами), тугоплавкие жиры, жареные блюда, продукты, богатые холестерином, пуринами [78].
Уровень убедительности рекомендации С (уровень достоверности доказательств 5)
-
Рекомендуется ограничение физической активности в течение 3 недель после завершения хирургического лечения [78].
Уровень убедительности рекомендации С (уровень достоверности доказательств 5)
Госпитализация
Организация оказания медицинской помощи
Показания для экстренной госпитализации:
-
установленный диагноз ОА;
-
обоснованное предположение о наличии ОА.
Показания для плановой госпитализации:
-
состояние после успешной консервативной терапии аппендикулярного инфильтрата (через 6 недель после рассасывания инфильтрата) при наличии жалоб.
Показания к выписке из стационара:
-
стабилизация состояния пациента;
-
стойкий регресс признаков системной воспалительной реакции (тахикардия, тахипноэ, нормализация температуры тела и улучшение показателей крови);
-
улучшение жизненной функции всех органов;
-
положительная динамика функционального состояния ЖКТ (восстановление моторики, естественное питание);
-
купирование явлений перитонита;
-
отсутствие гнойно-септических и внутрибрюшных осложнений.
Профилактика
Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
-
Рекомендуется всем пациентам после разрешения аппендикулярного инфильтрата и/или абсцесса, пролеченного неоперативным способом, с целью исключения онкологического процесса выполнить колоноскопию и компьютерную томографию органов брюшной полости с внутривенным болюсным контрастированием, не ранее чем через один и не позднее, чем через шесть месяцев с оценкой результатов врачом-хирургом [17; 32; 37; 49].
Уровень убедительности рекомендации С (уровень достоверности доказательств 4)
Комментарий: частота новообразований аппендикса достаточно велика и составляет 3–17% у пациентов старше 40 лет с осложнённым течением аппендицита [32; 37; 49].
-
Пациентам, перенесшим консервативное лечение аппендикулярного инфильтрата, рекомендуется выполнить интервальную аппендэктомию только при рецидиве ОА или при наличии у пациента жалоб, свидетельствующих о снижении качества жизни [7; 14; 17; 25; 50].
Уровень убедительности рекомендации С (уровень достоверности доказательств 3)
Комментарий: частота рецидива острого аппендицита после успешного консервативного лечения варьирует от 12 до 24% [14; 50]. Интервальная аппендэктомия может выполняться лапароскопическим способом.
Информация
Источники и литература
-
Клинические рекомендации Российского общества хирургов
- Addiss D.G., Shaffer N., Fowler B.S., et al. The epidemiology of appendicitis and appendectomy in the United States. Am J Epidemiol. 1990; 132:910–25. Alore E.A., Ward J.L., Todd S.R., et al. Population-level outcomes of early versus delayed appendectomy for acute appendicitis using the American College of Surgeons National Surgical Quality Improvement Program. J Surg Res. 2018; 229:234–42. Al-Temimi M.H., Berglin M.A., Kim E.G., et al. Endostapler versus Hem-O-Lok clip to secure the appendiceal stump and mesoappendix during laparoscopic appendectomy. Am J Surg. 2017; 214:1143–8. Amitai M.M., Katorza E., Guranda L., et al. Role of emergency magnetic resonance imaging for the workup of suspected appendicitis in pregnant women. Isr Med Assoc J. 2016; 18:600–4. Andersen B.R., Kallehave F.L., Andersen H.K. Antibiotics versus placebo for prevention of postoperative infection after appendicectomy. Cochrane Database Syst Rev. 2005:CD001439. Andersson M., Kolodziej B., Andersson R.E., et al. Randomized clinical trial of Appendicitis Inflammatory Response score-based management of patients with suspected appendicitis: Appendicitis Inflammatory Response scorebased management of suspected appendicitis. Br J Surg. 2017; 104:1451–61. Andersson R.E., Petzold M.G. Nonsurgical treatment of appendiceal abscess or phlegmon: a systematic review and meta-analysis. Ann Surg. 2007; 246:741–8. Antoniou S.A., Mavridis D., Hajibandeh S. et al. Optimal stump management in laparoscopic appendectomy: A network meta-analysis by the Minimally Invasive Surgery Synthesis of Interventions and Outcomes Network. Surgery. 2017; 162:994–1005. Athanasiou C.D., Robinson J., Yiasemidou M. et al. Laparoscopic vs open approach for transverse colon cancer. A systematic review and meta-analysis of short and long term outcomes. Int J Surg. 2017; 41:78–85. Boom A.L., de Wijkerslooth E.M.L., Wijnhoven B.P.L. Systematic review and meta-analysis of postoperative antibiotics for patients with a complex appendicitis. Dig Surg. 2019:1–10. Cheng H.T. Laparoscopic appendectomy versus open appendectomy in pregnancy: a population-based analysis of maternal outcome Surg. Endosc. – 2015. – Vol. 29 (6). – P.1394-1399. Cho J., Park I., Lee D., et al. Antimicrobial treatment after laparoscopic appendectomy for preventing a post-operative intraabdominal abscess: A Prospective Cohort Study of 1817 patients. Int J Surg. 2016; 27:142–6. Chung J.C. Clinical outcomes compared between laparoscopic and open appendectomy in pregnant women Can. J. Surg. – 2013. – Vol. 56 (5). – P. 341-346. Darwazeh G., Cunningham S.C., Kowdley G.C. A systematic review of perforated appendicitis and phlegmon: interval appendectomy or wait-and-see? Am Surg. 2016; 82:11–5. Dasari B.V.M., Baker J., Markar S. et al. Laparoscopic appendicectomy in obese is associated with improvements in clinical outcome: systematic review. Int J Surg. 2015; 13:250–6. Diamantis T., Kontos M., Arvelakis A. et al. Comparison of monopolar electrocoagulation, bipolar electrocoagulation, Ultracision, and Ligasure. Surg Today. 2006; 36:908–13. Di Saverio et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines – World Journal of Emergency Surgery (2020) 15:27 Donkervoort S.C., Boerma D. Suspicion of acute appendicitis in the third trimester of pregnancy: pros and cons of a laparoscopic procedure JSLS. – 2011. – Vol. 15 (3). – P. 379-383. Elniel M., Grainger J., Nevins E.J., et al. 72 h Is the time critical point to operate in acute appendicitis. J Gastrointest Surg. 2018; 22:310–5. Eng K.A., Abadeh A., Ligocki C. et al. Acute appendicitis: a meta-analysis of the diagnostic accuracy of US, CT, and MRI as second-line imaging tests after an initial US. Radiology. 2018; 288:717–27. Evidence based clinical practice guidelines on the diagnosis and treatment of acute appendicitis. – Philippine College of Surgeons Committee on Surgical Infections. – 2002. –53 p. Gaskill C.E., Simianu V.V., Carnell J. et al. Use of computed tomography to determine perforation in patients with acute appendicitis. Curr Prob Diagnostic Radiol. 2018; 47:6–9. Gronroos J., Gronroos P. Leukocyte count and C-reactive protein in the diagnosis of acute appendicitis. Br J Surg 1999;86(4):501-504. Hajibandeh S., Hajibandeh S., Kelly A. et al. Irrigation versus suction alone in laparoscopic appendectomy: is dilution the solution to pollution? A systematic review and meta-analysis. Surg Innov. 2018; 25:174–82. Hall N.J., Eaton S., Stanton M.P. et al. Active observation versus interval appendicectomy after successful non-operative treatment of an appendix mass in children (CHINA study): an open-label, randomised controlled trial. Lancet Gastroenterol Hepatol. 2017; 2:253–60. Harnoss J.C., Zelienka I., Probst P. et al. Antibiotics versus surgical therapy for uncomplicated appendicitis: systematic review and meta-analysis of controlled trials (PROSPERO 2015). Ann Surg. 2017; 265:889–900. Horn C.B., Coleoglou Centeno A.A., Guerra J.J., et al. Drain failure in intraabdominal abscesses associated with appendicitis. Surg Infect. 2018; 19:321–5. Huston J.M., Kao L.S., Chang P.K. et al. Antibiotics vs. appendectomy for acute uncomplicated appendicitis in adults: review of the evidence and future directions. Surg Infect. 2017; 18:527–35. Ilves I. Seasonal variations of acute appendicitis and nonspecific abdominal pain in Finland. WJG. 2014; 20:4037. wamura S., Hashida H., Yoh T. Laparoscopic appendectomy during the third trimester: case presentation and literature review Asian J. Endosc. Surg. – 2018. – Vol. 1 (4). Jaschinski T., Mosch C., Eikermann M. et al. Laparoscopic versus open appendectomy in patients with suspected appendicitis: a systematic review of meta-analyses of randomised controlled trials. BMC Gastroenterol. 2015; 15:48. Jonge J., Bolmers M.D.M., Musters G.D. et al. Predictors for interval appendectomy in non-operatively treated complicated appendicitis. Int J Colorectal Dis. 2019; 34:1325–32. Joo J.I., Park H.-C., Kim M.J. et al. Outcomes of antibiotic therapy for uncomplicated appendicitis in pregnancy. Am J Med. 2017; 130:1467–9. Kwon H., Lee M., Park H.S. Laparoscopic management is feasible for nonobstetric surgical disease in all trimesters of pregnancy Surg. Endosc. – 2018. – Vol. 32 (6). – P. 2643-2649. Lee S.H., Lee J.Y., Choi Y.Y. et al. Laparoscopic appendectomy versus open appendectomy for suspected appendicitis during pregnancy: a systematic review and updated meta-analysis. BMC Surg. 2019; 19:41. Li X., Zhang J., Sang L. et al. Laparoscopic versus conventional appendectomy - a meta-analysis of randomized controlled trials. BMC Gastroenterol. 2010; 10:129. Mallinen J., Rautio T., Gronroos J. et al. Risk of appendiceal neoplasm in periappendicular abscess in patients treated with interval appendectomy vs follow-up with magnetic resonance imaging: 1-year outcomes of the peri–appendicitis acuta randomized clinical trial. JAMA Surg. 2019; 154:200. Mallinen J., Vaarala S., Mäkinen M. et al. Appendicolith appendicitis is clinically complicated acute appendicitis—is it histopathologically different from uncomplicated acute appendicitis. Int J Colorectal Dis. 2019; 34:1393–400. McGillen P.K., Drake F.T., Vallejo A. et al. Retrospective analysis of post-operative antibiotics in complicated appendicitis. Surg Infect. 2019; 20:359–66. Michailidou M., Sacco Casamassima M.G., Goldstein S.D. et al. The impact of obesity on laparoscopic appendectomy: Results from the ACS National Surgical Quality Improvement Program pediatric database. J Pediatric Surg. 2015; 50:1880–4. Mui L.M. et al. Optimum duration of prophylactic antibiotics in acute nonperforated appendicitis. ANZ J Surg. 2005;75(6):425–8; WSES 2016 Patel D., Fingard J., Winters S. et al. Clinical use of MRI for the evaluation of acute appendicitis during pregnancy. Abdom Radiol. 2017; 42:1857–63. Perrin J., Morreau P., Upadhyay V. Is hook diathermy safe to dissect the mesoappendix in paediatric patients? A 10-year experience. N Z Med J. 2019; 132:41–7. Podda M., Cillara N., Di Saverio S. et al. Antibiotics-first strategy for uncomplicated acute appendicitis in adults is associated with increased rates of peritonitis at surgery. A systematic review with meta-analysis of randomized controlled trials comparing appendectomy and non-operative management with antibiotics. Surgeon. 2017; 15:303–14. Podda M., Gerardi C., Cillara N. et al. Antibiotic treatment and appendectomy for uncomplicated acute appendicitis in adults and children: a systematic review and meta-analysis. Ann Surg. 2019; 270:1028–40. Qian D., He Z., Hua J. et al. Stump invagination versus simple ligation in open appendicectomy: a systematic review and meta-analysis. Int Surg. 2015; 100:1199–206. Ramon R. Gorter et al “Diagnosis and management of acute appendicitis. EAES consensus development conference 2015”. Surg Endosc (2016) 30:4668–4690; ОА; 170 Reddy S.B., Kelleher M., Bokhari S.A.J. et al. A highly sensitive and specific combined clinical and sonographic score to diagnose appendicitis. J Traum Acute Care Surg. 2017; 83:643–9. Renteria O., Shahid Z., Huerta S. Outcomes of appendectomy in elderly veteran patients. Surgery. 2018; 164:460–5. Rushing A., Bugaev N., Jones C. et al. Management of acute appendicitis in adults: a practice management guideline from the Eastern Association for the Surgery of Trauma. J Trauma Acute Care Surg. 2019; 87:214–24.
Информация
Список сокращений
БЛРС – бета-лактамазы расширенного спектра
ЖКТ – желудочно-кишечный тракт
КТ – компьютерная томография
КТ ОБП – компьютерная томография органов брюшной полости
ЛАЭ – лапароскопическая аппендэктомия, аппендэктомия лапароскопическим доступом
МРТ ОБП – магнитно-резонансная томография органов брюшной полости
РОХ – Российское общество хирургов
ОА – острый аппендицит
ОАЭ – открытая аппендэктомия, аппендэктомия открытым доступом
УЗИ – ультразвуковое исследование
УЗИ ОБП – ультразвуковое исследование органов брюшной полости
ЧО – червеобразный отросток
Термины и определения
Острый аппендицит – острое воспаление червеобразного отростка слепой кишки.
Осложненный ОА – признаки распространения инфекции в брюшной полости с развитием аппендикулярного инфильтрата, абсцесса(-во), местного или распространенного перитонита, забрюшинной флегмоны, пилефлебита.
|
№ п/п |
Критерии качества |
УДД |
УУР |
|---|---|---|---|
|
1. |
Выполнен осмотр пациента врачом-хирургом в приёмном отделении |
5 |
С |
|
2. |
Выполнен общий (клинический) анализ крови, общий (клинический) анализ мочи |
5 |
С |
|
3. |
Проведена профилактика инфекционных осложнений антибиотиками широкого спектра действия ( препараты первой линии: пенициллины в комбинации с ингибиторами бета-лактамаз: J01CR комбинации пенициллинов, включая комбинации с ингибиторами бета-лактамаз) в пределах 60 мин до хирургического вмешательства (при отсутствии медицинских противопоказаний) |
1 |
А |
|
4. |
Выполнено хирургическое вмешательство при установленном диагнозе ОА (при получении информированного добровольного согласия пациента и отсутствии противопоказаний для оперативного лечения) |
5 |
С |
|
5. |
Выполнено патологоанатомическое исследование операционного материала (препарата червеобразного отростка) |
2 |
С |
Приложение А1. Состав рабочей группы по разработке и пересмотру клинических рекомендаций
-
Гуляев А.А. – доктор медицинских наук, профессор, член РОХ. Конфликт интересов отсутствует.
-
Ермолов А.С. – доктор медицинских наук, профессор, член-корреспондент РАН, член РОХ. Конфликт интересов отсутствует.
-
Затевахин И.И. – доктор медицинских наук, профессор, академик РАН, член РОХ. Конфликт интересов отсутствует.
-
Ивахов Г.Б. – кандидат медицинских наук, доцент, член РОХ. Конфликт интересов отсутствует.
-
Кириенко А.И. – доктор медицинских наук, профессор, академик РАН, член РОХ. Конфликт интересов отсутствует.
-
Курцер М.А. – доктор медицинских наук, профессор, академик РАН. Конфликт интересов отсутствует.
-
Луцевич О.Э. – доктор медицинских наук, профессор, член РОХ. Конфликт интересов отсутствует.
-
Мосин С.В. – кандидат медицинских наук, доцент, член РОХ. Конфликт интересов отсутствует.
-
Нечай Т.В. – кандидат медицинских наук, доцент, член РОХ. Конфликт интересов отсутствует.
-
Прудков М.И. – доктор медицинских наук, профессор, член РОХ. Конфликт интересов отсутствует.
-
Сажин А.В. – доктор медицинских наук, член-корреспондент РАН, член РОХ. Конфликт интересов отсутствует.
-
Сон Д.А. – кандидат медицинских наук, доцент, член РОХ. Конфликт интересов отсутствует.
-
Страдымов Е.А. – ассистент кафедры факультетской хирургии №1 лечебного факультета РНИМУ им. Н.И. Пирогова. Конфликт интересов отсутствует.
-
Тягунов А.Е. – доктор медицинских наук, профессор, член РОХ. Конфликт интересов отсутствует.
-
Федоров А.В. – доктор медицинских наук, профессор, член РОХ. Конфликт интересов отсутствует.
-
Шулутко А.М. – доктор медицинских наук, профессор, член РОХ. Конфликт интересов отсутствует.
-
Шуляк Г.Д. – ассистент кафедры факультетской хирургии №1 лечебного факультета РНИМУ им. Н.И. Пирогова. Конфликт интересов отсутствует.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория данных клинических рекомендаций:
-
Врачи-хирурги
-
Врачи-анестезиологи-реаниматологи
-
Врачи-акушеры-гинекологи
В данных клинических рекомендациях все сведения ранжированы по уровню достоверности доказательств и убедительности рекомендаций в зависимости от количества и качества исследований по данной проблеме (таблицы 1, 2, 3).
Таблица 1. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)
|
УДД |
Расшифровка |
|---|---|
|
1. |
Систематические обзоры исследований с контролем референтным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа |
|
2. |
Отдельные исследования с контролем референтным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа |
|
3. |
Исследования без последовательного контроля референтным методом или исследования с референтным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования |
|
4. |
Несравнительные исследования, описание клинического случая |
|
5. |
Имеется лишь обоснование механизма действия или мнение экспертов |
Таблица 2. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)
|
УДД |
Расшифровка |
|---|---|
|
1. |
Систематический обзор рандомизированных клинических исследований с применением мета-анализа |
|
2. |
Отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа |
|
3. |
Нерандомизированные сравнительные исследования, в том числе когортные исследования |
|
4. |
Несравнительные исследования, описание клинического случая или серии случаев, исследование "случай-контроль" |
|
5. |
Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов |
Таблица 3. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)
|
УУР |
Расшифровка |
|---|---|
|
A |
Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными) |
|
B |
Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными) |
|
C |
Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными) |
Приложение А3. Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов, инструкции по применению лекарственного препарата
Данные клинические рекомендации разработаны с учетом следующих нормативно-правовых документов:
-
Приказ Министерства здравоохранения Российской Федерации от 15 ноября 2012 г. № 922н «Об утверждении Порядка оказания медицинской помощи взрослому населению по профилю «хирургия»
Таблица 1. Дифференциальная диагностика ОА
|
Нозологии |
Характерные синдромы/симптомы |
Дифференцирующий тест |
|---|---|---|
|
Острый аппендицит |
Боль обычно начинается в эпигастрии или параумбиликальной области с последующим перемещением в правую подвздошную область |
КТ ОБП: увеличенный червеобразный отросток с утолщенной, уплотненной и слоистой стенкой |
|
Прободная язва желудка или ДПК |
«Кинжальная» боль в эпигастрии, которая возникает внезапно, выраженное напряжение мышц передней брюшной стенки |
Рентгенография брюшной полости обзорная: свободный газ под диафрагмой; эзофагогастродуоденоскопия: язва «без дна» |
|
Острый панкреатит |
Боль в эпигастрии или параумбиликальной области с радиацией в спину; экхимозы в параумбиликальной области или боковых областях свидетельствуют о тяжелом панкреатите |
Исследование активности альфа-амилазы в крови: повышение втрое и более. КТ ОБП с внутривенным контрастированием: признаки воспаления поджелудочной железы |
|
Осложнённый дивертикул Меккеля |
Обычно асимптомное течение. Только 20% пациентов имеют клинику дивертикулита, из них 50% в возрасте младше 10 лет; клинические проявления дивертикулита такие же, как при остром аппендиците |
Специфические тесты отсутствуют |
|
Нарушенная внематочная беременность |
Женщина репродуктивного возраста с нарушением менструального цикла с болью в нижних отделах живота, кровяных выделениях из половых путей |
Повышение уровня β-ХГЧ крови; УЗИ ОБП: отсутствие плодного яйца в полости матки |
|
Апоплексия яичника |
Как правило, возникает в середине менструального цикла; появление симптомов после физической нагрузки; характерны боли внизу живота с иррадиацией в прямую кишку |
УЗИ ОБП: наличие образования яичника (жёлтое тело), свободная жидкость в малом тазу |
|
Воспаление органов малого таза |
Боли внизу живота, гнойные выделения из половых путей, повышение температуры тела, частое наличие инородного тела в полости матки (внутриматочная спираль) |
Мазок на флору из половых путей: признаки местного воспаления |
|
Перекрут правых придатков |
Резкие внезапные боли внизу живота, выраженная болезненность при пальпации этой области. |
УЗИ ОБП: увеличение яичника со стороны болей, снижение кровотока в яичнике |
|
Правосторонняя почечная колика |
Резкие внезапные, часто схваткообразные, боли в правой половине живота, больше в мезогастрии, часто в пояснице, иногда с иррадиацией в медиальную поверхность бедра, половые органы; болезненность при пальпации правого мезогастрия, правой поясничной области |
Общий (клинический) анализ мочи: микрогематурия. УЗИ ОБП или КТ ОБП: расширение чашечно-лоханочной системы справа, наличие конкремента мочеточника |
|
Мочевые инфекции |
Боли внизу живота, сопровождающиеся дизурией, часто повышение температуры тела |
Общий (клинический) анализ мочи: лейкоцитурия и (или) бактериурия |
|
Острый мезаденит |
Обычно возникает у детей с респираторными инфекциями в анамнезе; боли в животе без четкой локализации, болезненность не локализована в правом нижнем квадранте; мышечная защита умеренная, ригидности нет; может наблюдаться генерализованная лимфаденопатия |
УЗИ или КТ ОБП: увеличение мезентериальных лимфатических узлов |
|
Кишечные инфекции |
Профузная водянистая диарея, тошнота, рвота; боль без четкой локализации предшествует диарее |
Положительный посев кала на кишечную группу |
Таблица 2. Сопоставление шкал оценки вероятности ОА
|
Критерий |
Шкала AIR |
Шкала RIPASA |
Шкала AAS |
|---|---|---|---|
|
Рвота |
1 |
|
|
|
Тошнота и рвота |
|
1 |
|
|
Анорексия |
|
1 |
|
|
Боль в правой подвздошной области |
1 |
0,5 |
2 |
|
Миграция боли в правую подвздошную область |
|
0,5 |
2 |
|
Симптом Ровзинга |
|
2 |
|
|
Болезненность в правой подвздошной области |
|||
|
у мужчины любого возраста и женщины старше 50 лет |
|
1 |
3 |
|
у женщины младше 50 лет |
|
1 |
1 |
|
Раздражение брюшины |
|||
|
Слабое |
1 |
|
2 |
|
Среднее |
2 |
|
4 |
|
Сильное |
3 |
|
4 |
|
Температура тела |
|||
|
> 37.5°C |
|
|
|
|
> 38.5°C |
1 |
|
|
|
> 37°C и <39°C |
|
1 |
|
|
Уровень лейкоцитов |
|||
|
> 10,0 × 109/л |
|
1 |
|
|
10,0–14,9 × 109/л |
1 |
|
|
|
≥ 15,0 × 109/л |
2 |
|
|
|
≥ 0,2 и <10,9 × 109/л |
|
|
1 |
|
≥ 10,9 и <14,0 × 109/л |
|
|
2 |
|
≥ 14,0 × 109/л |
|
|
3 |
|
Лейкоцитарный сдвиг Процент полиморфноядерных лейкоцитов |
|||
|
70–84 % |
1 |
|
|
|
≥ 75 % |
|
|
|
|
≥ 85% |
2 |
|
|
|
≥ 62% и <75% |
|
|
2 |
|
≥ 75% и <83% |
|
|
3 |
|
≥ 83% |
|
|
4 |
|
Уровень С-реактивного белка |
|||
|
10–49 мг/л |
1 |
|
|
|
≥ 50 мг/л |
2 |
|
|
|
Уровень С-реактивного белка при продолжительности симптомов менее 24 часов |
|||
|
≥ 4 и <11 мг/л |
|
|
2 |
|
≥ 11 и <25 мг/л |
|
|
3 |
|
≥ 25 и <83 мг/л |
|
|
4 |
|
≥ 83 мг/л |
|
|
1 |
|
Уровень С-реактивного белка при продолжительности симптомов более 24 часов |
|||
|
≥ 12 и <53 мг/л |
|
|
2 |
|
≥ 53 и <152 мг/л |
|
|
2 |
|
≥ 152 мг/л |
|
|
1 |
|
Кашель/боль при перкуссии |
|||
|
Пол |
|||
|
Мужской |
|
1 |
|
|
Женский |
|
0,5 |
|
|
Возраст |
|
||
|
Менее 40 лет |
|
1 |
|
|
40 лет и старше |
|
0,5 |
|
|
Продолжительность симптомов |
|||
|
Менее 48 часов |
|
1 |
|
|
Более 48 часов |
|
0,5 |
|
|
Отрицательный анализ мочи |
|
1 |
|
|
Итоговое количество баллов |
12 |
16,5 |
23 |
Таблица 3. Классификация послеоперационных осложнений по Clavien-Dindo
1. Любые отклонения от нормального послеоперационного течения, не требующие медикаментозного лечения или хирургического, эндоскопического, радиологического вмешательства. Разрешается терапевтическое лечение: антипиретики, анальгетики, диуретики, электролиты, физиотерапия. Сюда же относят раневые инфекции, не требующие оперативного вмешательства.
2. Требуется фармакологическое лечение, кроме указанного выше, а также гемотрансфузии и полное парентеральное питание.
3. Требуется хирургическое, эндоскопическое или радиологическое вмешательство:
3а. Вмешательство без общего обезболивания.
3b. Вмешательство под общим обезболиванием.
4. Жизнеугрожающие осложнения (включая осложнения со стороны ЦНС), требующие интенсивной терапии в отделении реанимации:
4а. Недостаточность одного органа.
4b. Полиорганная недостаточность.
5. Смерть больного.
Приложение Б. Алгоритмы действий врача
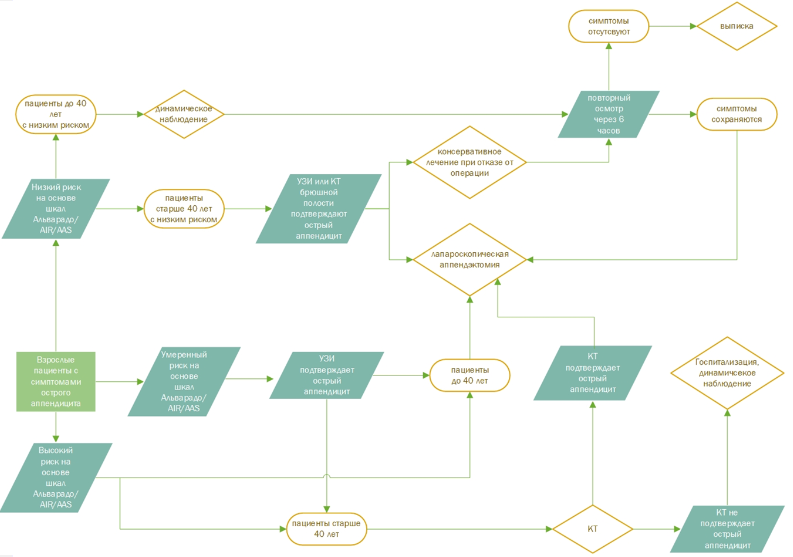
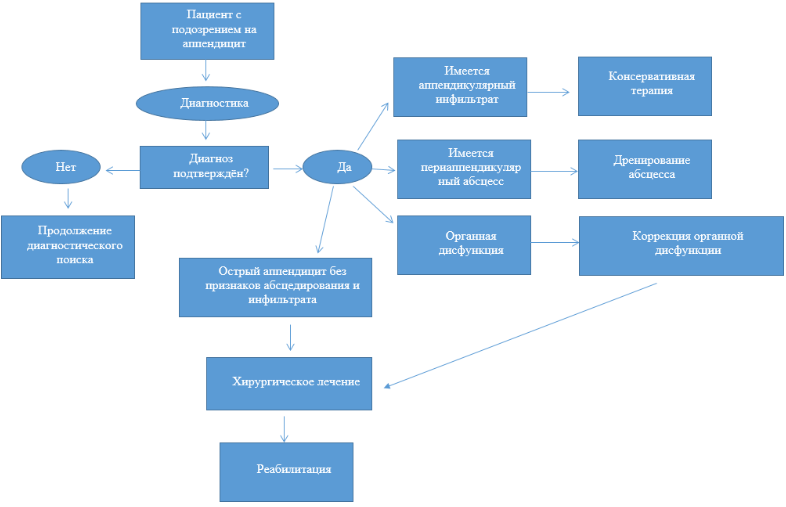
Приложение В. Информация для пациента
Острый аппендицит – это острое заболевание, при котором несвоевременное оказание медицинской помощи может привести к развитию тяжелых осложнений и даже летальному исходу.
Пациент должен знать, что при появлении острой боли в животе нельзя заниматься самолечением, а необходимо срочно обратиться за медицинской помощью в медицинскую организацию или вызвать скорую помощь.
Приложение Г1-ГN. Шкалы оценки, вопросники и другие оценочные инструменты состояния пациента, приведенные в клинических рекомендациях
Приложение Г1. Шкала риска AIR (Appendicitis Inflammatory Response score)
Наименование на русском языке: Шкала риска AIR
Оригинальное название: Appendicitis Inflammatory Response score
Источник: Andersson M, Kolodziej B, Andersson RE; STRAPPSCORE Study Group. Randomized clinical trial of Appendicitis Inflammatory Response score-based management of patients with suspected appendicitis. Br J Surg. 2017 Oct;104(11):1451-1461. doi: 10.1002/bjs.10637. Epub 2017 Jul 21.
Тип: индекс
Назначение: прогноз вероятности аппендицита
Содержание
|
Критерий |
Количество баллов |
|---|---|
|
Рвота |
1 |
|
Боль в правой подвздошной области |
1 |
|
Раздражение брюшины |
|
|
Слабое |
1 |
|
Среднее |
2 |
|
Сильное |
3 |
|
Температура тела > 38.5°C |
1 |
|
Уровень лейкоцитов |
|
|
10,0–14,9 × 109/л |
1 |
|
≥ 15,0 × 109/л |
2 |
|
Процент полиморфноядерных лейкоцитов |
|
|
70–84 % |
1 |
|
≥ 85% |
2 |
|
Уровень С-реактивного белка |
|
|
10–49 мг/л |
1 |
|
≥ 50 мг/л |
2 |
|
Итоговое количество баллов |
12 |
Ключ по шкале AIR:
0–4 балла: низкая вероятность аппендицита
5–8 баллов: неопределенная вероятность аппендицита
9–12 баллов: высокая вероятность аппендицита
Приложение Г2. Шкала риска PIRASA (Raja Isteri Pengiran Anak Saleha Appendicitis)
Наименование на русском языке: Шкала риска PIRASA
Оригинальное название: Raja Isteri Pengiran Anak Saleha Appendicitis
Источник: Pachya U, Shrestha SR, Pokharel YR, Thapa A. A Comparative Study of Raja Isteri Pengiran Anak Saleha and Alvarado Scores to Diagnose Acute Appendicitis. J Nepal Health Res Counc. 2021 Apr 23;19(1):111-114. doi: 10.33314/jnhrc.v19i1.1435..
Тип: индекс
Назначение: прогноз вероятности аппендицита
Содержание
|
Критерий |
Количество баллов |
|---|---|
|
Тошнота и рвота |
1 |
|
Анорексия |
1 |
|
Боль в правой подвздошной области |
0,5 |
|
Миграция боли в правую подвздошную область |
0,5 |
|
Симптом Ровзинга |
2 |
|
Болезненность в правой подвздошной области |
1 |
|
Мышечная защита в правой подвздошной области |
2 |
|
С-м Щеткина-Блюмберга |
1 |
|
Температура тела> 37°C |
1 |
|
Уровень лейкоцитов > 10,0 × 109/л |
1 |
|
Пол |
|
|
Мужской |
1 |
|
Женский |
0,5 |
|
Возраст |
|
|
Менее 40 лет |
1 |
|
40 лет и старше |
0,5 |
|
Продолжительность симптомов |
|
|
Менее 48 часов |
1 |
|
Более 48 часов |
0,5 |
|
Отрицательный анализ мочи |
1 |
|
Итоговое количество баллов |
15 |
Ключ по шкале PIRASA:
0 – 5 баллов: крайне низкая вероятность аппендицита
5 – 7 баллов: низкая вероятность аппендицита
7,5 – 11,5 баллов: средняя вероятность аппендицита
от 12 баллов: высокая вероятность аппендицита
Приложение Г3. Шкала риска ААS (Adult Appendicitis Score)
Наименование на русском языке: Шкала риска ААS
Оригинальное название: Adult Appendicitis Score
Источник: Sammalkorpi H.E., Mentula P., Savolainen H., Leppäniemi A. The Introduction of Adult Appendicitis Score Reduced Negative Appendectomy Rate. Scand J Surg. 2017 Sep;106(3):196-201. doi: 10.1177/1457496916683099
Тип: индекс
Назначение: прогноз вероятности аппендицита
Содержание
|
Критерий |
Количество баллов |
|---|---|
|
Боль в правой подвздошной области |
2 |
|
Миграция боли в правую подвздошную область |
2 |
|
Болезненность в правой подвздошной области |
|
|
у мужчины любого возраста и женщины старше 50 лет |
3 |
|
у женщины младше 50 лет |
1 |
|
Раздражение брюшины |
|
|
Слабое |
2 |
|
Среднее |
4 |
|
Сильное |
4 |
|
Уровень лейкоцитов |
|
|
≥ 0,2 и <10,9 × 109/л |
1 |
|
≥ 10,9 и <14,0 × 109/л |
2 |
|
≥ 14,0 × 109/л |
3 |
|
Лейкоцитарный сдвиг Процент полиморфноядерных лейкоцитов |
|
|
≥ 62% и <75% |
2 |
|
≥ 75% и <83% |
3 |
|
≥ 83% |
4 |
|
Уровень С-реактивного белка при продолжительности симптомов менее 24 часов |
|
|
≥ 4 и <11 мг/л |
2 |
|
≥ 11 и <25 мг/л |
3 |
|
≥ 25 и <83 мг/л |
4 |
|
≥ 83 мг/л |
1 |
|
Уровень С-реактивного белка при продолжительности симптомов более 24 часов |
|
|
≥ 12 и <53 мг/л |
2 |
|
≥ 53 и <152 мг/л |
2 |
|
≥ 152 мг/л |
1 |
|
Итоговое количество баллов |
23 |
Ключ по шкале ААS:
0 – 10 баллов: низкая вероятность аппендицита
11 – 15 баллов: средняя вероятность аппендицита
от 16 баллов: высокая вероятность аппендицита
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.