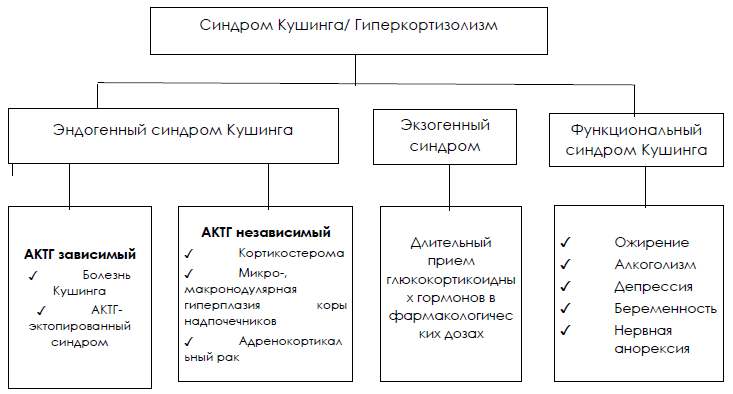
Эндогенный синдром Кушинга
Болезнь Иценко-Кушинга
 Версия: Клинические протоколы МЗ РК - 2025 (Казахстан)
Версия: Клинические протоколы МЗ РК - 2025 (Казахстан)
Болезнь Иценко-Кушинга гипофизарного происхождения (E24.0), Другие состояния, характеризующиеся кушингоидным синдромом (E24.8), Синдром Иценко-Кушинга неуточненный (E24.9), Эктопический актг-синдром (E24.3)
Эндокринология
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «13» ноября 2025 года
Протокол №241
КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
ЭНДОГЕННЫЙ СИНДРОМ КУШИНГА
Болезнь Кушинга – это тяжелое нейроэндокринное заболевание, обусловленное хронической гиперпродукцией адренокортикотропного гормона (АКТГ) опухолью гипофиза, приводит к гиперкортизолемии с высокой смертностью из – за метаболических, сердечно-сосудистых, иммунологических, нейрокогнитивных, гематологических и инфекционных состояний [3].
Синдром Кушинга (гиперкортизолизм) представляет собой симптомокомплекс, возникающий в результате избытка кортизола и других стероидных гормонов, вырабатываемых корой надпочечников, главным образом андрогенов (эндогенных), или в результате длительного приема глюкокортикоидов (экзогенных) [4,5].
Код (ы) МКБ-10:
Дата разработки и пересмотра клинического протокола: 2017 год (пересмотр 2025 года)
Эндогенный синдром Кушинга – это редкая группа эндокринных расстройств, вызванных длительным и высоким уровнем воздействия глюкокортикоидов эндогенного происхождения (продукция коры надпочечников)[2].
Болезнь Кушинга – это тяжелое нейроэндокринное заболевание, обусловленное хронической гиперпродукцией адренокортикотропного гормона (АКТГ) опухолью гипофиза, приводит к гиперкортизолемии с высокой смертностью из – за метаболических, сердечно-сосудистых, иммунологических, нейрокогнитивных, гематологических и инфекционных состояний [3].
Синдром Кушинга (гиперкортизолизм) представляет собой симптомокомплекс, возникающий в результате избытка кортизола и других стероидных гормонов, вырабатываемых корой надпочечников, главным образом андрогенов (эндогенных), или в результате длительного приема глюкокортикоидов (экзогенных) [4,5].
Вводная часть
Код (ы) МКБ-10:
|
Код
|
Наименование заболеваний и состояний |
| Е24.0 | Болезнь Кушинга гипофизарного происхождения, болезнь Иценко – Кушинга |
| Е24.3 | Эктопический АКТГ – синдром |
| Е24.8 | Другие состояния, характеризующиеся кушингоидным синдромом. Кортикостерома. Двухсторонняя макронодулярная гиперплазия надпочечников |
| Е24.9 | Синдром Иценко Кушинга неуточненный |
Дата разработки и пересмотра клинического протокола: 2017 год (пересмотр 2025 года)
Пользователи клинического протокола: эндокринологи, врачи общей практики, терапевты, нейрохирурги, онкологи.
Категория пациентов: взрослые.
Сокращения, используемые в клиническом протоколе:
Сокращения, используемые в клиническом протоколе:
|
АКТГ
|
Адренокортикотропный гормон |
| БК | Болезнь Кушинга, болезнь Иценко Кушинга |
| КТ | Компьютерная томография |
| МДП | Малая проба с дексаметазоном |
| МРТ | Магнитно-резонансная томография |
|
НКС
|
Нижние каменистые синусы |
| ПМСП | Первичная медико-санитарная помощь |
| СК | Синдром Кушинга |
| ПЭТ | Позитронно-эмиссионная томография |
| РКИ | Рандомизированное контролируемое исследование |
|
Ген AIP
|
Aryl hydrocarbon receptor-interacting protein |
| Ген APC |
Adenomatous Polyposis Coli
|
| Ген ARMC5 | Armadillo repeat containing 5 |
|
Ген CABLES1
|
CDK 5 and ABL enzyme substrate 1 |
| Ген DICER | Ген кодирующий фермент Dicer |
|
Ген GNAS
|
Guanine Nucleotide Binding Protein, Alpha Stimulating Activity Polypeptide |
|
Ген KDMIA
|
Lisine(K) - specific demethylasa 1A |
|
MEN1
|
Multiple Endocrine Neoplasia type 1 |
| NSG | Next generation sequencing |
|
PRKACA
|
Protein Kinase cAMP-Activated Catalytic Subunit Alpha |
| PRKARIA | Protein Kinase cAMP-Dependent Type I Regulatory Subunit Alpha |
|
P1NP
|
N-Terminal Propeptide of Type 1 Procollagen |
| RET | Rearranged during Transfection |
| USP8 | Ubiquitin specific peptidase 8 |
Шкала уровня доказательности [1]:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С |
Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+).
Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию.
|
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Классификация
Клиническая классификация заболевания
Классификация гиперкоризолизма [6,7]
Классификация БК по морфофункциональным характеристикам [8,9]
Плюригормональная опухоль гипофиза:
• Продуцирующая АКТГ и Соматотропный гормон
• Продуцирующая АКТГ и Пролактин
• Продуцирующая АКТГ и другие гормоны аденогипофиза (смешанные опухоли гипофиза)
По размеру опухоли выделяют:
✓ микроаденомы (<10 мм);
✓ макроаденомы (≥10 мм);
По характеру роста опухоли:
✓ гигантские аденомы (≥40 мм).
По характеру роста опухоли:
✓ эндоселлярная;
✓ экстраселлярная, с пара - или супраселлярным ростом (без зрительных нарушений или со зрительными нарушениями);
✓ инфраселлярная, гигантская.
Эктопическая секреция АКТГ [10]:
Карционоидная опухоль любой внегипофизарной локализации:
✓ карциноид легких, бронхов, тимуса;
✓ медуллярный рак щитовидной железы;
✓ рак клеток островков Лангерганса;
✓ хромаффинома;
✓ рак яичников, предстательной железы, аппендикса;
✓ опухоли желудочно-кишечного тракта, мочевого пузыря, окололунных и слюнных желез.
Другие причины синдрома Кушинга:
АКТГ-независимый синдром Кушинга [11]:
✓ аденома надпочечников;
✓ карцинома надпочечников аденокарцинома;
✓ макронодулярная надпочечниковая гиперплазия;
✓ первичная пигментная нодулярная болезнь надпочечников;
✓ узелковая гиперплазия в рамках синдрома Маккьюна-Олбрайта.
Другие причины синдрома Кушинга:
✓ Субклинический синдром Кушинга;
✓ Синдром Кушинга с циклическим течением.
Таблица 1. Синдромы генетических нарушений, связанных с болезнью Кушинга
Классификация СК по течению (в зависимости от быстроты развития гиперкортизолизма):
Синдром генетических нарушений [6,12]
Таблица 1. Синдромы генетических нарушений, связанных с болезнью Кушинга
|
Ген
|
Генетический синдром | Клинические проявления |
| Гены и генетические синдромы, связанные с болезнью Кушинга | ||
| AIP | Семейная изолированная аденома гипофиза | Кортикотрофная микро макроаденома |
| Множественная эндокринная неоплазия 1 типа | Множественная эндокринная неоплазия 1 типа | Обычная соматотропная аденома Кортикотрофная микро макроаденома |
| PRKAR1A | Комплекс Карни | Кортикотрофная микроаденома ассоциированная с Первичной пигментной узловой гиперплазией надпочечников |
| CABLES 1 | Синдром генетических нарушений [12] | Кортикотрофная макроаденома |
|
DICER1
|
Синдром DICER1 |
Кортикотрофная гипофизарная бластома
Кистозная опухоль почки, рак щитовидной железы, опухоль яичников из клеток Сертоли/Лейдига, саркома шейки матки, пинеобластома, медуллоэпителиома,
аденома гипофиза
|
| USP8 |
Кортикотрофная микроаденома
Задержка роста, дисморфия, ихтиозиформный гиперкератоз, хроническое заболевание легких, почечная недостаточность, дилатационная кардиомиопатия, гипергликемия, частичный дефицит ГР |
|
| Туберозный склероз |
Туберозный склероз
Бурневиля
|
Кортикотрофная микроаденома
Множественная гамартома
Гиперпаратиреоз
Инсулинома
Другие аденомы гипофиза
|
| RET | Множественная эндокринная неоплазия 2 типа |
Кортикотрофная микроаденома
Медуллярный рак щитовидной железы
Феохромоцитома
Гиперпаратиреоз
|
| Гены и генетические синдромы, связанные с синдромом Кушинга надпочечникового генеза | ||
| PRKAR1A | Изолированная Первичная пигментная узловая гиперплазия надпочечников Комплекс Карни |
Изолированная Первичная пигментная узловая гиперплазия надпочечников или ассоциированная с
Миксома сердца, кожи или груди,
Пигментная пятна
Аденома или гиперплазия гипофиза (Гормон роста+Пролактин) и другие опухоли
|
| ARMC5 |
Двусторонняя макронодулярная гиперплазия надпочечников
Менингиома
|
|
| KDM1A |
Двусторонняя макронодулярная гиперплазия надпочечников ассоциированного с потреблением пищи
Множественная миелома, моноклональная гаммопатия неопределенного значения
|
|
| MEN1 | Множественная эндокринная неоплазия 1 типа |
Аденома, продуцирующая кортизол
Макронодулярная гиперплазия надпочечников
Адренокортикальная карцинома
Аденома гипофиза
Первичный гиперпаратиреоз
Нейроэндокринная опухоль поджелудочной железы
|
|
Фумарат гидратаза
|
Наследственный лейомиоматоз и почечно-клеточный рак |
Двусторонняя макронодулярная гиперплазия надпочечников
Односторонняя аденома надпочечников
Кожная или маточная лейомиома,
папиллярная светлоклеточная почечноклеточная карцинома
|
| APC | Семейный аденоматозный полипоз |
Двусторонняя макронодулярная гиперплазия надпочечников, аденома
Адренокортикальная карцинома
Полипы толстой кишки
|
| PRKACA |
Двусторонняя макронодулярная гиперплазия надпочечников; первичная пигментированная узловая гиперплазия надпочечников
Макроглоссия
|
|
| GNAS | Синдром МакКьюна-Олбрайта и изолированная макронодулярная гиперплазия надпочечников |
Макронодулярная аденома надпочечника
Периферическое преждевременное половое созревание (киста яичника)
Кофейные пятна на коже
Фиброзная дисплазия скелета
Фосфатный диабет
Соматотропная аденома и/или пролактинома
Многоузловой зоб, гипертиреоз
|
Классификация СК по степени тяжести [13] :
✓ легкая форма: умеренно выраженные симптомы заболевания (менструальная функция может быть сохранена, остеопороз иногда отсутствует);
✓ средне – тяжелая форма: ярко выраженные симптомы при отсутствии осложнений;
✓ тяжелая форма: выраженные симптомы в сочетании с осложнениями, включающими сердечно – легочную недостаточность, стероидный диабет, прогрессирующую миопатию, патологические переломы, тяжелые психические расстройства.
Классификация СК по течению (в зависимости от быстроты развития гиперкортизолизма):
✓ быстропрогрессирующее течение (3 – 6 месяцев);
✓ торпидное течение заболевания (более одного года).
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания или состояния [14,15].
• Клинические проявления СК варьируют от субклинических, или легких до ярко выраженных. Клинические особенности классического КС включают центральное ожирение, гипертонию, непереносимость глюкозы, полнокровие лица, пурпурные стрии, гирсутизм, менструальные нарушения, дисфункция, мышечная слабость, гематомы и остеопороз с типичными спонтанными переломами позвонков, мочекаменная болезнь.
• Менее распространенные проявления включают психические изменения, гиперпигментацию, акне, гипокалиемический алкалоз, венозную тромбоэмболию, повышение внутриглазного давления, катаракту и центральную серозную хориоретинопатию (чаще встречается при применении экзогенных глюкокортикоидов, в частности, топических стероидов).
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Диагностические критерии:
Жалобы [16,17 ]
✓ общая и мышечная слабость;
✓ прибавка массы тела, преимушественно в верней половине туловища;
✓ уменьшение объема мыщц;
✓ головные боли;
✓ часто бессонница;
✓ эмоциональную лабильность;
✓ нарушение менструального цикла;
✓ снижение полового влечения;
✓ нарушения памяти.
Анамнез [19,21]:
✓ прием глюкокортикоидных препаратов в любой форме: (таблетированные, инъкционные формы, место в виде мазей, назальные или глазные капли и т.д.) включая внутрисуставные, интратекальные, ингаляционные, эпидуральные и даже топические глюкокортикоиды.
✓ повышение артериального давление (АД);
✓ нарушение углеводного обмена;
✓ низкотравматичные переломы;
✓ депрессивные расстройства;
✓ отягощенный гинекологический анамнез (нарушение менструального цикла, бесплодие, невынашивание беременности);
✓ проблемы мужского здоровья (снижение либидо, бесплодие);
✓ высокая частота инфекционных осложнений.
От момента появления первых симптомов заболевания до постановки диагноза проходит от 3 до 6 лет. [22]
Изменение внешности:
Физикальное обследование [16, 23, 24]
Изменение внешности:
✓ истончение кожи;
✓ сухость кожи;
✓ гирсутизм;
✓ облысение;
✓ плетора/покраснение лица;
✓ матронизм (яркий румянец на щеках);
✓ лунообразное лицо;
✓ центральное ожирение;
✓ яркие, красно-пурпурные, широкие (> 1 см) стрии на передней брюшной стенке, бедрах, в подмышечных областях (striae descendence);
✓ легкое образование кровоподтеков;
✓ гиперпигментация на местах трения кожи и слизистых оболочек (acanthosis nigricance, при АКТГ зависимом СК);
✓ акне.
Мышечные нарушения: гипотрофия и миопатия проксимальных мышц конечностей.
Признаки объемного образования хиазмально-селлярной области (при СК гипофизарного генеза):
Нарушение веса тела: увеличение массы тела или ожирение по висцеральному типу («Бычий горб», надключичные жировые подушки, лунообразное лицо).
Мышечные нарушения: гипотрофия и миопатия проксимальных мышц конечностей.
Патология костной системы: остеопения или остеопороз с патологическими компрессионными переломами позвонка, асептическим некрозом головки бедренной кости, низкотравматичные переломы;
Признаки объемного образования хиазмально-селлярной области (при СК гипофизарного генеза):
✓ нарушения полей зрения;
✓ парезы черепно-мозговых нервов.
Нарушение усвоения глюкозы:
Патология сердечно-сосудистой системы:
✓ артериальная гипертензия;
✓ кардиомегалия;
✓ ишемическая болезнь сердца;
✓ цереброваскулярная болезнь.
Нарушение усвоения глюкозы:
✓ нарушение толерантности к глюкозе;
✓ гипергликемия;
✓ сахарный диабет.
Психиатрические симптомы:
Нарушения менструального цикла: олигоменорея, аменорея.
Гормональные расстройства: синдром поликистозных яичников.
Периферические отеки.
Нефролитиаз.
Нарушения липидного обмена: дислипидемия
Психиатрические симптомы:
✓ изменение настроения;
✓ изменения аппетита;
✓ нарушение концентрации внимания и памяти;
✓ депрессия;
✓ маниакально-депрессивный психоз;
✓ галлюцинации;
✓ бред.
Нарушения менструального цикла: олигоменорея, аменорея.
Гормональные расстройства: синдром поликистозных яичников.
Явления вторичного иммунодефицита:
✓ рецидивирующие или атипичные инфекции;
✓ нарушение заживления ран;
✓ грибковые инфекции кожи.
Периферические отеки.
Нефролитиаз.
Критерии в пользу эктопической секреции АКТГ [25,26]:
✓ пожилой возраст;
✓ мужской пол;
✓ быстрое прогрессирование симптомов и выраженный синдром Кушинга;
✓ выраженные катаболические симптомы (выраженная мышечная слабость, остеопоротические переломы);
✓ незначительное увеличение веса или его отсутствие;
✓ гипертония;
✓ гипокалиемия.
Беременность и эндогенный синдром Кушинга [27,28]
Эндогенный синдром Кушинга во время беременности
✓ встречается очень редко (<200 опубликованных случаев);
✓ может возникать в третьем триместре;
✓ оказывает отрицательное влияние на заболеваемость матери и плода.
Беременность может быть провоцирующим фактором развития эндогенного синдрома Кушинга: более высокая частота его развития сразу после беременности, в послеродовом периоде.
Основные лабораторные исследования [6,29,30,31,32,33,40]
Последствия для плода и матери вследствие синдрома Кушинга:
✓ для матери: сахарный диабет, гипертоническая болезнь, сердечная недостаточность, преэклампсия, эклампсия, сердечная недостаточность, преждевременные роды, низкотравматичные переломы, внутриутробная инфекция, мочеполовая инфекция;
✓ для плода: задержка роста, недоношенность, выкидыш, гибель плода.
Основные лабораторные исследования [6,29,30,31,32,33,40]
NB! Перед проведением лабораторных исследований рекомендуется исключить введение экзогенных глюкокортикоидов!
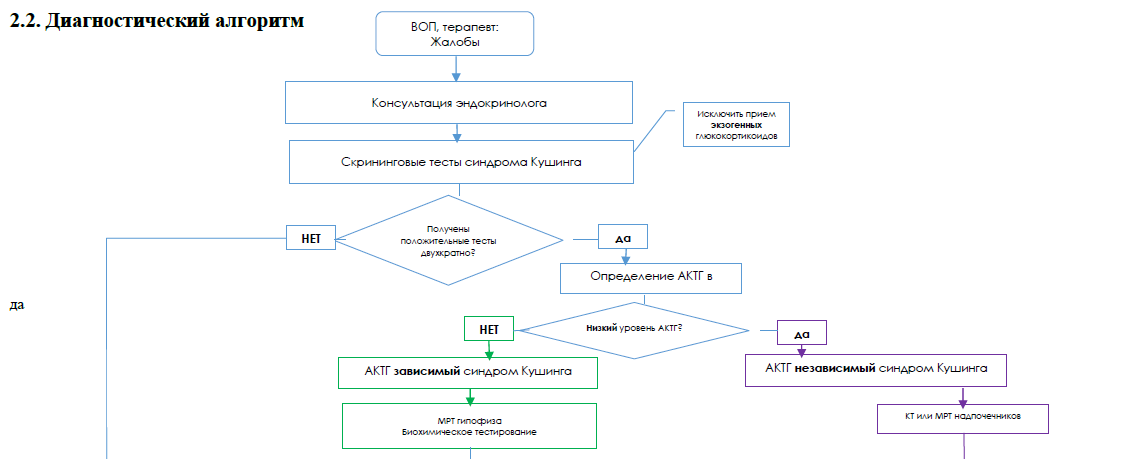
Скрининговые тесты синдрома Кушинга (необходимо проведение как минимум двух тестов):
• Малая проба с дексаметазоном: концентрация кортизола в сыворотке менее 1,8 мкг/дл (50 нмоль/л) в 08:00 утра после 1 мг дексаметазона, введенного между 23:00 и полуночью, считается нормой. Концентрация кортизола в сыворотке более 1,8 мкг/дл (50 нмоль/л) считается отрицательной пробой и свидетельствует в пользу синдрома Кушинга .
NB!
Малая проба с дексаметазоном не проводится при беременности!
• Определение уровня свободного кортизола в суточной моче (двухкратно): положительный.
• Исследование уровня свободного кортизола в слюне (двухкратно): положительный.
Показания для проведения скрининговых тестов синдрома Кушинга:
• Наличие несоответствующих возрасту патологических состояний:
✓ остеопороз;
✓ плохо контролируемый сахарный диабет;
✓ ожирение;
✓ артериальная гипертензия у молодых людей;
✓ аменорея у женщин;
✓ снижение либидо у мужчин.
• Наличие нескольких прогрессирующих патологических симптомов, патогномоничных для синдрома Кушинга.
Правила проведения скрининговых тестов синдрома Кушинга представлены в Приложении 1 к настоящему клиническому протоколу.
Определение уровня АКТГ в крови в утренние часы (между 8 и 9 утра) методом ИФА[34]:
✓ более 10 пг/мл (при АКТГ – зависимым СК)
✓ менее 10 пг/мл (при АКТГ – независимым СК).
Общий анализ крови: лейкоцитоз, лимфопения, эозинопения.
Биохимический анализ крови (глюкоза, общий белок, альбумин, билирубин, АЛТ, АСТ, креатинин, мочевина, калий, натрий, кальций, холестерин, липидный спектр): гипергликемия, гипопротеинемия, гипоальбуминемия, норма или повышение печеночных проб, норма или повышение креатинина и мочевины, гипокалиемия, гипернатриемия, гипокальцемия, дислипидемия, низкий уровень ЛПВП, высокий уровень ЛПНП и высокий уровень триглицеридов.
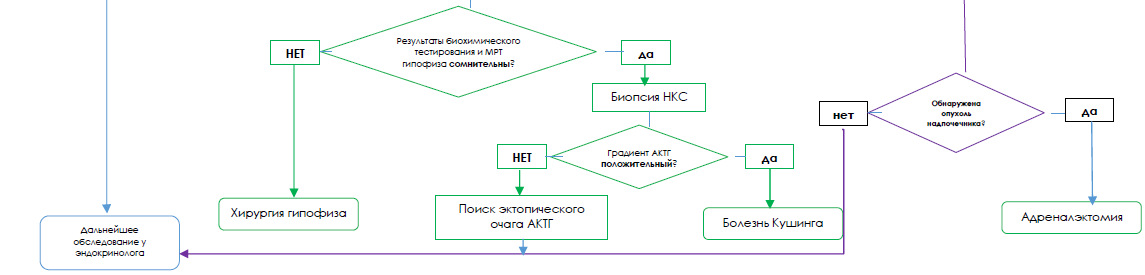
Определение уровня АКТГ в крови, полученной методом двухстороннего (правого и левого) селективного забор из НКС с введением стимуляционного агента (стимуляции кортиколиберином/десмопрессином до и после забора крови)
Дополнительные лабораторные исследования [35,36]
Определение уровня АКТГ в крови, полученной методом двухстороннего (правого и левого) селективного забор из НКС с введением стимуляционного агента (стимуляции кортиколиберином/десмопрессином до и после забора крови)
Показание:
✓ наличие микроаденомы гипофиза менее 9 – 6 мм или отсутствие признаков аденомы по данным МРТ;
✓ при неэффективности предыдущий нейрохирургической операции на гипофизе, сомнительном диагнозе.
NB! Доступ в нижние каменистые синусы осуществляется через бедренные вены!
(Смотрите Приложение 2 к настоящему клиническому приложению)
NB!
Интерпретация результата проводится в сравнении отношения/градиент уровня АКТГ, полученного из крови путем забора из НКС, с результатом уровня АКТГ, полученного при заборе крови из периферической вены!
Интерпретация результата отношения/градиент уровень АКТГ:
✓ до стимуляции больше или равно 2, после стимуляции больше или равно 3 – Болезнь Кушинга;
✓ до стимуляции менее 2, после стимуляции менее 3 – АКТГ эктопированный синдром.
• Тест на стимуляцию кортиколиберином: (с целью дифференциальной диагностики опухоль гипофиза от эктопической опухоли. Показания: АКТГ зависимый синдром Кушинга): повышение концентрации АКТГ в плазме крови и повышение концентрации кортизола после введения кортиколиберина. [37 ]
• Периферическая стимуляция десмопрессином: (с целью дифференциальной диагностики опухоль гипофиза от эктопической опухоли Показания: АКТГ зависимый синдром Кушинга): повышение концентрации АКТГ в плазме крови и повышение концентрации кортизола после введения десмопрессина в пользу диагноза болезнь Кушинга[38,39].
• Определение концентрации в сыворотке крови маркеров костного образования (остеокальцин, P1NP, щелочная фосфатаза) биохимическим методом (Показание: остеопороз, низкоэнергитечекие переломы, снижение роста на 2 см и более за 1 – 3 года, минеральная плотность кости минус 2,5 стандартных отклонения или меньше, чем у молодых взрослых (Т – показатель (– 2,5) или меньше)): снижение остеокальцина и P1NP, повышение щелочной фосфатазы.
• Определение уровня гликированного гемоглобина методом ИФА (Показание: ожирение, сахарный диабет): повышение.
• Тест толерантности к глюкозе (Показания: подозрение преддиабета): нарушение гликемии натощак и/или нарушение толерантности к глюкозе.
• Определение уровня пролактина СТГ, ИФР I в крови с целью выявления смешанной (АКТГ/СТГ/ПРЛ-секретирующей) аденомы гипофиза (Показание: микро/макроаденома гипофиза): повышение уровней СТГ, ИФР I
• Определение уровней ТТГ, свободного Т4, ЛГ, ФСГ, тестостерона, эстрадиола ДГЭА – С в крови методом ИФА (Показание: макроаденома в целях исключения гипопитуитаризма): снижение уровней ТТГ, свободного Т4, ЛГ, ФСГ, тестостерона, эстрадиола
• Осмоляльности плазмы (Показание: макроаденома): повышение
• Определение относительной плотности мочи в целях исключения гипопитуитаризма (Показание: макроаденомы): снижение.
• Генетическое тестирование методом секвенирования нового поколения NGS [52]
Показание:
✓ во всех случаях двустороннего поражения надпочечников;
✓ семейные формы синдрома Кушинга надпоченикового или гипофизарного происхождения;
✓ макроаденома у лиц младше 30 лет.
Критерии в пользу диагноза: наличие следующих генов:
✓ ARMC5 (у взрослых с макронодулярной гиперплазией надпочечников);
✓ PRKAR1A (у взрослых с микронодулярной гиперплазией надпочечников);
✓ ген ARMC5 (при первичной макронодулярной гиперплазии надпочечников (PMAH), зависимой от пищи или в сочетании с семейным анамнезом множественной миеломы);
✓ KDM1A (при первичной макронодулярной гиперплазии надпочечников (PMAH), зависимой от пищи или в сочетании с семейным анамнезом множественной миеломы).
• МРТ головного мозга с контрастированием: микро или макроаденома гипофиза [41]
Основные инструментальные исследования [8, 44 – 47]
• МРТ головного мозга с контрастированием: микро или макроаденома гипофиза [41]
NB! При использовании МРТ c разрешающей способностью 1,5T лишь в 50% выявляется АКТГ-секретирующих аденом гипофиза![42]
NB! МРТ c разрешающей способностью не менее 3T предпочтительный метод визуализации для обнаружения АКТГ-секретирующих аденом гипофиза! [44 -47]
• КТ надпочечников без/с контрастированием: одно или двухсторонняя гиперплазия надпочечников или образование/аденома [8].
Дополнительные инструментальные исследования [48, 49, 50, 51]
• КТ грудной клетки без/с контрастированием (Показание: подозрение наличия эктопированной опухоли отсутствие визуализирующейся опухоли в гипофизе при наличии высокого уровня кортизола в крови, моче и слюне (скрининговые тесты синдрома Кушинга): бронхолегочные карциноиды, нейроэндокринная опухоль средостения, тимуса, медуллярный рак щитовидной железы.
• КТ брюшной полости без/с контрастированием (Показание: подозрение наличия эктопированной опухоли, отсутствие визуализирующейся опухоли в гипофизе при наличии высокого уровня кортизола в крови, моче и слюне (скрининговые тесты синдрома Кушинга): нейроэндокринная опухоль поджелудочной железы, надпочечников (хромаффинома), опухоли желудочнокишечного тракта, аппендикса.
• КТ малого таза без/с контрастированием (Показание: подозрение наличия эктопированной опухоли, отсутствие визуализирующейся опухоли в гипофизе при наличии высокого уровня кортизола в крови, моче и слюне (скрининговые тесты синдрома Кушинга): нейроэндокринная опухоль/рак яичников, яичек, предстательной железы, мочевого пузыря.
• КТ почек без/с контрастированием (Показание: подозрение наличия эктопированной опухоли, отсутствие визуализирующейся опухоли в гипофизе при наличии высокого уровня кортизола в крови, моче и слюне (скрининговые тесты синдрома Кушинга): нейроэндокринная опухоль/рак почек.
• Позитронноэмиссионная томография 18F-F-FDG, 68Ga-DOTATATE [49,50,51] (Показание: подозрение наличия эктопированной опухоли, отсутствие визуализирующейся опухоли в гипофизе при наличии высокого уровня кортизола в крови, моче и слюне (скрининговые тесты синдрома Кушинга): нейроэндокринная опухоль средостения, органов брюшной полости и малого таза, почек.
• УЗИ органов малого таза (Показание: гипогонадизм): гипоплазия матки, поликистоз яичников.
• УЗИ яичек (Показание: гипогонадизм): гипоплазия яичек.
• ФГДС (Показание: подозрение наличия эктопированной опухоли): наличие/отсутствие образования желудка
• Определение полей зрения (Показание: наличие микро, макроаденомы): битемпоральная гемианопсия.
• Осмотр глазного дна (Показание: наличие микро, макроаденомы): атрофия зрительного нерва.
• Остеоденситометрия поясничного отдела позвоночника и проксимального отдела бедренной кости (Показание: наличие в анамнезе низкотравматичных переломов): остеопения, остеопороз.
• Боковая рентгенография позвоночника с Th4-L5 (Показание: наличие в анамнезе низкотравматичных переломов): остеопороз.
• ЭКГ (Показание: до начала лечения и на фоне лечения препаратами, влияющими на опухоль гипофиза): удлинение интервала QT.
Показания для консультации профильных специалистов
• консультация нейрохирург – для решения вопроса о целесообразности оперативного лечения;
• консультация офтальмолога – для оценки состояния глазного дна, полей зрения, зрительных нервов;
• консультация онколога – для исключения опухоли эктопической локализации;
• консультация хирурга – для решения вопроса о целесообразности оперативного лечения опухоли надпочечника;
• консультация кардиолога – для лечения сердечнососудистых осложнений
• консультация невролога – при поражении центральной нервной системы;
• консультация пульмонолога – при наличии осложнений со стороны органов дыхания;
• консультация акушер гинеколога – при нарушении менструального цикла, бесплодии, при наличии беременности;
• консультация оториноларинголога – для исключения назальной ликвореи.


Дифференциальный диагноз
Дифференциальный диагноз с СК другими состояниями [116, 23, 53]
|
Диагноз
|
Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Медикаментозный (ятрогенный) синдром Кушинга | Клинические проявления синдрома Кушинга | Анамнез | В анамнезе отсутствует прием препаратов содержащих глюкокортикостероиды |
| Определение уровня АКТГ в крови, в слюне | Уровень АКТГ снижен/повышен | ||
| Определение уровня кортизола в крови, в слюне | Высокий уровень кортизола в крови, в слюне | ||
| Функциональный гиперкортизолизм на фоне метаболического синдрома | Клинические проявления синдрома Кушинга | Определение АКТГ в крови, в ночной слюне и/или суточной моче | Уровень АКТГ понижен/ повышен |
| Определение кортизола в крови, в ночной слюне и/или суточной моче | Высокий уровень кортизола в крови, в слюне | ||
| Проведение малой дексаметазоновой пробы | На фоне малой пробы с дексаметазоном отсутствие снижения кортизола до 50 ммоль/л | ||
| Синдром поликистозных яичников |
Клинические проявления синдрома Кушинга.
Ультразвуковое исследование органов малого таза, Поликистоз яичников Биохимический анализ крови (глюкоза, инсулин)
Повышение уровня глюкозы и инсулина. Определение индекса HOMA-IR повышение индекса. |
Определение АКТГ в крови, в ночной слюне и/или суточной моче | Уровень АКТГ понижен/ повышен |
| Определение кортизола в крови, в ночной слюне и/или суточной моче | Высокий уровень кортизола в крови, в слюне | ||
| Проведение малой дексаметазоновой пробы | На фоне малой пробы с дексаметазоном отсутствие снижения кортизола до 50 ммоль/л | ||
| КТ надпочечников с контрастным усилением | Одно двухсторонняя гиперплазия /аденома надпочечников |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ В АМБУЛАТОРНЫХ УСЛОВИЯХ
Тактика терапии в амбулаторных условиях при эндогенном синдроме Кушинга:
Медикаментозная терапия – рекомендуется:
✓ на этапе ожидания операции и/или эффекта лучевой терапии при необходимости блокировать очень высокую продукцию кортизола;
✓ при невозможности и/или неэффективности хирургического лечения и лучевой терапии.
Немедикаментозное лечение [56]
Режим
✓ общий с ограничением физических нагрузок, с профилактикой рисков падений и переломов.
Диета
✓ с ограничением легкоусвояемых углеводов, жиров;
✓ достаточным содержанием протеинов с преимуществом альбумина (легкое мясо, творог);
✓ дополнительно продукты богатые калием;
✓ ограничение соли.
В качестве медикаментозной терапии рекомендуются следующие группы лекарственных средств в зависимости от варианта эндогенного синдрома Кушинга
Медикаментозная терапия проводится под контролем уровня:
Медикаментозное лечение [63, 64, 65]
В качестве медикаментозной терапии рекомендуются следующие группы лекарственных средств в зависимости от варианта эндогенного синдрома Кушинга
✓ блокаторы стероидогенеза;
✓ препараты, влияющие на гипофиз при болезни Кушинга;
✓ антогонисты глюкортикостероидных рецепторов при всех вариантах эндогенного синдрома Кушинга.
Медикаментозная терапия проводится под контролем уровня:
✓ кортизола в крови;
✓ и/или кортизола в ночной слюне;
При достижении целевых уровней кортизола и/или АКТГ рекомендуется поддерживающая терапия:
✓ и/или кортизола в суточной моче;
✓ АКТГ в крови.
При достижении целевых уровней кортизола и/или АКТГ рекомендуется поддерживающая терапия:
✓ до проведения оперативного лечения;
✓ пожизненная терапия при невозможности оперативной терапии.
Блокаторы стероидогенеза рекомендованы для снижения клинических симптомов эндогенного синдрома Кушинга (нормализация артериального давления, снижения веса тела, улучшение гликемического профиля и других) вследствие снижения продукции кортизола.
Показание:
✓ предоперационная подготовка;
✓ неоперабельные опухоли гипофиза;
✓ опухоли надпочечников;
✓ алренокортикальный рак/карцинома надпочечника;
✓ неоперабельные эктопированные опухоли;
✓ рецидив опухоли гипофиза и/или надпочечника.
Препараты первой линии:
Препараты второй линии:
Показания:
Длительность курса: пожизненно, отмена в случае радикального хирургического вмешательства и/или в случае эффективной лучевой терапии.
Препараты, влияющие на опухоль, приводят к уменьшению размеров опухоли и регрессии клинических симптомов вследствие снижения уровня АКТГ и кортизола.
• пасиреoтид длительного действия;
Антогонисты глюкортикостероидные рецепторы рекомендованы для снижения клинических симптомов эндогенного синдрома Кушинга (нормализация артериального давления, улучшение гликемического профиля) вследствие блокировки глюкокортикоидных рецепторов.
Длительность курса пожизненно, отмена в случае радикального хирургического вмешательства и/или в случае эффективной лучевой терапии.
Основные лекарственные средства:
Дополнительные лекарственные средства:
Хирургическое лечение: нет.
Препараты выбора.
Препараты первой линии:
✓ кетоконазол (Под контролем печеночных проб!);
✓ осилодростат*;
✓ митотан* (при адренокортикальном раке) (Под контролем печеночных проб!).
Препараты второй линии:
✓ метирапон*;
✓ левокетоконазол* (Контроль ЭКГ: удлинение интервала QT).
Показания:
✓ непереносимость кетоконазола, осилодростата*;
✓ гиперандрогения.
Длительность курса: пожизненно, отмена в случае радикального хирургического вмешательства и/или в случае эффективной лучевой терапии.
NB!
Терапия с применением кетоконазола проводится с обязательным мониторингом функции печени!
Препараты, влияющие на опухоль, приводят к уменьшению размеров опухоли и регрессии клинических симптомов вследствие снижения уровня АКТГ и кортизола.
Препараты выбора
• пасиреoтид длительного действия;
Показание:
✓ наличие опухоли гипофиза, продуцирующей АКТГ;
✓ неоперабельные опухоли гипофиза;
✓ рецидив опухоли;
• октреотид;
• ланреотид
• каберголин;
Показание:
✓ наличие опухоли гипофиза, продуцирующей АКТГ;
✓ неоперабельные опухоли гипофиза;
✓ рецидив опухоли;
• октреотид;
Показание:
✓ эктопированные опухоли;
✓ неоперабельные нейроэндокринные опухоли.
• ланреотид
Показание:
✓ эктопированные опухоли.
NB!
Терапия препаратами, влияющими на опухоли гипофиза, проводится под контролем ЭКГ!
При удлинение интервала QT проводится отмена терапии!
Препараты первой линии:
Длительность курса: пожизненно, отмена в случае радикального хирургического вмешательства и/или в случае эффективной лучевой терапии.
Препараты первой линии:
✓ пасиретид длительного действия* (болезнь Кушинга);
Препараты второй линии:
✓ каберголин (болезнь Кушинга);
✓ октреотид (эктопированные опухоли);
✓ ланреотид (эктопированные опухоли).
Антогонисты глюкортикостероидные рецепторы рекомендованы для снижения клинических симптомов эндогенного синдрома Кушинга (нормализация артериального давления, улучшение гликемического профиля) вследствие блокировки глюкокортикоидных рецепторов.
Препараты выбора:
Препараты третьей линии:
✓ мифепристон*.
NB! Терапия мифепристоном* рекомендуется контроль уровня калия крови и консультация гинеколога (при необходимости) и контроль ЭКГ!
Длительность курса пожизненно, отмена в случае радикального хирургического вмешательства и/или в случае эффективной лучевой терапии.
Лечение осложнений эндогенного синдрома Кушинга.
Терапия осложнений эндогенного синдрома Кушинга проводится в соответствии со следующими клиническим протоколами:
✓ «Ожирение у взрослых»;
✓ «Остеопороз»;
Терапия осложнений эндогенного синдрома Кушинга проводится в соответствии со следующими клиническим протоколами:
✓ «Ожирение у взрослых»;
✓ «Остеопороз»;
✓ «Артериальная гипертензия у взрослых»;
✓ «Предиабет»;
✓ «Сахарный диабет 2 типа у взрослых»;
✓ «Нарушения менструального цикла».
Заместительная терапия:
• вследствие оперативного/лучевого лечения аденомы гипофиза/ надпочечников:
✓ гидрокортизон;
✓ преднизолон;
• вследствие двухсторонней адреналэктомии;
✓ флудрокортизон*.
Основные лекарственные средства:
|
Фармакотерапевтическая группа
|
Международное непатентованное наименование лекарственного средства | Способ применения | Уровень доказательности |
| Препараты первой линии | |||
| Блокатор стероидогенеза | Осилодростат* |
Внутрь, 2 мг 2 раза в день первоначально, постепенно увеличивая в зависимости от ответа, максимум 60 мг/день
|
IA [77,79 84] |
| Блокатор стероидогенеза | Митотан* | Внутрь, 500 мг, при необходимости увеличение под контролем уровня кортизола, максимальная суточная доза – 5 г в день. Кратность: 3 раза в день | IIIС [73,86] |
| Препараты второй линии | |||
| Блокатор стероидогенеза | Кетоконазол |
Внутрь, 200 мг/день перорально,
первоначально в 2 – 3 приема, постепенно увеличивайте
в зависимости от реакции, максимум 1600 мг/день, в 2 – 4 приема
|
IIIВ [74,77] |
| Блокатор стероидогенеза | Метирапон* | Внутрь, Начальная доза — 500 –750 мг каждые 6–8 часов; максимальная суточная доза — до 6 г | IIIВ [73,74,77,84,85] |
| Блокатор стероидогенеза | Левокетоконазол* |
Внутрь, 150 мг 2 раза в день первоначально, постепенно увеличивая в
зависимости от ответа, максимум 1200 мг/день
|
IIIC [90,91] |
| Препараты первой линии | |||
| Аналоги соматостатина длительного действия | Пасиреотид* | в/м, разовая доза от 10 мг, при необходимости увеличение под контролем уровня кортизола в суточной моче, максимальная суточная доза 40 мг, Кратность: 1 раз в 28 дней. | IА [69-71] |
| Препараты второй линии | |||
| Агонист дофаминовых рецепторов | Каберголин | Внутрь, в дозе от 0,5 мг, максимально до 7 мг в неделю под контролем уровней АКТГ в крови и кортизола в моче | IIC [72-77] |
| Аналоги соматостатина | Октреотид | в/м, 30 мг 1 раз в 28 дней | IIIC [6, 96,106,107] |
| Аналоги соматостатина | Ланреотид | п/к, 120 мг 1 раз в 28 дней | |
| Препараты третьей линии | |||
| Блокатор глюкокортикоидных рецепторов | Мифепристон* |
Внутрь, разовая доза 300 мг перорально один раз в день первоначально, постепенно увеличивая в
зависимости от реакции, максимум 1200 мг/день
|
IIC [92–95] |
*Согласно правилам применения незарегистрированных лекарственных средств
Дополнительные лекарственные средства:
|
Фармакотерапевтическая группа
|
Международное непатентованное наименование лекарственного средства | Способ применения | Уровень доказательности |
| Лечение первичной и/или вторичной надпочечниковой недостаточности (вследствие оперативного/лучевого лечения аденомы гипофиза/ надпочечников) | |||
| Препараты первой линии | |||
| Глюкокортикостероид | Гидрокортизон |
Внутривенно, внутримышечно, 50–100 мг каждые 6–8 ч (1-2 сутки), с переводом на пероральный прием.
Внутрь, 15–30 мг/сут, 2-3 приема, (10 мг утром, 5 мг днём ± 5 мг вечером), под контролем кортизола крови через 6 - 8 недель
|
IА [6,99,101,104] |
| Препараты второй линии | |||
|
Глюкокортикостероид
|
Преднизолон | Внутрь, 5мг, 1 раз в день или двукратно, под контролем кортизола крови через 6-8 недель. | IIВ [6,99,101,104,105] |
| Лечение первичной надпочечниковой недостаточности (вследствие двухсторонней адреналэктомии) | |||
| Минералокортикостероид | Флудрокортизон* | Внутрь, 100 мкг, начальная доза от 50 мкг до 200 мкг в сутки, 1 раз утром, под контролем электролитов (калий, натрий), артериального давления | IВ [6,104,105] |
*Согласно правилам применения незарегистрированных лекарственных средств
Хирургическое лечение: нет.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ В СТАЦИОНАРНЫХ УСЛОВИЯХ
Приоритетным выбором терапии является хирургическое вмешательство.
Учитывая частоту рецидивов после хирургических вмешательств рекомендуется мониторинг рецидивов пожизненно.
При невозможности повторной операции при рецидивах опухоли рекомендуется лучевая и/или медикаментозная терапия.
Медикаментозная терапия – рекомендуется:
✓ на этапе ожидания операции при необходимости блокировать очень высокую продукцию кортизола;
✓ при невозможности и/или неэффективности хирургического лечения и лучевой терапии.
Важным является пожизненная терапия осложнений синдрома Кушинга (сердечно-сосудистые заболевания, остеопороз, сахарный диабет, изменения психики).
Тактика ведения синдрома Кушинга во время беременности [55]:
При легком течении синдрома Кушинга начинают лечения с сопутствующих заболеваний (сахарный диабет, артериальная гипертензия и т.д.)
В случае тяжелого течения (высокий риск потери плода, преждевременных родов или преэклампсии), хирургическое вмешательство (если возможно) предпочтительнее медикаментозного лечения ингибиторами стероидогенеза (метирапоном*).
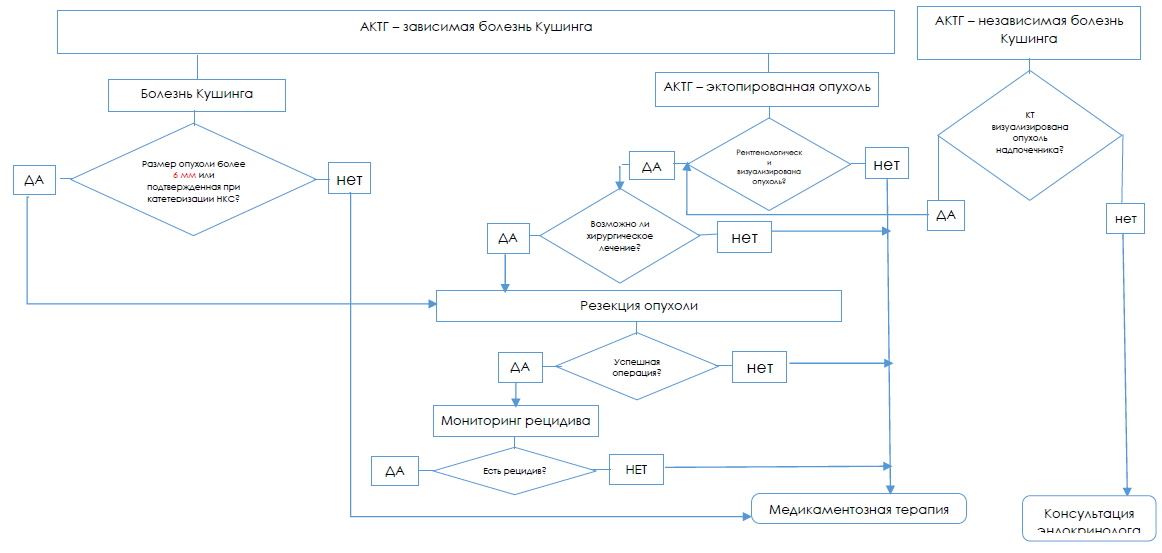
Алгоритм лечения пациентов с СК
Режим
Показания для лучевой терапии:
Осложнения лучевой терапии:
Осложнения
Алгоритм лечения пациентов с СК

Немедикаментозное лечение:
Режим
✓ общий с ограничением физических нагрузок, с профилактикой рисков падений и переломов.
Диета
✓ с ограничением легкоусвояемых углеводов, жиров;
✓ достаточным содержанием протеинов с преимуществом альбумина (легкое мясо, творог);
✓ дополнительно продукты богатые калием;
✓ ограничение соли.
Лучевая терапия
Показания для лучевой терапии:
✓ неполная резекции кортикотропиномы;
✓ неоперабельная инвазивная (агрессивная) опухоль прорастание в твердую мозговую оболочку, кавернозные синусы, интимном соединении с крупными кровеносными артериями (внутренняя сонная артерия).
Виды лучевой терапии, применяемые для лечения опухоли гипофиза[57,58]
✓ фракционированная лучевая терапия;
Показание: опухоли большого размера с экстраселлярным распространением или близостью к зрительным нервам/хиазме.
✓ стереотаксическая радиохирургия, включая гамма – нож;
Показание: небольшие опухоли аденомы, расположенных в турецком седле и параселлярной области.
Осложнения лучевой терапии:
✓ гипопитуитаризм [61];
✓ краниальная нейропатия[61];
✓ вторичная опухоль головного мозга[62].
Хирургическое лечение.
Хирургическая резекция первичного очага является лечением первой линии.
Виды хирургических вмешательств, используемых для лечения эндогенного синдрома Кушинга:
Медикаментозное лечение: смотрите Раздел Медикаментозное лечение. Амбулаторный уровень настоящего клинического протокола.
Хирургическое лечение.
Хирургическая резекция первичного очага является лечением первой линии.
Виды хирургических вмешательств, используемых для лечения эндогенного синдрома Кушинга:
• транссфеноидальная трансназальная аденомэктомия;
• односторонняя адреналэктомия;
• двусторонняя адреналэктомия.
Транссфеноидальная трансназальная аденомэктомия рекомендуется в качестве первого этапа лечения.[97, 98].
Показания:
• макроаденома гипофиза;
• микроаденома гипофиза;
• при отсутствии визуализированной опухоли на МРТ, но подтвержденная градиентом АКТГ при катетеризации НКС.
Показание для повторной операции:
• рецидив заболевания и подтвержденный на МРТ: продолженный рост аденомы гипофиза в любые сроки после проведенного ранее нейрохирургического вмешательства.
Противопоказания:
• продолжающийся (активный или хронический) синусит, который не излечивается ни хирургическим путем, ни медикаментозной терапией;
• обильные сосудистые поражения (в зоне вмешательства), ограничивающие безопасный доступ;
• поражения в твердой мозговой оболочке, сопряженные с высоким риском истечения ликвора (утечки спинномозговой жидкости) во время или после операции.
Риски.[99]:
• повреждение кавернозного отдела внутренней сонной артерии;
• перфорации носовой перегородки.
Осложнения
• нарушение гемостаза жидкости (несахарный диабет);
• гипопитуитаризм;
• надпочечниковая недостаточность (гипоадренализм);
• электролитные нарушения (гипонатриемия);
• послеоперационная назальная ликворея (консультация оториноларинголога в раннем послеоперационном периоде);
• послеоперационный менингит;
• пневмония;
• тромбоз глубоких вен;
• неврологические осложнения (инсульт);
• носовые кровотечения разной степени интенсивности.
Послеоперационный мониторинг включает:
• определение натрия крови каждые 6 – 12 часов в течение первых 5–14 дней;
• определение осмолярности мочи ежедневно;
• оценка потребление жидкости;
• контроль суточного диуреза.
Оценка эффективности оперативного вмешательства проводится следующими методами:
✓ Исследование кортизола утром на фоне отмены глюкокортикостероидов в раннем послеоперационном периоде в течение первой недели после операции;
✓ Определение уровня свободного кортизола в суточной моче (через 4 – 6 недель после операции).
NB!
Уровень кортизола крови < 50 нмоль/л в первые дни после операции свидетельствует о ремиссии заболевания! [99,101]
NB!
После успешной операции требуется заместительная терапия глюкокортикоидами! [99,101]
NB!
При неуспешной операции рекомендуются методы лечения второй линии: например, повторная транссфеноидальная операция, лучевая терапия, медикаментозная терапия и двусторонняя адреналэктомия! [6,8]
Односторонняя лапароскопическая адреналэктомия [101]
Показания:
✓ доброкачественная аденома надпочечников (односторонняя кортизол секретирующая аденома надпочечника);
✓ адренокортикальный рак (карцинома надпочечника).
Противопоказания:
✓ тяжелая коагулопатия;
✓ декомпенсация сердечно-легочной деятельности;
✓ большой размер опухоли (более 6 см).
Риски:
✓ хирургическая смертность;
✓ рецидив заболевания.
Осложнения:
✓ надпочечниковая недостаточность.
Двусторонняя адреналэктомия
Показания:
✓ макро/микронодулярная гиперплазия надпочечников;
✓ тяжелый гиперкортизолизм после неэффективности проведенного хирургического лечения;
✓ неэффективность других методов;
✓ женщины с эндогенным синдромом Кушинга, желающие забеременеть.
Противопоказания:
✓ тяжелая коагулопатия;
✓ декомпенсация сердечно-легочной деятельности;
✓ большой размер опухоли (более 6 см).
Риски:
✓ хирургическая смертность;
✓ рецидив заболевания.
Осложнения:
✓ вторичная надпочечниковая недостаточность;
✓ синдром Нельсона/
Рекомендации по ведению пациентов, получивших лучевую терапию:
Дальнейшее ведение:
Рекомендации по ведению пациентов, получивших лучевую терапию:
✓ определение ТТГ, свТ4, АКТГ, кортизола, гонадотропных, половых гормонов, пролактина – 1 раз в год;
✓ наблюдение нейрохирурга – через 6 – 12 месяцев после лучевой терапии;
✓ КТ и МРТ с целью мониторинга дефицита и рецидива гипофиза, вторичной неоплазии в области радиации – пожизненно;
✓ осмотр офтальмолога (контроль полей зрения) – 1 раз в год.
Рекомендации по ведению после хирургического лечения:
✓ определение ТТГ, свТ4, АКТГ, кортизола, гонадотропных, половых гормонов, пролактина – 1 раз в год;
✓ малая проба с дексаметазоном – ежегодно;
✓ определение уровня свободного кортизола в суточной моче – ежегодно;
✓ исследование уровня свободного кортизола в слюне – ежегодно.
• Определение уровня свободного Т4 и пролактина – в течение 12 недель после операции;
• МРТ гипофиза – через 1 – 3 месяца после операции.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, рекомендованных в клиническом протоколе:
✓ отсутствие клинических признаков активности
✓ нормализация содержания кортизола, АКТГ в крови;
✓ положительный результат малой дексаметазоновой пробы;
✓ нормализация концентрации свободного кортизола в суточной моче;
✓ нормализация концентрации кортизола в ночной слюне;
✓ отсутствие развития надпочечниковой недостаточности после аденомэктомии.
Госпитализация
Показания для госпитализации
Показания для плановой госпитализации:
✓ опухоли гипофиза, продуцирующие АКТГ;
✓ опухоли надпочечника, продуцирующие кортизол;
✓ опухоли негипофизарной локализации, продуцирующие АКТГ.
Показания для экстренной госпитализации:
✓ неуправляемая декомпенсация сахарного диабета;
✓ тяжелая гипокалиемия;
✓ сердечно – сосудистая декомпенсация.
NB!
Экстренная госпитализация необходима для стабилизации состояния и проведения интенсивной терапии (нормализация уровня глюкозы в крови, корректировка электролитов, лечение сердечно-сосудистых заболеваний)! Лечение проводится согласно соответствующим клиническим протоколам
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2025
- 1) Шотландская межвузовская сеть руководящих принципов. Руководство для разработчиков. Краткое справочное руководство. Ноябрь 2015. 2) Orphanet , Французский национальный институт здравоохранения и медицинских исследований при поддержке грантов Европейской комиссии https://www.orpha.net/en/disease/detail/641613?name=cushing&mode=name. 3) Cushing H. The basophil adenomas of the pituitary body //Annals of The Royal College of Surgeons of England. – 1969. – Т. 44. – №. 4. – С. 180. 4) Pivonello R, Isidori AM, De Martino MC, et al. 2016. Complications of Cushing’s syndrome: state of the art. Lancet Diabetes Endocrinol. 4:611–29. 5) Dekkers O. M. et al. Multisystem morbidity and mortality in Cushing's syndrome: a cohort study //The Journal of Clinical Endocrinology & Metabolism. – 2013. – Т. 98. – №. 6. – С. 2277-2284. 6) Белая Ж.Е., Марова Е.И., Рожинская Л.Я., Голоунина О.О.и другие Эндогенный гиперкортицизм (учебное пособие). М.ГНЦ, ФГБУ «НМИЦ эндокринологии»Минздрава России, 2024. 7) Lacroix A. et al. Cushing's syndrome //The lancet. – 2015. – Т. 386. – №. 9996. – С. 913-927. 8) Fleseriu M, Auchus R, Bancos I, Ben-Shlomo A, Bertherat J, Biermasz NR, et al. Consensus on diagnosis and management of Cushing's disease: a guideline update //The lancet Diabetes & endocrinology. – 2021. – Т. 9. – №. 12. – С. 847-875. 9) Генри М. Кроненберг, Шломо Мелмед, Кеннет С., Полонски К., П.Рид Ларсен. Эндокринология по Вильямсу. Нейроэндокринология, Москва, Рид Элсивер, 2010, 277 – 311. 10) G Michael Besser and Michael O Thorner. Comprehensive Clinical Endocrinology. Third edition.2002. c 193– 202. ISBN 0 7234 3185 11) Carroll T. B., Findling J. W. Cushing's syndrome of nonpituitary causes //Current Opinion in Endocrinology, Diabetes and Obesity. – 2009. – Т. 16. – №. 4. – С. 308-315. 12) Tabarin A. et al. Consensus statement by the French Society of Endocrinology (SFE) and French Society of Pediatric Endocrinology & Diabetology (SFEDP) on diagnosis of Cushing's syndrome //Annales d'endocrinologie. – Elsevier Masson, 2022. – Т. 83. – №. 2. – С. 119-141.: 13) Тишковский С. В., Никонова Л. В., Давыдчик Э. В., Гулинская О. В., Дорошкевич И. П. Гиперкортизолизм: классификация, патогенез, клиника. Диагностика эндогенного гиперкортизолизма // Журнал ГрГМУ. 2017. №5. URL: https://cyberleninka.ru/article/n/giperkortizolizm-klassifikatsiya-patogenez-klinika-diagnostika-endogennogo-giperkortizolizma (дата обращения: 21.04.2025). 14) Nieman LK, Castinetti F, Newell-Price J, Valassi E, Drouin J, Takahashi Y, Lacroix A. Cushing syndrome. Nat Rev Dis Primers. 2025 Jan 23;11(1):4. doi: 10.1038/s41572-024-00588-w. PMID: 39848955.. 15) Soraya Puglisi, Anna Maria Elena Perini, Cristina Botto, Francesco Oliva, Massimo Terzolo, Long-Term Consequences of Cushing Syndrome: A Systematic Literature Review, The Journal of Clinical Endocrinology & Metabolism, Volume 109, Issue 3, March 2024, Pages e901–e919, https://doi.org/10.1210/clinem/dgad453 16) Katabami T, Asai S, Matsuba R, Sone M, Izawa S, Ichijo T, Tsuiki M, Okamura S, Yoshimoto T, Otsuki M, Takeda Y, Naruse M, Tanabe A; ACPA-J Study Group. Changes in clinical features of adrenal Cushing syndrome: a national registry study. Endocr Connect. 2025 May 12;14(5):e240684. doi: 10.1530/EC-24-0684. PMID: 40294052; PMCID: PMC12070466. 17) Nowotny HF, Braun L, Reisch N. The Landscape of Androgens in Cushing's Syndrome. Exp Clin Endocrinol Diabetes. 2024 Dec;132(12):670-677. doi: 10.1055/a-2333-1907. Epub 2024 May 24. PMID: 38788777. 18) Giuffrida G. et al. Global Cushing’s disease epidemiology: a systematic review and meta-analysis of observational studies //Journal of endocrinological investigation. – 2022. – Т. 45. – №. 6. – С. 1235-1246. 19) Abraham G. Exogenous Cushing's syndrome induced by surreptitious topical glucocorticosteroid overdose in infants with diaper dermatitis //Journal of Pediatric Endocrinology and Metabolism. – 2007. – Т. 20. – №. 11. – С. 1169-1172. 20) Christensson C., Thorén A., Lindberg B. Safety of inhaled budesonide: clinical manifestations of systemic corticosteroid-related adverse effects //Drug safety. – 2008. – Т. 31. – С. 965-988. 21) Etxabe J, Vazquez JA. Morbidity and mortality in Cushing’s disease: an epidemiological approach. Clin Endocrinol (Oxf). 1994; 40:479-84 22) Rubinstein G, Osswald A, Hoster E, Losa M, Elenkova A, Zacharieva S, Machado MC, Hanzu FA, Zopp S, Ritzel K, Riester A, Braun LT, Kreitschmann-Andermahr I, Storr HL, Bansal P, Barahona MJ, Cosaro E, Dogansen SC, Johnston PC, Santos de Oliveira R, Raftopoulos C, Scaroni C, Valassi E, van der Werff SJA, Schopohl J, Beuschlein F, Reincke M. Time to Diagnosis in Cushing's Syndrome: A Meta-Analysis Based on 5367 Patients. J Clin Endocrinol Metab. 2020 Mar 1;105(3):dgz136. doi: 10.1210/clinem/dgz136. PMID: 31665382. 23) Jagannathan J., Sheehan J. P., Jane J. A. Evaluation and management of Cushing syndrome in cases of negative sellar magnetic resonance imaging //Neurosurgical Focus. – 2007. – Т. 23. – №. 3. – С. 1-7. 24) Young J, Haissaguerre M, Viera-Pinto O, Chabre O, Baudin E, Tabarin A. Management of endocrine disease: Cushing’s syndrome due to ectopic ACTH secretion: an expert operational opinion. Eur J Endocrinol 2020;182(4):R29–58. 25) Hayes AR, Grossman AB. The ectopic adrenocorticotropic hormone syndrome: rarely easy, always challenging. Endocrinol Metab Clin North Am 2018;47(2):409–25. 26) Caimari F, Valassi E, Garbayo P, Steffensen C, Santos A, Corcoy R, et al. Cushing’ssyndrome and pregnancy outcomes: a systematic review of published cases.Endocrine 2017;55(2):555–63. 27) Brue T, Amodru V, Castinetti F. Management of endocrine disease: man-agement of Cushing’s syndrome during pregnancy: solved and unsolvedquestions. Eur J Endocrinol 2018;178(6):R259–66. 28) Nieman LK. Diagnosis and Management of Cushing Syndrome During Pregnancy. UpToDate Wolters Kluwer; 2024. Accessed December 15, 2024. https://www.uptodate.com/contents/diagnosis-and-management-of-cushing-syndrome- during pregnancy?search=cushing during pregnancy&source=search_result&selectedTitle=1~150&usage_type=default&display_rank=1 29) Белая Ж. Е. и др. Метаболические осложнения эндогенного гиперкортицизма. Выбор пациентов для скрининга //Ожирение и метаболизм. – 2013. – №. 1 (34). – С. 26-31. 30) Ferriere A, Tabarin A. Current challenges in Cushing's syndrome testing: blood, saliva, urine, or hair? Curr Opin Endocrinol Diabetes Obes. 2025 Oct 1;32(5):233-239. doi: 10.1097/MED.0000000000000923. Epub 2025 Aug 1. PMID: 40747969. 31) Raff H., Carroll T. Cushing's syndrome: from physiological principles to diagnosis and clinical care //The Journal of physiology. – 2015. – Т. 593. – №. 3. – С. 493-506. 32) Galm B. P. et al. Accuracy of laboratory tests for the diagnosis of Cushing syndrome //The Journal of Clinical Endocrinology & Metabolism. – 2020. – Т. 105. – №. 6. – С. 2081-2094. 33) Lacroix A, Feelders RA, Stratakis CA, Nieman LK. Cushing’s syndrome. Lancet 2015;386(9996):913–27. ] 34) Oldfield E. H. et al. Preoperative lateralization of ACTH-secreting pituitary microadenomas by bilateral and simultaneous inferior petrosal venous sinus sampling //New England Journal of Medicine. – 1985. – Т. 312. – №. 2. – С. 100-103. 35) Sharma S. T., Raff H., Nieman L. K. Prolactin as a marker of successful catheterization during IPSS in patients with ACTH-dependent Cushing's syndrome //The Journal of Clinical Endocrinology & Metabolism. – 2011. – Т. 96. – №. 12. – С. 3687-3694. 36) Dinnes J, Bancos I, Ferrante di Ruffano L, Chortis V, Davenport C, Bayliss S, et al. Management of endocrine disease: imaging for the diagnosis of malignancy in incidentally discovered adrenal masses: a systematic review and meta-analysis. Eur J Endocrinol 2016;175(2):R51–64 37) Moro, M ∙ Putignano, P ∙ Losa, M ∙ et al.The desmopressin test in the differential diagnosis between Cushing's disease and pseudo-Cushing states J Clin Endocrinol Metab. 2000; 85:3569-3574. 38) Rollin, GA ∙ Costenaro, F ∙ Gerchman, F ∙ et al. Evaluation of the DDAVP test in the diagnosis of Cushing's Disease Clin Endocrinol (Oxf). 2015; 82:793-800 39) Марова Е. И. и др. Болезнь Иценко-Кушинга (учебное пособие).-М.: ФГБУ «НМИЦ эндокринологии» Минздрава России, 2021. -40с. 40) Белая Ж. Е. и др. Метаболические осложнения эндогенного гиперкортицизма. Выбор пациентов для скрининга //Ожирение и метаболизм. – 2013. – №. 1 (34). – С. 26-31 41) Tirabassi, G ∙ Papa, R ∙ Faloia, E ∙ et al. Corticotrophin-releasing hormone and desmopressin tests in the differential diagnosis between Cushing's disease and pseudo-Cushing state: a comparative study Clin Endocrinol (Oxf). 2011; 75:666-672 Clin Endocrinol (Oxf). 2011; 75:666-672. 42) Fukuoka H. Management of Cushing's disease in the initial phase~From detection to surgery~. Endocr J. 2025 May 7;72(5):463-473. doi: 10.1507/endocrj.EJ24-0309. Epub 2025 Mar 7. PMID: 40058819; PMCID: PMC12086280. 43) Buchfelder, M ∙ Nistor, R ∙ Fahlbusch, R ∙ et al.The accuracy of CT and MR evaluation of the sella turcica for detection of adrenocorticotropic hormone-secreting adenomas in Cushing disease AJNR Am J Neuroradiol. 1993; 14:1183-1190 44) Elenius H, Nieman LK. Diagnosis of Cushing's Disease. Endocrinol Metab Clin North Am. 2025 Dec;54(4):537-548. doi: 10.1016/j.ecl.2025.06.001. Epub 2025 Jul 25. PMID: 41130648. 45) Portocarrero-Ortiz L. et al. A modified protocol using half-dose gadolinium in dynamic 3-Tesla magnetic resonance imaging for detection of ACTH-secreting pituitary tumors //Pituitary. – 2010. – Т. 13. – С. 230-235. 46) Patel V. et al. Ultra-high field magnetic resonance imaging for localization of corticotropin-secreting pituitary adenomas //Neuroradiology. – 2020. – Т. 62. – С. 1051-1054. 47) Chowdhury I. N. et al. A change in pituitary magnetic resonance imaging protocol detects ACTH‐secreting tumours in patients with previously negative results //Clinical endocrinology. – 2010. – Т. 72. – №. 4. – С. 502-506. 48) MacFarlane J. et al. Advances in the imaging of pituitary tumors //Endocrinology and Metabolism Clinics. – 2020. – Т. 49. – №. 3. – С. 357-373. 49) Chittiboina P. et al. High-resolution18F-fluorodeoxyglucose positron emission tomography and magnetic resonance imaging for pituitary adenoma detection in Cushing disease //Journal of neurosurgery. – 2015. – Т. 122. – №. 4. – С. 791-797. 50) Hofman M. S., Lau W. F. E., Hicks R. J. Somatostatin receptor imaging with 68Ga DOTATATE PET/CT: clinical utility, normal patterns, pearls, and pitfalls in interpretation //Radiographics. – 2015. – Т. 35. – №. 2. – С. 500-516.
Информация
Организационные аспекты клинического протокола:
Список разработчиков протокола:
1) Дурманова Айгуль Калыбаевна – доктор медицинских наук, эндокринолог высшей категории, заведующая программой общей терапии Клинического академического департамента Внутренней медицины Корпоративного фонда «University Medical Center»;
2) Кожемжарова Малика Канатовна – докторант PhD, ассистент кафедры внутренних болезней с курсами гастроэнтерологии, эндокринологии и пульмонологии НАО Медицинский университет «Астана», эндокринолог высшей категории;
3) Муканова Шолпан Насыровна – независимый медицинский эксперт, менеджер здравоохранения высшей категории, сертифицированный методист по разработке клинических руководств, главный менеджер Департамента по медицинским и регуляторным вопросам Корпоративного фонда «University Medical Center»;
4) Даньярова Лаура Бахытжановна – кандидат медицинских наук, заведующий кафедрой эндокринологии АО «Научно-исследовательский институт кардиологии и внутренних болезней», главный внештатный эндокринолог (взрослая) Министерства здравоохранения Республики Казахстан;
5) Досанова Айнур Касимбековна – кандидат медицинских наук, ассоциированный профессор, доцент кафедры эндокринологии НУО «Казахстанско-Российский медицинский университет», секретарь РОО «Ассоциация врачей-эндокринологов Казахстана»;
6) Тельтаев Данияр Керимкулович – кандидат медицинских наук, ассоциированный профессор, нейрохирург высшей категории, начальник Управления по организационно-методической работе с регионами Республики Казахстан АО «Национальный центр нейрохирургии»;
7) Базарова Анна Викентьевна – кандидат медицинских наук, доцент кафедры внутренних болезней с курсами гастроэнтерологии, эндокринологии и пульмонологии НАО Медицинский университет «Астана»;
8) Дулат Серікбайұлы – магистр медицины, хирург первой категории, ТОО «Национальный научный онкологический центр»;
9) Таубалдиева Жаннат Сатыбаевна – кандидат медицинских наук, доцент кафедры внутренних болезней №4 НАО Медицинский университет «Астана»;
10) Макалкина Лариса Геннадьевна – кандидат медицинских наук, PhD, доцент кафедры клинической фармакологии НАО Медицинский университет «Астана»;
11) Баянова Миргуль Файзуллиновна – кандидат медицинских наук, заведующая отделом клинико-генетической диагностики Клинического академического департамента лабораторной медицины, патологии и генетики Корпоративного фонда «University Medical Center».
Указание на отсутствие конфликта интересов: нет.
Рецензенты:
Указание условий пересмотра протокола: пересмотр не реже 1 раза в 5 лет и не чаще 1 раза в 3 года при наличии новых методов диагностики и лечения с уровнем доказательности.
Правила проведения диагностических тестов при эндогенном гиперкортицизме
Способ одномоментной билатеральной катетеризации нижних каменистых синусов с забором проб венозной крови для оценки уровня АКТГ и пролактина
Интерпретация результата проводится в сравнении отношения/градиент уровня АКТГ, полученного из крови путем забора из НКС, с результатом уровня АКТГ, полученного при заборе крови из периферической вены!
Указание на отсутствие конфликта интересов: нет.
Рецензенты:
1) Базарбекова Римма Базарбековна – доктор медицинских наук профессор, заведующая кафедрой эндокринологии НУО «Казахстанско-Российский медицинский университет», Председатель РОО «Ассоциация врачей – эндокринологов Казахстана»;
2) Белая Жанна Евгеньевна – доктор медицинских наук, профессор кафедры эндокринологии института высшего и дополнительного профессионального образования, ГНЦ РФ ФГБУ «НМИЦ эндокринологии» Минздрава России;
3) Ирисов Алишер Саугабаевич – доктор медицинских наук, доцент кафедры семейной медицины №2 НАО «Медицинский университет Астана».
Указание условий пересмотра протокола: пересмотр не реже 1 раза в 5 лет и не чаще 1 раза в 3 года при наличии новых методов диагностики и лечения с уровнем доказательности.
Приложение 1
Правила проведения диагностических тестов при эндогенном гиперкортицизме
|
Диагностический тест
|
Правила проведения и сбора биологического материала | Ограничения существующего метода |
| Малая проба с дексаметазоном |
Пациент принимает 1мг дексаметазона перорально между 23.00 и 00.00, на следующее утро (8:00 – 09:00) проводится определение уровня кортизола в сыворотке крови.
|
✓ Любые нарушения во всасывании (целиакия,диарее и т.д.) и метаболизме дексаметазона;
✓ Препараты, усиливающие активность цитохрома P450 3A4 (фенобарбитал, фенитоин, карбамазепин, препараты зверобоя, рифампицин и др.);
✓ Препараты, подавляющие цитохром P450 3A4 (кетоконазол, дилтиазем, итраконазол, кларитромицин и др.);
✓ Тяжелая патология печени и почек;
✓ Не следует проводить тест во время беременности;
✓ Эстрогены могут привести к ложноположительным результатам
|
| Исследование уровня свободного кортизола в слюне (23:00) |
✓ Для сбора слюны необходима стерильная пластиковая ёмкость с ватным тампоном
✓ В течение 1 часа до сбора запрещено есть, пить (кроме воды), чистить зубы, курить и использовать жевательный табак
✓ Взятие пробы проводится в 23.00
✓ После сбора слюны пробирку необходимо поместить в холодильник.
|
✓ Прямое загрязнение слюны лосьоном, содержащим стероиды, или гелями для полости рта может привести к ложноположительным результатам;
✓ Курение, жевательный табак, лакрица повышают результат;
✓ Работа в ночную смену, изменение режима сна и бодрствования искажает физиологическое снижение уровня кортизола в вечернее время;
✓ Кровоточивость дёсен повышает результат;
✓ Пожилой возраст, наличие артериальной гипертензии и сахарного диабета может приводить к ложноположительным результатам;
✓ Результаты и интерпретация результатов зависят от метода анализа, требуют валидации;
✓ Не менее двух измерений.
|
| Определение уровня свободного кортизола в суточной моче (значимым считается превышение верхней границы нормы минимум в 1,5 раза относительно референсных значений набора) |
Сбор начинается с утра: первая порция мочи (после пробуждения) не включается в общий объём.
Все последующие порции, включая первую утреннюю порцию мочи следующего дня, собираются в одну ёмкость.
Контейнер с мочой хранится в холодильнике (но не в замороженном виде).
Общий объём измеряется с точностью до 50 мл.
|
✓ Потери мочи более 50 мл могут существенно повлиять на результат;
✓ Клинически значимая полиурия (объем мочи более 5 литров в сутки) может вызвать ложное повышение уровня кортизола;
✓ Почечная недостаточность (снижение клиренса креатинина < 60 мл/мин) может приводить к недооценке кортизолурии;
✓ Приём карбамазепина, фенофибрата, глюкокортикоидов и веществ, влияющих на активность 11β-гидроксистероид-дегидрогеназы типа 1 (включая экстракт солодки, карбеноксолон), может искажать результаты;
✓ Не менее двух измерений
|
Приложение 2
Способ одномоментной билатеральной катетеризации нижних каменистых синусов с забором проб венозной крови для оценки уровня АКТГ и пролактина
Одномоментная билатеральная катетеризация нижних каменистых синусов с забором проб венозной крови для оценки уровня АКТГ и пролактина проводится через интродьюсеры, установленные билатерально в бедренные вены следующим образом:
✓ под местной анестезией выполняется пункция и катетеризация обеих общих бедренных вен;
✓ проводят направляющие катетеры в внутренние яремные вены, далее через направляющие катетеры заводят микрокатетеры с помощью микропроводников в пещеристые синусы;
При прохождении катетера некоторые больные могут испытывать дискомфорт, головную боль, боль или шумы в ухе. Рекомендуется предупредить пациента о возможности таких ощущений.
выполняют синусографию;
✓ после чего выполняют двукратный забор проб венозной крови из правого, левого пещеристых синусов проводился одномоментно с экспозицией в 5 мин до введения десмопрессина в/в и 3 раза с интервалом 3, 5 и 10 мин после введения десмопрессина;
✓ после этого микрокатетеры низводят в нижние каменистые синусы на уровне выше соустья с позвоночным венозным сплетением и выполняют забор проб крови нижних каменистых синусов;
✓ микрокатетеры удаляют из сосудистого русла;
✓ далее направляющими катетерами выполняют забор крови внутренних яремных вен, а также из верхних и нижних полых вен выше и ниже устья почечных вен, причем между заборами проб крови осуществляют промывание микрокатетеров и направляющих катетеров путем введения через них физиологического раствора;
✓ инструмент удаляется из сосудистого русла;
✓ осуществляется гемостаз прижатием, наложением давящей повязки.
Интерпретация результата отношения/градиент уровень АКТГ:
✓ до стимуляции больше или равно 2, после стимуляции больше или равно 3 – Болезнь Кушинга;
✓ до стимуляции менее 2, после стимуляции менее 3 – АКТГ эктопированный синдром.
Возможные осложнения:
• гематома в месте пункции бедренной вены;
• неспецифических осложнений, обусловленные введением йодсодержащего контраста (аллергическая реакция, нарушение функции почек), гепарина (кровотечение, тромбоцитопения);
• инфекционные осложнения (при нестерильности катетера);
• редкие осложнения:
✓ тромбоз глубоких вен;
✓ тромбоэмболии легочной артерии;
✓ повреждение ствола мозга (до 0,2%);
✓ транзиторный парез VI пары черепных нервов;
✓ субарахноидальное кровоизлияние;
✓ обструктивная гидроцефалия;
✓ инсульт в зоне мостомозжечкового соединения.
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.