Хронический вирусный гепатит В с дельта-агентом
ХВГD
 Версия: Клинические протоколы 2024 (Узбекистан)
Версия: Клинические протоколы 2024 (Узбекистан)
Хронический вирусный гепатит b с дельта-агентом (B18.0)
Гастроэнтерология, Инфекционные и паразитарные болезни
Общая информация
Краткое описание
НАЦИОНАЛЬНЫЙ КЛИНИЧЕСКИЙ ПРОТОКОЛ ПО ВЕДЕНИЮ БОЛЬНЫХ С ХРОНИЧЕСКИМ ВИРУСНЫМ ГЕПАТИТОМ В С ДЕЛЬТА АГЕНТОМ
Дата разработки национального клинического протокола по ведению больных с хроническим вирусным гепатитом В с дельта агентом:
|
Дата создания
|
14.06.2024
|
|
Планируемая дата обновления
|
проведение следующего пересмотра планируется в 2029 году, или по мере появления новых ключевых доказательств
|
Определение
Хронический вирусный гепатит D (ХВГВ с дельта агентом) – заболевание печени, вызываемое вирусом гепатита D у лиц с наличием в крови поверхностного антигена вируса гепатита B (HBsAg-позитивных лиц), продолжающееся более 6 месяцев, проявляющееся морфологически воспалительными, некротическими и фибротическими изменениями ткани печени различной степени тяжести.
Кодирование по МКБ-10/МКБ-11
|
Chronic viral hepatitis В в МКБ-10 (В 18.0)
|
Chronic viral hepatitis D в МКБ-11 (1F01.2)
|
|
|
Классификация
Классификация хронического вирусного гепатита D
Общепринятая классификация отсутствует. В диагнозе указывают выявленные маркёры НBV и НDV-инфекции, биохимическую и/или гистологическую активность, индекс фиброза.
-
Хронический вирусный гепатит В с дельта агентом.
Этиология и патогенез
Патогенез
Наиболее важными патогенетическими звеньями хронического вирусного гепатита D являются (рис. 1):
Инфицирование вирусом HDV может возникать у пациентов с вирусом гепатита B либо в результате ко-инфекции с одномоментным инфицированием HBV, либо развиваться, как суперинфекция у хронических носителей вируса гепатита B. Тяжелые случаи острого гепатита чаще встречаются при ко-инфекции HBV/HDV, чем при первичной моно-инфекции HBV. Суперинфекция HDV у HBsAg-положительного человека, как правило, приводит к персистенции HDV, приводящей к развитию хронического гепатита D (ХВГВ С дельта агентом), что связано с худшим клиническим исходом, чем моно-инфекция HBV, с более быстрым и частым прогрессированием в цирроз печени.
HDV присутствует во всем мире, и его эпидемиология в некоторой степени повторяет эпидемиологию HBV, хотя точные данные о распространенности и бремени для здоровья являются неоднородными и неполными из-за отсутствия систематических популяционных обследований.
Инфицирование вирусом HDV может возникать у пациентов с вирусом гепатита B либо в результате ко-инфекции с одномоментным инфицированием HBV, либо развиваться, как суперинфекция у хронических носителей вируса гепатита B. Тяжелые случаи острого гепатита чаще встречаются при ко-инфекции HBV/HDV, чем при первичной моно-инфекции HBV. Суперинфекция HDV у HBsAg-положительного человека, как правило, приводит к персистенции HDV, приводящей к развитию хронического гепатита D (ХВГВ С дельта агентом), что связано с худшим клиническим исходом, чем моно-инфекция HBV, с более быстрым и частым прогрессированием в цирроз печени.
HDV присутствует во всем мире, и его эпидемиология в некоторой степени повторяет эпидемиологию HBV, хотя точные данные о распространенности и бремени для здоровья являются неоднородными и неполными из-за отсутствия систематических популяционных обследований.

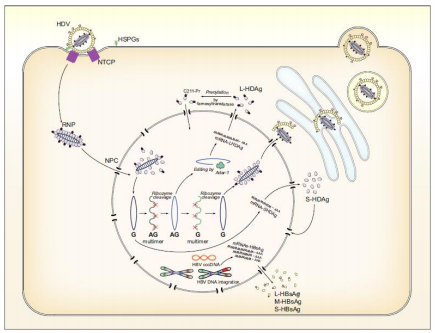
1-рисунок. Жизненный цикл HDV.
Вирус гепатита D (ВГD) является РНК-содержащим вирусом, принадлежит к роду Deltavirus (дельтавирусов), обладает высокой инфекциозностью, является дефектным вирусом-спутником вируса гепатита В (вируса- помощника), требующим наличия поверхностного антигена вируса гепатита B (HBsAg) для построения оболочки и жизненного цикла (входа в клетку, секреции из клетки).
Геном ВГD образует одноцепочечная кольцевая РНК (наименьшая по размеру среди всех РНК-содержащих вирусов человека), с ней связан дельта-антиген (HDAg). Вирус не имеет собственных полимераз и использует полимеразы человека для репликации.
Проникновение ВГD в клетку осуществляется путем присоединения белка оболочки, представляющего собой так называемый крупный поверхностный антиген вируса гепатита B (L-HBsAg), к рецептору на базолатеральной мембране гепатоцитов – натрий-таурохолат ко-транспортному полипептиду, белку-транспортеру солей желчных кислот, являющемуся рецептором входа ВГD в клетку.
Популяция ВГD представлена 8 генотипами.
Диагностика
Принципы формулировки диагноза
Хронический вирусный гепатит В с дельта агентом.
Диагностика
Диагностика ХВГВ с дельта агентом включает следующие этапы:
- выяснение жалоб и сбор анамнеза;
- объективное обследование;
- лабораторно-инструментальные методы исследования: рутинные на первом этапе и сложные – на втором этапе обследования (по показаниям);
- исключение внепеченочных проявлений;
- оценка состояния печени.
Жалобы
ХВГВ с дельта агентом длительное время протекает бессимптомно или малосимптомно.
Анамнез
При сборе анамнеза болезни необходимо уточнить факторы риска инфицирования вирусного гепатита D:
-
наличие у родителей HBV-инфекции, HDV – инфекции;
-
наличие в семье лица с HBV-инфекцией, HDV – инфекции на любой стадии заболевания;
-
незащищенный половой контакт с HBV-носителем, HDV – инфекцией ЛЖВ;
-
переливание крови, трансплантация органов и тканей;
-
проведение экстракорпоральных методов детоксикации (диализ, плазмаферез и др.);
-
инвазивные медицинские манипуляции с использованием многоразовых инструментов (оперативные вмешательства, иглорефлексотерапия, косметологические процедуры и др.) и оборудования (эндоскопов);
-
стоматологические манипуляции;
-
инвазивные немедицинские манипуляции с использованием многоразовых инструментов (народные/традиционные методы лечения, пирсинг, татуаж и др.);
-
употребление инъекционных и иных наркотиков, в том числе, в прошлом;
-
иммиграция из эндемичных стран по HBV-инфекции;
-
лечение в противотуберкулезных учреждениях. (класс/шкала доказательности IС).
Физикальное обследование
Всем пациентам необходимо провести общий осмотр с выявлением наличия желтушного окрашивания кожи и слизистых оболочек, пальпации живота с определением размеров (увеличение или уменьшение) и консистенции печени и селезенки. Определение признаков декомпенсации функции печени (энцефалопатия, периферические отеки, геморрагический синдром) (класс/шкала доказательности IС).
Примечание. При физикальном осмотре, как правило, никаких изменений не выявляется. Возможно наличие признаков ЦП (асцит, «печеночные ладони», ВРВ брюшной стенки, отеки, спленомегалия). При развитии иммунологически обусловленных внепеченочных проявлений имеют место соответствующие изменения.
Примечание. При физикальном осмотре, как правило, никаких изменений не выявляется. Возможно наличие признаков ЦП (асцит, «печеночные ладони», ВРВ брюшной стенки, отеки, спленомегалия). При развитии иммунологически обусловленных внепеченочных проявлений имеют место соответствующие изменения.
Лабораторная диагностика
Всем пациентам с подозрением на хронический вирусный гепатит В с дельта агентом проводятся следующие серологические исследования крови: ИФА, ПЦР (класс/шкала доказательности IА).
Иммуноферментный анализ крови
У всех HBsAg-положительных лиц необходимо проводить скрининг на антитела к ВГД (качественный тест методом ИФА) (класс/шкала доказательности IА).
Примечание. Необходимо проводить скрининг на антитела к HDV 1 раз в год с подтвержденным анализом у всех HBsAg-положительных пациентов.
Повторное тестирование на антитела к HDV следует проводить у HBsAgположительных лиц при наличии клинических показаний (например, в случае обострения аминотрансфераз или острой декомпенсации хронического заболевания печени) и может быть выполнено ежегодно у тех, кто остается в группе риска заражения (класс/шкала доказательности IА).
Полимеразная цепная реакция (ПЦР) в режиме реального времени
Всем пациентам с положительными антителами к ВГД необходимо проводить количественный ПЦР РНК-тест с использованием стандартизированного и чувствительного ПЦР-анализа с обратной транскрипцией для диагностики активной инфекции HDV (класс/шкала доказательности I А).
Примечание. Это чрезвычайно важно для диагностики, решения вопроса о проведении терапии и дальнейшего наблюдения пациентов. Настоятельно рекомендуется использование количественных методов определения уровня РНК HDV на основе полимеразной цепной реакции (ПЦР) в режиме реального времени, что обусловлено их высокой чувствительностью, специфичностью, точностью и широким динамическим диапазоном.
Концентрацию HDV-РНК в сыворотке следует выражать в МЕ/мл, чтобы обеспечить возможность сравнения результатов. У одного и того же пациента необходимо использовать один и тот же метод исследования для оценки эффективности противовирусной терапии.
Иммуноферментный анализ крови
У всех HBsAg-положительных лиц необходимо проводить скрининг на антитела к ВГД (качественный тест методом ИФА) (класс/шкала доказательности IА).
Примечание. Необходимо проводить скрининг на антитела к HDV 1 раз в год с подтвержденным анализом у всех HBsAg-положительных пациентов.
Повторное тестирование на антитела к HDV следует проводить у HBsAgположительных лиц при наличии клинических показаний (например, в случае обострения аминотрансфераз или острой декомпенсации хронического заболевания печени) и может быть выполнено ежегодно у тех, кто остается в группе риска заражения (класс/шкала доказательности IА).
Полимеразная цепная реакция (ПЦР) в режиме реального времени
Всем пациентам с положительными антителами к ВГД необходимо проводить количественный ПЦР РНК-тест с использованием стандартизированного и чувствительного ПЦР-анализа с обратной транскрипцией для диагностики активной инфекции HDV (класс/шкала доказательности I А).
Примечание. Это чрезвычайно важно для диагностики, решения вопроса о проведении терапии и дальнейшего наблюдения пациентов. Настоятельно рекомендуется использование количественных методов определения уровня РНК HDV на основе полимеразной цепной реакции (ПЦР) в режиме реального времени, что обусловлено их высокой чувствительностью, специфичностью, точностью и широким динамическим диапазоном.
Концентрацию HDV-РНК в сыворотке следует выражать в МЕ/мл, чтобы обеспечить возможность сравнения результатов. У одного и того же пациента необходимо использовать один и тот же метод исследования для оценки эффективности противовирусной терапии.
Для определения степени поражения печени необходимо:
Всем пациентам с ХВГВ с дельта агентом рекомендуется проведение биохимического анализа крови для определения активности трансаминаз: аланинаминотрансферазы (АЛТ), аспартатаминотрансферазы (АСТ), тяжести повреждения гепатоцитов, оценки функции печени и почек (класс/шкала доказательности IА).
Примечание. В отсутствии признаков ЦП клиническое значение активности трансаминаз и других показателей функции печени (билирубин, альбумин) невелико. Оно приобретает большее значение, если имеет место сочетанная патология печени. У пациентов с ЦП в исходе ХВГВ с дельта агентом тяжесть поражения гепатоцитов и признаки декомпенсации имеют решающее значение в выборе тактики ведения пациента, прогнозе течения заболевания. Кроме того, АЛТ и АСТ могут использоваться для самостоятельной оценки выраженности фиброза печени (например, индексы APRI, FIB-4) в отсутствии возможности выполнить инструментальное обследование. Оценка функции почек (креатинин) необходима при планировании схем ПВТ, содержащих тенафовир.
Формулы для расчета показателей
APRI – индекс соотношения уровня аспартатаминотрансферазы к числу тромбоцитов, т.е. отношение имеющегося показателя АСТ к верхнему пределу нормы по АСТ умножаем на 100 и делим на число тромбоцитов.
APRI = (АСТ/(верхний предел АСТ)) х 100/тромбоциты (109/л)
Интерпретация результата APRI
|
Баллы ≤0.5
|
Значительный фиброз или цирроз печени менее вероятен
|
|
Баллы >0.5-≤1
|
Значительный фиброз неточный, цирроз печени менее вероятен
|
|
Баллы >1-≤1.5
|
Значительный фиброз более вероятен, цирроз неточный
|
|
Баллы >1.5-≤2
|
Значительный фиброз более вероятен, но цирроз неточный
|
|
Баллы >2
|
Значительный фиброз и цирроз печени более вероятен
|
Достоверность его не очень высока, но тест вполне позволяет делать предварительную грубую оценку по вопросу наличия выраженного фиброза печени и особенного – цирроза, не прибегая к биопсии печени.
FIB-4 – тест FIB-4 предназначен для определения наличия/отсутствия значимого фиброза печени у пациентов, инфицированных ВИЧ и вирусом гепатита С. Тест рассчитывается по параметрам: возраст пациента и результаты анализов крови (тромбоциты, АСТ, АЛТ). Чувствительность данного теста 70%, специфичность 97%.
FIB-4 = Возраст (лет) * АСТ / (тромбоциты (109/л) * AЛT1/2(МЕ/л)
Интерпретация FIB-4
FIB-4 = Возраст (лет) * АСТ / (тромбоциты (109/л) * AЛT1/2(МЕ/л)
Интерпретация FIB-4
|
Баллы <1.45
|
вероятно отсутствие значимого фиброза
|
|
Баллы ≥1.45-<3.25
|
неопределенный уровень
|
|
Баллы >3.25
|
вероятно наличие прогрессирующего фиброза
|
Можно использовать онлайн-калькулятор на сайте:
http://www.hepatitisc.uw.edu/page/clinical-calculators
Всем пациентам с ХВГВ с дельта агентом рекомендуется определение протромбинового (тромбопластинового) времени в крови или в плазме, определение международного нормализованного отношения (МНО) для оценки наличия и выраженности печеночных симптомов и синдромов (класс/шкала доказательности IА).
Инструментальная диагностика
Проведение инструментальных методов диагностики пациентов с хроническим вирусным гепатитом В является необходимым для определения степени поражения печени, а также для исключения цирроза печени, ГЦК и сопутствующей патологии органов брюшной полости.
Всем пациентам с ХВГВ с дельта агентом рекомендуется выполнить УЗИ органов брюшной полости (комплексное) и забрюшинного пространства для выявления признаков ЦП и ГЦК (класс/шкала доказательности IА).
Примечание. УЗИ органов брюшной полости и забрюшинного пространства проводится для диагностики степени поражения печени, ГЦК, признаков портальной гипертензии (увеличения селезенки, расширения вен портальной системы), асцита, исключения сопутствующей патологии желудочно- кишечного тракта, что в некоторых случаях может иметь решающее значение в определении стадии заболевания и тактики лечения. ЦП и ГЦК в исходе ХВГB могут протекать бессимптомно и выявляться только по данным УЗИ.
Всем пациентам с ХВГВ с дельта агентом рекомендуется выполнение неинвазивной диагностики степени фиброза печени (эластометрия печени, при ее недоступности – сывороточные расчетные тесты APRI, FIB-4) (класс/шкала доказательности IА).
Всем пациентам с ХВГВ с дельта агентом рекомендуется выполнить УЗИ органов брюшной полости (комплексное) и забрюшинного пространства для выявления признаков ЦП и ГЦК (класс/шкала доказательности IА).
Примечание. УЗИ органов брюшной полости и забрюшинного пространства проводится для диагностики степени поражения печени, ГЦК, признаков портальной гипертензии (увеличения селезенки, расширения вен портальной системы), асцита, исключения сопутствующей патологии желудочно- кишечного тракта, что в некоторых случаях может иметь решающее значение в определении стадии заболевания и тактики лечения. ЦП и ГЦК в исходе ХВГB могут протекать бессимптомно и выявляться только по данным УЗИ.
Всем пациентам с ХВГВ с дельта агентом рекомендуется выполнение неинвазивной диагностики степени фиброза печени (эластометрия печени, при ее недоступности – сывороточные расчетные тесты APRI, FIB-4) (класс/шкала доказательности IА).
Примечание. Неинвазивная диагностика позволяет с высокой точностью определить степень фиброза. Она может быть выполнена с помощью эластометрии (фибросканирования) печени (должна быть выполнена на валидизированном аппарате), либо с помощью сывороточных тестов. При недоступности эластометрии могут использоваться расчетные показатели, основанные на результатах лабораторного обследования (расчет индексов APRI, FIB-4 см. выше).
1 таблица.
Стандартные тесты для обследования пациентов с ХВГВ с дельта агентом*
1 таблица.
Стандартные тесты для обследования пациентов с ХВГВ с дельта агентом*
|
Лабораторные исследования
|
|
Иммуноферментный анализ крови: антитела к ВГД
|
|
Полимеразная цепная реакция (ПЦР) в режиме реального времени ПЦР РНК (количественный)
|
|
Показатели функции печени (АЛТ, АСТ, билирубин)
|
|
Общий анализ крови
|
|
Креатинин в крови
|
|
Инструментальные исследования
|
|
УЗИ органов брюшной полости
|
|
Эластометрия печени, при ее недоступности – сывороточные расчетные тесты APRI, FIB-4
|
*В случае отсутствия необходимых условий и материально-технического оснащения, стандартные лабораторные и инструментальные методы исследования могут быть оказаны в лечебно-профилактическом учреждении более высокого уровня
Дополнительные тесты для обследования пациентов с ХВГB с дельта агентом
Всем пациентам с ХВГВ с дельта агентом с выраженным и тяжелым фиброзом печени (F3-F4) для своевременной диагностики ГЦК рекомендуется исследование уровня альфа-фетопротеина (АФП) в сыворотке крови (класс/шкала доказательности IА).
Примечание. Риск развития ГЦК на стадии ЦП составляет приблизительно 1-5% в год. Вероятность летального исхода в течение первого года после постановки диагноза у пациентов с ГЦК составляет 33%.
Всем пациентам с ХВГВ с дельта агентом при получении противоречивых данных неинвазивной диагностики рекомендуется провести пункционную биопсию печени (класс/шкала доказательности IА).
Примечание. Риск развития ГЦК на стадии ЦП составляет приблизительно 1-5% в год. Вероятность летального исхода в течение первого года после постановки диагноза у пациентов с ГЦК составляет 33%.
Всем пациентам с ХВГВ с дельта агентом при получении противоречивых данных неинвазивной диагностики рекомендуется провести пункционную биопсию печени (класс/шкала доказательности IА).
2 таблица.
Дополнительные тесты для обследования пациентов с ХВГВ с дельта агентом
Дополнительные тесты для обследования пациентов с ХВГВ с дельта агентом
|
Вид обследования
|
Показания (интерпретация)
|
|
Исследование уровня альфа-фетопротеина (АФП) |
Проводится у всех пациентов с ХВГB с дельта агентом с выраженным и тяжелым фиброзом печени (F3-F4) для своевременной диагностики ГЦК.
Повышение уровня альфа-фетопротеина в крови является фактором риска развития ГЦК у больных циррозом печени (ЦП). При хронических вирусных гепатитах выявлена прямая корреляция между степенью фиброза в печени и уровнем АФП |
|
Пункционная биопсия печени |
При получении противоречивых данных неинвазивной диагностики рекомендуется рассмотреть вопрос о проведении чрескожной биопсии печени, с тем чтобы определить тактику и дальнейшее ведение пациента (в случае ЦП)
|
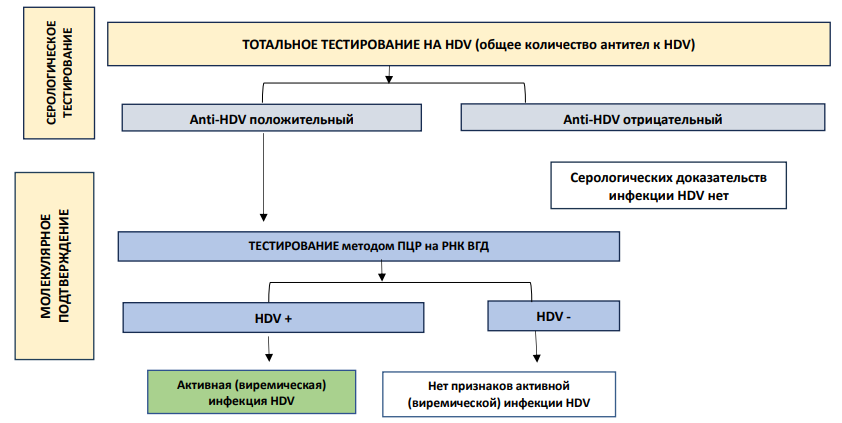
Алгоритм тестирования для диагностики инфекции HDV среди лиц с HBSAG-положительным результатом
Лечение
Лечение
Немедикаментозное лечение:
-
отказ от курения;
-
отказ от алкоголя и прочих вредных привычек;
-
рациональное питание (диетический стол по Певзнеру: 5/5А);
-
физическая активность, отказ от сидячего образа жизни;
-
соблюдение принципов рационального питания;
-
в случае избыточного веса или ожирения – гипокалорийная диета;
-
достаточный объем потребляемой жидкости (до 2–3 литров в сутки);
-
минимизация факторов риска прогрессирования (исключение алкоголя, гепатотоксичных лекарственных средств, включая биологически активные добавки).
Всем пациентам с установленным диагнозом ХВГВ с дельта агентом рекомендовано проведение этиотропного медикаментозного лечения (класс/шкала доказательности IА).
Показания к началу этиотропного (противовирусного) лечения:
Показания к началу этиотропного (противовирусного) лечения:
-
Наличие репликации ВГD (РНК ВГD в крови)
-
Согласие пациента на проведение противовирусной терапии
-
Отрицательный тест на беременность
-
Отсутствие противопоказаний к препаратам
|
А |
Все пациенты с ХВГВ с дельта агентом являются потенциальными кандидатами на противовирусную терапию; тем не менее, решение о начале лечения должно приниматься индивидуально после тщательной оценки состояния
|
|
А
|
Всем пациентам с ХВГВ с дельта агентом следует рассмотреть вопрос о назначении противовирусного лечения
|
|
А
|
Пациентов с декомпенсированным циррозом печени следует обследовать на предмет трансплантации печени
|
|
А
|
Пациентам с ГЦК может быть предложено противовирусное лечение в индивидуальном порядке
|
Всем пациентам с ХВГВ с дельта агентом и компенсированным заболеванием печени, независимо от того, есть ли у них цирроз печени или нет, следует рассмотреть возможность лечения PegIFNα. Предпочтительной схемой лечения должен быть PegIFNα в течение 48 недель. Продолжительность лечения может быть индивидуально подобрана на основе уровня HDV РНК и HBsAg, а также переносимости лечения (класс/шкала доказательности IА).
Примечание. IFNα был единственным вариантом лечения с ХВГВ с дельта агентом. IFN представляют собой молекулы с широкой противовирусной эффективностью против многих вирусов, включая HBV и HCV, и считается, что синергизм между противовирусной и иммуномодулирующей активностью IFNα играет важную роль в контроле ХГВ. При ХВГВ с дельта агентом эффективное лечение IFNα связано со снижением маркеров как HBV, так и HDV, что позволяет предположить, что комбинированное воздействие на две вирусные инфекции необходимо для достижения полного контроля над инфекцией HDV. Конкретный механизм действия IFNα на HDV до конца не выяснен.
Всем пациентам с ХВГВ с дельта агентом и компенсированным заболеванием печени следует рассмотреть возможность назначения BLV (булевирдита). (класс/шкала доказательности IС).
Примечание. Несмотря на отсутствие данных о долгосрочной эффективности и безопасности или об оптимальной продолжительности лечения BLV (булевирдит), предварительные результаты исследований II фазы (с BLV, назначаемым в виде монотерапии или в сочетании с pegIFNa), данные о лечении из исследования III фазы (монотерапия BLV) предполагают рассмотрение BLV в качестве варианта лечения ХВГВ с дельта агентом, когда это возможно. BLV (или булевиртид, ранее мирклудекс B), синтетический миристоилированный липопептид, состоящий из 47 аминокислот домена preS1 большого поверхностного белка HBV, блокирует прикрепление HBsAg к рецептору входа в клетку NTCP. Лечение BLV хорошо переносилось без серьезных нежелательных явлений, связанных с приемом препарата, или прекращения лечения Оптимальная доза и продолжительность лечения еще не определены.
До тех пор, пока не появятся дополнительные данные, можно рассмотреть возможность длительного лечения BLV по 2 мг один раз в день. Комбинацию РegIFNa и BLV можно рассмотреть у пациентов без непереносимости или противопоказаний к РegIFNa.
Примечание. Несмотря на отсутствие данных о долгосрочной эффективности и безопасности или об оптимальной продолжительности лечения BLV (булевирдит), предварительные результаты исследований II фазы (с BLV, назначаемым в виде монотерапии или в сочетании с pegIFNa), данные о лечении из исследования III фазы (монотерапия BLV) предполагают рассмотрение BLV в качестве варианта лечения ХВГВ с дельта агентом, когда это возможно. BLV (или булевиртид, ранее мирклудекс B), синтетический миристоилированный липопептид, состоящий из 47 аминокислот домена preS1 большого поверхностного белка HBV, блокирует прикрепление HBsAg к рецептору входа в клетку NTCP. Лечение BLV хорошо переносилось без серьезных нежелательных явлений, связанных с приемом препарата, или прекращения лечения Оптимальная доза и продолжительность лечения еще не определены.
До тех пор, пока не появятся дополнительные данные, можно рассмотреть возможность длительного лечения BLV по 2 мг один раз в день. Комбинацию РegIFNa и BLV можно рассмотреть у пациентов без непереносимости или противопоказаний к РegIFNa.
Применение нуклеозидов – ингибиторов обратной транскриптазы (NA): тенофовира, тенофовира алафенамида, энтекавира, у пациентов с ХВГВ с дельта агентом рекомендуется только при наличии показаний к лечению ХВГВ (ДНК ВГВ более 2000 МЕ/мл, наличие цирроза печени), но не в комбинации с интерферонами, в том числе в случае реактивации ВГВ (ДНК ВГВ) при отмене этиотропного (противовирусного) лечения ХВГВ с дельта агентом (класс/шкала доказательности IС).
NA следует назначать пациентам с декомпенсированным ЦП независимо от наличия обнаруживаемой ДНК HBV (класс/шкала доказательности IС).
NA следует назначать пациентам с компенсированным ЦП и обнаруживаемой ДНК HBV (класс/шкала доказательности IС).
Мониторинг до начала и во время ПВТ терапии
Пациентов с ХВГВ с дельта агентом следует наблюдать во время и после лечения для определения клинических симптомов прогрессирования заболевания и побочных эффектов терапии (класс/шкала доказательности IА).
Примечание. Вирусологический ответ на лечение ХВГВ с дельта агентом следует определять во время и после терапии. РНК HDV следует определять количественно каждые 6 месяцев во время лечения и при наличии клинических показаний. При ограниченной терапии на основе пег-ИФН-α РНК HDV следует тестировать в конце лечения, через 6 и 12 месяцев, а затем ежегодно. В случае прекращения BLV РНК HDV следует тестировать на момент прекращения лечения, через 1, 3, 6, 12 месяцев и в дальнейшем ежегодно для мониторинга рецидива репликации вируса. Тестирование на HBsAg следует проводить каждый год во время и после терапии. При терапии на основе пег-ИФН-α количественное определение HBsAg можно определять каждые 6 месяцев во время и каждые 12 месяцев после лечения. ДНК ВГВ следует определять каждые 6 месяцев у всех пациентов, получающих лечение, которые не получают терапию NA; в случае прекращения BLV может потребоваться более частое тестирование ДНК HBV.
Примечание. Вирусологический ответ на лечение ХВГВ с дельта агентом следует определять во время и после терапии. РНК HDV следует определять количественно каждые 6 месяцев во время лечения и при наличии клинических показаний. При ограниченной терапии на основе пег-ИФН-α РНК HDV следует тестировать в конце лечения, через 6 и 12 месяцев, а затем ежегодно. В случае прекращения BLV РНК HDV следует тестировать на момент прекращения лечения, через 1, 3, 6, 12 месяцев и в дальнейшем ежегодно для мониторинга рецидива репликации вируса. Тестирование на HBsAg следует проводить каждый год во время и после терапии. При терапии на основе пег-ИФН-α количественное определение HBsAg можно определять каждые 6 месяцев во время и каждые 12 месяцев после лечения. ДНК ВГВ следует определять каждые 6 месяцев у всех пациентов, получающих лечение, которые не получают терапию NA; в случае прекращения BLV может потребоваться более частое тестирование ДНК HBV.
Рекомендуется пациентам с ХВГD, получающим этиотропное (противовирусное) лечение, через 2 недели от начала лечения и далее каждые 4 недели лечения (или чаще по показаниям) мониторинг уровня альбумина, общего билирубина, конъюгированного (связанного) и неконъюгированного (свободного) билирубина, АСТ, АЛТ, ГГТ, ЩФ в крови, а также общетерапевтический биохимический анализ крови для контроля эффективности и безопасности лечения (класс/шкала доказательности IС).
Примечание. Во время противовирусного лечения следует проводить тестирование на биохимические маркеры активности заболевания печени (аминотрансферазы, билирубин, ЩФ, ГТТ), общий анализ крови. Частота тестирования должна быть не реже одного раза в 3–6 месяцев, при этом время должно корректироваться в зависимости от стадии заболевания печени и типа лечения. При ограниченной терапии на основе пегИФН-α тестирование следует проводить в конце лечения, по крайней мере, через 6 и 12 месяцев после окончания лечения и в дальнейшем ежегодно. В случае прекращения лечения BLV тестирование следует проводить во время прекращения лечения и по крайней мере через 1, 3, 6 и 12 месяцев или чаще в зависимости от клинической необходимости.
Мониторинг активности биохимических показателей является обязательным во время лечения, чтобы оценить, соответствует ли снижение уровней аминотрансфераз ингибированию репликации вируса, или выявить вспышки АЛТ, которые могут возникнуть во время или после лечения на основе пег-ИФН- α и могут потребовать своевременной коррекции лечения.
Примечание. Во время противовирусного лечения следует проводить тестирование на биохимические маркеры активности заболевания печени (аминотрансферазы, билирубин, ЩФ, ГТТ), общий анализ крови. Частота тестирования должна быть не реже одного раза в 3–6 месяцев, при этом время должно корректироваться в зависимости от стадии заболевания печени и типа лечения. При ограниченной терапии на основе пегИФН-α тестирование следует проводить в конце лечения, по крайней мере, через 6 и 12 месяцев после окончания лечения и в дальнейшем ежегодно. В случае прекращения лечения BLV тестирование следует проводить во время прекращения лечения и по крайней мере через 1, 3, 6 и 12 месяцев или чаще в зависимости от клинической необходимости.
Мониторинг активности биохимических показателей является обязательным во время лечения, чтобы оценить, соответствует ли снижение уровней аминотрансфераз ингибированию репликации вируса, или выявить вспышки АЛТ, которые могут возникнуть во время или после лечения на основе пег-ИФН- α и могут потребовать своевременной коррекции лечения.
В случае лечения пег-ИФН-α тестирование на аминотрансферазы следует проводить каждые 4 недели в течение первых 12 недель и каждые 6–8 недель в дальнейшем. После окончания лечения пегИФН-α тестирование рекомендуется проводить на 24-й и 48-й неделях лечения, дополнительный контроль можно провести на 4-й, 8-й и 12-й неделе в зависимости от стадии заболевания.
Во время монотерапии BLV может быть достаточно менее частого тестирования: каждые 12 недель. В случае прекращения BLV может потребоваться мониторинг в течение первых 6 месяцев для выявления возможного обострения АЛТ из-за рецидива репликации HDV.
У пациентов, получающих пегИФН-α, общий анализ крови следует проводить не реже одного раза в месяц, в 3 месяца у пациентов, получающих монотерапию BLV.
Во время монотерапии BLV может быть достаточно менее частого тестирования: каждые 12 недель. В случае прекращения BLV может потребоваться мониторинг в течение первых 6 месяцев для выявления возможного обострения АЛТ из-за рецидива репликации HDV.
У пациентов, получающих пегИФН-α, общий анализ крови следует проводить не реже одного раза в месяц, в 3 месяца у пациентов, получающих монотерапию BLV.
Рекомендуется пациентам с ХВГD, получающим лечение интерферонами, каждые 12 недель лечения (или чаще по показаниям) мониторинг уровня свободного тироксина (СТ4) тиреотропного гормона (ТТГ), определение содержания антител к антигенам микросом в крови, антинуклеарных антител к Sm-антигену для выявления возможных нежелательных явлений интерферонов (класс/шкала доказательности IС).
Рекомендуется пациентам с ХВГD, получающим этиотропное (противовирусное) лечение, через 24 и 48 недель лечения определение РНК вируса гепатита D (Hepatitis D virus) в крови методом ПЦР, качественное исследование для подтверждения вирусологического ответа на лечение (класс/шкала доказательности В).
Примечание. Выявление снижения уровня РНК ВГD на 2 и более log10 МЕ/мл по сравнению с исходным уровнем.
Рекомендуется пациентам с ХВГD, получающим этиотропное (противовирусное) лечение, через 48 недель лечения определение поверхностного антигена (HBsAg) вируса гепатита B (Hepatitis B virus) в крови, антител к поверхностному антигену (HBsAg) вируса гепатита B (Hepatitis B virus) в крови для подтверждения серологического ответа на лечение – исчезновения HBsAg и образования антител к HBsAg в крови (HBsAgсероконверсии) (класс/шкала доказательности В).
Рекомендуется пациентам с ХВГD, получающим этиотропное (противовирусное) лечение, через 24 и 48 недель лечения определение РНК вируса гепатита D (Hepatitis D virus) в крови методом ПЦР, качественное исследование, для подтверждения вирусологического ответа на лечение (класс/шкала доказательности В).
Рекомендуется пациентам с ХВГD, которым планируется отмена этиотропного (противовирусного) лечения, проведение мониторинга возможной реактивации ВГD и ВГВ в связи с отменой лечения и повышения активности аспартатаминотрансферазы и аланинаминотрансферазы в крови для определения дальнейшей тактики лечения (класс/шкала доказательности IВ).
Противопоказанием для назначения интерферонов являются:
-
аутоиммунные заболевания;
-
депрессивные состояния;
-
ишемическая болезнь сердца;
-
сосудистые заболевания головного мозга;
-
почечная недостаточность;
-
сахарный диабет;
-
беременность;
-
анемия или невозможность переносимости анемии.
Коррекция схемы лечения при возникновении нежелательных явлений при ИФН терапии
|
Лабораторный показатель
|
Снижение дозы Пег-ИФН до половины
терапевтической при значении показателя |
Прекращение инъекций Пег-ИФН, если величина
показателя равна |
|
Нейтрофилы
|
<0,75×109/л
|
<0,5×109/л
|
|
Тромбоциты
|
<50×109/л
|
<25×109/л
|
|
Побочные эффекты ИФН терапии
|
Частота
|
|
Гриппоподобный синдром: повышение температуры, головные боли, боли в суставах, миалгия, слабость
|
60-80% |
|
Тошнота, анорексия, диаррея Депрессия, раздражительность
|
15-25%
|
|
Алопеция, сыпь на коже, сухость кожи
|
10-30%
|
|
Анемия, нейтропения, тромобоцитопения
|
5-15%
|
|
Аритмия, кардиомиопатия, стенокардия
|
10-20%
|
|
Проявления сахарного диабета, гипотиреодизм, гипертиреодизм, гинекомастия
|
<5 |
Патогенетическая/симптоматическая терапия пациентов ХВГВ с дельта агентом
|
Фармако-терапевтическая
группа |
МНН
лекарственного средства |
Способ применения |
Противопоказания |
Применять с осторожностью |
|
Гепатопротекторное средство |
Адеметионин |
Суточная доза для препарата в дозировке 500 мг составляет
1–2 таб./сут (500-1000 мг адеметионина в сутки) и может быть увеличена до 3 таб./сут (1500 мг) адеметионина в сутки |
Возраст до 18 лет
|
В І и II триместрах беременности адеметионин применяют только в случае крайней необходимости, когда ожидаемая польза для матери превышает потенциальный риск для плода.
Применение адеметионина в период грудного вскармливания возможно, только если ожидаемая польза для матери превышает потенциальный риск для ребенка. У пациентов пожилого возраста лечение рекомендуется начинать с наименьшей рекомендованной дозы, принимая во внимание снижение печеночной, почечной или сердечной функции, наличие сопутствующих патологических состояний и применение других лекарственных средств. |
|
Гепатопротекторное средство |
Глицирризиновая кислота |
Пероральный прием по 1 – 2 капсулы
3 раза в сутки внутрь во время еды. Детям по возрастным дозировкам. |
повышенная чувствительность к препарату; Антифосфолипидный синдром;
беременность (данных по эффективности и безопасности недостаточно); период лактации (данных по эффективности и безопасности недостаточно); детский возраст до 12 лет; повышенная чувствительность к глицирризиновой кислоте, фосфатидилхолину или другим компонентам препарата. |
Повышение АД
|
|
Гепатопротекторное средство
|
Глицирризиновая кислота+ Фосфолипиды
|
пероральный прием по 80 – 120 мг /сут
внутрь во время еды.
Детям по возрастным дозировкам. |
Повышенная чувствительность к любому из ингредиентов препарата;
детский возраст до 3 лет для инъекций; детский возраст до 12 лет для капсул
|
При беременности, в связи с наличием в составе препарата бензинового спирта, который может проникать через плацентарный барьер (применение препаратов, содержащих бензиловый спирт, у рожденных в срок новорожденных или недоношенных новорожденных ассоциировалось у них с развитием синдрома одышки с летальным исходом)
|
|
Гепатопротекторное средство |
Фосфолипиды |
Ампулы по 50, 250,
500 мг. Препарат предназначен для внутривенного введения. Капсулы 35, 65, 300,400 мг., внутрь. Длительность лечения устанавливается индивидуально в зависимости от тяжести и течения заболевания. |
Повышенная чувствительность к любому из ингредиентов препарата;
детский возраст до 3 лет для инъекций; детский возраст до 12 лет для капсул |
При беременности, в связи с наличием в составе препарата бензинового спирта, который может проникать через плацентарный барьер (применение препаратов, содержащих бензиловый спирт, у рожденных в срок новорожденных или недоношенных новорожденных ассоциировалось у них с развитием синдрома одышки с летальным исходом)
|
|
Гепатопротекторное средство |
Силимарин (рассчитанный как силибилин) 140 мг |
Дозу, способ и схему применения,
длительность терапии определяют индивидуально |
Повышенная чувствительность к расторопше пятнистой.
|
Взаимодействие силимарина с иохимбином и фентоламином.
|
|
Гепатопротекторное средство
|
Бетаина глюкуронат (глюкометамин)
|
Ампулы 150 мг в/в Капсулы 150 мг внутрь. Длительность лечения
устанавливается индивидуально в зависимости от тяжести и течения заболевания.
Сироп - 3,75 г внутрь. Длительность лечения устанавливается индивидуально в зависимости от тяжести и течения заболевания. |
Аллергия или повышенная чувствительностью к безводному бетаину или другим формам бетаина.
|
Пациенты пожилого возраста, пациенты страдающих почечной недостаточностью и другими тяжелыми сопутствующими патологиями.
Применение при беременности и лактации. рекомендуется избегать применения в первый триместр беременности и в период грудного вскармливания, за исключением случаев, когда потенциальная польза препарата для матери превышает риск для плода.
|
|
Дезинтоксикационное средство
|
Глутатион |
Ампулы 300, 600,
1200, 1800 мг восстановленного глутатиона |
Гиперчувствительность к действующим веществам или к любому из вспомогательных веществ детей и подростков до 18 лет беременность и лактация
|
Пациенты с почечной недостаточностью
|
|
Гепатопротекторное средство |
Моноаммония Глициризинат |
пероральный прием по 1 – 2 капсулы
3 раза в сутки во время еды. Детям по возрастным дозировкам. |
антифосфолипидный синдром;
беременность (данных по эффективности и безопасности недостаточно);
период лактации (данных по эффективности и безопасности недостаточно);
детский возраст до 12 лет; повышенная чувствительность к глицирризиновой кислоте, фосфатидилхолину или другим компонентам препарата. |
С осторожностью следует применять у пациентов с портальной гипертензией, артериальной гипертензией.
|
|
Антиоксидантное средство с гепатопротекторным действием |
Морфолиниевая соль тиазотовой кислоты |
ампулы – 25 мг Продолжительность курса лечения определяется
индивидуально в зависимости от тяжести и течения заболевания. |
Почечная недостаточность, беременность, грудное
вскармливание, детский и подростковый возраст до 18 лет, повышенная чувствительность к препарату |
При применении у пациентов пожилого возраста старше 65 лет, вследствие возможного возрастного ухудшения функции почек, следует контролировать концентрацию креатинина и мочевины в крови.
|
|
Метоболический препарат |
Янтарная кислота Янтарная кислота + метионин |
Раствор для инфузий Длительность лечения устанавливается
индивидуально в зависимости от тяжести и течения заболевания. |
повышенная чувствительность к инозину, меглюмину, метионину, никотинамиду, янтарной кислоте или к любому из
вспомогательных веществ; беременность; период грудного вскармливания; детский возраст до 18 лет. |
С осторожностью следует назначать препарат при нефролитиазе.
|
|
Антифиброзный препарат |
Оксиматрин |
Внутрь 0,2 г три раза в день.
При необходимости дневную дозу можно увеличить до 0,3 г. |
Гиперчувствительностью к оксиматрину и другим
компонентам препарата. |
Препарат не рекомендуется применять пациентам с выраженной почечной недостаточностью.
С осторожностью следует применять раствор для инъекций пациентам с печеночной недостаточностью, женщинам в период лактации, не рекомендуется применять во время беременности. Соответствующих строго контролируемых исследований с детьми не проводилось. Пожилым пациентам необходима соответствующая корректировка дозы. |
|
БАД с гепатопротекторным действием |
Расторопша пятнистой плоды |
Принимают внутрь. Доза, частота и длительность
применения зависят от показаний, возраста пациента и используемой лекарственной формы. |
|
|
|
Миотропное спазмолитическое средство |
Мебеверин гидрохлорид |
Капсулы, таблетки мебеверина гидрохлорид 135, 200 мг
Для приема внутрь. По одной капсуле 2 раза в сутки, одна – утром и одна – вечером, до еды. |
Беременность; период грудного вскармливания; возраст до 18 лет
|
|
|
Спазмолитическое средство |
Дротаверин |
Таблетки: Взрослым -
по 40-80 мг 3 раза в сут. Детям в возрастной дозировке. |
Гиперчувствительность, кардиогенный шок, артериальная гипотензия, закрытоугольная глаукома, аденома предстательной железы, тяжелая печеночная и почечная недостаточность, период лактации, детский возраст до 3 лет.
|
С осторожностью: выраженный атеросклероз коронарных артерий.
|
|
Спазмолитическое средство |
Папаверин |
Внутрь - по 40-60 мг
3-5 раз/сут. Ректально - по 20-40 мг 2-3 раза/сут. При в/м, п/к или в/в введении разовая доза для взрослых составляет 10-20 мг; интервал между введениями - не менее 4 ч. Для пациентов пожилого возраста начальная разовая доза - не более 10 мг. Для детей в возрасте от 1 года до 12 лет максимальная разовая доза составляет 200-300 мкг/кг. |
Гиперчувствительность, кардиогенный шок, артериальная гипотензия, закрытоугольная
глаукома, аденома предстательной железы, тяжелая печеночная и почечная недостаточность, период лактации, детский возраст до 3 лет. |
С осторожностью: выраженный атеросклероз коронарных артерий.
|
|
Гепатопротектор с желчегонным и холелитолитическим действием |
УДХК, (гепатопротектор с желчегонным эффектом) |
Капсулы по 150, 250,
300, 500 мг Средняя суточная доза составляет 10-15 мг/кг в 2-3 приема. Длительность терапии составляет 6-12 месяцев и более. |
повышенная чувствительность к урсодезоксихоле-вой кислоте;
рентген-положительные (с высоким содержанием кальция) желчные камни; нефункционирующий желчный пузырь; острые воспалительные заболевания желчного пузыря и желчных протоков; цирроз печени в стадии декомпенсации; выраженные нарушения функции почек; выраженные нарушения функции печени; выраженные нарушения функции поджелудочной железы. |
Урсодезоксихолевая кислота не имеет возрастных ограничений для применения, однако у детей в возрасте до 3 лет не рекомендуется применять препарат в данной лекарственной форме.
Применение урсодезоксихолевой кислоты при беременности возможно только в том случае, когда ожидаемая польза для матери превышает потенциальный риск для плода или новорожденного (адекватных строго контролируемых исследований применения урсодезоксихолевой кислоты у беременных женщин не проводилось). Данные о выделении урсодезоксихолевой кислоты с грудным молоком отсутствуют. При необходимости применения урсодезоксихолевой кислоты в период лактации следует прекратить грудное вскармливание. |
|
Желчегонное средство |
Очищенный экстракт сока свежих листьев артишока полевого |
Доза устанавливается индивидуально, в зависимости от показаний и применяемой лекарственной формы.
|
Острые заболевания печени, желчевыводящих
путей, почек, мочевыводящих путей, ЖКТ; крупные камни в желче- и мочевыводящих путях; дискинезия желчевыводящих путей по гиперкинетическому типу; повышенная чувствительность к артишоку полевому. |
|
|
Желчегонное средство |
Берберин |
Внутрь, по 5-10 мг 3 раза/сут перед приемом пищи. Курс лечения 2-4 недели.
|
Снижение АД, брадикардия.
Повышение тонуса миометрия. |
|
|
Желчегонное средство
|
Силимарин
|
Таблетки по 35, 100,
165, 300 мг Принимают внутрь. Доза, частота и длительность применения зависят от показаний, возраста пациента и используемой лекарственной формы. |
Повышенная чувствительность к расторопше пятнистой.
|
Взаимодействие силимарина с иохимбином и фентоламином.
|
|
Желчегонное средство |
Артишок |
Таб., покр. оболочкой, Доза устанавливается индивидуально, в зависимости от
показаний и применяемой лекарственной формы. |
Острые заболевания печени, желчевыводящих путей, почек, мочевыводящих путей, ЖКТ;
крупные камни в желче- и мочевыводящих путях; дискинезия желчевыводящих путей по гиперкинетическому типу; повышенная чувствительность к артишоку полевому. |
В начале лечения в некоторых случаях возможно повышение уровня холестерина в крови, затем этот показатель нормализуется и даже снижается.
|
|
Средства для парентерального питания |
Аминокислоты с низким содержанием
ароматизированных амикислот (триптофан, тирозин, фенилаланин) с высоким содержанием аминокислот с разветвленной цепью (изолейцин, валин, лейцин) |
Внутрь перорально Дозы, частота приема и продолжительность курса применения препарата зависят от показаний и возраста пациента.
|
Повышенная
чувствительность к компонентам препарата; детский возраст до 3 лет; гипервитаминоз А и D. |
Применять с осторожностью при сахарном диабете.
|
|
Препарат для регидратации и дезинтоксикации для парентерального применения |
Изотонический раствор декстрозы (5%) |
В/в капельно. 5% раствор:
максимально до 150 капель/мин, максимальная суточная доза для взрослых - 2 л |
Гипергликемия, сахарный диабет, гиперлактацидемия, гипергидратация, послеоперационные нарушения утилизации глюкозы; циркуляторные нарушения, угрожающие отеком мозга и легких; отек мозга, отек легких, острая левожелудочковая
недостаточность, гиперосмолярная кома. |
С осторожностью назначают декстрозу при декомпенсированной сердечной недостаточности, хронической почечной недостаточности (олигоанурии), гипонатриемии.
Для повышения осмолярности 5% раствор декстрозы можно комбинировать с изотоническим раствором хлорида натрия. |
|
Препарат для регидратации и дезинтоксикации для парентерального применения |
Натрия хлорид раствор для инфузий 0.9% |
В/в капельно.
Доза раствора натрия хлорида для взрослых составляет от 500 мл до 3 л в сутки. Доза раствора натрия хлорида для детей составляет от 20 мл до 100 мл в сутки/кг массы тела (в зависимости от возраста и общей массы тела). Скорость введения зависит от состояния пациента. |
Повышенная чувствительность к натрию хлориду; гипернатриемия, состояния гипергидратации, угроза отека легких, мозга.
|
С осторожностью применяют большие объемы натрия хлорида у пациентов с нарушением выделительной функции почек, при гипокалиемии. Введение больших количеств раствора может привести к хлоридному ацидозу, гипергидратации, увеличению выведения калия из организма.
Гипертонический раствор не применяют п/к и в/м. При длительном применении необходим контроль концентрации электролитов в плазме и суточного диуреза. Температура инфузионного раствора должна составлять 38°С. |
|
Препарат для регидратации и дезинтоксикации для парентерального применения |
Натрия хлорида раствор сложный (натрия хлорид 8.6 г калия хлорид 300 мг кальция хлорид дигидрат 330 мг). |
В/в капельно. Объем вводимой жидкости зависит от вида дегидратации, степени обезвоживания и
массы тела пациента, причины возникновения шока. |
Повышенная
чувствительность к компонентам средства; гипернатриемия, гиперхлоремия, гиперкальциемия, гиперкалиемия, ацидоз, хроническая сердечная недостаточность III-IV функционального класса по NYHA, отек легких, отек головного мозга,
гиперкоагуляция, гиперволемия, тромбофлебит, метаболический алкалоз, тяжелая хроническая почечная недостаточность с олиго- и анурией, сопутствующая терапия ГКС.
Предрасполагающие к повышению концентрации витамина D (в т.ч. саркоидоз). |
С осторожностью: артериальная гипертензия; сердечно-сосудистые заболевания (в т.ч. хроническая
сердечная недостаточность I-II функционального класса по NYHA), одновременный прием сердечных гликозидов, одновременное введение с препаратами крови из- за риска коагуляции, печеночная недостаточность; преэклампсия; периферические отеки различного генеза; гиперальдостеронизм и другие патологии, связанные с гипернатриемией или гиперкалиемией (почечная недостаточность легкой и средней степени тяжести, надпочечниковая недостаточность, острая дегидратация, экстенсивный распад тканей); заболевания и состояния |
|
Препарат для регидратации и дезинтоксикации для парентерального применения |
Сорбитол, натрия лактат, натрия хлорид, кальция хлорид, калия хлорид, магния хлорид |
В/в капельно. Объем вводимой жидкости зависит от вида
дегидратации, степени обезвоживания и массы тела пациента, причины возникновения шока. 6-7 мл/кг массы тела |
алкалоз; в случаях, когда противопоказано вливание больших объемов жидкости (кровоизлияние в
мозг, тромбоэмболия, сердечно-сосудистая декомпенсация, артериальная гипертензия III степени); повышенная чувствительность к компонентам препарата. |
Больным с нарушением функции печени, язвенной болезнью, геморрагическим колитом.
|
|
Метоболическое средство |
Левокарнитин |
Раствор для в/в и в/м введения 100, 200 мг/мл Применяют в составе комплексной терапии внутрь, в/м и в/в.
Дозу, способ и схему применения, длительность терапии определяют индивидуально, в зависимости от показаний, клинической ситуации и лекарственной формы. |
Повышенная чувствительность к левокарнитину; беременность, период грудного вскармливания.
|
С осторожностью: при сахарном диабете.
|
|
Аминокислоты |
L-Аргинина L-Аспартат |
Применяют в составе комплексной терапии внутрь, в/м и в/в.
Дозу, способ и схему применения, длительность терапии определяют индивидуально, в зависимости от показаний, клинической ситуации и лекарственной формы. |
повышенная чувствительность к L-орнитин-L-аспартату или к любому из вспомогательных веществ;
выраженное нарушение функции почек (почечная недостаточность с уровнем сывороточного креатинина >3 мг/100 мл). |
|
|
Ферментные препараты |
Панкреатин |
Капсулы
кишечнорастворимые кишечнорастворимые гранулы микропеллеты Внутрь. Дозу, схему и длительность применения определяют индивидуально, в зависимости от показаний. Средняя доза для взрослых - 150 000 ЕД/сут липаз 10000 ЕД амилазы 8000 ЕД протеазы 600 ЕД липазы 25000 ЕД амилазы 18000 ЕД протеазы 1000 ЕД |
повышенная чувствительность к активному веществу или к любому из вспомогательных веществ, входящих в состав лекарственной формы;
острый панкреатит |
|
|
Слабительный препарат |
Лактулоза |
Сироп 667 мг/мл:
5 мл, 10 мл или 15 мл пакетики 10 или 20 шт.; 100 мл, 200 мл, 250 мл, 500 мл или 1000 мл фл. Внутрь. Дозу и схему применения, длительность терапии определяют индивидуально, в зависимости от показаний, возраста пациента и ответа на лечение. |
Повышенная
чувствительность к лактулозе; кишечная непроходимость; непереносимость фруктозы, галактозы; дефицит лактазы; глюкозо-галактозная мальабсорбция; галактоземия; ректальные кровотечения (причиной которых не является геморрой); подозрение на аппендицит, острые воспалительные заболевания органов брюшной полости. |
С осторожностью: сахарный
диабет, колостома или илеостома. |
|
Слабительный препарат
|
Натрия пикосульфат
|
Внутрь. Дозы устанавливают
индивидуально, в зависимости от возраста и реакции пациента на лечение. |
Повышенная
чувствительность к натрию пикосульфату; кишечная
непроходимость или обструктивные заболевания
кишечника; острые заболевания органов брюшной полости или сильная боль в животе, которые могут сопровождаться тошнотой, рвотой, повышением температуры тела, включая аппендицит; острые воспалительные заболевания кишечника; тяжелая дегидратация; I-ый триместр беременности; детский возраст – в зависимости от лекарственной формы. |
С осторожностью: пожилой возраст, гипокалиемия, повышение концентрации магния в крови, астения, почечная
недостаточность
|
|
Антибактериальные средства |
Рифаксимин |
При печеночной энцефалопатии
взрослым и детям старше 12 лет назначают по 400 мг (20 мл суспензии) каждые 8 часов. |
диарея, сопровождающаяся лихорадкой и жидким стулом с кровью; кишечная непроходимость (в т.ч. частичная);
тяжелое язвенное поражение кишечника; детский возраст до 12 лет (эффективность и безопасность не установлены); наследственная непереносимость фруктозы, нарушение всасывания глюкозы- галактозы, недостаточность сахаразы- изомальтазы; повышенная чувствительность к рифаксимину или другим рифампицинам или к любому из компонентов, входящих в состав препарата. |
С осторожностью: почечная недостаточность, одновременное применение с пероральными контрацептивами, одновременное применение с ингибитором Р-гликопротеина, таким как циклоспорин.
|
|
Антибактериальные средства |
Цефалоспорины и другие b-лактамные антибиотики Антибиотики системного действия |
Дозы и способ
введения зависят от вида препарата |
беременность; лактация; повышенная
чувствительность к препаратам группы цефалоспоринов и другим бета- лактамным антибиотикам. |
С осторожностью: почечная/печеночная недостаточность, псевдомембранозный энтероколит.
|
Диспансерное наблюдение
Кратность осмотра и обследования больных с ХВГВ и ведение диспансерного наблюдения инфекционистами / семейными врачами
|
НОЗОЛОГИЯ |
Кратность врачебных осмотров семейным врачом
|
Диспансерное наблюдение
|
Кратность функционального
обследования |
Кратность лабораторного обследования
|
||
|
Периодичность осмотров
|
Длительность «Д» наблюдения
|
Осмотры узких специалистов
|
||||
|
Хронический вирусный гепатит В с дельта агентом получающих ПВТ аналогами нуклеозидов |
1-й осмотр при
обращении больного или выявлении ВГВ В с дельта агентом при скрининге. Повторный осмотр в течение 1 месяца для оценки состояния печени и решения вопроса о ПВТ Далее диспансерное наблюдение |
2 раза в год диспансерное обследование 2 раза в год осмотр патронажной медсестры |
пожизненно |
При углублённом диспансерном обследовании осмотры узких специалистов:
Эндокринолог Гастроэнтеролог Кратность 1 раз в год |
Каждые 6 месяцев
|
Кратность 2 раза в год
Кратность 1 раза в 12 месяцев
|
|
Хронический вирусный гепатит В с дельта агентом НЕ получающих ПВТ |
1-й осмотр при
обращении больного или выявлении ВГВ с дельта агентом при скрининге. Повторный осмотр в течение 1 месяца для оценки состояния печени и решения вопроса о ПВТ Далее диспансерное наблюдение |
1 раз в год диспансерное обследование 1 раза в год осмотр патронажной медсестры |
пожизненно |
При углублённом диспансерном обследовании осмотры узких специалистов:
Эндокринолог Гастроэнтеролог Кратность 1 раз в год |
Каждые 12 месяцев
|
Кратность 2 раза в год
Кратность 1 раз в год
|
|
Хронический вирусный гепатит В с дельта агентом получающих ИНФ терапию |
1-й осмотр при
обращении больного или выявлении ВГВ с дельта агентом при скрининге. Повторный осмотр в течение 1 месяца для оценки состояния печени и решения вопроса о ПВТ Далее диспансерное наблюдение |
Каждые 3 месяца и по необходимост и
диспансерное обследование Каждые 3 месяца осмотр патронажной медсестры |
пожизненно |
При углублённом диспансерном обследовании осмотры узких специалистов:
Эндокринолог Гастроэнтеролог Онколог Кратность каждые 3 мес по необходимости |
Каждые 6 месяцев
|
Кратность каждые 3 мес
Кратность 1 раз в год
|
Госпитализация
Госпитализация
Показания для госпитализации с учетом видов оказания медицинской помощи:
-
Начало этиотропного (противовирусного – ИФН терапия) лечения ХВГВ с дельта агентом.
-
Побочные эффекты этиотропного (противовирусного- ИФН терапия) лечения ХВГВ с дельта агентом.
-
Повышение АлТ и/или АсТ и/или общего билирубина крови более 2 норм.
-
Пациентов со стадией фиброза F3–F4.
-
Пациенты с клиническими проявлениями (для уточнения диагноза и выработки тактики лечения).
-
Прогрессирующее течение заболевания, возникновение гематологических изменений, внепеченочных и аутоиммунных проявлений.
-
Необходимость проведения диагностических процедур и вмешательств, которые не могут быть проведены в амбулаторных условиях (биопсия печени).
Показания для экстренной госпитализации:
-
кровотечения,
-
боли в животе,
-
гипербилирубинемия,
-
нарушения сознания.
Профилактика
Профилактика
Подлежащие иммунизации лица
-
Вакцинации подлежат контактные лица из очагов заболевания и не болевшие взрослые в возрасте 18–55 лет, ранее не привитые и не имеющие сведений о профилактических прививках против вирусного гепатита B.
-
Не рекомендуется ревакцинация для лиц с нормальным иммунным статусом, которые ранее завершили 3-дозный курс иммунизации против гепатита В.
Препараты и техника иммунизации
Для вакцинации против ВГВ применяют рекомбинантные вакцины, полученные методом генной инженерии.
-
Ранее не привитые лица прививаются по схеме 0–1–6 мес. Интервал между 1-й и 2-й дозой вакцины составляет 1 месяц, при его удлинении повторное введение 1-й дозы не нужно, а 3-я доза вводится не ранее чем через 6 месяцев от начала иммунизации. Интервал между 2-й и 3-й дозой должен составлять не менее 8 недель. в случае удлинения интервала между первой и второй прививками до 5 мес. и более, третью прививку проводят через 1 мес. после второй.
Бустерная вакцинация - 1 дозы вакцины рекомендуется в следующих случаях:
- Взрослым, особенно тем, у кого есть факторы риска для инфекции гепатитом B
- Пациентам, находящимся на гемодиализе, если ежегодное тестирование поверхностного антигена на антитела к гепатиту В (анти-HBs) составляет менее 10 мМЕ/мл или каждые 3 года путем введения одной бустерной дозы вакцины.
- Лица, имеющие иммунодефицит (в том числе, живущие с ВИЧ, реципиенты гемопоэтических стволовых клеток, получающие химиотерапию) и лица с постоянным риском заражения на основании ежегодных тестов на анти- HBs (снижение уровня анти-HBs до <10 мМЕ/мл).
- При уровне анти-HBs ≥ 10 мМЕ/мл бустерные дозы не требуются.
- Лицам, находящимся в риске заражения, таким как партнеры инфицированных лиц, лица, употребляющие инъекционные наркотики, и те, кто имеет контакт с инфицированной кровью или биологическими жидкостями.
- Взрослым в возрасте 60 лет и старше без известных факторов риска для гепатита B также рекомендуется бустерная вакцинация.
- Путешественникам, направляющимся в страны с высоким уровнем эндемичности вируса гепатита B, рекомендуется обновление вакцинации.
Противопоказания
-
Постоянными противопоказаниями к применению вакцин гепатита В относят повышенную чувствительность к дрожжам и другим компонентам вакцин; сильную реакцию (температура выше 40С, отек, гиперемия >8 см в диаметре в месте введения) или осложнение (обострения хронических заболеваний) на предшествовавшее введение вакцин против ВГВ.
Календарь профилактических прививок
|
Возраст
|
Наименование прививок
|
|
1 сутки
|
ВГВ-1
|
|
2 месяца
|
пента-1(АКДС-1, ВГВ-2, ХИБ-1)
|
|
3 месяца
|
пента -2 (АКДС-2, ВГВ-3, ХИБ-2)
|
|
4 месяца
|
пента -3 (АКДС-3, ВГВ-4, ХИБ-3)
|
Информация
Источники и литература
-
Клинические протоколы, руководства, рекомендации Министерства здравоохранения Республики Узбекистан 2024
- Клинические протоколы, руководства, рекомендации Министерства здравоохранения Республики Узбекистан 2024 -
Информация
Состав рабочей группы по разработке национального клинического протокола по ведению больных с хроническим вирусным гепатитом В с дельта агентом:
|
1.
|
Мусабаев Э.И.
|
НИИ вирусологии РСНПМЦЭМИПЗ, директор института, д.м.н., профессор ,
академик АН РУз |
|
2. |
Туйчиев Л.Н. |
ТМА, зав. кафедрой инфекционных и детских инфекционных болезней Ташкентской медицинской академии, д.м.н,
профессор |
|
3.
|
Абдукадырова М.А.
|
НИИ вирусологии РСНПМЦЭМИПЗ, в.н.с.,
д.м.н., с.н.с. |
|
4.
|
Хикматуллаева А.С.
|
НИИ вирусологии РСНПМЦЭМИПЗ, зам.
директора по научной работе, д.м.н., с.н.с. |
|
5.
|
Байжанов А.К.
|
НИИ вирусологии РСНПМЦЭМИПЗ,
руководитель отдела, д.м.н., с.н.с. |
|
6. |
Рахимова В.Ш. |
Центра развития профессиональной подготовки медицинских работников, доцент кафедры инфекционных болезней,
к.м.н. |
|
7.
|
Исмоилов У.Ю.
|
Клиника НИИ вирусологии РСНПМЦЭМИПЗ,
зав. гепатологическим центром, к.м.н. |
|
8.
|
Долимов Т.К.
|
Клиника РСНПМЦЭМИПЗ, врач-
инфекционист, д.м.н. |
|
9.
|
Эгамова И.Н.
|
НИИ вирусологии РСНПМЦЭМИПЗ, зам. главного врача по организационно-
методической работе, PhD |
|
10.
|
Бригида К.С.
|
Клиника НИИ вирусологии РСНПМЦЭМИПЗ,
врач-инфекционист, PhD |
|
11.
|
Абдурахимова Д.Р.
|
Клиника НИИ вирусологии РСНПМЦЭМИПЗ,
врач-инфекционист |
|
12.
|
Ходжаева М.Э.
|
НИИ вирусологии РСНПМЦЭМИПЗ, м.н.с.,
PhD |
Рецензенты:
|
1. |
Камилов Ф.Х. |
д.м.н., доцент кафедры инфекционных, детских инфекционных болезней, эпидемиологии, фтизиатрии и
пульмонологии ТашПМИ |
|
2. |
Кошерова Б.Н. |
Главный инфекционист МЗ Республики Казахстан, д.м.н., профессор НАО
“Медицинский университет Астана” |
Национальный клинический протокол подготовлен на основе следующих документов:
1. Рекомендации ВОЗ по профилактике, диагностике, уходу и лечению пациентов с хроническим гепатитом В (март 2024 г.).
Далее:
2024 WHO Guidelines for the prevention, diagnosis, care and treatment for people with chronic hepatitis B infection
Ссылка:
Guidelines for the prevention, diagnosis, care and treatment for people with chronic hepatitis B infection: web annex B: evidence-to-decision making tables and GRADE tables (who.int)
2. Руководство по профилактике и лечению хронического гепатита В. Китайская медицинская ассоциация и отделение Гепатологии Китайской медицинской ассоциации. 2022 г.
Далее:
2022 Chinese / Guidelines for the Prevention and Treatment of Chronic Hepatitis B
Ссылка:
Guidelines for the Prevention and Treatment of Chronic Hepatitis B (version 2022) (xiahepublishing.com)
3. Руководство EASL по клинической практике по вирусу гепатита дельта Европейская ассоциация по изучению печени. Опубликовано: 23 июня 2023 г.
Далее:
2023 EASL Clinical Practice Guidelines on Hepatitis Delta Virus
Ссылка:
https://www.journal-of-hepatology.eu/article/S0168-8278(23)00317-3/fulltext
1. Рекомендации ВОЗ по профилактике, диагностике, уходу и лечению пациентов с хроническим гепатитом В (март 2024 г.).
Далее:
2024 WHO Guidelines for the prevention, diagnosis, care and treatment for people with chronic hepatitis B infection
Ссылка:
Guidelines for the prevention, diagnosis, care and treatment for people with chronic hepatitis B infection: web annex B: evidence-to-decision making tables and GRADE tables (who.int)
2. Руководство по профилактике и лечению хронического гепатита В. Китайская медицинская ассоциация и отделение Гепатологии Китайской медицинской ассоциации. 2022 г.
Далее:
2022 Chinese / Guidelines for the Prevention and Treatment of Chronic Hepatitis B
Ссылка:
Guidelines for the Prevention and Treatment of Chronic Hepatitis B (version 2022) (xiahepublishing.com)
3. Руководство EASL по клинической практике по вирусу гепатита дельта Европейская ассоциация по изучению печени. Опубликовано: 23 июня 2023 г.
Далее:
2023 EASL Clinical Practice Guidelines on Hepatitis Delta Virus
Ссылка:
https://www.journal-of-hepatology.eu/article/S0168-8278(23)00317-3/fulltext
ШКАЛА ОЦЕНКИ КЛАССОВ УРОВНЯ УБЕДИТЕЛЬНОСТИ РЕКОМЕНДАЦИЙ (УУР) И УРОВНЕЙ ДОСТОВЕРНОСТИ ДОКАЗАТЕЛЬСТВ (УДД)
|
УДД
|
Критерии определения УУР
|
Итоговый
УУР |
|
Наиболее достоверные доказательства: систематические обзоры исследований с контролем референсным методом |
Одновременное выполнение двух условий:
1. Все исследования имеют высокое или удовлетворительное методологическое качество; 2. Выводы исследований по интересующим исходам являются согласованными |
А |
|
Выполнение хотя бы одного из условий:
1. Не все исследования имеют высокое или удовлетворительное методологическое качество; 2. Выводы исследований по интересующим исходам не являются согласованными |
В |
|
|
Выполнение хотя бы одного из условий:
1. Все исследования имеют низкое методологическое качество; 2. Выводы исследований по интересующим исходам не являются согласованными |
С |
|
|
Отдельные исследования с контролем референсным методом |
Одновременное выполнение двух условий:
1. Все исследования имеют высокое или удовлетворительное методологическое качество; 2. Выводы исследований по интересующим исходам являются согласованными |
А |
|
Выполнение хотя бы одного из условий:
1. Не все исследования имеют высокое или удовлетворительное методологическое качество; 2. Выводы исследований по интересующим исходам не являются согласованными |
В |
|
|
Выполнение хотя бы одного из условий:
1. Все исследования имеют низкое методологическое качество; 2. Выводы исследований по интересующим исходам не являются согласованными |
С |
|
Исследования без
|
Выполнение хотя бы одного из условий:
1. Не все исследования имеют высокое или удовлетворительное методологическое качество; 2. Выводы исследований по интересующим исходам не являются согласованными |
|
|
последовательного
|
|
|
|
контроля
референсным |
В
|
|
|
методом или
|
|
|
|
исследования с
|
|
|
|
референсным
|
|
|
|
Выполнение хотя бы одного из условий:
1. Все исследования имеют низкое методологическое качество; 2. Выводы исследований по интересующим исходам не являются согласованными |
|
|
|
методом, не
|
|
|
|
являющимся
|
|
|
|
независимым от
|
С
|
|
|
исследуемого
|
|
|
|
метода
|
|
СПИСОК СОКРАЩЕНИЙ
|
HbsAg
|
-
|
Hepatitis B surface antigen, поверхностный антиген вируса
гепатита B |
|
NA
|
-
|
нуклеоз(т)идные аналоги
|
|
HBV
|
-
|
Hepatitis B virus, вирус гепатита B
|
|
HDV
|
-
|
Hepatitis D virus, вирус гепатита D
|
|
HCV
|
-
|
Hepatitis C virus, вируса гепатита C
|
|
АЛТ
|
-
|
аланиновая аминотрансфераза
|
|
АСТ
|
-
|
аспарагиновая аминотрансфераза
|
|
АФП
|
-
|
альфа-фетопротеин
|
|
ВОЗ
|
-
|
Всемирная организация здравоохранения
|
|
ВГВ
|
-
|
вирусный гепатит В
|
|
ВРВ
|
-
|
варикозное расширение вен
|
|
ВГД
|
-
|
вирусный гепатит D
|
|
ГЦК
|
-
|
гепатоцеллюлярная карцинома
|
|
ДНК
|
-
|
дезоксирибонуклеиновая кислота
|
|
МЕ
|
-
|
международная единица
|
|
МКБ-10
|
-
|
Международная классификация болезней 10-го пересмотра
|
|
МНН
|
-
|
международное непатентованное название
|
|
ПВТ
|
-
|
противовирусная терапия
|
|
РНК
|
-
|
рибонуклеиновая кислота
|
|
СКФ
|
-
|
скорость клубочковой фильтрации
|
|
таб.
|
-
|
таблетка
|
|
УЗИ
|
-
|
ультразвуковое исследование
|
|
ХВГВ
|
-
|
хронический вирусный гепатит В
|
|
ХГВ
|
-
|
хронический гепатит В
|
|
ЦП
|
-
|
цирроз печени
|
Компетенции практических навыков для менеджмента ХВГ В с дельта агентом (task shifting)
|
|
Практикующая медсестра
|
Семейный врач ПМСП
(бакалавр) |
Узкий специалист
(амбулаторно) |
Узкий специалист
(стационар) |
|
Жалобы и анамнез
|
||||
|
Продемонстрировать умения собрать жалобы пациента
|
+
|
+
|
+
|
+
|
|
Применять знания о симптомах печеночной патологии
(усталость, боль в суставах, зуд, нарушение сна и аппетита, тошнота, депрессия) при сборе анамнеза пациента |
+ |
+ |
+ |
+ |
|
Сформулировать полный
анамнез пациентов с печеночной патологией |
+
|
+
|
+
|
+
|
|
Факторы риска
|
+
|
+
|
+
|
+
|
|
Физикальный осмотр
|
||||
|
Проводить первичный осмотр пациента:
продемонстрировать компетентность в проведении комплексного физикального обследования пациента - общий осмотр с выявлением наличия желтушного окрашивания кожи и слизистых оболочек |
+ |
+ |
+ |
+ |
|
Продемонстрировать
компетентность в проведении комплексного физикального обследования пациента - пальпации живота с определением размеров (увеличение или уменьшение) и консистенции печени и селезенки |
|
+ |
+ |
+ |
|
Продемонстрировать
компетентность в проведении комплексного физикального обследования пациента - определение признаков декомпенсации функции печени (энцефалопатия, периферические отеки, геморрагический синдром) |
+/- |
+ |
+ |
+ |
|
Разрабатывать план обследования больного
|
|
|
|
+
|
|
Установление диагноза
|
||||
|
Установить диагноз ХВГВ с дельта агентом
|
|
+
|
+
|
+
|
|
Определять показания для госпитализации пациента в стационар
|
|
+
|
+
|
+
|
|
Направлять пациента к смежному специалисту
|
|
+
|
+
|
+
|
|
Базовая лабораторная диагностика
|
||||
|
Назначить базовые
лабораторные анализы |
+*
|
+
|
+
|
+
|
|
ИФА Anti-HDV
|
+
|
+
|
+
|
+
|
|
ПЦР ВГД количественный
|
|
+
|
+
|
+
|
|
Общий анализ крови
|
+*
|
+
|
+
|
+
|
|
Показатели функции печени (АЛТ, АСТ, билирубин)
|
+*
|
+
|
+
|
+
|
|
Креатинин крови
|
+*
|
+
|
+
|
+
|
|
Расчетная СКФ
|
|
+
|
+
|
|
|
Интерпретация результатов базовых лабораторных анализов
|
|
+
|
+
|
+
|
|
Обязательная инструментальная диагностика
|
||||
|
Назначить УЗД (обязательное исследование)
|
+*
|
+
|
+
|
+
|
|
Дополнитеьная инструментальная диагностика
|
||||
|
Назначить эластометрию
|
|
+
|
+
|
+
|
|
Назначить биопсию печени
|
|
+
|
+
|
+
|
|
Лечение ХВГВ с дельта агентом
|
||||
|
Немедикаментозное лечение
|
+
|
+
|
+
|
+
|
|
Компетенции назначить
медикаментозное лечение ХВГB с дельта агентом |
|
+
|
+
|
+
|
|
Диспансеризация
|
||||
|
Осуществлять диспансеризацию
|
+
|
+
|
+
|
|
|
Информировать о регулярных медицинских обследованиях и скрининговых программах
|
+
|
+
|
+
|
|
|
Профилактика
|
||||
|
Проводить медицинскую экспертизу временной утраты трудоспособности и оформления
медицинской документации. |
|
+ |
+ |
+ |
|
Оказывать консультативную помощь по вопросам
иммунопрофилактики |
+
|
+
|
+
|
+
|
|
Информировать о санитарных требованиях, правилах и
рекомендациях для обеспечения безопасности и гигиены в различных сферах жизни: питание, вода, санитарные условия, жилищные условия, личная гигиена |
+ |
+ |
+ |
+ |
|
Оформление документации
|
+
|
+
|
+
|
+
|
# основной узкий специалист – врач инфекционист.
*Данные компетенции могут быть достигнуты после обучения практикующих медсестер.
*Данные компетенции могут быть достигнуты после обучения практикующих медсестер.
Компетенции знаний для менеджмента ХВГB с дельта агентом (task shifting)
|
|
Практикующая медсестра
|
Семейный врач (бакалавр) ПМСП
|
Узкий специалист #
|
|
Дать определение хроническому вирусному гепатиту В с дельта
агентом |
|
+
|
+
|
|
Описать жалобы, факторы риска, симптомы
|
+
|
+
|
+
|
|
Построить подход к диагностике хронического гепатита В с дельта агентом на основе этиологии, симптомов и исследований
(базовые лабораторные анализы и УЗД) |
+* |
+ |
+ |
|
Интерпретация базовых анализов и УЗД
|
|
+
|
+
|
|
Описать немедикаментозную терапию ХВГB с дельта агентом
|
+
|
+
|
+
|
|
Описать медикаментозную терапию ХВГB с дельта агентом
|
|
+
|
+
|
|
Обсудить механизм действия, показания и побочные эффекты различных препаратов,
применяемых при ХВГB с дельта агентом |
|
+ |
+ |
|
Проведение мониторинга приема противовирусных препаратов
|
|
+
|
+
|
|
Определение показаний к отмене противовирусных препаратов
|
|
|
|
|
Описать этапы иммунопрофилактики
|
+
|
+
|
+
|
|
Обсудить санитарно –
гигиенические требования |
+
|
+
|
+
|
# основной узкий специалист – врач инфекционист.
* определённый спектр анализов
* определённый спектр анализов
Приложения
Правила пальпации печени
-
Больной занимает положение на спине с вытянутыми ногами и расположенными вдоль туловища руками
-
Голова пациента должна лежать низко, высокое изголовье вызывает значительное напряжение мышц брюшной стенки, препятствующее пальпации.
-
Пациент должен глубоко дышать открытым ртом, по возможности в дыхании должна принимать участие мускулатура живота – этим также достигается расслабление передней брюшной стенки.
-
Врач должен располагаться справа от больного.
-
Руки врача должны быть теплыми, так как прикосновение холодных рук вызывает рефлекторное сокращение мышц брюшной стенки.
Пальпация печени позволяет уточнить нижние границы этого органа, его консистенцию, болезненность, характер поверхности печени и ее нижнего края. Пальпация печени проводится после перкуторного определения ее границ, по общим правилам пальпации органов брюшной полости.
Левой рукой врач охватывает область правой реберной дуги и сдавливает ее. При этом 2 и 3 пальцы левой руки располагаются на задней поверхности 9 и 10 ребер, 4 и 5 пальцы – в поясничной области, сразу под реберной дугой, а большой (1 палец) – на правой реберной дуге спереди. Сдавление левой рукой правой реберной дуги помогает ограничить реберное дыхание, увеличить дыхательную экскурсию диафрагмы и несколько подать вперед заднюю брюшную стенку.
Левой рукой врач охватывает область правой реберной дуги и сдавливает ее. При этом 2 и 3 пальцы левой руки располагаются на задней поверхности 9 и 10 ребер, 4 и 5 пальцы – в поясничной области, сразу под реберной дугой, а большой (1 палец) – на правой реберной дуге спереди. Сдавление левой рукой правой реберной дуги помогает ограничить реберное дыхание, увеличить дыхательную экскурсию диафрагмы и несколько подать вперед заднюю брюшную стенку.
-
момент пальпации: правую руку кладут плашмя в правом подреберье латеральнее наружного края прямых мышц живота на уровне найденной ранее нижней границы печени. Четыре пальца руки, сложенные вместе, располагают так, чтобы их кончики находились на одной линии.
-
момент пальпации: во время вдоха кожу смещают вниз.
-
момент пальпации: во время выдоха руку постепенно погружают в правое подреберье, создавая своеобразный карман из брюшной стенки.
-
момент пальпации: больного просят сделать глубокий вдох, во время которого печень опускается под действием сокращающейся диафрагмы. При этом правая рука выталкивается кверху, а кончики пальцев, сделав небольшое движение вперед (распрямляясь в полусогнутых фалангах), встречаются с опускающимся краем печени. Последний упирается в мякоть концевых фаланг пальцев и затем выскальзывает, обходя их.
Таким образом прощупывают по возможности весь нижний край печени, хотя следует иметь в виду, что прямые мышцы живота часто затрудняют пальпацию левой доли печени.
При пальпации печени необходимо оценить состояние нижнего края печени:
-
локализацию,
-
форму (острый, закругленный),
-
консистенцию (мягкий, уплотненный, плотный),
-
наличие неровности, бугристости края,
-
болезненность при пальпации.
Кроме того, при увеличении или значительном опущении печени следует охарактеризовать также поверхность печени (гладкая или неровная, бугристая, плотная или мягкая, болезненная или нет и т.д.).
Перкуссия печени
Перкуссия печени позволяет составить представление о размерах этого органа и его верхней и нижней границах. При перкуссии той части печени, которая прикрыта нижним краем правого легкого, определяется притупление перкуторного звука. Это так называемая относительная тупость печени, верхняя граница которой соответствует истинной границе органа и уровню купола диафрагмы. При нанесении перкуторных ударов над областью печени, не прикрытой правым легким, получается абсолютно тупой (бедренный) звук. Это абсолютная тупость печени, верхняя граница которой совпадает с нижними границами правого легкого.
По методу Курлова М.Г. границы печени определяют по трем линиям: правой срединно-ключичной, передней срединной линиям и по левой реберной дуге.
Верхнюю границу абсолютной тупости печени по методу М.Г.Курлова перкуторно определяют только по правой срединно-ключичной линии. Условно считают, что верхняя граница печени по передней срединной линии располагается на том же уровне (в норме – 6 ребро).
Нижнюю границу печени определяют по трем названным линиям, перкутируя снизу вверх до появления тупого звука. Нижняя граница печени по правой срединно-ключичной линии в норме располагается на уровне реберной дуги, по передней срединной линии – на границе верхней и средней трети расстояния от пупка до мечевидного отростка и по левой реберной дуге – на уровне левой парастернальной линии.
В норме определяются следующие размеры печени (по методу Курлова М.Г.)
По методу Курлова М.Г. границы печени определяют по трем линиям: правой срединно-ключичной, передней срединной линиям и по левой реберной дуге.
Верхнюю границу абсолютной тупости печени по методу М.Г.Курлова перкуторно определяют только по правой срединно-ключичной линии. Условно считают, что верхняя граница печени по передней срединной линии располагается на том же уровне (в норме – 6 ребро).
Нижнюю границу печени определяют по трем названным линиям, перкутируя снизу вверх до появления тупого звука. Нижняя граница печени по правой срединно-ключичной линии в норме располагается на уровне реберной дуги, по передней срединной линии – на границе верхней и средней трети расстояния от пупка до мечевидного отростка и по левой реберной дуге – на уровне левой парастернальной линии.
В норме определяются следующие размеры печени (по методу Курлова М.Г.)
-
по правой срединно-ключичной линии 9 ±1 см;
-
по передней срединной линии 8±1 см;
-
по левой реберной дуге 7±1 см.
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.