Хронический бронхит у взрослых
 Версия: Клинические протоколы МЗ РК - 2023 (Казахстан)
Версия: Клинические протоколы МЗ РК - 2023 (Казахстан)
Бронхит, не уточненный как острый или хронический (J40), Простой и слизисто-гнойный хронический бронхит (J41), Хронический бронхит неуточненный (J42)
Инфекционные и паразитарные болезни, Пульмонология
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения
Республики Казахстан
от «13» февраля 2026 года
Протокол №245
КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
ХРОНИЧЕСКИЙ БРОНХИТ У ВЗРОСЛЫХ
Хронический бронхит (ХБ) – заболевание бронхов, которое проявляется кашлем и отделением мокроты в течение большинства дней в течение ≥ 3 месяцев в году и ≥ 2 последовательных лет, когда исключаются другие известные бронхолегочные или сердечно-сосудистые заболевания, сопровождающиеся хроническим продуктивным кашлем. Самостоятельно диагноз «хронический бронхит» может быть выставлен при отсутствии основного заболевания, сопровождающегося кашлем.
Обострение хронического бронхита определяется, как состояние, связанное с ухудшением состояния стабильного пациента с симптомами увеличения объема мокроты, гнойной мокротой, появлением или нарастанием одышки.
Код(ы) МКБ-10 и МКБ-11:
Дата разработки и пересмотра клинического протокола: 2013 год (пересмотр 2023 год).
Вводная часть [1,2]
Код(ы) МКБ-10 и МКБ-11:
| МКБ-10 |
МКБ-11
|
||
| Код |
Наименование заболеваний
|
Код |
Наименование заболеваний
|
| J40 |
Бронхит, неуточненный, как острый или хронический
|
CA20.1 |
Хронический бронхит
|
| J41 |
Простой и слизисто-гнойный хронический бронхит
|
CA20.10 |
Простой хронический бронхит
|
| J41.0 |
Простой хронический бронхит
|
CA20.11 |
Слизисто-гнойный хронический бронхит
|
| J41.1 |
Слизисто-гнойный хронический бронхит
|
CA20.12 |
Смешанный простой и слизисто-гнойный хронический бронхит
|
| J41.8 |
Смешанный, простой и слизисто-гнойный хронический бронхит
|
CA20.13 |
Затяжной бактериальный бронхит
|
| J42 |
Хронический бронхит неуточненный
|
CA20.1Y |
Другой уточненный хронический бронхит
|
| CA20.1Z |
Хронический бронхит, неуточненный
|
||
Дата разработки и пересмотра клинического протокола: 2013 год (пересмотр 2023 год).
Пользователи клинического протокола: врачи общей практики, терапевты, пульмонологи, инфекционисты.
Категория пациентов: взрослые.
Сокращения, используемые в клиническом протоколе:
ВДП – верхние дыхательные пути
ГКС – глюкокортикостероиды
ГЭРБ – гастроэзофагеальная рефлюксная болезнь
ДН – дыхательная недостаточность
ДП – дыхательные пути
ИК – индекс курения
КТ – компьютерная томография
ОГК – органы грудной клетки
ОФВ1 – объем форсированного выдоха за 1-ю секунду
РКИ – рандомизированные клинические исследования
СРБ – C-реактивный белок
ТЭЛА – тромбоэмболия легочной артерии
ФВД – функция внешнего дыхания
ФЖЕЛ – форсированная жизненная емкость легких
ХБ – хронический бронхит
ХОБЛ – хроническая обструктивная болезнь легких
ЭКГ – электрокардиография
6МWD - тест 6 минутной ходьбы
Шкала уровня доказательности:
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с не высоким (+) риском систематической ошибки. |
| С |
Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с не высоким риском систематической ошибки (+).
Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию.
|
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Классификация
Классификация заболевания или состояния [1]:
Хронический бронхит классифицируется по характеру мокроты:
• простой хронический бронхит;
• слизисто-гнойный хронический бронхит;
• смешанный хронический бронхит.
По стадиям:
• обострение;
• ремиссия.
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания или состояния [4,5,6]:
Начало ХБ постепенное: утренний кашель с отделением слизистой мокроты, который постепенно начинает беспокоить в течение суток, усиливаясь в холодную и сырую погоду, продолжается на протяжении большинства дней за период не менее 3 мес. подряд в течение 2-х и более лет:
- мокрота слизистая, в периоды обострения – слизисто-гнойная или гнойная;
- в периоды обострения могут возникать озноб, субфебрильная температура, общая слабость, недомогание.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ [5,7-10]
Диагностические критерии:
• «Кашлевой анамнез» (кашель малопродуктивный или с выделением мокроты в течение 3 месяцев не менее 2-х лет подряд);
• Отсутствие другой патологии бронхолегочного аппарата (туберкулез, бронхоэктатическая болезнь, ХОБЛ, бронхиальная астма, рак легкого и др.), обусловливающей «кашлевой анамнез».
Жалобы:
- Кашель, чаще по утрам.
- Отделение мокроты, чаще в умеренном или незначительном количестве (обильное выделение мокроты не характерно и требует проведения дифференциальной диагностики).
- Одышка не характерна.
- В периоды обострения могут возникать озноб, субфебрильная температура, общая слабость и недомогание.
Анамнез:
- наличие вредных привычек (курение);
- воздействие физических и химических факторов (вдыхание пыли, дыма, окиси углерода, сернистого ангидрида, окислов азота и других химических соединений);
- климатические факторы (сырой и холодный климат);
- сезонность (осень, зима, ранняя весна);
- вирусная инфекция (обычно имеет значение как причина обострения).
Физикальное обследование:
- внешние изменения не характерны;
- экскурсия легких обычно сохранена;
- изменение перкуторного звука не характерно;
- при аускультации может быть жесткое дыхание и иногда выслушиваются сухие хрипы (чаще низкотембровые, меняющие тональность и локализацию при откашливании).
Лабораторные исследования [6-12]:
Основные лабораторные исследования:
- Общий анализ крови (ОАК) – лейкоцитоз и повышение скорости оседания эритроцитов (СОЭ) могут наблюдаться в период обострения. Нормализация показателей крови является одним из индикаторов эффективности лечения обострения. В период ремиссии ОАК проводится по показаниям для исключения других заболеваний, сопровождающихся кашлем (БА, бронхоэктазы, рак и др.).
Дополнительные лабораторные исследования:
- С-реактивный белок (СРБ) – исследование СРБ рекомендуется проводить в период обострения для оценки воспаления и принятия решения о назначении антибиотиков. Повышение СРБ выше 20 мг/л при увеличении объема и гнойности мокроты может указывать на бактериальную природу обострения и потребовать назначение антибиотиков.
- общий иммуноглобулин Е – с целью дифференциальной диагностики с аллергическими состояниями;
- Д-димер – при подозрении на рецидивирующую ТЭЛА;
- бактериологическое исследование мокроты – при затяжном обострении и неэффективности антибактериальной терапии;
- микроскопия мокроты на БК – при подозрении на туберкулез;
- ПЦР/ИФА на коклюш, паракоклюш (назофарингеальный соскоб, смыв) – при подозрении на коклюш, паракоклюш.
Инструментальные исследования [13,14,15]:
Основные инструментальные исследования:
- Пульсоксиметрия: (оценка сатурации кислорода, SpO2) – проводится всем пациентам с ХБ для выявления признаков ДН. Течение ХБ не сопровождается ДН, а ее наличие указывает либо на ХОБЛ, либо на наличие другого заболевания.
- Спирография – метод для оценки функции внешнего дыхания. При стабильном течении ХБ показатели ФВД в пределах нормальных значений (ОФВ1/ФЖЕЛ>0,7). В некоторых случаях ОФВ1 может снижаться ниже 80% в период обострения, но ОФВ1/ФЖЕЛ остается более 0,7 (см. табл. дифференциальная диагностика с ХОБЛ). Проводится при постановке диагноза и в дальнейшем по показаниям.
- Обзорная рентгенография грудной клетки – для оценки изменений в легких при постановке диагноза, в дальнейшем назначается по показаниям. У большинства больных ХБ на обзорных рентгенограммах изменения в лёгких отсутствуют либо обнаруживаются неспецифические изменения в виде усиления и деформации легочного рисунка и корней легких за счет утолщения стенок бронхов.
Дополнительные инструментальные исследования:
- Компьютерная томография ОГК – для выявления других патологических изменений органов дыхания (бронхоэктазы, эмфизема легких и пр.).
- Фибробронхоскопия (ФБС) по показаниям. Ключевые ситуации, когда при ХБ необходимо рассмотреть ФБС: при подозрении на опухоль, туберкулёз и другие заболевания (появление кровохарканья, похудание, анорексия и др.);
- Электрокардиография по показаниям: возраст> 65 лет, сопутствующие сердечно-сосудистые заболевания.
Показания для консультации специалистов:
- Консультация пульмонолога - при необходимости дифференциальной диагностики и неэффективности проводимой терапии.
- Консультация оториноларинголога - для исключения патологии верхних дыхательных путей (ВДП).
- Консультация гастроэнтеролога - для исключения гастроэзофагеального рефлюкса у пациентов с гастродуоденальной патологией.
- Консультация фтизиатра - кашель более 3-х недель, пациенты со вторичным иммунодефицитом (пациенты после трансплантации органов или стволовых гемопоэтических клеток, пациенты, получающие иммуносупрессивную терапию).
Алгоритм диагностики:
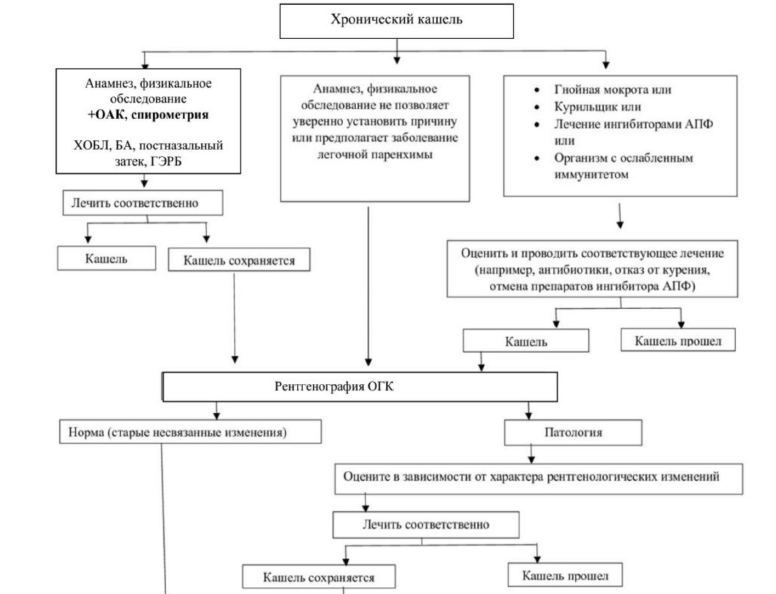
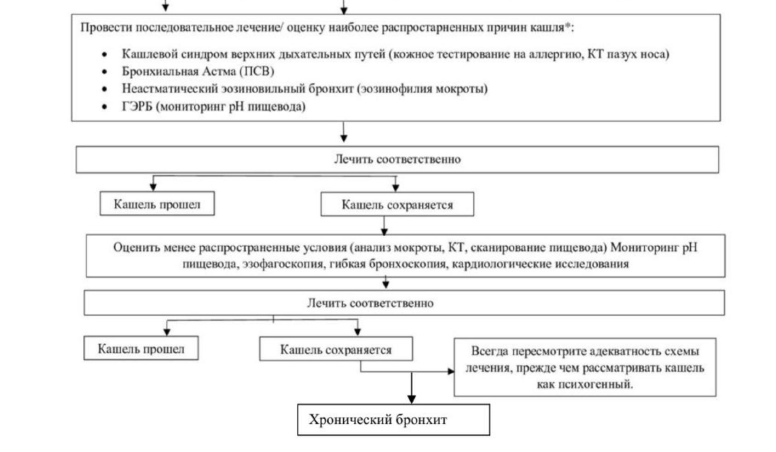
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований [16-21]:
|
Диагноз
|
Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| ХОБЛ | Сходность симптоматики, частые обострения, возраст пациента старше 40 лет, курение в анамнезе, профессиональные факторы, признаки бронхита на рентгенограмме | Спирометрия с пробой с бронхолитиком, (постбронходилатационный ОФВ1/ФЖЕЛ<0,7), КТ ОГК | Нормальные показатели спирометрии. ОФВ1/ФЖЕЛ>0,7. Отсутствие ДН и признаков гиперинфляции по данным КТ |
| Бронхиальная астма | Длительный кашель, воздействие профессиональных вредностей, наличие сенсибилизации к различным аллергенам, эозинофилия | Спирометрия с пробой с бронхолитиком, мониторинг пикфлоуметрии, специфическая аллергодиагностика in vitro / in vivo, общий иммуноглобулин Е | Отсутствие аллергоанамнеза и наследственности, отсутствие признаков обратимой обструкции на спирометрии (см. КП «Бронхиальная астма») |
| Синдром хронического кашля при поражении ВДП |
Хронический кашель, инспираторная одышка или чувство нехватки воздуха, превалирование кашля над обструктивными изменениями, характерный
анамнез
|
Риноскопия, ларингоскопия, бронхоскопия, рентген и/или КТ придаточных пазух носа, грудной клетки, консультация ЛОР-врача | Отсутствие поражения ВДП характерное для данных заболеваний, заключение ЛОР- врача, исключающее данные патологии |
| Бронхоэктатическая болезнь | Хронический кашель с выделением мокроты. Начало в детском/молодом возрасте. Обильное выделение гнойной мокроты. Сочетается с бактериальной инфекцией. КТ картина: расширение и утолщение бронхов | Компьютерная томография |
Отсутствие КТ признаков
бронхоэктазий
|
| ГЭРБ | Эпизодический кашель, симптомы связанные с ГЭРБ (например, дисфония, изжога или кислый привкус во рту) |
Рентгенография пищевода, желудка и двенадцатиперстной
кишки, эзофагогастроскопия, внутрипищеводная
pH-метрия
|
Отсутствие признаков ГЭРБ по данным эзофагогастроскопия, внутрипищеводная
pH-метрия
|
| ХСН | Сходство симптоматики: одышка, которая может усиливаться при физической нагрузке и в положении лежа; кашель, который часто бывает непродуктивным или с небольшим количеством мокроты, иногда с примесью крови; отеки нижних конечностей. Часто ХСН и хронический бронхит сочетаются у пожилых пациентов, особенно у курильщиков. | Объективный осмотр: аускультация сердца (ритм галопа, шумы, аритмия), аускультация легких (влажные мелкопузырчатые хрипы в нижних отделах); Лабораторные исследования: определение уровня натрийуретических пептидов (NT-proBNP); Инструментальные исследования: ЭКГ, ЭхоКГ, рентгенография ОГК (кардиомегалия, застойные явления в легких), УЗИ почек. | Отсутствие кардиомегалии и застойно-интерстициальных изменений на рентгенограмме ОГК. Нормальные показатели ЭхоКГ (фракция выброса). Нормальный уровень NT-proBNP. Отсутствие отеков на ногах и набухания шейных вен. |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ [21-51]
Основные цели терапии ХБ должны быть направлены на различные патофизиологические механизмы, лежащие в основе данного заболевания:
- уменьшить избыточное образования бронхиального секрета;
- уменьшить выраженность воспаления в дыхательных путях;
- улучшить отхождение бронхиального секрета путем улучшения цилиарного транспорта секрета и уменьшения вязкости слизи;
- модифицировать кашель.
Эти цели могут быть достигнуты с помощью ряда немедикаментозных и медикаментозных средств.
Немедикаментозное лечение [21-29]:
• устранить внешние причинные факторы (курение, вдыхание вредных веществ дыма, пыли, резких запахов, холодного воздуха и другое);
• для облегчения отхождения мокроты - поддержание адекватной гидратации (обильное питье воды до 2-3 л/сутки);
• увлажнение воздуха в помещении, особенно в условиях засушливого климата и зимой;
• физические методы, направленные на улучшение дренажной функции бронхов (дыхательная гимнастика, лечебная физкультура и др.) по показаниям.
При наличии вязкой мокроты показаны мукоактивные препараты различного механизма действия (амброксол, бромгексин, ацетилцистеин, карбоцистеин, эрдостеин) внутрь или в виде ингаляций через небулайзер. Длительность применения муколитиков при хроническом бронхите может быть разной – в среднем 7-10 дней [32-42]
При появлении признаков бронхиальной обструкции показаны бронходилататоры [43,44,45,46]. Наилучшим эффектом обладают короткодействующие бета-2-агонисты (сальбутамол, фенотерол) и холинолитики (ипратропия бромид), а также комбинированные препараты (фенотерол+ипратропия бромид) в виде раствора для ингаляций через небулайзер или аэрозоля до 4-6 раз/сутки (см. Клинический протокол «Хроническая обструктивная болезнь легких»).
При сохранении затяжного кашля и появлении признаков гиперреактивности дыхательных путей необходимо углубить диагностический поиск в отношении бронхиальной астмы (см. Клинический протокол «Бронхиальная астма у взрослых»).
Лечение при хроническом бронхите симптоматическое.
Основные лекарственные средства
Дополнительные лекарственные средства [20,21,44,45,51]:
Хирургическое лечение: нет.
Медикаментозное лечение [30-51]:
Медикаментозная терапия хронического бронхита назначается в период обострения с целью восстановления бронхиальной проходимости, что достигается путем нормализации тонуса бронхиальной мускулатуры, уменьшения отека слизистой оболочки бронхов, устранения мокроты из бронхиального дерева [30, 31].
При наличии вязкой мокроты показаны мукоактивные препараты различного механизма действия (амброксол, бромгексин, ацетилцистеин, карбоцистеин, эрдостеин) внутрь или в виде ингаляций через небулайзер. Длительность применения муколитиков при хроническом бронхите может быть разной – в среднем 7-10 дней [32-42]
При появлении признаков бронхиальной обструкции показаны бронходилататоры [43,44,45,46]. Наилучшим эффектом обладают короткодействующие бета-2-агонисты (сальбутамол, фенотерол) и холинолитики (ипратропия бромид), а также комбинированные препараты (фенотерол+ипратропия бромид) в виде раствора для ингаляций через небулайзер или аэрозоля до 4-6 раз/сутки (см. Клинический протокол «Хроническая обструктивная болезнь легких»).
При сохранении затяжного кашля и появлении признаков гиперреактивности дыхательных путей необходимо углубить диагностический поиск в отношении бронхиальной астмы (см. Клинический протокол «Бронхиальная астма у взрослых»).
Назначение антибактериальных препаратов при ХБ вне обострения не рекомендуется. Показанием для назначения антибактериальных препаратов является присоединение бактериального агента, свидетельством чего являются: увеличение объема мокроты, ее гнойности, появление симптомов интоксикации (лихорадка, озноб, слабость, снижение аппетита, работоспособности и др), повышение уровня лабораторных показателей системного воспаления (лейкоцитоз с нейтрофильным сдвигом формулы, СРБ) [21,46,47,48]. Выбор антибактериальных препаратов при обострении ХБ проводится эмпирически. Среди возбудителей, вызывающих обострение ХБ, основными агентами являются Haemophilus influenzae, Streptococcus pneumoniae, Moraxella catarrhalis, а также атипичная флора (микоплазма, хламидии) [46,49,50]. При выборе антибактериальных препаратов необходимо учитывать факторы, по аналогии с факторами риска при пневмониях: возраст пациента, выраженность синдрома бронхиальной обструкции, наличие сопутствующих заболеваний (см. Клинический протокол «Внебольничная пневмония»).
Лечение при хроническом бронхите симптоматическое.
Ниже представлены лекарственные средства, которые применяются в период обострения ХБ.
Основные лекарственные средства
|
Фармакотерапевтическая группа
|
Международное непатентованное наименование лекарственного средства | Способ применения | Уровень доказательности |
| Лекарственное средство выбора | |||
|
Муколитические/ мукорегуляторные препараты/
отхаркивающее средство
|
Ацетилцистеин |
Внутрь: 200 мг 2-3 раза/сут. или 600 мг 1 раз/сут. (в форме шипучих таблеток); ингаляционно: 2-5 мл 20% раствора 1-2 раза/сут.
Курс 5-7 дней
|
С |
|
Муколитические/ мукорегуляторные препараты/
секретолитическое средство
|
Карбоцистеин |
Внутрь: 750 мг 3 раза/сут. (в начале лечения), затем 750 мг 2 раза/сут. или 500 мг 3 раза/сут. Дозировка и режим приема зависят от формы выпуска (сироп, капсулы, гранулы)
Курс 5-7 дней
|
С |
|
Муколитические/ мукорегуляторные препараты/
отхаркивающее средство
|
Эрдостеин |
Внутрь: 300 мг 2-3 раза/сут.
Курс 5-7 дней
|
С |
|
Муколитические/ мукорегуляторные препараты/
отхаркивающее средство
|
Амброксол |
Внутрь (таблетки): по 30 мг 3 раза в сутки в первые 2–3 дня, затем по 30 мг 2 раза в сутки. Ингаляционно: по 1–2 ингаляции 2–3 мл раствора в сутки.
Курс 5-7 дней
|
С |
|
Муколитические/ мукорегуляторные препараты/
отхаркивающее средство
|
Бромгексин |
Внутрь (таблетки): по 8 мг 3 раза в сутки. Сироп/раствор: 8-16 мг 3 раза в сутки.
Курс 5-7 дней
|
С |
| Первая линия лекарственного средства | |||
| Бронходилатирующее средство комбинированное (м-холиноблокатор/бета2-адреномиметик селективный) | Ипратропия бромид/фенотерол | Раствор для ингаляций через небулайзер: по 1-2,5 мл, до 3-4 раз/сутки, до 7 дней. | С |
|
Бронходилатирующее средство, м-холиноблокатор
|
Ипратропия бромид |
Дозированный аэрозольный ингалятор: 2 ингаляционные дозы (40 мкг) 4 раза в сутки. Общая суточная доза не должна превышать 12 ингаляционных доз.
Курс 5-7 дней
|
С |
| Вторая линия лекарственного средства | |||
| Антибиотики (пенициллин полусинтетический + бета-лактамаз ингибитор) | Амоксициллин+ Клавулановая кислота | Внутрь: 500 мг/125 мг каждые 8 часов или 875 мг/125 мг каждые 12 часов. Принимается в начале еды для лучшей переносимости. Длительность 5-7 дней | В |
| Антибиотики (цефалоспорины II поколения) | Цефуроксим | Внутрь: 250–500 мг 2 раза в сутки, в зависимости от тяжести инфекции. Длительность 5-7 дней | В |
| Антибиотики (цефалоспорины III поколения) | Цефиксим | Внутрь: 400 мг 1 раз в сутки или по 200 мг 2 раза в сутки. Длительность 5-7 дней | В |
|
Антибиотики (макролид)
|
Азитромицин |
Внутрь: 500 мг 1 раз в сутки в течение 3 дней. Возможна также схема: 500 мг в первый день, затем по 250 мг в сутки со 2-го по 5-й день. Препарат принимают за 1 час до или через 2 часа после еды. Длительность 3-6
дней
|
В |
| Третья линия лекарственного средства | |||
|
Антибиотики (цефалоспорины III поколения)
|
Цефтриаксон |
Парентерально (в/м): по 1,0 г 1 раз в сутки.
Длительность 5-7 дней
|
В |
Дополнительные лекарственные средства [20,21,44,45,51]:
|
Фармакотерапевтическая группа
|
МНН лекарственного средства | Способ применения, доза, кратность, длительность | Уровень доказательности |
| Нестероидный противовоспалительный препарат (НПВП) | Парацетамол |
Внутрь: по 500 мг. Максимальная суточная доза составляет 4000 мг. Не принимать чаще, чем через 4 часа. Длительность до 3 дней |
С |
| Ибупрофен | Внутрь: по 200 мг 3-4 раза в сутки; по 400 мг 2-3 раза в сутки. Суточная доза составляет 1200 мг. Препарат принимают во время или после еды. Не принимать чаще, чем через 4 часа. Длительность до 3 дней | С |
Хирургическое лечение: нет.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ В СТАЦИОНАРНЫХ УСЛОВИЯХ
Немедикаментозное лечение: см. Амбулаторный уровень.
Медикаментозное лечение:
Ключевые принципы терапии в стационаре те же, что при амбулаторном лечении см. Амбулаторный уровень.
Основные лекарственные средства
|
Фармакотерапевтическая группа
|
Международное непатентованное наименование лекарственного средства | Способ применения | Уровень доказательности |
| Лекарственное средство выбора | |||
|
Муколитические/ мукорегуляторные препараты/
отхаркивающее средство
|
Ацетилцистеин |
Ингаляционно: 2-5 мл 20% раствора 1-2 раза/сут через небулайзер
Внутрь: 200 мг 2-3 раза/сут. или 600 мг 1 раз/сут. (в форме шипучих таблеток);
Курс 5-7 дней
|
С |
|
Муколитические/ мукорегуляторные препараты/
секретолитическое средство
|
Карбоцистеин |
Внутрь: 750 мг 3 раза/сут. (в начале лечения), затем 750 мг 2 раза/сут. или 500 мг 3 раза/сут.
Курс 5-7 дней
|
С |
|
Муколитические/ мукорегуляторные препараты/
отхаркивающее средство
|
Эрдостеин |
Внутрь: 300 мг 2-3 раза/сут.
Курс 5-7 дней
|
С |
|
Муколитические/ мукорегуляторные препараты/
отхаркивающее средство
|
Амброксол |
Ингаляционно: по 1–2 ингаляции 2–3 мл раствора в сутки.
Курс 5-7 дней
|
С |
| Первая линия лекарственного средства | |||
| Бронходилатирующее средство комбинированное (м-холиноблокатор/бета2-адреномиметик селективный) | Ипратропия бромид/фенотерол | Раствор для ингаляций через небулайзер: по 1-2,5 мл, до 3-4 раз/сутки, до 10 дней. Доза подбирается индивидуально врачом | С |
| Бронходилатирующее средство, бета2-адреномиметик селективный | Сальбутамол | Ингаляционно (раствор для небулайзера): обычно 2,5 мг до 4 раз в сутки. Длительность до 7 дней | С |
| Вторая линия лекарственного средства | |||
| Антибиотики (пенициллин полусинтетический + бета-лактамаз ингибитор) | Амоксициллин + Клавулановая кислота | Внутрь: 500 мг/125 мг каждые 8 часов или 875 мг/125 мг каждые 12 часов. Принимается в начале еды для лучшей переносимости. Длительность 5-7 дней | В |
|
Антибиотики (цефалоспорины II поколения)
|
Цефуроксим |
Внутрь: 250–500 мг 2 раза в сутки, в зависимости от тяжести инфекции. Парентерально (в/м): 750 мг каждые 8 часов. Длительность 5-7 дней |
В |
|
Антибиотики (цефалоспорины III поколения)
|
Цефиксим | Внутрь: 400 мг 1 раз в сутки или по 200 мг 2 раза в сутки. Длительность 5-7 дней | В |
| Антибиотики (цефалоспорины III поколения) | Цефтриаксон |
Парентерально (в/м): по 1,0 г 1 раз в сутки.
Длительность 5-7 дней
|
В |
|
Антибиотики (макролид)
|
Азитромицин | Внутрь: 500 мг 1 раз в сутки в течение 3 дней. Возможна также схема: 500 мг в первый день, затем по 250 мг в сутки со 2-го по 5-й день. Длительность 3-6 дней | В |
Дополнительные лекарственные средства
|
Фармакотерапевтическая группа
|
МНН лекарственного средства | Способ применения, доза, кратность, длительность | Уровень доказательности |
|
Нестероидный противовоспалительный препарат (НПВП)
|
Ибупрофен | Внутрь: по 200 мг 3-4 раза в сутки либо по 400 мг 2-3 раза в сутки. Суточная доза составляет 1200 мг. Не принимать чаще, чем через 4 часа. Курс до 3х дней | С |
Дальнейшее ведение [23,24,52,53]:
Ведение пациентов с ХБ в амбулаторных условиях имеет индивидуальный подход с мониторингом факторов риска и учетом сопутствующих заболеваний. Устранение возможных этиологических факторов (курение, запыленность и загазованность рабочих помещений, загрязнение воздуха жилых помещений, переохлаждение, хроническая и очаговая инфекция в дыхательных путях и др.) имеет большое значение для контроля течения ХБ. В период наблюдения рекомендуется оценивать частоту обострений, прогрессирование симптомов, выраженность бронхиальной обструкции. С целью профилактики обострений ХБ рекомендуется вакцинация против гриппа и пневмококковой инфекции.
Индикаторы эффективности лечения:
• купирование или значительное уменьшение кашля;
• уменьшение объема мокроты, при гнойной мокроте изменение характера на слизисто-серозный;
• купирование интоксикационного синдрома;
• нормализация лабораторных показателей воспаления (при наличии).
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ:
Показания для плановой госпитализации: нет.
Показания для экстренной госпитализации:
- При невозможности лечения обострения ХБ в амбулаторных условиях по социальным показаниям (беременные, одинокие пожилые люди, инвалиды).
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2023
- 1) Международная классификация болезней 10-го пересмотра. Доступно на: https://mkb-10.com/ / [International classification of diseases of the 10th revision]. Available at: https://mkb-10.com/ / [International classification of diseases of the 10th revision]. Available at: https://mkb-10.com/ (in Russian). 2) Международная классификация болезней 10-го пересмотра. World Health Organization (WHO). International Classification of Diseases, 11th Revision (ICD-11). Доступно на: https://icd.who.int/ru/ . 3) Zoorob ME, Basher JVCCM, Salib WGTRSKP et al. Chronic Bronchitis. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 [Обновлено 6 февраля 2025 г.]. Доступно на: https://www.ncbi.nlm.nih.gov/books/NBK482437/ . 4) Rozanski E. Canine Chronic Bronchitis: An Update. Vet Clin North Am Small Anim Pract. 2020 Mar; 50(2):393-404. doi: 10.1016/j.cvsm.2019.10.003. Epub 2019 Dec 4. PMID: 31812219. 5) Morice AH, Millqvist E, Bieksiene K et al. ERS guidelines on the diagnosis and treatment of chronic cough in adults and children. Eur Respir J. 2020 Jan 2;55(1):1901136. doi: 10.1183/13993003.01136-2019. Erratum in: Eur Respir J. 2020 Nov 19; 56(5):1951136. doi: 10.1183/13993003.51136-2019. PMID: 31515408; PMCID: PMC6942543. 6) Smith J.A., Woodcock A. Chronic cough. N. Engl. J. Med. 2016; 375 (16): 1544–1551. DOI: 10.1056/NEJMcp1414215. 7) Achilleos A. Evidence-based evaluation and management of chronic cough. Med. Clin. North Am. 2016; 100 (5): 1033–1045. DOI: 10.1016/j.mcna.2016.04.008 8) Global Initiative for Chronic Obstructive Lung Disease. Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease. 2024 Report. Available at: https://goldcopd.org/wp-content/uploads/2024/12/GOLD-2024-FINALver1.2-03Dec19_WMV.pdf 9) Calverley PMA, Walker PP. Contemporary Concise Review 2022: Chronic obstructive pulmonary disease. Respirology. 2023 May; 28(5):428-436. doi: 10.1111/resp.14489. Epub 2023 Mar 15. PMID: 36922031. 10) Terasaki G., Paauw D.S. Evaluation and treatment of chronic cough. Med. Clin. N. Am. 2014; 98: 91-403. 11) Wang G, Hallberg J, Um Bergström P, Janson C, Pershagen G, Gruzieva O, van Hage M, Georgelis A, Bergström A, Kull I, Lindén A, Melén E. Assessment of chronic bronchitis and risk factors in young adults: results from BAMSE. Eur Respir J. 2021 Mar 4;57(3):2002120. doi: 10.1183/13993003.02120-2020. PMID: 33184115; PMCID: PMC7930470. 12) Butler CC, Gillespie D, White P, et al. C-reactive protein testing to guide antibiotic prescribing for COPD exacerbations. N Engl J Med. 2019; 381:111-120. 13) Michaudet C, Malaty J. Chronic Cough: Evaluation and Management. Am Fam Physician. 2017 Nov 1;96(9):575-580. PMID: 29094873. 14) Widysanto A, Mathew G. Chronic Bronchitis. 2022 Nov 28. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan–. PMID: 29494044. 15) Davis JA, Gudi K. Approach to the Patient with Cough. Med Clin North Am. 2021 Jan;105(1):31-38. doi: 10.1016/j.mcna.2020.08.013. PMID: 33246521. 16) Morice A, Dicpinigaitis P, McGarvey L, Birring SS. Chronic cough: new insights and future prospects. Eur Respir Rev. 2021 Nov 30;30(162):210127. doi: 10.1183/16000617.0127-2021. PMID: 34853095; PMCID: PMC9488126. 17) Fortis S, Georgopoulos D, Tzanakis N et al. Chronic obstructive pulmonary disease (COPD) and COPD-like phenotypes. Front Med (Lausanne). 2024 Apr 9;11:1375457. doi: 10.3389/fmed.2024.1375457. PMID: 38654838; PMCID: PMC11037247. 18) Kardos P., Dinh Q.T., Fuchs K.H. et al. Guidelines of the German Respiratory Society for diagnosis and treatment of adults suffering from acute, subacute and chronic cough. Pneumologie. 2019; 73 (3): 143–180. DOI: 10.1055/a-0808-7409 (in German). 19) Irwin R.S., French C.I., Chang A.B.et. al. Classification of cough as a symptom in adults and management algorithms. CHEST Guideline and Expert Panel Report. Chest. 2018; 153 (1): 196–209. DOI: 10.1016/j.chest.2017.10.016. 20) Zhang J, Wurzel DF, Perret JL, Lodge CJ, Walters EH, Dharmage SC. Chronic Bronchitis in Children and Adults: Definitions, Pathophysiology, Prevalence, Risk Factors, and Consequences. J Clin Med. 2024 Apr 20;13(8):2413. doi: 10.3390/jcm13082413. PMID: 38673686; PMCID: PMC11051495. 21) Morice AH, Millqvist E, Bieksiene K et al. ERS guidelines on the diagnosis and treatment of chronic cough in adults and children. Eur Respir J. 2020 Jan 2;55(1):1901136. doi: 10.1183/13993003.01136-2019. Erratum in: Eur Respir J. 2020 Nov 19;56(5):1951136. doi: 10.1183/13993003.51136-2019. PMID: 31515408; PMCID: PMC6942543. 22) Agustí A, Rapsomaniki E, Beasley R, Hughes R, Müllerová H, Papi A, Pavord ID, van den Berge M, Faner R; NOVELTY Study Investigators. Treatable traits in the NOVELTY study. Respirology. 2022 Nov;27(11):929-940. doi: 10.1111/resp.14325. Epub 2022 Jul 21. Erratum in: Respirology. 2022 Dec;27(12):1095. doi: 10.1111/resp.14406. PMID: 35861464; PMCID: PMC9795904. 23) Zwar NA. Smoking cessation. Aust J Gen Pract. 2020 Aug;49(8):474-481. doi: 10.31128/AJGP-03-20-5287. PMID: 32738868. 24) Doiron D, Bourbeau J, de Hoogh K, Hansell AL. Ambient air pollution exposure and chronic bronchitis in the Lifelines cohort. Thorax. 2021 Jan 28;76(8):772–9. doi: 10.1136/thoraxjnl-2020-216142. Epub ahead of print. PMID: 33509968; PMCID: PMC8311080. 25) Kardos P, Bittner CB, Seibel J, Abramov-Sommariva D, Birring SS. Effectiveness and tolerability of the thyme/ivy herbal fluid extract BNO 1200 for the treatment of acute cough: an observational pharmacy-based study. Curr Med Res Opin. 2021 Oct;37(10):1837-1844. doi: 10.1080/03007995.2021.1960493. Epub 2021 Aug 13. PMID: 34340607. 26) Ralph Mösges, Esther Raskopf, Andreas Völp. Responder rates in patients with acute cough treated with ivy leaves dry extract clearly exceed placebo response. European Respiratory Journal 2023 62: PA4388; DOI: 10.1183/13993003.congress-2023.PA4388. 27) Kemmerich B. Evaluation of efficacy and tolerability of a fixed combination of dry extracts of thyme herb and primrose root in adults suffering from acute bronchitis with productive cough. A prospective, double-blind, placebo-controlled multicentre clinical trial. Arzneimittelforschung. 2007;57(9):607-15. doi: 10.1055/s-0031-1296656. PMID: 17966760. 28) Sierocinski E, Holzinger F, Chenot JF. Ivy leaf (Hedera helix) for acute upper respiratory tract infections: an updated systematic review. Eur J Clin Pharmacol. 2021 Aug;77(8):1113-1122. doi: 10.1007/s00228-021-03090-4. Epub 2021 Feb 1. PMID: 33523253; PMCID: PMC8275562 29) Kardos P, de Zeeuw J, Trompetter I, Braun S, Ilieva Y. Efficacy and Safety of a Single Ivy Extract Versus Two Herbal Extract Combinations in Patients with Acute Bronchitis: A Multi-Center, Randomized, Open-Label Clinical Trial. Pharmaceuticals (Basel). 2025 May 20;18(5):754. doi: 10.3390/ph18050754. PMID: 40430571; PMCID: PMC12114782. 30) Hagihira S. Preoperative Management of Patients with Bronchial Asthma or Chronic Bronchitis. Masui. 2015 Sep;64(9):934-41. Japanese. PMID: 26466493. 31) Dal Negro R, Pozzi E, Cella SG. Erdosteine: Drug exhibiting polypharmacy for the treatment of respiratory diseases. Pulm Pharmacol Ther. 2018 Dec;53:80-85. doi: 10.1016/j.pupt.2018.10.005. Epub 2018 Oct 21. PMID: 30352285. 32) Eanmarie B. Rey, Afsoon A. Anvari. Role of Mucolytics in the Treatment of Chronic Bronchitis or COPD. Am Fam Physician. 2020;102(1):16-17. 33) Murray AS. Mucolytic agents versus placebo for chronic bronchitis or chronic obstructive pulmonary disease: A Cochrane review summary. Int J Nurs Stud. 2021 Dec;124:103711. doi: 10.1016/j.ijnurstu.2020.103711. Epub 2020 Jul 14. PMID: 32732157. 34) Ohnishi H, Tanimoto T, Inaba R, Eitoku M. Efficacy and safety of mucolytics in patients with stable chronic obstructive pulmonary disease: A systematic review and meta-analysis. Respir Investig. 2024 Nov;62(6):1168-1175. doi: 10.1016/j.resinv.2024.10.004. Epub 2024 Oct 15. PMID: 39413571. 35) Poole P, Chong J, Cates CJ. Mucolytic agents versus placebo for chronic bronchitis or chronic obstructive pulmonary disease. Cochrane Database Syst Rev. 2015 Jul 29;(7):CD001287. doi: 10.1002/14651858.CD001287.pub5. Update in: Cochrane Database Syst Rev. 2019 May 20;5:CD001287. doi: 10.1002/14651858.CD001287.pub6. PMID: 26222376. 36) Poole P, Chong J, Cates CJ. Mucolytic agents versus placebo for chronic bronchitis or chronic obstructive pulmonary disease. Cochrane Database Syst Rev. 2015 Jul 29;(7):CD001287. doi: 10.1002/14651858.CD001287.pub5. Update in: Cochrane Database Syst Rev. 2019 May 20;5:CD001287. doi: 10.1002/14651858.CD001287.pub6. PMID: 26222376. 37) Poole P., Sathananthan K., Fortescue R. Mucolytic agents versus placebo for chronic bronchitis or chronic obstructive pulmonary disease. Cochrane Database Syst. Rev. 2019; (5): CD001287. DOI: 10.1002/14651858.CD001287.pub6. 38) Banerjee S, McCormack S. Acetylcysteine for Patients Requiring Secretion Clearance: A Review of Guidelines [Internet]. Ottawa (ON): Canadian Agency for Drugs and Technologies in Health; 2019 Jul 3. PMID: 31553548. 39) Zhang L, Xiong Y, Du L. Efficacy and Safety of N-Acetylcysteine for Chronic Obstructive Pulmonary Disease and Chronic Bronchitis. Biomed Res Int. 2022 Jun 26;2022:9133777. doi: 10.1155/2022/9133777. Retraction in: Biomed Res Int. 2023 Nov 29;2023:9816263. doi: 10.1155/2023/9816263. PMID: 35795313; PMCID: PMC9251103. 40) Papi A, Alfano F, Bigoni T, Mancini L, Mawass A, Baraldi F, Aljama C, Contoli M, Miravitlles M. N-acetylcysteine Treatment in Chronic Obstructive Pulmonary Disease (COPD) and Chronic Bronchitis/Pre-COPD: Distinct Meta-analyses. Arch Bronconeumol. 2024 May;60(5):269-278. English, Spanish. doi: 10.1016/j.arbres.2024.03.010. Epub 2024 Mar 18. PMID: 38555190. 41) Wei J, Pang CS, Han J, Yan H. Effect of Orally Administered N-Acetylcysteine on Chronic Bronchitis: A Meta-analysis. Adv Ther. 2019 Dec;36(12):3356-3367. doi: 10.1007/s12325-019-01111-4. Epub 2019 Oct 9. PMID: 31598901. 42) Calverley P, Rogliani P, Papi A. Safety of N-Acetylcysteine at High Doses in Chronic Respiratory Diseases: A Review. Drug Saf. 2021 Mar;44(3):273-290. doi: 10.1007/s40264-020-01026-y. Epub 2020 Dec 16. PMID: 33326056; PMCID: PMC7892733. 43) Yang M, Li Y, Jiang Y, Guo S, He JQ, Sin DD. Combination therapy with long-acting bronchodilators and the risk of major adverse cardiovascular events in patients with COPD: a systematic review and meta-analysis. Eur Respir J. 2023 Feb 9;61(2):2200302. doi: 10.1183/13993003.00302-2022. PMID: 36137586. 44) Calverley PM, Eriksson G, Jenkins CR, Anzueto AR, Make BJ, Persson A, Fagerås M, Postma DS. Early efficacy of budesonide/formoterol in patients with moderate-to-very-severe COPD. Int J Chron Obstruct Pulmon Dis. 2016 Dec 19;12:13-25. doi: 10.2147/COPD.S114209. PMID: 28031707; PMCID: PMC5182036. 45) D’Urzo A., Rennard S., Kerwin E. et al. A randomised double-blind, placebo-controlled, long-term extension study of the efficacy, safety and tolerability of fixed-dose combinations of aclidinium/formoterol or monotherapy in the treatment of chronic obstructive pulmonary disease. Respir. Med. 2017; 125: 39–48. DOI: 10.1016/j. rmed.2017.02.008. 46) Smith SM, Fahey T, Smucny J, Becker LA. Antibiotics for acute bronchitis. Cochrane Database Syst Rev. 2017;6(6):CD000245. doi:10.1002/14651858.CD000245.pub4 47) Wang J, Xu H, Wang D, Li M. Comparison of Pathogen Eradication Rate and Safety of Anti-Bacterial Agents for Bronchitis: A Network Meta-Analysis. J Cell Biochem. 2017 Oct;118(10):3171-3183. doi: 10.1002/jcb.25951. Epub 2017 Jun 16. PMID: 28230273. 48) Falagas ME, Georgiou M. Early investigational antibiotics for the treatment of acute exacerbations of chronic bronchitis. Expert Opin Investig Drugs. 2017 Mar;26(3):313-317. doi: 10.1080/13543784.2017.1283402. Epub 2017 Jan 25. PMID: 28092467. 49) Tsalik EL, Rouphael NG, Sadikot RT et al. TRAP-LRTI Study Group; Antibacterial Resistance Leadership Group. Efficacy and safety of azithromycin versus placebo to treat lower respiratory tract infections associated with low procalcitonin: a randomised, placebo-controlled, double-blind, non-inferiority trial. Lancet Infect Dis. 2023 Apr;23(4):484-495. doi: 10.1016/S1473-3099(22)00735-6. Epub 2022 Dec 13. PMID: 36525985; PMCID: PMC10040424. 50) Li M, Bao J, Yang L. The Clinical Efficacy of Combining Ambroxol Hydrochloride with Antibiotics for the Treatment of Chronic Bronchitis. Altern Ther Health Med. 2024 Apr 5:AT10614. Epub ahead of print. PMID: 38581325 51) Cho J, Choi SM, Lee J et al. Clinical Outcome of Eosinophilic Airway Inflammation in Chronic Airway Diseases Including Nonasthmatic Eosinophilic Bronchitis. Sci Rep. 2018 Jan 9;8(1):146. doi: 10.1038/s41598-017-18265-2. PMID: 29317659; PMCID: PMC5760521. 52) Essink B, Sabharwal C, Cannon K, Frenck R, Lal H, Xu X, Sundaraiyer V, Peng Y, Moyer L, Pride MW, Scully IL, Jansen KU, Gruber WC, Scott DA, Watson W. Pivotal Phase 3 Randomized Clinical Trial of the Safety, Tolerability, and Immunogenicity of 20-Valent Pneumococcal Conjugate Vaccine in Adults Aged ≥18 Years. Clin Infect Dis. 2022 Aug 31;75(3):390-398. doi: 10.1093/cid/ciab990. Erratum in: Clin Infect Dis. 2024 Nov 22;79(5):1327. doi: 10.1093/cid/ciae389. PMID: 34940806; PMCID: PMC9427137. 53) Fan J, Cong S, Wang N, Bao H, Wang B, Feng Y, Lv X, Zhang Y, Zha Z, Yu L, Yang T, Wang L, Fang L. Influenza vaccination rate and its association with chronic diseases in China: Results of a national cross-sectional study. Vaccine. 2020 Mar 4;38(11):2503-2511. doi: 10.1016/j.vaccine.2020.01.093. Epub 2020 Feb 8. PMID: 32046892.
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков:
1) Латыпова Наталья Александровна – доктор медицинских наук, директор НИИ респираторной медицины НАО «Медицинский университет Астана», главный внештатный взрослый пульмонолог Министерства здравоохранения Республики Казахстан.
2) Айнабекова Баян Алькеновна – доктор медицинских наук, профессор, заведующая кафедрой внутренних болезней курсами гастроэнтерологии, эндокринологии и пульмонологии НАО «Медицинский университет Астана».
3) Гаркалов Константин Анатольевич – кандидат медицинских наук, заместитель директора НИИ респираторной медицины НАО «Медицинский университет Астана».
4) Пак Алексей Михайлович – кандидат медицинских наук, Директор института внутренней медицины АО «Национальный научный медицинский центр».
5) Ахмадьяр Нуржамал Садыровна - доктор медицинских наук, профессор, заведующая кафедрой клинической фармакологии НАО «Медицинский университет Астана».
6) Касенова Сауле Лайыковна – доктор медицинских наук, профессор кафедры постдипломного образования АО «Научно-исследовательский институт кардиологии и внутренних болезней», главный внештатный пульмонолог Управление общественного здравоохранения города Алматы.
7) Камалбекова Гульнара Маратовна – PhD, главный научный сотрудник НИИ респираторной медицины НАО «Медицинский университет Астана».
8) Смагулова Зауреш Кадырбековна – кандидат медицинских наук, ассоциированный профессор, главный научный сотрудник НИИ респираторной медицины НАО «Медицинский университет Астана».
9) Трофимова Светлана Владимировна – кандидат медицинских наук, доцент кафедры внутренних болезней №2 НАО «Медицинский университет Астана».
10) Жумагалиева Ардак Назиловна – PhD, доцент кафедры семейной медицины №2 НАО «Медицинский университет Астана».
11) Бектасова Баян Буркитовна – ассистент кафедры внутренних болезней №2 НАО «Медицинский университет Астана».
Указание на отсутствие конфликта интересов: нет.
Рецензенты:
1) Ибраева Лязат Катаевна – доктор медицинских наук, профессор кафедры внутренних болезней НАО «Карагандинский медицинский университет».
2) Есетова Гульстан Утегеновна – кандидат медицинских наук, заведующая кафедрой пульмонологии НАО «Казахский национальный медицинский университет имени С.Д. Асфендиярова».
Указание условий пересмотра протокола: пересмотр не реже 1 раза в 5 лет и не чаще 1 раза в 3 года при наличии новых методов диагностики и лечения с уровнем доказательности.
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.