Фибрилляция предсердий: протокол диагностики и лечения
 Версия: Клинические протоколы 2024 (Узбекистан)
Версия: Клинические протоколы 2024 (Узбекистан)
Фибрилляция и трепетание предсердий (I48)
Кардиология
Общая информация
Краткое описание
Приложение
к приказу № 107
от 29 марта 2024 года
Министерства здравоохранения Республики Узбекистан
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ УЗБЕКИСТАН РЕСПУБЛИКАНСКИЙ СПЕЦИАЛИЗИРОВАННЫЙ НАУЧНО-ПРАКТИЧЕСКИЙ МЕДИЦИНСКИЙ ЦЕНТР КАРДИОЛОГИИ
НАЦИОНАЛЬНЫЕ КЛИНИЧЕСКИЕ ПРОТОКОЛЫ ПО НОЗОЛОГИИ «ФИБРИЛЛЯЦИЯ ПРЕДСЕРДИЙ»
НАЦИОНАЛЬНЫЕ КЛИНИЧЕСКИЕ ПРОТОКОЛЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ ПО НОЗОЛОГИИ «ФИБРИЛЛЯЦИЯ ПРЕДСЕРДИЙ»
Введение
Коды МКБ-10:
|
Код
|
Фибрилляция предсердий
|
|
I48
|
Скачать (МКБ) ссылку https://mkb-10.com/index.php?pid=8231
|
Дата разработки и пересмотра протокола: 2023 год, дата пересмотра 2026 г. или по мере появления новых ключевых доказательств. Все поправки к представленным рекомендациям будут опубликованы в соответствующих документах.
Ответственное учреждение по разработке данного клинического протокола и стандарта: Республиканский специализированный научно-практический медицинский центр кардиологии (РСНПМЦК)
Пользователи протокола:
-
Кардиологи;
-
Терапевты;
-
Врачи общей практики;
-
Врачи скорой и неотложной помощи;
-
Врачи-лаборанты;
-
Организаторы здравоохранения;
-
Клинические фармакологи;
-
Студенты, клинические ординаторы, магистранты, аспиранты, преподаватели медицинских вузов;
Категории пациентов: больные с сердечно - сосудистыми заболеваниями, в частности АГ, ИБС, ОИМ, кардиомиопатии осложнённые нарушением ритма сердца.
Основная часть
Введение
Согласно Российским 2020 и Европейским рекомендациям 2016 г. распространенность ФП в общей популяции составляет 1-2%, тогда как. В европейских рекомендациях 2020г. страны СНГ отнесены в категорию стран с распространенностью ФП 0.6-0.7%. Исходя из того, что в 2021 г число населения в Узбекистане достигло 35 млн., можно предположить, что минимальное расчетное число больных ФП варьирует от 220 до 350 тыс. Вероятность возникновения ФП существенно увеличивается с возрастом. ФП выявляется у 3,8% лиц старше 60 лет и у 9% лиц старше 80 лет [3, 4]. В Узбекистане собственные исследования по эпидемиологии ФП не проводились.
Выделяют ФП, связанную с поражением сердечных клапанов (чаще ревматический стеноз митрального клапана или протез митрального клапана, реже - поражение трикуспидального клапана), и не связанную с клапанной патологией.
При отсутствии клапанного поражения, основными причинами возникновения ФП являются: гипертоническая болезнь, ИБС, первичные заболевания миокарда, гипертиреоз, феохромоцитома, сахарный диабет, злоупотребление алкоголем, избыточная масса тела, апноэ сна, гипокалиемия, синдром Вольфа-Паркинсона- Уайта (ВПУ), а также другие суправентрикулярные реципрокные тахиаритмии. Имеются сведения о генетической предрасположенности к ФП. Описано более частое возникновение ФП у больных бронхолёгочными заболеваниями [11]. При ФП в большинстве случаев развивается процесс структурного ремоделирования предсердий, проявляющийся увеличением размеров предсердий при эхокардиографическом исследовании и магнитно-резонансной томографии (МРТ) сердца, морфологически представленный фиброзом, воспалительной инфильтрацией, гипертрофией кардиомиоцитов и их некрозом [5,6]. В 10-30% случаях при тщательном клинико-инструментальном обследовании не удается выявить каких-либо кардиальных или несердечных факторов развития ФП, так называемая первичная или идиопатическая ФП, распространенный диагноз в странах СНГ [7,8]. Стоит отметить, что ввиду накопления все большего количества данных о различных патофизиологических механизмах развития аритмии в рекомендациях подчеркивается необходимость отказа от термина изолированной фибрилляции предсердий (ЕОК 2020).
Как было отмечено выше, в рекомендациях ЕОК (2020), концепции ведения пациентов с ФП представлена аббревиатурой «CC to ABC». Первая буква «C» образована от слова «Confirm», что означает необходимость верификации, определения понятия фибрилляции предсердий. Вторая буква «C» расшифровывается в слово «Characterise», что обозначает необходимость прицельной характеристики фибрилляции предсердий по четырем пунктам. Первый из них – оценка риска тромбоэмболических осложнений с использованием шкалы CHA2DS2VASc. Шкалу HAS-BLED рекомендовано использовать с целью определения факторов, коррекция которых позволит снизить риск кровотечений. Второй – оценка тяжести симптомов по шкале EHRA. Третий – оценка бремени фибрилляции предсердий, что означает необходимость характеристики триггеров, продолжительности, а также факторов, способствующих прекращению эпизодов. И, наконец, четвертый – оценка тяжести субстрата фибрилляции предсердий. Ниже приводится (в т.ч. в приложении) более подробная информация.
Введение
Согласно Российским 2020 и Европейским рекомендациям 2016 г. распространенность ФП в общей популяции составляет 1-2%, тогда как. В европейских рекомендациях 2020г. страны СНГ отнесены в категорию стран с распространенностью ФП 0.6-0.7%. Исходя из того, что в 2021 г число населения в Узбекистане достигло 35 млн., можно предположить, что минимальное расчетное число больных ФП варьирует от 220 до 350 тыс. Вероятность возникновения ФП существенно увеличивается с возрастом. ФП выявляется у 3,8% лиц старше 60 лет и у 9% лиц старше 80 лет [3, 4]. В Узбекистане собственные исследования по эпидемиологии ФП не проводились.
Выделяют ФП, связанную с поражением сердечных клапанов (чаще ревматический стеноз митрального клапана или протез митрального клапана, реже - поражение трикуспидального клапана), и не связанную с клапанной патологией.
При отсутствии клапанного поражения, основными причинами возникновения ФП являются: гипертоническая болезнь, ИБС, первичные заболевания миокарда, гипертиреоз, феохромоцитома, сахарный диабет, злоупотребление алкоголем, избыточная масса тела, апноэ сна, гипокалиемия, синдром Вольфа-Паркинсона- Уайта (ВПУ), а также другие суправентрикулярные реципрокные тахиаритмии. Имеются сведения о генетической предрасположенности к ФП. Описано более частое возникновение ФП у больных бронхолёгочными заболеваниями [11]. При ФП в большинстве случаев развивается процесс структурного ремоделирования предсердий, проявляющийся увеличением размеров предсердий при эхокардиографическом исследовании и магнитно-резонансной томографии (МРТ) сердца, морфологически представленный фиброзом, воспалительной инфильтрацией, гипертрофией кардиомиоцитов и их некрозом [5,6]. В 10-30% случаях при тщательном клинико-инструментальном обследовании не удается выявить каких-либо кардиальных или несердечных факторов развития ФП, так называемая первичная или идиопатическая ФП, распространенный диагноз в странах СНГ [7,8]. Стоит отметить, что ввиду накопления все большего количества данных о различных патофизиологических механизмах развития аритмии в рекомендациях подчеркивается необходимость отказа от термина изолированной фибрилляции предсердий (ЕОК 2020).
Как было отмечено выше, в рекомендациях ЕОК (2020), концепции ведения пациентов с ФП представлена аббревиатурой «CC to ABC». Первая буква «C» образована от слова «Confirm», что означает необходимость верификации, определения понятия фибрилляции предсердий. Вторая буква «C» расшифровывается в слово «Characterise», что обозначает необходимость прицельной характеристики фибрилляции предсердий по четырем пунктам. Первый из них – оценка риска тромбоэмболических осложнений с использованием шкалы CHA2DS2VASc. Шкалу HAS-BLED рекомендовано использовать с целью определения факторов, коррекция которых позволит снизить риск кровотечений. Второй – оценка тяжести симптомов по шкале EHRA. Третий – оценка бремени фибрилляции предсердий, что означает необходимость характеристики триггеров, продолжительности, а также факторов, способствующих прекращению эпизодов. И, наконец, четвертый – оценка тяжести субстрата фибрилляции предсердий. Ниже приводится (в т.ч. в приложении) более подробная информация.
Определение фибрилляции предсердий
Фибрилляция предсердий - представляет собой суправентрикулярную тахиаритмию, характеризующуюся хаотической электрической активностью предсердий с высокой частотой (от 300 до 700 в минуту - волны ff на рисунок 1) и нерегулярным ритмом желудочков (при условии отсутствия полной атриовентрикулярной [АВ] блокады), зарегистрированный на 12-канальной электрокардиограмме (или другом записывающем устройстве) и продолжающийся 30 и более секунд.
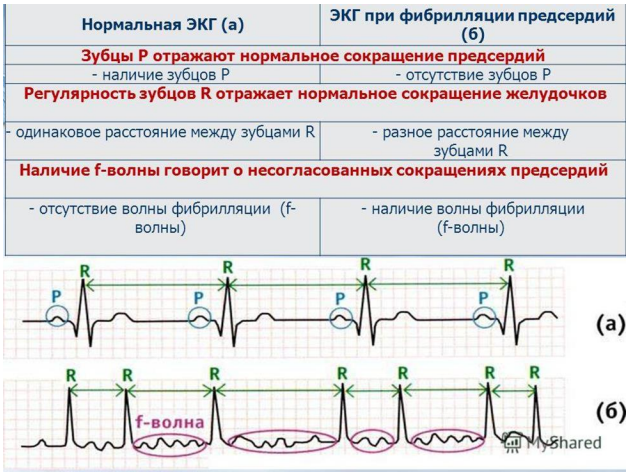
Рисунок №1. ЭКГ отличия между синусовым ритмом и фибрилляцией предсердий.
В зависимости от уровня физической активности, степени эмоционального напряжения, а также под действием лекарственных препаратов и ряда других факторов, влияющих на функциональные характеристики АВ узла, обычно наблюдаются обратимые переходы одного варианта ФП в другой.
Классификация
Классификация фибрилляции предсердий
Современная классификация выделяет 5 типов ФП, из которых последние 4 обозначают еще и как формы клинического течения: (1) впервые диагностированная (выявленная), (2) пароксизмальная, (3) персистирующая, (4) длительно персистирующая и (5) постоянная или хроническая (Рисунок №2).
1. Впервые диагностированная (выявленная) ФП - любая впервые зарегистрированная ФП вне зависимости от длительности аритмии.
2. Пароксизмальная ФП - повторно возникающая (2 и более эпизода) ФП, самостоятельно прекращающаяся в течение 7-и суток от начала приступа. К пароксизмальной также относят ФП, купированную с помощью медикаментозной или электрической кардиоверсии до 48 часов от начала аритмии.
3. Персистирующая ФП - впервые выявленная или повторно возникающая ФП длительностью более 7 суток, не способная к спонтанному прерыванию и требующая для своего устранения проведения электрической или медикаментозной кардиоверсии.
4. Длительно персистирующая - ФП продолжительностью более года, если принимается решение о восстановлении синусового ритма с помощью кардиоверсии или радикального интервенционного (катетерная аблация) и/или хирургического лечения.
5. Постоянная ФП - аритмия продолжительностью более 7 суток, если попытки ее устранения неэффективны или по тем или иным причинам принимается решение об отсутствии необходимости восстановления и сохранения синусового ритма. Последнее подразумевает отказ от проведения кардиоверсии или других способов интервенционного или хирургического лечения, направленного на нормализацию сердечного ритма.
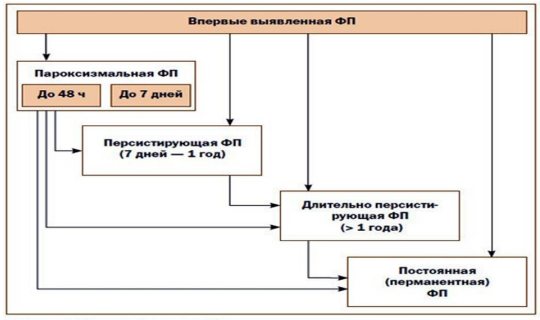
Рисунок №2. Классификация фибрилляции предсердий.
Обычно установлению постоянной формы предшествует период рецидивирования пароксизмов. Нередко у одного и того же больного на различных этапах заболевания могут сочетаться различные формы аритмии. В таких случаях в диагнозе указывается преобладающая форма ФП.
Нередки случаи, когда у лиц с ФП не удается выявить основного заболевания сердца или иных предрасполагающих факторов развития аритмии. Традиционно таким больным диагноз формулировался как идиопатическая ФП (или «lone atrial fibrillation» в англоязычной литературе). В настоящее время не рекомендуется прибегать к данной формулировке, а использовать указанную выше классификацию ФП.
Этиология и патогенез
Патогенетические механизмы фибрилляции предсердий
Для возникновения устойчивой ФП необходимо наличие трёх составляющих: 1) пусковых (триггерных) факторов аритмии, 2) аритмогенного субстрата аритмии, обеспечивающего самостоятельное поддержание ФП, а также 3) индивидуальных модулирующих влияний, повышающих восприимчивость аритмогенного субстрата к триггерным факторам ФП [9,10].
В подавляющем большинстве случаев (95%) пусковым фактором (триггером) ФП является патологическая электрическая активность в устьях легочных вен. Электрофизиологическими механизмами подобной очаговой активности является триггерная активность или повторный вход возбуждения (re-entry) в мышечных волокнах, выстилающих устья легочных вен в местах их впадений в предсердия. На ЭКГ эта активность проявляется в виде частой ранней предсердной экстрасистолия по типу «Р на Т» и/или пробежками предсердной тахикардии (Рисунок №3).
В подавляющем большинстве случаев (95%) пусковым фактором (триггером) ФП является патологическая электрическая активность в устьях легочных вен. Электрофизиологическими механизмами подобной очаговой активности является триггерная активность или повторный вход возбуждения (re-entry) в мышечных волокнах, выстилающих устья легочных вен в местах их впадений в предсердия. На ЭКГ эта активность проявляется в виде частой ранней предсердной экстрасистолия по типу «Р на Т» и/или пробежками предсердной тахикардии (Рисунок №3).
 Рисунок №3. Возникновение фибрилляции предсердий вследствие частой эктопической активности из устья легочной вены. Обозначения: стрелками обозначена частая эктопическая активность из устья легочной вены
Рисунок №3. Возникновение фибрилляции предсердий вследствие частой эктопической активности из устья легочной вены. Обозначения: стрелками обозначена частая эктопическая активность из устья легочной веныАритмогенный субстрат ФП представляет собой структурно и функционально изменённый (ремоделированный) миокард предсердий, обеспечивающий стойкое самостоятельное поддержание ФП. Под ремоделированием понимают совокупность патологических процессов, возникающих в предсердиях в ответ на возникновение ФП или/и в результате действия других этиологических факторов. Ремоделирование начинается с нарушения ионных клеточных механизмов формирования импульса и заканчивается структурно-функциональной деградацией предсердного миокарда и атриомегалией. Основными структурными изменениями миокарда предсердий, предрасполагающими к возникновению субстрата ФП, являются фиброз, воспаление, апоптоз и гипертрофия кардиомиоцитов. Функциональные нарушения в предсердном миокарде включают в себя возникновение неоднородности скоростей проведения импульсов в разных направлениях, а также дисперсию процессов реполяризации в предсердном миокарде. Прогрессирование ФП и резистентность аритмии к лекарственному и интервенционному лечению, как правило, определяется выраженностью процессов ремоделирования предсердий.
Клиническая картина
Cимптомы, течение
Клинические проявления у больных фибрилляцией предсердий
Типичными симптомами ФП являются: усиленное, как правило, неритмичное сердцебиение, перебои в работе сердца, одышка, повышенная утомляемость, плохая переносимость физических нагрузок и потливость. Для оценки значимости клинических проявлений ФП рекомендуется использовать шкалу симптомов EHRA (European heart rhythm association - Европейской ассоциации специалистов по лечению нарушений ритма сердца; табл. 3 и 4). В соответствии с ней 25-40% пациентов имеют бессимптомное или мало симптомное течение ФП, в то время как 15-30% отмечают наличие сильно выраженной или лишающей трудоспособности симптоматики.
Таблица 3
Таблица 3
Шкала симптомов EHRA
|
Класс EHRA
|
Описание
|
|
I
|
ФП не вызывает симптомов
|
|
IIа
|
Нормальная повседневная деятельность не нарушается от симптомов, связанных с ФП
|
|
IIb
|
Умеренно выраженные проявления - ощущения, связанные с ФП, беспокоят пациента, но нормальная повседневная деятельность не нарушается
|
|
III
|
Выраженные клинические проявления - нормальная повседневная активность нарушается из-за симптомов, вызванных ФП
|
|
IV
|
Инвалидизирующие клинические проявления. Нормальная повседневная активность невозможна
|
Таблица 4
Рекомендации использования модифицированной шкалы симптомов EHRA
|
Рекомендации
|
Класс
|
Уровень
|
Источник
|
|
Рекомендуется использование модифицированной шкалы EHRA в клинической практике и научной работе для оценки симптомов, вызванных ФП
|
I
|
С
|
https://acade mic.oup.com /eurheartj/art icle/37/38/28 93/2334964
|
ФП является причиной трети всех госпитализаций по поводу нарушений ритма сердца. Основные причины госпитализаций при ФП - необходимость неотложного купирования ФП в связи с тягостной симптоматикой, реже - в связи с острой гемодинамической нестабильностью, острый коронарный синдром, появление и нарастание сердечной недостаточности, тромбоэмболические осложнения. ФП сопряжена с двукратным возрастанием риска смерти, прежде всего кардиальной, независимо от наличия других факторов риска.
Наиболее опасными осложнениями ФП являются тромбоэмболические [11], в том числе транзиторная ишемическая атака (ТИА) гловного мозга, ишемический кардиоэмболический инсульт (возникновение ФП у больных без поражения клапанов сердца увеличивает риск инсульта в 5 раз, а при наличии клапанного порока - в 17 раз), тромбоэмболии сосудов конечностей и инфаркты внутренних органов. Кроме того, ФП может быть причиной когнитивных дисфункций, включая сосудистую деменцию. У больных с ФП ухудшается качество жизни, снижается толерантность к физическим нагрузкам, нередко появляется и/или прогрессирует дисфункция левого желудочка с развитием сердечной недостаточности.
Наиболее опасными осложнениями ФП являются тромбоэмболические [11], в том числе транзиторная ишемическая атака (ТИА) гловного мозга, ишемический кардиоэмболический инсульт (возникновение ФП у больных без поражения клапанов сердца увеличивает риск инсульта в 5 раз, а при наличии клапанного порока - в 17 раз), тромбоэмболии сосудов конечностей и инфаркты внутренних органов. Кроме того, ФП может быть причиной когнитивных дисфункций, включая сосудистую деменцию. У больных с ФП ухудшается качество жизни, снижается толерантность к физическим нагрузкам, нередко появляется и/или прогрессирует дисфункция левого желудочка с развитием сердечной недостаточности.
Диагностика
Диагностика фибрилляции предсердий
Диагноз ФП ставится на основании регистрации аритмии на ЭКГ. Нередко для подтверждения диагноза пароксизмальной ФП требуется длительное мониторирование ЭКГ (от 24 ч до 7 дней), использование портативных ЭКГ- регистраторов с возможностью передачи ЭКГ по телефону, а также имплантируемые регистраторы ЭКГ с «петлевой памятью». Для постановки диагноза необходима регистрация эпизода аритмии, продолжительностью более 30 секунд. Программная стимуляция предсердий в условиях ЭФИ для подтверждения диагноза ФП не проводится в силу низкой чувствительности и специфичности метода в отношении воспроизводимости клинически значимой ФП.
Характерными ЭКГ-признаками ФП являются: отсутствие зубцов Р, наличие разноамплитудных, полиморфных волн ff, переходящих одна в другую без чёткой изолинии между ними, а также абсолютная хаотичность и нерегулярность ритма желудочков (см. рисунок 1). Последний признак не регистрируется при ФП на фоне АВ- блокады III степени (при т.н. феномене Фредерика).
Характерными ЭКГ-признаками ФП являются: отсутствие зубцов Р, наличие разноамплитудных, полиморфных волн ff, переходящих одна в другую без чёткой изолинии между ними, а также абсолютная хаотичность и нерегулярность ритма желудочков (см. рисунок 1). Последний признак не регистрируется при ФП на фоне АВ- блокады III степени (при т.н. феномене Фредерика).
Приблизительно в четверти случаев аритмия может протекать бессимптомно и выявляется случайно при медицинском осмотре, что указывает на целесообразность скрининга ФП у пациентов высокого риска. Клинические рекомендации по диагностике и скринингу ФП представлены в таблице 5.
Таблица 5
Рекомендации по диагностике ФП
|
Рекомендации
|
Класс
|
Уровень
|
Источник
|
|
Для верификации диагноза ФП необходимо документирование аритмии с помощью ЭКГ
|
I
|
B
|
https://www.ahajournals. org/doi/10.1 161/CIR.0000000000000485
|
|
Для выявления ФП путем пальпаторной оценки пульса или регистрации ЭКГ рекомендуется у людей старше 65 лет
|
I
|
B
|
https://acad emic.oup.com/eurheartj/ article/37/3 8/2893/233
4964 |
|
У пациентов, перенесших ТИА или ишемический инсульт, рекомендуется скрининг с помощью регистрации кратковременной ЭКГ с последующим мониторированием ЭКГ в течение как минимум 72 ч для выявления ФП
|
I |
B |
https://www.ahajournals.org/doi/10.1161/CIR.0000000000000485 |
|
Рекомендуется изучение диагностической информации электрокардиостимуляторов (ЭКС) и имплантированных кардиовертеров- дефибрилляторов (ИКД) на регулярной основе для выявления эпизодов частого предсердного ритма. Пациентам с эпизодами частого предсердного ритма необходимо подтверждение диагноза ФП посредством регистрации ЭКГ/мониторирования ЭКГ перед назначением лечения по поводу ФП
|
I |
B |
https://www.ahajournals.org/doi/full/10.1161/CI R.00000000 00000041 |
|
Пациентам, перенесшим ишемический инсульт, целесообразно мониторирование ЭКГ с использованием неинвазивных мониторов или имплантируемых петлевых регистраторов для выявления бессимптомной ФП
|
IIa |
B |
https://www.ahajournals.org/doi/10.1161/CIR.0000000000000485
|
|
Систематический ЭКГ скрининг для выявления ФП, может быть использован у пациентов с высоким риском инсульта или старше 75 лет
|
IIb
|
В
|
https://acad emic.oup.co m/eurheartj/ article/37/3 8/2893/2334964
|
Перечень основных методов лабораторно-инструментальных методов исследований у больных фибрилляцией предсердий
ФП часто развивается у пациентов с заболеваниями сердечно-сосудистой системы, которые ранее не были диагностированы, поэтому всем пациентам с впервые выявленной ФП (за исключением, возможно, ситуаций, когда развитие ФП имеет чётко определённый причинный фактор, например, злоупотребление алкоголем, тиреотоксикоз), необходимо развёрнутое кардиологическое обследование, включающее консультацию кардиолога, реаниматолога, интервенциониста и аритмолога. Для дифференциальной диагностике могут привлечены эндокринолог, невропатолог, офтальмолог, пульмонолог в зависимости от коморбидного фона.
У всех пациентов с ФП необходимы тщательный сбор анамнеза, уточнение сопутствующих заболеваний, определение формы ФП и оценка риска инсульта (см. ниже), оценка выраженности клинических проявлений ФП и ее осложнений, таких как тромбоэмболии и дисфункция левого желудочка.
Регистрация ЭКГ в момент жалоб больного на неритмичное сердцебиение рекомендуется для уточнения предполагаемого, но неустановленного диагноза ФП.
Для уточнения возможной причины развития ФП целесообразны общеклинический анализ крови (исключение острого воспалительного процесса), биохимический анализ крови (оценка функции почек и электролитных нарушений), определение сывороточной концентрации тиреотропного гормона (исключение тиреотоксикоза). Сывороточная концентрация АЛТ, АСТ, креатинина рекомендуется определять для оценки безопасности медикаментозной терапии. Определение маркёров миокардиального некроза (тропонины, МВ-КФК), НУП, электролиты, липидный спектр, Д-димер и пр. рекомендуется для дифференциальной диагностике и стратификации риска осложнений.
Трансторакальная эхокардиография рекомендуется у всех пациентов для выявления структурной патологии сердца (клапанные пороки) и оценки толщины миокарда, размера полости и систолической функции левого желудочка (ЛЖ), размера предсердий, функции правых отделов сердца. Чреспищеводная эхокардиография используется для более детальной оценки клапанного аппарата сердца для исключения интракардиального тромбоза (особенно ушка левого предсердия) перед кардиоверсией.
У всех пациентов с ФП необходимы тщательный сбор анамнеза, уточнение сопутствующих заболеваний, определение формы ФП и оценка риска инсульта (см. ниже), оценка выраженности клинических проявлений ФП и ее осложнений, таких как тромбоэмболии и дисфункция левого желудочка.
Регистрация ЭКГ в момент жалоб больного на неритмичное сердцебиение рекомендуется для уточнения предполагаемого, но неустановленного диагноза ФП.
Для уточнения возможной причины развития ФП целесообразны общеклинический анализ крови (исключение острого воспалительного процесса), биохимический анализ крови (оценка функции почек и электролитных нарушений), определение сывороточной концентрации тиреотропного гормона (исключение тиреотоксикоза). Сывороточная концентрация АЛТ, АСТ, креатинина рекомендуется определять для оценки безопасности медикаментозной терапии. Определение маркёров миокардиального некроза (тропонины, МВ-КФК), НУП, электролиты, липидный спектр, Д-димер и пр. рекомендуется для дифференциальной диагностике и стратификации риска осложнений.
Трансторакальная эхокардиография рекомендуется у всех пациентов для выявления структурной патологии сердца (клапанные пороки) и оценки толщины миокарда, размера полости и систолической функции левого желудочка (ЛЖ), размера предсердий, функции правых отделов сердца. Чреспищеводная эхокардиография используется для более детальной оценки клапанного аппарата сердца для исключения интракардиального тромбоза (особенно ушка левого предсердия) перед кардиоверсией.
Амбулаторное мониторирование ЭКГ проводится для выявления предполагающейся ФП, оценки эффективности и безопасности медикаментозной антиаритмической терапии и урежающей ритм терапии.
Пациентам с клиническими проявлениями стенокардии целесообразно проведение обследования для подтверждения или исключения диагноза ишемической болезни сердца, проводимое в соответствии с клиническими рекомендациями.
Мультиспиральная компьютерная томография (МСКТ) сердца с контрастированием целесообразна для оценки анатомии лёгочных вен перед планируемым инвазивным вмешательством (катетерной аблацией - см. ниже). Данный метод также позволяет дать оценку анатомии и атеросклеротических поражений коронарных артерий, обнаружить тромбы в полостях или ушках предсердий.
Коронарография, ЭФИ и пр. исследования необходимы для проведения дифференциальной диагностике и определения тактики ведения пациентов.
В целях исключения перенесённого ишемического инсульта, с учётом клинических проявлений, изменений в неврологическом статусе, может быть целесообразна МРТ головного мозга. Рекомендации по первичному обследованию больных ФП представлены в таблице 6.
Таблица 6
Рекомендации по первичному обследованию пациентов с ФП
|
Рекомендации
|
Класс
|
Уровень
|
Источник
|
|
Полное обследование, включая тщательный сбор анамнеза, клиническое обследование и диагностику сопутствующих заболеваний рекомендуется у всех пациентов с ФП, особенно у пациентов с впервые выявленной аритмией и у больных, у кого отмечается резкая отрицательная динамика в виде увеличения частоты рецидивирования приступов и их продолжительности
|
I
|
С
|
https://www.ah ajournals.org/d oi/10.1161/CI R.0000000000 000485
|
|
Трансторакальная эхокардиография рекомендуется у всех пациентов с ФП для исключения/подтверждения структурного заболевания сердца, выявления систолической дисфункции ЛЖ, обусловленной ФП, а также для оценки размеров камер сердца
|
I
|
С
|
https://acade mic.oup.com/ eurheartj/artic le/37/38/2893 /2334964
|
|
Для уточнения возможной причины развития ФП целесообразны общеклинический анализ крови (исключение острого воспалительного процесса), биохимический анализ крови (оценка функции почек и электролитных нарушений), определение сывороточной концентрации тиреотропного гормона (исключение тиреотоксикоза)
|
I
|
С
|
https://www.a hajournals.org /doi/10.1161/ CIR.0000000 000000485
|
|
Оценка функции почек по уровню креатинина сыворотки и клиренса креатинина рекомендуется у всех пациентов с ФП для выявления болезни почек и коррекции доз лекарственных препаратов
|
I
|
А
|
https://www.a hajournals.org/ doi/full/10.116 1/CIR.000000 0000000041
|
|
Для всех пациентов с ФП, получающих новые оральные антикоагулянты, целесообразна ежегодная оценка функции почек для выявления развития или оценки прогрессирования хронической болезни почек
|
IIa
|
В
|
https://www.a hajournals.org /doi/10.1161/ CIR.00000000 00000485
|
|
Амбулаторное мониторирование ЭКГ целесообазно для уточнения связи клинических проявлений с пароксизмами ФП. Также оно рекомендуется для оценки эффективности и безопасности медикаментозной антиаритмической и урежающей ритм терапии;
|
IIa
|
С
|
https://acade mic.oup.com/ eurheartj/artic le/37/38/2893 /2334964
|
|
Тщательный опрос для выявления клинических симптомов и, при необходимости, обследование для подтверждения/исключения синдрома обструктивного апноэ/гипопноэ сна должно проводиться у всех пациентов с ФП
|
IIa
|
B
|
https://acade mic.oup.com/ eurheartj/artic le/37/38/2893 /2334964
|
Лечение (амбулатория)
Тактика лечения на амбулаторном уровне
Немедикаментозная терапия
-
Пациентам с любой формой фибрилляции предсердий рекомендуются индивидуальные и групповые занятия лечебной физкультурой, в том числе с использованием тренажеров с целью повышения их физической работоспособности, качества жизни, функции сердца (фракции выброса левого желудочка).
Комментарии: Реабилитация на основе физических упражнений увеличивает физическую работоспособность, что было подтверждено в двух исследованиях по результатам спироэргометрии (показателя максимального потребления кислорода) и в четырех — по данным теста шестиминутной ходьбы (ТШХ). Метаанализ проанализированных РКИ показал, что в результате физических тренировок у пациентов с ФП значительно улучшились переносимость физических нагрузок, фракция выброса левого желудочка и показатели по шкалам «Общее состояние здоровья» и «Жизненная активность» опросника SF-36. Имеющиеся данные также свидетельствуют об улучшении КЖ и фракции выброса левого желудочка (ФВ), а также уменьшении тяжести симптомов ФП в краткосрочной перспективе (до 6 месяцев) после кардиореабилитации на основе физических нагрузок по сравнению с отсутствием контроля физической нагрузки.
-
Пациентам с фибрилляцией предсердий рекомендовано: – три или более еженедельных сеансов аэробной активности умеренной интенсивности, такой как ходьба, бег, езда на велосипеде, продолжительностью не менее 60 минут в течение не менее 3 месяцев; – дополнительно включать в занятия растяжку, упражнения на равновесие, тренировки с отягощением.
Комментарии: В настоящее время в обзоры включено только одно сравнительное рандомизированное клиническое исследование, показавшее одинаковую эффективность и безопасность аэробных тренировок умеренной (50%) и высокой (80%) интенсивности. В отдельных исследованиях в качестве вида реабилитационного вмешательства использовались гимнастика цигун, йога и инспираторный мышечный тренинг.
-
Пациентам с фибрилляцией предсердий кроме физических тренировок рекомендованы образовательные программы с целью улучшения осведомленности о заболевании, снижении сердечно-сосудистой госпитализации и сердечнососудистой смерти.
Комментарии: в настоящее время существуют единичные РКИ, свидетельствующие о дополнительном преимуществе добавления психосоциальной поддержки, образовательных программ и навыков самоконтроля пациентов.
-
Пациентам, перенесшим успешную катетерную абляцию, рекомендовано ограничение физической активности в течение 2 месяцев.
Медикаментозная терапия
Антиаритмическая терапия у больных с фибрилляцией предсердий
Принципиально, существуют две стратегии лечения больных ФП:
1. «контроль частоты» - снижение частоты сокращений желудочков на фоне сохраняющейся ФП, предполагающий воздержание от собственно противоаритмического лечения; при этом сама по себе ФП может иметь пароксизмальное, персистирующее или постоянное течение;
Таблица 7
Рекомендации по тактике контроля частоты сердечных сокращений с использованием лекарственных препаратов
|
Рекомендации
|
Класс
|
Уровень
|
Источник
|
|
Бета-блокаторы, дигоксин, дилтиазем, или верапамил рекомендуются для контроля ЧСС при ФП у пациентов с ФВ ЛЖ >40%
|
I
|
В
|
https://www.ahajournals.org/doi/10.1161/CIR.000000000000
0485
|
|
Бета-адреноблокаторы и/или дигоксин рекомендуются для контроля ЧСС при ФП у пациентов с фракцией выброса (ФВ) ЛЖ <40%.
|
I
|
B
|
https://acad emic.oup.com/eurheartj/article/37/3 8/2893/2334964
|
|
В качестве начальной цели рекомендуется снижение частоты пульса в состоянии покоя <110 уд./мин.; дальнейшее снижение ЧСС целесообразно при плохой переносимости аритмии и/или снижении ФВЛЖ, развитии клинических проявлений застойной сердечной недостаточности
|
IIa |
B |
https://www.ahajournals.org/doi/10.1 161/CIR.00
00000000000485
|
|
|
|||
|
Комбинированная терапия (включающая различные препараты, влияющие на ЧСС) целесообразна, если при использовании одного лекарственного препарата целевых значений ЧСС достичь не удаётся
|
IIa |
C |
https://www.ahajournals.org/doi/full/10.1161/CI R.00000000 00000041
|
|
У пациентов с нестабильной гемодинамикой или значительно сниженной ФВ ЛЖ возможно применение амиодарона для контроля ЧСС при оказании неотложной помощи
|
IIb |
B |
https://www. ahajournals.org/doi/10.1 161/CIR.000
0000000000485 |
|
У пациентов с постоянной формой ФП (т.е. тем, кому не планируется восстановление синусового ритма), антиаритмические препараты I и III классов не должны постоянно использоваться с целью контроля ЧСС
|
III |
А |
https://acad emic.oup.com/eurheartj/ article/37/3 8/2893/233
4964 |
|
Верапамил, дилтиазем и дигоксин при внутривенном введении противопоказаны при пароксизмах ФП у больных синдромом ВПУ, поскольку они могут улучшать проведение по пучку Кента
|
III |
А |
https://acad emic.oup.com/eurheartj/ article/37/3 8/2893/233
4964 |
2. «контроль ритма» - восстановление (при необходимости) и как можно более длительное сохранение синусового ритма посредством лекарственного и/или немедикаментозного противоаритмического лечения. Проведение противоаритмического лечения не избавляет от необходимости «контроля частоты», так как всегда существует вероятность рецидива ФП, которая не должно протекать с избыточно высоким ритмом желудочков.
Таблица 8
Рекомендации по восстановлению синусового ритма
|
Рекомендации
|
Класс
|
Уровень
|
Источник
|
|
Электрическая кардиоверсия рекомендуется для восстановления синусового ритма у больных с острой гемодинамической нестабильностью
|
I
|
B
|
https://www.ah ajournals.org/d oi/10.1161/CI R.0000000000 000485
|
|
Восстановление синусового ритма (посредством ЭИТ или медикаментозной кардиоверсии) рекомендуется у пациентов с пароксизмальной, персистирующей или длительно персистирующей формами ФП, при наличии клинических проявлений, как часть стратегии контроля ритма
|
I |
B |
https://academ ic.oup.com/eur heartj/article/3 7/38/2893/233
4964 |
|
Применение Рефралона может быть использовано, как альтернатива плановой ЭИТ с целью восстановления синусового ритма, в том числе при персистирующем и длительно персистирующем течении ФП и ТП
|
I |
B |
|
|
https://www.ahajournals.org/d oi/10.1161/CI
R.0000000000 000485 |
|||
|
У пациентов без ИБС или структурной патологии сердца для фармакологической кардиоверсии непродолжительных пароксизмов ФП рекомендуется пропафенон
|
I |
A |
https://www.a hajournals.org/ doi/full/10.116 1/CIR.000000
0000000041 |
|
За исключением ФП, сопровождающейся гемодинамической нестабильностью, при выборе между ЭИТ и медикаментозной кардиоверсией следует руководствоваться предпочтениями пациента и врача
|
IIa |
C |
https://www.ah ajournals.org/d oi/10.1161/CI R.0000000000 000485
|
|
Предварительное лечение амиодароном, соталолом или пропафеноном следует рассматривать для повышения эффективности электрической кардиоверсии и профилактики рецидивов ФП
|
IIa |
B |
https://academ
ic.oup.com/eur heartj/article/3 |
|
У отдельных пациентов с непродолжительным (до 48 часов) пароксизмом ФП и без сопутствующего структурного заболевания сердца или ИБС для восстановления синусового ритма целесообразен однократный пероральный приём пропафенона в дозе, 300 мг внутрь + 300 мг (через 3- 4 часа при сохранение ФП). под наблюдением медицинского персонала (АД и ЧСС) (подход «таблетка в кармане») при условии предварительной оценки безопасности такого лечения под контроллем ЭКГ в условиях стационара
|
IIа
|
В
|
https://www.ah ajournals.org/d oi/10.1161/CI R.0000000000 000485
|
|
У больных с ИБС и/или структурным заболеванием сердца для медикаментозной кардиоверсии ФП рекомендуется амиодарон
|
I
|
А
|
https://www.a hajournals.org/ doi/full/10.116 1/CIR.000000 0000000041
|
|
Аллапинин (75–150 мг/с) или этацизин (150–200 мг/с) можно рассматривать для восстановления синусового ритма у пациентов с кратковременными (до 48 часов) пароксизмами ФП при отсутствии структурных заболеваний сердца или ФВЛЖ в течение 3 –4 дня пребывания в стационаре при условии предварительной оценки безопасности такого лечения под контролем ЭКГ.
|
IIа
|
С
|
https://www.ah ajournals.org/d oi/10.1161/CIR .000000000000 0485
|
Следует отметить, что крупные клинические исследования не показали преимуществ какой-либо из этих стратегий в отношении продолжительности жизни и сердечно-сосудистых осложнений. Выбор стратегии лечения ФП определяется индивидуально, в зависимости от характера течения аритмии, степени выраженности клинических проявлений, наличия сопутствующих заболеваний, переносимости различных групп препаратов и при обязательном учёте мнения лечащего врача и предпочтения пациента.
Таблица 9
Рекомендации по предупреждению рецидивов фибрилляции предсердий с использованием антиаритмических препаратов
|
Рекомендация
|
Класс
|
Уровень
|
Источник
|
|
Выбор ААП должен быть тщательным, учитывающим наличие сопутствующих заболеваний, риск побочных эффектов препаратов и предпочтения пациента
|
I |
A |
https://www.ah ajournals.org/d oi/10.1161/CI
R.0000000000 000485 |
|
Аллапинин, этацизин, пропафенон или соталол рекомендуются для предупреждения рецидивов ФП у пациентов без структурного заболевания сердца
|
I |
A |
https://academ ic.oup.com/eur heartj/article/3 7/38/2893/233
4964 |
|
Амиодарон рекомендуется для предупреждения рецидивов ФП у пациентов с сердечной недостаточностью
|
I
|
B
|
https://www.a hajournals.org/ doi/10.1161/C
IR.000000000 0000485 |
|
Амиодарон является более эффективным в предотвращении рецидивов ФП, чем другие ААП, но обладает внесердечными побочными эффектами, риск развития которых увеличивается по мере увеличения дозы препарата и сроков его приёма. По этой причине другие ААП и интервенционное лечение ФП следует рассматривать в первую очередь
|
IIa |
C |
https://www.a hajournals.org/ doi/full/10.116 1/CIR.000000 0000000041 |
|
Пациенты, принимающие поддерживающую антиаритмическую терапию, должны проходить периодическое обследование с целью оценки безопасности проводимого лечения
|
IIa
|
С
|
https://www.ah ajournals.org/d oi/10.1161/CIR
.0000000000000485 |
|
Для оценки безопасности лечения в первые сутки приёма антиаритмической терапии рекомендуется серийный контроль ЭКГ с оценкой длительности интервалов PQ, QRS и QT, предпочтительно также проведение холтеровского мониторирования ЭКГ на 2-3 сутки лечения
|
IIa
|
В
|
https://academ ic.oup.com/eur heartj/article/3 7/38/2893/233
4964 |
|
|
|
|
|
|
Имплантация ЭКС и назначение поддерживающей антиаритмической терапии целесообразно у пациентов с рецидивирующим течением ФП, сопровождающейся выраженными клиническими проявлениями, при наличии дисфункции синусового узла или нарушении предсердно-желудочкового проведения, при наличии противопоказаний или отказу от интервенционного лечения ФП
|
IIa |
B |
https://academ ic.oup.com/eur heartj/article/3 7/38/2893/233
4964 |
|
Проведение поддерживающей антиаритмической терапии в «слепом периоде» (90 дней) после интервенционного лечения ФП целесообразно для поддержания синусового ритма в связи с высоким риском ранних рецидивов ФП
|
IIa |
B |
https://www.ah ajournals.org/d oi/10.1161/CI R.0000000000 000485
|
|
Поддерживающая антиаритмическая терапия противопоказана пациентам со значимой дисфункцией синусового или АВ узлов (без постоянного ЭКС), удлинением интервала QT (>480мс для ААП III класса)
|
III (вред) |
С |
https://academ ic.oup.com/eur heartj/article/3 7/38/2893/233
4964 |
Таблица 10
Рекомендации по использованию неантиаритмических препаратов с целью предупреждения рецидивов фибрилляции предсердий
|
Рекомендация
|
Класс
|
Уровень
|
Источник
|
|
Ингибиторы АПФ/БРА и бета-блокаторы целесообразны для профилактики ФП у пациентов с сердечной недостаточностью и сниженной фракцией выброса левого желудочка
|
IIa
|
А
|
https://www.ah ajournals.org/d oi/10.1161/CI R.0000000000 000485
|
|
Ингибиторы АПФ или БРА целесообразны для профилактики ФП у пациентов с гипертонической болезнью, особенно при гипертрофии левого желудочка
|
IIa
|
В
|
https://academ ic.oup.com/eur heartj/article/3 7/38/2893/233 4964
|
|
Лечение ингибиторами АПФ или БРА может рассматриваться у больных с ФП, рецидивирующей после кардиоверсии или на фоне приёма ААП
|
IIb
|
В
|
https://www.ah ajournals.org/d oi/10.1161/CI R.0000000000 000485
|
|
Ингибиторы АПФ или БРА не рекомендуются для предупреждения рецидивов ФП у больных без сопутствующих заболеваний сердечно- сосудистой системы (гипертонической болезни, постинфарктного кардиосклероза, сердечной недостаточности)
|
III (вред)
|
В
|
https://www.a hajournals.org/ doi/full/10.116 1/CIR.000000 0000000041
|
Рекомендации по профилактике инсульта и системной тромбоэмболии у пациентов с фибрилляцией предсердий
Важнейшей проблемой для пациентов с ФП является высокий риск ишемических инсультов (ИИ) и системных тромбоэмболий (СЭ), которые чаще всего имеют кардиоэмболическое происхождение, что связано с тромбообразованием в ушке, реже — полости левого предсердия. В структуре всех тромбоэмболических осложнений у пациентов с ФП более 90% приходится на ИИ. Cреди ИИ кардиоэмболический имеет наиболее плохой прогноз, что обусловлено высокой смертностью и развитием стойкой инвалидизации.
Основные положения по профилактике инсульта и системных тромбоэмболий у пациентов с фибрилляцией предсердий
Всем пациентам с фибрилляцией предсердий, не связанной с поражением клапанов сердца, рекомендовано использовать шкалу CHA2DS2-VASc (см. табл. 11) для оценки риска тромбоэмболических осложнений (ишемического инсульта, транзиторных ишемических атак и системных тромбоэмболий)
Таблица 11
Таблица 11
Расчет индекса риска (CHA2DS2-VASc)
|
Фактор риска
|
Баллы
|
|
Инсульт, транзиторная ишемическая атака или артериальная тромбоэмболия в анамнезе
|
2
|
|
Возраст ≥ 75 лет
|
2
|
|
Артериальная гипертензия
|
1
|
|
Сахарный диабет
|
1
|
|
Застойная сердечная недостаточность/дисфункция ЛЖ (в частности, ФВ ≤ 40 %)
|
1
|
|
Сосудистое заболевание (инфаркт миокарда в анамнезе, периферический атеросклероз, атеросклеротические бляшки в аорте)
|
1
|
|
Возраст 65—74 года
|
1
|
|
Женский пол
|
1
|
Постоянный прием пероральных антикоагулянтов с целью профилактики тромбоэмболических осложнений рекомендован пациентам мужского пола с суммой баллов по шкале CHA2DS2-VASc ≥2 и пациентам женского пола с суммой баллов по шкале CHA2DS2-VASc ≥3 [1-6].
Всем пациентам перед назначением антитромботической терапии рекомендовано оценивать риск кровотечения, выявлять немодифицируемые и модифицируемые факторы риска кровотечения [6-12].
Комментарии: Для оценки риска кровотечений предложено использовать несколько шкал, наибольшее распространение имеет шкала HAS-BLED (см. табл. 12). Сумма баллов по шкале HAS-BLED ≥3 указывает на высокий риск кровотечений.
Таблица 12
Всем пациентам перед назначением антитромботической терапии рекомендовано оценивать риск кровотечения, выявлять немодифицируемые и модифицируемые факторы риска кровотечения [6-12].
Комментарии: Для оценки риска кровотечений предложено использовать несколько шкал, наибольшее распространение имеет шкала HAS-BLED (см. табл. 12). Сумма баллов по шкале HAS-BLED ≥3 указывает на высокий риск кровотечений.
Таблица 12
Риск кровотечения (шкала HAS-BLED)
|
Факторы риска
|
Баллы
|
|
Артериальная гипертензия (САД > 160 мм рт. ст.)
|
1
|
|
Нарушение функций печени (тяжелое хроническое заболевание или повышение в 2 раза верхней нормы билирубина в сочетании с повышением в 3 раза верхних границ нормы АСТ/АЛТ
|
1
|
|
Нарушенная функция почек (гемодиализ, трансплантация или креатинин ≥ 200 мкмоль/л
|
1
|
|
Инсульт
|
1
|
|
Кровотечение в анамнезе или предрасположенность к кровотечениям (в т.ч. анемия)
|
1
|
|
Лабильное МНО
|
1
|
|
Пожилой возраст (> 65 лет)
|
1
|
|
Злоупотребление алкоголем
|
1
|
|
Прием лекарств, повышающих риск кровотечения (антиагреганты, НПВС)
|
1
|
Основные рекомендации по профилактике инсульта и системных тромбоэмболий у пациентов с фибрилляцией предсердий указаны в таблицах 13- 16.
Таблица 13
Основные рекомендации по профилактике инсульта и системных тромбоэмболий у пациентов с фибрилляцией предсердий
|
Рекомендации
|
Класс
|
Уровень
|
Источник
|
|
Основные правила
|
|||
|
Для оценки риска инсульта у больных при неклапанной фибрилляции предсердий рекомендовано использовать шкалу CHA2DS2-VASC
|
I
|
А
|
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000
000000000485 |
|
Выбор антитромботической терапии должен быть основан на соотношении абсолютных рисков инсульта/ тромбоэмболии и кровотечений, а также на оценке совокупного клинического преимущества для данного пациента
|
I
|
A
|
https://academic. oup.com/eurheart j/article/37/38/28 93/2334964
|
|
Перед назначением антитромботической терапии целесообразна оценка риска кровотечения у всех пациентов с целью выявления модифицируемых факторов риска геморрагических осложнений
|
IIA
|
B
|
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000 000000000485
|
|
Постоянный прием пероральных антикоагулянтов с целью профилактики тромбоэмболических осложнений рекомендован пациентам мужского пола с суммой баллов по шкале CHA2DS2-VASc >2
|
I
|
A
|
https://www.ahaj ournals.org/doi/f ull/10.1161/CIR. 00000000000000 41
|
|
Постоянный прием пероральных антикоагулянтов с целью профилактики тромбоэмболических осложнений рекомендован пациентам женского пола с суммой баллов по шкале CHA2DS2-VASc >3
|
I
|
A
|
https://www.ahaj ournals.org/doi/10 .1161/CIR.00000 00000000485
|
|
Назначение пероральных АКГ с целью профилактики тромбоэмболических осложнений можно рекомендовать мужчинам с CHA2DS2-VASc = 1, принимая во внимание индивидуальные особенности и предпочтения пациента
|
IIa
|
B
|
https://academic. oup.com/eurheart j/article/37/38/28 93/2334964
|
|
Назначение пероральных АКГ с целью профилактики тромбоэмболических осложнений можно рекомендовать женщинам с CHA2DS2-VASc = 2, принимая во внимание индивидуальные особенности и предпочтения пациентки
|
IIa
|
B
|
https://academic. oup.com/eurheart j/article/37/38/28 93/2334964
|
|
В случае назначения АВК рекомендовано достижение максимального времени нахождения значений МНО в пределах терапевтического диапазона (2,0-3,0), которое следует регулярно оценивать.
|
I
|
A
|
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000 000000000485
|
|
Пациентам с митральным стенозом умеренной или тяжелой степени либо с механическим искусственным клапаном рекомендованы только АВК (МНО>2,0-3,0)
|
I
|
B
|
https://academic. oup.com/eurheartj/article/37/38/2 893/2334964
|
|
Если антикоагулянтная терапия назначается впервые, прямые пероральные антикоагулянты (апиксабан, дабигатран, ривароксабан) имеют преимущество перед варфарином (при отсутствии противопоказаний к их назначению)
|
I
|
A
|
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000 000000000485
|
|
Если на фоне терапии варфарином МНО часто находится за пределами целевого диапазона (<70%), необходимо рассмотреть назначение ППАКГ (если нет противопоказаний). Также переход с АВК на ППАКГ возможен в соответствии с пожеланиями пациента
|
IIb
|
A
|
https://www.ahaj ournals.org/doi/f ull/10.1161/CIR. 00000000000000 41
|
|
Рутинное сочетание АКГ c антитромбоцитарными препаратами повышает риск кровотечений, поэтому не рекомендовано пациентам в отсутствии дополнительных показаний
|
III
|
B
|
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000 000000000485
|
|
Не рекомендовано назначение антикоагулянтной или антиагрегантной терапии у мужчин и женщин с ФП при отсутствии факторов риска тромбоэмболических осложнений
|
III
|
B
|
https://academic. oup.com/eurheart j/article/37/38/28 93/2334964
|
|
Моно терапия антитромбоцитарными препаратами не рекомендована для профилактики инсульта у больных ФП
|
III
|
A
|
https://academic. oup.com/eurhear tj/article/37/38/2 893/2334964
|
|
ППАКГ не рекомендованы пациентам с механическими клапанами сердца
|
III
|
B
|
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000 000000000485
|
|
ППАКГ не рекомендованы пациентам с умеренным и тяжёлым митральным стенозом
|
III
|
С
|
https://academic. oup.com/eurhear tj/article/37/38/2 893/2334964
|
Таблица 14
Вторичная профилактика инсульта у больных ФП
|
Рекомендации
|
Класс
|
Уровень
|
Источник
|
|
Пациентам с ФП не рекомендуется назначение НФГ или НМГ сразу после ишемического инсульта
|
III
|
А
|
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000
000000000485 |
|
У больных ФП, перенесших ишемический инсульт или транзиторную ишемическую атаку на фоне антикоагулянтной терапии, должна быть оценена и оптимизирована приверженность терапии
|
IIa |
C |
|
|
https://academic. oup.com/eurheart j/article/37/38/28 93/2334964
|
|||
|
У получающих антикоагулянты пациентов, перенесших умеренно тяжелый или тяжелый инсульт, следует прервать лечение АКГ на 3- 12 дней (в зависимости от результатов оценки риска кровотечения и повторного инсульта мультидисциплинарной командой специалистов)
|
IIa |
C |
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000 000000000485 |
|
Больным ФП, перенесшим ишемический инсульт, следует рассмотреть вопрос о назначении аспирина в качестве препарата для вторичной профилактики до начала или возобновления терапии пероральными антикоагулянтами
|
IIa |
B |
https://www.ahaj ournals.org/doi/f ull/10.1161/CIR. 00000000000000
41 |
|
Не рекомендуется проведение системного тромболизиса c использованием рекомбинантного тканевого активатора плазминогена, если МНО превышает 1,7 (или АЧТВ находится за пределами референсных значений у пациентов, получающих дабигатран)
|
III |
C |
|
|
https://www.ahaj ournals.org/doi/10 .1161/CIR.00000 00000000485
|
|||
|
ППАКГ являются более предпочтительными препаратами, чем АВК или аспирин, у пациентов с ФП, ранее перенесших инсульт
|
I
|
B
|
https://academic. oup.com/eurhear tj/article/37/38/2
893/2334964 |
|
Назначение комбинированной терапии пероральными антикоагулянтами и антиагрегантами больным ФП после ишемического инсульта или ТИА не рекомендовано
|
III |
B |
|
|
https://academic. oup.com/eurheart j/article/37/38/28 93/2334964
|
|||
|
После внутричерепного кровоизлияния у пациентов с ФП пероральные антикоагулянты могут быть возобновлены через 4-8 недельпри условии устранения причины кровотечения и коррекции факторов риска
|
IIb |
B |
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000
000000000485 |
|
Пациентам с ФП не рекомендуется назначение НФГ или НМГ сразу после ишемического инсульта
|
I
|
B
|
https://academic. oup.com/eurhear tj/article/37/38/2
893/2334964 |
|
У больных ФП, перенесших ишемический инсульт или транзиторную ишемическую атаку на фоне антикоагулянтной терапии, должна быть оценена и оптимизирована приверженность терапии
|
III |
B |
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000 000000000485 |
|
У получающих антикоагулянты пациентов, перенесших умеренно тяжелый или тяжелый инсульт, следует прервать лечение АКГ на 3- 12 дней (в зависимости от результатов оценки риска кровотечения и повторного инсульта мультидисциплинарной командой специалистов)
|
Iib |
B |
https://www.ahaj ournals.org/doi/f ull/10.1161/CIR. 00000000000000
41 |
Таблица 15
Минимизация риска кровотечений на фоне антикоагулянтной терапии. Ведение пациентов с кровотечениями на фоне антикоагулянтной терапии
|
Рекомендации
|
Класс
|
Уровень
|
Источник
|
|
Контроль уровня артериального давления у больных с артериальной гипертонией позволяет снизить риск кровотечений
|
IIa
|
В
|
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000
000000000485 |
|
В случае назначения дабигатрана пациентам старше 75 лет с целью снижения риска кровотечений может быть рассмотрена меньшая доза препарата (110 мг х 2 раза в день)
|
IIb |
B |
|
|
https://academic. oup.com/eurheart j/article/37/38/28 93/2334964
|
|||
|
У пациентов с высоким риском желудочно- кишечного кровотечения необходимо отдавать предпочтение АВК или другим ППАКГ по сравнению с дабигатраном 150 мг 2 раза в сутки, ривароксабаном 20 мг 1 раз в сутки или эдоксабаном 60 мг 1 раз в сутки
|
IIb |
B |
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000
000000000485 |
|
Необходимо обсуждать отказ от употребления алкоголя с больными, получающими терапию пероральными антикоагулянтами. В случае необходимости следует предложить лечение.
|
IIa |
C |
https://academic. oup.com/eurheart
j/article/37/38/2893/2334964
|
|
«Терапия моста» с использованием НФГ или НМГ должна быть назначена пациентам с ФП и механическим клапаном сердца на время проведения инвазивного вмешательства, требующего отмены варфарина
|
I |
C |
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000 000000000485 |
|
Решение о целесообразности «терапии моста» у пациентов с ФП без механических клапанов сердца должно основываться на соотношении риска тромбоэмболии и кровотечения, а также на длительности периода отмены варфарина
|
I |
B |
https://www.ahaj ournals.org/doi/f ull/10.1161/CIR. 00000000000000
41 |
|
Рутинное определение генетически обусловленной чувствительности к варфарину не рекомендовано
|
III
|
B
|
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000
000000000485 |
|
Идаруцизумаб следует ввести пациенту, принимающему дабигатран, в случае жизнеугрожающего кровотечения или потребности в экстренном хирургическом вмешательстве
|
I |
B |
|
|
https://academic. oup.com/eurheart j/article/37/38/28 93/2334964
|
|||
|
Возобновление антикоагулянтов после эпизода кровотечения представляется целесообразным у большинства пациентов. Подобное решение, основанное на сопоставлении риска и тяжести повторного кровотечения и тромбоэмболий, должно приниматься мультидисциплинарной командой. Консилиуму следует оценить все возможности антикоагулянтного лечения и прочих вмешательств для профилактики инсульта, определить тактику максимальной коррекции факторов риска кровотечений и инсульта
|
IIa |
B |
|
|
https://academic. oup.com/eurheart j/article/37/38/28 93/2334964
|
|||
|
Пациентам с ФП, имеющим симптомы острого серьезного тяжелого кровотечения, рекомендовано прервать терапию пероральными АКГ до устранения причины кровотечения
|
I |
C |
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000
000000000485 |
Таблица 16
Рекомендации по комбинированной терапии пероральными антикоагулянтами и антиагрегантами
|
Рекомендации
|
Класс
|
Уровень
|
Источник
|
|
После планового чрескожного коронарного вмешательства у больного с ФП и высоким риском инсульта следует рассмотреть назначение тройной антитромботической терапии (пероральные антикоагулянты в сочетании с аспирином и клопидогрелем), по- крайней мере, на 1 месяц независимо от типа стента
|
IIa |
B |
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000
000000000485 |
|
У пациентов с ФП и высоким риском инсульта, которым проводится ЧКВ со стентированием вследствие ОКС (а также в иных клинических ситуациях, повышающих риск тромботических коронарных осложнений) следует рассмотреть назначение тройной антитромботической терапии (пероральные антикоагулянты в сочетании с аспирином и клопидогрелем) на срок 1 -6 месяцев
|
IIa |
С |
|
|
https://academic.
oup.com/eurheartj/article/37/38/28 93/2334964
|
|||
|
Двойная терапия пероральными антикоагулянтами в сочетании с клопидогрелем 75 мг в сутки может быть рассмотрена как альтернатива начальной тройной антитромботической терапии в случае, когда риск геморрагических осложнений превышает риск ишемических осложнений
|
IIa |
A |
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000 000000000485 |
|
Все пациенты, которым выполняется ЧКВ со стентированием, перипроцедурально должны получать аспирин и клопидогрел
|
I
|
C
|
https://www.ahaj ournals.org/doi/f ull/10.1161/CIR. 0000000000000041
|
|
У пациентов с ФП и показаниями к тройной антитромботической терапии варфарину следует предпочесть ППАКГ
|
IIa |
А |
|
|
https://www.ahaj ournals.org/doi/10.1161/CIR.00000 00000000485
|
|||
|
Если пациент получает АВК в комбинации с аспирином и клопидогрелом, МНО следует поддерживать в нижней части терапевтического диапазона, стремиться достичь ВТД>70%
|
IIa
|
В
|
https://academic. oup.com/eurheart
j/article/37/38/28 93/2334964
|
|
Через 12 месяцев от события, послужившего основанием для назначения комбинированной антитромботической терапии, следует рассмотреть переход на монотерапию АКГ
|
IIa
|
В
|
https://academic. oup.com/eurhear tj/article/37/38/2
893/2334964 |
|
ППАКГ в комбинации с аспирином и/или клопидогрелом следует назначать в минимальных дозах, одобренных для профилактики инсульта
|
IIa
|
C
|
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000
000000000485 |
|
Ривароксабан в комбинации с аспирином или клопидогрелом может быть назначен в дозе 15 мг/сутки
|
IIb
|
B
|
https://academic. oup.com/eurhear tj/article/37/38/2
893/2334964 |
|
Дабигатран в комбинации с аспирином или клопидогрелом может быть назначен в дозе 110 мг 2 раза в сутки
|
IIb
|
B
|
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000
000000000485 |
|
Тикагрелор и прасугрел не рекомендуется использовать как часть тройной антитромботической терапии в комбинации с аспирином и АКГ
|
III |
C |
https://www.ahaj ournals.org/doi/f ull/10.1161/CIR. 00000000000000
41 |
Схемы назначения основных лекарственных средств приводят в таблице 17.
Таблица 17
Перечень основных лекарственных средств
|
№ |
МНН ЛС
|
Способ применения
|
УД
|
Источник
|
|
Антиаритмические препараты – для восстановления синусового ритма (медикаментозная кардиоверсия) при недавно развившейся
ФП (менее 48 час.) |
||||
|
1.
|
Амиодарон
|
раствор для инъекций, 5 мг/кг в/в в течение часа, затем 50 мг/час
|
IA
|
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000
000000000485 |
|
2. |
Пропафенон (не используется при наличии структурных изменений в сердце) |
таблетки, 300 мг внутр + 300 мг внутрь (через 3- 4 часа при сохранение ФП). под наблюдением медицинского персонала (АД и ЧСС)
|
IIaB – при стратегии «таб. в карма-не» |
|
|
https://academic.oup.com/eurheartj/article/37/38/28 93/2334964
|
||||
|
3 |
Аксаритмин
(не используется при наличии структурных изменений в сердце) |
Таблетки 25 -50 мг однократно под наблюдением медицинского персонала (АД и ЧСС)
|
IIаС |
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000 000000000485 |
|
4 |
Аллапинин (не используется при наличии структурных изменений в сердце) |
Таблетки, 25 -50 мг однократно под наблюдением медицинского персонала (АД и ЧСС)
|
IIаС |
https://www.ahaj ournals.org/doi/f ull/10.1161/CIR. 00000000000000
41 |
|
Примечание: при условии предварительной оценки безопасности такого лечения под контролем ЭКГ в условиях стационара
|
||||
|
Антикоагулянты для профилактики тромбоэмболических осложнений для последующего длительного приема
|
||||
|
6. |
Антагонист витамина К Варфарин |
таблетки, доза подбирается с 2,5 мг/с индивидуально под контролем МНО (целевое МНО 2,0-3,0)
|
I A |
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000000000000485
|
|
7. |
Ривароксабан |
таблетки, 20 мг – 1 раз в сутки; при клиренсе креатинина (оценка по формуле Кокрофта-Гоулта) 49-30 мл/мин -15 мг один раз в сутки; с осторожностью при клиренсе креатинина 15-29 мл/мин
|
I A |
https://academic. oup.com/eurheart j/article/37/38/28 93/2334964
|
|
8. |
Дабигатран этексилат* |
таблетки, в дозе 150 мг – 2 раза в сутки, 110 мг – 2 раза в сутки при наличии факторов риска (возраст старше 75 лет; клиренс креатинина 50-30 мл/мин (по формуле Кокрофта-Гоулта); одновременное применение ингибиторов Р- гликопротеина; указание на желудочно-кишечное кровотечение в
анамнезе) |
I A |
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000 000000000485 |
|
9. |
Апиксабан |
таблетки, 5 мг – 2 раза в сутки, 2,5 мг- 2 раза в сутки при наличии факторов риска (возраст ≥ 80 лет, вес ≤60 кг, уровень креатинина плазмы ≥133 ммоль/л)
|
I A |
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000 000000000485 |
|
((PS! * применять после регистрации на территории Республики Узбекистан)
|
||||
|
Антиаритмические препараты для контроля частоты сердечных сокращений после эффективной кардиоверсии
|
||||
|
10.
|
Амиодарон (можно использовать в том числе при наличии симптомов СН и синдроме WPW) |
раствор для инъекций, 5 мг/кг в/в в течение часа, затем 50 мг/час |
I C
|
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000
000000000485 |
|
11. |
Амиодарон (можно использовать в том числе при наличии симптомов СН и синдроме WPW) |
таблетки, 200 мг – 3 раза в сутки в течение 1 недели, затем снижая дозу до 2 таб./сутки – 1 неделя и переходя на индивидуальную поддерживающую дозу 200-100 мг/сутки при условии удержания синусового ритма и под контролем QTc (не более 440 мсек).
|
I C |
https://academic. oup.com/eurheart j/article/37/38/28 93/2334964
|
|
Антиаритмические препараты для длительного контроля ритма после эффективной кардиоверсии
|
||||
|
12. |
Амиодарон d-, l-соталол |
Таблетки, по схеме таблетки, 40-80 мг – 2 раза в сутки
|
IA |
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000
000000000485 |
|
13. |
Пропафенон Аллапинин, аксаритмин Этацизин
|
таблетки, 150-300 мг
3 - 4 раза в сутки таблетки 25 – 150 мг/сутки таблетки 50 мг * 3 раза в сутки |
IA
IIaC IIaC |
https://academic. oup.com/eurheartj/article/37/38/28 93/2334964
|
|
|
||||
|
Бета-блокаторы для контроля частоты сердечных сокращений для последующего длительного приема
|
||||
|
14.
|
Бисопролол |
таблетки, 2,5-10 мг один раз в день |
I А
|
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000
000000000485 |
|
15.
|
Карведилол |
таблетки, 3,125 – 25 мг два раза в день |
I А
|
https://academic. oup.com/eurhear tj/article/37/38/2 893/2334964
|
|
16. |
Метопролол (нельзя использовать при синдроме WPW, осторожно при гипотензии или симптомах СН)
|
таблетки, 50-100 мг дважды в день |
I А |
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000 000000000485 |
|
Антагонисты медленных кальциевых каналов недигидропиридиновые для контроля частоты сердечных сокращений с последующим длительным приемом
|
||||
|
17. |
Верапамил (нельзя использовать при синдроме WPW, осторожно при гипотензии или симптомах СН)
|
таблетки, 40-80 мг два раза в день – 360 мг один раз в день (пролонгированная форма назначается только
после подбора дозы короткодействующей
формы) |
I А |
https://www.ahaj ournals.org/doi/10.1161/CIR.0000
000000000485
|
|
18. |
Дилтиазем (нельзя использовать при синдроме WPW, осторожно при гипотензии или симптомах СН) |
таблетки, 90 мг два раза в день – 180 мг один раз в день (пролонгированная форма назначается только
после подбора дозы короткодействующей формы) |
I А |
https://academic. oup.com/eurheart j/article/37/38/28 93/2334964
|
|
Сердечные гликозиды для контроля частоты сердечных сокращений с последующим длительным приемом
|
||||
|
19. |
Дигоксин (можно при ФП и гипотонии, при ФП и сердечной недостаточности,
нельзя при синдроме WPW) |
таблетки, 0,125-0,25 мг один раз в день |
I B |
https://academic. oup.com/eurheart j/article/37/38/28 93/2334964
|
|
Антиаритмические препараты, которые возможно применять для контроля частоты сердечных сокращений с последующим длительным приемом в случае неэффективности препаратов основных групп (см.верхние строки таблицы))
|
||||
|
20. |
Амиодарон
(можно использовать, в том числе при наличии симптомов СН и синдроме WPW) |
таблетки, 100-200 мг один раз в сутки при условии удержания синусового ритма и под контролем QTc (не более 0,440 сек).
|
I C |
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000 000000000485 |
|
Ингибиторы АПФ для уменьшения/предотвращения ремоделирования миокарда/с целью нейромодуляции
|
||||
|
1.
|
Каптоприл
|
таблетки, 25-50 мг/сутки под контролем АД |
IIa B
|
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000
000000000485 |
|
2.
|
Эналаприл
|
таблетки, 5-20 мг/сутки под контролем АД
|
IIa B
|
https://academic.
oup.com/eurheartj/article/37/38/28
93/2334964
|
|
3.
|
Лизиноприл |
таблетки, 2,5-20 мг/сутки под контролем АД
|
IIa B
|
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000 000000000485 |
|
4.
|
Рамиприл |
таблетки/капсулы; 1,25-5 мг/сутки под контролем АД |
IIa B
|
https://www.ahaj ournals.org/doi/f ull/10.1161/CIR. 00000000000000
41 |
|
Антагонисты альдостерона. Калийсберегающий диуретик. С целью нейромодуляции
|
||||
|
5
|
Спиронолактон |
таблетки/капсулы; 12,5-50 мг |
IIa B
|
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000 000000000485
|
|
6
|
Эплеренон |
таблетки; 25-50 мг 1 раз в сутки пол контролем калия
крови. |
IIa B
|
|
|
https://academic. oup.com/eurheart j/article/37/38/28 93/2334964
|
||||
|
Блокаторы рецепторов ангиотензина II для уменьшения/предотвращения ремоделирования миокарда/с целью нейромодуляции
|
||||
|
7
|
Кандесартан |
таблетки, 4 мг/сутки под контролем АД |
IIa B
|
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000
000000000485 |
|
8
|
Валсартан |
таблетки, 40-80 мг/сутки под контролем АД
|
IIa B
|
|
|
https://academic. oup.com/eurheart j/article/37/38/28 93/2334964
|
||||
|
|
||||
|
9
|
Лозартан |
таблетки, 25-100 мг/сутки под контролем АД
|
IIa B
|
https://www.ahajournals.org/doi/1 0.1161/CIR.0000000000000485
|
|
|
||||
|
10
|
Телмисартан |
таблетки, 40-80 мг/сутки под контролем АД
|
IIa B
|
https://www.ahaj ournals.org/doi/f ull/10.1161/CIR.0000000000000041
|
|
Диуретики для купирования симптомов застойной ХСН (петлевые и тиазидные)
|
||||
|
11
|
Фуросемид |
ампулы, 20-120 мг в/м, в/в под контролем диуреза, уровня калия |
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000000000000485
|
|
|
12
|
Фуросемид |
таблетки, 20-80 мг/сутки под контролем диуреза, уровня калия
|
||
|
https://academic.
oup.com/eurheartj/article/37/38/28 93/2334964
|
||||
|
13.
|
Торасемид |
таблетки, 2,5-10 мг/сутки под контролем диуреза, уровня калия
|
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000
000000000485 |
|
|
14
|
Гидрохлортиазид |
таблетки, 12,5-50 мг/сутки под контролем диуреза, АД |
https://www.ahaj ournals.org/doi/f ull/10.1161/CIR. 00000000000000
41 |
|
|
Ингибиторы протонной помпы для лечения/предотвращения осложнений антикоагулянтной или двойной/тройной терапии у пациентов с ФП
|
||||
|
15
|
Пантопразол
|
капсулы, 20 мг дважды в сутки |
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000
000000000485 |
|
|
16
|
омепразол
|
капсулы, 20 мг дважды в сутки |
||
|
https://academic.
oup.com/eurheartj/article/37/38/28 93/2334964
|
||||
|
Гиполипидемические препараты. Статины. Плейотропные эффекты
|
||||
|
17
|
Аторвастатин
|
таблетки, 40-80 мг/сутки |
https://www.ahaj ournals.org/doi/1 0.1161/CIR.0000
000000000485 |
|
|
18
|
Розувастатин
|
таблетки, 10-20 мг/сутки |
https://academic.oup.com/eurheartj/article/37/38/28 93/2334964
|
|
Хирурическое лечение
Хирургическое вмешательство в амбулаторных условиях не проводится.
Лечение (стационар)
Тактика лечения на стационарном уровне.
Разделы немедикаментозной и медикаментозной терапии соответствует одноимённым разделам в амбулатории. На стационарном уровне необходимо решать вопрос о проведении высокотехнологических методов лечения, которые описаны в разделе медицинских вмешательств.
Виды хирургических вмешательств, проводимых при ФП:
1. Катетерная и хирургическая абляция
2. Абляция атриовентрикулярного соединения
3. Установка постоянного ЭКС
4. Установка окклюдеров в ушко левого предсердия.
Виды хирургических вмешательств, проводимых при ФП:
1. Катетерная и хирургическая абляция
2. Абляция атриовентрикулярного соединения
3. Установка постоянного ЭКС
4. Установка окклюдеров в ушко левого предсердия.
Госпитализация
Показания для плановой госпитализации:
- Проведение плановой кардиоверсии у пациентов с персистирующей формой ФП;
- Электрофизиологическое обследование и лечение ФП (ВСЭФИ, РЧА/криоаблация устьев легочных вен; РЧА АВ-узла и имплантация ЭКС; хирургическое лечение ФП (операции типа «лабиринт» и др. при неэффективности интервенционных методов лечения);
- Связанные с процедурами интервенционного аритмологического вмешательства (РЧА/криоаблация устьев легочных вен/РЧА АВ-узла с имплантацией ЭКС/ окклюзия ушка левого предсердия, операции типа «лабиринт»), не требующие экстренного хирургического вмешательства, но подлежащие устранению в условиях стационара.
Показания для экстренной госпитализации:
-
Впервые возникший пароксизм ФП, гемодинамически нестабильный;
-
ФП с симптомами острой СН, клиникой аритмического шока;
-
ФП с симптомами предсинкопэ, синкопэ;
-
ФП с тромбоэмболическими осложнениями;
-
Значимые («большие») геморрагические осложнения антикоагулянтной терапии при ФП, требующие экстренного хирургического вмешательства; наблюдения за пациентами в условиях специализированного отделения;
-
Осложнения, связанные с процедурами интервенционного аритмологического/кардиохирургического вмешательства (РЧА/криоаблация устьев легочных вен/РЧА АВ-узла с имплантацией ЭКС, резекция/окклюзия ушка левого предсердия, операции типа «лабиринт»), требующие экстренного хирургического вмешательства.
-
Декомпенсации ХСН.
Профилактика
Профилактика и диспансерное наблюдение у больных фибрилляцией предсердией
Пациента с впервые выявленной фибрилляцией предсердий или подозрением на нее целесообразно направить на консультацию к врачу-кардиологу или специалисту по лечению ФП для дальнейшего обследования, оценки рисков и выбора тактики лечения. В минимальный объем первичного обследования рекомендовано включить ЭКГ, ЭхоКГ, клинический и биохимический анализы крови, суточное (при необходимости — многосуточное) мониторирование ЭКГ, определение уровня ТТГ и гормонов щитовидной железы (T4 свободный). В зависимости от состояния пациента и достижения целей лечения дальнейшее динамическое наблюдение может осуществляться специалистом по лечению ФП, врачом-кардиологом или врачом-терапевтом. В последнем случае задачей терапевта является контроль эффективности лечения, антикоагулянтной терапии, поддержание приверженности пациента к долгосрочной терапии и своевременное направление к врачу-специалисту при выявлении показаний. Выраженность симптомов рекомендуется оценивать с использованием модифицированной шкалы EHRA. В плановое обследование пациентов с фибрилляцией предсердий в рамках диспансерных осмотров рекомендуется включать ЭКГ в 12 отведениях не реже 1 раза в год (для исключения проаритмогенного действия препаратов, выявления новых нарушений ритма и проводимости, ишемических изменений и признаков структурной патологии сердца), клинический анализ крови не реже 1 раза в год для исключения скрытых кровотечений, биохимический анализ крови с оценкой СКФ и электролитов не реже 1 раза в год для правильного дозирования лекарственных препаратов. Пациентам, находящимся на терапии АВК, рекомендуется определять уровень МНО не менее 12 раз в год. По показаниям может быть проведено суточное 82 или многосуточное мониторирование ЭКГ (с целью оценки эффективности терапии, выявления связи симптомов с эпизодами аритмии или диагностики других значимых нарушений ритма и проводимости), ЭхоКГ и другие обследования. При ухудшении состояния или прогрессировании основного заболевания сердечно-сосудистой системы на фоне проводимого лечения пациентам с фибрилляцией предсердий рекомендована внеочередная консультация врача-кардиолога для решения вопроса об объеме обследования, коррекции терапии и целесообразности госпитализации в профильный стационар. Катетерная абляция ФП и/или ТП не меняет протокола диспансерного наблюдения у данной группы пациентов.
-
С целью повышения эффективности лечения большинству пациентов с фибрилляцией предсердий рекомендуется пожизненное диспансерное наблюдение с периодичностью визитов к врачу как минимум 2 раза в год.
-
В рамках диспансерных осмотров пациентов с фибрилляцией предсердий рекомендуется регулярно оценивать наличие и динамику фоновых заболеваний и факторов риска с целью снижения риска осложнений.
Комментарии: Достижение контроля коморбидных заболеваний и коррекция модифицируемых факторов риска улучшает прогноз у пациентов с фибрилляцией предсердий и является одной из основных целей лечения. К контрольным показателям здоровья относятся снижение веса, отказ от алкоголя, стойкое поддержание целевых значений АД, стойкая компенсация ХСН, достижение целевых значений ХС-ЛНП у пациентов с сопутствующей ИБС, контроль гликемии у пациентов с СД и т.д.
-
Всем пациентам, получающим терапию пероральными антикоагулянтами (варфарином или ПОАК), рекомендовано регулярное наблюдение врачом кардиологом для оценки переносимости терапии, развития осложнений, контроля ряда лабораторных показателей
-
Всем пациентам, получающим терапию АВК, рекомендован контроль МНО не реже 12 раз в год (при достижении терапевтического уровня от 2,0 до 3,0) с пребыванием в терапевтическом окне более 70% наблюдений.
Комментарии: Целевые значения МНО для пациентов, получающих монотерапию АВК, составляют 2,0–3,0. Целевые значения МНО для пациентов с искусственными клапанами сердца определяются типом установленного протеза, его позицией, факторами риска инсульта и в большинстве случаев составляют 2,5–3,5. Целевые значения МНО для пациентов, получающих сочетание АВК и ингибиторов агрегации тромбоцитов, составляют 2,0–2,5. Показатель времени пребывания значений МНО, отражающий долю (%) измерений МНО, попавших в терапевтический диапазон, должен составлять не менее 70%. С целью прогнозирования возможности удержания МНО в терапевтическом диапазоне предложен индекс SAMeT2R2 (таблица П11 приложения Г2).
-
Всем пациентам, получающим терапию пероральными антикоагулянтами, рекомендован регулярный контроль общего анализа крови (не реже 1 раза в 6 месяцев) для выявления асимптомной анемии, являющейся проявлением скрытого кровотечения или не диагностированного ранее новообразования — потенциального источника кровотечения.
-
При каждом врачебном осмотре рекомендуется оценивать соблюдение режима и адекватность антикоагулянтной терапии у всех пациентов с фибрилляцией предсердий с целью снижения риска тромбоэмболических осложнений, в том числе инсульта.
Комментарии: Пациентам на терапии ПОАК рутинное определение МНО не рекомендовано; в динамике оцениваются факторы, влияющие на выбор препарата и дозы (КК, возраст, вес, прием лекарственных препаратов). Пациентам без факторов риска тромбоэмболии по шкале CHA2DS2-VASc (0 баллов у мужчин, 1 балл у женщин), не получающих антикоагулянты, рекомендуется динамическая оценка баллов по шкале CHA2DS2-VASc, при выявлении дополнительных факторов риска — начало постоянной антикоагулянтной терапии.
-
Рекомендуется определять уровень креатинина крови и клиренса креатинина у всех пациентов с фибрилляцией предсердий не реже 1 раза в год.
Комментарии: КК для определения дозы ПОАК предпочтительно рассчитывать по формуле Кокрофта — Голта в связи с использованием этой методики в крупных 84 исследованиях, оценивавших эффективность и безопасность ПОАК. Опираясь на значение клиренса креатинина, необходимо выбирать оптимальный ПОАК или корректировать его дозу.
-
С целью повышения приверженности к лечению рекомендовано индивидуальное консультирование пациентов с фибрилляцией предсердий о его заболевании, методах и целях лечения.
Комментарии: Адекватное восприятие своего заболевания пациентом и понимание необходимости ряда лечебных мероприятий могут улучшить течение заболевания и результаты терапии. Рекомендуется обучение всех пациентов с фибрилляцией предсердий алгоритмам действий при ухудшении состояния, в том числе информирование пациентов доступным для них языком о первых симптомах инсульта и важности незамедлительного вызова врача при подозрении на инсульт или транзиторную ишемическую атаку.
-
Для исключения проаритмогенного действия препаратов у пациентов с фибрилляцией предсердий, находящихся на антиаритмической или пульсурежающей терапии, рекомендуется снятие и расшифровка ЭКГ в 12 отведениях не реже 1 раза в год (PQ, QRS, QTc).
Информация
Источники и литература
-
Клинические протоколы, руководства, рекомендации Министерства здравоохранения Республики Узбекистан 2024
- Клинические протоколы, руководства, рекомендации Министерства здравоохранения Республики Узбекистан 2024 - 1. Ревишвили А.ш., шляхто е.В., Сулимов В.А., Рзаев Ф.Г., Горев М.В., нардая ш.Г., шпектор А.В., Голи- цын С.П., Попов С.В., шубик Ю.В., Яшин С.М., Михайлов е.н., Покушалов е.А., Гиляров М.Ю., Лебедев Д.С., Андреев Д.А., Баталов Р.е., Пиданов о.Ю., Медведев М.М., новикова н.А. Диагностика и лечение фибрилляции предсердий. клинические рекомендации. М.: Всероссийское научное общество специалистов по клинической электрофизиологии, аритмологии и кардиостимуляции; 2020. 2. Kirchhof P, Benussi S, Kotecha D, Ahlsson A, Atar D, Casadei B, Castella M, Diener HC, Heidbuchel H, Hendriks J, Hindricks G, Manolis AS, Oldgren J, Popescu BA, Schotten U, Van Putte B, Vardas P, Agewall S, Camm J, Baron Esquivias G, Budts W, Carerj S, Casselman F, Coca A, De Caterina R, Deftereos S, Dobrev D, Ferro JM, Filippatos G, Fitzsimons D, Gorenek B, Guenoun M, Hohnloser SH, Kolh P, Lip GY, Manolis A, McMurray J, Ponikowski P, Rosenhek R, Ruschitzka F, Savelieva I, Sharma S, Suwalski P, Tamargo JL, Taylor CJ, Van Gelder IC, Voors AA, Windecker S, Zamorano JL, Zeppenfeld K. 2016 ESC Guidelines for the management of atrial fibrillation developed in collaboration with EACTS. European Heart Journal, Volume 37, Issue 38, 7 October 2016, Pages 2893–2962,https://doi.org/10.1093/eurheartj/ehw210 3. January C.T., Wann L..S, Alpert J.S., Calkins H., Cigarroa J.E., Cleveland J.C. Jr, Conti J.B., Ellinor P.T., Ezekowitz M.D., Field M.E., Murray K.T., Sacco R.L., Stevenson W.G., Tchou P.J., Tracy C.M., Yancy C.W., American College of Cardiology/American Heart Association Task Force on Practice Guidelines. 2014 AHA/ ACC/HRS guideline for the management of patients with atrial fibrillation: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelinesand the Heart Rhythm Society. J Am CollCardiol. 2014 Dec 2;64(21):e1-76. doi: 10.1016/j.jacc.2014.03.022. Epub 2014 Mar 28. Review. No abstract available. Erratum in: J Am CollCardiol. 2014 Dec 2; 64(21):2305–2307. 4. Евразийские клинические рекомендации по диагностике и лечению фибрилляции предсердий. евразийский кардиологический журнал. 2019, ноябрь 25; 4:4–49 [Trans. into Eng. ed.: Eurasian Clinical Recommendations on Diagnosis and Treatment of Atrial Fibrillation. Eurasian heart journal. 2019, November 25; 4:50–85]. 5. Акрамова Э.Г. Характеристика нарушений ритма сердца у больных хронической обструктивной болез- нью легких. клиническая медицина. 2013; 91(2): 41–44. [Akramova E.G. Characteristic of cardiac rhythm disturbances in patients with chronic obstructive pulmonary disease. Clinicalmedicine. 2013; 91(2):41–44. (inRuss.)] DOI: нет. 6. Апарина о.П., Чихирева Л.н., Миронова н.А., Миронова е.С., Бакалов С.А. Роль структурнофункцио- нальных изменений предсердий в развитии и прогрессировании фибрилляции предсердий. терапевти- ческий архив. 2014; 86 (1):71–77. [Aparina OP, Chikhireva LN, Mironova NA, Mironova ES, Bakalov SA. Role of atrial structural and functional changes in the development and progression of atrial fibrillation TerArkh. 2014; 86(1):71–77. (InRuss.).] DOI: нет. 7. Акрамова Э.Г. клиническая значимость продольной деформации левого желудочка при ишеми- ческой болезни сердца и некоронарогенной патологии. казанский мед. ж. 2019; 100 (2): 295 –302. [Akramova E.G. Clinical significance of left ventricular longitudinal deformation in coronary heart disease and noncoronary pathology. Kazan medical journal. 2019; 100 (2): 295 – 302 (in Russ.)]. DOI: 10.17816/ KMJ2019-295. 8. Родионова е.С., Миронова н.А., Апарина о.П., Рогова М.М., Зыков к.А., Голицын С.П. Роль аутоиммун- ных реакций в развитии нарушений ритма и проводимости сердца // терапевтический архив. 2012; 4: 74–78. [Rodionova E.S., Mironova N.A., Rogova M.M. Rogova M.M., Zykov K.A., Golitsyn S.P. Role of autoimmune reactions in development of cardiac arrhythmia and conduction disturbances. Terapevticheskiyarkhiv. 2012; 4: 74–78 (in Russ.)]. УДк: 616.12- 008.318-092:612.017.1. DOI: нет. 9. костюкевич М.В., Зыков к.А., Миронова н.А., Агапова о.Ю., шевелев А.Я., ефремов е.е., Власик т.н., Голицын С.П. Роль аутоантител к В1- адренорецептору при сердечно-сосудистых заболеваниях. кар- диология. 2016; 56 (12): 82-91. [Kostyukevich M.V., Zykov K.A., Mironova N.A., Agapova O.Y., Shevelev A.Y., Efremov E.E., Vlasik T.N., Golitsyn S.P. Role of Autoantibodies Against B1-Adrenergic Receptor in Cardiovascular Disease. Kardiologiia. 2016; 56 (12): 82-91 (In Russ.)] DOI: 10.18565/cardio.2016.12.82-91. 10. Schotten U., Verheule S., Kirchhof P., Goette A. Pathophysiological mechanisms of atrial fibrillation – a translational appraisal. Physiol Rev 2010. 11. Benjamin E.J., Blaha M.J., Chiuve S.E. et al. American Heart Association Statistics Committee and Stroke Statistics Subcommittee. Heart Disease and Stroke Statistics-2017 Update: A Report From the American Heart Association. Circulation. 2017; 135:e146–e603. 12. Юрак-қон томир касалликлари бўйича миллий клиник баённомалар. Тошкент. 2023. 584 бет
Информация
В разработке клинического протокола и стандарта внесли вклад:
По организации процесса члены рабочей группы по направлению Кардиология:
-
Фозилов Х.Г. – директор РСНПМЦК, к.м.н., главный кардиолог МЗ
-
Низамов У.И. – заместитель директора по лечебной работе РСНПМЦК, PhD, кардиолог-консультант МЗ
-
Каримов А.М. – заместитель директора по филиалам РСНПМЦК, PhD, кардиолог-консультант МЗ
-
Курбанова Р.А. – заместитель главного врача РСНПМЦК
-
Толипова Ю.Ш. – доцент кафедры Кардиологии и геронтологии с курсом интервенционной кардологии и аритмологии Центра развития профессиональной квалификации медицинских работников, д.м.н., главный геронтолог МЗ
-
Ахматов Я.Р. – директор Каршинского филиала РСНПМЦК, к.м.н.
Список авторов:
-
Курбанов Р.Д. – академик АНРУз, профессор, д.м.н., главный консультант РСНПМЦК
-
Закиров Н.У. – д.м.н., научный руководитель лаборатории Аритмий сердца РСНПМЦК
-
Гадаев А.Г. – д.м.н., профессор кафедры внутренних болезней №2 ТМА
-
Ирисов Дж.Б. – PhD, с.н.с. лаборатории Аритмий сердца РСНПМЦК
-
Кучкаров Х.Ш. – PhD, с.н.с. лаборатории Аритмий сердца РСНПМЦК
-
Уралов Х.И. – базовый докторант РСНПМЦК МЗ РУз .
Рецензенты:
Асимбекова Э.У. – д.м.н., в.н.с. отделения клинической диагностики ФГБУ НМИЦ им Бакулева МЗРФ
Абдуллаев А.Х. - д.м.н. руководитель лаборатории реабилитации РСНПМЦТиМР МЗРУз
Абдуллаев А.Х. - д.м.н. руководитель лаборатории реабилитации РСНПМЦТиМР МЗРУз
Клинический протокол обсужден и рекомендован к утверждению путем достижения неформального консенсуса на заключительном Совещании рабочей группы с участием профессорско-преподавательского состава высших учебных заведений, членов ассоциации кардиологов Узбекистана, организаторов здравоохранения (коллектива ГУ РСНПМЦК и их заместителей), в онлайн- формате 1 ноября 2023 г.
Руководитель рабочей группы – к.м.н. Фозилов Х.Г,, директор РСНПМЦК, главный кардиолог МЗ
Клинический протокол рассмотрен и утвержден Ученым Советом Республиканского Специализированного Научно-Практического Медицинского Центра Кардиологии 25 сентября 2023 г., протокол №13.
Председатель Учёного Совета – к.м.н. Фозилов Х.Г.
Техническая экспертная оценка и редактирование:
Руководитель рабочей группы – к.м.н. Фозилов Х.Г,, директор РСНПМЦК, главный кардиолог МЗ
Клинический протокол рассмотрен и утвержден Ученым Советом Республиканского Специализированного Научно-Практического Медицинского Центра Кардиологии 25 сентября 2023 г., протокол №13.
Председатель Учёного Совета – к.м.н. Фозилов Х.Г.
Техническая экспертная оценка и редактирование:
-
Низамов У.И. – заместитель директора по лечебной работе РСНПМЦК, PhD, кардиолог-консультант МЗ
-
Каримов А.М. – заместитель директора по филиалам РСНПМЦК, PhD, кардиолог-консультант МЗ
Данный клинический протокол и стандарт был разработан при организационной и методической поддержки специалистов Министерства здравоохранения Республики Узбекистан под руководством заместителя министра д.м.н., Ф.Р. Шарипова, Начальника управления медицинского страхования Ш.Алмарданова, начальника отдела разработки клинических протоколов и стандартов д.м.н. С.А. Убайдуллаевой, Главных специалистов отдела разработки клинических протоколов и стандартов Ш.Р. Нуримова, С.Усманова и Г. Джумаевой.
Список сокращений
|
CAFE
|
complex atrial fractionated electrograms - комплексные
фрагментированные предсердные электрограммы |
|
EHRA (European
heart rhythm association) |
Европейская ассоциация специалистов по лечению нарушений ритма сердца
|
|
ESC
|
Европейское общество кардиологов
|
|
ААП
|
антиаритмический препарат
|
|
АВ
|
атриовентрикулярный
|
|
АВК
|
антагонисты витамина К
|
|
АВС
|
активированное время свертывания
|
|
АД
|
артериальное давление
|
|
АКГ
|
антикоагулянт
|
|
АКТ
|
антикоагулянтная терапия
|
|
АПФ
|
ангиотензинпревращающий фермент
|
|
АСК
|
ацетилсалициловая кислота
|
|
АЧТВ
|
активированное частичное тромбопластиновое время
|
|
БРА
|
блокатор рецепторов ангиотензина
|
|
ВСС
|
внезапная сердечная смерть
|
|
ДПП
|
дополнительный проводящий путь
|
|
ЖКК
|
желудочно-кишечное кровотечение
|
|
ЖКТ
|
желудочно-кишечный тракт
|
|
ИИ
|
ишемический инсульт
|
|
ИКД
|
имплантированный кардиовертер-дефибриллятор
|
|
КАГ
|
коронароангиография
|
|
КВ
|
кардиоверсия
|
|
КПК
|
концентрат протромбинового комплекса
|
|
ЛВ
|
легочные вены
|
|
ЛЖ
|
левый желудочек
|
|
ЛП
|
левое предсердие
|
|
МНО
|
международное нормализованное отношение
|
|
МРТ
|
магнитно-резонансная томография
|
|
МСКТ
|
мультиспиральная компьютерная томография
|
|
НМГ
|
низкомолекулярный гепарин
|
|
НОАК
|
новые оральные антикоагулянты
|
|
НФГ
|
нефракционированный гепарин
|
|
ОКС
|
острый коронарный синдром
|
|
ППАКГ
|
прямые пероральные антикоагулянты
|
|
РКИ
|
рандомизированные контроллируемые испытания
|
|
РЧА
|
радиочастотная аблация
|
|
Синдром ВПУ
|
синдром Вольфа-Паркинсона-Уайта
|
|
СКФ
|
скорость клубочковой фильтрации
|
|
СЭ
|
системные тромбоэмболии
|
|
ТИА
|
транзиторная ишемическая атака
|
|
ТП
|
трепетание предсердий
|
|
ТЭО
|
тромбоэмболические осложнения
|
|
УЛП
|
ушко левого предсердия
|
|
ФВ
|
фракция выброса
|
|
ФП
|
фибрилляция предсердий
|
|
ЧКВ
|
чрескожное коронарное вмешательство
|
|
ЧП-ЭХОКГ
|
чреспищеводная эхокардиография
|
|
ЧСС
|
частота сердечных сокращений
|
|
ЭИТ
|
электроимпульсная терапия
|
|
ЭКС
|
электрокардиостимулятор
|
|
ЭФИ
|
электрофизиологическое исследование
|
|
ЭХОКГ
|
эхокардиография
|
Таблица 1
Классы рекомендаций (ЕОК)
|
Классы
|
Определение
|
|
Класс I
|
Данный метод лечения/диагностический подход должен быть использован, польза от его применения существенно превышает сопутствующие риски
|
|
Класс IIa
|
Применение данного метода лечения/диагностического подхода целесообразно, польза от его применения превышает сопутствующие риски
|
|
Класс IIb
|
Данный метод лечения/диагностический подход может быть использован в определённых ситуациях, польза от его применения превышает сопутствующие риски или сопоставима с ними
|
|
Класс III
|
Данный метод лечения/диагностический подход не должен быть использован, т.к. он не оказывает пользы или может причинить вред.
|
Таблица 2
Уровни доказательности данных
Уровни доказательности данных
|
Уровень
|
Доказательная база
|
|
Уровень А
|
Доказательства получены в нескольких рандомизированных контролируемых исследованиях или мета-анализах этих исследований
|
|
Уровень В
|
Доказательства получены в одном рандомизированном контролируемом клиническом исследовании или крупных не рандомизированных исследованиях
|
|
Уровень С
|
В основе клинической рекомендации лежит мнение (соглашение) экспертови/или результаты небольших исследований, данные регистров
|
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
• Снижение показателей смертности и инвалидности пациентов вследствие ФП/ТП;
• Нормализация (восстановление и удержание) синусового ритма;
• Уменьшение рецидивов ФП/ТП;
• Достижение целевого ЧСС 80 или 110 в минуту в покое (в зависимости от наличия симптомов и стратегии «мягкого» или «жесткого» контроля частоты);
• Уменьшение числа госпитализаций/вызовов скорой помощи из-за рецидивов ФП/ТП, развития сердечной недостаточности из-за тахикардия индуцированной кардиомиопатии;
• Отсутствие сердечной декомпенсации, обусловленной тахикардиеиндуцированной кардиомиопатией;
• Отсутствие тромбоэмболических осложнений;
• Достижение целевого уровня МНО (2,0-3,0)при приеме Варфарина;
• Время нахождения в терапевтическом диапазоне МНО не менее 70% при приеме антагонистов витамина К (Варфарин);
• Отсутствие геморрагических осложнений на фоне приема антикоагулянтов;
• Улучшение показателей качества жизни пациентов.
• Нормализация (восстановление и удержание) синусового ритма;
• Уменьшение рецидивов ФП/ТП;
• Достижение целевого ЧСС 80 или 110 в минуту в покое (в зависимости от наличия симптомов и стратегии «мягкого» или «жесткого» контроля частоты);
• Уменьшение числа госпитализаций/вызовов скорой помощи из-за рецидивов ФП/ТП, развития сердечной недостаточности из-за тахикардия индуцированной кардиомиопатии;
• Отсутствие сердечной декомпенсации, обусловленной тахикардиеиндуцированной кардиомиопатией;
• Отсутствие тромбоэмболических осложнений;
• Достижение целевого уровня МНО (2,0-3,0)при приеме Варфарина;
• Время нахождения в терапевтическом диапазоне МНО не менее 70% при приеме антагонистов витамина К (Варфарин);
• Отсутствие геморрагических осложнений на фоне приема антикоагулянтов;
• Улучшение показателей качества жизни пациентов.
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.