Псориатический артрит: протокол диагностики и лечения
Псориаз артропатический
 Версия: Клинические протоколы 2024 (Узбекистан)
Версия: Клинические протоколы 2024 (Узбекистан)
Дистальная межфаланговая псориатическая артропатия(L40.5+) (M07.0*), Другие псориатические артропатии (L40.5+) (M07.3*), Мутилирующий артрит (L40.5+) (M07.1*), Псориатический спондилит (L40.5+) (M07.2*)
Дерматовенерология, Дерматология детская, Ревматология, Ревматология детская
Общая информация
Краткое описание
Приложение 1
к приказу № 290
от «9» сентября 2024 года
Министерства здравоохранения Республики Узбекистан
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЕ РЕСПУБЛИКИ УЗБЕКИСТАН
ТАШКЕНТСКАЯ МЕДИЦИНСКАЯ АКАДЕМИЯ РЕСПУБЛИКАНСКИЙ СПЕЦИАЛИЗИРОВАННЫЙ НАУЧНО-ПРАКТИЧЕСКИЙ МЕДИЦИНСКИЙ ЦЕНТР ТЕРАПИИ И МЕДИЦИНСКОЙ РЕАБИЛИТАЦИИ
НАЦИОНАЛЬНЫЙ КЛИНИЧЕСКИЙ ПРОТОКОЛ ПО НОЗОЛОГИИ «ПСОРИАТИЧЕСКИЙ АРТРИТ»
НАЦИОНАЛЬНЫЙ КЛИНИЧЕСКИЙ ПРОТОКОЛ ПО НОЗОЛОГИИ «ПСОРИАТИЧЕСКИЙ АРТРИТ»
НАЦИОНАЛЬНЫЙ КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ ПСОРИАТИЧЕСКОГО АРТРИТА
Вводная часть.
Настоящий клинический протокол включает в себя рекомендации по диагностике и лечению пациентов псориатическим артритом, охватывает стратегические рекомендации в отношении режимов лечения базисными и противовоспалительными препаратами. При разработке данного клинического протокола за основу были взяты Клинические рекомендации Ассоциации ревматологов России «Псориатический артрит», EULAR recommendations for the management of psoriatic arthritis with pharmacological therapies, Американский колледж ревматологии / Национальный фонд псориаза (ACR/NPF), Группа по исследованию и оценке Псориаза и псориатического артрита (граппа) GRAPPA (Group for Research and Assessment of Psoriasis and Psoriatic Arthritis), и публикации, вошедшие в Кокрейновскую библиотеку (Cochrane Library), базы данных PubMed (MEDLINE).
Код(ы) по МКБ-10/11:
| МКБ-10/11 | Название: | |
| Код: M07* | Псориатические и энтеропатические артропатии | |
| M07.0 | – Дистальная межфаланговая псориатическая артропатия; | |
| М07.1 | – Мутилирующий артрит; | |
| M07.2 | – Псориатический спондилит; | |
| M07.3 | – Другие псориатические артропатии; | |
|
Скачать (ссылка с МКБ) |
https://mkb-10.com/index.php?pid=12048 | |
Дата разработки и пересмотра протокола: Данный протокол был разработан в 2024 году, пересмотр протокола 2027 год;
Ответственное учреждение по разработке данного клинического протокола и стандарта:
Ташкентская медицинская академия, РСНПМЦИТ и МР.
Пользователи протокола по данной нозологии:
Пользователи протокола по данной нозологии:
-
Ревматологи;
-
Терапевты;
-
Семейные врачи;
-
Травматологи – ортопеды;
-
Дерматовенерологи;
-
Врач ЛФК, физиотерапевт;
-
Студенты старших курсов медицинских ВУЗов, магистры и клинические ординаторы.
Категория пациентов в данной нозологии: Больные с псориатическим артритом.
Основная часть
Введение:
Псориатиечкий артрит представляет собой важную медико-социальную проблему в связи с хроническим прогрессирующим течением, нарушением функциональной способности опорно-двигательного аппарата и ухудшением качества жизни пациента.
Псориатический артрит является хроническим заболеванием, которое сочетает в себе симптомы псориаза и воспалительного артрита. Это заболевание актуально, так как оно может значительно снизить качество жизни пациентов, вызывая болезненность, отёчность и скованность суставов, а также кожные проявления псориаза. Важность этого заболевания обусловлена такими факторами, как снижение трудоспособности и инвалидность.
Псориатический артрит является хроническим заболеванием, которое сочетает в себе симптомы псориаза и воспалительного артрита. Это заболевание актуально, так как оно может значительно снизить качество жизни пациентов, вызывая болезненность, отёчность и скованность суставов, а также кожные проявления псориаза. Важность этого заболевания обусловлена такими факторами, как снижение трудоспособности и инвалидность.
Эпидемиология псориатического артрита мало изучена. Однако известно, что псориаз поражает 2-7% населения нашей планеты. Распространенность артрита среди больных псориазом, по разным данным, колеблется от 7 до 47%. Что же касается распространенности ПсА в общей популяции, то она составляет 0,04-1,4%, причем в некоторых странах это заболевание встречается чаще, чем ревматоидный артрит. Болезнь может начаться в любом возрасте, но пик заболеваемости приходится на вторую и третью декады жизни, мужчины и женщины болеют одинаково часто.
[https://cr.minzdrav.gov.ru/schema/562_2
https://rheumatology.org/psoriatic-arthritis-guideline
https://www.eular.org/website/search?search=psoriatic+arthritis]
Определение:
Псориатический артрит – иммуновоспалительное заболевание с преимущественным поражением суставов, позвоночника и энтезисов, которые обычно наблюдаются у больных псориазом. ПсА является классическим примером заболевания, которое стоит на стыке дерматологии и ревматологии.
ПсА относят к подгруппе периферических спондилоартритов, в клинической картине которых наблюдается воспаление периферических суставов (артрит), энтезисов (энтезит) и сухожилий пальцев кистей и стоп (теносиновит, дактилит), часто в сочетании с поражением аксиального скелета (спондилит, сакроилиит). Причины развития ПсА остаются невыясненными. Среди факторов его формирования выделяют генетические, иммунологические и факторы внешней среды. Отмечается наследственная предрасположенность к развитию как Пс, так и ПсА: более 40% больных ПсА имеют родственников первой степени родства, страдающих этими заболеваниями. Поражение ногтей, псориаз волосистой части головы, инсертный псориаз, травма и табакокурение расцениваются в качестве факторов, повышающих риск развития ПсА у больных псориазом. ПсА ассоциируется с сердечно-сосудистыми, психологическими и метаболическими сопутствующими заболеваниями, которые наряду с костно-мышечными проявлениями создают значительную нагрузку на пациента и влияют на качество жизни.
[https://cr.minzdrav.gov.ru/schema/562_2
https://rheumatology.org/psoriatic-arthritis-guideline
https://www.eular.org/website/search?search=psoriatic+arthritis]
ПсА относят к подгруппе периферических спондилоартритов, в клинической картине которых наблюдается воспаление периферических суставов (артрит), энтезисов (энтезит) и сухожилий пальцев кистей и стоп (теносиновит, дактилит), часто в сочетании с поражением аксиального скелета (спондилит, сакроилиит). Причины развития ПсА остаются невыясненными. Среди факторов его формирования выделяют генетические, иммунологические и факторы внешней среды. Отмечается наследственная предрасположенность к развитию как Пс, так и ПсА: более 40% больных ПсА имеют родственников первой степени родства, страдающих этими заболеваниями. Поражение ногтей, псориаз волосистой части головы, инсертный псориаз, травма и табакокурение расцениваются в качестве факторов, повышающих риск развития ПсА у больных псориазом. ПсА ассоциируется с сердечно-сосудистыми, психологическими и метаболическими сопутствующими заболеваниями, которые наряду с костно-мышечными проявлениями создают значительную нагрузку на пациента и влияют на качество жизни.
[https://cr.minzdrav.gov.ru/schema/562_2
https://rheumatology.org/psoriatic-arthritis-guideline
https://www.eular.org/website/search?search=psoriatic+arthritis]
Классификация
Клиническая классификация ПсА:
|
Клинические варианты ПсА
|
Определение
|
|
Преимущественное поражение ДМФС кистей и стоп (дистальная форма)
|
классическое изолированное поражение ДМФС кистей и/или стоп наблюдается у 5% больных ПсА. Вовлечение ДМФС наряду с другими суставами часто наблюдается при других клинических вариантах ПсА
|
|
Ассиметричный моно/олигоартрит
|
встречается у большинства больных с ПсА (до 70%). Обычно вовлекаются коленные, лучезапястные, голеностопные, локтевые, а также межфаланговые суставы кистей и стоп, при этом общее число воспаленных суставов не превышает 4.
|
|
Симметричный полиартрит (ревматоидоподобная форма)
|
наблюдается у 15-20% пациентов с ПсА. Характеризуется вовлечением парных суставных областей, как и при РА. Часто наблюдают асимметричный полиартрит пяти или более суставов
|
|
Псориатический спондилит
|
характеризуется воспалительным поражением позвоночника как при АС, часто (примерно у 50%) сочетается с периферическим артритом, редко (2-4%)- наблюдается изолированный спондилит
|
|
Мутилирующий артрит
|
редкая клиническая форма ПcА, наблюдается у 5% больных, характеризуется распространенной резорбцией суставных поверхностей (остеолиз) с укорочением пальцев кистей и/или стоп с формированием «телескопической деформации», укорочения, разнонаправленных подвывихов пальцев конечностей. В тоже время локальный (ограниченный) остеолиз суставных поверхностей может развиваться при всех клинических вариантах ПсА
|
[https://cr.minzdrav.gov.ru/schema/562_2
https://rheumatology.org/psoriatic-arthritis-guideline
https://www.eular.org/website/search?search=psoriatic+arthritis]
https://www.eular.org/website/search?search=psoriatic+arthritis]
Факторы и группы риска
Факторы, влияющие на развитие ПсА у больных ПС
|
Факторы риска
|
Описание
|
|
Внешние
|
|
|
Внутренние
|
|
Клиническая картина
Cимптомы, течение
Методы, подходы и процедуры диагностики:
Диагностические критерии:
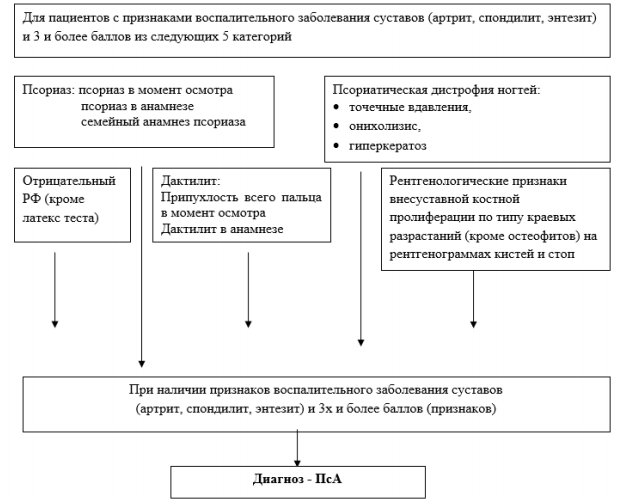
Диагноз ПсА устанавливается на основании классификационных критериев CASPAR (Classification criteria for Psoriatic Arthritis, 2006). Согласно критериям СASPAR, пациенты должны иметь признаки воспалительного заболевания суставов (артрит, спондилит или энтезит) и 3 или более баллов из следующих 5:
|
1. Псориаз:
- псориаз в момент осмотра
- псориаз в анамнезе
- семейный анамнез псориаза
|
Балл
2 1 1 |
|
2. Псориатическая дистрофия ногтей: точечные вдавления, онихолизис, гиперкератоз
|
1
|
|
3. Отрицательный ревматоидный фактор (кроме метода латекс-теста)
|
1
|
|
4. Дактилит:
- припухлость всего пальца в момент осмотра
- дактилит в анамнезе
|
1
1 |
|
5. Рентгенологические признаки внесуставной костной пролиферации по типу краевых разрастаний (кроме остеофитов) на рентгенограммах кистей и стоп
|
1
|
Диагноз спондилита при ПсА
|
Диагноз спондилита устанавливают на основании наличия двух из четырех представленных ниже признаков:
|
Критерии воспалительной боли в спине ASAS (2009)
|
|
Боль в спине считается воспалительной если у пациента с хронической болью, длительностью более 3-х месяцев присутствуют минимум четыре признака из пяти
|
Степень активности болезни
0 - ремиссия (DAS <1,6, СОЭ и СРБ –норма)
I - низкая (1,6≤DAS <2,4, СОЭ и СРБ до 20)
II - средняя ( 2,4≤DAS≤3,7, СОЭ и СРБ 20-40)
III - высокая (DAS <3,7, СОЭ и СРБ >40)
В качестве базового метода оценки активности периферического артрита рекомендуется применять индекс DAS.
Формула для вычисления DAS:
DAS=0,54 ÖИР+0,065 ЧПС+0,330 ln(СОЭ)+0,072 ОЗП
где, ЧПС – число припухших суставов из следующих 28: плечевые, локтевые, лучезапястные, пястнофаланговые, проксимальные межфаланговые, коленные.
ИР-индекс Ричи – суммарная степень выраженности пальпаторной бо-лезненности каждого сустава (в тазобедренных суставах только боль при пассивных движениях)
СОЭ – скорость оседания эритроцитов по методу Вестергрена.
ОЗП – общую оценку активности заболевания пациентом в мм по 100 миллиметровой визуальной аналоговой шкале
Допустимо использование других методов подсчета активности, для которых доказана хорошая сопоставимость с DAS
Активность спондилита определяется с помощью Батского индекса активности BASDAI (самопросник из 6 вопросов, см приложение)
BASDAI<4 – без нарушения функции, соответствует низкой активности ПС;
BASDAI>4 – без нарушения функции и BASDAI<4 в сочетании с нарушением функции – умеренной активности;
BASDAI >4 в сочетании с нарушением функции – высокой активности;
[https://cr.minzdrav.gov.ru/schema/562_2
https://rheumatology.org/psoriatic-arthritis-guideline
https://www.eular.org/website/search?search=psoriatic+arthritis]
Ожирение и табакокурение-факторы развития ПсА у больных псориазом. Особенно в молодом возрасте.
Диагностика
Клиническая диагностика
Жалобы:
Жалобы:
- боль, припухлость суставов кистей и стоп, коленных, голеностопных, реже плечевых, локтевых и тазобедренных, при этом может быть затронут любой сустав
- скованность в пораженных суставах
- сосискообразная припухлость, одного пальца кистей или стопы
- боль в области пяток при ходьбе, в месте прикрепления ахилловых сухожилий
- перемежающаяся боль в ягодицах или ВБС
- боль в любом отделе позвоночника, преимущественно в шейном или пояснично- крестцовом, которая возникает в ночное время, уменьшается после физических упражнений или приема НПВП,
- скованность в пораженных суставах
- сосискообразная припухлость, одного пальца кистей или стопы
- боль в области пяток при ходьбе, в месте прикрепления ахилловых сухожилий
- перемежающаяся боль в ягодицах или ВБС
- боль в любом отделе позвоночника, преимущественно в шейном или пояснично- крестцовом, которая возникает в ночное время, уменьшается после физических упражнений или приема НПВП,
Анамнез:
Псориаз в анамнезе, в момент осмотра либо семейный анамнез по псориазу.
У 70% больных псориатическое поражение кожи появляется раньше поражения суставов, позвоночника или энтезисов, у 20% они развиваются одновременно, у 15-20% ПсА возникает до первых клинических проявлений псориаза. Но отсутствие Пс еще не исключает диагноз ПсА.
У 70% больных псориатическое поражение кожи появляется раньше поражения суставов, позвоночника или энтезисов, у 20% они развиваются одновременно, у 15-20% ПсА возникает до первых клинических проявлений псориаза. Но отсутствие Пс еще не исключает диагноз ПсА.
Данные физикального обследования
|
Клинические проявления
|
|
|
Псориаз кожи |
красная чешуйчатая бляшка на разгибательных поверхностях, сгибательные области, ладони, подошвы, волосистая часть головы, ягодичные складки. Псориатическая триада: стеариновое пятно; терминальная пленка; кровяная роса (феномен Ауспитца)
|
|
Псориаз ногтей
|
поражение ногтей: ониходистрофия, онихолизис, симптом «наперстка», поперечная исчерченность;
|
|
Периферический артрит
|
клинически проявляется болью, припухлостью, ограничением подвижности суставов. Характерные признаки – артрит дистальных межфаланговых суставов кистей/стоп и «редискообразная» деформация, осевой артрит (одновременное поражение трех суставов одного пальца), моно-олигоартрит крупных суставов.
|
|
Дактилит (воспаление пальца)- индикатор неблагоприятного течения и прогноза
|
возникает в результате одновременного поражения сухожилий сгибателей и/или разгибателей пальцев и артрита межфаланговых суставов. Клинически проявляется болью, цианотично-багровым окрашиванием кожных покровов, плотным отеком всего пальца, болевым ограничением сгибания, формируется характерная для ПсА «сосискообразная» деформация пальца. В ряде случаев наблюдают теносиновит-воспаление сухожилий сгибателей и/или разгибателей пальцев кистей и стоп. Клинически проявляется болью и припухлостью по ходу сухожилий.
|
|
Энтезит-раннее проявления ПсА
|
клинически проявляется болью, иногда припухлостью в точках энтезов. Локализация – верхний край надколенника, края (крылья) подвздошных костей, трохантеры, место прикрепления ахиллова сухожилия и подошвенного апоневроза к пяточной кости, латеральный надмыщелок плечевой кости, медиальный мыщелок бедренной кости. Энтезиты пяточных областей часто являются причиной снижения функциональных возможностей больных. Развитие эрозии ассоциировано с наличием энтезитов
|
|
Спондилит, сакроилеит
|
преимущественное поражение позвоночника (псориатический спондилит), часто наблюдается в сочетании с периферическим артритом. Проявляется воспалительной болью в спине (ВБС) по критериям ASAS (Assessment of SpondyloArthritis International Society, 2009) в любом отделе позвоночника, в шейном и поясничном, скованностью, болью в грудной клетке при дыхании, ограничением подвижности. Односторонний или асимметричный сакроилеит
|
[https://cr.minzdrav.gov.ru/schema/562_2
https://rheumatology.org/psoriatic-arthritis-guideline
https://www.eular.org/website/search?search=psoriatic+arthritis]
https://www.eular.org/website/search?search=psoriatic+arthritis]
Лабораторные исследования:
Основные лабораторные исследовании:
- Специфические лабораторные тесты и биомаркеры отсутствуют
- Общий анализ крови, мочи
- СРБ, ревматоидный факторов (IgM РФ)
- АЦЦП
- БАК: АСТ и АЛТ, креатинин, глюкоза
- Мочевая кислота
- Маркеры вирусов гепатита В, С, ВИЧ
- Тест на беременность
- туберкулиновая проб Манту и/или Диаскин тест
- Специфические лабораторные тесты и биомаркеры отсутствуют
- Общий анализ крови, мочи
- СРБ, ревматоидный факторов (IgM РФ)
- АЦЦП
- БАК: АСТ и АЛТ, креатинин, глюкоза
- Мочевая кислота
- Маркеры вирусов гепатита В, С, ВИЧ
- Тест на беременность
- туберкулиновая проб Манту и/или Диаскин тест
- Липиды крови
- HLA-B27
- HLA-B27
Показатели активности воспаления
СОЭ - высокочувствительный, но неспецифический и нестабильный маркер системного воспаления.
СРБ - используется для оценки активности воспаления, прогнозирования скорости деструкции суставов.
СРБ - используется для оценки активности воспаления, прогнозирования скорости деструкции суставов.
|
1A
|
У каждого пациента должно определятся активность воспаления для адекватной терапии
|
[https://cr.minzdrav.gov.ru/schema/562_2
https://rheumatology.org/psoriatic-arthritis-guideline
https://www.eular.org/website/search?search=psoriatic+arthritis]
https://rheumatology.org/psoriatic-arthritis-guideline
https://www.eular.org/website/search?search=psoriatic+arthritis]
Инструментальные исследования:
Основные инструментальные исследовании:
Основные инструментальные исследовании:
Инструментальная диагностика
- Обзорная рентгенография кистей и стоп, костей таза и позвоночника
- Ультразвуковое исследование суставов
- МРТ
- Рентгенография легких
- ЭКГ
- ЭхоКГ
Рентгенография кистей и стоп, костей таза и тазобедренных суставов в прямой проекции и переходного отдела позвоночника (нижнегрудного с захватом поясничного в боковой проекции) проводятся при первичном обследовании и далее не чаще 1 раза в год
При рентгенографии кистей, стоп - характерно сужение суставной щели, костная ремодуляция, резорбция концевых фаланг, крупные эксцентрические эрозии, остеолиз – деформация по типу «карандаш в стакане», пролиферация, периоститы, костные анкилозы;
При рентгенографии костей таза и тазобедренных суставов с захватом крестцово- подвздошных сочленений характерно чаще односторонний или асимметричный двусторонний сакроилеит
При рентгенографии переходного отдела позвоночника характерны паравертебральные оссификаты и краевые синдесмофиты
УЗИ с энергетическим доплеровским картированием имеет значительные преимущества в установлении изменений мягкотканых структур сустава особенно при раннем ПсА, позволяет прогнозировать сохранение ремиссии на фоне терапии БПВП и ГИБП.
УЗИ является чувствительным методом для определения синовита (воспаления) и энтезита и теносиновита у больных ПсА
При УЗИ суставов оценивают следующие параметры: утолщение синовиальной оболочки, наличие выпота в суставе, нарушение контура суставной поверхности (эрозии), изменения в околосуставных тканях (теносиновит).
- Обзорная рентгенография кистей и стоп, костей таза и позвоночника
- Ультразвуковое исследование суставов
- МРТ
- Рентгенография легких
- ЭКГ
- ЭхоКГ
Рентгенография кистей и стоп, костей таза и тазобедренных суставов в прямой проекции и переходного отдела позвоночника (нижнегрудного с захватом поясничного в боковой проекции) проводятся при первичном обследовании и далее не чаще 1 раза в год
При рентгенографии кистей, стоп - характерно сужение суставной щели, костная ремодуляция, резорбция концевых фаланг, крупные эксцентрические эрозии, остеолиз – деформация по типу «карандаш в стакане», пролиферация, периоститы, костные анкилозы;
При рентгенографии костей таза и тазобедренных суставов с захватом крестцово- подвздошных сочленений характерно чаще односторонний или асимметричный двусторонний сакроилеит
При рентгенографии переходного отдела позвоночника характерны паравертебральные оссификаты и краевые синдесмофиты
УЗИ с энергетическим доплеровским картированием имеет значительные преимущества в установлении изменений мягкотканых структур сустава особенно при раннем ПсА, позволяет прогнозировать сохранение ремиссии на фоне терапии БПВП и ГИБП.
УЗИ является чувствительным методом для определения синовита (воспаления) и энтезита и теносиновита у больных ПсА
При УЗИ суставов оценивают следующие параметры: утолщение синовиальной оболочки, наличие выпота в суставе, нарушение контура суставной поверхности (эрозии), изменения в околосуставных тканях (теносиновит).
При энергетическом допплеровском исследовании оределяют локализацию, распространённость и интенсивность сигнала, позволяющие судить о выраженности воспаления.
МРТ - позволяет получить четкое изображение мягких тканей хряща и кости с более широким полем зрения, чем стандартное УЗИ.
МРТ показано для ранней диагностики воспалительных изменений в позвоночнике (спондилит) и илеосокральных сочленениях (сакроилеит), сухожильно-связочном аппарате (энтезит, тендинит) и в суставах (синовит).
Рентгенография органов грудной клетки проводится больным для выявления сопутствующих поражений лёгких, при первичном обследовании, до назначения БПВП и ГИБП и затем ежегодно.
ЭКГ не реже 1 раза в год для выявления сердечно-сосудистой патологии.
ЭхоКГ при подозрении на сердечно-сосудистую патологию.
Рентгенография:
|
1A
|
Рекомендуется всем пациентам проведение рентгенографического исследования с целью диагностики псориатического артрита и для оценки динамики степени повреждения суставов, если последнее исследование выполнялось не ранее, чем за один год до обращения.
|
Показания для консультации специалистов:
Невропатолога – при поражении межпозвонковых суставов;
Онколога – для исключения опухолевых заболеваний, метастазов в кости позвоночника и таза;
Остеофтизиатра – для исключения поражения костно-суставной системы туберкулезного генеза;
Дерматовенеролога – для терапии псориатического поражения кожи;
Травматолога – для решения вопроса об оперативном лечении суставов;
Инфекциониста – для исключения инфекционной этиологии поражения суставов.
[https://cr.minzdrav.gov.ru/schema/562_2
https://rheumatology.org/psoriatic-arthritis-guideline
https://www.eular.org/website/search?search=psoriatic+arthritis]
Диагностический алгоритм:
[https://cr.minzdrav.gov.ru/schema/562_2
https://rheumatology.org/psoriatic-arthritis-
guideline https://www.eular.org/website/search?search=psoriatic+arthritis]
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований:
|
Диагноз
|
Обоснование для дифференциальной диагностики
|
Обследования
|
Критерии исключения диагноза
|
|
Реактивный артрит
|
Поражение суставов нижних конечностей, Поражение крестцово- подвздошных сочленении.
|
ИФА на мочеполовую инфекцию, кишечную инфекцию Рентгенография костей таза
|
Отсутствие псориатических бляшек на коже, положительные исследования на моче-половые инфекции или на кишечные инфекции
|
|
Ревматоидный артрит
|
Поражение мелких суставов кистей
|
РФ, АЦЦП,
рентгенография суставов кистей. |
Симметричный артрит суставов кистей, утренняя скованность. На рентгенограмме кистей; эпифизарный остеопороз, сужение суставной щели, узуры
|
| Подагра | Поражение 1- плюснефалангого сустава | Анализ крови на мочевую кислоту | Преимущественно мужчины, наличие острого артрита (чаще всего моноартрит I плюснефалангового сустава стопы) в анамнезе, гиперурикемия. |
| Анкилозирующий спондилит | Поражение суставов нижних конечностей при периферической форме, поражение крестцов подвздошных сочленении. |
HLA B27, Рентгенография костей таза. |
постепенное начало болезни, боли преимущественно в спине воспалительного характера, наличие утренней скованности, 2 х сторонний сакроилеит |
Дифференциальная диагностика по симптомам заболевания
|
Клинические проявления
|
Псориатический артрит
|
Ревматоидный артрит
|
Анкилозирующий спондилит
|
Реактивный артрит
|
|
Пол
|
В одинаковом числе случаев у пациентов обоего
пола |
Чаще у женщин
|
Чаще у мужчин
|
Чаще у мужчин
|
|
ДМФС
|
Очень часто
|
редко
|
Не наблюдается
|
Не
наблюдается |
|
Дактилит
|
часто
|
Не
наблюдается |
Редко
|
часто
|
|
Энтезит
|
Средняя частота
|
Тоже
|
Часто
|
Средняя
частота |
|
Спондилит
|
Средняя частота
|
-
|
Очень часто
|
То же
|
|
Сакроилеит
|
асимметричный
|
-
|
Симметричный
|
асимметричный
|
|
Поражение глаз, кожи, урогенитальной области
|
Редко передний увеит, псориатические
бляшки |
редко
|
Часто передний увеит, иридоциклит
|
Часто острый конъюнктивит. уретрит,
цервицит |
|
Тип артрита
|
Асимметричный олиго-, полиартрит
|
Симметричный полиартрит
|
Артрит суставов нижних
конечностей, спондилит |
Олигоартрит суставов
нижних конечностей |
|
РФ
|
Обычно нет
|
Очень часто
|
Не наблюдается
|
Не
наблюдается |
[https://cr.minzdrav.gov.ru/schema/562_2
https://rheumatology.org/psoriatic-arthritis-guideline
https://www.eular.org/website/search?search=psoriatic+arthritis]
https://rheumatology.org/psoriatic-arthritis-guideline
https://www.eular.org/website/search?search=psoriatic+arthritis]
Лечение (амбулатория)
Тактика лечения на амбулаторном уровне:
Немедикаментозное лечение:
Общие принципы.
Общие принципы.
ПсА – гетерогенное, потенциально тяжелое заболевание, которое требует мультидисциплинарного лечения
Лечение пациентов с псориатическим артритом должно основываться на совместном решении ревматолога и дерматолога
При ведении пациентов следует учитывать системные проявления (кожа, глаза и желудочно-кишечный тракт) и сопутствующие заболевания, такие как метаболический синдром, сердечно-сосудистая патология и депрессия.
Диетотерапия с исключением сладкой, острой и жирной пищи.
Обучение пациентов проводится с учетом особенностей больного и включает информацию о заболевании, рекомендации по изменению образа жизни, снижению веса и необходимости выполнения физических упражнений. Обучение эргономическим методикам (трудотерапия) и использованию вспомогательных приспособлений. Обучающие программы самоэффективности и самоконтроля должны быть организованы на постоянной основе.
В этих программах используется междисциплинарный групповой подход. На занятиях рассказывают пациентам о заболевании, действии лекарств и их побочных эффектов, значение физических упражнений.
Выбор методов лечения должно основываться на совместном решении между пациентом и специалистом.
Снижение массы тела:
Нормализация веса рекомендуется для пациентов ПсА которые имеют избыточный вес или страдают ожирением.
Пациентам с избыточным весом (ИМТ более 25 кг/м2) рекомендовано снижение массы тела не менее чем на 5% за 6 месяцев или 10% за год,
Больным ПсА рекомендовано: регулярный самоконтроль, запись месячного веса, ограничение потребления жира и соли, употребление не менее пяти порций фруктов и овощей в день, физическая активность не менее 30 минут в день. С пациентом обсуждают достигнутый прогресс.
Регулярная физическая активность, ЛФК улучшают функциональный статус и способствуют сохранению трудоспособности пациентов;
Лечение пациентов с псориатическим артритом должно основываться на совместном решении ревматолога и дерматолога
При ведении пациентов следует учитывать системные проявления (кожа, глаза и желудочно-кишечный тракт) и сопутствующие заболевания, такие как метаболический синдром, сердечно-сосудистая патология и депрессия.
Диетотерапия с исключением сладкой, острой и жирной пищи.
Обучение пациентов проводится с учетом особенностей больного и включает информацию о заболевании, рекомендации по изменению образа жизни, снижению веса и необходимости выполнения физических упражнений. Обучение эргономическим методикам (трудотерапия) и использованию вспомогательных приспособлений. Обучающие программы самоэффективности и самоконтроля должны быть организованы на постоянной основе.
В этих программах используется междисциплинарный групповой подход. На занятиях рассказывают пациентам о заболевании, действии лекарств и их побочных эффектов, значение физических упражнений.
Выбор методов лечения должно основываться на совместном решении между пациентом и специалистом.
Снижение массы тела:
Нормализация веса рекомендуется для пациентов ПсА которые имеют избыточный вес или страдают ожирением.
Пациентам с избыточным весом (ИМТ более 25 кг/м2) рекомендовано снижение массы тела не менее чем на 5% за 6 месяцев или 10% за год,
Больным ПсА рекомендовано: регулярный самоконтроль, запись месячного веса, ограничение потребления жира и соли, употребление не менее пяти порций фруктов и овощей в день, физическая активность не менее 30 минут в день. С пациентом обсуждают достигнутый прогресс.
Регулярная физическая активность, ЛФК улучшают функциональный статус и способствуют сохранению трудоспособности пациентов;
|
1А
|
Физическая терапия и упражнения с малой нагрузкой могут быть полезны для пациентов с ПсА.
|
|
1А
|
Пациентам с ПА настоятельно рекомендуется изменение образа жизни, особенно отказ от курения и снижение веса.
|
Необходимо учитывать противопоказания для занятий лечебной физкультурой.
Физиотерапевтические рекомендации:
- физиотерапия (тепловые или холодовые процедуры, ультразвук, лазеротерапия, криотерапия, иглорефлексотерапия),
- санаторно-курортное лечение с использованием сероводородных и радоновых ванн.
[https://cr.minzdrav.gov.ru/schema/562_2
https://rheumatology.org/psoriatic-arthritis-guideline
https://www.eular.org/website/search?search=psoriatic+arthritis]
Медикаментозное лечение:
Современная стратегия лечения РА строится по принципу «Лечение до достижения цели» (“Treat to target”).
|
1А
|
Целью лечения является достижение ремиссии (или низкой активности) болезни, путем регулярной оценки активности заболевания и соответствующей корректировки терапии
|
Лечение БПВП должно начинаться как можно раньше, в рамках так называемого “окна возможности” (window of opportunity) – в течение первых 3-х месяцев от момента развития первых симптомов ПсА.
Основное место в лечении ПсА занимают препараты:
- НПВП
- Глюкокортикоиды (внутрисуставно)
- Базисные противовоспалительные синтетические стандартные препараты (сБПВП)
- Таргетно-синтетические лекарственные средства ингибиторы JAK (апремиласт и тофацитиниб)*
*Включение в клинический протокол лекарственных средств, не зарегистрированных в Республике Узбекистан, не является основанием для возмещения затрат в рамках гарантированного объема бесплатной медицинской помощи и в системе обязательного социального медицинского страхования.
- Базисные противовоспалительные генно-инженерные биологические препараты (ГИБП)
|
1А
|
Для лечения ПсА применяют нестероидные противовоспалительные препараты, глюкокортикоиды, внутрисуставные, базисные противовоспалительные препараты и генно-инженерные биологические препараты.
|
Нестероидные противовоспалительные препараты (ингибиторы ЦОГ-1 или ЦОГ-2)
Таблица-1
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
|
Фармакотерапевтическая группа
|
МНН
лекарственного средства |
Способ применения
|
Уровень доказательности
|
|
Неселективные ингибиторы ЦОГ-1 и ЦОГ-2
|
|||
|
производные фенилуксусной кислоты
|
Диклофенак
|
таблетки 25мг, 50 мг- внутрь-2-3 раза в день;
таблетки, капсулы 100 мг- внутрь-1 раз в день; ампулы 3мл 25мг/мл-в/м- 1-2 раза в день. |
1 А-В
|
|
производные фенилуксусной кислоты
|
Ацеклофенак
|
таблетки 100 мг-внутрь-2 раза в день.
|
1 А-В
|
|
производные индолуксусной кислоты
|
Индометацин
|
таблетки 25мг-внутрь-2-3 раза в день.
|
1 А-В
|
|
производные акрилуксусной кислоты
|
Кеторолак
|
таблетки 10мг-внутрь-1-4 раза в день;
ампулы 30мг/мл-в/в, в/м-1- 3 раза в день. |
1 А-В
|
|
производные пропионовой кислоты
|
Ибупрофен
|
таблетки 200 мг-внутрь-3- 4 раза в день;
таблетки 400 мг-внутрь-2- 3 раза в сут. |
1 А-В
|
|
производные пропионовой кислоты
|
Напроксен
|
таблетки 250мг, 500мг внутрь-2 раза в сут;
таблетки 275мг, 550мг внутрь-1-2 раза в день |
1 А-В
|
|
производные пропионовой кислоты
|
Кетопрофен
|
капсулы 50 мг-внутрь-3-4 раза в день;
таблетки 100мг-внутрь-1–2 раза в день; таблетки и капсулы 150мг- внутрь-1 раз в день; ампулы 2 мл 50мг/мл-в/м, в/в-1-2 раза в день. |
1 А-В
|
|
производные пропионовой кислоты
|
Декскетопрофен
|
таблетки 12,5 мг, 25мг, пакетики 25 мг,
гранулы для приготовления раствора внутрь-внутрь-1-3 раза в день;
ампулы 2 мл 25мг/мл-в/м или в/в-1-2 раза в день.
|
1 А-В
|
|
Оксикамы
|
Теноксикам
|
таблетки 20мг-внутрь-1 раз в день;
флаконы 20мг лиофилизированный порошок и растворитель- в/м, в/в-1 раз в день. |
1 А-В
|
|
Оксикамы
|
Лорноксикам
|
таблетки 4мг-внутрь-2-3 раза в день;
таблетка 8мг-внутрь-1-2 раза в день; флаконы 8 мг. лиофилизат для приготовления раствора для в/в и в/м введения-в/в, в/м-1–2 раза в день. |
1 А-В
|
|
Оксикамы
|
Пироксикам
|
капсулы, таблетки 10мг, 20мг-внутрь-1 раз в день;
ампулы 20мг/мл-1 раз в день |
1 А-В
|
|
производные уксусной кислоты и родственные соединения
|
Амтолметил гуацил
|
таблетки 600мг-внутрь-1-2 раза в день.
|
1 А-В
|
|
Селективные ингибиторы ЦОГ-2
|
|||
|
Оксикамы
|
Мелоксикам
|
таблетки 7,5–15мг-внутрь- 2 раза в день;
ампулы 15мг/1,5мл-в/м-1 раза в день. |
1 А-В
|
|
производные сульфонанилидов
|
Нимесулид
|
таблетки 100мг, гранулы д/пригот. сусп. д/приема внутрь 100 мг/2 г-внутрь-2 раза в день.
|
1 А-В
|
|
производные индолуксусной кислоты
|
Этодолак
|
таблетки 400мг, 600 мг- внутрь-2 раза в день.
|
1 А-В
|
|
Высокоселективные ингибиторы ЦОГ-2
|
|||
|
высокоселективные нестероидные противовоспалительн ые препараты
|
Эторикоксиб
|
таблетки 60мг, 90мг, 120мг-внутрь-1 раз в день.
|
1 А-В
|
|
высокоселективные нестероидные противовоспалительные препараты
|
Целекоксиб
|
Капсулы 200 мг 2 раза в день внутрь
|
1 А-В
|
|
|
|
|
https://rheumatol ogy.org/psoriatic- arthritis-guideline
|
|
1А
|
НПВП могут быть использованы для облегчения скелетно-мышечных признаков и симптомов
|
НПВП препараты первой линии, применяют для уменьшения симптомов артрита, спондилита, дактилита, энтезита.
НПВП не показали выраженной эффективности при псориазе кожи
При спондилите или энтезите продолжительность терапии НПВП может быть увеличена до 12 недель, если они вызвали облегчение на 4 недели.
НПВП эффективны при легком синовите особенно в сочетании с локальными инъекциями глюкокортикоидов или спондилите. НПВП эффективны при легком синовите или спондилите особенно в сочетании с локальными инъекциями глюкокортикоидов. При наличии периферического артрита монотерапия НПВП без БПВП не должна превышать 1 месяц, если активность болезни сохраняется, следует рассмотреть другие возможности лечения.
НПВП при необходимости комбинируют ГК, БПВП, ГИБП.
Необходимо учитывать риск возникновения нежелательных реакций со стороны ЖКТ и ССС в соответствии с рекомендациями по их использованию.
Глюкокортикоиды
Глюкокортикоиды (локальные и внутрисуставно)
Глюкокортикоиды (локальные и внутрисуставно)
Таблица-2
Перечень дополнительных лекарственных средств (имеющих менее 100% вероятность применения):
|
Фармакотерапевтическая группа
|
МНН
лекарственного средства |
Способ применения
|
Уровень доказательности
|
|
глюкокортикоид
|
Преднизолон
|
таблетки 5 мг, внутрь, 5мг
|
1 А-В
|
|
глюкокортикоид
|
Преднизолон
|
ампулы, 1мл /30мг, в/в, капельно, 30мг-120мг
|
1 А-В
|
|
глюкокортикоид
|
метилпреднизолон
|
таблетки 4 мг, 16мг, внутрь 4мг
|
1 А-В
|
|
глюкокортикоиды- депо форма
|
Бетаметазон дипропионат/натрия фосфат
|
суспензия для инъекций 7мг/мл-1,0мл внутрисуставно до 1,0 мл
|
1 А-В
|
|
глюкокортикоиды - депо форма
|
Триамцинолон ацетонид
|
суспензия для инъекций 40 мг/мл-1,0мл внутрисуставно до 1,0 мл
|
1 А-В
|
|
|
|
|
https://rheumatol ogy.org/psoriatic- arthritis-guideline
|
|
3С
|
Внутрисуставные вмешательства ГК следует рассматривать как дополнительную терапию при ПсА. Системные ГК могут использоваться с осторожностью в самой низкой эффективной дозе, только в течении короткого периода времени при периферическом артрите.
|
|
3С
|
При моно-олигоартрите, полиартрите, дактилите, теносиновите, энтезите различной локализации (в пяточной, локтевой области) проводят локальное введение ГК в суставы, места прикрепления сухожилий к костям, а также по ходу сухожилий
|
На фоне системных ГК есть риск обострение Пс после отмены препарата, иногда они могут потребоваться. Не рекомендуют назначать системные ГК для лечения псориатического спондилита.
Базисные противовоспалительные препараты Синтетические стандартные базисные противовоспалительные препараты (метотрексат, лефлуномид, сульфасалазин, циклоспорин А):
Таблица-3
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
|
Фармакотерапевтическая группа
|
МНН
лекарственного средства |
Способ применения
|
Уровень доказательности
|
|
противоопухолевое средство, антиметаболит
|
Метотрексат
|
таблетки 2,5 мг, 5 мг., внутрь, 10-15мг, 1-2 раза в неделю
преднаполненные шприцы 10мг-1мл; 15 мг-1,5мл; 20 мг-2 мл., подкожно, 10- 20мг, 1 раз в неделю |
1 А-В
|
|
Иммунодепрессант
|
Лефлуномид
|
таблетки 20 мг, внутрь, 10-20 мг, 1 раз в день
|
1 А-В
|
|
сульфаниламидный препарат
|
Сульфасалазин
|
таблетки 500мг., внутрь, 500-1000мг., 2-3 раза в день
|
1 А-В
|
|
Иммунодепрессант
|
Циклоспорин А
|
капсулы 50 мг, 100мг., внутрь, 2,5 -5 мг/кг/сут., 2 раза в день
|
1 А-В
|
|
Иммунодепрессант
|
Тофацитиниб*
|
Таблетки 5 мг 2 раза в сут
|
1 А-В
|
|
Иммунодепрессант
|
Апремиласт*
|
Таблетки 30 мг 2 раза в сут
|
1 А-В
|
|
Иммунодепрессант
|
Упадацитиниб*
|
Таблетки 15 мг 1 раз в сутки
|
1 А-В
|
|
Витамин
|
|||
|
Витамин
|
Фолиевая кислота
|
таблетки 1 мг и 5 мг., внутрь, не менее 5 мг/неделю, 2-3 раза в день
|
1 А-В
|
|
|
|
|
https://rheumatol ogy.org/psoriatic- arthritis-guideline
|
Метотрексат препарат первой линии. Лечение метотрексатом следует начинать с дозы 10-15 мг/неделю с увеличением по 5 мг каждые 2-4 недели (не более 25 мг/неделю). Применении подкожной формы МТ, должно рассматриваться при назначении высокой дозы препарата (≥15 мг/нед.) или плохой переносимости таблетированной формы
Парентеральная (внутримышечная или подкожная) форма метотрексата обладает большей биодоступностью и меньшим риском возникновения нежелательных явлений.
|
1А
|
МТ используется при периферическом артрите средней и тяжелой степени и клинически значимом поражении кожи
|
|
1А
|
При наличии противопоказаний или плохой переносимости МТ с учетом тяжести псориаза и артрита, следует другие БПВП (ЛФ, ССЗ)
|
Через 24 часа после приема метотрексата обязательно назначаем фолиевую кислоту не менее 5 мг в неделю.
Лефлуномид поддерживающее лечение 10-20 мг 1 раз в день. Контроль за функцией печени и крови. Менее эффективен при поражении кожи.
Сульфасалазин препарат применяют в нарастающей дозе. Лечение начинают с 500 мг в сутки, еженедельно прибавляя по 500 мг до лечебной дозы 2 г в сутки. Действие препарата начинается через 6-8 недель, наибольший эффект наступает через 12-16 недель. При отсутствии эффекта можно увеличить дозу препарата до 3 г в сутки. При приеме СУЛЬФ рекомендуется соблюдать достаточный питьевой режим
Циклоспорин А начальная суточная доза составляет 2,5 мг/кг в 2 приема в течение не менее 3-х месяцев, в случае недостаточного эффекта и при условии удовлетворительной переносимости, суточную дозу можно постепенно увеличить до 3—5 мг/кг/сут. При достижении клинического результата дозу препарата постепенно снижают до полной отмены. В случае постоянно рецидивирующего течения Пс и невозможности полной отмены препарата его назначают в минимально эффективной дозе на длительное время, но не более 2 лет, в связи с возможным нефротоксическим и гепатотоксическим действием, а также кардиоваскулярным риском.
Оценка эффективности БПВП проводится в сроки 3 и 6 месяцев с момента начала терапии, когда должно быть принято решение о продолжении данной терапии или необходимости ее усиления.
Выбор терапии в зависимости от клинических проявлений псориатического артрита и внескелетных проявлений
|
1А
|
При выборе терапии БПВП и ГИБП необходимо учитывать, что доминирует в клинической картине больного - периферический артрит, дактилит, энтезит, спондилит, псориаз кожи и ногтей, а также наличие факторов неблагоприятного прогноза, активность артрита и псориаза.
|
|
2В
|
У больных с активным ПсА и факторами неблагоприятного прогноза БПВП – метотрексат, лефлуномид, сульфасалазин или циклоспорин А – следует назначать как можно на более ранней стадии (длительность ПсА от нескольких недель до 1 года).
|
|
2В
|
Клинические факторы неблагоприятного прогноза включают полиартрит (вовлечение более 5 суставов), эрозии суставов, потребность в активном лечении при первом визите к врачу, начало заболевания в пожилом возрасте (старше 60 лет), к лабораторным факторами неблагоприятного прогноза увеличение СОЭ и СРБ
|
|
3С
|
У пациентов с моноартритом или олигоартритом, особенно с плохими прогностическими факторами, такими как структурное повреждение, высокая скорость оседания эритроцитов / C-реактивный белок, дактилит или поражение ногтей, следует учитывать БПВП(метотрексат, сульфасалазин или лефлуномид)
|
|
1В
|
У пациентов с периферическим артритом и неадекватным ответом по крайней мере на один БПВП следует начинать терапию с ГИБП; При выраженном поражение кожи, предпочтительным является ингибитор IL-17 или ингибитор IL-12/23.
|
|
1В
|
У пациентов с легким заболеванием и неадекватным ответом по крайней мере на один БПВП, у которых не подходит ни ГИБП, ни ингибитор JAK, можно рассматривать ингибитор фосфодиэстеразы (PDE4).
|
|
1В
|
У пациентов с однозначным энтезитом и недостаточной реакцией на НПВП или местные инъекции глюкокортикоидов следует рассмотреть возможность терапии ГИБП
|
|
1В
|
У больных с активным псориатическим спондилитом, функциональными нарушениями, отсутствием эффекта от НПВП в течение более, чем 4-х недель следует назначать ингибиторы ФНО-α или когда имеется соответствующее поражение кожи, может быть предпочтительным ингибитор IL-17.
|
|
Клинические проявления
|
Препараты
|
|
при периферическом артрите и дактилитах
|
НПВП, ВСГК, сБПВП, ГИБП, тсБПВП
|
|
при энтезитах
|
НПВП, ВСГК, ГИБП,тсБПВП
|
|
при спондилите
|
НПВП, ГИБП, сначала ингибиторы ФНОα, затем ингибиторы ИЛ17
|
|
при псориазе
|
МТ, ЦсА, ГИБП. СЕК более эффективны, чем ингибиторы ФНОα. Схемы лечения Пс могут отличаться от принятых при ПсА.
|
|
при увеите
|
локальное и системное применение ГК, НПВП, МТ, ЦсА, ГИБП (ингибиторы ФНОα, эффективность ЭТЦ низкая).
|
Биологические базисные противовоспалительные препараты Генно-инженерные биологические препараты
Таблица-4
Перечень дополнительных лекарственных средств (имеющих менее 100% вероятность применения):
|
Фармакотерапевтическая группа
|
МНН
лекарственного средства |
Способ применения
|
Уровень доказательности
|
|
ингибитор ФНО-α
|
Этанерцепт*
|
шприц-ручка 25 мг и 50 мг, подкожно, 25 мг и 50 мг., 25 мг 2 раза, 50 мг 1 раз в неделю
|
1 А-В
|
|
|
Адалимумаб*
|
шприц-ручка 40 мг п/к 1 раз в 2 недели
|
1 А-В
|
|
|
Голимумаб*
|
50 мг п/к, 1 раз в месяц
|
1 А-В
|
|
|
Инфликсимаб*
|
5 мг/кг в/в, 0,2,6 недели, затем каждые 6 недель
|
1 А-В
|
|
ингибитор ИЛ-17
|
Секукинумаб
|
флаконы порошок 150 мг, подкожно, 150-300мг., на 0, 1, 2, 3, 4 неделе, затем 1 раз в месяц
|
1 А-В
|
|
ингибитор ИЛ-12/23
|
Устекинумаб*
|
п/к и в/в 45-90 мг
|
1 А-В
|
|
ГИБП
|
Цертолизумаб*
|
п/к 200 мг в 2 недели
|
1 А-В
|
|
Ингибиторы костимуляции Т- клеток
|
Абатацепт*
|
125 мг подкожно еженедельно или внутривенно инфузия разовая доза для взрослых составляет 0.5-1 г.
|
1 А-В
|
|
ГИБП
|
Гуселькумаб*
|
П/к, в виде инъекции, вторая инъекция проводится через 4 нед после первой, в дальнейшем 1 раз каждые 8 нед.
|
1 А-В
|
|
|
|
|
https://rheumatol ogy.org/psoriatic- arthritis-guideline
|
*Включение в клинический протокол лекарственных средств, не зарегистрированных в Республике Узбекистан, не является основанием для возмещения затрат в рамках гарантированного объема бесплатной медицинской помощи и в системе обязательного социального медицинского страхования.
|
3С
|
Ингибиторы ФНО-α или Ил17 можно использовать для начала биологического лечения. IL-12 / 23 может быть рассмотрен в случае противопоказаний, непереносимости или неадекватной реакции на TNF α или IL-17.
|
|
3С
|
Биологическая монотерапия обычно рекомендуется при ПcА, но комбинация метотрексата с адалимумабом, инфликсимабом или голимумабом может снизить образование антител к лекарственным препаратам.
|
Решение о терапии ГИБП принимает региональная экспертная комиссия (согласно инструкции по проведению ГИБП) Лечение ГИБП проводится под контролем имеющего опыт врача-ревматолога.
Перед назначением всех ГИБП обязательным является скрининг на туберкулез (проба Манту или Диаскин-тест) и рентгенография легких в двух проекциях или компьютерная томография грудной клетки, которые повторяют каждые 6 месяцев терапии.
ингибитор ФНО-α рекомендуется использовать в сочетании с МТ или при противопоказаниях для назначения МТ или другого БПВП применяется в режиме монотерапии
ингибитор к ИЛ-17. У пациентов с периферическим артритом и неадекватным ответом на один сБПВП следует начинать терапию с ГИБП, если ингибитор ФНО-α не подходит и при выраженном поражение кожи, может быть предпочтительным ингибитор IL-17.
Рекомендуемая доза секукинумаба составляет 150 мг. В зависимости от клинического ответа, дозу препарата можно увеличить до 300 мг. Каждую дозу 300 мг вводят в виде двух отдельных подкожных инъекций по 150 мг.
Ингибитор ФНО-α и ИЛ-17 уменьшают активность артрита, энтезита, дактилита, спондилита и псориаза, задерживают рентгенологическое прогрессирование повреждения суставов и улучшают функциональное состояние больных.
При неэффективности ингибитора ФНО-α рекомендуется переходить на ингибитор IL-17.
В любые сроки лечения ГИБП может возникнуть первичная или вторичная неэффективность. Первичная неэффективность – это отсутствие эффекта через 3 месяца терапии, связана с генетическими факторами, активностью ПсА, повышением веса пациента, курением, отсутствием сопутствующего приема БПВП. Вторичная неэффективность — это образование нейтрализующих антител.
У пациентов с длительной ремиссией можно осторожно снижать дозы препаратов в течение шести месяцев.
При неэффективности ингибитора ФНО-α рекомендуется переходить на ингибитор IL-17.
В любые сроки лечения ГИБП может возникнуть первичная или вторичная неэффективность. Первичная неэффективность – это отсутствие эффекта через 3 месяца терапии, связана с генетическими факторами, активностью ПсА, повышением веса пациента, курением, отсутствием сопутствующего приема БПВП. Вторичная неэффективность — это образование нейтрализующих антител.
У пациентов с длительной ремиссией можно осторожно снижать дозы препаратов в течение шести месяцев.
|
1В
|
У пациентов с периферическим артритом и неадекватным ответом, по крайней мере, на один БПВП и, по крайней мере, на одну ГИБП, или когда ГИБП не подходит, может рассматриваться ингибитор JAK.
|
|
1В
|
У пациентов, которые не реагируют адекватно или не переносят ГИБП, следует рассмотреть возможность перехода на другой ГИБП или таргетно синтетических БПВП, включая один переключатель внутри группы
|
|
3С
|
У пациентов с устойчивой ремиссией может рассматриваться осторожное сужение БПВП
|
[https://cr.minzdrav.gov.ru/schema/562_2
https://rheumatology.org/psoriatic-arthritis-guideline
https://www.eular.org/website/search?search=psoriatic+arthritis]
https://rheumatology.org/psoriatic-arthritis-guideline
https://www.eular.org/website/search?search=psoriatic+arthritis]
Хирургическое вмешательство:
Только в стационарных условиях.
Дальнейшее ведение:
Рекомендовано обучать больных:
- правильным стереотипам повседневных движений, снижающих нагрузку на суставы;
- ежедневной лечебной гимнастике;
- своевременный прием лекарственных препаратов;
- нормализации массы тела.
Амбулаторное наблюдение и лечение у СВ, ревматолога, дермато-венеролога, физиотерапевта, ортопеда-травматолога, офтальмолога, фтизиатра, гинеколога, хирурга и психолога. Длительность наблюдения индивидуально назначают вышеуказанные специалисты.
- консультация дерматолога - диагностика и лечение псориаза;
- правильным стереотипам повседневных движений, снижающих нагрузку на суставы;
- ежедневной лечебной гимнастике;
- своевременный прием лекарственных препаратов;
- нормализации массы тела.
Амбулаторное наблюдение и лечение у СВ, ревматолога, дермато-венеролога, физиотерапевта, ортопеда-травматолога, офтальмолога, фтизиатра, гинеколога, хирурга и психолога. Длительность наблюдения индивидуально назначают вышеуказанные специалисты.
- консультация дерматолога - диагностика и лечение псориаза;
- консультация травматолог-ортопед - при развитии деструкции суставов, для определения хирургической тактики лечения;
- консультация окулиста – при поражении глаз (уточнение поражения структур органа зрения, назначение локальной терапии);
- консультация фтизиатра – перед проведением терапии генно-инженерными биологическими препаратами, развитие туберкулезной инфекции на фоне применения базисных препаратов;
- консультация гинеколога – совместное наблюдение в период беременности;
- консультация хирурга - при подозрении на желудочно-кишечное кровотечение;
- консультация физиотерапевта – для подбора немедикаментозных методов лечения;
- консультация врача по лечебной физкультуре и спорту - подбор лечебных упражнений для улучшения функции суставов.
- консультация психолога- для психологической поддержки
Ревматолог и дерматолог, осуществляющие лечение и наблюдение за больными c ПсА должны помнить о возможности развития коморбидных заболеваний, при их развитии своевременно направлять пациентов к профильными врачам-специалистами.
[https://cr.minzdrav.gov.ru/schema/562_2
https://rheumatology.org/psoriatic-arthritis-guideline
https://www.eular.org/website/search?search=psoriatic+arthritis]
- консультация окулиста – при поражении глаз (уточнение поражения структур органа зрения, назначение локальной терапии);
- консультация фтизиатра – перед проведением терапии генно-инженерными биологическими препаратами, развитие туберкулезной инфекции на фоне применения базисных препаратов;
- консультация гинеколога – совместное наблюдение в период беременности;
- консультация хирурга - при подозрении на желудочно-кишечное кровотечение;
- консультация физиотерапевта – для подбора немедикаментозных методов лечения;
- консультация врача по лечебной физкультуре и спорту - подбор лечебных упражнений для улучшения функции суставов.
- консультация психолога- для психологической поддержки
Ревматолог и дерматолог, осуществляющие лечение и наблюдение за больными c ПсА должны помнить о возможности развития коморбидных заболеваний, при их развитии своевременно направлять пациентов к профильными врачам-специалистами.
[https://cr.minzdrav.gov.ru/schema/562_2
https://rheumatology.org/psoriatic-arthritis-guideline
https://www.eular.org/website/search?search=psoriatic+arthritis]
Индикаторы эффективности лечения:
- достижение ремиссии или минимальной активности заболевания;
- замедление или предупреждение рентгенологической прогрессии;
- увеличение продолжительности и качества жизни.
- замедление или предупреждение рентгенологической прогрессии;
- увеличение продолжительности и качества жизни.
Лечение (стационар)
Тактика лечения на стационарном уровне:
Карта наблюдения пациента, маршрутизация пациента:

[https://cr.minzdrav.gov.ru/schema/562_2
https://rheumatology.org/psoriatic-arthritis-guideline
https://www.eular.org/website/search?search=psoriatic+arthritis]
https://rheumatology.org/psoriatic-arthritis-guideline
https://www.eular.org/website/search?search=psoriatic+arthritis]
Немедикаментозное лечение:
Общие принципы.
Общие принципы.
ПсА – гетерогенное, потенциально тяжелое заболевание, которое требует мультидисциплинарного лечения
Лечение пациентов с псориатическим артритом должно основываться на совместном решении ревматолога и дерматолога
При ведении пациентов следует учитывать системные проявления (кожа, глаза и желудочно-кишечный тракт) и сопутствующие заболевания, такие как метаболический синдром, сердечно-сосудистая патология и депрессия.
Диетотерапия с исключением сладкой, острой и жирной пищи.
Обучение пациентов проводится с учетом особенностей больного и включает информацию о заболевании, рекомендации по изменению образа жизни, снижению веса и необходимости выполнения физических упражнений. Обучение эргономическим методикам (трудотерапия) и использованию вспомогательных приспособлений. Обучающие программы самоэффективности и самоконтроля должны быть организованы на постоянной основе.
В этих программах используется междисциплинарный групповой подход. На занятиях рассказывают пациентам о заболевании, действии лекарств и их побочных эффектов, значение физических упражнений.
Выбор методов лечения должно основываться на совместном решении между пациентом и специалистом.
Снижение массы тела:
Нормализация веса рекомендуется для пациентов ПсА которые имеют избыточный вес или страдают ожирением.
Пациентам с избыточным весом (ИМТ более 25 кг/м2) рекомендовано снижение массы тела не менее чем на 5% за 6 месяцев или 10% за год,
Больным ПсА рекомендовано: регулярный самоконтроль, запись месячного веса, ограничение потребления жира и соли, употребление не менее пяти порций фруктов и овощей в день, физическая активность не менее 30 минут в день. С пациентом обсуждают достигнутый прогресс.
Регулярная физическая активность, ЛФК улучшают функциональный статус и способствуют сохранению трудоспособности пациентов;
Лечение пациентов с псориатическим артритом должно основываться на совместном решении ревматолога и дерматолога
При ведении пациентов следует учитывать системные проявления (кожа, глаза и желудочно-кишечный тракт) и сопутствующие заболевания, такие как метаболический синдром, сердечно-сосудистая патология и депрессия.
Диетотерапия с исключением сладкой, острой и жирной пищи.
Обучение пациентов проводится с учетом особенностей больного и включает информацию о заболевании, рекомендации по изменению образа жизни, снижению веса и необходимости выполнения физических упражнений. Обучение эргономическим методикам (трудотерапия) и использованию вспомогательных приспособлений. Обучающие программы самоэффективности и самоконтроля должны быть организованы на постоянной основе.
В этих программах используется междисциплинарный групповой подход. На занятиях рассказывают пациентам о заболевании, действии лекарств и их побочных эффектов, значение физических упражнений.
Выбор методов лечения должно основываться на совместном решении между пациентом и специалистом.
Снижение массы тела:
Нормализация веса рекомендуется для пациентов ПсА которые имеют избыточный вес или страдают ожирением.
Пациентам с избыточным весом (ИМТ более 25 кг/м2) рекомендовано снижение массы тела не менее чем на 5% за 6 месяцев или 10% за год,
Больным ПсА рекомендовано: регулярный самоконтроль, запись месячного веса, ограничение потребления жира и соли, употребление не менее пяти порций фруктов и овощей в день, физическая активность не менее 30 минут в день. С пациентом обсуждают достигнутый прогресс.
Регулярная физическая активность, ЛФК улучшают функциональный статус и способствуют сохранению трудоспособности пациентов;
|
1А
|
Физическая терапия и упражнения с малой нагрузкой могут быть полезны для пациентов с ПсА.
|
|
1А
|
Пациентам с ПА настоятельно рекомендуется изменение образа жизни, особенно отказ от курения и снижение веса.
|
Необходимо учитывать противопоказания для занятий лечебной физкультурой.
Физиотерапевтические рекомендации:
- физиотерапия (тепловые или холодовые процедуры, ультразвук, лазеротерапия, криотерапия, иглорефлексотерапия),
- санаторно-курортное лечение с использованием сероводородных и радоновых ванн.
[https://cr.minzdrav.gov.ru/schema/562_2
https://rheumatology.org/psoriatic-arthritis-guideline
https://www.eular.org/website/search?search=psoriatic+arthritis]
Медикаментозное лечение:
Современная стратегия лечения РА строится по принципу «Лечение до достижения цели» (“Treat to target”).
|
1А
|
Целью лечения является достижение ремиссии (или низкой активности) болезни, путем регулярной оценки активности заболевания и соответствующей корректировки терапии
|
Лечение БПВП должно начинаться как можно раньше, в рамках так называемого “окна возможности” (window of opportunity) – в течение первых 3-х месяцев от момента развития первых симптомов ПсА.
Основное место в лечении ПсА занимают препараты:
- НПВП
- Глюкокортикоиды (внутрисуставно)
- Базисные противовоспалительные синтетические стандартные препараты (сБПВП)
- Таргетно-синтетические лекарственные средства ингибиторы JAK (апремиласт и тофацитиниб)*
*Включение в клинический протокол лекарственных средств, не зарегистрированных в Республике Узбекистан, не является основанием для возмещения затрат в рамках гарантированного объема бесплатной медицинской помощи и в системе обязательного социального медицинского страхования.
- Базисные противовоспалительные генно-инженерные биологические препараты (ГИБП)
|
1А
|
Для лечения ПсА применяют нестероидные противовоспалительные препараты, глюкокортикоиды, внутрисуставные, базисные противовоспалительные препараты и генно-инженерные биологические препараты.
|
Нестероидные противовоспалительные препараты (ингибиторы ЦОГ-1 или ЦОГ-2)
Таблица-1
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
|
Фармакотерапевтическая группа
|
МНН
лекарственного средства |
Способ применения
|
Уровень доказательности
|
|
Неселективные ингибиторы ЦОГ-1 и ЦОГ-2
|
|||
|
производные фенилуксусной кислоты
|
Диклофенак
|
таблетки 25мг, 50 мг- внутрь-2-3 раза в день;
таблетки, капсулы 100 мг- внутрь-1 раз в день; ампулы 3мл 25мг/мл-в/м- 1-2 раза в день. |
1 А-В
|
|
производные фенилуксусной кислоты
|
Ацеклофенак
|
таблетки 100 мг-внутрь-2 раза в день.
|
1 А-В
|
|
производные индолуксусной кислоты
|
Индометацин
|
таблетки 25мг-внутрь-2-3 раза в день.
|
1 А-В
|
|
производные акрилуксусной кислоты
|
Кеторолак
|
таблетки 10мг-внутрь-1-4 раза в день;
ампулы 30мг/мл-в/в, в/м-1- 3 раза в день. |
1 А-В
|
|
производные пропионовой кислоты
|
Ибупрофен
|
таблетки 200 мг-внутрь-3- 4 раза в день;
таблетки 400 мг-внутрь-2- 3 раза в сут. |
1 А-В
|
|
производные пропионовой кислоты
|
Напроксен
|
таблетки 250мг, 500мг внутрь-2 раза в сут;
таблетки 275мг, 550мг внутрь-1-2 раза в день |
1 А-В
|
|
производные пропионовой кислоты
|
Кетопрофен
|
капсулы 50 мг-внутрь-3-4 раза в день;
таблетки 100мг-внутрь-1–2 раза в день; таблетки и капсулы 150мг- внутрь-1 раз в день; ампулы 2 мл 50мг/мл-в/м, в/в-1-2 раза в день. |
1 А-В
|
|
производные пропионовой кислоты
|
Декскетопрофен
|
таблетки 12,5 мг, 25мг, пакетики 25 мг,
гранулы для приготовления раствора внутрь-внутрь-1-3 раза в день;
ампулы 2 мл 25мг/мл-в/м или в/в-1-2 раза в день.
|
1 А-В
|
|
Оксикамы
|
Теноксикам
|
таблетки 20мг-внутрь-1 раз в день;
флаконы 20мг лиофилизированный порошок и растворитель- в/м, в/в-1 раз в день. |
1 А-В
|
|
Оксикамы
|
Лорноксикам
|
таблетки 4мг-внутрь-2-3 раза в день;
таблетка 8мг-внутрь-1-2 раза в день; флаконы 8 мг. лиофилизат для приготовления раствора для в/в и в/м введения-в/в, в/м-1–2 раза в день. |
1 А-В
|
|
Оксикамы
|
Пироксикам
|
капсулы, таблетки 10мг, 20мг-внутрь-1 раз в день;
ампулы 20мг/мл-1 раз в день |
1 А-В
|
|
производные уксусной кислоты и родственные соединения
|
Амтолметил гуацил
|
таблетки 600мг-внутрь-1-2 раза в день.
|
1 А-В
|
|
Селективные ингибиторы ЦОГ-2
|
|||
|
Оксикамы
|
Мелоксикам
|
таблетки 7,5–15мг-внутрь- 2 раза в день;
ампулы 15мг/1,5мл-в/м-1 раза в день. |
1 А-В
|
|
производные сульфонанилидов
|
Нимесулид
|
таблетки 100мг, гранулы д/пригот. сусп. д/приема внутрь 100 мг/2 г-внутрь-2 раза в день.
|
1 А-В
|
|
производные индолуксусной кислоты
|
Этодолак
|
таблетки 400мг, 600 мг- внутрь-2 раза в день.
|
1 А-В
|
|
Высокоселективные ингибиторы ЦОГ-2
|
|||
|
высокоселективные нестероидные противовоспалительн ые препараты
|
Эторикоксиб
|
таблетки 60мг, 90мг, 120мг-внутрь-1 раз в день.
|
1 А-В
|
|
высокоселективные нестероидные противовоспалительные препараты
|
Целекоксиб
|
Капсулы 200 мг 2 раза в день внутрь
|
1 А-В
|
|
|
|
|
https://rheumatol ogy.org/psoriatic- arthritis-guideline
|
|
1А
|
НПВП могут быть использованы для облегчения скелетно-мышечных признаков и симптомов
|
НПВП препараты первой линии, применяют для уменьшения симптомов артрита, спондилита, дактилита, энтезита.
НПВП не показали выраженной эффективности при псориазе кожи
При спондилите или энтезите продолжительность терапии НПВП может быть увеличена до 12 недель, если они вызвали облегчение на 4 недели.
НПВП эффективны при легком синовите особенно в сочетании с локальными инъекциями глюкокортикоидов или спондилите. НПВП эффективны при легком синовите или спондилите особенно в сочетании с локальными инъекциями глюкокортикоидов. При наличии периферического артрита монотерапия НПВП без БПВП не должна превышать 1 месяц, если активность болезни сохраняется, следует рассмотреть другие возможности лечения.
НПВП при необходимости комбинируют ГК, БПВП, ГИБП.
Необходимо учитывать риск возникновения нежелательных реакций со стороны ЖКТ и ССС в соответствии с рекомендациями по их использованию.
Глюкокортикоиды
Глюкокортикоиды (локальные и внутрисуставно)
Глюкокортикоиды (локальные и внутрисуставно)
Таблица-2
Перечень дополнительных лекарственных средств (имеющих менее 100% вероятность применения):
|
Фармакотерапевтическая группа
|
МНН
лекарственного средства |
Способ применения
|
Уровень доказательности
|
|
глюкокортикоид
|
Преднизолон
|
таблетки 5 мг, внутрь, 5мг
|
1 А-В
|
|
глюкокортикоид
|
Преднизолон
|
ампулы, 1мл /30мг, в/в, капельно, 30мг-120мг
|
1 А-В
|
|
глюкокортикоид
|
метилпреднизолон
|
таблетки 4 мг, 16мг, внутрь 4мг
|
1 А-В
|
|
глюкокортикоиды- депо форма
|
Бетаметазон дипропионат/натрия фосфат
|
суспензия для инъекций 7мг/мл-1,0мл внутрисуставно до 1,0 мл
|
1 А-В
|
|
глюкокортикоиды - депо форма
|
Триамцинолон ацетонид
|
суспензия для инъекций 40 мг/мл-1,0мл внутрисуставно до 1,0 мл
|
1 А-В
|
|
|
|
|
https://rheumatol ogy.org/psoriatic- arthritis-guideline
|
|
3С
|
Внутрисуставные вмешательства ГК следует рассматривать как дополнительную терапию при ПсА. Системные ГК могут использоваться с осторожностью в самой низкой эффективной дозе, только в течении короткого периода времени при периферическом артрите.
|
|
3С
|
При моно-олигоартрите, полиартрите, дактилите, теносиновите, энтезите различной локализации (в пяточной, локтевой области) проводят локальное введение ГК в суставы, места прикрепления сухожилий к костям, а также по ходу сухожилий
|
На фоне системных ГК есть риск обострение Пс после отмены препарата, иногда они могут потребоваться. Не рекомендуют назначать системные ГК для лечения псориатического спондилита.
Базисные противовоспалительные препараты Синтетические стандартные базисные противовоспалительные препараты (метотрексат, лефлуномид, сульфасалазин, циклоспорин А):
Таблица-3
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
|
Фармакотерапевтическая группа
|
МНН
лекарственного средства |
Способ применения
|
Уровень доказательности
|
|
противоопухолевое средство, антиметаболит
|
Метотрексат
|
таблетки 2,5 мг, 5 мг., внутрь, 10-15мг, 1-2 раза в неделю
преднаполненные шприцы 10мг-1мл; 15 мг-1,5мл; 20 мг-2 мл., подкожно, 10- 20мг, 1 раз в неделю |
1 А-В
|
|
Иммунодепрессант
|
Лефлуномид
|
таблетки 20 мг, внутрь, 10-20 мг, 1 раз в день
|
1 А-В
|
|
сульфаниламидный препарат
|
Сульфасалазин
|
таблетки 500мг., внутрь, 500-1000мг., 2-3 раза в день
|
1 А-В
|
|
Иммунодепрессант
|
Циклоспорин А
|
капсулы 50 мг, 100мг., внутрь, 2,5 -5 мг/кг/сут., 2 раза в день
|
1 А-В
|
|
Иммунодепрессант
|
Тофацитиниб*
|
Таблетки 5 мг 2 раза в сут
|
1 А-В
|
|
Иммунодепрессант
|
Апремиласт*
|
Таблетки 30 мг 2 раза в сут
|
1 А-В
|
|
Иммунодепрессант
|
Упадацитиниб*
|
Таблетки 15 мг 1 раз в сутки
|
1 А-В
|
|
Витамин
|
|||
|
Витамин
|
Фолиевая кислота
|
таблетки 1 мг и 5 мг., внутрь, не менее 5 мг/неделю, 2-3 раза в день
|
1 А-В
|
|
|
|
|
https://rheumatol ogy.org/psoriatic- arthritis-guideline
|
Метотрексат препарат первой линии. Лечение метотрексатом следует начинать с дозы 10-15 мг/неделю с увеличением по 5 мг каждые 2-4 недели (не более 25 мг/неделю). Применении подкожной формы МТ, должно рассматриваться при назначении высокой дозы препарата (≥15 мг/нед.) или плохой переносимости таблетированной формы
Парентеральная (внутримышечная или подкожная) форма метотрексата обладает большей биодоступностью и меньшим риском возникновения нежелательных явлений.
|
1А
|
МТ используется при периферическом артрите средней и тяжелой степени и клинически значимом поражении кожи
|
|
1А
|
При наличии противопоказаний или плохой переносимости МТ с учетом тяжести псориаза и артрита, следует другие БПВП (ЛФ, ССЗ)
|
Через 24 часа после приема метотрексата обязательно назначаем фолиевую кислоту не менее 5 мг в неделю.
Лефлуномид поддерживающее лечение 10-20 мг 1 раз в день. Контроль за функцией печени и крови. Менее эффективен при поражении кожи.
Сульфасалазин препарат применяют в нарастающей дозе. Лечение начинают с 500 мг в сутки, еженедельно прибавляя по 500 мг до лечебной дозы 2 г в сутки. Действие препарата начинается через 6-8 недель, наибольший эффект наступает через 12-16 недель. При отсутствии эффекта можно увеличить дозу препарата до 3 г в сутки. При приеме СУЛЬФ рекомендуется соблюдать достаточный питьевой режим
Циклоспорин А начальная суточная доза составляет 2,5 мг/кг в 2 приема в течение не менее 3-х месяцев, в случае недостаточного эффекта и при условии удовлетворительной переносимости, суточную дозу можно постепенно увеличить до 3—5 мг/кг/сут. При достижении клинического результата дозу препарата постепенно снижают до полной отмены. В случае постоянно рецидивирующего течения Пс и невозможности полной отмены препарата его назначают в минимально эффективной дозе на длительное время, но не более 2 лет, в связи с возможным нефротоксическим и гепатотоксическим действием, а также кардиоваскулярным риском.
Оценка эффективности БПВП проводится в сроки 3 и 6 месяцев с момента начала терапии, когда должно быть принято решение о продолжении данной терапии или необходимости ее усиления.
Выбор терапии в зависимости от клинических проявлений псориатического артрита и внескелетных проявлений
|
1А
|
При выборе терапии БПВП и ГИБП необходимо учитывать, что доминирует в клинической картине больного - периферический артрит, дактилит, энтезит, спондилит, псориаз кожи и ногтей, а также наличие факторов неблагоприятного прогноза, активность артрита и псориаза.
|
|
2В
|
У больных с активным ПсА и факторами неблагоприятного прогноза БПВП – метотрексат, лефлуномид, сульфасалазин или циклоспорин А – следует назначать как можно на более ранней стадии (длительность ПсА от нескольких недель до 1 года).
|
|
2В
|
Клинические факторы неблагоприятного прогноза включают полиартрит (вовлечение более 5 суставов), эрозии суставов, потребность в активном лечении при первом визите к врачу, начало заболевания в пожилом возрасте (старше 60 лет), к лабораторным факторами неблагоприятного прогноза увеличение СОЭ и СРБ
|
|
3С
|
У пациентов с моноартритом или олигоартритом, особенно с плохими прогностическими факторами, такими как структурное повреждение, высокая скорость оседания эритроцитов / C-реактивный белок, дактилит или поражение ногтей, следует учитывать БПВП(метотрексат, сульфасалазин или лефлуномид)
|
|
1В
|
У пациентов с периферическим артритом и неадекватным ответом по крайней мере на один БПВП следует начинать терапию с ГИБП; При выраженном поражение кожи, предпочтительным является ингибитор IL-17 или ингибитор IL-12/23.
|
|
1В
|
У пациентов с легким заболеванием и неадекватным ответом по крайней мере на один БПВП, у которых не подходит ни ГИБП, ни ингибитор JAK, можно рассматривать ингибитор фосфодиэстеразы (PDE4).
|
|
1В
|
У пациентов с однозначным энтезитом и недостаточной реакцией на НПВП или местные инъекции глюкокортикоидов следует рассмотреть возможность терапии ГИБП
|
|
1В
|
У больных с активным псориатическим спондилитом, функциональными нарушениями, отсутствием эффекта от НПВП в течение более, чем 4-х недель следует назначать ингибиторы ФНО-α или когда имеется соответствующее поражение кожи, может быть предпочтительным ингибитор IL-17.
|
|
Клинические проявления
|
Препараты
|
|
при периферическом артрите и дактилитах
|
НПВП, ВСГК, сБПВП, ГИБП, тсБПВП
|
|
при энтезитах
|
НПВП, ВСГК, ГИБП,тсБПВП
|
|
при спондилите
|
НПВП, ГИБП, сначала ингибиторы ФНОα, затем ингибиторы ИЛ17
|
|
при псориазе
|
МТ, ЦсА, ГИБП. СЕК более эффективны, чем ингибиторы ФНОα. Схемы лечения Пс могут отличаться от принятых при ПсА.
|
|
при увеите
|
локальное и системное применение ГК, НПВП, МТ, ЦсА, ГИБП (ингибиторы ФНОα, эффективность ЭТЦ низкая).
|
Биологические базисные противовоспалительные препараты Генно-инженерные биологические препараты
Таблица-4
Перечень дополнительных лекарственных средств (имеющих менее 100% вероятность применения):
|
Фармакотерапевтическая группа
|
МНН
лекарственного средства |
Способ применения
|
Уровень доказательности
|
|
ингибитор ФНО-α
|
Этанерцепт*
|
шприц-ручка 25 мг и 50 мг, подкожно, 25 мг и 50 мг., 25 мг 2 раза, 50 мг 1 раз в неделю
|
1 А-В
|
|
|
Адалимумаб*
|
шприц-ручка 40 мг п/к 1 раз в 2 недели
|
1 А-В
|
|
|
Голимумаб*
|
50 мг п/к, 1 раз в месяц
|
1 А-В
|
|
|
Инфликсимаб*
|
5 мг/кг в/в, 0,2,6 недели, затем каждые 6 недель
|
1 А-В
|
|
ингибитор ИЛ-17
|
Секукинумаб
|
флаконы порошок 150 мг, подкожно, 150-300мг., на 0, 1, 2, 3, 4 неделе, затем 1 раз в месяц
|
1 А-В
|
|
ингибитор ИЛ-12/23
|
Устекинумаб*
|
п/к и в/в 45-90 мг
|
1 А-В
|
|
ГИБП
|
Цертолизумаб*
|
п/к 200 мг в 2 недели
|
1 А-В
|
|
Ингибиторы костимуляции Т- клеток
|
Абатацепт*
|
125 мг подкожно еженедельно или внутривенно инфузия разовая доза для взрослых составляет 0.5-1 г.
|
1 А-В
|
|
ГИБП
|
Гуселькумаб*
|
П/к, в виде инъекции, вторая инъекция проводится через 4 нед после первой, в дальнейшем 1 раз каждые 8 нед.
|
1 А-В
|
|
|
|
|
https://rheumatol ogy.org/psoriatic- arthritis-guideline
|
*Включение в клинический протокол лекарственных средств, не зарегистрированных в Республике Узбекистан, не является основанием для возмещения затрат в рамках гарантированного объема бесплатной медицинской помощи и в системе обязательного социального медицинского страхования.
|
3С
|
Ингибиторы ФНО-α или Ил17 можно использовать для начала биологического лечения. IL-12 / 23 может быть рассмотрен в случае противопоказаний, непереносимости или неадекватной реакции на TNF α или IL-17.
|
|
3С
|
Биологическая монотерапия обычно рекомендуется при ПcА, но комбинация метотрексата с адалимумабом, инфликсимабом или голимумабом может снизить образование антител к лекарственным препаратам.
|
Решение о терапии ГИБП принимает региональная экспертная комиссия (согласно инструкции по проведению ГИБП) Лечение ГИБП проводится под контролем имеющего опыт врача-ревматолога.
Перед назначением всех ГИБП обязательным является скрининг на туберкулез (проба Манту или Диаскин-тест) и рентгенография легких в двух проекциях или компьютерная томография грудной клетки, которые повторяют каждые 6 месяцев терапии.
ингибитор ФНО-α рекомендуется использовать в сочетании с МТ или при противопоказаниях для назначения МТ или другого БПВП применяется в режиме монотерапии
ингибитор к ИЛ-17. У пациентов с периферическим артритом и неадекватным ответом на один сБПВП следует начинать терапию с ГИБП, если ингибитор ФНО-α не подходит и при выраженном поражение кожи, может быть предпочтительным ингибитор IL-17.
Рекомендуемая доза секукинумаба составляет 150 мг. В зависимости от клинического ответа, дозу препарата можно увеличить до 300 мг. Каждую дозу 300 мг вводят в виде двух отдельных подкожных инъекций по 150 мг.
Ингибитор ФНО-α и ИЛ-17 уменьшают активность артрита, энтезита, дактилита, спондилита и псориаза, задерживают рентгенологическое прогрессирование повреждения суставов и улучшают функциональное состояние больных.
При неэффективности ингибитора ФНО-α рекомендуется переходить на ингибитор IL-17.
В любые сроки лечения ГИБП может возникнуть первичная или вторичная неэффективность. Первичная неэффективность – это отсутствие эффекта через 3 месяца терапии, связана с генетическими факторами, активностью ПсА, повышением веса пациента, курением, отсутствием сопутствующего приема БПВП. Вторичная неэффективность — это образование нейтрализующих антител.
У пациентов с длительной ремиссией можно осторожно снижать дозы препаратов в течение шести месяцев.
При неэффективности ингибитора ФНО-α рекомендуется переходить на ингибитор IL-17.
В любые сроки лечения ГИБП может возникнуть первичная или вторичная неэффективность. Первичная неэффективность – это отсутствие эффекта через 3 месяца терапии, связана с генетическими факторами, активностью ПсА, повышением веса пациента, курением, отсутствием сопутствующего приема БПВП. Вторичная неэффективность — это образование нейтрализующих антител.
У пациентов с длительной ремиссией можно осторожно снижать дозы препаратов в течение шести месяцев.
|
1В
|
У пациентов с периферическим артритом и неадекватным ответом, по крайней мере, на один БПВП и, по крайней мере, на одну ГИБП, или когда ГИБП не подходит, может рассматриваться ингибитор JAK.
|
|
1В
|
У пациентов, которые не реагируют адекватно или не переносят ГИБП, следует рассмотреть возможность перехода на другой ГИБП или таргетно синтетических БПВП, включая один переключатель внутри группы
|
|
3С
|
У пациентов с устойчивой ремиссией может рассматриваться осторожное сужение БПВП
|
[https://cr.minzdrav.gov.ru/schema/562_2
https://rheumatology.org/psoriatic-arthritis-guideline
https://www.eular.org/website/search?search=psoriatic+arthritis]
https://rheumatology.org/psoriatic-arthritis-guideline
https://www.eular.org/website/search?search=psoriatic+arthritis]
Хирургическое вмешательство:
С учетом исследований последних лет, показавших эффективность современных биологических препаратов, хирургическое лечение ограничено.
Хирургическая помощь рассматривается только в том случае, если традиционные подходы потерпели неудачу.
Показания для проведения оперативного лечения тяжелые деформации, затрудняющие выполнение простейших повседневных действий; резистентный к лекарственной терапии
Хирургическая помощь рассматривается только в том случае, если традиционные подходы потерпели неудачу.
Показания для проведения оперативного лечения тяжелые деформации, затрудняющие выполнение простейших повседневных действий; резистентный к лекарственной терапии
Виды хирургического лечения
- протезирование суставов;
- лечебная артроскопия, синовэктомия;
- артродез.
- лечебная артроскопия, синовэктомия;
- артродез.
Противопоказания:
- острый инфаркт миокарда (менее 3 месяцев);
- ОНМК (менее 3 месяцев);
- терминальные стадии сердечной и печеночной недостаточности
- ОНМК (менее 3 месяцев);
- терминальные стадии сердечной и печеночной недостаточности
- любое оперативное вмешательство — это стресс для организма, а стресс — провоцирующий фактор для псориаза.
|
1А
|
Эндопротезирование суставов рекомендовано пациентам ПсА с выраженными болями в суставах, не поддающимися консервативному лечению, при наличии серьёзного нарушения функций сустава (до развития значительных деформаций, нестабильности сустава, контрактур и мышечной атрофии).
|
Дальнейшее наблюдение:
Рекомендовано обучать больных:
- правильным стереотипам повседневных движений, снижающих нагрузку на суставы;
- ежедневной лечебной гимнастике;
- своевременный прием лекарственных препаратов;
- нормализации массы тела.
Амбулаторное наблюдение и лечение у СВ, ревматолога, дерматовенеролога, физиотерапевта, ортопеда-травматолога, офтальмолога, фтизиатра, гинеколога, хирурга и психолога. Длительность наблюдения индивидуально назначают вышеуказанные специалисты.
-консультация дерматолога - диагностика и лечение псориаза;
-консультация травматолог-ортопед - при развитии деструкции суставов, для определения хирургической тактики лечения;
-консультация окулиста – при поражении глаз (уточнение поражения структур органа зрения, назначение локальной терапии);
-консультация фтизиатра – перед проведением терапии генно-инженерными биологическими препаратами, развитие туберкулезной инфекции на фоне применения базисных препаратов;
-консультация гинеколога – совместное наблюдение в период беременности;
-консультация хирурга - при подозрении на желудочно-кишечное кровотечение;
-консультация физиотерапевта – для подбора немедикаментозных методов лечения;
-консультация врача по лечебной физкультуре и спорту - подбор лечебных упражнений для улучшения функции суставов.
-консультация психолога- для психологической поддержки
Ревматолог и дерматолог, осуществляющие лечение и наблюдение за больными c ПсА должны помнить о возможности развития коморбидных заболеваний, при их развитии своевременно направлять пациентов к профильными врачам-специалистами.
[https://cr.minzdrav.gov.ru/schema/562_2
https://rheumatology.org/psoriatic-arthritis-guideline
https://www.eular.org/website/search?search=psoriatic+arthritis]
- правильным стереотипам повседневных движений, снижающих нагрузку на суставы;
- ежедневной лечебной гимнастике;
- своевременный прием лекарственных препаратов;
- нормализации массы тела.
Амбулаторное наблюдение и лечение у СВ, ревматолога, дерматовенеролога, физиотерапевта, ортопеда-травматолога, офтальмолога, фтизиатра, гинеколога, хирурга и психолога. Длительность наблюдения индивидуально назначают вышеуказанные специалисты.
-консультация дерматолога - диагностика и лечение псориаза;
-консультация травматолог-ортопед - при развитии деструкции суставов, для определения хирургической тактики лечения;
-консультация окулиста – при поражении глаз (уточнение поражения структур органа зрения, назначение локальной терапии);
-консультация фтизиатра – перед проведением терапии генно-инженерными биологическими препаратами, развитие туберкулезной инфекции на фоне применения базисных препаратов;
-консультация гинеколога – совместное наблюдение в период беременности;
-консультация хирурга - при подозрении на желудочно-кишечное кровотечение;
-консультация физиотерапевта – для подбора немедикаментозных методов лечения;
-консультация врача по лечебной физкультуре и спорту - подбор лечебных упражнений для улучшения функции суставов.
-консультация психолога- для психологической поддержки
Ревматолог и дерматолог, осуществляющие лечение и наблюдение за больными c ПсА должны помнить о возможности развития коморбидных заболеваний, при их развитии своевременно направлять пациентов к профильными врачам-специалистами.
[https://cr.minzdrav.gov.ru/schema/562_2
https://rheumatology.org/psoriatic-arthritis-guideline
https://www.eular.org/website/search?search=psoriatic+arthritis]
Индикаторы эффективности лечения:
- достижение ремиссии или минимальной активности заболевания;
- замедление или предупреждение рентгенологической прогрессии;
- увеличение продолжительности и качества жизни.
- замедление или предупреждение рентгенологической прогрессии;
- увеличение продолжительности и качества жизни.
Госпитализация
Показания для госпитализации с учетом видов оказания медицинской помощи
Показания для плановой госпитализации:
- ранняя диагностика и верификация диагноза;
- обострение ПсА (при невозможности коррекции лечения на амбулаторном этапе);
- подбор базисных противовоспалительных препаратов (БПВП);
- плановое проведение I и II инфузий генно-инженерной биологической терапии;
- среднетяжелые и тяжелые (неугрожающие жизни) состояния, развившиеся от побочного действия лекарственной терапии
- обострение ПсА (при невозможности коррекции лечения на амбулаторном этапе);
- подбор базисных противовоспалительных препаратов (БПВП);
- плановое проведение I и II инфузий генно-инженерной биологической терапии;
- среднетяжелые и тяжелые (неугрожающие жизни) состояния, развившиеся от побочного действия лекарственной терапии
Показания для экстренной госпитализации:
- высокая степень активности заболевания;
- системные проявления заболевания;
- развитие интеркуррентной инфекции или тяжелых осложнений заболеваний или лекарственной терапии.
[https://cr.minzdrav.gov.ru/schema/562_2
https://rheumatology.org/psoriatic-arthritis-guideline
https://www.eular.org/website/search?search=psoriatic+arthritis]
- системные проявления заболевания;
- развитие интеркуррентной инфекции или тяжелых осложнений заболеваний или лекарственной терапии.
[https://cr.minzdrav.gov.ru/schema/562_2
https://rheumatology.org/psoriatic-arthritis-guideline
https://www.eular.org/website/search?search=psoriatic+arthritis]
Информация
Источники и литература
-
Клинические протоколы, руководства, рекомендации Министерства здравоохранения Республики Узбекистан 2024
- Клинические протоколы, руководства, рекомендации Министерства здравоохранения Республики Узбекистан 2024 - 1. Ревматология: Российские клинические рекомендации / под ред. акад. РАН Е.Л. Насонова. - М.: ГЭОТАР-Медиа, 2019. – 461 с. https://www.rosmedlib.ru/book/ISBN9785970442616.html 2. Федеральные клинические рекомендации. Российское общество дерматовенерологов и косметологов. Ассоциация ревматологов России. Москва 2016. https://rheumatolog.ru/files/clinrec/psoriaticheskiy_artrit_ssylki-21.01.16.pdf 3. Jasvinder A. Singh, Gordon Guyatt, Alexis Ogdie, Dafna D. Gladman, Chad Deal, Atul Deodhar et.al. 2018 American College of Rheumatology/National Psoriasis Foundation Guideline for the Treatment of Psoriatic Arthritis. Arthritis & Rheumatology Vol. 71, No. 1, January 2019, pp 5–32 DOI 10.1002/art.40726 © 2018, American College of Rheumatology. https://pubmed.ncbi.nlm.nih.gov/30499246/ 4. Maria Noviani, Marie Feletar, Peter Nash et.al. Choosing the right treatment for patients with psoriatic arthritis. First Published October 13, 2020 Review Article https://doi.org/10.1177/1759720X20962623. https://pubmed.ncbi.nlm.nih.gov/33133245/ 5. Alexis Ogdie, Laura C Coates, Dafna D Gladman et.al. Treatment guidelines in psoriatic arthritis Rheumatology, Volume 59, Issue Supplement 1, March 2020, Pages i37–i46, https://doi.org/10.1093/rheumatology/kez383. https://pubmed.ncbi.nlm.nih.gov/32159790/ 6. Laure Gossec, Xenofon Baraliakos, et.al. EULAR recommendations for the management of psoriatic arthritis with pharmacological therapies: 2019 update Ann Rheum Dis. 2020 Jun; 79(6):700-712. doi: 10.1136/annrheumdis-2020-217159. 62 https://pubmed.ncbi.nlm.nih.gov/32434812/ 7. Maria Noviani, Marie Feletar, Peter Nash et.al. Peter Nash Choosing the right treatment for patients with psoriatic arthritis. First Published October 13, 2020 Review Article https://doi.org/10.1177/1759720X20962623. https://pubmed.ncbi.nlm.nih.gov/33133245/ 8. Коротаева Т.В., Корсакова Ю.Л., Логинова Е.Ю., Губарь Е.Е., Чамурлиева М.Н. Псориатический артрит. Клинические рекомендации по диагностике и лечению. Современная ревматология. 2018 №2 2018;12(2):22–35. https://mrj.ima-press.net/mrj/article/view/822?locale=ru_RU 9. Gladman DD, Antoni C, Mease P, et al.Psoriatic arthritis: epidemiology, clinical features, course, and outcome. Ann Rheum Dis.2005 Mar;64 Suppl 2:ii14-7. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1766874/ 10. Мишина ОС, Коротаева ТВ. Заболеваемость псориатическим артритом в Российской Федерации: тенденции на современном этапе и перспективы. Научнопрактическая ревматология. 2015;(53)3:251-7. [Mishina OS, Korotaeva TV.Incidence of psoriatic arthritis in Russia:trends at the present stage and prospects. Nauchno-prakticheskaya revmatologiya =Rheumatology Science and Practice. 2015;(53)3:251-7. (In Russ.)]. doi: 10.14412/1995-4484-2015-251-257. https://cyberleninka.ru/article/n/zabolevaemost-psoriaticheskim-artritom-v-rossii-tendentsiina-sovremennom-etape-i-perspektivy 11. Баткаева НВ, Коротаева ТВ, Баткаев ЭА.Структура кардиоваскулярной коморбидности у больных тяжелыми формами псориаза: данные ретроспективного анализа госпитальной когорты. Научно-практическая ревматология. 2017;55(5):493-9. [Batkaeva NV, Korotaeva TV, Batkaev EA.The pattern of cardiovascular comorbidity in patients with severe forms of psoriasis: data of retrospective analysis of a hospital cohort. https://cyberleninka.ru/article/n/raznoobrazie-komorbidnoy-patologii-u-bolnyh-psoriazomtyazhelogo-techeniya 12. Nauchno-prakticheskaya revmatologiya =Rheumatology Science and Practice.2017;55(5):493-9. (In Russ.)]. doi:10.14412/1995-4484-2017-493-499. https://rheumatolog.ru/upload/iblock/335/zt2mt7klb9dou5izums2eov2xpzimwwg/132_56_p b.pdf 13. Kristensen LE, Jorgensen TD, Christensen R, et al Societal costs and patients‘ experience of health inequities before and after diagnosis of psoriatic arthritis: a Danish cohort study. Ann Rheum Dis. 2017 Sep;76(9):1495-1501. doi: 10.1136/ annrheumdis-2016- 210579. Epub 2017 Jan 30. https://pubmed.ncbi.nlm.nih.gov/28137915/ 14. Olivieri I, Padula A, D’Angelo S, et al. Psoriatic arthritis sine psoriasis. J Rheumatol Suppl. 2009 Aug;83:28-9. doi: 10.3899/jrheum. 090218. https://pubmed.ncbi.nlm.nih.gov/19661535/ 15. Mease PJ. Psoriatic Arthritis: update on pathophysiology, assessement and management. Ann Rheum Dis. 2011 Mar;70 Suppl 1:i77-84. doi: 10.1136/ard.2010.140582. https://www.perspectivesinrheumaticdiseases.com/?utm_campaign=409620.01_lbu/gam e_prd_inperson_9_2024_cme_google&utm_source=lbu&utm_source_type=prop&utm_medium=ban &utm_driver_type=lb&gad_source=1&gclid=Cj0KCQjw6PGxBhCVARIsAIumnWapK9H9 4IDNOujlMB2wDofmRiTJAKVKsgiIoxWRT5W-DJeCepOq7swaAst5EALw_wcB 16. Love TJ, Zhu Y, Zhang Y, et al. Obesity and the risk of psoriatic arthritis: a populationbased study. Ann Rheum Dis. 2012 Aug; 71(8):1273-7. doi: 10.1136/annrheumdis- 2012-201299. Epub 2012 May 14. https://pubmed.ncbi.nlm.nih.gov/22586165/ 17. Чамурлиева МН, Логинова ЕЮ, Коротаева ТВ. Выявляемость псориатического артрита у больных псориазом в дерматологической и ревматологической клинике. Современная ревматология. 2016;10(4): 47-50. [Chamurlieva MN, Loginova EYu, Korotaeva TV. Detection rates of psoriatic arthritis in patients with psoriasis in a dermatology and rheumatology clinic. Sovremennaya revmatologiya = Modern Rheumatology Journal. 2016;10(4):47-50. (In Russ.)]. doi: 10.14412/1996-7012-2016-4-47-50 16. https://mrj.ima-press.net/mrj/article/view/718/697 18. Schoels MM, Aletaha D, Alasti F, et al. Disease activity in psoriatic arthritis (PsA): defining remission and treatment success using the DAPSA score. Ann Rheum Dis. 2016 May;75(5):811-8. doi: 10.1136/annrheumdis- 2015-207507. Epub 2015 Aug 12. https://pubmed.ncbi.nlm.nih.gov/26269398/ 19. Coates LC, Kavanaugh A, Mease PJ, et al. Group for Research and Assessment of Psoriasis and Psoriatic Arthritis 2015 Treatment Recommendations for Psoriatic Arthritis. Arthritis Rheumatol. 2016 May;68(5): 1060-71. doi: 10.1002/art.39573. Epub 2016 Mar 23. https://pubmed.ncbi.nlm.nih.gov/26749174/ 20. Корсакова ЮЛ, Денисов ЛН. Эффективность и безопасность нового препарата для лечения псориаза и псориатического артрита – апремиласта. Научно-практическая ревматология. 2016;(54) 5:572-8. [Korsakova YuL, Denisov LN. The efficacy and safety of the new drug apremilast for the treatment of psoriasis and psoriatic arthritis. Nauchnoprakticheskaya revmatologiya = Rheumatology Science and Practice. 2016;(54) 5:572-8. (In Russ.)]. doi: 10.14412/1995- 4484-2016-572-577. https://cyberleninka.ru/article/n/effektivnost-i-bezopasnost-novogo-preparata-dlyalecheniya-psoriaza-i-psoriaticheskogo-artrita-apremilasta 21. Mease P, Hall S, FitzGerald O, et al. Tofacitinib or Adalimumab versus Placebo for Psoriatic Arthritis. N Engl J Med. 2017 Oct 19; 377(16):1537-1550. doi: 10.1056/NEJMoa 1615975. https://pubmed.ncbi.nlm.nih.gov/29045212/ 22. https://cr.minzdrav.gov.ru/schema/562_2 23. https://rheumatology.org/psoriatic-arthritis-guideline 24. https://www.eular.org/website/search?search=psoriatic+arthritis
Информация
В разработке клинического протокола и стандарта внесли вклад:
По организации процесса члены рабочей группы по направлению ревматология:
|
Азизова Ф.Л.
|
д.м.н. профессор, проректор по науке и инновациям ТМА
|
|
Аляви Б.А.
|
д.м.н., директор РСНПМЦИТ и МР;
|
|
Мирахмедова Х.Т.
|
д.м.н., зав.кафедрой пропедевтики внутренних болезней №1 ТМА, консультант по ревматологии МЗ РУз;
|
|
Рахимова Д.А.
|
д.м.н. зав. лабораторией РСНПМЦИТ и МР т.ф.д., главный терапевт МЗ РУз
|
|
Алиахунова М.Ю.
|
д.м.н., профессор, зав. отделении ревматологии РСНПМЦИТ и МР;
|
|
Набиева Д.А.
|
д.м.н. профессор, зав.кафедрой факультетской и госпитальной терапии, проф. патологий №1 ТМА
|
|
Дадабаева Н.А.
|
к.м.н., доцент кафедры пропедевтики внутренних болезней №1 ТМА;
|
|
Собиров М.А.
|
д.м.н., зав.кафедры терапевтических направлений ТГСИ консультант по нефрологии МЗ РУз;
|
|
Ирисметов М.Э.
|
д.м.н., профессор, директор НИИ Травматологии ва ортопедии, главный консультант по направлению Травматологии и ортопедии МЗ РУЗ
|
Список авторов:
|
д.м.н., зав. кафедрой пропедевтики внутренних болезней Мирахмедова Х.Т. №1 ТМА, консультант по ревматологии МЗ РУз;
|
|
|
Рахимова Д.А.
|
д.м.н. зав. лабораторией РСНПМЦИТ и МР т.ф.д., главный терапевт МЗ РУз
|
|
Алиахунова М.Ю.
|
д.м.н., профессор, зав. отделении ревматологии РСНПМЦИТ и МР;
|
|
Дадабаева Н.А.
|
к.м.н., доцент кафедры пропедевтики внутренних болезней №1 ТМА;
|
|
Набиева Д.А.
|
д.м.н. профессор, зав.кафедрой факультетской и госпитальной терапии, проф. патологий №1 ТМА
|
|
Шодикулова Г.З.
|
д.м.н., профессор, зав каф СамГМУ главный ревматолог Самаркандской области;
|
|
Джураева Э.Р.
|
к.м.н., доцент кафедры факультетской и госпитальной терапии, проф. патологий №1 ТМА
|
|
Хамраев Х.Х.
|
к.м.н., доцент кафедры внутренних болезней №1 СамГМУ
|
|
Абдуллаев У.С.
|
к.м.н., ассистент кафедры пропедевтики внутренних болезней №1 ТМА.
|
|
Мухсимова Н.Р.
|
к.м.н., ассистент кафедры пропедевтики внутренних болезней №1 ТМА.
|
|
Саидрасулова Г.Б.
|
к.м.н., ассистент кафедры пропедевтики внутренних болезней №1 ТМА.
|
|
Ганиева Н.А.
|
к.м.н., ассистент кафедры факультетской и госпитальной
терапии, проф. патологий №1 ТМА |
|
Бердиева Д.У.
|
к.м.н., ассистент кафедры факультетской и госпитальной терапии, проф. патологий №1 ТМА
|
|
Абдурахмонова Н.М.
|
д.м.н., доцент кафедры внутренних болезней №2 ТМА
|
|
Буранова С.Н.
|
к.м.н., ассистент кафедры внутренних болезней №2 ТМА
|
|
Нажмиддинов Г.Р.
|
Главный ревматолог Ферганской области
|
|
Бомуродова Д.Б.
|
Главный ревматолог Бухарской области
|
Рецензенты:
| 1. Ахмедов | – заведующая кафедрой внутренних болезней №2 Ташкентской Х.С. медицинской академии, д.м.н., профессор; |
|
2. Шукурова Сурайё Максудовна
|
– д.м.н., профессор, член-корр. НАНТ, заведующая кафедрой терапии и кардиоревматологии ГОУ «Института последипломного образования в сфере здравоохранения Республики Таджикистан», главный терапевт МЗ и СЗН РТ, председатель ассоциации терапевтов и ревматологов РТ, член Президиума Азиатско-Тихоокеанской лиги против ревматизма (APLAR).
|
Клинический протокол был утвержден на учёном совете ТМА протоколом собрания №5 от 08 мая 2024 года.
Техническая экспертная оценка и редактирование:
-
Н.Мухсимова – ассистент кафедры пропедевтики внутренних болезней №1 ТМА
-
Г.Саидрасулова – ассистент кафедры пропедевтики внутренних болезней №1 ТМА
Экспертная оценка специалистов Экспертной группы при Министерстве здравоохранения Республики Узбекистан:
1. Ф.Б.Сабирова – к.м.н., заведующая отделением кардиоревматологии Республиканского научно-практического медицинского центра педиатрии, консультант по детской ревматологии при МЗ РУЗ.
Данный клинический протокол и стандарт был разработан при организационной и методической поддержке под руководством заместителя министра д.м.н., Ф.Р. Шарипова, Начальника управления медицинского страхования Ш.К.Алмарданова, начальника отдела разработки клинических протоколов и стандартов д.м.н. С.А. Убайдуллаевой, Главных специалистов отдела разработки клинических протоколов и стандартов Ш.Р.Нуримовой, С.К.Усманова и Г.Т.Джумаевой.
Оценка приемлемости и используемости в практике клинических протоколов проведено совместно с представителями практического звена здравоохранения города Ташкента и Ташкентской области.
Практикующие врачи:
-
М.В.Мирхамидов – заведующий отделением ревматологии многопрофильной клиники ТМА.
-
З.Х.Махмудова – заведующая отделением ревматологии 1-ГКБ города Ташкент.
-
Н.А.Абдувалиева – МПЦП города Олмалик, гл. ревматолог Ташкентской области.
Сокращения, используемые в протоколе:
| АДА | - адалимумаб |
|
АС
|
- анкилозирующий спондилит
|
|
АЦЦП
|
- антитела к циклическому цитруллинированному пептиду
|
|
АСТ
|
- аспартатаминотрансфераза
|
|
АЛТ
|
- аланинаминотрансфераза
|
|
ASAS
|
- Аssessment ofpondyloArthritis Internationalociety – международное общество по изучению спондилоартритов
|
|
БПВП
|
- базисные противовоспалительные препараты
|
|
ВАШ
|
- визуально-аналоговая шкала
|
|
ВБС
|
- воспалительная боль в спине
|
|
ВСГК
|
- внутрисуставные глюкокортикоиды
|
|
BSA
|
- площадь псориатического поражения кожи BSA (Body Surface Area, %)
|
|
PASI
|
- индекс распространенности и тяжести псориаза (Psoriasis Activity Score Index)
|
|
ГИБП
|
- генно-инженерные биологические препараты
|
|
ГК
|
- глюкокортикоиды
|
|
ДМФС
|
- дистальный межфаланговый сустав
|
|
ИБС
|
- ишемическая болезнь сердца
|
|
ИЛ
|
- интерлейкин
|
|
ИНФ
|
- инфликсимаб
|
|
и-ФНО-α
|
- ингибиторы ФНО-альфа
|
|
ИЛ-17
|
-ингибитор интерлейкина 17
|
|
ЛеФ
|
- лефлуномид
|
|
МРТ
|
- магнитно-резонансная терапия
|
|
МТ
|
- метотрексат
|
|
НПВП
|
- нестероидные противовоспалительные препараты
|
|
НР
|
- нежелательная реакция
|
|
HLA-B27
|
- человеческий лейкоцитарный антиген B27
|
|
ОБП
|
- оценка боли пациентом
|
|
ОЗП
|
- оценка заболевания пациентом
|
|
ОЗВ
|
- оценка заболевания врачом
|
|
ПсА
|
- псориатический артрит
|
|
Пс
|
- псориаз
|
|
РФ
|
- ревматоидный фактор
|
|
CASPAR
|
- ClASsification criteria for Psoriatic Arthritis
|
|
СЕК
|
- секукинумаб
|
|
СОЭ
|
- скорость оседания эритроцитов
|
|
СРБ
|
- С-реактивный белок
|
|
СпА
|
- спондилоартриты
|
|
ССЗ
|
- сульфасалазин
|
|
тсБПВП
|
- таргетные синтетические БПВП
|
|
УЗИ
|
- ультразвуковое исследование
|
|
ЦсА
|
- циклоспорин
|
|
ЧБС
|
- число болезненных суставов
|
|
ЧПС
|
- число припухших суставов
|
|
ЭТА
|
- этанерцепт
|
|
ЭКГ
|
- электрокардиография
|
|
ЭхоКГ
|
- эхокардиография
|
|
ЭГФДС
|
- фиброгастроскопия
|
|
ФК
|
- функциональный класс
|
Шкала уровня доказательности, на основе доказательной медицины:
Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств):
Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств):
| УДД | Расшифровка |
| 1 | Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа |
|
2
|
Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа
|
|
3 |
Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования
|
|
4
|
Несравнительные исследования, описание клинического случая
|
|
5
|
Имеется лишь обоснование механизма действия или мнение экспертов
|
Шкала оценки уровней достоверности доказательств (УДД) для профилактических, лечебных, реабилитационных вмешательств
|
УДД
|
Расшифровка
|
|
1
|
Систематический обзор РКИ с применением мета-анализа
|
|
2
|
Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением мета-анализа
|
|
3
|
Нерандомизированные сравнительные исследования, в т.ч. когортные исследования
|
|
4
|
Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай-контроль»
|
|
5
|
Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов
|
Шкала оценки уровней убедительности рекомендаций (УУР) для профилактических, диагностических, лечебных, реабилитационных вмешательств
|
УУР
|
Расшифровка
|
|
A |
Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными)
|
|
B |
Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и или их выводы по интересующим исходам не являются согласованными)
|
|
C |
Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными)
|
Организационные аспекты протокола:
информация об отсутствии конфликта интересов: конфликта интересов – нет;
данные экспертов (специалистов республики и зарубежных стран): Заведующая отделением кардиоревматологии Республиканского специализированного научно- практического центра педиатрии РУЗ, специальный консультант детской ревматологии МЗ РУЗ к.м.н. Ф.Б.Сабирова;
указание условий пересмотра протокола: пересмотр протокола через 3 или 5 лет после его разработки или при наличии новых методов с уровнем доказательности;
данные экспертов (специалистов республики и зарубежных стран): Заведующая отделением кардиоревматологии Республиканского специализированного научно- практического центра педиатрии РУЗ, специальный консультант детской ревматологии МЗ РУЗ к.м.н. Ф.Б.Сабирова;
указание условий пересмотра протокола: пересмотр протокола через 3 или 5 лет после его разработки или при наличии новых методов с уровнем доказательности;
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.