Послеродовой выворот матки
 Версия: Клинические протоколы МЗ РК - 2024 (Казахстан)
Версия: Клинические протоколы МЗ РК - 2024 (Казахстан)
Задержка плаценты без кровотечения (O73.0), Кровотечение в третьем периоде родов (O72.0), Позднее или вторичное послеродовое кровотечение (O72.2), Послеродовой выворот матки (O71.2)
Акушерство и гинекология
Общая информация
Краткое описание
Одобрено
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «04» марта 2025 года
Протокол №226
КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
ПОСЛЕРОДОВЫЙ ВЫВОРОТ МАТКИ
Выворот матки – транспозиция матки, при которой дно матки начинает образовывать воронку, выпуклая кривизна которой обращена в полость матки, а вогнутая в брюшную полость. Воронка постепенно углубляется, и вывороченная наизнанку матка выпадает наружу [1].
Код(ы) МКБ-10:
Сокращения, используемые в протоколе:
Категория пациентов: роженицы, родильницы.
Шкала уровня доказательности:

Выворот матки – транспозиция матки, при которой дно матки начинает образовывать воронку, выпуклая кривизна которой обращена в полость матки, а вогнутая в брюшную полость. Воронка постепенно углубляется, и вывороченная наизнанку матка выпадает наружу [1].
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10:
|
Код
|
Название |
| О71.2 | Послеродовый выворот матки |
|
О72
|
Послеродовое кровотечение |
| О72.0 | Кровотечение в третьем периоде родов. |
|
О72.2
|
Кровотечение, связанное с задержкой, приращением или ущемлением плаценты
Позднее или вторичное послеродовое кровотечение
|
|
О73.0
|
Задержка плаценты без кровотечения (приращение плаценты без кровотечения) |
Дата разработки и пересмотра протокола: 2013 год (пересмотр 2024 год).
Сокращения, используемые в протоколе:
|
МКБ
|
Международная классификация болезней |
| ДВС | Диссеминированное внутрисосудистое свертывание крови |
| МНО | Международное нормализованное отношение |
|
АПТВ
|
Активированное парциальное тромбопластиновое время |
| ТЭГ | Тромбоэластограмма |
| УЗИ | Ультразвуковое исследование |
|
ОМТ
|
Органы малого таза |
| АМК | Аномальные маточные кровотечения |
Пользователи протокола: врачи акушеры-гинекологи, фельдшера, акушерки, анестезиологи-реаниматологи.
Категория пациентов: роженицы, родильницы.
Шкала уровня доказательности:

Классификация
Классификация:
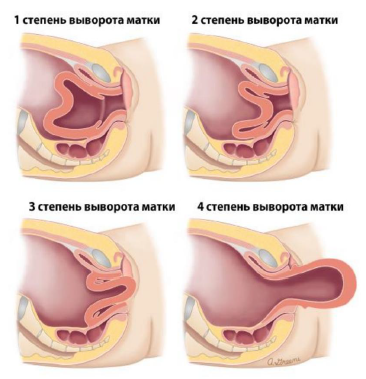
По степени выворота [3] (рис.1):
I степень – неполный выворот (дно матки не выходит за пределы внутреннего зева);
II степень – полный выворот во влагалище;
III степень – полный выворот матки за пределы половой щели
IV степень – полное выпадение влагалища и матки за пределы половой щели.
Неполный выворот матки [10]:
Характеризуется:
Минимальная кровопотеря;
При обследовании через расширенную шейку матки – матка в полости эндометрия;
При пальпации передней брюшной стенки ощущается чашеобразный выступ (в норме дно матки сферическое);
При отсутствии кровотечения и видимой клиники – патология может остаться незамеченной на дни и недели.
По времени развития выворота матки после родов [4]:

Рисунок 1. Степени выворота матки.
По времени развития выворота матки после родов [4]:
острый выворот матки - первые 24 часа после родов;
подострый - от 24 часов до 4 недель;
хронический выворот матки - после родов прошло более 4 недель.
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания:
Жалобы на острую боль внизу живота, внутренняя поверхность матки визуализируется во влагалище, отсутствие дна матки при пальпации передней брюшной стенки, кровотечение из половых путей.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Диагностические критерии:
Жалобы
Сильная постоянная боль в гипогастральной области в третьем периоде родов;
Кровотечение из влагалища
Типичные симптомы:
Острая боль внизу живота
Возможные симптомы:
Симптомы геморрагического и травматического шока
Отсутствие дна матки при пальпации передней брюшной стенки
Внутренняя поверхность дна матки визуализируется во влагалище
Основные лабораторные диагностические исследования:
Используются уже для оценки тяжести анемии и диагностики коагулопатии (ДВС-синдрома) на фоне кровопотери:
Общий анализ крови: концентрация гемоглобина, эритроциты и гематокрит
Дополнительные лабораторные диагностические исследования: нет
Основные инструментальные диагностические исследования:
Дополнительные инструментальные диагностические исследования: нет.
Диагностический алгоритм:
Коагулограмма: количество тромбоцитов, концентрация фибриногена, МНО, АПТВ.
Дополнительные лабораторные диагностические исследования: нет
Основные инструментальные диагностические исследования:
Осмотр в зеркалах (I и II степени выворота матки);
Ультразвуковое исследование может быть использовано для подтверждения диагноза, если клиническое обследование неинформативно.
Тромбоэластография (ТЭГ) - для диагностики коагулопатии и ДВС-синдрома на фоне массивной кровопотери.
Дополнительные инструментальные диагностические исследования: нет.
Диагностический алгоритм:

Дифференциальный диагноз
Дифференциальная диагностика:
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Родившийся миоматозный узел | Единство симптомов |
1. Анамнез;
2. Ручное обследование полости матки;
3. УЗИ ОМТ
4. ОАК
5.Биохимический анализ крови
6.Коагулограмма
|
1. Ранее диагностированная миома матки;
2. АМК в анамнезе
3. Узловатое образование с неровными контурами.
|
Лечение (амбулатория)
Тактика лечения на амбулаторном уровне: нет.
Лечение (стационар)
Тактика лечения на стационарном уровне
Немедикаментозное лечение: нет.
Медикаментозное лечение:
A. В родильной палате производится быстрая репозиция дна матки вверх через шейку матки в полость малого таза под адекватным обезболиванием (рис.2) [7];
B. При не отделившемся последе не производится отделение последа с последующей репозицией матки т.к попытки насильственного отделения последа могут привести к массивному кровотечению и усугубить геморрагический шок, в связи с чем рекомендуется не производить отделение последа до вправления выворота матки.
C. При стабильном состоянии пациентки после первой неуспешной попытки репозиции матки, провести токолиз после чего повторить попытку репозицию матки под обезболиванием.
D. После отделения последа и репозиции матки инфузия окситоцина внутривенно;
E. Антибиотикопрофилактика проводится однократной дозой цефалоспорина первого поколения Цефазолином для профилактики эндометрита, при условии, что у пациента нет аллергии на пенициллин. Доза антибиотика в зависимости от массы тела: цефазолин 1000 мг в/в для пациентов <80 кг, 2000–3000 мг в/в для пациентов ≥80 кг. У пациентов с истинной аллергией на пенициллин рекомендуется однократная доза клиндамицина и гентамицина для покрытия грамположительных, грамотрицательных и анаэробных бактерий.
F. При истинном приращении последа показано хирургическое лечение в объеме гистерэктомии.
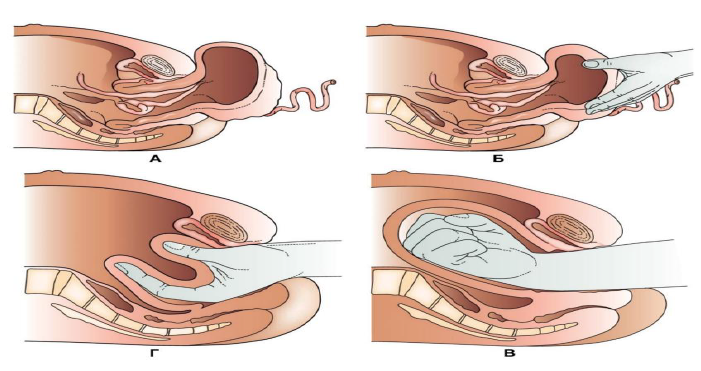
Рисунок 2. Ручное вправление матки при послеродовом вывороте. А) Полный острый выворот матки с прикрепленной плацентой на дне матки. Б) Дно матки захватывается ладонью, пальцы направлены к заднему своду. В) Матка поднимается из таза и направляется с постоянным давлением к пупку. Г) Дно матки удерживается в данном положении в течение 3 минут.
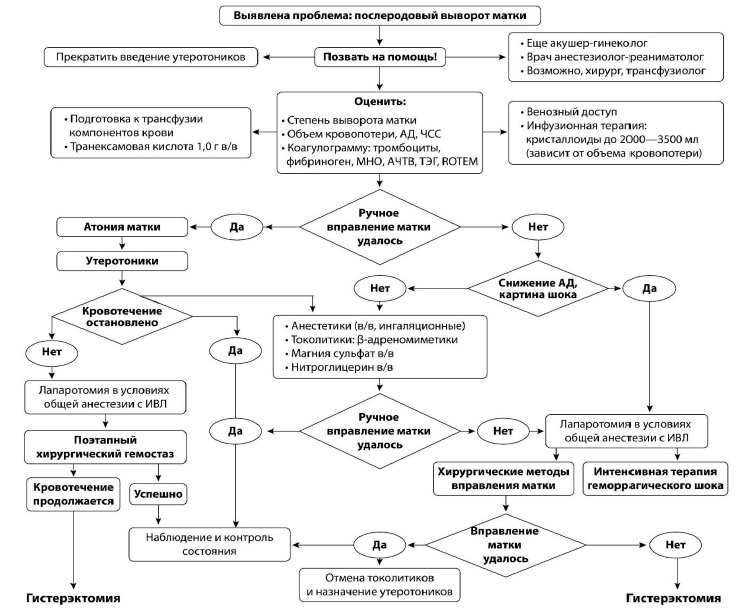
Выворот матки является чрезвычайной ситуацией и врачи должны вызывать дополнительный персонал, имеющий опыт в акушерских неотложных ситуациях, а также анестезиологов и персонал операционной, если в этом есть необходимость. Пациентке может потребоваться перевод из родильного зала в операционную, если ручная замена матки не удалась.
Обеспечьте адекватный внутривенный доступ и интенсивную инфузионную терапию кристаллоидами/препаратами крови. Установите две внутривенные линии большого диаметра (один внутривенный катетер должен быть 16 калибра) и вводите кристаллоиды для поддержания артериального давления. Возьмите кровь на анализ для базовых лабораторных анализов, включая общий анализ крови и исследования коагуляции (концентрация фибриногена, протромбиновое время, активированное частичное тромбопластиновое время). Препараты крови вводятся по мере необходимости для лечения гиповолемии и геморрагического шока, а также для устранения коагулопатии, если она присутствует.
Основные лекарственные средства:
Индикаторы эффективности лечения:

Рисунок 2. Ручное вправление матки при послеродовом вывороте. А) Полный острый выворот матки с прикрепленной плацентой на дне матки. Б) Дно матки захватывается ладонью, пальцы направлены к заднему своду. В) Матка поднимается из таза и направляется с постоянным давлением к пупку. Г) Дно матки удерживается в данном положении в течение 3 минут.
Если плацента все еще прикреплена, ее обычно не удаляют до тех пор, пока не будут введены жидкости и анестетики, расслабляющие матку. Токолитическое средство, такое как магния сульфат (стартовая доза: 25% 20 мл в/в болюсно в течение 15-20 мин; поддерживающая доза: 25% 80 мл + натрия хлорид 320 мл в/в капельно в виде непрерывной внутривенной инфузии, успешно применялись для расслабления матки и ее репозиции. Любая часть инвертированной матки, пролабировавшая за пределы влагалища, возвращается внутрь влагалища [5].
Выворот матки является чрезвычайной ситуацией и врачи должны вызывать дополнительный персонал, имеющий опыт в акушерских неотложных ситуациях, а также анестезиологов и персонал операционной, если в этом есть необходимость. Пациентке может потребоваться перевод из родильного зала в операционную, если ручная замена матки не удалась.
Обеспечьте адекватный внутривенный доступ и интенсивную инфузионную терапию кристаллоидами/препаратами крови. Установите две внутривенные линии большого диаметра (один внутривенный катетер должен быть 16 калибра) и вводите кристаллоиды для поддержания артериального давления. Возьмите кровь на анализ для базовых лабораторных анализов, включая общий анализ крови и исследования коагуляции (концентрация фибриногена, протромбиновое время, активированное частичное тромбопластиновое время). Препараты крови вводятся по мере необходимости для лечения гиповолемии и геморрагического шока, а также для устранения коагулопатии, если она присутствует.
Основные лекарственные средства:
|
Фармакотерапевтическая группа
|
Международное непатентованное наименование лекарственного средства | Способ применения | Уровень доказательности |
| Утеротоническая терапия | |||
|
Гормоны задней доли гипофиза
ЛС первой линии
|
Окситоцин, раствор для внутривенного и внутримышечного введения, 5 МЕ/мл, ампулы по 1 мл |
10 МЕ на 0,9% натрия хлорида 500 мл в/в капельно (60 капель в минуту) или 125 мл/час используя дозатор.
20 МЕ на 0,9% натрия хлорида 500 мл в/в капельно (40 капель в минуту) или 120 мл/час используя дозатор.
Максимальная суточная доза 60 МЕ.
Таблица скорости введения окситоцина см. в приложении №1.
|
А |
|
Простагландины
ЛС второй линии
|
Мизопростол, таблетки, 0.2 мг
(200 мкг)
|
Ректально, 800-1000 мкг | А |
| Антибиотикопрофилактика | |||
|
Цефалоспорины
ЛС выбора
|
Цефазолин | в\в однократно в дозе 1000 мг, за 30 минут до операции с целью профилактики эндометрита | А |
| Противовоспалительные и противоревматические средства | |||
|
НПВС
ЛС выбора
|
Кеторолак, раствор для внутривенного и внутримышечного введения, 30 мг/мл, таб. 10 мг | разовая доза в\в или в\м составляет 10–30 мг, кратность введения до 4 раз в сутки (каждые 6–8 ч). Кеторолак назначают внутривеннов/внутримышечно или орально для лечения болей в течение не более 5 дней | В |
| Солевые растворы | |||
|
Натрия хлорид,
раствор для инфузий 0,9%
ЛС выбора
|
Натрия хлорид,
раствор для инфузий 0,9%
|
нутривенно | А |
| Растворы электролитов | |||
|
Магния сульфат
ЛС выбора
|
Магния сульфат |
25% - 20 мл в/в болюсно в течение 15-20 мин;
поддерживающая доза: 25% - 80 мл + Натрия хлорид 0,9 % - 320 мл в/в капельно в виде непрерывной внутривенной инфузии
|
А |
| Растворы, влияющие на электролитный баланс | |||
|
Электролиты
ЛС выбора
|
Натрий хлорид 0,9% | при клинике без шока при кровопотере 500 -1000 мл инфузия согретого натрия хлорида 0,9% в соотношении к первоначальному объему кровопотери 2:1 (1000 мл натрия хлорида : 500 мл кровопотери). Введение начальной дозы: 500 мл натрия хлорида в/в за 30 мин, и последующие 500 мл внутривенно за 60 мин. | А |
Приложение 1
Расчет скорости инфузии окситоцина
Метод O’Sullivan:
| Параметр | 10 ЕД окситоцина + 500 мл физ. р-ра | 10 ЕД окситоцина + 400 мл физ. р-ра | 10 ЕД окситоцина + 200 мл физ. р-ра | 20 ЕД окситоцина + 500 мл физ. р-ра | 20 ЕД окситоцина + 400 мл физ. р-ра | 20 ЕД окситоцина + 200 мл физ. р-ра |
| Общий объем раствора | 2 мл + 500 мл = 502 мл | 2 мл + 400 мл = 402 мл | 2 мл + 200 мл = 202 мл | 4 мл + 500 мл = 504 мл | 4 мл + 400 мл = 404 мл | 4 мл + 200 мл = 204 мл |
| Скорость инфузии (мл/час) | 125 мл/час | 100 мл/час | 50 мл/час |
120 мл/час
|
100 мл/час | 50 мл/час |
| Скорость инфузии (мл/мин) | 125 ÷ 60 = 2,08 мл/мин | 100 ÷ 60 = 1,66 мл/мин | 50 ÷ 60 = 0,83 мл/мин | 120 ÷ 60 = 2,0 мл/мин | 100 ÷ 60 = 1,66 мл/мин | 50÷ 60 = 0,83 мл/мин |
| Капли в минуту | 2,083 × 20 = 42 капли/мин | 1,66× 20 = 33 капли/мин | 0,83 × 20 = 17 капли/мин | 2,0 × 20 = 40 капли/мин | 1,66 × 20 = 33 капли/мин | 0,83× 20 = 17 капли/мин |
Хирургическое вмешательство
Виды вмешательств:
Метод O’Sullivan;
Абдоминально-вагинальная коррекция;
Метод Haultian;
Гистероэктомия.
Метод O’Sullivan:
Показания: при неудаче ручного вправления дна матки в его нормальное анатомическое положение с использованием гидростатического давления.
Техника: Во влагалище вводится подогретый стерильный физиологический раствор. Рука врача или силиконовый венозный стаканчик используются в качестве фиксатора жидкости для создания внутривлагалищного гидростатического давления и последующей коррекции выворота. Мешок с жидкостью должен быть приподнят примерно на 100-150 см над влагалищем, чтобы гарантировать достаточное давление. Данный метод также эффективен для предотвращения кровопотери и повторного выворота матки. Возможные осложнения включают в себя инфекцию, неудачный результат процедуры и эмболия физиологическим раствором.
Обезболивание: общий наркоз с применением миорелаксантов.
Произвести нижнесрединным разрезом вскрытие передней стенки брюшной полости по методу Huntington
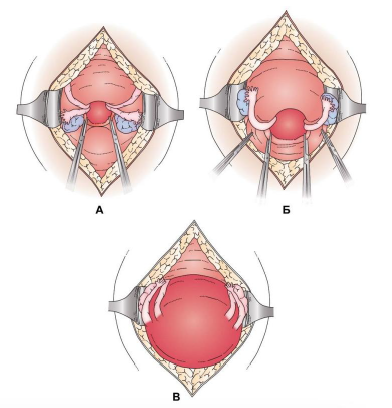
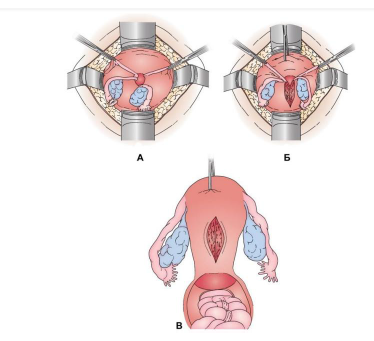
NB! Если перечисленные выше мероприятия не помогли, проводится абдоминально-вагинальная коррекция (рис.3).
Обезболивание: общий наркоз с применением миорелаксантов.

Рисунок 3. Абдоминально-вагинальная коррекция.
Произвести нижнесрединным разрезом вскрытие передней стенки брюшной полости по методу Huntington
a) Растянуть контракционное шеечное кольцо пальцами, ввести зажим Мюзо через шеечное кольцо в полость ввернутой матки по направлению ко дну матки и захватить ввернутое дно матки.
b) Провести осторожное непрерывное вытягивание дна матки, пока ассистент пытается провести ручную коррекцию вагинально.
c) Если вытягивание не помогло, сделать горизонтальный надрез контракционного шеечного кольца по задней стенке (там, где надрез может с меньшей степенью вероятности ранить мочевой пузырь или маточные сосуды). Поверхность матки захватывается двумя зажимами и зажимает примерно 2-2,5 см внутри кратера и производят осторожное натяжение. Давление на вывернутое дно матки через влагалище ассистентом может облегчить процедуру.
d) По мере извлечения тела матки из кратера накладывается дополнительный набор зажимов и используется для захвата круглых связок на 2 – 2,5 см выше первого набора зажимов.
e) Ушить послойно брюшную полость.
f) Применение утеротонических препаратов.
g) Антибактериальная терапия (цефалоспорины: цефазолин 1000 мг 2 раза в сутки)
Назначить аналгетики кеторолак 2,0 мл внутримышечно 3 дня 2 раза в сутки.
Рисунок 4. Вправление матки по методу Haultain [11].
Техника
Метод Haultian.
Показания: при неудачной попытке ручного вправления дна матки в его нормальное анатомического положения с использованием гидростатического давления.
Если матка не проходит через сократившуюся шейку, то ее необходимо рассечь вертикально по задней стенке - метод Haultian (Рис.4). После вправления матки разрез на шейке ушивается.
Рисунок 4. Вправление матки по методу Haultain [11].

Техника
- Продольный разрез делается сзади через стенки матки, включая сужающее кольцо. Затем тело перемещается путем давления на вывернутое дно через влагалище помощником.
- После репозиции тела разрез на задней поверхности матки необходимо зашить наглухо аналогично закрытию разреза после классического кесарева сечения.
- Восстановленная матка.
Техника:
Лапароскопическая техника репозиции матки.
Техника:
- Произвести лапароскопический доступ в брюшную полость.
- Наложить зажимы на круглые маточные связки на доступном участке, поэтапно перекладывая зажимы на 2-2,5 см в сторону ввернутой полости матки. Ввести зажим Мюзо через шеечное кольцо в полость ввернутой матки по направлению ко дну матки и захватить ввернутое дно матки, и вывести в брюшную полость.
- Провести осторожное непрерывное вытягивание дна матки, пока ассистент пытается провести ручную коррекцию вагинально.
- Ушить брюшную полость после извлечения троакаров.
- Применение утеротонических препаратов.
- Антибактериальная терапия
- Назначить аналгетики.
Вагинальный доступы рассечения шейки матки (методы Kustner и Spinelli) в настоящее время не рекомендуются в связи с высокой вероятностью осложнений (ранение мочевого пузыря, мочеточника или магистральных сосудов). Для предупреждения повторного выворота матки после её вправления можно ввести вагинальный и/или маточный баллон или наложить компрессионные швы. Возможна установка двухбаллоной маточно-вагинальной системы на 10-14ч [8, 9].
Тактика ведения при неполном вывороте матки:
Гистероэктомия
Показания: placenta accreta, безэффективность вправления, массивное акушерское кровотечение, осложнившееся ДВС синдромом.
Тактика ведения при неполном вывороте матки:
- проводится в условиях развернутой операционной с участием анестезиолога-реаниматолога
- ручное вправление матки;
- абдоминально-вагинальная коррекция;
- вправление матки по методу Haultain [11]
- профилактика акушерского кровотечения
Тактика ведения при полном вывороте матки:
проводится в условиях развернутой операционной с участием анестезиолога-реаниматолога
- ручное вправление матки;
- абдоминально-вагинальная коррекция
- вправление матки по методу Haultain [11]
- лапароскопическая техника репозиции матки
- борьба с акушерским кровотечением (КП «Послеродовое кровотечение»)
- при неэффективности вышеуказанных мероприятий на 1-2 уровне оказания перинатальной помощи, активировать схему оповещения согласно Приказа Министра здравоохранения Республики Казахстан от 26 августа 2021 года № ҚР ДСМ-92 «Об утверждении стандарта организации оказания акушерско-гинекологической помощи в Республике Казахстан» [13].
Тактика ведения при поздней диагностике выворота матки:
- борьба с акушерским кровотечением
- экстренная лапаротомия
- абдоминально-вагинальная коррекция;
- вправление матки по методу Haultain [11]
- гистерэктомия.
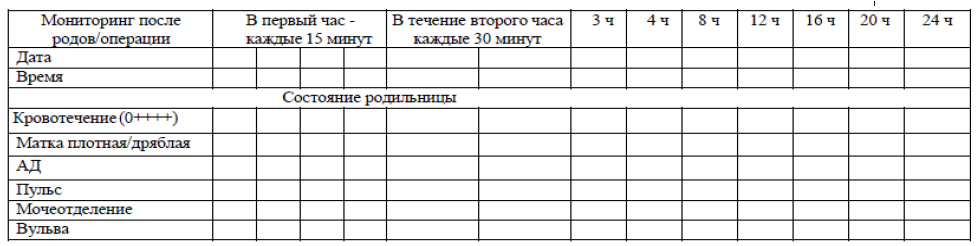
Послеоперационное ведение (в первые 24 часа):
Таблица №3.
Дальнейшее ведение:
Послеоперационное ведение (в первые 24 часа):
Таблица №3.

Сопровождение пациента на амбулаторном уровне:
Диспансеризация в течении 1-го года;
Выбор метода контрацепции;
Лечение анемии.
Индикаторы эффективности лечения:
вправление матки,
отсутствие послеродовых осложнений.
Госпитализация
Показания для госпитализации с указанием типа госпитализации:
Плановая госпитализация: нет.
Экстренная госпитализация: роды, послеродовый период, послеоперационный период.
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2024
- 1. Puerperal uterine inversion George Macones, Vincenzo Berghella, Vanessa A Barss, Up to Date march 2023 - https://www.uptodate.com/contents/puerperal-uterine-inversion. 2. Coad SL, Dahlgren LS, Hutcheon JA. Risks and consequences of puerperal uterine inversion in the United States, 2004 through 2013. Am J Obstet Gynecol. 2017 Sep;217(3):377.e1-377.e6. doi:10.1016/j.ajog.2017.05.018. Epub 2017 May 15. PMID: 28522320. 3. Michalska M, Bojar I, Borycki J, et al. Postnatal inversion of the uterus – management in specific cases. Ann Agric Environ Med. 2020;27(4):717-720. doi:10.26444/aaem/130512. 4. Wendel MP, Shnaekel KL, Magann EF. Uterine Inversion: A Review of a Life-Threatening Obstetrical Emergency. Obstet Gynecol Surv. 2018 Jul;73(7):411-417. doi: 10.1097/OGX.0000000000000580. PMID: 30062382. 5. Thakur M, Thakur A. Uterine Inversion. [Updated 2022 Nov 28]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK525971/. 6. Schol PBB, de Lange NM, Woiski MD, Langenveld J, Smits LJM, Wassen MM, Henskens YM, Scheepers HCJ. Restrictive versus liberal fluid resuscitation strategy, influence on blood loss and hemostatic parameters in mild obstetric hemorrhage: An open-label randomized controlled trial. (REFILL study). PLoS One. 2021 Jun 25;16(6):e0253765. doi: 10.1371/journal.pone.0253765. PMID: 34170943; PMCID: PMC8232446. 7. Apuzzio, J.J., Vintzileos, A.M., Berghella, V., & Alvarez-Perez, J.R. (Eds.). (2017). Operative Obstetrics, 4E (4th ed.). CRC Press. https://doi.org/10.1201/9781315382739. 8. Shrestha, R., Shrestha, S., Malla, A., Pradhan, R., Pradhan, B., & RC, L. (2018). Acute Total Uterine Inversion: A Life Threatening Obstetrics Emergency. Nepal Journal of Obstetrics and Gynaecology, 12(1), 62–63. Retrieved from https://nepjol.info/index.php/NJOG/article/view/18987. 9. De A, Nigam A, Jain A, Gupta N, Tripathi R. Laparoscopic Management of Nonpuerperal Uterine Inversion. J Minim Invasive Gynecol. 2019 Jul-Aug;26(5):981-985. doi: 10.1016/j.jmig.2018.12.014. Epub 2018 Dec 25. PMID: 30590129. 10. Management of Uterine Invertion, Ashford and St. Peter’s Hospitals, Dr Janaka Jayasinghe Registrar Obstetrics and Gynaecology Dr Joann Hale Consultant Obstetrician, Feburary 2022, 6. https://ashfordstpeters.net/Guidelines_Maternity/Uterine Inversion Feb 2022.pdf 11. Методические рекомендации «Анестезия и интенсивная терапия при послеродовом вывороте матки», код по МКБ 10: O71.2 Послеродовой выворот матки, 2022, 13-14. 12. Katsura D, Moritani S, Tsuji S, Suzuki K, Yamada K, Ohashi M, Kimura F, Murakami T. Uncontrollable uterine atony after replacement of uterine inversion managed by hysterectomy: a case report. J Med Case Rep. 2020 Oct 8;14(1):181. doi: 10.1186/s13256-020-02528-0. PMID: 33028411; PMCID: PMC7542967. 13. Приказ Министра здравоохранения Республики Казахстан от 26 августа 2021 года № ҚР ДСМ-92 «Об утверждении стандарта организации оказания акушерско-гинекологической помощи в Республике Казахстан».
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков клинического протокола:
1) Хамидуллина Зайтуна Гадиловна – PhD, профессор, кандидат медицинских наук, заведующая кафедры акушерства и гинекологии №1 НАО «Медицинский университет Астана», главный внештатный акушер-гинеколог Управление общественного здравоохранения города Астана.
2) Шарипова Халида Кубентаевна – кандидат медицинских наук, доцент кафедры акушерства и гинекологии №1 НАО «Медицинский университет Астана».
3) Анапина Бахыт Урумбаевна – кандидат медицинских наук, доцент кафедры акушерства и гинекологии №1 НАО «Медицинский университет Астана».
4) Ахмадьяр Нуржамал Садыровна – доктор медицинских наук, заведующая кафедры клинической фармакологии НАО «Медицинский университет Астана», клинический фармаколог.
5) Кулбаева Салтанат Налибековна – PhD, ассоциированный профессор, заведующая кафедрой акушерства и гинекологии АО «Южно-Казахстанская медицинская академия».
6) Власенко Татьяна Борисовна – ассистент кафедры акушерства и гинекологии №1 НАО «Медицинский университет Астана».
Указание на отсутствие конфликта интересов: нет.
Данные рецензентов:
Указание условий пересмотра протокола: пересмотр не реже 1 раза в 5 лет и не чаще 1 раза в 3 года при наличии новых методов диагностики и лечения с уровнем доказательности.
7) Тажибаева Карина Дуйсеновна – ассистент кафедры акушерства и гинекологии №1 НАО «Медицинский университет Астана».
Указание на отсутствие конфликта интересов: нет.
Данные рецензентов:
1) Дощанова Айкерм Мжаверовна – доктор медицинских наук, профессор, директор МЦ «Талмас Медикус», президент Республиканского Альянса ассоциаций по репродуктивному потенциалу населения Казахстана.
2) Бапаева Гаури Биллахановна – доктор медицинских наук, профессор, Директор Департамента женского здоровья Корпоративного фонда «University Medical Center», главный внештатный акушер-гинеколог Министерства здравоохранения Республики Казахстан.
Указание условий пересмотра протокола: пересмотр не реже 1 раза в 5 лет и не чаще 1 раза в 3 года при наличии новых методов диагностики и лечения с уровнем доказательности.
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.