Первичная глаукома
 Версия: Клинические протоколы МЗ РК - 2023 (Казахстан)
Версия: Клинические протоколы МЗ РК - 2023 (Казахстан)
Глаукома неуточненная (H40.9), Другая глаукома (H40.8), Первичная закрытоугольная глаукома (H40.2), Первичная открытоугольная глаукома (H40.1), Подозрение на глаукому (H40.0)
Офтальмология
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «23» октября 2025 года
Протокол №240
КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
ПЕРВИЧНАЯ ГЛАУКОМА
При первичной глаукоме патологические процессы имеют строго интраокулярную локализацию — возникают в УПК, дренажной системе глаза и в головке зрительного нерва; предшествуют проявлению клинических симптомов и представляют собой начальный этап патогенетического механизма глаукомы.
Офтальмогипертензия – повышение уровня ВГД при отсутствии характерных для глаукомы изменений ДЗН, СНВС и дефектов ПЗ.
Глаукома – группа заболеваний, характеризующихся постоянным или периодическим повышением внутриглазного давления (ВГД), вызванным нарушением оттока водянистой влаги из глаза, с последующим развитием специфических дефектов поля зрения и атрофии (с экскавацией) зрительного нерва.
При первичной глаукоме патологические процессы имеют строго интраокулярную локализацию — возникают в УПК, дренажной системе глаза и в головке зрительного нерва; предшествуют проявлению клинических симптомов и представляют собой начальный этап патогенетического механизма глаукомы.
Офтальмогипертензия – повышение уровня ВГД при отсутствии характерных для глаукомы изменений ДЗН, СНВС и дефектов ПЗ.
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10:
Дата разработки/пересмотра протокола: 2017 год (пересмотр 2023 год)
Категория пациентов: взрослые
Сокращения, используемые в протоколе:
Шкала уровня доказательности:
|
МКБ-10
|
МКБ-11 | ||
| Код | Название | Код | Название |
| Н40.0 |
Подозрение на глаукому/
Офтальмогипертензия
|
9C60 |
Подозрение на глаукому
|
| H40.1 |
Первичная открытоугольная глаукома
|
9C61.0Z |
Первичная открытоугольная глаукома неуточненная
|
| Н40.2 |
Первичная закрытоугольная глаукома
|
9C61.1Z |
Первичное закрытие угла передней камеры глаза и закрытоугольная глаукома, неуточненное
|
| Н40.8 |
Другая глаукома
|
9C61.Z |
Глаукома, неуточненная
|
| Н40.9 |
Глаукома неуточненная
|
9C61.Z |
Глаукома, неуточненная
|
Дата разработки/пересмотра протокола: 2017 год (пересмотр 2023 год)
Пользователи протокола: врачи общей практики, офтальмологи.
Категория пациентов: взрослые
Сокращения, используемые в протоколе:
|
ВГД
|
внутриглазное давление |
|
ДЗН
|
диск зрительного нерва |
| КП | компьютерная периметрия |
|
ЛИ
|
лазерная иридотомия |
|
НРП
|
нейроретинальный поясок |
|
ОГ
|
офтальмогипертензия |
|
ОПГ
|
острый приступ глаукомы |
|
ПЗ
|
поле зрения |
|
ПЗУГ
|
первичная закрытоугольная глаукома |
|
ПОУГ
|
первичная открытоугольная глаукома |
|
ПНД
|
глаукома с псевдонормальным (низким) внутриглазным давлением |
|
СНВС
|
слой нервных волокон сетчатки |
|
УПК
|
угол передней камеры |
|
ФП
|
фильтрационная подушка |
|
ЦТР
|
центральная толщина роговицы |
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С |
Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+).
Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию.
|
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Классификация
Классификация [2]
1. По происхождению:
• первичная
• вторичная, сочетанная с другой патологией глаза и других структур организма
• врожденная
2. По возрасту пациента:
• врожденная
• инфантильная
• ювенильная
• глаукома взрослых
3. Классификация первичной глаукомы по форме:
• закрытоугольная
• открытоугольная
• смешаннная
4. По уровню ВГД:
• с нормальным
• умеренно повышенным
• высоким ВГД
| Уровень ВГД | ВГД тонометрическое, Pt (мм рт.ст) | ВГД истинное, , P0 (мм рт.ст) |
|
Нормальное (а)
|
≤25,0 | ≤21,0 |
|
Умеренно повышенное (b)
|
26-32 | 22-28 |
|
Высокое (с)
|
≥33 | ≥29 |
5. По степени изменения полей зрения и поражения диска зрительного нерва:
• начальная
• развитая
• далекозашедшая
• терминальная
| Стадии | Признаки | |
|
Поле зрения
|
Диск зрительного нерва | |
| I, начальная | Границы ПЗ нормальные, небольшие изменения (скотомы) в парацентральных участках ПЗ (мелкие парацентральные скотомы, относительная скотома в зоне Бьеррума | Асимметрия экскавации на двух глазах, вертикально-овальная форма экскавации, экскавация расширена, но не доходит до края ДЗН |
| II, развитая | Сужение границ ПЗ с носовой стороны более чем на 10° или слияние мелких парацентральных скотом в дугообразную скотому | Экскавация ДЗН расширена, появляется краевая экскавация ДЗН |
| III, далекозашедшая | Граница ПЗ с носовой стороны (или концентрически) находятся менее чем в 15° от точки фиксации. К этой стадии относят также случаи с сохранившимся только на периферии участком ПЗ при отсутствии центрального зрения | Краевая субтотальная экскавация ДЗ |
| IV, терминальная | Утрата предметного зрения | Экскавация тотальная |
6. По течению (динамике зрительных функций):
• стабилизированная: отсутствие отрицательной динамики в состоянии ДЗН и ПЗ при продолжительном наблюдении за больным (не менее 6 месяцев);
• нестабилизированная: при повторных исследованиях регистрируют отрицательную динамику структурных (ДЗН, нервные волокна сетчатки) и функциональных показателей (ПЗ).
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания [2]:
Глаукома характеризуется медленным прогрессированием: у большинства пациентов выраженное нарушение зрения не развивается в течение 10–20 лет. Потеря периферического зрения обычно предшествует снижению центральной остроты, которое наступает лишь на поздних стадиях. Заболевание длительное время протекает бессимптомно. На ранних этапах пациенты не предъявляют жалоб, и патология выявляется случайно при профилактических осмотрах. По мере прогрессирования могут появляться неспецифические проявления — головные боли, затуманивание зрения, ухудшение адаптации к темноте.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ [2]
Диагностические критерии:
Критерии постановки диагноза офтальмогипертензия:
• Уровень ВГД более 21 мм рт.ст. на одном или обоих глазах;
• Отсутствие глаукомных дефектов в поле зрения;
• Отсутствие изменений ДЗН и перипапиллярных нервных волокон;
• Открытый и анатомически не измененный угол передней камеры;
• Отсутствие глазных заболеваний, способствующих повышению значения ВГД (узкий угол, неоваскуляризация, увеит и др.).
Жалобы:
• При открытоугольной глаукоме: снижение остроты зрения, сужение полей зрения, дискомфорт в глазу. Течение часто бывает бессимптомным.
• При закрытоугольной глаукоме: боли в глазу, может быть иррадиация боли в соответствующую часть головы, затуманивание, снижение остроты зрения, сужения поля зрения.
• При остром приступе глаукомы характерные жалобы: боль в глазу, иррадиирующая в одноименную половину головы (лоб, висок), тошнота, рвота, сердцебиение, спазмы в животе, снижение остроты зрения, затуманивание, радужные круги вокруг источника света.
Анамнез:
Семейный анамнез: наличие глаукомы среди кровных родственников.
Лабораторные исследования: нет.
Инструментальные исследования:
Основные [1]:
Физикальное обследование: нет.
Лабораторные исследования: нет.
Инструментальные исследования:
Основные [1]:
Визометрия- снижение остроты зрения.
Рефрактометрия- с целью определения наличия сопутствующих аномалий рефракции и возможности их нейтрализации для проведения периметрии.
Тонометрия – при анализе данных тонометрии учитывают абсолютные цифры уровня ВГД, суточные колебания (оцениваются в течение 3 суток), разницу офтальмотонуса между парными глазами и характеристики ортостатических колебаний.
Показатели тонометрического уровня ВГД (Pt) - от 15 до 25 мм рт.ст., показатели истинного уровня ВГД (P0) - от 10 до 21 мм рт.ст., суточные колебания 3-6 мм рт.ст., разница между парными глазами 2-3 мм рт.ст.
В отдельных случаях может использоваться транспальпебральный бимануальный пальпаторный метод тонометрии, с целью снизить риск возможных осложнений (например, в ранние сроки после проведения оперативного и/или лазерного лечения, а также у лиц с сопутствующими острыми и хроническими воспалительными заболеваниями глаз в фазе обострения).
При динамическом наблюдении рекомендуется использовать один базовый̆ метод тонометрии для корректного сравнения полученных результатов [13].
Биомикроскопия [1]
Данные биомикроскопии при ПОУГ:
• характерно наличие дистрофических изменений в переднем отрезке глаза: атрофия пигментной каймы по краю зрачка, дистрофия радужной оболочки, выраженная их асимметрия на двух глазах, наличие новообразованных сосудов радужки, ампулообразное расширение передних цилиарных артерий перед входом в склеру (симптом кобры, свидетельствующий о стойком повышении ВГД);
• при псевдоэксфолиативной глаукоме может быть отложение псевдоэксфолиаций по зрачковому краю и на передней поверхности хрусталика, факодонез;
• при пигментной глаукоме - характерна глубокая передняя камера, очаговая атрофия пигментного листка радужки. Депигментированные зоны выявляются при трансиллюминации радужки в виде радиальных полос на ее периферии и в средних отделах. Признаки пролапса корня радужной оболочки - западение кзади периферического отдела радужки. Веретено Крукенберга - отложение пигмента на эндотелии роговицы в виде вертикального веретена;
• при длительной терапии аналогами простагландинов может быть усиление пигментации радужки, рост ресниц, изменение цвета кожи периокулярной зоны.
Данные биомикроскопии при ПЗУГ:
• характерно наличие дистрофических изменений в переднем отрезке глаза: атрофия пигментной каймы по краю зрачка, дистрофия радужной оболочки, выраженная их асимметрия на двух глазах, наличие новообразованных сосудов радужки, ампулообразное расширение передних цилиарных артерий перед входом в склеру (симптом кобры, свидетельствующий о стойком повышении ВГД);
• характерно наличие мелкой передней камеры.
• анатомические особенности глаза:
мелкая ПК (менее 2,5 мм), узкий профиль УПК, короткая переднезадняя ось глаза, большой переднезадний размер хрусталика, малый диаметр роговицы, малая кривизна роговицы, рефракция (гиперметропическая рефракция часто сочетается с узким УПК), переднее расположение цилиарного тела, коричневый цвет радужки.
NB! Косвенную оценку ширины угла передней камеры проводят по методу Ван Херика: за щелевой лампой узкой световой щелью освещают периферию роговицы под углом 60° максимально близко к лимбу. Как правило, исследование начинают с освещения непрозрачной области лимба, плавно переводя световую щель к роговице до момента появления полоски света на периферии радужки. Визуализируют световую полосу оптического среза роговицы, полосу света на поверхности радужки и расстояние от внутренней поверхности роговицы до радужки. Данный тест позволяет проводить косвенную оценку УПК и не может служить альтернативой гониоскопии (за исключением случаев нарушения целостности поверхности роговицы).
При остром приступе глаукомы: отек роговицы, "бомбаж" радужки при глаукоме со зрачковым блоком, передняя камера мелкая, вплоть до щелевидной, расширение зрачка, реакция на свет снижена или отсутствует. "Застойная" инъекция глазного яблока, расширенные, полнокровные передние цилиарные и эписклеральные вены, изменение цвета радужки.
После перенесенного приступа остается очаговая атрофия радужки, деформация и смещение зрачка. В хрусталике выявляют помутнения в виде белых пятен, расположенных преимущественно в передних и средних субкапсулярных слоях.
Гониоскопия [2] метод позволяет провести дифференциальную диагностику между закрыто- и открытоугольной формами глаукомы; выявить признаки гониодисгенеза и пороков развития иридокорнеального угла; решить вопрос о возможности проведения лазерной операции на структурах УПК глаза и выполнить эти операции; обнаружить межокулярную асимметрию гониоскопической картины; определить места ретенции; осуществить поиск причин недостаточной эффективности гипотензивных операций. [33]
• различная степень открытия угла передней камеры (УПК) оценивается по схеме Ван - Бойнингена (0-IV степень открытия):
0 степень -угол передней камеры закрыт;
I степень – вероятность закрытия УПК (100);
II степень - возможно закрытие УПК (200);
III степень - маловероятно закрытие УПК;
IV степень - закрытие УПК очень маловероятно.
• наличие гониосинехий, интенсивность пигментации трабекул оценивается по классификации А.П. Нестерова:
0 ст. - отсутствие пигмента в трабекуле;
1 ст. - слабая пигментация задней части трабекулы;
2 ст. - интенсивная пигментация задней части трабекулы;
3 ст. - интенсивная пигментация всей трабекулярной зоны;
4 ст. - интенсивная пигментация всех структур передней стенки УПК.
Офтальмоскопия [1]:
При офтальмоскопии проводится качественная и количественная оценка ДЗН. Качественная оценка ДЗН:
• расширение и углубление экскавации ДЗН;
• обнажение и сдвиг сосудистого пучка в носовую сторону;
• деколорация и асимметрия диска зрительного нерва на двух глазах;
• контур НРП, его отсутствие или тенденция его прорыва к краю;
• перипапиллярная атрофия хориоидеи в бета-зоне;
• диффузное сужение сосудов сетчатки;
• при глаукоме ПНД могут быть полосчатые геморрагии в слое нервных волокон сетчатки по краю ДЗН;
• при остром приступе ЗУГ ДЗН может быть отечным, вены полнокровные, мелкие кровоизлияния в ткань диска.
Количественная оценка ДЗН:
• размер (площадь) ДЗН;
• соотношение экскавации к диску (Э/Д);
• соотношение НРП к диску.
Периметрия [2] - Метод проводится с целью определения функциональных изменений и их мониторинга для контроля прогрессирования заболевания.
Изменения поля зрения могут быть выявлены с помощью кинетической(см.раздел 1.8 Классификация) и статической периметрии.
Дополнительные [31]:
|
Стадии глаукомы
|
Признаки |
| Начальная |
1. MD от -2 дБ до – 6 дБ.
2. Снижение светочувствительности ниже 5%-ного уровня значимости менее чем в 18 точках, и ниже 1%-ного уровня значимости менее чем в 10 точках
3. Отсутствие в центральной зоне (5° от точки фиксации) точек с чувствительностью меньше 15 дБ
|
| Развитая |
1. MD от –6 до –12 дБ
2. Снижение светочувствительности ниже 5%-ного уровня значимости менее чем в 37 точках, и ниже 1%-ного уровня значимости менее чем в 20 точках
3. Отсутствие в центральной области (5° от точки фиксации) абсолютных дефектов (0 дБ)
4. Только в одной половине поля зрения в центральной области (5°) снижение светочувствительности |
| Далекозашедшая |
1. MD от -12 дБ и меньше
2. Снижение светочувствительности ниже 5%-ного уровня значимости более чем в 37 точках или ниже 1%-ного уровня значимости более чем в 20 точках
3. Абсолютный дефицит (0 дБ) в пределах 5° от центра
4. В обеих половинах поля зрения в центральной области 5° снижение светочувствительности |
Дополнительные [31]:
Пахиметрия метод позволяет точнее оценивать данные тонометрии глаза. Показатели толщины роговицы в центре более 570 мкм и менее 520 мкм необходимо учитывать при оценке данных тонометрии.
Оптическая когерентная томография заднего отрезка глаза [34] – проводится с целью количественной оценки ДЗН, СНВС и внутренних слоев макулы, а также толщины хориоидеи.
Эхобиометрия – позволяет оценить состояние внутренних структур глаза при непрозрачности преломляющих сред (топология, размеры, плотность оболочек, хрусталика, стекловидного тела и др.), определить размеры переднезадней оси (ПЗО) глаза и оценить глубину ПК.
Ультразвуковая биомикроскопия – обеспечивает детальную эховизуализацию, качественную и количественную оценку пространственных взаимоотношений структурных элементов переднего отрезка глаза (роговицы, передней и задней камер глаза, цилиарного тела, радужки и хрусталика), а также хирургически сформированных путей оттока после антиглаукоматозных операций.
Показания для консультации других специалистов:
Консультации узких специалистов при наличии сопутствующих заболеваний по показаниям.
Диагностический алгоритм:
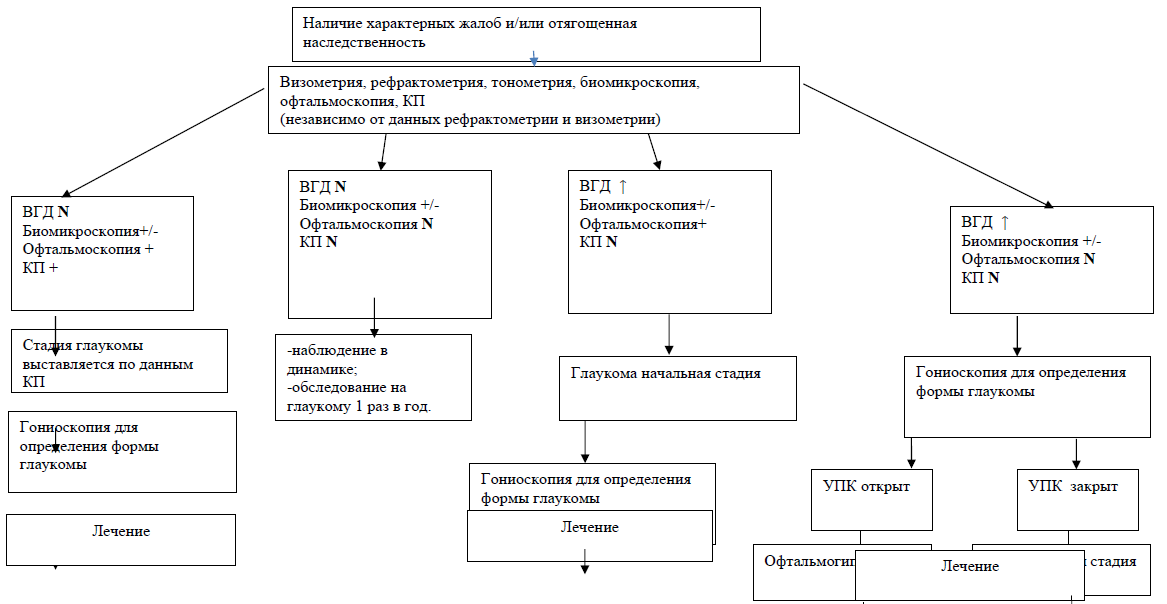
Диагностический алгоритм:

Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований:
|
Диагноз
|
Обоснование для дифференциального диагноза | Обследования | Критерии исключения диагноза |
| Острый иридоциклит (дифференциальная диагностика с острым приступом глаукомы) | Боль в глазу, повышенный офтальмотонус |
- Локальная, не иррадиирующая боль при иридоциклите, Сильная, иррадиирующая в соответствующую половину головы при остром приступе глаукомы,
радужные круги при взгляде на источник света при ОПГ
|
|
| Биомикроскопия |
- перикорнеальная инъекция при иридоциклите, застойная
- при ОПГ,
- наличие преципитатов на эндотелии роговицы, гипопион, гифема при иридоциклите, отсутствие указанных признаков при ОПГ - сужение зрачка при иридоциклите, расширение
при ОПГ
|
||
| Визометрия |
Острота зрения нормальная или незначительно снижена, радужных кругов нет при
иридоциклите. Снижена острота зрения при ОПГ
|
||
| Офтальмогипертензия (дифференциальная диагностика с глаукомоциклическим кризом | Повышенный офтальмотонус |
Затуманивание зрения, дискомфорт при глаукомоциклическом кризе
Отсутствие жалоб при офтальмогипертензии
|
|
| Биомикроскопия |
Умеренная корнеальная инъекция, преципитаты в количестве 2-5, мидриаз при глаукомоциклическом кризе
При ОГ передний отрезок не изменен
|
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ [2]
Основной целью лечения глаукомы является снижение ВГД и предотвращение дальнейшего необратимого прогрессирования нарушений зрительных функций.
Принципы лечения:
• снижение ВГД (достижение «давления цели»);
• улучшение глазного кровотока.
Оптимальные значения верхней границы офтальмотонуса на фоне лечения
|
Стадия глаукомы
|
Pt (мм рт.ст.) | Po (мм рт.ст.) |
|
I, начальная
|
20-22 | 16-18 |
|
II, развитая
|
19-20 | 15-16 |
|
III, далекозашедшая
|
16-18 | 12-14 |
Немедикаментозное лечение (режим, диета):
Режим: общий
Диета: №15
Медикаментозное лечение:
Доказанной стратегией медикаментозного лечения первичной глаукомы является снижение ВГД и сохранение зрительных функции.
Рекомендуется начинать терапию глаукомы с местных гипотензивных препаратов [18-20].
Лечение впервые выявленной ПОУГ начинают с монотерапии.
В качестве препаратов первого выбора используются аналоги простагландинов и простамиды, селективные и неселективные бета-адреноблокаторы, местные ингибиторы карбоангидразы, альфа-2-адреномиметики. Максимальной гипотензивной активностью обладают аналоги простагландинов и простамиды. Применение парасимпатомиметиков у пациентов с ПОУГ возможно в отдельных клинических ситуациях, (пигментная форма ПОУГ, подготовка к проведению лазерных и хирургических вмешательств), но активно практикуется при ПЗУ и ПЗУГ с впервые установленным диагнозом в качестве начального лечения до выполнения ЛИ для предотвращения острого или хронического закрытия УПК, устранения иридотрабекулярного контакта и улучшения оттока ВГЖ Длительное назначение пилокарпина может приводить к усилению зрачкового блока, стойкому миозу и развитию задних синехий. Назначение пилокарпина 1% или 2% больным ПЗУГ в постоянном режиме возможно при наличии остаточного закрытия УПК после ЛИ и/или лазерной гониопластики (ЛГП), и в тех случаях, когда назначение других групп гипотензивных препаратов не снижает уровень ВГД до давления цели.
Основные лекарственные средства:
Перечень дополнительных лекарственных средств:
NB! Пациентам с заболеваниями глазной поверхности, с дисфункцией мейбомиевых желез, хроническими аллергическими реакциями и с раннее перенесенными операциями на роговице рекомендовано назначение бесконсервантных форм антиглаукомных препаратов для улучшения переносимости местной гипотензивной терапии при прогнозируемо длительном периоде ее применения (более 5 лет) при любой стадии заболевания. Зачастую низкая приверженность к лечению обусловлена побочными эффектами консервантных форм препаратов, в таких случаях так же рекомендован переход на бесконсервантных форм глаукомных препаратов.
Виды лазерных процедур при глаукоме
Лазерная трабекулопластика (ЛТП):
Лазерная транссклеральная циклофотокоагуляция, эндоскопическая лазерная циклодеструкция [12-16]
Основные лекарственные средства:
| Фармакотерапевтическая группа | Международное непатентованное наименование лекарственного средства | Способ применения | УД |
| Лекарственное средство выбора | |||
| Аналоги простагландинов | Латанопрост | инстилляции в конъюнктивальную полость по 1 капле 1 раз в сутки | А |
| Травопрост | инстилляции в конъюнктивальную полость по 1 капле 1 раз в сутки | А | |
| Тафлупрост | инстилляции в конъюнктивальную полость по 1 капле 1 раз в сутки | А | |
| Простамиды | Биматопрост | инстилляции в конъюнктивальную полость по 1 капле 1 раз в сутки | В |
| Первая линия | |||
| Бета-адреноблокаторы неселективные | Тимолол | инстилляции в конъюнктивальную полость по 1 капле 2 раза в сутки | А |
| Латанопрост | инстилляции в конъюнктивальную полость по 1 капле 1 раз в сутки | А | |
| Аналоги простагландинов | Травопрост | инстилляции в конъюнктивальную полость по 1 капле 1 раз в сутки | А |
| Тафлупрост | инстилляции в конъюнктивальную полость по 1 капле 1 раз в сутки | А | |
| Простамиды | Биматопрост | инстилляции в конъюнктивальную полость по 1 капле 1 раз в сутки | В |
| Вторая линия | |||
| М-холиномиметик | Пилокарпин | инстилляции в конъюнктивальную полость по 1 капле 2 раза в сутки | В |
| бета-адреноблокаторы селективные | Бетаксолол | инстилляции в конъюнктивальную полость по 1 капле 2 раза в сутки | В |
| Ингибиторы карбоангидразы | Дорзоламид | инстилляции в конъюнктивальную полость по 1 капле 2 раза в сутки | В |
| Ингибиторы карбоангидразы | Бринзоламид | инстилляции в конъюнктивальную полость по 1 капле 2 раза в сутки | В |
| Альфа-адреномиметик (Альфа-агонисты) | Бримонидин | инстилляции в конъюнктивальную полость по 1 капле 2 раза в сутки | А |
| Аналоги простагландинов и простамидов и бета- адреноблокаторы | Латанопрост+ тимолол | инстилляции в конъюнктивальную полость по 1 капле 1 раз в сутки | В |
| Травопрост+ тимолол | инстилляции в конъюнктивальную полость по 1 капле 1 раз в сутки | В | |
| Тафлупрост+ тимолол | инстилляции в конъюнктивальную полость по 1 капле 1 раз в сутки | В | |
| Альфа-2-адреномиметики и бета-адреноблокаторы | Бримонидин + Тимолол | инстилляции в конъюнктивальную полость по 1 капле 2 раза в сутки | В |
| Местные ингибиторы карбоангидразы и бета-адреноблокаторы | Бринзоламид+ тимолол | инстилляции в конъюнктивальную полость по 1 капле 2 раза в сутки | В |
| Дорзоламид + тимолол | инстилляции в конъюнктивальную полость по 1 капле 2 раза в сутки | В | |
| Местные ингибиторы карбоангидразы и альфа-2- адреномиметики | Бринзоламид+ бримонидин | инстилляции в конъюнктивальную полость по 1 капле 2 раза в сутки | В |
| Бета-адреноблокаторы неселективные+аналоги простагландинов | Тимолол +травопрост | инстилляции в конъюнктивальную полость по 1 капле 1 раз в сутки | В |
| Тимолол +латанопрост | Инстилляции в конъюнктивальную полость по 1 капле 1 раз в сутки | В | |
| Бета-адреноблокаторы неселективные+ ингибиторы карбоангидразы | Тимолол+ бринзоламид | инстилляции в конъюнктивальную полость по 1 капле 2 раза в сутки | В |
| Тимолол+ дорзоламид | инстилляции в конъюнктивальную полость по 1 капле 2 раза в сутки | В | |
| Третья линия | |||
| Ингибиторы карбоангидразы | Ацетазоламид |
при ПОУГ: 250 мг – 1 г в сутки перорально, либо каждые 6–12 часов; при ПЗУГ: по 500 мг перорально затем 125–250 мг перорально каждые 4 часа; |
В |
Перечень дополнительных лекарственных средств:
|
Фармакотерапевтическая группа
|
МНН лекарственного средства | Способ применения | УД |
| Противомикробный препарат группы фторхинолонов для применения в офтальмологии для предоперационной антибиотикопрофилактики | Офлоксацин | инстилляции в конъюнктивальную полость по 1 капле 2 раза в сутки | В |
| Глюкокортикоиды для местного и системного применения в офтальмологии | Дексаметазон | инстилляции в конъюнктивальную полость по 1 капле 6 раз в сутки после операции и далее по убывающей схеме | В |
| Глюкокортикоиды для системного применения | Дексаметазон | Иньекции по необходмости: субконъюнктивальные и парабульбарные по 1,0 мл после операции 1 раз в сутки; | В |
| Нестероидный противовоспалительный препарат для местного применения в офтальмологии | Бромфенак | Инстиляции в конъюнктивальную полость по 1 капле 2 раза в сутки 14 дней по необходимости | С |
| Нестероидный противовоспалительный препарат для местного применения в офтальмологии | Непафенак | Инстиляции в конъюнктивальную полость по 1 капле 2 раза в сутки 14 дней по необходимости | С |
| Нестероидный противовоспалительный препарат для местного применения в офтальмологии | Диклофенак | Инстиляции в конъюнктивальную полость по 1 капле 2 раза в сутки 14 дней по необходимости | С |
| М-холинолитик | Тропикамид | Для осмотра глазного дна: по 1 капле за 15–20 мин до исследования. | С |
| Местноанестезирующее средство | Проксиметакаин | Инстиляции в конъюнктивальную полость непосредственно перед оперативным вмешательством и во время операции по 1 капле каждые 5–10 минут 5–7 раз. | С |
NB! Не рекомендуется применение местных неселективных бета-адреноблокаторов у пациентов с системными противопоказаниями (сердечно-сосудистые и бронхо-легочные заболевания, в частности аритмии, ишемическая болезнь сердца, хроническая обструктивная болезнь легких, бронхиальная астма), и/или получающих системные бета-адреноблокаторы для исключения возможного суммирования неблагоприятных эффектов, развития системных побочных осложнений и снижения гипотензивного эффекта терапии.
NB! Пациентам с заболеваниями глазной поверхности, с дисфункцией мейбомиевых желез, хроническими аллергическими реакциями и с раннее перенесенными операциями на роговице рекомендовано назначение бесконсервантных форм антиглаукомных препаратов для улучшения переносимости местной гипотензивной терапии при прогнозируемо длительном периоде ее применения (более 5 лет) при любой стадии заболевания. Зачастую низкая приверженность к лечению обусловлена побочными эффектами консервантных форм препаратов, в таких случаях так же рекомендован переход на бесконсервантных форм глаукомных препаратов.
При неэффективности монотерапии для достижения целевого уровня ВГД рекомендовано добавить второй препарат либо назначить комбинированный препарат.
Обязательно назначение противовоспалительной терапии из группы нестероидных противовоспалительных препаратов и/или глюкокортикостероидов для уменьшения вероятности послеоперационных осложнений (реактивная гипертензия, посткоагуляционный увеит, задние синехии) пациентам за 1-2 дня до и в течение 7-14 дней после ЛИ, ЛГП, ЛТП, лазерной транссклеральной циклокоагуляции [20].
Целесообразно комбинировать препараты с различным механизмом действия: улучшающие отток и снижающие секрецию ВГЖ. Для повышения гипотензивной эффективности и приверженности пациентов к проведению медикаментозного лечения глаукомы применяют препараты в виде фиксированных комбинированных форм. У пациентов в развитой и далекозашедшей стадиях первичной глаукомы и/или исходно очень высоком уровне давления возможен более быстрый переход или «старт» с комбинированного лечения [21-22]. Необходимо избегать назначения ЛС, относящихся к одной̆ и той же фармакологической̆ группе (например, нельзя комбинировать два разных бета-адреноблокатора или два аналога простагландина) [21,23].
Увеличение кратности инстилляций гипотензивных препаратов приводит к снижению приверженности к лечению, уменьшению эффективности и увеличению числа побочных эффектов [24-25].
Обязательно назначение противовоспалительной терапии из группы нестероидных противовоспалительных препаратов и/или глюкокортикостероидов для уменьшения вероятности послеоперационных осложнений (реактивная гипертензия, посткоагуляционный увеит, задние синехии) пациентам за 1-2 дня до и в течение 7-14 дней после ЛИ, ЛГП, ЛТП, лазерной транссклеральной циклокоагуляции [20].
Хирургическое лечение [21]:
Виды лазерных процедур при глаукоме
1) Направленные на восстановление оттока ВГЖ:
Лазерная трабекулопластика (ЛТП):
Показания:
➢ начальная и развитая стадия открытоугольной глаукомы;
➢ пациенты с неэффективностью медикаментозной терапии или с низким комплаенсом;
➢ выраженные побочные эффекты от препаратов (аллергия либо наличие других противопоказаний к медикаментам);
➢ развитая и далекозашедшая стадия глаукомы, когда требуется дополнительное снижение внутриглазного давления (ВГД), но не удается достичь желаемого результата с помощью препаратов;
➢ в качестве первой линии лечения у пациентов с офтальмогипертензией либо без значительных изменений в оптическом нерве.
Селективная лазерная трабекулопластика (СЛТ):
Показания:
➢ начальная стадия открытоугольной глаукомы с незначительным повышением ВГД;
➢ пациенты, не ответившие на медикаментозное лечение, или в случаях, когда их невозможно использовать из-за побочных эффектов;
➢ пациенты с начальной и развитой стадией глаукомы, когда медикаментозная терапия недостаточно эффективна.
Лазерная иридотомия (ЛИ) [23-24]:
Показания:
➢ острый приступ закрытоугольной глаукомы, либо риск его развития в случае первичной закрытоугольной глаукомы;
➢ хотя лазерная иридотомия чаще используется для лечения закрытоугольной глаукомы, она может быть показана в некоторых случаях хронической открытоугольной глаукомы с угловыми изменениями, например, при высоком риске блока угла;
➢ ЛИ является предпочтительным методом лечения для больных с подозрением на ПЗУ, ПЗУГ и ОПГ непосредственно после установления диагноза [14,15];
➢ При ПЗУГ с «плоской радужкой» с целью увеличения ширины УПК и снижения ВГД рекомендуется комбинированное лазерное вмешательство: лазерная иридотомия и лазерная гониопластика. ЛГП после ЛИ позволяет расширить профиль УПК за счет сокращения периферической части радужки.
Лазерная десцеметогониопунктура (ЛДГП) [23]:
Показания:
➢ Недостаточное снижение ВГД после непроникающей антиглаукомной операции (например, НГСЭ). Часто связано с тем что, десцеметова мембрана не дает адекватного оттока внутриглазной жидкости.
➢ Отсутствие или недостаточная фильтрация через фильтрационную подушку после НГСЭ. Это указывает на плохой фильтрационный поток из передней камеры через сотворенную зону.
Лазерная активация трабекулы [21]:
Показания:
➢ Пациенты с первичной или вторичной открытоугольной глаукомой, при которой медикаментозное лечение не контролирует внутриглазное давление.
➢ Пациенты с пограничным или умеренным повышением внутриглазного давления, где другие лазерные методы не дают должного эффекта, но необходимость в оперативном вмешательстве еще не наступила.
➢ Прогрессирующая глаукома, где требуется дополнительная стимуляция дренажа, чтобы предотвратить дальнейшие повреждения зрительного нерва.
➢ Рецидивы глаукомы после проведенных операций, когда требуется улучшение оттока водянистой влаги.
2) Направленные на снижение продукции ВГЖ:
Лазерная транссклеральная циклофотокоагуляция, эндоскопическая лазерная циклодеструкция [12-16]
Показания:
➢ Тяжелая, прогрессирующая глаукома, особенно у пациентов с плохим ответом на медикаментозное лечение и после неудачных хирургических вмешательств.
➢ Пациенты с высокими уровнями внутриглазного давления, несмотря на применение максимальной медикаментозной терапии.
➢ Применяется в качестве паллиативного лечения для контроля внутриглазного давления при прогрессировании заболевания.
➢ Пациентам с ПОУГ и ПЗУГ с отсутствием предметного зрения при высоком ВГД и/или отсутствии эффекта от предшествующих проникающих АГО (в том числе дренажной хирургии) с целью снижения ВГД и/или купирования болевого синдрома рекомендуется проведение лазерной транссклеральной циклофотокоагуляции [16].
Микроимпульсная лазерная циклофотокоагуляция
Показания:
➢ Тяжелая, прогрессирующая глаукома (включая открытоугольную глаукому), когда другие методы лечения, такие как медикаментозное лечение или традиционные хирургические вмешательства не могут эффективно контролировать внутриглазное давление (ВГД).
➢ Пациенты с неудовлетворительным контролем ВГД на фоне медикаментозного лечения или после неудачных хирургических вмешательств.
➢ Пациенты с двусторонней развитой глаукомой
➢ Пациенты с противопоказаниями к более инвазивным хирургическим вмешательствам, таким как традиционная циклодеструкция или трабекулэктомия.
➢ Паллиативное лечение глаукомы, в том числе у пациентов с терминальной стадией заболевания или при наличии сопутствующих заболеваний, ограничивающих возможность проведения более сложных операций.
➢ Пациенты с неэффективностью других методов лечения, включая лазерную трабекулопластику или медикаментозное лечение.
Эндоскопическая лазерная циклодеструкция [12-16]
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ
Немедикаментозное лечение
• режим общий;
• стол №15.
Медикаментозное лечение: стационарное лечение включает в себя препараты местной гипотензивной терапии, а также препараты фармакологического сопровождения лазерного и хирургического лечения (противовоспалительные, антибактериальные, ингибиторы карбоангидразы, антисептики, антиметаболиты).
Антиметаболиты (Митомицин С и фторурацил) применяется во время операции трабекулэктомии и трабекулэктомии с использованием глаукомных дренажей для предотвращения избыточного рубцевания конъюнктивы, что повышает вероятность успешного исхода операции и длительность её эффекта.
Основные лекарственные средства:
| Фармакотерапевтическая группа | Международное непатентованное наименование лекарственного средства | Способ применения | УД |
| Лекарственное средство выбора | |||
| Аналоги простагландинов | Латанопрост | инстилляции в конъюнктивальную полость по 1 капле 1 раз в сутки | А |
| Травопрост | инстилляции в конъюнктивальную полость по 1 капле 1 раз в сутки | А | |
| Тафлупрост | инстилляции в конъюнктивальную полость по 1 капле 1 раз в сутки | А | |
| Глюкокортикоиды для местного применения в офтальмологии | Дексаметазон | инстилляции в конъюнктивальную полость по 1 капле 6 раз в сутки после операции и далее по убывающей схеме | В |
| Глюкокортикоиды для системного и местного применения | Дексаметазон | Иньекции по необходимости: субконъюнктивальные и парабульбарные по 1,0 мл после операции 1 раз в сутки; | В |
| Противомикробный препарат группы аминогликозидов для местного применения, при присоединении бактериальной инфекции | Офлоксацин | инстилляции в конъюнктивальную полость по 1 капле 4-6 раз в сутки Продолжительность применения зависит от тяжести состояния | В |
| Местноанестезирующее средство | Проксиметакаин | Инстиляции в конъюнктивальную полость непосредственно перед оперативным вмешательством и во время операции по 1 капле каждые 5–10 минут 5–7 раз. | В |
| Первая линия | |||
| Бета-адреноблокаторы неселективные | Тимолол | инстилляции в конъюнктивальную полость по 1 капле 2 раза в сутки | А |
| Аналоги простагландинов | Латанопрост | инстилляции в конъюнктивальную полость по 1 капле 1 раз в сутки | А |
| Травопрост | инстилляции в конъюнктивальную полость по 1 капле 1 раз в сутки | А | |
| Тафлупрост | инстилляции в конъюнктивальную полость по 1 капле 1 раз в сутки | А | |
| Вторая линия | |||
| Бета-адреноблокаторы селективные | Бетаксолол | инстилляции в конъюнктивальную полость по 1 капле 2 раза в сутки | В |
| Ингибиторы карбоангидразы | Дорзоламид | инстилляции в конъюнктивальную полость по 1 капле 2 раза в сутки | В |
| Ингибиторы карбоангидразы | Бринзоламид | инстилляции в конъюнктивальную полость по 1 капле 2 раза в сутки | В |
| Альфа-адреномиметик (Альфа-агонисты) | Бримонидин | инстилляции в конъюнктивальную полость по 1 капле 2 раза в сутки | В |
| М-холиномиметик | Пилокарпин | инстилляции в конъюнктивальную полость по 1 капле 2 раза в сутки | В |
| Бета-адреноблокаторы неселективные+аналоги простагландинов | Тимолол+ траво прост | инстилляции в конъюнктивальную полость по 1 капле 1 раз в сутки | В |
| Бета-адреноблокаторы неселективные+аналоги простагландинов | Тимолол+ латан опрост | инстилляции в конъюнктивальную полость по 1 капле 1 раз в сутки | В |
| Бета-адреноблокаторы неселективные+ ингибиторы карбоангидразы | Тимолол+ бринз оламид | инстилляции в конъюнктивальную полость по 1 капле 2 раза в сутки | В |
| Бета-адреноблокаторы неселективные+ ингибиторы карбоангидразы | Тимолол+ дорзо ламид | инстилляции в конъюнктивальную полость по 1 капле 2 раза в сутки | В |
| Третья линия | |||
| Ингибиторы карбоангидразы | Ацетазоламид |
при ПОУГ: 250 мг – 1 г в сутки перорально, либо каждые 6–12 часов; при ПЗУГ: по 500 мг перорально затем 125–250 мг перорально каждые 4 часа; |
В |
Перечень дополнительных лекарственных средств:
|
Фармакотерапевтическая группа
|
МНН ЛС | Способ применения | УД |
|
М-холинолитик
|
Тропикамид | Для осмотра глазного дна: по 1 капле за 15–20 мин до исследования. | С |
|
Альфа-адреномиметики
|
Атропин |
субконьюнктивальное введение по 0,3 мл или инстилляция по 1 капле 2 раза в сутки
Применяется для лечения послеоперационных осложнений, синдрома мелкой передней камеры или цилиохориоидальной
отслойки
|
С |
|
Протектор слезной пленки
|
Натрия гиалуронат | Инстиляции в конъюнктивальную полость по 1 капле 3-5 раз в сутки 14 - 30 дней дней | С |
|
Антиметаболиты
|
Митомицин С |
Концентрация: 0,4–0,5 мг/мл, интраоперационно — нанесением на стерильную бумагу или губку, либо путём субконъюнктивальной инъекции.
Время экспозиции: 1-5 минут при аппликации на бумагу или губку. После экспозиции тщательно промыть область физиологическим раствором в течение не менее 1–2 минут.
|
С |
| Антиметаболиты | Фторурацил |
Концентрация: 25 или 50 мг/мл (неразбавленный раствор)
Введение: во время операции с использованием фильтровальной бумаги или губки
Экспозиция: обычно 5 минут (меньшее время менее эффективно)
Промывание: не менее 20 мл сбалансированного солевого раствора
|
С |
В случае развития осложнений в виде конъюнктивита лечение проводится в соответствии с клиническим протоколом «Конъюнктивит».
Хирургическое лечение [21]:
Цель хирургического лечения - достижение «целевого» уровня ВГД для предотвращения клинически значимого прогрессирования заболевания.
Показания:
• наличие повышенного уровня ВГД, которое не может быть нормализовано каким-либо другим методом лечения;
• прогрессирующее повреждение зрительных функций при уровне ВГД, не выходящем за пределы верхней границы среднестатистической нормы, но превышающем его «целевые» показатели;
• невозможность осуществления других методов лечения (в том числе - при несоблюдении врачебных рекомендаций, наличии выраженных побочных эффектов или недоступности соответствующей медикаментозной терапии);
• невозможность осуществления адекватного врачебного контроля за течением глаукомного процесса и приверженностью пациента к лечению.
Виды хирургического вмешательства:
Микроинвазивная хирургия глаукомы (в том числе гониотомия ab interno, ab externo):
Показания:
➢ Пациенты с начальной и развитой стадией открытоугольной глаукомы, у которых внутриглазное давление не удается контролировать с помощью медикаментозных средств.
➢ Низкий или умеренный риск прогрессирования заболевания и неудовлетворительный ответ на медикаментозное лечение.
➢ Пациенты с неудовлетворительным контролем ВГД, которые не хотят или не могут подвергаться более инвазивным операциям (например, трабекулэктомия или дренажные импланты).
➢ Пациенты с хорошей анатомией угла (например, нормальный угол передней камеры, отсутствие значительных изменений в ткани зрительного нерва).
➢ Коморбидные состояния, такие как катаракта, что делает микроинвазивную хирургическую технику более предпочтительной в сочетании с другими методами лечения (например, факоэмульсификация с имплантацией).
Непроникающая глубокая склерэктомия:
Показания:
➢ Пациенты с начальной и развитой стадией ОУГ, когда медикаментозное лечение недостаточно эффективно для контроля внутриглазного давления.
➢ Пациенты с глаукомой с нормальным ВГД, когда необходимо улучшить отток водянистой влаги.
➢ Пациенты с противопоказаниями к более инвазивным методам, таким как трабекулэктомия.
➢ Пациенты с вторичной глаукомой, где поврежден угол передней камеры или он имеет анатомические особенности, которые делают традиционную трабекулэктомию неэффективной.
➢ Пожилые пациенты или те, кто имеет ограниченные возможности для более тяжелых операций.
Трабекулэктомия:
Показания:
➢ Развитая стадия ОУГ с недостаточным контролем внутриглазного давления при медикаментозной терапии.
➢ Пациенты с неэффективностью или непереносимостью медикаментозных средств и с нестабильным внутриглазным давлением.
➢ Рефрактерная глаукома или первичная глаукома, не поддающаяся лечению другими методами, включая другие лазерные вмешательства.
➢ Далекозашедшая или прогрессирующая глаукома с признаками значительного повреждения зрительного нерва.
Трабекулэктомия+ имплантация глаукомных дренажей:
Показания:
➢ Далекозашедшая или прогрессирующая глаукома, когда стандартная трабекулэктомия не обеспечивает нужного результата по снижению ВГД.
➢ Пациенты с неэффективностью предыдущих операций (например, предыдущие трабекулэктомии не дали нужного эффекта).
➢ Пациенты с высоким риском осложнений (например, со склонностью к рубцеванию фильтрационной подушки).
➢ Требование устойчивого контроля давления в тяжелых случаях глаукомы, когда трабекулэктомия без имплантации не дает долгосрочного эффекта.
Факоэмульсификация катаракты в комбинации с трабекулэктомией: [34]
Показания:
➢ Пациенты с катарактой и глаукомой, когда требуется одновременное лечение обоих заболеваний.
➢ Комбинированное лечение в случаях глаукомы и катаракты у пациентов с умеренной или тяжелой стадией глаукомы, где контроль внутриглазного давления является приоритетом.
➢ Пациенты с начальной или развитой стадией ОУГ и катарактой, где решение провести трабекулэктомию может быть связано с попыткой нормализовать давление.
➢ Пациенты с нормотензивной далекозашедшей глаукомой и катарактой, у которых катаракта препятствует точной диагностике или корректировке ВГД.
Факоэмульсификация может рассматриваться как самостоятельный вид операции при ПЗУГ:
Показания:
➢ Первичная закрытоугольная глаукома (ПЗУГ) с катарактой у пациентов, где увеличенный хрусталик вызывает угловой блок и повышение ВГД.
Послеоперационное ведение пациентов с глаукомой
В раннем послеоперационном периоде при наличии признаков избыточного рубцевания ФП целесообразны процедуры активации ФП, а именно, массажа, нидлинга (трансконъюнктивальная ревизия зоны фильтрации), при неэффективности – хирургической ревизии ФП.
Повторное повышение ВГД в послеоперационном периоде на фоне применения методов активации ФП является показанием к терапии рестарта (через 1-1,5 месяца после операции). При неэффективности терапии рестарта в течение 4-6 месяцев показано проведение повторного хирургического вмешательства.
➢ Пациенты с начальной стадией ПЗУГ, где закрытие угла связано с изменениями в хрусталике и катарактой.
Дальнейшее ведение [25]:
Послеоперационное ведение пациентов с глаукомой
В послеоперационном периоде назначение глюкокортикоидов (0,1% дексаметазон) по пролонгированной до 6 недель убывающей схеме с еженедельной отменой одной инстилляции, возможно в комбинации с нестероидным противовоспалительным препаратом в раннем (первые 3 недели) послеоперационном периоде. Также возможно применение мидриатиков для уменьшения воспалительной реакции. В случае развития послеоперационных осложнений рекомендуется лечение по схеме в клиническом протоколе конъюнктивита.
В раннем послеоперационном периоде при наличии признаков избыточного рубцевания ФП целесообразны процедуры активации ФП, а именно, массажа, нидлинга (трансконъюнктивальная ревизия зоны фильтрации), при неэффективности – хирургической ревизии ФП.
Повторное повышение ВГД в послеоперационном периоде на фоне применения методов активации ФП является показанием к терапии рестарта (через 1-1,5 месяца после операции). При неэффективности терапии рестарта в течение 4-6 месяцев показано проведение повторного хирургического вмешательства.
NB! Антибактериальная и противовоспалительная терапия для профилактики постоперационных воспалительных осложнений и для профилактики эндофтальмита. Для профилактики избыточного рубцевания в зоне вновь созданных путей оттока рекомендуется применение кортикостероидных препаратов и антиметаболитов в виде субконъюнктивальных инъекций, с целью обезболивания конъюнктивиальной полости применяется местноанестезирующие средства [2].
• в течение двух недель после операции инстилляция противовоспалительных и антибактериальных препаратов, далее по показаниям.
✓ контроль ВГД не реже 1 раза в 2 недели;
✓ контроль ОКТ и периметрии 1 раз в 4 месяца;
✓ консультация ВОП и узких специалистов по мере необходимости;
✓ лабораторные анализы по показаниям.
Индикаторы эффективности лечения:
Индикатором эффективности лечения и безопасности методов диагностики и лечения является компенсация ВГД и стабилизация процесса:
• отсутствие послеоперационных осложнений (аллергические конъюнктивиты, синдром сухого глаза, системная аллергическая реакция);
• компенсация внутриглазного давления;
• соблюдение требований комплаенса;
• снижение вероятности развития острого приступа глаукомы при закрытоугольной глаукоме.
Госпитализация
ПОКАЗАНИЯ ДЛЯГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации: отсутствие компенсации внутриглазного давления для проведения хирургического лечения.
Показания для экстренной госпитализации:
Острый приступ глаукомы;
Условно экстренная госпитализация:
1-Высокое ВГД на единственном в функциональном отношении глазу;
2- Высокое ВГД на лучшем видящем глазу.
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2023
- 1) European Glaucoma Society Terminology and Guidelines for Glaucoma, 5th Edition , 2021. 2) Fujino Y., Asaoka R., Murata H., Miki A., et al. Evaluation of Glaucoma Progression in Large-Scale Clinical Data: The Japanese Archive of Multicentral Databases in Glaucoma (JAMDIG). Invest Ophthalmol Vis Sci. 2016; 57(4): 2012-2020. 3) Wang N. Intraocular and Intracranial Pressure Gradient in Glaucoma. Singapore: Springer, 2019: 320 4) International Statistical Classification of Diseases and Related Health Problems 10th Re- vision (ICD-10). WHO Version for; 2016. URL: https://icd.who.int/browse10/2016/en#/H40- H42 5) The Effects of Phacoemulsification on Intraocular Pressure and Topical Medication Use in Patients With Glaucoma: A Systematic Review and Meta-analysis of 3-Year Data.Armstrong JJ, Wasiuta T, Kiatos E, Malvankar-Mehta M, Hutnik CML. J Glaucoma. 2017 Jun;26(6):511-522. 6) Glaucoma: diagnosis and management. Methods, evidence and recommendations. London: NICE, 2017: 324. Glaucoma: diagnosis and management. Methods, evidence and recommendations. London: NICE, 2017: 324. 7) Diaconita V., Quinn M., Jamal D., Dishan B., Malvankar-Mehta M.S., Hutnik C. Washout Duration of Prostaglandin Analogues: A Systematic Review and Meta-analysis. J Ophthalmol. 2018 Sep 27;2018:3190684. 8) Basic and Clinical Science Course. Section 10. Glaucoma / Ed. C.A. Girkin. San Francisco: AAO, 2018: 262 9) Basic and Clinical Science Course. Section 10. Glaucoma / Ed. C.A. Girkin. San Francisco: AAO, 2018: 262. 10) Glaucoma: diagnosis and management. Methods, evidence and recommendations. London: NICE, 2017: 324 11) Ho J.D., Hu C.C., Lin H.C. Antiglaucoma medications during pregnancy and the risk of low birth weight: a population-based study. Br J Ophthalmol. 2019; 93(10): 1283-1286. 12) Diaconita V., Quinn M., Jamal D., Dishan B., Malvankar-Mehta M.S., Hutnik C. Washout Duration of Prostaglandin Analogues: A Systematic Review and Meta-analysis. J Ophthalmol. 2018 Sep 27;2018:3190684. 13) Musch D.C., Gillespie B.W., Niziol L.M., Lichter P.R., Varma R., Group C.S. Intraocular pressure control and long-term visual field loss in the Collaborative Initial Glaucoma Treatment Study. Ophthalmology. 2016; 118(9): 1766-1773 15) European Glaucoma Society Terminology and Guidelines for Glaucoma, 4th Edition. 2014; 38-40. 16) Steensberg A.T., Mullertz O.O., Virgili G., Azuara-Blanco A., Kolko M. Evaluation of Generic versus Original Prostaglandin Analogues in the Treatment of Glaucoma: A Systematic Review and Meta-Analysis. Ophthalmol Glaucoma. 2020; 3(1): 51-59. 17) Diaconita V., Quinn M., Jamal D., Dishan B., Malvankar-Mehta M.S., Hutnik C. Washout Duration of Prostaglandin Analogues: A Systematic Review and Meta-analysis. J Ophthalmol. 2018 Sep 27;2018:3190684. 18) Masis Solano M., Huang G., Lin S.C. When Should We Give Up Filtration Surgery: Indications, Techniques and Results of Cyclodestruction. Dev Ophthalmol. 2017; 59: 179-190. 19)Chen M.F., Kim C.H., Coleman A.L. Cyclodestructive procedures for refractory glaucoma. Cochrane Database Syst Rev. 2019; 3: CD012223. 20) Michelessi M., Bicket A.K., Lindsley K. Cyclodestructive procedures for non-refractory glaucoma. Cochrane Database Syst Rev. 2018; 4: CD009313. 21) Murakami Y., Akil H., Chahal J., Dustin L., et al. Endoscopic cyclophotocoagulation versus second glaucoma drainage device after prior aqueous tube shunt surgery. Clin Exp Ophthalmol. 2017; 45(3): 241-246. 22) Aquino M.C., Barton K., Tan A.M., Sng C., et al. Micropulse versus continuous wave transscleral diode cyclophotocoagulation in refractory glaucoma: a randomized exploratory study. Clin Exp Ophthalmol. 2015; 43(1): 40-46. 23) Chen T. Glaucoma Surgery. Philadelphia: Saunders, 2008: 268 24) Azuara-Blanco A., Burt J., Ramsay C. et al. Effectiveness of early lens extraction for the weatment of primary angle-closure glaucoma (EAGLE): a randomised controlled trial. / EAGLE study group. Lancet. 2016; 388(1): 1389-1397. 25) The Guidelines project was entirely supported by the European Glaucoma Society Foundation 2021. 167 26) Clinical Ophthalmology downloaded from https://www.dovepress.com/ by 146.185.203.61 on 19-Sep-2018
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков:
1) Алдашева Нэйля Ахметовна – доктор медицинских наук, генеральный директор, врач высшей категории ТОО «Казахский научно-исследовательский институт глазных болезней».
2) Джуматаева Зауре Асылхановна – доктор медицинских наук, врач высшей категории, заведующая отделением функциональной диагностики ТОО «Казахский научно-исследовательский институт глазных болезней».
3) Ауезова Ардак Муханбетжановна — доктор философии PhD, советник ректора Казахстанского медицинского университета «Высшая школа общественного здравоохранения».
4) Сангилбаева Жамиля Оспановна – врач первой категории, научный сотрудник отдела менеджемента научных исследований, врач-офтальмолог ТОО «Казахский научно-исследовательский институт глазных болезней».
5) Таштитова Ляйля Болатовна – PhD, врач высшей категории, заведующая дневным стационаром ТОО «Казахский научно-исследовательский институт глазных болезней».
6) Курмангалиева Мадина Маратовна – доктор медицинских наук, главный офтальмолог Больницы Медицинского центра Управления делами Президента РК, врач-офтальмолог высшей категории.
7) Берікбай Гүлзат Талғатқызы – врач-офтальмолог дневного стационара ТОО «Казахский научно-исследовательский институт глазных болезней».
8) Исаева Асем Хасымовна – врач-офтальмолог второго офтальмологического отделения ТОО «Казахский научно-исследовательский институт глазных болезней» филиал в г. Астана.
9) Абильмажинова Алия Амангельдиновна – врач-клинический фармаколог ТОО «Казахский научно-исследовательский институт глазных болезней».
10) Рамазанова Ботагоз Айтбаевна – кандидат медицинских наук, врач высшей категории Центра микрохирургии глаза Городской многопрофильной больницы № 2 Управление общественного здравоохранения города Астаны.
Указание на отсутствие конфликта интересов: нет.
Рецензенты:
1) Бегимбаева Гульнара Енбековна – доктор медицинских наук, председатель экспертного совета при Казахстанском Обществе офтальмологов, главный врач ТОО «Офтальмологического центра FOCUS», старший преподаватель кафедры офтальмологии НУО «Казахстанско – Российский медицинский университет», врач высшей категории.
2) Аринова Гульнара Пасевноевна – профессор кафедры хирургических болезней НАО «Карагандинский медицинский университет», врач высшей категории.
Указание условий пересмотра протокола: пересмотр не реже 1 раза в 5 лет и не чаще 1 раза в 3 года при наличии новых методов диагностики и лечения с уровнем доказательности.
Приложение 1
Дополнительная классификация первичной глаукомы:
Клинико-патогенетические формы открытоугольной глаукомы:
• простая;
• псевдоэксфолиативная;
• пигментная;
• глаукома с нормальным внутриглазным давлением.
Дополнительная классификация закрытоугольной глаукомы:
• по механизму закрытия угла:
• со зрачковым блоком;
• ползучая;
• с плоской радужкой;
• с витреохрусталиковым блоком (злокачественная);
по наличию клинических проявлений:
• Первичное подозрение на закрытие угла: иридотрабекулярный контакт (ИТК) ≥180 градусов (при гониоскопии), нормальный уровень внутриглазного давления (ВГД) и отсутствие атрофии зрительного нерва.
• Первичное закрытие угла: иридотрабекулярный контакт ≥180 градусов с периферическими передними синехиями или повышенным ВГД, без нейропатии зрительного нерва
• Первичная закрытоугольная глаукома (ЗУГ): иридо-трабекулярный контакт ≥180 градусов и с периферическими передними синехиями, повышением ВГД и признаками атрофии зрительного нерва.
• Острый приступ глаукомы: закрытый угол с высоким ВГД и клиническими проявлениями.
Отдельно выделяются:
• подозрение на глаукому (диагноз не клинический, выставляется на период обследования на глаукому).
Виды Офтальмогипертензии:
Офтальмогипертензия
Виды Офтальмогипертензии:
1. ложная
2. эссенциальная
3. симптоматическая
Для ОГ характерно доброкачественное течение без поражения ЗН. Вместе с тем в части случаев (15-25%) возможен переход ОГ в глаукому, поэтому данное состояние следует рассматривать как один из факторов риска.
Ложная гипертензия связана с устойчивой повышенной реактивностью пациента на тонометрию, высоким индивидуальным уровнем ВГД или техническими погрешностями при измерении офтальмотонуса.
Эссенциальная гипертензия обусловлена дисбалансом возрастных изменений в гидродинамике глаза - ухудшением оттока водянистой влаги при сохранившейся ее секреции. Во многих случаях этот дисбаланс постепенно выравнивается.
Симптоматическая гипертензия представляет собой кратковременное или длительное повышение уровня ВГД, являющееся лишь симптомом другого заболевания. Если основное заболевание излечивают, то офтальмотонус нормализуется. К симптоматической гипертензии относят увеиты с гипертензией, а также повышение офтальмотонуса, вызванное нарушением активной регуляции внутриглазного давления вследствие интоксикации, диэнцефальных и эндокринных расстройств, патологически протекающий климактерический период, длительного введения некоторых гормонов в больших дозах.
Глаукома и беременность: тактика лечения с учетом возможного риска для плода и новорожденного
План лечения глаукомы у женщин детородного возраста должно осуществляться еще до беременности, что позволит избежать возможных негативных последствий действия лекарственных препаратов на процесс онтогенеза, который, как известно, проходит в течение 1-го триместра беременности. Отмечается статистически значимое снижение уровня внутриглазного давления (ВГД) во всех триместрах беременности по сравнению с небеременными женщинами. Как правило, при беременности глаукома редко диагностируется впервые, а клиническое течение глаукомы у беременной женщины отличается благоприятным течением с хорошим контролем ВГД. В первом триместре желательно воздержаться от антиглаукомных препаратов, учитывая высокий риск их тератогенного действия. Тем не менее, у определенных пациенток возникает необходимость лазерного или микрохирургического лечения. С этой целью рекомендуется консультация офтальмолога для выбора возможных антиглаукоматозных лазерных вмещательств.
Для ОГ характерно доброкачественное течение без поражения ЗН. Вместе с тем в части случаев (15-25%) возможен переход ОГ в глаукому, поэтому данное состояние следует рассматривать как один из факторов риска.
Ложная гипертензия связана с устойчивой повышенной реактивностью пациента на тонометрию, высоким индивидуальным уровнем ВГД или техническими погрешностями при измерении офтальмотонуса.
Эссенциальная гипертензия обусловлена дисбалансом возрастных изменений в гидродинамике глаза - ухудшением оттока водянистой влаги при сохранившейся ее секреции. Во многих случаях этот дисбаланс постепенно выравнивается.
Симптоматическая гипертензия представляет собой кратковременное или длительное повышение уровня ВГД, являющееся лишь симптомом другого заболевания. Если основное заболевание излечивают, то офтальмотонус нормализуется. К симптоматической гипертензии относят увеиты с гипертензией, а также повышение офтальмотонуса, вызванное нарушением активной регуляции внутриглазного давления вследствие интоксикации, диэнцефальных и эндокринных расстройств, патологически протекающий климактерический период, длительного введения некоторых гормонов в больших дозах.
Приложение 2
Глаукома и беременность: тактика лечения с учетом возможного риска для плода и новорожденного
План лечения глаукомы у женщин детородного возраста должно осуществляться еще до беременности, что позволит избежать возможных негативных последствий действия лекарственных препаратов на процесс онтогенеза, который, как известно, проходит в течение 1-го триместра беременности. Отмечается статистически значимое снижение уровня внутриглазного давления (ВГД) во всех триместрах беременности по сравнению с небеременными женщинами. Как правило, при беременности глаукома редко диагностируется впервые, а клиническое течение глаукомы у беременной женщины отличается благоприятным течением с хорошим контролем ВГД. В первом триместре желательно воздержаться от антиглаукомных препаратов, учитывая высокий риск их тератогенного действия. Тем не менее, у определенных пациенток возникает необходимость лазерного или микрохирургического лечения. С этой целью рекомендуется консультация офтальмолога для выбора возможных антиглаукоматозных лазерных вмещательств.
Коррекция местной гипотензивной терапии у беременных и кормящих женщин с первичной открытоугольной глаукомой (ПОУГ) должна быть основана на тщательном анализе баланса между потенциальной пользой для матери и риском тератогенного воздействия на плод, а также последствиями для новорожденного в период лактации. Важно отметить, что ни один антиглаукомный препарат не классифицирован как полностью безопасный при беременности, и большинство из них могут иметь потенциальные риски для развивающегося плода.
В первом триместре желательно воздержаться от антиглаукомных препаратов, учитывая высокий риск их тератогенного действия
Лазерное лечение может являться хорошей альтернативой лекарственной терапии.
Выполнение данной операции возможно в любом триместре беременности.
Селективная лазерная трабекулопластика (СЛТ) безопасна. Начало ее действия отсроченное, поэтому она не может быть рекомендована при необходимости срочного понижения уровня ВГД.
Лазерная периферическая иридотомия и лазерная иридопластика считаются одинаково безопасными.

Приложение 3
Лазерная периферическая иридотомия и лазерная иридопластика считаются одинаково безопасными.

Операцию по поводу глаукомы во втором и третьем триместрах следует выполнять только при абсолютных показаниях, учитывая потенциальный риск побочного действия медикаментозных препаратов: гипотонии матери и асфиксии плода. В эти сроки лазерные вмешательства (аргон-лазерная трабекулопластика и/или селективная лазерная трабекулопластика) являются предпочтительными методами лечения глаукомы или операциями выбора, поскольку могут быть выполнены на любом сроке.
Приложение 4. АЛГОРИТМ ДИАГНОСТИКИ И ЛЕЧЕНИЯ ОСТРОГО ПРИСТУПА ГЛАУКОМЫ
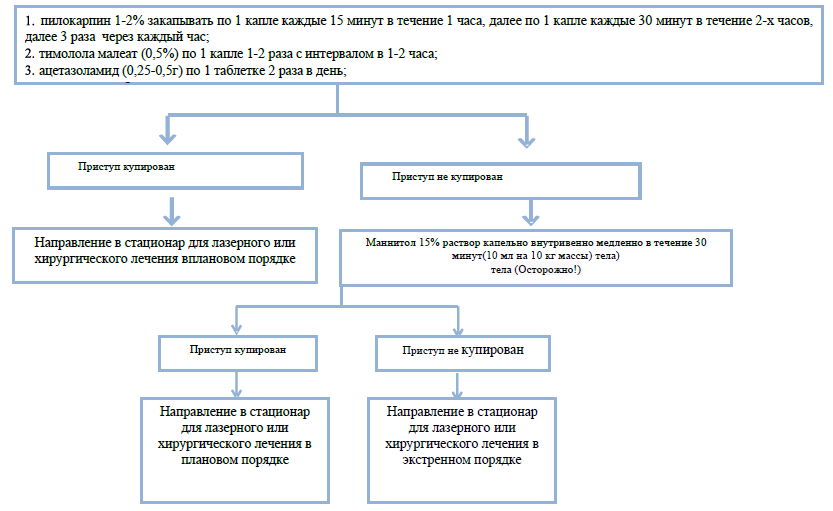
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.