Отосклероз
 Версия: Клинические рекомендации РФ 2024 (Россия)
Версия: Клинические рекомендации РФ 2024 (Россия)
Общая информация
Краткое описание
Разработчик клинической рекомендации
Одобрено Научно-практическим Советом Минздрава РФ
Возрастная категория: Взрослые, Дети
Пересмотр не позднее: 2026
Определение заболевания или состояния (группы заболеваний или состояний)
Отосклероз – специфическое заболевание, представляющее собой первичное метаболическое поражение костной капсулы ушного лабиринта, выражающееся особой формой остеодистрофии с преимущественно двусторонним очаговым поражением энхондрального слоя капсулы. При этом вначале наблюдается деструкция костной ткани с образованием мягких отоспонгиозных кровенаполненных очагов, а затем – образование очень плотной склеротической кости вследствие отложения в этих очагах солей кальция. Эти фазы размягчения и склерозирования кости имеют волнообразное течение.
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
Отосклероз (H80):
H80.0 Отосклероз, вовлекающий овальное окно, не облитерирующий;
H80.1 Отосклероз, вовлекающий овальное окно, облитерирующий;
H80.2 Кохлеарный отосклероз;
H80.8 Другие формы отосклероза;
H80.9 Отосклероз неуточненный.
Классификация
Классификация заболевания или состояния (группы заболеваний или состояний)
Наиболее распространенной в России является классификация отосклероза, разработанная Н.А. Преображенским и О.К. Патякиной в 1973 году [21]. Она основана на данных ТПА, с учетом состояния усредненных значений порогов КП на частотах 0,5, 1 и 2 кГц. В зависимости от уровня средних порогов КП выделяют: тимпанальную, смешанную I, смешанную II и кохлеарную формы отосклероза. Тимпанальная форма (пороги слуха по КП до 20); смешанная форма I (от 21 до 30 дБ); смешанная форма II (>30 дБ) и кохлеарная форма (КП >50 дБ).
Согласно многим патоморфологическим и клиническим исследованиям, принято выделять гистологический и клинический отосклероз, активную (незрелую, отоспонгиоз) и неактивную (зрелую) его стадии, что во многом определяет характер лечения пациента [22].
Другие классификации основаны на интраоперационной визуализации распространённости очагов отосклероза. В связи с тем, что во время хирургического вмешательства возможна лишь визуальная оценка распространённости процесса в НОП. Ряд авторов выявляет только 4 типа стапедиального отосклероза: ограниченный, умеренный, распространенный и облитерирующий [16, 23].
Наиболее сложными для проведения стапедопластики являются облитерирующие формы отосклероза. По визуальной картине их разделяют на 3 степени: 1 – утолщение ППС за счет равномерного распространения отоочагов; 2 – отоочаги суживают НОП по краям, при этом ППС не изменена; 3 – очаги отосклероза суживают нишу, вовлекая в процесс и ППС и суперструктуры стремени [24].
По распространенности очагов отосклероза, выявленной при проведении МСКТ височных костей с МПР выделяют фенестральную, ретрофенестральную и смешанную формы [25, 26]. Фенестральная форма характеризуется локализацией очагов отосклероза в области окна преддверия капсулы лабиринта, ретрофенестральная – вокруг базального и апикального завитков, у окна улитки, полукружных каналов и дна ВСП, и смешанная – их комбинацией. Очаги могут быть единичными или множественными. Одной из характеристик метода МСКТ височных костей является денситометрия, которая используется для анализа плотности капсулы лабиринта. Установлено, что при плотности менее 1000 ед. НU (плотность нормальной костной капсулы лабиринта +2000 – +2200 ед. НU – единицы Hounsfield) отосклеротический процесс является активным (деминерализация, отоспонгиоз); при плотности более 1000 ед. НU – неактивным [27, 28]. Форма отосклероза и плотность очагов, выявленных при МСКТ височных костей, влияют на выбор дальнейшей тактики ведения пациента [29].
Этиология и патогенез
Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
В настоящее время описывается много теорий причин и патогенеза этого заболевания, которые в той или иной мере способствуют возникновению отосклероза. Среди основных гипотез можно выделить следующие: аутосомная доминантная наследственная, вирусная, аутоиммунная и эндокринно-метаболическая, которые разрабатываются до последнего времени.
Многочисленные генетические исследования доказывают, что отосклероз является аутосомно-доминантным заболеванием с проявляемостью гена от 20 до 40%, или неполной его проявляемостью. Современные генетическое исследования позволили определить гены, ответственные за развитие наследственного отосклероза и их локализацию – хромосомы: 15q25-26 (ген OTSC1), 7q34-36 (OTSC2), 6р21-22 (OTSC3), 16q22-23 (OTSC4), 3q22–24 (OTSC5), 6q13-q16.1(OTSC7), 9p13.1-q21.11 (OTSC8), 1q41-q44(OTSC10) [1, 2, 3, 4].
Присутствие антител в сыворотке крови к коллагену типа II и IX у больных отосклерозом может свидетельствовать об аутоиммунной гипотезе развития заболевания. Также это подтверждается исследованиями, которые выявили в сыворотке крови больных отосклерозом более высокий титр антител к коллагену типа II в сравнении со здоровыми [2, 3, 5]. Выявлено участие трансформирующего фактора роста b1 (TGFB 1 – transforming growth factor) в патогенезе отосклероза. Его активность угнетает дифференцирование остеокластов и ингибирует нормальное ремоделирование капсулы лабиринта. Обнаружено участие костных морфогенетических белков (BMP – bone morphogenetic proteins) BMP2, 4 и 7, которые влияют на хондрогенез, а их мутации вызывают нарушения остеогенеза [6].
Морфологические и биохимические исследования доказали ассоциации между вирусом кори, который относят к экологическим факторам, и развитием отосклероза. При иммуногистохимических исследованиях хондроцитов костной ткани, и в особенности, отоспонгиозных очагов было подтверждено наличие структурных единиц вируса кори, а также наличие белка оболочки вируса. Наличие РНК вируса кори было доказано проведением ПЦР при исследовании перилимфы и костной ткани у больных отосклерозом. Анализ перилимфы показал наличие антител к белкам вируса кори во всех случаях, и в 80% наличие РНК вируса в препаратах основания и арки стремени, однако в клеточных структурах очагов РНК вируса не обнаружено [7, 8, 9]. Некоторые исследователи кроме вируса кори обнаружили и фактор некроза опухоли в основаниях стремени, удаленных во время операции у больных отосклерозом.
Несомненно, что в возникновении отосклероза играет роль филогенетическая особенность строения лабиринта у человека и унаследованная врожденная неполноценность лабиринтной капсулы. Это выражается в наследовании повышенной чувствительности (сенсибилизации) лабиринта, остатков его эмбрионального хряща ко всякого рода экзо- и эндогенным сдвигам. В этих условиях эти факторы приобретают роль провоцирующих [10].
В генезе отосклероза также отмечены эндокринно-обменные нарушения, однако роль их в манифестации отосклероза является сложной и недостаточно изученной. Наиболее вероятно, что проявлению отосклероза предшествует нарушение функций нескольких эндокринных желез, в первую очередь тех, которые регулируют минеральный обмен (надпочечники, гипофиз, паращитовидные, половые железы) [11]. Нарушения минерального, углеводного и белкового обмена при отосклерозе, по-видимому, являются провоцирующими факторами и носят характер фазовых состояний, компенсация которых осуществляется в организме с участием механизмов гуморальной и нервной регуляции гомеостаза.
Эпидемиология
Эпидемиология заболевания или состояния (группы заболеваний или состояний)
Распространенность клинически проявляющегося отосклероза составляет 0,1-1% мирового населения [12, 13]. Данные Американской Академии Оториноларингологии свидетельствуют о более частой встречаемости отосклероза у лиц кавказской национальности и редкой – у жителей Японии и Южной Америки. Реже всех заболеванию подвержены лица негроидной расы [12, 14]. Среди жителей Европы распространенность отосклероза составляет 0,3-0,4% [15]. За последние 30 лет исследований отмечено уменьшение количества случаев этого заболевания, увеличение среднего возраста пациентов. При этом некоторые исследователи констатировали увеличение распространённых форм со смешанным характером тугоухости [12, 16, 17, 18, 19]. Развитие отосклероза у детей до 14 лет наблюдается у 1,5-3%. В то же время при анализе стапедопластик, выполненных у детей до 16 лет, в 17% случаях обнаружены очаги отосклероза [16].
За прошедшие 10 лет в г. Москве наблюдается увеличение случаев отосклероза (до 4,8%) в структуре заболеваний и хирургического его лечения (до 11,9%) среди патологии уха и сосцевидного отростка, что связано с улучшением диагностики данного заболевания. Частота встречаемости заболевания в 2 раза выше среди женщин и составляет от 63 до 84%, а пик встречаемости – соответствует 20-40 годам [20].
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания или состояния (группы заболеваний или состояний)
Основными симптомами отосклеротического поражения капсулы лабиринта являются: прогрессирующее, чаще двустороннее снижение слуха и субъективное ощущение шума в одном или обоих ушах низко- и среднечастотного характера (у 50%), реже пациенты отмечают высокочастотный шум (у 10%) [19, 21, 30, 31]. Иногда отмечается относительно лучшее восприятие речи в условиях шума, чем в тишине - paracusis Willisii (Виллизия симптом, Виллизия феномен, паракузия). Симптом обнаруживают в среднем у половины пациентов с отосклерозом [31]. Жалобы на головокружение и расстройство равновесия предъявляют лишь 24% больных отосклерозом [31].
Диагностика
Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
Критерии установления диагноза: жалобы на прогессирующее снижение слуха на одно или оба уха, субъективное ощущение шума в одном или обоих ушах; нормальная отомикроскопическая картина; кондуктивная, смешанная или нейросесорная тугоухость по данным тональной аудиометрии пороговой, с 100% разборчивость речи по данным речевой аудиометрии; по данным акустической импедансометрии определяется тип «А» или «Аs» тимпанограммы и отсутствие акустических рефлексов; латерализация ултразвука (УЗВ) при кохлеарном отосклерозе направлена в лучше слышащее ухо, при одностороннем или асимметричном двустороннем снижении слуха, пороги чувствительности УЗВ в пределах нормы или несколько выше, при фенестральной или смешанных формах - в хуже слышащее ухо и пороги чувствительности УЗВ соответствуют до 15 дБ; по данным компьютерной томографии височных костей с денситометрией определяется наличие участков пониженной плотности на фоне высокоплотной гомогенной капсулы лабиринта. При фенестральной форме по данным компьютерной томографии височной кости в промонториальной стенке барабанной полости, кпереди от окна преддверия определяется очаг, плотность которого ниже плотности капсулы лабиринта – очаг отоспонгиоза (отосклероза); при кохлеарной форме - очаги пониженной плотности в капсуле лабиринта, повторяющие ход завитков улитки, достигающие стенок внутреннего слухового прохода; при смешанной форме - признаки характерные, как для фенестральной, так и смешанной форм отосклероза.
Жалобы и анамнез
-
Рекомендуется опрашивать всех пациентов о прогрессирующем снижении слуха на одно или оба уха [19, 21, 30, 31].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: основными жалобами пациентов при всех формах отосклероза являются прогрессирующее, постепенное, «беспричинное» снижение слуха. Тугоухость при отосклерозе, как правило, двусторонняя, в 15-30% случаев определяется односторонний процесс. На течение заболевания и характера тугоухости влияет активность отосклеротических очагов. Так отмечено, что ранний возраст начала снижения слуха характеризуется формированием облитерирующих и распространенных очагов отосклероза, а поздний возраст – ограниченных очагов. Появление очагов в раннем возрасте вызывает быстрое прогрессирование тугоухости, чего не наблюдается в пожилом возрасте [16, 32].
-
Рекомендуется опрашивать всех пациентов о наличии ушного шума в одном или обоих ушах [19, 33, 34].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: довольно постоянным признаком отосклеротического поражения является субъективное ощущение шума в одном или обоих ушах низко- и среднечастотного характера (у 50%), реже пациенты отмечают высокочастотный шум (у 10%). В начале заболевания шум слышен только в тишине, с нарастанием уровня тугоухости его интенсивность увеличивается [19, 33, 34].
-
Рекомендуется опрашивать всех пациентов об улучшении слуха в шумной обстановке [30].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: характерный признак отосклероза – относительно лучшее восприятие речи в условиях шума, чем в тишине – paracusis Willisii (Виллизия симптом, Виллизия феномен, паракузия). Симптом обнаруживают в среднем у половины пациентов с отосклерозом, он более характерен для выраженной фиксации стремени, если остается сохранным уровень костного звукопроведения. С развитием смешанной формы тугоухости паракузиc обнаруживают реже [19, 30, 35].
-
Рекомендуется опрашивать всех пациентов о наличии головокружения и/или расстройств равновесия [36, 37].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
Комментарии: жалобы на головокружение и расстройство равновесия предъявляют около 24% пациентов с отосклерозом. Среди пациентов с головокружениями у 0,7% выявлен отосклероз [36]. Объясняются данные вестибулярные расстройства внутрилабиринтной гипертензией, поскольку после операции эти расстройства купируются.
Физикальное обследование
-
Рекомендуется выполнять всем пациентам отомикроскопию и/или отоэндоскопию для оценки состояния наружного слухового прохода и барабанной перепонки [19, 31, 33, 34, 35, 38].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: при отомикроскопии барабанная перепонка состоятельная с четкими опознавательными контурами. Можно визуализировать характерные признаки отосклероза, однако они выявляются у 10-21% пациентов. К ним относят симптом Лемперта (истончение барабанной перепонки с изменением ее цвета, обусловленное атрофией фиброзного слоя), симптом Хилова (истончение кожи наружного слухового прохода), симптом Тойнби (отсутствие или уменьшение количества серы в наружном слуховом проходе). Cимптом Швартца (просвечивание расширенных сосудов слизистой оболочки в области мыса через истонченную барабанную перепонку – признак активной стадии отосклероза), выявляется у 50% пациентов. Cимптом Вирховского-Тилло (уменьшение чувствительности кожи наружного слухового прохода, барабанной перепонки и секреции потовых желез, широкий наружный слуховой проход). Однако, ни один из отоскопических признаков отосклероза нельзя назвать патогномоничным, их принимают во внимание только в комплексе с другими проявлениями болезни [19, 35].
Лабораторные диагностические исследования
Специфической лабораторной диагностики не существует.
Лабораторные методы исследования выполняются при подготовке к плановой госпитализации (плановое хирургическое лечение) (Приказ Министерства здравоохранения Российской Федерации от 20.12.2012 г. № 1102 н «Об утверждении стандарта первичной медико-санитарной помощи»).
Инструментальные диагностические исследования
-
Рекомендуется выполнять камертональные исследования всем пациентам: пробы Ринне, Федериче, Вебера для скрининговой оценки характера тугохости [16, 19, 30, 31, 33, 34, 35, 60].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: камертональные качественные исследования (С128-512) позволяют в скрининговом режиме определить (пробы Ринне и Федеричи) наличие костно-воздушного интервала (КВИ) и хуже слышащее ухо (проба Вебера), которые служат показанием к назначению ТПА. При кохлеарной форме отосклероза отмечаются положительные камертональные пробы Ринне и Федеричи, а латерализация звука камертонов С128-512 при проведении пробы Вебера – в лучше слышащее ухо.
-
Рекомендуется выполнять всем пациентам тональную аудиометрию пороговую (ТАП) [16, 19, 30, 31, 33, 34, 39, 60] для оценки формы и степени тугоухости.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: наибольшее распространение в диагностике отосклероза получила ТАП. Оценивают не только уровень слуха по ВП и КП, но и величину КВИ (резерв улитки). Для отосклероза характерно двустороннее повышение порогов по ВП в зоне низких и средних частот (0,125-2 кГц), чаще в виде восходящей кривой с небольшим подъемом. С развитием и увеличением длительности болезни отмечается повышение порогов КП. Что касается повышения порогов слуха по КП, то данные изменения объясняются как поражением звукопроводящего аппарата, так и нарушением внутриулиткового проведения [30]. Именно нарушением микромеханики и гидродинамики улитки на частотах 0,5-2 кГц объясняется теория R. Carhartа о механической природе сенсоневрального компонента при отосклерозе [30,39]. В зависимости от характера аудиометрической кривой различают тимпанальную, смешанную и кохлеарную формы отосклероза (Приложение Г1).
-
Рекомендуется проведение всем пациентам исследование чувствительности к ультразвуку и его латерализации для оценки характера тугоухости [30, 31, 60].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: при анализе результатов УЗВ аудиометрии выявлено, что для больных отосклерозом пороги чувствительности УЗВ соответствуют до 15 дБ. При кохлеарной форме они в пределах нормы или несколько выше. Латерализация УЗВ при кохлеарном отосклерозе направлена в лучше слышащее ухо при одностороннем или асимметричном двустороннем снижении слуха [35, 40]. Если при отосклерозе латерализация УЗВ направлена в хуже слышащее ухо (определяется в 60,9% случаев), то это может свидетельствовать, в том числе, и о наличии гидропса лабиринта вследствие нарушения гидродинамики. Это характерно для больных, страдающих отосклерозом более 10 лет, и подтверждается данными ЭКоГ [19]. Также имеются данные о том, что очаги отосклероза могут вовлекать в процесс утрикулярный нерв и сдавливать эндолимфатический проток [19, 33, 35]. Выраженная обструкция дистального отдела эндолимфатического протока очагами отосклероза может вызвать и расширение саккулюса, вплоть до его соприкосновения с основанием стремени [36].
В то же время ни одна из методик достоверно не свидетельствует о 100% диагностике гидропса лабиринта, его локализации в эндо- или перилимфатическом пространстве, что является важным для определения показаний к операции и ее результата [41].
При речевой аудиометрии в зависимости от выраженности тугоухости отмечается 100% разборчивость речи [31].
- Рекомендуется всем пациентам проведение акустической импедансометрии (тимпанометрия и акустическая рефлексометрия) для исключения патологии среднего уха, определения давления в среднем ухе, оценке вентиляционной функции слуховой трубы, степени подвижности барабанной перепонки, функционального состояния цепи слуховых косточек [31].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: для отосклероза характерна тимпанограмма типа «А» или «As» и отсутствие акустического рефлекса (Приложение Г1).
-
Рекомендуется всем пациентам компьютерная томография височных костей для определения отосклероза, локализации, распространенности и оценки степени активности очагов [19, 29, 30, 31, 33, 35, 39, 60].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
Комментарии: в настоящее время МСКТ височных костей (шагом 0,3-1 мм) в аксиальной и коронарной проекциях с МПР и денситометрией является единственным объективным, неинвазивным методом определения отосклероза, его локализации, распространённости и оценки степени активности очагов (чувствительность метода 80-95%, специфика – 99,1%) [42,43,44,45,46,47,48,49].
МСКТ височных костей до операции играет большую роль в диагностике анатомических особенностей строения, аномалий и заболеваний височной кости, симулирующих отосклеротическую тугоухость и снижающих эффективность хирургического лечения: неотосклеротическая фиксация цепи слуховых косточек, дегисценция ВПК, расширение водопровода преддверия, остеодистрофии (синдром Ван-дер-Хуве), облитерирующий отосклероз, оссификация окна улитки и лабиринта. Все это в значительной степени влияет на планирование хирургического лечения и его прогноз [43,50, 51, 52].
Для повышения чувствительности метода многие авторы используют денситометрические исследования, то есть анализируют плотность капсулы лабиринта. При анализе плотности капсулы улитки у больных отосклерозом было выявлено ее снижение в сравнении со здоровыми лицами обусловленной деминерализацией костной ткани. Снижение плотности капсулы лабиринта от +1500 до +300 ед. НU (в норме +2000 – +2200 ед. НU) свидетельствует о начальной или далеко зашедшей ее деминерализации [39,42,43,44].
При фенестральной форме отосклероза, на МСКТ височных костей, очаги отосклероза наиболее часто визуализируются в области впередиоконной щели, переднего полюса основания стремени, распространяющиеся на переднюю его ножку. Плотность зрелых очагов отосклероза в основном составляет от +1000 до +1100 ед HU. При плотности очагов от +500 до +800 ед. HU, можно предположить наличие активного отосклероза (отоспонгиоза) (рис. 1). Стоит отметить, что при фенестральной локализации очагов отосклероза по данным МСКТ височных костей, вид тугоухости может быть различным (от тимпанальной до смешанной формы) [30, 31,45,53].

Рис. 1. Активная форма отосклероза (отоспонгиоз): плотность очагов +300 – +800 ед. НU.
При смешанных формах, выявленных по МСКТ височных костей, помимо фенестральной локализации очагов отоспонгиоза или отосклероза, определяются участки пониженной плотности капсулы лабиринта, окружающие улитку, распространяющиеся на область окна улитки, иногда до дна ВСП (рис. 2). При этом по данным ТПА может определяться смешанная форма тугоухости (1-2 ст.) [30, 31, 45, 53].
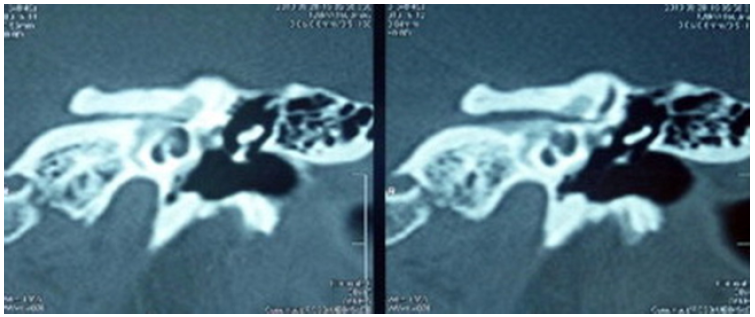
Рис. 2. Смешанная форма отосклероза (плотность очагов отоспонгиоза +300 – +800 ед. НU).
При кохлеарном отосклерозе, в начальной его стадии в костной капсуле лабиринта, окружающей улитку, выявляются участки пониженной плотности +1500 – +1100 ед. HU. При умеренно выраженной активной стадии – в костной капсуле лабиринта, вокруг базального и апикального завитков улитки определяются хорошо видимые на томограммах участки пониженной плотности +1000 – +600 ед. HU, часто распространяющиеся на область окна улитки и могут достигать дна ВСП и горизонтального полукружного канала (рис. 3).

Рис. 3. Кохлеарная форма отосклероза (плотность очагов +600 – +800 ед. НU).
На стадии высокой активности кохлеарного отосклероза выявляется деминерализация костной капсулы ушного лабиринта на уровне базального и апикального завитков улитки. Также изменения могут достигать преддверия и полукружных каналов. Плотность при этом колеблется от +300 до +600 ед. HU. На этой стадии развития отосклероза могут определяться явления костной облитерации структур лабиринта. Наиболее часто явления облитерации по данным МСКТ височных костей выявляются в базальном завитке улитке и горизонтальном полукружном канале (Приложение Г1) [ 45, 47].
Также МСКТ височных костей актуальна для диагностики причин неудовлетворительных результатов стапедопластики. С помощью метода можно определить положение протеза, глубину его погружения в преддверие, некроз длинной ножки наковальни, перилимфатическую фистулу и гранулему окна преддверия. Расширяет возможности метода в определении движения цепи слуховых косточек и появление функциональной мультиспиральной МСКТ височных костей.
Иные диагностические исследования
Не применяются.
Лечение
Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
1. Консервативное лечение
-
Рекомендуется инактивирующая терапия взрослым пациентам:
- с кохлеарной формой отосклероза, с целью инактивации очагов отоспонгиоза [35];
- с тимпанальной и смешанной формами отосклероза в активной стадии на дооперационном этапе, с целью инактивации очагов отоспонгиоза [29];
- с активной формой, выявленной во время хирургического лечения, с целью инактивации очагов отоспонгиоза [29].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: инактивирующая терапия вследствие ослабления ферментативных процессов снижает активность отосклероза, тормозит нарастание сенсоневрального компонента тугоухости, увеличивает плотность капсулы лабиринта и уменьшает вероятность реоссификации после операции. Кроме того, данная терапия останавливает рост отоспонгиозных очагов и препятствует облитерации улитки [54].
Достигаемым техническим результатом является повышение эффективности инактивирующей терапии у больных различными формами активного отосклероза, за счет дифференцированного подхода при выборе индивидуальной длительности проводимой терапии.
Взрослым пациентам с различными формами активного отосклероза проводят курсы инактивирующей терапии с помощью комплекса лекарственных средств с учетом плотности очагов отоспонгиоза в лабиринте по данным МСКТ височных костей с денситометрическим исследованием [29].
Комплекс инактивирующей терапии включает (1 курс):
1. Бифосфонат [31]– препарат (#Ибандроновая кислота - высокоактивный азотсодержащий бифосфонат, ингибитор костной резорбции и активности остеокластов), применяется у взрослых пациентов парентерально в виде раствора однократно, внутривенно, болюсно (в течение 15-30 сек в дозе 3 мг/3 мл) в условиях процедурного кабинета, 1 раз в 3 месяца; или внутрь в таблетках по 150 мг 1 раз в месяц за 1 час до еды, запивая стаканом воды [29].
Или препарат алендроновой кислоты (#Алендроновая кислота** ) - по 1 таблетке (70 мг) 1 раз в неделю за 1 час до еды, запивая стаканом воды [55].
2. #Кальция глюконат 500 мг применяется у взрослых пациентов по 1 таблетке 3 раза в день после еды [29].
3. #Натрия фторид применяется у взрослых пациентов в таблетках по 30-60 мг (0,5 мг / 1 кг массы)в течении 2 месяцев. Ионы фтора стабилизируют кальций в процессе минерализации, индуцируют остеогенез путем стимуляции остеобластов, уменьшают резорбцию кости, повышают ее устойчивость к действию остеокластов. источник, где указана дозировка [56].
4. #Альфакальцидол** – применяется у взрослых пациентов по 1 капсуле (0,25 мкг) 1 раз в день. Препарат регулирующий кальций-фосфорный обмен. Действующее вещество – альфакальцидол – предшественник активного метаболита витамина D3. Увеличивает минерализацию костной ткани и повышает ее упругость за счет стимулирования синтеза белков матрикса кости [29].
Предложенный комплекс препаратофективен курсом в течение 3 месяцев. При этом количество курсов 1, 2 или 4 с перерывом в 3 месяца зависит от плотности очагов отоспонгиоза в лабиринте, которая определяется методом МСКТ височных костей с денситометрией.
Курсы инактивирующей терапии проводятся до момента достижения плотности очагов не менее +1000 –+1500 ед. HU.
В соответствии с полученными данными разработана эффективная частота назначения курсов инактивирующей комплексной терапии [29]:
- при плотности очагов отоспонгиоза <+300 ед. HU назначается 4 курса комплексной инактивирующей терапии,
- при +300 – +600 ед. HU – 2 курса,
при +600 – +900 ед. HU – 1 курс.
2. Хирургическое лечение
Показаниями к хирургическому лечению являются:
-
жалобы пациента на снижение слуха и наличие субъективного ушного шума;
-
кондуктивный или смешанный характер тугоухости с КВИ – не менее 30 дБ;
-
отсутствие признаков активного отосклероза (по данным отомикроскопии и МСКТ височных костей с денситометрией);
-
отсутствие перфорации барабанной перепонки и инфекции в наружном слуховом проходе;
-
отсутствие общих противопоказаний для проведения планового хирургического вмешательства.
-
Рекомендована стапедопластика пациентам старше 15 лет с отосклерозом при кондуктивный или смешанный характер тугоухости с КВИ - не менее 25-30 дБ; отсутствие признаков активного отосклероза (по данным отомикроскопии и КТ височных костей с денситометрией); отсутствие общих противопоказаний для проведения планового хирургического вмешательства [19, 31, 33, 34, 39, 54] (см. Приложение Г2)
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: стапедопластика является паллиативным хирургическим методом лечения кондуктивной и смешанной тугоухости у пациентов с отосклерозом. В пользу проведения операции свидетельствует факт большего прогрессирования нейросенсорного компонента тугоухости в неоперированных ушах в сравнении с оперированными [16, 39, 40]. Хирургическое вмешательство противопоказано во время острых и обострения хронических воспалительных процессов, а также в период декомпенсации существующих у пациента заболеваний. Относительными противопоказаниями для выполнения стапедопластики являются активный отосклеротический процесс, операция на единственно слышащем ухе и наличие широкого водопровода преддверия по данным МСКТ височных костей. В зарубежной литературе имеются сведения развития послеоперационной глухоты у пациентов с отосклерозом и синдромом широкого водопровода преддверия.
-
Рекомендуется кохлеарная имплантация взрослым пациентам с отосклерозом [57, 58, 59, 60].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
Комментарии: рекомендуется у больных кохлеарной формой отосклероза или высоких порогах слуха после стапедопластики с двусторонней тугоухостью 4-5 степени, при разборчивости простых односложных слов <30% по данным речевой аудиометрии с оптимально подобранными слуховыми аппаратами на оба уха, при отсутствии патологии улитки по данным МСКТ и МРТ височных костей, а также достаточной мотивации пациента [60].
3. Иное лечение
-
Рекомендуется проведение электроакустической реабилитации всем пациентам с недостаточным уровнем слуха и разборчивости речи в том числе и после хирургического лечения, кохлеарной форме отосклероза, при общих противопоказаниях для хирургического лечения, отказе пациента от хирургического лечения [57].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: рекомендуется пациентам при уровне слуха ниже социального (пороги костной проводимости более 30 дБ или воздушной проводимости более 45 дБ в зоне речевых частот) с учётом более или менее выраженных явлений феномена ускоренного нарастания громкости (ФУНГ), присутствующих в послеоперационном периоде, так и вне его. При этом учитываются пожелания и самого пациента в отношении самого факта слухопротезирования, в том числе и после операции, при наличии единственно слышащего уха, при общих противопоказаниях для выполнения планового хирургического лечения и в случаях отказа пациента от операции.
Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
После операции в зависимости от методики операции рекомендуется постельный режим от 1 до 2 суток с положением на противоположном ухе. Необходимо в течение месяца беречь ухо от попадания воды и громких звуков. Противопоказаны полеты на самолете до 3 месяцев.
Медицинская реабилитация
Медицинская реабилитация и санаторно-курортное лечение, медицинские показания и противопоказания к применению методов медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов
-
Рекомендуется проведение электроакустической реабилитации всем пациентам с недостаточным уровнем слуха и разборчивости речи в том числе и после хирургического лечения, кохлеарной форме отосклероза, при общих противопоказаниях для хирургического лечения, отказе пациента от хирургического лечения [57].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: рекомендуется пациентам при уровне ниже социального (пороги костной проводимости более 30 дБ или воздушной проводимости 45 и более дБ в зоне речевых частот):
- после операции;
- после операции, при наличии единственно слышащего уха;
- при общих противопоказаниях для выполнения планового хирургического лечения, в случаях отказа пациента от операции;
- при кохлеарной форме отосклероза.
Госпитализация
Организация оказания медицинской помощи
Первичный осмотр (прием) врача-оториноларинголога.
Первичный осмотр (прием) врача-сурдолога-оториноларинголога.
Медицинские показания для госпитализации
Показанием к плановой госпитализации является наличие показаний к оперативному лечению:
- жалобы пациента на снижение слуха и наличие субъективного ушного шума;
- кондуктивный или смешанный характер тугоухости с КВИ – не менее 25 дБ;
- отсутствие признаков активного отосклероза (по данным отомикроскопии и МСКТ височных костей);
- отсутствие перфорации барабанной перепонки и инфекции в наружном слуховом проходе;
- отсутствие общих противопоказаний для проведения планового хирургического вмешательства;
- наличие необходимых обследований для проведения операций, установленных стационаром.
Выписка проводится на 7-10 день после предварительной оценки слуха по ТПА. Оценка слуховой функции с помощью ТПА: пороги по КП сохраняются без изменений в сравнении с дооперационным уровнем; КВИ в зависимости от метода операции сохраняется на прежнем уровне или сокращается (ВП уменьшаются, улучшаются).
Профилактика
Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
Не существует.
Информация
Источники и литература
-
Клинические рекомендации Национальной медицинской ассоциации оториноларингологов
- Brownstein Z., Goldfarb A., Levi H., Frydman M., Avraham K. Chromosomal mapping and phenotypic characterization of hereditary otosclerosis linked to the OTSC4 locus. Arch Otolaryngol Head Neck Surg. 2006; 132(4): 416–424. Niedermeyer P., Arnold W. Etiopatogenesis of otosclerosis. ORL 2002; 64(2): 114-119. Niedermeyer H., Arnold W. Otosclerosis and measles virus - association or causation? ORL 2008; 70(1): 63-70. Van Den Bogaert K., De Leenheer E., Chen W., Lee Y., Nurnberg P., Pennings R., Vanderstraeten K., Thys M., Cremers C., Smith R., Van Camp G. A fifth locus for otosclerosis, OTSC5, maps to chromosome 3q22–24. J Med Genet. 2004; 41: 450–453. Yoo T., Tomoda K., Stuart J., Kang A., Townes A. Type II collagen induced autoimmyne otospongiosis: a preliminary report. Ann Otol Rhinol Laryngol. 1983; 92: 103-108. Lehnerdt G., Unkel C., Metz K., Jahnke K., Neumann A. Immunohistochemical evidence of BMP-2, -4 and -7 activity in otospongiosis. Acta Oto-Laryngologica. 2008; 128: 13-17. Gantumur T., Niedermeyer P., Neubert W., Arnold W. Molecular detection of measles virus in primary cell cultures of otosclerotic tissue. Acta Oto-Laryng. 2006; 126(8): 811-816. Karosi T., Jokay I., Konya J., Petko M., Szabo L., Sziclai I. Expression of measles virus receptor in otosclerotic, non-otoscleotic and normal stapes footplate. Eur Arch Otorhinolaringol. 2007; 264: 607-613. Niedermeyer H., Gantumur T., Neubert W., Arnold W. Measles virus and otosclerosis. Adv Otorhinolaryngol. 2007; 65: 86–92. Chole R., McKenna M. Pathophysiology of otosclerosis. Otol Neurotol. 2001; 22: 249–257. Imauchi Y., Jeunemaоtre X., Boussion M., Ferrary E., Sterkers O., Grayeli A. Relation between renin-angiotensin-aldosterone system and otosclerosis: a genetic association and in vitro study. Otol Neurotol. 2008; 29(3): 295-301. Perez–Lazaro J., Urquiza R., Cabrera А., Guerrero С., Navarro Е. Effectiveness assessment of otosclerosis surgery. Acta Oto-Laryng. 2005; 125(3): 935-945. McKenna M., Kristiansen А., Tropitzsch А. Similar Col1A1 expression in fibroblasts from some patient with clinical otosclerosis and those with type1 osteogenesis imperfect. Ann Otol Rhinol Laryngol. 2002; 111(2): 184-189. Rekha S., Ramalingam R., Parani M. Pedigree analysis and audiological investigations of otosclerosis: an extended family based study. J Audiol Otol. 2018; 22(4): 223-228. Declau F., Van Spaendonck М., Timmermans J. Prevalence of otosclerosis in an unselected series of temporal bones. Adv Otol Neurotol. 2001; 5: 596-602. Дондитов, Д.Ц. Функциональные результаты хирургического и инактивирующего лечения отосклероза: автореф. дис. … канд. мед. наук. М., 2000: 30 с. De Souza C., Glasscock III М. Otosclerosis and stapedectomy. Diagnosis, management and complications. Thieme: New York-Stuttgart, 2004: 212. Sakihara Y., Parving А. Clinical otosclerosis, prevalence estimates and spontaneous progress. Acta Otolaryngol. 1999; 119(4): 468–472. Зеленкова В.Н. Лазерная стапедопластика у больных отосклерозом: автореф. дис. … канд. мед. наук. М., 2013: 29 с. Molinero J. [et al.]. Update on the imaging diagnosis of otosclerosis. Radiologia. 2016; 58 (4): 246-256. Преображенский Н.А., Патякина О.К. Стапедэктомия и стапедопластика при отосклерозе. М.: Медицина, 1973: 272 с. House J., Cunningham C. Otosclerosis // In: Cummings Otolaryngology Head & Neck Surgery / [edited by] Charles W. Cummings ... [et al.]. Philadelphia, 2010. – Chapter 144. Gros A., Vatovec J., Battelino S. Hearing results regarding location and histologic activity on stapedial footplate in otosclerosis. Eur Arch ORL Head Neck. 2007; 264: 184. Nauman C., Porcellini В., Fisch U. Otosclerosis: incidence of positive findings on high-resolution computed tomogphy and their correlation to audiological test data. Ann Otol Rhinol Laringol. 2005; 114(9): 709-716. Kanzara T., Virk J. Diagnostic performance of high resolution computed tomography in otosclerosis. World J Clin Cases. 2017; 5 (7): 286-291. Purohit B., Hermans R., Op de breeck K. Imaging in otosclerosis: a pictorial review. Insights Imaging. 2014; 5: 245-252. Bozorg Grayeli А. [et al.] Temporal bone density measurements using CT in otosclerosis. Acta Otolaryngol (Stockh). 2004; 124: 1136-1140. Tringali S. [et al.] Value of temporal bone density measurements in otosclerosis patients with normal-appearing computed tomographic scan. Ann Otol Rhinol Laringol. 2007; 116 (3): 195-198. Способ определения длительности лечения активных форм отосклероза: патент РФ на изобретение № 2557691 / Н.Л. Кунельская, Е.В. Гаров, Е.Е. Загорская [и др.]; заявл. 25.07.2014; опубл. 29.06.2015. Крюков А.И., Кунельская Н.Л., Гаров Е.В. и др. Современная диагностика больных отосклерозом. Folia Otorhinolaryngol Patholog Respirator. 2019; 25(2): 29-43. Зеленкова В.Н., Зеликович Е.И. и др. Алгоритм диагностики и реабилитации тугоухости у больных отосклерозом. Экспериментальная и клиническая оториноларингология. 2019; 1 (01): 31-36. Gristwood R. Observations on bilateral symmetry of the stapedial footplate lesion and narrowing of the oval window niche in otosclerosis. Ann Otol Rhinol Laryngol. 2008; 117 (8): 569-573. Киселюс В.Э. Сравнительная эффективность различных вариантов стапедопластики у больных отосклерозом: автореф. дис… канд. мед. наук. М., 2019: 39 с. Еловиков А.М., Лиленко С.В. Результаты оперативного лечения различных стадий отосклероза. Российская оториноларингология. 2014; 4(71): 49-52. Крюков А.И., Пальчун В.Т., Кунельская Н.Л. и др. Лечебно–диагностический алгоритм кохлеарной формы отосклероза. Метод. рекомендации. М., 2010: 14 с. Graely A.B., Sterkes O., Taupet M. Audiovestibular function in patients with otosclerosis and balance disorders. Otol.Neurotol. 2009; 30(8): 1085-1091. Morawiek – Badjda A., Durco T. Vertigo and objective vestibular symptoms in computer analysis of ENG in otosclerotic patients and after stapes operations. Otolaryngol. Pol. 2000; 54(4): 415-421. Эркинов О. Р., Амонов А. Ш. КЛИНИКОАУДИОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА СТАПЕДОПЛАСТИКИ ПРИ ТИМПАНАЛЬНОЙ И СМЕШАННОЙ ФОРМАХ ОТОСКЛЕРОЗА //Вестник магистратуры. – 2022. – №. 3-2 (126). – С. 7-11. Arnold A. [et al.]. Influence of a totally open oval window on bone conduction in otosclerosis. Audiol Neurootol. 2011; 16(1): 23-28. Кунельская Н.Л. и др. Ультразвук в диагностике заболеваний внутреннего уха. Вестник оториноларингологии. 2015; 2: 12-15. Крюков А.И. и др. Диагностика эндолимфатического гидропса. Вестник оториноларингологии. 2013; 2: 4-7. Vicente А. et al. Computed tomography in the diagnosis of otosclerosis. Otolaryngol Head Neck Surg. 2006; 134: 685–692. Wolfovitz A., Luntz M. Impact of imaging in management of otosclerosis. Otolaryngol Clin N Am. 2018; 51: 343-355. Зеликович Е.И. Компьютерная томография височной кости в диагностике адгезивного среднего отита. Вестник оториноларингологии. 2005; 2: 24-29. Swartz J., Loevner L. Imaging of temporal bone: Fourth edition. New York-Stuttgart: Thieme; 2008: 616 p. Wycherly B., et al. Computed tomography and otosclerosis: a practical method to correlate the sites affected to hearing loss. Ann Otol Rhinol Laryngol. 2010; 119(12): 789-794. Wiet R. Ear and temporal bone surgery. Minimizing risk and complications. Thieme, 2006: 33-49. Kanona H., et al. Importance of a dedicated neuroradiologist in reporting high-resolution computed tomography for otosclerosis: a retrospecrive comparison study of 40 patients. J Laryngol Otol. 2017; 131(6): 492-496. Kanzara T., Virk J. Diagnostic performance of high resolution computed tomography in otosclerosis. World J Clin Cases. 2017; 5(7): 286-291. Whetstone J., et al. Surgical and clinical confirmation of temporal bone CT findings in patients with otoslerosiswith failed stapes surgery. Am J Neuroradiol. 2014; 35(6): 1195-1201.
Информация
Список сокращений
Вт – ватт
дБ – децибел
ед НU – единицы Hounsfield
КВИ – костно-воздушный интервал
КП – костная проводимость
ВП – воздушная проводимость
МСКТ – мультиспиральная компьютерная томография
МПР – мультипланарная реконструкция
НОП – ниша окна преддверия
ППС – подножная пластина стремени
ПК – полукружный канал
ВСП – внутренний слуховой проход
УЗВ – ультразвук
ЭКоГ – экстратимпанальная электрокохлеография
ВПК – верхний полукружный канал
ПЦР – полимеразная цепная реакция
РНК – рибонуклеиновая кислота
ТПА – тональная пороговая аудиометрия
BMP – bone morphogenetic proteins (костные морфогенетические белки)
TGFB – transforming growth factor (трансформирующий фактор роста)
МРТ – магнитно-резонансная томография
Термины и определения
Акустическая импедансометрия – это комплексный метод исследования заболеваний органа слуха. Включает в себя тимпанометрию, определение акустического импеданса (сопротивления) и акустического миорефлекса.
Кондуктивная тугоухость – снижение слуха за счет нарушения проведения звуковых волн от наружного уха до волосковых клеток внутреннего уха.
Кохлеарная имплантация – программа мероприятий, направленных на полноценную социальную адаптацию ребенка или взрослого с сенсоневральной тугоухостью IV степени и глухотой.
Нейросенсорная тугоухость – снижение слуха за счет нарушения восприятия звуковых волн.
Отомикроскопия – осмотр наружного слухового прохода и барабанной перепонки под микроскопом. Используется для детального осмотра барабанной перепонки, а при наличии перфорации – структур барабанной полости.
Слухопротезирование – это медико-технический метод реабилитации пациентов с нарушениями слуха.
Смешанная тугоухость – снижение слуха за счет нескольких факторов, способных вызвать нейросенсорную и кондуктивную тугоухость.
Стапедопластика – это операция, при которой происходит замена части стремени протезом.
Тональная пороговая аудиометрия – определение порогов восприятия звуков различных частот при воздушном и костном приведении звуков, результаты исследования заносятся на специальный бланк-сетку.
Критерии оценки качества медицинской помощи
|
№ |
Критерии качества |
Оценка выполнения |
|---|---|---|
|
1 |
Выполнена отомикроскопия при постановке диагноза |
Да/Нет |
|
2 |
Выполнено исследование органа слуха с помощью камертонов при постановке диагноза |
Да/Нет |
|
3 |
Выполнена тональная пороговая аудиометрия при постановке диагноза |
Да/Нет |
|
4 |
Выполнена акустическая импедансометрия при постановке диагноза |
Да/Нет |
|
5 |
Выполнена мультиспиральная компьютерная томография височных костей при постановке диагноза |
Да/Нет |
|
6 |
Выполнено консервативное лечение |
Да/Нет |
|
7 |
Выполнено хирургическое лечение (стапедопластика) |
Да/Нет |
|
8 |
Выполнена электроакустическая реабилитация |
Да/Нет |
|
9 |
Выполнена кохлеарная имплантация |
Да/Нет |
Приложение А1. Состав рабочей группы по разработке и пересмотру клинических рекомендаций
-
Диаб Х.М., д.м.н., член Национальной медицинской ассоциации оториноларингологов, конфликт интересов отсутствует
-
Кунельская Н.Л., д.м.н., профессор, член Национальной медицинской ассоциации оториноларингологов, конфликт интересов отсутствует
-
Гаров Е.В., д.м.н., член Национальной медицинской ассоциации оториноларингологов, конфликт интересов отсутствует
-
Кузовков В.Е., д.м.н., член Национальной медицинской ассоциации оториноларингологов, конфликт интересов отсутствует
-
Мачалов А.С., д.м.н., доцент, член Национальной медицинской ассоциации оториноларингологов, конфликт интересов отсутствует
-
Полунин М.М., д.м.н., професор, член Национальной медицинской ассоциации оториноларингологов, конфликт интересов отсутствует
Учреждения-разработчики:
-
ФГБУ «Национальный медицинский исследовательский центр оториноларингологии Федерального медико-биологического агентства»;
-
ГБУЗ «Научно-исследовательский клинический институт оториноларингологии им. Л.И. Свержевского» ДЗ Москвы;
-
ФГБУ «Санкт-Петербургский научно-исследовательский институт уха, горла, носа и речи» Минздрава России;
-
Кафедра оториноларингологии педиатрического факультета ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория клинических рекомендаций:
- врач-оториноларинголог;
- врач сурдолог-оториноларинголог.
Методы, использованные для сбора/селекции доказательств:
-
поиск публикаций в специализированных периодических печатных изданиях с импакт-фактором >0,3;
-
поиск в электронных базах данных.
Базы данных, использованные для сбора/селекции доказательств:
-
Доказательной базой для рекомендаций являются публикации, вошедшие в Кокрейновскую библиотеку, базы данных PubMed и MedLine;
-
Глубина поиска составила 20 лет, классические источники – 50 лет.
Методы, использованные для анализа доказательств:
-
обзоры опубликованных мета-анализов;
-
систематические обзоры.
Методы, использованные для качества и силы доказательств:
-
консенсус экспертов;
-
оценка значимости доказательств в соответствии с рейтинговой схемой доказательств (табл. 1-3).
В настоящих клинических рекомендациях приведены уровни доказательности рекомендаций в соответствии с проектом методических рекомендаций по оценке достоверности доказательств и убедительности рекомендаций ФГБУ «Центр экспертизы и контроля качества медицинской помощи» Минздрава России.
В соответствии с данным проектом рекомендаций отдельным общепринятым методикам диагностики на основании консенсуса экспертов придан уровень GPP (сложившаяся клиническая практика).
Таблица 1. Шкала оценки уровней достоверности доказательств для методов диагностики (диагностических вмешательств)
|
Уровень достоверности доказательств |
Расшифровка |
|---|---|
|
I |
Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа |
|
II |
Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа |
|
III |
Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода, или нерандомизированные сравнительные исследования, в том числе когортные исследования |
|
IV |
Несравнительные исследования, описание клинического случая |
|
V |
Имеется лишь обоснование механизма действия или мнение экспертов |
Таблица 2. Шкала оценки уровней достоверности доказательств для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)
|
Уровень достоверности доказательств |
Расшифровка |
|---|---|
|
I |
Систематический обзор рандомизированных клинических исследований с применением мета-анализа |
|
II |
Отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований с применением мета-анализа |
|
III |
Нерандомизированные сравнительные исследования, в том числе когортные исследования |
|
IV |
Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай–контроль» |
|
V |
Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов |
Таблица 3. Шкала оценки уровней убедительности рекомендаций для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)
|
Уровень убедительности рекомендаций |
Расшифровка |
|---|---|
|
А |
Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными) |
|
В |
Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/ или их выводы по интересующим исходам не являются согласованными) |
|
С |
Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными) |
Методы валидизации рекомендаций:
-
внешняя экспертная оценка;
-
внутренняя экспертная оценка.
Порядок обновления клинических рекомендации:
Клинические рекомендации будут обновляться каждые 3 года
Приложение А3. Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов, инструкции по применению лекарственного препарата
Данные клинические рекомендации разработаны с учетом следующих нормативно-правовых документов:
-
Порядок оказания медицинской помощи по профилю «оториноларингология»: Приказ Министерства здравоохранения РФ от 12 ноября 2012 г. № 905н «Об утверждении Порядка оказания медицинской помощи населению по профилю «оториноларингология».
-
Стандарт первичной медико-санитарной помощи при отосклерозе: Приказ Министерства здравоохранения РФ от 20 декабря 2012 г. № 1202н «Об утверждении стандарта первичной медико-санитарной помощи при отосклерозе».
-
Стандарт специализированной медицинской помощи при отосклерозе: Приказ Министерства здравоохранения РФ от 20 декабря 2012 г. № 1211н «Об утверждении стандарта специализированной медицинской помощи при отосклерозе».
|
Алгоритм обследования |
Формы отосклероза (классификация Н.А. Преображенского и О.К. Патякиной – 1973 г.) |
||
|---|---|---|---|
|
тимпанальная |
смешанная |
кохлеарная |
|
|
Тональная аудиометрия: - вид аудиометрической кривой; - пороги по КП (0,5-2 кГц); - КВИ |
горизонтальный до 20 дБ 30-50 дБ |
пологонисходящий до 50 дБ 30 Дб |
крутонисходящий свыше 50 дБ менее 10 дБ |
|
Разборчивость речи |
100% |
100% |
100% |
|
Пороги чувствительности к УЗВ |
10 вт |
10-15 вт |
>15 вт |
|
Наличие ФУНГа |
Нет |
Редко |
Часто |
|
Тимпанометрия |
Тип А |
Тип А |
Тип А |
|
МСКТ височных костей |
фенестральная локализация очагов |
фенестральная и улитковая локализация очагов |
часто деминерализация улитки |
Методики стапедопластики
В современной хирургии стремени распространенными являются две методики фенестрации его основания, при которых выполняется стапедотомия (методика малого окна, поршневая, фенестральная) или стапедэктомия (методика большого окна, полустапедэктомия или тотальная). При этом используются протезы стремени из алло-, аутотканей, различных биосовместимых материалов (тефлон (фторопласт, флюоропласт), керамика, пластипор, сталь, титан, платина и их комбинации) с сохранением сухожилия стапедиальной мышцы и наковальне-стременного сочленения и без, с изоляцией окна преддверия аутотканями (вена, жир, клетчатка, фасция) и без.
В зависимости от предпочтений хирургов и школ стапедопластика выполняется под местной анестезией или общим наркозом, в стационаре или амбулаторно (хирургия одного дня), с одной стороны или двусторонняя (симультантная), трансканальным, эндауральным или заушным подходом, с применением микроскопа или эндоскопа, классическим или обратным шагом, посредством предварительного создания безопасной перфорации основания стремени [61,62,63]. Наибольшее распространение в мире получила поршневая методика стапедопластики, предложенная J. Shea с соавт. (1962), вследствие минимальной травмы для внутреннего уха, легкости выполнения при достаточном функциональном результате (КВИ ≤10 дБ у 58-98%) [19, 64, 65, 66, 67]. Разработанная методика установки протеза стремени на аутотрансплантат, изолирующий жидкости преддверия, в последнее десятилетие приобретает популярность из-за высокой функциональной эффективности [16, 68, 69]. Частичная стапедэктомия с удалением 2/3 основания стремени, с применением в качестве протеза стремени аутохряща задней поверхности ушной раковины, установленного на венозный аутотрансплантат применяется только в России [16, 75,76]. Преимуществом является изоляция преддверия лабиринта, исключение возникновения перилимфатических фистул и ампутации длинной ножки наковальни вследствие эластичности протеза, а также в отсутствии затрат на приобретение протеза стремени при высокой функциональной эффективности [16, 19, 70, 71].
Эффективными являются как стапедотомия, так и частичная стапедэктомия. Преимущество стапедэктомии (или методики большого окна) в сокращении КВИ в раннем послеоперационном периоде в сравнении с стапедотомией. Однако процент развития послеоперационной сенсоневральной тугоухости (у 3,5-5,9%), глухоты (у 0,9-2%) остается на протяжении многих лет стабильным [54].
При вышеуказанных методиках операция выполняется интрамеатальным (внутриушным) подходом с использованием местной анестезии 8,0 мл 2% р-ра лидокаина и добавлением нескольких капель 0,1% р-ра адреналина гидрохлорида (1:100000) по S. Rosen. После отсепаровки меатального лоскута барабанную полость вскрывают под фиброзным кольцом от области окна улитки до визуализации длинного отростка наковальни. Костный навес над нишей окна преддверия удаляют кюреткой, долотом или бором. Необходимо добиться хорошего обозрения канала лицевого нерва над нишей и пирамидального отростка позади нее.
При ревизии барабанной полости оценивается состояние слизистой оболочки (толщина, выраженность сосудистой сети, рубцовый процесс), подвижность отдельных элементов цепи слуховых косточек, место крепления сухожилия m. stapedius, анатомические особенности строения ниши окна преддверия, локализацию, степень выраженности и активность отосклеротических очагов, толщину и цвет основания стремени, состояние стенки тимпанальной части канала лицевого нерва. После определения фиксации стремени серповидным ножом пересекают сухожилие m. stapedius, как можно ближе к наковальне-стременному суставу, что в некоторых случаях обеспечивает достаточную длину для последующего его подведения к протезу и восстановления стапедиального рефлекса. Производят дезартикуляцию наковальне-стременного сочленения, сохраняя лентикулярный отросток на наковальне. Ножки стремени пересекают (надсекают) микрокрючком, микробором (фреза) или лазером и удаляют арку стремени.
Для формирования перфорации основания стремени применяются СО2-лазер (l – 10,6 мкм) с зеркальным шарнирным манимулятором, совмещенным с микроскопом, имеющий флешсканер и суперимпульсный режим, а также микробор [33, 34]. Современные средства ассистенции (лазерная система и микробор) безопасны, облегчают выполнение стапедотомии при рациональном их использовании и сокращают время операции. При сужении ниши окна преддверия отоочагами, толстом основании стремени, облитерирующих формах ОС, анатомическом расположении длинного отростка наковальни над задним отделом основания стремени предпочтительным является использование моторной системы. При неплотной фиксации стремени, тонком основании стремени, повышенной интраоперационной геморрагии наиболее рациональным является использование СО2-лазерной системы [33, 72, 73].
Современные СО2 лазерные системы адаптированы к хирургии стремени, где имеется режим расфокусированного лазерного луча и суперимпульсный режим с флешсканером. Мощность лазерного излучения устанавливается автоматически в зависимости от фокусного расстояния и диаметра создаваемой перфорации, однако при этом не учитывается толщина основания стремени. В связи с этим мощность лазерного излучения устанавливается индивидуально в зависимости от толщины основания стремени [33].
При выполнении поршневой стапедопластики создаётся перфорация в основании стремени диаметром 0,5-0,8 мм в зависимости от анатомических особенностей строения ниши окна преддверия под протез диаметром 0,4-0,6 мм (рис. 4).
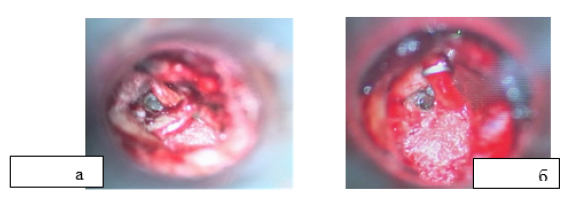
Рис. 4. Этапы поршневой стапедопластики: а – интраоперационная микрофотография созданной перфорации основания стремени; б – интраоперационная микрофотография установки титанового протеза.
При выполнении стапедотомии поршневым протезом на аутовену создается широкая перфорация в основании стремени диаметром 0,8-1,0 мм в зависимости от анатомического строения ниши окна преддверия. Венозным аутотрансплантатом тыльной поверхности стопы закрывается сформированная перфорация в основании стремени и устанавливается протез стремени (рис. 5).
При стапедопластике наиболее часто используются сертифицированные заводские протезы диаметром 0,4-0,6 мм и длиной 4,25-4,5 мм. Петлей протеза охватывают длинную ножку наковальни в таком месте, где протез будет расположен перпендикулярно основанию стремени. Ножку протеза погружают в отверстие в основании до уровня его внутренней поверхности. Петлю протеза зажимают с помощью микрохирургических щипцов или специального зажима вокруг длинного отростка наковальни и укрывают полоской аутоткани. При поршневой методике стапедопластики отверстие в основании вокруг протеза закрывают фрагментами жировой ткани, клетчатки или аутовены. В случае установки протеза стремени на закрывающий отверстие аутотрасплантат, он погружается в отверстие и закрепляется на длинной ножке наковальни.
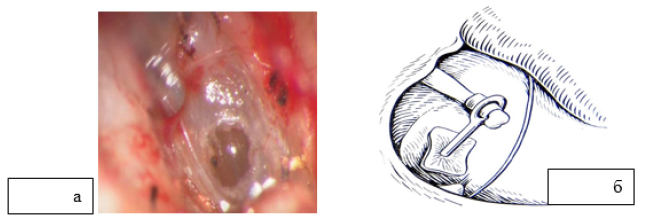
Рис. 5. Этапы методики поршневым протезом на аутовену: а – интраоперационная микрофотография, уложенной аутовены на перфорацию в основании стремени; б – схема установленного протеза на аутовену.
При выполнении частичной стапедэктомии (методика большого окна) с использованием аутотканей, после удаления арки стремени тщательно удаляется слизистая оболочка с его основания, для предотвращения попадания крови в преддверие при его удалении. В основании стремени создается широкая перфорация диаметром 0,8-1,0 мм и более, которая инструментально расширяется в сторону заднего полюса. Венозным аутотрансплантатом тыльной поверхности стопы закрывается окно преддверия, на который устанавливается под лентикулярный отросток длинной ножки наковальни протеза стремени, изготовленный из аутохряща задней поверхности ушной раковины высотой 3,5 мм и шириной в проксимальной части 0,8-1 мм (рис. 6) [4].

Рис. 6. Этапы частичной стапедэктомии с использованием аутотканей: а – интраоперационная микрофотография созданной перфорации основания стремени; б – схема удаления крючком заднего полюса основания стремени; в – схема укладывания иглой венозного трансплантата; г – интраоперационная микрофотография установленного аутохрящевого протеза на аутовену.
После оценки подвижности протеза и передачи его движений на мембрану окна улитки, удаления крови, в барабанную полость вводится раствор дексаметазона и тимпаномеатальный лоскут укладывают на прежнее место. Разрез кожи закрывают полоской перчаточной резины или силиконовой пленки размером 0,5x1,5 мм, помещенной перпендикулярно линии разреза. При проведении операции под местной анестезией обязательно оценивают ее эффективность «живой» речью. После этого наружный слуховой проход рыхло тампонируют материалом с антибиотиком или антисептиком.
Выбор методики стапедопластики должен зависить от результатов дооперационного обследования, интраоперационных находок и особенностей течения операции. На дооперационном этапе учитываются возраст пациента, жалобы, анамнез заболевания, величина порогов КП и КВИ, особенности строения височной кости по данным МСКТ височных костей. Интраоперационно необходимо учитывать распространение очагов отосклероза, их активность, анатомические особенности строения ниши окна преддверия, канала лицевого нерва, выраженность кровотечения из тканей и давление перилимфы [34, 72, 74, 75].
Поршневая методика стапедопластики показана в молодом возрасте (до 40 лет), при выявленной интраоперационно активности очагов отосклероза, узкой ниши окна преддверия и распространенных формах отосклероза, с крупными очагами на промонториуме, облитерирующих формах и повышенном кровотечении во время операции. Аутотканевая стапедопластика показана пациентам старшего возраста, особенно с длительным снижением слуха, при смешанных формах отосклероза, выявлении по данным МСКТ височных костей расширенного водопровода улитки. При невозможности выполнения аутотканевой стапедопластики выполняется стапедопластика протезом на аутовенозный трансплантат. Учитывая схематичное отношение к стапедопластике, предлагаемый алгоритм диагностики и критерии выбора методики операции позволят повысить эффективность операций, снизить риск послеоперационных кохлеовестибулярных нарушений и реоссификаций у больных отосклерозом (табл. 1)[34, 72, 75, 76].
Современные тенденции в медицине диктуют получение ранних эффективных результатов улучшения слуха и этим отличаются методики стапедопластики с изолированием жидкостей преддверия аутотканью [16, 19, 54, 76] (рис. 7). Отмечено, что с увеличением диаметра перфорации основания стремени и протеза при качественном выполнении уменьшаются пороги КП на 10-20 дБ по всей аудиометрической тон-шкале, чего не бывает при поршневой методике, что объясняется улучшением гидродинамики жидкостей лабиринта [16, 54, 77, 78, 79] (рис. 8, 9).
Кроме того, при исполнении аутотканевой методики нет затрат на покупку протеза стремени.
Критерии выбора методики стапедопластики у больных отосклерозом
|
Критерии выбора методики |
Поршневая стапедопластика |
Стапедопластика протезом на аутовену |
Стапедопластика с применением аутотканей |
|---|---|---|---|
|
Молодой возраст (<40 лет) |
+ |
+ |
– |
|
Длительность заболевания (>10 лет) |
– |
– |
+ |
|
Отосклероз, смешанная форма II |
– |
+ |
+ |
|
Активный отосклероз |
+ |
+ |
– |
|
Облитерирующий отосклероз |
+ |
– |
– |
|
Анатомическая узкая ниша окна преддверия |
+ |
+ |
– |
|
Наличие гидропса лабиринта по данным ЭКоГ |
+ |
+ |
+ |
|
Расширенный водопровод улитки, дегисценция верхнего ПК и гидропс лабиринта по данным ЭКоГ (перилимфатический гидропс) |
– |
+ |
+ |
|
Расширенный водопровод преддверия и гидропс лабиринта по данным ЭКоГ (эндолимфатический гидропс) |
– |
|
– |
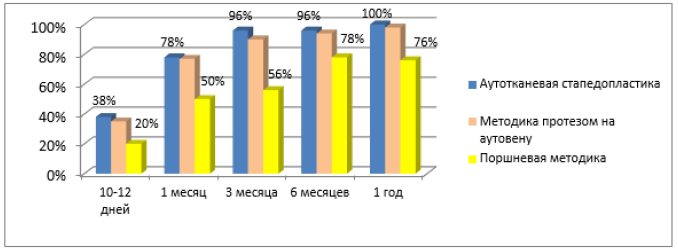
Рис. 7. Функциональные результаты различных методик стапедопластики (КВИ ≤10дБ)
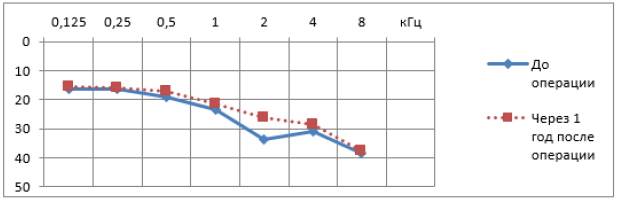
Рис. 8. Изменение порогов КП после поршневой стапедопластики
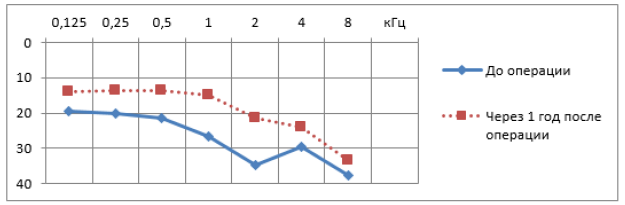
Рис. 9. Изменение порогов КП после аутотканевой стапедопластики
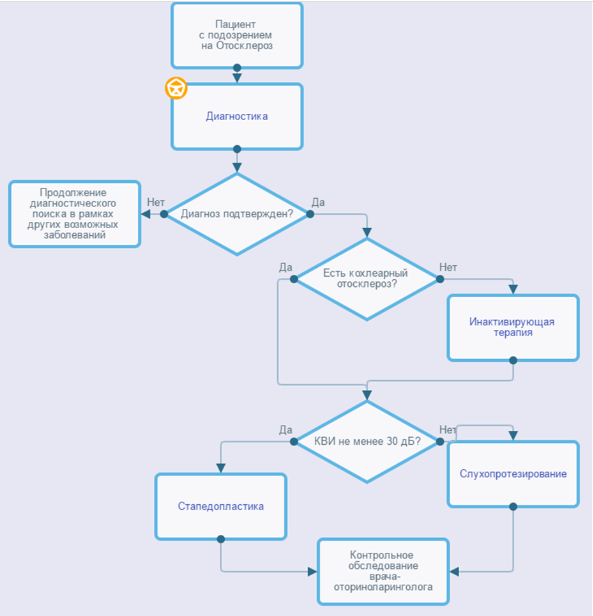
Приложение Б. Алгоритмы действий врача
Приложение В. Информация для пациента
Отосклероз – заболевание, связанное с патологическим ростом кости в среднем ухе и способное привести к значительному ухудшению и даже потере слуха. Обычно оно начинается с одностороннего снижения остроты слуха, постепенно охватывающего оба уха. При аудиометрии на ранних стадиях, как правило, заметна потеря реакции на звуки низкой частоты. Почти во всех случаях нарушается проведение звука. Иногда нарушается и восприятие звука, чаще на поздних стадиях заболевания.
Пациенты с отосклерозом лечатся и наблюдаются врачом-сурдологом.
Реабилитация тугоухости при отосклерозе проводится двумя методами: это применение слуховых аппаратов или оперативное вмешательство – стапедопластика. Оно выполняется в случае, когда имеется фиксация стремечка в овальном окне. Операция заключается в удалении ножек стремечка и замены его протезом. В подножной пластинке стремечка делается небольшое отверстие и в него вставляется тонкий протез, который работает наподобие поршня (поршневая стапедопластика), другими методиками являются, когда протез устанавливается на аутотрасплантат из вены и протез изготавливается из хряща пациента и устанавливается на трансплантат из вены.
Данные операции дают хороший результат у больных, страдающих отосклерозом – нарушением подвижности слуховых косточек в среднем ухе. Положительные результаты отмечаются у девяти из десяти пациентов, прошедших данную операцию, у менее 1 % оперированных больных операция была неэффективна.
Альтернативным методом слуховой реабилитации является слухопротезирование. Слуховые аппараты могут помочь эффективно справиться с нарушением слуха лишь на поздних стадиях заболевания, когда оперативное лечение не показано.
Приложение Г1-ГN. Шкалы оценки, вопросники и другие оценочные инструменты состояния пациента, приведенные в клинических рекомендациях
Отсутствуют.
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.