Острый коронарный синдром и инфаркт миокарда: протокол медицинских вмешательств
 Версия: Клинические протоколы 2024 (Узбекистан)
Версия: Клинические протоколы 2024 (Узбекистан)
Некоторые текущие осложнения острого инфаркта миокарда (I23), Острый инфаркт миокарда (I21), Повторный инфаркт миокарда (I22)
Кардиология
Общая информация
Краткое описание
Приложение 1
к приказу № 290
от «9» сентября 2024 года
Министерства здравоохранения Республики Узбекистан
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ УЗБЕКИСТАН
РЕСПУБЛИКАНСКИЙ СПЕЦИАЛИЗИРОВАННЫЙ НАУЧНО-ПРАКТИЧЕСКИЙ МЕДИЦИНСКИЙ ЦЕНТР КАРДИОЛОГИИ
НАЦИОНАЛЬНЫЕ КЛИНИЧЕСКИЕ ПРОТОКОЛЫ ПО НОЗОЛОГИИ «ОСТРЫЙ КОРОНАРНЫЙ СИНДРОМ И ИНФАРКТ МИОКАРДА»
НАЦИОНАЛЬНЫЕ КЛИНИЧЕСКИЕ ПРОТОКОЛЫ МЕДИЦИНСКИХ ВМЕШАТЕЛЬСТВ ПО НОЗОЛОГИИ «ОСТРЫЙ КОРОНАРНЫЙ СИНДРОМ И ИНФАРКТ МИОКАРДА»
Вводная часть
Код(ы) МКБ-10:
|
Код
|
Название
|
|
I21
|
Острый инфаркт миокарда. Включено: инфаркт миокарда, уточненный как острый или установленной продолжительностью 4 недели (28 дней) или менее после возникновения острого начала
|
|
I21.0
|
Острый трансмуральный инфаркт передней стенки миокарда
|
|
I21.1
|
Острый трансмуральный инфаркт нижней стенки миокарда
|
|
I21.2
|
Острый трансмуральный инфаркт миокарда других уточненных локализаций
|
|
I21.3
|
Острый трансмуральный инфаркт миокарда неуточненной локализации
|
|
I21.4
|
Острый субэндокардиальный инфаркт миокарда
|
|
I21.9
|
Острый инфаркт миокарда неуточненный
|
|
I22
|
Повторный инфаркт миокарда
|
|
I22.0
|
Повторный инфаркт передней стенки миокарда
|
|
I22.1
|
Повторный инфаркт нижней стенки миокарда
|
|
I22.8
|
Повторный инфаркт миокарда другой уточненной локализации
|
|
I22.9
|
Повторный инфаркт миокарда неуточненной локализации
|
|
I23
|
Некоторые текущие осложнения острого инфаркта миокарда
|
|
I23.0
|
Гемоперикард как ближайшее осложнение острого инфаркта миокарда
|
|
I23.1
|
Дефект межпредсердной перегородки как текущее осложнение острого инфаркта миокарда
|
|
I23.2
|
Дефект межжелудочковой перегородки как текущее осложнение острого инфаркта миокарда
|
|
I23.3
|
Разрыв сердечной стенки без гемоперикарда как текущее осложнение острого инфаркта миокарда. Исключено: с гемоперикардом (I23.0)
|
|
I23.4
|
Разрыв сухожильной хорды как текущее осложнение острого инфаркта миокарда
|
|
I23.5
|
Разрыв сосочковой мышцы как текущее осложнение острого инфаркта миокарда
|
|
I23.6
|
Тромбоз предсердия, ушка предсердия и желудочка сердца как текущее осложнение острого инфаркта миокарда
|
|
I23.8
|
Другие текущие осложнения острого инфаркта миокарда
|
Код (ы) МКБ-11:
|
BA41
|
Острый инфаркт миокарда
|
|
BA41.0
|
Острый инфаркт миокарда с подъёмом ST
|
|
BA41.1
|
Острый инфаркт миокарда, без подъёма ST
|
|
BA41.Z
|
Острый инфаркт миокарда неуточненный
|
|
BA42
|
Последующий инфаркт миокарда
|
|
BA42.0
|
Последующий инфаркт миокарда, STEMI
|
|
BA42.1
|
Последующий инфаркт миокарда, NSTEMI
|
|
BA42.Z
|
Последующий инфаркт миокарда неуточненный
|
|
BA43
|
Коронарный тромбоз, не приводящий к инфаркту миокарда
|
|
BA4Z
|
Острая ишемическая болезнь сердца, неуказанная
|
|
BA50
|
Старый инфаркт миокарда
|
|
BA51
|
Ишемическая кардиомиопатия
|
|
BA5Z
|
Хроническая ишемическая болезнь сердца, неуточненная
|
|
BA60
|
Некоторые текущие осложнения после острого инфаркта миокарда
|
|
BA60.0
|
Синдром Дресслера
|
|
BA60.1.
|
Другой перикардит как текущее осложнение после острого инфаркта миокарда
|
|
BA60.2
|
Желудочковая аневризма как текущее осложнение после острого инфаркта миокарда
|
|
BA60.3
|
Дефект межжелудочковой перегородки как осложнение после острого инфаркта миокарда
|
|
BA60.4
|
Нарушение сердечной деятельности как текущее осложнение после острого инфаркта миокарда
|
|
BA60.5
|
Легочная эмболия как текущее осложнение после острого инфаркта миокарда
|
|
BA60.6
|
Разрыв папиллярной мышцы или хордовых тензиней как осложнение после острого инфаркта миокарда
|
|
BA60.7
|
Фрагмент тромба в виде современного осложнения после острого инфаркта миокарда
|
|
BA60.8
|
Аритмия как текущее осложнение после острого инфаркта миокарда
|
|
BA60.9
|
Кардиогенный шок, не связанный с механическими осложнениями, как текущее осложнение после острого инфаркта миокарда
|
|
BA60.Y
|
Другие уточненные текущие осложнения после острого инфаркта миокарда
|
|
BA60.Z
|
Некоторые современные осложнения после острого инфаркта миокарда неуточненные
|
Дата разработки и пересмотра протокола: 2023 год, дата пересмотра 2026 г. или по мере появления новых ключевых доказательств. Все поправки к представленным рекомендациям будут опубликованы в соответствующих документах.
Ответственное учреждение по разработке данного клинического протокола и стандарта: Республиканский специализированный научно-практический медицинский центр кардиологии (РСНПМЦК)
Пользователи протокола по данной нозологии:
кардиологи, реаниматологи, интервенционные кардиологи/рентгенхирурги, кардиохирурги, терапевты, врачи и фельдшеры скорой медицинской помощи, врачи общей практики и других специальностей. В процессе принятия клинических решений следует учитывать индивидуальные особенности и, в отдельных случаях, предпочтения пациента, а также надлежащие правила по использованию лекарственных средств и медицинского оборудования.
Категория пациентов в данной нозологии: взрослые
Лечение
Чрескожное коронарное вмешательство (ЧКВ) у больных с острым коронарным синдромом без подъема сегмента ST [2, 4, 5]
ЧКВ – самый эффективный метод восстановления кровотока по окклюзированной КА при ИМпST. ЧКВ имеет ряд преимуществ, по сравнению с тромболитической терапией:
-
Более частое (до 90-95%) и более полное, чем тромболитическая терапия (ТЛТ), восстановление кровотока по окклюзированной КА
-
ЧКВ может быть использовано во многих случаях, когда имеются противопоказания к ТЛТ
-
Для ЧКВ шире показания, чем для ТЛТ. Даже при отсутствии элеваций сегмента ST, а значит и показаний для проведения ТЛТ, могут выявляться тяжелые изменения в коронарных артериях, вплоть до острой окклюзии.
-
Наряду с восстановлением кровотока при ЧКВ устраняется резидуальный стеноз
-
При ЧКВ существенно реже наблюдаются геморрагические осложнения.
Вместе с тем, ЧКВ имеет ряд ограничений –дорогостоящее оборудование и расходные материалы, необходимость бригады опытных операторов, невозможность проведения на до госпитальном этапе.
В зависимости от времени проведения вмешательства, лекарственного сопровождения и других обстоятельств выделяют следующие варианты ЧКВ при ОКСпST:
-
Первичное чрескожное коронарное вмешательство – способ реперфузионного лечения острого коронарного синдрома со стойкими подъемами сегмента ST на ЭКГ, когда первым мероприятием по восстановлению проходимости коронарной артерии является чрескожное коронарное вмешательство.
-
“Подготовленное” чрескожное коронарное вмешательство – способ реперфузионного лечения острого коронарного синдрома со стойкими подъемами сегмента ST на ЭКГ, при котором вслед за введением полной или половинной дозы фибринолитика, иногда в сочетании с блокатором гликопротеинов IIb/IIIa тромбоцитов, безотлагательно выполняется чрескожное коронарное вмешательство.
-
“Спасительное” (“спасающее”) чрескожное коронарное вмешательство – срочное чрескожное коронарное вмешательство после неуспешной тромболитической терапии.
-
Фармако-инвазивный подход – способ реперфузионного лечения острого коронарного синдрома со стойкими подъемами сегмента ST на ЭКГ, когда в первые сутки после тромболитической терапии выполняется коронарная ангиография и при необходимости ЧКВ (срочно при неуспешной тромболитической терапии или через 2-24 часа от начала тромболизиса при неинвазивных признаках реперфузии миокарда).
Первичное чрескожное коронарное вмешательство (пЧКВ)
пЧКВ и ТЛТ сравнивали в ряде рандомизированных исследований, среди которых DANAMI-2, STAT, STOPAMI-1, STOPAMI-2 и т.д. [4] Риск осложнений (летальность, повторный ИМ, инсульт) был намного ниже при выполнении ЧКВ, как при краткосрочном, так и при многолетнем наблюдении. Преимущество пЧКВ показано для всех категорий больных, включая пожилых, больных с сахарным диабетом и т.д. По данным мета-анализа 23 исследований пЧКВ превосходила ТЛТ по влиянию на риск ишемических осложнений [4]. При проведении пЧКВ намного ниже риск геморрагических осложнений и, прежде всего, геморрагического инсульта. Ключевой вопрос, от которого зависит эффективность ЧКВ, - опыт хирурга и лаборатории в целом. Таким образом, пЧКВ, выполненная в оптимальные сроки опытной бригадой (не менее 200 случаев ЧКВ в учреждении в год, из которых не менее 36 первичные ЧКВ личный опыт оператора – не менее 50 плановых и 11 первичных процедур ЧКВ в год [4], является на сегодняшний день «золотым стандартом» реперфузионной терапии при ОКСпST.
Широко изучался вопрос, при какой максимальной задержке пЧКВ по сравнению с ТЛТ, механическая реваскуляризация сохраняет преимущество. В различных исследованиях время задержки было 60-110 -120 [4] минут. Данные регистров говорят, что преимущество пЧКВ сохраняется, если время от постановки диагноза до проведения проводника в ИСА не превышает 120 мин [4]. Это относится как к больным, госпитализированным сразу в ЧКВ- центр, так и к больным, госпитализированным в неинвазивный центр.
Широко изучался вопрос, при какой максимальной задержке пЧКВ по сравнению с ТЛТ, механическая реваскуляризация сохраняет преимущество. В различных исследованиях время задержки было 60-110 -120 [4] минут. Данные регистров говорят, что преимущество пЧКВ сохраняется, если время от постановки диагноза до проведения проводника в ИСА не превышает 120 мин [4]. Это относится как к больным, госпитализированным сразу в ЧКВ- центр, так и к больным, госпитализированным в неинвазивный центр.
При ОКСпST проведение пЧКВ безусловно показано в первые 12ч после начала приступа при подтверждении на ЭКГ признаков острой ишемии. В последнее время показания для экстренной ЧКВ расширились и даже при отсутствии элеваций сегмента ST на ЭКГ у больных с продолжающимися или рецидивирующими симптомами ишемии и другими тяжелыми проявлениями: гемодинамическая нестабильность или кардиогенный шок, жизне угрожающая аритмия или остановка сердца, механические осложнения ИМ, повторные динамические изменения сегмента ST или зубца Т, особенно рецидивирующая элевация сегмента ST. В одном относительно небольшом исследовании показано, что у асимптомных больных с ОКСпST проведение пЧКВ в более поздние сроки - 12 до 48, приводит к улучшению выживаемости. Эти данные нашли отражения в рекомендациях [4].
В многоцентровом рандомизированном исследовании OAT (The Occluded Artery Trial) сравнивали стентирование инфаркт-связанной артерии с 3 по 28 сут от начала ИМ и оптимальную медикаментозную терапию [4]. Оказалось, что рутинное (без специальных показаний) устранение окклюзии инфаркт-связанной артерии не привело к снижению риска летальности и кардиальных осложнений. Результаты длительного наблюдения за этими больными (в среднем, 6 лет) также не выявили пользы от поздней реваскуляризации. Таким образом, при неосложненном течении ИМ открытие окклюзированной инфаркт-связанной артерии после 48 ч от начала болезни не показано.
В многоцентровом рандомизированном исследовании OAT (The Occluded Artery Trial) сравнивали стентирование инфаркт-связанной артерии с 3 по 28 сут от начала ИМ и оптимальную медикаментозную терапию [4]. Оказалось, что рутинное (без специальных показаний) устранение окклюзии инфаркт-связанной артерии не привело к снижению риска летальности и кардиальных осложнений. Результаты длительного наблюдения за этими больными (в среднем, 6 лет) также не выявили пользы от поздней реваскуляризации. Таким образом, при неосложненном течении ИМ открытие окклюзированной инфаркт-связанной артерии после 48 ч от начала болезни не показано.
Особенности выполнения первичного ЧКВ
При проведении пЧКВ почти во всех случаях имплантируют стент. Предпочтение отдается антипролиферативным стентам выделяющим лекарства (СВЛ), особенно у больных с сахарным диабетом. Согласно результатам рандомизированных исследований COMFORTABLE, EXAMINATION, NORSTENT, при использовании современных СВЛ ниже частота ишемических событий, прежде всего, повторного ИМ, тромбоза стента, необходимости в повторной реваскуляризации, по сравнению с голометаллическими стентами (ГМС) и со СВЛ первого поколения [4]. Отсутствие стентов и, тем более, отсутствие новых СВЛ, не должно являться основанием для отказа от ангиопластики инфаркт-связанной артерии.
Примерно в 50% случаев изменения в коронарных артериях при остром ИМ не ограничиваются основным поражением, выявляют другие тяжелые стенозы в инфаркт- связанной (ИСА) и других артериях [4]. В последние годы широко изучается вопрос о целесообразности при выполнении пЧКВ одномоментного устранения на всех нуждающихся во вмешательстве коронарных артерий. Отношение к этому вопросу менялось. На сегодняшний день на основании PRAMI, CvLPRIT, DANAMI-3 был сделан вывод о пользе реваскуляризации не только ИСА, но и других коронарных артерий при многососудистом поражении [4]. В этих исследованиях показаниями к проведению стентирования (одномоментного или поэтапного) в период госпитализации было наличие стенозов более 50% или более 70% или данные фракционного резерва кровотока (ФРК). Такой подход приводил к снижению частоты повторного ИМ и необходимости повторной реваскуляризации. По данным опубликованным в 2019г наиболее крупного исследования COMPLETE у больных с ИМпST и многососудистым поражением коронарных артерий тактика этапной (второй) ЧКВ на неинфаркт-связанной артерии приводила к значительному снижению частоты неблагоприятных событий (ИМ, кардиальная смерть, повторная реваскуляризация) при сравнении с тактикой консервативного лечения после пЧКВ [4].
В последние годы получены убедительные доказательства преимущества радиального доступа у пациентов с ОКС. Использование радиального доступа не только существенно снижает количество локальных осложнений (риск кровотечений, сосудистых осложнений, гемотрансфузий [4], но и ассоциирован с уменьшением летальности у больных с ОКС вообще и ИМпST в частности [4].
Примерно в 50% случаев изменения в коронарных артериях при остром ИМ не ограничиваются основным поражением, выявляют другие тяжелые стенозы в инфаркт- связанной (ИСА) и других артериях [4]. В последние годы широко изучается вопрос о целесообразности при выполнении пЧКВ одномоментного устранения на всех нуждающихся во вмешательстве коронарных артерий. Отношение к этому вопросу менялось. На сегодняшний день на основании PRAMI, CvLPRIT, DANAMI-3 был сделан вывод о пользе реваскуляризации не только ИСА, но и других коронарных артерий при многососудистом поражении [4]. В этих исследованиях показаниями к проведению стентирования (одномоментного или поэтапного) в период госпитализации было наличие стенозов более 50% или более 70% или данные фракционного резерва кровотока (ФРК). Такой подход приводил к снижению частоты повторного ИМ и необходимости повторной реваскуляризации. По данным опубликованным в 2019г наиболее крупного исследования COMPLETE у больных с ИМпST и многососудистым поражением коронарных артерий тактика этапной (второй) ЧКВ на неинфаркт-связанной артерии приводила к значительному снижению частоты неблагоприятных событий (ИМ, кардиальная смерть, повторная реваскуляризация) при сравнении с тактикой консервативного лечения после пЧКВ [4].
В последние годы получены убедительные доказательства преимущества радиального доступа у пациентов с ОКС. Использование радиального доступа не только существенно снижает количество локальных осложнений (риск кровотечений, сосудистых осложнений, гемотрансфузий [4], но и ассоциирован с уменьшением летальности у больных с ОКС вообще и ИМпST в частности [4].
Тромбэкстракция — удаление тромба с помощью аспирации специальным катетером во время проведения ЧКВ. В двух крупных рандомизированных контролируемых исследованиях TASTE и TOTAL преимущества рутинного использования ручной аспирации тромба в сравнении с традиционным ЧКВ получено не было [4]. Кроме того, возник вопрос о безопасности метода в связи с увеличением риска инсульта. Поэтому рутинная аспирация тромба не рекомендуется. Уровень и класс доказательности снижен с IIa до IIIa. Однако при наличии массивного резидуального тромбоза коронарной артерии аспирация может быть выполнена.
Таблица 1.
Первичная ЧКВ при ИМпST (Европейские Рекомендация по лечению ОКСпST2017г )
|
Рекомендации
|
Класс
|
Уровень
|
|
Реваскуляризация не инфаркт-связанных артерий у больных с ИМпST за перид госпитализации
|
IIa
|
A
|
|
Стенты с лекарственным покрытием предпочтительней голометаллических стентов
|
I
|
A
|
|
Радиальный доступ
|
I
|
A
|
|
Рутинная тромбоэкстракция при проведении первичной ЧКВ
|
III
|
B
|
Рисунок 1. Реперфузионная стратегия.
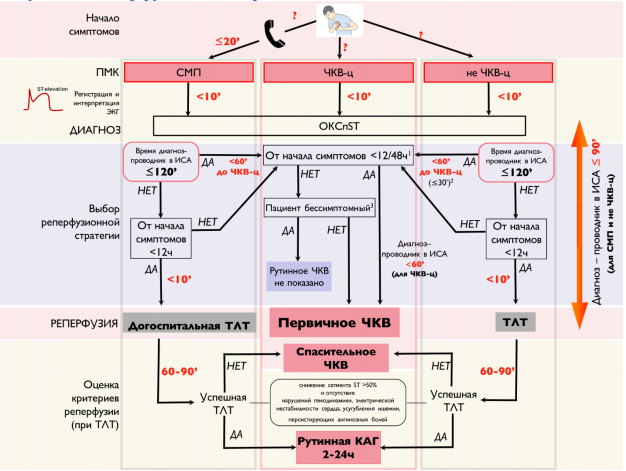

1 – Проведение первичного ЧКВ показано в течение 12 часов от появления симптомов заболевания – IA. Можно рассмотреть стратегию первичного ЧКВ в течение 12-48 часов от появления симптомов заболевания – IIaB.
2 – 30 мин - целевой период времени от госпитализации пациента в не ЧКВ-центр до начала транспортировки в ЧКВ- центр для проведения первичного ЧКВ - IС.
3 – При сохранении симптомов ишемии, гемодинамической нестабильности, жизне угрожающих нарушений ритма показана стратегия первичного ЧКВ, независимо от сроков заболевания – IC.
Таблица 2.
Целевые временные интервалы реперфузионной стратегии
Целевые временные интервалы реперфузионной стратегии
|
Интервалы
|
Целевое
время |
|
Максимальное время от ПМК до регистрации ЭКГ и постановки диагноза
|
10 мин
|
|
Максимальное время от момента постановки диагноза ОКСпST до первичного ЧКВ (открытие ИСА), если данный временной промежуток не соблюдается, следует рассматривать проведение ТЛТ
|
120 мин
|
|
Целевое/оптимальное время от момента постановки диагноза ОКСпST до первичного ЧКВ (открытие ИСА)
|
90 мин
|
|
Максимальное время от момента постановки диагноза ИМпST до открытия ИСА у пациентов, доставленных в ЧКВ-центр
|
60 мин
|
|
Максимальное время от момента постановки диагноза ИМпST до открытия ИСА у пациентов, переведенных в ЧКВ-центр
|
90 мин
|
|
Максимальное время от постановки диагноза ИМпST в не инвазивном центре до перевода в ЧКВ-центр
|
30 мин
|
|
Максимальное время от момента постановки диагноза ИМпST до начала инфузии тромболитика у больных, не подходящих по времени для выполнения пЧКВ
|
10 мин
|
|
Временной интервал от начала тромболизиса до оценки его эффективности (успешный или неуспешный)
|
60-90 мин
|
|
Временной интервал от начала тромболизиса до выполнения КАГ (при успешном тромболизисе)
|
2-24 ч
|
Примечание: интерпретация ЭКГ должна быть выполнена незамедлительно.
Сокращения: ПМК – первый медицинский контакт, ЭКГ – электрокардиограмма, ЧКВ – чрескожное коронарное вмешательство, ИМпST - инфаркт миокарда с подъемом сегмента ST, ИСА – инфаркт-связанная артерия, КАГ – коронароангиография.
Хирургия сердца
В связи с широким внедрением ЧКВ в практику лечения частота хирургической реваскуляризации при ИМ снизилась до 2-4%. Чаще всего к хирургическому способу лечения прибегают при наличии механических осложнений ИМ и осложнений при проведении ЧКВ. Решение принимается совместно кардиологами и хирургами и определяется особенностями коронарной анатомии, состоянием больного, опытом клиники. При проведении операции на сердце необходимо принимать в расчет получаемую больным антитромботическую терапию. После ТЛТ операцию делают не раньше, чем через 12 ч после ее окончания. Отменить короткодействующие ингибиторы БГ IIb/IIIa (эптифибратид, тирофибан) следует по крайней мере за 4 ч до АКШ, абциксимаб отменяют за 12ч до вмешательства. Эноксапарин отменяют за 12–24 ч, фондапаринукс — за 24 ч, бивалирудин — за 3 ч до АКШ. Обычно продолжают антикоагулянтную терапию НФГ. Новые антиагреганты – клопидогрел, тикагрелор, прасугрел следует по возможности отменить за 5–7 дней до операции. На фоне приема этих препаратов операцию проводят только при невозможности отложить вмешательство у крайне тяжелых больных. В этом случае нужно быть готовым к сложному длительному гемостазу, часто требуется интраоперационное переливание тромбоцитарной массы. Нет необходимости отмены АСК перед операцией. Более того, отмена АСК повышает риск тромботических осложнений.
Сокращения: ПМК – первый медицинский контакт, ЭКГ – электрокардиограмма, ЧКВ – чрескожное коронарное вмешательство, ИМпST - инфаркт миокарда с подъемом сегмента ST, ИСА – инфаркт-связанная артерия, КАГ – коронароангиография.
Хирургия сердца
В связи с широким внедрением ЧКВ в практику лечения частота хирургической реваскуляризации при ИМ снизилась до 2-4%. Чаще всего к хирургическому способу лечения прибегают при наличии механических осложнений ИМ и осложнений при проведении ЧКВ. Решение принимается совместно кардиологами и хирургами и определяется особенностями коронарной анатомии, состоянием больного, опытом клиники. При проведении операции на сердце необходимо принимать в расчет получаемую больным антитромботическую терапию. После ТЛТ операцию делают не раньше, чем через 12 ч после ее окончания. Отменить короткодействующие ингибиторы БГ IIb/IIIa (эптифибратид, тирофибан) следует по крайней мере за 4 ч до АКШ, абциксимаб отменяют за 12ч до вмешательства. Эноксапарин отменяют за 12–24 ч, фондапаринукс — за 24 ч, бивалирудин — за 3 ч до АКШ. Обычно продолжают антикоагулянтную терапию НФГ. Новые антиагреганты – клопидогрел, тикагрелор, прасугрел следует по возможности отменить за 5–7 дней до операции. На фоне приема этих препаратов операцию проводят только при невозможности отложить вмешательство у крайне тяжелых больных. В этом случае нужно быть готовым к сложному длительному гемостазу, часто требуется интраоперационное переливание тромбоцитарной массы. Нет необходимости отмены АСК перед операцией. Более того, отмена АСК повышает риск тромботических осложнений.
Информация
Источники и литература
-
Клинические протоколы, руководства, рекомендации Министерства здравоохранения Республики Узбекистан 2024
- Клинические протоколы, руководства, рекомендации Министерства здравоохранения Республики Узбекистан 2024 - 1. ACSIS (2007) Eur. Heart J., 28 (Abstr. Suppl.): 835. 2. Eurasian_clinical_guidelines_for_the_diagnosis_and_treatment_of_acute_coronary_syndrome_ with_ST_segment_elevation_(ACSpST)_rus_2019 3. Fourth universal definition of myocardial infarction (2018). Eur Heart J 2019; 40: 237-269. 4. Юрак-қон томир касалликлари бўйича миллий клиник баённомалар. Тошкент. 2023. 584 бет 5. Henning R. Andersen, M.D., Torsten T. Nielsen, M.D., Klaus Rasmussen, M.D., Leif Thuesen, M.D., Henning Kelbaek, M.D., Per Thayssen, M.D., Ulrik Abildgaard, M.D., Flemming Pedersen, M.D., Jan K. Madsen, M.D., Peer Grande, M.D., Anton B. Villadsen, M.D., Lars R. Krusell, M.D., Torben Haghfelt, M.D., Preben Lomholt, M.D., Steen E.Husted, M.D., Else Vigholt, M.D., Henrik K. Kjaergard, M.D., and Leif Spange Mortensen, M.Sc.for the DANAMI-2 Investigators. A comparison of coronary angioplasty with fibrinolytic therapy in acute myocardial infarction. N. Engl. J. Med. 2003;349:733–742. 6. Thomas T. Tsai, Brahmajee K. Nallamothu, Debabrata Mukherjee, Melvyn Rubenfire, Jianming Fang, Paul Chan,Eva Kline-Rogers, Amisha Patel, David F. Armstrong, Kim A. Eagle, A.D. Goldberg, Effect of statin use in patients with acute coronary syndromes and a serum low-density lipoprotein ≤80mg/dl. Am. J. Cardiol. 2005;96(11):1491–1493. 7. François Mach, Colin Baigent, Alberico L Catapano, Konstantinos C Koskinas, Manuela Casula, Lina Badimon, M John Chapman, Guy G De Backer, Victoria Delgado, Brian A Ference, Ian M Graham, Alison Halliday, Ulf Landmesser, Borislava Mihaylova, Terje R Pedersen, Gabriele Riccardi, Dimitrios J Richter, Marc S Sabatine, Marja-Riitta Taskinen, Lale Tokgozoglu, Olov Wiklund, ESC Scientific Document Group. 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk: The Task Force for the management of dyslipidaemias of the European Society of Cardiology (ESC) and European Atherosclerosis Society (EAS). European Heart Journal, ehz455, https://doi.org/10.1093/eurheartj/ehz455
Информация
В разработке клинического протокола и стандарта внесли вклад:
По организации процесса члены рабочей группы по направлению Кардиология:
- Фозилов Х.Г. – директор РСНПМЦК, к.м.н., главный кардиолог МЗ
- Низамов У.И. – заместитель директора по лечебной работе РСНПМЦК, PhD, кардиолог- консультант МЗ
- Каримов А.М. – заместитель директора по филиалам РСНПМЦК, PhD, кардиолог- консультант МЗ
- Курбанова Р.А. – заместитель главного врача РСНПМЦК
- Толипова Ю.Ш. – доцент кафедры Кардиологии и геронтологии с курсом интервенционной кардологии и аритмологии Центра развития профессиональной квалификации медицинских работников, д.м.н., главный геронтолог МЗ
- Ахматов Я.Р. – директор Каршинского филиала РСНПМЦК, к.м.н.
Список авторов:
- Никишин А.Г. - доктор медицинских наук, руководитель лаборатории острого инфаркта миокарда Республиканского специализированного кардиологического научно- практического медицинского центра (РИКИАТМ) Министерства здравоохранения Республики Узбекистан.
- Абдуллаева С.Я. - кандидат медицинских наук, научный сотрудник лаборатории острого инфаркта миокарда Республиканского специализированного кардиологического научно-практического медицинского центра (РИКИАТМ) Министерства здравоохранения Республики Узбекистан.
- Якуббеков Н.Т. - кандидат медицинских наук, Республиканский научно-практический центр спортивной медицины. Заместитель директора по лечению.
Рецензенты:
- Э.У. Асимбекова – ведущий научный сотрудник клинико-диагностического отделения Центра сердечно-сосудистой хирургии имени Бакулева Минздрава РФ, доктор медицинских наук.
- А.Х. Абдуллаев – заведующий лабораторией реабилитации Республиканского центра специализированной терапии и медицинской реабилитации Министерства здравоохранения Республики Узбекистан, доктор медицинских наук.
Клинический протокол обсужден и рекомендован к утверждению путем достижения неформального консенсуса на заключительном Совещании рабочей группы с участием профессорско-преподавательского состава высших учебных заведений, членов ассоциации кардиологов Узбекистана, организаторов здравоохранения (коллектива ГУ РСНПМЦК и их заместителей), в онлайн-формате 1 ноября 2023 г.
Руководитель рабочей группы – к.м.н. Фозилов Х.Г,, директор РСНПМЦК, главный кардиолог МЗ
Клинический протокол рассмотрен и утвержден Ученым Советом Республиканского Специализированного Научно-Практического Медицинского Центра Кардиологии 25 сентября 2023 г., протокол №13.
Председатель Учёного Совета – к.м.н. Фозилов Х.Г.
Техническая экспертная оценка и редактирование:
- Низамов У.И. – заместитель директора по лечебной работе РСНПМЦК, PhD, кардиолог- консультант МЗ
- Каримов А.М. – заместитель директора по филиалам РСНПМЦК, PhD, кардиолог- консультант МЗ
Данный клинический протокол и стандарт был разработан при организационной и методической поддержки специалистов Министерства здравоохранения Республики Узбекистан под руководством заместителя министра д.м.н., Ф.Р. Шарипова, Начальника управления медицинского страхования Ш. Алмарданова, начальника отдела разработки клинических протоколов и стандартов д.м.н. С.А. Убайдуллаевой, Главных специалистов отдела разработки клинических протоколов и стандартов Ш.Р. Нуримова, С. Усманова и Г. Джумаевой.
Сокращения, используемые в протоколе:
Стент для коронарных артерий (КА) металлический непокрытый*** (МС) (голометаллический стент) — стент, представляющий собой металлический каркас из биологически инертного материала.
Доказательная медицина — надлежащее, последовательное и осмысленное использование современных наилучших доказательств (результатов клинических исследований) в процессе принятия решений о состоянии здоровья и лечении пациента.
Заболевание — возникающее в связи с воздействием патогенных факторов нарушение деятельности организма, работоспособности, способности адаптироваться к изменяющимся условиям внешней и внутренней среды при одновременном изменении защитно-компенсаторных и защитно-приспособительных реакций и механизмов организма.
Инструментальная диагностика — диагностика с использованием для обследования пациента различных приборов, аппаратов и инструментов.
Исход — любой возможный результат, возникающий от воздействия причинного фактора, профилактического или терапевтического вмешательства, все установленные изменения состояния здоровья, возникающие как следствие вмешательства.
Конфликт интересов — ситуация, при которой у медицинского или фармацевтического работника при осуществлении ими профессиональной деятельности возникает личная заинтересованность в получении лично либо через представителя компании материальной выгоды или иного преимущества, которое влияет или может повлиять на надлежащее исполнение ими профессиональных обязанностей вследствие противоречия между личной заинтересованностью медицинского работника или фармацевтического работника и интересами пациента.
Клиническое исследование — любое исследование, проводимое с участием человека в качестве субъекта для выявления или подтверждения клинических и/или фармакологических эффектов исследуемых продуктов и/или выявления нежелательных реакций на исследуемые продукты, и/или изучения их всасывания, распределения, метаболизма и выведения с целью оценить их безопасность и/или эффективность. Термины “клиническое испытание” и “клиническое исследование” являются синонимами.
Лабораторная диагностика — совокупность методов, направленных на анализ исследуемого материала с помощью различного специализированного оборудования.
Лекарственные препараты — лекарственные средства в виде лекарственных форм, применяемые для профилактики, диагностики, лечения заболевания, реабилитации, для сохранения, предотвращения или прерывания беременности.
Медицинское вмешательство — выполняемые медицинским работником и иным работником, имеющим право на осуществление медицинской деятельности, по отношению к пациенту, затрагивающие физическое или психическое состояние человека и имеющие профилактическую, диагностическую, лечебную, реабилитационную или исследовательскую направленность виды медицинских обследований и (или) медицинских манипуляций, а также искусственное прерывание беременности.
Острый инфаркт миокарда (ИМ) — острое повреждение (некроз) миокарда вследствие ишемии, подтвержденное характерной динамикой уровня биомаркеров в крови.
Доказательная медицина — надлежащее, последовательное и осмысленное использование современных наилучших доказательств (результатов клинических исследований) в процессе принятия решений о состоянии здоровья и лечении пациента.
Заболевание — возникающее в связи с воздействием патогенных факторов нарушение деятельности организма, работоспособности, способности адаптироваться к изменяющимся условиям внешней и внутренней среды при одновременном изменении защитно-компенсаторных и защитно-приспособительных реакций и механизмов организма.
Инструментальная диагностика — диагностика с использованием для обследования пациента различных приборов, аппаратов и инструментов.
Исход — любой возможный результат, возникающий от воздействия причинного фактора, профилактического или терапевтического вмешательства, все установленные изменения состояния здоровья, возникающие как следствие вмешательства.
Конфликт интересов — ситуация, при которой у медицинского или фармацевтического работника при осуществлении ими профессиональной деятельности возникает личная заинтересованность в получении лично либо через представителя компании материальной выгоды или иного преимущества, которое влияет или может повлиять на надлежащее исполнение ими профессиональных обязанностей вследствие противоречия между личной заинтересованностью медицинского работника или фармацевтического работника и интересами пациента.
Клиническое исследование — любое исследование, проводимое с участием человека в качестве субъекта для выявления или подтверждения клинических и/или фармакологических эффектов исследуемых продуктов и/или выявления нежелательных реакций на исследуемые продукты, и/или изучения их всасывания, распределения, метаболизма и выведения с целью оценить их безопасность и/или эффективность. Термины “клиническое испытание” и “клиническое исследование” являются синонимами.
Лабораторная диагностика — совокупность методов, направленных на анализ исследуемого материала с помощью различного специализированного оборудования.
Лекарственные препараты — лекарственные средства в виде лекарственных форм, применяемые для профилактики, диагностики, лечения заболевания, реабилитации, для сохранения, предотвращения или прерывания беременности.
Медицинское вмешательство — выполняемые медицинским работником и иным работником, имеющим право на осуществление медицинской деятельности, по отношению к пациенту, затрагивающие физическое или психическое состояние человека и имеющие профилактическую, диагностическую, лечебную, реабилитационную или исследовательскую направленность виды медицинских обследований и (или) медицинских манипуляций, а также искусственное прерывание беременности.
Острый инфаркт миокарда (ИМ) — острое повреждение (некроз) миокарда вследствие ишемии, подтвержденное характерной динамикой уровня биомаркеров в крови.
Острый коронарный синдром (ОКС) — термин, обозначающий любую группу клинических признаков или симптомов, позволяющих подозревать острый ИМ или нестабильную стенокардию.
Операция коронарного шунтирования (КШ) — наложение обходного анастомоза, позволяющего улучшить кровоток дистальнее гемодинамически значимого стеноза в КА. В зависимости от методики включает аортокоронарное, маммарокоронарное и другие виды шунтирования.
Состояние — изменения организма, возникающие в связи с воздействием патогенных и (или) физиологических факторов и требующие оказания медицинской помощи.
Синдром — устойчивая совокупность ряда симптомов с единым патогенезом.
Стент для КА, выделяющий лекарственное средство*** (СЛП) — стент, из структур которого выделяется антипролиферативное вещество, препятствующее образованию неоинтимы и за счет этого способствующее замедлению повторного стенозирования.
Уровень достоверности доказательств (УДД) — степень уверенности в том, что найденный эффект от применения медицинского вмешательства является истинным. [4].
Уровень убедительности рекомендаций (УУР) — степень уверенности в достоверности эффекта вмешательства и в том, что следование рекомендациям принесет больше пользы, чем вреда в конкретной ситуации [4].
Хирургическое лечение — метод лечения заболеваний путем разъединения и соединения тканей в ходе хирургической операции.
Чрескожное коронарное вмешательство (ЧКВ) — восстановление кровотока в стенозированном участке КА с использованием чрескожного введения необходимых для этого устройств. Включает чрескожную баллонную ангиопластику, коронарное стентирование и другие, менее распространенные методики. Как правило, если не указано иное, под ЧКВ подразумевают коронарное стентирование.
Операция коронарного шунтирования (КШ) — наложение обходного анастомоза, позволяющего улучшить кровоток дистальнее гемодинамически значимого стеноза в КА. В зависимости от методики включает аортокоронарное, маммарокоронарное и другие виды шунтирования.
Состояние — изменения организма, возникающие в связи с воздействием патогенных и (или) физиологических факторов и требующие оказания медицинской помощи.
Синдром — устойчивая совокупность ряда симптомов с единым патогенезом.
Стент для КА, выделяющий лекарственное средство*** (СЛП) — стент, из структур которого выделяется антипролиферативное вещество, препятствующее образованию неоинтимы и за счет этого способствующее замедлению повторного стенозирования.
Уровень достоверности доказательств (УДД) — степень уверенности в том, что найденный эффект от применения медицинского вмешательства является истинным. [4].
Уровень убедительности рекомендаций (УУР) — степень уверенности в достоверности эффекта вмешательства и в том, что следование рекомендациям принесет больше пользы, чем вреда в конкретной ситуации [4].
Хирургическое лечение — метод лечения заболеваний путем разъединения и соединения тканей в ходе хирургической операции.
Чрескожное коронарное вмешательство (ЧКВ) — восстановление кровотока в стенозированном участке КА с использованием чрескожного введения необходимых для этого устройств. Включает чрескожную баллонную ангиопластику, коронарное стентирование и другие, менее распространенные методики. Как правило, если не указано иное, под ЧКВ подразумевают коронарное стентирование.
Шкала уровня доказательности, на основе доказательной медицины.
В настоящем протоколе приведены доступные к настоящему дню клинические доказательства, моменты надлежащей практики, а также мнения экспертов. Рекомендации включают в себя материалы таких ведущих организаций, как Всемирная организация здравоохранения (WHO), Европейское общество кардиологов (ESC). Была проведена адаптация к местным условиям. Основным требованием при разработке протокола, включившего данные, основанные на лучшем мировом опыте, было использование материалов лучших руководств по данной теме, а также методологии строго отбора научных данных при формировании рекомендаций.
Таблица 1
Шкала оценки классов рекомендаций Европейского общества кардиологов
Шкала оценки классов рекомендаций Европейского общества кардиологов
| Классы рекомендаций | Определение | Предлагаемая формулировка |
|
Класс I |
Данные и/или всеобщее согласие, что конкретный метод лечения или вмешательство полезны, эффективны, имеют преимущества. | Рекомендуется/ показан |
| Класс II | Противоречивые данные и/или расхождение мнений о пользе/эффективности конкретного метода лечения или процедуры. | |
| Класс IIa | Большинство данных/мнений говорит о пользе/ эффективности. | Целесообразно применять |
| Класс IIb | Данные/мнения не столь убедительно говорят о пользе/эффективности. | Можно применять |
|
Класс III |
Данные и/или всеобщее согласие, что конкретный метод лечения или вмешательство не являются полезной или эффективной, а в некоторых случаях могут приносить вред. |
Не рекомендуется |
Таблица 2
Шкала оценки уровней достоверности доказательств Европейского общества кардиологов
| А | Данные многочисленных рандомизированных клинических исследований или метаанализов |
| B | Данные получены по результатам одного рандомизированного клинического исследования или крупных нерандомизированных исследований |
| C | Согласованное мнение экспертов и/или результаты небольших исследований, ретроспективных исследований, регистров |
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.