Острый коронарный синдром без элевации сегмента ST на ЭКГ
 Версия: Клинические протоколы КР 2022 (Кыргызстан)
Версия: Клинические протоколы КР 2022 (Кыргызстан)
Общая информация
Краткое описание
Бишкек – 2022
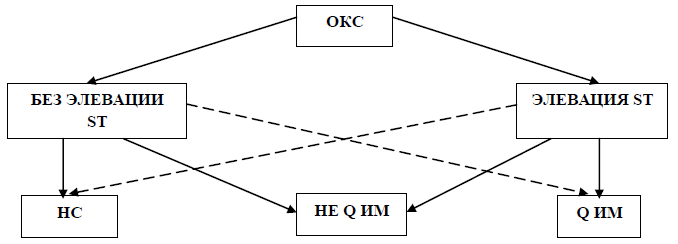
I 20.0 – КБС. Нестабильная стенокардия.
Общая информация
Пользователи клинического протокола. Врачи службы скорой медицинской помощи, семейные врачи, врачи ургентных и плановых кардиологических и терапевтических отделений стационаров, организаторы здравоохранения.
Цели клинического протокола. Протокол обобщает и анализирует имеющуюся доказательную базу с целью помочь медицинским работникам в принятии лучших стратегий лечения каждого отдельного пациента с учетом клинической ситуации, а также призван облегчить принятие решений медицинскими работниками в их повседневной работе
Дата разработки клинического протокола: 2022 год.
Классификация
Нестабильная стенокардия:
Этиология и патогенез
Патогенез
Основными причинами ОКСБЭST являются тромбоз, вазоспазм на поврежденной атеросклеротической бляшке, приводящие к внезапному уменьшению коронарного кровотока. Как правило, бляшка не полностью закрывает просвет коронарной артерии, ее (артерии) проходимость в какой-либо степени сохранена. Располагается такая бляшка чаще в дистальных отделах коронарных артерий, при этом в таких случаях выявляется многососудистое, множественное атеросклеротическое поражение. В редких случаях могут быть другие причины ОКСБЭST, такие как артериит, травма, коронарная эмболия, диссекция КА, врожденные аномалии, употребление кокаина, коронарная катетеризация.
Эпидемиология
Эпидемиология
ОКСБЭST встречается чаще, чем ОКС с элевацией ST (ОКСЭST), примерно, 3 случая на 1000 населения. Госпитальная летальность при ОКСБЭST в настоящее время в клиниках Европы составляет 3-5%, при ОКСЭST- 7-9%. Однако, шестимесячная летальность в двух группах ОКС составляет 13% и 12%, соответственно, а четырехлетняя летальность при ОКСБЭST выше в два раза, чем при ОКСЭST. Объясняется это более частыми случаями многососудистого поражения коронарных артерий, пожилым возрастом, серьезными сопутствующими заболеваниями. Нестабильная стенокардия определяется как ишемия миокарда в состоянии покоя или при малейших нагрузках в отсутствии некроза кардиомиоцитов. Определение уровней высокочувствительного тропонина (ВЧТ) вместо стандартного тропонина среди пациентов с предполагаемым ОКСБЭST в реанимационных отделениях выявило повышение встречаемости ИМ (около 4% абсолютное и 20% относительное увеличение).
Диагностика
Диагностика
Рекомендации для диагностики и стратификации риска у пациентов с предполагаемым ОКСБЭST
| Рекомендации | Класс | Уровень |
|
Оценить риск кровотечений и осложнений в сочетании с анамнезом заболевания, симптомами, клиническими показателями, ЭКГ и лабораторными данными , включая ВЧТ
|
I | В |
| Измерять ВЧТ сразу после поступления и получать результаты в течение 60 мин после забора крови | I | В |
| Выполнить ЭКГ в 12 отведениях в течение 10 мин после первого медицинского контакта и немедленно провести ее интерпретацию опытным специалистом | I | В |
| Снять дополнительную ЭКГ в 12 отведениях в случае рецидива симптомов или диагностической неопределенности. | I | С |
| Алгоритм ЕОК 0 ч/1 ч с забором крови через 0 ч и 1 ч рекомендуется использовать, если доступен тест ВЧТ с валидированным алгоритмом 0 ч/1 ч | I | В |
| Дополнительное тестирование через 3 ч рекомендуется проводить, если первые два измерения ВЧТ по алгоритму 0 ч/1 ч не являются окончательными и клиническое состояние все еще наводит на мысль об ОКС | I | В |
| В качестве альтернативы алгоритму 0 ч/1 ч, рекомендуется использовать алгоритм ЕОК 0 ч/2 ч с забором анализов крови в 0 ч и 2 ч, если доступен тест ВЧТ с валидированным алгоритмом 0 ч/2 ч | I | В |
| Дополнительные ЭКГ-отведения (V3R, V4R, V7-V9) рекомендуются при подозрении на продолжающуюся ишемию, когда стандартные отведения неубедительны. | I | С |
| В качестве альтернативы алгоритму ЕОК 0 ч/1 ч следует рассмотреть протокол быстрого исключения и подтверждения диагноза с забором крови через 0 ч и 3 ч, если доступен высокочувствительный (или чувствительный) тест на сердечный тропонин с валидированным алгоритмом 0 ч/3 ч | IIa | В |
| Следует рассмотреть возможность использования установленных шкал риска для оценки прогноза. | IIa | С |
| Для начальных диагностических целей не рекомендуется регулярно измерять дополнительные биомаркеры, такие как сердечный тип протеина, связывающего жирные кислоты или копептин, в дополнение к ВЧТ | III | В |
Критериями диагностики НQИМ служат динамическое повышение кардиоспецифических ферментов в сочетании с клинической картиной ИМ и ЭКГ изменениями (депрессия сегмента ST, отрицательные зубцы Т). На ЭХОКГ в этих случаях можно визуализировать нарушения локальной сократимости ЛЖ.
Рекомендации для визуализации пациентов с предполагаемым ОКСБЭST
| Рекомендации | Класс | Уровень |
| У пациентов с остановкой сердца или нестабильной гемодинамикой предполагаемого сердечно-сосудистого происхождения рекомендуется ЭхоКГ, которая должна выполняться квалифицированными врачами сразу после ЭКГ в 12 отведениях. | I | С |
| У пациентов без рецидива боли в груди, нормальных результатов ЭКГ и нормальных уровней сердечного тропонина (предпочтительно высокой чувствительности), но все еще с подозрением на ОКС, рекомендуется неинвазивный стресс-тест (предпочтительно с визуализацией) на провоцируемую ишемию или МСКТ-КГ перед принятием решения об инвазивном подходе | I | В |
| ЭхоКГ рекомендуется для оценки регионарной и глобальной функции ЛЖ и для подтверждения или исключения дифференциальных диагнозова | I | С |
| МСКТ-КГ рекомендуется в качестве альтернативы ИКА для исключения ОКС, когда существует низкая или промежуточная вероятность КБС и когда тропонин и/или ЭКГ являются нормальными или неубедительными | I | А |
Биохимические маркеры некроза миокарда
|
Фермент
|
Пик активности (часы) | Продолжительность (дни) |
| Тропонин I | 10-24 | 5-10 |
| Тропонин Т | 10-24 | 5-14 |
При возможности определения ВЧТ можно применить алгоритм 0 ч/1 ч, 0 ч/2 ч. Рекомендуется использовать алгоритм 0 ч/ 1 ч (лучший подход, забор крови в 0 ч и через 1 ч) или 0 ч/2 ч (второй метод выбора, забор крови в 0 ч и через 2 ч).
Алгоритм 0-1 ч включения/исключения используя ВЧТ у пациентов с предположительным ИМБЭST

Важным методом диагностики является ЭХОКГ, позволяющая визуализировать преходящие или постоянно сохраняющиеся нарушения локальной сократимости ЛЖ (гипо-, а- и дискинезы ЛЖ), оценивать систолическую, диастолическую функцию, ремоделирование ЛЖ, проводить дифференциальную диагностику. При необходимости используют стресс ЭХОКГ для подтверждения КБС, диагностики участков гибернированного миокарда. В крупных центрах используют радиоизотопные методы выявления ишемии (талий), магнитно-резонансную томографию для анализа функции и перфузии ЛЖ, позитронно-эмиссионную томографию для оценки перфузии миокарда, мультиспиральную компьютерную томографию для визуализации коронарного атеросклероза.
Особое место в исследовании больных ОКС занимает коронарография. Больным высокого риска осложнений, при нестабильном, осложненном течении заболевания исследование проводят ургентно с целью экстренного выполнения ангиопластики со стентированием. В исследованиях TIMI-3B и FRISK-2 было показано, что однососудистое поражение КА при ОКСБЭST встречается в 30-38%, многососудистое- в 44-59%, а поражение ствола ЛКА- в 4-8% случаев.
Диагностика ОКСБЭST зачастую бывает затруднительной, так как изменения ЭКГ при этом неспецифичны. Ниже приведены нозологии, с которыми необходимо проводить дифференциальную диагностику при ОКСБЭST.
|
Сердце
|
Легкие | Кровь | Сосуды | ЖКТ | Другие |
| миокардит | ТЭЛА | анемия | эзофагит | герпес | |
| перикардит | язва | ||||
| кардиопатии | панкреатит | ||||
|
клапанные пороки
|
инфаркт легкого
|
серповидно-клеточная анемия
|
расслоение аорты
|
эзофагоспазм
|
остеохондроз
|
|
кардиопатия Такоцубо
|
пневмоторакс
|
холецистит |
травмы ребер
|
||
| Травма |
Лечение
ОКСБЭST является заболеванием, требующим неотложной диагностики и лечения, такие пациенты нуждаются в срочной госпитализации в палаты интенсивной терапии, реанимации. Обследование и лечение таких больных начинается с первого контакта с медиками на дому или в общественных местах по приезду кареты скорой медицинской помощи, в поликлиниках семейными врачами и т.д.
Соответственно риску осложнений происходит госпитализация больных ОКСБЭST:
Антитромбоцитарная терапия
Аспирин (ацетилсалициловая кислота) используется многие годы при остром коронарном синдроме, достоверно уменьшает летальность, частоту развития ОИМ. Механизмом действия аспирина является ингибирование циклооксигеназы, что приводит к уменьшению образования тромбоксана А2, угнетению функции тромбоцитов. Аспирин при ОКСБЭST надо начинать принимать как можно раньше, начиная с догоспитального этапа, дают разжевать 150-300 мг. В стационаре продолжают прием в дозе 75-100 мг в сутки, желательно в кишечнорастворимой форме.
Ингибиторы Р2Y12 рецепторов к АДФ, расположенных на мембране тромбоцитов. Связывание с рецепторами P2Y12 приводит к снижению активации, агрегации тромбоцитов, уменьшению их ответа на повреждение эндотелия.
Клопидогрель является наиболее известным препаратом из этой группы. Клопидогрель в нагрузочной дозе 300 мг с последующей поддерживающей дозой 75 г/сутки в течение 12 месяцев у больных ОКСБЭST уменьшал частоту середечно-сосудистых смертей на 9.3%, нефатальных ИМ- на 11.4 % (CURE). Назначение больших дозировок клопидогреля не приводило к достоверному улучшению прогноза. При приеме клопидогреля увеличивается количество кровотечений, однако угрожающие жизни и фатальные кровотечения не учащались. При сочетанном применении аспирина и клопидогреля могут появиться симптомы желудочной диспепсии. В этих случаях эффективны блокаторы протонной помпы, однако нежелателен прием омепразола, который в отдельных случаях снижает антиагрегантную активность клопидогреля. К другим побочным эффектам клопидогреля относят диарею, сыпь, редко- тромбоцитопения.
Прасугрель действует быстрее и стабильнее клопидогреля, причем ингибиторы протонной помпы не подавляют его действие. У больных ОКСБЭST, подвергшихся чрезкожному вмешательству (ЧКВ), частота комбинированной первичной конечной точки (сердечно-сосудистая смерть, нефатальный ИМ или инсульт) была 11.2% в группе клопидогреля и 9.3% в группе прасугреля, при этом риск ИМ снижался на 23%. При оценке частоты тромбоза стента также получены значительные различия- 2.4% на фоне клопидогреля и 1.1% - при приеме прасугреля. Эти особенности были характерны для больных младше 75 лет и с массой тела более 60 кг. У больных сахарным диабетом вне зависимости от функции почек прасугрель оказывал еще более благоприятное влияние на течение заболевания. При более высокой эффективности прасугрель увеличивал частоту геморрагических осложнений, включая жизнеопасные кровотечения. С учетом этого при высоком риске кровотечений применение препарата может быть опасным.
Тикагрелол относится к пероральным обратимым ингибиторам P2Y12 рецепторов. Тикагрелол также влияет быстрее и более постоянно, чем клопидогрель. У больных ОКСБЭST комбинированная первичная точка при приеме клопидогреля была11.7%, а при применении тикагрелола – 9.8%, при этом летальность снизилась с 5.1% до 4 %, частота ИМ- с 6.9%до 5.8% (PLATO). Частота тромбоза стента уменьшилась с 1.9% до 1.3%, общая смертность – с 5.9% до 4.5%. Частота больших кровотечений в группе тикагрелола и клопидогреля не различалась, небольшие кровотечения чаще развивались при приеме тикагрелола, однако летальность от кровотечений была в двух группах одинаковой (0.3%).
Дозирование антитромбоцитарных препаратов и антикоагулянтов у пациентов с ОКСБЭST
| I. Антитромбоцитарные препараты | |
| АСК | Нагрузочная доза 150-300 мг п/о или 75-250 мг в/в, если п/о прием невозможен, с последующей п/о поддерживающей дозой 75-100 мг/сут |
| II. Ингибиторы рецепторов P2Y12 (п/о или в/в) | |
| Клопидогрел | Нагрузочная доза 300-600 мг п/о с последующей поддерживающей дозой 75 мг/сут., без специфической коррекции дозы у пациентов с ХБП. |
| Прасугрел | Нагрузочная доза 60 мг п/о с последующей поддерживающей дозой 10 мг/сут. У пациентов с массой тела <60 кг рекомендуется 5 мг/сут. У пациентов в возрасте >75 лет прасугрел следует применять с осторожностью, но при необходимости лечения следует применять дозу 5 мг/сут. Нет специфической коррекции дозы у пациентов с ХБП. Предшествующий инсульт является противопоказанием для прасугрела |
| Тикагрелор | Нагрузочная доза 180 мг п/о с последующей поддерживающей дозой 90 мг 2 раза/сут, без специфической коррекции дозы у пациентов с ХБП |
| Кангрелор | Болюсно вводят 30 мг/кг в/в с последующей инфузией 4 мг/кг/мин в течение не <2 ч или продолжительности процедуры (в зависимости от того, что дольше). |
| Ингибиторы рецепторов GP IIb/IIIa (в/в) | |
| Абциксимаб | Болюс 0,25 мг/кг в/в и 0,125 мг/кг/мин инфузии (максимум 10 мг/мин) в течение 12 ч (препарат больше не поставляется). |
| Эптифибатид | Двойной болюс 180 мг/кг в/в (вводится с интервалом 10 мин) с последующей инфузией 2,0 мг/кг/мин в течение до 18 ч. |
| Тирофибан | Болюс 25 мг/кг в/в в течение 3 мин с последующей инфузией 0,15 мг/кг/мин в течение до 18 ч. |
| II. Антикоагулянтные препараты (до и во время ЧКВ) | |
| НФГ | 70-100 Ед/кг в/в болюсно, когда ингибитор GP IIb/IIIa не планируется. 50-70 Ед/кг в/в болюсно с ингибиторами GP IIb/IIIa. |
| Эноксапарин | 0,5 мг/кг в/в болюсно. |
| Бивалирудин | 0,75 мг/кг в/в болюсно с последующей в/в инфузией 1,75 мг/кг/ч в течение 4 ч после процедуры в соответствии с клиническими показаниями. |
| Фондапаринукс | 2,5 мг/сут. п/к (только перед ЧКВ). |
Ингибиторы рецептора P2Y12 у пациентов с ОКСБЭST
|
Перорально
|
в/в | |||
| Клопидогрель | Прасугрел | Тикагрелор | Кангрелор | |
| Химический класс | Тиенопиридин | Тиенопиридин |
Циклопентил-
триазолопиримидин
|
Аналог АТФ |
| Обратимость связывания | Необратимо | Необратимо | Обратимо | Обратимо |
| Доза | 600 мг, потом 75 мг/сут | 60 мг, потом 10 (5) мг/сут |
180 мг, потом 90 (60) мг
2 раза/сут
|
30 мг/кг болюсно,
4 мг/кг инфузией для ЧКВ
|
| Начало действия | Отсроченное: 2-6 ч | Быстрое: 30 мин - 4 ч | Быстрое: 30 мин - 2 ч | Немедленное: 2 мин |
|
Продолжительность
действия
|
3-10 дней | 5-10 дней | 3-4 дня | 30-60 мин |
| Отмена до операции | 5 дней | 7 дней | 5 дней |
Не требует значительной
отсрочки
|
| Дозировка при ХБП | Не требует коррекции | Не требует коррекции | Не требует коррекции | Не требует коррекции |
| Диализ или СКФ <15 мл/мин | Данные ограничены | |||
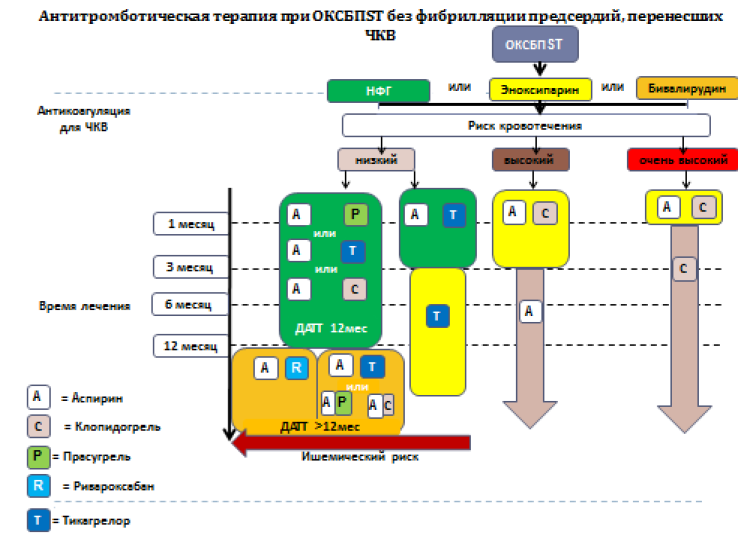
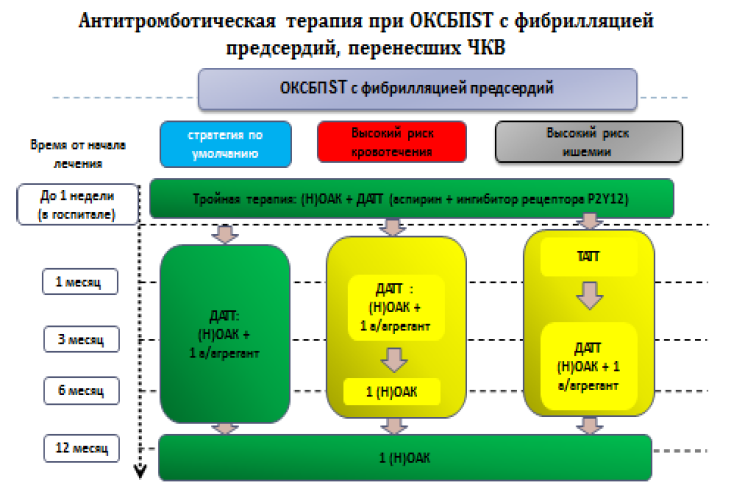
Рекомендации по применению пероральных антитромбоцитарных средств
| Рекомендации | Класс | Уровень |
| Аспирин показан всем пациентам без противопоказаний, начальная доза 150-300 мг, суточная доза 75-100мг/сутки. | I | А |
| Ингибиторы P2Y12 в дополнение аспирину в течение 12 месяцев, при отсутствии противопоказаний, таких как высокий риск кровотечений. Вариантами могут быть: | I | А |
| • Прасугрел у пациентов, получающих ингибитор рецептора P2Y12, кому показано ЧКВ (60 мг нагрузочная доза, затем 10 мг/сут в стандартной дозе, 5 мг/сут для пациентов в возрасте ≥75 лет или с массой тела <60 кг) | I | В |
| • Тикагрелор независимо от планируемой стратегии лечения (инвазивной или консервативной) (180 мг нагрузочная доза, 90 мг 2 раза/сут) | I | В |
| • Клопидогрель (300-600 мг нагрузочная доза, суточная доза 75 мг), только когда прасугрел или тикагрелор недоступны, не могут переноситься или противопоказаны | I | С |
| Прасугрел следует считать предпочтительнее тикагрелора для пациентов с ОКСБЭST, кому выбрана стратегия ЧКВ | IIа | В |
| Антагонисты GP IIb/IIIa следует рассматривать в качестве последней меры при наличии признаков no-reflow или тромботических осложнений. | IIа | С |
| Кангрелор может быть рассмотрен у пациентов, получающих ингибитор рецептора P2Y12, перенесших ЧКВ | IIb | А |
| Предварительное лечение ингибитором рецептора P2Y12 может быть рассмотрено у пациентов с ОКСБЭST, которым не планируется ранняя инвазивная стратегия и которые не имеют высокий риск кровотечения. | IIb | С |
| Лечение антагонистами GP IIb/IIIa у пациентов, у которых коронарная анатомия неизвестна, не рекомендуется | III | А |
| Не рекомендуется назначать рутинное предварительное лечение ингибитором рецептора P2Y12 пациентам, у которых коронарная анатомия неизвестна и планируется раннее инвазивное лечение. | III | А |
Рекомендации для проведения КАГ и реваскуляризации миокарда
| Рекомендации | Класс | Уровень |
| Время начала инвазивной стратегии | ||
|
Неотложная инвазивная стратегия (<2 ч) рекомендована пациентам, по крайней мере, с одним из следующих критериев очень высокого риска: • Нестабильная гемодинамика или кардиогенный шок • Рецидивирующие или продолжающиеся ангинозные боли, невосприимчивые к лечению • Жизнеугрожающие аритмии или остановка сердца • “Механические” осложнения ИМ • Острая сердечная недостаточность, явно возникшая в связи с ОКСБЭST • Стойкая депрессия сегмента ST >1 мм в ≥6 отведениях в совокупности с подъемом ST в aVR и/или V1. |
I | С |
|
Ранняя инвазивная стратегия (<24 ч) рекомендована пациентам, по крайней мере, с одним из следующих критериев высокого риска: • Диагноз ИМбпST • Динамические или предположительно новые изменения сегмента ST/T, в совокупности указывающие на продолжающуюся ишемию • Преходящая элевация сегмента ST • Сумма баллов по шкале GRACE >140 |
I | А |
| Селективная инвазивная стратегия после прохождения соответствующего теста на ишемию или обнаружения обструктивной КБС по ККТА рекомендуется пациентам, определяемых в группу низкого риска | I | А |
| Отсроченную инвазивную стратегию следует рассматривать для гемодинамически стабильных пациентов с ОКСБЭST, успешно реанимированных после внегоспитальной остановки сердца | IIa | В |
Инфаркт миокарда с необструктивным поражением коронарных артерий (ИМНОКА).
| Диагноз ИМНОКА может быть установлен у пациентов с ОИМ, имеющих следующие критерии: |
|
1. ОИМ на основе критериев “Четвертого универсального определения инфаркта миокарда”: Обнаружение повышения или понижения сердечного тропонина по крайней мере на одно значение выше 99-го перцентиля верхнего референтного предела Клинические доказательства, подтверждающие наличие инфаркта, включающие по крайней мере один из следующих: а. Симптомы ишемии миокарда б. Новые ишемические электрокардиографические изменения c. Развитие патологического зубца Q d. Доказательства вновь возникшей потери жизнеспособности миокарда или вновь возникшей аномалии движения регионарной стенки по типу, соответствующему ишемической причине, при визуализации е. Выявление тромбоза коронарной артерии при ангиографии или при вскрытии |
|
2. Необструктивные коронарные артерии на ангиографии: Определяется как отсутствие обструктивной патологии на ангиографии (т.е. отсутствие стеноза коронарной артерии ≥50%) в любом крупном эпикардиальном сосуде Сюда входят пациенты с: Нормальными коронарными артериями (без стенозов по ангиографии) Легкими нарушениями просвета (стеноз <30%) Умеренными атеросклеротическими поражениями коронарных артерий (стенозы >30%, но <50%) |
|
3. Нельзя предположить альтернативный диагноз: Альтернативные диагнозы включают, помимо всего прочего, неишемические причины, такие как сепсис, тромбоэмболия легочной артерии и миокардит |
| Рекомендации | Класс | Уровень |
| Рекомендуется следовать диагностическому алгоритму, чтобы дифференцировать истинный ИМНОКА от альтернативных диагнозов у всех пациентов с начальным рабочим диагнозом ИМНОКА. | I | С |
| Всем пациентам с ИМНОКА без определенной основной причины рекомендуется выполнять МРТ сердца | I | В |
| Пациентов с окончательным диагнозом ИМНОКА неизвестной причины можно вести в соответствии с рекомендациями по вторичной профилактике атеросклеротической болезни сердца. | IIb | С |
Бетаблокаторы снижают частоту сердечных сокращений, сократимость, АД, тем самым уменьшают потребность миокарда в кислороде, удлиняют диастолу, увеличивая время коронарной перфузии, имеют антиаритмический эффект. У больных ОКСБЭST применение бетаблокаторов уменьшает частоту развития трансмурального инфаркта миокарда, госпитальная летальность снижается на 34%. Применение бетаблокаторов начинают со средних терапевтических доз, увеличивают дозу каждые 1-2 дня, достигая урежения частоты сердечных сокращений до 60-55 ударов в минуту в покое. При применении бетаблокаторов необходимо учитывать возможные осложнения. Традиционно противопоказаниями считаются брадиаритмии, бронхиальная астма, тяжелая ХОБЛ, острая сердечная недостаточность, нарушения проводимости на ЭКГ, артериальная гипотония. Однако, в настоящее время показано, что в ряде случаев осторожное применение бетаблокатров все-таки возможно и даже необходимо. Так, например, при контролируемой ХОБЛ на фоне приема бронходилататоров эффективны кардиоселективные бетаблокаторы: бисопролол, небиволол. При обострении ХОБЛ необходимо добиться ремиссии и затем начать терапию бетаблокаторами. При наличии бронхиальной астмы подход должен быть более осторожным, бисопролол можно добавлять к терапии при полном контроле над астмой на фоне ее комбинированного лечения. Большая осторожность требуется у больных с сердечной недостаточностью, в первую очередь с отеком легких, артериальной гипотонией, кардиогенным шоком. В этих случаях бетаблокаторы противопоказаны. Однако после стабилизации состояния необходимо начинать терапию малыми дозами бетаблокаторов в госпитальный период лечения, постепенно увеличивая дозу (в 1.5-2 раза) препарата каждые 2-4 недели до эффективных либо до урежения частоты сердечных сокращений до 60-65 ударов в минуту.
Рекомендации по антиангинальной терапии при ОКСБЭST.
| Рекомендации | Класс | Уровень |
| Пациентам с продолжающимися ишемическими симптомами и без противопоказаний рекомендуется сублингвальное или в/в введение нитратов и раннее начало β-блокаторами | I | С |
| Рекомендуется продолжать длительную терапию β-блокаторами, если у пациента нет явной сердечной недостаточности. | I | С |
| В/в нитраты рекомендуются пациентам с неконтролируемой гипертензией или признаками сердечной недостаточности | I | С |
| У пациентов с подозрением/подтвержденной вазоспастической стенокардией следует рассмотреть возможность применения блокаторов кальциевых каналов и нитратов, а β-блокаторов следует избегать | IIa | В |
Рекомендации по бета-адреноблокаторам
| Рекомендации | Класс | Уровень |
| Начать введение β-блокаторов (ББ) внутрь в первые 24 часа при отсутствии сердечной недостаточности, риска кардиогенного шока (КШ) и при других противопоказаниях | I | А |
| При ОКСБЭST с компенсированной СН и сниженной систолической функцией ЛЖ рекомендуется прием карведилола, метопролола сукцината замедленного высвобождения | I | С |
| При противопоказаниях к ББ в динамике повторно оценивать их исключение | I | С |
| ББ продолжать длительно при нормальной функции ЛЖ | IIa | С |
| Введение в/в ББ опасно при риске КШ | III | С |
Дозировка бета-блокаторов
|
Наименование препарата
|
Стартовая доза | Целевая доза |
| Метопролол тартрат | в/в по 5 мг 2-3 раза, через 15 мин внутрь 100-200 мг в день на 4 приема, со 2-3 суток на 2-3 приема | |
| Карведилол | 3,125 мг 2 раза в день | 25-50 мг 2 раза в день |
| Бисопролол | 2,5 мг 1 раз в день | 10-15 мг 1 раз в день |
Блокаторы кальциевых каналов
| Рекомендации | Класс | Уровень |
| Недигидропиридиновые блокаторы кальциевых каналов (БКК) при противопоказаниях (СН, АВ блокады) к ББ | I | В |
| Негидропиридиновые БКК назначают при сохраняющейся ишемии после ББ, нитратов | I | С |
| БКК назначают, когда ББ неэффективны, противопоказаны, развились побочные реакции | I | С |
| БКК длительного действия и нитраты рекомендуются при коронарном вазоспазме | I | С |
| БКК быстрого действия противопоказаны при отсутствии ББ | III | В |
Ингибиторы АПФ
| Рекомендации | Класс | Уровень |
| Ингибиторы АПФ (ИАПФ) назначают всем больным с ФВЛЖ <40% (после стабилизации гемодинамики при ОСН и ХСН), ИМ, артериальной гипертензией, СД, ХБП | I | А |
| Блокаторы рецепторов ангиотензина (БРА) назначают при противопоказаниях к ИАПФ при ИМ, СН, ФВЛЖ <40% | I | А |
| Антагонисты альдостерона назначают после ИМ при уровне креатинина <221 мкмоль/л у мужчин и 177 мкмоль/л у женщин, калия крови <5 мэкв/л, у которых на фоне приема ББ и ИАПФ ФВЛЖ <40%, есть СД, СН | I | А |
| БРА показаны всем больным с заболеваниями сердца и сосудов при непереносимости ИАПФ | IIa | В |
| ИАПФ могут быть назначены всем больным при заболеваниях сердца и сосудов | IIb | В |
Дозировка ингибиторов АПФ
|
Наименование препарата
|
Стартовая доза | Целевая доза |
| Лизиноприл | 5 мг 1 раз в день | 10 мг 1 раз в день |
| Рамиприл | 1,25-2,5 мг 1 раз в день | 5 мг 2 раза в день |
| Эналаприл | 2,5 мг 2 раза в день | 10 мг 2 раза в день |
Периинтервенционная антикоагулянтная терапия
| Рекомендации | Класс | Уровень |
| Парентеральная антикоагуляция рекомендуется всем пациентам, в дополнение к антитромбоцитарному лечению, во время постановки диагноза и, особенно, во время процедур реваскуляризации, в зависимости от риска тромботических и геморрагических осложнений | I | А |
| НФГ (скорректированный по весу в/в болюс во время ЧКВ 70-100 МЕ/кг или 50-70 МЕ/кг в комбинации с ингибитором GP IIb/IIIa; целевой диапазон активированного времени свертывания 250-350 с или 200-250 с при назначении ингибитора GP IIb/IIIa) рекомендуется пациентам, которым выполняется ЧКВ. | I | А |
| В случаях медикаментозного лечения или материально-технических ограничений для перевода пациента на ЧКВ в требуемые сроки рекомендуется фондапаринукс, и в таких случаях рекомендуется однократный болюс НФГ во время ЧКВ | I | В |
| Эноксапарин (в/в) следует рассматривать у пациентов, предварительно получавших подкожное введение эноксапарина | IIa | В |
| Прекращение парентеральной антикоагулянтной терапии следует рассматривать сразу же после инвазивной процедуры | IIa | С |
| Бивалирудин может рассматриваться как альтернатива НФГ | IIb | А |
| Пересечение в назначении НФГ и НМГ не рекомендуется | III | В |
Рекомендации по послеоперационной и поддерживающей терапии пациентов с ОКСБЭST
| Рекомендации | Класс | Уровень |
| Пациентам с ОКСБЭST, которым имплантировали коронарный стент, рекомендуется ДАТТ с ингибитором рецептора P2Y12 вместе с АСК в течение 12 мес., если нет противопоказаний, таких как чрезмерный риск кровотечения | I | А |
| Режим продленной антитромботической терапии | ||
| Добавление второго антитромботического препарата к АСК для расширенной долгосрочной вторичной профилактики следует рассматривать у пациентов с высоким риском ишемических событий и без повышенного риска большого или жизнеугрожающего кровотечения | IIa | А |
| Добавление второго антитромботического препарата к АСК для расширенной долгосрочной вторичной профилактики может быть рассмотрено у пациентов с умеренно повышенным риском ишемических событий и без повышенного риска большого или жизнеугрожающего кровотечения | IIb | А |
| У пациентов с ОКС без инсульта/транзиторной ишемической атаки в анамнезе, имеющих высокий ишемический риск и низкий риск кровотечений и получающих АСК и клопидогрел, после прекращения парентеральной антикоагуляции можно рассмотреть возможность применения низких доз ривароксабана (2,5 мг 2 раза/сут в течение ~1 года) | IIb | В |
| Режим сокращенной антитромботической терапии | ||
| После имплантации стента пациентам с высоким риском кровотечения (например, PRECISE-DAPT ≥25) следует рассмотреть возможность прекращения терапии ингибитором рецептора P2Y12 через 3 мес. | IIa | В |
| После имплантации стента пациентам на ДАТТ, следует рассмотреть возможность прекращения приема АСК через 3-6 мес., в зависимости от баланса ишемического и геморрагического рисков | IIa | А |
Непрямые ингибиторы свертывания (во взаимодействии с антитромбином):
Прямые ингибиторы свертывания:
Фондапаринукс является единственным селективным ингибитором активированного фактора Х (фактора Ха). Препарат можно назначать один раз в сутки, учитывая, что его биодоступность составляет 100%, а период полувыведения- 17 часов. Фондапаринукс выводится почками, при клиренсе креатинина менее 20 мл/мин противопоказан. Фондапаринукс не вызывает тромбоцитопению, не нуждается в контроле количества тромбоцитов и свертывающей системы крови, подборе дозы. Обычной дозой фондапаринукса является 2.5 мг подкожно 1 раз в сутки. В исследованиях было показано, что при ОКСБЭST суммарная частота развития смерти, ИМ и рефрактерной ишемии в течение 9 дней на фоне эноксипарина и фондапаринукса была примерно одинакова – 5.7% и 5.8%, соответственно, зато частота больших кровотечений при применении фондапаринукса была в 2 раза меньше: 2.2% и 4.1%, соответственно.
Низкомолекулярные гепарины представляют собой варианты нефракционированного гепарина с молекулярной массой от 2000 до 10000 Да. Различные виды НМГ отличаются молекулярной массой и, соответственно, анти-Ха и анти-IIа активностью, поэтому НМГ не являются взаимозаменяемыми препаратами. По сравнению с НФГ НМГ имеют ряд преимуществ: более полное всасывание при подкожном применении, менее частое развитие тробоцитопении, меньшее связывание с белками, более предсказуемый дозозависимый терапевический эффект. НМГ противопоказаны при клиренсе креатинина менее 30 мл/мин, однако эноксипарин можно в этих случаях в половинной дозе: 1мг/кг веса 1 раз в сутки (стандартная доза 1 мг/кг 2 раза в сутки).
Дозы антикоагулянтов у пациентов с нормальной и сниженной функцией почек
| Препарат | Рекомендации | ||
| Нормальная функция почек или ХБП 1-3 стадия (СКФ≥30 мл/мин/1,73м2) | ХБП 4 стадия (СКФ15-29 мл/мин/1,73м2) | ХБП 5 стадия (СКФ<15 мл/мин/1,73м2) | |
| НФГ |
До КАГ: 60-70 ЕД/кг в/в (max.5000 ЕД) и инфузия (12-15 ЕД/кг/ч) (max.1000ЕД/ч), целевой АЧТВ в 1,5-2,5 раза >
При ЧКВ: 70-100 ЕД/кг в/в (50-70 ЕД/кг если прием ингибиторов ГП IIb/IIIa)
|
Дозы не установлены | Дозы не установлены |
| Эноксапарин | 1 мг/кг 2 раза в сутки | 1 мг/кг 1 раз в сутки | Не рекомендовано |
| Фондапаринукс | 2,5 мг 1 раз в сутки | Не рекомендовано если СКФ <20 мл/мин/1,73м2 | Не рекомендовано |
| Бивалирудин | Болюс 0,75 мг/кг в/в, инфузия 1,75 мг/кг/ч | Не установлена доза болюса, уменьшить инфузию до 1 мг/кг/ч | При гемодиализе, доза болюса не установлена, уменьшить инфузию до 0,25 мг/кг/ч |
Снижение риска кровотечений при ЧКВ
| Доза антикоагулянтов должна корректироваться в зависимости от массы тела и почечной функции, особенно у женщин и пожилых |
| Предпочтителен радиальный доступ. |
|
Рекомендовано применение ингибиторов протонной помпы пациентам с ДАТ и более чем средним риском желудочно-кишечных кровотечений (гастроинтестинальные язвы/кровотечения в анамнезе, антикоагулянтная терапия, хронический прием НПВП/кортикостероидов, или 2 и более из следующих факторов: a. возраст ≥65 лет b. диспепсия c. гастроэзофагеальный рефлюкс d. инфицирование Helicobacter pylori e. хронический прием алкоголя) |
|
Пациенты на пероральных антикоагулянтах a. ЧКВ проводится без прерывания приема антагониста витамина К (АВК) или пероральных антикоагулянтов, не являющихся АВК b. Пациентам с АВК не назначать НФГ при МНО >2,5 c. Пациентам на пероральных антикоагулянтах, не являющихся АВК, независимо от времени последнего приема дополнительно вводится низкомолекулярный парентеральный антикоагулянт (например, эноксапарин 0,5 мг/кг в/в или НФГ 60 МЕ/кг) |
| АСК показана, но следует избегать предварительного назначения ингибиторов P2Y12 |
| Ингибиторы GP IIb/IIIa только для профилактики перипроцедурных осложнений |
Комбинирование антиагрегантов и антикоагулянтов у пациентов с ОКСБЭST, требующих длительного приема пероральных антикоагулянтов
|
Рекомендации
|
Класс | Уровень |
| Профилактика инсульта рекомендуется пациентам с фибрилляцией предсердий с ≥1 не связанным с полом CHA2DS2-VASc фактором риска инсульта, (≥1 у мужчин или ≥2 у женщин). Пациентам с ≥2 факторами риска инсульта, не связанными с полом, рекомендуется применение орального антикоагулянта (ОАК) | I | А |
| Для пациентов с 1 фактором риска инсульта, не связанным с полом, следует рассмотреть применение ОАК. Лечение может быть индивидуализировано, в зависимости от клинических данных и предпочтений пациента | IIa | В |
| У пациентов с высоким риском кровотечений, независимо от приема ОАК, следует рассмотреть возможность ранней КАГ, чтобы ускорить выбор дальнейшей тактики ведения и лечения пациента (консервативная терапия/ЧКВ/КШ) и для определения оптимального режима антитромботических препаратов. | IIa | С |
| Пациенты, перенесшие стентирование коронарных артерий | ||
| Терапия антикоагулянтами | ||
| Во время ЧКВ рекомендована дополнительная парентеральная антикоагулянтная терапия, независимо от сроков давности приема последней дозы ОАК, и при МНО <2,5 у пациентов, принимающих АВК. | I | С |
| У пациентов с показанием к назначению ОАК с АВК в комбинации с АСК и/или клопидогреля, доза АВК должна быть тщательно отрегулирована: целевое значение МНО 2,0-2,5 | IIa | В |
| Следует рассмотреть возможность непрерывной терапевтической антикоагуляции с помощью АВК или НОАК в периоперационный период. | IIa | С |
| Терапия антиагрегантами | ||
| Пациентам с фибрилляцией предсердий и оценкой по шкале CHA2DS2-VASc ≥1 для мужчин и ≥2 для женщин в качестве стратегии по умолчанию рекомендуется терапия, включающая новые ОАК в рекомендуемой дозе для профилактики инсульта + один пероральный антиагрегант (предпочтительно клопидогрель), после короткого периода ТАТ (до 1 нед после острого события) | I | А |
| В срок до 1 нед рекомендуется перипроцедурное применение ДАТ, состоящей из АСК и клопидогреля | I | А |
| Прекращение антиагрегантной терапии у пациентов, получавших ОАК, рекомендуется через 12 мес | I | В |
| У пациентов, получающих АВК (например, c механическим протезом клапана), может быть рассмотрена терапия одним клопидогрелем в отдельных случаях (HAS-BLED ≥3 и низкий риск тромбоза стента) на срок до 12 мес | IIа | В |
| При применении ривароксабана, если опасения по поводу высокого риска кровотечения преобладают над опасениями тромбоза стента или ишемического инсульта, следует предпочесть ривароксабан 15 мг 1 раз/сут вместо 20 мг 1 раз/сут на время сопутствующей терапии антиагрегантом или ДАТ | IIа | В |
| Пациентам с высоким риском кровотечения (HAS-BLED ≥3) предпочтительнее терапия дабигатраном 110 мг 2 раза/сут, вместо 150 мг 2 раза/сут на время сопутствующей терапии антиагрегантом или ДАТ для снижения риска кровотечения | IIа | В |
| Для пациентов, получающих ОАК, следует рассмотреть возможность назначения терапии АСК + клопидогрель в течение более 1 нед и до 1 мес в тех случаях, когда присутствует высокий риск ишемии или другие анатомические особенности/особенности операции, которые перевешивают риск кровотечения | IIа | С |
| ДАТ (ОАК + тикагрелор или прасугрел) может рассматриваться как альтернатива TAT (ОАК + АСК + клопидогрел) у пациентов с умеренным или высоким риском тромбоза стента, независимо от типа используемого стента | IIb | С |
| Использование тикагрелора или прасугрела в составе ТАТ не рекомендуется | III | С |
| Пациенты, получающие медикаментозное лечение | ||
| Один антиагрегант в дополнение к ОАК следует назначать до 1 года | IIa | С |
| Для пациентов с фибрилляцией предсердий может быть рассмотрена терапия: апиксабан в дозе 5 мг 2 раза/сут + антиагрегант (клопидогрель) на срок не менее 6 мес | IIb | В |
Лечение кровотечений и переливание крови у пациентов с ОКСБЭST
| Рекомендации | Класс | Уровень |
| Пациентам с продолжающимся опасным для жизни кровотечением, связанным с применением дабигатрана, следует рассмотреть назначение специфического антидота дабигатрана идаруцизумаба | IIa | В |
| Пациентам с жизнеугрожающими кровотечениями на фоне приема АВК предпочтительнее быстрое прекращение антикоагуляции путем введения четырехфакторного концентрата протромбинового комплекса предпочтительнее, чем введение свежезамороженной плазмы и рекомбинантного активированного фактора VII. В дополнение должны быть назначены повторяющиеся введения 10 мг витамина К в/в медленно | IIa | С |
| Пациентам с продолжающимся опасным для жизни кровотечением, связанным с приемом ривароксабана, апиксабана или эдоксабана, может быть рассмотрено назначение специфического антидота андексанета-альфа | IIb | В |
| Пациентам с анемией и без признаков активного кровотечения может быть назначено переливание крови в случае угрожающего гемодинамического статуса или гематокрита <25% или уровня гемоглобина <8 г/дл | IIb | С |
Лечение тромбоцитопении при ОКСБЭST
| Рекомендации | Класс | Уровень |
| Немедленное прекращение приема ингибиторов ГП IIb/IIIa и/или гепарина (НФГ, низкомолекулярного гепарина (НМГ) и других видов) при уровне тромбоцитов <100 000/μЛ (или при уменьшении на >50% от исходного уровня) во время терапии | I | С |
| Инфузия тромбоцитарной массы в случае активного кровотечения или в случае асимптомной тромбоцитопении (<10 000/μЛ) | I | С |
| Лечение антикоагулянтами не гепарина в случае документированной или предполагаемой гепарин-индуцированной тромбоцитопении | I | С |
| Использовать антикоагулянты с низким или отсутствием риска развития гепарин-индуцированной тромбоцитопении или короткое введение НФГ или НМГ для предупреждения развития гепарин-индуцированной тромбоцитопении | I | С |
| Рекомендовано | Класс | Уровень |
| Начать или продолжить терапию высокой интенсивности статинами | I | А |
| Определить спектр липидов в первые 24 часа | IIa | С |
Рекомендации для предоперационного контроля антитромбоцитарной терапии у пациентов ОКСБПST перед АКШ
|
Рекомендации
|
Класс | Уровень |
| Независимо от вида реваскуляризации ингибиторы P2Y12 показаны в дополнение к аспирину в течение 12 месяцев, за исключением таких противопоказаний, как чрезмерный риск кровотечений | I | А |
| Оценка риска осложнений и кровотечений, определение времени АКШ и контроль ДАТ | I | С |
| Немедленное АКШ при нестабильной гемодинамике, продолжающейся ишемии или очень высоком риске анатомии коронарных артерий, несмотря на антитромбоцитарную терапию | I | С |
| Аспирин 6-24 часа после проведения АКШ при отсутствии признаков продолжающего кровотечения | I | А |
| Продолжать прием низких доз аспирина до АКШ | I | В |
| У стабильных пациентов, получающих ДАТ перед проведением АКШ отменить тикагрелор и клопидогрель за 5 дней и прасугрель за 7 дней до операции | IIa | В |
| После АКШ возобновить терапию ингибиторами P2Y12 как можно скорее | IIa | С |
| Функция тромбоцитов определяется после отмены ингибиторов P2Y12 до проведения АКШ | IIb | В |
Ведение пациентов с ОКСБЭST с СН или кардиогенным шоком
| Рекомендации | Класс | Уровень |
| Пациентам с ОКС, осложненным кардиогенным шоком, рекомендуется экстренное выполнения коронарографии | I | В |
| Пациентам с ОКС с кардиогенным шоком рекомендуется экстренное выполнение ЧКВ пораженной артерии, независимо от времени начала появления симптомов, если это позволяет анатомия коронарных артерий | I | В |
| Если пациентам с кардиогенным шоком ЧКВ не может быть выполнено из-за особенностей анатомии коронарной артерии, рекомендуется выполнение КШ | I | В |
| Рекомендуется выполнение экстренной эхокардиографии для немедленной оценки функции ЛЖ и клапанного аппарата и исключения механических осложнений | I | С |
| В случае нестабильной гемодинамики, рекомендуется неотложное хирургическое или эндоваскулярное вмешательство для ликвидации механических осложнений, строго по коллегиальному решению | I | С |
| Следует рассмотреть возможность использования внутриаортальной баллонной контрпульсации (ВАБК) в случае механических осложнений, связанных с ОКСБЭST | IIa | С |
| В зависимости от возраста, наличия сопутствующих заболеваний, неврологического статуса, перспектив долгосрочной выживаемости и прогнозируемого качества жизни, можно рассматривать возможность применения механической поддержки кровообращения у отдельных пациентов с ОКС и кардиогенным шоком. | IIb | С |
| Не рекомендуется рутинное применение ВАБК у пациентов с ОКС, кардиогенным шоком без механических осложнений | III | В |
| Не рекомендуется рутинная неотложная реваскуляризация поражений, не являющихся причиной ОКС, для пациентов с ОКСБЭST с многососудистым поражением и кардиогенным шоком | III | В |
Лечение ОКСБЭST у пожилых
| Рекомендации | Класс | Уровень |
| Рекомендовано применение одинаковых стратегий диагностики, как для пожилых, так и для молодых пациентов | I | В |
| Рекомендуется подбирать антитромботическую терапию и её дозы, как и препараты вторичной профилактики, учитывая функцию почек и особые противопоказания | I | В |
Лечение ОКСБЭST у больных сахарным диабетом
| Рекомендации | Класс | Уровень |
| Рекомендовано проверять всех пациентов с ОКСБЭST на наличие СД и часто мониторировать уровень глюкозы крови пациентам с установленным СД и гипергликемией при поступлении. | I | С |
| Рекомендуется избегать гипогликемии | I | С |
| Сахароснижающая терапия должна быть рассмотрена пациентам с ОКС при уровне глюкозы >10 ммоль/л (>180 мг/дл), с целью адаптации к сопутствующим заболеваниям, следует избегать эпизодов гипогликемии | IIa | В |
| Должен быть рассмотрен многофакторный подход к лечению пациентов с СД и ССЗ для определения целей терапии | IIa | В |
| Менее строгий контроль глюкозы следует рассматривать как в острой фазе, так и при последующих наблюдениях у пациентов с более выраженными ССЗ, более старшего возраста, более длительным сроком СД и с большим числом сопутствующих заболеваний | IIa | С |
Лечение ОКСБЭST у больных с хронической болезнью почек
| Рекомендации | Класс | Уровень |
| Стратификация риска при ХБП | ||
| Рекомендовано применение таких же терапевтического и диагностического подходов, как для пациентов с нормальной функцией почек, с соответствующей корректировкой дозы при наличии показаний. | I | С |
| Рекомендовано оценивать функцию почек по СКФ у всех пациентов. | I | С |
| Реваскуляризация миокарда у пациентов с ХБП | ||
| Пациентам, подвергающимся инвазивной стратегии, рекомендуется гидратация изотоническим солевым раствором и применение низко- или изоосмолярного контрастного вещества (в минимальном объеме) | I | В |
| Рекомендована пре- и постгидратация изотоническим солевым раствором, если ожидаемый объем контраста при инвазивной стратегии >100 мл. | IIa | С |
| В качестве альтернативы пре- и постгидратации, могут быть рассмотрены индивидуальные режимы гидратации | IIb | В |
| КШ предпочтительнее, чем ЧКВ, у пациентов с многососудистым поражением с приемлемым хирургическим риском и ожидаемой продолжительностью жизни >1 года | IIa | В |
Лечение хронической сердечной недостаточности при ОКСБЭST
|
Рекомендации
|
Класс | Уровень |
| Ингибиторы АПФ (или блокаторы рецепторов ангиотензина (БРА), если противопоказаны ингибиторы АПФ) показаны при ФВЛЖ ≤40% после стабилизации, для уменьшения риска смерти, повторного ИМ и частоты регоспитализаций по поводу сердечной недостаточности (СН) | I | А |
| β-блокаторы показаны при ФВЛЖ ≤40% после стабилизации, для уменьшения риска смерти, повторного ИМ и частоты регоспитализаций по поводу СН | I | А |
| Антагонисты рецепторов минералкортикоидов показаны для уменьшения госпитализаций из-за СН и смерти у пациентов с постоянными симптомами (NYHA II-IV класс) и ФВЛЖ ≤35% несмотря на лечение ингибиторами АПФ или БРА и β-блокаторами. | I | А |
| Антагонисты рецепторов минералкортикоидов (предпочтителен эплеренон) показаны для уменьшения госпитализаций и смерти у пациентов с ФВЛЖ ≤40% | I | В |
| Имплантация CRT-D (Cardiac Resynchronization Therapy- Defibrillation) или ICD (Implantable Cardioverter Defibrillator) в зависимости от длины QRS, показана с ФВЛЖ ≤35%, наличием симптомов СН, несмотря на терапию >40 дней после острого события и без условий к реваскуляризации. Вероятная продолжительность жизни > 1 года | I | А |
| При КБС и ФВЛЖ ≤35% необходимо решить вопрос о проведении реваскуляризации перед профилактической имплантацией ICD/CRT-D. После реваскуляризации должна быть проведена оценка ремоделирования ЛЖ до 6 месяцев для профилактической имплантации ICD/CRT-D. | IIa | В |
Ведение образа жизни после ОКСБЭST
|
Рекомендации
|
Класс | Уровень |
| Рекомендуется поддержание более ЗОЖ в дополнение к соответствующей фармакотерапии для снижения количества всех факторов риска смертности и заболеваемости от сердечно-сосудистых заболеваний и улучшение качества жизни, связанного со здоровьем | I | А |
| Рекомендуется применение когнитивных поведенческих влияний на людей в качестве поддержке населения в ведении ЗОЖ | I | А |
| Междисциплинарная кардиологическая реабилитация, включающая физические упражнения, рекомендуется, как эффективное средство для пациентов с КБС для достижения ЗОЖ и управления факторами риска для снижения общей и сердечно-сосудистой смертности и заболеваемости, а также для улучшения состояния здоровья и качества жизни | I | А |
| Привлечение специалистов разных профилей здравоохранения (кардиологов, терапевтов, медсестер, диетологов, физиотерапевтов, психологов, фармацевтов) рекомендуется для снижения общей и сердечно-сосудистой смертности и заболеваемости, а также для улучшения качества жизни, связанного со здоровьем | I | А |
| Рекомендовано привлечение психиатра для купирования симптомов депрессии у пациентов с КБС с целью улучшения качества жизни | I | В |
| Рекомендуется ежегодное прививание от гриппа у пациентов с КБС, особенно старшей возрастной группы, с целью снижения заболеваемости гриппом | I | В |
Длительное лечение после ОКСБЭST (за исключением антитромботической терапии)
| Рекомендации | Класс | Уровень |
| Липид-снижающие препараты | ||
| Статины рекомендуются всем пациентам с ОКСБЭST. Целью является снижение уровня ХС-ЛНП на ≥50% от исходного уровня и/или достижение уровня ЛПНП <1,4 ммоль/л (<55 мг/дл) | I | А |
| Если целевое значение ЛПНП не достигается через 4-6 нед при применении максимально переносимой дозы статинов, рекомендуется комбинация с эзетимибом | I | В |
| Если целевое значениес ЛПНП не достигается через 4-6 нед, несмотря на максимально переносимую терапию статинами и эзетимибом, рекомендуется добавление ингибитора PCSK9 | I | В |
| Если текущий эпизод ОКСБЭST представляет собой рецидив в течение <2 лет после первого ОКС, при приеме максимально переносимой терапии на основе статинов может быть рассмотрен целевой уровень ЛПНП <1,0 ммоль/л | IIb | В |
| иАПФ или БРА | ||
| иАПФ (или БРА в случае непереносимости иАПФ) рекомендуются пациентам с СН со сниженным ФВ ЛЖ (<40%), диабетом или ХБП, если нет противопоказаний (например, тяжелая почечная недостаточность, гиперкалиемия и т.д.), с целью снижения смертности от всех причин, сердечно-сосудистой смертности и заболеваемости | I | А |
| ББ | ||
| ББ рекомендуются пациентам с систолической дисфункцией ЛЖ или СН со сниженной ФВ ЛЖ (<40%) | I | А |
| У пациентов с ИМ в анамнезе следует рассмотреть возможность длительного лечения ББ, с целью снижения смертности от всех причин, сердечно-сосудистой смертности и заболеваемости | IIa | В |
| АМР | ||
| АМР рекомендуются пациентам с СН со сниженной ФВ ЛЖ (<40%) с целью снижения смертности от всех причин, сердечно-сосудистой смертности и заболеваемости | I | А |
| Ингибиторы протонной помпы | ||
| Одновременное применение ингибитора протонной помпы рекомендуется пациентам, получающим монотерапию АСК, ДАТТ, ДАТ, ТАТ или ОАК, которые подвержены высокому риску желудочно-кишечного кровотечений, с целью снижения риска желудочных кровотечений | I | А |
Дополнительные рекомендации по ОКСБЭST
| Критерии перенаправления с уровня на уровень |
| При нестабильном состоянии (рецидивирующая ишемия, осложнившаяся сердечной недостаточностью, опасными нарушениями ритма и проводимости сердца) и наличия возможности коронарографии и реваскуляризации осуществляется перевод больного в ближайшую инвазивную клинику с учетом транспортабельности пациента. |
| Длительность госпитализации |
|
В зависимости от риска осложнений длительность стационарного лечения может варьировать:
Очень высокий и высокий риск - 10 дней и более до стабилизации состояния
Умеренный риск - 7-10 дней
Низкий риск - 7 дней
|
| Критерии эффективности лечения |
| Купирование жизненно опасных осложнений (отек легких, кардиогенный шок, фибрилляция желудочков, тахи- и брадиаритмии и другие) |
| Стабилизация ишемии на уровне различных классов стенокардии напряжения при активизации режима |
| Стабилизация сердечной недостаточности на уровне различных функциональных классов по NYHA при активизации режима |
| Критерии выписки из стационара |
| Стабилизация ишемии и сердечной недостаточности при активизации больного |
| Достижение возможности, как минимум, самообслуживания и автономного пребывания в домашних условиях |
Прогноз
Прогнозирование исходов заболевания
Прогнозирование течения заболевания является важной составляющей лечения, особенно при определении показаний для инвазивного лечения. Есть несколько подходов для определения больных высокого риска осложнений.
|
Высокий риск
|
Средний риск | Низкий риск | |
| Анамнез | Прогрессирование стенокардии последние 48 часов |
Периферический, церебральный атеросклероз; ИМ, АКШ, прием аспирина в анамнезе
|
Прогрессирующая стенокардия напряжения, впервые возникшая стенокардия (2 недели - 2 месяца)
|
|
Ангинозные боли
|
Более 20 минут в покое, не купируются |
Более 20 минут, купировались приемом НТГ, ночные приступы, прогрессирующая стенокардия (14 дней)
|
|
| Клиника |
Отек легких, СН, шок, тахи-брадикардия, возраст >75 лет
|
Возраст >70 лет | |
| ЭКГ | Смещение ST>0.5мм, Блокада ножек пучка Гиса, ЖТ | (-)Т, пат. Q | Норма |
| Ферменты | Тропонины>0.1нг/мл | 0.01<Tn T, I<0.1нг/мл | Норма |
Другим, более точным, подходом в стратификации риска являются системы оценки множественных показателей пациента с подсчетом баллов. В настоящее время есть несколько систем оценки риска, как GRACE, TIMI, PURSUIT, др. Наиболее точной в прогнозировании риска летального исхода оказалась система GRACE, с помощью которой можно прогнозировать исходы заболевания на госпитальном этапе (30 дней).
Калькулятор риска летального исходов в госпитальный период (GRACE)
|
Критерий
|
Баллы |
| 1.Возраст (лет) | |
| <30 | 0 |
| 30-39 | 8 |
| 40-49 | 25 |
| 50-59 | 41 |
| 60-69 | 58 |
| 70-79 | 75 |
| 80-89 | 91 |
| >=90 | 100 |
| 2. Частота сердечных сокращений | |
| <50 | 0 |
| 50-69 | 3 |
| 70-89 | 9 |
| 90-109 | 15 |
| 110-149 | 24 |
| 150-199 | 38 |
| >200 | 45 |
| 3. Систолическое АД (мм.рт.ст.) | |
| <80 | 58 |
| 80-99 | 53 |
| 100-119 | 43 |
| 120-139 | 34 |
| 140-159 | 24 |
| 160-199 | 10 |
| >200 | 0 |
| 4. Креатинин сыворотки крови | |
| 0-0.39 | 1 |
| 0.4-0.79 | 4 |
| 0.8-1.19 | 7 |
| 1.2-1.59 | 10 |
| 1.6-1.99 | 13 |
| 2-3.99 | 21 |
|
>428
Для перевода мг/дл в мкмоль/л умножить на 88.4.
|
|
| 5. Класс тяжести по Киллип | |
| Класс 1 (нет симптомов СН) | 0 |
| Класс 2 (застойные хрипы менее, чем над 50% поверхности легких и/или ритм галопа) | 20 |
| Класс 3 (застойные хрипы более, чем над 50% поверхности легких, отек легких) | 39 |
| Класс 4 (кардиогенный шок) | 59 |
| 6.Остановка кровообращения при поступлении в стационар | 39 |
| 7. Повышение кардиоспецифических ферментов | 14 |
| 8. Смещение сегмента ST | 28 |
Сложив все баллы оцениваем риск смерти в госпитальный период (группа риска).
|
Риск
|
Баллы (GRACE) | Летальность |
| низкий | <=108 | <1% |
| средний | 109-140 | 1-3% |
| высокий | >140 (максимум 250 баллов) | >3% (максимум 52%) |
Калькулятор риска внутригоспитальных кровотечений (CRUSADE)
|
1. Исходный гематокрит, %
|
Баллы |
| <31 | 9 |
| 31-33.9 | 7 |
| 34-36.9 | 3 |
| 37-39.9 | 2 |
| >40 | 0 |
| 2. Клиренс креатинина, мл/мин | |
| <=15 | 39 |
| 15-30 | 35 |
| 30-60 | 28 |
| 60-90 | 17 |
| 90-120 | 7 |
| >120 | 0 |
| 3. ЧСС, уд/мин | |
| <=70 | 0 |
| 71-80 | 1 |
| 81-90 | 3 |
| 91-100 | 6 |
| 101-110 | 8 |
| 111-120 | 10 |
| >=121 | 11 |
| 4. Пол | |
| Мужской | 0 |
| Женский | 8 |
| 5. ХСН | |
| Нет | 0 |
| Есть | 7 |
| 6. Предшествующие сосудистые заболевания | |
| Нет | 0 |
| Да | 6 |
| 7. Сахарный диабет | |
| Нет | 0 |
| Да | 6 |
| 8. Систолическое АД (мм.рт.ст.) | |
| <=90 | 10 |
| 91-100 | 8 |
| 101-120 | 5 |
| 121-180 | 1 |
| 181-200 | 3 |
| >=201 | 5 |
Частота крупных кровотечений в группах риска
|
Риск
|
Баллы | Кровотечения |
| Очень низкий | 1-20 | 3.1% (2-5%) |
| Низкий | 21-30 | 5.5% (5-7%) |
| Умеренный | 31-40 | 8.6% (7-10%) |
| Высокий | 41-50 | 11.9% (10-14%) |
| Очень высокий | 51-100 | 19.5% (14-45%) |
Шкала PRECISE DAPT


Большие и малые критерии высокого риска кровотечения в соответствии с Academic Research Consortium for High Bleeding Risk во время ЧКВ (риск кровотечения высок, если хотя бы одно большое или два малых критерии соблюдены)
| Большие | Малые |
| Ожидаемое долгосрочное использование OAК | Возраст ≥ 75 лет |
| Тяжелая или терминальная стадия ХБП (СКФ <30 мл / мин) | Умеренная ХБП (СКФ 30- 59 мл/мин) |
| Гемоглобин <110 г/л | Гемоглобин 110-129 г/л для мужчин или 110-119 г/л для женщин |
| Самопроизвольное кровотечение, требующее госпитализации и/или переливания крови за последние 6 месяцев или в любое время, если оно повторяется | Самопроизвольное кровотечение, требующее госпитализации и/или переливания крови в течение последних 12 месяцев |
| Умеренная или тяжелая исходная тромбоцитопения (количество тромбоцитов <100 · 109 / л) | Длительное употребление пероральных нестероидных противовоспалительных препаратов или стероидов |
| Хронический кровоточащий диатез | Любой ишемический инсульт в любое время |
| Цирроз печени с портальной гипертензией | |
|
Активное злокачественное новообразование (за исключением немеланомного рака кожи) в течение последних 12 месяцев • Предыдущее спонтанное внутричерепное кровотечение (в любое время) • Предыдущее травматическое внутричерепное кровоизлияние в течение последних 12 месяцев • Наличие артериовенозной мальформации головного мозга. • Умеренный или тяжелый ишемический инсульт в течение последних 6 месяцев. • Недавняя крупная операция или серьезная травма в течение 30 дней до ЧКВ. • Неотложная обширная операция на фоне ДАТТ |
Информация
Источники и литература
-
Клинические протоколы Министерства здравоохранения Кыргызской Республики
- 1. ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation. Collet J-P., Thiele H., Barbato E. et al. European Heart Journal 2020; 00, 1–79. 2. Braunwald's Heart Disease: A Textbook of Cardiovascular Medicine. Mann D., Zipes D., Libby P., Bonow R. 2015.
Информация
Руководитель: Бейшенкулов Медет Таштанович - д.м.н., профессор, заведующий отделением ургентной кардиологии НЦКиТ;
Исполнители: Калиев Каныбек Рысбекович - научный сотрудник отделения ургентной кардиологии НЦКиТ; Токтосунова Айпери Камильевна - научный сотрудник отделения ургентной кардиологии НЦКиТ; Кольбай Амантур - младший научный сотрудник отделения ургентной кардиологии НЦКиТ;
Рецензенты: заведующий отделением рентгенхирургии НЦКиТ, д.м.н., проф. Дадабаев М.Х.; д.м.н., профессор кафедры Факультетская терапия КГМА Калиев Р.Р.
Адрес для переписки с рабочей группой:
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.