Острые вирусные гепатиты B, C и D, передающиеся парентеральным путем: протокол диагностики и лечения
 Версия: Клинические протоколы 2024 (Узбекистан)
Версия: Клинические протоколы 2024 (Узбекистан)
Острая дельта(супер)-инфекция вирусоносителя гепатита B (B17.0), Острый гепатит b (B16), Острый гепатит c (B17.1)
Инфекционные болезни у детей, Инфекционные и паразитарные болезни
Общая информация
Краткое описание
Приложение 1
к приказу № 290
от «9» сентября 2024 года
Министерства здравоохранения Республики Узбекистан
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ УЗБЕКИСТАН
РЕСПУБЛИКАНСКИЙ СПЕЦИАЛИЗИРОВАННЫЙ НАУЧНО-ПРАКТИЧЕСКИЙ МЕДИЦИНСКИЙЦЕНТР ЭПИДЕМИОЛОГИИ МИКРОБИОЛОГИИ, ИНФЕКЦИОННЫХ И ПАРАЗИТАРНЫХ ЗАБОЛЕВАНИЙ
НАЦИОНАЛЬНЫЕ КЛИНИЧЕСКИЕ ПРОТОКОЛЫ ПО НОЗОЛОГИИ ОСТРЫЕ ВИРУСНЫЕ ГЕПАТИТЫ В, С И Д, ПЕРЕДАЮЩИХСЯ ПАРЕНТЕРАЛЬНЫМ ПУТЕМ
НАЦИОНАЛЬНЫЙ КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ ПО НОЗОЛОГИИ «ОСТРЫЕ ВИРУСНЫЕ ГЕПАТИТЫ В, С И Д, ПЕРЕДАЮЩИХСЯ ПАРЕНТЕРАЛЬНЫМ ПУТЕМ»
Вводная часть
Коды по МКБ-10:
Коды по МКБ-10:
|
В 16 В16.0
В16.1 В16.2 В16.9 В17.0 В17.1 |
Острый вирусный гепатит В
Острый гепатит В с дельта-агентом (ко-инфекция) с печеночной комой Острый гепатит В с дельта-агентом (ко-инфекция) без печеночной комы Острый гепатит В без дельта-агента с печеночной комой Острый гепатит В без дельта-агента без печеночной комы Острая суперинфекция дельта-агента при латентное течение гепатита В Острый вирусный гепатит С МКБ 10 - Другие острые вирусные гепатиты (B17) (mkb-10.com) |
Дата разработки и пересмотра протокола: 2024 год, дата пересмотра 2026 г. или по мере появления новых ключевых доказательств. Все поправки к представленным рекомендациям будут опубликованы в соответствующих документах.
Ответственное учреждение по разработке данного клинического протокола и стандарта:
Научно-исследовательский институт вирусологии Республиканского специализированного научно-практического медицинского центра эпидемиологии микробиологии, инфекционных и паразитарных заболеваний.
Пользователи протокола:
Врачи общей практики, терапевты, врачи/фельдшеры скорой медицинской помощи, инфекционисты, анестезиологи-реаниматологи, педиатры, акушер- гинекологи, хирурги, невропатологи, гастроэнтерологи, клинические ординаторы, магистры, докторанты медицинских вузов.
Настоящий протокол является основой для внедрения современных методов диагностики и лечения парентеральных вирусных гепатитов в практику здравоохранения повсеместно.
Категория пациентов в данной нозологии:
дети, взрослые, беременные женщины.
Основная часть.
Введение
Гепатит B является серьезной глобальной проблемой здравоохранения. Бремя инфекции является самым высоким в Западно-Тихоокеанском регионе и Африканском регионе ВОЗ, где хронически инфицированы 116 миллионов и 81 миллион человек соответственно. Шестьдесят миллионов человек инфицированы в Регионе Восточного Средиземноморья ВОЗ, 18 миллионов – в Регионе Юго-Восточной Азии ВОЗ, 14 миллионов – в Европейском регионе ВОЗ и 5 миллионов – в Американском регионе ВОЗ.
В соответствии с данными ВОЗ 2019 года, распространенность HBsAg среди населения составила 3,8% во всем мире, около 1,5 миллиона новых инфекций, 296 миллиона хронических инфекций ВГВ и 820 000 смертей из-за печеночной недостаточности, цирроз печени или первичная гепатоцеллюлярная карцинома.
В регионе Западной части Тихого океана распространенность ВГВ умеренная, при этом положительная реакция на HBsAg наблюдается у 5,9% населения в целом. Это переводится как около 140 000 новых инфекций и 470 000 смертей из-за осложнений, связанных с ВГВ, в 2019 г.
Инфекция ВГВ является глобальной проблемой общественного здравоохранения. Перинатальная передача, а иногда и горизонтальная передача в раннем возрасте наиболее распространены в районах с высокой распространенностью. Половой контакт и чрескожная передача также способствуют передаче ВГВ.
Примерно у 70% пациентов с острой HBV-инфекцией развивается субклинический или безсимптомный гепатит, в то время как у 30% развивается желтушный гепатит. Заболевание может протекать более тяжело у пациентов, коинфицированных другими вирусами гепатита или с сопутствующим заболеванием печени.
Среди детей наиболее часто реализуется перинатальный путь - инфицирование плода и новорожденного во время беременности и родов. Исследования показали, что у новорожденных от HBsAg и НВеАg позитивных матерей, риск заражения выше (70- 100% по данным исследователей в Азии и 40% по данным африканских исследователей), по сравнению с теми детьми, чьи матери только HBsAg позитивны (530% в Азии и 5% в Африке). Наибольший риск инфицирования детей от матерей с высоким показателем репликации вируса и биохимической активностью. Грудное молоко не является фактором риска передачи инфекции.
В соответствии с данными ВОЗ 2019 года, распространенность HBsAg среди населения составила 3,8% во всем мире, около 1,5 миллиона новых инфекций, 296 миллиона хронических инфекций ВГВ и 820 000 смертей из-за печеночной недостаточности, цирроз печени или первичная гепатоцеллюлярная карцинома.
В регионе Западной части Тихого океана распространенность ВГВ умеренная, при этом положительная реакция на HBsAg наблюдается у 5,9% населения в целом. Это переводится как около 140 000 новых инфекций и 470 000 смертей из-за осложнений, связанных с ВГВ, в 2019 г.
Инфекция ВГВ является глобальной проблемой общественного здравоохранения. Перинатальная передача, а иногда и горизонтальная передача в раннем возрасте наиболее распространены в районах с высокой распространенностью. Половой контакт и чрескожная передача также способствуют передаче ВГВ.
Примерно у 70% пациентов с острой HBV-инфекцией развивается субклинический или безсимптомный гепатит, в то время как у 30% развивается желтушный гепатит. Заболевание может протекать более тяжело у пациентов, коинфицированных другими вирусами гепатита или с сопутствующим заболеванием печени.
Среди детей наиболее часто реализуется перинатальный путь - инфицирование плода и новорожденного во время беременности и родов. Исследования показали, что у новорожденных от HBsAg и НВеАg позитивных матерей, риск заражения выше (70- 100% по данным исследователей в Азии и 40% по данным африканских исследователей), по сравнению с теми детьми, чьи матери только HBsAg позитивны (530% в Азии и 5% в Африке). Наибольший риск инфицирования детей от матерей с высоким показателем репликации вируса и биохимической активностью. Грудное молоко не является фактором риска передачи инфекции.
При неонатальной инфекции, вызванной вирусом гепатита В, заражение, как правило, происходит во время родов. Протекает болезнь обычно бессимптомно, но может привести к развитию хронических субклинических заболеваний в позднем детстве или зрелом возрасте. При клинически выраженной инфекции выявляют желтуху, вялость, нарушение роста и прибавки в весе, вздутие живота и стул землистого цвета. Диагноз ставят на основании результатов серологических исследований. В редких случаях тяжелая форма заболевания может привести к острой печеночной недостаточности, требующей трансплантации печени. Менее тяжелые формы лечат поддерживающей терапией. Активная и пассивная иммунизация помогает предотвратить вертикальную передачу инфекции.
https://www.who.int/news-room/fact-sheets/detail/hepatitis-b
Вирус гепатита С (ВГС) оказывает значительное глобальное воздействие: 58 миллионов человек хронически инфицированы и ежегодно происходит около 1,5 миллиона новых случаев заражения. Эти цифры по-прежнему имеют значительные глобальные различия (Таблицу 1).
По оценкам ВОЗ, в 2019 году от гепатита С умерло около 290 000 человек, в основном от цирроза печени и гепатоцеллюлярной карциномы.
Таблица 1
Страны с самой высокой распространенностью гепатита С в мире
https://www.who.int/news-room/fact-sheets/detail/hepatitis-b
Вирус гепатита С (ВГС) оказывает значительное глобальное воздействие: 58 миллионов человек хронически инфицированы и ежегодно происходит около 1,5 миллиона новых случаев заражения. Эти цифры по-прежнему имеют значительные глобальные различия (Таблицу 1).
По оценкам ВОЗ, в 2019 году от гепатита С умерло около 290 000 человек, в основном от цирроза печени и гепатоцеллюлярной карциномы.
Таблица 1
Страны с самой высокой распространенностью гепатита С в мире
|
Египет: 4,4–15%
Габон: 4,9–11,2% Узбекистан: 11,3% Камерун: 4,9–13,8% Монголия 9,6–10,8% Пакистан: 6,8% Нигерия: 3,1–8,4% Грузия: 6,7% (Великобритания: 0,4%) |
https://www.cdc.gov/hepatitis/hcv/management.htm#section1
https://www.cdc.gov/mmwr/volumes/69/rr/rr6902a1.
htm https://wchh.onlinelibrary.wiley.com/doi/full/10.1002/psb.1992
https://www.who.int/news-room/fact-sheets/detail/hepatitis-c
https://www.cdc.gov/mmwr/volumes/69/rr/rr6902a1.
htm https://wchh.onlinelibrary.wiley.com/doi/full/10.1002/psb.1992
https://www.who.int/news-room/fact-sheets/detail/hepatitis-c
Острый ВГС обычно протекает бессимптомно и в большинстве случаев не приводят к опасным для жизни заболеваниям. Около 30% (15–45%) инфицированных людей спонтанно избавляются от вируса в течение 6 месяцев после заражения без какого-либо лечения. У остальных 70% (55–85%) людей разовьется хроническая инфекция ВГС. Среди лиц с хронической инфекцией ВГС риск цирроза печени колеблется от 15% до 30% в течение 20 лет.
Заражение гепатитом С обычно происходит при использовании инфицированных шприцев и игл, а также при переливании инфицированной крови. Передача вируса гепатита С половым путем нечасто встречается у гетеросексуальных пар. Сообщается, что он чаще встречается у ВИЧ-положительных лиц, особенно у МСМ. Риск передачи ВГС от матери ее ребенку возникает в 4-8% случаев родов у женщин с ВГС–инфекцией и в 10,8-25% случаев родов у женщин с ВИЧ и коинфекцией ВГС. ВГС вызывает как острый, так и хронический гепатит. Острый гепатит часто клинически протекает в легкой форме и характеризуется колебаниями повышения уровня сывороточной аминотрансферазы; вероятность хронизации >50%, приводящая к циррозу печени >у 20%. Хроническая инфекция ВГС обычно клинически не проявляется и при отсутствии лечения может вызвать цирроз печени, печеночную недостаточность и ГЦК. Спонтанное избавление от острой HCV-инфекции происходит в течение шести месяцев после заражения у 15-45% инфицированных лиц при отсутствии лечения. 55-85% людей будут считаются больными хронической ВГС- инфекцией (при отсутствии противовирусного лечения). У лиц с хроническим ВГС риск развития цирроза печени составляет 15-30% в течение 20 лет. Риск развития ГЦК у лиц с циррозом печени составляет примерно 2-4% в год.
Другие пути передачи включают следующее:
Заражение гепатитом С обычно происходит при использовании инфицированных шприцев и игл, а также при переливании инфицированной крови. Передача вируса гепатита С половым путем нечасто встречается у гетеросексуальных пар. Сообщается, что он чаще встречается у ВИЧ-положительных лиц, особенно у МСМ. Риск передачи ВГС от матери ее ребенку возникает в 4-8% случаев родов у женщин с ВГС–инфекцией и в 10,8-25% случаев родов у женщин с ВИЧ и коинфекцией ВГС. ВГС вызывает как острый, так и хронический гепатит. Острый гепатит часто клинически протекает в легкой форме и характеризуется колебаниями повышения уровня сывороточной аминотрансферазы; вероятность хронизации >50%, приводящая к циррозу печени >у 20%. Хроническая инфекция ВГС обычно клинически не проявляется и при отсутствии лечения может вызвать цирроз печени, печеночную недостаточность и ГЦК. Спонтанное избавление от острой HCV-инфекции происходит в течение шести месяцев после заражения у 15-45% инфицированных лиц при отсутствии лечения. 55-85% людей будут считаются больными хронической ВГС- инфекцией (при отсутствии противовирусного лечения). У лиц с хроническим ВГС риск развития цирроза печени составляет 15-30% в течение 20 лет. Риск развития ГЦК у лиц с циррозом печени составляет примерно 2-4% в год.
Другие пути передачи включают следующее:
-
Травма от укола иглой. Это остается профессиональным риском для работников здравоохранения.
-
Передача, связанная с медициной. Заражение ВГС может быть результатом плохого инфекционного контроля в медицинских учреждениях в странах с низким и средним уровнем дохода. По оценкам, в 2010 году в результате этого заболевания произошло 315 000 случаев заражения.
-
Татуировки и пирсинг. В основном это связано с повторным использованием оборудования, особенно в странах с высоким уровнем риска.
При внутриутробном инфицировании в первые 12 недель (главным образом 15- 75 дней) при высокой вирусной нагрузке (ВН), при наличии патологии фетоплацентарного комплекса (хроническая внутриутробная гипоксия плода, задержка внутриутробного развития, плацентит) возможно прерывание беременности в ранние сроки. При продолжающейся инфекции у матери при высокой ВН в сроки от 75 до 180 дней внутриутробного периода плода возможно развитие ранних фетопатий, приводящих к позднему прерыванию беременности или аномалиям развития печени и желчевыводящих путей. При продолжающейся инфекции у матери при высокой ВН в сроки более 180 дней внутриутробного периода плода возможно развитие фетального HCV гепатита или, что наблюдается крайне редко при отсутствии коморбидной патологии фетального HCV- цирроза печени.
https://wchh.onlinelibrary.wiley.com/doi/full/10.1002/psb.1992
https://main.mohfw.gov.in/sites/default/files/Diagnosis%20and%20management%20of%20viral%20Hepatitis%20Final_Reference%20File_0.pdf
Гепатит D — это воспалительное поражение печени, вызванное вирусом гепатита D (ВГD), которому для репликации необходимо присутствие ВГВ. Без наличия у пациента вируса гепатита В заражение гепатитом D невозможно. Коинфекция вирусами гепатита D и B считается наиболее тяжелой формой хронического вирусного гепатита ввиду более стремительного развития гепатоклеточной карциномы и заболевания печени, которое приводит к летальному исходу.
Единственным способом профилактики гепатита D является вакцинация против гепатита B. Вирусом гепатита D заражено во всем мире почти 5% людей, страдающих хроническим гепатитом В, и примерно каждый пятый случай болезни печени и рака печени у инфицированных ВГВ связан с коинфекцией ВГD. Путь заражения - парентеральный. Инкубационный период гепатита D колеблется в пределах от трех недель до полугода, однако может укорачиваться. Симптомы у вирусного гепатита Д во многом схожи с вирусным гепатитом В, но заболевание протекают тяжелее.
https://www.who.int/news-room/fact-sheets/detail/hepatitis-d
ВГД- наиболее тяжелая форма среди других форм ВГ. ВГД- это дефектный РНК- содержащий вирус, нуждающийся в поверхностном антигене вируса ВГВ (HBsAg) для своей полной репликации и трансмиссии. Следовательно, ВГД встречается только у HBsAg положительных лиц, как острая ко-инфекция или суперинфекция у пациентов с хроническим ВГВ.
https://main.mohfw.gov.in/sites/default/files/Diagnosis%20and%20management%20of%20viral%20Hepatitis%20Final_Reference%20File_0.pdf
Гепатит D — это воспалительное поражение печени, вызванное вирусом гепатита D (ВГD), которому для репликации необходимо присутствие ВГВ. Без наличия у пациента вируса гепатита В заражение гепатитом D невозможно. Коинфекция вирусами гепатита D и B считается наиболее тяжелой формой хронического вирусного гепатита ввиду более стремительного развития гепатоклеточной карциномы и заболевания печени, которое приводит к летальному исходу.
Единственным способом профилактики гепатита D является вакцинация против гепатита B. Вирусом гепатита D заражено во всем мире почти 5% людей, страдающих хроническим гепатитом В, и примерно каждый пятый случай болезни печени и рака печени у инфицированных ВГВ связан с коинфекцией ВГD. Путь заражения - парентеральный. Инкубационный период гепатита D колеблется в пределах от трех недель до полугода, однако может укорачиваться. Симптомы у вирусного гепатита Д во многом схожи с вирусным гепатитом В, но заболевание протекают тяжелее.
https://www.who.int/news-room/fact-sheets/detail/hepatitis-d
ВГД- наиболее тяжелая форма среди других форм ВГ. ВГД- это дефектный РНК- содержащий вирус, нуждающийся в поверхностном антигене вируса ВГВ (HBsAg) для своей полной репликации и трансмиссии. Следовательно, ВГД встречается только у HBsAg положительных лиц, как острая ко-инфекция или суперинфекция у пациентов с хроническим ВГВ.
Острая коинфекция ВГВ с дельта агентом– при одномоментном инфицировании двумя вирусами первоначально начинает реплицироваться HBV, а вирус HDV после накопления HBsAg до определенной концентрации, так как без HBsAg HDV не может реплицироваться. Вследствие этого, инфекционный процесс при коинфекции будет иметь двухволновое течение: 1-я волна обусловлена иммуноопосредованным воздействием вируса HBV на печень и 2-волна – прямым цитопатическим действием HDV на печень.
Коинфекция HBV/HDV возникает, когда человек одновременно инфицирован как HBV, так и HDV, тогда как суперинфекция HDV возникает, когда человек, уже хронически инфицированный HBV, приобретает HDV. Хотя острая коинфекция HBV/HDV может разрешиться, суперинфекция HDV может привести к быстрому прогрессированию уже имеющейся инфекции HBV, что приводит к циррозу печени и печеночной недостаточности. Эти результаты возникают в течение 5–10 лет у 70–80% и в течение 1–2 лет у 15% людей с хронической инфекцией HBV/HDV.
Коинфекция HBV/HDV возникает, когда человек одновременно инфицирован как HBV, так и HDV, тогда как суперинфекция HDV возникает, когда человек, уже хронически инфицированный HBV, приобретает HDV. Хотя острая коинфекция HBV/HDV может разрешиться, суперинфекция HDV может привести к быстрому прогрессированию уже имеющейся инфекции HBV, что приводит к циррозу печени и печеночной недостаточности. Эти результаты возникают в течение 5–10 лет у 70–80% и в течение 1–2 лет у 15% людей с хронической инфекцией HBV/HDV.
Определение:
Острый вирусный гепатит В (ВГВ) – вирусная антропонозная инфекционная болезнь с преимущественным парентеральным и вертикальным механизмами передачи возбудителя, характеризуется циклически протекающим паренхиматозным гепатитом с возможной хронизацией.
Источник: Ўзбекистон Республикаси Соғлиқни сақлаш вазирининг 2018 йил 27 августдаги “Ўзбекистон Республикасида вирусли гепатитларнинг ташхисоти, давоси ва профилактикаси бўйича чора-тадбирларни янада такомиллаштириш тўғрисида” ги 542-сон буйруғи.
Вирус гепатита В - вирус с двухцепочечной ДНК, относится к семейству гепаднавирусов.
Молниеносный гепатит В является заболеванием, встречающимся примерно у 0,1-0,5% пациентов; считается, что это происходит из-за массивного иммуноопосредованного лизиса инфицированных гепатоцитов.
Скорость прогрессирования от острого к хроническому гепатиту В у иммунокомпетентных лиц определяется в первую очередь по возрасту на момент заражения. Этот показатель составляет примерно 90% при перинатальной инфекции, от 20 до 50% при инфекциях в возрасте от одного до пяти лет и менее 5% при инфекции, приобретенной у взрослого.
Источник: Ўзбекистон Республикаси Соғлиқни сақлаш вазирининг 2018 йил 27 августдаги “Ўзбекистон Республикасида вирусли гепатитларнинг ташхисоти, давоси ва профилактикаси бўйича чора-тадбирларни янада такомиллаштириш тўғрисида” ги 542-сон буйруғи.
Вирус гепатита В - вирус с двухцепочечной ДНК, относится к семейству гепаднавирусов.
Молниеносный гепатит В является заболеванием, встречающимся примерно у 0,1-0,5% пациентов; считается, что это происходит из-за массивного иммуноопосредованного лизиса инфицированных гепатоцитов.
Скорость прогрессирования от острого к хроническому гепатиту В у иммунокомпетентных лиц определяется в первую очередь по возрасту на момент заражения. Этот показатель составляет примерно 90% при перинатальной инфекции, от 20 до 50% при инфекциях в возрасте от одного до пяти лет и менее 5% при инфекции, приобретенной у взрослого.
https://main.mohfw.gov.in/sites/default/files/Diagnosis%20and%20management%20of%20 viral%20Hepatitis%20Final_Reference%20File_0.pdf
Продолжительность инкубационного периода гепатита B колеблется от 30 до 180 дней. Вирус обнаруживается в крови в течение 30–60 дней после инфицирования и способен персистировать в организме, вызывая хронический гепатит В, особенно при заражении в младенчестве или детстве.
https://www.who.int/ru/news-room/fact-sheets/detail/hepatitis-b
Острый вирусный гепатит C (ВГС) – антропонозная инфекционная болезнь с парентеральным механизмом передачи возбудителя, характеризуемая легким или субклиническим течением острого периода болезни, частым формированием хронического гепатита C, возможным развитием цирроза печени и гепатоцеллюлярной карциномы. Вирус гепатита С, представляет собой линейный одноцепочечный РНК- вирус, относящийся к семейству флавивирусов. Инкубационный период при ВГС длится от 2 недель до 6 мес., чаще составляет 6-8 недель.
https://wchh.onlinelibrary.wiley.com/doi/full/10.1002/psb.1992
https://main.mohfw.gov.in/sites/default/files/Diagnosis%20and%20management%20of%20 viral%20Hepatitis%20Final_Reference%20File_0.pdf
Гепатит дельта – заболевание печени, вызываемое вирусом гепатита дельта (ВГД). ВГД известен как «сателлитный вирус», поскольку он может инфицировать только людей, которые также инфицированы вирусом гепатита B (ВГВ). Инфекция ВГД может протекать остро или приводить к хроническому, длительному заболеванию. Инфекция может быть приобретена либо одновременно с ВГВ в виде коинфекции, либо в виде суперинфекции у людей, уже хронически инфицированных ВГВ.
https://www.cdc.gov/hepatitis/hdv/hdvfaq.html
Продолжительность инкубационного периода гепатита B колеблется от 30 до 180 дней. Вирус обнаруживается в крови в течение 30–60 дней после инфицирования и способен персистировать в организме, вызывая хронический гепатит В, особенно при заражении в младенчестве или детстве.
https://www.who.int/ru/news-room/fact-sheets/detail/hepatitis-b
Острый вирусный гепатит C (ВГС) – антропонозная инфекционная болезнь с парентеральным механизмом передачи возбудителя, характеризуемая легким или субклиническим течением острого периода болезни, частым формированием хронического гепатита C, возможным развитием цирроза печени и гепатоцеллюлярной карциномы. Вирус гепатита С, представляет собой линейный одноцепочечный РНК- вирус, относящийся к семейству флавивирусов. Инкубационный период при ВГС длится от 2 недель до 6 мес., чаще составляет 6-8 недель.
https://wchh.onlinelibrary.wiley.com/doi/full/10.1002/psb.1992
https://main.mohfw.gov.in/sites/default/files/Diagnosis%20and%20management%20of%20 viral%20Hepatitis%20Final_Reference%20File_0.pdf
Гепатит дельта – заболевание печени, вызываемое вирусом гепатита дельта (ВГД). ВГД известен как «сателлитный вирус», поскольку он может инфицировать только людей, которые также инфицированы вирусом гепатита B (ВГВ). Инфекция ВГД может протекать остро или приводить к хроническому, длительному заболеванию. Инфекция может быть приобретена либо одновременно с ВГВ в виде коинфекции, либо в виде суперинфекции у людей, уже хронически инфицированных ВГВ.
https://www.cdc.gov/hepatitis/hdv/hdvfaq.html
Классификация
Классификация:
По выраженности клинических проявлений:
-
желтушный;
-
безжелтушный;
-
стертый;
-
субклинический (инаппарантный).
По степени тяжести:
-
легкая форма;
-
среднетяжелая форма;
-
тяжелая форма;
-
фульминантная (молниеносная) форма.
По длительности и цикличности течения:
-
острое (до 3 мес);
-
затяжное (более 3 мес);
-
с рецидивами, обострениями (клиническими, ферментативными).
Исходы:
-
выздоровление;
-
хронический вирусный гепатит, ЦП, ГЦК;
-
летальный исход при развитии острой дистрофии печени.
Источник: Ўзбекистон Республикаси Соғлиқни сақлаш вазирининг 2018 йил 27 августдаги “Ўзбекистон Республикасида вирусли гепатитларнинг ташхисоти, давоси ва профилактикаси бўйича чора-тадбирларни янада такомиллаштириш тўғрисида” ги 542-сон буйруғи
Диагностика
Методы, подходы и процедуры диагностики
Диагностические критерии
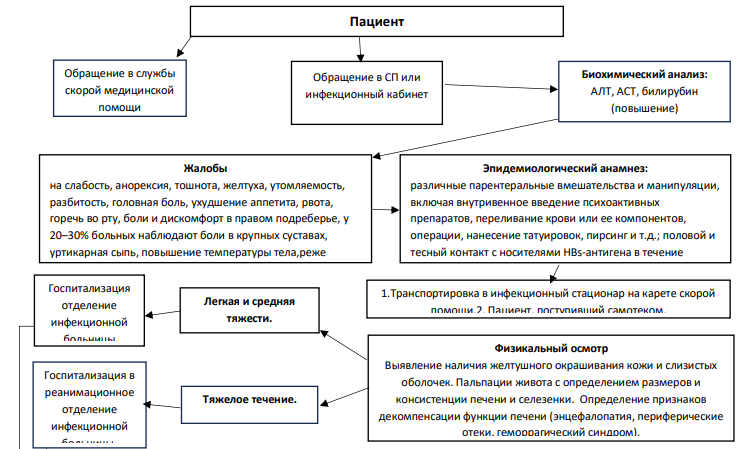
Жалобы и анамнез, в том числе эпидемиологический:
-
слабость
-
анорексия
-
тошнота
-
желтуха
-
утомляемость
-
головная боль
-
ухудшение аппетита
-
рвота
-
горечь во рту
-
боли и дискомфорт в правом подреберье
-
боль в животе
-
вздутие живота
-
запор, реже диарея
-
у 20–30% больных наблюдают боли в крупных суставах
-
Уртикарная сыпь
-
Геморрагический синдром (носовые кровотечения, кровотечения в ЖКТ, дегтеобразный стул (мелена), геморрагическая сыпь (кожа, слизистые))
-
повышение температуры тела
-
тремор рук
-
реже кожный зуд
-
тахикардия
-
снижение АД
-
одышка
Анамнез заболевания:
|
С |
Для острых парентеральных гепатитов характерен длительный преджелтушный период: общее недомогание, повышение температуры, утомляемость, анорексия, тошнота, рвота, артралгии, экзантема типа крапивницы, ухудшение самочувствия на фоне появившейся желтухи и/или потемнение мочи, обесцвечивание кала.
У детей раннего возраста возникает психомоторное возбуждение, беспричинный плач, вскрикивания, тремор рук, тоникоклонические судороги. Приступы длятся часами, возникают обычно в ночное время. У старших детей отмечается неустойчивость психики, раздражительность, дезориентированность во времени и пространстве, приступы тоски, расстройство почерка; развитие острого психоза, бреда, состояния возбуждения; тонико-клонические судороги, нарушение сознания, появление патологических рефлексов; для детей всех возрастов характерна инверсия сна — сонливость днём и бессонница ночью. https://cr.minzdrav.gov.ru/schema/672_1 https://medi.ru/klinicheskie-rekomendatsii/ostryj-virusnyj-gepatit-s-u-detej_14150/ https://www.policlinika-fts.ru/upload/docs21/kr673-hronicheskij-virusnyj-gepatit-d-hvgd-u-vzroslyh.pdf |
Эпидемиологический анамнез:
|
С |
Различные парентеральные вмешательства и манипуляции, включая внутривенное введение психоактивных препаратов, переливание крови или ее компонентов, операции, нанесение татуировок, пирсинг и т.д.; половой и тесный контакт с носителями HBs-антигена в течение последних 6 мес. до появления симптомов заболевания.
Среди детей наиболее часто реализуется перинатальный путь - инфицирование плода и новорожденного во время беременности и родов. Грудное молоко не является фактором риска передачи инфекции. https://cr.minzdrav.gov.ru/schema/672_1 https://medi.ru/klinicheskie-rekomendatsii/ostryj-virusnyj-gepatit-s-u-detej_14150/ https://www.policlinika-fts.ru/upload/docs21/kr673-hronicheskij-virusnyj-gepatit-d-hvgd-u-vzroslyh.pdf |
Физикальное обследование
|
С |
Общий осмотр с выявлением наличия желтушного окрашивания кожи и слизистых оболочек.
https://cr.minzdrav.gov.ru/schema/672_1 |
|
С |
Пальпации живота с определением размеров (увеличение или уменьшение) и консистенции печени и селезенки.
https://cr.minzdrav.gov.ru/schema/672_1 |
|
С
|
Определение признаков декомпенсации функции печени (энцефалопатия, периферические отеки, геморрагический синдром).
https://cr.minzdrav.gov.ru/schema/672_1 |
|
С |
Рекомендуется всем пациентам с наличием признаков острой печеночной недостаточности оценка степени нарушения сознания и комы по шкале Глазго не позднее 30 минут от момента поступления в стационар для своевременного перевода и дальнейшего оказания специализированной помощи в условиях отделения реанимации и интенсивной терапии (ОРИТ).
https://cr.minzdrav.gov.ru/schema/672_1 |
|
С |
Рекомендован перевод в ОРИТ пациентов с тяжелым течением острых парентеральных вирусных гепатитов и развитием печеночной комы при наличии неотложных состояний для проведения интенсивной терапии.
https://cr.minzdrav.gov.ru/schema/672_1 |
Лабораторные исследования
Основная лабораторная диагностика:
Основная лабораторная диагностика:
Иммуноферментный анализ крови:
|
С |
Рекомендуется всем пациентам с подозрением на острый ВГВ проведение серологических исследований определения антител и антигенов к HBV методом иммуноферментного анализа для подтверждения этиологического фактора заболевания как критерий установления диагноза острого ВГВ.
|
|
Комментарии: В инкубационном периоде ВГВ одновременно с НВsАg в сыворотке крови циркулирует НВе-антиген - маркёр активной репликации вируса, он выявляется ещё до синдрома цитолиза. НВеАg исчезает из крови ещё в периоде желтухи и появляются анти- НВе.
При заражении мутантным типом НВV наблюдается высокая частота развития тяжёлых форм острого ВГВ и фульминантного гепатита. НВеАg как критерий репликации не выявляется, может отсутствовать НВsАg. https://cr.minzdrav.gov.ru/schema/672_1 |
|
А |
Рекомендуется всем пациентам с подозрением на острый ВГС проведение серологических исследований определения антител к HСV методом ИФА или ИХЛА с целью установления этиологии гепатита (anti-HCV).
|
|
Комментарии: Лишь выявление специфических маркеров HСV является абсолютным этиологическим подтверждением диагноза ВГС. аnti-HCV начинают циркулировать в крови через месяц после инфицирования. У лиц с иммунодефицитом (больные онкологическими заболеваниями, пациенты на гемодиализе, пациенты, находящиеся на лечении иммунодепрессантами и другие), а также в раннем периоде острого ВГС (до 12 недель после заражения) anti-HCV IgG могут отсутствовать. В данных группах пациентов диагностика острог ВГС проводится с помощью одновременного выявления anti-HCV IgG и РНК HCV.
https://medi.ru/klinicheskie-rekomendatsii/ostryj-virusnyj-gepatit-s-u-detej_14150/ |
|
|
С |
Рекомендуется всем пациентам с острым и хроническим ВГВ определение антител к HDV в крови для подтверждения этиологии заболевания.
https://www.policlinika-fts.ru/upload/docs21/kr673-hronicheskij-virusnyj-gepatit-d-hvgd-u-vzroslyh.pdf |
Полимеразная цепная реакция (ПЦР) в режиме реального времени:
|
С |
Рекомендуется определение ДНК HBV в крови методом ПЦР, качественное и/или количественное исследование пациентам с подозрением на острый ВГВ как критерий для ранней диагностики и установления уровня вирусной нагрузки.
|
|
Комментарии: ПЦР позволяет выявить ДНК вируса в сыворотке крови. ДНК HBV начинает обнаруживаться в крови в среднем через месяц после инфицирования и является первым диагностическим маркером ВГВ, опережая появление HBsAg на 10-20 дней. Исследование на ДНК HBV позволяет проводить раннюю диагностику острого ВГВ, выявлять скрытые (латентные) формы ВГВ и мутантные по HBeAg штаммы вируса.
https://cr.minzdrav.gov.ru/schema/672_1 |
|
|
А |
Рекомендовано проведение определение РНК-HСV методом ПЦР пациентам с подозрением на острый ВГС как критерий для ранней диагностики
https://medi.ru/klinicheskie-rekomendatsii/ostryj-virusnyj-gepatit-s-u-detej_14150/ |
|
С |
Пациентам с положительным результатом на антитела к HDV в крови рекомендуется определение РНК вируса HDV в крови методом ПЦР для диагностики фазы инфекционного процесса.
https://www.policlinika-fts.ru/upload/docs21/kr673-hronicheskij-virusnyj-gepatit-d-hvgd-u-vzroslyh.pdf |
Биохимический анализ крови:
|
С |
Рекомендовано выполнение биохимического анализа крови (исследование уровня общего билирубина, уровня свободного и связанного билирубина, определение активности аланинаминотрансферазы и аспартатаминотрансферазы (АлАТ, АсАТ), гамма-глютамилтрансферазы (ГГТП) щелочной фосфатазы (ЩФ) всем пациентам с подозрением на острые парентеральные вирусные гепатиты для определения выраженности экскреторно-билиарного синдрома, активности цитолитического синдрома и степени тяжести оценки заболевания.
|
|
Комментарии: характерно увеличение активности АлАТ, АсАТ, ЩФ, ГГТП.
https://cr.minzdrav.gov.ru/schema/672_1 |
|
|
С |
выполнение протеинограммы Рекомендуется всем пациентам с подозрением на острые парентеральные вирусные гепатиты для выявления снижения белково-синтетической функции печени.
|
|
Комментарии: характерна диспротеинемия при осложненном течении.
https://cr.minzdrav.gov.ru/schema/672_1 |
|
|
С |
Рекомендовано исследование уровня общего белка в крови, соотношения белковых фракций методом электрофореза времени в крови или в плазме, исследование уровня натрия и калия в крови пациентам с острыми парентеральными вирусными гепатитами и печеночной комой не позднее 3 часов от момента поступления в стационар для базовой оценки показателей.
|
|
Комментарии: при тяжелом течении с развитием печеночной недостаточности возможно развитие гипоальбуминемии, диспротеинемии, нарушения электролитного состава крови.
https://cr.minzdrav.gov.ru/schema/672_1 |
Дополнительные лабораторные исследования:
Общий анализ крови:
Общий анализ крови:
|
С |
Рекомендуется всем пациентам с подозрением на острые парентеральные вирусные гепатиты выполнение клинического анализа крови с определением лейкоцитарной формулы для своевременного выявления осложнений и неотложных состояний и в комплексной оценке степени тяжести заболевания. |
|
Комментарии: при неосложненном течении острых парентеральных вирусных гепатитов характерны лимфоцитоз, лейкопения, нейтропения, анемия возникает редко. При фульминантной или осложненных формах наблюдается лейкоцитоз, нейтрофилез, сдвиг лейкоцитарной формулы влево, тромбоцитопения, замедление СОЭ. https://cr.minzdrav.gov.ru/schema/672_1 |
Исследование системы гомеостаза.
|
С |
Рекомендуется пациентам с острыми парентеральными вирусными гепатитами с признаками осложнения в виде геморрагического синдрома исследование системы гемостаза (выполнение коагулограммы): определение времени свертывания нестабилизированной крови или рекальцификации плазмы, протромбинового (тромбопластинового) времени в крови или в плазме, тромбинового времени в крови, ПТИ и МНО для оказания своевременной помощи.
|
|
Комментарии: выполняется при наличии геморрагического синдрома. Выявляется снижение фибриногена и факторов свертывания: II, V, VII, VIII, IX, X, снижение протромбинового времени, удлинение периода свертывания крови, снижение ПТИ.
https://cr.minzdrav.gov.ru/schema/672_1 |
Общий анализ мочи:
|
С |
Рекомендуется всем пациентам с подозрением на острые парентеральные вирусные гепатиты выполнение общего анализа мочи для выявления признаков нарушения пигментного обмена и сопутствующей бактериальной инфекции мочевыводящих путей.
|
|
Комментарии: Характерны изменение цвета мочи, повышение уробилиногена и желчных пигментов. Выявление в моче уробилина и желчных пигментов возможно уже в преджелтушном периоде, это первые признаки нарушения пигментного обмена.
https://cr.minzdrav.gov.ru/schema/672_1 |
Инструментальные исследования:
УЗИ органов брюшной полости:
УЗИ органов брюшной полости:
|
С |
Рекомендуется всем пациентам с острыми парентеральными вирусными гепатитами выполнение ультразвукового исследования (УЗИ) органов брюшной полости и забрюшинного пространства для диагностики увеличения и изменения структуры печени, увеличения селезенки, исключения сопутствующей патологии желудочно-кишечного тракта.
|
|
Комментарий: характерна гепатомегалия без изменения структуры печени, возможна спленомегалия.
https://cr.minzdrav.gov.ru/schema/672_1 |
ЭКГ:
|
С |
Рекомендуется проведение электрокардиографии (ЭКГ) у пациентов с любыми отклонениями в работе сердечно-сосудистой системы (сердечного ритма, изменением границ и тонов сердца, выявлением шума) с целью предотвращения развития декомпенсации сопутствующей патологии.
|
|
Комментарии: для больных с желтушной формой острых парентеральных вирусных гепатитов в остром периоде характерным является склонность к брадикардии, а при ухудшении состояния, нарастании интоксикации и риске развития прекомы прогностически неблагоприятными признаками являются изменение ритмов сердца, появление тахикардии, приглушение тонов сердца.
https://cr.minzdrav.gov.ru/schema/672_1 |
ФГДС:
|
С |
Рекомендуется выполнение фиброгастродуоденоскопии (ФГДС) пациентам с болями в животе, рвотой «кофейной гущей» для выявления остро возникшей патологии со стороны желудочно-кишечного тракта.
|
|
Комментарий: выполняется для уточнения характера повреждения слизистой пищевода, желудка, двенадцатиперстной кишки.
https://cr.minzdrav.gov.ru/schema/672_1 |
Показания для консультации специалистов
|
С |
Рекомендуется пациентам с тяжелым и осложненным течением острых парентеральных вирусных гепатитов и имеющим сопутствующую патологию при наличии неотложных состояний консультация врача анестезиолога-реаниматолога не позднее 30 минут от момента поступления в стационар для определений показаний к переводу в отделение реанимации и интенсивной терапии (ОРИТ).
https://cr.minzdrav.gov.ru/schema/672_1 |
|
С |
Рекомендуется осмотр врачом-хирургом пациентов с острыми парентеральными вирусными гепатитами при наличии интенсивных болей в животе, гипотонии, геморрагическом синдроме с целью выявления и своевременного лечения патологии со стороны желудочно-кишечного тракта.
https://cr.minzdrav.gov.ru/schema/672_1 |
|
С |
Рекомендуется осмотр врача-невропатолога при развитии энцефалопатии у пациентов с осложнением в виде острой печеночной недостаточности для оказания специализированной помощи.
https://cr.minzdrav.gov.ru/schema/672_1 |
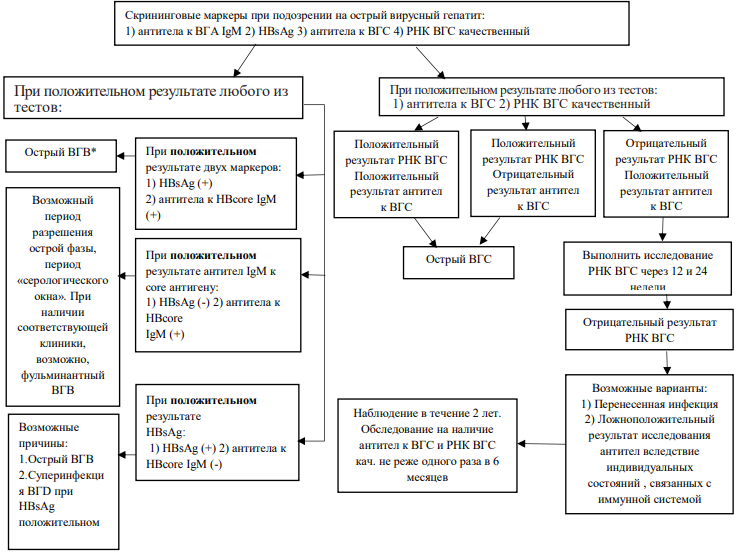
Алгоритм серологической диагностики при подозрении на острый парентеральный вирусный гепатит

|
1. Осложнение вирусного гепатита:
А. Геморрагический и отечно-асцитический синдромы, острая печеночная недостаточность (ОПН) — печеночная энцефалопатия (прекома I, II, кома)
Б. Ассоциированная инфекция (воспаление желчных протоков, пневмония, флегмона кишки, сепсис и пр.)
2. Исходы:
А. Выздоровление
Б. Хронический вирусный гепатит: а) ХГВ — 5% у взрослых, 10% у подростков и ~ 90% при перинатальном инфицировании б) ХГС —75-80%
3. Цирроз печени
4. Рак печени
*В случае положительного HBsAg рассмотретьвопрос об исследовании:
1. антитела к ВГD
2. РНК ВГD качественный
|
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований:
|
С |
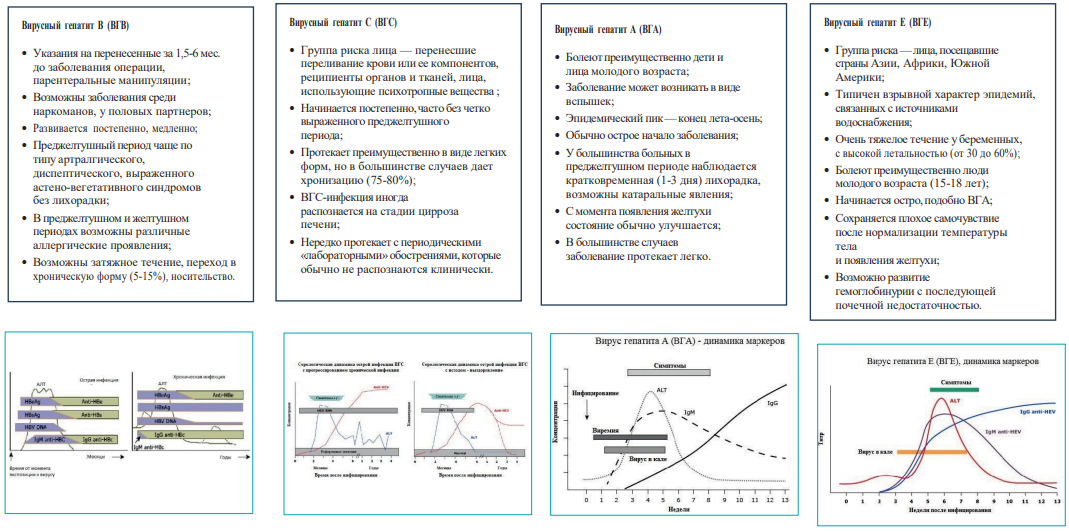
Дифференциальная диагностика острого гепатита B, острого гепатита B с дельта-агентом (коинфекция), острого гепатита дельта у больного с ХВГB (суперинфекция) и гепатита А
Острые вирусные гепатиты В, D и С у взрослых > Клинические протоколы МЗ РК - 2015 (Казахстан) > MedElement |
|
Признак |
ОГB |
ОГB с дельта- агентом (коинфекция)
|
Острая дельта
суперинфекция |
ВГА |
|
Инкубационный
период |
8–24 нед |
6–10 нед |
3–4 нед |
4–6 нед |
|
Продромальный
период |
10–30 дней |
5–7 дней |
3–4 нед |
2–14 дней |
|
Начало болезни
|
Постепенное
|
Подострое
|
Острое
|
Острое
|
|
Лихорадка >38
°С, озноб в продромальном периоде |
Не характерно |
Характерно |
Характерно |
Характерно |
|
Артралгия |
Характерна |
Может быть |
Может быть |
Ломота в костях и суставах в продромально м периоде
|
|
Снижение аппетита
|
Характерно
|
Характерно
|
Характерно
|
Характерно
|
|
Тошнота, рвота |
Часто тошнота в преджелтушном и желтушном периоде
|
Характерна в преджелтушном и желтушном периоде
|
Характерна в преджелтушном и желтушном периоде
|
Тошнота, рвота при тяжёлом течении
|
|
Боль в животе |
Появляется при тяжёлом течении
|
Характерна |
Характерна |
Не характерна |
|
Сыпь |
Крапивница. Геморрагическая - при тяжёлом течении
|
Может быть |
Может быть |
Не характерна |
|
Размеры печени |
Увеличение на 2–3 см |
Увеличение на 2–3 см |
Увеличение на 3–5 см, плотная, болезненная
|
Увеличение на 2–3 см |
|
Повышение тимоловой пробы
|
Нет |
Характерно |
Характерно |
Характерно |
|
Повышение активности АЛТ
|
Значительное (более 40–50 норм)
|
Значительное (40–100 норм)
|
Значительное (40–100 норм)
|
Существенное (более 30–50 норм)
|
|
Коэффициентде Ритиса
|
Менее 1,0
|
Часто больше 1,0
|
Часто больше 1,0
|
Всегда менее 1,0
|
|
Диспротеинемия |
Нет |
Редко |
Часто, снижение альбумина, повышение γ-фракции
|
Нет |
|
Маркѐры ВГB |
HBsAg и анти- HBV
IgM |
HBsAg и анти- HBc
IgM |
HBsAg и анти- HBV IgG
|
Нет |
|
Маркѐры ВГD |
Нет |
Анти-дельта IgM и через 10–20 дней желтушного периода анти- дельта IgG |
Анти-дельта IgM через 10 дней желтушного периода анти- дельта IgG |
Нет |
|
С |
Дифференциальная диагностика острого гепатита C с острыми парентеральными вирусными гепатитами другой этиологии и с заболеваниями, протекающими с синдромом желтухи
Острые вирусные гепатиты В, D и С у взрослых > Клинические протоколы МЗ РК - 2015 (Казахстан) > MedElement |
|
Признак
|
ОГС
|
ОГВ без дельта- агента
|
Острая дельта суперинфекция
|
|
Начало болезни
|
Постепенное
|
Постепенное
|
Острое
|
|
Слабость, утомляемость
|
Характерна
|
Характерна
|
Характерна
|
|
Лихорадка
>38 °С, озноб |
Не характерна |
Не характерна |
Характерна, сохраняется на фоне появления желтухи
|
|
Ломота в теле, мышечные боли
|
Не характерны |
Не характерны |
Характерны |
|
Артралгия
|
Возможна
|
Характерна
|
Характерна
|
|
Снижение аппетита
|
Характерно
|
Характерно
|
Характерно
|
|
Тошнота, рвота
|
Возможны
|
Часто
|
Часто
|
|
Боль в животе
|
Нет
|
Не характерны
|
Возможны
|
|
Размеры печени
|
Незначительное увеличение
|
Незначительное увеличение
|
Печень значительно увеличена, плотная
|
|
Болезненность при пальпации в правом подреберье
|
Нет |
Нет |
Нет |
|
Симптом Курвуазье
|
Отсутствует |
Отсутствует |
Отсутствует |
|
Нейтрофильный лейкоцитоз
|
Отсутствует
|
Отсутствует
|
Отсутствует
|
|
СОЭ
|
Норма/снижена
|
Норма/снижена
|
Норма/снижена
|
|
Повышение активности АЛТ
|
Значительное |
Значительное |
Значительное |
|
Диспротеинемия |
Нет |
Нет |
Выражена: снижение уровня альбумина, увеличение
гамма-фракции глобулина |
|
Маркеры вирусных гепатитов
|
анти- HCV РНК HCV
|
HВsAg
А нти НBc IgM ДНК HBV |
HВsAg
анти-НВc IgG анти-HD IgM |
| УЗИ органов брюшной полости | Небольшое увеличение размеров печени, иногда - селезёнки | Увеличение размеров печени, иногда - селезёнки | Значительное увеличение размеров печени и селезёнки |
Другие патологии печени
https://cr.minzdrav.gov.ru/schema/672_1
https://cr.minzdrav.gov.ru/schema/672_1
Желтушная форма инфекционного мононуклеоза. При инфекционном мононуклеозе практически всегда развивается гепатит, нередко он протекает с выраженной желтухой, и имеет все признаки, характерные для вирусных гепатитов (желтуха печеночного генеза, увеличение печени, повышение активности сывороточных ферментов — АлАТ, АсАТ, ЩФ и др.). Однако при инфекционном мононуклеозе более выражен синдром общей интоксикации (повышение температуры тела до 39–40 °С, общая слабость, головная боль и др.), который сохраняется, а иногда и нарастает после появления желтухи. Основными проявлениями инфекционного мононуклеоза, которые служат для дифференциальной диагностики, являются: лихорадка; тонзиллит; генерализованная лимфаденопатия; гепатоспленомегалия; характерные изменения периферической крови.
Иерсиниоз. Желтуха отмечается при очень тяжелых септических формах кишечного иерсиниоза. Основными клиническими проявлениями желтушной формы кишечного иерсиниоза являются высокая лихорадка с большими суточными размахами (2–3 °С), повторные ознобы и потливость, анемизация, выраженная желтуха, увеличение печени и селезенки. Беспокоят боли в животе, чаще справа в нижних отделах, может быть расстройство стула. Желтуху при кишечном иерсиниозе легко отличить от вирусных гепатитов.
Сальмонеллез. Желтуха может наблюдаться лишь при тяжелых формах сальмонеллеза, как при гастроинтестинальных, так и при генерализованных. Наблюдаются высокая лихорадка (39–40 °С), выраженные проявления общей интоксикации, увеличение печени и селезенки, а также повышение билирубина, АлАТ, АсАТ в крови. Эти проявления позволяют желтуху при сальмонеллезе дифференцировать от желтухи при гепатитах. Дифференциально-диагностическое значение имеют другие проявления сальмонеллезной инфекции. Это прежде всего поражения желудочно-кишечного тракта, которые при локализованных формах сальмонеллеза выступают на первый план в течение всего периода болезни, а при генерализованных отмечаются уже в начальном периоде.
Сепсис. Клиническая дифференциальная диагностика септических поражений печени от других инфекционных желтух может базироваться на следующих клинических особенностях: тяжесть течения, нередко с развитием септического шока, наличие очагов инфекции, геморрагического синдрома с признаками диссеминированного внутрисосудистого свертывания, гектическая или неправильная лихорадка с большими суточными размахами, ознобами, потливостью.
Амебиаз. Желтуха при амебиазе может быть следствием амебного гепатита (в остром периоде болезни) или проявлением амебного абсцесса печени (период поздних внекишечных осложнений). Для острого периода амебиаза характерны выраженные дисфункции кишечника (стул с примесью слизи и крови и язвенные изменения толстой кишки по данным ректороманоскопии) при нормальной или субфебрильной температуре тела и слабо выраженных признаках общей интоксикации. Амебный абсцесс печени нередко сопровождается умеренно выраженной желтухой, может развиться на фоне кишечных изменений (боли в животе, жидкий стул с примесью слизи и крови), но чаще он появляется в более поздние периоды болезни, когда кишечные изменения уже проходят. Диагностическое значение имеют следующие данные: наличие в течение последних месяцев затяжного кишечного заболевания с примесью слизи и крови в испражнениях, боли в области печени постоянного характера, которые усиливаются при пальпации или при глубоком вдохе, неравномерность увеличения печени, изменение контуров печени по данным рентгенологического обследования.
Токсические гепатиты. Для дифференциальной диагностики инфекционных и токсических гепатитов большое значение имеет наличие признаков острого инфекционного процесса (лихорадка, признаки общей интоксикации, экзантема, эпидемиологические данные и др.). Для диагностики токсических гепатитов имеют значение употребление гепатотропных токсических веществ (противотуберкулезные препараты, ингибиторы МАО, производные фенотиазина), технических жидкостей (дихлорэтан, этиленгликоль), профессиональные вредности (работа с окислителями на основе азотной кислоты, гидразином и др.), а также отсутствие проявлений инфекционного процесса.
Острый алкогольный гепатит может развиться у лиц, страдающих хроническим алкоголизмом, после очередного злоупотребления алкоголем, при этом следует учитывать возможность токсического действия различных суррогатов алкоголя. В отличие от вирусного гепатита при алкогольном поражении печени чаще отмечаются лейкоцитоз, повышение активности щелочной фосфатазы, более высокое содержание в крови холестерина и В-липопротеидов, отмечается также билирубиново- аминотрансферазная диссоциация (степень повышения АлАТ несколько отстает от уровня гипербилирубинемии).
Медикаментозные гепатиты могут быть обусловлены многими лекарственными препаратами, но чаще возникают в тех случаях, когда препарат назначается длительно и в больших дозах. Более половины медикаментозных гепатитов связаны с длительным применением противотуберкулезных препаратов. Как правило, гепатит развивается к концу месяца от начала применения лекарственных средств. Помимо желтухи и увеличения печени могут быть и другие проявления лекарственной болезни: диспептические расстройства (тошнота, рвота, изжога), аллергические нарушения (зуд и жжение кожи, уртикарная или геморрагическая экзантема, лимфаденопатия, эозинофилия).
Токсические гепатиты могут развиться не только после приема лекарственных препаратов, но и в результате воздействия профессиональных вредностей, при отравлении техническими жидкостями.
Желчнокаменная болезнь. Заболевание проявляется периодически повторяющимися болевыми приступами с характерной иррадиацией, ознобом, нередко тошнотой, рвотой, т. е. признаками, которые объединяются понятием желчной колики. Вслед за ней нередко появляется желтуха, наблюдается ахолия. Все эти признаки обычно непродолжительны, держатся несколько дней и исчезают после прекращения приступа. Заболевание носит хронический характер, поэтому при дифференциальной диагностике большое значение приобретает тщательно собранный анамнез.
Первичный склерозирующий холангит развивается во внепеченочных желчных протоках. Хронический воспалительный процесс в желчных протоках вызывает разрастание соединительной ткани и приводит к облитерации их просвета. Болезнь, как правило, начинается постепенно. Больные предъявляют жалобы на кожный зуд, диспепсические расстройства, болевой синдром наблюдается редко. Желтушный период в отличие от вирусного гепатита не имеет цикличности. Желтуха неуклонно прогрессирует, но чаще носит волнообразный характер.
Первичный склерозирующий холангит развивается во внепеченочных желчных протоках. Хронический воспалительный процесс в желчных протоках вызывает разрастание соединительной ткани и приводит к облитерации их просвета. Болезнь, как правило, начинается постепенно. Больные предъявляют жалобы на кожный зуд, диспепсические расстройства, болевой синдром наблюдается редко. Желтушный период в отличие от вирусного гепатита не имеет цикличности. Желтуха неуклонно прогрессирует, но чаще носит волнообразный характер.
Алгоритм дифференциальной диагностики вирусных гепатитов
Лечение (амбулатория)
Тактика лечения на амбулаторном уровне:
|
А 1
|
Госпитализация в инфекционное отделение с целью оказания квалифицированной помощи.
|
|
|
https://cr.minzdrav.gov.ru/schema/672_1 |
Немедикаментозное лечение.
На амбулаторном звене только на этапе диагностики (в условиях, не предусматривающих круглосуточное медицинское наблюдение и лечение при легкой степени тяжести заболевания) возможно проведение следующих мероприятий:
-
Режим – охранительный (постельный, полупостельный);
-
Диета – щадящая, стол 5а, 5п по Певзнеру.
Медикаментозное лечение.
Госпитализация в инфекционное отделение с целью оказания квалифицированной помощи.
Лечение (стационар)
Тактика лечения на стационарном уровне:
Маршрутизация пациента:

Не медикаментозное лечение:
|
С 5 |
Режим постельный или полупостельный;
|
|
Диета: стол №5А по Певзнеру, затем постепенно пациента переводят на диету №5 по Певзнеру, где сохраняется возрастная норма белков, жиров и углеводов, пища должна быть приготовлена механически и химически щадящая, без экстрактивных веществ, исключаются на острый период болезни мясные бульоны, острые и пряные приправы, трудно перевариваемая клетчатка;
|
|
|
Обильное питье.
|
|
|
|
https://diseases.medelement.com/disease/острые-вирусные-гепатиты-в-d-и-с-у-взрослых/14164
|
Медикаментозное лечение проводится только на стационарном уровне
Противовирусное лечение
Противовирусное лечение
|
А 1 |
Противовирусное лечение не требуется у более 95% взрослых с острым HBV- гепатитом, так как пациенты полностью выздоравливают спонтанно.
|
|
Только больные с тяжелым течением острого гепатита В, характеризующимся коагулопатией или затяжным течением, должны получать противовирусную терапию (аналоги нуклеотидов)
|
|
|
Характеристики тяжелого острого гепатита В: МНО ˃1,5, или затяжное течение (т. е. постоянные симптомы или выраженная желтуха в течение 4 недель), или признаки острой печеночной недостаточности.
|
|
|
Пациентам с острым гепатитом С препараты прямого противовирусного действия назначают в период реконвалесценции. |
|
|
https://easl.eu/publication/easl-guidelines-management-of-hepatitis-b/ |
|
|
https://easl.eu/publication/easl-recommendations-treatment-of-hepatitis-c/ |
https://www.journal-of-hepatology.eu/article/S0168-8278(17)30185-X/fulltext
https://easl.eu/wp-content/uploads/2018/10/HepC-English-report.pdf
https://easl.eu/wp-content/uploads/2018/10/HepC-English-report.pdf
Патогенетическое лечение:
-
Рекомендуется обязательное проведение базисной терапии всем пациентам не зависимо от тяжести течения заболевания с целью восстановления нарушенных функций печени и профилактики
Уровень убедительности рекомендаций В.
Комментарии: Базисная терапия включает в себя щадящий режим и диету. Из рациона исключают жареные, копченые, маринованные блюда, тугоплавкие жиры (свинина, баранина). Категорически запрещается алкоголь в любых видах.
-
Рекомендуется проведение дезинтоксикационной терапии пациентам с острыми вирусными гепатитами по клиническим показаниям с учетом степени тяжести заболевания для купирования синдрома интоксикации.
Уровень убедительности рекомендаций В.
Комментарии: объем дезинтоксикационной терапии зависит от степени тяжести пациента:
Легкая степень тяжести – пероральная дезинтоксикация в объеме 2-3 литров жидкости в сутки (некрепко заваренного чая с молоком, медом, вареньем, а также отвара шиповника, свежеприготовленных фруктовых и ягодных соков, компотов, щелочных минеральных вод.
Средняя степень тяжести – инфузионная терапия: 800 – 1200 мл 5% раствора глюкозы внутривенно капельно, Рингер лактата.
У пациентов с увеличенным уровнем глюкозы в крови рекомендовано введение натрия хлорида раствора сложного [Калия хлорид+Кальция хлорид+Натрия хлорид] в суточной дозе – 5 – 20 мл/кг, при необходимости может быть увеличена до 30 – 50 мл/кг. Длительность курса – 5 дней.
Тяжелая степень тяжести – усиление дезинтоксикационной терапии путем введения 10% раствора альбумина, плазмы крови.
-
Рекомендуется назначение глюкокортикостероидов пациентам с любыми проявления фульминантной формы ГВ (прекома, кома, признаки массивного некроза печени), с тяжелыми формами гепатита с признаками острой печеночной недостаточности, а также тяжелыми формами без признаков печеночной прекомы - комы, но с выраженными проявлениями интоксикации и их прогрессированием, несмотря на проводимую активную инфузионную терапию с целью подавления иммунопатологических, воспалительных реакций и предотвращения отека- набухания головного мозга.
Уровень убедительности рекомендаций С.
Комментарии: Абсолютных противопоказаний для назначения глюкокортикостероидов нет. Относительные противопоказания: язвенная болезнь желудка и двенадцатиперстной кишки, сахарный диабет, психические заболевания, бактериальная инфекция и некоторые другие. При назначении данных препаратов пациентам с относительными противопоказаниями проводится дополнительное лечение, направленное на предупреждение или купирование их побочного действия.
Препаратами выбора являются: преднизолон или дексаметазон.
Препаратами выбора являются: преднизолон или дексаметазон.
При остром гепатите преднизолон вводят по 75-100 мг в сутки в/в капельно (дексаметазон 8-32 мг в/в капельно) в течение 7-10 дней.
-
Рекомендовано пациентам с острым вирусным гепатитом с печеночной комой при поступлении, проведение инфузионно-трансфузионной терапии и терапии лекарственными препаратами группы глюкокортикостероидов не позднее 30 минут от момента поступления в стационар (при отсутствии медицинских противопоказаний).
Уровень убедительности рекомендаций С.
-
Рекомендуется проведение экстракорпоральной детоксикации (плазмоферез, плазмоферез с частичным плазмообменом, гемосорбция, гемодиализ) пациентам с тяжелыми формами вирусных гепатитов в случае неэффективности, проведенной дезинтоксикационной терапии с включением глюкокортистероидов для выведения токсических продуктов из организма путем их извлечения непосредственно из крови.
Уровень убедительности рекомендаций В.
-
Рекомендуется лечение согласно соответствующему протоколу в условиях ОРИТ пациентам с острой печеночной недостаточностью для возможности оказания своевременной интенсивной терапии и неотложной помощи.
Уровень убедительности рекомендаций В.
Комментарии: интенсивная терапия проводится на фоне ранее проводимых терапевтических мероприятий и должна быть своевременной. В коматозном состоянии для улучшения легочной вентиляции рекомендовано использование аппарата искусственного дыхания.
-
Рекомендуется использование гемостатических препаратов пациентам с наличием геморрагического синдрома для коррекции.
Уровень убедительности рекомендаций С.
Комментарии: назначение 5% раствора - аминокапроновой кислоты в дозе по 200 мл два раза в сутки.
-
Рекомендовано назначение препаратов с гепатопротекторным действием для лечения заболеваний печени пациентам, в независимости от формы тяжести для улучшения тканевого обмена, стабилизации клеточных мембран.
Уровень убедительности рекомендаций С.
Комментарии: адеметионин- рекомендуемая доза составляет 5-12 мг/кг/сут внутривенно или внутримышечно. При необходимости поддерживающей терапии рекомендуется продолжить прием препарата в виде таблеток в дозе 500-1500 мг/сутки на протяжении 2- 4 недель.
глицирризиновая кислота, фосфолипиды 2 раза в день в течение 10 дней. Длительность назначения зависит от степени тяжести.
глицирризиновая кислота, фосфолипиды 2 раза в день в течение 10 дней. Длительность назначения зависит от степени тяжести.
-
Рекомендуется назначение папаверина и его производных пациентам с жалобами на ноющие боли в правом подреберье обусловленные спазмами гладкой мускулатуры желчевыводящих путей и при развитии холестаза для улучшения оттока желчи.
Уровень убедительности рекомендаций С.
Комментарии: использование дротаверина - 40-80 мг 1-2 раза в сутки, папаверина 40 мг 2- 3 раза в сутки.
-
Рекомендуется назначение препаратов урсодезоксихолевой кислоты в комбинации с парентеральным введением адеметионина пациентам с продолжительной гипербилирубинемией, симптомами холестаза с целью купирования синдрома холестаза и гепатопротективной целью.
Уровень убедительности рекомендаций С.
Комментарии: препараты урсодезоксихолевой кислоты назначаются по 500 – 1000 мг/сутки (на ночь) внутрь. Антихолестатическая терапия при продолжительной гипербилирубинемии и симптомах холестаза должна быть комплексной в сочетании с адеметионином. Длительность курса урсодезоксизолевой кислоты при выраженном холестатическом компоненте может достигать 2-3 мес.
-
Рекомендуется всем больным с острым вирусным гепатитом проведение терапии, направленной на нормализацию функции ЖКТ (профилактику запоров, борьбу с дисфункцией) для ежедневного опорожнения кишечника с целью выведения токсических веществ.
Уровень убедительности рекомендаций С.
Комментарии: в зависимости от клинической симптоматики используются как препараты, стимулирующие моторику ЖКТ - слабительные препараты (лактулоза - начальная суточная доза 15-45 мл, поддерживающая суточная дозировка 15-30мл, домперидон 10 - 20 мг 2 раза в сутки внутрь, метоклопрамид 20 мг 1-3 раза в сутки внутрь), так и адсорбирующие кишечные препараты (активированный уголь 1 - 2 г - 3 или 4 р./сут., смектит диоктаэдрический по 1 пакетику 3 раза в сутки, растворяя его содержимое в 1/2 стакана воды, диоксид кремения коллоидный – средняя суточная доза у взрослых 0,1- 0,2 г на 1 кг массы тела (6-12 г), принимается 3-4 р./сут., растворить в 1/4-1/2 стакана воды). Длительность курса 3-5 дней при лечении больных с ВГВ необходимо следить за ежедневным опорожнением кишечника, доза лактулозы и других слабительных должна подбираться индивидуально таким образом, чтобы стул был ежедневно, оформленный или кашицеобразный.
-
Рекомендуется пациентам с признаками энцефалопатии III стадии и комой для предупреждения кишечной аутоинтоксикации
Комментарии: исключение белков из пищи, только углеводы (энергетическая ценность >1500 ккал/сут); высокие очистительные клизмы (через 12 часов); антибиотики широкого спектра действия и другие антибактериальные средства: рифаксимин, ванкомицин, метронидазол; лактулоза: через зонд - 200-400 мл с удвоенным количеством воды, каждые 2-4 ч до выхода из комы; в клизмах – от 300 до 700 мл на 1 литр воды, с повторным введением через каждые 6-8 часов.
Кормление через зонд – после предварительного промывания желудка, дробно, по 150-200 мл.
Гипоазотемическое средство L-орнитин L-аспартат - до 4-х ампул в сутки, растворив содержимое ампул в 500 мл инфузионного раствора; в зависимости от степени тяжести состояния вводят до 8 ампул в сутки. Длительность инфузии, частота и продолжительность лечения определяются индивидуально. Максимальная скорость внутреннего введения — 5 г в час. По 1 пакетику гранулята, растворенного в 200 мл жидкости, 3 раза в сутки через зонд. Детям по возрастным дозировкам. Не растворять более 6 ампул в 500 мл инфузного раствора!
https://diseases.medelement.com/disease/острые-вирусные-гепатиты-в-d-и-с-у-взрослых/14164
Гипоазотемическое средство L-орнитин L-аспартат - до 4-х ампул в сутки, растворив содержимое ампул в 500 мл инфузионного раствора; в зависимости от степени тяжести состояния вводят до 8 ампул в сутки. Длительность инфузии, частота и продолжительность лечения определяются индивидуально. Максимальная скорость внутреннего введения — 5 г в час. По 1 пакетику гранулята, растворенного в 200 мл жидкости, 3 раза в сутки через зонд. Детям по возрастным дозировкам. Не растворять более 6 ампул в 500 мл инфузного раствора!
https://diseases.medelement.com/disease/острые-вирусные-гепатиты-в-d-и-с-у-взрослых/14164
-
Рекомендуется пациентам с наличием симптомов поражения поджелудочной железы назначение ферментных препаратов в качестве заместительной терапии.
Уровень убедительности рекомендаций С.
Комментарии: ферментные препараты в виде минимикросфер, микропеллет внутрь 3 раза в сутки во время еды, длительность курса 10-15 дней.
-
Рекомендуется антибактериальная терапия пациентам с присоединением инфекционных бактериальных осложнений и сопутствующих заболеваний (холецистит, холангит, пневмония и др.) для санации очагов бактериальной инфекции.
Уровень убедительности рекомендаций С.
Комментарии: при выраженном холестатическом синдроме и длительной гипербилирубинемии всегда имеют место поражения желчевыводящих путей (холангита, холецистита, перехолецистита), требующие антибактериальной терапии: другие бета- лактамные антибактериальные препараты (цефазолин или цефтриаксон в дозе 1000мг 2 раза в сутки внутримышечно), метронидазол 250 – 500 мг 3 раза в сутки внутрь. Продолжительность лечения не должна превышать 7 дней Длительность курса 10 – 14 дней.
-
Рекомендуется применение ибупрофена - таблетки по 200 мг 3-4 раза в сутки. Для достижения более быстрого терапевтического эффекта у взрослых разовая доза может быть увеличена до 400 мг 3 раза в сутки при наличии у пациентов проявлений лихорадочного синдрома с целью его купирования.
Уровень убедительности рекомендаций.
Комментарий: максимальная суточная доза препарата при показании лихорадочного синдрома для взрослых составляет 1200 мг.
Особенности детского возраста
Особенности детского возраста
-
Рекомендуется применение пробиотиков при нарушении дисбиоза кишечника с развитием диспепсических проявлений.
Уровень убедительности рекомендаций С.
-
Рекомендуется ферментные препараты для коррекции панкреатической недостаточности
Уровень убедительности рекомендаций С.
-
Рекомендуется стимуляторы моторики желудочно-кишечного тракта с целью купирования тошноты и рвоты
Уровень убедительности рекомендаций С.
-
При тяжелой форме острого вирусного гепатита , осложненной острой печеночной недостаточностью и нарушением белково-синтетической функции для профилактики и лечения геморрагического синдрома и ДВС рекомендуется системные гемостатики такие как этамзилат
Уровень убедительности рекомендаций С.
-
При тяжелой форме острого острого вирусного гепатита для профилактики стрессовых язв рекомендуются ингибиторы протонового насоса
Уровень убедительности рекомендаций С.
-
При тяжелой форме острого острого вирусного гепатита, осложненной острой печеночной недостаточностью и комой для снижения гипераммониемии, купирования нарушений белковосинтетической функции и печеночной энцефалопатии рекомендуется аминокислоты.
Уровень убедительности рекомендаций В.
-
При тяжелой форме острого острого вирусного гепатита для профилактики и лечения печеночной энцефалопатии и судорожного синдрома рекомендуется препараты для общей анестезии Оксибутират натрия. Для профилактики и лечения судорожного синдрома Барбитураты и их производные Фенобарбитал .
Уровень убедительности рекомендаций С.
-
С целью нормализации диуреза рекомендуется Сульфонамиды, Фуросемид
Уровень убедительности рекомендаций С.
-
Гепатопротекторы Силимарин 5мг/кг/сут (3 раза в день с едой)
Уровень убедительности рекомендаций С.
Таблица 1
Перечень основных лекарственных средств (имеющих 100 % вероятность применения)
Перечень основных лекарственных средств (имеющих 100 % вероятность применения)
|
Фармакотерапевтическая группа
|
МНН
лекарственного средства |
Способ применения
|
УД
|
Ссылки
|
|
Средство углеводного питания
|
Декстроза раствор для инфузий
5 % 200 мл, 400 мл |
в/в капельно
|
С
|
https://cr.minzdrav.gov.ru/schema/672_1
|
|
Препарат для регидратации и дезинтоксикации для парентерального применения, растворитель
|
Физиологический раствор 0,9%,
200,400 мл |
в/в капельно
|
С
|
https://cr.minzdrav.gov.ru/schema/672_1
|
|
Препарат для регидратации и дезинтоксикации для парентерального применения
|
натрия лактата раствор сложный 400 мл
|
в/ в капельно составе сложного раствора
|
С
|
https://www.vidal.ru/drugs/ringer_lactici22024
|
Таблица-2
Перечень дополнительных лекарственных средств (менее 100% вероятности применения)
|
Фармакотерапевтическая группа
|
МНН
лекарственного средства |
Способ применения
|
УД
|
Ссылки
|
|
Калия препарат
|
Калия хлорид 4%,
10 мл |
в/ в капельно составе сложного раствора
|
С
|
https://cr.minzdrav.gov.ru/schema/672_1
|
|
Кальциево-фосфорного обмена регулятор
|
Кальция хлорид 10% 5,10 мл
|
в/ в капельно составе сложного раствора
|
С
|
https://cr.minzdrav.gov.ru/schema/672_1
|
|
Гепатопротекторное средство
|
УДХК, капсулы по 250 мг, таблетки по 500 мг
|
500 – 1000 мг/сутки, внутрь 1 раз в день. Детям по возрастным дозировкам
|
С
|
https://cr.minzdrav.gov.ru/schema/672_1
|
|
Противовирусное средство
|
Энтекавир
|
0,5 мг 1 раз в сутки, внутрь
|
С
|
https://easl.eu/publication/easl-guidelines-management-of-hepatitis-b/
|
|
Противовирусное средство
|
Тенофовир
|
300 мг 1 раз в сутки, внутрь
|
С
|
https://easl.eu/publication/easl- guidelines-management-of-hepatitis-b/
|
|
Противодиарейные микроорганизмы
|
Бифидобактерии бифидум
|
Детям дозу препарата определяет врач индивидуально по возрастным категориям.
|
С
|
http://niidi.ru/dotAsset/11fe94bd-e907-4695-9848-1685bfff7bf0.pdf
|
|
Ферментные препараты коррекции панкреатической недостаточности
|
Панкреатин 25 ЕД
(100 мг) |
Дозу препарата определяет врач индивидуально, в зависимости от возраста и степени ферментной недостаточности.
|
С
|
http://niidi.ru/dotAsset/11fe94bd-e907-4695-9848-1685bfff7bf0.pdf
|
|
Стимуляторы моторики желудочно-кишечного тракта
|
Метоклопрамид
Раствор для в/в и в/м введения 1 мл 1 амп. метоклопрамида гидрохлорид 5 мг 10 мг |
Детям старше 6
лет по 5 мг 1-3 раза/сут. Детям дозу препарата определяет врач индивидуально по возрастным категориям. |
С
|
http://niidi.ru/dotAsset/11fe94bd-e907-4695-9848-1685bfff7bf0.pdf
|
|
Ингибиторы протонового насоса
|
Омепразол 20мг
|
Детям дозу препарата определяет врач индивидуально по возрастным категориям.
|
С
|
http://niidi.ru/dotAsset/11fe94b d-e907-4695-9848-1685bfff7bf0.pdf
|
|
Аминокислоты, включая комбинации с полипептидами
|
Аминокислоты для парентерального питания
|
Детям дозу препарата определяет врач индивидуально по возрастным категориям.
|
В
|
http://niidi.ru/dotAsset/11fe94b d-e907-4695-9848-1685bfff7bf0.pdf
|
|
Средство, влияющее на мозговой метаболизм.
|
Оксибутират натрия Разовые дозы: в/в взрослым 30-120 мг/кг, в/м - 100-150 мг/кг, внутрь - 40- 200 мг/кг.
|
Детям дозу препарата определяет врач анестезиолог- реаниматолог индивидуально по возрастным категориям.
|
С
|
http://niidi.ru/dotAsset/11fe94bd-e907-4695-9848-1685bfff7bf0.pdf
|
|
Противоэпилептическое средство, барбитураты и их производные
|
Фенобарбитал 50 мг.
|
Детям дозу препарата определяет врач индивидуально по возрастным категориям.
|
С
|
http://niidi.ru/dotAsset/11fe94bd-e907-4695-9848- 1685bfff7bf0.pdf
|
|
Диуретическое средство
|
Фуросемид 40 мг
|
Детям дозу препарата определяет врач индивидуально по возрастным категориям.
|
С
|
http://niidi.ru/dotAsset/11fe94bd-e907-4695-9848-1685bfff7bf0.pdf
|
|
Дезинтоксикационное средство
|
Глутатион
|
При среднетяжелых и тяжелых формах гепатита различной этиологии - 1,2-2,4 г внутривенно в день в течение 30 дней в виде инфузий.
|
С
|
https://www.scie ncedirect.com/sci ence/article/abs/p ii/S0891584912000366?via%3Dihub
|
|
Плазмозамещающее средство
|
Альбумин 10%,100,200 мл
|
в/ в капельно
|
С
|
https://cr.minzdrav.gov.ru/schema/672_1
|
|
Глюкокортикостероиды
|
Преднизолон, 30 мг/2 мл
|
75-100 мг в сутки
в/в капельно с интервалом в 3-4 раза в течение 7-10 дней. Детям по возрастным дозировкам |
С
|
https://cr.minzdrav.gov.ru/schema/672_1
|
|
Глюкокортикостероиды
|
Дексаметазон 4 мг/мл, амп. по 2 мл
|
8-32 мг/сутки, с коррекцией по состоянию пациента, в/в капельно в течение 7-10 дней.
Детям по возрастным дозировкам |
С
|
https://cr.minzdrav.gov.ru/schema/672_1
|
|
Гемостатическое средство, ингибитор фибринолиза
|
5% раствор аминокапроновой кислоты, 100,250,500 мл
|
200 мл х 2 раза в сутки, в/в капельно.
Детям по возрастным дозировкам |
С
|
https://cr.minzdrav.gov.ru/schema/672_1
|
|
Гепатопротекторное средство
|
Адеметионин
|
5-12 мг/кг/сут,
1-2 раза в/в или в/м. Детям по возрастным дозировкам |
С
|
https://cr.minzdrav.gov.ru/schema/672_1
|
|
Гепатопротекторное средство
|
Глицирризиновая кислота+фосфолипиды
Глицирризиновая кислота фосфолипиды |
пероральный прием по
80 – 120 мг /сут внутрь во время еды. Детям по возрастным дозировкам.. |
С
|
https://www.vidal.ru/drugs/essentigliv
|
|
Препарат для регидратации и дезинтоксикации для парентерального применения
|
Плазма 200 мл, 400 мл
|
Препарат применяют под контролем лабораторных исследований.
Вводят в/в (струйно и капельно). Для детей суточная доза составляет 5-10 мл/кг, скорость введения - 30-60 капель/мин. Детям по возрастным дозировкам |
D
|
http://niidi.ru/d otAsset/11fe94bd-e907-4695-9848-1685bfff7bf0.pdf
|
|
Миотропное спазмолитическое средство
|
Папаверин гидрохлорид
20 мг/мл, амп. по 2 мл |
40-80 мг в сутки,
2-3 раза в/м в сутки. Детям по возрастным дозировкам |
С
|
https://cr.minzdrav.gov.ru/schema/672_1
|
|
Миотропное спазмолитическое средство
|
Дротаверин
20 мг/мл, амп. по 2 мл Платифиллин Р-р д/п/к введения 2 мг/1 мл: амп. 10 шт. |
40-80 мг в сутки,
1-2 раза в/м в сутки. Детям по возрастным дозировкам |
С
|
https://cr.minzdrav.gov.ru/schema/672_1
|
|
Слабительный препарат с осмотическими свойствами.
|
Лактулоза, сироп 667 мг/1 мл: 100 мл,
200 мл, 500 мл или 1000 мл фл. |
Начальная суточная доза 15-45 мл, поддерживающая суточная дозировка 15-30мл. Детям по возрастным дозировкам
|
С
|
https://cr.minzdrav.gov.ru/schema/672_1
|
|
Противорвотное средство - дофаминовых рецепторов антагонист центральный
|
Домперидон, таб. по 10 мг
|
10 - 20 мг 2 раза в сутки внутрь. Детям по возрастным дозировкам.
|
С
|
https://cr.minzdrav.gov.ru/schema/672_1
|
|
Энтеросорбирующее средство
|
Активированный уголь, таб. по 250, 500 мг
|
1 - 2 г - 3 или 4 р./сут. Детям по возрастным дозировкам.
|
С
|
https://cr.minzdrav.gov.ru/schema/672_1
|
|
Противодиарейное средство
|
смектит диоктаэдрический, Порошок д/пригот. сусп. д/приема внутрь 3 гр.
|
по 1 пакетику 3 раза в сутки, растворяя его содержимое в 1/2 стакана воды. Детям по возрастным дозировкам.
|
С
|
https://cr.minzdrav.gov.ru/schema/672_1
|
|
Энтеросорбирующее средство
|
Диоксид кремния коллоидный
|
0,1- 0,2 г на 1 кг массы тела (6-12 г), принимается 3-4 р./сут., растворить в 1/4-1/2 стакана воды
|
C
|
https://cr.minzdrav.gov.ru/schema/672_1
|
|
Пищеварительное ферментное средство
|
Панкреатин, таб. 25 Ед.
|
Капсулы кишечнорастворимые , кишечнорастворимые гранулы Микропеллеты Внутрь. Дозу, схему и длительность применения определяют индивидуально, в зависимости от показаний. Средняя доза для взрослых - 150 000 ЕД/сут. липаз 10000 ЕД амилазы 8000 ЕД протеазы 600 ЕД Е липазы 25000 ЕД амилазы 18000 ЕД. протеазы 1000 ЕД
|
C
|
https://cr.minzdrav.gov.ru/schema/672_1
|
|
Антибиотик-цефалоспорин
|
Цефазолин, флаконы 250, 500, 1000 мг
|
1000 мг 2 раза в сутки в/м
Длительность курса 10 – 14 дней. Детям по возрастным дозировкам. |
C
|
https://cr.minzdrav.gov.ru/schema/672_1
|
|
Антибиотик-цефалоспорин
|
Цефтриаксон, флаконы 250, 500, 1000 мг
|
1000 мг 2 раза в сутки в/м Длительность курса 10 – 14 дней. Детям по возрастным дозировкам.
|
C
|
https://cr.minzdrav.gov.ru/schema/672_1
|
|
Противомикробное и противопротозойное средство
|
Метронидазол, таб. 250 мг
|
250 – 500 мг 3 раза в сутки внутрь. Длительность курса 10 – 14 дней. Детям по возрастным дозировкам.
|
C
|
https://cr.minzdrav.gov.ru/schema/672_1
|
|
Антибиотик
|
Рифаксимин 600 мг/200мг
|
600 мг / 200 мг каждые 8 ч/каждые 8–12 ч., внутрь Продолжительность лечения не должна превышать 7 дней
|
C
|
https://cr.minzdrav.gov.ru/schema/672_1
|
|
Гипоазотемическое средство
|
L-орнитин Lаспартат
|
- до 4-х ампул в сутки, растворив содержимое ампул в 500 мл инфузионного раствора; в зависимости от степени тяжести состояния вводят до 8 ампул в сутки. При печеночной энцефалопатии Детям по возрастным дозировкам
|
B
|
https://diseases. medelement.com/disease/острыевирусныегепатиты-в-d-ис-увзрослых/14164
|
|
НПВП
|
Ибупрофен, таблетки по 200 мг
|
По 1 таблетки 3 -4 раза в сутки. Детям по возрастным дозировкам.
|
C
|
https://cr.minzdrav.gov.ru/schem a/672_1
|
Алгоритм патогенетического лечения пациентов с острыми парентеральными гепатитами в зависимости от тяжести течения заболевания
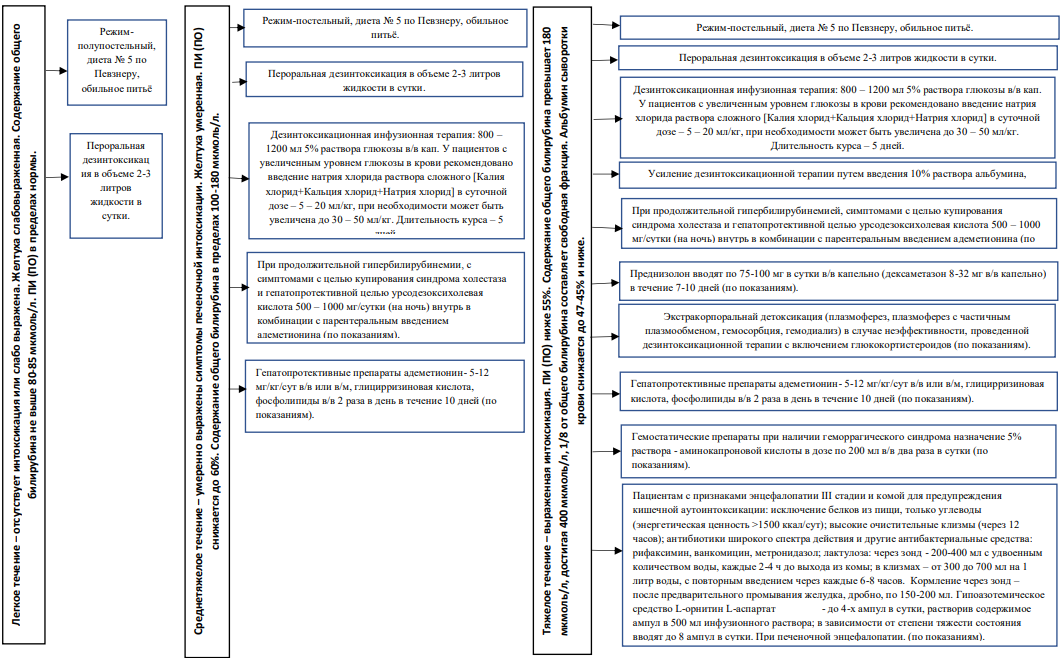
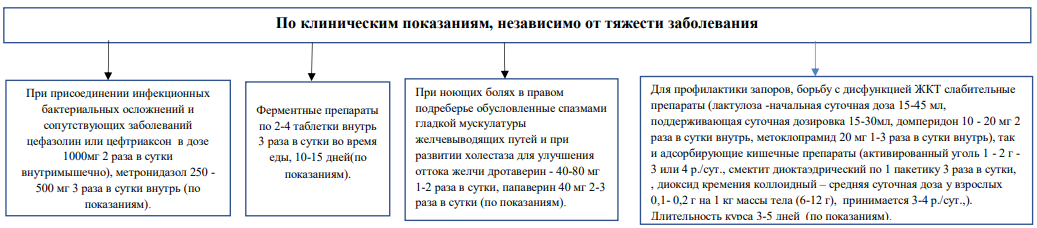
Хирургическое вмешательство: не проводится.


Хирургическое вмешательство: не проводится.
Дальнейшее ведение: Выписка производится при отсутствии жалоб, хорошем общем самочувствии, сокращении размеров печени в динамике, снижении активности АлАТ, АсАТ и билирубина до 2-кратной нормы и нормализации показателей других лабораторных исследований, но не менее чем через 21 день. Все переболевшие ОВГВ, ОГВС в течение 30 дней после выписки из стационара проходят первичное диспансерное обследование у инфекциониста в стационаре. Диспансеризация переболевших ОВГВ, ОВГС осуществляется по клиническим показаниям в гепатологических центрах или в кабинетах инфекционных заболеваний территориальных поликлиник с письменной рекомендацией лечащего врача, выдаваемой на руки больному. Длительность диспансерного наблюдения в течение 1 года с проведением АЛТ, ОАК, билирубина каждые 3 мес.
Снятие с учета проводится: 1. при отсутствии клинических проявлений, 2. нормализации биохимических показателей, 3. исчезновении ДНК ВГВ, HBsAg и появлении antiHBs. РНК ВГС но не менее чем через 1 год после выписки и обязательно оформляется в виде консультативного осмотра.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе
- купирование интоксикации;
- купирование желтухи;
- нормализация размеров печени;
- нормализация показателей общего билирубина, АсАТ и АлАТ.
- купирование желтухи;
- нормализация размеров печени;
- нормализация показателей общего билирубина, АсАТ и АлАТ.
Госпитализация
Показания для госпитализации с учетом видов оказания медицинской помощи:
Показания для плановой госпитализации: нет
Показания для экстренной госпитализации:
|
А 1
|
условиях стационара, из-за возможности развития тяжелых форм и осложнений, а также сложности проведения исследований в амбулаторных условиях.
|
|
|
|
http://niidi.ru/dotAsset/73fc4d3e-b230-4681-b0b5-9acb51f926de.pdf
National Guidelines for Diagnosis & Management of Viral Hepatitis , ministry of health Indi 2018 https://nvhcp.mohfw.gov.in/common_libs/diagnosis-management-viral-hepatitis.p |
|
Информация
Источники и литература
-
Клинические протоколы, руководства, рекомендации Министерства здравоохранения Республики Узбекистан 2024
- Клинические протоколы, руководства, рекомендации Министерства здравоохранения Республики Узбекистан 2024 - 1. Информационный бюлеттен ВОЗ по вирусному гепатиту В от 18 июля 2023 года. https://www.who.int/news-room/fact-sheets/detail/hepatitis-b 2. Центр по контролю и профилактике заболеваний (CDC). Рекомендации по профилактике и контролю инфекции HCV и хронических заболеваний, связанных с HCV. Рекомендации и руководства. https://www.cdc.gov/hepatitis/hcv/management.htm#section1 1. Graham Parsons, Hepatitis C: epidemiology, transmission and presentation https://doi.org/10.1002/psb.1992 https://wchh.onlinelibrary.wiley.com/doi/full/10.1002/psb.1992 2. Информационный бюллетень ВОЗ по вирусному гепатиту С от 18 июля 2023 года. https://www.who.int/news-room/fact-sheets/detail/hepatitis-c 3. Информационный бюллетень ВОЗ по вирусному гепатиту Д от 20 июля 2023 года https://www.who.int/news-room/fact-sheets/detail/hepatitis-d 4. Национальный протокол по диагностике и ведению вирусных гепатитов. Министерство здравохранения и семейного благосостояния Индии. https://main.mohfw.gov.in/sites/default/files/Diagnosis and management of viral%2 0Hepatitis Final_Reference File_0.pdf 5. Клинические рекомендации по острым парентеральным гепатитам взрослых (РФ). https://cr.minzdrav.gov.ru/schema/672_1 6. Острый вирусный гепатит С у детей. Клинические рекомендации. Межрегиональной общественной организацией «Ассоциация врачей инфекционистов Санкт-Петербурга и Ленинградской области» (МОО АВИСПО). Международной общественной организацией «Евро-Азиатское Общество по Инфекционным Болезням» https://medi.ru/klinicheskie-rekomendatsii/ostryj-virusnyj-gepatit-s-u-detej_14150/ 7. Клинические протоколы МЗ РК-2015 года. Острые вирусные гепатиты В, Д и С у взрослых. https://diseases.medelement.com/disease/острые-вирусные-гепатиты-в-d-и-с-у-взрослых/14164 8. Рекомендации EASL 2017 по гепатитам. https://easl.eu/publication/easl-guidelines-management-of-hepatitis-b/ 9. Рекомендации EASL 2018 по гепатитам. https://easl.eu/publication/easl-recommendations-treatment-of-hepatitis-c/ 12 . https://iris.who.int/bitstream/handle/10665/255841/WER9227- rus.pdf?sequence=5&isAllowed=y 13. https://www.globalhep.org/sites/default/files/content/resource/files/2023- 08/hbv China guidelines update 2022.pdf 14. https://diseases.medelement.com/disease/острый-гепатит-в-у-взрослых-кп-рф2021/16918 15. https://diseases.medelement.com/disease/хронический-вирусный-гепатит-с-у-взрослыхкр-рф-2021/17070
Информация
В разработке клинического протокола и стандарта внесли вклад:
По организации процесса члены рабочей группы по направлению инфекционные болезни:
|
1. Таджиев Б.М.
|
Директор центра, д м.н., профессор
|
РСНПМЦЭМИПЗ
|
|
2. Таджиева Н.У.
|
Заместитель директора по научной работе, д.м.н.
|
РСНПМЦЭМИПЗ
|
Список основных авторов:
|
1.
|
Мусабаев Э.И.
|
Директор института, академик, д.м.н., академик АН РУз
|
НИИ вирусологии РСНПМЦЭМИПЗ
|
|
2. |
Туйчиев Л.Н. |
Заведующий кафедрой инфекционных и детских инфекционных болезней Ташкентской медицинской
академии, д.м.н, профессор |
Ташкентская Медицинская Академия |
|
3.
|
Абдукадырова М.А.
|
Главный научный сотрудник, д.м.н., с.н.с.
|
НИИ вирусологии РСНПМЦЭМИПЗ
|
|
4.
|
Касимова Р.И.
|
Руководитель отдела, д.м.н.
|
НИИ вирусологии РСНПМЦЭМИПЗ
|
|
5.
|
Байжанов А.К.
|
Руководитель отдела, д.м.н., с.н.с.
|
НИИ вирусологии РСНПМЦЭМИПЗ
|
|
6. |
Хикматуллаева А.С. |
Заместитель директора по научной работе, д.м.н., с.н.с.
|
НИИ вирусологии РСНПМЦЭМИПЗ
|
|
7. |
Рахимова В.Ш. |
Доцент кафедры инфекционных и детских инфекционных болезней, к.м.н. |
Центра развития профессиональной подготовки медицинских работников
|
|
8. |
Эгамова И.Н. |
Заместитель главного врача по организационно-методической работе, PhD
|
НИИ вирусологии РСНПМЦЭМИПЗ
|
|
9. |
Бригида К.С. |
Врач-инфекционист, PhD |
Клиника НИИ вирусологии РСНПМЦЭМИПЗ
|
|
10. |
Муминова М.Т.
|
Доцент, к.м.н.
|
Кафедра инфекционных и детских инфекционных болезней Ташкентской медицинской Академии |
|
11. |
Бакиева Ш.Р. |
Врач-инфекционист, PhD |
Клиника НИИ вирусологии РСНПМЦЭМИПЗ
|
|
12. |
Абдурахимова Д.Р. |
Врач-инфекционист |
Клиника НИИ вирусологии РСНПМЦЭМИПЗ
|
|
13. |
Долимов Т.К. |
Врач-инфекционист, д.м.н. |
Клиника РСНПМЦЭМИПЗ
|
Организационные аспекты протокола:
Информация об отсутствиии конфликта интересов: нет
|
Рецензенты:
|
|
|
Камилов Фарход Хайдарович
|
д.м.н., доцент кафедры инфекционных, детских инфекционных болезней, эпидемиологии, фтизиатрии и пульмонологии Ташкентского педиатрического медицинского института
|
|
Кошерова Бахыт Нургалиевна
|
Главный инфекционист МЗ Республики Казахстан, доктор медицинских наук, профессор НАО "Медицинский университет Астана"
|
Экспертная оценка со стороны специалистов Экспертной группы при Министерстве здравоохранения Республики Узбекистан:
-
Холматова К.Ш-к.м.н., заместитель главного врача по лечебной работе клиники РСНПМЦЭМИПЗ, главный специалист инфекционной Министерстве здравоохранения Республики Узбекистан.
Дата обсуждения.
Клинический протокол обсужден и рекомендован к утверждению путем достижения неформального консенсуса на заключительном Совещании рабочей группы с участием профессорско-преподавательского состава высших учебных заведений, членов ассоциации инфекционистов Узбекистана, организаторов здравоохранения (директоров филиалов РСНПМЦЭМИПЗ и заместителей), врачей региональных учреждений системы инфекционной службы в онлайн-формате 9 ноября 2023 г., протокол №9.
Руководитель рабочей группы - д.м.н. Академик АН РУз, Э.И.Мусабаев, директор НИИ Вирусологии РСНПМЦЭМИПЗ
Данный клинический протокол и стандарт были разработаны при организационной и методической поддержке со стороны специалистов Министерство здравоохранения Республики Узбекистан. Под руководством заместителя министра д.м.н., Ф.Шарипова, Начальника отдела разработки и внедрения клинических протоколов и стандартов д.м.н. С.Убайдуллаевой, Главных специалистов отдела разработки клинических протоколов и стандартов Ш.Нуримовой, и Г.Джумаевой.
Выписка из протокола координационного совета при Министерстве здравоохранения (29.04.2024, №3).
Условия пересмотра протокола: через 3 года после опубликования или при наличии новых методов диагностики и лечения с доказанной эффективностью.
Список сокращений
Руководитель рабочей группы - д.м.н. Академик АН РУз, Э.И.Мусабаев, директор НИИ Вирусологии РСНПМЦЭМИПЗ
Данный клинический протокол и стандарт были разработаны при организационной и методической поддержке со стороны специалистов Министерство здравоохранения Республики Узбекистан. Под руководством заместителя министра д.м.н., Ф.Шарипова, Начальника отдела разработки и внедрения клинических протоколов и стандартов д.м.н. С.Убайдуллаевой, Главных специалистов отдела разработки клинических протоколов и стандартов Ш.Нуримовой, и Г.Джумаевой.
Выписка из протокола координационного совета при Министерстве здравоохранения (29.04.2024, №3).
Условия пересмотра протокола: через 3 года после опубликования или при наличии новых методов диагностики и лечения с доказанной эффективностью.
Список сокращений
|
anti-HBc IgM
|
антитела к HBcAg класса М
|
|
anti-HBe
|
антитела к HBeAg
|
|
anti-HBs
|
антитела к HBsAg
|
|
anti-ВГС
|
антитела к вирусу гепатита C
|
|
anti-ВГД
|
антитела к вирусу гепатита Д
|
|
anti-ВГД IgM
|
антитела к вирусу гепатита Д класса М
|
|
anti-HIV
|
антитела к ВИЧ
|
|
anti-НВс IgG
|
антитела к HBcAg класса G
|
|
HBcAg
|
сердцевинный или ядерный антиген гепатита В
|
|
HBeAg
|
антиген инфекциозности вируса гепатита В
|
|
HBsAg
|
поверхностный антиген вируса гепатита В
|
|
ВГВ
|
вирус гепатита В
|
|
ВГВ ДНК
|
ДНК вируса гепатита В
|
|
ВГС
|
вирус гепатита С
|
|
ВГС РНК
|
РНК вируса гепатита С
|
|
ВГД
|
вирус гепатита Д
|
|
ВГД РНК
|
РНК вируса гепатита Д
|
|
IgG
|
иммуноглобулины класса G
|
|
N
|
норма
|
|
АИГ
|
аутоиммунный гепатит
|
|
АЛТ
|
аланинаминотрансфераза
|
|
АСТ
|
аспартатаминотрансфераза
|
|
ВГН
|
верхняя граница нормы
|
|
ВИЧ
|
Вирус иимунодефицита человека
|
|
ГГТП
|
гамма-глутамилтранспептидаза
|
|
ГЦК
|
гепатоцеллюлярная карцинома
|
|
ДВС
|
диссеминированное внутрисосудистое свертывание крови
|
|
ДНК
|
дезоксирибонуклеиновая кислота
|
|
ИВЛ
|
искусственная вентиляция легких
|
|
ИППП
|
инфекции, передаваемые половым путем
|
|
ИФА
|
иммуноферментный анализ
|
|
ИХА
|
иммунохимический анализ
|
|
КИЗ
|
кабинет инфекционных заболеваний
|
|
КТ
|
компьютерная томография
|
|
ЛФК
|
лечебная физическая культура
|
|
МЕ
|
международные единицы
|
|
Мл
|
миллилитр
|
|
МНО
|
международное нормализованное отношение
|
|
МРТ
|
магнитно-резонансная томография
|
|
ОАК
|
общий анализ крови
|
|
ОАМ
|
общий анализ мочи
|
|
ОБП
|
органы брюшной полости
|
|
ОВГ
|
Острый вирусный гепатит
|
|
ОПЭ
|
острая печеночная энцефалопатия
|
|
ПБЦ
|
первичный биллиарный цирроз печени
|
|
ПВ
|
протромбиновое время
|
|
ПВТ
|
противовирусная терапия
|
|
ИНФ
|
пегилированный интерферон
|
|
ПСХ
|
первичный склерозирующий холангит
|
|
ПЦР
|
полимеразная цепная реакция
|
|
РУз
|
Республика Узбекистан
|
|
РНК
|
рибонуклеиновая кислота
|
|
СОЭ
|
скорость оседания эритроцитов
|
|
ТП
|
трансплантация печени
|
|
УД
|
уровень доказательности
|
|
УЗИ
|
ультразвуковое исследование
|
|
ХГ
|
хронический гепатит
|
|
ЦП
|
цирроз печени
|
|
ЩФ
|
щелочная фосфатаз
|
Шкала уровня доказательности, на основе доказательной медицины.
Шкала оценки уровней достоверности доказательств для методов диагностики (диагностических вмешательств)
Шкала оценки уровней достоверности доказательств для методов диагностики (диагностических вмешательств)
|
УДД
|
Расшифровка
|
|
1 |
Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа
|
|
2 |
Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа
|
|
3 |
Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования
|
|
4
|
Несравнительные исследования, описание клинического случая
|
|
5
|
Имеется лишь обоснование механизма действия или мнение экспертов
|
Шкала оценки уровней достоверности доказательств для профилактических, лечебных, реабилитационных вмешательств
|
УДД
|
Расшифровка
|
|
1
|
Систематический обзор РКИ с применением мета-анализа
|
|
2
|
Отдельные РКИ и систематические обзоры исследований любого дизайна, за
исключением РКИ, с применением мета-анализа |
|
3
|
Нерандомизированные сравнительные исследования, в т.ч. когортные исследования
|
|
4
|
Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай-контроль»
|
|
5
|
Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов
|
Шкала оценки уровней убедительности рекомендаций для профилактических, диагностических, лечебных, реабилитационных вмешательств
|
УУР
|
Расшифровка
|
|
A |
Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными)
|
|
B |
Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными)
|
|
C |
Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными)
|
Приложение-1
Особенности течения острого парентерального вирусного гепатита у беременных женщин.
При остром ВГВ, вероятность передачи инфекции ребенку зависит от времени заражения, которое является самым высоким, когда матери заражаются ВГВ в третьем триместре.
Вирус ГВ проходит через плаценту и возможно внутриутробное заражение плода. Однако преимущественно происходит интранатальное инфицирование (90–95%), на пре- и постнатальное заражение (5–10% случаев). Если вирусный гепатит В завершается в течение первых 2 триместров беременности, инфицирования ребенка не происходит, а также в тех случаях, когда к моменту родов HBsAg в крови не определяется.
Острый Гепатиту В у беременных часто протекает с развитием острой печеночной энцефалопатии и комы. Причиной смерти беременных с острым гепатитом в 93,5% случаев является острая печеночная энцефалопатия. Печеночная недостаточность клинически выражается: энцефалопатией, прогрессирующей желтухой, желудочно-кишечными кровотечениями, сепсисом, коагулопатией, гипогликемией, почечной недостаточностью, нарушением электролитного баланса.
ОВГВ у 72,7–84,8% беременных женщин наблюдается среднетяжелая форма и у 11,4% – тяжелая.
Свойственное вирусному гепатиту В ухудшение состояния во второй половине беременности представляет угрозу для жизни женщины, так как ГВ может осложниться острой печеночной недостаточностью с энцефалопатией и комой, с высокой летальностью (летальность в 3 раза выше, чем у небеременных). К развитию острой печеночной энцефалопатии предрасполагают III триместр беременности, наличие преэклампсии у 22%., несвоевременная госпитализация вследствие поздней диагностики болезни. В стадии нарастания желтухи и интоксикации гепатит нередко приводит к внутриутробной гибели плода и преждевременным родам, следствием которых могут быть массивный некроз печени и смерть. Ранний токсикоз возникает у 29–35% женщин.
Характерным осложнением беременности является угроза ее прерывания (у 53%), и преждевременные роды происходят у 22–38% рожениц. Частота самопроизвольных абортов при вирусном гепатите В при легком течении отмечено у 7,7%, при среднетяжелом у 34,1%, при тяжелом у 55,5% беременных. Невынашиваемость беременности при остром вирусном гепатите С (ВГС) примерно такая же как при ВГВ (15-20%).
При остром ВГВ, вероятность передачи инфекции ребенку зависит от времени заражения, которое является самым высоким, когда матери заражаются ВГВ в третьем триместре.
Вирус ГВ проходит через плаценту и возможно внутриутробное заражение плода. Однако преимущественно происходит интранатальное инфицирование (90–95%), на пре- и постнатальное заражение (5–10% случаев). Если вирусный гепатит В завершается в течение первых 2 триместров беременности, инфицирования ребенка не происходит, а также в тех случаях, когда к моменту родов HBsAg в крови не определяется.
Острый Гепатиту В у беременных часто протекает с развитием острой печеночной энцефалопатии и комы. Причиной смерти беременных с острым гепатитом в 93,5% случаев является острая печеночная энцефалопатия. Печеночная недостаточность клинически выражается: энцефалопатией, прогрессирующей желтухой, желудочно-кишечными кровотечениями, сепсисом, коагулопатией, гипогликемией, почечной недостаточностью, нарушением электролитного баланса.
ОВГВ у 72,7–84,8% беременных женщин наблюдается среднетяжелая форма и у 11,4% – тяжелая.
Свойственное вирусному гепатиту В ухудшение состояния во второй половине беременности представляет угрозу для жизни женщины, так как ГВ может осложниться острой печеночной недостаточностью с энцефалопатией и комой, с высокой летальностью (летальность в 3 раза выше, чем у небеременных). К развитию острой печеночной энцефалопатии предрасполагают III триместр беременности, наличие преэклампсии у 22%., несвоевременная госпитализация вследствие поздней диагностики болезни. В стадии нарастания желтухи и интоксикации гепатит нередко приводит к внутриутробной гибели плода и преждевременным родам, следствием которых могут быть массивный некроз печени и смерть. Ранний токсикоз возникает у 29–35% женщин.
Характерным осложнением беременности является угроза ее прерывания (у 53%), и преждевременные роды происходят у 22–38% рожениц. Частота самопроизвольных абортов при вирусном гепатите В при легком течении отмечено у 7,7%, при среднетяжелом у 34,1%, при тяжелом у 55,5% беременных. Невынашиваемость беременности при остром вирусном гепатите С (ВГС) примерно такая же как при ВГВ (15-20%).
Прерывание беременности в остром периоде вирусного гепатита при любом сроке может привести к ухудшению течения болезни. Аборты при ГВ отягощают течение болезни, особенно если имеются признаки цитолитического синдрома, свидетельством которого является повышение активности АЛТ. При необходимости проведения аборта его можно сделать во II триместре беременности (в 19–21 нед.) при нормализации клинико- биохимических показателей. Нужно максимально отсрочить роды из-за прогрессирования тяжести болезни. Прогноз благоприятнее, если роды происходят в период реконвалесценции, а не в острой стадии болезни .
Острый вирусный гепатит В, развившийся в периоде лактации, протекает еще тяжелее, чем во время беременности. У лактирующих женщин гепатит протекает с более выраженными симптомами интоксикации, длительной гиперферментемией и гепатомегалией.
Послеродовые гнойно-септические заболевания учащены в связи с угнетением иммунного статуса не только за счет беременности, но и за счет гепатита, и активизации на этом фоне бактериальной микрофлоры
.
При тяжелом течении ГВ у беременных наблюдается угнетение функции фетоплацентарной системы.
Тератогенность вируса не доказана, поэтому врожденные уродства не развиваются.
Если гепатит возникает в I и II триместрах беременности, вероятность заболевания новорожденных невелика, если в III триместре – риск заболевания для ребёнка составляет 25– 76%. Дети рождаются чаще всего недоношенными в состоянии гипоксии. У 25% детей в дальнейшем наблюдаются отставание в общем развитии и предрасположенность к различным заболеваниям. Очень высока неонатальная смертность.
(Gambarin-Gelwan M. Hepatitis B in pregnancy // Clinical Liver Diseases. 2007. №l(4). P.945–63. 13. Lavanchy D. Worldwide epidemiology of HBV infection, disease burden, and vaccine prevention // Clinical Virology. 2005. №34(Supp.1). SI–3. 14. Pol S., Vallet-Pichard V., Corouge M., Mallet V.O. Hepapitis C: epidemiology, diagnosis, natural history and therapy // Contribution. Nephrology. 2012. №176. P.1-9. 15. Shepard C.W., Simard E.P., Fiore A.E., Bell B.P. Hepatitis B virus infection: epidemiology and vaccination // Epidemiology Review. 2006. №28. P.112-125. 16. WHO medical eligibility criteria for contraception. WHO World Health Organization. 2008)
https://www.who.int/news-room/questions-and-answers/item/hepatitis-preventing-mother- to-child-transmission-of-the-hepatitis-b-virus
При остром гепатите В при соответствующей иммунопрофилактике, включая введение вакцины против гепатита В, грудное вскармливание детей от матери, инфицированной ВГВ, не противопоказано и не представляет дополнительного риска передачи вируса гепатита В.
https://www.sciencedirect.com/science/article/pii/S0168827823001812
Острый вирусный гепатит В, развившийся в периоде лактации, протекает еще тяжелее, чем во время беременности. У лактирующих женщин гепатит протекает с более выраженными симптомами интоксикации, длительной гиперферментемией и гепатомегалией.
Послеродовые гнойно-септические заболевания учащены в связи с угнетением иммунного статуса не только за счет беременности, но и за счет гепатита, и активизации на этом фоне бактериальной микрофлоры
.
При тяжелом течении ГВ у беременных наблюдается угнетение функции фетоплацентарной системы.
Тератогенность вируса не доказана, поэтому врожденные уродства не развиваются.
Если гепатит возникает в I и II триместрах беременности, вероятность заболевания новорожденных невелика, если в III триместре – риск заболевания для ребёнка составляет 25– 76%. Дети рождаются чаще всего недоношенными в состоянии гипоксии. У 25% детей в дальнейшем наблюдаются отставание в общем развитии и предрасположенность к различным заболеваниям. Очень высока неонатальная смертность.
(Gambarin-Gelwan M. Hepatitis B in pregnancy // Clinical Liver Diseases. 2007. №l(4). P.945–63. 13. Lavanchy D. Worldwide epidemiology of HBV infection, disease burden, and vaccine prevention // Clinical Virology. 2005. №34(Supp.1). SI–3. 14. Pol S., Vallet-Pichard V., Corouge M., Mallet V.O. Hepapitis C: epidemiology, diagnosis, natural history and therapy // Contribution. Nephrology. 2012. №176. P.1-9. 15. Shepard C.W., Simard E.P., Fiore A.E., Bell B.P. Hepatitis B virus infection: epidemiology and vaccination // Epidemiology Review. 2006. №28. P.112-125. 16. WHO medical eligibility criteria for contraception. WHO World Health Organization. 2008)
https://www.who.int/news-room/questions-and-answers/item/hepatitis-preventing-mother- to-child-transmission-of-the-hepatitis-b-virus
При остром гепатите В при соответствующей иммунопрофилактике, включая введение вакцины против гепатита В, грудное вскармливание детей от матери, инфицированной ВГВ, не противопоказано и не представляет дополнительного риска передачи вируса гепатита В.
https://www.sciencedirect.com/science/article/pii/S0168827823001812
https://www.10gkb.by/informatsiya/stati/virusnye-gepatity-i-beremennost
При остром вирусном гепатите С отмечается увеличение частоты задержки внутриутробного развития, низкая масса тела при рождении, более высокая частота госпитализации новорожденных в отделения интенсивной терапии и более частой потребности в искусственной вентиляции легких.
Перинатальное заражение ВГС может привести к хронизации в 80% случаев. Примерно 6–7% младенцев и детей, подвергшихся перинатальному контакту (т.е. подвергшихся воздействию во время беременности или родов), заразятся ВГС.
Данные о влиянии инфекции ВГС на беременность, роды и неонатальные исходы неоднозначны. Исследования постоянно демонстрируют повышенный риск развития гестационного сахарного диабета и внутрипеченочного холестаза беременных, связанных с инфекцией ВГС. Некоторые исследования обнаружили связь между инфекцией ВГС и неблагоприятными исходами при родах и новорожденности.
https://www.cdc.gov/mmwr/volumes/72/rr/rr7204a1.htm
Следует скрупулезно проводить профилактику избыточной кровопотери в родах. Нельзя предлагать плановое кесарево сечение только потому, что у матери есть HCV, не следует препятствовать грудному вскармливанию женщинами с изолированной HCV- инфекцией, но следует прекращать грудное вскармливание при наличии у них кровоточащих травм сосков
Дифференциальная диагностика Острый вирусный гепатит во время беременности требует дифференциальной диагностики заболеваний печени, характерных только для беременности, в частности HELLP-синдрома, внутрипеченочного холестаза при беременности и острого жирового гепатоза беременных.
При остром вирусном гепатите С отмечается увеличение частоты задержки внутриутробного развития, низкая масса тела при рождении, более высокая частота госпитализации новорожденных в отделения интенсивной терапии и более частой потребности в искусственной вентиляции легких.
Перинатальное заражение ВГС может привести к хронизации в 80% случаев. Примерно 6–7% младенцев и детей, подвергшихся перинатальному контакту (т.е. подвергшихся воздействию во время беременности или родов), заразятся ВГС.
Данные о влиянии инфекции ВГС на беременность, роды и неонатальные исходы неоднозначны. Исследования постоянно демонстрируют повышенный риск развития гестационного сахарного диабета и внутрипеченочного холестаза беременных, связанных с инфекцией ВГС. Некоторые исследования обнаружили связь между инфекцией ВГС и неблагоприятными исходами при родах и новорожденности.
https://www.cdc.gov/mmwr/volumes/72/rr/rr7204a1.htm
Следует скрупулезно проводить профилактику избыточной кровопотери в родах. Нельзя предлагать плановое кесарево сечение только потому, что у матери есть HCV, не следует препятствовать грудному вскармливанию женщинами с изолированной HCV- инфекцией, но следует прекращать грудное вскармливание при наличии у них кровоточащих травм сосков
Дифференциальная диагностика Острый вирусный гепатит во время беременности требует дифференциальной диагностики заболеваний печени, характерных только для беременности, в частности HELLP-синдрома, внутрипеченочного холестаза при беременности и острого жирового гепатоза беременных.
Таблица 3
Таблица 4
|
Болезнь
|
Триместр
|
Частота
|
Основные симптомы
|
Лабораторные результаты
|
|
Преэклампсия и эклампсия
|
2-й или 3-й
|
5-10%
|
Тошнота, рвота, боль в эпигастрии, отёки, артериальная гипертония, заторможенность, желтуха (на последних стадиях)
|
АЛТ <500 ЕД/л,
протеинурия, ДВСсиндром (7%) |
|
HELLP-синдром
|
3-й
|
0.1% (4-12%
у женщин с преэклампсией) |
Признаки преэклампсии (гипертония, головная боль, нарушения зрения), боль в эпигастрии, тошнота, рвота, гематурия, желтуха (на последних
стадиях) |
Гемолиз, АЛТ <500
ЕД/л, тромбоциты <100x9 9/л., увеличение ЛДГ, ДВС-синдром (20% - 40%) |
|
Острая жировая дистрофия печени у беременных
|
3-й
|
0.01%
|
Недомогание, боль в верхних отделах живота, тошнота, рвота, желтуха (очень часто), энцефалопатия (на последних стадиях)
|
АЛТ <500 ЕД/л,
гипербилирубинемия, гипогликемия, увеличенный уровень аммиака; лейкоцитоз, ДВС-синдром (>75%) - тромбоцитопения, продленное ПТ, гипофибриногенемия |
|
Внутрипеченочн ый холестаз АЛТ <500 ЕД/л,
выраженное |
2-й
3-й |
0.1-0.2% (от
20% до 60%, спустя 1-4 недели после зуда); |
Интенсивный зуд; желтуха; стеаторрея
|
повышение ЩФ и ГГТП, увеличенный уровень желчных кислот, билирубин <103 мкмоль/л
|
|
Вирусный гепатит
|
Любой
|
|
Как в общей популяции Тошнота, рвота, желтуха, лихорадка
|
АЛТ >500 ЕД/л,
резкое увеличение билирубина >100 мкмоль/л, положительные серологические тесты |
http://zdrav.spb.ru/media/filebrowser/острая_жировая_дистрофия_печени_у_беременны х_интенсивная_терапия_и_акушерская_тактика.pdf
Uspenskaya Yu.B., Kuznetsova I.V. Differential diagnosis of subclinical isolated increaseof hepatic transaminases in the second half of pregnancy. Gynecology. 2015; 17 (5): 14–18. GYNECOLOGY | Vol. 17 | No. 5 15 PREGNANCY PATHOLOGY' PROPHYLAXIS
 file:///C:/Users/User/Downloads/28457-56842-1-PB.pdf
file:///C:/Users/User/Downloads/28457-56842-1-PB.pdf
Uspenskaya Yu.B., Kuznetsova I.V. Differential diagnosis of subclinical isolated increaseof hepatic transaminases in the second half of pregnancy. Gynecology. 2015; 17 (5): 14–18. GYNECOLOGY | Vol. 17 | No. 5 15 PREGNANCY PATHOLOGY' PROPHYLAXIS
 file:///C:/Users/User/Downloads/28457-56842-1-PB.pdf
file:///C:/Users/User/Downloads/28457-56842-1-PB.pdfВсе беременные женщины с острым вирусным гепатитом должны получать комплексное лечение со специализированной междисциплинарной командой (инфекционист, акушер гинеколог, реаниматолог).
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.