Остеоартроз
 Версия: Клинические протоколы МЗ РК - 2022 (Казахстан)
Версия: Клинические протоколы МЗ РК - 2022 (Казахстан)
Артроз первого запястно-пястного сустава (M18), Гонартроз [артроз коленного сустава] (M17), Другие артрозы (M19), Коксартроз [артроз тазобедренного сустава] (M16), Первичный генерализованный (остео)артроз (M15.0), Полиартроз (M15), Узлы Бушара (с артропатией) (M15.2), Узлы Гебердена (с артропатией) (M15.1)
Ревматология
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «04» ноября 2024 года
Протокол № 218
КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
ОСТЕОАРТРОЗ (ОСТЕОАРТРИТ)
Остеоартроз (Остеоартрит) (ОА) — гетерогенная группа заболеваний различной этиологии со сходными биологическими, морфологическими, клиническими проявлениями и исходом, в основе которых лежит поражение всех компонентов сустава, в первую очередь хряща, а также субхондральной кости, синовиальной оболочки, связок, капсулы, околосуставных мышц.
Код(ы) МКБ-10:
Остеоартроз (Остеоартрит) (ОА) — гетерогенная группа заболеваний различной этиологии со сходными биологическими, морфологическими, клиническими проявлениями и исходом, в основе которых лежит поражение всех компонентов сустава, в первую очередь хряща, а также субхондральной кости, синовиальной оболочки, связок, капсулы, околосуставных мышц.
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10:
|
Код
|
Название |
| М 15 | Полиартроз |
|
М15.0
|
Первичный генерализованный (остео)артроз |
| M15.1 | Узлы Гебердена (с артропатией) |
| М15.2 | Узлы Бушара (с артропатией) |
| М16 |
Коксартроз [артроз тазобедренного сустава]
|
| М17 | Гонартроз [артроз коленного сустава] |
| М18 | Артроз первого запястно-пястного сустава |
| М19 | Другие артрозы |
Дата разработки/пересмотра протокола: 2013 год (пересмотр 2016 г./2022 г.)
Категория пациентов: взрослые.
Сокращения, используемые в протоколе:
Пользователи протокола: ревматологи, врачи общей практики, терапевты, травматологи.
Категория пациентов: взрослые.
Сокращения, используемые в протоколе:
|
АЛТ
|
аланинаминотрансфераза |
| АСТ | аспартатаминотрансфераза |
| АЦЦП | антитела к циклическому цитруллинированному пептиду |
|
БАК
|
биохимический анализ крови |
| В/с | внутрисуставное |
| ЖКТ | желудочно-кишечный тракт |
|
ИПП
|
ингибиторы протонной помпы |
| ИФА | иммуноферментный анализ |
| КВЗ риск | риск кардиоваскулярных заболеваний |
| КТ | компьютерная томография |
|
МРТ
|
магнитнорезонансная томография |
| НПВП | нестероидные противовоспалительные препараты |
| ОА | остеоартроз |
| ОАК | общий анализ крови |
| ОАМ | общий анализ мочи |
|
ПЦР
|
полимеразная цепная реакция |
| РФ | ревматоидный фактор |
| СРБ | С-реактивный белок |
|
УЗИ
|
ультразвуковое исследование |
| ЭКГ | электрокардиография |
| ФГДС | фиброгастродуоденоскопия |
| ФНС | функциональная недостаточность суставов |
|
ЦОГ
|
циклооксигеназа |
| IGRA-тесты | иммунологические тесты для диагностики туберкулеза |
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D |
Описание серии случаев или неконтролируемое исследование или мнение экспертов.
|
Классификация
Классификация [3 - 5]
Классификация остеоартроза
I. Патогенетические варианты:
Первичный (идиопатический) ОА.
Вторичный ОА:
- посттравматический;
- врожденные, приобретенные или эндемические заболевания (болезнь Пертеса, синдром гипермобильности и т.д.);
- метаболические болезни: (охроноз), болезнь Гоше, гемохроматоз;
- эндокринные заболевания: сахарный диабет, акромегалия, гиперпаратиреоз, гипотиреоз;
- болезнь отложения кальция (фосфат кальция, гидроксиапатит кальция);
- невропатии (болезнь Шарко);
- другие заболевания: аваскулярный некроз, болезнь Педжета и др.
II. Клинические формы первичного ОА:
локальная;
генерализованная.
III. Преимущественная локализация:
межфаланговые суставы (узелки Гебердена, Бушара);
коленные суставы (гонартроз);
тазобедренные суставы (коксартроз);
другие суставы.
IV. Рентгенологическая стадия [4]:
0 – изменения отсутствуют;
I– сомнительные рентгенологические признаки;
II– минимальные изменения (небольшое сужение суставной щели, единичные остеофиты);
III – умеренные проявления (умеренное сужение суставной щели, множественные остеофиты);
IV– выраженные изменения (суставная щель почти не прослеживается, грубые остеофиты).
V. Синовиит:
имеется;
отсутствует.
VI. Функциональная способность суставов (ФНС):
0 – сохранена (ФНС 0);
1 - функциональная способность ограничена (ФНС 1);
2 – трудоспособность утрачена (ФНС 2);
3 – нуждается в постороннем уходе (ФНС 3).
Факторы риска: возраст, избыточная масса тела, генетическая предрасположенность, фоновое заболевание (дефицит эстрогенов в постменопаузе у женщин, травмы суставов, операции на суставах).
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ [1-23]
Диагностические критерии [3, 5]
Жалобы и анамнез [3, 6-12]:
Необходимо учитывать следующие особенности суставного синдрома при ОА:
постепенное начало боли;
боль в течение большинства дней предыдущего месяца;
боль механического характера (усиление боли при ходьбе, нарастание боли к концу дня, уменьшение после отдыха); для коксартроза характерна локализация боли чаще всего в паховой области, но может иррадиировать в ягодицу, по передне - боковой поверхности бедра, в колено или голень; преимущественная боль в шейном и поясничном отделах позвоночника при ОА фасеточных суставов;
«стартовые боли», которые возникают после периодов покоя и проходят на фоне двигательной активности;
ночная боль (чаще при более выраженных стадиях ОА и свидетельствует о присоединении воспалительного компонента);
припухлость сустава (за счёт небольшого выпота или утолщения синовиальной оболочки);
утренняя скованность продолжительностью менее 30 мин;
ограничение движений в суставе;
атрофия окружающих мышц;
изменение походки; нередко отмечается укорочение нижней конечности на стороне поражения (при одностороннем коксартрозе)
постепенно развиваются деформации конечностей (варусная или вальгусная деформации коленных суставов).
В отличие от воспалительных заболеваний суставов внесуставные проявления при ОА не наблюдаются.
Физикальное обследование [3, 6-15]:
крепитация при активном движении в суставе;
увеличение объёма сустава чаще происходит за счёт пролиферативных изменений (остеофитов), но может быть и следствием отёка околосуставных тканей;
образование узелков в области дистальных (узелки Гебердена) и проксимальных (узелки Бушара) межфаланговых суставов кистей;
выраженная припухлость и локальное повышение температуры над суставами возникает редко, но может появляться при развитии вторичного синовита;
положительный симптом баллотирования надколенника при синовите коленного сустава;
варусная/вальгусная деформация коленных суставов, «квадратная» кисть;
пальпаторная болезненность в проекции суставной щели, максимально выраженная в области поражённого отдела коленного сустава;
пальпаторная локализация боли чаще на шейном и поясничном уровнях при ОА фасеточных суставов.
Наиболее информативным для диагностики ОА фасеточных суставов является исследование свободы и объема движений (боль может усиливаться при отклонении назад (переразгибании) и/или ротации.)
Наиболее часто используют тест Кемпа – сочетание экстензии, ротации и бокового сгибания, приводящее к повышенной нагрузке на фасеточные суставы и усилению боли.
Диагностический тест с усилением гиперлордоза в поясничном отделе позвоночника. При выполнении теста пациент лежит на кушетке, руки вытянуты вдоль туловища. Исследователь просит пациента приподняться на локтях, опираясь на предплечья, угол между плечом и предплечьем составляет 90°. Таз при этом остается в исходном положении, возникает гиперлордотическая дуга. Тест считается положительным в том случае, если происходит усиление боли.
Для патологии фасеточных суставов не характерны симптомы натяжения и выпадения (двигательные, чувствительные расстройства, изменение рефлексов, тазовые нарушения).
Основные лабораторные исследования:
Дополнительные лабораторные исследования:
Основные инструментальные исследования [3, 4, 15, 19, 20]:
Диагностический алгоритм: [3-20]
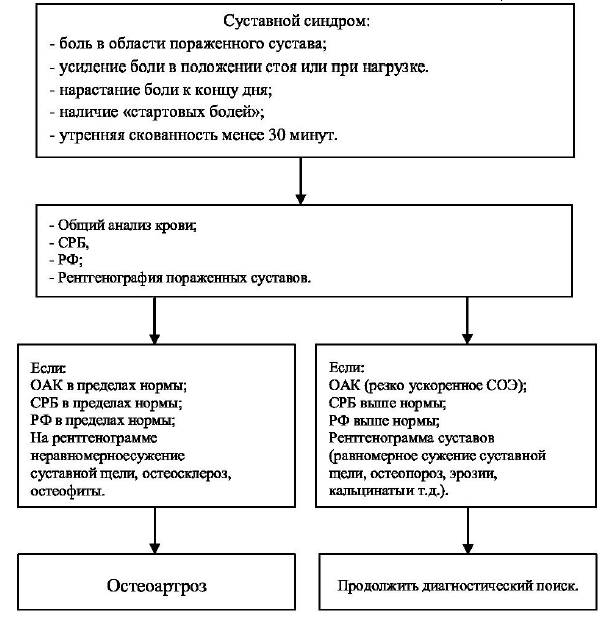
Лабораторные исследования [3, 16-18, 22]:
Характерные для ОА лабораторные нарушения отсутствуют.
Основные лабораторные исследования:
ОАК – в пределах нормы, при наличии синовита ускорение СОЭ;
ОАМ – в пределах нормы (с целью выявления возможных противопоказаний к назначению медикаментозной терапии);
СРБ (для объективной оценки воспалительной активности синовита, дифференциальной диагностики)
РФ (для дифференциальной диагностики с ревматоидным артритом)
Дополнительные лабораторные исследования:
БАК (общий белок, креатинин, АЛТ, АСТ, общий билирубин, холестерин, глюкоза, мочевая кислота) с целью выявления возможных противопоказаний к назначению медикаментозной терапии перед ее началом, дифференциальной диагностики).
Исследование синовиальной жидкости – только при наличии синовита с целью дифференциальной диагностики. Для ОА характерен невоспалительный тип синовиальной жидкости (стерильная, прозрачная или слегка мутная, вязкая, с концентрацией лейкоцитов менее 2000 мм3).
Основные инструментальные исследования [3, 4, 15, 19, 20]:
Рентгенологическое исследование – наиболее достоверный метод диагностики ОА, который выявляет неравномерное сужение суставной щели, субхондральный склероз и остеофиты по краям суставных поверхностей и в местах прикрепления связок.
Обязательным условием является параллельное исследование контрлатеральных суставов.
При подозрении на ОА коленных суставов рентгенография обоих коленных суставов выполняется в двух проекциях: в прямой (переднезадней) и боковой проекциях, в положении стоя, для исследования пателлофеморального сустава – в боковой проекции при сгибании (уровень доказательности В).
При подозрении на ОА тазобедренного сустава поводится рентгенография костей таза с захватом обоих тазобедренных суставов (УД – С).
При подозрении на ОА кистей поводится рентгенография кистей с захватом лучезапястных суставов.
При ОА в сочетании с ОА позвоночника, спондилоартрозом показана рентгенография позвоночника (конкретного отдела) в прямой и боковой проекциях.
УЗИ суставов – позволяет оценить степень вовлеченности околосуставных мягких тканей, сухожильного - связочного аппарата, толщину гиалинового хряща и синовиальной оболочки, наличие и гомогенность внутрисуставной жидкости, выявить синовиальную кисту, хондромные тела.
Таблица 1 – Классификационные критерии ОА [5]
Дополнительные инструментальные исследования [18, 20, 23]:
МРТ суставов (для дифференциальной диагностики)
КТ суставов (для дифференциальной диагностики)
Таблица 1 – Классификационные критерии ОА [5]
|
Клинические, лабораторные, рентгенологические критерии
|
| Коленные суставы |
|
1. Боль
и
2.а Крепитация
2.б Утренняя скованность (≤ 30 мин.)
2.в Возраст ≥38 лет
или
1. Боль
и
2.Остеофиты
|
| Или |
|
3.а Крепитация
3.б Утренняя скованность (≤ 30 мин.)
3.в Костные разрастания
или
3.а Синовиальная жидкость, характерная для ОА (или возраст ≥40 лет)
3.б Утренняя скованность (≤ 30 мин.)
3.в Крепитация
|
| Или |
|
4а. Отсутствие крепитации
4б. Костные разрастания
|
| Чувствительность – 89-94%. Специфичность – 88% |
| Тазобедренные суставы |
|
1. Боль
и
2.а Внутренняя ротация <150
2.б СОЭ <15 мм/ч или сгибание в тазобедренном суставе> 115˚)
или
1. Боль
и не менее 2 из 3 критериев:
2.а СОЭ< 20 мм/ч
2.б Остеофиты
2.в Сужение суставной щели
|
| Или |
|
3.а Внутренняя ротация < 150
3.б Утренняя скованность (≤ 60 мин.)
3.в Возраст ≥50 лет
3.с Боль при внутренней ротации
|
| Чувствительность – 89%. Специфичность – 75 - 91% |
| Суставы кистей |
| 1. Продолжительная боль или скованность (≤ 30 мин.) |
| 2. Костные разрастания 2-х и более суставов из 10 оцениваемых (2-й и 3-й дистальные межфаланговые суставы; 2-й и 3-й проксимальные межфаланговые суставы; 1-й запястно-пястный сустав обеих кистей). |
| 3. Менее 2-х припухших пястно-фаланговых суставов |
| 4.а Костные разрастания, включающие 2 и более дистальных межфаланговых сустава (2-й и 3-й дистальные межфаланговые суставы могут приниматься во внимание в двух критериях: 2 и 4А) |
| Или |
| 4.б Деформация одного или более суставов из 10 оцениваемых (2-й и 3-й дистальные межфаланговые суставы; 2-й и 3-й проксимальные межфаланговые суставы; 1-й запястно-пястный сустав обеих кистей). |
| Чувствительность – 93%. Специфичность – 91% |
Показания для консультации специалистов:
консультация невропатолога – при поражении межпозвонковых суставов;
консультация ангиохирурга – для исключения сосудистой патологии;
консультация онколога – для исключения опухолевых заболеваний, метастазов в кости позвоночника и таза;
консультация фтизиатра – для исключения поражения костно-суставной системы туберкулезного генеза;
консультация инфекциониста – для исключения инфекционной этиологии поражения суставов;
консультация травматолога – ортопеда для решения вопроса об оперативном лечении суставов и корригирующих малоинвазивных операций; определения характера и выраженности плоскостопия и подбора индивидуальных стелек; ортезов.
консультация реабилитолога – для персонифицированного подбора физиотерапевтического лечения и объема лечебной физкультуры (с учетом показаний и противопоказаний); для оценки нарушения биомеханики сустава с последующей коррекцией с помощью ортопедических пособий.
Диагностический алгоритм: [3-20]

Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований [3, 15-23]
Таблица 2 – Дифференциальная диагностика остеоартроза
|
Диагноз
|
Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Ревматоидный артрит | Суставной синдром | количественное определение содержания СРБ, РФ в крови, АЦЦП, рентгенограмма кистей с захватом лучезапястных суставов, МРТ кистей, УЗИ суставов. | Для ревматоидного артрита характерно симметричное поражение мелких суставов кистей и стоп, с преимущественным вовлечением пястно-фаланговых и проксимальных межфаланговых суставов кистей, утренняя скованность более 1-го часа. Положительный симптом «сжатия» кистей и / или стоп. Типичные деформации суставов кистей. Эрозивные изменения на рентгенограммах. Возможно поражение внутренних органов и систем. |
| Реактивный артрит | Суставной синдром | ОАК, ОАМ, ИФА/ ПЦР на хламидии и другие возможные инфекции, исследование синовиальной жидкости, рентгенограмма суставов. | Острое начало, быстрое развитие и течение, резкая боль и выраженные экссудативные явления в суставах, лихорадка, сдвиг формулы крови влево, эффект этиотропной терапии. |
| Подагра | Суставной синдром |
ОАК, креатинин, уровень мочевой кислоты, ОАМ, СРБ (количественное определение),
исследование синовиальной жидкости или тофусов (поляризационная микроскопия), рентгенография стоп (симптом «Пробойника»), УЗИ почек.
|
Рецидивы приступов острого артрита, с типичной локализаций процесса в плюснефаланговом суставе I пальца стопы, возможно вовлечение других суставов; наличие тофусов; повышение или нормальный уровень мочевой кислоты в сыворотке (во время приступа), рентгенологические изменения на поздних стадиях. |
| Псевдоартроз | Суставной синдром | Рентгенография пораженного сустава | В анамнезе травма, перелом, оперативное лечение на суставе, молодой возраст. Функция конечности нарушается, но боли не беспокоят. Конечность, имеющая ложный сустав, деформирована. Окружающие мышцы атрофированы. |
| Псориатическая артропатия | Суставной синдром |
СРБ (количественное определение). УЗИ суставов,
Рентгенография пораженных суставов, МРТ суставов и/или позвоночника.
|
Анамнез, в том числе семейный. Наличие псориатических бляшек, поражение ногтей. Дактилиты. Энтезиты. Спондилиты. Рентгенологические признаки: остеолитический процесс с разноосевым смещением костей, периостальные наложения, признаки поражения крестцово-подвздошных сочленений. |
|
Пирофосфатная артропатия
(псевдоподагра)
|
Суставной синдром |
ОАК, ОАМ, СРБ, РФ (количественное определение),
исследование синовиальной жидкости с определением кристаллов пирофосфата кальция (ПФК) (поляризационная микроскопия), УЗИ и рентгенография пораженных суставов.
КТ – для лучшей визуализации депозитов ПФК.
|
Рецидивы приступов острого артрита, моно-олигоартрит различной локализации, чаще мениски коленных суставов, лучезапястные суставы (фиброзно-хрящевой комплекс).
Рентгенологически выявляется хондрокальциноз (депозиты ПФК) как в суставных, так и периартикулярных тканях.
Ультразвуковое исследование на приборе высокого разрешения может визуализировать депозиты кристаллов ПФК обычно в виде гиперэхогенных включений внутри гиалинового и/или фиброзного хряща.
Наличие кристаллов ПФК в синовиальной жидкости.
|
| Туберкулезный артрит | Суставной синдром |
ОАК, ОАМ
положительные туберкулиновые пробы, квантифероновый тест, анализ крови на туберкулез.
Исследование синовиальной жидкости. Рентгенография, МРТ, КТ пораженных суставов/позвоночника.
Рентгенография легких.
|
Анамнез (сведения о ранее перенесенном туберкулезе; наличие контакта с больным туберкулезом). Общие симптомы (слабость, потливость; повышение температуры тела).
В большинстве случаев - хронический моноартрит с поражением суставов, несущих наибольшую нагрузку - тазобедренные, коленные, мелкие суставы стоп.
Отмечается слабость или отсутствие движения в нижних конечностях;
укорочение и ограничение движений конечностей;
наличие свища с серозно-гнойным отделяемым;
наличие опухолевидного образования (холодного натечника).
Осложнения в виде: контрактуры или анкилоза суставов;
деформаций костно-суставной системы.
Признаки на рентгенограмме и КТ: сужение суставной щели, участки деструкции с костными секвестрами, контактное поражение костей и увеличение тени мягкой ткани (за счет абсцесса).
|
| Бруцеллез | Суставной синдром |
ОАК: лейкопения с относительным лимфоцитозом, увеличение СОЭ.
ОАМ: лейкоцитурия, микропротеинурия, микрогематурия.
Положительная реакция Райта, Положительный результат реакции Хеддльсона
|
Эпидемиологический анамнез. Признаки токсикобактериемической инфекции (лихорадка, ознобы, поты, лимфаденопатия, гепатоспленомегалия). Бурситы; тендовагиниты; фиброзиты, целлюлиты. Артрит, сакроилеит, спондилоартрит. |
| Болезнь Педжета | Суставной синдром | Повышение щелочной фосфатазы. Рентгенография конечностей и таза позволяет обнаружить в трубчатых и тазовых костях увеличение размеров, утолщение надкостничного слоя, участки распада кости и склероза, дефекты структуры кости, деформации и патологические переломы. КТ, МРТ пораженных суставов/позвоночника. | Тупые боли в костях, спине, которые могут усиливаться после отдыха и в покое. Деформации костей и суставов. Снижение зрения и слуха. Головные боли. |
| Посттравматический синовит/менисцит | Суставной синдром | Рентгенография пораженных суставов. МРТ суставов. | Связь суставного синдрома с травмой сустава или повышенной нагрузкой на сустав. |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ [1, 3, 6, 15, 24-45]
Цели лечения:
уменьшение боли;
улучшение функционального состояния суставов и предотвращение деформации и инвалидности;
улучшение качества жизни пациентов;
замедление прогрессирования ОА.
На рисунке 1 представлен алгоритм лечения пациентов с ОА, который включает нефармакологические, фармакологические и хирургические методы, и состоит из 4 последовательных этапов в зависимости от эффективности/неэффективности предшествующей терапии.
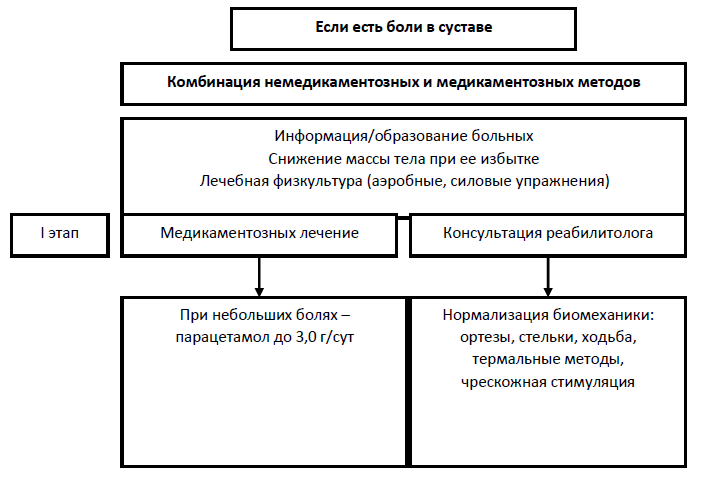
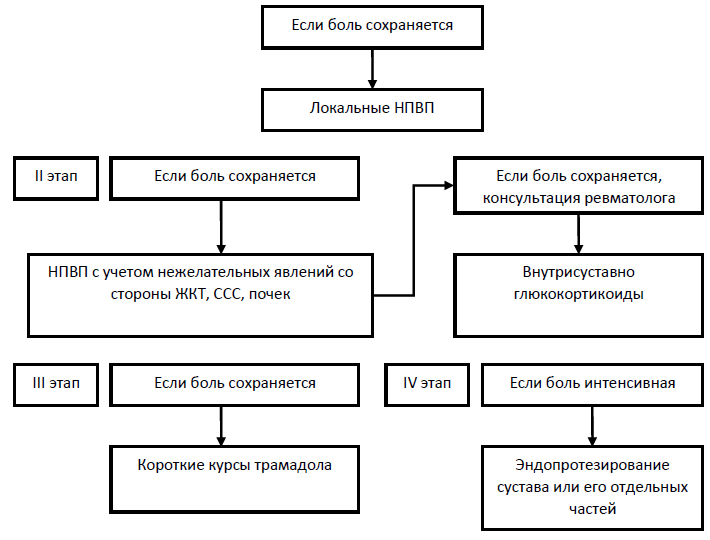
Рисунок 1- Алгоритм лечения пациентов с ОА [1, 3, 15]
Схемы процесса ведения пациента с ОА в зависимости от преимущественной локализации процесса представлены на рисунках 2-4. Важная роль в диагностике ОА и проведении начальной комплексной терапии отводится врачам общей практики.
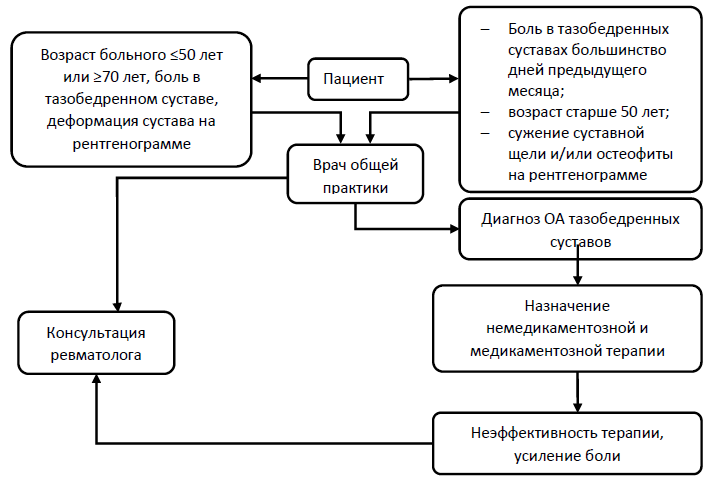
Рисунок 2 - Алгоритм ведения пациента с ОА тазобедренных суставов в реальной клинической практике [3]
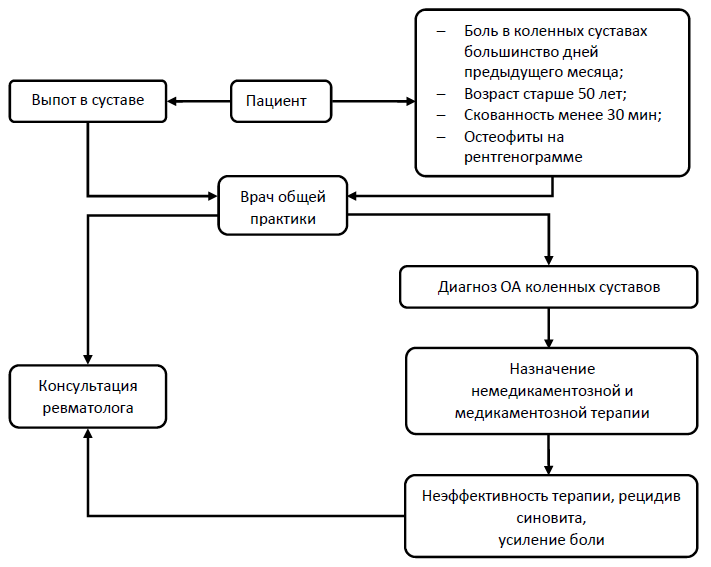
Рисунок 3 - Алгоритм ведения пациента с ОА коленных суставов в реальной клинической практике [3]
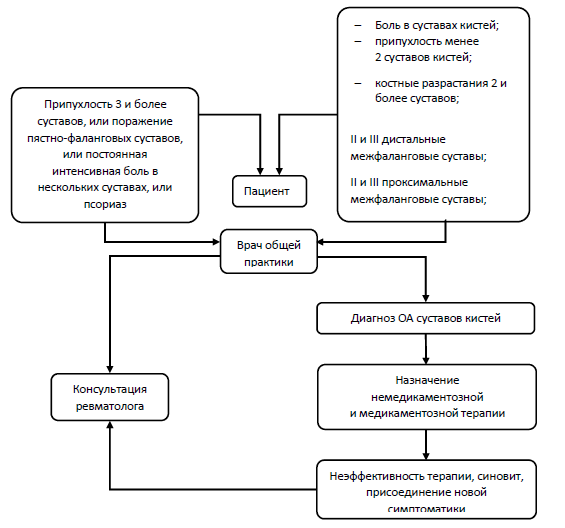
Рисунок 4 - Алгоритм ведения пациента с ОА суставов кистей в реальной клинической практике [3]
1. Немедикаментозное лечение [1, 3, 15, 24-50]:
Использование трости или других ортопедических приспособлений.
Лечебная физкультура
Снижение веса при наличии избыточной массы тела (ИМТ ≥ 25 кг/м2) на 10-12%.
Физиотерапевтические процедуры
Массаж
Обучение пациентов с учетом индивидуальных особенностей больного и включают информацию о заболевании, рекомендации по изменению образа жизни, снижению веса и необходимости выполнения физических упражнений
Симптоматические лекарственные средства быстрого действия:
Для купирования боли при ОА коленных суставов и суставов кистей до назначения пероральных НПВП и при нежелании пациента принимать НПВП внутрь рекомендуются трансдермальные (топические) формы НПВП (УД – B), в течение 2 недель с последующим перерывом, учитывая снижение эффективности при более длительном применении.
При сильной боли в суставах лечение следует начинать сразу с НПВП. НПВП применяются в минимальной эффективной дозе, назначаются на максимально короткие сроки (УД – B).
Если болевой синдром выражен постоянно, то НПВП рекомендуется назначать короткими курсами. В случаях, когда интенсивность боли варьирует день ото дня или в течение дня от минимальной до значимой, можно принимать НПВП короткими курсами "по необходимости". При выраженного постоянном болевом синдроме предпочтение следует отдавать пролонгированным формам, которые позволяют длительно поддерживать высокий уровень препарата в сыворотке крови (УД – В).
При умеренной вероятности развития осложнений со стороны ЖКТ рекомендуется использовать НПВП, механизм которых связан с преимущественным блокированием ЦОГ-2 (Коксибы, Оксикамы), без дополнительной противоязвенной профилактики или НПВП, механизм действия которых связан с блокированием ЦОГ-1 и ЦОГ-2 (производные пропионовой кислоты, производные уксусной кислоты и родственные соединения) на фоне медикаментозной профилактики нежелательных явлений ИПП (УД – А).
При высокой вероятности развития нежелательных реакций со стороны ЖКТ – рекомендуется применение НПВП, механизм которых связан с преимущественным блокированием ЦОГ-2 (Коксибы, Оксикамы) обязательно в сочетании с ИПП (УД – В).
При умеренном риске кардиоваскулярных осложнений рекомендуется назначать производных пропионовой кислоты (напроксен, низкие дозы ибупрофена (≤1200 мг/сут)) и коксибы (целекоксиб) (УД – В).
Рекомендуется внутрисуставное введение глюкокортикоидов по соответствующим строгим показаниям (УД - C) не более 2-3 раз в год в один сустав. Настоятельно рекомендуется ультразвуковой контроль для внутрисуставных глюкокортикоидов в тазобедренные суставы.
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
Перечень дополнительных лекарственных средств (менее 100% вероятности применения)
2. Медикаментозное лечение [1, 3, 15, 51-67]:
Симптоматические лекарственные средства быстрого действия:
Рекомендовано применение парацетамола в минимальной эффективной дозе, но не выше 3,0 г/сут. при слабых или умеренных болях в суставах без признаков выраженного воспаления (УД – B). Лекарственное средство не следует назначать пациентам с поражениями печени и хроническим алкоголизмом.
Назначение НПВП рекомендовано при неэффективности парацетамола, при наличии признаков воспаления.
Для купирования боли при ОА коленных суставов и суставов кистей до назначения пероральных НПВП и при нежелании пациента принимать НПВП внутрь рекомендуются трансдермальные (топические) формы НПВП (УД – B), в течение 2 недель с последующим перерывом, учитывая снижение эффективности при более длительном применении.
При сильной боли в суставах лечение следует начинать сразу с НПВП. НПВП применяются в минимальной эффективной дозе, назначаются на максимально короткие сроки (УД – B).
Если болевой синдром выражен постоянно, то НПВП рекомендуется назначать короткими курсами. В случаях, когда интенсивность боли варьирует день ото дня или в течение дня от минимальной до значимой, можно принимать НПВП короткими курсами "по необходимости". При выраженного постоянном болевом синдроме предпочтение следует отдавать пролонгированным формам, которые позволяют длительно поддерживать высокий уровень препарата в сыворотке крови (УД – В).
При умеренной вероятности развития осложнений со стороны ЖКТ рекомендуется использовать НПВП, механизм которых связан с преимущественным блокированием ЦОГ-2 (Коксибы, Оксикамы), без дополнительной противоязвенной профилактики или НПВП, механизм действия которых связан с блокированием ЦОГ-1 и ЦОГ-2 (производные пропионовой кислоты, производные уксусной кислоты и родственные соединения) на фоне медикаментозной профилактики нежелательных явлений ИПП (УД – А).
При высокой вероятности развития нежелательных реакций со стороны ЖКТ – рекомендуется применение НПВП, механизм которых связан с преимущественным блокированием ЦОГ-2 (Коксибы, Оксикамы) обязательно в сочетании с ИПП (УД – В).
При умеренном риске кардиоваскулярных осложнений рекомендуется назначать производных пропионовой кислоты (напроксен, низкие дозы ибупрофена (≤1200 мг/сут)) и коксибы (целекоксиб) (УД – В).
Не рекомендуется назначать НПВП пациентам с ОА и очень высоким риском кардиоваскулярных осложнений (УД – В).
Не рекомендуется согласно инструкциям по применению лекарственных препаратов одновременное использование 2-х и более НПВП, т.к. это увеличивает риск развития нежелательных реакций (УД – С).
Трамадол рекомендовано применять для купирования сильной боли в случае неэффективности предшествующей терапии, или невозможности назначения оптимальных доз этих препаратов в течение короткого периода (УД – C).
Рекомендуется внутрисуставное введение глюкокортикоидов по соответствующим строгим показаниям (УД - C) не более 2-3 раз в год в один сустав. Настоятельно рекомендуется ультразвуковой контроль для внутрисуставных глюкокортикоидов в тазобедренные суставы.
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
|
№
|
Фармакотерапевтическая группа | Международное непатентованное наименование ЛС | Способ применения, дозировка и курс применения | Уровень доказательности |
| Анальгезирующее средство | ||||
| 1 |
Анилид
|
Ацетаминофен | внутрь 500 мг, 3-4 р/сут, 7-10 дней | В |
| Нестероидные противовоспалительные препараты | ||||
| 1 | НПВС, производное уксусной кислоты | Диклофенак |
наружно, 2-4 г, 2-3 в сутки, курсами не более 14 дней.
внутрь 75-100 мг, 1-2 раз в
сутки, курсами 10 – 14 дней, далее по потребности
в/м, 75-150 мг, 1-2 раза в сутки, курсами 5 дней
|
В |
| 2 | НПВС, коксибы | Эторикоксиб |
внутрь, по 60-120 мг в сутки, 1-2 раза в
сутки, курсами 10 – 14 дней, далее по потребности
|
В |
| 3 | НПВС, производной пропионовой кислоты | Напроксен | наружно, 2-4 г; внутрь, 250-500 мг, 1-2 раз в сутки, курсами 10 – 14 дней, далее по потребности | В |
| 4 | НПВС, производной пропионовой кислоты | Ибупрофен |
наружно, 2-4 г;
внутрь, 200-400 мг, 1-2 раз в сутки, курсами 10 – 14 дней, далее по потребности
|
В |
| 5 |
НПВС, коксибы
|
Целекоксиб |
внутрь, по 100-200 мг в сутки, 1-2 раза в
сутки, курсами 10 – 14 дней, далее по потребности
|
В |
| 6 |
НПВС, производное оксикама, селективный
ингибитор ЦОГ-2
|
Лорноксикам |
в/м, в/в, 8-16 мг в сутки, 1-2 раз в сутки, курсами 5 дней
внутрь, 8-32 мг в сутки, 1-2 раз в сутки, курсами 10 – 14 дней, далее по потребности
|
В |
| 7 |
НПВС, производное оксикама, селективный
ингибитор ЦОГ-2
|
Мелоксикам |
наружно, 2-4 г;
в/м, 15 мг, 1 раз в сутки, курсами 5 дней
внутрь, 7,5-15 мг, 1-2 раз в сутки, курсами 10 – 14 дней, далее по потребности
|
В |
| 8 |
НПВС, производное
фенилуксусной кислоты
|
Ацеклофенак |
наружно, 2-4 г, 2-3 в сутки, курсами не более 14 дней;
внутрь, 100 мг, 1-2 раза в сутки, курсами 10 – 14 дней, далее по потребности
|
В |
|
№
|
Фармакотерапевтическая группа | Международное непатентованное наименование ЛС | Способ применения | Уровень доказательности |
| Наркотический анальгетик | ||||
| 2 |
Опиоидный
анальгетик
|
Трамадол |
внутрь, 50 мг, 1-3 раз в сутки, при необходимости
в/м, 50мг-1мл,
2мл,1 раз, при необходимости
|
В |
| Стероидные противовоспалительные | ||||
| 3 | Глюкокортикостероид | Бетаметазон | в/с, 1 мл., не более 2-3 раз в год в один сустав. | В |
| 4 | Глюкокортикостероид | Триамцинолон | в/с, 40мг/мл, не более 2-3 раз в год в один сустав. | В |
3. Хирургическое вмешательство: нет.
4. Дальнейшее ведение:
Динамическое наблюдение врачом общей практики, при необходимости – консультация ревматолога (контроль безопасности и эффективности лечения).
При прогрессирующем течении - консультация травматологов (для решения вопроса необходимости хирургической коррекции с последующей реабилитацией).
5. Индикаторы эффективности лечения:
уменьшение или исчезновение болевого синдрома, признаков воспаления;
отсутствие поражения новых суставов.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ [1, 3, 15, 68]
1. Карта наблюдения пациента, маршрутизация пациента (схемы, алгоритмы): алгоритмы ведения пациента с ОА различной локализацией и с учетом эффективности терапии представлены на рисунках 1-4 (см. Амбулаторный уровень)
2. Немедикаментозное лечение:
Режим II, свободный.
Стол №15
Физиотерапия
Лечебная физкультура
3. Медикаментозное лечение: см. Амбулаторный уровень.
4. Хирургическое вмешательство [3, 15, 68]:
1. Артроскопия
Показания:
разрыв связок;
повреждение мениска
смещение или вывих надколенника;
рецидивирующий синовит;
хондроматоз;
киста Бейкера.
Абсолютные противопоказания:
анкилоз (костный или фиброзный);
общее тяжёлое состояние пациента;
гнойные воспалительные процессы и гнойные раны на суставах.
Противопоказания:
5. Дальнейшее ведение:
6. Индикаторы эффективности лечения:
2. Эндопротезирование суставов
Показания:
ОА с выраженным болевым синдромом, не поддающимся консервативному лечению;
III-IV стадии ОА, сопровождающиеся выраженным болевым синдромом.
Противопоказания:
свежий инфаркт миокарда (менее 3 месяцев);
ОНМК (менее 3 месяцев);
терминальные стадии сердечной и печеночной недостаточности.
5. Дальнейшее ведение:
Динамическое наблюдение у врача общей практики (терапевта), травматолога-ортопеда, ревматолога.
Послеоперационная реабилитация, согласно клиническому протоколу по
медицинской реабилитации «Третий этап (поздний) медицинской реабилитации, профиль «Травматология и ортопедия» (взрослые)».
6. Индикаторы эффективности лечения:
Уменьшение или исчезновение болевого синдрома, признаков воспаления.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ [3, 15]
Показания для плановой госпитализации:
Рецидивирующий синовит коленного сустава, не купируемый на амбулаторном этапе
Генерализованный ОА с выраженными функциональными нарушениями и выраженным болевым синдромом.
Показания для экстренной госпитализации: нет.
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2022
- 1) Bruyère O, Honvo G, Veronese N, Arden NK, Branco J, Curtis EM, Al-Daghri NM, Herrero-Beaumont G, Martel-Pelletier J, Pelletier JP, Rannou F, Rizzoli R, Roth R, Uebelhart D, Cooper C, Reginster JY. An updated algorithm recommendation for the management of knee osteoarthritis from the European Society for Clinical and Economic Aspects of Osteoporosis, Osteoarthritis and Musculoskeletal Diseases (ESCEO). Semin Arthritis Rheum. 2019 Apr 30. 2) Martel-Pelletier J., Barr A.J., Cicuttini F.M., Conaghan P.G., Cooper C., Goldring M.B., Goldring S.R., Jones G., Teichtahl A.J., Pelletier J.P. Osteoarthritis. Nat Rev Dis Primers. 2016 Oct 13; 2: 16072. doi: 10.1038/nrdp.2016.72. PubMed PMID: 27734845. 3) Ревматология: Российские клинические рекомендации / под ред. Е.Л. Насонова. - М.: ГЭОТАР-Медиа, 2017. – 464 с. 4) Kellgren J.H., Jeffrey M., Ball J. Atlas of standard radiographs. Vol 2. Oxford: Blackwell Scientific, 1963. 5) Altman R. et al. The American College of Rheumatology criteria for de classification and reporting of osteoarthritis of the hip // Arthritis Rheum.1991/ Vol. 34 P.505-514 6) Bijlsma J.W., Berenbaum F., Lafeber F.P. (2011) Osteoarthritis: an update with relevance for clinical practice. Lancet 377(9783):2115–2126. 7) Jones L.D., Bottomley N., Harris K., Jackson W., Price A.J., Beard D.J. (2014) The clinical symptom profile of early radiographic knee arthritis: a pain and function comparison with advanced disease. Knee Surg Sports Traumatol Arthrosc 24(1):161–168. 8) Baert I.A., Jonkers I., Staes F., Luyten F.P., Truijen S., Verschueren S.M. (2012) Gait characteristics and lower limb muscle strength in women with early and established knee osteoarthritis. Clin Biomech (Bristol, Avon) 28(1):40–47. 9) Hensor E.M., Dube B., Kingsbury S.R., Tennant A., Conaghan P.G. (2014) Toward a clinical definition of early osteoarthritis: onset of patient-reported knee pain begins on stairs. Data from the osteoarthritis initiative. Arthritis Care Res (Hoboken) 67(1):40–47. 10) Felson D.T., Hodgson R. Identifying and treating pre-clinical and early osteoarthritis. Rheum Dis Clin N Am 40(4):699–710. 11) Fingleton C., Smart K., Moloney N., Fullen B.M., Doody C. (2015) Pain sensitization in people with knee osteoarthritis: a systematic review and meta-analysis. Osteoarthr Cartil 23(7):1043–1056. 12) Helito C. P. et al. Septic arthritis of the knee: clinical and laboratory comparison of groups with different etiologies //Clinics. – 2016. – Т. 71. – С. 715-719. 13) Давыдов ОС, Павлова ЛВ, Жуков ЕВ. Фасеточный синдром. Врач. 2015;(10):8-14 [Davydov OS, Pavlova LV, Zhukov EV. Facet Syndrome. Vrach. 2015;(10):8-14 (In Russ.)]. 14) Diez-Ulloa MA, Almira Suarez EL, Otero Fernandez M, et al. Lordosis manoeuvre in the diagnosis of lumbar facet syndrome. Rev Esp Cir Ortop Traumatol. 2016 Jul-Aug;60(4):221-6. 15) Клинический протокол «Остеоартроз», Республиканский центр развития здравоохранения МЗ РК, 2016 16) Charles-Lozoya S. et al. Metabolic syndrome and other factors associated to gonarthrosis //Gac Med Mex. – 2017. – Т. 153. – С. 701-705. 17) Lkhagvasuren N. et al. Correlation between the Laboratory Test Results and Knee Functional Improvement of Pre-and Post-Total Knee Replacement Operation //Open Journal of Orthopedics. – 2019. – Т. 9. – №. 3. – С. 48-60. 18) Xiao L., Lin S., Zhan F. The association between serum uric acid level and changes of MRI findings in knee osteoarthritis: A retrospective study (A STROBE-compliant article) //Medicine. – 2019. – Т. 98. – №. 21. 19) Moyer R., Birmingham T., Bryant D., Giffin J., Marriott K. and Leitch K. (2015) Biomechanical effects of valgus knee bracing: a systematic review and meta-analysis. Osteoarthritis Cartilage 23: 178–188. 20) Duncan S. T. et al. Sensitivity of standing radiographs to detect knee arthritis: a systematic review of level I studies //Arthroscopy: The Journal of Arthroscopic & Related Surgery. – 2015. – Т. 31. – №. 2. – С. 321-328. 21) Kim S. et al. Metabolite profiles of synovial fluid change with the radiographic severity of knee osteoarthritis //Joint Bone Spine. – 2017. – Т. 84. – №. 5. – С. 605-610. 22) Mickiewicz B. et al. Metabolic analysis of knee synovial fluid as a potential diagnostic approach for osteoarthritis //Journal of Orthopaedic Research®. – 2015. – Т. 33. – №. 11. – С. 1631-1638. 23) Sharma L., Nevitt M. et al. Clinical significance of worsening versus stable preradiographic MRI lesions in a cohort study of persons at higher risk for knee osteoarthritis. Ann Rheum Dis. 2016 Sep; 75(9):1630-6. doi: 10.1136/annrheumdis-2015-208129. Epub 2015 Oct 14. PubMed PMID: 26467570; PubMed Central PMCID: PMC4833701. 24) Goldring M.B., Berenbaum F. (2015) Emerging targets in osteoarthritis therapy. Curr Opin Pharmacol 22:51–63. 25) Kloppenburg M, Kroon F, Blanco F, et al. 2018 update of the EULAR recommendations for the management of hand osteoarthritis. Ann Rheum Dis. 2019; 78(1):16-24.doi: 10.1136/annrheumdis-2018-2138 26) Алексеева Л.И. Обновление клинических рекомендаций по лечению больных остеоартритом 2019 года. РМЖ 2019; 4:2–6. 27) Hawker G. A., White D., Skou S. T. Non-pharmacological management of osteoarthritis //Osteoarthritis and Cartilage. – 2017. – Т. 25. – С. S4. 28) Goh SL, Persson MSM, Stocks J, et al. Relative Efficacy of Different Exercises for Pain, Function, Performance and Quality of Life in Knee and Hip Osteoarthritis: Systematic Review and Network Meta-Analysis. Sports Med. 2019;49(5):743-761. doi:10.1007/s40279-019-01082-0. 29) Diane M Flynn. Chronic Musculoskeletal Pain: Nonpharmacologic, Noninvasive Treatments. Am Fam Physician. 2020 Oct 15;102(8):465-477. 30) Atkins D. V., Eichler D. A. The effects of self-massage on osteoarthritis of the knee: a randomized, controlled trial //International journal of therapeutic massage & bodywork. – 2013. – Т. 6. – №. 1. – С. 4. 31) Cantista P., Maraver F. Balneotherapy for knee osteoarthritis in S. Jorge: a randomized controlled trial //International journal of biometeorology. – 2020. – Т. 64. – №. 6. – С. 1027-1038. 32) Stausholm MB, Naterstad IF, Joensen J, et al. Efficacy of low-level laser therapy on pain and disability in knee osteoarthritis: systematic review and meta-analysis of randomised placebo-controlled trials. BMJ Open. 2019;9(10): e031142. Published 2019 Oct 28. doi:10.1136/bmjopen-2019-031142 33) Atamaz F.C., Durmaz B., Baydar M. et al. Comparison of the efficacy of transcutaneous electrical nerve stimulation, interferential currents, and shortwave diathermy in knee osteoarthritis: a double-blind, randomized, controlled, multicenter study. Arch Phys Med Rehabil 2012; 93(5):748-756. PM: 22459699. 34) Fary R.E., Carroll G.J., Briffa T.G., Briffa N.K. The effectiveness of pulsed electrical stimulation in the management of osteoarthritis of the knee: results of a double-blind, randomized, placebo-controlled, repeated-measures trial. 2011. http://dx.doi.org/ 10.1002/ art.30258; http://www.ncbi.nlm.nih.gov/pubmed/21312188; http://onlinelibrary.wiley.com/ journal/ 10.1002/(ISSN)1529-0131/issues. 35) Yang P.F., Li D., Zhang S.M. et al. Efficacy of ultrasound in the treatment of osteoarthritis of the knee. Orthop Surg 2011; 3(3):181-187. PM: 22009649. 36) Heinz Wuschech,Ulrikevon Hehn, Eberhard Mikus, and Richard H. Funk // Effectsof PEMFon PatientsWithOsteoarthritis: Resultsofa Prospective,Placebo-Controlled, Double-Blind Study // Bioelectromagnetics 36:576-585 (2015) 37) Clemente Servodio Iammarrone,Matteo Cadossi, Andrea Sambri, EugenioGrosso, Bruno Corrado, and Fernanda Servodio Iammarrone // Is There a Role of Pulsed Electromagnetic Fieldsin Managementof Patellofemoral Pain Syndrome? Randomized Controlled Studyat OneYear Follow-Up // Bioelectromagnetics 37:81-88 (2016) 38) Amr Almaz Abdel-aziem1, Elsadat Saad Soliman, Dalia Mohammed Mosaad, Amira Hussin Draz. // Effect of a physiotherapy rehabilitation program on knee osteoarthritis in patients with different pain intensities. // J. Phys. Ther. Sci. 30: 307–312, 2018 39) Paolo Adravanti Stefano Nicoletti Stefania Setti Aldo Ampollini Laura de Girolamo. // Effect of pulsed electromagnetic field therapy in patients undergoing total knee arthroplasty: a randomized controlled trial // International Orthopaedics (SICOT) (2014) 38:397–403 // DOI 10.1007/s00264-013-2216-7 40) Babaskin D. V., Litvinova T. M., Babaskina L. I. The Effect of the Phytocomplex Electrophoresis on the Clinical Symptomatology and Quality of Life of Patients with the Knee Joint Osteoarthritis //Open access Macedonian journal of medical sciences. – 2019. – Т. 7. – №. 14. – С. 2236. 41) Cantista P., Maraver F. Balneotherapy for knee osteoarthritis in S. Jorge: a randomized controlled trial //International journal of biometeorology. – 2020. – Т. 64. – №. 6. – С. 1027-1038. 42) Fioravanti A. et al. One-year follow-up of mud-bath therapy in patients with bilateral knee osteoarthritis: a randomized, single-blind controlled trial //International journal of biometeorology. – 2015. – Т. 59. – №. 9. – С. 1333-1343. 43) Guillot X. et al. Cryotherapy decreases synovial Doppler activity and pain in knee arthritis: A randomized-controlled trial //Joint Bone Spine. – 2017. – Т. 84. – №. 4. – С. 477-483. 44) Dantas L. O. et al. Short-term cryotherapy did not substantially reduce pain and had unclear effects on physical function and quality of life in people with knee osteoarthritis: a randomised trial //Journal of physiotherapy. – 2019. – Т. 65. – №. 4. – С. 215-221. 45) Kroon F.P., van der Burg L.R., Buchbinder R.,et.al. Self-management education programmes for osteoarthritis. Cochrane Database Syst Rev. 2014; 1:CD008963. (https://www.ncbi.nlm.nih.gov/pubmed/19762361) 46) Skelly AC, Chou R, Dettori JR, Turner JA, Friedly JL, Rundell SD, et al, for the Agency for Healthcare Research and Quality. Noninvasive nonpharmacological treatment for chronic pain: a systematic review. 2018. URL: https ://effec tiveh ealth care.ahrq.gov/sites/ defau lt/ files/ pdf/nonph arma-chron ic-pain-cer-209.pdf. 47) Messier SP, Resnik AE, Beavers DP, Mihalko SL, Miller GD, Nicklas BJ, et al. Intentional weight loss in overweight and obese patients with knee osteoarthritis: is more better? Arthritis Care Res (Hoboken) 2018; 70:1569–75. 48) Bernardy K, Klose P, Welsch P, Hauser W. Efficacy, acceptability and safety of cognitive behavioural therapies in fibromyalgia syndrome: a systematic review and meta-analysis of randomized controlled trials. Eur J Pain 2018; 22:242–60. 49) Hajihasani A, Rouhani M, Salavati M, Hedayati R, Kahlaee AH. The influence of cognitive behavioral therapy on pain, quality of life, and depression in patients receiving physical therapy for chronic low back pain: a systematic review. PM R 2019;11:167–76. 50) Ismail A, Moore C, Alshishani N, Yaseen K, Alshehri MA. Cognitive behavioural therapy and pain coping skills training for osteoarthritis knee pain management: a systematic review. J Phys Ther Sci 2017; 29:2228–35.
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указание квалификационных данных:
1) Тогизбаев Галымжан Асылбекович – доктор медицинских наук, профессор, главный внештатный ревматолог МЗ РК, Председатель РОО «Казахская коллегия ревматологии».
2) Горемыкина Майя Валентиновна – кандидат медицинских наук, ассоциированный профессор, ревматолог, кафедра внутренних болезней и ревматологии НАО «Медицинский университет Семей».
3) Иванова Райфа Латыфовна - доктор медицинских наук, ревматолог, профессор кафедры внутренних болезней и ревматологии НАО «Медицинский университет Семей».
4) Ан Ирина Константиновна - главный внештатный ревматолог ВКО, ревматолог Городской больницы №4 г. Усть-Каменогорск.
5) Ахмадьяр Нуржамал Садыровна - доктор медицинских наук, клинический фармаколог, заведующая кафедрой клинической фармакологии АО «Медицинский университет Астана».
Указание на отсутствие конфликта интересов: нет.
Рецензенты:
1) Абишева Сауле Тлеубаевна – доктор медицинских наук, ревматолог, профессор, заведующая кафедрой «Семейная медицина № 1» НАО «Медицинский университет Астана».
2) Мартусевич Наталья Альбертовна – профессор кафедры кардиологии и внутренних болезней УО «Белорусский государственный медицинский университет», главный внештатный ревматолог Минздрава Республики Беларусь, Председатель ОО «Белорусское общество ревматологов».
Указание условий пересмотра протокола: пересмотр протокола через 5 лет-после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.