Нарушения обмена галактозы
Галактоземия
 Версия: Клинические рекомендации РФ 2024 (Россия)
Версия: Клинические рекомендации РФ 2024 (Россия)
Нарушения обмена галактозы (E74.2)
Генетика, Неонатология, Педиатрия
Общая информация
Краткое описание
Разработчик клинической рекомендации
- Ассоциация медицинских генетиков
- Союз педиатров России
- Общероссийская общественная организация содействия развитию неонатологии «Российское общество неонатологов»
Одобрено Научно-практическим Советом Минздрава РФ
– размещенные в Рубрикаторе после 1 января 2024 года – с 1 января 2025 года.
Клинические рекомендации
Нарушения обмена галактозы (Галактоземия)
Год утверждения (частота пересмотра): 2024
Возрастная категория: Взрослые, Дети
Пересмотр не позднее: 2026
ID: 375
Определение заболевания или состояния (группы заболеваний или состояний)
Галактоземия (ГАЛ) – группа наследственных нарушений обмена углеводов, при котором в организме накапливается избыток галактозы и ее метаболитов, что обусловливает клиническую картину заболевания и формирование отсроченных осложнений. Тип наследования всех форм галактоземии - аутосомно-рецессивный.
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
E74.2 — Нарушения обмена галактозы (Недостаточность галактокиназы. Галактоземия)
Классификация
Классификация заболевания или состояния (группы заболеваний или состояний)
В основу современной классификации ГАЛ положен этиологический принцип.
В зависимости от дефекта одного из трех основных ферментов, участвующих в обмене галактозы выделяют три типа ГАЛ:
I. Классический - галактоземия I типа, обусловленная дефицитом фермента галактозо-1-фосфат-уридилтрансферазы (ГАЛТ) и наличием гомозиготных или компаунд-гетерозиготных мутаций в гене GALT (G/G). Отдельно выделяют вариант Дуарте (D/D) и галактоземию- Дуарте (G/D), при которых полиморфный вариант находится в гомозиготном состоянии или компаунд-гетерозиготном состоянии с патогенной мутацией.
II. Недостаточность галактокиназы (ГАЛК) (галактоземия II типа).
III. Дефицит уридиндифосфат-галактозо-4-эпимеразы (ГАЛЭ или эпимеразы) – галактоземия III типа [25].
Этиология и патогенез
Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
Галактоза (от греческого слова galaktos - молоко) - моносахарид из группы гексоз, изомер глюкозы. Несмотря на большое сходство молекул глюкозы и галактозы, превращение последней в глюкозу требует нескольких ферментативных реакций, которые протекают в цитоплазме клетки (рис. 1). Галактоза имеет важнейшее значение для роста и развития организма и является компонентом грудного молока.
Галактоза не только является значимым источником энергии для клетки, она играет важную пребиотическую роль, служит необходимым пластическим материалом для образования гликопротеидов, гликолипидов и других сложных соединений, используемых организмом для формирования клеточных мембран, нервной ткани, процессов миелинизации нейронов и др. Нарушение метаболизма галактозы, наблюдаемое при галактоземии, неизбежно приводит к расстройству функционирования многих органов и систем организма.
Большое количество потребляемых в течение дня пищевых продуктов (в первую очередь молочные продукты) содержат лактозу, из которой в кишечнике в результате гидролиза образуется галактоза; некоторые продукты питания содержат галактозу в чистом виде. У человека галактоза может образовываться эндогенным путем, подавляющее ее количество синтезируется в процессе ферментативных реакций между уридиндифосфатглюкозой (УДФ-глюкозой) и УДФ-галактозой, а также в процессе обмена гликопротеинов и гликолипидов.
Галактоземия относится к наследственным болезням углеводного обмена и объединяет несколько генетических форм заболеваний. Галактоземия тип I (ГАЛ I) обусловлена мутациями в гене GALT, картированном на 9p13.3, что приводит к дефициту галактозо-1-фосфатуридилтрансферазы (ГАЛТ). Галактоземия тип II (ГАЛ II) обусловлена мутациями в гене GALK1, картированном на 17q25.1, что приводит к дефициту галактокиназы (ГАЛК). Галактоземия тип III (ГАЛ III) обусловлена мутациями в гене GALE, картированном на 1р36.11, что приводит к дефициту уридин-дифосфат (УДФ)-галактозо-4-эпимеразы (ГАЛЭ) (рис 1).
В результате недостаточности любого из трех ферментов – ГАЛТ, ГАЛК или ГАЛЭ – в крови повышается концентрация галактозы. При снижении активности ферментов ГАЛТ и ГАЛЭ, помимо избытка галактозы, в организме пациента накапливается также избыточное количество галактозо-1-фосфата, что на сегодняшний день считается основным патогенетическим фактором, обусловливающим большинство клинических проявлений ГАЛ и формирование отсроченных осложнений. Избыток галактозы в организме может метаболизироваться в других биохимических путях: она может превращаться в галактитол. Накопление галактитола в крови и тканях и повышение его экскреции с мочой наблюдается при всех формах ГАЛ; в хрусталике глаза избыток галактитола способствует формированию катаракты. Имеются сведения о том, что высокое содержание галактитола в тканях мозга способствует набуханию нервных клеток и формированию псевдоопухоли мозга у отдельных пациентов.
Патологические процессы при ГАЛ обусловлены не только токсическим действием указанных продуктов, но и их тормозящим влиянием на активность других ферментов, участвующих в углеводном обмене (фосфоглюкомутазы, глюкозо-6-фосфатдегидрогеназы), следствием чего является гипогликемический синдром. Предполагается также, что предрасположенность к сепсису у новорожденных с ГАЛ тип I обусловлена ингибированием бактерицидной активности лейкоцитов.
Наиболее частой формой ГАЛ является ГАЛ I. Ген GALT состоит из 11 экзонов, охватывающих 4,3 т.п.н. хромосомы 9p13. В базе данных по мутациям человека Human Genetic Mutaton Database (HGMD Professional, Version 2020.3) описано 346 патогенных вариантов в гене GALT [47]. К наиболее распространенным патогенным вариантам относятся: c.563A>G (p.Q188R) и c.855G>T (p.K285N), обуславливающие развитие ГАЛ I. Среди пациентов европейского происхождения наиболее частым патогенным вариантом является c.563A> G (p.Q188R), составляющий 64% всех наблюдаемых патогенных вариантов. Вариант c.404C> T (p.S135L) связан с «мягким» фенотипом ГАЛ I и встречается почти исключительно у пациентов африканского происхождения. Другие распространенные патогенные варианты включают: c.855G> T (p.K285N), c.626A> G (p.Y209C), c.413C> T (p.T138M), c.584T> C (p.L195P) и IVS2-2А> G. У евреев-ашкенази часто встречается делеция размером около 5,5 kb. Все эти варианты связаны с почти или полной потерей активности фермента.
Вариант галактоземия-Дуарте (GD2) является результатом сложной гетерозиготности по патогенному варианту GALT (G) и второму аллелю, известному как p.N314D, Duarte 2 (D2). D2 встречается примерно у 11% населения в европейско-американских популяциях. В настоящее время известно, что он включает гаплотип из пяти вариантов: три интронных варианта (- c.378-27G>C, c.508-24G>A и c.507+62G>A), делецию 4 п.н. в промоторе гена и замену c.940A> G (p.N314D). Аллель D2 снижает активность ГАЛТ примерно на 50%, так что, когда он присутствует в транс-положении с классическим аллелем галактоземии, то активность фермента может составлять ~ 25% от нормы. Текущие данные подтверждают гипотезу о том, что делеция 4 п.н. ответственна за снижение активности фермента. Второй вариант, Duarte 1 (D1, также известный как вариант Лос-Анджелеса или LA), не связан со сниженной активностью ГАЛТ. Аллель D1 содержит c.940A> G (p.N314D), а также синонимичное изменение нуклеотида в экзоне 7, c.652C> T (p.L218 =), но не делецию промотора 4 п.н. Аллель варианта D1 также считается доброкачественным и ассоциируется с нормальной или слегка повышенной активностью фермента ГАЛТ эритроцитов [16].
Галактоземии II типа (ГАЛ II) обусловлена вариантами в гене GALK1, картированном на 17q25.1. Описано около 50 патогенных вариантов, частых среди них не описано. Один вариант, p.P28T, чаще встречается у цыган [17].
Галактоземия тип III (ГАЛ III) обусловлена патогенными вариантами в гене GALE, картированном на 1р36.11. Одна из самых редких форм ГАЛ. Известно около 30 каузативных вариантов, частых среди них не описано.
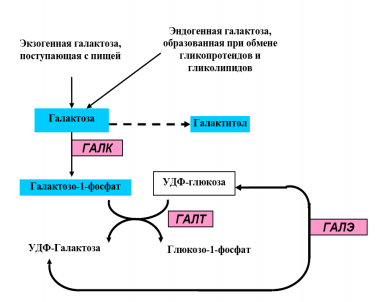
ГАЛТ – фермент галактозо-1-фосфатуридилтраснфераза;
ГАЛК – фермент галактокиназа;
ГАЛЭ – фермент УДФ-галактозо-4-эпимераза (Эпимераза).
Эпидемиология
Эпидемиология заболевания или состояния (группы заболеваний или состояний)
Частота ГАЛ по данным массового обследования новорожденных в России составляет 1: 20 000. Это значение не является истинной частотой ГАЛ I в РФ, так как включат и клинические варианты ГАЛ I и варианты галактоземия-Дуарте. Данных о частоте ГАЛ II, III нет, так как подтверждающая диагностика ГАЛ в большинстве случаев в РФ не проводится.
ГАЛ I встречается у 1: 53 554 новорожденных в Соединенных Штатах [18]. Частота DG-галактоземии примерно в 10 раз выше, истинная частота неизвестна из-за различий в скрининге.
Частота ГАЛ II колеблется от 1: 2 200 000 до 1: 50 000 живых новорожденных, причем самая высокая наблюдается у цыганского населения Болгарии и Боснии [19].
Частота дефицита ГАЛЭ, выявляемого при скрининге новорожденных, в основном, это бессимптомный (доброкачественный изолированный или промежуточный вариант), составляет 1:70 000 у младенцев европейского происхождения и 1: 6700 у афроамериканцев [20].
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания или состояния (группы заболеваний или состояний)
ГАЛ I (OMIM 230400) проявляется в неонатальном периоде. На фоне вскармливания молоком или молочной смесью, содержащей лактозу и галактозу у новорожденного появляется рвота, диарея, мышечная гипотония, сонливость, вялость. Отсутствует прибавка в массе тела, наблюдаются вялое сосание, отказ от груди матери, появляются и нарастают признаки поражения печени, часто сопровождающиеся гепатомегалией/ гепатоспленомегалией, желтухой, гипогликемией, нередко отмечается кровоточивость из мест инъекций.
Наиболее тяжелым проявлением ГАЛ I у новорожденных является сепсис, который имеет фатальное течение и чаще всего обусловлен грамотрицательными микроорганизмами, в 90% случаев - Escherichia coli. Как осложнения сепсиса, возможно развитие менингита, остеомиелита. У одного пациента возникла гангрена пальцев стоп и задней поверхности одной ноги [21].
Заболевание обычно манифестирует в первые дни - недели жизни, быстро прогрессирует и в отсутствии лечения носит жизнеугрожающий характер. С первых месяцев жизни у многих детей формируется двояковыпуклая катаракта.
У некоторых пациентов может отмечаться синдром внутричерепной гипертензии, клинически проявляющиеся выбуханием и напряжением большого родничка. При КТ/МРТ головного мозга определяются признаки внутричерепной гипертензии [22].
Младенцы с G/D, получающие грудное молоко или смеси с высоким содержанием галактозы (молочные смеси), обычно не имеют клинических симптомов. Есть исследования, показывающее отсутствие различий между группами детей с галактоземией G/D, получавших и не получавших лечебное питание. Недостаточность функции яичников, которая часто встречается при классической ГАЛ I, не наблюдалась у девочек или женщин с G/D [23].
Клиническая симптоматика при ГАЛ II (MIM 230200) у многих больных может быть ограничена только формированием катаракты. Такие симптомы заболевания как отставание роста и массы тела, диспептические расстройства и др., незначительно выражены, хотя и могут наблюдаться у детей грудного возраста. Также предполагается, что в зависимости от потребления молока в более позднем возрасте, существует предрасположенность к пресенильной катаракте, развивающейся в возрасте 20-50 лет [24, 25].
Галактоземия III типа (MIM 230350) встречается исключительно редко, частота ее точно неизвестна. Выделяют 2 клинические формы ГАЛ III, связанные с недостаточностью ГАЛЭ: доброкачественную (изолированную) и тяжелую (генерализованную). Клинические проявления при доброкачественной форме могут отсутствовать, и заболевание выявляется случайно при обнаружении повышенного уровня галактозы в крови (при проведении скрининга новорожденных, биохимическом анализе крови и др.). Однако катамнестические наблюдения показывают, что у части детей в последующем имеются нарушения моторных функций и речевого развития. При тяжелой форме заболевания начальные симптомы имеют сходство с классической галактоземией, включая желтуху, гепатомегалию, рвоту, мышечную гипотонию, задержку физического/психомоторного развития. В последующем наблюдается спленомегалия. Несмотря на раннее распознавание заболевания и включения диетического лечения, через 2-3 года нередко обнаруживаются отчетливая задержка психомоторного развития и нейросенсорная тугоухость. Некоторые пациенты составляют группу риска по развитию катаракты. Дети с изолированной формой обычно остаются клинически здоровыми даже на обычной молочной диете и могут быть выявлены только при массовом скрининге новорожденных [20].
Описан один семейный случай тяжелой тромбоцитопении, ассоциированный с патогенными вариантами в гене GALE [26].
Диагностика
Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
Критериями установления диагноза ГАЛ являются повышение уровня галактозы в крови, снижение активности фермента ГАЛТ (для галактоземии 1 типа), выявление патогенных вариантов в компаунд-гетерозиготном/гомозиготном состоянии в генах GALT (1 тип), GALK1 (2 тип) или GALE (3 тип).
В Российской Федерации проводиться неонатальный скрининг на галактоземию и многие случаи заболевания могут быть выявлены на доклинической стадии.
1 Жалобы и анамнез
При сборе анамнеза и жалоб рекомендовано обратить внимание на следующие жалобы и анамнестические события:
В любом возрасте
- отягощенный семейный анамнез (сходные случаи заболевания у родных братьев и сестер);
- близкородственный брак.
Младенцы первых месяцев жизни:
- вялое сосание, отказ от груди;
- плохая прибавка в весе;
- рвота;
- диарея;
- желтуха;
- увеличение размеров печени;
- геморрагический синдром (кровоточивость из мест инъекций, ЖКТ кровотечения и другие);
- сонливость;
- вялость;
- повышенная возбудимость;
- выбухание большого родничка.
Жалобы и анамнез также описаны в разделе 1.6 «клиническая картина».
2 Физикальное обследование
В первые 7 дней жизни у пациентов с ГАЛ I, выявленных при проведении массового скрининга, клинические симптомы могут отсутствовать. Однако встречаются фульминатные формы заболевания и первые симптомы могут появиться на 3-4 сутки жизни, еще до получения результатов тестирования.
При физикальном обследовании могут быть выявлены:
- снижение массы тела;
- иктеричность (реже бледность) кожных покровов;
- увеличение объема живота;
- гепато- или гепатоспленомегалия;
- геморрагический синдром;
- неврологическая симптоматика - синдром угнетения, реже возбуждения, признаки внутричерепной гипертензии.
В тех случаях, когда проведение скринингового исследования по каким-либо причинам оказалось невозможным или результаты не были получены, необходимо исключать ГАЛ, если у пациента есть следующие клинические проявления:
- сочетание желтухи и геморрагического синдрома в первые 2 недели жизни;
- признаки печеночно-клеточной недостаточности
- появление катаракты в раннем возрасте, особенно на первом году жизни;
- сепсис у доношенного новорожденного, вызванный E.coli;
- сочетание задержки прибавки в массе тела, увеличения размеров печени, мышечной гипотонии, задержки моторного развития и катаракты у детей раннего возраста.
3 Лабораторные диагностические исследования
Лабораторная диагностика при неонатальном скрининге включает определение в сухом пятне крови концентрации общей галактозы, при положительном результате – определение активности фермента ГАЛТ и мутаций в гене GALT («исследование уровня галактозы в крови», «комплекс исследований для диагностики галактоземии»). Если диагностика проводится у пациента с уже выявленными клиническими симптомами, на фоне диетотерапии, инфузионной терапии, тактика лабораторного исследования может включать определение активности фермента ГАЛТ или только проведение ДНК-диагностики. После исключения ГАЛ I у пациентов с высоким уровнем галактозы следует проводить исследования для исключения других форм ГАЛ.
Исследование активности ГАЛТ не следует проводить в течение 1 месяца после переливания эритроцитарной массы т.к. исследование фермента осуществляется в эритроцитах.
- Рекомендуется проведение неонатального скрининга на наследственные заболевания всем новорожденным для выявления наследственных нарушений метаболизма галактозы [1-7].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4)
Комментарии: в соответствии с приказом Минздрава России № 274н от 21.04.2022 года «Об утверждении Порядка оказания медицинской помощи пациентам с врожденными и (или) наследственными заболеваниями», в Российской Федерации массовый неонатальный скрининг на галактоземию производят через 3 часа после кормления в возрасте 24-48 часов жизни у доношенного и на 7-е сутки (144-168 часов) жизни у недоношенного. Образец крови (несколько капель) берут из пятки новорожденного на специальный фильтровальный тест-бланк. При помощи флуоресцентного метода в пятнах высушенной крови проводят определение уровня тотальной галактозы (03.Е04.01.005.000 Исследование галактозы в сухом пятне крови), который представляет собой сумму концентрации галактозы и галактозо-1-фосфата. Оценка результатов неонатального скрининга на ГАЛ представлены в Приложении Г1.
- Рекомендуется исследование уровня галактозы в крови (при неонатальном скрининге и/или при установлении диагноза, и/или при диспансерном наблюдении) всем новорожденным и/или пациентам с клиническими признаками и/или подтвержденным диагнозом ГАЛ для диагностики наследственных нарушений метаболизма галактозы/ контроля состояния и лечения при подтвержденном диагнозе [1-11, 27, 28].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4)
- Рекомендуется комплекс исследований для диагностики галактоземии (при установлении диагноза и/или при снижении активности фермента галактозо-1-фосфатуридилтрансферазы) всем пациентам при выявлении уровня тотальной галактозы выше уровня отрезной точки (cut-off) [8, 9, 10, 11, 27, 28].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4)
Комментарий: подтверждающая диагностика на первом этапе включает определение активности фермента ГАЛТ [8, 9, 10, 11, 27, 28]. Отрезные точки при определении уровня тотальной галактозы в разных странах варьируют от 7 до 20 мг/дл. В РФ нет документа, регламентирующего критические значения этого показателя. Каждая лаборатория должна установить свой собственный рабочий диапазон и пороговый уровень этого показателя. Определение активности фермента ГАЛТ проводится в эритроцитах, полученных из гепаринизированной цельной крови или в пятнах высушенной крови. У пациентов с ГАЛ I, которым было проведено переливание эритроцитарной массы, активность ГАЛТ сохраняется течение 4 месяцев после переливания, что является причиной ложноотрицательных результатов. Референсные значения определяются набором производителя [27].
Фермент ГАЛТ стабилен в цельной крови, хранящейся в холодильнике (+4 ° C) или при комнатной температуре в течение 2 недель; однако существуют определенные нуклеотидные варианты, в том числе и вариант Дуарте (p.N314D), при наличии которых образуется более термолабильный белок по сравнению с нормой, что может приводить к ложноположительным результатам тестирования [28].
Снижение активности ГАЛТ на ≤10% от нормы обычно является диагностическим признаком классической галактоземии (Приложение Г1). Активность ГАЛТ пациентов с галактоземией Дуарте (G/D) составляет примерно 25% от контроля, в то время как активность гетерозигот для классической ГАЛ (G/N), гомозигот по варианту Дуарте (D2/D2) или ГАЛ с вариантом LA (D1/G) составляет примерно 50% от нормальной активности. Гетерозиготы по аллелю Дуарте (D2) обычно обладают 75% нормальной ферментативной активности и не всегда могут отличаться от нормальных контролей или носителей исключительно на основе активности фермента. Носители варианта Лос-Анджелес, LA (D1) обладают ферментативной активностью от нормальной до сверхнормальной.
Для определения активности ферментов ГАЛК и ГАЛЭ диагностические тест-системы не зарегистрированы, их измерение возможно в условиях научно-диагностических лабораторий.
В случае крайне высоких значений галактозы не следует дожидаться ретеста или подтверждающей диагностики и сразу отменить молочные продукты (см. раздел «Лечение»)
- Рекомендуется определение мутаций в гене GALT в крови/ сухом пятне крови методом полимеразной цепной реакции в режиме реального времени и/или определение вариантов генов в образце биологического материала другом или неуточненном, неклассифицированные в других рубриках, методом секвенирования по Сенгеру (поиск патогенных вариантов в генах GALT, GALK1, GALE) всем пациентам со сниженной активностью фермента и/или с высоким уровнем галактозы с целью молекулярно-генетического подтверждения диагноза ГАЛ [7, 15].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарий: подтверждающая ДНК-диагностика классической ГАЛ включает два этапа: 1) скрининг на наиболее частые мутации в гене GALT и вариант Дуарте; 2) полный анализ гена методом прямого автоматического секвенирования для выявления более редких мутаций. На первом этапе наиболее целесообразно проведение поиска следующих мутаций в гене GALT: р.Gln188Arg, p.Lys285Asn, IVS3-2a->c, p.Met142Lys, p.Leu358Pro, составляющие в совокупности 82,1% мутантных аллелей в российской популяции, и p.Asn314Asp (N314D, вариант Дуарте). Алгоритм диагностики ГАЛ I представлен в Приложении Г 1.
При наличии у ребенка клинических проявлений ГАЛ I с высоким уровнем галактозы в крови и нормальной активностью фермента ГАЛТ проводится поиск мутаций в гене GALE, кодирующем фермент уридиндифосфат-галактозо-4-эпимеразу (ГАЛЭ), для исключения галактоземии III типа и гена GALК, для исключения ГАЛ II.
- Рекомендуется всем пациентам с подозрением на галактоземию и в процессе динамического наблюдения проводить общий (клинический) анализ крови развернутый с целью контроля показателей [1, 7, 31, 32, 33].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарии: несмотря на отсутствие специфических изменений, Общий (клинический) анализ крови развернутый проводится пациентам с галактоземией при диагностике и в процессе динамического наблюдения в связи с повышенной частотой инфекционных осложнений. Частота контроля в динамике определяется индивидуально, не реже 1 раза в год.
- Рекомендуется всем пациентам с клинической картиной галактоземии общий (клинический) анализ мочи, исследование уровня кальция в моче, исследование уровня натрия в моче, исследование уровня цитратов, оксалатов в моче, определение концентрации водородных ионов (рН) мочи, определение удельного веса (относительной плотности) мочи с целью оценки функционального состояния почек и своевременной диагностики формирования конкрементов [30, 31, 48].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 4)
Комментарии: у ряда пациентов, получающих диетотерапию смесями на основе сои, наблюдается нарушение работы почек, повышение содержания солей оксалатов в моче.
- Рекомендуется всем пациентам с клиническими проявлениями ГАЛ для оценки функционального состояния внутренних органов и нутритивного статуса пациента анализ крови биохимический общетерапевтический при первичной диагностике и в процессе динамического наблюдения [6, 7, 15, 29-35].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: необходимые показатели биохимического анализа крови: исследование уровня глюкозы, общего белка, белковых фракций (исследование уровня альбумина в крови, определение альбумин/глобулинового отношения), общего, свободного и связанного билирубина креатинина, мочевины, кальция общего и ионизированного, натрия, калия, неорганического фосфора, ферритина в крови, определение активности аланинаминотрансферазы, аспартатаминотрансферазы, щелочной фосфатазы, гамма-глутамилтранспептидазы в крови,.
В связи с тем, что при поражении печени нарушается обмен липидов проводятся также исследования уровней холестерина, триглицеридов, холестерина липопротеидов низкой и высокой плотности (исследование уровня липопротеинов в крови) [50].
- Рекомендуется контроль коагулограммы (ориентировочного исследование системы гемостаза) пациентам с клиническими проявлениями ГАЛ для оценки функционального состояния печени и свертывающей системы крови [6, 15, 29].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: необходимые показатели коагулограммы: АЧТВ, МНО, протромбиновое время, фибриноген.
- Рекомендуется определение С-реактивного белка в сыворотке крови, прокальцитонина, кислотно-основного состояния и газов крови пациентам с клиническими проявлениями ГАЛ с целью диагностики септических состояний [39, 40, 41].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: сепсис, обусловленный E.coli является одним из частых и серьезных осложнений при галактоземии.
- Рекомендуется пациентам с клинической картиной галактоземии для дифференциальной диагностики ГАЛ определение активности альфа-1-антитрипсина в крови для исключения дефицита альфа-1-антитрипсина и для исключения заболеваний, сопровождающихся пролиферацией желчных протоков; исследование аминокислот и ацилкарнитинов в крови методом тандемной масс-спектрометрии для исключения нарушений обмена аминокислот, органических кислот и нарушений ß-окисления жирных кислот; исследование уровня аммиака в крови для исключения нарушений цикла мочевины [2, 41, 42, 51].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 4)
Комментарии: к заболеваниям, с которыми необходимо проводить дифференциальную диагностику относятся:
- дефицит альфа-1-антитрипсина (для исключения определяется альфа-1-антитрипсин в крови)
- заболевания из группы нарушения цикла мочевины, цитрулинемии 2 типа и нарушения в-окисления жирных кислот и др. (для исключения определяется спектр аминокислот и ацилкарнитинов, а также уровня аммиака в крови). Следует с осторожностью относится к интерпретации результатов анализа аминокислот, поскольку повышение уровня фенилаланина, тирозина и метионина часто наблюдается при заболеваниях, сопровождающихся тяжелым поражением печени.
- тирозинемия тип 1 (для исключения проводится 03.Е04.01.003.032 исследование аминокислот и ацилкарнитинов в крови методом тандемной масс-спектрометрии и/ или 03.Е04.01.006.032 исследование сукцинилацетона в сухом пятне крови методом тандемной масс-спектрометрии);
- врожденные нарушения синтеза желчных кислот;
- митохондриальные гепатопатии (для исключения проводится исследование кислотно-основного состояния и газов крови, уровень молочной кислоты в крови);
- пероксисомные болезни (для исключения определяются очень длинноцепочечные жирные кислоты в крови);
- TORCH инфекции и вирусные гепатиты (для исключения проводится обследование на TORCH инфекции и маркеры вирусных гепатитов);
- пороки и/или аномалии развития желчной системы (для исключения проводится УЗИ желчного пузыря натощак и других органов брюшной полости);
- врожденные аномалии портальной системы (для исключения проводится доплерография портальной системы);
- наследственные заболевания, проявляющиеся холестазом (для исключения проводят молекулярно-генетическое исследование по генетическим панелям).
Выбор исследований и их объем определяется клинической ситуацией в индивидуальном порядке.
4 Инструментальные диагностические исследования
- Рекомендуется проведение ультразвуковое исследование органов брюшной полости (комплексное), ультразвуковое исследование почек и надпочечников всем пациентам с клиническими признаками ГАЛ или с установленным диагнозом ГАЛ при массовом скрининге для выявления гепато-, сплено- и нефромегалии, асцита [1, 2, 15].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: для оценки кровотока в рамках ультразвукового исследования проводятся также допплерография сосудов печени, селезенки, почек (Дуплексное сканирование сосудов печени, Дуплексное сканирование сосудов селезенки, Дуплексное сканирование нижней полой и почечных вен, Дуплексное сканирование артерий почек)
- Рекомендуется проведение офтальмоскопии с использованием щелевой лампы всем пациентам с установленным диагнозом ГАЛ для выявления катаракты и/или другой патологии зрительного анализатора [1, 2].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: катаракта появляется у пациентов, не получающих диетотерапию в первые недели жизни, как правило, она может быть обнаружена только при осмотре с помощью щелевой лампы.
5 Иные диагностические исследования
- Рекомендуется прием (осмотр, консультация) врача-генетика первичный (при установлении диагноза) всем пациентам с предполагаемым диагнозом ГАЛ с целью дифференциальной диагностики, определения тактики молекулярно-генетического обследования [15].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
- Рекомендуется прием (осмотр, консультация) врача-генетика первичный и повторный всем пациентам с предполагаемым и/ или подтвержденным диагнозом ГАЛ с целью проведения дифференциальной диагностики, интерпретации результатов молекулярно-генетической диагностики, назначения и коррекции диетотерапии, осуществления контроля за адекватностью ее выполнения, медико-генетического консультирования [15].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: консультация по вопросам питания проводится врачом-диетологом при доступности данного специалиста. Также в случаях клинических и лабораторных данных, указывающих на заболевание и/или после получения результатов массового скрининга, свидетельствующих о галактоземии, назначить диетотерапию должен врач-неонатолог или врач-педиатр/врач общей практики (семейный врач).
- Рекомендуется прием (осмотр, консультация) врача-офтальмолога первичный и повторный пациентам с установленным диагнозом ГАЛ и при наличии клинических симптомов, указывающих на ГАЛ, с целью выявления нарушений зрения и катаракты [7].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
- Рекомендуется прием (осмотр, консультация) врача-невролога первичный и повторный с целью выявления нарушения функций нервной системы пациентам с установленным диагнозом ГАЛ и при наличии клинических симптомов, указывающих на ГАЛ, а также коррекции и контроля терапии [7].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
- Рекомендуется прием (осмотр, консультация) врача-педиатра/врача-терапевта/врача общей практики (семейного врача) первичный и повторный пациентам с установленным диагнозом ГАЛ с целью оценки общего состояния, нутритивного статуса и диагностики/терапии осложнений, в т.ч. инфекционных, пациентам с установленным диагнозом ГАЛ и при наличии клинических симптомов, указывающих на ГАЛ [15].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
- Рекомендуется прием (осмотр, консультация) врача-гастроэнтеролога первичный и повторный пациентам с установленным диагнозом ГАЛ и при наличии клинических симптомов, указывающих на ГАЛ, с целью выявления нарушения функций желудочно-кишечного тракта [43, 44].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 4)
- Рекомендована прием (осмотр, консультация) врача-диетолога первичный и повторный пациентам с установленным диагнозом ГАЛ или с клиническими признаками ГАЛ для назначения и коррекции диетотерапии [15, 29].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: в случае отсутствия врача-диетолога, может быть проведен прием (осмотр, консультация) врача-генетика первичный и повторный. Также в случаях клинических и лабораторных данных, указывающих на заболевание и/или после получения результатов массового скрининга, свидетельствующих о галактоземии, назначить диетотерапию должен врач-неонатолог или врач-педиатр.
- Рекомендована прием (осмотр, консультация) врача-неонатолога первичный и повторный, при наличии показаний, пациентам с установленным диагнозом ГАЛ или с клиническими признаками ГАЛ для контроля состония [15, 29, 53].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: в случаях клинических и лабораторных данных, указывающих на заболевание и/или после получения результатов массового скрининга, свидетельствующих о галактоземии, назначить диетотерапию должен врач-неонатолог или врач-педиатр. В некоторых случаях может потребоваться ежедневный осмотр врачом-неонатологом с наблюдением и уходом среднего и младшего медицинского персонала в отделении стационара.
- Рекомендуется участие в диагностике и ведении пациентов с галактоземией мультидисциплинарной команды специалистов в связи с наличием разнообразных клинических проявлений галактоземии [45].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 4)
Комментарии: могут быть необходимы прием (осмотр, консультация) врача-нефролога/врача-уролога/врача-детского уролога-андролога первичный и повторные при образовании оксалатных мочевых конкрементов с целью терапии данного состояния, врача-инфекциониста, врача-анестезиолога-реаниматолога, врача- клинического фармаколога при наличии инфекционных, в т.ч., септических осложнений, врача-эндокринолога/врача-детского эндокринолога/врача-акушера-гинеколога при нарушении функционирования женской репродуктивной системы, медицинского психолога, логопеда и др. в зависимости от клинической ситуации.
6 Дифференциальная диагностика
- Рекомендовано пациентам с клиническими симптомами ГАЛ проведение дифференциальной диагностики с заболеваниями, имеющими схожую симптоматику с целью установления диагноза и назначения соответствующей терапии [41].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: дифференциальная диагностика проводится с:
- болезнями, сопровождающимися холестазом и/или увеличением печени (гепатит, синдром Алажилля; прогрессирующий семейный внутрипеченочный холестаз 4-х типов, неонатальный гемохроматоз, нарушения цикла мочевины, митохондриальные гепатопатии, неонатальная волчанка, врожденные нарушения гликозилирования, дефицит α1–антитрипсина, тирозинемия тип Ι, болезнь Нимана-Пика тип С, болезнью Вольмана, дефицитом цитрина, печеночная гемангиоэндотелиома и др.);
- врожденными пороками и аномалиями желчевыводящей системы (билиарная атрезия, киста холедоха и др)
- врожденными аномалиями портальной системы (открытый аранциев проток, портокавальный шунт - между воротной веной и нижней полой веной, гипоплазия внутрипеченочной портальной вены)
- транзиторной гипергалактоземией, которая отмечается при позднем закрытии венозного протока (Ductus venosus) и исчезает в течение 2-3-5 месяцев после его закрытия, а также у гетерозиготных носителей мажорных мутаций в генах GALT и GALE.
Лечение
Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
1 Консервативное лечение
- Рекомендуется назначение сухой специализированной смеси без лактозы или специализированного продукта детского диетического лечебного питания для детей раннего возраста, смеси специализированной сухой безлактозной (мелкий сухой порошок) детям до 7 лет, при классической галактоземии 1 и 2 типа с целью снижения образования токсических метаболитов [1, 3, 4, 7, 13, 46].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
- Рекомендуется немедленное назначение диеты с исключением галактозы и лактозы при подозрении на ГАЛ у младенца на основании клинической картины или данных неонатального скрининга, не дожидаясь подтверждения диагноза, с целью снижения образования токсических метаболитов [1, 7, 13].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: диета может быть, например, на основе сои, гидролизата казеина или элементной смеси на основе аминокислот; приложение А3.1 – перечень специализированных продуктов детского диетического лечебного питания для детей раннего возраста при галактоземии, включенных в Распоряжение Правительства РФ от 11.12.2023 N 3551-р «Об утверждении перечня специализированных продуктов лечебного питания для детей-инвалидов».
- Рекомендуется назначение элиминационной диеты, предусматривающей пожизненное исключение из рациона продуктов и лекарственных препаратов, содержащих галактозу и лактозу, всем пациентам с подтвержденным диагнозом классическая ГАЛ I и ГАЛ II всех возрастов, с целью снижения образования токсичных метаболитов [1, 13, 46].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: необходимо полностью исключить из рациона пациента любой вид молока (в том числе женское, коровье, козье, детские молочные смеси и др.) и все молочные и кисломолочные продукты, а также немолочные продукты в состав которых входит молоко (хлеб, выпечка, сосиски, колбасы, карамель, сладости, маргарины и т.п.). Запрещается также использование низколактозных и безлактозеных сывороткопредоминантных смесей, а также низколактозных и безлактозных неадаптированных молочных продуктов (могут сохранять галактозу). Ряд продуктов растительного происхождения (бобовые, соя (но не изолят соевого белка), какао, шоколад, орехи, шпинат) содержит олигосахариды - галактозиды (раффинозу, стахиозу), животного происхождения (субпродукты) - гликопротеины, которые являются потенциальными источниками галактозы (см. Приложение Г5.), поэтому они исключаются из питания пациентов детского возраста и ограничиваются в питании взрослых пациентов.
В настоящее время диета с максимально строгим исключением галактозы/лактозы — это единственный способ сократить накопление токсичного компонента - галактозо-1-фосфата в тканях пациента с классической галактоземией и галактитола у пациентов с дефицитом галактокиназы. При легком течении галактоземии, обусловленной дефицитом УДФ-Э, возможно использование низкогалактозной диеты в соответствии с допустимыми количествами галактозы в рационе под контролем ее уровня в сыворотке крови.
При составлении лечебных рационов для пациентов с галактоземией количество основных пищевых веществ и энергии должно соответствовать рекомендуемым физиологическим нормам потребления. В питании детей первого года жизни материнское молоко и/или детские молочные смеси должны быть заменены адаптированными по составу формулами. Для лечения пациентов с ГАЛ используются специализированные смеси на основе изолята соевого белка или высокогидролизованных молочных белков. Также используются смеси на основе синтетических аминокислот и безлактозные казеинпредоминантные молочные смеси.
Необходимо лечить пациентов с ГАЛ I, II, с помощью пожизненной диеты с ограничением содержания галактозы, которая исключает только источники лактозы и галактозы из молочных продуктов, но позволяет получать галактозу из немолочных источников, которые содержат минимальное количество галактозы в рационе. В рамках этого определения мы принимаем, что небольшое количество галактозы присутствует в определенных зрелых сырах и казеинатах. В настоящее время нет достаточных доказательств, подтверждающих конкретную возрастную рекомендацию относительно количества галактозы, разрешенного в рационе.
Перечень продуктов, содержащих галактозиды и богатые гликопротеидами – в Приложении А3.2
- Рекомендуется использовать смеси на основе изолята соевого белка пациентам с ГАЛ без риска аллергических реакций, в качестве лечебного продукта с целью снижения образования токсичных метаболитов [1, 3, 4].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 4)
Комментарии: при использовании соевых смесей в питании грудных детей возможно появление аллергических реакций на белок сои.
В таких случаях целесообразно назначать смеси на основе высокогидролизованных молочных белков. В зависимости от состояния ребенка возможно сочетанное применение соевой смеси и смеси на основе гидролизата казеина в соотношении 1:1. В случае сочетанной аллергии к сое и белку коровьего молока, рекомендовано применение смесей на основе аминокислот. Возможно применение казеинпредоминантных безлактозных молочных смесей.
- Не рекомендуется применять безлактозные молочные смеси с преобладанием сывороточных белков (60% и более) пациентам с ГАЛ, с целью предотвращения поступления галактозы в организм [1, 3, 4].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: указанные смеси могут содержать следовые количества галактозы.
- Рекомендуется строго безлактозные продукты прикорма и пожизненная безлактозная диета пациентам с классической ГАЛ I, с целью предотвращения поступления галактозы в организм [1, 3, 4, 13].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: первый прикорм вводится в период, начиная от 4 до 6 месяцев жизни. В питании используются только безмолочные продукты и блюда прикорма: безмолочные каши, желток, а также овощное, мясное и фруктовое пюре. Все молочные продукты, включая цельное коровье молоко, кисломолочные продукты, творог, запрещаются к использованию у пациентов с ГАЛ.
Вид первого прикорма определяется состоянием желудочно-кишечного тракта и нутритивным статусом ребенка. Это может быть овощное пюре для детского питания без добавления молока (и не имеющих в составе бобовых) или безмолочные каши на основе кукурузной, рисовой или гречневой муки, для разведения которых необходимо использовать ту специализированную смесь, которую получает ребенок. Мясной прикорм вводят в питание с 6 месяцев. Преимущество отдают специализированным детским мясным консервам промышленного выпуска, не содержащим молока и его производных, и субпродуктов (на основе мяса кролика, цыпленка, индейки и др.) Примерные сроки введения прикорма детям первого года жизни с ГАЛ приведены в Приложении Г4.
У пациентов с GD активность ГАЛТ составляет 15-25% от нормальной и обычно протекает бессимптомно. Младенцы с GD, соблюдающие галактозосодержащую диету (например, грудное молоко или обычную смесь), имеют повышенные уровни Gal-1-P в эритроцитах. Эти биохимические нарушения нормализуются на диете с ограничением лактозы; однако даже при неограниченном питании уровни обычно нормализуются в течение первого года жизни. Несмотря на биохимические отклонения, пациенты не получавшие элиминационную диетотерапию с GD- не продемонстрировали неблагоприятных клинических исходов во всех исследованиях, проведенных на сегодняшний день. Последние клинические рекомендации по ведению пациентов с ГАЛ не рекомендуют лечение пациентов с вариантом GD, однако при появлении клинических симптомов, указывающих на поражение печени или при высоких уровнях тотальной галактозы превышающие 20 мг/% можно рассмотреть вопрос об ограничении поступления лактозы с пищей.
Примерные сроки введения и продукты прикорма пациентам с галактоземией представлены в Приложении А3.3
- Не рекомендуется применение лекарственных препаратов, содержащих лактозу/галактозу, а также гомеопатических препаратов, настоек и спиртовых лекарственных форм пациентам любого возраста, с целью предотвращения накопления галактозы и ее метаболитов [1, 3, 4].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: лактоза нередко используется в качестве вспомогательного вещества в гомеопатических лекарственных средствах. Этанол** тормозит элиминацию галактозы из печени.
- Рекомендуется включать в рацион при ГАЛ I любое количество и вид фруктов, овощей, бобовых, неферментированных продуктов на основе сои, зрелых сыров (с содержанием галактозы <25 мг/100 г) и пищевых добавок с содержанием казеината натрия или кальция [1,3,4,13].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: хотя все продукты на основе ферментированной сои содержат больше галактозы, они могут быть разрешены в небольших количествах, в рационе у детей старше 1 года.
- Рекомендуется назначение диеты с ограничением галактозы/лактозы пациентам с генерализованной формой ГАЛ III с целью предотвращения поступления галактозы в организм, за исключением пациентов с промежуточной (доброкачественной) формой болезни [20].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: пациентам с этой формой ГАЛ требуются поступление следовых количеств галактозы с пищей: младенцев следует кормить смесью (например, соевой смесью), которая содержит небольшое количество галактозы или лактозы. В то время как необходимо диетическое ограничение молочных продуктов с высоким содержанием галактозы, не следует ограничивать немолочные источники галактозы (бобовые, некоторые фрукты и овощи, субпродукты). Рекомендуется постоянное диетическое ограничение молочных продуктов у детей старшего возраста.
- Рекомендуется инфузионная терапия пациентам, находящимся в состоянии метаболического криза, с целью коррекции водно-электролитного баланса, поддержания нормального уровня глюкозы в крови, лечения гемостазиологических нарушений, восстановления функций печени и почек [1, 3, 4, 29].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: показанием к инфузионной терапии являются гипогликемия, гиповолемия, гипокоагуляция, лабораторные признаки печеночной и почечной недостаточности, недостаточность питания.
- Рекомендуется антибактериальная терапия в соответствии с данными по чувствительности/резистентности микроорганизмов и/или чувствительностью выделенной микрофлоры пациентам, имеющим очаги инфекции с целью предотвращения распространения инфекции и развития сепсиса [1, 3, 7].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: согласно рекомендациям по сепсису
- Рекомендуется прием в возрастных дозировках препаратов кальция и Колекальциферола** (код АТХ А11СС, применяется у детей старше 4 недель), не содержащих лактозу, пациентам с ГАЛ старше 1 года, с целью профилактики дефицита витамина D и заболеваний, связанных с его недостаточностью [1, 14].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: у пациентов с ГАЛ наблюдается снижение минерализации костной ткани при отсутствии приема препаратов кальция и колекальциферола** (код АТХ А11СС), что часто приводит к развитию раннего остеопороза и повышенному риску переломов костей. Препараты кальция (кальция глицерофосфат, кальция глюконат** (код АТХ А12АА)), и колекальциферола** (также могут назначаться комбинированные препараты (Кальция карбонат+Колекальциферол)) назначаются пациентам при гипокальциемии после 1 года жизни (или детям старше 2 лет по инструкции), на фоне элиминации смесей, являющихся основным источникам кальция и витамина D.
- Рекомендуется проведение заместительной гормональной терапии препаратами группы G03F Гестагены в комбинации с эстрогенами, содержащими естественные эстрогены, пациентам женского пола с галактоземией при необходимости, согласно общим принципам заместительной терапии при первичном гипергонадотропном гипогонадизме с лечебной целью (согласно клиническим рекомендациям по задержке полового развития и гипогонадизму) [7, 15, 38, 52].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: принципы инициации пубертата и проведения заместительной гормональной терапии у девочек с ГАЛ не отличаются от общих принципов заместительной терапии при первичном гипергонадотропном гипогнадизме. Имеются сведения о возможности криоконсервации ткани яичника в допубертатном возрасте, в связи с чем девочкам показана прием (осмотр, консультация) врача-акушера-гинеколога (специалиста по репродукции) [38]. Все препараты в виде таблеток содержат небольшое количество лактозы, но общая доза очень мала по сравнению с эндогенным производством.
2 Хирургическое лечение
- Рекомендуется хирургическое лечение катаракты пациентам по показаниям, особенно при поздней диагностике заболевания с целью восстановления зрительной функции [1, 15].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: катаракты у пациентов с галактоземией характеризуются как малые, транзиторные или неонатальные и проходят на фоне безлактозной/безгалактозной диеты; однако, в отдельных поздно диагностированных случаях требуется применение хирургического лечения (согласно клиническим рекомендациям по катаракте).
3 Иное лечение
- Рекомендуется прием (осмотр, консультация) врача-детского эндокринолога девочкам с целью своевременной диагностики и лечения гипергонадотропного гипогонадизма [7, 15, 38, 52].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: в случае выявленного гипергонадотропного гипогонадизма у девочек с отсутствием вторичных половых признаков необходима инициация пубертата. Возраст инициации пубертата зависит от многих факторов. В первую очередь необходимо диагностировать гипергонадотропный гипогонадизм на основании отсутствия вторичных половых признаков в сочетании с повышением уровня фолликулостимулирующего гормона в крови. Во-вторых, сроки начала терапии эстрогенами зависят от соотношения роста, пропорций тела и костного возраста. Средний возраст инициации терапии составляет 11-13 лет. Инициация пубертата проводится врачами-эндокринологами и/или врачами-акушерами-гинекологами по схеме, изложенной в клинических рекомендациях по задержке полового развития и гипогонадизму.
- Рекомендуется прием (консультация) медицинского психолога первичный и повторный, прием (консультация) медицинского логопеда первичный и повторный пациентам с ГАЛ при наличии показаний с целью диагностики и лечения проявлений сопутствующей патологии и/или осложнений [15].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: проводится разработка индивидуальной программы логопедической реабилитации. У некоторых пациентов с ГАЛ сохраняется риск формирования отсроченных осложнений – задержки физического развития (Z-Score рост/возраст <-2), нарушения развития речи («вербальной диспраксии»), моторных функций (атаксия), остеопороза (при отсутствии дополнительного введения препаратов кальция).
Задержка психического развития, выявляющаяся у некоторых пациентов с ГАЛ, получающих диетическое лечение, не тяжелая; она может обнаруживаться в раннем возрасте, но чаще становится очевидной в школьные годы, когда у ребенка возникают трудности с чтением или усвоением математики. У части пациентов возможно умеренное снижение интеллектуального развития или легкая умственная отсталость. У некоторых отмечаются двигательные нарушения в виде атаксии, неловкости мелкой моторики, расстройств равновесия и координации; мышечной дистонии, возможно наличие тремора при выполнении целенаправленных действий. Задержка речевого развития у пациентов с ГАЛ в раннем возрасте может проявляться затруднением артикуляции, обедненным словарным запасом.
Медицинская реабилитация
Медицинская реабилитация и санаторно-курортное лечение, медицинские показания и противопоказания к применению методов медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов
- Рекомендуются реабилитационные мероприятия пациентам с неврологическими нарушениями по типу детского церебрального паралича вследствие билирубиновой энцефалопатии или поражения зрительного анализатора вследствие кровоизлияния в сетчатку глаза, частичной атрофии зрительного нерва [20].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Госпитализация
Организация оказания медицинской помощи
Показания для плановой госпитализации в медицинскую организацию:
- проведение диагностики и лечения, требующие продолжительного (дневное или круглосуточное пребывание) медицинского наблюдения и мониторинга клинико-лабораторных показателей;
- необходимость проведения различных видов экспертиз или обследования в медицинской организации при невозможности проведения их в амбулаторных условиях (в том числе оформление заключения федерального консилиума/врачебной комиссии).
Показания для экстренной госпитализации в медицинскую организацию:
- острые угрожающие для жизни и развития осложнений состояния, требующие неотложного лечения, в том числе интенсивной терапии, а также круглосуточного медицинского наблюдении и проведения специальных видов обследования и лечения.
Показания к выписке пациента из медицинской организации:
- отсутствие угрозы для жизни пациента и угрозы развития осложнений, требующих неотложного лечения при завершение диагностических мероприятий.
- стабилизация состояния и основных клинико-лабораторных показателей патологического процесса, отсутствие необходимости в продолжительном медицинском наблюдении (дневное или круглосуточное пребывание);
- необходимость перевода больного в другую медицинскую организацию или учреждение социального обеспечения.
Профилактика
Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
1. Профилактика
- Рекомендуется прием (осмотр, консультация) врача-генетика первичный и повторный (при необходимости) всем семьям после установления диагноза ГАЛ с целью разъяснений генетического риска в семье [15].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: В семье, где есть пациент с ГАЛ, имеется 25% риск повторного рождения ребенка с ГАЛ при каждой последующей беременности. У родственников из группы риска также возможно носительство мутаций, если они были идентифицированы в данной семье. Дородовая диагностика ГАЛ возможна методами ДНК-анализа на материале ворсин хориона. Вопрос о проведении пренатальной диагностики ГАЛ должен быть обсужден с родителями прежде, чем принять окончательное решение, так как заболевание поддается лечению.
- Рекомендуется пациентам с ГАЛ проводить профилактическую вакцинацию в соответствии с национальным календарем профилактических прививок после установления диагноза и инициации лечения с целью формирования эффективного иммунного ответа от инфекций [54].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: вакцинацию целесообразно проводить под контролем специалистов, имеющих опыт работы с пациентами с метаболическими болезнями.
2. Диспансерное наблюдение
С целью предупреждения интеллектуальных, когнитивных, речевых, познавательных нарушений, гармоничного физического развития диспансерное наблюдение включает в себя контроль за лабораторными показателями и за клинико-инструментальными показателями, отражающими эффективность терапии
Контроль за адекватностью лечения
- Рекомендуется контролировать адекватность проводимой терапии с помощью исследования уровня галактозы в крови в крови всем пациентам с ГАЛ с целью своевременной коррекции диеты [20].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: частота контроля содержания галактозы в сыворотке крови составляет не реже 1 раз в 3 месяца на первом году жизни, далее не реже 1 раза в год пожизненно, также возможно проводить дополнительное исследование в случаях повышения потребления галактозы и/или при подозрении на развитие интоксикации.
- Рекомендуется девочкам с ГАЛ в период минипубертата исследование уровня фолликулостимулирующего гормона в сыворотке крови и исследование уровня антимюллерова гормона в крови для оценки овариального резерва и необходимости консультации врача-акушера-гинеколога (специалиста по репродукции) [36, 37].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
- Рекомендуется девочкам с ГАЛ при эндокринологическом обследовании в период пубертата проведение антропометрического исследования, исследование уровня фолликулостимулирующего гормона в сыворотке крови и исследование уровня антимюллерова гормона в крови для диагностики гипергонадотропного гипогонадизма, определения сроков начала заместительной гормональной терапии и необходимости прием (осмотр, консультация) врача-акушера-гинеколога (специалиста по репродукции) [36, 37].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: требуется прием (осмотр, консультация) врача-детского эндокринолога. Важна оценка полового развития и костный возраст. У девочек с ГАЛ формируется первичная недостаточность яичников, которая может развиваться как в допубертатный период и потребовать назначение терапии эстрогенами для инициации пубертата, так и после старта пубертата, что потребует заместительной гормональной терапии [36, 37]. Снижение фолликулярного пула возможно уже в раннем возрасте, в связи с чем, показана ранняя консультация врача-акушера-гинеколога (специалиста по репродукции), в то же время описаны спонтанные беременности у пациенток с ГАЛ.
- Рекомендуется ультразвуковое исследование органов малого таза (комплексное) 1 раз в год девочкам с ГАЛ с 12-летнего возраста для оценки состояния яичников и соответствия их размеров возрастным нормам [36, 37].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
- Рекомендуется исследование минеральной плотности костной ткани (рентгеноденситометрия) у пациентов с ГАЛ I старше 5 лет для диагностики степени остеопении, выявления группы риска по остеопорозу и принятия профилактических мер [1-4, 15].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: частота исследований - по показаниям не чаще 1 раза в год, не реже 1 раз в 5 лет.
- Рекомендуется прием (осмотр, консультация) врача-акушера-гинеколога и врача-эндокринолога/врача-детского эндокринолога первичный и повторный, назначение заместительной гормональной терапии, девочкам с ГАЛ с 12-летнего возраста при выявлении первичной аменореи, с целью коррекции гормонального статуса [15].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
- Рекомендовано пациентам с ГАЛ проведение биохимического анализа крови общетерапевтического с целью оценки состояния печени, почек и выявления, отклонений важных биохимических показателей и их дальнейшей коррекции не реже 1 раза в год [6, 7, 29 - 35].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: при применении ограничительной диеты возможно развитие диспротеинемии, нарушения минерального обмена и дефицита важных микроэлементов. Целесообразно определение содержания глюкозы, общего белка, белковых фракций, общего билирубина, холестерина, триглицеридов, липопротеидов низкой и высокой плотности, щелочной фосфатазы, креатинина, мочевины, аланинаминотрансферазы (АЛТ), аспартатаминотрансферазы (АСТ), кальция общего и ионизированного, натрия, калия, неорганического фосфора, железа, ферритина, уровня основного метаболита витамина D в крови (исследование уровня 25-ОН витамина Д в крови с целью оценки баланса важнейших нутриентов при диетотерапии, оценки кальциево-фосфорного обмена, оценки состояния почек, печени с периодичностью 1 раз в год.
- Рекомендуется пациентам с ГАЛ, получающих диетотерапию исследование общего, биохимического анализа мочи (общий (клинический) анализ мочи), исследование уровня кальция в моче, исследование уровня натрия в моче, исследование уровня цитратов, оксалатов в моче, определение концентрации водородных ионов (рН) мочи, определение удельного веса (относительной плотности) мочи с целью оценки функционального состояния почек и оценки риска/своевременной диагностики формирования конкрементов [30, 31, 48].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 4)
Комментарии: частота исследований определяется индивидуально
- Рекомендуется проведение ультразвукового исследования (УЗИ) органов брюшной полости (комплексное) и ультразвуковое исследование почек и надпочечников не реже 1 раза в год пациентам с ГАЛ для выявления дисметаболических нефропатий, нефрокальциноза, изменений со стороны печени и поджелудочной железы [1,2, 15].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: УЗИ органов брюшной полости и почек проводится не реже 1 раза в год. у детей первого года рекомендовано более частое исследование для контроля состояния, особенно при декомпенсации.
- Рекомендуется обучить родителей пациентов с ГАЛ правилам организации диетотерапии и контроля за адекватностью ее проведения с целью повышения эффективности лечения [1, 3,4].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
- Рекомендуется диспансерный прием (осмотр, консультация) врача-генетика с целью оценки динамики развития пациентов с ГАЛ для своевременного выявления нарушений и при необходимости направления к соответствующему специалисту для наблюдения и коррекции лечения [15].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: согласно мнению рабочей группы российских экспертов, целесообразно проводить консультации:
- в возрасте до 6 мес - не реже 1 раз в 2 мес, с 6 мес до 1 года – не реже 1 раза в 3месяца
- с 1 года до 12 лет – не реже 1 раза в 6 месяцев
- старше 12 лет не реже 1 раза в год
- Рекомендована прием (осмотр, консультация) врача-диетолога первичный и повторный пациентам с установленным диагнозом ГАЛ для оценки нутритивного статуса, оценки эффективности диетотерапии и ее коррекции при необходимости [15,29].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: патогенетическим методом лечения ГАЛ является диетотерапия. Частота посещения врача-диетолога - по показаниям. Согласно мнению рабочей группы российских экспертов, целесообразно проводить консультации:
- в возрасте до 6 мес- не реже 1 раз в 2 мес, с 6 мес до 1 года – не реже 1 раза в 3месяца
- с 1 года до 12 лет – не реже 1 раза в 6 месяцев
- старше 12 лет - не реже 1 раза в год
Классификация нарушения нутритивного статуса ВОЗ представлена в Приложении А3.4.
- Рекомендована прием (осмотр, консультация) врача-педиатра/врача-терапевта/врача общей практики (семейного врача) первичный и повторный пациентам с ГАЛ для оценки общего состояния здоровья и определения тактики дальнейшей терапии [15].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: не реже 1 раза в 6 месяцев. Обычно каждые 3 месяца на первом году жизни, каждые 4 месяца на втором году жизни, каждые 6 месяцев до 14 лет, далее – ежегодно. В подростковом возрасте в связи с необходимостью мониторирования полового развития – могут понадобиться более частые осмотры [29].
- Рекомендована прием (осмотр, консультация) врача-терапевта/врача общей практики (семейного врача) первичный и повторный для пациента старше 18 лет с установленным диагнозом ГАЛ для оценки общего состояния здоровья и определения тактики дальнейшей терапии [15].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: не реже 1 раза в год.
- Рекомендуется ежедневный осмотр врачом-педиатром с наблюдением и уходом среднего и младшего медицинского персонала в отделении стационара или ежедневный осмотр врачом-терапевтом с наблюдением и уходом среднего и младшего медицинского персонала в отделении стационара пациентам с ГАЛ при госпитализации в стационар для мониторинга состояния и контроля лечения [15].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
- Рекомендована прием (осмотр, консультация) врача-гастроэнтеролога первичный и повторный пациентам с установленным диагнозом ГАЛ при наличии показаний для своевременного выявления и/или мониторинга гастроэнтерологической патологии [43,44].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 4)
- Рекомендована прием (осмотр, консультация) врача-кардиолога/врача-детского кардиолога первичный и повторный пациентам с ГАЛ по показаниям для оценки выявленных кардиологических изменений и решения вопроса о терапии [45, 20].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
- Рекомендована прием (смотр, консультация) врача-невролога первичный и повторный пациентам с ГАЛ по показаниям для своевременного выявления и/или мониторинга неврологических изменений [7].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарий: в среднем, с возраста 2-3 лет - не реже 1 раза в 6 месяцев и не реже 1 раза в год для взрослых пациентов. При выявлении неврологических нарушений – необходим дальнейший мониторинг данных проявлений [7].
- Рекомендован прием (осмотр, консультация) врача-офтальмолога первичный и повторный пациентам с ГАЛ не реже 1 раза в 3 года с целью выявления глазной патологии [7].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
- Рекомендуется консультация врача-эндокринолога/врача-детского эндокринолога девочкам с ГАЛ в период минипубертата (6-12 мес) и по достижении нижней границы пубертатного возраста (8-10 лет) с целью диагностики гипергонадотропного гипогонадизма [36, 37].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
- Рекомендована прием (консультация) медицинского психолога первичный и повторный пациентам с ГАЛ при наличии показаний для оценки и коррекции психологического состояния и психолого-педагогического сопровождения семьи не реже 1 раза в год [15,45].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: для оценки интеллекта и других видов психической деятельности пациентов с ГАЛ используют соответствующие программы и тесты. Во время переходного периода подросткам особенно необходима психологическая помощь по вопросам коммуникации в семье и обществе, профессиональной ориентации; для женщин с ГАЛ акцент следует делать акцент на вопросах, связанных с беременностью.
- Рекомендовано прием (осмотр, консультация) врача по лечебной физкультуре пациентам с ГАЛ с целью составления плана реабилитации при наличии показаний [15, 45, 20].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарий: также в оказании услуги по медицинской реабилитации пациентам с расстройствами питания, нарушениями обмена веществ может участвовать врач физической и реабилитационной медицины, а также другие специалисты по медицинской реабилитации, имеющие соответствующий опыт.
- Рекомендуется участие в ведении пациентов с галактоземией мультидисциплинарной команды специалистов в связи с наличием разнообразных клинических проявлений галактоземии [45].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 4)
Комментарии: могут быть необходимы первичные и повторные консультации врача-нефролога/врача-уролога/врача-уролога-андролога детского, врача-инфекциониста, врача-анестезиолога-реаниматолога, врача- клинического фармаколога, врача-эндокринолога/врача-детского эндокринолога, врача-акушера-гинеколога, медицинского психолога, логопеда и др. в зависимости от клинической ситуации.
- Рекомендуется пациентам с ГАЛ при отсутствии сопутствующих заболеваний проводить профилактическую вакцинацию с целью формирования иммунной защиты организма от инфекций по графику [49] .
Уровень убедительности рекомендаций - С (уровень достоверности доказательств – 5)
Комментарии: при наличии сопутствующих заболеваний разрешение на проведение прививок дается соответствующим специалистом. Данные рекомендации основаны на многолетнем опыте работы врачей, специализирующихся на лечении пациентов с в РФ.
Информация
Источники и литература
-
Клинические рекомендации Российского общества медицинских генетиков
- Клинические рекомендации Российского общества медицинских генетиков - 1. Волгина С.Я., Асанов А.Ю., Соколов А.А. Современные аспекты диагностики, лечения и наблюдения детей с галактоземией I типа. Российский вестник перинатологии и педиатрии. 2015;60(5):179-187. 2. Hegarty R, Hadzic N, Gissen P, Dhawan A. Inherited metabolic disorders presenting as acute liver failure in newborns and young children: King's College Hospital experience. Eur J Pediatr. 2015 Apr 24. 3. Porta F, Pagliardini S, Pagliardini V, Ponzone A, Spada M. Newborn screening for galactosemia: a 30-year single center experience. World J Pediatr. 2015 May;11(2):160-4. 4. Pyhtila BM, Shaw KA, Neumann SE, Fridovich-Keil JL. Newborn screening for galactosemia in the United States: looking back, looking around, and looking ahead. JIMD Rep. 2015;15:79-93. 5. Lak R, Yazdizadeh B, Davari M, Nouhi M, Kelishadi R. Newborn screening for galactosaemia. Cochrane Database Syst Rev. 2017 Dec 23;12:CD012272 6. M. E. Rubio-Gozalbo, M. Haskovic, A. M. Bosch, B. Burnyte, A. I. Coelho, et al. The natural history of classic galactosemia: lessons from the GalNet registry Orphanet J Rare Dis. 2019; 14: 86 7. Welling, L., Bernstein, L. E., Berry, G. T., Burlina, A. B., Eyskens, F., Bosch, A. M. (2016). International clinical guideline for the management of classical galactosemia: diagnosis, treatment, and follow-up. Journal of Inherited Metabolic Disease, 2017;40(2), 171–176. doi:10.1007/s10545-016-9990-5 8. Akar M, Celik M, Kasapkara CS, Ozbek MN, Aldudak B, Tuzun H. Mutational analysis of the galactose-1-phosphate uridyltransferase (GALT) gene in southeast part of Turkey: a regional report. Genet Couns. 2015;26(1):91-4. 9. Timmers I, van den Hurk J, Hofman PA, Zimmermann LJ, Uludağ K, Jansma BM, Rubio-Gozalbo ME. Affected functional networks associated with sentence production in classic galactosemia. Brain Res. 2015 Aug 7;1616:166-76. 10. Liu Y, Sidhu A, Bean LH, Conway RL, Fridovich-Keil JL. Genetic and functional studies reveal a novel noncoding variant in GALT associated with a false positive newborn screening result for galactosemia. Clin Chim Acta. 2015 Jun 15;446:171-4. 11. 1Coelho AI, Trabuco M, Ramos R, Silva MJ, Tavares de Almeida I, Leandro P, Rivera I, Vicente JB. Functional and structural impact of the most prevalent missense mutations in classic galactosemia. Mol Genet Genomic Med. 2014 Nov;2(6):484-96.42 12. Özbek MN, Öcal M, Tanrıverdi S, Baysal B, Deniz A, Öncel K, Demirbilek H. Capillary bedside blood glucose measurement in neonates: missing a diagnosis of galactosemia. J Clin Res Pediatr Endocrinol. 2015 Mar 5;7(1):83-5. 13. MP 2.3.1.2432-08 "Нормы физиологических потребностей в энергии и пищевых веществах для различных групп населения Российской Федерации" (утв. Главным государственным санитарным врачом РФ 18 декабря 2008 г.). 14. van Erven B, Römers MM, Rubio-Gozalbo ME. Revised proposal for the prevention of low bone mass in patients with classic galactosemia.JIMD Rep. 2014;17:41-6. 15. Berry GT. Classic Galactosemia and Clinical Variant Galactosemia. 2000 Feb 4 [Updated 2021 Mar 11]. In: Adam MP, Ardinger HH, Pagon RA, et al., editors. GeneReviews® [Internet]. Seattle (WA): University of Washington, Seattle; 1993-2021. Available from: https://www.ncbi.nlm.nih.gov/books/NBK1518/ 16. Carney AE, Sanders RD, Garza KR, McGaha LA, Bean LJ, Coffee BW, Thomas JW, Cutler DJ, Kurtkaya NL, Fridovich-Keil JL. Origins, distribution and expression of the Duarte-2 (D2) allele of galactose-1-phosphate uridylyltransferase. Hum Mol Genet. 2009;18:1624–32 17. Sangiuolo F, Magnani M, Stambolian D, Novelli G. Biochemical characterization of two GALK1 mutations in patients with galactokinase deficiency. Hum Mutat. 2004 Apr;23(4):396. doi: 10.1002/humu.9223. PMID: 15024738 18. Therrell BL Jr., Lloyd-Puryear MA, Camp KM, Mann MY . Inborn errors of metabolism identified via newborn screening: ten-year incidence data and costs of nutritional interventions for research agenda planning. Mol Genet Metab 2014;113:14–26. 19. Hennermann JB, Schadewaldt P, Vetter B, Shin YS, Monch E, Klein J . Features and outcome of galactokinase deficiency in children diagnosed by newborn screening. J Inherit Metab Dis 2011;34:399–407. 20. Fridovich-Keil J, Bean L, He M, et al. Epimerase Deficiency Galactosemia. 2011 Jan 25 [Updated 2021 Mar 4]. In: Adam MP, Ardinger HH, Pagon RA, et al., editors. GeneReviews® [Internet]. Seattle (WA): University of Washington, Seattle; 1993-2021. Available from: https://www.ncbi.nlm.nih.gov/books/NBK51671/ 21. Collip P,JDonnell G.N. Galactosemia presenting gangrene.-J.Pediatr 1959; 54:363 22. Belman A.L., Moshe S.L., Zimmermman R.D. Computerised tomographic demostrtion of cerebral edeme in a child with galactosemia. Pediatrics 1986;78:606 23. Fridovich-Keil JL, Gambello MJ, Singh RH, Sharer JD. Duarte variant galactosemia. 2014 Dec 4. In: Adam MP, Ardinger HH, Pagon RA, et al., editors. GeneReviews® [Internet]. 43 Seattle: University of Washington, Seattle; 1993–2018. Available from:. http://www.ncbi.nlm.nih.gov/books/NBK258640/PubMed. PMID: 25473725. 24. Stambolian D, Scarpino-Myers V, Eagle RC Jr, Hodes B, Harris H. Cataracts in patients heterozygous for galactokinase deficiency. Invest Ophthalmol Vis Sci. 1986 Mar;27(3):429-33. PMID: 3949470. 25. Novelli G, Reichardt JK. Molecular basis of disorders of human galactose metabolism: past, present, and future. Mol Genet Metab. 2000 Sep-Oct;71(1-2):62-5. doi: 10.1006/mgme.2000.3073. PMID: 11001796. 26. Gulsuner S, Pierce S, Ben-Harosh M, Shalev H, Walsh T, Krasnov T, Dgany O, Doulatov S, Tamary H, Shimamura A, King MC. Inherited thrombocytopenia associated with mutation of UDP-galactose-4-epimerase (GALE). Hum Mol Genet. 2019 Jan 1;28(1):133-142. doi: 10.1093/hmg/ddy334. 27. Sokol RJ, McCabe ER, Kotzer AM, Langendoerfer SI . Pitfalls in diagnosing galactosemia: false negative newborn screening following red blood cell transfusion. J Pediatr Gastroenterol Nutr 1989;8:266–268 28. Lai K, Langley SD, Dembure PP, Hjelm LN, Elsas LJ 2nd . Duarte allele impairs biostability of galactose-1-phosphate uridyltransferase in human lymphoblasts. Hum Mutat 1998;11:28–38. 29. Walter JH, Collins JE, Leonard JV. Recommendations for the management of galactosaemia. UK Galactosaemia Steering Group. Arch Dis Child. 1999 Jan;80(1):93-6 30. Sabatino JA, Starin D, Tuchman S, Ferreira C, Regier DS. Elevated urine oxalate and renal calculi in a classic galactosemia patient on soy-based formula. JIMD Rep. 2019 Jun 21;49(1):7-10 31. Staubach S, Pekmez M, Hanisch FG. Differential Proteomics of Urinary Exovesicles from Classical Galactosemic Patients Reveals Subclinical Kidney Insufficiency. J Proteome Res. 2016 Jun 3;15(6):1754-61 32. Shi X, Chabarek K, Budai A, Zhu Z. Iron requirement for GAL gene induction in the yeast Saccharomyces cerevisiae. J Biol Chem. 2003 Oct 31;278(44):43110-3 33. Hala T. El-Bassyouni , Adel M. Ashour , Afaf Ezzat , Randa Bassiouni and Ekram M. Fateen , 2006. The Effect of Diet on Antioxidant Status in Patients with Galactosemia. Journal of Medical Sciences, 6: 452-457 34. Henderson H, Leisegang F, Brown R, Eley B. The clinical and molecular spectrum of galactosemia in patients from the Cape Town region of South Africa. BMC Pediatr. 2002 Sep 2;2:744 35. Kotb MA, Mansour L, William Shaker Basanti C, El Garf W, Ali GIZ, Mostafa El Sorogy ST, Kamel IEM, Kamal NM. Pilot study of classic galactosemia: Neurodevelopmental impact and other complications urge neonatal screening in Egypt. J Adv Res. 2018 Feb 23;12:39-45. doi: 10.1016/j.jare.2018.02.001. PMID: 30038819; PMCID: PMC6054589. 36. Delnoy B, Coelho AI, Rubio-Gozalbo ME. Current and Future Treatments for Classic Galactosemia. J Pers Med. 2021 Jan 28;11(2):75. doi: 10.3390/jpm11020075. PMID: 33525536; PMCID: PMC7911353. 37. Thakur M, Feldman G, Puscheck EE. Primary ovarian insufficiency in classic galactosemia: current understanding and future research opportunities. J Assist Reprod Genet. 2018 Jan;35(1):3-16. doi: 10.1007/s10815-017-1039-7. Epub 2017 Sep 20. PMID: 28932969; PMCID: PMC5758462. 38. Mamsen LS, Kelsey TW, Ernst E, Macklon KT, Lund AM, Andersen CY. Cryopreservation of ovarian tissue may be considered in young girls with galactosemia. J Assist Reprod Genet. 2018 Jul;35(7):1209-1217. doi: 10.1007/s10815-018-1209-2. Epub 2018 May 26. PMID: 29804175; PMCID: PMC6063818. 39. Faix, J. D. (2013). Biomarkers of sepsis. Critical Reviews in Clinical Laboratory Sciences, 50(1), 23–36. doi:10.3109/10408363.2013.764490 40. Faix, J. D. (2013). Biomarkers of sepsis. Critical Reviews in Clinical Laboratory Sciences, 50(1), 23–36. doi:10.3109/10408363.2013.764490 41. Burton, B. K. (1998). Inborn Errors of Metabolism in Infancy: A Guide to Diagnosis. PEDIATRICS, 102 (6), e69–e69. doi:10.1542/peds.102.6.e69 42. Ono, H., Mawatari, H., Mizoguchi, N., Eguchi, T., Sakura, N., & Hamakawa, M. (2000). Delay of liver maturation as a cause of transient neonatal galactosemia. Pediatrics International, 42(1), 61–63. doi:10.1046/j.1442-200x.2000.01181.x 43. Shaw, K. A., Mulle, J. G., Epstein, M. P., & Fridovich-Keil, J. L. (2016). Gastrointestinal Health in Classic Galactosemia. JIMD Reports, Volume 33, 27–32. doi:10.1007/8904_2016_575 44. Jumbo-Lucioni, P. P., Garber, K., Kiel, J., Baric, I., Berry, G. T., Bosch, A., … Fridovich-Keil, J. L. (2012). Diversity of approaches to classic galactosemia around the world: a comparison of diagnosis, intervention, and outcomes. Journal of Inherited Metabolic Disease, 35(6), 1037–1049. doi:10.1007/s10545-012-9477-y 45. Welsink-Karssies MM, Ferdinandusse S, Geurtsen GJ, Hollak CEM, Huidekoper HH, Janssen MCH, Langendonk JG, van der Lee JH, O'Flaherty R, Oostrom KJ, Roosendaal SD, Rubio-Gozalbo ME, Saldova R, Treacy EP, Vaz FM, de Vries MC, Engelen M, Bosch 45 AM. Deep phenotyping classical galactosemia: clinical outcomes and biochemical markers. Brain Commun. 2020 Jan 29;2(1) 46. Demirbas, D., Coelho, A. I., Rubio-Gozalbo, M. E., & Berry, G. T. (2018). Hereditary galactosemia. Metabolism, 83, 188–196. doi:10.1016/j.metabol.2018.01.025 https://pubmed.ncbi.nlm.nih.gov/29409891/ 47. https://my.qiagendigitalinsights.com/bbp/view/hgmd/pro/all.php 48. EAU Guidelines. Edn. presented at the EAU Annual Congress Amsterdam 2020. ISBN 978-94-92671-07-3. EAU Guidelines Office, Arnhem, The Netherlands. http://uroweb.org/guidelines/compilations-of-all-guidelines/ 49. Kingsley, J. D., Varman, M., Chatterjee, A., Kingsley, R. A., & Roth, K. S. (2006). Immunizations for Patients With Metabolic Disorders. PEDIATRICS, 118(2), e460–e470. doi:10.1542/peds.2005-1257 50. Alves-Bezerra M, Cohen DE. Triglyceride Metabolism in the Liver. Compr Physiol. 2017 Dec 12;8(1):1-8 51. Nishimura Y, Tajima G, Dwi Bahagia A, Sakamoto A, Ono H, Sakura N, Naito K, Hamakawa M, Yoshii C, Kubota M, Kobayashi K, Saheki T. Differential diagnosis of neonatal mild hypergalactosaemia detected by mass screening: clinical significance of portal vein imaging. J Inherit Metab Dis. 2004;27(1):11-8. doi: 10.1023/B:BOLI.0000016621.29854.d6 52. Fridovich-Keil JL, Gubbels CS, Spencer JB, Sanders RD, Land JA, Rubio-Gozalbo E. Ovarian function in girls and women with GALT-deficiency galactosemia. J Inherit Metab Dis. 2011 Apr;34(2):357-66 53. Неонатальный скрининг: национальное руководство / под ред. С.И. Куцева. Москва : ГЭОТАР-Медиа, 2023. — 360 с. — (Серия «Национальные руководства»). — DOI: 10.33029/9704-7737-3-NEO-2023-1-360. 54. Ramos BCF, Aranda CS, Cardona RSB, Martins AM, Solé D, Clemens SAC, Clemens R. Vaccination strategies for people living with inborn errors of metabolism in Brazil. J Pediatr (Rio J). 2023 Mar-Apr;99 Suppl 1(Suppl 1):S70-S80
Информация
Список сокращений
D2/D2 – галактоземия, вариант Дуарте в гомозиготном состоянии
G/D2 – галактоземия- Дуарте
G/G– галактоземия тип I, связанная с мутациями в гене GALT
АМГ - антимюллеровый гормон
АЧТВ - Активированное частичное тромбопластиновое время
ГАЛ – галактоземия
ГАЛК – фермент галактокиназа
ГАЛТ – фермент галактозо-1-фосфатуридилтраснфераза
ГАЛЭ – фермент УДФ-галактозо-4-эпимераза
КТ – компьютерная томография
ЛГ – лютеинизирующий гормон
МНО- международное нормализованное отношение
МРТ – магнитно-резонансная томография
НАДФ·Н – никотинамиддинуклеотидфосфат
НАД·Н – никотинамиддинуклеотид
ПТВ - протромбиновое время
УДФ-галактоза – уридиндифосфатгалактоза
УДФ-глюкоза – уридиндифосфатглюкоза
УЗИ – ультразвуковое исследование
ЭДТА – этилендиаминтетрауксусная кислота
ЭКГ – электрокардиография
ЭхоКГ – эхокардиография
ЭЭГ – электроэнцефалография
УУР – уровень убедительности рекомендации
УДД – уровень достоверности доказательств
ФСГ –фолликулостимулирующий гормон
OMIM (online mendelian inheritance of man) ― электронная база данных «Менделевское наследование у человека»
Термины и определения
Неонатальный скрининг – комплекс мероприятий, включающих безвыборочное обследование новорожденных, в целях раннего выявления заболеваний, назначения своевременного лечения и профилактики развития тяжелых клинических последствий
Галактоземия – группа наследственных нарушений обмена углеводов, при котором в организме накапливается избыток галактозы и ее метаболитов
Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
На исход и течение заболевания влияют сроки установления диагноза своевременно и адекватно назначенная диетотерапия и мероприятия неотложной помощи (переливание крови, компонентов крови, инфузионная терапия).
Прогноз заболевания неблагоприятный при поздно диагностированной тяжелой форме галактоземии (в связи с отсутствием проведения скрининга). При раннем назначении диетического лечения дети могут развиваться нормально.
Критерии оценки качества медицинской помощи
Критерии оценки качества первичной медико-санитарной помощи
| № п/п | Критерии оценки качества | Оценка выполнения |
|---|---|---|
| 1. | Выполнен прием (осмотр, консультация) врача-генетика первичный (при установлении диагноза) | Да/Нет |
| 2. | Выполнено исследование уровня галактозы в крови (при неонатальном скрининге и/или при установлении диагноза, и/или при диспансерном наблюдении) | Да/Нет |
| 3. | Выполнен комплекс исследований для диагностики галактоземии (при установлении диагноза и/или при снижении активности фермента галактозо-1-фосфатуридилтрансферазы) | Да/Нет |
| 4. | Выполнено назначение сухой специализированной смеси без лактозы или специализированного продукта детского диетического лечебного питания для детей раннего возраста, смеси специализированной сухой безлактозной (мелкий сухой порошок) (детям до 7 лет, при классической галактоземии 1 и 2 типа) | Да/Нет |
Критерии оценки качества специализированной медицинской помощи
| № п/п | Критерии оценки качества | Оценка выполнения |
|---|---|---|
| 1. | Выполнен ежедневный осмотр врачом-педиатром с наблюдением и уходом среднего и младшего медицинского персонала в отделении стационара или ежедневный осмотр врачом-терапевтом с наблюдением и уходом среднего и младшего медицинского персонала в отделении стационара | Да/Нет |
| 2. | Выполнено назначение сухой специализированной смеси без лактозы или специализированного продукта детского диетического лечебного питания для детей раннего возраста, смеси специализированной сухой безлактозной (мелкий сухой порошок) (детям до 7 лет, при классической галактоземии 1 и 2 типа) | Да/Нет |
Приложение А1. Состав рабочей группы по разработке и пересмотру клинических рекомендаций
- Анисимова И.В. — к.м.н., заведующая отделом организации медицинской помощи, врач-генетик ФГБНУ «Медико-генетический научный центр им. академика Н.П. Бочкова», член Ассоциации медицинских генетиков
- Байдакова Г.В — к.б.н., заведующая Центром коллективного пользования "Метаболом", в.н.с. лаборатории наследственных болезней обмена ФГБНУ "Медико-генетический научный центр им. академика Н. П. Бочкова", член Российского общества медицинских генетиков
- Баранов А.А. — академик РАН, профессор, д.м.н.; почетный президент Союз. педиатров России, советник руководителя НИИ педиатрии и охраны здоровья детей НКЦ №2 ФГБНУ «РНЦХ им акад. Б. В. Петровского», профессор кафедры педиатрии и детской ревматологии ФГАОУ «Первый МГМУ им. И.М. Сеченова» Минздрава России (Сеченовский Университет), главный внештатный специалист педиатр Минздрава России
- Боровик Т.Э. — д.м.н., проф., заведующая лабораторией питания здорового и больного ребенка ФГАУ НМИЦ здоровья детей МЗ РФ, член Европейского общества детских гастроэнтерологов, гепатологов и нутрициологов (EPSGHAN).
- Бушуева Т.В. — д.м.н., ведущий научный сотрудник лаборатории питания здорового и больного ребенка ФГАУ НМИЦ здоровья детей МЗ РФ, член Европейского общества детских гастроэнтерологов, гепатологов и нутрициологов (EPSGHAN).
- Вашакмадзе Н.Д. — д.м.н., руководитель отдела орфанных болезней и профилактики инвалидизирующих заболеваний НИИ педиатрии и охраны здоровья детей НКЦ №2 ФГБНУ «РНЦХ им акад. Б. В. Петровского», профессор кафедры факультетской педиатрии педиатрического факультета ФГБОУ ВО «РНИМУ им. Н.И. Пирогова» Минздрава России
- Вишнёва Е.А. — д.м.н., профессор РАН, заместитель руководителя НИИ педиатрии и охраны здоровья детей НКЦ №2 ФГБНУ «РНЦХ им акад. Б. В. Петровского» по научной работе, профессор кафедры факультетской педиатрии педиатрического факультета ФГБОУ ВО «РНИМУ им. Н.И. Пирогова» Минздрава России, член Союза педиатров России
- Дегтярева А.В — д.м.н., проф., зав. отделом педиатрии Института неонатологии и педиатрии Национального медицинского исследовательского центра акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова, профессор кафедры неонатологии Института здоровья детей Первого Московского государственного медицинского университета им. И.М. Сеченова, член Совета Российского общества неонатологов
- Дегтярев Д.Н. — д.м.н, проф., зам. директора по научной работе Национального медицинского исследовательского центра акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова, зав. кафедрой неонатологии Института здоровья детей Первого Московского государственного медицинского университета им. И.М. Сеченова, член Совета Российского общества неонатологов
- Журкова Н.В. — к.м.н., ведущий научный сотрудник НИИ педиатрии и охраны здоровья детей НКЦ №2 ФГБНУ «РНЦХ им акад. Б. В. Петровского», член Союза педиатров России, член Ассоциации медицинских генетиков
- Захарова Е.Ю. — д.м.н., заведующая лабораторией наследственных болезней обмена ФГБНУ "Медико-генетический научный центр им. Академика Н.П.Бочкова», член Российского общества медицинских генетиков, член европейского общества по изучению наследственных болезней обмена веществ (SSIEM).
- Звонкова Н.Г. — к.м.н., старший научный сотрудник лаборатории питания здорового и больного ребенка ФГАУ "Научный медицинский исследовательский центр здоровья детей" МЗ РФ, член Европейского общества детских гастроэнтерологов, гепатологов и нутрициологов (EPSGHAN)
- Карева М.А. — д.м.н., ФГБУ «НМИЦ эндокринологии» Минздрава России
- Кузенкова Л.М. — д.м.н., проф., заведующая отделением психоневрологии и психосоматической патологии ФГАУ "Научный медицинский исследовательский центр здоровья детей" МЗ РФ
- Куцев С.И. – академик РАН, д.м.н., директор ФГБНУ "Медико-генетический научный центр им. Академика Н.П.Бочкова", президент Ассоциации медицинских генетиков России
- Михайлова С.В. — д.м.н., заведующая отделением медицинской генетики ФГБУ «Российская детская клиническая больница» Минздрава России
- Назаренко Л.П. — профессор, д.м.н., заместитель директора по научной и лечебной работе, руководитель лаборатории наследственной патологии НИИ медицинской генетики, Томского НИМЦ РАН, член Ассоциации медицинских генетиков (АМГ).
- Намазова-Баранова Л.С. — академик РАН, профессор, д.м.н., президент Союза педиатров России; паст-президент EPA/UNEPSA; руководитель НИИ педиатрии и охраны здоровья детей НКЦ №2 ФГБНУ «РНЦХ им акад. Б. В. Петровского», заведующая кафедрой факультетской педиатрии педиатрического факультета ФГБОУ ВО «РНИМУ им. Н.И. Пирогова» Минздрава России, главный внештатный детский специалист по профилактической медицине Минздрава России
- Николаева Е.А. — д.м.н., руководитель отдела клинической генетики ОСП «Научно-исследовательский клинический институт педиатрии имени академика Ю.Е. Вельтищева» ФГАОУ ВО РНИМУ имени Н. И. Пирогова, член Российского общества медицинских генетиков, член Ассоциации медицинских генетиков
- Лаврова А.Е. — д.м.н., директор института педиатрии, заведующий педиатрическим отделением N 2, Университетская клиника ФГБОУ ВО «Приволжский исследовательский медицинский университет» МЗ РФ, отличник здравоохранения
- Ларшина Е.А. — врач-лаборант ФГБНУ "Медико-генетический научный центр им. академика Н.П.Бочкова», член Российского общества медицинских генетиков
- Пырьева Е.А. — к.м.н., заведующий лабораторией возрастной нутрициологии ФГБУН ФИЦ питания, биотехнологии и безопасности пищи.
- Репина С.А. — к.м.н., врач-генетик ФГБНУ "Медико-генетический научный центр им. академика Н.П.Бочкова ", член Ассоциации медицинских генетиков России
- Свиридова В.В. — врач-генетик отдела организации медицинской помощи ФГБНУ «Медико-генетический научный центр им. академика Н.П. Бочкова», м.н.с лаборатории мутагенеза ФГБНУ «Медико-генетический научный центр им. академика Н.П. Бочкова»
- Селимзянова Л.Р. — к.м.н., заведующая отделом НИИ педиатрии и охраны здоровья детей НКЦ №2 ФГБНУ «РНЦХ им акад. Б. В. Петровского», доцент кафедры педиатрии и детской ревматологии ФГАОУ «Первый МГМУ им. И. М. Сеченова» Минздрава России (Сеченовский Университет), доцент кафедры факультетской педиатрии педиатрического факультета ФГБОУ ВО «РНИМУ им. Н. И. Пирогова» Минздрава России, член Союза педиатров России
- Смирнова О.Я. — врач-генетик, старший научный сотрудник отдела стандартизации и изучения основ доказательной медицины НКЦ №2 ФГБНУ «РНЦХ им акад. Б. В. Петровского»
- Строкова Т.В. — профессор. РАН, д.м.н., заведующий отделением педиатрической гастроэнтерологии, гепатологии и диетотерапии ФГБУН ФИЦ питания, биотехнологии и безопасности пищи; зав.кафедрой гастроэнтерологии и диетологии ФГАОУ ВО РНИМУ им. Н.И.Пирогова Минздрава России
- Субботин Д.М. — врач-генетик ФГБНУ «Медико-генетический научный центр им. академика Н. П. Бочкова», член Ассоциации медицинских генетиков
- Таран Н.Н. — к.м.н., старший научный сотрудник отделения педиатрической гастроэнтерологии, гепатологии и диетотерапии ФГБУН ФИЦ питания, биотехнологии и безопасности пищи; ассистент кафедры гастроэнтерологии и диетологии ФГАОУ ВО РНИМУ им. Н.И.Пирогова Минздрава России
- Федосеенко М.В. — к.м.н., заведующая отделом разработки научных подходов к иммунизации пациентов с отклонениями в состоянии здоровья и хроническими болезнями, ведущий научный сотрудник, врач-педиатр НИИ педиатрии и охраны здоровья детей ЦКБ РАН Министерства науки и высшего образования Российской Федерации, доцент кафедры факультетской педиатрии педиатрического факультета ФГБОУ ВО «РНИМУ им. Н.И. Пирогова» Минздрава России, член Союза педиатров России
- Фисенко А.П. — профессор, д.м.н., директор ФГАУ "НМИЦ здоровья детей" Минздрава России
Авторы подтверждают отсутствие финансовой поддержки/конфликта интересов, который необходимо обнародовать.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория данных клинических рекомендаций:
- Врачи-педиатры
- Врачи-генетики
- Врачи-диетологи
- Врачи-гастроэнтерологи
- врачи-эндокринологи
- Врачи-терапевты
- Врачи общей практики (семейные врачи)
- Врачи-неонатологи
- Врачи-неврологи
- Медицинские психологи
- Студенты медицинских ВУЗов, ординаторы.
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE. Глубина поиска составляла 25 лет.
Методы, использованные для оценки качества и силы доказательств:
- Консенсус экспертов;
- Оценка значимости в соответствии с рейтинговой схемой.
Методы, использованные для анализа доказательств:
- Обзоры опубликованных мета-анализов;
- Систематические обзоры с таблицами доказательств.
Описание методов, использованных для анализа доказательств:
При отборе публикаций как потенциальных источников доказательств использованная в каждом исследовании методология изучается для того, чтобы убедиться в ее валидности. Результат изучения влияет на уровень доказательств, присваиваемый публикации, что, в свою очередь, влияет на силу вытекающих из нее рекомендаций.
На процессе оценки, несомненно, может сказываться и субъективный фактор. Для минимизации потенциальных ошибок каждое исследование оценивалось независимо, т.е. по меньшей мере двумя независимыми членами рабочей группы. Какие-либо различия в оценках обсуждались всей группой в полном составе. При невозможности достижения консенсуса привлекался независимый эксперт.
Таблицы доказательств:
Таблицы доказательств заполнялись членами рабочей группы.
Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.
Таблица 1.Шкала оценки уровней достоверности доказательств (УДД)для методов диагностики (диагностических вмешательств)
| УДД | Расшифровка |
|---|---|
| 1 | Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа |
| 2 | Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа |
| 3 | Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования |
| 4 | Несравнительные исследования, описание клинического случая |
| 5 | Имеется лишь обоснование механизма действия или мнение экспертов |
Таблица 2.Шкала оценки уровней достоверности доказательств (УДД)для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)
| УДД | Расшифровка |
|---|---|
| 1 | Систематический обзор РКИ с применением мета-анализа |
| 2 | Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением мета-анализа |
| 3 | Нерандомизированные сравнительные исследования, в т.ч. когортные исследования |
| 4 | Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай-контроль» |
| 5 | Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов |
Таблица 3. Шкала оценки уровней убедительности рекомендаций(УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)
| УУР | Расшифровка |
|---|---|
| A | Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными) |
| B | Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными) |
| C | Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными) |
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию – не реже чем один раз в три года,а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утверждённым КР, но не чаще 1 раза в 6 месяцев.
Приложение А3. Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов, инструкции по применению лекарственного препарата
- Приказ Минздрава России от 21 апреля 2022 года № 274н «Об утверждении Порядка оказания медицинской помощи пациентам с врожденными и (или) наследственными заболеваниями»
- Приказ Министерства здравоохранения и социального развития РФ от 16 апреля 2012 г. N 366н "Об утверждении Порядка оказания педиатрической помощи"
- Постановление Правительства Российской Федерации от 9 апреля 2015 года №333 "Об утверждении Правил формирования перечня специализированных продуктов лечебного питания для детей-инвалидов"
- Федеральный закон от 25.12.2018 № 489-ФЗ «О внесении изменений в статью 40 Федерального закона "Об обязательном медицинском страховании в Российской Федерации" и Федеральный закон "Об основах охраны здоровья граждан в Российской Федерации" по вопросам клинических рекомендаций»
- Приказ Минздрава России от 28 февраля 2019 г. № 103н «Об утверждении порядка и сроков разработки клинических рекомендаций, их пересмотра, типовой формы клинических рекомендаций и требований к их структуре, составу и научной обоснованности включаемой в клинические рекомендации информации»
- Приказ Минздрава России от 13 октября 2017 г. N 804н "Об утверждении номенклатуры медицинских услуг"
- Приказ Минздрава России от 2 мая 2023 г. N 205н "Об утверждении Номенклатуры должностей медицинских работников и фармацевтических работников".
Приложение А3.1 Химический состав смесей для искусственного вскармливания, не содержащих лактозу, которые могут использоваться в диетотерапии грудных детей с галактоземией (г / 100 мл)
(включены в Распоряжение Правительства РФ от 11.12.2023 N 3551-р «Об утверждении перечня специализированных продуктов лечебного питания для детей-инвалидов»)
|
Название смеси
|
Источник белка
|
Качественный состав углеводов |
Химический состав, г
|
Энергетическая
ценность,
ккал
|
||
|---|---|---|---|---|---|---|
|
Белки
|
Жиры
|
Углеводы
|
||||
|
Специализированный продукт детского диетического лечебного питания для детей раннего возраста на основе изолята соевого белка "Нутрилак (Nutrilak) Premium СОЯ" и "ИНФАПРИМ (InfaPrim) Premium СОЯ"****
(сухая смесь)
|
Изолят соевого белка
|
Сироп глюкозы | 1,8 | 3,6 | 6,8 | 67 |
| Специализированный продукт детского диетического лечебного питания для детей раннего возраста, смесь специализированная сухая безлактозная "Нутрилак (Nutrilak) Premium Безлактозный" и "ИНФАПРИМ (InfaPrim) Premium Безлактозный" (мелкий сухой порошок) | Сывороточный белок: казеиновый белок 50:50 | Сироп глюкозы, мальтодекстрин | 1,4 | 3,45 | 7,4 | 66 |
Приложение А3.2 Продукты, содержащие галактозиды, и богатые гликопротеинами
| Галактозиды |
|---|
|
- бобовые (горох, бобы, фасоль, чечевица, маш, нут) - соя (но не изолят соевого белка);
- шпинат;
- какао, шоколад;
- орехи.
|
| Гликопротеины |
|
- печень, почки, мозги и другие субпродукты;
- печеночный паштет, ливерная колбаса;
|
Приложение А3.3 Примерные сроки введения прикорма детям первого года жизни с галактоземией
Примерная схема введения продуктов больным галактоземией первого года жизни
| Наименование продуктов и блюд; г, мл | Возраст, мес | |||
|---|---|---|---|---|
| 4−6 | 7 | 8 | 9−12 | |
| Овощное пюре | 10−150 | 150 | 150 | 150 |
| Безмолочная каша | 10−150 | 150 | 180 | 200 |
| Мясное пюре* | 5−60 | 70 | 80 | 90−100 |
| Рыбное пюре | - | - | 5–30 | 30–60 |
| Желток** | - | - | - | 1/8 |
| Фруктовое пюре | 5−60 | 70 | 80 | 90−100 |
| Фруктовый сок | - | - | 5−60 | 80−100 |
| Растительное масло | 1−3 | 5–7 | 6–10 | 6–10 |
| Хлеб, сухари (при отсутствии в них молочной составляющей) | - | - | 5 | 10 |
| Печенье (при отсутствии молочной составляющей) | - | - | 5 | 5 |
| Творог, сыр | Не используются | |||
| Кефир и другие неадаптированные кисломолочные напитки | ||||
| Хлеб пшеничный, сухари, печенье и другие хлебобулочные изделия, содержащие молоко и молочные продукты | ||||
Примечание. * ― с 6 мес, ** ― не ранее 10 мес.
Приложение А3.4. ВОЗ: диагностические критерии недостаточности питания
| Нарушение | 0-5 лет | 5-19 лет |
|---|---|---|
| Дефицит массы тела легкой степени |
МТ/возраст
МТ/рост
<-1SD до -2SD
|
ИМТ/возраст
<-1SD до -2SD
|
| Дефицит массы тела средней степени |
МТ/возраст
МТ/рост
<-2SD до -3SD
|
ИМТ/возраст
<-2SD до -3SD
|
| Тяжелый дефицит массы тела |
МТ/возраст
МТ/рост
<-3SD
|
ИМТ/возраст
<-3SD
|
Приложение А3.5. Расшифровка примечаний
** лекарственный препарат для медицинского применения, внесенный в перечень жизненно необходимых и важнейших лекарственных препаратов для медицинского применения
# лекарственный препарат для медицинского применения, используемый в не соответствии с показаниями к применению и противопоказаниями, способами применения и дозами, содержащимися в инструкции по применению лекарственного препарата (off-label), с разрешения Локального этического комитета медицинской организации (при наличии), с условием подписанного информированного согласия родителей (законного представителя) и пациента в возрасте старше 15 лет
**** специализированный продукт лечебного питания, включенный в перечень специализированных продуктов лечебного питания для детей-инвалидов.
Приложение Б. Алгоритмы действий врача
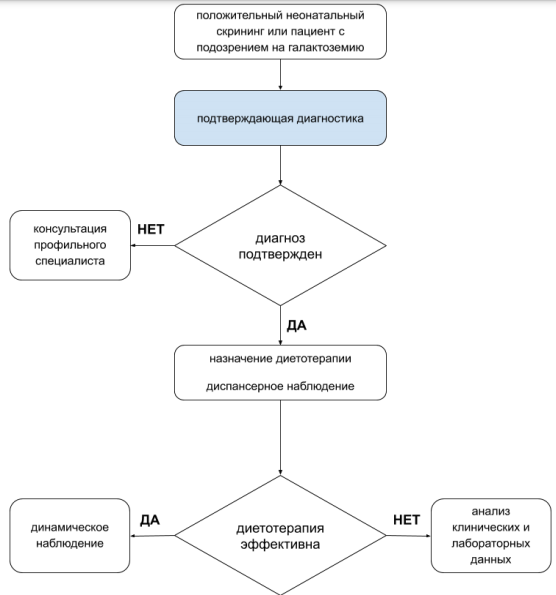

Приложение Б.1 Алгоритм проведения скрининга на галактоземию
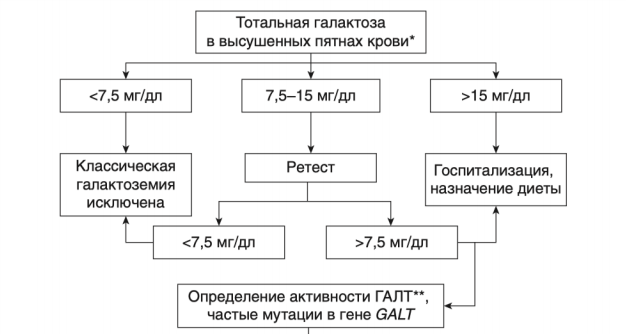
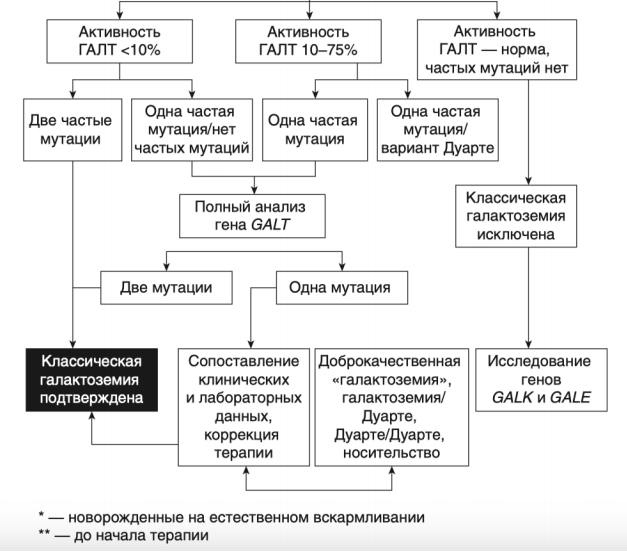


Приложение В. Информация для пациента
ЧТО ТАКОЕ ГАЛАКТОЗЕМИЯ?
Галактоземия — одна из наследственных болезней обмена веществ. Заболевание возникает, если у ребенка отсутствует способность расщеплять сахар, содержащийся в молоке. Это происходит из-за нарушения (мутации) в структуре гена, который отвечает за синтез фермента, участвующих в обмене галактозы, одного из простых сахаров. Галактоза и её производные накапливаются в крови и тканях, оказывая токсическое действие на центральную нервную систему, печень и хрусталик глаза, что определяет клинические проявления болезни.
КАК ЧАСТО ВСТРЕЧАЕТСЯ ГАЛАКТОЗЕМИЯ?
Галактоземия — редкое заболевание. Частота галактоземии в среднем в мире составляет 1: 60 000- 1: 70 000. Выделяют несколько форм галактоземии, в зависимости от того в каком из генов произошла мутация, при этом подавляющее большинство случаев заболевания обусловлено мутациями в гене GALT (кодирует фермент галактозо-1-фосфат уридилтрансферазу) и приводят к галактоземии 1 типа. Также выделяют отдельный вариант галактоземии 1 типа – галактоземию Дуарте, при которой активность фермента ГАЛТ несколько снижена, уровень галактозы повышен, но тяжелые клинические проявления болезни не развиваются и большинство из тех, кто имеет этот вариант не нуждаются в диетотерапии.
Два других типа галактоземии – тип 2 и тип 3 встречаются крайне редко.
КАК ПРОЯВЛЯЕТСЯ ГАЛАКТОЗЕМИЯ?
Первые признаки галатоеземии 1 типа могут появиться уже на первой неделе жизни новорожденного, и они связаны с нарушением работы печени. У новорожденного наблюдается желтуха и снижение уровня глюкозы в крови, увеличение размеров живота. Затем могут возникнуть симптомы поражения нервной системы, а также рвота, срыгивания и другие нарушения со стороны желудочно-кишечного тракта. У больных галактоземией 1 типа, не получающих терапию, развивается цирроз печени, катаракта. Этих тяжелых клинических проявлений галактоземии можно избежать, если вовремя начать лечить ребенка. При отсутствии лечения дети с галактоземией 1 типа погибают на первом году жизни.
КАК НАСЛЕДУЕТСЯ ГАЛАКТОЗЕМИЯ?
Галактоземия относится к наследственным заболеваниям и передается по аутосомно-рецессивному типу. Это значит, что болезнь проявляется только в том случае, если оба родителя являются носителями и, хотя сами они не болеют, передают ребенку два пораженных гена. Большинство семей, где есть ребенок с этим заболеванием, не сталкивались раньше с подобной проблемой. Риск повторного рождения больного ребенка в семье, где уже есть дети с галактоземией, составляет 25% на каждую беременность.
Все семьи с галактоезмией обязательно должны пройти медико-генетическое консультирование и получить полную информацию от врача-генетика о риске повторного рождения ребенка с данным заболеванием в семье, обсудить со специалистом все вопросы, связанные с наблюдением и лечением. В России медико-генетические консультации работают практически в каждом регионе.
ЧТО ТАКОЕ СКРИНИНГ НОВОРОЖДЕННЫХ НА ГАЛАКТОЗЕМИЮ?
Чтобы избежать развития тяжелых клинических проявлений галактоземии, необходимо чтобы новорожденный был обследован на галактоземию, т.е. он должен пройти неонатальный скрининг. Скрининг начинается с того, что у доношенного новорожденного на 24 - 48 ч жизни (у недоношенного — на 7 сутки, или 144-168 ч жизни) берут из пятки несколько капель крови, которую наносят на специальный фильтровальный тест-бланк. Кровь высушивается и бланк, на котором указана фамилия новорожденного и ряд других сведений, необходимых для его идентификации, переправляется в лабораторию региональной медико-генетической консультации. В лаборатории проводят специальное исследование, которое позволяет выявить новорожденных с повышенным содержанием галактозы в крови, в этом случае появляется подозрение на галактоземию. Таких новорожденных лаборатория с помощью врача-педиатра вызывает на повторное тестирование. Повторное тестирование образца крови у младенца является решающим.
ЧТО ДЕЛАТЬ, ЕСЛИ ДИАГНОЗ ГАЛАКТОЗЕМИИ НА СКРИНИНГЕ ПОДТВЕРДИЛСЯ?
Если и при втором тестировании уровень галактозы в крови остается высоким, или уровень измеряемого фермента низким, то это означает, что ребенок болен галактоземией, и семья немедленно приглашается в медико-генетическую консультацию. Здесь семье объясняют, что собой представляет галактоземия и назначают лечение. Если лечение начато рано, то клинические симптомы галактоземии у ребенка не проявятся, и он может расти здоровым, не отличаясь от сверстников. Успех лечения во многом определяется тем, насколько родители больного ребенка осознали важность диетотерапии и насколько строго ее выполняют. Обо всем этом и о многом другом семье расскажет врач-генетик или врач-диетолог во время первого визита семьи в медико-генетическую консультацию. Затем такие визиты станут регулярными. У ребенка будет постоянно контролироваться содержание галактозы в крови и, в зависимости от значений лабораторных показателей, корректироваться состав тех продуктов, которые, с одной стороны, не будут повышать уровень галактозы, а, с другой, обеспечивать нормальный рост и развитие ребенка. Постоянный контакт семьи с врачом является залогом успешного лечения галактоземии.
Галактоземия Дуарте — это вариант классической галактоземии, при котором диетическое лечение не показано. Однако при появлении клинических симптомов, указывающих на поражение печени, или при высоких уровнях общей галактозы (более 20 мг/дл) можно рассмотреть вопрос об ограничении поступления лактозы с пищей [53].
КАК ЛЕЧАТ ГАЛАКТОЗЕМИЮ?
Смысл лечения заключается в исключении пищевых продуктов, содержащих галактозу, прежде всего грудного молока и других молочных смесей. Они могут быть заменены специальными смесями, приготовленными на основе сои, которые не содержат галактозу и лактозу. При составлении лечебных рационов для пациентов с галактоземией количество основных пищевых веществ и энергии должно соответствовать рекомендуемым нормам потребления. В питании детей первого года жизни материнское молоко и/или детские молочные смеси должны быть заменены адаптированными по составу формулами, не содержащими лактозу. Для лечения пациентов с галактоземией используются специализированные смеси на основе изолята соевого белка или высокогидролизованных молочных белков. Также используются смеси на основе синтетических аминокислот и безлактозные казеинпредоминантные молочные смеси.
Необходимо полностью исключить из рациона пациента любой вид молока (в том числе женское, коровье, козье, детские молочные смеси и др.) и все молочные продукты, а также строго избегать употребления тех продуктов, куда они могут добавляться (хлеб, выпечка, сосиски, колбасы, карамель, сладости, маргарины и т.п.). Запрещается также использование низколактозных смесей и молока.
Ряд продуктов растительного происхождения содержит олигосахариды - галактозиды (раффинозу, стахиозу), животного происхождения — гликопротеины, которые могут быть потенциальными источниками галактозы (галактозиды: горох, бобы, фасоль, чечевица, нут, шпинат, какао, шоколад; гликопротеины: печень, почки, ливерная колбаса), поэтому они исключаются из питания пациентов детского возраста и ограничиваются в питании взрослых пациентов.
Прикорм вводится в период от 4 месяцев жизни. В питании используются только безмолочные продукты и блюда: безмолочные каши, которые разводят безлактозными/безгалактозными смесями, а также овощное, мясное и фруктовое пюре. Все молочные продукты, включая цельное коровье молоко, кисломолочные продукты, творог, запрещаются к использованию у пациентов с галактоземией.
Вид первого прикорма определяется состоянием желудочно-кишечного тракта и нутритивным статусом ребенка. Это может быть овощное пюре из натуральных овощей или плодоовощных консервов для детского питания без добавления молока (и не имеющих в составе бобовых) или безмолочные каши на основе кукурузной, рисовой или гречневой муки, для разведения которых необходимо использовать ту специализированную смесь, которую получает ребенок. Мясной прикорм вводят в питание с 6 месяцев. Преимущество отдают специализированным детским мясным консервам промышленного выпуска, не содержащим молока и его производных (кролик, цыпленок, индейка и др.)
КАКОЙ ПРОГНОЗ ПРИ ГАЛАКТОЗЕМИИ?
Прогноз заболевания неблагоприятный при тяжелой форме и поздно диагностируемой галактоземии. При раннем назначении диетического лечения дети могут развиваться нормально. Но несмотря на адекватное лечение с первых дней жизни, у больных с галактоземией сохраняется риск формирования отсроченных осложнений – задержки физического развития, нарушения развития речи и моторных функций, остеопороза. У девочек повышен риск преждевременной недостаточности функции яичников. У многих наблюдается задержка роста в подростковом возрасте. Однако после пубертата рост обычно достигает нормы.
Задержка психического развития, выявляющаяся у некоторых детей с галактоземией, получающих диетическое лечение, не тяжелая; она может обнаруживаться в раннем возрасте, но чаще становится очевидной в школьные годы, когда у ребенка возникают трудности с чтением или усвоением математики. Приблизительно у 18% детей старше 5 лет отмечаются двигательные нарушения в виде атаксии, неловкости тонкой моторики, расстройств равновесия и координации; возможно наличие тремора при выполнении целенаправленных действий, мышечной дистонии. Около трети больных с классической галактоземией, получающих лечение, имеют нарушения речи по типу «вербальной диспраксии». У таких детей задержано речевое развитие в раннем возрасте, имеются затруднения артикуляции, бедный словарный запас. Катаракта наблюдается приблизительно у 30% больных. У больных с галактоземией наблюдается снижение минерализации костной ткани, что часто приводит к развитию раннего остеопороза и повышенному риску переломов костей.
ПРОФИЛАКТИКА ГАЛАКТОЗЕМИИ
В семье, где есть больной ребенок, имеется 25% риск повторного рождения больного при каждой последующей беременности. У родственников из группы риска также возможно выявление мутаций, если они были идентифицированы у больного ребенка в данной семье.
Вопрос о проведении пренатальной диагностики галактоземии должен быть всесторонне обсужден с заинтересованными супружескими парами прежде, чем принять окончательное решение, так как заболевание поддается лечению.
Приложение Г1-ГN. Шкалы оценки, вопросники и другие оценочные инструменты состояния пациента, приведенные в клинических рекомендациях
Не применимо.
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.