Нарушение сна у взрослых
 Версия: Клинические протоколы МЗ РК - 2023 (Казахстан)
Версия: Клинические протоколы МЗ РК - 2023 (Казахстан)
Общая информация
Краткое описание
Одобрено
Инсомния (бессонница) определяется как трудности с началом или поддержанием сна, или ранним утренним пробуждением, которое приводит к неудовлетворенности количеством или качеством сна.
Код (ы) МКБ-10:
| Код | Название |
|
F51
|
Расстройства сна неорганической этиологии |
| F51.0 | Бессонница неорганической этиологии |
| F51.1 | Сонливость [гиперсомния] неорганической этиологии |
| F51.2 | Расстройство режима сна и бодрствования неорганической этиологии |
| F51.3 | Снохождение [сомнамбулизм] |
| F51.4 | Ужасы во время сна [ночные ужасы] |
| F51.5 | Кошмары |
| F51.8 | Другие расстройства сна неорганической этиологии |
| F51.9 | Расстройство сна неорганической этиологии неуточненное |
| G47 | Расстройства сна |
| G47.0 | Нарушения засыпания и поддержания сна [бессонница] |
| G47.1 | Нарушения в виде повышенной сонливости [гиперсомния] |
| G47.2 | Нарушения цикличности сна и бодрствования |
| G47.3 | Апноэ во сне |
| G47.4 | Нарколепсия и катаплексия |
| G47.8 | Другие нарушения сна. Синдром Клейне-Левина |
| G47.9 | Нарушение сна неуточненное |
| E66.2 | Крайняя степень ожирения, сопровождаемая альвеолярной гиповентиляцией |
Дата разработки/пересмотра протокола: 2023 год.
Сокращения, используемые в протоколе:
| МРТ | – магнитно-резонансная томография |
| ПСГ | – полисомнография |
| РКИ | – рандомизированные контролируемые исследования |
| КПТ-И | – когнитивно-поведенческая терапия инсомнии |
|
СИПАП
(CPAP)
терапия
|
– Constant Positive Airway Pressure – метод создания постоянного
положительного давления в верхних дыхательных путях
|
|
ICSD-3
|
– Международная классификация расстройств сна
|
|
АГ
|
– артериальная гипертензия
|
|
ОА
|
– обструктивное апноэ |
|
ЦА
|
– центральное апноэ |
|
АД
|
– артериальное давление
|
|
ДАД
|
– диастолическое артериальное давление |
|
ТТГ
|
– тиреотропный гормон |
|
МРТ
|
– магнитно-резонансная томография |
|
КТ
|
– компьютерная томография
|
|
СОАС
|
– синдром обструктивного апноэ сна |
|
ИАГ
|
– индекс апноэ/гипопноэ |
Категории пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Классификация
По течению:
По степени выраженности:
По причинам возникновения и обусловленности другим болезненным процессом делят инсомний на:
В ICSD-3 выделяют следующие основные подтипы инсомний по этиологии:
Адаптационная - чаще всего возникает на фоне острого стресса, конфликта, смены места жительства. При этом происходит повышение общей активности ЦНС и непосредственно, повышается тонус симпатической нервной системы. Увеличивается время вхождения в сон, и появляются частые ночные пробуждения. Длится адаптационная инсомния не более 3-х месяцев.
Идиопатическая - достаточно редко встречается идиопатическая инсомния, чаще этот диагноз ставится при невозможности установить причину нарушений сна, начавшихся в раннем детстве, без очевидной причины и присутствующих в течение жизни пациента без существенных периодов улучшения.
Парадоксальная (агнозия сна). Продолжительность ночного сна и жалобы, не соответствуют объективно регистрируемым показателям по данным ПСГ и степени их нарушения. При этой инсомнии главной жалобой пациента является полное или почти полное отсутствие ночного сна в течение длительного времени (не менее 1 мес.), но при проведении исследования сна выявляется несоответствие заявляемой продолжительности сна реальной не меньше чем на 50%.
Нарушение гигиены сна - инсомния вследствие нарушения гигиены сна, развивается при наличии поведения, которое приводит к повышению активации нервной системы в периоды, предшествующие укладыванию. Это может быть употребление кофе, курение, физическая и психическая нагрузка в вечернее время, укладывание в различное время суток, использование яркого света в спальне, сменный график работы.
Инсомния при психических расстройствах - чаще всего инсомнией сопровождаются депрессивные и тревожные расстройства. Нарушения сна могут быть как основной (а иногда и единственной) жалобой, маскирующей депрессию, так и одним из многих ее симптомов. «Разорванный сон» или раннее утреннее пробуждение наряду с уменьшением способности к эмоциональному резонансу могут служить указанием на наличие депрессии и при отсутствии тоскливого настроения.
Инсомния при приеме лекарственных и других препаратов (в том числе, с психотропным эффектом) - нарушения сна развиваются в период приёма, воздействия или отмены лекарственного препарата или иного вещества (алкоголь, наркотические средства).
Вторичная инсомния, развивающаяся на фоне неврологической и соматической патологии. При соматических заболеваниях инсомния вторичного характера чаще развивается, когда эти состояния сопровождаются выраженным болевым синдромом, — при остеоартрозе, язвенной болезни желудка и двенадцатиперстной кишки, холецистите. Нарушения сна по типу инсомнии значительно чаще отмечаются у больных ишемической болезнью сердца, бронхиальной астмой, урологической патологии и при сахарном диабете.
Центральное апноэ во сне – прекращение легочной вентиляции в связи с отсутствием дыхательных движений, связанное с центральными стволовыми нарушениями механизмов регуляции дыхания. Осложнениями длительных ЦА являются развитие легочной гипертензии и правожелудочковой недостаточности.
Обструктивное апноэ во сне – связано с врожденным или приобретенным сужением верхних дыхательных путей (чаще на уровне ротоглотки). Эпизоды апноэ сопровождаются сильными звуковыми феноменами храпа, подъемом АД в ранние утренние часы, утренней головной болью, частыми ночными мочеиспусканиями, повышением ДАД в утренние часы. В 10% случаев при ОА развивается легочная гипертензия с правожелудочковой недостаточностью, хронической гиперкапнией и гипоксией. В сочетании с ожирением ОА представляют собой «синдром ожирения-гиповентиляции».
Парасомнии – разнотипные пароксизмальные состояния, возникающие в период сна, в период непосредственно засыпания или пробуждения. Большинство парасомний имеют четкую зависимость от фаз сна. Например, снохождение возникает в фазу медленного сна, а кошмарные сновидения - в фазу быстрого сна.
Нарушения движений во сне. Включают простые двигательные события, локализованные в 1-2 мышечных группах (бруксизм – скрежет зубами) или распространённые на конечность (синдром беспокойных ног). Так и сложные поведенческие акты (вздрагивание при засыпании). Часть из них относятся к нормальным феноменам сна (доброкачественные миоклонии сна), часть - к патологическим (миоклонии в рамках нарколепсии).
Нарушения сна, связанные с соматическими, неврологическими заболеваниями и неуточненной природы.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
[1-7]
Диагностические критерии
Жалобы:
жалобы на трудности инициации сна (пресомнические расстройства);
жалобы на нарушения поддержания достаточной продолжительности и глубины сна (интрасомнические расстройства);
жалобы на ранние пробуждения с невозможностью заснуть (постсомнические расстройства);
указания на громкий храп с остановками дыхания более 10 секунд;
повышенная дневная сонливость без/с эпизодами засыпания, несмотря на наличие всех условий для сна;
произвольные и непроизвольные ночные мочеиспускания;
внезапная утрата мышечного тонуса при пробуждении;
гипнагогические (при засыпании) и гипнапомпические (при пробуждении) галлюцинации;
вздрагивания всего тела или отдельных частей в момент засыпания и/или при пробуждении;
скрежет зубами во сне;
хождение с выполнением действий во сне;
речь во сне;
спутанность сознания, дезориентация;
беспокойный сон, плач во сне;
указания на неприятные множественные сновидения;
головные боли, головокружения;
эмоциональные и поведенческие расстройства (гиперактивность, импульсивность, агрессивность);
усталость/недомогание;
ухудшение внимания, концентрации и памяти;
нарушение социальной, семейной и профессиональной деятельности;
снижение мотивации активности, инициативности;
тенденция к частому совершению ошибок, попаданию в ДТП;
обеспокоенность собственным сном и/или неудовлетворённость им.
Анамнез [5]
Сомнологический статус: Проводится уточнение/определение у пациента следующих данных:


В ICSD-3 инсомния делится по длительности – на острую и хроническую с временным интервалом в 3 месяца.
Если симптомы бессонницы длятся более 3 месяцев, то необходимо дополнительно выявить у пациента 5 необходимых для постановки данного диагноза пунктов:
трудности инициации и поддержания сна;
связанные с этим нарушения эмоционального и физического состояния в дневное время (сонливость, нарушение внимания и т.д.);
при этом имеются все условия для сна;
отеки под глазами;
сухость во рту при пробуждении;
повышение АД, пульса в ночное время или с утра;
гиперемия склер.
Лабораторные исследования: [6]
Для оценки хронической бессонницы не требуется рутинного проведения лабораторных анализов.
Выбор необходимых исследований зависит от предположительного диагноза, на основании клинических признаков.
Дополнительные инструментальные исследования:
Офтальмоскопия - для исключения синдрома внутричерепной гипертензии (отек диска зрительного нерва, расширение вен, сужение артерий);
МРТ/КТ головного мозга – по показаниям для исключения признаков органического поражения мозга;
ЭКГ: различные признаки нарушения ритма сердца, часто сопровождающие апноэ сна;
Актиграфия – носимый на руке датчик регистрирует продолжительность сна и уровень освещения. Помогает определить длительность сна, количество двигательной активности во сне, неточно – показатели сатурации.
Диагностический алгоритм: нет.
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований:
|
Диагноз
|
Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Лобная эпилепсия, парасомнии | При проведении дифференциального диагноза между парасомниями и эпилепсией |
- Длительный ночной видео-ЭЭГ мониторинг с записью ночного физиологического сна
- ПСГ
|
Наличие в ЭЭГ эпилептиформной активности, эпилептических паттернов |
| СОАС | При проведении дифференциального диагноза между первично легочными, кардиологическими заболеваниями | - ПСГ | Наличие на ПСГ постоянной десатурации, нарушений ритма сердца, не связанных с апноэ |
| Депрессия | Нарушения сна имеют вторичный характер, обоснованием является проведение дифференциальной диагностики между парасомниями и депрессией |
Консультация психиатра, оценка по опросникам депрессии для обоснования консультации психиатра.
Для первичного скрининга на уровне ПМСП могут быть использованы следующие инструменты оценки: Шкала депрессии Бека (Beck Depression Inventory: BDI) и PHQ-9 (Patient Health Questionnaire-9) (Приложение №4, №5). Оценка по шкале не является диагнозом и должна быть рассмотрена как одно из оснований назначения консультации психиатра. |
Критерием исключения диагноза является заключение психиатра о наличии депрессии |
Лечение (амбулатория)
Немедикаментозное лечение:
Терапия парасомний и нарушений движения во сне [8]:
Снотворные средства можно использовать отдельно или в сочетании с немедикаментозной терапией. Эти препараты (зопиклон, залеплон) также уменьшают время засыпания и могут быть препаратами выбора для пациентов с проблемами засыпания.
Новые агонисты бензодиазепиновых рецепторов столь же эффективны, как и бензодиазепины.
Агонисты бензодиазепиновых рецепторов эффективны при краткосрочном лечении бессонницы (≤4 недель).
Агонисты бензодиазепиновых рецепторов с более коротким периодом полураспада имеют меньше побочных эффектов, связанных с седацией по утрам.
Длительное лечение бессонницы с помощью агонистов бензодиазепиновых рецепторов также обычно не рекомендуется из-за возможных побочных эффектов.
Пациентам, принимающим лекарства ежедневно, настоятельно рекомендуется переход на прерывистый прием.
Выбор лекарственного средства при различных состояниях, связанных с нарушением сна:
Трудности с засыпанием [1-3]
залеплон: 5-10 мг перорально один раз в день перед сном, максимум 20 мг / день. Курс не должен превышать 5 недель
ИЛИ
зопиклон: 7,5 мг перорально один раз в день перед сном. Курс не должен превышать 5 недель
Нарушения, связанные с трудностью поддержания сна или раннее пробуждение [1-3]
зопиклон: 7,5 мг перорально один раз в день перед сном. Курс не должен превышать 5 недель.
Мелатонин: 3-6 мг один раз в день за 30-40 мин перед сном. Длительность применения определяется сохраняющимися условиями нарушения циркадного ритма [16].
У пациентов с коморбидной депрессией снотворные средства эффективны при использовании в сочетании с антидепрессантами [11]. У пациентов с сопутствующим выраженным тревожным состоянием было показано, что снотворные средства эффективны при использовании в сочетании с анксиолитиками. [11]
Таблица 1 - Перечень основных лекарственных средств (имеющих 100% вероятность применения):
|
Фармакотерапевтическая группа
|
Лекарственные средства (МНН) | Способ и длительность применения | Уровень доказательности |
| Небензодиазепиновые агонисты бензодиазепиновых рецепторов | Зопиклон | 7,5 мг внутрь перед сном. Длительность приема до 5 недель | В [1-3,8,18] |
| Залеплон | 5-20 мг внутрь перед сном. Длительность приема до 5 недель | В [1-3,8,18] |
Таблица 2 - Перечень дополнительных лекарственных средств (менее 100% вероятности применения):
|
Фармакотерапевтическая группа
|
Лекарственные средства (МНН) | Способ и длительность применения | Уровень доказательности |
| Агонисты мелатонина | Мелатонин | 3-6 мг один раз в день за 30-40 мин перед сном. Длительность приема не более 13 недель. | B [8-10] |
Дальнейшее ведение: пациенты с тяжелыми формами нарушения сна требуют мониторинга (не реже 1 раза в месяц) на амбулаторном уровне специалистами (сомнологи, неврологи). Для длительного фармакологического лечения бессонницы можно рассмотреть стратегии прерывистого дозирования.
Индикаторы эффективности лечения:
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ [1-3,8-16]
Немедикаментозная лечения
Медикаментозное лечение
Бензодиазепины [2,3,11]
Бензодиазепины эффективны при краткосрочном лечении бессонницы (≤4 недель. Длительное лечение бессонницы с помощью бензодиазепинов не рекомендуется из-за отсутствия доказательств и возможных побочных эффектов. При бессоннице, связанной с тревогой, ажитацией по поводу предстоящей операции или при коморбидных состояниях у пациентов.
Таблица 3 - Перечень основных лекарственных средств (имеющих 100% вероятность применения):
|
Фармакотерапевтическая группа
|
Лекарственные средства (МНН) | Способ и длительность применения | Уровень доказательности |
| Агонисты бензодиазепиновых рецепторов | Диазепам | 5-20 мг внутрь, в/м перед сном. Применяют эпизодически в стационарных условиях под контролем АД и ЧД | А [2,3,11] |
| Оксазепам | 15-50 мг внутрь перед сном. Применяют эпизодически в стационарных условиях под контролем АД и ЧД | А [2,3,11] | |
| Флуразепам* | от 15 до 30 мг внутрь перед сном. Применяют эпизодически в стационарных условиях под контролем АД и ЧД | А [2,3,11] | |
| Небензодиазепиновые агонисты бензодиазепиновых рецепторов | Зопиклон | 7,5 мг внутрь перед сном. Курс может составлять несколько недель |
В
[1-3,8-18]
|
| Залеплон | 5-20 мг внутрь перед сном. Курс может составлять несколько недель |
В
[1-3,8-18]
|
|
| Золпидем* | 5-10 мг внутрь перед сном. Курс может составлять несколько недель |
В
[1-3,8-18]
|
Таблица 4 - Перечень дополнительных лекарственных средств (менее 100% вероятности применения):
|
Фармакотерапевтическая группа
|
Лекарственные средства (МНН) | Способ и длительность применения | Уровень доказательности |
| Агонисты мелатонина | Мелатонин | 3-6 мг один раз в день за 30-40 мин перед сном. Длительность приема не более 13 недель. | B [8-10] |
Дальнейшее ведение: пациенты с тяжелыми формами нарушения сна требуют мониторинга (не реже 1 раза в 4-5 недель) на амбулаторном уровне специалистами (сомнологи, неврологи). Если симптомы бессонницы повторяются после ослабления снотворного эффекта через 4-5 недель (и бессонница не реагирует на когнитивно-поведенческие методы лечения, такие как КПТ-И), пациенту может потребоваться осмотр специалиста (например, сомнолога) перед принятием решения о длительной терапии снотворными средствами (через 4-5 недель).
Индикаторы эффективности лечения:
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
[1-3, 8-19]
Показания для плановой госпитализации:
необходимость СИПАП - терапии (лечение постоянным положительным давлением в дыхательных путях), показания: апноэ во сне тяжелая форма (ИАГ>5).
Показания для экстренной госпитализации: нет.
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2023
- 1) Insomnia (clinical pathway), BMJ Best practice online resource. This topic was updated Jun 15, 2021 https://bestpractice.bmj.com/topics/en-gb/227/treatment-algorithm 2) Riemann, D., Baglioni, C., Bassetti, C., Bjorvatn, et al. (2017), European guideline for the diagnosis and treatment of insomnia. J Sleep Res, 26: 675-700. https://doi.org/10.1111/jsr.12594 3) Qaseem A, Kansagara D, Forciea MA, et al. Management of chronic insomnia disorder in adults: a clinical practice guideline from the American College of Physicians. Ann Intern Med. 2016 Jul 19;165(2):125-33 4) O.Kurushina, E. Kurakova, S. Ryazantseva / Diagnosis and treatment of insomnia/Medicinal bulletin 2(54) 2014 Volume 8 5) Полуэктов М.Г., Центерадзе С.Л. Современные представления о синдроме инсомнии с учетом требований Международной классификации расстройств сна и подходы к ее лечению. Журнал неврологии и психиатрии им. С.С. Корсакова. 2014;114(11):92‑97. 6) Общество доказательной неврологии https://evidence-neurology.ru/evidentiary-medicine/nosology/sleep-disorders/opredelenie/ 7) Agaltsov M.V. Polysomnography or cardiorespiratory monitoring - what to choose for an exceptional diagnosis of individual breathing during sleep? Arterial hypertension. 2019;25(6):604-612. 8) Sue Wilson, Kirstie Anderson et al. British Association for Psychopharmacology consensus statement on evidence-based treatment of insomnia, parasomnias and circadian rhythm disorders: An update\\Journal of Psychopharmacology 2019, Vol. 33(8) 923–947 9) Factsheet Melatonin Preparations Unlicensed indications approved by the North Central London Joint Formulary Committee: https://www.ncl-mon.nhs.uk/wp-content/uploads/Interface_prescribing/FS_Melatonin.pdf. 10) Poza JJ, Pujol M, Ortega-Albás JJ, Romero O; en representación del Grupo de estudio de insomnio de la Sociedad Española de Sueño (SES). Melatonin in sleep disorders. Neurologia (Engl Ed). 2018 Nov 19:S0213-4853(18)30200-7. English, Spanish. doi: 10.1016/j.nrl.2018.08.002. Epub ahead of print. PMID: 30466801. 11) Everitt H, Baldwin DS, Stuart B, et al. Antidepressants for insomnia in adults. Cochrane Database Syst Rev. 2018 May 14;(5):CD010753. 12) Chung KF, Lee CT, Yeung WF, et al. Sleep hygiene education as a treatment of insomnia: a systematic review and meta-analysis. Fam Pract. 2018 Jul; 35(4):365-75. 13) Jespersen KV, Koenig J, Jennum P, et al. Music for insomnia in adults. Cochrane Database Syst Rev. 2015 Aug 13;(8):CD010459 14) Lee SH, Lim SM. Acupuncture for insomnia after stroke: a systematic review and meta-analysis. BMC Complement Altern Med. 2016 Jul 19;16:228. 15) Cao HJ, Yu ML, Wang LQ, et al. Acupuncture for primary insomnia: an updated systematic review of randomized controlled trials. J Altern Complement Med. 2019 May; 25(5):451-74 16) Melatonin for jet lag. Drug Ther Bull. 2020 Feb;58(2):21-4 17) Ellis JG, Cushing T, Germain A. Treating acute insomnia: a randomized controlled trial of a "single-shot" of cognitive behavioral therapy for insomnia. Sleep. 2015 Jun 1;38(6):971-8. 18) NICE 2021 Guidance on the use of zaleplon, zolpidem and zopiclone for the short-term management of insomnia https://www.nice.org.uk/guidance/ta77 19) Dyer O. FDA issues black box warnings on common insomnia drugs. BMJ. 2019 May 10;365:l2165. 20) American Psychiatric Association. Diagnostic and statistical manual of mental disorders, 5th ed. (DSM-5). Washington, DC: American Psychiatric Publishing; 2013 (updated 2018). 21) Backhaus J, Junghanns K, Broocks A, Riemann D, Hohagen F. Test-retest reliability and validity of the Pittsburgh Sleep Quality Index in primary insomnia. J Psychosom Res. 2002 Sep;53(3):737-40. doi: 10.1016/s0022-3999(02)00330-6. PMID: 12217446.
Информация
Список разработчиков протокола с указанием квалификационных данных:
Указание на отсутствие конфликта интересов: нет.
Рецензенты:
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
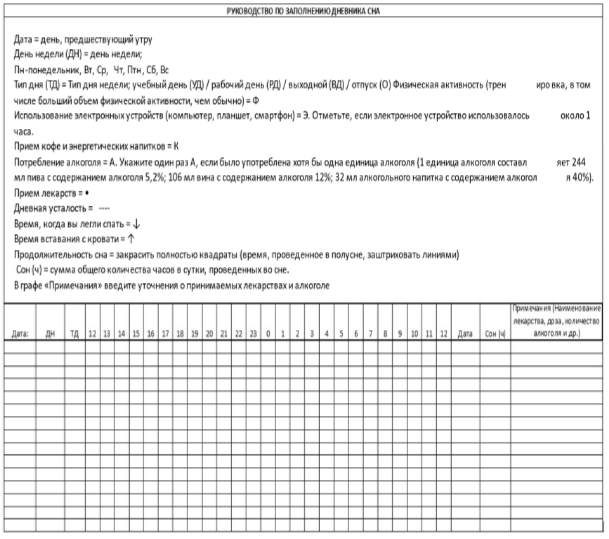
2-недельный дневник сна
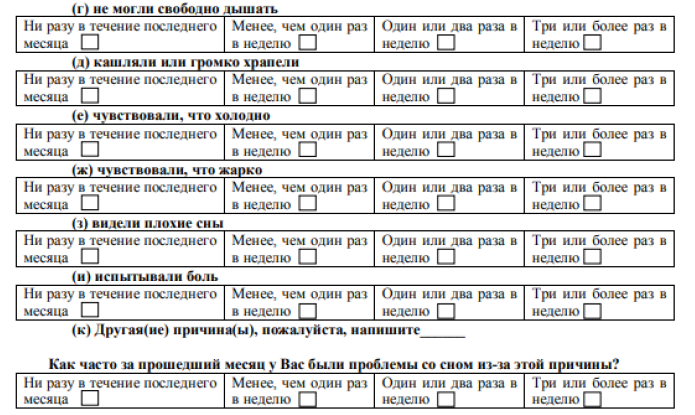
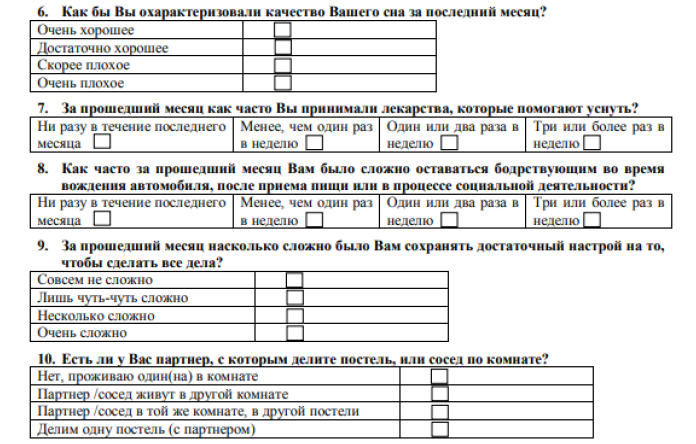
Питсбургский опросник сна (шкала PSQI)


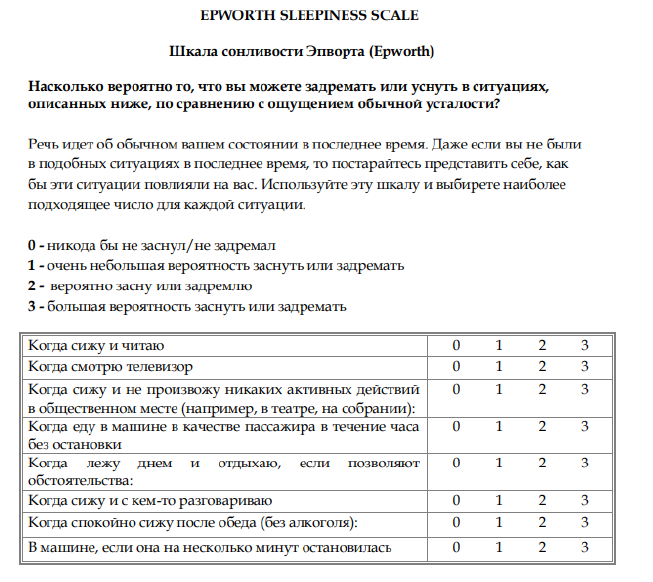
Шкала сонливости Эпворта
Шкала депрессии Бека
2. Что лучше описывает ваше состояние за прошедшую неделю и сегодня?
3. Что лучше описывает ваше состояние за прошедшую неделю и сегодня?
4. Что лучше описывает ваше состояние за прошедшую неделю и сегодня?
5. Что лучше описывает ваше состояние за прошедшую неделю и сегодня?
6. Что лучше описывает ваше состояние за прошедшую неделю и сегодня?
7. Что лучше описывает ваше состояние за прошедшую неделю и сегодня?
8. Что лучше описывает ваше состояние за прошедшую неделю и сегодня?
9. Что лучше описывает ваше состояние за прошедшую неделю и сегодня?
10. Что лучше описывает ваше состояние за прошедшую неделю и сегодня?
11. Что лучше описывает ваше состояние за прошедшую неделю и сегодня?
12. Что лучше описывает ваше состояние за прошедшую неделю и сегодня?
13. Что лучше описывает ваше состояние за прошедшую неделю и сегодня?
15. Что лучше описывает ваше состояние за прошедшую неделю и сегодня?
16. Что лучше описывает ваше состояние за прошедшую неделю и сегодня?
17. Что лучше описывает ваше состояние за прошедшую неделю и сегодня?
18. Что лучше описывает ваше состояние за прошедшую неделю и сегодня?
19. Что лучше описывает ваше состояние за прошедшую неделю и сегодня?
20. Что лучше описывает ваше состояние за прошедшую неделю и сегодня?
21. Что лучше описывает ваше состояние за прошедшую неделю и сегодня?
Интерпретация результатов по Шкале депрессии Бека:
Шкала PHQ-9 (Patient Health Questionnaire-9) — стандартизированный опросник, состоящий из 9 вопросов и предназначенный для первичной оценки и мониторинга симптомов депрессии. Каждый вопрос оценивается по четырёхбалльной шкале от 0 («совсем не беспокоит») до 3 («беспокоит почти каждый день»).
2. Чувство уныния, депрессии или безнадежности.
3. Трудности с засыпанием, сном или избыточным сном.
4. Усталость или недостаток энергии.
5. Плохой аппетит или переедание.
6. Чувство провала или что вы подвели себя или других.
7. Трудности с концентрацией на чем-либо, например, при чтении или просмотре телевизора.
8. Двигаетесь или говорите настолько медленно, что это заметно другим. Или наоборот — слишком беспокойны или возбуждены.
9. Мысли о том, что вы лучше умерли или нанесли бы себе вред каким-либо образом.
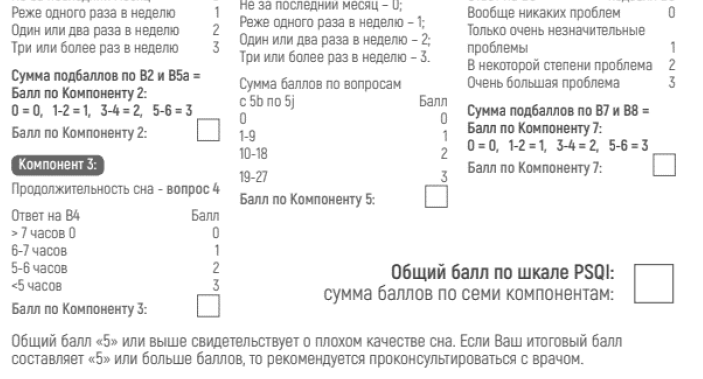
Оценка по шкале PSQI

Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.