Мочекаменная болезнь у детей
 Версия: Клинические рекомендации РФ 2024 (Россия)
Версия: Клинические рекомендации РФ 2024 (Россия)
Другие нарушения обмена пуринов и пиримидинов (E79.8), Камни мочевых путей при болезнях, классифицированных в других рубриках (N22*), Камни нижних отделов мочевых путей (N21), Камни почки и мочеточника (N20), Нарушение пуринового и пиримидинового обмена неуточненное (E79.9), Почечная колика неуточненная (N23)
Генетика, Педиатрия, Урология детская
Общая информация
Краткое описание
Разработчик клинической рекомендации
Союз педиатров России
Ассоциация медицинских генетиков
Национальная ассоциация экспертов по санаторно-курортному лечению
Ассоциация медицинских генетиков
Национальная ассоциация экспертов по санаторно-курортному лечению
Одобрено Научно-практическим Советом Минздрава РФ
В соответствии с Правилами поэтапного перехода медицинских организаций к оказанию медицинской помощи на основе клинических рекомендаций, разработанных и утвержденных в соответствии с частями 3, 4, 6 –9 и 11 статьи 37 Федерального закона «Об основах охраны здоровья граждан в Российской Федерации», утвержденных постановлением Правительства Российской Федерации от 19.11.2021 № 1968 с изменения, клинические рекомендации применяются следующим образом:
– размещенные в Рубрикаторе после 1 января 2024 года – с 1 января 2025 года.
Клинические рекомендации
Мочекаменная болезнь
Год утверждения (частота пересмотра): 2024
Пересмотр не позднее: 2026
ID: 374_3
Возрастная категория: Дети
Определение заболевания или состояния
Мочекаменная болезнь (МКБ, уролитиаз) — это хроническое системное заболевание, являющееся следствием метаболических нарушений и/или влияния факторов внешней среды и проявляющееся образованием камней (конкрементов) в верхних мочевых путях.
Камни нижних отделов мочевых путей (N21)
Камни мочевых путей при болезнях, классифицированных в других рубриках (N22)
Особенности кодирования заболевания или состояния
N20.0 - Камни почки
N20.1 - Камни мочеточника
N20.2 - Камни почек с камнями мочеточника
N20.9 - Мочевые камни неуточненные
Камни нижних отделов мочевых путей (N21)
N21.0 - Камни в мочевом пузыре
N21.1 - Камни в уретре
N21.8 - Другие камни в нижних отделах мочевых путей
N21.9 - Камни в нижних отделах мочевых путей неуточненная
Камни мочевых путей при болезнях, классифицированных в других рубриках (N22)
Почечная колика неуточненная (N23)
E79.8 - Другие нарушения обмена пуринов и пиримидинов (наследственная ксантинурия)
E79.9 - Нарушение пуринового и пиримидинового обмена неуточненное
Классификация
Классификация заболевания или состояния
Конкременты можно классифицировать по следующим критериям: размер, локализация, рентгенологические характеристики (плотность конкремента), этиология, минералогический состав и степень риска повторного камнеобразования [1].
Размер конкремента
Размер конкремента обозначается в миллиметрах, с указанием 1 или 2 измерений. Исходя из вышеуказанного конкременты можно подразделить на группы размером < 5 мм, 5-10 мм, 10-20 мм и > 20 мм.
Локализация конкремента
Конкременты классифицируют в зависимости от их расположения в анатомических структурах мочевых путей: в верхней, средней или нижней группе чашечек, в лоханке, в верхнем, среднем или дистальном отделах мочеточника и в мочевом пузыре.
Рентгенологические характеристики
Классифицируют конкременты и в соответствии с рентгенологическим изображением при проведении обзорной урографии (рентгенографии мочевыделительной системы) (табл. 2). При проведении спиральной компьютерной томографии (КТ) для классификации используется шкала единиц Хаунсфилда (Hu). Данная шкала ослабления рентгеновского излучения используется для визуальной и количественной оценки плотности структур, определяемых методом компьютерной томографии.
Таблица 2 - Рентгенологические характеристики
| Рентгеноконтрастный конкремент | Низкая рентгеноконтрастность | Рентгеннегативный конкремент |
|---|---|---|
| Дигидрат оксалата кальция | Фосфат магния и аммония | Мочевая кислота |
| Моногидрат оксалата кальция | Апатит | Урат аммония |
| Фосфаты кальция | Цистин | Ксантин |
| 2,8-дигидроксиаденин | ||
| Лекарственные конкременты |
Этиология и патогенез
Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
Конкременты следует подразделять на образовавшиеся вследствие инфекции (инфекционные); те, которые не были вызваны инфекцией (неинфекционные); конкременты, возникшие вследствие генетических нарушений, и конкременты, образовавшиеся при приеме лекарственных средств (лекарственные).
Одним из важных факторов образования конкрементов является нарушение обмена веществ. Установление нарушения обмена веществ и анализ химического состава конкремента позволяет определить тактику диагностики и лечения заболевания.
В зависимости от причины литогенеза конкременты следует подразделять на инфекционные (образовавшиеся вследствие влияния инфекционного агента), неинфекционные (образование камня не связано с деятельностью инфекции), лекарственные (образовавшиеся при приеме лекарственных средств), конкременты, возникшие вследствие генетических нарушений.
Химический состав мочевых камней, образовавшихся вследствие генетических нарушений:
- Цистин (аминоацидурия, характеризующаяся нарушением канальцевой реабсорбции двухосновных аминокислот: цистина, орнитина, аргинина и лизина);
- Ксантин (ксантинурия, обусловленная наследственным дефицитом фермента ксантиноксидазы);
- 2,8-дигидроксиаденин (наследственный дефицит аденинфосфорибозилтрансферазы, приводящий к аккумуляции аденина, в дальнейшем окисляющегося до 2,8-дигидроксиаденина).
Химический состав инфекционных конкрементов:
- Магния аммония фосфат (струвит);
- Карбонатапатит;
- Урат аммония.
Химический состав неинфекционных конкрементов:
- Кальция оксалат (вевеллит, ведделлит);
- Кальция фосфат (карбонатапатит, брушит);
- Мочевая кислота.
Лекарственные препараты, способствующие формированию камней мочевых путей.
Соединения, кристаллизирующиеся в моче:
- Аллопуринол**/оксипуринол;
- Амоксициллин**/ампициллин**;
- Цефтриаксон**;
- Ципрофлоксацин**;
- Эфедрин;
- Индинавир;
- Трисиликат магния;
- Сульфонамид**;
- Триамтерен.
Вещества, влияющие на состав мочи:
- Ацетазоламид**;
- Аллопуринол**;
- Гидроокись алюминия и магния;
- Аскорбиновая кислота**;
- Кальций;
- Фуросемид**;
- Слабительные средства;
- Метоксифлуран;
- Витамин D и его аналоги.
Минералогический состав камней
Одним из важных факторов образования конкрементов является нарушение обмена веществ. Установление нарушения обмена веществ и анализ химического состава конкремента позволяет определить тактику диагностики и лечения.
В большинстве случаев конкременты представлены сочетанием нескольких химических соединений. Важным аспектом является определение соединения, составляющего основную долю конкремента (табл.1).
Таблица 1 - Состав конкремента
| Химический состав | Минерал |
|---|---|
| Гидрогенфосфат кальция | брушит |
| Дигидрат оксалата кальция | ведделлит |
| Дигидрат мочевой кислоты | урицит |
| Карбонатапатит (фосфат) | даллит |
| Моногидрат оксалата кальция | вевеллит |
| Фосфат магния и аммония | струвит |
| 2,8-дигидроксиаденин | |
| Ксантин | |
| Урат аммония | |
| Цистин | |
| Лекарственные конкременты |
Группы риска камнеобразования
Степень риска камнеобразования определяет вероятность формирования конкрементов, развития рецидива или увеличения размеров и количества конкрементов, и необходимость медикаментозного лечения.
Все дети с диагнозом мочекаменная болезнь находятся в группе высокого риска рецидива мочекаменной болезни [76].
Считается, что более высокий, по сравнению со взрослыми, риск рецидива камнеобразования обусловлен более высокой частотой метаболических и генетических причин образования камней, таких как цистинурия и гипероксалурия, частая связь с врожденными аномалиями (например, гидронефроз, мегауретер или пузырно-мочеточниковый рефлюкс, уменьшение калибра мочевыводящих путей) [77,78].
Дополнительные факторы риска камнеобразования у детей:
- семейный характер заболевания: наличие в анамнезе у ближайших родственников факторов риска развития уролитиаза, урологических заболеваний, особенно мочекаменной болезни;
- метаболические нарушения камнеобразующих веществ;
- проживание семьи в эндемичном регионе;
- особенности течения беременности у матери: отягощенная беременность на фоне токсикоза, прием противовирусных и антибактериальных препаратов;
- нефрокальциноз у ребенка и/или у ближайших родственников.
- снижение двигательной активности, вынужденное лежачее положение (иммобилизация конечностей, последствия травмы и т.д.)
- ограничение потребления обычной питьевой воды
- длительные сроки наличия дренажей или нитей в просвете мочевых путей (лоханки, мочеточника, мочевого пузыря)
Наличие аномалий мочевыделительной системы у ребенка
- Дивертикул чашечки, киста чашечки
- Стриктура мочеточника
- Обструкция лоханочно-мочеточникового сегмента (ЛМС)
- Уретероцеле
- Подковообразная почка
- Нейрогенная дисфункция мочевого пузыря
- Пузырно-мочеточниковый рефлюкс
- Единственная почка
Генетические причины высокого риска развития уролитиаза
- Цистинурия (типы А, В, АВ)
- Первичная гипероксалурия (ПГ 1-3 типы)
- Почечный канальцевый ацидоз (ПКА) 1-го типа
- 2,8-дигидроксиаденин
- Ксантинурия
- Синдром Леша-Нихена
- Муковисцидоз
- Идиопатическая инфантильная гиперкальциемия (типы 1 и 2)
В приложении А3.3 приведена часть моногенных наследственных заболеваний, приводящих к мочекаменной болезни. Данные заболевания чаще остальных встречаются в практике врачей-урологов, но в настоящее время в литературных источниках описано около 80 моногенных форм уролитиаза [1,2].
Эпидемиология
Эпидемиология заболевания или состояния
Анализ распространенности МКБ в Российской Федерации с 2005 по 2020 год показал, что с течением времени наблюдается четкая тенденция к увеличению количества случаев заболевания уролитиазом среди взрослого населения. При этом заболеваемость среди детей остается стабильной. Причины этого факта обсуждаются и в настоящее время окончательно не известны.
Заболеваемость мочекаменной болезнью носит эндемичный характер. В Российской Федерации регионами-лидерами являются Алтайский край, Дальний Восток, Ямало-Ненецкий автономный округ. Среди пациентов с МКБ дети составляют около 1%. Заболеваемость среди подростков: 50-100 чел. на 100 000 населения [3,4,5,6].
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания или состояния
К ведущим проявлениям уролитиаза относятся боль, дизурия, гематурия, лейкоцитурия и отхождение кристаллов мочевых солей и конкрементов. Лишь последний из симптомов является абсолютным. Боль является наиболее частым симптомом при. В зависимости от величины, формы, расположения, степени подвижности камня боль может иметь разнообразный характер. У пациентов с конкрементами в почках может отмечаться рвота и, иногда, повышенная температура. Возможно бессимптомное течение заболевания.
- При сборе анамнеза заболевания следует учитывать:
- наличие у ближайших родственников факторов риска развития уролитиаза, урологических заболеваний, особенно мочекаменной болезни, сопровождающихся метаболическими нарушениями камнеобразующих веществ;
- наличие аномалий мочевыделительной системы у ребенка;
- проживание семьи в эндемичном регионе);
- особенности течения беременности у матери;
- прием медикаментов, способствующих камнеобразованию (см. п.п. 1.2)
- ограничение подвижности ребенка (травма, пороки опорно-двигательного аппарата, неврологические заболевания)
- особенности рациона питания (в т.ч., диетические предпочтения)
Диагностика
Диагностика заболевания или состояния (группы заболеваний или состояний), медицинские показания и противопоказания к применению методов диагностики
Диагноз МКБ устанавливается на основании обнаружения конкрементов (клинически, на основании самостоятельного отхождения уролита и/или с помощью инструментальных методов обследования).
Дополнительную информацию можно получить на основании анализа совокупности анамнестических и клинических данных.
Определить химический состав камня/камней и возможную этиологическую основу их формирования – по результатам лабораторного исследования (биохимического и в части случаев молекулярно-генетического анализа).
1. Жалобы и анамнез
См. раздел «Клиническая картина»
2. Физикальное обследование
При физикальном обследовании пациента следует осмотреть кожу, склеры, определить частоту, наполнение и ритмичность пульса, измерить артериальное давление и частоту дыхательных движений, температуру тела.
Дальнейшее обследование рекомендуется начинать с поверхностной пальпации и перкуссии органов брюшной полости и забрюшинного пространства. Пальпация области почек выполняется чаще всего в положении лежа на спине или на боку. Болезненность при исследовании свидетельствует о наличии воспалительного процесса почечной паренхимы, околопочечной клетчатки или обструкции мочеточника, в случае отсутствия указаний на травматическое повреждение.
Глубокую пальпацию начинают с безболезненных участков и завершают выявлением симптомов Щеткина-Блюмберга, Пастернацкого, Ортнера и др (Визуальный осмотр терапевтический, Пальпация терапевтическая, Аускультация терапевтическая, Перкуссия терапевтическая, Измерение частоты сердцебиения, Исследование пульса, Измерение артериального давления на периферических артериях, Термометрия общая).
При проведении клинического осмотра обязательно нужно обращать внимание на поведение пациента: при почечной колике пациент беспокоен, не может найти себе удобного положения, мечется. Нередко имеет место «psoas-симптом».
Чем младше ребенок, тем более выражены общие симптомы патологического процесса, и менее отчетливой бывает локальная симптоматика.
3. Лабораторные исследования
Пациентам с мочекаменной болезнью (МКБ) проводятся исследования мочи и крови с целью определения вида конкрементов, наличия воспаления и оценки функции почек [1, 11, 16, 17, 22, 25, 27, 33, 34].
- Рекомендуется выполнение Общего (клинического) анализа крови развернутого (уровень лейкоцитов, дифференцированный подсчет лейкоцитов (лейкоцитарная формула), гемоглобин, СОЭ) пациентам с клиническими признаками МКБ с целью ориентировочного выявления/исключения воспалительных процессов и оценки уровня гемоглобина [1, 35].
(УУР –С, УДД – 5)
Комментарий: исследование также выполняется в динамике, частота – определяется индивидуально.
- Рекомендуется проведение Общего (клинического) анализа мочи всем пациентам с подозрением на мочекаменную болезнь и в динамике с целью выявления инфекции мочевых путей, определения рН мочи (свежевыпущенной), наличия солей и т.д. [1].
(УУР –С, УДД – 5)
Комментарии: частота исследования при динамическом наблюдении определяется клиническим течением заболевания. Определение нитритов возможно также с помощью тест-полосок.
- Рекомендовано определение концентрации водородных ионов (рН) мочи (свежевыпущенной), определение количества белка в суточной моче, определение альбумина в моче, определение цитратов в моче, определение натрия в моче, магния в моче при первичной диагностике (с учетом возможностей лаборатории) [1].
(УУР – С, УДД – 5)
Комментарий: исследование может назначаться в процессе динамического наблюдения по потребности в зависимости от вида камней, а также для контроля проводимой терапии [1, 38].
Исследование может осуществляться также с помощью тест-полосок
- Рекомендовано при первичной диагностике исследование суточной мочи на экскрецию солей (исследование уровня фосфора в моче, исследование уровня кальция в моче, исследование уровня мочевой кислоты в моче, определение оксалатов в моче (услуга отсутствует в действующей Номенклатуре), сбор мочи для лабораторного исследования, определение объема мочи, микроскопическое исследование осадка мочи) [1].
(УУР –С, УДД – 5)
Комментарий: в динамическом наблюдении исследование может также проводиться, частота устанавливается индивидуально.
После оперативного вмешательства не ранее, чем, через 2-3 дня 39, 40].
(УУР –С, УДД – 5)
Комментарии: при наличии инфекции мочевых путей исследования и лечение проводятся в рамках соответствующих клинических рекомендаций.
Исследование также проводится при динамическом наблюдении, частота определяется индивидуально.
- Рекомендуется проведение анализа крови биохимического общетерапевтического (исследование уровня креатинина в крови, мочевой кислоты в крови, кальция в крови, ионизированного кальция в крови, натрия в крови, калия в крови) всем пациентам при первичной диагностике и в динамическом наблюдении для оценки функции почек и электролитных нарушений с целью своевременной диагностики и терапии соответствующих состояний [1].
(УУР – С, УДД – 5)
Комментарии: объем и кратность исследований в динамике определяется индивидуально в зависимости от клинической картины
- Рекомендуется селективное проведение исследование уровня С-реактивного белка в сыворотке крови пациентам с клиническими признаками МКБ при первичной диагностике и, при необходимости, в динамическом наблюдении для оценки воспаления [1].
(УУР – С, УДД – 5)
Комментарии: кратность исследований в динамике определяется индивидуально в зависимости от клинической картины (с целью оценки воспаления).
- Рекомендовано пациентам с повышенным уровня кальция (ионизированного кальция в крови) проведение исследования уровня паратиреоидного гормона в крови, исследование уровня 25-ОН витамина Д в крови с целью подтверждения/исключения гиперпаратиреоза [1].
(УУР –С, УДД – 5)
- Рекомендуется проведение коагулограммы (ориентировочное исследование системы гемостаза): активированное частичное тромбопластиновое время (АЧТВ) и определение международного нормализованного отношения (MHO) перед инвазивными, в т.ч., оперативными вмешательствами для предотвращения кровотечений и околопочечных гематом. [1].
(УУР –С, УДД – 5)
- В случаях первичного диагностирования МКБ рекомендуется проводить анализ минерального состава мочевых камней (анализ состава конкремента с помощью аналитического метода (например, дифракции рентгеновских лучей или инфракрасной спектроскопии)) для определения дальнейшего плана обследования и выбора терапевтической тактики [11, 21, 24, 39].
(УУР – С, УДД – 5)
Комментарии: исследование проводится при наличии субстрата (конкремента).
При невозможности проведения исследования в медицинской организации, следует направить материал на исследования в медицинскую организацию, в которой исследованием может быть выполнено.
- Повторный анализ минерального состава мочевых камней (конкрементов) рекомендуется проводить у пациентов: с рецидивом на фоне медикаментозной профилактики; c ранним рецидивом после полного удаления конкремента; c поздним рецидивом после длительного отсутствия камней, поскольку состав конкремента может измениться [11, 16].
(УУР – С, УДД – 5)
Комментарий: Кристаллизация цистина в моче происходит спонтанно из-за его плохой растворимости. Растворимость цистина зависит исключительно от рН мочи: при рН 6,0 предел растворимости составляет 133 ммоль/л. Однако, рутинное проведение анализа на цистин в рамках анализа минерального состава мочевых камней нецелесообразно.
- Пациентам при диагностике цистиновых конкрементов с целью уточнения диагноза и выбора тактики терапии рекомендуется проводить дифференциацию цистина, цистеина и лекарственно-цистеиновых комплексов для определения дальнейшего плана обследования и выбора терапевтической тактики. Различные комплексы, образовавшиеся вследствие лечения, можно дифференцировать только с помощью аналитических методов на основе высокоэффективной жидкостной хроматографии (комплексное определение концентрации на аминокислоты методом высокоэффективной жидкостной хроматографии (ВЭЖХ)). [1,21,29].
(УУР – С, УДД – 5)
4. Инструментальные исследования
- В качестве первичной процедуры для диагностики МКБ всем пациентам рекомендуется проводить ультразвуковое исследование (УЗИ) органов мочевой системы (ультразвуковое исследование почек, ультразвуковое исследование мочеточников, ультразвуковое исследование мочевого пузыря) [9, 11, 17, 23].
(УУР – С, УДД – 5)
Комментарий: УЗИ позволяет выявить конкременты в чашечках, лоханке, лоханочно-мочеточниковом и пузырно-мочеточниковом сегментах, позволяет диагностировать расширение верхних мочевыводящих путей (ВМП). Исследование проводится и в динамическом наблюдении с частотой, определяемой индивидуально.
Цветная допплерография (дуплексное сканирование артерий почек) позволяет сравнить мочеточниковый выброс, индекс резистентности дуговых артерий обеих ночек и определить степень обструкции.
- Рекомендуется проведение обзорной рентгенографии органов мочевой системы (рентгенография почек и мочевыводящих путей) для дифференциации рентгеннегативных и рентгенконтрастных конкрементов, а также для динамического контроля [11, 16, 22, 23, 25, 27].
(УУР – С, УДД – 5)
Комментарий: Если планируется проведение спиральной КТ, данное исследование назначать не следует. Кратность исследования определяется индивидуально.
- Рекомендуется проводить экскреторную урографию (ЭУ) (внутривенная урография) или спиральную компьютерную томографию (КТ) мочевыделительной системы (спиральная компьютерная томография почек и надпочечников) при недостаточной информативности ультразвуковое исследование (УЗИ) органов мочевой системы (ультразвуковое исследование почек, ультразвуковое исследование мочеточников, ультразвуковое исследование мочевого пузыря) [1].
(УУР – С, УДД – 5)
Комментарии: в практике обычно проводится в первую очередь экскреторную урографию (ЭУ) (внутривенная урография), а в случае недостаточной информацтивности - спиральная компьютерную томография (КТ) мочевыделительной системы (спиральная компьютерная томография почек и надпочечников).
При возможности – предпочтение отдается низкодозовому КТ- исследованию.
Анестезиологическое пособие (включая раннее послеоперационное ведение) – по показаниям.
- Рекомендуется проводить спиральную компьютерную томографию (КТ) мочевыделительной системы (спиральная компьютерная томография почек и надпочечников) или, в случае невозможности, экскреторную урографию (ЭУ) (внутривенная урография) при недостаточной информативности ультразвукового исследования (УЗИ) органов мочевой системы (ультразвуковое исследование почек, ультразвуковое исследование мочеточников, ультразвуковое исследование мочевого пузыря) [1].
(УУР – С, УДД – 5)
Комментарии: при возможности – предпочтение отдается низкодозовому КТ- исследованию. Анестезиологическое пособие (включая раннее послеоперационное ведение)(Наркоз) – по показаниям.
- Рекомендуется проводить спиральную компьютерную томографию (КТ) мочевыделительной системы (спиральная компьютерная томография почек и надпочечников) при острой боли в области поясницы. КТ позволяет определить наличие конкремента, его диаметр и плотность; данное исследование демонстрирует более высокую чувствительность и специфичность по сравнению с экскреторной урографией (ЭУ) (внутривенная урография) [11, 16, 22].
(УУР – С, УДД – 5)
Комментарий: компьютерная томография - стандартный метод диагностики при острой боли в пояснице в настоящее время. Данный метод позволяет определять плотность конкремента и расстояние от конкремента до кожного покрова — параметры, влияющие на эффективность дистанционной литотрипсии (ДЛТ).
Однако необходимо учитывать высокую лучевую нагрузку метода и использовать его у детей с ограничениями. При возможности применять низкодозовые протоколы.
Конкременты, содержащие мочевую кислоту и ксантин, являются рентгеннегативными, но могут быть обнаружены при проведении компьютерной томографии.
Конкременты, образующиеся при приеме препарата индинавир, при спиральной КТ не обнаруживаются. Анестезиологическое пособие (включая раннее послеоперационное ведение)(Наркоз) – по показаниям.
- Не рекомендовано рутинное проведение магнитно-резонансной томографии урографии (магнитно-резонансная томографии урография с контрастированием) в диагностике МКБ, только при недостаточности данных других исследований для получения информации об анатомии ЧЛС, локализации обструкции в мочеточнике и морфологии почечной паренхимы [11, 16, 22, 23].
(УУР – С, УДД – 5)
Комментарии: Анестезиологическое пособие (включая раннее послеоперационное ведение). (Наркоз) – по показаниям
- Радионуклидные исследования почек (сцинтиграфия почек и мочевыделительной системы, сцинтиграфия почек и мочевыделительной системы с функциональными пробами) рекомендуется использовать для определения почечной функции, обнаружения обструкции и определения ее анатомического уровня по показаниям [11, 16, 22, 23].
(УУР – С, УДД – 5)
Комментарии: для определения азотовыделительной функции (оценки сохранности почечной паренхимы) предпочтение отдается Сцинтиграфия почек и мочевыделительной системы (статической нефросцинтиграфии), для оценки уродинамики (выделительной функции почечек– проводится динамическая сцинтиграфия почек и мочевыделительной системы с функциональными пробами.
- Если планируется удаление конкремента, а индивидуальные анатомические особенности чашечно-лоханочной системы (ЧЛС) неизвестны, рекомендуется проведение исследования с контрастированием (компьютерная томография почек и верхних мочевыводящих путей с внутривенным болюсным контрастированием) [1, 10, 23, 25].
(УУР – С, УДД – 5)
Комментарий: предпочтительно проведение спиральной КТ, так как она позволяет получить трехмерное изображение ЧЛС, а также измерить плотность конкремента и расстояние от конкремента до кожного покрова. Можно выполнить и экскреторную урографию (внутривенную урографию). При наличии вклиненного камня – может проводиться цистоскопия.
5. Иные исследования
- Рекомендовано медико-генетическое консультирование пациентов по показаниям для исключения/подтверждения синдромальных и моногенных форм уролитиаза [2, 41, 42].
Уровень убедительности рекомендации С (уровень достоверности доказательств– 5).
Комментарии: Показаны приемы (осмотры, консультации) врача-генетика пациентам при мультисистемном характере поражения органов и систем, начале заболевания в раннем возрасте, наличии отягощенного семейного анамнеза, а также выявлении при анализе более редкого химического состава конкрементов (например, цистиновый, ксантиновый или 2,8-дигидроксиаденин камни).
Обследование при медико-генетическом консультировании включает осмотр пациента, сбор семейного анамнеза, инструментальные, клинико-лабораторные и молекулярно-генетические исследования.
Нефролитиаз диагностируется как в составе синдромальных форм генетических заболеваний, так и моногенных: при синдроме Вильямса (OMIM 194050), синдроме Лёша — Нихена (OMIM 308000), алкаптонурии (OMIM 203500), первичной гипероксалурии (OMIM 259900), цистинурии (OMIM 220100), нефролитиазе Х-сцепленном рецессивном с почечной недостаточностью (OMIM 310468) и др.
- Рекомендовано при диагностике и ведении детей с клиническими признаками МКБ участие мультидисциплинарной команды врачей (в зависимости от клинических проявлений) с целью улучшения диагностики и терапии [43].
Уровень убедительности рекомендации С (уровень достоверности доказательств– 5).
Комментарии: врач-анестезиолог-реаниматолог, врач-клинический фармаколог, врач- рентгенолог, врач ультразвуковой диагностики, также, учитывая вероятность полиорганных поражений при генетически-детерминированных формах МКБ и/или для своевременной диагностики неблагоприятных реакций на терапию могут потребоваться консультации врача-офтальмолога, врача-стоматолога/врача-детского стоматолога, врача-оториноларинголога, врача-сурдолога-оториноларинголога и др.
Лечение
Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
Учитывая разнообразие причин камнеобразования и характеристик почечных конкрементов, лечение должно быть индивидуальным. При выборе тактики ведения необходимо помимо причины учитывать размеры, локализацию, количество камней, наличие/отсутствие боли/колики и или инфекции мочевых путей, а также сопутствующей патологии [1]. Лечение включает консервативные, хирургические и диетологические мероприятия. В настоящее время существует необходимость в проведении качественных исследований для более точной оценки исходов при различных методах терапии [44]
1. Консервативное лечение
1. Почечная колика
Задачи лечения при почечной колике: устранение боли и, при возможности, в зависимости от клинической ситуации - удаление конкремента.
- На первом этапе лечения при почечной колике всем пациентам с МКБ рекомендуется купирование боли [1, 23, 25, 27].
(УУР – С, УДД – 5)
- Рекомендуется купировать боль у пациентов с почечной коликой препаратами, не относящимися к опиоидам: препаратами группы «Другие анальгетики и антипиретики» (ДАА) (метамизол натрия в/м или в/в 250 мг/мл, 500 мг/мл (разовая доза для детей с 3 мес. до 15 лет 50-100 мг/10 кг массы тела до 2-3 раз в сутки (детям 3-12 месяцев (весом 5-9 кг) – только внутримышечно), с 15 лет: разовая доза 500-1000 мг в/м, максимальная суточная доза 2000 мг) или парацетамол** в суппозиториях ректальных или #перорально в суспензии (в стандартных дозах), в таблетках или парентерально или препаратами группы «Нестероидные противовоспалительные и противоревматические препараты» (НПВП): диклофенак** в таблетках или суппозиториях ректальных (детям с 6 лет) или ибупрофен** (таблетки с 6 лет, капсулы – с 12 лет) в связи с их высокой эффективностью [1, 11, 16, 22, 25, 29, 45, 46].
(УУР – С, УДД – 5)
Комментарий: Эти препараты значительно эффективнее опиоидов обезболивают при почечной колике, и у пациентов, принимающих ДАА или НПВП, реже требуется дальнейшая анальгезия в краткосрочной перспективе.
- Рекомендуется при недостаточной эффективности препаратов группы «Другие анальгетики и антипиретики» (ДАА) или препаратов группы «Нестероидные противовоспалительные и противоревматические препараты» (НПВП) купирования боли у пациентов с почечной коликой препаратом группы опиоиды или добавить препарат группы опиоиды [1].
(УУР – С, УДД – 5)
Комментарий: следует оценить необходимость назначения препарата из этих групп и, при принятии положительного решения, выбирать препарат с наименьшими побочными эффектами (например, трамадол**).
2. Профилактика повторного приступа почечной колики
НПВП могут снять воспаление и снизить риск повторного возникновения боли у пациентов с конкрементами в мочеточнике, которые могут выйти самостоятельно. ДАА и НПВП могут оказать негативное влияние на почечную функцию у пациентов с ХБП 2-й и более стадии.
Повторные приступы почечной колики отмечаются значительно реже у пациентов, получавших ДАА и НПВП в течение первых 7 дней лечения.
- Если обезболивание не может быть достигнуто лекарственными средствами, рекомендуется выполнить дренирование с использованием мочеточникового стента (установка стента в мочевыводящие пути) или чрескожной нефростомии (ЧН) (чрескожная пункционная нефростомия), либо удалить конкремент (Удаление камней мочеточника) [1, 11, 16, 22, 25].
(УУР – С, УДД – 5)
Комментарии: в детской урологии постановка пункционной нефростомы технически затруднена, в связи с чем в реальной практике применяется, в основном, открытая пиелостома или уретеростома.
3. Консервативное лечение в зависимости от вида конкрементов
1. Гипероксалурия и кальций-фосфатные камни
Ранняя диагностика и правильное ведение пациентов существенно влияют на течение заболевания.
- Рекомендуется селективное назначение #пиридоксина** (витамина В6) (внутрь по 10 мг/кг в сутки) при гипероксалурии так как у большинства пациентов отмечается положительный эффект на фоне его приема [7, 21, 29, 45].
(УУР – С, УДД – 5)
- Рекомендуется длительное назначение Калия гидрокарбоната+Лимонная кислота+Натрия цитрат или Калия натрия гидроцитрат при гипероксалурии что приводит к многократному снижению рецидивов уролитиаза [12, 21, 24, 33].
(УУР – С, УДД – 5)
Комментарии: наибольшая растворимость оксалата кальция достигается при рН 6,2 – 6,8. Терапевтические дозы препаратов для лечения нефроуролитиаза Калия гидрокарбонат+Лимонная кислота+Натрия цитрат составляют 0,1 -0,15 г/кг (2-6 табл) в сутки (по инструкции – детям с 12 лет).
- Не рекомендуется ограничивать в диете кальций при гиперкальциурии, так как при его недостатке в кишечнике свободный оксалат абсорбируется, увеличивая тем самым риск рецидива уролитиаза [12, 21].
(УУР – С, УДД – 5)
- Не рекомендуется рутинное использование тиазидных диуретиков (тиазидов), повышающих реабсорбцию кальция в канальцах, при гиперкальциурии, так как они могут способствовать развитию электролитных нарушений [8, 12, 21, 29, 32].
(УУР – С, УДД – 5)
Комментарий: в педиатрии применяются редко, следует оценить соотношение риска и пользы .
- Большинству пациентов с кальций-фосфатными конкрементами в случае наличия первичного гиперпаратиреоза рекомендуется хирургическое лечение с лечебной целью [1].
(УУР – С, УДД – 5)
- В случае, если причиной является ренальный тубулярный ацидоз – рекомендовано проведение фармакологической терапии данного состояния/ болезни с лечебной целью [1].
(УУР – С, УДД – 5)
- Рекомендовано при наличии инфекций мочевых путей, ассоциированных с кальций-фосфатными конкрементами, соблюдение клинических рекомендаций в отношении инфекции мочевых путей и инфекционных камней с целью оптимального лечения [1].
(УУР – С, УДД – 5)
- Рекомендовано при первичной гипероксалурии проводить терапию согласно соответствующим рекомендациям, требуется как можно более ранний старт терапии с целью снижения уровня оксалатов и профилактики прогрессирования ухудшения функции почек [1, 45, 49, 50]
Комментарии: диетические мероприятия в отношении данного типа гипероксалурии имеют невысокую эффективность. Наиболее часто при 1 типе применяется ранняя трансплантация печени и пересадка почки, при 2 типе – пересадка почки. При 3 типе – трансплантация не проводится в связи с сохранной функцией почек.
При всех типах применяется терапия препаратами для лечения нефроуролитиаза (Калия гидрокарбоната+Лимонная кислота+Натрия цитрат или Калия натрия гидроцитрат). При 1 типе может также применяться #пиридоксин** в стартовой дозе 5 мг/кг/сут, с постепенным увеличением дозы, но не более 20 мг/кг/сут с оценкой результатов минимум через 3 месяца [79]. Положительной реакцией считается снижение уровня оксалатов в моче более, чем на 30% от исходного.
В настоящее время продолжаются исследования по возможным методам терапии разных типов первичной гипероксалурии, включая разные методики заместительной почечной терапии. FDA одобрена таргетная терапия 1 типа гипероксалурии [51].
2. Струвитные и инфекционные конкременты
- Рекомендовано в терапии инфекционных камней руководствоваться основными направлениями: по возможности полное удаление камней, подкисление мочи, обильное питье чистой воды и поддержание стерильности с помощью длительной химиопрофилактики [11, 12, 21].
(УУР – С, УДД – 5)
Комментарий: Даже небольшие резидуальные фрагменты могут стать очагом колонизации и роста бактерий.
Все пациенты с инфекционными конкрементами относятся к группе высокого риска развития рецидива. Инфекционные конкременты состоят из струвита и/или карбонатапатита, и/или урата аммония. Бактериологический анализ мочи, как правило, показывает присутствие уреазпродуцирующих бактерий.
Наиболее важные виды уреазпродуцирующих бактерий:
- облигатные уреазпродуцирующие бактерии (> 98%): Рrоteus sрр., Рrоvidencia rеttgeri, Моrganella morganii, Соrупеbасterium urealyticum, Ureaplasma urealyticum;
- факультативные уреазпродуцирующие бактерии: Епtеrоbасter gergoviae. Кlеbsiella sрр., Рrоvidencia stuartii, Serratia marcescens, Staphуlососсus sрр.
Примерно 0-5% штаммов Еscherichia сoli, Enterococcus и Рseudomonas aerug. могут вырабатывать уреазу.
3. Цистиновые конкременты
- Рекомендовано при цистиновых конкрементах применение основного способа предотвращения кристаллизации цистина: поддержание уровня рН мочи > 7,5, чтобы повысить растворимость цистина, и в обеспечении соответствующего восполнения жидкости — не менее 1,5 л/м2 поверхности тела (табл.4) [11, 12, 21].
(УУР – С, УДД – 5)
Комментарии: все пациенты с цистиновыми конкрементами относятся к группе высокого риска рецидива.
Таблица 4 - Площадь поверхности тела
| Новорождённый | 0,25 м2 |
|---|---|
| Ребёнок 2 года | 0,5 м2 |
| Ребёнок 9 лет | 1,07 м2 |
| Ребёнок 10 лет | 1,14 м2 |
| Ребёнок 12-13 лет | 1,33 м2 |
| Взрослые | 1,7 м2 |
Для расчета площади поверхности тела (ППТ) используются множество формул. Одной из них является формула Мостеллера
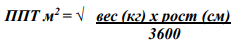
- Рекомендовано применение следующего состава при цистиновых конкрементах: #Калия гидрокарбонат+Лимонная кислота+Натрия цитрат (дозировка подбирается индивидуально, согласно инструкции к препарату, для достижения рН мочи больше 7,5) или Калия натрия гидроцитрат в течение 6 месяцев под врачебным наблюдением и контролем общего анализа мочи не реже 1 раза в месяц [1, 11, 12, 21, 24, 28, 33].
(УУР – С, УДД – 5)
- Рекомендовано применение при цистиновых конкрементах #пеницилламина** (противопоказан детям до 3 лет) внутрь по 20 мг/кг/сутки в 4 приема (большая часть дозы - перед сном) [52].
(УУР – С, УДД – 5)
Комментарий: Из-за серьезных побочных эффектов #пеницилламин**, который образует с цистином растворимые комплексы, применяется в педиатрии с ограничениями, под строгим врачебным наблюдением и ежемесячным контролем общего (клинического) анализ крови развернутого и общего (клинического) анализа мочи, длительность определяется индивидуально в связи с возможностью развития пролонгированного эффекта.
4. Конкременты из 2,8-дигидроксиаденина и ксантиновые камни
Все пациенты с конкрементами из 2,8-дигидроксиаденина и ксантина относятся к группе высокого риска рецидива. Оба вида конкрементов встречаются редко. В целом диагностика и специфическая профилактика аналогичны таковым при конкрементах из мочевой кислоты.
Генетически обусловленная недостаточность аденин-фосфорибозилтрансферазы вызывает повышенное выведение с мочой плохо растворимого 2,8-дигидроксиаденина.
- Рекомендовано селективное применение пациентам с конкрементами из 2,8-дигидроксиаденина и ксантиновыми камнями аллопуринола** в высокой дозировке под контролем регулярных лабораторных исследований (в соответствии с Инструкцией) [21, 25].
(УУР – С, УДД – 5)
Комментарий: У пациентов с ксантиновыми конкрементами, как правило, отмечается значительное понижение содержания мочевой кислоты в сыворотке крови. В настоящее время лекарственные препараты для коррекции этого состояния отсутствуют.
5. Ураты
- Рекомендуется назначение препаратов для лечения нефроуролитиаза Калия гидрокарбонат+Лимонная кислота+Натрия цитрат или Калия натрия гидроцитрату пациентов со склонностью к образованию уратных камней с целью растворения камней и профилактики их образования [1].
(УУР – С, УДД – 5)
- Рекомендуется назначение аллопуринола** пациентам при стойком повышении уровня мочевой кислоты и ее солей с целью уменьшения размера конкрементов и для профилактики камнеобразования [1].
(УУР – С, УДД – 5)
2. Хирургическое лечение
Первоначальным подходом при наличии одиночных бессимптомных камней нижнего полюса почки с повышенной вероятностью прохождения камней, особенно у пациентов с неструвитными и нецистиновыми камнями размером <7 мм и отсутствием анатомических аномалий может быть выжидательная тактика. Вмешательство может потребоваться в случае камней, расположенных в иных местах, независимо от их размера [1].
Эффективными методами удаления конкрементов у детей в настоящее время являются дистанционная литотрипсия (ДЛТ) (Дистанционная уретеролитотрипсия, Дистанционная нефролитотрипсия, Дистанционная цистолитотрипсия, Дистанционная пиелолитотрипсия, Дистанционная каликолитотрипсия), уретеролитотрипсия с литоэкстрацией (трансуретральная эндоскопическая уретеролитотрипсия, Трансуретральная эндоскопическая уретеролитотрипсия лазерная, Трансуретральная уретеролитоэкстракцияконтактная цистолитотрипсия), чрескожная нефролитотрипсия (перкутанная нефролитотрипсия с литоэкстракцией (нефролитолапаксия).
- Рекомендуется решение об активном лечении по поводу конкрементов верхних отделов мочевыводящих путей принимать на основании состава конкремента, его размера и симптоматики [1, 10, 11, 16, 22, 23, 25, 26, 28].
(УУР – С, УДД – 5)
Комментарий: Конкременты почек могут существовать бессимптомно, тогда как конкременты мочеточника в большинстве случаев приводят к острой боли по типу почечной колики.
- Рекомендовано активное удаление конкрементов мочеточника при:
- конкрементах с низкой вероятностью самостоятельного отхождения;
- постоянной боли, несмотря на адекватное обезболивание;
- стойкой обструкции;
- нарушении функции почек (почечная недостаточность, двусторонняя обструкция, единственная почка) При рецидивирующей инфекции мочевой системы или наличии изменений в анализах мочи (эритроцитурия) [1].
(УУР – С, УДД – 5)
- Рекомендовано активное удаление конкрементов почек при:
- росте конкремента;
- конкрементах у пациентов с высоким риском камнеобразования;
- обструкции, вызванной конкрементами;
- инфекции;
- конкрементах, сопровождающихся клиническими проявлениями (например, болью, гематурией);
- низкая вероятность самостоятельного отхождения камня;
- наличии предпочтений пациента;
- наличии коморбидностей;
- [1, 53, 59].
(УУР – С, УДД – 5)
Комментарии: При выборе метода лечения следует учитывать предполагаемый состав конкремента, анатомические особенности чашечно-лоханочной системы и время нахождения конкремента.
- Рекомендовано проведение дистанционной литотрипсии (ДЛТ) (Дистанционная нефролитотрипсия/Дистанционная пиелолитотрипсия/Дистанционная каликолитотрипсия) в случае камней почки до 20 мм у подростков и до 15мм у детей младшей (1-3 года) и средней (4-12лет) возрастных групп, невысокой плотности до 1100 - 1200 Hu [54, 55, 57, 58, 59, 60].
(УУР – С, УДД – 5)
Комментарии: современные литотриптеры имеют меньший размер и зачастую встроены в урорентгенологический стол (например, Литотриптер экстракорпоральный компьютеризированный с рентгенотелевизионной и ультразвуковой системами наведения). Они позволяют выполнять не только ДЛТ, но и другие связанные с ней диагностические и вспомогательные процедуры.
Эффективность ДЛТ зависит от литотриптора и следующих факторов:
- размер, локализация (в мочеточнике, лоханке или чашечке) и структура (плотность) конкремента
- особенности телосложения пациента
- особенности проведения дистанционной литотрипсии (ДЛТ)
Каждый из этих факторов оказывает большое влияние на частоту повторных сеансов лечения и исход ДЛТ.
Частота ударной волны
При снижении частоты ударной волны со 120 до 60-90 ударных волн в 1 мин достигается более высокая частота полного избавления от конкрементов.
Количество импульсов ударной волны, мощность и повторные сеансы ДЛТ.
Количество импульсов ударной волны, которые можно использовать за 1 сеанс, зависит от типа литотриптера и мощности ударной волны. Повреждение тканей увеличивается по мере увеличения частоты ударной волны и с целью предотвращения повреждения почек следует в начале ДЛТ использовать импульс низкой мощности с дальнейшим постепенным повышением, благодаря чему достигается вазоконстрикция.
Не рекомендовано проведение ДЛТ при:
- геморрагическом диатезе (заболевания должны быть компенсированы минимум за 24 часа до и 48 часов после ДЛТ)
- нелеченных инфекциях мочевыводящих путей (ИМП)
- серьезных деформациях опорно-двигательного аппарата и тяжелой степени ожирения, которые не позволяют точно навести ударную волну на конкремент
- аневризме артерии, расположенной вблизи от конкремента, на который направлена ударная волна, анатомической обструкции мочевыводящих путей дистальнее конкремента
с целью предотвращения осложнений [1]
(УУР – C, УДД – 5)
- Всем пациентам рекомендуется для минимизации пузырьков воздуха контактный гель выдавливать на головку литотриптора непосредственно из флакона, а не наносить гель рукой с целю предотвращения снижения эффективности дробления [11, 17].
(УУР – C, УДД – 5)
Комментарий: большое значение имеет хороший акустический контакт между головкой литотриптора и кожей пациента. Дефекты (пузырьки воздуха) в контактном геле отражают 99% ударных волн, снижается эффективность дробления.
- Во время процедуры ДЛТ (дистанционной уретеролитотрипсии/нефролитотрипсии) рекомендуется обязательно использовать методы визуализации (рентгеноскопия (услуга в действующей Номенклатуре отсутствует) и/или Ультразвуковое исследование почек, Ультразвуковое исследование мочеточников) для определения локализации конкремента с целью контроля проведения лечения [1, 10, 11, 16].
(УУР – С, УДД – 5)
- Рекомендуется обязательно обеспечить адекватное обезболивание во время процедуры ДЛТ, с целью ограничения движения пациента и увеличения дыхательной экскурсии [10, 11].
(УУР – С, УДД – 5)
- Рекомендуется проводить ДЛТ пациентам с внутренним стентом (стент мочеточниковый) и с высокой вероятностью инфицирования (например, при наличии постоянного катетера, нефростомической трубки, инфекционных конкрементах) с лечебной целью [11, 23, 25, 31].
(УУР – С, УДД – 5)
- Не рекомендуется проводить внутреннее стентирование (установка стента в мочевыводящие пути) перед ДЛТ (дистанционной уретеролитотрипсии/нефролитотрипсии), так как оно не повышает количество успешных исходов с полным избавлением от конкрементов [10, 11, 25].
(УУР – C, УДД – 5)
Комментарий: В ряде случаев стентирование (Установка стента в мочевыводящие пути) не обеспечивает эффективный отток гнойных и слизистых выделений, что приводит к увеличению риска развития обструктивного пиелонефрита.
При лихорадке и обструкции проводится срочная ЧПНС (чрескожная пункционная нефростомия) [1]
- При локализации конкрементов в нижней чашечке рекомендуется выполнение ПНЛ, даже если размер конкремента превышает 1,5 см с целью повышения эффективности лечения [1, 11, 16, 23, 25].
(УУР – С, УДД – 5)
Комментарий: При местонахождении камня в нижних чашечках после ДЛТ частота полного избавления от конкрементов ниже, чем при других локализациях. Это обусловлено тем, что фрагменты часто остаются в чашечке и приводят к повторному камнеобразованию.
Лечение пациентов с МКБ с помощью ДЛТ может оказаться неэффективным при наличии следующих факторов:
- острый угол между шейкой чашечки и лоханкой
- длинная чашечка
- узкая шейка чашечки
«Каменная дорожка» - осложнение, появление которого необходимо стараться не допускать, а при наличии - надо уделить максимальное внимание в связи с высоким риском потери функции почки и развитием почечной колики.
«Каменная дорожка» может не вызывать симптомов, а может сопровождаться болью в боку, лихорадкой, тошнотой и рвотой либо раздражением мочевого пузыря, признаками воспаления в общем (клиническом) анализе крови развернутом, повышением уровня прокальцитонина. Основная опасность заключается в обструкции мочеточника, высоком риске почечной недостаточности [7,21].
- Если «каменная дорожка» не вызывает симптомов, рекомендуется начинать лечение консервативными методами – литокинетическая терапия значительно облегчает отхождение конкрементов и уменьшает необходимость в эндоскопической операции [12, 21]. Если самостоятельное отхождение «каменной дорожки» маловероятно, рекомендованы другие виды лечения - установка стента или ЧПНС) (ДЛТ мочеточника или установки стента (Катетеризация мочевого пузыря/Чрескожная пункционная нефростомия, Установка стента в верхние мочевыводящие пути (стент мочеточниковый полимерный****)) [1, 11, 25].
(УУР – С, УДД – 5)
Комментарий: В большинстве случаев только литокинетическая терапия бывает недостаточно эффективна.
- ДЛТ назначается как при наличии симптомов, так и без них, если отсутствует инфекция мочевых путей (ИМП) и присутствуют крупные фрагменты конкрементов (искусство
- ДЛТ- не допускать образования крупных фрагментов)
- Уретероскопия в лечении «каменной дорожки» не уступает по эффективности ДЛТ.
- ПНЛ показана в тех случаях, когда обструкция мочеточника сопровождается клиническими проявлениями при наличии ИМП или без нее.
- Рекомендуется при «каменной дорожке» проведение контактной литотрипсии (услуга в действующей Номенклатуре отсутствует) с целью эффективной терапии [1, 11, 25].
(УУР – С, УДД – 5)
Комментарии: существует несколько методов контактного дробления конкрементов.
- При проведении чрескожной нефролитотомии (ПНЛ), рекомендуется использовать ультразвуковые, лазерные или пневматические литотриптеры для эффективной терапии [1, 11, 16, 25].
(УУР – С, УДД – 5)
Комментарий: Любая ПНЛ проводится с установкой стента в мочевые пути или нефростомией.
Любая установка стента должна сопровождаться постановкой мочевого катетера
В осложненных случаях – может быть установлено несколько нефростом (в каждую чашечку)
- При твердых конкрементах в почках рекомендуется селективное (при возможности) применение лазерной (гольмиевой) контактной литотрипсии (услуга в действующей Номенклатуре отсутствует) с целью проведения эффективного лечения [1, 59].
(УУР – С, УДД – 5)
Комментарий: перкутанная нефролитотрипсия (ПНЛ) (услуга в действующей Номенклатуре отсутствует) является «золотым стандартом» при лечении пациентов детского возраста с коралловидными и крупными конкрементами почек. ПНЛ предпочтительна при выборе метода оперативного лечения с максимально возможным успехом (более 80%) за один сеанс и сокращением койко-дней в стационаре (до 3-4 дней).
- Для детей средней (4-12лет) и младшей (1-3 года) возрастных групп рекомендовано отдавать предпочтение использованию инструментария миниатюрного размера (мини-перкутанная нефролитотрипсия с целью повышения эффективности лечения (катетер диаметром 16 Ch. Защитный тубус), ультрамини-перкутанная нефролитотрипсия (катетер диаметром 12 Ch. Защитный тубус) [58, 61, 62].
(УУР – С, УДД – 3)
Комментарии: эта методика очень эффективна; однако, при недостаточном опыте врача-детского уролога-андролога/врача-уролога, возможны повреждения окружающих тканей, подготовка специалистов по ПНЛТ занимает длительный период практики в специализированных стационарах, начиная с выполнения вмешательств у взрослых пациентов.
- При проведении контактной литотрипсии (услуга в действующей Номенклатуре отсутствует) с помощью ригидного нефроскопа рекомендуется использовать ультразвуковые, пневматические и гольмиевые литотриптеры. Среди гибких инструментов наиболее эффективным аппаратом рекомендовано считать гольмиевый лазер [1, 11, 16, 22, 25].
(УУР – С, УДД – 5)
-
Перкутанная нефролитотрипсия (ПНЛ) рекомендована при:
- коралловидных конкрементах;
- крупных конкрементах почки (более 2 см у подростков и до 1,5 см у детей -младшей (1-3 года) и средней (4-12лет) возрастных групп;
- высокой плотности конкремента (более 1500 HU);
- при локализации камня в нижней чашечке более 1-1,5 см);
- множественных камнях в почке;
- крупных камнях верхних отделов мочеточника (более 1 см);
- неэффективности дистанционной литотрипсии [1, 11, 16, 22, 25, 54, 59].
(УУР – С, УДД – 5)
-
ПНЛ не рекомендована при:
- инфекции мочевых путей в острый период;
- атипичной интерпозиции кишечника (на пути доступа к конкременту);
- опухоли на предполагаемом пути доступа к конкременту;
- отенциально злокачественной опухоли почки;
- противопоказаниях к общей анестезии, включая нарушения свертываемости крови с целью предотвращения осложнений [1, 11, 16, 22, 25, 59]
(УУР – С, УДД – 5)
Комментарий: при наличии гноя при пункции чашечно-лоханочной системы, оперативное вмешательство разделяется на два этапа:
1- дренирование ЧЛС путем нефростомии (Чрескожная пункционная нефростомия под контролем ультразвукового исследования), антибактериальная терапия согласно бактериологическому посеву.
2- ПНЛ после консервативного лечения через 2-4 недели.
Стандартно ПНЛ выполняется в положении на животе, однако, в редких случаях, возможно выполнение в положении на спине.
- Рекомендовано ПНЛ использовать, в большинстве случаев, в качестве монотерапии, но ее также можно рекомендовать и в качестве «сэндвич терапии», с последующим выполнением ДЛТ с лечебной целью [7,12,18].
(УУР – С, УДД – 5)
Комментарий: предоперационная визуализация (УЗИ, обзорные и экскреторные урограммы или КТ (см. подраздел 2.4) позволяет получить информацию о локализации конкремента, строении чашечно-лоханочной системы и органах, расположенных на предполагаемом пути доступа к ЧЛС (например, селезенке, печени, толстом кишечнике, плевре, легком).
Доступ формируют таким образом, чтобы обеспечить максимальную вероятность удаления наибольшего объема конкремента от прилежащих органов, осуществить возможность осмотра и манипуляций в области зоны лоханочно-мочеточникового сегмента и создать безопасные условия для проведения операции
- При отсутствии возможностей и опыта ПНЛ рекомендуется рассмотреть вопрос о переводе в профильную по лечению МКБ клинику, при наличии противопоказаний ПНЛ рекомендовано селективное использование контактной уретеронефролитотрипсии (услуга отсутствует в действующей Номенклатуре) с целью выбора и проведения адекватного лечения [1, 59, 63].
(УУР – С, УДД – 5)
Комментарии: цель контактной уретеронефролитотрипсии заключается в проведении уретеронефроскопии (УНС) и полном удалении конкрементов. Конкременты можно извлекать с помощью эндоскопических щипцов или корзинок (корзинка литотриптор). Щипцы позволяют безопасно отпустить конкремент, если он застрянет в мочеточнике, однако при этом извлечение занимает больше времени, чем при использовании корзинок (корзинка литотриптор). Использование корзинок (корзинка литотриптор) без наличия арсенала лазерных и др. литотрипторов – опасная манипуляция и часто сопровождается травмой мочеточника вплоть до его отрыва.
Однако уретеронефролитотрипсия (услуга отсутствует в действующей Номенклатуре) не позволяет адекватно выполнить осмотр чашечно-лоханочной системы, а также сопровождается высоким риском травматизации мочеточника во время уретероскопии, данный вид оперативного пособия целесообразно использовать строго по показаниям, в редких случаях.
Практика ведущих клиник России позволяет удалить практически все конкременты с помощью малоинвазивных оперативных вмешательств (ПНЛ, ДЛТ, КУЛТ, УНС), открытые оперативные вмешательства, в настоящее время, показаны в единичных, индивидуальных случаях. При отсутствии возможности удаления конкрементов почек и мочеточника, необходимо рассмотреть вопрос о переводе пациентов в центры, обладающие всем арсеналом возможностей для выполнения малоинвазивных оперативных вмешательств. [11, 16, 22, 25].
Конкременты, которые нельзя извлечь целиком при УРС, рекомендуется обязательно предварительно раздробить с целью достижения возможности их извлечения [1, 10, 16, 25, 29, 55, 59].
(УУР – С, УДД – 5)
- Не рекомендуется рутинное применение стентирования (Установка стента в мочевыводящие пути) перед УРС ввиду отсутствия, для большинства пациентов, необходимости данного вмешательства [1, 11, 16, 59].
(УУР – С, УДД – 5)
Комментарий: тем не менее, предварительное стентирование (Установка стента в мочевыводящие пути) облегчает проведение уретероскопии, повышает частоту полного избавления от конкрементов и снижает уровень осложнений.
Стент следует устанавливать пациентам с повышенным риском развития осложнений (например, при резидуальных фрагментах, кровотечении, перфорации, ИМП), а также во всех сомнительных случаях, чтобы избежать стрессовых неотложных ситуаций.
На практике большинство врачей-детских урологов-андрологов/врачей-урологов предпочитают устанавливать стент на 1-2 недели после УРС. В динамике пациентам следует проводить обзорный снимок органов мочевой системы (Рентгенография почек и мочевыводящих путей), КТ (спиральная компьютерная томография почек и надпочечников) или УЗИ (ультразвуковое исследование почек, ультразвуковое исследование мочеточников, ультразвуковое исследование мочевого пузыря).
- Рекомендуется максимально ограничить применение открытых операций по удалению конкрементов в качестве терапии 2-й или 3-й линии из-за осложнения дальнейшего лечения этой группы больных и использовать их в экстренных сложных случаях [1, 11, 16, 22, 25].
(УУР – С, УДД – 5)
Комментарий: Совершенствование ДЛТ и эндоурологических операций (УРС и ПНЛ) обусловило значительное уменьшение показаний для проведения открытой операции по удалению конкрементов;
- Рекомендовано проведение открытой операции по удалению конкрементов (Удаление камней мочеточника) только при невозможности проведения или неэффективности прочих методов лечения [1].
(УУР-С; УДД-5)
Комментарий: в т.ч., например, при:
- неэффективности проведенных ДЛТ и/или ПНЛ, а также уретероскопической операции;
- обструкции лоханочно-мочеточникового сегмента;
- cтриктуре мочеточника;
- сопутствующих заболеваниях;
- нефункционирующем нижнем полюсе (после резекции почки);
- нефункционирующей почке (после радикальной нефрэктомии);
ПНЛ успешно может быть проведена при камнях сложной формы, расположенных в дивертикуле почки, в аномально расположенной почке, у пациентов с ожирением, контрактурах таза, деформациях нижних конечностей, при наличии достаточного опыта у врача
- Рекомендуется проводить интраоперационное ультразвуковое исследование почек, ультразвуковое исследование мочеточников (в В-режиме и допплерографию) с целью определения бессосудистых участков в почечной паренхиме, расположенных близко к конкременту или расширенным чашечкам. [11, 16].
(УУР – С, УДД – 5)
Комментарий: это позволяет удалять крупные коралловидные конкременты с помощью множественных небольших радиальных нефротомий, не нарушая функцию почек.
-
Рекомендуется селективное проведение лапароскопической операции для удаления конкрементов почек при [11, 16, 22]:
- наличии камней сложной формы;
- неэффективности проведенной ДУВЛ и/или эндоурологических операций;
- анатомических аномалиях;
- тяжелой степени ожирения;
(УУР – С, УДД – 5)
-
Рекомендуется селективное проведение лапароскопической операции для удаления конкрементов мочеточников при [11, 16, 22]:
- необходимости хирургического вмешательства по поводу сопутствующих заболеваний;
- неэффективности других проведенных неинвазивных или малоинвазивных операций.
(УУР – С, УДД – 5)
Комментарий: метод сопряжен с меньшими послеоперационными осложнениями по сравнению с открытой операцией, однако в настоящее время при наличии опыта ПНЛ и контактной уретеролитотрипсии (Трансуретральная эндоскопическая уретеролитотрипсия/Трансуретральная эндоскопическая уретеролитотрипсия лазерная) лапароскопические методики не нужны и могут использоваться крайне редко.
При операции проводится установка стента в мочевыводящие пути или нефростомия (Чрескожная пункционная нефростомия под контролем ультразвукового исследования), а также постановка мочевого катетера (катетеризация мочеточника).
3. Иное лечение
1. Хемолиз
Пероральный хемолиз конкрементов или их фрагментов может быть эффективной терапией. Возможно его применение в дополнение к дистанционной литотрипсии (ДЛТ), перкутанной нефролитотомии (ПНЛ), уретерореноскопии (УРС) или открытому оперативному вмешательству для облегчения выведения небольших резидуальных фрагментов.
Чрескожный хемолиз применяется редко (возможен при струвитных конкрементах) и имеет низкую доказательную базу.
Результаты применения перорального хемолиза в качестве терапии 1-й линии проявляются только через несколько недель, поэтому его при ургентных ситуациях, как правило, назначают в дополнение к эндоурологическим методам лечения.
Длительность перорального хемолиза определяется индивидуально, от 1 до нескольктх месяцев, в среднем – 6 месяцев.
- Рекомендуется перед назначением хемолиза обязательно определить состав конкремента с целью оценки необходимости проведения данного вида терапии. [1, 9, 12, 14, 18].
(УУР – С, УДД – 5)
Комментарий: Пероральный литолиз (хемолиз) возможен только при мочекислых камнях: рентгеннегативные при обзорной урографии (обзорная урография (рентгенография мочевыделительной системы)), при КТ плотность ≤ 600 HU, мочекислые камни в анамнезе. Конкременты, содержащие мочевую кислоту (ураты), в основном поддаются хемолизу, за исключением натриевых солей мочевой кислоты и урата аммония [1].
- Рекомендуется при конкрементах из мочевой кислоты (за исключением натриевых солей мочевой кислоты и урата аммония) применять пероральный хемолиз с целью эффективного их растворения [1, 7, 8, 12, 18, 24].
(УУР – С, УДД – 5)
Комментарий: Этот метод лечения эффективен и проводится в сочетании с дренированием мочевыводящих путей. Эффект возможен при полной приверженности родителей/родственников/пациента к выполнению рекомендаций лечащего врача [1, 7, 8, 18, 24]. В основе лечения лежит ощелачивание мочи с помощью приема препаратов Калия натрия гидроцитрат или Калия гидрокарбонат+Лимонная кислота+Натрия цитрат (цитратных смесей) или пищевая сода. Уровень рН мочи необходимо поддерживать в пределах 7,0 — 7.2. Дозу ощелачивающего препарата подбирают индивидуально. Измерять уровень рН мочи с помощью тест-полосок необходимо через равные промежутки времени в течение дня..
2. Методы комплементарной и альтернативной медицины (КАМ) в лечении МКБ у детей
Методы КАМ включают сочетание различных подходов к терапии, не основанных в полной мере на принципах традиционной медицины. Эти методы не заменяют основного лечения, перечисленного выше.
Тем не менее, методы КАМ, используемые в дополнение к основным рекомендациям, могут повысить взаимопонимание (комплаенс) пациента и его родителей со специалистом в достижении контроля над болезнью, оптимизировав окружающую пациента среду в период длительных курсов традиционного лечения до достижения полного его выздоровления. Альтернативное/комплементарное лечение не заменяет традиционное лечение.
При решении вопроса о проведении комплементарного лечения необходимо взвесить потенциальные пользу и риски, в том числе, уточнить отсутствие аллергических реакций, например, на фитокомпоненты и учесть особенности заболевания.
Эффективность фитотерапии при мочекаменной болезни обусловлена, в первую очередь, мягким диуретическим эффектом [80, 81].
Также положительные эффекты могут быть связаны с литолитической, спазмолитической активностью, кроме того, с ингибирующим эффектом на кристаллизацию и агрегацию кристаллов. Молекулярные механизмы могут быть связаны с антиоксидантными, противовоспалительными и антимикробными свойствами компонентов растений [81]
- Рекомендовано детям с МКБ после нефролитотрипсии в качестве вспомогательного лечения – селективное применение фитотерапии с целью облегчения отхождения остаточных фрагментов камней и для профилактики кристаллообразования [82, 83. 84, 85, 86].
(Уровень убедительности рекомендаций B Уровень достоверности доказательств 2)
Комментарии: публикаций по применению фитотерапии при МКБ у детей немного, имеются сообщения о положительном эффекте данного КАМ у детей с МКБ, однако требуются дополнительные исследования.
В Российской Федерации наиболее часто применяется Золототысячника трава+Любистока лекарственного корни+Розмарина обыкновенного листья препарат Золототысячника трава+Любистока лекарственного корни+Розмарина обыкновенного листья может быть назначен детям старше 6 лет в возрастной дозировке (в форме капель или таблеток) при условии отсутствия чувствительности к растениям семейства зонтичные (в т.ч. к анису и фенхелю), а также к анетолу (компоненту эфирных масел таких растений как анис, фенхель).
Также имеются данные об эффективности растений/частях растений, употребляемых в пищу, однако для однозначных рекомендаций также требуются дополнительные исследования [87].
Медицинская реабилитация
Медицинская реабилитация и санаторно-курортное лечение, медицинские показания и противопоказания к применению методов медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов
Санаторно-курортное лечение пациентов с камнями почек и мочеточников проводится при отсутствии нарушений уродинамики не ранее, чем через 6 месяцев после оперативного вмешательства. Санаторно-курортное лечение проводится на климатических курортах и бальнеологических курортах с питьевыми минеральными водами
Комментарий 1: Санаторно-курортное лечение включает бальнеотерапию с использованием минеральных вод для внутреннего и наружного приема, адекватную физическую нагрузку, климатотерапию, лечебное питание, аппаратную физиотерапию, психокоррекцию.
Комментарий 2: В санаторно-курортные учреждения, находящиеся в ведении Министерства здравоохранения РФ, направляются дети в возрасте от 4 до 14 лет включительно, в том числе в сопровождении законного представителя, дети с 15 до 18 лет без сопровождения. При наличии в санаторно-курортном учреждении отделения для детей, принимаются дети в возрасте от 7 до 14 лет включительно без сопровождения законного представителя, если необходимость сопровождения не обусловлена медицинскими показаниями.
Комментарий 3: Санаторно-курортное лечение не заменяет основного лечения, перечисленного выше.Рекомендовано селективное назначение внутреннего приема минеральной воды [88, 89, 91, 92, 93.].
УУР С, УДД 5.
Комментарий: Для внутреннего приема применяются мало- или среднеминерализованные минеральные воды из расчета 3-5 мл на 1 кг массы тела ребенка (то есть детям 6-10 лет на 1 прием назначается до 100 мл, а в 11-14 лет - до 200 мл), 3 раза в день, за 30 минут до еды в течение всего периода пребывания в санатории.
- Рекомендовано селективное проведение климатотерапии соответственно сезону года и клинико-функциональному состоянию пациента с МКБ [94, 96, 97, 98, 99, 100].
УУР С, УДД 5.
Комментарий: Климатотерапия в условиях курорта проводится, начиная с I (щадящего, слабого) режима. В тёплые месяцы года возможен перевод на II (щадяще-тонизирующий) режим спустя 3-5 дней.
- Рекомендована адекватная физическая нагрузка с учётом толерантности к физической нагрузке в виде курса малогрупповых или индивидуальных занятий в зале лечебной физкультуры, прогулок на свежем воздухе, лечебной дозированной ходьбы, малоподвижных и подвижных игр на свежем воздухе по I - II режиму [101].
УУР С, УДД 5.
Комментарий 1: Задачами лечебной физкультуры являются улучшение мочевыделительной функции почек и оттока мочи; общее укрепление организма и улучшения обмена веществ. Проводятся специальные упражнения для мышц брюшного пресса, мышц спины и малого таза снижают тонус гладкой мускулатуры мочеточников. К таким упражнениям относятся различные наклоны и повороты туловища, резкие изменения положения тела. Эти упражнения чередуются с расслаблением мышц и диафрагмальным дыханием. Важной особенностью занятий ЛФК является частая смена исходных положений (стоя, сидя; стоя на коленях, лежа на животе, на спине, на боку). Продолжительность занятия 30-45 минут. Лечебная физкультура назначается в количестве 10 процедур, через день.
Комментарий 2: лечебную дозированную ходьбу проводят по I режиму с длительностью маршрута 500 м, которая проходит по ровной поверхности с травяным покрытием, в темпе 60-70 шагов в минуту.
- Рекомендовано селективное наружное применение общих минеральных, газовых ванн детям с МКБ [102, 103, 104, 105, 106, 107, 108, 109, 110, 111.].
УУР С, УДД 5
Комментарий: Минеральные ванны назначаются по традиционной методике: температура 37°С, продолжительность 5-8 минут для детей 7-10 лет и 8-12 минут для 11-14 лет, на курс 6-8 процедур младшей возрастной группе и 8-10 - старшей группе. Хлоридные натриевые ванны проводят - с концентрацией 10 г/л
- Рекомендовано селективное проведение физиотерапевтических процедур, обладающих обезболивающим, противовоспалительным, трофико-регенераторным действием [112, 113, 114, 115, 116].
УУР – C, УДД –5
Комментарий: наиболее эффективными считаются методики амплипульстерапии, низкочастотной магнитотерапии, лазерной терапии, ультразвуковой терапии при локализации воздействий на поясничную область (область проекции почки) и переднюю брюшную стенку (область проекции пораженного мочеточника).
- Рекомендовано селективное проведение психотерапии при МКБ детям школьного возраста [117.].
УУР – С, УДД – 5
Комментарий: Основные цели психотерапии - снятие и уменьшение невротических проявлений, мобилизация воли больного ребенка на точное выполнение врачебных назначений
Госпитализация
Организация оказания медицинской помощи
Детям с мочекаменной болезнью, в зависимости от необходимости, может быть оказана медицинская помощь любого вида, условия, формы, предусмотренных законодательством Российской Федерации.
Пациенты с мочекаменной болезнью должны состоять на диспансерном учете, получая первичную медико-санитарную помощь в амбулаторно-поликлинических условиях. Основным условием оказания помощи пациенту с МКБ должно быть обеспечение постоянного наблюдения, получение противорецидивного лечения и своевременная госпитализация.
Ребенок наблюдается врачом-педиатром/врачом общей практики (семейным врачом), врачом-урологом/врачом-детским урологом, врачом-нефрологом, с участием, при необходимости, врача-генетика, врача-гематолога/врача-детского онколога-гематолога, врача-оториноларинголога, врача-стоматолога, врача-диетолога и врачей других специальностей при необходимости.
Показания для плановой госпитализации:
1) Камни почек, требующие оперативного вмешательства;
2) Камни мочеточников, требующие оперативного вмешательства;
3) Социальный статус пациента, требующий удаления бессимптомных камней мочевой системы.
Показания для экстренной госпитализации:
1) Инфекционные осложнения МКБ;
2) Некупируемый болевой синдром, вызванный камнями мочевой системы;
3) Полная обструкция ВМП камнем;
Показания к выписке пациента из стационара:
1) Восстановление оттока мочи из почки;
2) Отсутствие признаков системного воспаления;
3) Отсутствие риска осложнений МКБ.
Необходимо подробно информировать пациента с показанием к оперативному лечению МКБ обо всех существующих методах лечения и их осложнениях с целью повышения осведомленности и помощи в принятии решения о выборе метода оперативного вмешательства.
Современная клиническая практика лечения МКБ включает в себя множество вариантов оперативных методик избавления пациентов от камней мочевых путей при возможной их равнозначной эффективности конечного результата. Однако у каждой из операций имеются различия в частоте рисков развития осложнений, времени избавления от камня и степени ее инвазивности. Зачастую, выбор операции зависит от предпочтений врача, что приводит к отсутствию осведомленности пациента о плюсах и минусах той или иной операции и, тем самым, усугубляет его приверженность к лечению. Рабочая группа считает необходимым подробно информировать пациента обо всех существующих методах лечения МКБ и их осложнениях.
Организация диетического питания пациентов при стационарном лечении в медицинских организациях проводится в соответствии с Приложением 3 приказа Минздрава России от 23.09.2020 № 1008н «Об утверждении порядка обеспечения пациентов лечебным питанием»
Профилактика
Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
1. Профилактика
МКБ не является противопоказанием к проведению вакцинации с использованием вакцин любого типа [Приказ Минздрава России от 06.12.2021 №1122н «Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям», Методические указания МУ 3.3.1.1095—02. Медицинские противопоказания к проведению профилактических прививок препаратами национального календаря прививок]. Плановую иммунизацию пациенту с МКБ проводят в соответствии с национальным календарем профилактических прививок в период стабильного состояния основного заболевания.
2. Принципы метафилактики, динамического и диспансерного наблюдения
Пациентам группы высокого риска повторного камнеобразования необходимо проводить профилактику (метафилактику), в т.ч., медикаментозное лечение и, как правило, общие профилактические меры (в т.ч, соблюдение соответствующей диеты и питьевого режима).
-
Рекомендовано пациентам с угрозой рецидива уролитиаза назначать препарат (препараты) для предотвращения камнеобразованию с целью профилактики повторного образования конкрементов [1, 11, 12, 18, 21].(УУР – С, УДД – 5)
Комментарий:
- Препараты для лечения уролитиаза (Щелочные цитраты)
Среди Препаратов, применяемых в урологии (подщелачивающих препаратов) наиболее распространены: Калия натрия гидроцитрат, Калия гидрокарбонат+Лимонная кислота+Натрия цитрат. Дозы препаратов для лечения нефроуролитиаза (щелочных цитратов) у детей 0,1-0,15 мг/кг/сут
Препараты для лечения уролитиаза (Щелочные цитраты) назначаются:
- для коррекции гипоцитратурии;
- ощелачивания мочи;
- угнетения кристаллизации и агрегации оксалата кальция (первичная гипероксалурия 1 типа);
- угнетения агрегации фосфата кальция.
- #Аллопуринол**
#Аллопуринол** применяют для профилактики повторного образования конкрементов, состоящих из оксалата кальция, так как установлена связь между гиперурикозурией и образованием таких конкрементов, а также из мочевой кислоты, урата аммония, 2,8 дигидроксиаденина (детям от 1-3 мг/кг/сут) [1].
- #Пиридоксин**
Возможно назначать #пиридоксин** с целью снижения выведения оксалата у пациентов с первичной гипероксалурией 1-го типа (начальная доза 5 мг/кг/сут, максимальная 20 мг/кг/сут) [1].
1. Общие принципы ведения детей с мочекаменной болезнью
В настоящее время нет единого мнения о том, следует ли, когда, как и как часто пациентам с МКБ проводить последующее наблюдение после успешно проведенного лечения Это в основном объясняется высокой гетерогенностью мочекаменной болезни среди пациентов и отсутствием сравнительных исследований, касающихся последующего наблюдения и отсутствия последующего наблюдения.
- Рекомендовано диспансерное наблюдение продолжать не менее 5 лет после успешного лечения МКБ (при наличии генетической патологии – пожизненно) [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: дети относятся к группе пациентов высокого риска повторного камнеобразования. Следует учитывать, что, кроме операции по удалению конкрементов, лечение требует тщательного исследования обмена веществ и факторов окружающей среды в каждом конкретном случае.
Основным направлениями профилактики камнеобразования и лечения на амбулаторном этапе являются коррекция метаболических нарушений камнеобразующих веществ в крови и моче, санация мочевыводящих путей и нормализация значения рН мочи.
Лечение и наблюдение для каждого пациента следует разрабатывать индивидуально в зависимости от возраста, химической формы уролитиаза, характера сопутствующих заболеваний [1,4,7,8,14,17,18,21].
- Рекомендуются в ведении пациентов с МКБ использовать мультидисциплинарный подход в виду того, что заболевание характеризуется вовлечением в процесс многих органов и систем, требует комплексной терапии, что диктует необходимость совместного ведения пациента специалистами разных профилей [43].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: показаны первичные и повторные консультации врача-педиатра/врача общей практики (семейного врача), врача-нефролога, врача-детского уролога-андролога/врача-уролога, врача-стоматолога, врача-офтальмолога, врача-оториноларинголога, врача-генетика и др.
Частота зависит от клинической ситуации.
В план наблюдения включаются:
Лабораторные исследования:
- общий (клинический) анализ мочи (1 раз в 3 месяца и по показаниям);
- анализ крови биохимический общетерапевтический (1 раз в 3 месяца в течение первого года наблюдения, далее 1 раз в 6 мес. и по показаниям);
- ультразвуковое исследование органов мочевой системы (Ультразвуковое исследование почек, Ультразвуковое исследование мочеточников, Ультразвуковое исследование мочевого пузыря) (1 раз в 3 месяца в течение первого года наблюдения, далее 1 раз в 6 мес. и по показаниям);
- рентгенологическое обследование: рентгенография почек и мочевыводящих путей, экскреторная урография (внутривенная урография) (по показаниям, в т.ч., в рамках послеоперационных исследований);
- Микробиологическое (культуральное) исследование мочи на аэробные и факультативно-анаэробные условно-патогенные микроорганизмы, с определением чувствительности микроорганизмов к противомикробным препаратам. Обследование следует повторять после проведенного курса терапии. При отсутствии роста микрофлоры антибиотикотерапия должна быть прекращена и назначен контрольный анализ (частота определяется индивидуально, по клинической ситуации);
- рН-метрия мочи (Определение концентрации водородных ионов (рН) мочи) (1 раз в 3 месяца в течение первого года наблюдения в течение 3-5 дней). Ведение дневника показателя кислотности мочи.
- Рекомендуется прием (осмотр, консультация) врача-генетика после установления диагноза наследственной формы уролитиаза пациенту и/или его официальным представителям, с целью разъяснений генетического риска, обсуждения возможностей пренатальной и преимплантационной диагностики [2, 41, 42].
Уровень убедительности рекомендации С (уровень достоверности доказательств– 5).
Комментарий: семьям с детьми с генетическими формами уролитиаза рекомендуется медико-генетическое консультирование с целью определения генетического риска. Риск повторного рождения ребенка с генетическими формами уролитиаза зависит от типа наследования. В семьях, где есть ребенок с генетическим заболеванием, возможно проведение пренатальной и преимплантационной диагностики. Для этого родителей необходимо направить в специализированные диагностические лаборатории и медицинские центры.
Пациентам детского возраста с диагнозом МКБ рекомендуется проведение дополнительного обследования с целью выявления метаболических нарушений, включающее [1, 11, 16, 17, 22, 25, 27, 33, 34]:
- анализ крови биохимический общетерапевтический с определением уровня ионизированного кальция, общего кальция, натрия, магния, неорганического фосфора, хлора, креатинина, мочевины, мочевой кислоты, калия в крови, исследование уровня 25-ОН витамина Д в крови;
- биохимический анализ суточной мочи: кальций (исследование уровня кальция в моче); оксалаты (исследование уровня оксалатов в моче – услуга отсутствует в действующей Номенклатуре); цитрат (исследование уровня цитрата в моче – услуга отсутствует в действующей Номенклатуре); фосфор (исследование уровня фосфора в моче), мочевая кислота (Исследование уровня мочевой кислоты в моче), сульфат (исследование уровня сульфатов в моче – услуга отсутствует в действующей Номенклатуре), креатинин (исследование уровня креатинина в моче), магний (исследование уровня общего магния в моче – услуга отсутствует в действующей Номенклатуре), фосфаты (исследование уровня фосфора в моче), калий (исследование уровня калия в моче), хлориды (Исследование уровня хлоридов в моче), натрий (Исследование уровня натрия в моче); цистин (исследование уровня цистина в моче – услуга отсутствует в действующей Номенклатуре))(при подозрении на цистиновый характер камнеобразования), объем мочи за сутки (диурез) (определение объема мочи);
- определение уровня паратиреоидного гормона в крови пациентам с повышенным уровня кальция (ионизированного кальция в крови) (см. раздел 2.3).
(УУР –С, УДД – 5)
Комментарии: сбор анализа суточной мочи осуществлять не ранее 20 дней с момента отхождения или удаления камня с целью повышения достоверности результатов. Анализ суточной мочи желательно выполнять двукратно с разницей в одну неделю для повышения достоверности результатов. После сдачи средней порции мочи в лабораторию, желательно выполнение биохимического анализа крови в течение тех же суток для более адекватного отражения метаболического статуса. Исследование может назначаться в процессе динамического наблюдения, а также для контроля проводимой терапии. Частота устанавливается индивидуально [38, 65, 67, 68]. При невозможности сбора суточной мочи вследствие возраста ребенка возможно проведение биохимического анализа утренней порции мочи. При биохимическом анализе пробы утренней мочи уровень экскреции литогенных веществ обычно высчитывается в зависимости от концентрации креатинина. Следует учесть, что данный метод имеет ограниченное применение, поскольку результаты могут варьироваться в зависимости от пола пациента, массы тела и возраста ребенка.
- В случаях первичного диагностирования МКБ рекомендуется проводить анализ минерального состава мочевых камней (анализ состава конкремента с помощью аналитического метода (например, дифракции рентгеновских лучей или инфракрасной спектроскопии)) для определения дальнейшего плана обследования и терапевтической тактики [11, 21, 24, 39].
(УУР – С, УДД – 5)
- Повторный анализ состава конкремента рекомендуется проводить у пациентов: с рецидивом на фоне медикаментозной профилактики; c ранним рецидивом после полного удаления конкремента; c поздним рецидивом после длительного отсутствия камней, поскольку состав конкремента может измениться [11, 16, 21].
- Рекомендовано пациентам с подозрением на дистальный почечный канальцевый ацидоз (дПКА) (стабильное значение рН мочи >5,8 в отсутствие мочевой уреазопродуцирующей микрофлоры) проведение, при возможности, генетического обследования на выявление мутаций генов SLC4A1, ATP6V1B, ATP6V0A4 для диагностики дПКА или анализ газов крови (КЩС крови) при подозрении на полный канальцевый ацидоз [69].
(УУР –С, УДД – 5)
- Рекомендовано при подозрении на первичную гипероксалурию проведение, при необходимости и возможности, генетического обследования на предмет выявления мутаций генов AGXT, GHHPR, HOGA1 - первичную гипероксалурию I, II и III типа, соответственно [69].
(УУР –С, УДД – 5)
- Пациентам при диагностике цистиновых конкрементов с целью уточнения диагноза и выбора тактики терапии рекомендуется проводить высокоэффективную жидкостную хроматографию (комплексное определение концентрации на аминокислоты методом высокоэффективной жидкостной хроматографии (ВЭЖХ)) для дифференциации цистина, цистеина и лекарственно-цистеиновых комплексов [1, 21, 29].
(УУР – С, УДД – 5)
2. Диетотерапия и рекомендации по образу жизни
- Рекомендовано повышение объема потребляемой жидкости пациентам с мочекаменной болезнью с целью предупреждения повторного образования конкрементов [1].
(УУР – С, УДД – 5)
Комментарий: Существует обратная зависимость между образованием конкрементов и высоким потреблением жидкости. Пациентам с риском образования конкрементов рекомендуется поддерживать высокий диурез и обильное потребление жидкости. Предпочтительно использование питьевой воды, соответствующей ГОСТу, не менее 1,2- 2,5 литра в сутки в зависимости от возраста, веса (данные Роспотребнадзора). В случае высокой физической нагрузки у ребенка или погодных условий (жаркий климат) объем потребления воды в сутки может быть увеличен.
- Всем пациентам детского возраста с диагнозом МКБ рекомендуется потребление с пищей кальция в диапазоне 700-1300 мг в сутки в зависимости от возраста пациента [12, 21, 69, 74].
(УУР – С, УДД – 5)
Комментарии: физиологическая норма потребления кальция в зависимости от возраста: дети до 3 лет: 700 мг, от 4 до 10 лет: 1000 мг, от 10 до 16 лет: 1300 мг, старше 16 лет: 1000 мг в сутки.
- Рекомендуется ограничивать потребление продуктов, богатых оксалатами, чтобы избежать их избытка, особенно пациентам с повышенной экскрецией оксалатов [1].
(УУР – С, УДД – 5)
Комментарии: хотя витамин С является источником образования оксалата в организме, мнения о его роли в качестве фактора риска для образования конкрементов, состоящих из оксалата кальция, остаются противоречивыми. Тем не менее, целесообразно рекомендовать пациентам с риском образования конкрементов из оксалата кальция избегать чрезмерного потребления витамина С
Много оксалатов содержится, например, в свекле (ботва, плоды, мангольд), шпинате, портулаке, ревене, щавеле, зелени репы, одуванчика, эндивии, капусте кале (кейл), в орехах (арахис, пекан) и др. В шоколаде и коле, которые нередко употребляют дети, также достаточно высокое содержание оксалатов, и хотя в настоящее время нет убедительных данных в отношении эффективности лишь рестриктивных диетических мероприятий (изучались только случаи комбинации диетической терапии и приема #пиридоксина**), тем не менее, следует предполагать, что подобное ограничение – эффективно в терапии и профилактике повторного камнеобразования у детей с гипероксалурией [50, 64]
- Рекомендуется поощрять употребление в пищу фруктов и овощей, богатых клетчаткой, пациентам с мочекаменной болезнью в связи с их положительными эффектами (за исключением продуктов, богатых оксалатами пациентам с оксалурией) [1]
(УУР – С, УДД – 5)
Комментарии: в настоящее время механизм действия овощей и фруктов в предотвращении рецидивов камнеобразования остается неясным, однако высокое содержание калия в этих продуктах способствует повышению рН мочи, а высокое содержание клетчатки благотворно влияет на обмен веществ.
- Всем пациентам с МКБ рекомендуется избегать чрезмерного потребления животных белков, но не менее 0,8-1,0 г/кг/сут, с целью уменьшения факторов риска камнеобразования [1].
(УУР – С, УДД – 5)
Комментарии: Чрезмерное содержание животных белков в диете приводит к появлению факторов, способствующих камнеобразованию, таких как гипоцитратурия, низкий уровень рН мочи, гипероксалурия и гиперурикозурия. В детском возрасте ограничения животного белка в рационе следует рекомендовать индивидуально и с осторожностью в связи с необходимостью обеспечения потребностей растущего организма.
- Не рекомендуется принимать препараты кальция, за исключением случаев кишечной гипероксалурии, при которой во время еды следует принимать препарат кальция для связывания оксалатов в кишечнике [1,64].
(УУР – С, УДД – 5)
- Рекомендуется всем пациентам, особенно с гиперкальциурией и гипоцитратурией снизить потребление натрия с пищей с целью уменьшения риска камнеобразования [1, 64].
(УУР – С, УДД – 5)
Комментарий: потребление натрия должно быть не более 200-1300 мг /сутки
Повышенное потребление натрия неблагоприятно сказывается на составе мочи. Повышается выведение кальция из-за снижения канальцевой реабсорбции; снижается концентрация цитратов в моче из-за потери бикарбонатов; повышается риск образования кристаллов натриевой соли мочевой кислоты.
Вероятность образования кальциевых конкрементов можно уменьшить, ограничив потребление натрия и животных белков.
- Потребление пищи, особенно богатой пуринами, рекомендовано ограничить у пациентов с риском образования конкрементов, состоящих из оксалата кальция, вызванного гиперурикозурией, а также у пациентов с риском образования конкрементов из мочевой кислоты с целью предотвращения камнеобразования [1].
(УУР – С, УДД – 5)
- Рекомендуется пациентам с мочекаменной болезнью поддержание нормальной массы тела с целью уменьшения рисков камнеобразования [1]. Нормальная масса тела зависит от возраста и пола ребенка [75]
(УУР – С, УДД – 5
Комментарии: Результаты некоторых исследований свидетельствуют о том, что риск камнеобразования зависит от факторов, связанных с образом жизни, например, повышается при избыточной массе тела, а также при наличии артериальной гипертензии.
Информация
Источники и литература
-
Клинические рекомендации Союза педиатров России
- Клинические рекомендации Союза педиатров России - 1. EAU Guidelines. Edn. presented at the EAU Annual Congress Paris 2024. ISBN 978-94-92671-23-3. https://d56bochluxqnz.cloudfront.net/documents/full-guideline/EAU-Guidelines-on-Urolithiasis-2024.pdf , 2. Филиппова Т.В., Литвинова М.М., Руденко В.И. и др. Генетические факторы моногенных форм кальциевого уролитиаза. Урология 2018 / №4 DOI: https://dx.doi.org/10.18565/urology.2018.4.154-160 3. Hesse A, et al. Study on the prevalence and incidence of urolithiasis in Germany comparing the years 1979 vs. 2000. Eur.Urol. 2003;44(6):709 4. Scales CD, Jr, et al. Prevalence of kidney stones in the United States. Eur Urol. 2012;62(1):160–165 5. Novak TE, et al. Sex prevalence of pediatric kidney stone disease in the United States: an epidemiologic investigation. Urology. 2009;74(1):104–107 6. Sas DJ, Hulsey TC, Shatat IF, et al. Increasing incidence of kidney stones in children evaluated in the emergency departmentJ Pediatr. 2010;157:132 7. Адаму Ю.Д. Первичный гиперпаратиреодизм как причина рецидивов камнеобразования после дистанционной литотрипсии. Автореф. дис. … канд. мед. наук. С-Пб., 1995. 8. Александров В.П. Этиология и патогенез уролитиаза (клинико-биохимические и иммуногенетические аспекты). Дис. … докт.мед.наук.- Ленинград, 1988.- 452 с. 9. Александров В.П., Тикстинский О.Л., Новиков И.Ф. и др. особенности камнеобразования в почках у больных в семьях, отягощенных по уролитиазу // Урол. и нефрол. 1993. №4. 10. Александров В.П., Скрябин Г.Н. Мочекислый уролитиаз. Учебное пособие. С.-Пб, 1997. 11. Аль-Шукри С.Х., Ткачук В.Н., Дубинский В.Я. Дистанционная ударноволновая литотрипсия при различных клинических формах нефролитиаза. – С.-Пб, 1997. 12. Аляев Ю.Г. Мочекаменная болезнь. Современные методы диагностики и лечения. ГЭОТАР-Медиа. 2010. 13. Аляев Ю.Г., Амосов А.В., Саенко В.С. Метафилактика мочекаменной болезни. – М.: ЭКСМО, 2007 14. Арикянц Н.А. Этиологическая характеристика мочекаменной болезни у детей в Армении. Дис. … канд.мед.наук. – Ереван, - 2000. 15. Билобров В.М., Литвиненко Л.М., Единый Ю.Г. и др. Растворение мочекислых камней // Урол. и нефрол. – 1986. - №3. 16. Вощула И.В. Мочекаменная болезнь. Этиотропное и патогенетическое лечение, профилактика. – Минск. 2006. 17. Глыбочко П.В., Аляев Ю.Г., Григорьева Н.А. Урология. От симптомов к диагнозу и лечению. 2014 18. Демидов В.Н., Пытель Ю.А., Амосов А.В. Исследования при урологических заболевания. Клиническая ультразвуковая диагностика. – М., 1987. – Т.1. 19. Черепанова Е.В., Дзеранов Н.К. Метафилактика мочекаменной болезни в амбулаторных условиях. Экспериментальная и клиническая урология. 2015. № 2. 20. Единый Ю.Г., Дзюрак В.С., Желтовская Н.И. Протеолизно-ионная теория патогенеза почечнокаменной болезни // Урол. и нефрол. – 1989.- №6. 21. Константинова О.В. Прогнозирование и принципы профилактики мочекаменной болезни. Дис. … докт. мед. наук. – М., - 1999. 22. Лойманн Э., Цыгин А.Н., Саркисян А.А, Детская нефрология: практическое руководство. ЛитТерра. М. 2010. 23. Лопаткин Н.А. Руководство по урологии. В 3 томах. Медицина. - М. - 1998. 24. Лопаткин Н.А., Козлов В.А. Мочекаменная болезнь. Детская урологии (руководство). Под ред. Н.А. Лопаткина, А.Г.Пугачева. Медицина. М. 1986. 25. Люлько А.В, Мурванидзе Д.Д., Возианов А.Ф. Основы практической урологии детского возраста. – Киев. – 1984. 26. Пугачев А.Г. Детская урология. ГЭОТАР-Медия. 2009. 27. Пулатов А.Т. Нефроуролитиаз у детей раннего возраста // Здравоохр. Таджикистана. 1982. – №5. 28. Пытель Ю.А., Золотарев И.И. Неотложная урология. Медицина, – М. 1985. 29. Пытель Ю.А., Золотарев И.И. Уратный нефролитиаз. – М.: Медицина, 1995. 30. Секреты эндокринологии.// Пер. с англ. Ю.А. Князева, 2-е испр. И допол., Москва: ИЗД - во ЗАО «Бином», 2001. 31. Татевосян А.С., Крикун А.С., Осипов А.А., Татевосян Т.С. Ацидификация и дефект ацидификация мочи. Диагностика. Коррекция. (Методические рекомендации). – Краснодар, 1994. 32. Таточенко В.К. Антибиотики для лечения инфекций у детей // Справочник по лекарственной терапии. М., 2005.- С. 223 - 227. Зб.Тареева И.Е., Нефрология // Руководство для врачей. М., 2000. 33. Тикстинский О.Л., Тимофеева С.А., Зарембский Р.А. О возможной роли альдолаз в патогенезе нефролитиаза // Урол. и нефрол. – 1985. – №5. 34. Эрман М.В. Нефрология детского возраста в схемах и таблицах. СПб.: Специальная литература, 1997. 35. Pediatric Urolithiasis Workup https://emedicine.medscape.com/article/983884-workup#c7 36. Hoppe B, Kemper MJ. Diagnostic examination of the child with urolithiasis or nephrocalcinosis. Pediatr Nephrol. 2010 Mar;25(3):403-13 37. Rizvi SA, Sultan S, Zafar MN, Ahmed B, Faiq SM, Hossain KZ, Naqvi SA. Evaluation of children with urolithiasis. Indian J Urol. 2007 Oct;23(4):420-7 38. Sewell J, Katz DJ, Shoshany O, Love C. Urolithiasis - Ten things every general practitioner should know. Aust Fam Physician. 2017 Sep;46(9):648-652 39. Plot C, Evliyaoglu O, Erkan REC, et al. Comparison of urine microscopy and urine culture results of patients considered to have urinary tract infection. Am J Exp Clin Res. 2015; 2(3): 118-20 40. Bonkat G., Pickard R., Bartoletti R., et al.,EAU Guidelines on Urological Infections, in EAU Guidelines, Edn.published as the 32nd EAU Annual Meeting, London, E.A.o.U.G. Office, Editor. 2017, European Association of Urology Guidelines Office: Arnhem, The Netherlands 41. Gambaro G., Vezzoli G., Casari G. et al.Genetics of hypercalciuria and calcium nephrolithiasis: From the rare monogenic to the common polygenic forms/American Journal of Kidney Diseases. Volume 44, Issue 6,2004, Pages 963-986,https://doi.org/10.1053/j.ajkd.2004.06.030 42. Литвинова М.М., Филиппова Т.В., Светличная Д.В. и др. Молекулярно-генетические технологии в диагностике моногенных форм уролитиаза: клинические наблюдения. Урология 2020 / №3 DOI: https://dx.doi.org/10.18565/urology.2020.3.81-86 44. Barreto L, Jung JH, Abdelrahim A, Ahmed M, Dawkins GPC, Kazmierski M. Medical and surgical interventions for the treatment of urinary stones in children. Cochrane Database Syst Rev. 2019 Oct 9;10(10):CD010784 45. Pathan SA, Mitra B, Cameron PA. A Systematic Review and Meta-analysis Comparing the Efficacy of Nonsteroidal Anti-inflammatory Drugs, Opioids, and Paracetamol in the Treatment of Acute Renal Colic. Eur Urol. 2018 Apr;73(4):583-595 46. Государственный реестр лекарственных средств https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=4d17b989-cd27-4a2f-b549-0c1be5ccd7ef&t= 47. Gür Güven, A., Koyun, M., Emre Baysal, Y. et al. Urolithiasis in the first year of life. Pediatr Nephrol 25, 129–134 (2010). https://doi.org/10.1007/s00467-009-1296-5 48. Метаболические факторы риска и формирование мочевых камней. Исследование II: Влияние фосфатурии и магнийурии - Экспериментальная и клиническая урология. 2017,№ 2.C 40-46 - Голованов С.А., Сивков А.В., Дрожжева В.В., Анохин Н.В. 49. Cochat P, Rumsby G. Primary hyperoxaluria. N Engl J Med. 2013 Aug 15;369(7):649-58, https://reference.medscape.com/drug/oxlumo-lumasiran-4000113#10 50. Pediatric Urolithiasis Workup https://emedicine.medscape.com/article/444683-overview#a13 51. Garrelfs SF, Frishberg Y, Hulton SA, et al. ILLUMINATE-A Collaborators. Lumasiran, an RNAi Therapeutic for Primary Hyperoxaluria Type 1. N Engl J Med. 2021 Apr 1;384(13):1216-1226 52. Servais A, Thomas K, Strologo LD, et al. Metabolic Nephropathy Workgroup of the European Reference Network for Rare Kidney Diseases (ERKNet) and eUROGEN. Cystinuria: clinical practice recommendation. Kidney Int. 2020 Sep 9:S0085-2538(20)30829-2 53. Sarwar Noori Mahmood , Bryar Othman Aziz , Hewa Mahmood Tawfeeq , et al. Mini- versus standard percutaneous nephrolithotomy for treatment of pediatric renal stones: is smaller enough? J Pediatr Urol 2019 Dec;15(6):664-664. DOI: 10.1016/j.jpurol.2019.09.009. 54. Nouralizadeh A, Pakmanesh H, Basiri A, et al. Percutaneous nephrolithotomy of staghorn renal stones in pediatric patients using adult-sized instrument. Urologia. 2019 Nov;86(4):211-215. DOI: 10.1177/0391560319858488 55. Aso Omer Rashid , Shakhawan Hama Amin , Mohammed Abed Al Kadum , Sarbaz Kamal Mohammed. Mini-Percutaneous Nephrolithotomy for Complex Staghorn Stones in Children. Urol Int . 2019;102(3):356-359. DOI: 10.1159/000499491 56. Яценко Э.К., Кульга Л.Г., Константинова О.В. Современные методы диагностики и лечения мочекаменной болезни. М. - 1991. стр. 135- 138. 57. М.Ю. Просянников, А.В. Лыков, Ю.Э. Рудин, Д.С. Меринов, О.В. Константинова, Н.В. Анохин, А.Б. Вардак. Возможные ошибки диагностики и лечения у пациентов детского возраста с мочекаменной болезнью. Ж.Экспериментальная и клиническая урология, - 2017. - №3. - С.122-125. 58. Л.Д.Арустамов, Ю.Э.Рудин, Д.С. Меринов А.Б. Вардак . Результаты применения мини-перкутанной нефролитотрипсии у детей с мочекаменной болезнью. Ж. Российский медицинский журнал. 2018. №2(11) С. 118-121 59. А.Б.Вардак, Л.Д.Арустамов, Ю.Э.Рудин, Д.С.Меринов. Перкутанная нефролитотрипсия у детей с крупными и коралловидными конкрементами. (Обзор литературы) Ж." Педиатрия" 2020, Том 99, № 5, С.170-175 60. Рудин Ю.Э. Меринов Д.С., Вардак А.Б., Арустамов Л.Д. Перкутанная нефролитотрипсия у детей младшей возрастной группы. Экспериментальная и клиническая урология. 2021, №1 DOI: 10.29188/2222-8543-2021-14-1-144-150, стр. 144-150 61. Hongliang Jia , Jiuzhi Li , Bide Liu et al. Comparison of super-mini-PCNL and flexible ureteroscopy for the management of upper urinary tract calculus (1-2 cm) in children. World J Urol. 2020 Mar 17. DOI: 10.1007/s00345-020-03150-x. 62. Dongbo Yuan, Wei Zhang, Xiong Zhan, Jiaming Su et al. Super-Mini Percutaneous Nephrolithotomy Reduces the Incidence of Postoperative Adverse Events in Pediatric Patients: A Retrospective Cohort Study. Urol Int. 2019;103(1):81-88. DOI: 10.1159/000495514 63. Curhan G.C. Epidemiology of stone disease. // Urol. clin. north Am. 2007. Vol. 34, N 3. P. 287-293. 64. Prezioso D, Strazzullo P, Lotti T, et al; CLU Working Group. Dietary treatment of urinary risk factors for renal stone formation. A review of CLU Working Group. Arch Ital Urol Androl. 2015 Jul 7;87(2):105-20, 65. Константинова О.В., Яненко Э.К., Сафаров Р.М. Стандартизированный подход к ведению больных мочекаменной болезнью в амбулаторных условиях//Экспериментальная и клиническая урология, 2011.-№4.-С.33-38 66. Gutierrez J., Smith A., Geavlete P., Shah H., Kural A.R., de Sio M., Amón Sesmero J.H., Hoznek A., de la Rosette J.; CROES PCNL Study Group. Urinary tract infections and postoperative fever in percutaneous nephrolithotomy. World J Urol. 2013; №31(5):1135-40 67. Parks J.H., et al. A single 24-hour urine collection is inadequate for the medical evaluation of nephrolithiasis. J Urol. 2002; №167: 1607 68. Williams J.C., Jr., et al. Urine and stone analysis for the investigation of the renal stone former: a consensus conference. Urolithiasis, 2021; №49:1 69. EAU Guidelines on Urolithiasis. 2023 70. Каприн А.Д., .Аполихин О.И., Сивков А.В., Просянников М.Ю., Константинова О.В., Шадеркин И.А., Анохин Н.В. Применение оценки стереотипа питания в лечении пациентов с мочекаменной болезнью. Учебно-методическое пособие. М.: Издательство «Перо», 2018. – 44 с.
Информация
Список сокращений
АПФ – ангиотензинпревращающий фермент
ВМП – верхние мочевыводящие пути
ГПТ – гиперпаратиреоз
ДАА – группа препаратов Другие анальгетики и антипиретики
ДЛТ – дистанционная литотрипсия
ЖКТ – желудочно-кишечный тракт
ИМП – инфекция мочевыводящих путей
ИМТ – индекс массы тела
КТ – компьютерная томография
ЛКТ – литокинетическая терапия
ЛМС – лоханочно-мочеточниковый сегмент
МКБ – мочекаменная болезнь
МРТ – магнитно-резонансная томография
МРУ – магнитно-резонансная урография
НК – нефрокальциноз
НПВП – нестероидные противовоспалительные препараты
ПГ – первичная гипероксалурия
ПКА – почечный канальциевый ацидоз
ПНЛ – перкутанная нефролитотомия (нефролитотрипсия, нефролитолапаксия)
ПТГ – паратиреоидный гормон
РКИ – рандомизированное контролируемое исследование
СКФ – скорость клубочковой фильтрации
УЗИ – ультразвуковое исследование
УРС – уретерореноскопия
ЧН – чрескожная нефростомия
ЧЛС – чашечно-лоханочная система
ЧПНС – чрезкожная пункционная нефростомия
ЭУ – экскреторная урография
FDA – Food and Drug Administration
HU – единицы Хаунсфилда
Термины и определения
«Каменная дорожка» - скопление фрагментов камней в мочеточнике, которые не отходят в течение определенного времени и препятствуют пассажу мочи
Метафилактика мочекаменной болезни – комплекс лечебно-профилактических мер, направленных на предупреждение рецидива заболевания после удаления камня оперативным путем, либо после самостоятельного отхождения конкремента.
Дополнительная информация
1. Прогноз
При своевременном и правильном лечении относительно благоприятный. После оперативного лечения показано длительное противорецидивное лечение с учетом химического состава камней, реакции мочи, наличия мочевой инфекции, состояния функции почек. При сопутствующем пиелонефрите проводят противовоспалительную терапию.
2. Осложнения
Осложнения уролитиаза
-
пиелонефрит
-
гипертензия
-
гидронефроз
-
пионефроз
-
анурия
-
острая почечная недостаточность
-
хроническая болезнь почек
Осложнения при хирургическом лечении МКБ
Осложнения при ДЛТ
Связанные с фрагментами конкрементов:
-
«каменная дорожка»;
-
рост резидуальных фрагментов;
-
почечная колика
-
обструкция мочевых путей
-
пионефроз.
Инфекционные:
-
бактериурия при неинфекционных конкрементах;
-
сепсис.
Повреждение тканей почки:
-
гематома с клиническими проявлениями;
-
гематома бессимптомная.
Осложнения со стороны сердечно-сосудистой системы:
-
аритмия.
Со стороны органов желудочно-кишечного тракта:
-
перфорация кишечника;
-
гематома печени, селезенки.
«Каменная дорожка»
Осложнения чрескожной нефролитотрипсии
-
интраоперационное или послеоперационное кровотечение
-
перфорация мочевых путей
-
потеря чрескожного доступа
-
мочевой затек
-
повреждение соседних органов
Осложнения УРС
Интраоперационные:
-
повреждение слизистой оболочки;
-
перфорация мочеточника, ЧЛС почки;
-
мочевой затек
-
отрыв мочеточника, повреждение устья мочеточника;
-
миграция катетера-стента;
-
значительное кровотечение;
Ранние осложнения проявляются стойкой гематурией и почечной коликой. Поздние - стриктурой мочеточника и стойким пузырно-мочеточниковым рефлюксом.
Критерии оценки качества медицинской помощи
Критерии оценки качества первичной медико-санитарной помощи детям при мочекаменной болезни (коды по МКБ - 10: N20, N21, N22, N23)
|
№ п/п
|
Критерии оценки качества
|
Оценка выполнения
|
|---|---|---|
|
1.
|
Выполнен общий (клинический) анализ мочи (при установлении диагноза)
|
Да/Нет
|
|
2.
|
Выполнено исследование уровня фосфора в моче, исследование уровня кальция в моче, исследование уровня мочевой кислоты в моче, определение объема мочи, микроскопическое исследование осадка мочи (при установлении диагноза)
|
Да/Нет
|
|
3.
|
Выполнено ультразвуковое исследование почек и ультразвуковое исследование мочеточников и ультразвуковое исследование мочевого пузыря (при установлении диагноза, далее – в соответствии с порядком наблюдения)
|
Да/Нет
|
|
4.
|
Назначено диетическое питание при заболеваниях почек и мочевыделительного тракта
|
Да/Нет
|
Критерии оценки качества специализированной медицинской помощи детям при мочекаменной болезни (коды по МКБ - 10: N20, N21, N22, N23)
|
№ п/п
|
Критерии оценки качества
|
Оценка выполнения
|
|---|---|---|
|
1.
|
Выполнен общий (клинический) анализ мочи (при установлении диагноза)
|
Да/Нет
|
|
2.
|
Выполнено исследование уровня фосфора в моче, исследование уровня кальция в моче, исследование уровня мочевой кислоты в моче, определение объема мочи, микроскопическое исследование осадка мочи (при установлении диагноза).
|
Да/Нет
|
|
3.
|
Выполнено микробиологическое (культуральное) исследование мочи на аэробные и факультативно-анаэробные условно-патогенные микроорганизмы всем пациентам с определением чувствительности микроорганизмов к антимикробным химиотерапевтическим препаратам (при установлении диагноза и перед оперативным вмешательством, и при необходимости коррекции антибактериальной терапии)
|
Да/Нет
|
|
4.
|
Выполнен анализ крови биохимический общетерапевтический (с исследованием уровня креатинина в крови, исследованием уровня мочевой кислоты в крови, исследованием уровня общего кальция в крови, исследование уровня натрия в крови, исследование уровня калия в крови) (при установлении диагноза)
|
Да/Нет
|
|
5.
|
Выполнено ультразвуковое исследование почек и ультразвуковое исследование мочеточников и ультразвуковое исследование мочевого пузыря (при установлении диагноза и интраоперационно)
|
Да/Нет
|
|
6.
|
Выполнено хирургическое лечение (при наличии медицинских показаний и отсутствии медицинских противопоказаний)
|
Да/Нет
|
|
7.
|
Назначено диетическое питание при заболеваниях почек и мочевыделительного тракта
|
Да/Нет
|
Приложение А1. Состав рабочей группы
Акопян А.В., к.м.н., врач-детский уролог-андролог ФГБУЗ «ФНКЦ детей и подростков ФМБА России», член Союза педиатров России
Анохин Н.В. – к.м.н., старший научный сотрудник отдела мочекаменной болезни НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина – филиал ФГБУ «НМИЦ радиологии» Минздрава России
Апакина А.В., член Союза педиатров России (участие в исходной версии документа)
Апханова Т.В., д.м.н., ФГБУ «НМИЦ РК» Минздрава России
Баранов А.А. - академик РАН, профессор, д.м.н.; почетный президент Союза педиатров России, советник руководителя НИИ педиатрии и охраны здоровья детей НКЦ №2 ФГБНУ «РНЦХ им. акад. Б.В.Петровского», профессор кафедры педиатрии и детской ревматологии ФГАОУ «Первый МГМУ им. И.М. Сеченова» Минздрава России (Сеченовский Университет), главный внештатный специалист педиатр Минздрава России
Баканов М.И., проф., д.м.н., член Союза педиатров России (участие в исходной версии документа)
Борисова С.А., к.м.н., член Союза педиатров России (участие в исходной версии документа)
Боровик Т.Э., профессор, д.м.н., заведующая лабораторией питания здорового и больного ребенка ФГАУ «Научный медицинский исследовательский центр здоровья детей» Минздрава России, член Ассоциации медицинских генетиков (АМГ)
Вардак А.Б. к.м.н., врач - детский уролог-андролог детского уроандрологического отделения НИИ урологии и интервенционной радиологии им. Н. А. Лопаткина - филиал ФГБУ «НМИЦ радиологии» Минздрава России
Вашакмадзе Н.Д.- д.м.н., д.м.н., руководитель отдела орфанных болезней и профилактики инвалидизирующих заболеваний НИИ педиатрии и охраны здоровья детей НКЦ №2 ФГБНУ «РНЦХ им. акад. Б.В.Петровского», профессор кафедры факультетской педиатрии педиатрического факультета института материнства и детства ФГАОУ ВО «РНИМУ им. Н.И. Пирогова» Минздрава России (Пироговский Университет), член Союза педиатров России
Вишнёва Е.А. - д.м.н., профессор РАН, заместитель руководителя НИИ педиатрии и охраны здоровья детей НКЦ №2 ФГБНУ «РНЦХ им. акад. Б.В.Петровского», профессор кафедры факультетской педиатрии педиатрического факультета института материнства и детства ФГАОУ ВО «РНИМУ им. Н.И. Пирогова» (Пироговский Университет) Минздрава России, член Союза педиатров России
Воробьева Л.Е., член Союза педиатров России (участие в исходной версии документа)
Дворяковская Г.М. к.м.н., член Союза педиатров России (участие в исходной версии документа)
Дворяковский И.В., проф. д.м.н., член Союза педиатров России (участие в исходной версии документа
Демин Н.В., к.м.н., старший научный сотрудник НИИ неотложной детской хирургии и травматологии Департамента здравоохранения города Москвы)
Журкова Н.В. – к.м.н., ведущий научный сотрудник НИИ педиатрии и охраны здоровья детей НКЦ №2 ФГБНУ «РНЦХ им. акад. Б.В.Петровского», член Союза педиатров России, член Ассоциации медицинских генетиков (АМГ)
Захарова Е.Ю. -д.м.н., заведующая лабораторией наследственных болезней обмена ФГБНУ "Медико-генетический научный центр им. академика Н.П.Бочкова", член Российского общества медицинских генетиков, член европейского общества по изучению наследственных болезней обмена веществ (SSIEM).
Зеликович Е.И., проф., д.м.н. (участие в исходной версии документа)
Зокиров Н.З., д.м.н., заведующий кафедрой Академии последипломного образования ФГБУ ФНКЦ ФМБА России, ФГБУ «ФНКЦ детей и подростков ФМБА России», член Союза педиатров России
Зоркин С.Н., профессор, д.м.н., Начальник Центра детской урологии и андрологии, заведующий урологическим отделением с группами репродуктологии и трансплантации, и.о. руководителя отдела трансплантации органов детям, профессор кафедры детской хирургии и урологии-андрологии Первого МГМУ им. И.М.Сеченова, доктор медицинских наук Заместитель председателя Межрегиональной общественной организации детских урологов и андрологов, член Ассоциации детских хирургов России, член Союза педиатров России (участие в исходной версии документа)
Константинова О.В. – д.м.н., главный научный сотрудник отдела мочекаменной болезни НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина – филиала ФГБУ «НМИЦ радиологии» Минздрава России
Кончугова Т.В, д.м.н., профессор, главный научный сотрудник отдела физиотерапии и рефлексотерапии ФГБУ «НМИЦ РК» Минздрава России
Кутафина Е.К., к.м.н., член Союза педиатров России (участие в исходной версии документа)
Куцев С.И. - академик РАН, д.м.н., директор ФГБНУ "Медико-генетический научный центр им. академика Н.П.Бочкова ", Президент Ассоциации медицинских генетиков (АМГ).
Мазо А.М., к.м.н., член Союза педиатров России (участие в исходной версии документа)
Маргиева Т.В., к.м.н., главный специалист Методического центра аккредитации специалистов ФГАОУ «Первый МГМУ им. И.М. Сеченова» Минздрава России (Сеченовский Университет), врач-нефролог, член Союза педиатров России
Марухненко Д.В. – к.м.н., профессор, заведующий детским уроандрологическим отделением НИИ урологии и интервенционной радиологии им. Н. А. Лопаткина - филиал ФГБУ «НМИЦ радиологии» Минздрава России
Маянский Н.А., д.м.н., член Союза педиатров России (участие в исходной версии документа)
Намазова-Баранова Л.С академик РАН, профессор, д.м.н., президент Союза педиатров России; паст-президент EPA/UNEPSA; руководитель НИИ педиатрии и охраны здоровья детей НКЦ №2 ФГБНУ «РНЦХ им. акад. Б.В.Петровского», заведующая кафедрой факультетской педиатрии педиатрического факультета иснститута материнства и детства ФГАОУ ВО «РНИМУ им. Н.И. Пирогова» Минздрава России (Пироговский Университет), главный внештатный детский специалист по профилактической медицине Минздрава России
Просянников М.Ю. - д.м.н., заведующий отделом мочекаменной болезни НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина – филиала ФГБУ «НМИЦ радиологии» Минздрава России, профессор кафедры биомедицинской безопасности МГТУ им. Н.Э. Баумана
Репина С.А. – к.м.н., врач-генетик отдела организации медицинской помощи ФГБНУ «Медико-генетический научный центр им. академика Н.П.Бочкова», член Ассоциации медицинских генетиков (АМГ).
Рудин Ю.Э., д.м.н. профессор, зав. группой детской урологии отдела общей и реконструктивной урологии НИИ урологии и интервенционной радиологии им. Н. А. Лопаткина - филиал ФГБУ «НМИЦ радиологии» Минздрава России
Светличная Д.В. - врач-генетик Государственного бюджетного учреждения здравоохранения Московской области «Московский областной научно-исследовательский клинический институт им. М. Ф. Владимирского» (ГБУЗ МО МОНИКИ им. М. Ф. Владимирского), член Ассоциации медицинских генетиков(АМГ).
Селимзянова Л. Р. - к.м.н., заведующая отделом стандартизации и изучения основ доказательной медицины НИИ педиатрии и охраны здоровья детей НКЦ №2 ФГБНУ «РНЦХ им. акад. Б.В.Петровского», доцент кафедры педиатрии и детской ревматологии ФГАОУ «Первый МГМУ им. И.М. Сеченова» Минздрава России (Сеченовский Университет), доцент кафедры факультетской педиатрии педиатрического факультета института материнства и детства ФГАОУ ВО «РНИМУ им. Н.И. Пирогова» Минздрава России (Пироговский Университет), член Союза педиатров России
Смирнова О.Я. – врач-генетик, старший научный сотрудник отдела стандартизации и изучения основ доказательной медицины НИИ педиатрии и охраны здоровья детей НКЦ №2 ФГБНУ «РНЦХ им. акад. Б.В.Петровского» член Союза педиатров России, член Ассоциации медицинских генетиков
Ходова Т.В., д.м.н., руководитель детского санатория им. Н.К. Крупской ФФГБУ СКФНКЦ ФМБА России.
Цыгин А.Н. проф., д.м.н., член Союза педиатров России (участие в исходной версии документа)
Цыгина Е.Н., д.м.н., член Союза педиатров России (участие в исходной версии документа)
Шахновский Д.С., член Союза педиатров России (участие в исходной версии документа)
Яковлев М.Ю., д.м.н., ФГБУ «НМИЦ РК» Минздрава России
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория данных клинических рекомендаций:
1. Врачи-детские урологи-андрологи;
2. Врачи - педиатры;
3. Врачи-детские хирурги;
4. Врачи общей практики (семейные врачи);
5. Студенты медицинских ВУЗов;
6. Обучающиеся в ординатуре и интернатуре.
Методы, используемые для сбора/селекции доказательств: поиск в электронных базах данных.
Описание методов, использованных для оценки качества и силы доказательств: доказательной базой для рекомендаций являются публикации, вошедшие в Кохрейновскую библиотеку, базы данных EMBASE, MEDLINE и PubMed. Глубина поиска - 5 лет.
Методы, использованные для оценки качества и силы доказательств:
-
консенсус экспертов;
-
оценка значимости в соответствии с рейтинговой схемой.
Методы, использованные для анализа доказательств:
-
обзоры опубликованных мета-анализов;
-
систематические обзоры с таблицами доказательств.
Описание методов, использованных для анализа доказательств
При отборе публикаций, как потенциальных источников доказательств, использованная в каждом исследовании методология изучается для того, чтобы убедиться в ее валидности. Результат изучения влияет на уровень доказательств, присваиваемый публикации, что в свою очередь, влияет на силу рекомендаций.
Для минимизации потенциальных ошибок каждое исследование оценивалось независимо. Любые различия в оценках обсуждались всей группой авторов в полном составе. При невозможности достижения консенсуса привлекался независимый эксперт.
Таблицы доказательств: заполнялись авторами клинических рекомендаций.
Методы, использованные для формулирования рекомендаций: консенсус экспертов.
Индикаторы доброкачественной практики (Good Practice Points – GPPs)
Рекомендуемая доброкачественная практика базируется на клиническом опыте авторов разработанных рекомендаций.
Экономический анализ
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидации рекомендаций
-
Внешняя экспертная оценка.
-
Внутренняя экспертная оценка.
Описание метода валидации рекомендаций
Настоящие рекомендации в предварительной версии были рецензированы независимыми экспертами, которых, прежде всего, попросили прокомментировать, насколько доступна для понимания интерпретация доказательств, лежащая в основе рекомендаций.
От врачей первичного звена получены комментарии в отношении доходчивости изложения данных рекомендаций, а также их оценка важности предлагаемых рекомендаций, как инструмента повседневной практики.
Все комментарии, полученные от экспертов, тщательно систематизировались и обсуждались членами рабочей группы (авторами рекомендаций). Каждый пункт обсуждался в отдельности.
Консультация и экспертная оценка
Проект рекомендаций был рецензирован независимыми экспертами, которых, прежде всего, попросили прокомментировать доходчивость и точность интерпретации доказательной базы, лежащей в основе рекомендаций.
Рабочая группа
Для окончательной редакции и контроля качества рекомендации были повторно проанализированы членами рабочей группы, которые пришли к заключению, что все замечания и комментарии экспертов приняты во внимание, риск систематических ошибок при разработке рекомендаций сведен к минимуму.
Таблица 1.
Шкала оценки уровней достоверности доказательств (УДД)для методов диагностики (диагностических вмешательств)
|
УДД
|
Расшифровка
|
|---|---|
|
1
|
Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа
|
|
2
|
Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа
|
|
3
|
Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования
|
|
4
|
Несравнительные исследования, описание клинического случая
|
|
5
|
Имеется лишь обоснование механизма действия или мнение экспертов
|
Таблица 2.
Шкала оценки уровней достоверности доказательств (УДД)для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)
|
УДД
|
Расшифровка
|
|---|---|
|
1
|
Систематический обзор РКИ с применением мета-анализа
|
|
2
|
Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением мета-анализа
|
|
3
|
Нерандомизированные сравнительные исследования, в т.ч. когортные исследования
|
|
4
|
Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай-контроль»
|
|
5
|
Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов
|
Таблица 3.
Шкала оценки уровней убедительности рекомендаций(УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)
|
УУР
|
Расшифровка
|
|---|---|
|
A
|
Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными)
|
|
B
|
Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными)
|
|
C
|
Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными)
|
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию – не реже чем один раз в три года,а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утверждённым КР, но не чаще 1 раза в 6 месяцев.
Приложение А3. Справочные материалы
Порядки оказания медицинской помощи:
1. Приказ Министерства здравоохранения и социального развития РФ от 16 апреля 2012 г. N 366н "Об утверждении Порядка оказания педиатрической помощи"
2. Приказ Минздрава России от 31.10.2012 N 562н «Об утверждении Порядка оказания медицинской помощи по профилю "Детская хирургия"»
Иные документы:
1. Приказ Минздрава России (Министерство здравоохранения РФ) от 24 ноября 2021 г. №1094н «Об утверждении Порядка назначения лекарственных препаратов, форм рецептурных бланков на лекарственные препараты, Порядка оформления указанных бланков, их учета и хранения, форм бланков рецептов, содержащих назначение наркотических средств или психотропных веществ, Порядка их изготовления, распределения, регистрации, учета и хранения, а также Правил оформления бланков рецептов, в том числе в форме электронных документов»
2. Международная классификация болезней, травм и состояний, влияющих на здоровье (МКБ – 10);
3. Приказ МЗ РФ от 20 декабря 2012г. № 1183н «Об утверждении номенклатуры должностей медицинских работников и фармацевтических работников».
4. Приказ МЗ РФ от 23 июля 2010 г. № 541н. Единый квалификационный справочник должностей руководителей, специалистов и служащих, раздел Квалификационные характеристики должностей работников в сфере здравоохранения.
5. Федеральный закон от 25.12.2018 № 489 489-ФЗ «О внесении изменений в статью 40 Федерального закона "Об обязательном медицинском страховании в Российской Федерации" и Федеральный закон "Об основах охраны здоровья граждан в Российской Федерации" по вопросам клинических рекомендаций».
6. Приказ Минздрава России № 103н от 28.02.2019 г. «Об утверждении порядка и сроков разработки клинических рекомендаций, их пересмотра, типовой формы клинических рекомендаций и требований к их структуре, составу и научной обоснованности, включаемой в клинические рекомендации информации».
7. Приказ Минздрава России от 13.10.2017 № 804н "Об утверждении номенклатуры медицинских услуг".
8. Приказ Минздрава России от 23.09.2020 № 1008н «Об утверждении порядка обеспечения пациентов лечебным питанием»
9. Приказ Минздрава России от 07.06.2018 № 321н «Об утверждении перечней медицинских показаний и противопоказаний для санаторно-курортного лечения» (Зарегистрировано в Минюсте России 02.07.2018 № 51503). Режим доступа: https://rg.ru/2018/07/04/minzdrav-prikaz-321-site-dok.html
10. Письмо Министерства здравоохранения и социального развития РФ от 29.05.2009 № 14-5/10/2-4265 «О направлении детей на санаторно-курортное лечение в санаторно-курортные учреждения, находящиеся в ведении Минздравсоцразвития России»
Приложение А3.2 Примеры диагнозов
- Конкременты обеих почек. Первичная гипероксалурия I тип. Нефрокальциноз 2 стадия. Хроническая болезнь почек 1-2 стадия.
- Конкремент левой почки. Оксалатно-кальциевый уролитиаз. Вторичный калькулезный пиелонефрит в стадии клинико-лабораторной ремиссии. Хроническая болезнь почек 1ст.
Приложение А3.3 Генетические причины уролитиаза
|
Моногенная форма
|
OMIM
|
Ген
|
Нарушение метаболизма
|
Химический состав конкремента
|
|---|---|---|---|---|
|
Цистинурия (типы А, В, АВ)
|
220100
|
SLC3A1
SLC7A9
|
Нарушение реабсорбции в проксимальных канальцах почек и всасывания в слизистой оболочке тощей кишки дикарбоновых аминокислот, таких как цистин, лизин, аргинин, орнитин.
|
Цистин
|
|
Первичная гипероксалурия 1-3 типы (ПГ)
|
259900
260000
613616
|
AGXT
GRHPR
HOGA1
|
Нарушение метаболизма и накопление глиоксилата, который с помощью ЛДГ превращается в оксалат. Оксалат в неизменном виде выделяется почечными клубочками и частично канальцами
|
Оксалат кальция
|
|
Почечный канальцевый ацидоз (ПКА) 1-го типа
|
179800
|
SLC4A1
|
Нарушение реабсорбции бикарбонатов и секреции ионов водорода в дистальных отделах почечных канальцах
|
Фосфат кальция
|
|
Дефицит аденинфосфорибозилтрансферазы
|
614723
|
APRT
|
Нарушение функции аденинфосфорибозилтрансферазы приводит к чрезмерному окислению аденина в 2,8-дигидроксиаденин и его избыточной экскреции почками
|
2,8-дигидроксиаденин
|
|
Ксантинурия, типы 1 и 2
|
278300
603592
|
XDH
MOCOS
|
Нарушение окисления ксантина и гипоксантина до мочевой кислоты, что приводит к низкой концентрации мочевой кислоты в моче и высокой экскреции ксантина с мочой
|
Ксантин
|
|
Синдром Леша-Нихена
|
300322
|
HPRT1
|
Увеличение концентрации гуанина и гипоксантина, которые затем метаболизируются в мочевую кислоту
|
Урат, ксантин
|
|
Муковисцидоз
|
219700
|
CFTR
|
Увеличение поступления ионов натрия в клетку и нарушение секреции ионов хлора, в эпителиальных клетках, т.ч. почек. В результате развивается гиперкальциурия и гиперурикозурия
|
Оксалат кальция, урат, гидрогенфосфат кальция
|
|
Идиопатическая инфантильная гиперкальциемия (типы 1 и 2)
|
143880
616963
|
CYP24A1
SLC34A1
|
Происходит увеличение уровня кальцитриола, в результате повышается всасывание кальция в кишечнике и развиваются гиперкальцеимия и
гиперкальциурия
|
Оксалат кальция,
фосфат кальция
|
|
Болезнь Дента
|
300009
300555
|
CLCN5
OCRL
|
Вследствие нарушения механизма эндоцитоза, нарушается реабсорбция низкомолекулярных белков в канальцах почек. Однако молекулярные механизмы, приводящие к гиперкальциурии, на данный момент, до конца не известны
|
Оксалат кальция,
фосфат кальция
|
Приложение А3.4 Расшифровка примечаний
** – лекарственный препарат, входящий в Распоряжение Правительства РФ от 12.10.2019 № 2406-р (ред. от 09.06.2023) «Об утверждении перечня жизненно необходимых и важнейших лекарственных препаратов, а также перечней лекарственных препаратов для медицинского применения и минимального ассортимента лекарственных препаратов, необходимых для оказания медицинской помощи»
# - Применение лекарственного препарата в соответствии с показателями (характеристиками), не указанными в инструкции по его применению (off-label), осуществляется по решению врачебной комиссии при условии подписанного информированного добровольного согласия (согласно ФЗ №323-ФЗ от 21.11.2011г. с изменениями).
Приложение Б. Алгоритмы действий врача
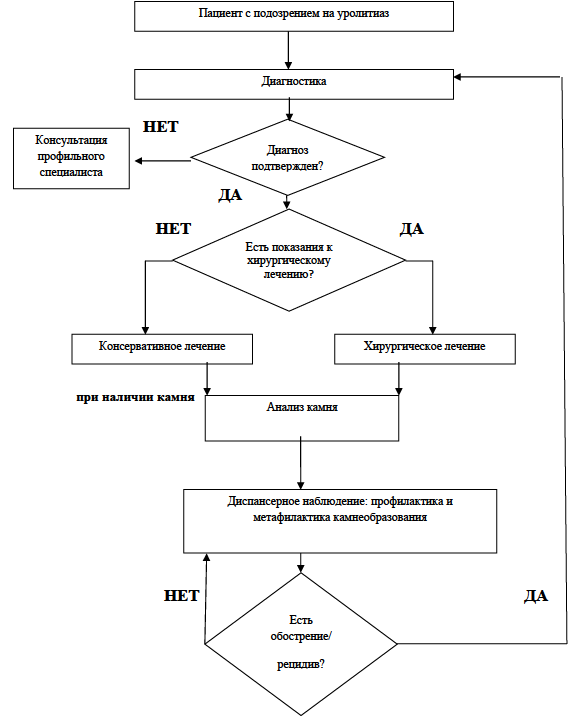

Приложение В. Информация для пациента
Мочекаменная болезнь (МКБ) – понятие, объединяющие большую группу неоднородных по этиологии и патогенезу синдромов и болезней, одним из клинико-морфологических проявлений которых является образование конкрементов в органах мочевыделительной системы, и поражает лиц как мужского, так и женского пола.
Прогноз МКБ при своевременном и правильном лечении относительно благоприятный. После оперативного лечения показано длительное противорецидивное лечение с учетом химического состава камней, реакции мочи, наличия мочевой инфекции, состояния функции почек.
Результаты некоторых исследований свидетельствуют о том, что риск камнеобразования зависит от факторов, связанных с образом жизни, например, от гиподинамии, избыточной массы тела и ожирения, проживание в жарком климате недостаточного потребления чистой воды или воды содержащей чрезмерное количество солей.
Основным направлениями профилактики камнеобразования и лечения на амбулаторном этапе являются коррекция метаболических нарушений камне образующих веществ. Соблюдение назначений профилактики камнеобразования определяет благоприятный прогноз и улучшает качество жизни детей с МКБ, предотвращая их инвалидизацию.
Приложение Г1 - Г... Шкалы оценки, вопросники
Не применяются
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.