Липодистрофия
 Версия: Клинические протоколы МЗ РК - 2023 (Казахстан)
Версия: Клинические протоколы МЗ РК - 2023 (Казахстан)
Липодистрофия, не классифицированная в других рубриках (E88.1)
Орфанные заболевания, Педиатрия, Эндокринология, Эндокринология детская
Общая информация
Краткое описание
Одобрено
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «26» июня 2025 года
Протокол №233
КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
ЛИПОДИСТРОФИЯ
Липоатрофический диабет – специфический тип сахарного диабета, развивающийся при синдромах липодистрофии в результате нарушения адипогенеза и, как следствие, липидного и углеводного обмена[1,2].
Код(ы) МКБ-10:
Синдромы липодистрофии – это гетерогенная группа очень редких заболеваний, характеризующихся полной или частичной потерей подкожной жировой клетчатки, часто сопровождающихся различными метаболическими нарушениями: инсулинорезистентностью и сахарным диабетом, жировым гепатозом и стеатогепатитом, дислипидемией, артериальной гипертензией[1,2,4,5,6,7].
Липоатрофический диабет – специфический тип сахарного диабета, развивающийся при синдромах липодистрофии в результате нарушения адипогенеза и, как следствие, липидного и углеводного обмена[1,2].
Вводная часть
Код(ы) МКБ-10:
|
Код
|
Название |
| Е 88.1 | Липодистрофия, не классифицированная в других рубриках |
Дата разработки и пересмотра протокола: 2023 год.
Пользователи протокола: педиатры, терапевты, врачи общей практики, детские и взрослые эндокринологи.
Категория пациентов: дети и взрослые.
Сокращения, используемые в протоколе:
АЛТ – аланинаминотрансфераза
АСТ – аспартатаминотрасфераза
АД – Аутосомно-доминантный
АР – Аутосомно-рецессивный
Б/Х крови – биохимический анализ крови
ВГЛ – врожденная генерализованная липодистрофия
ВОП – врачи общей практики
г/м – головной мозг
ГЛ- генерализованная липодистрофия
ЕД – единица
ИХЛ – иммунохемилюминесцентный метод
ИФР-1 – инсулиноподобный фактор роста-1
КТ – Компьютерная томография
кг – киллограмм
ЛОР – Отоларинголог
ЛПВП – липопротеиды высокой плотности
ЛПНП – липопротеиды низкой плотности
МРТ – Магнитно-резонансная томография
мг – миллиграмм
мл – миллилитр
мм – миллиметр
НАЖБП – неалкогольная жировая болезнь печени
ОАК – общий анализ крови
ОАМ – общий анализ мочи
ОГТТ- оральный глюкозотолерантный тест
ПГЛ – приобретенная генерализованная липодистрофия
ПЧЛД- приобретенная частичная липодистрофия
ППР – преждевременное половое развитие
СД – сахарный диабет
СЧЛД- семейная частичная (парциальная) липодистрофия
СПГЛ – синдром прогероидной генерализованной липодистрофии
ТТГ – тиреотропный гормон
Т4 свободный – свободный тироксин
УЗИ ОБП – ультразвуковое исследование органов брюшной полости
HbA1c – гликированный гемоглобин
HOMA-IR – индекс инсулинорезистентности
ЧЛ – частичная липодистрофия
Шкала уровня доказательности:
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
Классификация
Классификация
Клиническая классификация липодистрофии [1,2,3,4,5,7]:
Таблица 1. Классификация форм липодистрофии [[1,2,3,4]
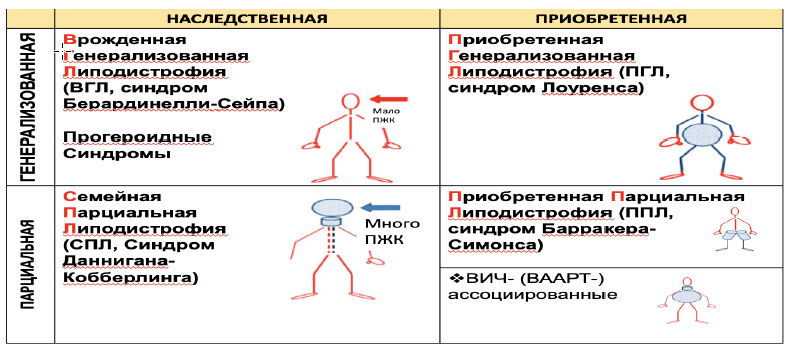
Распределение жировой ткани при 4 основных форм липодистрофии Рисунок 1 [7]
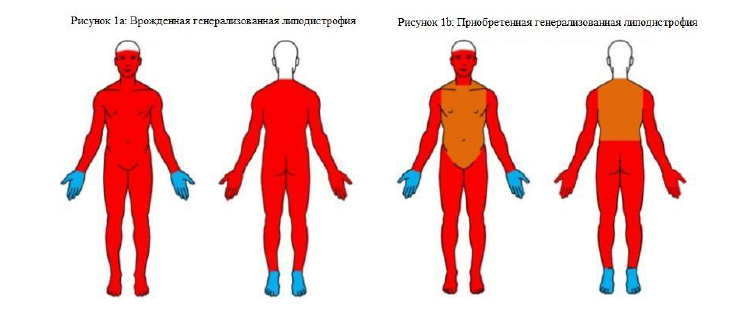
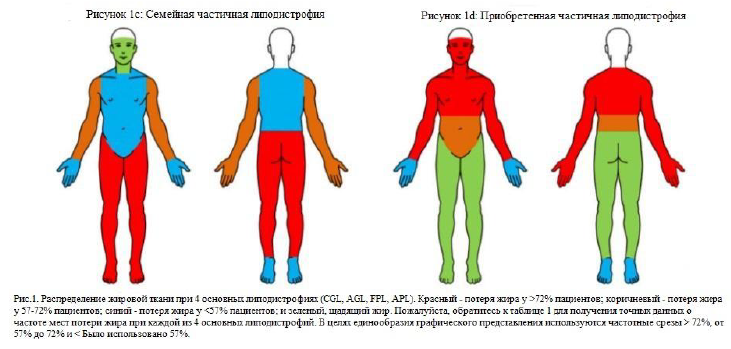
Таблица 2. Классификация и клиническая характеристика пациентов с различными подтипами синдромов генетической липодистрофии [4]:
Врожденная генерализованная липодистрофия
| ВГЛ1 (AGPAT2) |
ГЛ с сохранением механически функционирующего жира, повышенной мускулатурой, выраженной инсулинорезистентностью, костными кистами
|
| CGL2 (BSCL2) | ГЛ, повышенная мускулатура, тяжелая инсулинорезистентность; легкая умственная отсталость, кардиомиопатия и костные кисты у некоторых пациентов |
| CGL3 (CAV1) | ГЛ, низкий рост, гипокальциемия, гипомагниемия, инсулинорезистентность |
| CGL4 (PTRF) | ГЛ, миопатия, аномалии скелета, стеноз привратника и проблемы с моторикой желудочно-кишечного тракта, сердечные аритмии, резистентность к инсулину |
| LMNA p.T10I |
ГЛ, развивающийся в раннем детском возрасте, сахарный диабет, черный акантоз, гипертриглицеридемия и гепатомегалия, а также прогероидные признаки, метаболические особенности, очень чувствительные к терапии лептином, резистентность к инсулину
|
| LMNA (специфичная к ламину С) | Ювенильная ГЛ, тяжелая инсулинорезистентность, фенотип, очень похожий на ВГЛ1 |
Таблица 3. Семейная частичная липодистрофия
| FPLD1, Kobberling |
ЧЛ, в основном ограниченная конечностями, туловищное ожирение, ощутимый “выступ”, резистентность к инсулину, может быть полигенной, по крайней мере, в некоторых случаях
|
| FPLD2, Dunnigan (LMNA) |
ЧЛ, преимущественно поражает конечности, повышенная мускулатуру, избыток жира на лице и шее, резистентность к инсулину
|
| FPLD3 (PPARG) | Умеренная ЧЛ, в основном поражает дистальные отделы конечностей, резистентность к инсулину |
| FPLD4 (PLIN1) | ЧЛ в нижних конечностях и бедренно-ягодичные уплотнения, резистентность к инсулину |
| FPLD5 (CIDEC) | ЧЛ, черный акантоз, инсулинорезистентность |
Таблица 4. Синдромы СЧЛД, связанные с липоматозом
| FPLD6 (LIPE) | Поздняя ЧЛ нижних конечностей, множественный липоматоз, прогрессирующая дистальная симметричная миопатия |
| MFN2 | ЧЛ, гиперплазия жировой ткани верхней части тела с липоматозом без инкапсуляции и низким уровнем лептина, периферическая невропатия, подобная зубу Шарко-Мари 2-го типа, примерно в половине случаев |
Таблица 5. Другие Синдромы СЧЛД
|
AKT2
|
ЧЛ, поражающия конечности, резистентность к инсулину |
| ADRA2A | ЧЛ и тяжелая артериальная гипертензия должны быть подтверждены в дальнейших родословных |
| CAV1 |
СЧЛД с нейродегенерацией, мозжечковой атаксией, врожденной катарактой и нейросенсорной глухотой, потерей жира в верхней части тела при сохранении жира в нижней части тела ниже линии талии (описана только одна семья с АД наследованием)
|
| PCYT1A (биаллельный) |
Тяжелая липодистрофия с почти полным отсутствием подкожного жира на руках, ногах и ягодицах, с сохранением жира на туловище, в дорсоцервикальной и подчелюстной областях и над лобком; тяжелый стеатоз печени и низкий уровень холестерина ЛПВП, резистентность к инсулину, потенциально могут быть отнесены к категории ВЛД
|
Таблица 6. Прогероидные синдромы
| LMNA |
Атипичная прогероидная липодистрофия: из-за молекулярных дефектов в экзонах с 1 по 6 гена LMNA, имеют перекрывающиеся мышечные симптомы, дефекты кожи, кардиомиопатию и нарушения ритма, а также вариабельные прогероидные признаки, потеря жира более обширна, чем типичная картина при CЧЛД2.
|
| LMNA | Нижнечелюстно-крестцовая дисплазия А: черепно-лицевые, скелетные и кожные аномалии, потеря подкожно-жировой клетчатки на конечностях наряду с нормальным или избыточным количеством жира на лице и шее |
| ZMPSTE24 | Нижнечелюстно-крестцовая дисплазия В: черепно-лицевые, скелетные и кожные аномалии, более выраженная потеря подкожно-жировой клетчатки |
| POLD1 | Синдром MDP (гипоплазия нижней челюсти, глухота и прогероидные признаки), прогрессирующая липодистрофия |
| WRN | ЧЛ с инсулинорезистентностью при синдроме прогерии Вернера у взрослых |
| FBN1 |
Марфаноидная/прогероидная внешность, особенности скелета, расширенная луковица аорты, двусторонний подвывих хрусталика, близорукость в дополнение к тяжелой генерализованной липодистрофии, отсутствие существенных метаболических нарушений, связанных с резистентностью к инсулину
|
| BANF1 | Прогероидные признаки, задержка роста, уменьшение подкожно-жировой клетчатки, тонкие конечности и тугоподвижные суставы; также называемый синдромом прогерии Нестора-Гильермо |
| KCNJ6 | Синдром Кеппена-Любинского: Тяжелая задержка развития и умственная отсталость, микроцефалия, большие выпуклые глаза, открытый рот, прогероидная внешность и ГЛ |
| SPRTN | Прогероидные признаки, липодистрофия и гепатоцеллюлярная карцинома |
Таблица 7. Другие сложные синдромы липодистрофии
| PIK3R1 | Синдром SHORT: низкий рост, повышенная растяжимость суставов, окулярная депрессия, аномалии Ригера, задержка прорезывания зубов, липодистрофия встречалась у многих пациентов |
| PSMB8 |
Синдром JMP: аутоовоспалительный синдром, характеризующийся контрактурами суставов, атрофией мышц, микроцитарной анемией и липодистрофией, вызванной панникулитом Синдром СANDLE: редкий аутовоспалительный синдром, характеризующийся хроническим атипичным нейтрофильным дерматитом, рецидивирующей лихорадкой и частичной потерей жировой ткани на верхних конечностях и лице.
|
| OPA3 | Атрофия зрительного нерва, катаракта, липодистрофия и периферическая невропатия |
| AREDYLD | Ген неизвестен; ГЛ, дефект акроренального поля, эктодермальная дисплазия и множественные аномалии |
Классификация и клиническая характеристика пациентов с синдромами приобретенной липодистрофии [4]:
Таблица 8. Приобретенная генерализованная липодистрофия
| ПГЛ, связанная с аутоиммунными заболеваниями | ГЛ развивается в определенный момент жизни, может сопровождаться аутоиммунными нарушениями, сахарный диабет 1 типа и аутоиммунный гепатит вместе с низким уровнем С4 образуют отличительный подтип, выраженная инсулинорезистентность. |
| ПГЛ, ассоциированный с панникулитом |
Тяжелые лихорадочные проявления, панникулит предшествуют потере жира, тяжелая инсулинорезистентность развивается в результате потери жира
|
| Идиопатическая ПГЛ | Более коварное начало, может представлять собой моногенные заболевания, тяжелую инсулинорезистентность |
| Паранеопластическая ПГЛ | Зарегистрировано очень мало случаев, отличающихся от диэнцефального синдрома из-за наличия выраженной инсулинорезистентности |
Таблица 9. Приобретенная частичная липодистрофия [4]:
| Цефалокаудальная ПЧЛ | Приобретенная ЧЛ в цефалокаудальном виде, аутоиммунные нарушения, низкий уровень комплемента-3 (MPG) |
| Идиопатическая ПЧЛ | Сохранение жира в нижней части тела и потеря жира в верхней части тела, резистентность к инсулину, систематически сообщалось до сих пор только у турецких пациентов |
| Липодистрофия, вызванная трансплантацией костного мозга или химиотерапией |
Фенотип, схожий с распределением СКЛАДОК, развивается после полового созревания у детей после облучения всего тела или черепа, недооценивается в клинической практике, резистентность к инсулину
|
| Модель насследования | Подтип | Фенотип липодистрофии | Вовлеченные гены |
| Аутосомно-рецессивная | ВГЛ (CGL) | Почти полное отсутствие жировой ткани на теле, генерализованная мускулистость, метаболические осложнения | AGPAT2, BSCL2, CAV1, PTRF, PCYT1A, PPARy |
| Прогероидные синдромы | Парциальное или генерализованное отсутствие жировой ткани на теле, прогероидные черты, различные метаболические осложнения | LMNA, ZMPSTE24, SPRTN, WRN, BANF1 | |
| СЧЛД (FPLD) | Отсутствие жировой ткани на конечностях, метаболические осложнения | CIDEC, LIPE, PCYT1A | |
| Аутовоспаление | Различное отсутствие жировой ткани, различные метаболические осложнения | PSMB8 | |
| Аутосомно-доминантная | СЧЛД (FPLD) | Отсутствие жировой ткани на конечностях, метаболические осложнения | LMNA, PPARG, AKT2, PLIN1 |
| Прогероидные синдромы | Парциальное или генерализованное отсутствие жировой ткани на теле, прогероидные черты, различные метаболические осложнения | LMNA, FBN1, CAV1, POLD1, KCNJ6 | |
| SHORT синдром | Различная потеря жировой ткани на теле, метаболические осложнения | PIK3R1 | |
| Приобретенная | ПГЛ (AGL) | Почти полное отсутствие жировой ткани на теле, метаболические осложнения | Нет |
| ПЧЛД (APL) | Отсутствие жировой ткани на верхней части тела с увеличением отложения жировой ткани на нижней половине тела, незначительные метаболические осложнения или их отсутствие | Нет |
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ [1,2,4,5,6,7]
Диагностические критерии:
Жалобы:
частичное/порциальное или полное/генерализованное отсутствие жировых отложений и чрезмерная мускулатура;
потемнение кожи, особенно в кожных складках;
повышенный аппетит;
непереносимость жиров в пище.
Анамнез:
Наличие в семейном анамнезе:
пороков клапанов сердца, гипертрофии миокарда и/или нарушения проводящей системы сердца
мышечная дистрофия Эмери-Дрейфуса;
поясно-конечностная мышечная дистрофия или семейная дилатационная кардиомиопатия).
Физикальное обследование:
задержка физического развития у детей
кушингоидное перераспределение подкожно-жировой клетчатки
ненасытный аппетит;
акромегалоидный вид;
прогероидный (преждевременное старение) внешний вид;
отсутствие подкожно-жировой клетчатки;
патологическая высокорослость;
выраженный мускулистый внешний вид, выступающие мышцы;
черный акантоз;
эруптивные ксантомы;
выпячивание пупка или наличие пупочной грыжи;
ускорение костного возраста;
легкий гирсутизм;
флебомегалия (выступающие вены);
гипертония;
гепатомегалия;
спленомегалия;
клиторомегалия;
литические поражения длинных костей, таких как плечевая, бедренная, лучевая, локтевая, запястная, предплюсневая или фаланговые кости (риск патологических переломов пораженных костей);
первичная или вторичная аменорея;
нерегулярные менструации;
нарушение углеводного обмена;
нарушение липидного обмена;
отставание в психо-речевом развитии.
Дополнительные лабораторные исследования [1,2,3,5,6]
Основные лабораторные исследования [1,2,3,5,6]
Биохимический анализ крови (триглицериды, ЛПВП, ЛПНП, АЛТ, АСТ): повышение триглицеридов, низкий уровень ЛПВП, повышение АЛТ, АСТ;
Определение уровня лептина и адипонектина в сыворотке методом ИХЛ: снижение уровня лептина и адипонектина;
Определение уровня инсулина, HOMA-IR в сыворотке методом ИХЛ: повышение уровней инсулина, HOMA-IR;
ОГТТ 180 минутная: нарушение толерантности к глюкозе или сахарный диабет.
ДНК диагностика методом прямого секвенировании последовательностей ассоциированных с заболеванием генов (смотрите Таблицы 2, 10): обнаружение/отсутствие мутаций.
Дополнительные лабораторные исследования [1,2,3,5,6]
ОАК: тромбоцитопения, лейкопения;
ОАМ: микроальбуминурия, суточная протеинурия;
Биохимический анализ крови: повышение общего билирубина, норма/повышение прямого билирубина, норма/снижение креатинина и альбумина.
Дополнительные инструментальные исследования [1,2,3,4,5,6]:
Основной признак
Объективные признаки
Сопутствующие заболевания
Основные инструментальные исследования [1,2,3,4,5,6]:
УЗИ ОБП: гепатомегалия, стеатогепатоз, НАЖБП;
УЗИ почек: нарушение их функций вплоть до хронической почечной недостаточности.
УЗИ ОМТ: СПКЯ.
ЭхоКГ: увеличение размеров сердца (кардиомегалия), которое может при прогрессировании заболевания смениться дилатационной кардиомиопатией с развитием сердечной недостаточности;
ЭКГ: расширение комплекса QRS и нарушение реполяризации миокарда, аритмии различного типа.
Инвазивная пренатальная диагностика во время беременности (биопсия ворсин хориона или амниоцентез) с последующей ДНК диагностикой материала плода: выявление специфичного генного дефекта патогномоничного типу врожденной генерализованной липодистрофии в семье.
Дополнительные инструментальные исследования [1,2,3,4,5,6]:
Фиброскан печени (при печеночных осложнениях): фиброз печени, степени стеатоза;
Холтеровское мониторирование электрокардиограммы: нарушение ритма сердцебиений.
Оценка распределения жира [1,2,3,4,5,6]:]:
Антропометрические измерения: патологическая высокорослость, дефицит массы тела;
Биоимпеданс: частичное или тотальное отсутствие жировой клетчатки;
Денситометрия: снижение общего % жировой ткани.
КТ подкожного и висцерального жира: частичное или тотальное отсутствие жировой клетчатки;
Т1 – взвешенная МРТ: частичное или тотальное отсутствие жировой клетчатки.
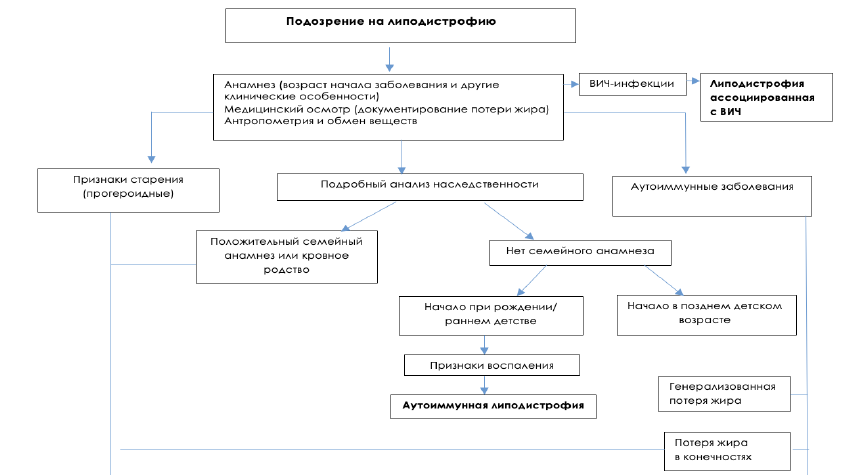
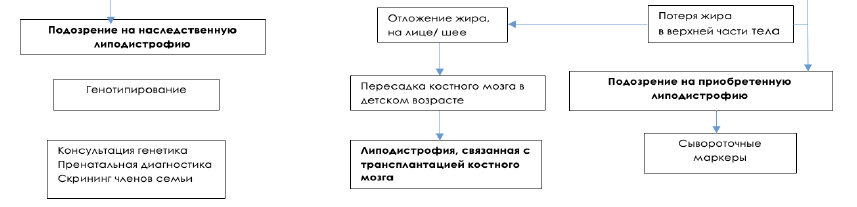
Диагностический алгоритм:
Диагностический алгоритм липодистрофии [1,2,3,4,5,6]
Показания для консультации специалистов:
генетики: необходимость верификации наследственной патологии;
кардиологи: нарушения сердечно-сосудистой системы;
нефрологи: нарушение функции почек;
гастроэнтерологи: нарушение функции печени;
онкогематологи: наличие лимфом;
медицинские реабилитологи: наличие показаний к медицинской реабилитации;
неврологи: неврологические нарушения;
оториноларинголог: наличие острых нарушений функции ухо, горло, носа;
медицинские психологи: нарушения психо-эмоциоционального статуса.
Диагностический алгоритм:
Диагностический алгоритм липодистрофии [1,2,3,4,5,6]


Клинические признаки, которые увеличивают подозрение на наличие липодистрофии [1,2.3,4,5,6]:
Основной признак
Генерализованное или регионарное отсутствие жировой ткани
Объективные признаки
Снижение прибавки массы тела и роста (у грудных детей и детей)
Выступающие мышцы, выступающие вены (флебомегалия)
Черный акантоз (acanthosis nigricans) тяжелой степени
Эруптивные ксантомы
Кушингоидный внешний вид
Акромегалоидный внешний вид
Прогероидный (преждевременное старение) внешний вид
Сопутствующие заболевания
Сахарный диабет с высокой потребностью в инсулине
≥200 ЕД/сутки
≥2 ЕД/кг/сутки
Требующий введения инсулина U-500 (концентрированного)
Тяжелая гипертриглицеридемия
≥500 мг/дл с лечением или без лечения
≥250 мг/дл несмотря на диету и проводимую терапию
Наличие в анамнезе острого панкреатита на фоне гипертриглицеридемии
Неалкогольный стеатогепатит у лиц, не страдающих ожирением
Раннее развитие кардиомиопатии
Синдром поликистозных яичников
Другие анамнестические признаки
Аутосомно-доминантная или рецессивная картина аналогичных объективных проявлений или метаболических осложнений
Выраженная гиперфагия (может проявляться раздражительностью/агрессией у грудных детей/детей)
Таблица 11 Скрининг осложнений липодистрофии [1,2,3,4,5,6]:]:
Таблица 11 Скрининг осложнений липодистрофии [1,2,3,4,5,6]:]:
|
Осложнения липодистрофии
|
Критерии |
| Сахарный диабет |
• Глюкоза плазмы натощак, ОГГГ или HbA1с 1 раз в год
• Исследование аутоантител может использоваться для дифференциальной диагностики с СД1
|
| Дислипидемия | • Липидный профиль натощак: Общий холестерин, ЛПНП, ЛПВП, триглицериды при установлении диагноза и далее 1 раз в год |
|
НАЖБП
Стеатогепатит
|
• АЛТ , АС Т 1 раз в год
• УЗИ печени при установлении диагноза, затем по показанияп.
При ВГЛ 2 типа высокий риск раннего цирроза
*ПГЛ может сочетаться с аутоиммунным гепатитом, тромбоцитопенией
|
| Репродуктивные нарушения |
• Оценка полового развития у детей по Таннеру 1 раз в год
*У детей с ГЛ могут наблюдаться раннее адренархе, истинное ППР или гипогонадизм
|
| Сердечно—сосудистая патология |
Измерение АД не менее 1 раза в год
ЭКГ и ЭХО—КГ:
при ВГЛ и прогероиднньм:х синдромах — 1 раз в год
при СПГЛ и ПГЛ — при установлении диагноза, затем по показаниям
При прогероидн:ьих синдромах и СПЛ 2 типа с кардиомиопатией оценивать необходимость обследования для выявления ишемии и нарушения ритма
|
| Заболевания почек |
Суточная протеинурия или альбумин/креатинин – 1 раз в год
Биопсия почек по показаниям
*Протеинурия наблюдается часто
|
| Новообразования |
Т- клеточная лимфома
ПГЛ может быть проявлением опухоли мозга у детей
Прогероидные синдромы (синдром Вернера, синдром Блума) ассоциированы с риском новообразований
|
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований
Дифференциальная диагностика липодистрофии [1,2,3,4,5,6,7]:
|
Диагноз
|
Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Иценко-Кушинго | Черный акантоз | Определение уровня свободного кортизола в моче | Уровень свободного кортизола в моче в пределах нормы |
| Определение уровня АКТГ плазмы | Уровень АКТГ плазмы в пределах нормы | ||
| Супрессивный тест с дексаметазоном | Отрицательный тест | ||
| МРТ головного мозга | Без патологии | ||
| Синдром Донохью (лепреконизм) |
Лицо «леприкона», черный акантоз, клиторомегалия, выраженное отсутствие жировой ткани,
мышечная атрофия, задержка физического развития, ранняя неонатальная смерть, резистентность к инсулину
|
Генетическое исследование на носительство гена INSR | Отсутствие мутации гена INSR |
| Синдром Рабсона-Менделхолла |
Прогероидный внешний вид с выступающей челюстью;
Гиперпигментация;
Клиторомегалия;
Отсутствие жировой ткани
|
Генетическое исследование на носительство гена INSR | Отсутствие мутации гена INSR |
| Акромегалия | Генерализованная потеря подкожного жира, выраженная гипермускуляция, выраженная резистентность к инсулину | Стимуляционная проба СТГ с глюкозой | Снижение уровня лептина и адипонектина |
| Неврогенная анорексия |
Потеря подкожного жира;
Нарушения менструального циклом, аритмия, постоянная слабость, мышечные спазмы;
Психогенный фактор.
|
Исследование на НТR2A-ген, 5-НТ2А | Отсутствие НТR2A-гена, 5-НТ2А |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ
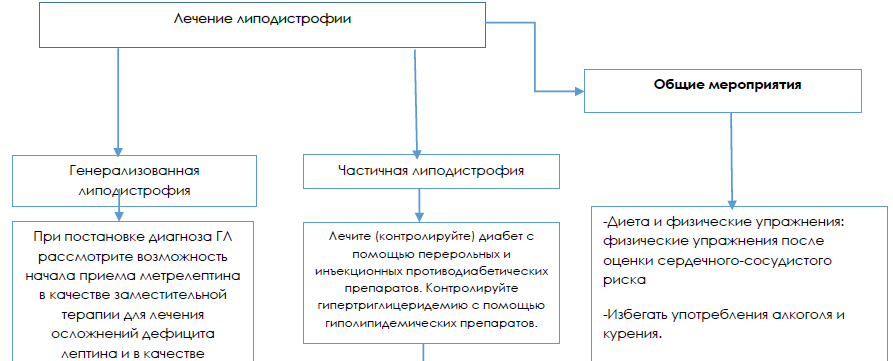
Немедикаментозное лечение
Режим: общий.
Диета [8-13]:
• Диета: с ограничением жира (20 %-жиры, 20 – 30% – белки, 50 – 60%-углеводы)
• При остром панкреатите – диеты с очень строгим ограничением жира.
Физические упражнения:
• При отсутствии противопоказаний, рекомендовано расширение режима физической активности
• При наличии предрасположенности к кардиомиопатии (СПЛ 2 типа и прогероидные синдромы) рекомендована консультация кардиолога до начала тренировок.
Медикаментозное лечение [8-13]
Заместительная терапия метрелептином [8 – 13]
При ВГЛ и ПГЛ: метрелептин (наряду с диетой) является терапией первого ряда для лечения метаболических нарушений и их профилактики у детей и взрослых.
При СЧЛД или ПЧЛД: метрелептин взрослых детей в возрасте 12 лет и старше, сопровождающимся тяжелыми метаболическими нарушениями:
HbA1c: обычно ≥ 8,0%
Триглицериды: уровень ≥ 5,65 ммоль/л (500 мг/дл)
Таблица 12. Схема дозирования метрелептина для пациентов весом менее или равны 40 кг
Таблица 13. Схема дозирования метрелептина для пациентов весом более 40 кг
Таблица 14. Алгоритм дозирования метрелептина у пациентов с генерализованной липодистрофией [8-13]
Особые указания по безопасности:
Перечень основных лекарственных средств:
Хирургическое вмешательство: нет.
Дальнейшее ведение:
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
Метрелептин: подкожно, 1 раз в день, в одно и то же время. Максимальная суточная доза метрелептина рассчитывается в зависимости от веса пациента (смотрите Таблицы 3 и 4).
Таблица 12. Схема дозирования метрелептина для пациентов весом менее или равны 40 кг
|
Вес
|
Начальная доза | Коррекция дозы | Максимальная доза |
| 5 кг |
0,30 мг
(0,06 мл или 6 Ед)
|
0,10 мг
(0,02 мл или 2 Ед)
|
0,65 мг
(0,13 мл или 12 Ед)
|
| 10 кг |
0,60 мг
(0,12 мл или 12 Ед)
|
0,20 мг
(0,04 мл или 4 Ед)
|
1,3 мг
(0,26 мл или 26 Ед)
|
| 15 кг |
0,90 мг
(0,18 мл или 18 Ед)
|
0,30 мг
(0,06 мл или 6 Ед)
|
1,95 мг
(0,39 мл или 39 Ед)
|
| 20 кг |
1,2 мг
(0,24 мл или 24 Ед)
|
0,40 мг
(0,08 мл или 8 Ед)
|
2,6 мг
(0,52 мл или 52 Ед)
|
| 25 кг |
1,5 мг
(0,3 мл или 30 Ед)
|
0,50 мг
(0,1 мл или 10 Ед)
|
3,25 мг
(0,65 мл или 65 Ед)
|
| 30 кг |
1,8 мг
(0,36 мл или 36 Ед)
|
0,60 мг
(0,12 мл или 12 Ед)
|
3,9 мг
(0,78 мл или 78 Ед)
|
| 35 кг |
2,1 мг
(0,42 мл или 42 Ед)
|
0,70 мг
(0,14 мл или 14 Ед)
|
4,55 мг
(0,91 мл или 91 Ед)
|
| 40 кг |
2,4 мг
(0,48 мл или 48 Ед)
|
0,80 мг
(0,16 мл или 16 Ед)
|
5,2 мг
(1,03 мл или 103 Ед)
|
Таблица 13. Схема дозирования метрелептина для пациентов весом более 40 кг
|
Вес и пол
|
Расчет начальной дозы |
| Для мужчин и женщин ≤ 40 кг однократная суточная доза |
Вес (кг) х 0,06 мг/кг = Индивидуальная начальная доза пациента в мг
Вес (кг) х 0,012 мл/кг = Индивидуальный начальный объем для инъекций в мл
Пример: Пациенту весом 25 кг назначают в дозе 0,06 мг/кг. Индивидуальная доза для пациента = 1,5 мг
|
| Для мужчин > 40 кг однократная суточная доза |
Индивидуальная суточная доза для пациента в мг = 2,5 мг
Количество для инъекции однократной суточной дозы = 0,5 мл
|
| Для женщин > 40 кг однократная суточная доза |
Индивидуальная суточная доза для пациента в мг = 5 мг
Количество для инъекции однократной суточной дозы = 1 мл
|
Таблица 14. Алгоритм дозирования метрелептина у пациентов с генерализованной липодистрофией [8-13]
| Начальная доза: у женщин | |
| Возраст до 2 лет | 0,08 мг/кг/сут 1 раз в день |
| Возраст ≥2 лет с минимальными метаболическими осложнениями | от 0,08 до 0,1 мг/кг/день один раз в день |
| Возраст ≥2 лет со значительными метаболическими осложнениями (т.е. HbA1c>8%, триглицериды > 500 мг/дл) | от 0,09 до 0,12 мг/кг/день один или два раза в день |
| Коррекция дозы: женщины | |
| Стабильная или умеренная потеря веса, улучшение метаболических параметров | Поддерживать текущую дозу. Коррекция дозы каждые 6-12 месяцев, если изменяется вес. |
| Значительная потеря веса (т.е.> 10%) | Отрегулируйте дозу при снижении веса. Если потеря веса продолжается, уменьшите дозу на 0,01 мг/кг/день и переоценить. |
| Постоянные и/или ухудшающиеся метаболические осложнения |
Увеличение дозы на 0,01–0,04 мг/кг/сут.
Если суточная доза дается однократно, рассмотреть возможность разделения дозы на два раза в день. Максимальная доза составляет 10 мг/сутки или 0,24 мг/кг/день (в зависимости от того, что меньше). |
| Начальная доза: у мужчин | |
| Возраст до 2 лет | от 0,04 до 0,06 мг/кг/день один раз в день |
| Возраст ≥2 лет с минимальными метаболическими осложнениями | от 0,04 до 0,06 мг/кг/день один раз в день |
| Возраст ≥2 лет со значительными метаболическими осложнениями (т.е. HbA1c>8%, триглицериды > 500 мг/дл) | От 0,06 до 0,08 мг/кг/день один или два раза в день |
| Коррекция дозы: мужчины | |
| Стабильная или умеренная потеря веса, улучшение метаболических параметров | Поддерживать текущую дозу. Коррекция дозы каждые 6 – 12 месяцев, если изменяется вес. |
| Значительная потеря веса (т.е.> 10%) | Отрегулируйте дозу при снижении веса. Если потеря веса продолжается, уменьшите дозу от 0,005 до 0,01 мг/кг/день и переоценить. |
| Постоянные и/или ухудшающиеся метаболические осложнения | Увеличение дозы от 0,005 до 0,01 мг/кг/день. Если суточная доза дается однократно, рассмотреть возможность разделения дозы на два раза в день. Максимальная доза составляет 10 мг/сутки или 0,24 мг/кг/день (в зависимости от того, что меньше). |
Побочные эффекты терапии метрелептином:
гипогликемия (14%) и снижение массы тела (17%)
тошнота, боль в животе, снижение аппетита, головная боль, алопеция, меноррагия, утомляемость, реакции в месте введения (гематома/эритема легкой/умеренной степени тяжести) и образование нейтрализующих антител (частота >1% и <10%).
Особые указания по безопасности:
• Иммуногенность: могут вырабатываться нейтрализующие антитела к метрелептину, которые потенциально могут снижать эффективность лекарственного препарата и/или ингибировать активность эндогенного лептина
• Острый панкреатит: внезапное прекращение приема препарата или несоблюдение режима применения метрелептина может привести к повышению уровня гипертриглицеридемии и ухудшает течение панкреатита, особенно у пациентов с факторами риска панкреатита
• Т-клеточная лимфома: рассмотреть риск/пользу применения метрелептина у пациентов со значимой гематологической патологией и/или приобретенной генерализованной липодистрофией, поскольку у некоторых пациентов, получавших метрелептин, развивалась Т-клеточная лимфома.
Перечень основных лекарственных средств:
|
Фармакотерапевтическая группа
|
МНН лекарственного средства | Способ применения | Уровень доказательности |
| Рекомбинантный аналог лептина человека | Метрелептин | Подкожно, 1 раз в день, в одно и то же время. Максимальная суточная доза метрелептина рассчитывается в зависимости от веса пациента (смотрите Таблицы 3 и 4) | В[8-13] |
Перечень дополнительных лекарственных: нет.
Хирургическое вмешательство: нет.
Дальнейшее ведение:
динамическое наблюдение у педиатра, врача общей практики, эндокринолога по месту жительства;
своевременный контроль эффективности терапии (ежеквартально);
своевременный скрининг осложнений;
профилактика/предотвращение резкой отмены терапии метрелептином.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
Снижение или нормализация уровней в крови
норма/снижение уровня HbA1c;
норма/снижение глюкозы плазмы натощак;
норма/снижение уровня ТГ натощак;
уменьшение средних размеров печени.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ
Карта наблюдения пациента, маршрутизация пациента (схемы, алгоритмы)

Немедикаментозное лечение: смотрите Амбулаторный уровень.
Медикаментозное лечение смотрите Амбулаторный уровень.
Хирургическое вмешательство: нет.
Дальнейшее ведение: смотрите Амбулаторный уровень.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе: смотрите Амбулаторный уровень.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации:
неэффективность терапии, проводимой на амбулаторном уровне.
Показания для экстренной госпитализации:
острый панкреатит.
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2023
- 1) Brown, R. J., Araujo-Vilar, D., Cheung, P. T., Dunger, D., Garg, A., Jack, M., ... & Yorifuji, T. (2016). The diagnosis and management of lipodystrophy syndromes: a multi-society practice guideline. The Journal of Clinical Endocrinology & Metabolism, 101(12), 4500-4511.Misra A, Garg A. Clinical features and metabolic derangements in acquired generalized lipodystrophy: 2) I. Hussain et al. J Clin Endocrinol Metab. 2018 Mar; 103(3): 1005–1014 3) Sorkina, E., & Chichkova, V. (2021). Generalized lipoatrophy syndromes. La Presse Médicale, 50(3), 104075. 4) Akinci, B., Meral, R., & Oral, E. A. (2018). Phenotypic and genetic characteristics of lipodystrophy: pathophysiology, metabolic abnormalities, and comorbidities. Current Diabetes Reports, 18, 1-12. 5) Akinci, B., Sahinoz, M., & Oral, E. (2018). Lipodystrophy syndromes: presentation and treatment. 6) Vasandani, C., Li, X., Sekizkardes, H., Adams-Huet, B., Brown, R. J., & Garg, A. (2020). Diagnostic value of anthropometric measurements for familial partial lipodystrophy, Dunnigan variety. The Journal of Clinical Endocrinology & Metabolism, 105(7), 2132-2141. 7) Gupta, N., Asi, N., Farah, W., Almasri, J., Barrionuevo, P., Alsawas, M., ... & Murad, M. H. (2017). Clinical features and management of non-HIV–related lipodystrophy in children: a systematic review. The Journal of Clinical Endocrinology & Metabolism, 102(2), 363-374. 8) M. Lightbourne, R. Brown. Endocrinol Metab Clin North Am. 2017 Jun; 46(2): 539–554. 9) Patni, N., & Garg, A. (2015). Congenital generalized lipodystrophies—new insights into metabolic dysfunction. Nature Reviews Endocrinology, 11(9), 522-534. 10) Brown, R. J., Oral, E. A., Cochran, E., Araújo-Vilar, D., Savage, D. B., Long, A., ... & Gorden, P. (2018). Long-term effectiveness and safety of metreleptin in the treatment of patients with generalized lipodystrophy. Endocrine, 60, 479-489. 11) Brown, R. J., Meehan, C. A., Cochran, E., Rother, K. I., Kleiner, D. E., Walter, M., & Gorden, P. (2017). Effects of metreleptin in pediatric patients with lipodystrophy. The Journal of Clinical Endocrinology & Metabolism, 102(5), 1511-1519. 12) Oral, E. A., Gorden, P., Cochran, E., Araújo-Vilar, D., Savage, D. B., Long, A., ... & Brown, R. J. (2019). Long-term effectiveness and safety of metreleptin in the treatment of patients with partial lipodystrophy. Endocrine, 64, 500-511. 13) Mainieri, F., Tagi, V. M., & Chiarelli, F. (2022). Treatment options for lipodystrophy in children. Frontiers in Endocrinology, 13, 879979 14) Deeks, E. (2019). Metreleptin in lipodystrophy: a profile of its use. Drugs & Therapy Perspectives, 35, 201-208.
Информация
Организационные аспекты протокола
Список разработчиков протокола:
1) Рахимжанова Маржан Кумаровна – заведующая программой эндокринных и наследственных заболеваний клинико-академического департамента педиатрии Корпоративного фонда «University Medical Center».
2) Баянова Миргуль Файзуллиновна – заведующая отделения клинико-генетической диагностики Корпоративного фонда «University Medical Center».
3) Дурманова Айгуль Калибаевна – доктор медицинских наук, эндокринолог высшей категории, заведующая программой общей терапии Клинического академического департамента Внутренней медицины Корпоративного фонда «University Medical Center».
4) Муканова Шолпан Насыровна – независимый медицинский эксперт, менеджер здравоохранения высшей категории, сертифициро6ванный методист по разработке клинических руководств, начальник Отдела методологии и стандартизации бизнес процессов Департамента менеджмента качества Корпоративного фонда «University Medical Center».
5) Нурбекова Акмарал Асыловна – доктор медицинских наук, профессор кафедры эндокринологии НАО «Казахский национальный медицинский университет имени С.Д.Асфендиярова» врач-эндокринолог высшей категории.
6) Жетимкаринова Гаухар Ерлановна – клинический фармаколог, Корпоративный фонд «University Medical Center».
7) Бельдеубаева Асель Аскаровна – клинический фармаколог Корпоративного фонда «University Medical Center».
Указание на отсутствие конфликта интересов: нет.
Данные рецензентов: Кудабаева Хатима Ильясовна – кандидат медицинских наук, доцент кафедры внутренних болезней №1 НАО «Западно-Казахстанский Государственный медицинский университет имени Марата Оспанова».
Указание условий пересмотра протокола: пересмотр не реже 1 раза в 5 лет и не чаще 1 раза в 3 года при наличии новых методов диагностики и лечения с уровнем доказательности.
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.