Индукция родов
 Версия: Клинические протоколы МЗ РК - 2022 (Казахстан)
Версия: Клинические протоколы МЗ РК - 2022 (Казахстан)
Беременность, роды и послеродовой период (O00-O99), Родоразрешение (O80-O84)
Акушерство и гинекология
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «13» января 2023 года
Протокол №177
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «13» января 2023 года
Протокол №177
КЛИНИЧЕСКИЙ ПРОТОКОЛ МЕДИЦИНСКОГО ВМЕШАТЕЛЬСТВА
ИНДУКЦИЯ РОДОВ
Индукция родов – это искусственно (фармакологическими и нефармакологическими методами) вызванная родовая деятельности с целью родоразрешения через естественные родовые пути при сроке беременности 22 недели и более.
Код(ы) МКБ-10 код:

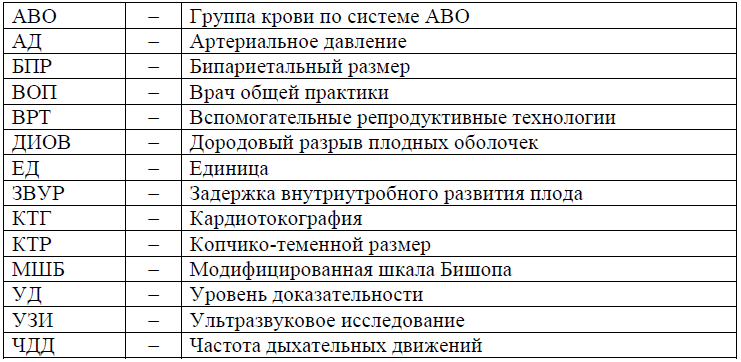
Сокращения, используемые в протоколе:
Категории пациентов: беременные.
Шкала уровня доказательности:

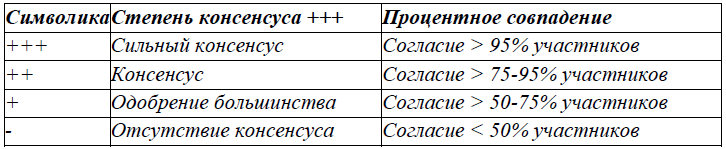
Классификация для утверждения консенсуса
Индукция родов – это искусственно (фармакологическими и нефармакологическими методами) вызванная родовая деятельности с целью родоразрешения через естественные родовые пути при сроке беременности 22 недели и более.
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10 код:

Дата разработки/пересмотра протокола: 2016 год (пересмотр 2017 год), 2022 год.
Сокращения, используемые в протоколе:

Пользователи протокола: акушеры-гинекологи, акушерки и средний медицинский персонал
Категории пациентов: беременные.
Шкала уровня доказательности:

Классификация для утверждения консенсуса

Классификация
Классификация: нет.
Лечение
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Цель проведения процедуры/вмешательства: применение искусственной стимуляции матки и обеспечение начала родовой деятельности для повышения качества медицинской помощи и улучшение исхода родов.
Показания к процедуре/вмешательству:
неосложненная беременность, когда срок гестации достиг более чем 41 неделя (41+) (при доказанном гестационном сроке – по первому УЗИ до 12 недель); [5]
гипертонические расстройства – преэклампсия; эклампсия; HELLP-синдром (гемолиз, повышенный уровень печеночных ферментов, низкий уровень тромбоцитов); гестационная гипертензия; хроническая гипертония; [5,6]
дородовый разрыв плодных оболочек при сроке, начиная с 34+0 недели, при необходимости не ранее, чем через 24 часа после момента разрыва плодных оболочек;
внутриутробная смерть плода; [3,4]
хорионамнионит;
при головном предлежании первого плода при БХБА двойне ≥38 недель 0 дней;
гемолитическая болезнь плода; [13]
ЗВРП/маловодие, острое многоводие; [12]
необходимость специализированной медицинской помощи по показаниям матери или плода;
экстрагенитальные заболевания беременной, когда пролонгирование беременности становиться небезопасным для женщины;
для женщин с хронической или гестационной гипертензией родоразрешение следует обсуждать на сроках от 38 + 0 до 39 + 6 недель;
холестаз при повышении билирубина в срок 37 недель и более.
При тяжелой ЗВРП индукция родов не рекомендуется.
Противопоказания к проведению процедуры/ вмешательства:
любые хирургические операции на дне матки;
открытые внутриутробные операции (например, операция по закрытию миеломенингоцеле);
миомэктомия с иссечением входа в полость матки;
классический (вертикальный) рубец в верхней части матки (в области наиболее толстого мышечного слоя) после предыдущего кесарева сечения;
активный генитальный герпес;
предлежание плаценты или сосудов пуповины;
аномальное предлежание плода (например, поперечное положение плода, предлежание пуповины, некоторые варианты несоответствия размеров плода размерам таза); [14]
наличие множественных рубцов на матке;
тазовое предлежание плода;
инвазивный рак шейки матки;
корригированные разрывы промежности 3 степени, мочеполовые и кишечно-половые свищи.
При тяжелой ЗВРП индукция родов не рекомендуется.
Оценка срока беременности:
формула Naegele: от первого дня последней менструации вычитается 3 месяца и прибавляется 7 дней = 40 недель. В случае ВРТ-дата внутриматочного введения спермы или имплантации эмбриона в матку;
показатели УЗИ: КТР плода в первом триместре беременности, БПР, окружность головки. Длина бедренной кости во втором триместре. КТР в первом триместре – точность±5дней; фетометрия плода на 19-21 неделя–точность±7дней;
если имеется разница между сроком беременности по менструальному циклу и по УЗИ в первом триместре, следует брать за основу данные УЗИ (УД-IA).
Основные мероприятия:
Дополнительные мероприятий:
Оценка:
Методы подготовки шейки матки: механические/хирургические и фармакологические.
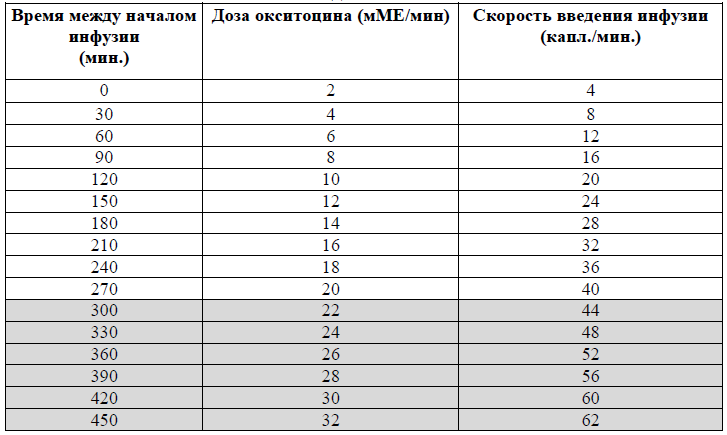
NB! Максимальная доза окситоцина не должна превышать 32 мЕд/минуту.
Схема введения окситоцина при индукции родов:
Низкодозная схема
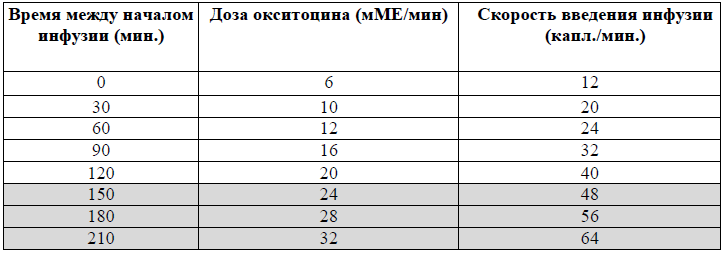
Высокодозная схема
Индикаторы эффективности лечения и безопасности методов диагностики и лечения: удовлетворительное состояние родильницы и новорожденного после индукции родов.
Перечень основных и дополнительных мероприятий:
Основные мероприятия:
общий анализ крови;
коагулограмма;
группа крови по системе АВО и резус фактор;
КТГ плода;
допплерометрия;
УЗИ (биофизический профиль плода, количество околоплодных вод, оценка плаценты).
Дополнительные мероприятий:
консультация смежных специалистов по показаниям;
в зависимости от показаний к индукции.
Дальнейшая диагностика (после исключения непосредственной угрозы жизни матери/плода)
Модифицированная шкала Бишопа (Мшб)
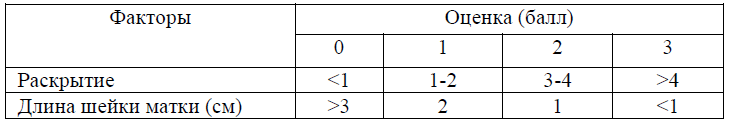
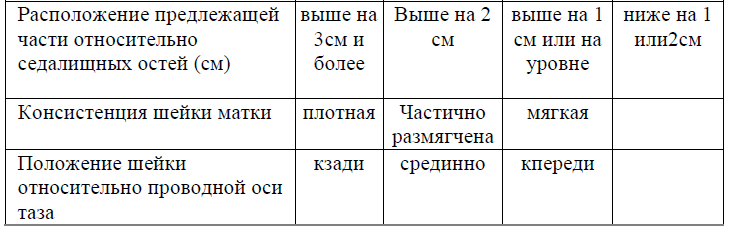
Первоначальная оценка для уточнения того, подвергается ли жизнь матери или плода непосредственной угрозе (степень консенсуса +++):
сбор жалоб, анамнеза заболевания и жизни;
физикальное обследование (оценка состояния, АД, пульс, ЧДД, T-тела).
Дальнейшая диагностика (после исключения непосредственной угрозы жизни матери/плода)
Модифицированная шкала Бишопа (Мшб)


Шейка матки считается «незрелая», если по МШБ 6 баллов и менее.
Оценка:
При оценке шейки матки по МШБ на 6 баллов и менее рекомендуются методы подготовки шейки матки: механические (баллонные катетеры Фолея, ламинарии) и фармакологические (простагландины Е1 и Е2 по рекомендуемым схемам).
При «зрелой» шейке 7 баллов и более – амниотомия и окситоцин по схемам.
Рекомендуется документальное оформление оценки степени зрелости шейки матки по шкале Бишопа в каждой истории родов.
Требования к проведению процедуры/вмешательства:
консультирование пациентки о цели проведения индукции родов, используемых медикаментах, возможных осложнениях;
получение информированного согласия пациентки;
индукция родов проводится только в условиях стационарного клинического наблюдения;
индукция проводится в условиях непрерывного кардиотокографического наблюдения.
Методы подготовки шейки матки: механические/хирургические и фармакологические.
Механические методы подготовки шейки матки:
пальцевое отслоение плодных оболочек: отслоение плодных оболочек – это механический метод, при котором врач вводит один или два пальца в шейку матки и с помощью непрерывных круговых движений отслаивает нижний полюс плодного пузыря от нижнего сегмента матки.
введение в цервикальный канал баллонных катетеров (№20-22) на 12-18 часов. При безуспешности возможно повторное введение баллонного катетера через 24 часа. Гигроскопические расширители цервикального канала шейки матки (ламинарии), синтетические расширители могут применяться при незрелой шейке матки. Гигроскопические расширители цервикального канала вводятся в шейку матку и вызывают ее раскрытие за счет осмотической дегидратации ткани шейки матки и эндогенного высвобождения простагландинов. Применение этого метода считается безопасным.
Простагландин Е2 (Динопростон)
Фармакологические методы подготовки шейки матки:
Простагландин Е2 (Динопростон)
Простагландины вызывают раскрытие шейки матки и стимулируют родовую деятельность, способствуя возникновению схваток, поэтому они могут применяться при незрелой шейке матки. Простагландин Е2 (Динопростон) применяться вагинально. Гель следует вводить высоко в задний свод, избегая попадания в цервикальный канал. Пациент должен оставаться в лежачем положении в течение 30 минут.
Гель (1 мг) закладывается в задний свод влагалища. При необходимости через 6 часов можно ввести вторую дозу геля - 1-2 мг. В случае полного отсутствия эффекта от первого введения используется 2мг. Не превышать суточную дозу в 4 мг. Временной интервал между последней дозой и началом введения окситоцина должен составлять от 6 до 12 часов из-за потенциальной тахисистолии матки при введении окситоцина и простагландина PGE2 [14,15]
Аналоги простагландина Е1 (Мизопростол)
Мизопростол применяется перорально и интравагинально при незрелой шейке матки. По сравнению с применением простагландина Е2 (Динопростона) интравагинально индукция родов Мизопростоном приводит к более высокой доле родов в течение 12-24 часов и без повышения риска таких осложнений, как гиперстимуляция матки.
Таким образом, мизопростол представляется наиболее эффективным препаратом для индукции родов при незрелой шейке матки.
Дозировка Мизопростола 25 мкг считается безопасной. Мизопростол в дозе 50 мкг при приеме внутрь соответствует 25 мкг Мизопростола при интравагинальной форме применения. [7,8]
Начальная доза должна быть не более 50 мкг. Мизопростол не должен применяться одновременно с другими простагландинами или окситоцином.
Мизопростол абсолютно противопоказан беременным с наличием послеоперационного рубца на матке (кесарево сечение). Осторожность следует соблюдать и в отношении многорожавших, а также при многоплодной беременности, так как у данной категории беременных повышен риск разрыва матки. [7]
Мизопростол применяется в дозе 25-50 мг в задний свод влагалища каждые 6 часов. Всего допускается 4 цикла в день. На следующий день прием препарата возможен начиная с 50 мкг. Вагинальный путь может быть более эффективным, хотя при пероральном введении меньше осложнений и меньше частота побочных явлений.
Возможно применение 25 мкг перорально каждые 2 часа (200 мкг мизопростола растворить в 200 мл воды, назначить по 25 мл каждые 2 часа).
Дозировку продолжают до тех пор, пока не начнутся адекватные роды (3 или более схваток за 10 минут).
Максимальная доза 200 мкг в течение 24 часов (или 8 доз в течение 20 часов)
Влагалищное исследование в начале родовых действий (желательно в течение 1 часа) или при их отсутствии в течение 24 часов.
Инфузия окситоцина возможна в течение 4 часов после последней дозы. [7,8]
Амниотомия – искусственное вскрытие плодных оболочек с использованием специального инструмента.
Амниотомия проводится при оценке шейке матки по МШБ 7 баллов и более. Амниотомия в значительной степени ассоциируется с окситоцином. (УД-IА). NB! Изолированная амниотомия не рекомендуется для индукции, поскольку время наступления схваток непредсказуемо, особенно у первородящих. [14]
При амниотомии и введении окситоцина интервал от амниотомии и родоразрешения короче, по сравнению с амниотомией и отсроченным введением окситоцина (через 4 часа после амниотомии) у первородящих и повторнородящих.[15,16]
Недостатки амниотомии:
1. Повышение риска:
восходящей инфекции, выпадение петель пуповины;
вертикальная передача инфекции, например, ВИЧ;
кровотечение.
2. Непредсказуемые и иногда продолжительный интервал времени до начала родов:
3. Эффективна лишь в 50% случаев
Техника амниотомии:
информировать беременную и получить письменное согласие;
выслушать сердцебиение плода в течение одной минуты;
уложить пациентку на спину;
подложить чистое судно под таз;
указательный и средний палец одной руки ввести в цервикальный канал, провести отделение плодных оболочек от нижнего сегмента матки;
другой рукой взять браншу пулевых щипцов и ввести в цервикальный канал между указательным и средним пальцем другой руки, стараясь не касаться мягких тканей;
подцепить оболочки и вскрыть их, медленно выпустить воду;
провести осмотр околоплодных вод (количество, цвет, примеси);
выслушать и оценить сердцебиение плода;
занести данные в историю родов.
При проведении амниотомии необходимо:
выслушать сердцебиение плода до и после в течение одной минуты;
оценить количество и качество околоплодных вод;
занести данные в историю родов.
Окситоцин:
Окситоцин вводится внутривенно. К его преимуществам относится то, что его легко контролировать, т.к. он быстро поступает в кровь (начинает действовать через 3-10 минут) и быстро выводится из организма (время полураспада 3-6 минут). Его применение разрешается для индукции родов при зрелой шейке матки. В сочетании с амниотомией применение окситоцина повышает вероятность родов через естественные родовые пути. Продолжительность введения окситоцина не должно превышать 12 часов. [16]
Внутривенное введение окситоцина:
проводится только в родильном отделении под постоянным наблюдением акушерки и/или врача (см. Приложение 3)
рекомендуется начать введение окситоцина после амниотомии у первородящих, у повторнородящих отсрочить введение окситоцина на 2 часа [15,16]
инфузию окситоцина после подготовки шейки матки простагландинами ПГЕ2 следует начинать не ранее, чем через 6 часов, а в случаях ПГЕ1 - не ранее, чем через 4 часа
постоянный КТГ-мониторинг; если доза не повышается, возможен перерыв мониторинга в течение 30 минут
рекомендуется использовать окситоцин для индукции родов по следующим схемам:
- низкодозная схема;
- высокодозная схема. [5]
решение о схеме введения окситоцина принимается в индивидуальном порядке с учетом всех клинических данных (рубец на матке, многоплодная беременность, срок беременности, оценка по МШБ и др.).
Схема введения окситоцина:
5 ЕД окситоцина развести в 500 мл раствора натрия хлорида;
увеличивать скорость инфузии каждые 30 минут по схеме до достижения частоты 3-4 схваток за 10 минут, продолжительности 40-60 секунд, с интервалом не менее 60 секунд [1,5,6];
поддерживать дозу окситоцина в той концентрации, которая оказалась эффективной;
осмотр акушер-гинеколога необходим в случаях:
1) при необходимости превышения концентрации 20 мЕД/мин.
2) при концентрации введения окситоцина 32 мЕД/мин. и отсутствии родовой деятельности
3) при прекращении или возобновлении инфузии окситоцина [6]
после установления родовой деятельности и открытии шейки матки на 5 см и более инфузия окситоцина может быть приостановлена для уменьшения нарушений фетального сердечного ритма и гиперстимуляции матки [6]
в случаях возобновления инфузии окситоцина, скорость введения зависит от длительности перерыва: если перерыв составляет не более 30 минут, то нужно возобновить окситоцин со скоростью половина предыдущего введения. Если же перерыв составляет более 30 минут, то рекомендуется возобновление с первоначальной дозы из-за короткого периода полураспада окситоцина [4,6].
NB! Максимальная доза окситоцина не должна превышать 32 мЕд/минуту.
Схема введения окситоцина при индукции родов:
(5 ЕД в 500 мл изотонического раствора)
Низкодозная схема

Схема введения окситоцина при индукции родов:
(5 ЕД в500 мл изотонического раствора)
Высокодозная схема

Немедленное прекращение инфузии окситоцина
Тахисистолия – это наличие более 5 схваток за 10 минут (при подсчете в течение 30 минут) и/или наличие сопутствующих изменений частоты сердечных сокращений плода.
Гипертонус матки - это чрезмерно сильные маточные сокращения с длительностью 120 секунд или более без нарушения сердечного ритма плода.
Гиперстимуляции - это чрезмерно сильные маточные сокращения (гипертонус или тахисистолия) с патологическими изменениями сердечного ритма плода. [9,10]
Появление обильных кровянистых выделений из половых путей.
В случае гиперстимуляции матки следует немедленно:
прекратить введение окситоцина;
положить роженицу на левый бок;
обеспечить подачу кислорода со скоростью 8 л в минуту;
провести инфузию изотонического раствора 500 мл за 15 минут;
провести экстренный токолиз бета-адреномиметиками (например, тербуталин 250 мкг подкожно, или сальбутамол100 мкг внутривенно медленно);
при отсутствии родовой деятельности через 5 часов произвести оценку клинической ситуации консилиумом для решения вопроса о продолжении родовозбуждения или абдоминального родоразрешения;
если нормальную ЧСС плода восстановить удается, а гиперстимуляция купирована (частота сокращений матки снизилась и составила менее 5 схватки за 10 мин., или продолжительность схватки составила менее 2 мин., или интервал между схватками увеличился более 60 секунд), продолжите ведение родов через естественные родовые пути. Если лечение неэффективно, имеются признаки страдания плода - показано экстренное кесарево сечение; [9,13]
неэффективная индукция: если через 12 часов введения окситоцина открытие шейки матки 5 см и менее, медицинские работники должны обсудить ситуацию с пациенткой и обсудить план дальнейшего ведения и возможность родоразрешения путем операции кесарево сечение. [14,15]
провести инфузию изотонического раствора 500 мл за 15 минут;
провести экстренный токолиз бета-адреномиметиками (например, тербуталин 250 мкг подкожно, или сальбутамол100 мкг внутривенно медленно);
при отсутствии родовой деятельности через 5 часов произвести оценку клинической ситуации консилиумом для решения вопроса о продолжении родовозбуждения или абдоминального родоразрешения;
если нормальную ЧСС плода восстановить удается, а гиперстимуляция купирована (частота сокращений матки снизилась и составила менее 5 схватки за 10 мин., или продолжительность схватки составила менее 2 мин., или интервал между схватками увеличился более 60 секунд), продолжите ведение родов через естественные родовые пути. Если лечение неэффективно, имеются признаки страдания плода - показано экстренное кесарево сечение; [9,13]
неэффективная индукция: если через 12 часов введения окситоцина открытие шейки матки 5 см и менее, медицинские работники должны обсудить ситуацию с пациенткой и обсудить план дальнейшего ведения и возможность родоразрешения путем операции кесарево сечение. [14,15]
Индикаторы эффективности лечения и безопасности методов диагностики и лечения: удовлетворительное состояние родильницы и новорожденного после индукции родов.
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2022
- 1. Grobman WA, Rice MM, Uma M. Reddy UM, et al: Labor induction versus expectant management in low-risk nulliparous women. N Engl J Med 379 (6):513–523, 2018. doi: 10.1056/NEJMoa1800566 2. Рекомендации FIGO 2017г. https://cdn1.sph.harvard.edu/wp-content/uploads/sites/2413/2017/06/FIGO-Misoprostol-Chart-2017.png 3. Рекомендации NICE 2022 https://www.nice.org.uk/about/what-we-do/research-and-development/research-recommendations/NG207/07 4. Muglu J, Rather H, Arroyo-Manzano D, Bhattacharya S, Balchin I, Khalil A, et al. Risks of stillbirth and neonatal death with advancing gestation at term: a systematic review and meta-analysis of cohort studies of 15 million pregnancies. PLoS Med. 2019;16(7):e1002838. doi:10.1371/journal.pmed.1002838. 5. Chen HY, Grobman WA, Blackwell SC, Chauhan SP. Neonatal and maternal adverse outcomes among low risk parous women at 39–41 weeks of gestation. Obstet Gynecol. 2019;134(2):288-94. doi:10.1097/AOG.0000000000003372. 6. Queensland Clinical Guidelines. Induction of Labour. 2017. [cited 2017 March29].Availablefrom:http://www.health.qld.gov.au/qcg. 7. Handal-OreficeRC etal. Oral or Vaginal Misoprostol for Labor Induction and Cesarean Delivery Risk. Obstet Gynecol 2019; 134:10–6. 8. Coates R, Cupples G, Scamell A, McCourt C. Women's experiences of induction of labour: qualitative systematic review and thematic synthesis. Midwifery. 2019; 69:17-28. doi: 10.1016/j.midw.2018.10.013. 9. Akuamoah-Boateng J, Spencer R. Woman-centered care: women's experiences and perceptions of induction of labor for uncomplicated post-term pregnancy: a systematic review of qualitative evidence. Midwifery. 2018; 67:46-56. doi: 10.1016/j.midw.2018.08.018. 10. Lou S, Hvidman L, Uldbjerg N, Neumann L, Jensen TF, Haben JG, et al. Women's experiences of postterm induction of labor: a systematic review of qualitative studies. Birth. 2019;46(3):400-10. doi:10.1111/birt.12412. 11. Coates D, Goodfellow A, Sinclair L. Induction of labour: experiences of care and decision-making of women and clinicians. Women Birth. 2020;33(1): e1-e14. doi: 10.1016/j.wombi.2019.06.002. 12. РЦРЗ, Клинический протокол «Маловодие и многоводие», МЗ РК – 2017г. 13. РЦРЗ, Клинический протокол «Изосерологическая несовместимость крови матери и плода», МЗ РК – 2017г. 14. WHO recommendations on induction of labour, at or beyond term, 2022 15. Diseases Committee of FIGO Int J Gynecol Obstet. 2021;154(Suppl 1):3–31 16. (Upawi, S. N., Ahmad, M. F., Abu, M. A., & Ahmad, S., 2022. Amniotomy and early oxytocin infusion vs amniotomy and delayed oxytocin infusion for labour augmentation amongst nulliparous women at term: A randomised controlled trial. Midwifery, 105, 103238)
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА:
Список разработчиков протокола с указанием квалификационных данных:
1) Аимбетова Алия Робертовна – доктор медицинских наук, акушер-гинеколог, заместитель Председателя Правления по клинике АО «Научный центр акушерства, гинекологии и перинатологии»
Конфликт интересов: отсутствует.
Рецензент:
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Информированное согласие
Врач объяснил мне, (Ф.И.О.) _____________________
Я понимаю, что индукция родов может сопровождаться следующими осложнениями:
Я понимаю, что индукция родов может оказаться неудачной, роды не начнутся и может возникнуть необходимость выполнения кесарева сечения или инструментов (вакуум, щипцы) для рождения моего ребенка; нарушению частоты сердцебиения плода, появлению мекония в водах; незрелость новорожденного при индукции ранее 39 недель беременности.
Я понимаю, что риск увеличивается при курении, избыточном весе, повышенном артериальном давлении, сахарном диабете и других экстрагенитальных заболеваниях.
Я понимаю, что при индукции родов существует риск осложнений, связанных с моими индивидуальными особенностями и обстоятельствами.
Я подтверждаю, что врач информировал меня о методах индукции родов, альтернативных вариантах ведения беременности.
Мне была предоставлена возможность задать все интересующие меня вопросы, и я получила на них исчерпывающие ответы.
Я согласна на выполнение подготовки шейки матки с использованием и родовозбуждения окситоцином.
Подпись пациента _____________ дата___________ время_________
Врач (Ф.И.О.)_______________
Подпись врача___________ дата___________ время________
Лист наблюдения при подготовке шейки матки мизопростолом
ФИО _________________
ЛИСТ НАБЛЮДЕНИЯ ПРИ ИНДУКЦИИ РОДОВ
2) Исенова Сауле Шайкеновна – доктор медицинских наук, профессор, заведующая кафедрой акушерства и гинекологии НАО «Казахский национальный медицинский университет имени С.Д. Асфендиярова»
3) Исина Гульжан Муратовна – доктор медицинских наук, профессор кафедры акушерства и гинекологии НАО «Казахский национальный медицинский университет имени С.Д. Асфендиярова»
4) Сармулдаева Шолпан Куанышбековна – кандидат медицинских наук, врач акушер-гинеколог высшей категории, доцент кафедры клинических дисциплин ВШМ ФМиЗ Казахский национальный университет им. Аль-Фараби
5) Ералиева Бибихан Абдалиевна – кандидат медицинских наук, клинический фармаколог, КГП на ПХВ «Городская клиническая больница №4» УОЗ г. Алматы, главный внештатный клинический фармаколог УОЗ город Алматы
Конфликт интересов: отсутствует.
Рецензент:
1) Бапаева Гаури Биллахановна – доктор медицинских наук, профессор, директор департамента женского здоровья Национальный Научный Центр материнства и детства КФ «University Medical Center»
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Приложение 1
Информированное согласие
Врач объяснил мне, (Ф.И.О.) _____________________
что индукция родов предложена мне по следующей причине _________________________
_____________________________________________________________________________
Я понимаю, что индукция родов может сопровождаться следующими осложнениями:
гиперстимуляцией матки (частые, продолжительные схватки и страдание плода);
гипертонусом (частые, продолжительные схватки); выпадением петель пуповины;
нарушением состояния плода; инфекцией;
преждевременной отслойкой нормально расположенной плаценты;
разрывом матки;
послеродовым кровотечением;
увеличением количества инструментальных и оперативных родов.
Я понимаю, что индукция родов может оказаться неудачной, роды не начнутся и может возникнуть необходимость выполнения кесарева сечения или инструментов (вакуум, щипцы) для рождения моего ребенка; нарушению частоты сердцебиения плода, появлению мекония в водах; незрелость новорожденного при индукции ранее 39 недель беременности.
Я понимаю, что риск увеличивается при курении, избыточном весе, повышенном артериальном давлении, сахарном диабете и других экстрагенитальных заболеваниях.
Я понимаю, что при индукции родов существует риск осложнений, связанных с моими индивидуальными особенностями и обстоятельствами.
Я подтверждаю, что врач информировал меня о методах индукции родов, альтернативных вариантах ведения беременности.
Мне была предоставлена возможность задать все интересующие меня вопросы, и я получила на них исчерпывающие ответы.
Я согласна на выполнение подготовки шейки матки с использованием и родовозбуждения окситоцином.
Подпись пациента _____________ дата___________ время_________
Врач (Ф.И.О.)_______________
Я подтверждаю, что я объяснил необходимость индукции родов, методику выполнения процедуры, обсудил возможные риски и осложнения.
Я предоставил возможность задать вопросы и ответил на них.
Подпись врача___________ дата___________ время________
Приложение 2
Лист наблюдения при подготовке шейки матки мизопростолом
(per os или в задний свод влагалища)
ФИО _________________
№ истории родов ____________________
Дата и время поступления ____________________
О/п воды ____________________
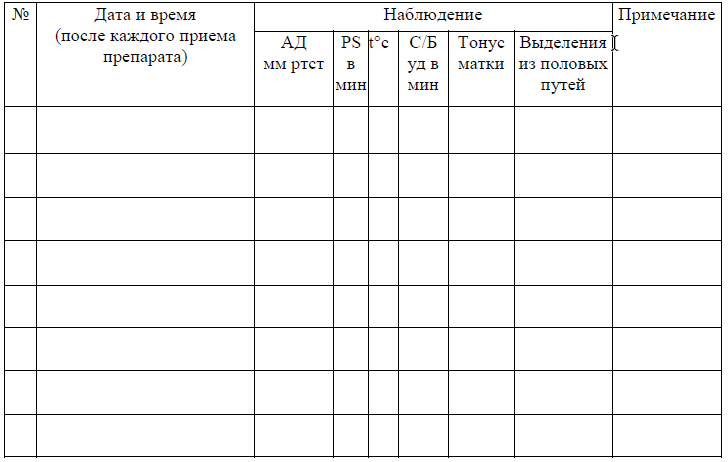

ФИО акушерки____________________________________________
ФИО врача________________________________________________
Приложение 3
ЛИСТ НАБЛЮДЕНИЯ ПРИ ИНДУКЦИИ РОДОВ
Ф.И.О.______________ Возраст __________
ИР No ________________
Дата поступления в род.блок время __________________
Дата и время излития околоплодных вод/амниотомии ____________________________
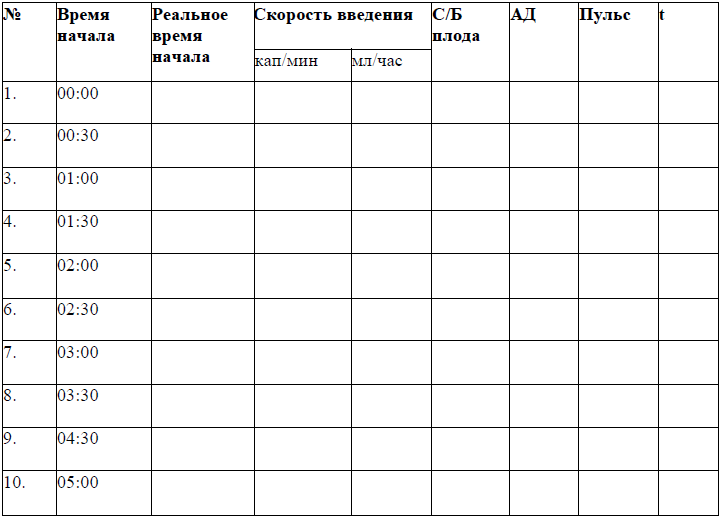

ФИО акушерки: ____________________________________________________
ФИО акушер-гинеколога: ____________________________________________
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.