Диагностика и лечение пациентов с посттравматическими осложнениями и деформациями костей челюстно-лицевой области (взрослое население)
 Версия: Клинические протоколы 2023 (Беларусь)
Версия: Клинические протоколы 2023 (Беларусь)
Другие приобретенные деформации головы (M95.2), Замедленное сращение перелома (M84.2), Несрастание перелома [псевдартроз] (M84.1), Плохое срастание перелома (M84.0), Приобретенная деформация носа (M95.0)
Челюстно-лицевая хирургия
Общая информация
Краткое описание
УТВЕРЖДЕНО
Постановление
Министерства здравоохранения
Республики Беларусь
02.05.2023 № 66
КЛИНИЧЕСКИЙ ПРОТОКОЛ
«Диагностика и лечение пациентов (взрослое население) с посттравматическими осложнениями и деформациями костей челюстно-лицевой области»
ГЛАВА 1
ОБЩИЕ ПОЛОЖЕНИЯ
1. Настоящий клинический протокол определяет общие требования к объему оказания стоматологической хирургической медицинской помощи в амбулаторных и стационарных условиях пациентам (взрослое население) с посттравматическими осложнениями и деформациями костей челюстно-лицевой области (шифр по Международной статистической классификации болезней и проблем, связанных со здоровьем, десятого пересмотра – M84.0 Плохое срастание перелома; M84.1 Несрастание перелома [псевдоартроз]; М84.2 Замедленное сращение перелома; M95.0 Приобретенная деформация носа; M95.2 Другие приобретенные деформации головы).
2. Требования настоящего клинического протокола являются обязательными для юридических лиц и индивидуальных предпринимателей, осуществляющих медицинскую деятельность в порядке, установленном законодательством о здравоохранении.
3. Для целей настоящего клинического протокола используются основные термины и их определения в значениях, установленных Законом Республики Беларусь «О здравоохранении», а также следующие термины и их определения:
другие приобретенные деформации головы – аномальные изменения формы головы приобретенного характера с последующим нарушением правильного очертания и возможным разрушением кости;
замедленное сращение перелома – увеличение сроков консолидации конкретного перелома по сравнению с ожидаемыми;
несрастание перелома (псевдоартроз) – ложный сустав или псевдоартроз;
плохое срастание перелома – замедленная регенерация челюстных костей;
приобретенная деформация носа – изменение анатомических структур и формы приобретенного характера, вследствие чего могут поражаться ткани носа (костная, хрящевая, мягкие).
приобретенная деформация носа – изменение анатомических структур и формы приобретенного характера, вследствие чего могут поражаться ткани носа (костная, хрящевая, мягкие).
4. Для лечения посттравматических осложнений и деформаций костей челюстно-лицевой области применяют базовые схемы лекарственной терапии, включающие основные фармакотерапевтические группы лекарственных средств (далее – ЛС).
5. ЛС и медицинские изделия (далее – МИ) назначают и применяют в соответствии с настоящим клиническим протоколом с учетом всех индивидуальных особенностей пациента (медицинских противопоказаний, аллергологического и фармакологического анамнезов) и клинико-фармакологической характеристики ЛС и МИ.
6. Применение ЛС осуществляется по медицинским показаниям в соответствии с инструкцией по медицинскому применению (листком-вкладышем). Допускается включение в схему лечения ЛС по медицинским показаниям, не утвержденным инструкцией по медицинскому применению (листком-вкладышем) и общей характеристикой ЛС (off-label), при этом дополнительно указываются особые условия назначения, способ применения, доза, длительность и кратность приема.
Решением врачебного консилиума объем диагностики и лечения может быть расширен с использованием других методов, не включенных в настоящий клинический протокол, если это осуществляется в интересах пациента по жизненным показаниям.
7. Медицинская помощь пациентам с посттравматическими осложнениями и деформациями костей челюстно-лицевой области оказывается в стационарных условиях (в отделении челюстно-лицевой хирургии или хирургическом отделении, при развитии тяжелых осложнений – в отделении интенсивной терапии и реанимации больничной организации.
Классификация
ГЛАВА 2
ПРИЗНАКИ, КРИТЕРИИ И КЛАССИФИКАЦИЯ ПОСТТРАВМАТИЧЕСКИХ ОСЛОЖНЕНИЙ И ДЕФОРМАЦИЙ КОСТЕЙ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
10.1. классификация посттравматических осложнений и деформаций костей челюстно-лицевой области:
по виду механической травмы:
по виду химической травмы:
по причине перенесенной инфекции:
10. Классификации посттравматических осложнений и деформаций челюстно-лицевой области:
10.1. классификация посттравматических осложнений и деформаций костей челюстно-лицевой области:
по виду механической травмы:
- бытовые;
- производственные;
- огнестрельные;
- транспортные;
- повреждения при укусе животным;
по виду химической травмы:
- жидкими кислотами;
- едкими щелочами;
по причине перенесенной инфекции:
- нома;
- волчанка;
- сифилис;
- остеомиелит;
- оспа;
- рожа;
- некрозы тканей на почве выраженных расстройств кровообращения;
- операции по поводу новообразований;
- повреждения тканей в результате лучевой терапии;
10.2. классификация плохого срастания перелома (замедленной регенерации челюстных костей, замедленного сращения перелома):
- несросшиеся переломы в пределах зубного ряда при наличии зубов на отломках;
- несросшиеся переломы в пределах зубного ряда при наличии беззубых отломков;
- несросшиеся переломы за зубным рядом;
10.3. классификация ложного сустава челюсти:
- оба фрагмента имеют по 3–4 зуба (с дефектом челюсти до 2 см; с дефектом челюсти более 2 см);
- оба фрагмента имеют 1–2 зуба;
- дефекты нижней челюсти с беззубыми фрагментами (с одним беззубым фрагментом; с обоими беззубыми фрагментами);
- двусторонний дефект нижней челюсти (при наличии зубов на среднем фрагменте, но при отсутствии их на боковых отломках; при наличии зубов на боковых отломках и отсутствии их на среднем);
по причине развития деформации:
по виду деформации:
гипопластические:
10.4. классификация приобретенных деформаций носа:
по причине развития деформации:
- деформации, развивающиеся в результате утраты части тканей пирамиды носа вследствие травмы, заболеваний, что приводит к рубцовой деформации (сифилис, туберкулез, лепра, волчанка);
- деформации, возникающие вследствие нарушения морфогенеза пирамиды носа, приводящего к деформациям костного, хрящевого скелета;
по виду деформации:
гиперпластические:
- обусловленные увеличением размера носа за счет костной ткани в сагиттальной плоскости («горбатый» нос);
- обусловленные увеличением размера носа за счет костной ткани во фронтальной плоскости (широкий нос);
- обусловленные чрезмерным развитием хрящей носа в длину (длинный нос);
- обусловленные чрезмерным развитием хрящей носа в ширину (толстый нос);
гипопластические:
- седловидный нос;
- недоразвитие хрящей крыльев носа;
- укорочение хрящей крыльев носа;
- полный провал носа;
- короткий нос;
- пороки развития костно-хрящевого каркаса носа со смещением во фронтальной плоскости;
- деформации носа, развивающиеся после травмы, деструктивного заболевания, при этом нет утраты мягких тканей носа, а имеется значительное изменение формы пирамиды носа вследствие повреждения костно-хрящевого каркаса;
- после перенесенного вторичного деформирующего остеоартроза и анкилоза височно-нижнечелюстного сустава:
- обусловленные синдромами I и II жаберных дуг:
- после удаления новообразований костей лицевого скелета;
10.5. классификация других приобретенных деформаций головы:
- обусловленные врожденной расщелиной верхней губы, альвеолярного отростка и (или) неба;
- после перенесенного вторичного деформирующего остеоартроза и анкилоза височно-нижнечелюстного сустава:
одностороннего;
двухстороннего;
- обусловленные синдромами I и II жаберных дуг:
несимметричные (синдромы Гольденхара, гемифациальной микросомии);
симметричные (синдром Тричера-Коллинза, Франческетти, другие);
- после удаления новообразований костей лицевого скелета;
- обусловленные новообразованиями мягких тканей (лимфангиомой, гемангиомой, нейрофиброматозом, ангиодисплазией, другими);
- после травмы и воспалительных заболеваний (хронический остеомиелит челюстных костей: продуктивный, деструктивный, деструктивно-продуктивный).
Клиническая картина
Cимптомы, течение
ГЛАВА 2
ПРИЗНАКИ, КРИТЕРИИ И КЛАССИФИКАЦИЯ ПОСТТРАВМАТИЧЕСКИХ ОСЛОЖНЕНИЙ И ДЕФОРМАЦИЙ КОСТЕЙ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
8. Признаки и критерии, определяющие посттравматические осложнения и деформации костей челюстно-лицевой области:
- боль;
- расстройства чувствительности (отсутствие чувствительности, пониженная или повышенная чувствительность) в зоне поражения;
- деформация тканей;
- нарушение конфигурации челюстно-лицевой области.
Посттравматические осложнения и деформация костей челюстно-лицевой области характеризуются разнообразной локализацией, протяженностью и глубиной – от небольших поверхностных деформаций до значительных дефектов лицевого и мозгового черепа.
9. Плохое срастание перелома (замедленная регенерация челюстных костей, замедленное сращение перелома) может быть обусловлено этиологическими факторами (генетической предрасположенностью пациента и, следовательно, особенностями его метаболизма; реализации этого генетического фактора может способствовать неудовлетворительное закрепление отломков челюсти (неудовлетворительно выполненная иммобилизация на период полной консолидации), не устраненное или не полностью устраненное их смещение (репозиция), интерпозиция мягких тканей между отломками, развившийся воспалительный процесс).
Вследствие нарушения репаративного остеогенеза происходит замедленное сращение костных отломков, что в некоторых ситуациях приводит к их несращению и образованию ложного сустава (псевдоартроза), причиной чего могут быть общие (генетическая предрасположенность и особенности метаболизма) и местные факторы:
- ошибки при лечении: недостаточная репозиция отломков; неустранение интерпозиций мягких тканей; ненадежная иммобилизация после репозиции; обширное скелетирование кости во время операции остеосинтеза, повлекшее нарушение кровоснабжения; применение неадекватных фиксаторов для остеосинтеза (нестабильная фиксация);
- факторы, связанные с тяжестью травмы и ее осложнениями: множественные и открытые переломы, массивное повреждение мягких тканей (мышц, сосудов, нервов), развитие остеомиелита;
- причины, которые зависят от анатомо-физиологических особенностей перелома (локализации, степени кровоснабжения, других).
Ложный сустав трактуется таковым при условии потери участка костной ткани не более 5 мм. Утрата участка костной ткани более 5 мм определяется как дефект нижней челюсти.
Сформировавшийся ложный сустав характеризуется утолщенными или истонченными концами отломков, которые покрыты корковой замыкающей пластинкой. Они соединены между собой фиброзной перемычкой или тяжем, а снаружи покрыты фиброзной капсулой.
Приобретенная деформация носа – нарушение структуры, формы носа приобретенного характера, поражающее костную, и (или) хрящевую, и (или) мягкие ткани носа. Основными жалобами, которые предъявляют пациенты, являются: изменение формы носа, затруднение носового дыхания разной степени выраженности.
Другие приобретенные деформации головы – аномальное изменение формы черепа, полученное при рождении, или приобретенный дефект вследствие травм, неврологических отклонений, расстройств головного мозга и других систем организма.
Несрастание перелома (ложный сустав (псевдоартроз) может быть неблагоприятным исходом замедленной консолидации или травматического остеомиелита. При этом осложнении нарушена целость кости и имеется подвижность ее фрагментов, что приводит к нарушению функции нижней челюсти.
Ложный сустав трактуется таковым при условии потери участка костной ткани не более 5 мм. Утрата участка костной ткани более 5 мм определяется как дефект нижней челюсти.
Сформировавшийся ложный сустав характеризуется утолщенными или истонченными концами отломков, которые покрыты корковой замыкающей пластинкой. Они соединены между собой фиброзной перемычкой или тяжем, а снаружи покрыты фиброзной капсулой.
Приобретенная деформация носа – нарушение структуры, формы носа приобретенного характера, поражающее костную, и (или) хрящевую, и (или) мягкие ткани носа. Основными жалобами, которые предъявляют пациенты, являются: изменение формы носа, затруднение носового дыхания разной степени выраженности.
Другие приобретенные деформации головы – аномальное изменение формы черепа, полученное при рождении, или приобретенный дефект вследствие травм, неврологических отклонений, расстройств головного мозга и других систем организма.
Диагностика
ГЛАВА 3
ДИАГНОСТИКА ПОСТТРАВМАТИЧЕСКИХ ОСЛОЖНЕНИЙ И ДЕФОРМАЦИЙ КОСТЕЙ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
11. Постановку диагноза в амбулаторных условиях осуществляет врач-стоматолог-хирург.
12. Для постановки диагноза осуществляются:
- клиническое обследование пациента;
- обязательные и дополнительные лабораторные и инструментальные исследования;
13. Обязательными диагностическими мероприятиями в амбулаторных условиях являются:
- консультации врачей-специалистов.
13. Обязательными диагностическими мероприятиями в амбулаторных условиях являются:
- сбор анамнеза, установление причины возникновения и развития заболевания (одонтогенной или неодонтогенной; связанной с травмой или не связанной с травмой);
- выявление жалоб (их характер и сроки появления), аллергический анамнез, наличие острых и хронических соматических заболеваний, давность возникновения заболевания и его течение, связь с ранее проведенным хирургическим вмешательством, проводимое ранее лечение или отсутствие такового;
- внешний осмотр челюстно-лицевой области (конфигурация лица, кожные покровы);
- пальпация регионарных лимфатических узлов (увеличены или не увеличены; болезненны или безболезненны; плотные или мягкие; подвижные или неподвижные; спаяны с кожей и подлежащими тканями или не спаяны с кожей и подлежащими тканями), жевательных мышц, слюнных желез, височно-нижнечелюстного сустава;
- осмотр полости рта с помощью дополнительных инструментов: оценка состояния зубных рядов, состояние прикуса, слизистой оболочки полости рта, наличие ее патологических изменений; перкуссия зубов; оценка степени подвижности зубов; наличие пародонтального(ых) кармана(ов); оценка окклюзионных контактов; наличие пломб, ортопедических конструкций;
инструментальные диагностические исследования (по медицинским показаниям):
клиническое обследование пациента:
инструментальные диагностические исследования (по медицинским показаниям):
лабораторные диагностические исследования (по медицинским показаниям):
лабораторные диагностические исследования (по медицинским показаниям):
- общий анализ крови;
- биохимический анализ крови;
- коагулограмма;
- общий анализ мочи;
- бактериологическое исследование (при наличии экссудата):
на определение чувствительности к антибактериальным ЛС;
на определение чувствительности к противогрибковым ЛС;
инструментальные диагностические исследования (по медицинским показаниям):
лучевые методы исследования: ортопантомография челюстей или конусно-лучевая компьютерная томография (далее – КЛКТ).
инструментальные диагностические исследования:
лабораторные диагностические исследования:
консультация врача-специалиста (врача-онколога, врача-оториноларинголога, врача-нейрохирурга, врача лучевой диагностики, врача клинической лабораторной диагностики, других).
15. Постановку или подтверждение диагноза в стационарных условиях осуществляет врач-челюстно-лицевой хирург или врач-стоматолог-хирург.
16. Для постановки или подтверждения диагноза в стационарных условиях осуществляются:
14. Дополнительными диагностическими мероприятиями в амбулаторных условиях, осуществляемыми по медицинским показаниям, являются:
инструментальные диагностические исследования:
лучевые методы исследования:
- компьютерная томография;
- магнитно-резонансная (далее – МРТ) и компьютерная томография (далее – КТ);
- рентгенография костей лицевого скелета, костей носа;
- ультразвуковое исследование (далее – УЗИ) челюстно-лицевой области и шеи;
- диагностическая пункция;
- фотограммы лица;
лабораторные диагностические исследования:
- микробиологическое исследование;
- цитологическое исследование;
- инцизионная биопсия;
консультация врача-специалиста (врача-онколога, врача-оториноларинголога, врача-нейрохирурга, врача лучевой диагностики, врача клинической лабораторной диагностики, других).
15. Постановку или подтверждение диагноза в стационарных условиях осуществляет врач-челюстно-лицевой хирург или врач-стоматолог-хирург.
16. Для постановки или подтверждения диагноза в стационарных условиях осуществляются:
- клиническое обследование пациента;
- обязательные и дополнительные лабораторные и инструментальные исследования;
- консультации врачей-специалистов.
17. Обязательными диагностическими мероприятиями в стационарных условиях являются:
клиническое обследование пациента:
- сбор анамнеза, установка причины возникновения и развития заболевания (одонтогенные или не одонтогенные; связанные с травмой или не связанные с травмой);
- выявление жалоб (их характер и сроки появления), аллергический анамнез, наличие острых и хронических соматических заболеваний, давность возникновения заболевания и его течение, связь с ранее проведенным хирургическим вмешательством, проводимое ранее лечение или отсутствие такового;
- внешний осмотр челюстно-лицевой области (конфигурация лица, кожные покровы); осмотр, пальпация регионарных лимфатических узлов (увеличены или не увеличены; болезненны или безболезненны; плотные или мягкие; подвижные или неподвижные; спаяны с кожей и подлежащими тканями или не спаяны с кожей и подлежащими тканями), жевательных мышц, слюнных желез, височно-нижнечелюстного сустава;
- осмотр полости рта с помощью дополнительных инструментов: оценка состояния зубных рядов, состояние прикуса, слизистой оболочки полости рта, наличие ее патологических изменений; перкуссия зубов; оценка степени подвижности зубов; наличие пародонтального(ых) кармана(ов); оценка окклюзионных контактов; наличие пломб, ортопедических конструкций;
инструментальные диагностические исследования (по медицинским показаниям):
лучевые методы исследования: ортопантомография челюстей или КЛКТ;
лабораторные диагностические исследования (по медицинским показаниям):
- общий анализ крови;
- биохимический анализ крови;
- коагулограмма;
- общий анализ мочи;
- бактериологическое исследование (при наличии экссудата):
на определение чувствительности к антибактериальным ЛС;
на определение чувствительности к противогрибковым ЛС.
инструментальные диагностические исследования:
лабораторные диагностические исследования:
консультация врача-специалиста (врача-онколога, врача-оториноларинголога, врача-нейрохирурга, врача лучевой диагностики, врача клинической лабораторной диагностики, других).
18. Дополнительными диагностическими мероприятиями в стационарных условиях, осуществляемыми по медицинским показаниям, являются:
инструментальные диагностические исследования:
лучевые методы исследования:
- спиральная компьютерная томография;
- МРТ и КТ;
- рентгенография костей лицевого скелета, костей носа;
- УЗИ челюстно-лицевой области и шеи;
- диагностическая пункция;
- фотограммы лица;
лабораторные диагностические исследования:
- микробиологические;
- цитологические;
- инцизионная биопсия;
консультация врача-специалиста (врача-онколога, врача-оториноларинголога, врача-нейрохирурга, врача лучевой диагностики, врача клинической лабораторной диагностики, других).
Лечение
ГЛАВА 4
ЛЕЧЕНИЕ ПОСТТРАВМАТИЧЕСКИХ ОСЛОЖНЕНИЙ И ДЕФОРМАЦИЙ КОСТЕЙ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ. МЕДИЦИНСКОЕ НАБЛЮДЕНИЕ ПАЦИЕНТОВ В АМБУЛАТОРНЫХ УСЛОВИЯХ
19. Обязательными лечебными мероприятиями в амбулаторных условиях являются:
19.1. хирургические лечебные мероприятия:
перевязка послеоперационной раны с инстилляцией антисептическими ЛС и заменой дренажей с применением ЛС согласно приложению 1;
19.2. консервативное лечение:
19.2. консервативное лечение:
- при возникновении инфекционных осложнений – антибактериальные ЛС согласно приложению 2 по медицинским показаниям;
- с целью снижения болевого синдрома – нестероидные противовоспалительные ЛС согласно приложению 3;
- ЛС, улучшающие микроциркуляцию, согласно приложению 4;
- ЛС на основе кальция согласно приложению 5.
20.1. физиотерапевтическое лечение (следует использовать 1–2 метода (по медицинским показаниям) из следующего перечня с учетом указанного режима воздействия и кратности):
20.2. лечебная физическая культура (далее – ЛФК).
21. Обязательными лечебными мероприятиями в стационарных условиях являются:
21.1. при чистых операциях – медицинская профилактика инфекционного эндокардита у пациентов группы высокого риска:
21.2. при условно чистых операциях – периоперационная антибиотикопрофилактика* согласно приложению 2;
20. Дополнительными лечебными мероприятиями в амбулаторных условиях являются:
20.1. физиотерапевтическое лечение (следует использовать 1–2 метода (по медицинским показаниям) из следующего перечня с учетом указанного режима воздействия и кратности):
- ультрафиолетовое (далее – УФ) облучение очага поражения – 4–5 процедур через 1–3 дня;
- токи ультравысокой частоты (далее – УВЧ-терапия) – 4–8 процедур ежедневно;
- ультразвуковая терапия – 6–10 процедур через день;
- лазеротерапия – 10–15 процедур ежедневно;
- магнитотерапия – 6–10 процедур ежедневно;
- микроволновая терапия – 4–10 процедур ежедневно;
- электрофорез ЛС – 10–15 процедур ежедневно;
20.2. лечебная физическая культура (далее – ЛФК).
21. Обязательными лечебными мероприятиями в стационарных условиях являются:
21.1. при чистых операциях – медицинская профилактика инфекционного эндокардита у пациентов группы высокого риска:
- амоксициллин (капсулы 250 мг, капсулы 500 мг, таблетки, покрытые оболочкой, 1000 мг; таблетки, покрытые оболочкой, 500 мг) 2 г однократно за 30–60 минут до хирургического вмешательства или (при аллергии на пенициллины) клиндамицин (капсулы 300 мг, капсулы 150 мг) 600 мг внутрь за 1 час до проведения хирургического вмешательства;
21.2. при условно чистых операциях – периоперационная антибиотикопрофилактика* согласно приложению 2;
______________________________
* Периоперационная антибиотикопрофилактика при условно чистых операциях: цефазолин (при весе менее 120 кг: 2 г внутривенно (далее – в/в); при весе более 120 кг: 3 г в/в + метронидазол 500 мг в/в, или цефуроксим 1,5 г в/в + метронидазол 500 мг в/в, или ампициллин/сульбактам 3 г в/в, или амоксициллин/клавуланат 1,2 г в/в или клиндамицин 900 мг в/в. Антибиотик вводится внутривенно за 60 минут до хирургического доступа.
при плохом срастании перелома и замедленном сращении перелома:
при несрастании перелома (ложном суставе (псевдоартрозе):
при приобретенной деформации носа:
21.3. хирургические лечебные мероприятия:
при плохом срастании перелома и замедленном сращении перелома:
вид обезболивания – общее обезболивание;
по медицинским показаниям выполняют редрессацию, репозицию фрагментов в области перелома с остеосинтезом;
при несрастании перелома (ложном суставе (псевдоартрозе):
вид обезболивания: общее обезболивание;
по медицинским показаниям выполняют остеотомию, редрессацию, репозицию фрагментов с остеосинтезом;
по медицинским показаниям осуществляют пластическое устранение дефекта костной ткани;
наложение швов (швы снимают на 7–10 сутки);
перевязка послеоперационной раны с инстилляцией антисептическими ЛС согласно приложению 1;
при приобретенной деформации носа:
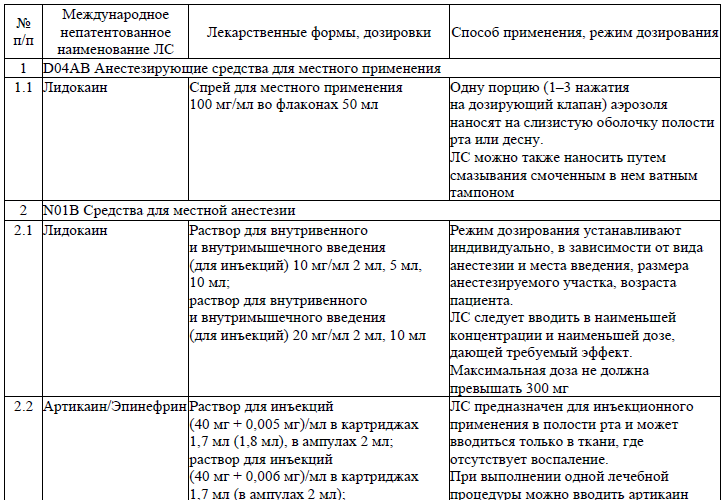
вид обезболивания – местная анестезия с использованием ЛС согласно приложению 6; местное потенцированное обезболивание; общее обезболивание;
реконструктивные операции на костях носа (по медицинским показаниям): остеотомия; редрессация; репозиция; контурная пластика имплантатами и аутотрансплантатами (костными, хрящевыми, мягкотканными), в том числе, септо-и ринохондропластика;
наложение швов (швы снимают на 7–10 сутки).
перевязка послеоперационной раны с инстилляцией антисептическими ЛС согласно приложению 1;
при других приобретенных деформациях головы:
вид обезболивания – местная анестезия с использованием ЛС согласно приложению 6; местное потенцированное обезболивание; общее обезболивание;
реконструктивные операции на костях лицевого скелета (по медицинским показаниям):
остеотомия;
редрессация;
репозиция фрагментов в области деформации с остеосинтезом;
контурная пластика имплантатами и аутотрансплантатами (костными, хрящевыми, мягкотканными);
реконструкция стенок орбиты, верхнечелюстной и лобной пазух;
наложение швов (швы снимают на 7–10 сутки);
перевязка послеоперационной раны с инстилляцией антисептическими ЛС согласно приложению 1.
По медицинским показаниям операция проводится совместно с врачом-нейрохирургом, врачом-офтальмологом, врачом-оториноларингологом;
21.4. консервативное лечение:
- при возникновении инфекционных осложнений – назначение антибактериальных ЛС согласно приложению 2 по медицинским показаниям;
- с целью снижения болевого синдрома – нестероидные противовоспалительные ЛС согласно приложению 3;
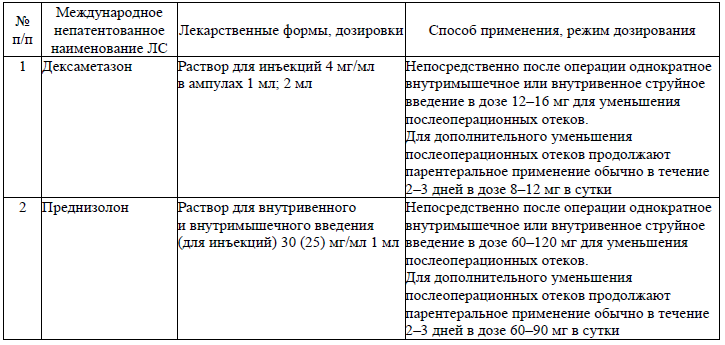
- с целью уменьшения послеоперационного отека – стероидные противовоспалительные ЛС согласно приложению 7;
- ЛС, улучшающие микроциркуляцию, согласно приложению 4;
- ЛС на основе кальция согласно приложению 5.
22.1. физиотерапевтическое лечение (следует использовать 1–2 метода (по медицинским показаниям) из следующего перечня с учетом указанного режима воздействия и кратности):
22.2. ЛФК.
23. Возможные исходы заболеваний:
24. Медицинское наблюдение в амбулаторных условиях пациентов с посттравматическими осложнениями и деформациями костей челюстно-лицевой области осуществляется врачом-стоматологом-хирургом амбулаторно-поликлинической организации по месту жительства и включает медицинский осмотр, выполнение лабораторных и инструментальных (лучевые методы исследования) исследований по медицинским показаниям. Периодичность медицинского наблюдения – 1 раз в 6 месяцев.
22. Дополнительными лечебными мероприятиями в стационарных условиях являются:
22.1. физиотерапевтическое лечение (следует использовать 1–2 метода (по медицинским показаниям) из следующего перечня с учетом указанного режима воздействия и кратности):
- УФ облучение очага поражения – 4–5 процедур через 1–3 дня;
- УВЧ-терапия – 4–8 процедур ежедневно;
- ультразвуковая терапия – 6–10 процедур через день;
- лазеротерапия – 10–15 процедур ежедневно;
- магнитотерапия – 6–10 процедур ежедневно;
- микроволновая терапия – 4–10 процедур ежедневно;
- электрофорез ЛС – 10–15 процедур ежедневно;
22.2. ЛФК.
23. Возможные исходы заболеваний:
- выздоровление с достижением удовлетворительного функционально-эстетического результата;
- развитие осложнений (лимфаденит, абсцесс, флегмона, медиастинит, тромбофлебит челюстно-лицевой области, внутричерепной синус-тромбоз, сепсис).
24. Медицинское наблюдение в амбулаторных условиях пациентов с посттравматическими осложнениями и деформациями костей челюстно-лицевой области осуществляется врачом-стоматологом-хирургом амбулаторно-поликлинической организации по месту жительства и включает медицинский осмотр, выполнение лабораторных и инструментальных (лучевые методы исследования) исследований по медицинским показаниям. Периодичность медицинского наблюдения – 1 раз в 6 месяцев.
Информация
Источники и литература
-
Постановления и приказы Министерства здравоохранения Республики Беларусь об утверждении клинических протоколов 2023
-
www.minzdrav.gov.by
Информация
ПОСТАНОВЛЕНИЕ
МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ
РЕСПУБЛИКИ БЕЛАРУСЬ
2 мая 2023 г. № 66
Об утверждении клинических протоколов
На основании абзаца девятого части первой статьи 1 Закона Республики Беларусь от 18 июня 1993 г. № 2435-XII «О здравоохранении», подпункта 8.3 пункта 8 и подпункта 9.1 пункта 9 Положения о Министерстве здравоохранения Республики Беларусь, утвержденного постановлением Совета Министров Республики Беларусь от 28 октября 2011 г. № 1446, Министерство здравоохранения Республики Беларусь
ПОСТАНОВЛЯЕТ:
1. Утвердить:
клинический протокол «Диагностика и лечение пациентов (взрослое население) с нейрогенными заболеваниями челюстно-лицевой области» (прилагается);
клинический протокол «Диагностика и лечение пациентов (взрослое население) с болезнями вен, лимфатических сосудов и лимфатических узлов челюстно-лицевой области» (прилагается);
клинический протокол «Диагностика и лечение пациентов (взрослое население) с одонтогенным верхнечелюстным синуситом» (прилагается);
клинический протокол «Диагностика и лечение пациентов (взрослое население) с перфорацией дна верхнечелюстной пазухи, свищом верхнечелюстной пазухи» (прилагается);
клинический протокол «Диагностика и лечение пациентов (взрослое население) с нарушением прорезывания зубов, перикоронитом» (прилагается);
клинический протокол «Диагностика и лечение пациентов (взрослое население) с хроническим апикальным периодонтитом, корневой кистой» (прилагается);
клинический протокол «Диагностика и лечение пациентов (взрослое население) с гипертрофией десны, эпулисом» (прилагается);
клинический протокол «Диагностика и лечение пациентов (взрослое население) с херувизмом, дисплазией мыщелкового отростка, фиброзной дисплазией челюсти» (прилагается);
клинический протокол «Диагностика и лечение пациентов (взрослое население) с инфекционно-воспалительными заболеваниями мягких тканей челюстно-лицевой области» (прилагается);
клинический протокол «Диагностика и лечение пациентов (взрослое население) с острым лимфаденитом челюстно-лицевой области и шеи» (прилагается);
клинический протокол «Диагностика и лечение пациентов (взрослое население) с посттравматическими осложнениями и деформациями костей челюстно-лицевой области» (прилагается);
клинический протокол «Диагностика и лечение пациентов (взрослое население) с врожденными аномалиями глаза, уха, лица и шеи» (прилагается).
2. Признать утратившим силу приказ Министерства здравоохранения Республики Беларусь от 26 декабря 2011 г. № 1245 «Об утверждении клинических протоколов стоматологического профиля и признании утратившими силу отдельных структурных элементов приказов Министерства здравоохранения Республики Беларусь от 25 октября 2006 г. № 807, от 25 февраля 2008 г. № 142».
3. Настоящее постановление вступает в силу после его официального опубликования.
Министр Д.Л.Пиневич
СОГЛАСОВАНО
Брестский областной исполнительный комитет
Витебский областной исполнительный комитет
Гомельский областной исполнительный комитет
Гродненский областной исполнительный комитет
Могилевский областной исполнительный комитет
Минский областной исполнительный комитет
Минский городской исполнительный комитет
Государственный пограничный комитет Республики Беларусь
Комитет государственной безопасности Республики Беларусь
Министерство внутренних дел Республики Беларусь
Министерство обороны Республики Беларусь
Министерство по чрезвычайным ситуациям Республики Беларусь
Национальная академия наук Беларуси
Управление делами Президента Республики Беларусь
Приложение 1
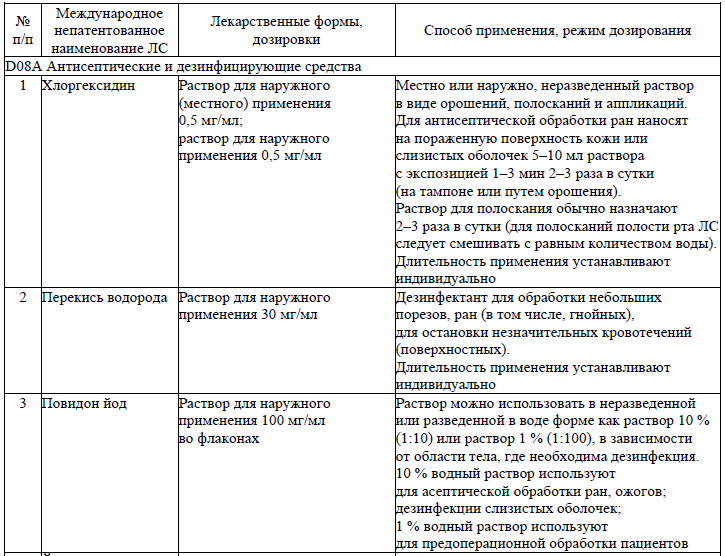
Антисептические и дезинфицирующие ЛС, применяемые при лечении пациентов (взрослое население) с посттравматическими осложнениями и деформациями костей челюстно-лицевой области

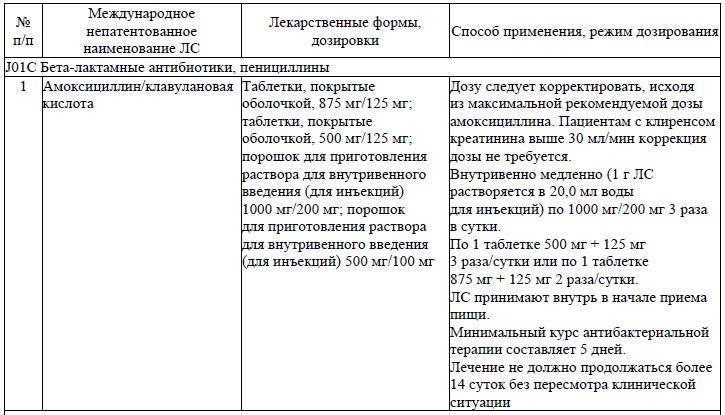
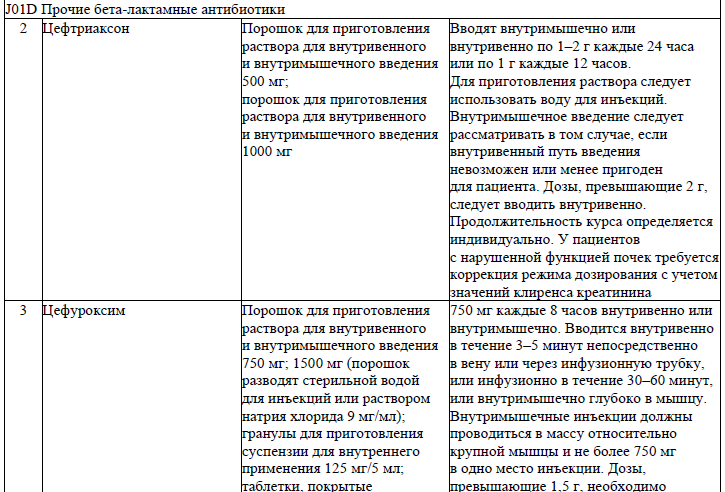
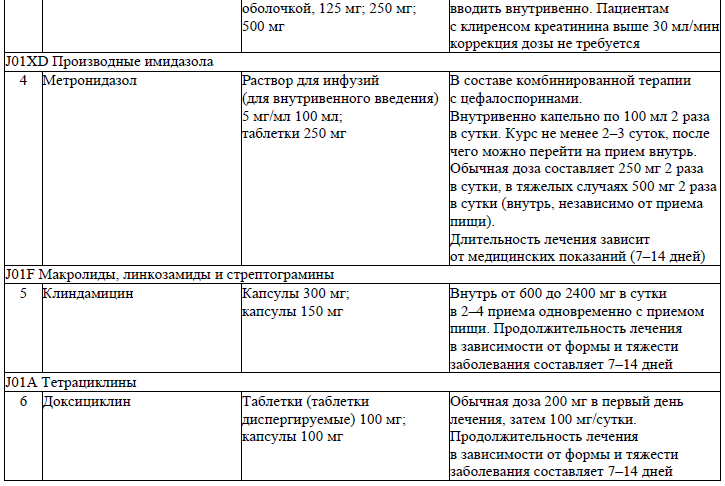
Антибактериальные ЛС для системного применения, используемые при лечении пациентов (взрослое население) с посттравматическими осложнениями и деформациями костей челюстно-лицевой области
Нестероидные противовоспалительные ЛС, применяемые при лечении пациентов (взрослое население) с посттравматическими осложнениями и деформациями костей челюстно-лицевой области


ЛС, улучшающие периферическое кровообращение, применяемые при лечении пациентов (взрослое население) с посттравматическими осложнениями и деформациями костей челюстно-лицевой области

ЛС кальция, применяемые при лечении пациентов (взрослое население) с посттравматическими осложнениями и деформациями костей челюстно-лицевой области

Анестетики, применяемые при лечении пациентов (взрослое население) с посттравматическими осложнениями и деформациями костей челюстно-лицевой области

Стероидные противовоспалительные ЛС, применяемые при лечении пациентов (взрослое население) с посттравматическими осложнениями и деформациями костей челюстно-лицевой области
Приложение 1
к клиническому протоколу
«Диагностика и лечение пациентов (взрослое население) с посттравматическими осложнениями и деформациями костей челюстно-лицевой области»
Антисептические и дезинфицирующие ЛС, применяемые при лечении пациентов (взрослое население) с посттравматическими осложнениями и деформациями костей челюстно-лицевой области


Приложение 2
к клиническому протоколу
«Диагностика и лечение пациентов (взрослое население) с посттравматическими осложнениями и деформациями костей челюстно-лицевой области»
Антибактериальные ЛС для системного применения, используемые при лечении пациентов (взрослое население) с посттравматическими осложнениями и деформациями костей челюстно-лицевой области



Приложение 3
к клиническому протоколу
«Диагностика и лечение пациентов (взрослое население) с посттравматическими осложнениями и деформациями костей челюстно-лицевой области»
Нестероидные противовоспалительные ЛС, применяемые при лечении пациентов (взрослое население) с посттравматическими осложнениями и деформациями костей челюстно-лицевой области


Приложение 4
к клиническому протоколу
«Диагностика и лечение пациентов (взрослое население) с посттравматическими осложнениями и деформациями костей челюстно-лицевой области»
ЛС, улучшающие периферическое кровообращение, применяемые при лечении пациентов (взрослое население) с посттравматическими осложнениями и деформациями костей челюстно-лицевой области

Приложение 5
к клиническому протоколу
«Диагностика и лечение пациентов (взрослое население) с посттравматическими осложнениями и деформациями костей челюстно-лицевой области»
ЛС кальция, применяемые при лечении пациентов (взрослое население) с посттравматическими осложнениями и деформациями костей челюстно-лицевой области

Приложение 6
к клиническому протоколу
«Диагностика и лечение пациентов (взрослое население) с посттравматическими осложнениями и деформациями костей челюстно-лицевой области»
Анестетики, применяемые при лечении пациентов (взрослое население) с посттравматическими осложнениями и деформациями костей челюстно-лицевой области


Приложение 7
к клиническому протоколу
«Диагностика и лечение пациентов (взрослое население) с посттравматическими осложнениями и деформациями костей челюстно-лицевой области»
Стероидные противовоспалительные ЛС, применяемые при лечении пациентов (взрослое население) с посттравматическими осложнениями и деформациями костей челюстно-лицевой области

Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.