Диабетическая ангиопатия нижних конечностей
 Версия: Клинические протоколы МЗ РК - 2025 (Казахстан)
Версия: Клинические протоколы МЗ РК - 2025 (Казахстан)
Атеросклероз артерий конечностей (I70.2), Инсулиннеозависимый сахарный диабет с нарушениями периферического кровообращения (E11.5), Инсулинозависимый сахарный диабет с нарушениями периферического кровообращения (E10.5), Периферическая ангиопатия при болезнях, классифицированных в других рубриках (I79.2*)
Ангиохирургия, Неотложная медицина, Хирургия, Эндокринология
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «05» декабря 2025 года
Протокол №245
КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
ДИАБЕТИЧЕСКАЯ АНГИОПАТИЯ НИЖНИХ КОНЕЧНОСТЕЙ
Сахарный диабет является одним из основных факторов риска всех форм сердечно-сосудистых заболеваний, в том числе атеросклероза артерий нижних конечностей. Пациенты с сахарным диабетом и заболеваниями периферических артерий имеют повышенный риск неблагоприятных событий со стороны сердца и конечностей, и снижения качества жизни [1, 2, 3]. Более того, заболевания периферических артерий приводят к инвалидизации у пациентов с сахарным диабетом [4].
Диабетическая ангиопатия – это осложнение сахарного диабета, которое проявляется в поражении всех сосудов в организме человека. Выделяют два вида этого заболевания:
· микроангиопатия – поражение мелких сосудов (капилляров);
· макроангиопатия – поражение крупных сосудов (артерии);
Сахарный диабет является одним из основных факторов риска всех форм сердечно-сосудистых заболеваний, в том числе атеросклероза артерий нижних конечностей. Пациенты с сахарным диабетом и заболеваниями периферических артерий имеют повышенный риск неблагоприятных событий со стороны сердца и конечностей, и снижения качества жизни [1, 2, 3]. Более того, заболевания периферических артерий приводят к инвалидизации у пациентов с сахарным диабетом [4].
Вводная часть
Коды МКБ-10:
Дата разработки/пересмотра протокола: 2015/2025 год.
|
Код
|
Название |
|
I70.2
|
Атеросклероз артерий конечностей |
|
E10.5
|
Инсулинзависимый сахарный диабет с нарушениями периферического кровообращения |
| E11.5 |
Инсулиннезависимый сахарный диабет с нарушениями периферического кровообращения.
|
|
I79.2*
|
Периферическая ангиопатия при болезнях, классифицированных в других рубриках |
Дата разработки/пересмотра протокола: 2015/2025 год.
Пользователи протокола: ангиохирурги, эндокринологи, хирурги, врачи скорой и неотложной помощи, терапевты, врачи общей практики.
Категория пациентов: взрослые.
Сокращения, используемые в протоколе:
Шкала уровня доказательности:Сокращения, используемые в протоколе:
|
АД
|
артериальное давление |
| ЗПА | заболевание периферических артерий |
| КТ | компьютерная томография |
|
ЛПИ
|
лодыжечно-плечевой индекс |
| ЛПНП | липопротеиды низкой плотности |
| ЛПВП | липопротеиды высокой плотности |
|
МСКТА
|
мультиспиральная компьютерная томография |
| НМГ | низкомолекулярный гепарин |
|
НПВС
|
нестероидные противовоспалительные средства |
|
РКИ
|
рандомизированное контролируемое исследование |
|
ССВО
|
синдром системного воспалительного ответа |
|
УЗАС
|
ультразвуковое ангиосканирование |
|
ABI
|
Ankle Brachial Index |
|
SVS
|
Society for Vascular Surgery |
|
TBI
|
Toe Brachial Index |
|
TcPO₂
|
Транскутанное напряжение кислорода |
|
WIfI
|
Wound, Ischemia, foot Infection |
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты, которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С |
Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+).
Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию.
|
| D |
Описание серии случаев или; Неконтролируемое исследование или; Мнение экспертов.
|
Классификация
Классификация
Таблица 1. Классификация хронической ишемии нижних конечностей по Fontaine [5]
|
Степень 1
|
Нет симптомов |
|
Степень 2a
|
Перемежающая хромота на расстоянии более 200 м |
|
Степень 2b
|
Перемежающая хромота на расстоянии менее 200 м |
|
Степень 3
|
Ночная боль и/или боль в покое |
| Степень 4 | Некроз и/или гангрена конечности |
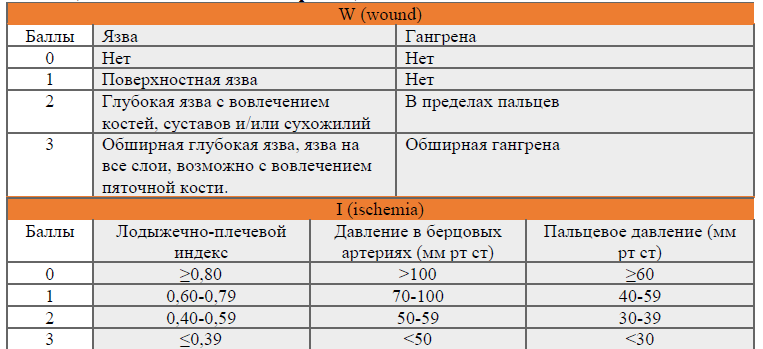
1. WIfI (Wound, Ischemia, foot Infection) – классификация, предложенная SVS для определения тяжести морфологического поражения тканей стопы, перфузию нижних конечностей, тяжесть инфекционного процесса, используемая для стратификации риска ампутации и необходимости реваскуляризации. [5]
Таблица 2. Системная классификация WIfI
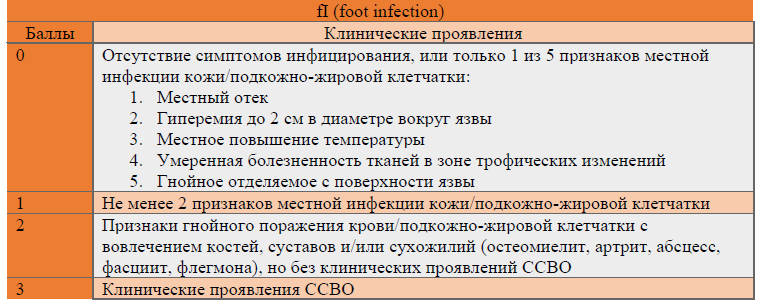
В следующей таблице показан прогноз хронической ишемии, угрожающей конечностям. Например, WIfI 002 имеет низкий риск ампутации через один год, тогда как стопа с оценкой WIfI 223 имеет высокий риск.
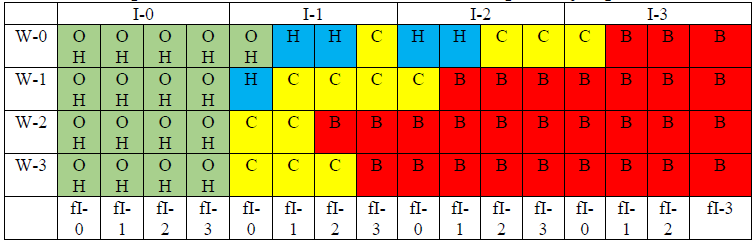
Таблица 3. Риск большой ампутации на первом году наблюдения

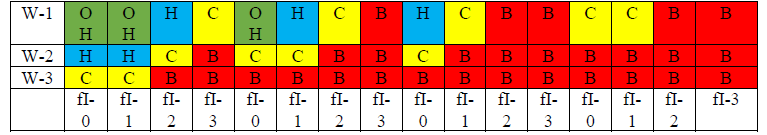
ОН: очень низкий риск; Н: низкий риск; С: умеренный риск; В: высокий риск.
Клинические стадии
- клиническая стадия I - очень низкий уровень (ОН);
- клиническая стадия II - низкий уровень (Н);
- клиническая стадия III - средний уровень (С);
- клиническая стадия IV - высокий уровень (В);
Таблица 4. Предполагаемая польза от выполнения реваскуляризации
Пример постановки диагноза по классификации WIfI
WIfI 001, клиническая стадия I
WIfI 212, клиническая стадия IV.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Диагностические критерии постановки диагноза:
Жалобы:
• боли в нижних конечностях
• перемежающаяся хромота
• ощущение онемения и «мурашек» в нижних конечностях;
• снижение чувствительности;
• похолодание ног;
• ишемические язвы;
• изменение цвета кожных покровов.
Анамнез заболевания:
• наличие сахарного диабета в анамнезе;
• табакокурение;
• наследственная гиперлипидемия;
• артериальная гипертония;
Физикальное обследование:
• избыточный вес.
Физикальное обследование:
• выпадение волос на коже конечности;
• сухость кожи и ее истончение;
• синюшность или покраснение стопы;
• в критических случаях возникновение ишемического отека
• наличие трофических нарушений
• гангрена одного или нескольких пальцев;
• отсутствие пульса при пальпации ниже уровня поражения артерий.
Основные (обязательные) диагностические обследования:
Дополнительные диагностические обследования:
Инструментальные исследования:
Основные (обязательные) диагностические обследования:
Дополнительные диагностические обследования: показаны при клинико-функциональных признаках ишемии и планировании реваскуляризации.
Показания для консультации узких специалистов: при наличии показаний.
Диагностический алгоритм заболеваний периферических артерий:

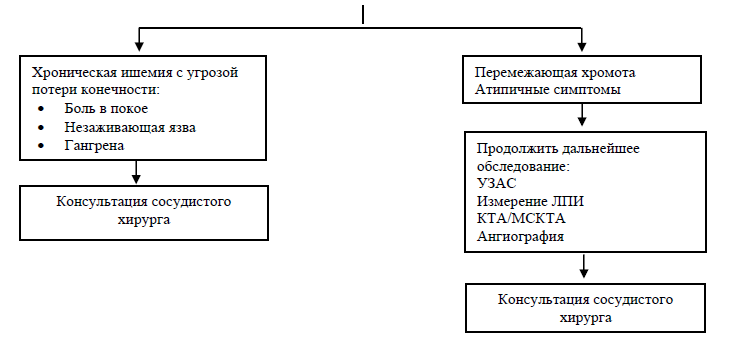
Лабораторные исследования:
Основные (обязательные) диагностические обследования:
• общий анализ крови;
• общий анализ мочи;
• биохимический анализ крови с определением липидного спектра (холестерин, ЛПВП, ЛПНП, триглицериды): повышение уровня глюкозы крови; повышение уровня общего холестерина, липопротеидов низкой и очень низкой плотности, снижение липопротеидов высокой плотности, повышение уровня фибриногена.
Дополнительные диагностические обследования:
• гликолизированный гемоглобин: повышение уровня гликолизированного гемоглобина.
Инструментальные исследования:
Основные (обязательные) диагностические обследования:
• Ультразвуковое ангисканирование артерий нижних конечностей (УД-A).
и/или
• ЛПИ/ABI (УД-A)* (пациентам с СД и подозрением на ЗПА необходимо выполнить:
измерение лодыжечно-плечевого индекса (ЛПИ/ABI);
у пациентов с кальцинозом артерий и недостоверным ЛПИ — измерение пальце-плечевого индекса (TBI) и/или TcPO₂.
Дополнительные диагностические обследования: показаны при клинико-функциональных признаках ишемии и планировании реваскуляризации.
• ангиография сосудов; (УД-A)
• КТА (или МСКТА). (УД-В)
Показания для консультации узких специалистов: при наличии показаний.
Диагностический алгоритм заболеваний периферических артерий:


Дифференциальный диагноз
Дифференциальный диагноз:
Таблица 5.
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Атеросклероз артерий нижних конечностей (без сахарного диабета) | боли в нижних конечностях; перемежающаяся хромота; похолодание ног; ишемические язвы; изменение цвета кожных покровов | Анамнез | Наличие сахарного диабета в анамнезе |
| УЗАС | Мультисегментарная окклюзия, вовлекаемые сосуды – берцовые, артерии стопы, артериолы | ||
| Облитерирующий тромбангиит | боли в нижних конечностях; перемежающаяся хромота; похолодание ног; ишемические язвы; изменение цвета кожных покровов | Возраст начала появления заболевания | Возраст начала – старше 40 лет |
| УЗАС/Ангиография | Равномерное сужение магистральных артерий, коллатерали не развиты |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ
Ведение пациентов с сахарным диабетом (СД) и заболеванием периферических артерий (ЗПА) аналогично ведению пациентов с ЗПА без СД и направлено на купирование симптомов и снижение риска прогрессирования и осложнений сердечно-сосудистых заболеваний. При этом обязательно будут учитываться ведение коморбидного СД и других сопутствующих заболеваний, соблюдение фармакологического лечения и последующий уход, а также субъективные ценности и цели отдельного пациента.
Немедикаментозное лечение:
1. Управление факторами риска:
Отказ от курения (УД-B)
Диета (УД-C)
3. Уход за диабетической стопой: (УД-A)
4. Управление болью: (УД-В)
2. Структурированная программа ходьбы пациентам с перемежающейся хромотой (УД-А):
• supervised exercise therapy (под наблюдением специалиста) не менее 30–45 минут 3 раза в неделю в течение ≥12 недель;
• при невозможности supervised программ – структурированные домашние или community-based программы с обучением пациента [30]
3. Уход за диабетической стопой: (УД-A)
Обработка раны (дренирование, вскрытие ран) с использованием различных видов антисептиков и повязок
Дополнительные методы местной терапии по показаниям: гибербарическая оксигенация, биохирургия.
4. Управление болью: (УД-В)
Обучение пациента и физическая реабилитационная терапия.
Таблица 6. Перечень основных лекарственных средств (имеющих 100 % вероятность применения):
Медикаментозное лечение:
Таблица 6. Перечень основных лекарственных средств (имеющих 100 % вероятность применения):
| Фармакотерапевтическая группа | МНН | Способ применения | УД |
| Антитромбоцитарные препараты | Ацетилсалициловая кислота | 75-100 мг/день перорально | А |
| Антитромбоцитарные препараты | Клопидогрел | 75 мг/день перорально | В |
| Гиполипидемические средства | Розувастатин | от 20 до 40 мг/день перорально | А |
| Гиполипидемические средства | Аторвастатин | от 40 до 80 мг/день перорально | А |
| Антитромботические средства | Цилостазол | 100 мг два раза в день перорально | А |
Таблица 7. Перечень дополнительных лекарственных средств (менее 100 % вероятности применения):
| Фармакотерапевтическая группа | МНН | Способ применения | УД |
| екарственные средства, влияющие на свертываемость крови | Ривароксабан | 2,5 мг 2 раза в сутки перорально | В |
| Линкозамиды | Клиндамицин | 600-1800 мг в сутки, каждые 6–8 часов | В |
| Противомикробное средство, оксазолидинон | Линезолид | 600 мг каждые 12 часов | В |
| Тетрациклины | Доксициклин | 100 мг перорально каждые 24 часа: 1 сутки 2 раза в день, далее – 1 раз в день | С |
| Пенициллин полусинтетический+бета-лактамаз ингибитор | Амоксициллин + клавулановая кислота | 875/125 мг каждые 12 часов | В |
| Фторхинолоны | Ципрофлоксацин | 500 мг каждые 12 часов (или, если есть опасения по поводу Pseudomonas aeruginosa , 750 мг каждые 12 часов), длительность 7-14 суток | В |
| Фторхинолоны | Левофлоксацин | 500 мг каждые 24 часа (или, если есть опасения по поводу Pseudomonas aeruginosa , 750 мг каждые 24 часа), длительность 7-14 суток | С |
| Пенициллин полусинтетический+бета-лактамаз ингибитор | Пиперациллин-тазобактам | 4,5 г каждые 6–8 часов. | С |
| Карбапенемы | Имипенем-циластатин | 500 мг каждые 6 часов | С |
| Карбапенемы | Меропенем | 500-1000 мг каждые 8 часов | С |
| Карбапенемы | Эртапенем* | 1 г каждые 24 часа | С |
| Нитроимидазолы | Метронидазол | 500 мг каждые 8 часов | В |
| Цефалоспорины | Цефтриаксон | 1–2 г каждые 24 часа (не более 4 г в сутки) | В |
| Цефалоспорины | Цефтазидим | 1–2 г каждые 8 часов | С |
| Цефалоспорины | Цефепим | 2 г каждые 8–12 часов | С |
| Гликопептиды | Ванкомицин | 15–20 мг/кг каждые 8–12 часов | В |
| Сульфаниламиды | Триметоприм+ сульфаметоксазол | 2 таблетки двойной дозировки (триметоприм 160 мг и сульфаметоксазол 800 мг на таблетку) каждые 12 часов | В |
| Гиполипидемическое средство, ингибитор кишечного всасывания холестерина | Эзетимиб | 10 мг 1 раз в сутки | В |
| Гиполипидемическое средство, ингибитор PCSK9 | Алирокумаб | 75 мг/1 мл раствора 150 м/1 мл раствора 1 раз в 2 недели или 1 раз в 4 недели подкожно | В |
| Гиполипидемическое средство, ингибитор PCSK9 | Эволокумаб | 140 мг каждые 2 недели, или 420 мг ежемесячно, подкожно | В |
Антитромботическая терапия:
Таблица 8. Управление антитромботической терапией у пациентов с ЗПА и СД.
Если целевые значения не достигнуты на максимально переносимой дозе статина, рекомендуется добавить Эзетимиб; при сохраняющемся высоком ЛНП — рассмотреть ингибитор PCSK9 (Алирокумаб, Эволокумаб).
Управление болью:
Гликемический контроль (УД-C).
| Длительность терапии | ||
| 1 месяц | 1 год | |
| Бессимптомное | не требуется (на усмотрение лечащего врача, при наличии других факторов, требующих антитромботическую терапию) | |
| Симптоматическое | Ацетилсалициловая кислота 75-100 мг/день или Клопидогрел 75 мг/день или Ацетилсалициловая кислота 100 мг 1 раз в сутки и Ривароксабан 2,5 мг 2 раза в сутки | |
| После эндоваскулярного вмешательства | Ацетилсалициловая кислота 75-100 мг/день и Клопидогрел 75 мг/день | Ацетилсалициловая кислота 75-100 мг/день или Клопидогрел 75 мг/день, или Ацетилсалициловая кислота 100 мг 1 раз в сутки и Ривароксабан 2,5 мг 2 раза в сутки |
| После «открытой» операции | Ацетилсалициловая кислота 75-100 мг/день или Клопидогрел 75 мг/день или Ацетилсалициловая кислота 100 мг 1 раз в сутки и Ривароксабан 2,5 мг 2 раза в сутки | |
Гиполипидемическая терапия:
Пациентам с ЗПА и СД рекомендовано назначить максимально переносимую дозу статина высокой интенсивности [13]
У всех пациентов с ЗПА уровень холестерина липопротеинов низкой плотности (ЛПНП) в сыворотке крови должен быть снижен до <1,4 ммоль/л (<55 мг/дл) или снижен на ≥ 50%, если исходный уровень ЛПНП-Х составляет от 1,8 до 3,5. ммоль/л (70 и 135 мг/дл) [6].
Наиболее часто используемые препараты:
Розувастатин от 20 до 40 мг
Аторвастатин от 40 до 80 мг.
Если целевые значения не достигнуты на максимально переносимой дозе статина, рекомендуется добавить Эзетимиб; при сохраняющемся высоком ЛНП — рассмотреть ингибитор PCSK9 (Алирокумаб, Эволокумаб).
Антигипертензивная терапия: (УД-В)
Рекомендуется контроль АД ˂130/80 мм рт ст [7]
У большинства пациентов с сахарным диабетом и заболеванием периферических артерий целевым уровнем артериального давления следует считать <130/80 мм рт. ст., если это переносится и не сопровождается симптомной гипотензией. У пожилых пациентов целевые уровни АД индивидуализируются.
Управление болью:
Фармакотерапия (НПВС)
Гликемический контроль (УД-C).
Выбор индивидуальных целей HbA1c может различаться в зависимости от возраста пациента, наличия атеросклеротических сердечно-сосудистых заболеваний (АССЗ) и риска тяжелой гипогликемии.
Для большинства взрослых пациентов с СД адекватным является целевой уровень HbA1c менее 7.0%. (см. Протокол диагностики и лечения «Сахарный диабет 2 типа»).
Лечение инфекций диабетической стопы.
Эмпирическую антибиотикотерапию следует выбирать в зависимости от тяжести инфекции и вероятности поражения резистентных микроорганизмов.
Последующая антибиотикотерапия должна быть адаптирована к результатам посева и чувствительности.
Системные антибиотики не показаны при диабетических язвах без клинических признаков инфекции (отсутствие гноя, эритемы, отёка, боли, тепла, системных признаков). Наличие язвы как таковой без признаков инфекции не является показанием к антибактериальной терапии [23]
Пероральные препараты для эмпирического лечения инфекций диабетической стопы легкой и средней степени тяжести (WIfI: fI 1-2).
Таблица 9. Пероральные препараты для эмпирического лечения инфекций. диабетической стопы легкой и средней степени тяжести (WIfI: fI 1-2).
Таблица 9. Пероральные препараты для эмпирического лечения инфекций. диабетической стопы легкой и средней степени тяжести (WIfI: fI 1-2).
| Дозировка антибиотиков для взрослых с нормальной функцией почек Δ | |
|
Клиндамицин*
|
600-1800 мг в сутки, каждые 6–8 часов |
|
Линезолид
|
600 мг каждые 12 часов |
| Триметоприм+сульфаметоксазол (ко-тримоксазол) | 2 таблетки двойной дозировки (триметоприм 160 мг и сульфаметоксазол 800 мг на таблетку) каждые 12 часов. |
|
Доксициклин
|
100 мг перорально каждые 24 часа: 1 сутки 2 раза в день, далее – 1 раз в день |
|
Амоксициллин + клавулановая кислота
|
875/125 мг каждые 12 часов |
| Ципрофлоксацин | 500 мг каждые 12 часов (или, если есть опасения по поводу Pseudomonas aeruginosa , 750 мг каждые 12 часов), длительность 7-14 суток |
| Левофлоксацин | 500 мг каждые 24 часа (или, если есть опасения по поводу Pseudomonas aeruginosa , 750 мг каждые 24 часа), длительность 7-14 суток |
|
Моксифлоксацин ◊
|
400 мг каждые 24 часа |
* Проверьте тестирование на чувствительность.
¶ Только схемы, содержащие ципрофлоксацин или левофлоксацин, обладают ожидаемой активностью против Pseudomonas aeruginosa. Эмпирический охват P. aeruginosa может не потребоваться, если только у пациента нет особого риска заражения этим микроорганизмом, например, мацерированная рана. При подозрении на P. aeruginosa целесообразна более высокая доза ципрофлоксацина или левофлоксацина, как описано в разделе о дозах выше.
Δ Многие из этих препаратов требуют коррекции дозы при почечной дисфункции.
◊ Моксифлоксацин не рекомендуется для лечения P. aeruginosa.
Таблица 10. Парентеральные препараты для эмпирического лечения инфекций диабетической стопы средней и тяжелой степени*
◊ Моксифлоксацин не рекомендуется для лечения P. aeruginosa.
Таблица 10. Парентеральные препараты для эмпирического лечения инфекций диабетической стопы средней и тяжелой степени*
| Дозирование (для взрослых с нормальной функцией почек) | Активность против Pseudomonas Δ | |
| Ингибиторы бета-лактамов/бета-лактамаз | ||
| Амоксициллин + клавулановая кислота |
875/125 мг каждые 12 часов
|
Нет |
| Пиперациллин-тазобактам ◊ | 4,5 г каждые 6–8 часов. | Да, при дозе 4,5 г каждые 6 часов. |
| Карбапенемы | ||
| Имипенем-циластатин ◊ | 500 мг каждые 6 часов | Да |
| Меропенем ◊ | 500-1000 мг каждые 8 часов | Да |
| Эртапенем* | 1 г каждые 24 часа | Нет |
| Комбинированные схемы | ||
|
Метронидазол ПЛЮС один из следующих:
|
500 мг каждые 8 часов | Нет |
|
Цефтриаксон
|
1–2 г каждые 24 часа (не более 4 г в сутки) | Нет |
|
Цефтазидим ◊
|
1–2 г каждые 8 часов | Да, если используется доза 2 г. |
|
Цефепим ◊
|
2 г каждые 8–12 часов | Да |
|
Ципрофлоксацин ‡
|
400 мг внутривенно каждые 8–12 часов | Да † |
|
Левофлоксацин
|
500 мг внутривенно каждые 24 часа | Да † |
|
Моксифлоксацин
|
400 мг каждые 24 часа | Нет |
| ПЛЮС одно из следующего, если покрытие MRSA гарантировано | ||
|
Ванкомицин**
|
15–20 мг/кг каждые 8–12 часов | |
|
Линезолид ¶¶
|
600 мг каждые 12 часов | |
* Эти схемы не активны в отношении энтеробактерий, устойчивых к карбапенемам. Пациентов, у которых есть подозрение или документально подтвержденное инфицирование микроорганизмами, устойчивыми к карбапенемам, следует лечить после консультации со специалистом по инфекционным заболеваниям.
¶ Многие из этих препаратов требуют коррекции дозы при почечной дисфункции.
Δ Эмпирическое обследование на Pseudomonas aeruginosa может не потребоваться, за исключением тяжелых случаев или случаев, когда у пациента имеется особый риск заражения этим микроорганизмом.
◊ Эти антибиотики можно вводить в виде длительной инфузии в течение 3–4 часов.
‡ Эти препараты следует использовать в сочетании с препаратами, имеющими хорошее покрытие грамположительных микроорганизмов, такими как ванкомицин, линезолид.
† Вариабельная активность в отношении Pseudomonas. Перед использованием ознакомьтесь с местными данными о чувствительности.
** Для тяжелобольных пациентов подходит нагрузочная доза ванкомицина (20–35 мг/кг); нагрузочная доза рассчитывается на основе фактической массы тела, округленной до ближайшего приращения 250 мг и не превышающего 3000 мг. Начальная поддерживающая доза и интервал определяются по номограмме (обычно 15–20 мг/кг каждые 8–12 часов для большинства пациентов с нормальной функцией почек).
¶¶ Из-за токсичности, связанной с длительным применением линезолида, этот препарат не рекомендуется для лечения остеомиелита.
ΔΔ Более высокие дозы могут потребоваться при сопутствующем остеомиелите.
Хирургическое вмешательство: нет.
Дальнейшее ведение:
Антикоагулянтная терапия
Польза гепарина, НМГ и пероральных антикоагулянтов для лечения перемежающейся хромоты не установлена. [8]. Показана при тромбоэмболических осложнениях.
Хирургическое вмешательство: нет.
Дальнейшее ведение:
✓ наблюдение у эндокринолога;
✓ наблюдение у сосудистого хирурга 2 раза в год;
✓ наблюдение у ортопеда;
✓ ЛПИ / УЗАС 1 раз в год;
✓ Антиагрегантная терапия с целью снижения сердечно-сосудистого риска;
✓ поддержание нормального уровня глюкозы крови;
✓ нормализация липидного спектра;
✓ отказ от курения;
✓ диета и физические упражнения.
Индикаторы эффективности лечения:
• заживление язвенно-некротического дефекта;
• снижение риска развития сердечно-сосудистых осложнений.
Лечение (стационар)
Тактика лечения на стационарном уровне
карта наблюдения пациента, маршрутизация пациента (схемы, алгоритмы)
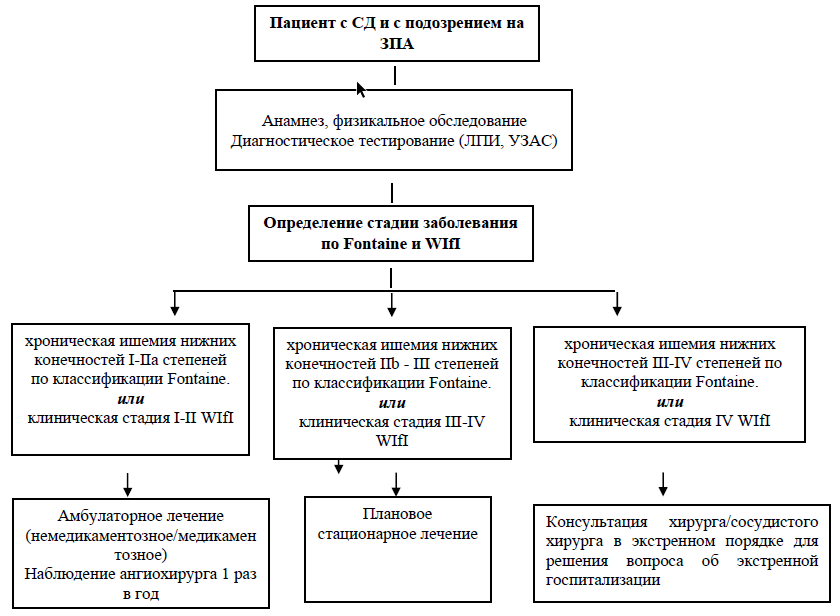
Медикаментозное лечение (см. пункт «Тактика лечения на амбулаторном уровне»)
Хирургическое лечение:
Реваскуляризация:
Показания:
Виды реваскуляризации:
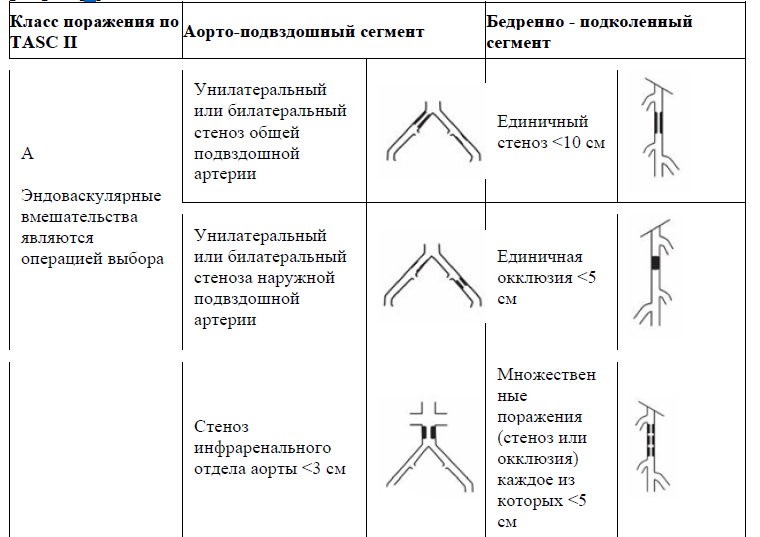
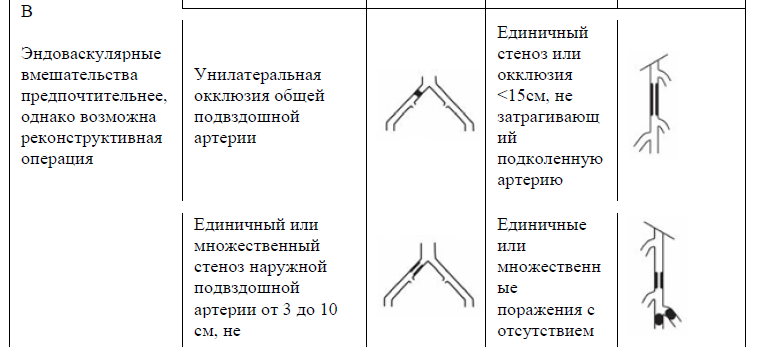
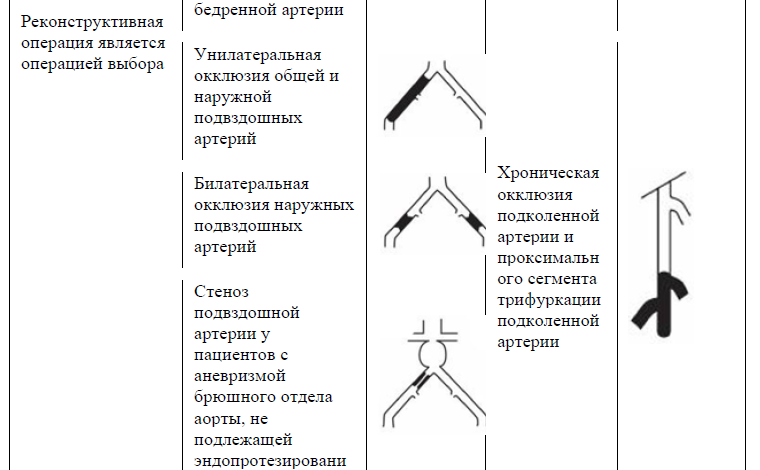
Таблица 13. TASC II (2007) Классификация поражений периферических артерий [9].
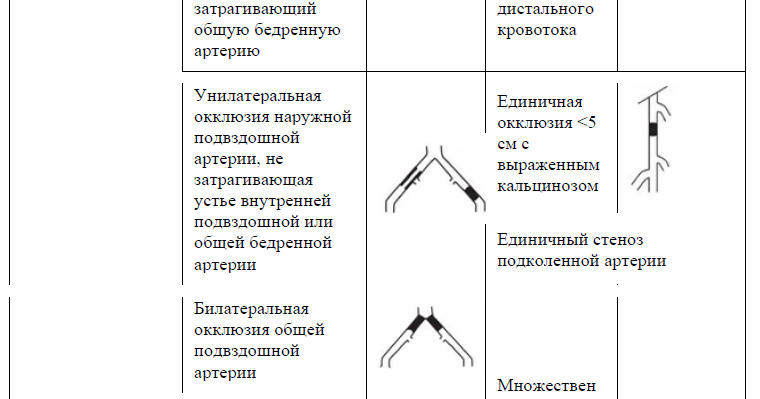
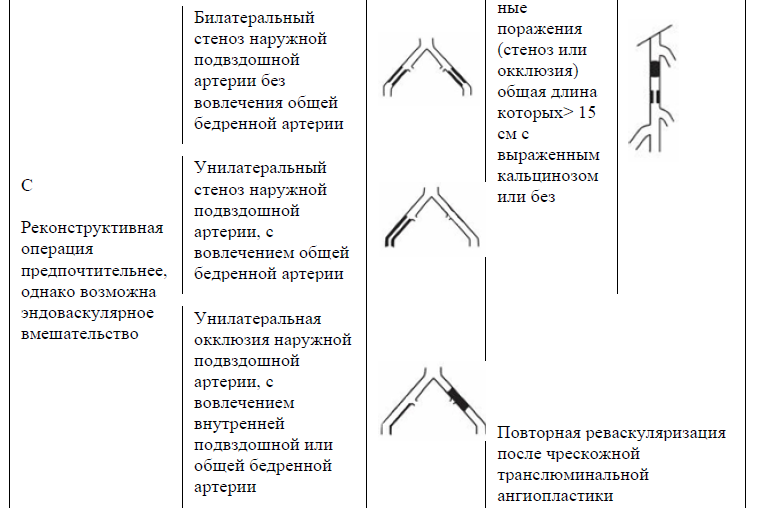
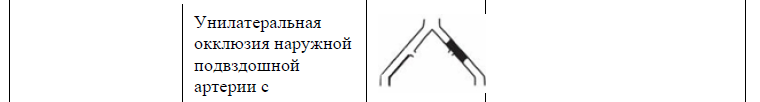
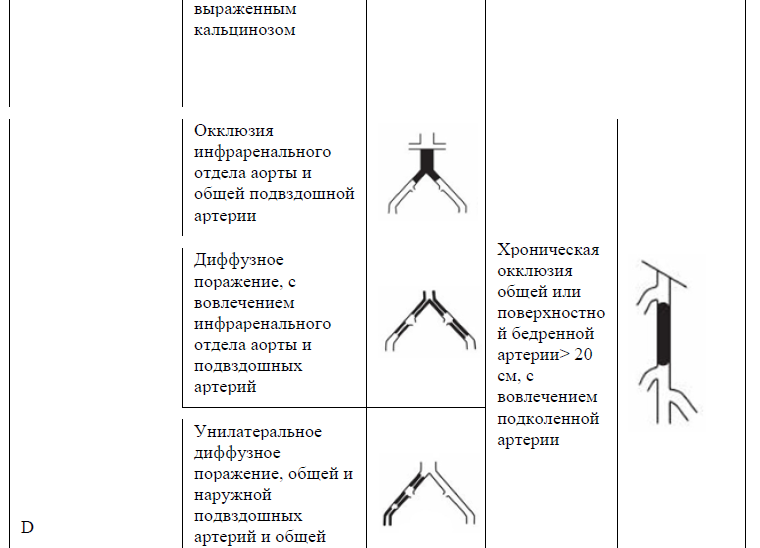

Ампутация.
Противопоказания к операции:
Дальнейшее ведение: см. пункт «Тактика лечения на амбулаторном уровне».
Индикаторы эффективности лечения:

Немедикаментозное лечение (см. пункт «Тактика лечения на амбулаторном уровне»)
Медикаментозное лечение (см. пункт «Тактика лечения на амбулаторном уровне»)
Хирургическое лечение:
Реваскуляризация:
Показания:
• значительные или инвалидизирующие симптомы, не поддающиеся корректировке образа жизни и фармакологической терапии
• хроническая ишемия, угрожающая конечностям (например, боль в покое, трофические нарушения), реваскуляризация является приоритетом для улучшения артериального кровотока.
Виды реваскуляризации:
• Эндоваскулярное лечение (ангиоплатика и/или стентирование, эдоваскулярная эндартерэктомия ротаблаторной техникой) является выбором первой линии при наличии показаний к реваскуляризации (I B)
• Реконструктивные операции (шунтирующие операции, протезирование, эндартеркэтомия)
• Гибридная хирургия.
Таблица 13. TASC II (2007) Классификация поражений периферических артерий [9].




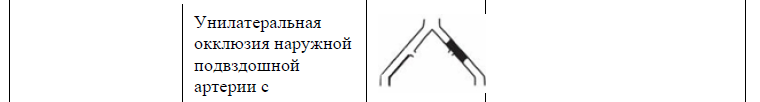



Ортопедическая хирургия
Ампутация.
Показания:
наличие тяжелой инфекции, угрожающей жизни пациента, степень ишемического некроза тканей нижней конечности такова, что функциональную стопу уже невозможно спасти.
Противопоказания к операции:
• свежий инфаркт миокарда (менее 3 мес.);
• ОНМК (менее 3 мес);
• терминальные стадии сердечной и печеночной недостаточности.
Дальнейшее ведение: см. пункт «Тактика лечения на амбулаторном уровне».
Индикаторы эффективности лечения:
• сохранение функции конечности;
• заживление язвенно-некротического дефекта;
• снижение уровня ампутации.
• снижение риска развития сердечно-сосудистых событий.
Госпитализация
Госпитализация
1) Показания для плановой госпитализации:
• хроническая ишемия нижних конечностей IIb - III степеней по классификации Fontаine.
• клиническая стадия III-IV WIfI.
2) Показания для экстренной госпитализации:
• хроническая ишемия нижних конечностей III-IV степеней по классификации Fontаine;
• острая ишемия нижних конечностей
• клиническая стадия IV WIfI.
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2025
- 1. IDF Diabetes Atlas 2021, 10th edition https://diabetesatlas.org/atlas/tenth-edition/ (Accessed on January 17, 2022). 2. Fox CS, Golden SH, Anderson C, et al. Update on Prevention of Cardiovascular Disease in Adults With Type 2 Diabetes Mellitus in Light of Recent Evidence: A Scientific Statement From the American Heart Association and the American Diabetes Association. Circulation 2015; 132:691. 3. Britton KA, Mukamal KJ, Ix JH, Siscovick DS, Newman AB, de Boer IH, Thacker EL, Biggs ML, Gaziano JM, Djoussé L. Insulin resistance and incident peripheral artery disease in the Cardiovascular Health Study. Vasc Med. 2012 Apr;17(2):85-93. doi: 10.1177/1358863X11436195. Epub 2012 Mar 8. PMID: 22402937; PMCID: PMC3563259. 4. Criqui MH, Aboyans V. Epidemiology of peripheral artery disease. Circ Res 2015; 116:1509. 5. Mills JL, Conte MS, Armstrong DG, et al. The Society for Vascular Surgery Lower Extremity Threatened Limb Classification System: Risk stratification based on Wound, Ischemia, and foot Infection. J Vasc Surg 2014; 59:220. 6. Cosentino F, Grant PJ, Aboyans V, Bailey CJ, Ceriello A, Delgado V, Federici M, Filippatos G, Grobbee DE, Hansen TB, Huikuri HV, Johansson I, Jüni P, Lettino M, Marx N, Mellbin LG, Östgren CJ, Rocca B, Roffi M, Sattar N, Seferović PM, Sousa-Uva M, Valensi P, Wheeler DC; ESC Scientific Document Group. 2019 ESC Guidelines on diabetes, pre-diabetes, and cardiovascular diseases developed in collaboration with the EASD. Eur Heart J. 2020 Jan 7;41(2):255-323. doi: 10.1093/eurheartj/ehz486. Erratum in: Eur Heart J. 2020 Dec 1;41(45):4317. doi: 10.1093/eurheartj/ehz828. PMID: 31497854. 7. American Diabetes Association Professional Practice Committee; 10. Cardiovascular Disease and Risk Management: Standards of Care in Diabetes—2024. Diabetes Care 1 January 2024; 47 (Supplement_1): S179–S218. https://doi.org/10.2337/dc24-S010 8. Anticoagulants (heparin, low molecular weight heparin and oral anticoagulants) for intermittent claudication. Cosmi B, Conti E, Coccheri S. Cochrane Database Syst Rev. 2014;2014(5):CD001999. Epub 2014 May 7. 9. Norgren L, Hiatt WR, Dormandy JA, Nehler MR, Harris KA, Fowkes FG, TASC II Working Group J Vasc Surg. 2007;45 Suppl S:S5. 10. van Netten JJ, Bus SA, Apelqvist J, et al. International Working Group on the Diabetic Foot. Definitions and criteria for diabetes-related foot disease (IWGDF 2023 update). Diabetes Metab Res Rev. 2023:e3654. https://doi.org/10.1002/dmrr.3654. Epub ahead of print. PMID: 37186781. 11. Chuter V, Schaper N, Mills J, et al. Effectiveness of bedside investigations to diagnose peripheral artery disease among people with diabetes mellitus: a systematic review. Diabetes Metab Res Rev. 2023;e3683. 12. Frank U, Nikol S, Belch J, et al. ESVM Guideline on peripheral arterial disease. Vasa. 2019; 48(Suppl 102): 1-79. 13. Aboyans V, Ricco JB, Bartelink ML, et al. 2017 ESC guidelines on the diagnosis and treatment of peripheral arterial diseases, in collaboration with the European Society for Vascular Surgery (ESVS). Kardiol Pol. 2017; 75(11): 1065-1160. 14. Cosentino F, Grant PJ, Aboyans V, et al. 2019 ESC Guidelines on diabetes, pre-diabetes, and cardiovascular diseases developed in collaboration with the EASD. Eur Heart J. 2020; 41(2): 255-323. 15. Mach F, Baigent C, Catapano AL, et al. 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. Eur Heart J. 2020; 41(1): 111-188. 16. Conte MS, Bradbury AW, Kolh P, et al. Global vascular guidelines on the management of chronic limb-threatening ischemia. Eur J Vasc Endovascular Surg. 2019; 58(1s): S1-S109.e33. 17. Armstrong DG, Boulton AJM, Bus SA. Diabetic foot ulcers and their recurrence. N. Engl J Med. 2017; 376(24): 2367-2375. 18. Zhang Y, Lazzarini PA, McPhail SM, van Netten JJ, Armstrong DG, Pacella RE. Global disability burdens of diabetes-related lower-extremity complications in 1990 and 2016. Diabetes Care. 2020; 43(5): 964-974 19. Stoberock K, Kaschwich M, Nicolay SS, et al. The interrelationship between diabetes mellitus and peripheral arterial disease. Vasa. 2021; 50(5): 323-330. 20. Low Wang CC, Blomster JI, Heizer G, et al. Cardiovascular and limb outcomes in patients with diabetes and peripheral artery disease: the EUCLID trial. J Am Coll Cardiol. 2018; 72(25): 3274-3284. 21. Hinchliffe RJ, Forsythe RO, Apelqvist J, et al. Guidelines on diagnosis, prognosis, and management of peripheral artery disease in patients with foot ulcers and diabetes (IWGDF 2019 update). Diabetes Metab Res/Rev. 2020; 36(Suppl 1):e3276. 22. Monteiro-Soares M, Hamilton EJ, Russell DA, et al. Guidelines on the classification of foot ulcers in people with diabetes (IWGDF 2023 update). Diabetes Metab Res Rev. 2023;e3648. 23. Senneville E, Albalawi Z, van Asten SA, et al. IWGDF/IDSA guidelines on the diagnosis and treatment of diabetes-related foot infections (IWGDF/IDSA 2023). Diabetes Metab Res Rev. 2023;e3687. 24. Gerhard-Herman MD, Gornik HL, Barrett C, et al. 2016 AHA/ACC guideline on the management of patients with lower extremity peripheral artery disease: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. J Am Coll Cardiol. 2017; 69(11): e71-e126. 25. Hingorani A, LaMuraglia GM, Henke P, et al. The management of diabetic foot: a clinical practice guideline by the Society for Vascular Surgery in collaboration with the American Podiatric Medical Association and the Society for Vascular Medicine. J Vasc Surg. 2016; 63(2 Suppl): 3s-21s. 26. National Institute for Health and Care Excellence. Guidelines. Diabetic Foot Problems: Prevention and Management. National Institute for Health and Care Excellence (NICE); 2023. Copyright © NICE 2023. 27. Casey S, Lanting S, Oldmeadow C, Chuter V. The reliability of the ankle brachial index: a systematic review. J Foot Ankle Res. 2019; 12(1): 39. 28. Kim ES, Sharma AM, Scissons R, et al. Interpretation of peripheral arterial and venous Doppler waveforms: a consensus statement from the Society for Vascular Medicine and Society for Vascular Ultrasound. Vasc Med. 2020; 25(5): 484-506. 29. Preston FG, Riley DR, Azmi S, Alam U. Painful Diabetic Peripheral Neuropathy: Practical Guidance and Challenges for Clinical Management. Diabetes Metab Syndr Obes. 2023 Jun 2;16:1595-1612. doi: 10.2147/DMSO.S370050. PMID: 37288250; PMCID: PMC10243347. 30. Gornik, H, Aronow, H, Goodney, P. et al. 2024 ACC/AHA/AACVPR/APMA/ABC/SCAI/SVM/SVN/SVS/SIR/VESS Guideline for the Management of Lower Extremity Peripheral Artery Disease: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. JACC. 2024 Jun, 83 (24) 2497–2604. https://doi.org/10.1016/j.jacc.2024.02.013
Информация
Организационные аспекты
Список разработчиков протокола:
1) Коспанов Нурсултан Айдарханович – кандидат медицинских наук, доцент кафедры сердечно-сосудистой хирургии НАО «Казахский национальный медицинский университет имени С.Д.Асфендиярова».
2) Турсынбаев Серик Еришович – доктор медицинских наук, профессор кафедры сердечно-сосудистой хирургии НАО «Казахский национальный медицинский университет имени С.Д.Асфендиярова».
3) Большакова Светлана Викторовна – кандидат медицинских наук, доцент, заведующая кафедрой эндокринологии НАО «Казахский национальный медицинский университет имени С.Д.Асфендиярова», главный внештатный эндокринолог Управление общественного здравоохранения города Алматы.
4) Маткеримов Аскар Жексенбиевич – врач-ангиохирург АО «Национальный научный центр хирургии А.Н.Сызганова».
Конфликт интересов: нет.
Рецензенты:
5) Асратов Бахтияр Яшаевич – врач-ангиохирург Erensau Hospital, клинический наставник НАО «Казахский национальный медицинский университет имени С.Д.Асфендиярова».
6) Төлеген Алимир Исақанұлы – врач- ангиохирург Erensau Hospital, клинический наставник НАО «Казахский национальный медицинский университет имени С.Д.Асфендиярова».
7) Танирберген Ажар Танирбергенкызы – врач – клинический фармаколог, ассистент кафедры клинической фармакологии НАО «Казахский национальный медицинский университет имени С.Д.Асфендиярова».
8) Рамазанова Маржан Жумакаримкызы – ассистент кафедры сердечно-сосудистой хирургии НАО «Казахский национальный медицинский университет имени С.Д.Асфендиярова».
Конфликт интересов: нет.
Рецензенты:
1) Сагандыков Ирлан Нигметжанович – кандидат медицинских наук, врач-ангиохирург высшей категории, заведующий отделением сосудистой хирургии Национального научного онкологического центра, главный внештатный сосудистый хирург Министерства здравоохранения Республики Казахстан.
2) Иманбаев Мерей Нуриденович – врач-ангиохирург, магистр медицинских наук, и.о. заведующего кафедрой сердечно-сосудистой и торакальной хирургии имени Б.С.Буланова НАО «Медицинский университет Семей».
Условия пересмотра протокола: пересмотр не реже 1 раза в 5 лет и не чаще 1 раза в 3 года при наличии новых методов диагностики и лечения с уровнем доказательности.
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.