Депрессивный эпизод. Рекуррентное депрессивное расстройство
 Версия: Клинические рекомендации РФ 2024 (Россия)
Версия: Клинические рекомендации РФ 2024 (Россия)
Общая информация
Краткое описание
Разработчик клинической рекомендации:
- Общественная организация "Российское общество психиатров"
Одобрено Научно-практическим Советом Минздрава РФ
– размещенные в Рубрикаторе после 1 января 2024 года – с 1 января 2025 года.
Клинические рекомендации
Депрессивный эпизод. Рекуррентное депрессивное расстройство
Год утверждения: 2024
Пересмотр не позднее: 2026
Дата размещения: 26.08.2024
Статус: Действует
ID:301
Определение заболевания или состояния (группы заболеваний или состояний)
Депрессивный эпизод (ДЭ) – аффективное расстройство, характеризующееся в типичных случаях снижением настроения, утратой интересов и удовольствия, снижением энергичности, которое может привести к повышенной утомляемости и сниженной активности. Отмечается выраженная утомляемость даже при незначительном усилии. К другим симптомам относятся сниженная способность к сосредоточению и вниманию; сниженные самооценка и чувство уверенности в себе; идеи виновности и уничижения (даже при легком типе эпизода); мрачное и пессимистическое видение будущего; идеи или действия, направленные на самоповреждение или суицид; нарушенный сон; сниженный аппетит [1].
Рекуррентное депрессивное расстройство (РДР) – аффективное расстройство, характеризующееся повторными эпизодами депрессий, как указано в F32, без анамнестических данных об отдельных эпизодах приподнятого настроения, гиперактивности, которые могли отвечать критериям гипоманиакального, маниакального или смешанного аффективного эпизода (F30.-) [1].
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
Депрессивный эпизод (F32):
F32.0 – Депрессивный эпизод легкой степени;
F32.00 – Депрессивный эпизод легкой степени без соматических симптомов;
F32.01 – Депрессивный эпизод легкой степени с соматическими симптомами;
F32.1 – Депрессивный эпизод средней степени;
F32.10 – Депрессивный эпизод средней степени без соматических симптомов;
F32.11– Депрессивный эпизод средней степени с соматическими симптомами;
F32.2 – Депрессивный эпизод тяжелой степени без психотических симптомов;
F32.3 – Депрессивный эпизод тяжелой степени с психотическими симптомами;
F32.33 – Депрессивно-бредовое состояние с конгруэнтным аффекту бредом;
F32.34 – Депрессивно-бредовое состояние с неконгруэнтным аффекту бредом;
F32.38 – Другой депрессивный эпизод тяжелой степени с другими психотическими симптомами;
F32.8 – Другие депрессивные эпизоды;
F32.9 – Депрессивный эпизод неуточненный.
Рекуррентное депрессивное расстройство (F33):
F33.0 – Рекуррентное депрессивное расстройство, текущий эпизод легкой степени;
F33.00 – Рекуррентное депрессивное расстройство, текущий эпизод легкой степени без соматических симптомов;
F33.01 – Рекуррентное депрессивное расстройство, текущий эпизод легкой степени с соматическими симптомами;
F33.1 – Рекуррентное депрессивное расстройство, текущий эпизод средней степени;
F33.10 – Рекуррентное депрессивное расстройство, текущий эпизод средней степени без соматических симптомов;
F33.11 – Рекуррентное депрессивное расстройство, текущий эпизод средней степени с соматическими симптомами;
F33.2 – Рекуррентное депрессивное расстройство, текущий эпизод тяжелый степени без психотических симптомов;
F33.3 – Рекуррентное депрессивное расстройство, текущий эпизод тяжелой степени с психотическими симптомами;
F33.33 – Депрессивно-бредовое состояние, монополярный тип с конгруэнтным аффекту бредом;
F33.34 – Депрессивно-бредовое состояние, монополярный тип с неконгруэнтным аффекту бредом;
F33.38 – Другое рекуррентное депрессивное расстройство, текущий эпизод тяжелой депрессии с другими психотическими симптомами;
F33.4 – Рекуррентное депрессивное расстройство, текущее состояние ремиссии;
F33.8 – Другие рекуррентные депрессивные расстройства;
F33.9 – Рекуррентное депрессивное расстройство неуточненное.
Классификация
Классификация заболевания или состояния (группы заболеваний или состояний)
Систематика депрессий, представленная в МКБ-10 (диагностические классы F32-F33), опирается на синдромальный подход с использованием операциональных критериев, обеспечивающих максимальную клиническую однородность, воспроизводимость и сопоставимость выделяемых диагностических категорий.
Центральное место в систематике занимает категория «депрессивный эпизод». В соответствии с вариантами течения выделяются следующие формы заболевания: единичный ДЭ и РДР. Основанием для такого разделения является то, что значительная часть больных переносит только один эпизод [1].
Ввиду важности для лечения и определения тактики ведения выделяют три степени тяжести ДЭ: легкую, среднюю (умеренную) и тяжелую. Три степени тяжести так обозначены, чтобы включить большой диапазон клинических состояний, которые встречаются в психиатрической практике. Больные с легкими формами ДЭ часто встречаются в первичных медицинских и общих медицинских учреждениях, в то время как стационарные отделения в основном имеют дело с больными, у которых депрессия более тяжелой степени. Дифференциация между легкой, умеренной и тяжелой степенью основывается на сложной клинической оценке, которая включает число, тип и тяжесть присутствующих симптомов. Полнота обычной социальной и трудовой деятельности зачастую может помочь в определении тяжести ДЭ [1].
В зависимости от выраженности соматических проявлений в клинической картине депрессий легкой и средней степени тяжести выделяются депрессивные эпизоды с соматическими и без соматических симптомов. Симптомы, которые обозначаются как «соматические», могли бы также называться «меланхолическими», «витальными», «биологическими» или «эндогеноморфными». Предполагается, что при тяжелом депрессивном эпизоде соматический синдром почти всегда присутствует [1].
Этиология и патогенез
Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
Этиология и патогенез ДЭ и РДР до настоящего времени окончательно не установлены. По всей видимости, возникновение депрессивных расстройств детерминировано сочетанием множества факторов: биологических (конституционально-генетических), психологических и социальных. Среди биологических концепций традиционной является моноаминовая теория депрессии, согласно которой основным патогенетическим механизмом ее возникновения является недостаточность синаптической активности моноаминов (серотонина, дофамина, норадреналина) головного мозга. Как значимые рассматриваются и другие патофизиологические процессы: проявления психосоциального и биологического дистресса, хронобиологическая гипотеза, нарушение процессов нейропластичности, дисрегуляция гипоталамо-гипофизарно-надпочечниковой оси, синтеза нейротрофинов, транскрипционного фактора CREB, а также нейроанатомические особенности гиппокампа, миндалевидного тела (амигдалы), прилежащего ядра и других областей мозга [2, 3, 4].
Эпидемиология
Эпидемиология заболевания или состояния (группы заболеваний или состояний)
ДЭ и РДР относятся к наиболее распространенным психическим нарушениям. Эти расстройства, как правило, полностью редуцируются в периоды ремиссий, и степень социальной дезадаптации пациентов определяется частотой, длительностью и тяжестью развивающихся у них рецидивов депрессивной симптоматики. Больные РДР относятся к контингенту наиболее «сохранных» страдающих психическими расстройствами пациентов, однако смертность при РДР лишь немного уступает смертности при сердечно-сосудистых заболеваниях, поскольку до 15% депрессивных больных совершают суициды. В настоящее время депрессия занимает второе место в мире среди всех медицинских причин инвалидности и смертности, а среди лиц молодого возраста (до 45 лет) она уже давно держит пальму первенства по этому показателю [5]. Согласно прогнозу Всемирной организации здравоохранения (ВОЗ), к 2030 г. РДР выйдет на первое место по этим показателям [5, 6, 7]. Эпидемиологические исследования, касающиеся аффективных расстройств, в нашей стране не проводились. По данным Формы Федерального государственного статистического наблюдения 10 "Сведения о числе заболеваний, зарегистрированных у пациентов, проживающих в районе обслуживания медицинской организации", в 2022 году было зарегистрировано 79,3 больных на 100 тысяч населения с униполярной депрессией. На протяжении последних пяти лет отмечался рост данного показателя: в 2018 г. он составлял 72,3 на 100 тысяч населения, в 2019 г. – 73,7, в 2020 г. – 73,1, 2021 г. – 76,9. Высокая распространенность РДР (среди мужчин - около 6%, среди женщин – до 15%), частое рецидивирование (у 85% больных отмечаются повторные эпизоды), склонность к затяжному течению и хронификации эпизодов, утяжеление течения и исходов соматических и психических коморбидных расстройств, а также другие многочисленные проблемы, связанные с ущербом, наносимым этим заболеванием, определяют высокий интерес специалистов к новым возможностям в области терапии депрессии.
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания или состояния (группы заболеваний или состояний)
В типичных случаях больной с ДЭ страдает от сниженного настроения, утраты интересов и удовольствия, снижения энергичности, которое может привести к повышенной утомляемости и сниженной активности. Отмечается выраженная утомляемость даже при незначительном усилии. К другим симптомам относятся: сниженная способность к сосредоточению и вниманию, сниженные самооценка и чувство уверенности в себе, идеи виновности и уничижения (даже при легком типе эпизода), мрачное и пессимистическое видение будущего, идеи или действия, направленные на самоповреждение или суицид, нарушенный сон, сниженный аппетит.
Сниженное настроение мало колеблется в течение дней, и часто нет реакции на окружающие обстоятельства, но могут быть характерные суточные колебания. В некоторых случаях тревога, отчаяние и двигательная ажитация временами могут быть более выраженными, чем депрессия, а изменения настроения также могут быть маскированы дополнительными симптомами: раздражительностью, чрезмерным употреблением алкоголя, истерическим поведением, обострением предшествующих фобических или навязчивых симптомов, ипохондрическими идеями.
Некоторые из вышеуказанных симптомов могут быть выраженными и обнаруживают характерные признаки, которые считаются как имеющие специальное клиническое значение. Наиболее типичными примерами являются соматические и психотические симптомы.
В некоторых случаях в структуре депрессивного эпизода наблюдаются субсиндромальные маниакальные симптомы, независимо от того, возникают ли они в рамках БАР или РДР. МКБ-10 не разделяет смешанные состояния по доминирующему аффекту. В отличие от МКБ-10, в DSM-5 вводится уточняющий спецификатор «смешанные черты» и выделяются депрессивный эпизод со смешанными чертами и маниакальный эпизод со смешанными чертами.
Диагностические критерии депрессии со смешанными чертами идентичны для депрессивного эпизода в рамках РДР и БАР. Пациент должен удовлетворять критериям депрессивного эпизода и иметь 3 или более симптома мании/гипомании:
-
приподнятое или экспансивное настроение;
-
завышенная самооценка или напыщенность;
-
повышенная разговорчивость или речь с напором;
-
полет идей или скачка мыслей;
-
увеличение энергии или целенаправленной активности;
-
рискованное поведение;
-
снижение потребности во сне.
Симптомы должны определяться большую часть времени в период депрессивного эпизода и быть заметны окружающим, поведение должно отличаться от обычного [8]. Учитывая значительное число исследований, в которых подтверждается частое выявление субсиндромальных маниакальных симптомов в структуре депрессивных эпизодов, независимо от того, возникают ли они в рамках БАР или РДР, а также высокий удельный вес депрессии со смешанными чертами среди всех вариантов депрессивного синдрома [8, 9, 10, 11, 12, 13, 14, 15], представляется целесообразным выделение этого подтипа депрессии в настоящих КР.
Диагностика
Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
Первичная оценка депрессивного синдрома и постановка диагноза и должна проводиться врачом-психиатром. Схема алгоритма действий врача представлена в Приложении Б2 (подсхема «Диагностика пациента (взрослые) с ДР или РДР»).
Критерии установления заболевания или состояния
Ниже приводятся диагностические критерии по МКБ-10.
F32 Депрессивный эпизод
Общие диагностические указания:
A. наиболее типичные симптомы:
1. сниженное настроение;
2. утрата интересов и удовольствия;
3. повышенная утомляемость и сниженная активность;
B. другие общие симптомы:
1. снижение способности концентрации внимания;
2. сниженные самооценка и чувство уверенности в себе;
3. идеи вины и самоуничижения;
4. мрачное и пессимистическое видение будущего;
5. идеи или действия, направленные на самоповреждение или суицид;
6. нарушенный сон;
7. сниженный аппетит;
С. состояние пониженного настроения мало подвержено изменениям в течение депрессивного эпизода, однако настроение может претерпевать суточные колебания (более снижено в утренние часы);
D. категории F32.0, F32.1 и F32.2 применяются в случае однократного депрессивного эпизода; в случае двух и более депрессивных эпизодов применяются категории рекуррентного депрессивного расстройства (F33);
E. в анамнезе не выявлено маниакальных/гипоманиакальных симптомов, отвечающих критериям маниакального эпизода;
F. эпизод нельзя приписать употреблению психоактивных веществ или органическому психическому расстройству.
В МКБ-10 также может выделяться соматический синдром депрессии в случае присутствия как минимум четырех из следующих симптомов:
1. снижение интересов или удовольствия от деятельности, обычно приятной для больного;
2. отсутствие обычной реакции на события или деятельность;
3. пробуждение утром за два или более часа до обычного времени;
4. депрессия тяжелее по утрам;
5. объективные свидетельства заметной психомоторной заторможенности или ажитации (отмеченные или описанные другими лицами);
6. заметное снижение аппетита;
7. снижение веса (пять или более процентов от веса тела в прошлом месяце);
8. заметное снижение либидо.
Большое значение для оценки состояния больного и определения места и метода лечения, а также дальнейшего маршрута оказания медицинской помощи имеет дифференциация депрессий по степени тяжести (табл. 1).
Таблица 1. Критерии диагностики разной степени тяжести ДЭ
|
Степень тяжести депрессии |
Основные симптомы |
Дополнительные симптомы |
|---|---|---|
|
Легкая |
2 или 3 |
2 и более |
|
Средняя |
2 или 3 |
3 и более |
|
Тяжелая:
|
3
бред, галлюцинации, депрессивный ступор |
4 и более |
F32.0 Депрессивный эпизод легкой степени
A. необходимо присутствие по крайней мере двух из трех типичных симптомов, описанных в F32;
B. с данными симптомами должны сочетаться, по меньшей мере, два из других общих симптомов, описанных в F32;
С. ни один из указанных симптомов не должен быть значительно выражен;
D. минимальная длительность эпизода – две недели.
F32.00 Депрессивный эпизод легкой степени без соматических симптомов
F32.01 Депрессивный эпизод легкой степени с соматическими симптомами (четыре или более соматических симптома или два-три сильно выраженных симптома).
F32.1 Депрессивный эпизод средней степени
A. необходимо присутствие по крайней мере двух из трех типичных симптомов и три (лучше – четыре) других общих симптома, описанных в F32;
B. степень тяжести определяется либо тяжестью симптомов, либо обилием симптоматики;
С. значительные затруднения в трудовой и социальной адаптации;
D. минимальная длительность эпизода – две недели.
F32.10 Депрессивный эпизод средней степени без соматических симптомов
F32.11 Депрессивный эпизод средней степени с соматическими симптомами (четыре или более соматических симптома или два-три сильно выраженных симптома).
F32.2 Депрессивный эпизод тяжелой степени без психотических симптомов
A. проявляется значительной напряженностью или ажитацией, либо особенно выраженной заторможенностью;
B. присутствуют все три типичных симптома депрессивного эпизода F32, плюс четыре или более других симптомов, часть из которых должны быть тяжелой степени;
С. больной практически не способен продолжать трудовую, социальную и домашнюю деятельность. Такая деятельность может выполняться очень ограничено;
D. минимальная длительность эпизода – две недели; в случае особой тяжести симптомов диагноз F32.2 выставляется в сроки менее двух недель.
F32.3 Депрессивный эпизод тяжелой степени с психотическими симптомами
A. расстройство соответствует критериям F32.2;
B. клиническая картина дополняется бредом, галлюцинациями или депрессивным ступором;
С. бред и галлюцинации конгруэнтны или неконгруэнтны аффекту.
F32.33 Депрессивно-бредовое состояние с конгруэнтным аффекту бредом
F32.34 Депрессивно-бредовое состояние с неконгруэнтным аффекту бредом
F32.38 Другой депрессивный эпизод тяжелой степени с другими психотическими симптомами
F32.8 Другие депрессивные эпизоды
A. эпизод не соответствует критериям F32.0- F32.3;
B. имеются клинические основания считать расстройство депрессивным по своей природе (например, флюктуирующая смесь депрессивных симптомов с не имеющими диагностического значения симптомами, такими как напряжение, беспокойство или отчаяние; смесь соматических депрессивных симптомов с постоянной болью или истощаемостью, не обусловленными органическими причинами).
F32.9 Депрессивный эпизод неуточненный
F33 Рекуррентное депрессивное расстройство
Общие диагностические указания:
A. повторный депрессивный эпизод, отвечающий диагностическим критериям F32;
B. по крайней мере, один депрессивный эпизод любой степени тяжести в прошлом, длившийся не менее двух недель и отделенный от настоящего эпизода периодом минимум в 2 месяца, в течение которых не наблюдалось каких-либо значимых аффективных симптомов (иначе необходимо диагностировать другое рекуррентное аффективное расстройство F38.1);
С. отсутствие в прошлом эпизодов, соответствующих критериям гипоманиакального или маниакального эпизода (F30), за исключением коротких эпизодов легкого приподнятого настроения и гиперактивности, которые отвечают критериям гипомании и следуют непосредственно вслед за депрессивным эпизодом (иногда они могут быть спровоцированы лечением депрессий).
F33.0 Рекуррентное депрессивное расстройство, текущий эпизод легкой степени
A. удовлетворяются критерии F33, а текущий эпизод отвечает критериям депрессивного эпизода легкой степени F32.0.
F33.00 Рекуррентное депрессивное расстройство, текущий эпизод легкой степени без соматических симптомов
F33.01 Рекуррентное депрессивное расстройство, текущий эпизод легкой степени с соматическими симптомами
F33.1 Рекуррентное депрессивное расстройство, текущий эпизод средней степени
A. удовлетворяются критерии F33, а текущий эпизод отвечает критериям депрессивного эпизода средней степени F32.1.
F33.10 Рекуррентное депрессивное расстройство, текущий эпизод средней степени без соматических симптомов
F33.11 Рекуррентное депрессивное расстройство, текущий эпизод средней степени с соматическими симптомами
F33.2 Рекуррентное депрессивное расстройство, текущий эпизод тяжелый степени без психотических симптомов
A. удовлетворяются критерии F33, а текущий эпизод отвечает критериям тяжелого депрессивного эпизода без психотических симптомов F32.2.
F33.3 Рекуррентное депрессивное расстройство, текущий эпизод тяжелой степени с психотическими симптомами
A. удовлетворяются критерии F33, а текущий эпизод отвечает критериям тяжелого депрессивного эпизода с психотическими симптомами F32.3;
B. бред и галлюцинации конгруэнтны или неконгруэнтны аффекту.
F33.33 Депрессивно-бредовое состояние, монополярный тип с конгруэнтным аффекту бредом
F33.34 Депрессивно-бредовое состояние, монополярный тип с неконгруэнтным аффекту бредом
F33.38 Другое рекуррентное депрессивное расстройство, текущий эпизод тяжелой депрессии с другими психотическими симптомами
F33.4 Рекуррентное депрессивное расстройство, текущее состояние ремиссии
A. критерии F33 удовлетворяются для прошлых эпизодов, но текущее состояние не отвечает критериям депрессивного эпизода какой-либо степени и не отвечает критериям других расстройств в рубрике F30-F39.
F33.8 Другие рекуррентные депрессивные расстройства
F33.9 Рекуррентное депрессивное расстройство неуточненное
1. Жалобы и анамнез
-
Всем пациентам с целью первичной диагностики рекомендуется прием (осмотр, консультация) врача-психиатра первичный с психопатологическим обследованием и оценкой риска суицидального поведения [16, 17, 18, 19].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
-
Всем пациентам с целью первичной диагностики рекомендуется проведение мероприятий по выявлению симптомов депрессии в психическом статусе пациента [1, 16, 17, 18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: В симптоматологии депрессивных расстройств выделяют аффективные, психомоторные, когнитивные, психовегетативные и соматические нарушения. При этом ядерными симптомами депрессии являются подавленное настроение, ангедония, потеря активности и энергии [1]. Поскольку многие пациенты с депрессивными расстройствами изначально не предъявляют жалоб на данные симптомы, целенаправленный расспрос крайне важен.
-
Всем пациентам, у которых в психическом статусе были выявлены симптомы депрессии, с целью уточнения диагностики в качестве обязательных шагов рекомендуется:
− оценить соответствие имеющейся у пациента симптоматики критериям диагностики депрессивного эпизода [1, 16, 17, 18].
− получить данные анамнеза или медицинской документации о наличии предшествовавших депрессивных эпизодов [1, 16, 17, 18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: для оценки тяжести депрессивного расстройства и терапевтической динамики состояния целесообразно использование рейтинговых шкал: шкалы Гамильтона для оценки депрессии (англ. Hamilton Rating Scale for Depression) (см. приложение Г1) и шкалы Монтгомери-Асберг для оценки депрессии (англ. Montgomery-Asberg Depression Rating Scale) (см. приложение Г2).
-
Всем пациентам с диагностированным первичным или повторным депрессивным эпизодом рекомендуется провести скрининг на выявление маниакальных симптомов с целью выявления депрессивного эпизода со смешанными чертами (симптомами субсиндромальной гипомании) [11, 20, 21, 22, 23, 24, 25, 26, 27, 28, 29, 30].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4).
-
Всем пациентам с диагностированным первичным или повторным депрессивным эпизодом с целью исключения диагноза биполярного аффективного расстройства рекомендуется проводить целенаправленный клинический опрос, направленный на выявление маниакальных, гипоманиакальных и смешанных эпизодов в анамнезе [31, 32, 33, 389, 390].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: Ретроспективное выявление гипомании является сложной практической задачей, и в настоящее время не существует эффективного объективизированного инструмента, позволяющего ее решить [31]. Для выявления возможных гипоманий в анамнезе целесообразно проведение скрининга на наличие гипоманий в анамнезе с использованием валидизированной русскоязычной версии шкалы HCL-33 (Hypomania Checklist) (см. приложение Г3) [34, 35].
-
Всем пациентам с диагностированным первичным или повторным депрессивным эпизодом с целью исключения экзогенных и соматогенных причин возникновения депрессивной симптоматики рекомендуется провести тщательный сбор анамнестических данных
− о наличии травм, инфекционных заболеваний головного мозга, соматических заболеваний, предшествовавших развитию депрессивных симптомов [36];
− об употреблении психоактивных веществ или лекарственных препаратов, которые могут вызвать симптомы депрессии, непосредственно перед началом депрессивного эпизода [37, 38, 39, 40].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
-
Всем пациентам с диагностированным первичным или повторным депрессивным эпизодом, получающим терапию, рекомедуется прием (осмотр, консультация) врача-психиатра повторный с проведением оценки эффективности лечения [16, 17].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
-
Всем пациентам с диагностированным первичным или повторным депрессивным эпизодом, получающим терапию в стационарных условиях, рекомедуется ежедневный осмотр врачом-психиатром с наблюдением и уходом среднего и младшего медицинского персонала в отделении стационара с оценкой эффективности курса терапии [16, 17].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
2. Физикальное обследование
-
В дополнение к стандартному физикальному обследованию всем пациентам рекомендуется провести осмотр кожных покровов с целью выявления следов от инъекций для исключения факта приема пациентом психоактивных веществ или лекарственных препаратов, которые могут вызывать депрессивные симптомы [37, 38, 39, 40].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
3. Лабораторные диагностические исследования
Не существует каких-либо лабораторных методов диагностики ДЭ и РДР.
-
Пациентам с ДЭ или РДР рекомендуется проведение общего (клинического) анализа мочи и общего (клинического) анализа крови развернутого в рамках первичного обследования перед назначением терапии с целью оценки рисков для соматического здоровья, при поступлении в стационар и в процессе динамического наблюдения в стационаре (не реже, чем 1 раз в месяц) с целью, уточнения степени активности заболевания и диагностики вовлечения органов и систем [41, 42, 43, 44].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 4).
-
Пациентам с ДЭ или РДР рекомендуется проведение анализа крови биохимического общетерапевтического (включая исследование уровня глюкозы в крови, исследование уровня креатинина в крови, исследование уровня общего белка в крови, исследование уровня общего билирубина в крови, определение активности аспартатаминотрансферазы и аланинаминотрансферазы в крови), и анализа крови по оценке нарушений липидного обмена биохимического в рамках первичного обследования перед назначением терапии с целью оценки рисков для соматического здоровья, при поступлении в стационар и в процессе динамического наблюдения в стационаре (не реже, чем 1 раз в месяц) для оценки почечной и печеночной функции, исключения воспаления и метаболического синдрома [42, 43, 44, 45, 46, 47, 48, 49, 50, 51].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 2).
-
Пациентам с ДЭ или РДР рекомендуется определение антигена (HbsAg) вируса гепатита B (Hepatitis B virus) в крови, антител к вирусу гепатита C (Hepatitis C virus) в крови, антител к бледной трепонеме (Treponema pallidum) в крови, антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-1 (Human immunodeficiency virus HIV 1) в крови, антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-2 (Human immunodeficiency virus HIV 2) в крови в рамках первичного обследования, при поступлении в стационар и далее каждые 12 месяцев для исключения ассоциации с ВИЧ-инфекцией, гепатитом, сифилисом [52, 53, 54].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 4).
-
Пациентам с впервые диагностированным ДЭ или РДР либо при наличии клинических или анамнестических показаний с целью исключения патологии щитовидной железы рекомендуется проведение исследования уровня тиреотропного гормона (ТТГ) в крови, уровня свободного трийодтиронина (СТ3) в крови, уровня свободного тироксина (СТ4) сыворотки крови для оценки функции щитовидной железы [55, 56, 57, 58, 59].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 2).
4. Инструментальные диагностические исследования
Не существует каких-либо инструментальных методов диагностики ДЭ и РДР.
-
Пациентам с ДЭ или РДР перед назначением лечения с целью оценки различных рисков для соматического здоровья и проведения дифференциальной диагностики с другими заболеваниями рекомендуется провести дополнительные методы обследования [17, 60], к которым относятся:
- регистрация электрокардиограммы (ЭКГ) [61, 62];
- электроэнцефалография (ЭЭГ) [63, 64];
- реоэнцефалография (РЭГ) [65, 66];
- ультразвуковая допплерография транскраниальная артерий методом мониторирования [67, 68];
- магнитно-резонансная томография (МРТ) головного мозга (предпочтительно) [69]/ компьютерная томография (КТ) головного мозга [68, 70].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 3).
Комментарии: Перечисленные инструментальные диагностические исследования рекомендуется проводить при наличии клинических или анамнестических показаний.
5. Иные диагностические исследования
-
Всем пациентам рекомендуется в обязательном порядке направленное клинико-анамнестическое обследование с целью выявления факторов риска суицида [19, 71].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 2).
Комментарии: При оценке суицидального риска рекомендуется учитывать следующие факторы: наличие суицидальных мыслей, намерений, планов и поведения; наличие суицидальных попыток в прошлом; доступ к средствам самоубийства и летальность этих средств; наличие сильной тревоги, паники, возбуждения и/или импульсивности; наличие психотических симптомов, таких как императивные галлюцинации, или снижение критичности к себе, своим суждения, действиям и их последствиям; употребление алкоголя и/или других ПАВ; наличие суицида в семейном анамнезе; отсутствие сдерживающих факторов (например, поддержки родных и близких, наличия детей, беременности, религиозности, понимания своих семейных обязанностей, трудовой занятости, наличия психологических навыков преодоления, наличия определенного жизненного оптимизма и др.).
Для оценки тяжести суицида и суицидального риска целесообразно использование Колумбийской шкалы серьёзности суицидальных намерений (англ. Columbia Suicide Severity Rating Scale) (см. приложение Г4).
-
Пациентам ДЭ или РДР с сопутствующими расстройствами личности и/или дифференциально-диагностическими трудностями рекомендуется прием (тестирование, консультация) медицинского психолога первичный и проведение патопсихологического-экспериментального-психологического (психодиагностического) исследования [72].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5).
-
Пациентам с ДЭ или РДР перед назначением терапии с целью проведения дифференциальной диагностики с другими заболеваниями, исключения противопоказаний к ряду препаратов, которые назначаются при ДЭ, при необходимости госпитализации и для оценки различных рисков соматическому здоровью рекомендуется прием (осмотр, консультация) врача-терапевта, прием (осмотр, консультация) врача-невролога, прием (осмотр, консультация) врача-офтальмолога, для женщин – прием (осмотр, консультация) врача-акушера-гинеколога; для женщин фертильного возраста, не использующих надежные методы контрацепции, рекомендуется проведение теста на беременность; для мужчин, предъявляющих жалобы на расстройства сексуальной сферы, рекомендуется прием (осмотр, консультация) врача-уролога [17, 36, 42, 43, 44, 73, 74].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5).
-
При повторной госпитализации для исключения противопоказаний к ряду препаратов и для оценки различных рисков соматическому здоровью всем пациентам рекомендуется прием (осмотр, консультация) врача-терапевта, прием (осмотр, консультация) врача-невролога, прием (осмотр, консультация) врача-офтальмолога, для женщин – прием (осмотр, консультация) врача-акушера-гинеколога; для женщин фертильного возраста, не использующих надежные методы контрацепции, рекомендуется проведение теста на беременность; для мужчин, предъявляющих жалобы на расстройства сексуальной сферы, рекомендуется прием (осмотр, консультация) врача-уролога [17, 36, 42, 43, 44, 73, 74].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5).
Лечение
Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
До начала терапии следует составить индивидуальный план лечения, учитывающий преемственность различных этапов терапии, эффективность и переносимость предшествующей терапии, клинические особенности состояния (например, наличие психотической симптоматики, возбуждения, тревоги, нарушений сна или атипичных симптомов), тяжесть болезни и риск суицида, комплаентность больного, злоупотребление ПАВ, наличие сопутствующих заболеваний и принимаемую в связи с ними терапию, возможность наступления беременности и другие индивидуальные факторы, способные повлиять на эффективность и переносимость назначаемого АД. При наличии показаний (например, в случае выявления психотических симптомов и суицидальных мыслей) следует рассмотреть вопрос о стационарном лечении. Проведение тимоаналептической терапии в острой фазе заболеваний требует также как минимум еженедельного динамического наблюдения за психическим и соматическим состоянием пациента, включая периодическую ревизию диагноза и оценку суицидального риска, мониторирование ответа на терапию и развития побочных эффектов, а также проверку комплаентности больного и формирование приверженности терапии с использованием различных психообразовательных методик.
Важной для понимания течения и терапии ДЭ и РДР является динамическая модель заболевания, предложенная D.J. Kupfer (1991) (рис. 1) [75].
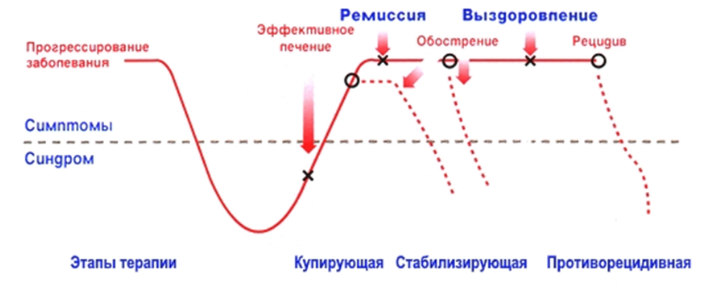
Рисунок 1. Схема течения ДЭ и РДР и этапов терапии
В соответствии с этой моделью в лечении ДЭ важно следовать всем трем основным терапевтическим этапам: 1) купирующая (активная) терапия, 2) продолженная или стабилизирующая терапия и 3) длительная противорецидивная (профилактическая) терапия.
1. Купирующая терапия ДЭ на первом этапе
Целью купирующей терапии является достижение полной ремиссии [76].
-
Для пациентов, удовлетворяющих современным диагностическим критериям ДЭ и РДР (МКБ-10), с целью купирования актуальной депрессивной симптоматики и достижения ремиссии рекомендуется применение тимоаналептической фармакотерапии: назначение АД в эффективных дозах (в зависимости от медицинских показаний и при отсутствии медицинских противопоказаний) [77, 78, 79].
Уровень убедительности рекомендаций – A (уровень достоверности доказательств – 1).
Комментарии. АД следует назначать в минимальных эффективных дозах; при отсутствии побочных эффектов или при редукции побочных эффектов в течение нескольких дней рекомендуется производить увеличение дозы в пределах стандартных дозировок до тех пор, пока симптоматика не начнет ослабевать. В случае отсутствия динамики или недостаточного эффекта (степень редукции симптоматики от 25% до 50%) через 3-4 недели рекомендуется наращивание дозы до максимальной (Приложение А3, табл. 2) [79].
Тимоаналептический эффект обычно возникает через 3–4 недели лечения, однако в некоторых случаях, особенно при применении СИОЗС, улучшение развивается более постепенно и достижение полноценного эффекта наблюдается на 4–6-й или даже 8-й неделе. У большинства респондеров на терапию клиническое улучшение становится заметным уже в течение первых двух недель лечения. Обычно такой ранний ответ связан с более благоприятным прогнозом курсовой эффективности проводимой терапии.
Современные критерии депрессивного синдрома могут включать довольно гетерогенные группы больных с различными типами депрессий в диапазоне от биологически детерминированных состояний (так называемых эндогенных или меланхолических депрессий) до в разной степени ситуационно спровоцированных или связанных с личностной патологией (так называемых реактивных или невротических депрессий). К сожалению, большинство рандомизированных контролируемых исследований (РКИ) лекарственных средств с антидепрессивным эффектом использовало обобщенные недифференцированные критерии ДЭ, и не представляется возможным выделить их доказательную эффективность в отношении отдельных клинических вариантов депрессии, например, при тревожной, меланхолической (с соматическими симптомами), атипичной, заторможенной (с кататоническими симптомами), сезонной или с преобладанием когнитивных нарушений).
Не существует доказательных данных о большей эффективности или более быстром начале действия АД какого-либо одного класса, хотя при тяжелых, требующих госпитализации, депрессиях некоторые ТЦА (амитриптилин** и кломипрамин**) и венлафаксин оказываются несколько эффективнее, чем селективные ингибиторы обратного захвата серотонина (СИОЗС) [82, 83]. В отношении АД второго поколения сравнительный метаанализ 117 РКИ, включавший 25928 больных, показал, что миртазапин, эсциталопрам, венлафаксин и сертралин** были несколько более эффективны, чем дулоксетин, флуоксетин**, флувоксамин и пароксетин** [84]. В более позднем метаанализе тех же авторов [85] на основе 522 РКИ с участием 116 477 человек и применением 21 антидепрессанта было показано, что показатели отношения шансов были достаточно близкими для различных антидепрессантов как при оценке эффективности, так и переносимости, с широкими доверительными интервалами в большинстве сравнительных анализов. При непосредственном сравнении агомелатин**, амитриптилин**, эсциталопрам, миртазапин, пароксетин**, венлафаксин, и вортиоксетин показали более высокую эффективность, чем другие антидепрессанты, тогда как флуоксетин**, флувоксамин и тразодон оказались менее эффективными препаратами. Что касается переносимости, агомелатин**, циталопрам, эсциталопрам, флуоксетин**, сертралин** и вортиоксетин переносились лучше, чем другие антидепрессанты.
АД прежде всего различаются по профилю побочных эффектов, потенциалу взаимодействия с другими препаратами и опасности передозировки (Приложение А3, табл. 3) [86]. АД из классов СИОЗС, СИОЗСН, а также другие АД второго и третьего поколений в целом переносятся лучше, чем препараты первого поколения (ТЦА), что способствует уменьшению вероятности самостоятельного отказа пациентов от их приема. Для ТЦА наиболее характерны антихолинергические (сухость во рту, запоры, нарушение зрения, задержка мочи, тахикардия), сердечно-соcудистые (α-адренергическая блокада, ортостатическая гипотензия, брадиаритмия, тахикардия), антигистаминные (седация) побочные эффекты, прибавка веса и неврологические симптомы (легкий миоклонус, судорожные состояния при передозировке, делирий у пожилых пациентов).
Учитывая, что СИОЗС обладают лучшей переносимостью по сравнению с ТЦА и редко оказывают свойственные ТЦА антихолинергическое и кардиотоксическое действие, они и другие антидепрессанты новых поколений являются препаратами первого выбора у больных с сердечно-сосудистыми заболеваниями, а также в амбулаторной практике. ТЦА не должны назначаться пациентам с сердечно-сосудистыми заболеваниями умеренной и выраженной тяжести, закрытоугольной глаукомой, гипертрофией простаты, с когнитивными нарушениями, судорожными состояниями и делириозными расстройствами.
Спектр побочных эффектов СИОЗС включает в себя желудочно-кишечные (тошнота, рвота, диарея), активацию/беспокойство (усиление беспокойства, ажитация, расстройства сна), сексуальную дисфункцию (нарушения эрекции и задержку эякуляции у мужчин, утрату либидо и аноргазмию у женщин и мужчин) и неврологические (усиление головных болей напряжения и мигрени)[174,388]. СИОЗС могут влиять на функцию тромбоцитов, в частности, вызывать тромбоцитопению и повышать риск кровотечений, особенно в сочетании с другими антиагрегантными препаратами. Также важно помнить, что применение высоких доз СИОЗС (в частности, циталопрама и эсциталопрама) может вызвать удлинение интервала QTc.
Побочные эффекты при применении СИОЗСН (венлафаксина и дулоксетина) возникают несколько чаще, чем при применении СИОЗС, что приводит к большему количеству случаев прекращения лечения [85]. При назначении венлафаксина необходимо учитывать возможность развития артериальной гипертензии и осуществлять мониторинг артериального давления.
Наиболее характерными побочными эффектами при применении миртазапина являются увеличение веса и гиперседация. При использовании агомелатина** следует учитывать повышенный риск поражения печени (описаны случаи 10-кратного повышения уровня трансаминаз, возникновения печеночной недостаточности, гепатита, желтухи). В начале лечения и при увеличении дозировки обязательны регулярные исследования уровня общего билирубина в крови, определение активности аспартатаминотрансферазы, аланинаминотрансферазы и щелочной фосфатазы в крови.
1.1 Купирующая терапия ДЭ легкой степени
Лечение легких ДЭ обычно осуществляется амбулаторно в рамках первичного звена психиатрической помощи [87].
-
Пациентам с легким ДЭ с целью купирования депрессивной симптоматики и достижения ремиссии рекомендовано назначение АД в пероральной форме: СИОЗС [77, 80, 81, 82, 83, 88] и других антидепрессантов новых поколений (агомелатин**, вортиоксетин) [89, 90, 91].
Уровень убедительности рекомендаций – A (уровень достоверности доказательств – 1).
Комментарии: при лечении пациентов с легким ДЭ в некоторых случаях можно ограничиться применением психотерапевтических, психообразовательных или социально-реабилитационных методов (см. раздел 7. Иное лечение Психотерапия). Кроме того, при легком ДЭ пациентам, не желающим принимать традиционные антидепрессанты, может быть рекомендован прием препаратов растительного происхождения (#зверобоя трава) [92, 93].
1.2 Купирующая терапия ДЭ средней степени
Лечение больных с умеренным ДЭ в зависимости от особенностей депрессии и социальных условий проводят амбулаторно, полустационарно или в стационаре. С учетом высокого риска резкого изменения состояния у одиноких больных, проживающих отдельно от родственников, а также вероятного появления суицидальных мыслей лечение предпочтительнее осуществлять в условиях стационара или полустационара при условии добровольного согласия пациента.
-
Пациентам с умеренным ДЭ с целью купирования депрессивной симптоматики и достижения ремиссии рекомендуется назначение АД в пероральной форме: СИОЗС [77, 80, 82, 83, 88], CИОЗСН (в соответствии с АТХ – другие АД) [94, 95, 96, 97], миртазапина [98, 99], агомелатина** [89, 90] и вортиоксетина [91].
Уровень убедительности рекомендаций – A (уровень достоверности доказательств – 1).
Комментарии: ТЦА при купирующей терапии ДЭ средней степени обычно рассматривают как препараты второго выбора в связи с менее благоприятным профилем переносимости, как отмечалось выше [83, 85]. К препаратам второго выбора также можно отнести тразодон и миансерин. Тразодон является специфическим серотонинергическим АД (в соответствии с АТХ – другие антидепрессанты) и, вероятно, обладает сравнимой с СИОЗС эффективностью, но иным профилем побочных эффектов, а именно: при применении тразодона чаще встречаются седация и ортостатическая гипотензия, зато реже возникают сексуальные нарушения (однако в редких случаях возникает тяжелое осложнение в виде приапизма), бессонница, обострение тревоги и тошнота по сравнению с СИОЗС [100, 101]. Миансерин, как и родственный ему миртазапин, по механизму действия относится к норадренергическим и специфическим серотонинергическим антидепрессантам (в соответствии с АТХ – другие антидепрессанты), обладает преимущественно седативным эффектом и имеет довольно слабую доказательную базу, хотя в нескольких публикациях 80-х годов по результатам РКИ сообщалось о его сходной с амитриптилином эффективности [102, 103]. Еще более слабой доказательной базой обладает обладают отечественный антидепрессант трициклической структуры пипофезин** (в соответствии с АТХ – другие антидепрессанты), по которому имеются лишь данные открытых исследований [104]. Эффективность другого отечественного препарата – пирлиндола (в соответствии с АТХ – другие антидепрессанты), также изучалась только в открытых исследованиях [105]; кроме того, он, являясь по механизму действия ИМАО-А, может быть эффективен при лечении атипичных депрессий и на стадиях резистентности к терапии [106].
При умеренном ДЭ по возможности проводят психотерапию в сочетании с фармакотерапией.
1.3 Купирующая терапия ДЭ тяжёлой степени без психотических симптомов
Лечение больных с тяжелым ДЭ предпочтительнее проводить в условиях стационара.
-
Пациентам с тяжелым ДЭ без психотических симптомов с целью купирования депрессивной симптоматики и достижения ремиссии рекомендуется назначение АД с широким спектром нейрохимического механизма действия: СИОЗСН, миртазапин, ТЦА, обладающих несколько большей эффективностью при лечении депрессий тяжелой степени по сравнению с СИОЗС [82, 83, 107, 108, 109, 110, 111, 112].
Уровень убедительности рекомендаций – A (уровень достоверности доказательств – 1).
Комментарии: предпочтение в силу лучшей переносимости следует отдать СИОЗСН (венлафаксин, дулоксетин) либо миртазапину, а потом ТЦА (имипрамин**, амитриптилин**, кломипрамин**). СИОЗС, а также другие антидепрессанты новых поколений (агомелатин**, вортиоксетин), обладающие несколько лучшей переносимостью, но и меньшей эффективностью, являются препаратами второго выбора.
Для некоторых АД (амитриптилин**, кломипрамин**) разрешено использование внутримышечного и/или внутривенно-капельного способа введения.
Психотерапия на первых этапах лечения тяжёлой депрессии, как правило, неэффективна.
-
Лечение пациентов с ДЭ с высоким суицидальным риском с целью предотвращения суицидальных действий и купирования депрессивной симптоматики рекомендуется проводить в условиях стационара с рассмотрением возможности быстрого проведения ЭСТ [113, 114, 115, 116, 117].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 1).
Комментарии. По сравнению с СИОЗС более тяжелые последствия в случае передозировки АД при приеме их с суицидальной целью наблюдаются при приеме ТЦА, венлафаксина и миртазапина.
1.4 Купирующая терапия ДЭ тяжёлой степени с психотическими симптомами
Лечение тяжелого ДЭ c психотическими симптомами необходимо проводить в условиях стационара. Терапевтическая тактика направлена на быстрейшее достижение «обрыва» психотических симптомов.
-
Пациентам с тяжелым ДЭ c психотическими симптомами с целью купирования депрессивной симптоматики и достижения ремиссии рекомендуется с первых дней назначение АД с широким спектром нейрохимического механизма действия (СИОЗСН, ТЦА, ТРЦА) в сочетании с АВП [118, 119, 120, 121].
Уровень убедительности рекомендаций – A (уровень достоверности доказательств – 1).
Комментарии: если прием препарата per os затруднен в связи с психическим состоянием больного, возможно в/м применение антипсихотических средств. В случае хорошей переносимости дозы препаратов быстро доводят до максимальных.
Среди СИОЗС при терапии психотической депрессии наиболее убедительны данные об эффективности использования флувоксамина, что, предположительно, связано с его высоким аффинитетом к сигма-1-рецепторам [122, 123, 124, 125, 392].
1.5 Купирующая терапия ДЭ со смешанными чертами
Монотерапия АД не должна использоваться при депрессии со смешанными чертами, независимо от диагностической принадлежности ДЭ (РДР, БАР II или БАР I), учитывая их сомнительную эффективность при лечении депрессии в рамках БАР и способностью вызывать или усиливать маниакальную симптоматику и дестабилизировать настроение [21, 126, 127, 128, 129, 130, 131, 132, 133, 134, 135, 136, 137, 138, 139, 140, 141].
В настоящее время не существует каких-либо лекарственных препаратов, имеющих официальное разрешение к медицинскому применению при лечении ДЭ со смешанными чертами. Однако большинство АВП, хотя и не все, оказались эффективными при депрессии со смешанными чертами и/или при депрессии [142]. Большинство исследований, изучавших эффективность АВП (атипичных антипсихотических средств) при лечении депрессии со смешанными чертами, проводились у пациентов с БАР, поэтому их результаты должны экстраполироваться на РДР с определенной осторожностью. Имеется также опыт эффективного использования АПП и производных бензодиазепина при лечении депрессии со смешанными чертами. Однако АПП имеют много тяжелых побочных эффектов, а производные бензодиазепина – риск развития зависимости [29].
-
Всем пациентам с ДЭ со смешанными чертами рекомендуется регулярное наблюдение с целью контроля над выраженностью гипоманиакальных симптомов и суицидальных тенденций [10, 29, 143, 144, 145].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5).
-
Пациентам с ДЭ со смешанными чертами, не получающим терапию, с целью купирования актуальной симптоматики и достижения ремиссии рекомендуется назначение АВП:
− #луразидон** в дозе 20–60 мг/сут [146, 147, 148],
Уровень убедительности рекомендаций – A (уровень достоверности доказательств – 2).
− или #зипрасидон в дозе 40–160 мг/сут [149, 150],
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 2).
– или # карипразин** в дозе 1,5 – 3 мг/сут [151, 152].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 2).
-
Пациентам с ДЭ со смешанными чертами, получающим монотерапию АД с положительным эффектом, у которых не наблюдается усиления выраженности гипоманиакальных симптомов, рекомендуется продолжать терапию АД с целью достижения полной ремиссии [27, 29, 145, 153].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 4).
-
Пациентам с ДЭ со смешанными чертами, получающим монотерапию АД, у которых наблюдается усиление выраженности гипоманиакальных симптомов, рекомендуется отмена АД с целью предотвращения инверсии аффективной симптоматики [29, 153].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5).
Комментарий: ТЦА и СИОЗСН имеют наиболее высокий риск инверсии фазы, менее высокий риск имеют селективные ингибиторы обратного захвата серотонина (СИОЗС) [27, 131, 135, 154, 155, 156, 157, 158, 159].
-
Пациентам с ДЭ со смешанными чертами, получающим монотерапию АД без достаточного эффекта, рекомендуется их полная отмена с целью снижения риска усиления симптомов гипомании/мании [27, 145, 155, 157, 160, 161, 162, 163, 164, 165].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 4).
Комментарии: после отмены антидепрессантов целесообразно назначение АВП #луразидона** [146, 147, 148],#зипрасидона [149, 150], или # карипразина** [151, 152] обладающих высокой эффективностью при терапии ДЭ со смешанными чертами.
2. Купирующая терапия ДЭ на втором этапе
Минимум в 30–50% случаев ДЭ у пациентов не достигается достаточная эффективность любого из выбранных АД при адекватно проведенной терапии первой линии. В такой ситуации необходимо еще раз проверить, правильно ли был поставлен диагноз, достаточна ли доза назначенного препарата и степень комплаентности пациента.
В случае отсутствия динамики или недостаточного клинического эффекта (степень редукции симптоматики от 25% до 50%) в течение 3-4 недель терапии, либо плохой переносимости антидепрессивной фармакотерапии следует переходить ко второму курсу или этапу терапии. Доказательства обоснования приведенных стратегий весьма ограничены, поскольку РКИ на больших выборках больных не проводилось. В настоящее время нет четкого консенсуса о предпочтительности какой-либо из стратегий при лечении пациентов, не отвечающих на терапию. Особенно это касается препаратов второго выбора. При анализе данных проекта STAR*D было показано, что процент пациентов с ремиссиями можно увеличить с 27%, достигнутых при использовании терапии первого выбора, до кумулятивного уровня 67% – после всех четырех последующих шагов терапевтически вмешательств. Однако вероятность достижения ремиссии после первых двух курсов терапии была выше (20–30%), чем после двух последних (10–20%) [166].
-
В случае отсутствия динамики или недостаточного клинического эффекта (степень редукции симптоматики от 25% до 50%) в течение 3-4 недель терапии АД с целью преодоления возможных явлений псевдорезистентности рекомендовано:
− нарастить дозу АД до максимальной [167, 168].
Уровень убедительности рекомендаций – A (уровень достоверности доказательств – 1).
− или частично перейти на парентеральный путь введения (при применении ТЦА) [169].
Уровень убедительности рекомендаций – A (уровень достоверности доказательств – 3).
-
В случаях, когда наращивание дозы нецелесообразно (например, при плохой переносимости), рекомендована смена АД на препарат в рамках того же фармакологического класса либо с другим механизмом действия с целью купировования депрессивной симптоматики [170, 171, 172, 173].
Уровень убедительности рекомендаций – A (уровень достоверности доказательств – 1).
Комментарии: Современные определения терапевтически резистентной депрессии предполагают неэффективность (т. е. редукция симптоматики по шкале Гамильтона составляет не более 50 %) двух последовательных курсов адекватной монотерапии длительностью в среднем 3-4 недели фармакологически различных по структуре и нейрохимическому действию АД [174, 175, 176].
Стратегия перевода на монотерапию неселективными ингибиторами моноаминооксидазы широко применялась прежде, но не используется в последние годы вследствие неблагоприятного соотношения риск-польза (в частности, возможности развития гипертонического криза) и исчезновения этой группы АД из клинической практики. Тем не менее, в ряде случаев перевод на ИМАО-A, обладающие обратимым и селективным действием (пирлиндол), может дать быстрый положительный эффект, поскольку речь идет о совершенно другом механизме действия и стимулировании выброса в синаптическую щель всех трех моноаминовых нейромедиаторов.
-
Пациентам с ДЭ со смешанными чертами, у которых оказалась неэффективной монотерапия #луразидоном** [146, 147, 148] или #зипрасидоном [149, 150], или #карипразином** [151, 152], с целью купирования симптоматики и достижения ремиссии рекомендовано назначение неиспользованного препарата первой линии или назначение #оланзапина** в дозе 5-20 мг/сут [129, 177, 178] .
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 2).
-
Пациентам с ДЭ со смешанными чертами, у которых оказалась неэффективной монотерапия АВП, для купирования симптоматики и достижения ремиссии рекомендован перевод на нормотимическую терапию (лития соли – в соответствии с АТХ-классификацией антипсихотические средства; вальпроевая кислота**, #ламотриджин – в соответствии с АТХ классификацией – противоэпилептические препараты) или комбинированную терапию АВП с нормотимической терапией [29, 179, 180, 181].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 2).
3. Купирующая терапия ДЭ на третьем этапе
При недостаточности клинического эффекта и отсутствии явных причин такой неэффективности, включая ошибочную диагностику (например, БАР II), некомплаентность, коморбидные психические и соматические заболевания и другие факторы, считается, что больному свойственна относительная резистентность и нужно переходить к третьему этапу терапии, т.е. собственно противорезистентным мероприятиям. В зависимости от ситуации можно выбрать любой вариант терапии с длительностью курса 3-4 недели, однако предпочтение следует отдавать средствам с доказанной эффективностью и хорошей переносимостью, а также учитывать возможные лекарственные взаимодействия, в том числе возникающие вследствие конкурентного печеночного метаболизма.
-
Пациентам с резистентностью к антидепрессивной монотерапии рекомендована комбинированная терапия с использованием сочетаний АД с комплементарными механизмами действия для достижения синергического тимоаналептического эффекта: комбинирование ТЦА и СИОЗС; комбинирование ингибитора обратного захвата моноаминов (СИОЗС, СИОЗСН или ТЦА) с АД, блокирующими альфа-2-адренергические ауторецепторы (например, миртазапин, миансерин и др.) [182, 183, 184, 185].
Уровень убедительности рекомендаций – A (уровень достоверности доказательств – 1).
Комментарии: к негативным сторонам данной стратегии следует отнести повышенный риск взаимодействий между используемыми препаратами, усиление побочных эффектов и более высокие экономические затраты. Наиболее значителен риск возникновения антигистаминовых побочных эффектов (прибавка веса и избыточная седация) и антихолинергических побочных эффектов (снижение концентрации внимания и спутанность), а также развития ортостатической гипотензии с риском падения и травматических последствий [186, 187]. Следует избегать сочетания ИМАО-А с СИОЗС и другими серотонинергическими АД (например, кломипрамин**, венлафаксин и др.) вследствие потенциальной возможности развития серотонинового синдрома [188, 189, 190, 191].
-
Пациентам с резистентностью к антидепрессивной монотерапии с целью купирования симптоматики и достижения ремиссии рекомендована аугментация эффекта АВП: присоединение к АД
- кветиапина**, арипипразола, оланзапина** (в сочетании с флуоксетином**), #рисперидона** в дозе 0,25-3 мг/сут [192, 193, 194, 195, 196, 197, 198],
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 1).
- или #карипразина** в дозе 1,5-3 мг/сут, #брекспипразола в дозе 0,5-3 мг/сут, #зипрасидона в дозе 40-160 мг [196, 198, 199, 200, 201, 202, 203, 204, 205],
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 2)
- или #амисульприда в дозе 50-200 мг/сут [198, 206, 207].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 4).
Комментарии: при присоединении любого АВП возрастает общее число побочных эффектов, включая гиперпролактинемию, метаболические нарушения (увеличение массы тела, дислипидемия, нарушение углеводного обмена), лейкопению, седацию и сонливость, антихолинергические и экстрапирамидные побочные эффекты, что требует тщательной оценки отношения риск/польза при их использовании вместе с антидепрессантами [208].
В соответствии с результатами проведенных исследований, подтвердивших эффективность арипипразола при аугментации действия АД при лечении терапевтически резистентной депрессии, рекомендуемой стартовой дозой является 5 мг/сут с возможным последующим повышением дозы до максимальной 15 мг/сут [209, 210]. Наиболее частыми нежелательными явлениями при применении арипипразола являются экстрапирамидные расстройства, акатизия и увеличение веса. Высокая аугментирующая эффективность кветиапина** была подтверждена в ряде РКИ, согласно которым рекомендуемой стартовой дозой препарата является 50мг/сут с возможным повышением дозы до 100, 150, 300 мг/сут. Максимальная доза не должна превышать 600 мг/сут [192, 193]. При этом необходимо учитывать возможность появления седации и набора веса. При применении оланзапина** в целях аугментации эффекта флуоксетина** рекомендуемый диапазон доз составляет 5-10 мг/сут (доза 5 мг вне указанного режима применения препарата в инструкции по медицинскому применению оланзапина**) [211]. Наиболее часто возникают такие побочные эффекты, как увеличение веса, седация и повышение пролактина. При применении #карипразина** диапазон доз варьируется от 1,5 до 3 мг/сут; стартовая доза – 1,5 мг/сут [199, 200, 201, 202, 391]. Наиболее частыми нежелательными явлениями при применении #карипразина** являются экстрапирамидные расстройства, акатизия. Что касается применения #рисперидона** при аугментации антидепрессивной терапии, рекомендуемой стартовой дозой является 0,5 мг/сут, а диапазон доз составляет 0,25-3 мг/сут [197]. Следует учитывать возможность развития гиперпролактинемии и экстрапирамидных расстройств. Метаанализ 9 РКИ подтвердил эффективность #брекспипразола при резистентой депрессии при его назначении в начальной дозе 0,5-1 мг с возможным повышением до 3 мг (рекомендуемая средняя доза – 2 мг) [203]. Побочными эффектами #брекспипразола являются акатизия, инсомния, беспокойство, сонливость и увеличение веса. В нескольких РКИ было показано достоверное преимущество эффективности аугментации #зипрасидоном по сравнению с плацебо [204, 205]. Рекомендуемой начальной дозой является 20 мг с возможным повышением до 40-160 мг/сут. Среди побочных эффектов чаще всего возникают акатизия, увеличение веса и увеличение интервала QTc [212]. Данные об аугментирующей эффективности #амисульприда ограничены открытыми исследованиями, в которых препарат добавлялся к базовой антидепрессивной терапии в начальной дозе 50 мг с возможным еженедельным повышением на 25 мг до максимальной дозы 200 мг/сут [206], либо в фиксированной дозе 50 мг/сут [207]. Наиболее частым побочным эффектом при использовании #амисульприда является гиперпролактинемия.
-
Пациентам с резистентностью к антидепрессивной монотерапии с целью купирования симптоматики и достижения ремиссии рекомендована аугментация эффекта АД лития солями (#лития карбонатом) в дозе≥800мг (или в дозе, достаточной для достижения концентрации лития в сыворотке ≥0,5мкмоль/л). [213, 214].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 1).
Комментарии: даже небольшие дозы лития солей (концентрация лития в сыворотке 0,5-0,8 ммоль/л) в течение нескольких дней могут привести к улучшению в состоянии больного. Курс терапии не превышает 2-4 недель, однако в случае достижения эффекта терапию следует продолжить в течение нескольких месяцев. Считается, что лития соли могут изменять рецепторную чувствительность постсинаптической мембраны и усиливать действие серотонина. Нельзя исключить, что случаи эффективности были связаны с ошибочной диагностикой РДР и невыявлением у больных БАР II типа [215] или «скрытой биполярности» [216]. Комбинировать АД с лития солями нужно осторожно, поскольку повышенные дозировки могут привести к развитию нейротоксических реакций (миоклония, атаксия, возбуждение, спутанность), а при сочетании с аминокислотой L-триптофаном (биологически активная добавка) («ньюкаслский» или «серотониновый» коктейль) - к серотониновому неврологическому синдрому [189]. Кроме того, нежелательные явления при терапии лития солями включают кардиотоксичность, нефротоксичность, тиреотоксичность и прибавку веса. По причине узкого терапевтического диапазона требуется регулярный контроль концентрации лития в крови.
-
Пациентам с резистентностью к антидепрессивной монотерапии с целью купирования симптоматики и достижения ремиссии при наличии дополнительных симптоматических показаний (например, тревоги, фобиях, ипохондрических и психотических симптомах) рекомендована аугментация эффекта АПП, включая присоединение к АД:
− сульпирида** [217, 218, 219]
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 2).
− или флупентиксола** [220, 221].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 4).
-
Пациентам с резистентностью к антидепрессивной монотерапии с целью купирования симптоматики и достижения ремиссии рекомендована аугментация эффекта АД противоэпилептическими препаратами: #ламотриджином в начальной дозе 25 мг/сут с постепенным повышением до 200 мг/сут [222, 223].
Уровень убедительности рекомендаций – A (уровень достоверности доказательств – 1).
− или #карбамазепином** в дозе 400-800мг/сут [224, 225].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 2).
-
Пациентам с ДЭ со смешанными чертами, ранее не получавшим АД, у которых оказалась неэффективной монотерапия АВП, нормотимическая терапия или комбинация АВП и нормотимической терапии, для купирования симптоматики и достижения ремиссии, рекомендована комбинированная терапия АВП с АД, или оланзапина** с флуоксетином**, или нормотимической терапии с АД [29, 129, 150, 179, 180].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5).
Комментарий: комбинация оланзапина** с флуоксетином** должна применяться с осторожностью у пациентов с избыточным весом, ожирением или метаболическим синдромом. Не показана комбинация оланзапина** или #рисперидона** с карбамазепином**, в связи с их интеркуррентным действием на уровне печеночных ферментов [179].
4. Купирующая терапия ДЭ на четвертом этапе
В случае неэффективности указанных мероприятий с целью преодоления резистентности переходят к четвертому этапу, который также состоит из нескольких опций.
-
Пациентам с терапевтической резистентностью, у которых терапия первого, второго и третьего этапов оказалась неэффективной, с целью преодоления резистентности рекомендовано проведение курса электросудорожной терапии в виде монотерапии или на фоне применения АД из 8-12 сеансов (2-4 недели, 3 сеанса в неделю через день) [116, 226, 227].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 2).
Комментарии: ЭСТ можно применять на любой стадии лечения резистентной депрессии, в зависимости от клинической картины и от необходимости получения быстрого эффекта. Психотические депрессии с бредовыми переживаниями, выраженными психомоторным возбуждением или заторможенностью, высоким риском суицида, с отказом от приема пищи, противопоказаниями к фармакотерапии (напр., непереносимость или беременность) являются основными показаниями для раннего применения ЭСТ. Кроме того, ЭСТ следует рассматривать как средство более раннего выбора при известной эффективности метода в прошлых эпизодах [113, 114, 115, 116].
Эффективность курса составляет 50–80% и превышает все другие стратегии. Поэтому при отсутствии противопоказаний с целью противодействия дальнейшего затягивания и хронификации депрессии ЭСТ следует предпочесть всем другим методам этого этапа. В настоящее время в качестве стандарта безопасности используется модифицированная ЭСТ с кратковременным внутривенным наркозом, применением миорелаксантов и искусственной вентиляции легких, при которой почти полностью устраняется судорожный компонент припадка. ЭСТ характеризуется хорошей безопасностью и переносимостью (нежелательные явления возникают в 0,4% случаев и не имеет абсолютных противопоказаний, кроме повышенного внутричерепного давления [227]. Необходимо проявлять осторожность у больных с цереброваскулярной недостаточностью, сердечно-сосудистыми заболеваниями, например, недавно перенесенным инфарктом миокарда, ишемией миокарда, застойной сердечной недостаточностью, аритмией или имеющими кардиостимулятор, а также с пациентами с абдоминальной аневризмой и тяжелым остеопорозом. Среди побочных эффектов наиболее важными являются мнестические нарушения в период лечения, которые менее выражены при унилатеральном наложении электродов [228].
-
Пациентам с ДЭ с терапевтической резистентностью, у которых терапия первого, второго и третьего этапов оказалась неэффективной, с целью преодоления резистентности рекомендована одномоментная отмена психофармакотерапии [229].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5).
Комментарии: Метод был разработан и широко апробирован в 70-80-е годы прошлого века и имеет низкий ранг доказательности. Этап «насыщения» лекарственными препаратами при проведении одномоментной отмены предполагает наращивание доз ТЦА и антихолинергических средств (иногда в схему также включается антипсихотическое средство) до максимально переносимых (т. е. до появления побочных эффектов) и длится 10-14 дней. Затем выполняется одномоментная отмена терапии. Для усиления эффекта отмены используют диуретики, обильное питье, в/в вливание физиологического раствора или плазмаферез. У половины больных критическая редукция депрессивной симптоматики наступает на 5-10-й день после фазы отмены. Для коррекции выраженных соматовегетативных расстройств в этот период назначаются симптоматические средства и анксиолитики – производные бензодиазепина.
Помимо ЭСТ и одномоментной отмены, можно попытаться использовать и другие, не применявшиеся ранее методы аугментации или комбинированной терапии III этапа, особенно с рангом рекомендации А1-В2, а также другие лекарственные методы аугментации АД.
-
Пациентам с ДЭ с терапевтической резистентностью, у которых терапия первого, второго и третьего этапов оказалась неэффективной, с целью преодоления резистентности рекомендовано сочетание СИОЗС с анксиолитиком – азаспиродекандиона производным – буспироном (частичный агонист рецепторов 5-НТ1А) [230, 231, 232].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 2).
-
Пациентам с ДЭ с терапевтической резистентностью, у которых терапия первого, второго и третьего этапов оказалась неэффективной, с целью преодоления резистентности рекомендована транскраниальная магнитная стимуляция (ТМС) либо в качестве монотерапии, либо для аугментации эффекта АД [233, 234, 235, 236].
Уровень убедительности рекомендаций – A (уровень достоверности доказательств – 1).
Комментарии: Высокочастотная импульсная или циклическая стимуляция (rTMC) (5-20 Гц) обычно оказывает умеренный стимулирующий эффект, а низкочастотная (1 Гц) – успокаивающий, противотревожный. Наиболее распространенным вариантом при терапевтически резистентной депрессии является высокочастотная унилатеральная rТМС с наложением на проекцию левой дорсолатеральной префронтальной коры. По сравнению с ЭСТ процедура менее эффективна, но значительно лучше переносится больными [114, 237, 238] и лучше корригирует когнитивные нарушения [239]. Кроме редко возникающей умеренной головной боли и дискомфорта в месте стимуляции, никаких побочных эффектов после 2-недельного курса ТМС не возникает. В редких случаях описывались спровоцированные ТМС эпилептические судороги [240]. Мета-анализы контролируемых исследований (при сравнении с процедурой псевдо-ТМС) стабильно показывают небольшой положительный эффект 2-недельного курса ТМС. В исследованиях применялось сочетание ТМС с СИОЗС [241, 242, 243, 244].
-
Пациентам с ДЭ с терапевтической резистентностью, у которых терапия первого, второго и третьего этапов оказалась неэффективной, с целью преодоления резистентности рекомендован метод электростимуляции мозга магнитно-конвульсивная терапия (МКТ), являющаяся вариантом импульсной rТМС с усилением мощности, необходимым для провокации эпилептиформного припадка [245, 246, 247].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 4).
Комментарии: при сопоставимой эффективности МКТ приводит к менее выраженным по сравнению с ЭСТ когнитивным и мнестическим нарушениям.
-
Пациентам с ДЭ с терапевтической резистентностью, у которых терапия первого, второго и третьего этапов оказалась неэффективной, с целью преодоления резистентности рекомендована электронейростимуляция головного мозга (транскраниальная прямая электростимуляция мозга, ТПЭСМ) [248, 249].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 2).
Комментарии: в случае неэффективности всех перечисленных этапов и особенно курса ЭСТ рекомендовано признать абсолютную резистентность и переходить к пятому этапу, включающему длительные курсы неиспользованных ранее АД, новые варианты комбинированной терапии, включая сочетание неселективных ингибиторов обратного захвата моноаминов, СИОЗС или СИОЗСН с ИМАО-А, или аугментации и другие противорезистентные мероприятия, в том числе новые методы электростимуляции мозга. При достижении эффекта необходимо продолжать эффективную терапию еще на протяжении 6–9 месяцев, добиваясь при этом полной редукции резидуальной симптоматики и достижения стабильной ремиссии [250].
-
Пациентам с ДЭ со смешанными чертами, у которых терапия первого, второго и третьего этапов оказалась неэффективной, рекомендовано проведение ЭСТ с целью купирования симптоматики и достижения ремиссии [251, 252, 253].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 4).
Комментарии: в случае неэффективности всех перечисленных этапов и ЭСТ рекомендованы альтернативные методы (ТМС, ТЦА, антипсихотические средства первого поколения) с целью преодоления резистентности, купирования симптоматики и достижения ремиссии [251].
5. Стабилизирующая терапия
-
Всем пациентам с единичным ДЭ или РДР вслед за купирующей терапией с целью стабилизации состояния и достижения полного восстановления рекомендуется проведение стабилизирующей терапии с использованием эффективного в купирующий период АД и сохранением прежней дозы в течение 4-6 месяцев [254, 255, 256].
Уровень убедительности рекомендаций – A (уровень достоверности доказательств – 1).
Комментарии. Риск обострений среди пациентов, не получающих стабилизирующей психофармакотерапии в первые полгода после прекращения симптомов депрессии, в среднем, равен 50%. Адекватная по срокам и дозе фармакотерапия снижает угрозу рецидива депрессии до 10% [257].
6. Противорецидивная (профилактическая) терапия
В настоящее время под профилактическим эффектом подразумевается способность ряда препаратов при длительном непрерывном приеме подавлять развитие рецидива или уменьшать выраженность очередной аффективной фазы.
-
Всем пациентам с РДР с целью предотвращения рецидивов рекомендовано непрерывное длительное (не менее 3-5 лет) применение психофармакотерапии с использованием доз препаратов, оказавшихся эффективными в период купирования депрессивной фазы и стабилизации состояния [255, 256, 258, 259, 260].
Уровень убедительности рекомендаций – A (уровень достоверности доказательств – 2).
-
Пациентам с РДР с целью нормализации когнитивного функционирования на этапе профилактической терапии рекомендовано применение СИОЗС, СИОЗСН [261, 262, 263, 263, 264, 265, 266]
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 2).
- или вортиоксетина [262, 263, 264, 267, 268, 269].
Уровень убедительности рекомендаций – A (уровень достоверности доказательств – 1).
Комментарии. Когнитивная дисфункция является одним из частых остаточных симптомов РДР, приводящих к социально-дезадаптивным моделям поведения и затруднениям в повседневной деятельности [270], а также к худшему ответу на терапию антидепрессантами вне зависимости от тяжести симптомов депрессии [271, 273]. Когнитивные нарушения, которые могут сохраняться после полного купирования аффективной симптоматики, препятствуют полноценной социальной реабилитации. Поэтому достижение «когнитивной ремиссии» на современном этапе определяется как важная цель для антидепрессивной терапии – [274]. Результаты большого числа РКИ и метаанализов, в которых целенаправленно изучалось влияние стандартных способов тимоаналептической терапии на когнитивные нарушения, показывают, что назначение антидепрессантов из групп СИОЗС, СИОЗСН и вортиоксетина в большинстве случаев способствует улучшению когнитивных функций, тогда как использование ТЦА, обладающих антихолинергическим действием, отрицательно влияет на них, в особенности при длительном применении [275]. К сожалению, крупных исследований, непосредственно сравнивающих влияние на когнитивные показатели отдельных антидепрессантов из групп СИОЗС и СИОЗСН не проводилось. Обнадеживающие результаты получены в нескольких открытых исследованиях с использованием флувоксамина [276, 277, 278], прокогнитивный эффект которого связывается с его высоким аффинитетом к сигма-1-рецепторам [279]. Наиболее убедительные данные в отношении способности улучшать когнитивные функции продемонстрированы для вортиоксетина, что объясняется его сродством к различным подтипам серотонинергических рецепторов, в частности, значительным антагонизмом к рецепторам 5-HT3A, многократно превышающим его сродство к другим подтипам рецепторов, с которыми он взаимодействует (5-HT1A, 5-HT1D и 5-НТ7) [280], что, предположительно, приводит к глутаматергической модуляции [281].
-
Пациентам с РДР при непереносимости АД и солей лития с целью предотвращения рецидивов рекомендовано проведение профилактической терапии #карбамазепином** в дозе 200-600 мг/сут [282, 283, 284].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 4).
Комментарии. Психофармакотерапия была и остается до настоящего времени единственным эффективным методом предотвращения рецидивов РДР. До введения в клиническую практику АД нового поколения для предотвращения рецидивов РДР использовались препараты нормотимического действия. Несмотря на эффективность противорецидивного действия солей лития при РДР в нескольких РКИ [285, 286], в настоящее время более изученными и признанными для профилактики РДР препаратами являются АД. #Карбамазепин** рекомендуется использовать при непереносимости АД и солей лития [17].
Уже первые исследования противорецидивной эффективности ТЦА [256, 286] при РДР показали их преимущество перед плацебо. Способность достоверно уменьшать риск рецидива депрессии выявлена также у препарата тетрациклической структуры (с различным механизмом действия) - миансерина [287]. Показано, что снижение дозы уменьшает эффективность профилактической терапии [256, 259]. В то же время, препятствием для длительного использования гетероциклических АД является почти неизбежное развитие у больных побочных эффектов, ограничивающее возможность применения адекватных доз препаратов. ТЦА не рекомендуются для профилактики РДР из-за кардиотоксичности и способности накапливаться в сердечной мышце при длительном приеме. Длительная терапия ТЦА допустима лишь в случае неэффективности других АД и только при условии регулярного контроля переносимости и ЭКГ. В отличие от ТЦА АД нового поколения обладают хорошей переносимостью во всем диапазоне дозировок, что является важным их преимуществом при проведении длительной терапии.
Целесообразность противорецидивной терапии при РДР на современном этапе обосновывается следующими фактами [288]:
-
около 50–80% пациентов с депрессивным расстройством отмечают в течение жизни повторное обострение;
-
риск обострений нарастает с возрастом и пропорционален числу перенесенных эпизодов;
-
с увеличением числа эпизодов длительность ремиссий сокращается;
-
имеются данные об эффективности АД в целях профилактики ДЭ;
-
терапевтический ответ на антидепрессивную терапию может ослабевать с увеличением числа перенесенных эпизодов;
-
с каждым эпизодом нарастает инвалидизация и снижается качество жизни пациентов.
При продолженной и профилактической терапии РДР применяются различные стратегии [289]:
1) Активная терапевтическая стратегия – продолжение фармакотерапии АД в полной терапевтической дозе (рекомендована при частом рецидивировании, значительной тяжести ДЭ и относительном соматоневрологическом благополучии пациентов).
2) Продолжение фармакотерапии АД в редуцированной дозе (рекомендуется при более благоприятной форме течения РДР. Очевидно, что в ряде случаев эффективная терапевтическая доза оказывается достаточно высокой, что сопровождается побочными эффектами. Известно, что большинство ТЦА при длительном применении обладают кардиотоксическим действием, многие АД гепатотоксичны, так что вопрос о целесообразности длительной терапии в больших дозах у некоторых категорий пациентов (пожилых, соматически неблагополучных) иногда решается в пользу уменьшения дозы АД. Стратегия может использоваться у пациентов с нетяжелыми формами депрессии (легкий ДЭ) или нечастыми депрессиями (2 и менее ДЭ за 5 лет).
3) Прекращение фармакотерапии АД по завершении долечивающей терапии (4-6 месяцев) с ранним началом лечения при первых признаках новой фазы (может использоваться у пациентов с нетяжелыми формами депрессии (легкий ДЭ) или нечастыми депрессиями (2 и менее ДЭ за 5 лет).
-
Всем пациентам при плановом окончании профилактической терапии или вынужденном преждевременном прекращении (из-за плохой комплаентности или соматических причин) с целью предотвращения симптомов отмены рекомендуется постепенное снижение дозы [290, 291, 292].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 2).
Комментарии: Период снижения дозы может занимать нескольких дней, недель или даже месяцев, в зависимости от дозы, продолжительности лечения и фармакологических свойств препарата, а также особенностей состояния пациента [293]. Необходимость постепенного снижения дозы обусловлена возможностью развития синдрома отмены приема антидепрессантов (СОПА)[384,385]. Обычно они транзиторны и быстро купируются при повторном назначении АД. Риск их развития тем выше, чем больше выражены антихолинергические свойства препарата, выше используемая доза и чем длительнее период приема. Среди АД новой генерации СОПА наиболее характерны для венлафаксина [290] и СИОЗС с коротким периодом полувыведения (напр., пароксетина**), и менее характерны для флуоксетина**. Резкая отмена ТЦА может вызвать холинергический феномен «отдачи» (гриппоподобное состояние, миалгия, схватывающие боли в животе). Чтобы избежать СОПА или скорректировать его проявления в случае решения прекратить прием антидепрессанта предлагается следующий алгоритм профилактики и ведения пациентов с синдромом отмены приема антидепрессантов (см. Приложение Б5)[384,386,387].
Больные, получающие длительную профилактическую терапию, нуждаются в регулярном наблюдении врача с целью выявления ранних признаков рецидива и своевременного их купирования, мониторирования возможных побочных эффектов терапии и соблюдения режима приема лекарств, проведении психотерапевтических мероприятий, направленных на мотивирование пациента к продолжению лечения, а также на оказание помощи в случае возникновения психотравмирующих ситуаций.
7. Иное лечение
Психотерапия
Оптимальный подход к ведению пациентов с депрессиями подразумевает сочетание биологических и психологических/психосоциальных методов воздействия, что соответствует современной биопсихосоциальной модели формирования психических расстройств, которая релевантна и для РДР. Некоторые виды психотерапии имеют доказанную эффективность как в качестве основного метода терапии депрессий, так и в качестве дополнения к фармакотерапии АД на любом этапе лечения, в том числе при терапии резистентных депрессий с тенденцией к хроническому течению и частым рецидивам [294, 295, 296, 297, 298]. Наибольшей доказательной базой в этом отношении обладает когнитивно-поведенческая терапия (КПТ), представляющая собой семейство психотерапевтических методик, связанных между собой сходством теоретических воззрений и технических приёмов. КПТ базируется на процессах переработки информации и является обучающим процессом, обеспечивающим пациента новым опытом [299]. Другими методами, целенаправленно изученным у больных с депрессией, являются интерперсональная (ИПТ) [300] и психодинамическая (ПДТ) психотерапия [301]. Данные методы психотерапии показали свою эффективность, сопоставимую с таковой при назначении антидепрессантов, по крайней мере, при депрессиях средней и легкой степени [302, 303, 304, 305]. Вместе с тем, согласно результатам крупных РКИ и метаанализов, наибольшая эффективность терапии депрессий достигается при сочетании этих методов психотерапии с фармакотерапией [294, 298, 303, 304, 305, 306, 307, 308].
В последние годы при лечении депрессии особое внимание уделяется новым методам психотерапии, которые с одной стороны исходят из парадигмы когнитивно-поведенческой терапии, а с другой стороны интегрируют в себе техники и подходы, заимствованные из других направлений. Среди них наибольшее распространение получили когнитивная терапия, основанная на осознанности (ТОО; англ. Mindfulness-based cognitive therapy, или MBCT) [309] и терапия принятия и ответственности (ТПО; англ. Acceptance and commitment therapy, или ACT) [310]. В последние годы активно развивается также новый подход сочетания различных вариантов психотерапии с методикой адаптивной виртуальной реальности [393, 394, 395, 396].
При проведении психотерапии, как и при фармакотерапии, следует регулярно, тщательно и систематично следить за ответом на лечение и безопасностью пациента. При определении частоты психотерапевтических сессий у конкретного больного врач должен рассмотреть комплекс факторов, включая вид и цели психотерапии, тяжесть симптомов, сопутствующие расстройства, комплаенс, доступность социальной поддержки. Частота визитов должна быть достаточной для создания и поддержания терапевтических взаимоотношений, обеспечения всех терапевтических вмешательств, отслеживания их влияния на симптомы депрессии и суицидальный риск.
-
Всем пациентам с ДЭ или РДР рекомендуется проведение различных методов психотерапии в сочетании с фармакотерапией с целью повышения эффективности лечения и улучшения социального функционирования больных [298, 303, 304, 305, 306, 307, 308, 311, 312, 313, 314, 315, 316].
Уровень убедительности рекомендаций – A (уровень достоверности доказательств – 1).
Комментарии. Комбинация одного из валидизированных методов психотерапии и фармакотерапии может применяться в качестве инициального лечения пациентов с легкой, умеренной и тяжелой депрессией и имеет ряд преимуществ по сравнению с использованием монотерапии антидепрессантами: улучшение показателей краткосрочного восстановления пациентов, более быстрый терапевтический ответ, снижение частоты рецидивов и выраженности резидуальной депрессивной симптоматики, улучшение долгосрочного социального функционирования, повышение комплаенса, более высокая удовлетворенность пациентов и снижение долгосрочных затрат на здравоохранение и социальные услуги [294, 312, 317, 318].
Проведение психотерапии у больных с депрессией является особенно целесообразным при наличии значимых психосоциальных стрессоров, межличностных и семейных конфликтов, сопутствующих личностных нарушений, предпочтений пациента, доступности квалифицированных специалистов, сведений о положительном ответе на определенную психотерапевтическую интервенцию в прошлом [295]. Сравнительное сопоставление различных методов психотерапии затруднительно в связи со значительным многообразием их разновидностей, вариабельностью получаемых результатов, а также прослеживающейся в ряде случаев пристрастностью авторов публикаций [319, 320]. Вместе с тем, по мнению некоторых авторов, ведущую роль в достижении терапевтического эффекта играют не столько специфические особенности метода, сколько неспецифические психологические факторы (например, качество контакта между пациентом и терапевтом, а также ожидания от эффектов терапии со стороны пациента и специалиста, осуществляющего терапию) [321].
Психотерапия является предпочтительным методом лечения у беременных и кормящих женщин, а также планирующих беременность, если отсутствуют строгие клинические показания для проведения фармакотерапии [322, 323](см. раздел 7. «Рекомендации по ведению больных депрессией во время беременности и в период подготовки к ней»).
-
Пациентам с ДЭ или РДР с целью с целью повышения эффективности лечения рекомендуется проведение КПТ путем коррекции когнитивных искажений и овладения навыками адаптивного мышления и поведения [303, 311, 313, 315, 324, 325, 326, 327, 328].
Уровень убедительности рекомендаций – A (уровень достоверности доказательств – 1).
Комментарии. С учетом того, что наибольшее количество РКИ и мета-анализов, подтверждающих эффективность психотерапии при депрессиях, посвящено КПТ, именно этот подход обычно рекомендуется в первую очередь. КПТ направлена выявление и отслеживание когнитивных искажений различного уровня, их коррекцию при помощи логики, психологических функциональных проб и заданий, а также путем выявления конструктивных альтернатив этим искажениям и их проверки на практике.
-
Пациентам с ДЭ или РДР с целью с целью повышения эффективности лечения рекомендуется проведение ИПТ путем разрешения проблем межличностной сферы [298, 304, 307, 313, 328, 329].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 2).
Комментарии. ИПТ депрессий акцентируется на дезадаптивных межличностных отношениях, таких как скорбь (осложненная утрата), межличностные ролевые конфликты и ролевые переходы, а также межличностные дефициты (скудность привязанностей). За счет переоценки текущих жизненных затруднений и соответствующих тренингов в процессе терапии пациенту оказывается помощь в формировании или восстановлении важных социальных навыков, что помогает сбалансировать его самооценку и оценку окружающего. При близких к ИПТ методах (например, при семейной или групповой терапии) психотерапевтическая работа обычно выходит за рамки текущих проблем. Тем не менее, видоизменение взаимоотношений пациента с окружающей микросоциальной средой остаются главным драйвером преодоления депрессии.
-
Пациентам с ДЭ или РДР с целью с целью повышения эффективности лечения рекомендуется проведение ПДТ путем углубленного самопознания пациентом своей психики и причин своего поведения [298, 308, 330, 331, 332, 333, 334].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 1).
Комментарии. Психодинамическая психотерапия нацелена на углубленное самопознание пациентом своей психики и причин своего поведения, что приводит к самоосвобождению от симптомов и страданий, связанных с депрессией. Возникающие в процессе терапии инсайты нередко сопровождаются корректирующими переживаниями, которые могут оказывать конструктивное влияние на поведение и стиль реагирования пациента. В центре внимания терапии обычно находятся отношения между пациентом и терапевтом, а также преодоление незрелых защит «Я», искажающих восприятие и переработку информации при депрессии. Основными приемами психодинамической психотерапии являются конфронтация, прояснение, интерпретация и проработка. Их суть заключается в повторяющемся обращении клиента к переживаниям, связанным с прошлым или текущими психологическими проблемами, их переоценке, в привитии навыка аналитического отношения к себе и жизни. Все это способствует развитию у пациента способности вступать в доверительные отношения, формированию более зрелых защит и расширению спектра переживаемых эмоций.
-
Пациентам с ДЭ или РДР с целью с целью повышения эффективности лечения рекомендуется проведение ТОО путем разъяснения больным роли негативных моделей мышления в возникновении депрессии и формировании у них осознанности на основе медитативных практик [298, 313, 335, 336, 337, 338, 339, 340, 341].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 1).
Комментарии. По существу ТОО базируется на активном применении медитативных практик, с целью взглянуть на себя и свои психические процессы как бы со стороны, перейдя в мета-когнитивную позицию. Указанная позиция позволяет пациенту «растождествиться» с дезадаптивными мыслями, чувствами и реакциями. Этот метод может использоваться более широко, поскольку является более доступным многим пациентам с депрессией, которые испытывают сложности при отслеживании и оспаривании имеющихся у них дисфункциональных когниций.
-
Пациентам с ДЭ или РДР с целью с целью повышения эффективности лечения рекомендуется проведение ТПО путем изменения у больных отношения к негативным мыслям и переживаниям с применением техник осознанности, техник принятия и техник, связанных с ценностями [310, 341, 342, 343, 344, 345].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 1).
Комментарии. ТПО является новой формой интегративной психотерапии, интегрирующей КПТ, ТОО, а также элементы гештальт-терапии и логотерапии на основе концепции метапознания. Этот метод в настоящее время становится все более популярным и в литературе имеются многочисленные данные о его эффективности при лечении депрессивных состояний. В основе этого метода лежит принцип отделения пациента от обусловленных депрессией дисфункциональных когниций, принятие им неприятных чувств и переживаний за счет занятия позиции наблюдателя, концентрации на текущем моменте и установлении контакта с настоящим. Существенной особенностью ТПО является оказание помощи пациенту в формулировании им собственных ценностей и попытках действовать в соответствии с ним.
Хирургическое лечение
В случае признания абсолютной резистентности ДЭ возможно рассмотрение вопроса о целесообразности применения некоторых хирургических методов лечения.
-
Пациентам с абсолютной резистентностью при применении консервативных методов лечения с целью преодоления резистентности и купирования симптоматики рекомендована имплантация программируемой системы в область блуждающего нерва (стимуляция блуждающего нерва, СБН), предполагающая непрямую стимуляцию мозга через блуждающий нерв [346, 347, 348, 349].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 2).
Комментарии: Небольшой генератор имплантируется слева над ключицей и с помощью электрода подключается к левому вагусу. Генератор посылает в нерв ритмические электрические импульсы в течение 30 секунд каждые 5 минут. К недостаткам метода следует отнести его инвазивный характер и ряд побочных эффектов (охриплость голоса, стимуляция кашлевого рефлекса и др.).
-
Пациентам с абсолютной резистентностью при применении консервативных методов лечения с целью преодоления резистентности и купирования симптоматики рекомендована имплантация внутримозговых электродов стереотаксическим методом (глубокая стимуляция мозга ГСМ), предполагающая стереотаксическое размещение миниатюрных электродов в определенных нейроанатомических областях мозга под контролем нейровизуализации [350, 351, 352].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 3).
Комментарии: электроды подключаются к проводнику, который соединен с имплантированным под кожу грудной клетки генератором импульсов для системы глубокой электростимуляции головного мозга. При терапевтически резистентных депрессиях целевыми зонами для билатерального размещения электродов являются подмозолистая часть поясной извилины, чечевицеобразное ядро, а также корковая зона Бродмана 25 (BA25). К недостаткам метода относятся инвазивность хирургической процедуры, ограниченная доступность и высокая стоимость методики, а также неопределенность в том, какие параметры стимуляции являются оптимальными.
Другие нелекарственные методы лечения
-
Пациентам с единичным ДЭ или РДР в дополнение к фармакотерапии для усиления или ускорения терапевтического эффекта АД рекомендовано применение следующих нелекарственных методов воздействия:
- Воздействие излучением видимого диапазона (светотерапия) [353, 354, 355];
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 1).
Комментарий: Применение светотерапии целесообразно прежде всего при сезонном аффективном расстройстве – подтипе РДР, при котором выявляется зависимость депрессивных эпизодов от времени года, обычно возникающих в осенне-зимний период.
- Депривация сна [356, 357];
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 2).
- Выполнение физических упражнений [358, 359, 360];
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 1).
- Проведение рефлексотерапии (электропунктура и электропунктура в рефлексотерапии, акупунктура токами крайне высокой частоты (КВЧ-пунктура)) [361, 362];
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 1).
- Назначение диетического питания при заболеваниях психической сферы (разгрузочно-диетическая терапия, РДТ) [363, 364];
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5).
- Низкоинтенсивная лазеротерапия (внутривенное облучение крови) (ВЛОК) [365, 366];
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5).
- Ультрафиолетовое облучение крови [367];
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5).
- Гипоксивоздействие (нормобарическая гипоксия) [368].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5).
- Тренировка с биологической обратной связью по электроэнцефалографии при заболеваниях центральной нервной системы и головного мозга [369].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 2).
- Плазмаферез [370].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 4).
- Ксенонотерапия [371].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 4).
Лечебное питание
Организация диетического лечебного питания пациентов с депрессивным эпизодом при стационарном лечении в медицинских организациях проводится в соответствии с приказами Министерства здравоохранения Российской Федерации от 5 августа 2003 г. № 330 «О мерах по совершенствованию лечебного питания в лечебно-профилактических учреждениях Российской Федерации», от 21 июня 2013 г. № 395н «Об утверждении норм лечебного питания» и от 23 сентября 2020 г. № 1008н «Об утверждении порядка обеспечения пациентов лечебным питанием» (Приложение А3).
Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
Рекомендации по ведению больных депрессией во время беременности и в период подготовки к ней
-
Рекомендовано назначение АД беременным с ДЭ или РДР по строгим клиническим показаниям: с целью купирования депрессивной симптоматики при выраженных аффективных проявлениях с тревогой, ажитацией, расстройствами сна и аппетита, усугубляющих соматическое состояние беременных и рожениц, при суицидальных мыслях и тенденциях, а также с целью предотвращения рецидива депрессии при высокой его вероятности [374, 375, 376, 377, 378, 379, 380, 381].
Уровень убедительности рекомендаций – B (уровень достоверности доказательств – 2).
Комментарии: вопрос о пользе или вреде применения антидепрессантов при лечении депрессии у беременных до сих пор остается открытым в связи с недостатком информации и сравнительных исследований, сложности и высокой ответственности проведения специальных исследований. Современные рекомендации категорически не запрещают использование антидепрессантов в период беременности. Скорее, они предлагают балансировать на основании оценки пользы/риска для матери и плода и применять индивидуальный подход к каждому случаю [382, 383].
Медицинская реабилитация
Медицинская реабилитация и санаторно-курортное лечение, медицинские показания и противопоказания к применению методов медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов
-
Всем пациентам с ДЭ или РДР рекомендуется проведение различных методов психотерапии (см. Подраздел 3.7. Иное лечение. Психотерапия) с целью поддержания ремиссии, снижения интенсивности рецидивирования и улучшения социального функционирования больных на профилактическом этапе лечения [294, 298, 303, 313, 314, 334, 337].
Уровень убедительности рекомендаций – A (уровень достоверности доказательств – 1).
-
Всем пациентам, а также родственникам пациентов с целью повышения осведомленности о природе заболевания, его течении, прогнозе и методах лечения рекомендуется применение групповой психообразовательной работы с больными с психическими расстройствами и расстройствами поведения и групповой психообразовательной работы с родственниками больного с психическими расстройствами и расстройствами поведения [240, 372, 373].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5).
Комментарии: Пациенту и его родственникам разъясняются порядок и правила приёма лекарственных средств, возможные побочные эффекты, необходимость госпитализации в психиатрический стационар или амбулаторного лечения и наблюдения врачом-психиатром. Психообразовательные методики решают следующие основные задачи:
- улучшение комплаенса и активное формирование приверженности длительной противорецидивной фармакотерапии;
- установление необходимого альянса между лечащим врачом, пациентом и его родственниками;
- соблюдение режима терапии и регулярного мониторирования лабораторных анализов, включая определение препарата в крови, и побочных эффектов терапии;
- полное восстановление уровня социального функционирования; распознавание ранних проявлений рецидивов и вероятных побочных эффектов;
- объективная оценка рисков, связанных с заболеванием и проводимой терапией (суицид, нарушения закона, злоупотребление ПАВ, беременность и др.).
Госпитализация
Организация оказания медицинской помощи
Оказание помощи больным с ДЭ или РДР осуществляется в соответствии с Приказом Министерства здравоохранения РФ от 14 октября 2022 г. № 668н «Об утверждении Порядка оказания медицинской помощи при психических расстройствах и расстройствах поведения» (вступает в силу с 1 июля 2023 г.).
Лечение пациентов с ДЭ легкой или средней степени при отсутствии суицидального риска (низком суицидальном риске) целесобразно проводить в амбулаторных условиях психоневрологического диспансера (центра психического здоровья, диспансерного отделения психиатрической больницы).
Показаниями для проведения стационарного лечения являются:
- ДЭ тяжелой степени без психотических симптомов или с психотическими симптомами;
- наличии высокого суицидального риска независимо от степени тяжести депрессии;
- неблагоприятные условия микросоциального окружения (например, у одиноких больных, проживающих отдельно от родственников) независимо от степени тяжести депрессии при наличии высокого риска резкого ухудшения состояния и появления суицидальных мыслей.
Выписка пациентов из психиатрического стационара должна осуществляться после успешного завершении этапа купирующей терапии и установления симптоматической ремиссии. Дальнейшее лечение (стабилизирующую и профилактическую терапию) может проводиться в амбулаторных условиях психоневрологического диспансера (центра психического здоровья, диспансерного отделения психиатрической больницы).
Профилактика
Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
Методов первичной профилактики РДР не существует. Хронический рецидивирующий характер течения РДР определяет необходимость проведения вторичной профилактики рецидивов заболевания. Вторичная профилактика заключается в проведении длительной противорецидивной терапии (см. Подраздел 3.6. Противорецидивная (профилактическая) терапия).
Основные правила вторичной профилактической терапии [373]:
- обсудить с пациентом преимущества и недостатки длительной терапии в сравнении с риском рецидива;
- установить контакт с пациентом с целью выявления первых признаков рецидива и своевременного их купирования; разработать программу здорового образа жизни для снижения риска рецидива;
- помогать пациенту в планировании и выполнении реабилитационных мероприятий;
- пересматривать лечебный план в случае возникновения коморбидных заболеваний и психосоциальных стрессов;
- проводить активное динамическое наблюдение с целью раннего выявления рецидива депрессивной симптоматики;
- использовать психотерапевтические методики для профилактики рецидивов
- проводить профилактическую фармакотерапию.
В соответствии с Приказом Министерства здравоохранения Российской Федерации от 30.06.2022 № 453н «Об утверждении Порядка диспансерного наблюдения за лицом, страдающим хроническим и затяжным психическим расстройством с тяжелыми стойкими или часто обостряющимися болезненными проявлениями» пациентам с РДР необходимо установление диспансерного наблюдения в случае возникновения хронического и затяжного течения с часто обостряющимися болезненными проявлениями (психотического регистра и/или суицидальными тенденциями), в связи с которыми осуществлялась госпитализация в медицинскую организацию, оказывающую психиатрическую помощь в стационарных условиях.
Информация
Источники и литература
-
Клинические рекомендации Российского общества психиатров
- 1. Международная классификация болезней (10 пересмотр). Классификация психических и поведенческих расстройств. Санкт-Петербург, 1994; 300 с. 2. Мосолов С.Н. Современные биологические гипотезы рекуррентной депрессии (обзор). Журнал неврологии и психиатрии им. С.С. Корсакова, 2012; т. 112, № 11-2: с. 29-40. 3. Nestler E.J., Barrot M., DiLeone R.J. et al. Neurobiology of depression. Neuron 2002; 34: 13–25. 4. Lozano A.M., Mayberg H.S., Giacobbe P. et al. Subcallosal cingulate gyrus deep brain stimulation for treatment-resistant depression. Biological Psychiatry 2008; 64 (6): 461-467. 5. Vos T., Flaxman A.D., Naghavi M. et al. Years lived with disability (YLDs) for 1160 sequelae of 289 diseases and injuries 1990-2010: a systematic analysis for the Global Burden of Disease Study 2010. Lancet 2013, 380 (9859): 2163-2196. 6. WHO Guidelines. Depression and other common mental disorders: global health estimates. 2017. 22с. 7. WHO. World Health Organization The global burden of disease: 2004 update. 8. American Psychiatric Association. Diagnostic and Statistical Manual of Mental Disorders, 5th ed. Washington, DC: American Psychiatric Association; 2013. 9. Benazzi F. Reviewing the diagnostic validity and utility of mixed depression (depressive mixed states). Eur Psychiatry. 2008; 23(1): 40–48. 10. Benazzi F. The role of gender in depressive mixed state. Psychopathology 2003;36:213-7. 11. Goldberg J.F., Perlis R.H., Bowden C.L., et al. Manic symptoms during depressive episodes in 1,380 patients with bipolar disorder: findings from the STEP–BD. Am J Psychiatry. 2009; 166(2): 173–181. 12. Hu J., Mansur R., McIntyre R.S. Mixed specifier for bipolar mania and depression: highlights of DSM–5 changes and implications for diagnosis and treatment in primary care. Prim Care Companion CNS Disord. 2014; 16(2). 13. Sato T., Bottlender R., Sievers M., Schröter A., Kleindienst N., Möller H.J. Evaluating the inter-episode stability of depressive mixed states. J Affect Disord. 2004; 81(2): 103–113. 14. Solé E., Garriga M., Valentí M., Vieta E. Mixed features in bipolar disorder. CNS Spectr. 2017: 1–7. 15. Vieta E., Valentí M. Mixed states in DSM–5: implications for clinical care, education, and research. J Affect Disord. 2013; 148(1): 28–36. 16. Рекуррентные депрессии // Расстройства аффективного спектра / Краснов В.Н. – М.: Практическая медицина, 2011. – Глава 5. – С. 70-99. 17. Краснов В.Н. Рекуррентное депрессивное расстройство//Психиатрия: национальное руководство / гл. ред.: Ю.А. Александровский, Н.Г. Незнанов. - 2-е изд., перераб. и доп. — М.: ГЭОТАР-Медиа, - 2018. – С.633-703. 18. Maurer D.M., Raymond T.J., Davis B.N. Depression: screening and diagnosis. Am Fam Physician. 2018;98(8):508-515. 19. Цукарзи Э.Э. Суицид: оценка рисков и первая помощь // Современная терапия психических расстройств. – 2011. – № 2. – С. 30–39. 20. Benazzi F., Akiskal H.S. Psychometric delineation of the most discriminant symptoms of depressive mixed states. Psychiatry Res. 2006; 141(1): 81–88. 21. Faedda G.L., Marangoni C., Reginaldi D. Depressive mixed states: a reappraisal of Koukopoulos’ criteria. J Affect Disord. 2015; 176: 18–23. 22. Koukopoulos A., Sani G. DSM–5 criteria for depression with mixed features: a farewell to mixed depression. Acta Psychiatr Scand. 2014; 129(1): 4–16. 23. Maj M. “Mixed” depression: drawbacks of DSM–5 (and other) polythetic diagnostic criteria. J Clin Psychiatry. 2015; 76(3): e381–e382. 24. Malhi G.S., Lampe L., Coulston C.M., et al. Mixed state discrimination: a DSM problem that want go away? J Affect Disord. 2014; 158: 8–10. 25. Olgiati P., Serretti A., Colombo C. Retrospective analysis of psychomotor agitation, hypomanic symptoms, and suicidal ideation in unipolar depression. Depress Anxiety. 2006; 23(7): 389–397. 26. Perugi G., Angst J., Azorin J.M. et al. Mixed features in patients with a major depressive episode: the BRIDGE–II–MIX study. J Clin Psychiatry. 2015; 76(3): e351–e358. 27. Sani G., Napoletano F., Vohringer P.A. et al. Mixed depression: clinical features and predictors of its onset associated with antidepressant use. Psychother Psychosom.. 2014; 83(4): 213–221. 28. Sani G., Vohringer P.A., Napoletano F. et al. Koukopoulos’ diagnostic criteria for mixed depression: a validation study. J Affect Disord. 2014; 164: 14–18. 29. Stahl S., Morrissette D., Faedda G., Fava M., Goldberg J., Keck P. McIntyre R. Guidelines for the recognition and management of mixed depression. CNS Spectrums, 2017, 22(2), 203-219. 30. Takeshima M, Oka T. DSM–5-defined “mixed features” and Benazzi’s mixed depression: which is practically useful to discriminate bipolar disorder from unipolar depression in patients with depression? Psychiatry Clin Neurosci. 2015; 69(2): 109–116. 31. Мосолов С.Н., Костюкова Е.Г. Биполярное аффективное расстройство//Психиатрия: национальное руководство / гл. ред.: Ю.А. Александровский, Н.Г. Незнанов. - 2-е изд., перераб. и доп. — М.: ГЭОТАР-Медиа, - 2018. – С.704-799. 32. Hirschfeld R.M. Differential diagnosis of bipolar disorder and major depressive disorder. J Affect Disord. 2014;169(1):12-6. 33. Angst J., Gamma A., Bowden C.L., Azorin J.M., Perugi G., Vieta E., Young A.H. Diagnostic criteria for bipolarity based on an international sample of 5,635 patients with DSM-IV major depressive episodes. Eur Arch Psychiatry Clin Neurosci. 2012;262(1):3-11. 34. Angst J., Adolfsson R., Benazzi F., Gamma A., Hantouche E., Meyer T.D., Skeppar P., Vieta E., Scott J. The HCL-32: towards a self-assessment tool for hypomanic symptoms in outpatients. J Affect Disord. 2005;88(2):217-33. 35. Мосолов С.Н., Ялтонская П.А., Сенько О.В., Курсаков А.А., Алфимов П.В., Ангст Ж. Выявление гипомании у пациентов с рекуррентной депрессией с помощью нового опросника HCL-33 // Российский психиатрический журнал. 2021. №6. С. 59-69 DOI:10.47877/1560-957Х-2021-10607 36. Расстройства аффективного спектра в общей медицинской практике// Расстройства аффективного спектра / Краснов В.Н. – М.: Практическая медицина, 2011. – Раздел II. – С. 241-352. 37. Иванец Н.Н., Винникова М.А. Психические расстройства и расстройства поведения, вызванные употреблением психоактивных веществ//Психиатрия: национальное руководство / гл. ред.: Ю.А. Александровский, Н.Г. Незнанов. - 2-е изд., перераб. и доп. — М.: ГЭОТАР-Медиа, - 2018. – С.1344-1401. 38. Davis L., Uezato A., Newell J.M., Frazier E. Major depression and comorbid substance use disorders. Curr Opin Psychiatry. 2008;21(1):14-8. 39. Myrick H., Cluver J., Swavely S., Peters H. Diagnosis and treatment of co-occurring affective disorders and substance use disorders. Psychiatr Clin North Am. 2004 Dec;27(4):649-59. 40. Weintraub M.J., Van de Loo M.M., Gitlin M.J., Miklowitz D.J. Self-harm, affective traits, and psychosocial functioning in adults with depressive and bipolar disorders. J Nerv Ment Dis. 2017; 205(11):896–899. 41. Vulser H, Wiernik E, Hoertel N, Thomas F, Pannier B, Czernichow S, Hanon O, Simon T, Simon JM, Danchin N, Limosin F, Lemogne C. Association between depression and anemia in otherwise healthy adults. Acta Psychiatr Scand. 2016 Aug;134(2):150-60. doi: 10.1111/acps.12595. Epub 2016 May 30. PMID: 27238642. 42. Steffen A., Nübel J., Jacobi F., Bätzing J., Holstiege J. Mental and somatic comorbidity of depression: a comprehensive cross-sectional analysis of 202 diagnosis groups using German nationwide ambulatory claims data. BMC Psychiatry. 2020;20(1):142. 43. Penninx B.W., Milaneschi Y., Lamers F., Vogelzangs N. Understanding the somatic consequences of depression: biological mechanisms and the role of depression symptom profile. BMC Med. 2013;11:129. 44. Maier W., Falkai P. The epidemiology of comorbidity between depression, anxiety disorders and somatic diseases. Int Clin Psychopharmacol. 1999 May;14 Suppl 2:S1-6. 45. Howren M.B., Lamkin D.M., Suls J. Associations of depression with C-reactive protein, IL-1, and IL-6: a meta-analysis. Psychosom Med. 2009 Feb;71(2):171-86.
Информация
Список сокращений
АД – антидепрессант
АВП – антипсихотические средства второго поколения
АПП – антипсихотические средства первого поколения
АТХ - анатомо-терапевтическо-химическая классификация
БАР – биполярное аффективное расстройство
ВОЗ – Всемирная организация здравоохранения
ГМСМ – глубокая магнитная стимуляция мозга
ГСМ – глубокая стимуляция мозга
ДЭ – депрессивный эпизод
ИМАО-А – ингибиторы моноаминоксидазы типа А
ИПТ – интерперсональная (межличностная) психотерапия
КПТ – когнитивно-поведенческая психотерапия
КТ – компьютерная томография
МКБ-10 – Международная классификация болезней, травм, и состояний, влияющих на здоровье 10-го пересмотра
МКТ – магнито-конвульсивная терапия
МРТ – магнито-резонансная томография
ПАВ – психоактивные вещества
ПДТ – психодинамическая психотерапия
РДР – рекуррентное депрессивное расстройство
РДТ – разгрузочно-диетическая терапия
РКИ – рандомизированные контролируемые исследования
РЭГ – реоэнцефалография
СБН – стимуляция блуждающего нерва
СИОЗС – селективные ингибиторы обратного захвата серотонина
СИОЗСН – селективные ингибиторы обратного захвата серотонина и норадреналина (в соответствии с АТХ классификацией: другие антидепрессанты)
ТМС – транскраниальная магнитная стимуляция
ТОО – терапия, основанная на осознанности
ТПО – терапия принятия и ответственности
ТПЭСМ – транскраниальная прямая электростимуляция мозга
ТРЦА – тетрациклические антидепрессанты (в соответствии с АТХ классификацией: другие антидепрессанты)
ТТГ – тиреотропный гормон
ТЦА – трициклические антидепрессанты (в соответствии с АТХ классификацией: неселективные ингибиторы обратного захвата моноаминов)
ЭКГ – электрокардиография
ЭЭГ – регистрация электрокардиограммы
ЭСТ – электросудорожная терапия
Термины и определения
Антипсихотические средства второго поколения – группа препаратов, умеренно и/или избирательно влияющих на дофаминергические рецепторы, обладающих меньшим, по сравнению с АПП, риском возникновения экстрапирамидных побочных эффектов и применяемых при терапии ДЭ и РДР с целью купирования психотической симптоматики (в комбинации с АД), аугментации действия АД либо купирования ДЭ со смешанными чертами. К ним относятся: #рисперидон**, кветиапин**, арипипразол, #карипразин**, оланзапин**, #брекспипразол, #луразидон**, #зипрасидон, #амисульприд.
Антипсихотические средства первого поколения - группа препаратов с выраженным антагонизмом к дофаминергическим рецепторам, обладающих высоким риском возникновения экстрапирамидных побочных эффектов; при ДЭ и РДР применяются ограниченно в некоторых случаях для аугментации действия АД. К ним относятся: сульпирид**, флупентиксол**.
Выздоровление – состояние полной ремиссии длительностью более 6 месяцев.
Неполная ремиссия – период, во время которого отмечается значительное улучшение, но симптомы, не достигающие синдромального единства, сохраняются.
Обострение – возобновление симптоматики до уровня значительной степени выраженности в период ремиссии (до выздоровления).
Повторный эпизод – развитие нового эпизода после выздоровления от предыдущего.
Полное выздоровление (восстановление) - полный возврат социального и трудового функционирования без какой-либо остаточной депрессивной симптоматики.
Полная ремиссия – отсутствие каких-либо признаков аффективного расстройства на протяжении 6 месяцев.
Резистентность к психофармакотерапии – отсутствие терапевтического эффекта на два курса адекватной терапии антидепрессантами (АД) различных групп при достаточных дозах и длительности проведения.
Ремиссия (симптоматическая) – выраженность симптоматики по шкале Гамильтона для оценки депрессий меньше 7 баллов и/или по шкале Монтгомери-Асберг меньше 10 баллов.
Терапевтический эффект (респонс) - 50%-ное улучшение симптоматики по психометрическим шкалам для оценки депрессий.
Критерии оценки качества медицинской помощи
Критерии оценки качества первичной медико-санитарной помощи взрослым при депрессивном эпизоде, рекуррентном депрессивном расстройстве (коды по МКБ - 10: F32, F33)
|
№ п/п |
Критерии оценки качества |
Оценка выполнения |
|---|---|---|
|
1. |
Выполнен прием (осмотр, консультация) врача-психиатра первичный с психопатологическим обследованием и оценкой риска суицидального поведения |
Да/Нет |
|
2. |
Выполнено назначение антидепрессантов (в зависимости от медицинских показаний и при отсутствии медицинских противопоказаний) |
Да/Нет |
|
3. |
Выполнена социально-реабилитационная работа и/или психотерапия, и/или групповая психообразовательная работа с больными с психическими расстройствами и расстройствами поведения, и/или групповая психообразовательная работа с родственниками больного с психическим расстройством и расстройством поведения |
Да/Нет |
|
4. |
Выполнен прием (осмотр, консультация) врача-психиатра повторный с проведением оценки эффективности лечения |
Да/Нет |
Критерии оценки качества специализированной медицинской помощи взрослым депрессивном эпизоде, рекуррентном депрессивном расстройстве (коды по МКБ - 10: F32, F33)
|
№ п/п |
Критерии оценки качества |
Оценка выполнения |
|---|---|---|
|
1. |
Выполнен ежедневный осмотр врачом-психиатром с наблюдением и уходом среднего и младшего медицинского персонала в отделении стационара с оценкой эффективности курса терапии |
Да/Нет |
|
2. |
Выполнена регистрация электрокардиограммы |
Да/Нет |
|
3. |
Проведено лечение антидепрессантами (в зависимости от медицинских показаний и при отсутствии медицинских противопоказаний) |
Да/Нет |
|
4. |
Выполнена социально-реабилитационная работа и/или психотерапия, и/или групповая психообразовательная работа с больными с психическими расстройствами и расстройствами поведения, и/или групповая психообразовательная работа с родственниками больного с психическим расстройством и расстройством поведения |
Да/Нет |
Приложение А1. Состав рабочей группы по разработке и пересмотру клинических рекомендаций
-
Ахапкин Роман Витальевич – доктор медицинских наук, член Российского общества психиатров
-
Бобров Алексей Евгеньевич – доктор медицинских наук, профессор, член Российского общества психиатров
-
Вазагаева Тамара Иродионовна – кандидат медицинских наук, член Российского общества психиатров
-
Костюкова Елена Григорьевна – кандидат медицинских наук, член Российского общества психиатров
-
Мазо Галина Элевна – доктор медицинских наук, член Российского общества психиатров
-
Мосолов Сергей Николаевич – доктор медицинских наук, профессор, член Исполкома Российского общества психиатров, Заслуженный деятель науки РФ
-
Хасанова Айпери Кылычбековна – член Российского общества психиатров.
Все авторы подтверждают отсутствие конфликта интересов.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория данных клинических рекомендаций:
-
Врачи-психиатры
-
Врачи-психотерапевты
-
Медицинские психологи
-
Врачи общей практики (семейные врачи)
1. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)
|
УДД |
Расшифровка |
|---|---|
|
1 |
Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа |
|
2 |
Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа |
|
3 |
Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования |
|
4 |
Несравнительные исследования, описание клинического случая |
|
5 |
Имеется лишь обоснование механизма действия или мнение экспертов |
2. Шкала оценки уровней достоверности доказательств (УДД)для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)
|
УДД |
Расшифровка |
|---|---|
|
1 |
Систематический обзор РКИ с применением мета-анализа |
|
2 |
Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением мета-анализа |
|
3 |
Нерандомизированные сравнительные исследования, в т.ч. когортные исследования |
|
4 |
Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай-контроль» |
|
5 |
Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов |
3. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)
|
УУР |
Расшифровка |
|---|---|
|
A |
Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными) |
|
B |
Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными) |
|
C |
Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными) |
Порядок обновления клинических рекомендаций – пересмотр 1 раз в 3 года и не чаще 1 раза в 6 месяцев.
Приложение А3. Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов, инструкции по применению лекарственного препарата
-
Федеральный закон от 21.11.2011 №323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации».
-
Федеральный закон от 02.07.1992 №3185-1 (ред. от 03.07.2016) «О психиатрической помощи и гарантиях прав граждан при ее оказании».
-
Приказ Минздрава России от 14.10.2022 N 668н "Об утверждении Порядка оказания медицинской помощи при психических расстройствах и расстройствах поведения" (Зарегистрировано в Минюсте России 14.11.2022 N 70940)
-
Приказ Минздрава России от 30.06.2022 N 453н "Об утверждении Порядка диспансерного наблюдения за лицом, страдающим хроническим и затяжным психическим расстройством с тяжелыми стойкими или часто обостряющимися болезненными проявлениями"(Зарегистрировано в Минюсте России 28.07.2022 N 69429)
-
Приказ Министерства Здравоохранения Российской Федерации от 20.12.2012 №1219н «Об утверждении стандарта первичной медико-социальной помощи при депрессиях легкой и средней степени тяжести и смешанном тревожном и депрессивном расстройстве в амбулаторных условиях психоневрологического диспансера (диспансерного отделения, кабинета)».
-
Приказ Минздрава России от 10.05.2017 N 203н "Об утверждении критериев оценки качества медицинской помощи" (Зарегистрировано в Минюсте России 17.05.2017 N 46740)
-
Приказ Минздрава РФ от 20.05.2022 N 342н «Об утверждении порядка прохождения обязательного психиатрического освидетельствования работниками, осуществляющими отдельные виды деятельности, его периодичности, а также видов деятельности, при осуществлении которых проводится психиатрическое освидетельствование» (Зарегистрировано в Минюсте России 30 мая 2022 г. N 68626)
-
Приказ Минздрава России от 30.06.2022 N 451н "Об утверждении Порядка проведения медицинского психиатрического освидетельствования" (Зарегистрировано в Минюсте России 28.07.2022 N 69435)
-
Приказ Министерства Здравоохранения Российской Федерации от 20.12.2012 №1226н «Об утверждении стандарта первичной медико-социальной помощи при депрессиях (ремиссиях) в амбулаторных условиях психоневрологического диспансера (диспансерного отделения, кабинета)».
-
Приказ Министерства Здравоохранения Российской Федерации от 29.12.2012 №1661н «Об утверждении стандарта специализированной медицинской помощи при депрессии (рецидив) в стационарных условиях».
-
Приказ Министерства здравоохранения Российской Федерации от 5 августа 2003 г. No330 «О мерах по совершенствованию лечебного питания в лечебно-профилактических учреждниях Российской Федерации».
-
Приказ Министерства здравоохранения Российской Федерации от 21 июня 2013 г. № 395н «Об утверждении норм лечебного питания».
-
Приказ Министерства здравоохранения Российской Федерации и от 23 сентября 2020 г. № 1008н «Об утверждении порядка обеспечения пациентов лечебным питанием».
Таблица 2. Рекомендуемые дозы АД
|
Генерическое название |
Стартовая доза (мг/с) |
Диапазон доз (мг/с) |
|---|---|---|
|
Селективные ингибиторы обратного захвата серотонина |
||
|
Пароксетин** |
20 |
20–50 |
|
Сертралин** |
50 |
50–200 |
|
Флувоксамин |
50-100 |
100–300 |
|
Флуоксетин** |
20 |
20–80 |
|
Циталопрам |
20 |
20–40 |
|
Эсциталопрам |
10 |
10–20 |
|
Селективные ингибиторы обратного захвата серотонина и норадреналина (в соответствии с АТХ – другие антидепрессанты) |
||
|
Венлафаксин |
75 |
75–375 (>225 в стационарных условиях) |
|
Дулоксетин |
60 |
60–120 |
|
Неселективные ингибиторы обратного захвата моноаминов (трициклические АД) |
||
|
Амитриптилин** |
50–75 |
150–300 (>150 в стационарных условиях) |
|
Имипрамин** |
25–75 |
150–300 (>200 в стационарных условиях) |
|
Кломипрамин** |
50–75 |
100-250 |
|
Пипофезин** (в соответствии с АТХ – другие антидепрессанты) |
25–50 |
150-500 |
|
Норадренергические и специфические серотонинергические АД (в соответствии с АТХ – другие антидепрессанты) |
||
|
Миансерин |
30 |
60–90 |
|
Миртазапин |
15–30 |
15–45 |
|
Специфические серотонинергические АД (в соответствии с АТХ – другие антидепрессанты) |
||
|
Тразодон |
100 |
150–600 (>450 в стационарных условиях) |
|
Ингибиторы моноаминоксидазы типа А |
||
|
Пирлиндол (в соответствии с АТХ – другие антидепрессанты) |
50–75 |
150–400 |
|
Мелатонинергические АД (в соответствии с АТХ – другие антидепрессанты) |
||
|
Агомелатин** |
25 |
25-50 |
|
Серотонинергические модуляторы (в соответствии с АТХ – другие антидепрессанты) |
||
|
Вортиоксетин |
10 |
10–20 |
Таблица 3. Профили побочных эффектов АД 1 (адаптирована из публикации Bauer M., Pfennig A., Severus E. et al., 2013 [86]).
|
Международное название |
Антихолинергические |
Тошнота/гастроинтестинальные |
Седация |
Инсомния/ажитация |
Сексуальная дисфункция |
Ортостатическая гипотензия |
Прибавка веса |
Специфические побочные эффекты |
Летальность при передозировке |
|---|---|---|---|---|---|---|---|---|---|
|
Пароксетин** |
+ |
++ |
- |
++ |
++ |
- |
- |
Ингибирующее действие на CYP2D62 |
Низкая |
|
Сертралин** |
- |
++ |
- |
++ |
++ |
- |
- |
|
Низкая |
|
Флувоксамин |
- |
++ |
+ |
++ |
++ |
- |
- |
Ингибирующее действие на CYP1A2, CYP2C192 |
Низкая |
|
Флуоксетин** |
- |
++ |
- |
++ |
++ |
- |
- |
Ингибирующее действие на CYP2D62 |
Низкая |
|
Циталопрам |
- |
++ |
- |
++ |
++ |
- |
- |
|
Низкая |
|
Эсциталопрам |
- |
++ |
- |
++ |
++ |
- |
- |
|
Низкая |
|
Венлафаксин |
- |
++ |
- |
++ |
++ |
- |
- |
Гипертензия |
Низкая |
|
Дулоксетин |
- |
++ |
- |
++ |
+ |
- |
- |
|
Низкая |
|
Амитриптилин** |
+++ |
- |
+++ |
- |
+ |
+++ |
+++ |
ЭКГ-изменения (нарушения проводимости); снижение порога судорожной готовности |
Высокая |
|
Имипрамин** |
++ |
- |
+ |
++ |
+ |
++ |
++ |
ЭКГ-изменения (нарушения проводимости); снижение порога судорожной готовности |
Высокая |
|
Кломипрамин** |
+++ |
+ |
+ |
+ |
++ |
++ |
++ |
ЭКГ-изменения (нарушения проводимости); снижение порога судорожной готовности |
Средняя |
|
Миансерин |
+ |
- |
++ |
- |
- |
+ |
+ |
Изменения формулы крови (редко) |
Низкая |
|
Миртазапин |
- |
- |
++ |
- |
- |
+ |
++ |
|
Низкая |
|
Тразодон |
- |
+ |
++ |
- |
++ |
+ |
+ |
Приапизм (редко) |
Низкая |
|
Агомелатин** |
- |
+ |
- |
- |
- |
- |
- |
Повышение активности печеночных ферментов |
Низкая |
|
Вортиоксетин |
- |
++ |
- |
++ |
+ |
- |
- |
|
Низкая |
1 Выраженность побочных эффектов: +++ (значительная), ++ (умеренная), + слабая, – (очень слабая или отсутствие)
2 Указаны только клинически значимые ингибирующие эффекты на ферменты семейство цитохромов P450
Приложение Б. Алгоритмы действий врача
Б1. Блок-схема «Этапы ведения пациента (взрослые) с ДР или РДР»
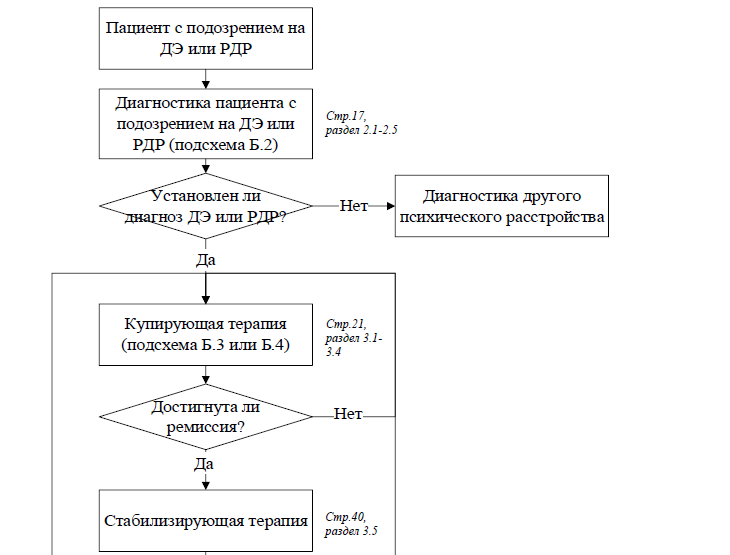
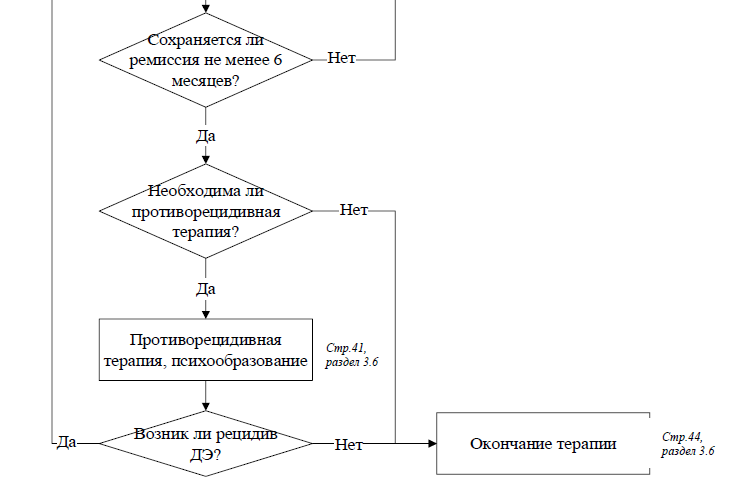
Б2. Подсхема «Диагностика пациента (взрослые) с ДР или РДР»
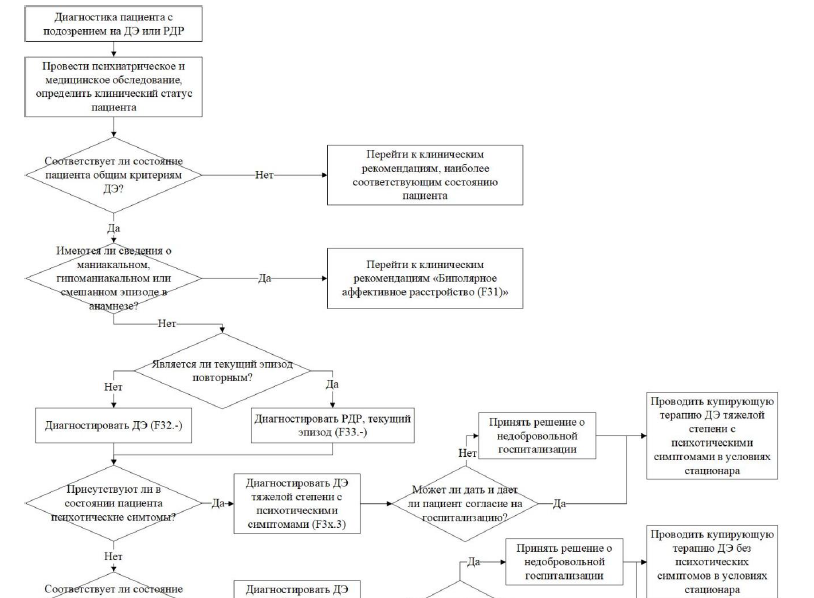
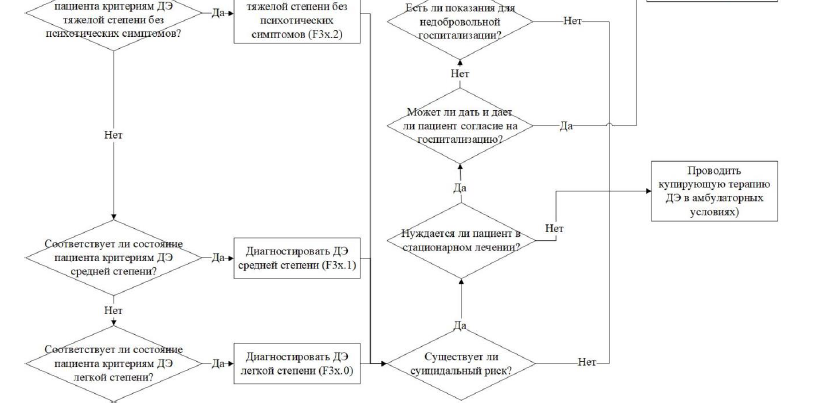
Б3. «Купирующая терапия ДЭ без психотических симптомов»
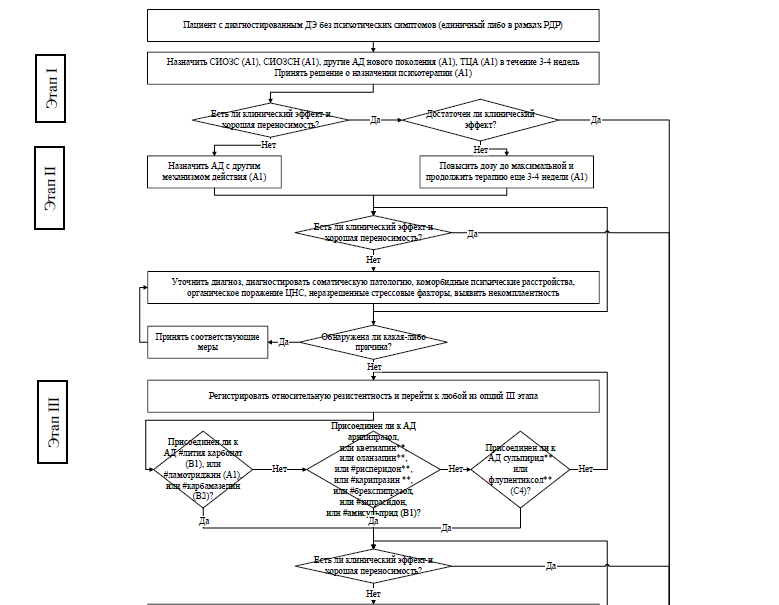
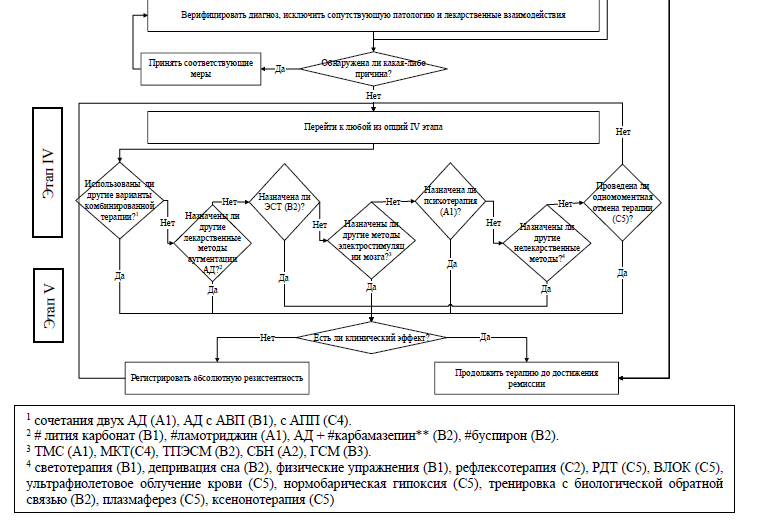
Б4. Подсхема «Купирующая терапия ДЭ со смешанными чертами»
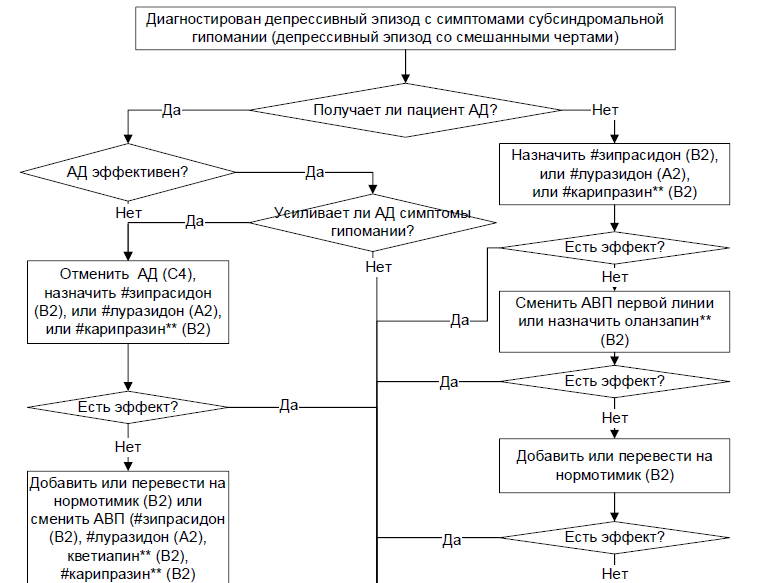
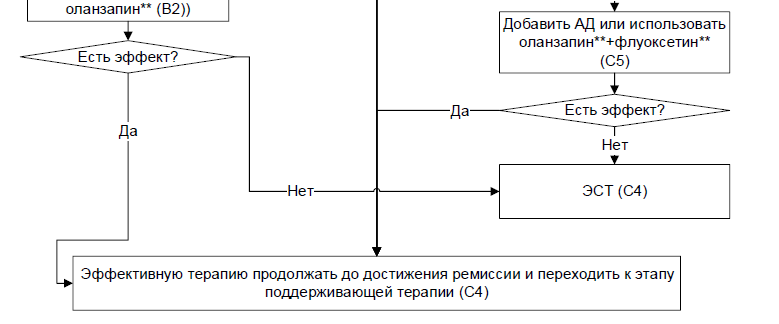
Приложение Б5. Алгоритм профилактики и ведения пациентов с синдромом отмены приема антидепрессантов (СОПА)
Примечание. АД – антидепрессант, СИОЗС – селективные ингибиторы обратного захвата серотонина, СИОЗСН - селективные ингибиторы обратного захвата серотонина и норадреналина, СОПА – синдром отмены приема антидепрессантов
В случае принятия решения о прекращении длительной терапии антидепрессантами, постепенное снижение дозы АД является наиболее предпочтительным, а при высоком риске синдрома отмены приема антидепрессантов (СОПА) желательно максимально медленное снижение дозы, при этом нет единых рекомендаций по продолжительности периода постепенного снижения АД и минимальной дозе, до которой следует сократить прием ЛП перед прекращением его приема. Если не удалось избежать СОПА, при его легкой выраженности медикаментозная терапия не показана, и достаточно проинформировать пациента о временном характере симптомов. При умеренной выраженности СОПА необходимо проведение симптоматической терапии. При тяжелой выраженности симптомов при отмене АД или значительном снижении его дозы можно воспользоваться следующими опциями, которые равноценны между собой, то есть не имеют определенной последовательности их применения: 1) возобновить АД в минимально эффективной дозе или в той дозе, при которой не было симптомов отмены, после чего отменить его более дробным и медленным титрованием; 2) при отмене АД из группы СИОЗС или СИОЗСН можно перейти на флуоксетин с прекращением приема исходного АД после нескольких недель лечения флуоксетином и постепенной отменой последнего в последующем, при отмене АД из других групп можно перейти на фармакологически сходный АД с более длительным периодом полувыведения и в дальнейшем постепенно отменить оба АД как в случае с переходом на флуоксетин.
Приложение В. Информация для пациента
Пациенту и его родственникам необходимо в доступной форме рассказать о природе заболевания, его проявлениях, механизме действия лекарственных препаратов, вероятных побочных эффектах, объяснить необходимость их длительного приема.
Необходимо сообщить сообщать больному следующую информацию:
- название лекарственного препарата;
- необходимость его регулярного приема для лечения заболевания или купирования тех или иных симптомов;
- как определить эффективно ли применение препарата и что делать при отсутствии этих признаков;
- когда и как принимать лекарственный препарат, включая связь с приемом пищи;
- что делать при пропуске приема очередной дозы;
- длительность приема;
- наиболее вероятные побочные эффекты и что делать при их возникновении;
- предосторожности применения, возможное влияние на работу, вождение автомобиля, взаимодействие с алкоголем и другими препаратами, возможность неблагоприятного влияние на плод в случае наступления беременности, необходимость контрацепции при приеме препарата и т.д.;
- альтернативные методы терапии и ориентировочную стоимость курса терапии.
Крайне важно добиться договоренности с пациентом о строгом соблюдении назначенной ему схемы терапии. При этом нужно объяснить, что в случае возникновения любого дискомфорта, связанного с приемом лекарственного препарата, необходимо сообщить об этом врачу, так как это является основанием для коррекции дозы или смены препарата. Не следует самостоятельно прерывать лечение.
Необходимо выявить индивидуальные симптомы, которые указывают на риск развития рецидива у данного пациента, и замотивировать пациента на обращение к врачу при их появлении. Это даст шанс на более быстрое купирование рецидива вне стен стационара.
Приложение Г1-ГN. Шкалы оценки, вопросники и другие оценочные инструменты состояния пациента, приведенные в клинических рекомендациях
Приложение Г1. Шкала Гамильтона для оценки депрессии
Название на русском языке: Шкала Гамильтона для оценки депрессии
Оригинальное название: Hamilton Rating Scale for Depression (HDRS-17)
Источник: Hamilton M. Development of a rating scale for primary depressive illness. Br J Soc Clin Psychol 1967; 6(4):278–96.
Williams JB. A structured interview guide for the Hamilton Depression Rating Scale. Arch Gen Psychiatry 1988; 45(8):742–7.
Тип (подчеркнуть):
- шкала оценки
- индекс
- вопросник
- другое (уточнить):
Назначение: количественная оценка состояния пациентов с депрессивными расстройствами до, во время и после лечения (наблюдения клинической динамики)
Содержание (шаблон):
Инструкции:
-
Пожалуйста, проинформируйте пациента, что для достижения цели опроса, необходимо очень точно отвечать на вопросы.
-
Пожалуйста, последовательно изучите каждый пункт
-
Упоминаемым периодом для оценки является неделя, предшествующая опросу, за исключением пунктов 8, 9 (во время опроса) и 16 (перед эпизодом).
-
Для каждого пункта выберите выражение, которое лучше всего характеризует пациента (пометьте только один ответ).
-
Пожалуйста, напишите примечания к каждому пункту.
|
1. СНИЖЕННОЕ НАСТРОЕНИЕ (переживания подавленности или печали, безнадежности, беспомощности, собственной малоценности) 0 Отсутствует 1 Сообщает о своих переживаниях только при расспросе 2 Сообщает свои переживания спонтанно вербальным образом 3 Выражает свои переживания невербальным образом, т.е. мимикой, позой или жестами, голосом и готовностью к плачу 4 Пациент как в спонтанных высказываниях, так и невербальным образом выражает только эти чувства |
Основание для оценки ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… |
|---|---|
|
2. ЧУВСТВО ВИНЫ 0 Отсутствует 1 Высказывает самоупреки или идеи самоуничижения; считает, что подвел других 2 Идеи собственной виновности или мучительные размышления о прошлых ошибках или грехах 3 Настоящее заболевание расценивается как наказание; бредовые идеи виновности. 4 Вербальные галлюцинации обвиняющего и осуждающего содержания и/или угрожающие зрительные галлюцинации |
Основание для оценки ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… |
|
3. СУИЦИДАЛЬНЫЕ НАМЕРЕНИЯ 0 Отсутствует 1 Ощущение малоценности жизни; говорит, что жить не стоит 2 Желание смерти или какие-либо мысли о возможности собственной смерти 3 Суицидальные высказывания или жесты 4 Попытки самоубийства (любая серьезная попытка оценивается как «4»). |
Основание для оценки ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… |
|
4. БЕССОННИЦА: РАННЯЯ (ТРУДНОСТИ ПРИ ЗАСЫПАНИИ) 0 Отсутствие затруднений при засыпании 1 Жалобы на эпизодические затруднения при засыпании (напр., дольше чем 1/2 часа) 2 Жалобы на невозможность заснуть каждую ночь |
Основание для оценки ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… |
|
5. БЕССОННИЦА: СЕРЕДИНА НОЧИ 0 Отсутствует 1 Жалобы на беспокойный сон в течение всей ночи 2 Пробуждения в течение ночи - любой подъем с постели оценивается как «2» (исключая физиологические потребности) |
Основание для оценки ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… |
|
6. БЕССОННИЦА ПОЗДНЯЯ: РАННИЕ УТРЕННИЕ ЧАСЫ 0 Отсутствует 1 Просыпается в ранние утренние часы, но снова засыпает 2 При пробуждении заснуть повторно не удается |
Основание для оценки ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… |
|
7. РАБОТОСПОСОБНОСТЬ И АКТИВНОСТЬ 0 Никаких затруднений не испытывает 1 Мысли и ощущение несостоятельности, чувство усталости и слабости, связанное с деятельностью: работой или хобби 2 Утрата интереса к деятельности: работе или хобби, выраженная непосредственно в жалобах или косвенно по степени проявляемого им безразличия к окружающему, нерешительности (чувство потребности в дополнительном усилии приступить к работе или проявить активность) 3 Уменьшение реального времени проявления активности или снижение продуктивности. В условиях стационара оценка "3" выставляется, если активность пациента проявляется в течение не менее трех часов в день (работа в отделении или хобби), кроме обычных действий по обслуживанию самого себя 4 Отказ от работы вследствие настоящего заболевания; в стационаре оценка "4" выставляется, если пациент вообще не проявляет активности или не справляется даже с рутинной бытовой деятельностью без посторонней помощи |
Основание для оценки ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… |
|
8. ЗАТОРМОЖЕННОСТЬ (замедленность мышления и речи, нарушение способности концентрировать внимание, снижение моторной активности) 0 Нормальная речь и мышление 1 Легкая заторможенность в беседе 2 Заметная заторможенность в беседе 3 Беседа с больным затруднена 4 Полный ступор |
Основание для оценки ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… |
|
9. ВОЗБУЖДЕНИЕ (во время беседы) 0 Отсутствует 1 Суетливость 2 Беспокойные движения руками, теребление волос и т.д. 3 Подвижность, неусидчивость 4 Заламывание рук, кусание ногтей, выдергивание волос, покусывание губ |
Основание для оценки ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… |
|
10. ПСИХИЧЕСКАЯ ТРЕВОГА 0 Отсутствует 1 Субъективное напряжение и раздражительность 2 Беспокойство по незначительным поводам 3 Тревога, отражающаяся в выражении лица и речи 4 Спонтанно излагает свои тревожные опасения |
Основание для оценки ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… |
|
11. СОМАТИЧЕСКАЯ ТРЕВОГА (физиологические проявления тревоги:
(отмечайте согласно частоте и тяжести симптомов) 0 Отсутствие 1 Легкая 2 Умеренная 3 Тяжелая 4 Крайне тяжелая (вплоть до функциональной недостаточности) |
Основание для оценки ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… |
|
12. СОМАТИЧЕСКИЕ СИМПТОМЫ, ЖЕЛУДОЧНО-КИШЕЧНЫЕ 0 нет 1 потеря аппетита, но ест без помощи персонала, ощущение тяжести в желудке 2 трудно есть без помощи персонала, просит слабительное или другое лекарство для ЖКТ |
Основание для оценки ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… |
|
13. ОБЩИЕ СОМАТИЧЕСКИЕ СИМПТОМЫ 0 нет 1 тяжесть в конечностях, спине или голове. Боли в пояснице, головные и мышечные боли. Утрата энергии и истощение 2 любые, ясно выраженные симптомы учитываются как 2 |
Основание для оценки ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… |
|
14. ПОЛОВЫЕ СИМПТОМЫ (такие, как например утрата либидо, менструальные проблемы) 0 отсутствуют 1 средне 2 сильно |
Основание для оценки ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… |
|
15. ИПОХОНДРИЯ 0 отсутствует 1 иногда появляются мысли о здоровье 2 поглощен мыслями о здоровье 3 частые жалобы, просьбы о помощи и т.п. 4 ипохондрический бред |
Основание для оценки ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… |
|
16. ПОТЕРЯ ВЕСА 0 не потерял в весе или вес потерян по ДРУГОЙ причине, не связанной с настоящим заболеванием 1 подозревается потеря в весе по причине теперешнего заболевания 2 пациент уверенно подтверждает потерю веса из-за депрессии |
Основание для оценки ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… |
|
17. КРИТИКА 0 подтверждает подавленность и заболевание ИЛИ в данное время не в депрессии 1 подтверждает заболевание, но причиной тому ставит плохую пищу, переутомление, вирус, нужду в отдыхе и т.п. 2 вообще отвергает, что болен |
Основание для оценки ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… ……………………………… |
Сумма баллов:
Ключ (интерпретация): 0—7 — норма
8—13 — лёгкое депрессивное расстройство
14—18 — депрессивное расстройство средней степени тяжести
19—22 — депрессивное расстройство тяжелой степени
более 23 — депрессивное расстройство крайне тяжёлой степени
Пояснения: клинического интервью занимает примерно 20—25 минут
Приложение Г2. Шкала Монтгомери – Асберг для оценки депрессии
Название на русском языке: Шкала Монтгомери – Асберг для оценки депрессии
Оригинальное название: Montgomery-Asberg Depression Rating Scale (MADRS)
Источник: Montgomery SA, Asberg M. A new depression scale designed to be sensitive to change. Br J Psychiatry. 1979;134:382-9..
Тип (подчеркнуть):
- шкала оценки
- индекс
- вопросник
- другое (уточнить):
Назначение: количественная оценка тяжести состояния пациентов с депрессивными расстройствами до, во время и после лечения (наблюдения клинической динамики)
Содержание (шаблон):
Инструкции: Оценка должна основываться на клиническом интервью, в процессе которого вопросы задаются сначала в более общих формулировках, затем детально уточняется степень выраженности симптоматики в соответствии с критериями шкалы. Исследователь должен решить, соответствует ли выраженность симптоматики основным оценочным дефинициям шкалы (0, 2, 4, 6) или их промежуточным значениям (1, 3, 5).
Необходимо помнить, что для пациентов с депрессией случаи, когда правильная оценка на основании интервью затруднена, крайне редки. Если информация не может быть получена при расспросе пациента, для оценки по шкале она должна быть установлена на основании других объективных источников в соответствии с обычной клинической практикой.
|
1– ОБЪЕКТИВНЫЕ ПРИЗНАКИ ПОНИЖЕННОГО НАСТРОЕНИЯ
Проявления угнетенности, уныния, отчаяния (более выраженные, чем при обычном преходящем «плохом настроении»), проявляющиеся в речи, мимике и позе. Оцениваются в соответствии с глубиной и стойкостью снижения настроения.
0 Подавленность отсутствует
1
2 Выглядит подавленным, но легко оживляется
3
4 Выглядит печальным и несчастным большую часть времени
5
6 Постоянно выглядит угнетенным. Чрезвычайно подавлен.
|
|---|
|
2 – Субъективные признаки подавленности Сообщение пациента о депрессивном настроении, независимо от того, насколько оно проявляется внешними признаками. Включает упадок духа, угнетенность или чувство беспомощности и безнадежности. Оценивается в соответствии с интенсивностью, продолжительностью или степенью того, насколько, по описанию пациента, сниженное настроение связано с внешними событиями. 0 Эпизодическая подавленность, связанная с обстоятельствами 1 2 Печален или подавлен, но легко отвлекается 3 4 Глубокое чувство угнетенности или уныния; настроение еще подвержено влиянию внешних обстоятельств 5 6 Постоянное и неизменное чувство подавленности, отчаяния и угнетенности |
|
3 – ВНУТРЕННЕЕ НАПРЯЖЕНИЕ Чувство болезненного дискомфорта, смятения, раздражения, психического напряжения, доходящего до паники, сильного страха или душевной боли. 0 Спокоен. Лишь мимолетное внутреннее напряжение 1 2 Эпизодически испытывает раздражение и ощущение болезненного дискомфорта 3 4 Стойкое чувство внутренней напряженности или эпизодическая паника, которая требует усилий для ее преодоления 5 6 Неослабевающий страх или душевная боль. Непреодолимая паника |
|
4 – НАРУШЕНИЯ СНА Уменьшение продолжительности или глубины сна в сравнении с привычными для пациента характеристиками сна. 0 Сон не нарушен 1 2 Незначительное затруднение засыпания или несколько укороченный, поверхностный или прерывистый сон 3 4 Сон укорочен не менее, чем на 2 часа 5 6 Продолжительность сна менее 2-3 часов |
|
5 – СНИЖЕНИЕ АППЕТИТА Чувство утраты аппетита. Оценивается в соответствии со степенью утраты желания поесть или усилий заставить себя принять пищу. 0 Нормальный или повышенный аппетит 1 2 Несколько сниженный аппетит 3 4 Отсутствие аппетита. Пища не имеет вкуса 5 6 Необходимо принуждение для приема пищи |
|
6 – НАРУШЕНИЯ КОНЦЕНТРАЦИИ ВНИМАНИЯ Трудности собраться с мыслями вплоть до утраты способности сконцентрироваться. Оценивается в соответствии с интенсивностью, частотой и степенью утраты способности сконцентрировать внимание. 0 Нет трудностей концентрации 1 2 Эпизодически трудно собраться с мыслями 3 4 Затруднения концентрации и длительного сосредоточения со снижением способности читать или вести беседу 5 q 6 Утрата способности читать или вести беседу без значительных усилий |
|
7 – УСТАЛОСТЬ Затруднения начать какую-либо деятельность или замедленность начала и выполнения повседневной деятельности 0 Трудности в начале деятельности сомнительны, отсутствие замедленности 1 2 Затруднение начать активную деятельность 3 4 Трудности начать рутинные действия, сопряженные с затратой сил 5 6 Сильная вялость, неспособность делать хоть что-нибудь без помощи |
|
8 – Неспособность испытывать чувства Субъективное ощущение снижения интереса к окружающему или деятельности, обычно доставляющим удовольствие. Снижение способности адекватно эмоционально реагировать на внешние события или людей 0 Нормальный интерес к окружающему и людям 1 2 Снижение способности получать удовольствие от обычных интересов 3 4 Утрата интереса к окружающему, утрата чувств к друзьям и близким 5 6 Явления эмоционального паралича, неспособность испытывать гнев, горе или удовольствие, мучительное отсутствие чувств к родственникам и друзьям |
|
9 – ПЕССИМИСТИЧЕСКИЕ МЫСЛИ Идеи собственной вины, малоценности, самоуничижения, греховности или раскаяния. 0 Отсутствие пессимистических мыслей 1 2 Эпизодические мысли о собственной неспособности добиваться успеха, самоупреки и самоуничижение 3 4 Постоянное самообвинение или конкретные, но еще сохраняющие рациональность, идеи вины или греха. Нарастающая пессимистическая оценка будущего 5 6 Бредовые идеи полного краха, раскаяния или неискупаемого греха; абсурдное и непоколебимое самообвинение. |
|
10 – СУИЦИДАЛЬНЫЕ МЫСЛИ Чувство, что жить больше не стоит, что естественная смерть – желаемый исход; мысли и приготовления к самоубийству. Суицидальные попытки сами по себе не должны изменять оценку. 0 Доволен жизнью или принимает ее такой, какая она есть 1 2 Усталость от жизни. Лишь мимолетные суицидальные мысли 3 4 Возможно лучше было бы умереть; суицидальные мысли становятся привычными, а самоубийство рассматривается как возможный способ решения проблем при отсутствии конкретных суицидальных планов или намерений 5 6 Конкретное планирование самоубийства при первой возможности; активные приготовления к самоубийству |
Сумма баллов:
Ключ (интерпретация): 0—6 — норма
7—19 — лёгкое депрессивное расстройство
20—34 — депрессивное расстройство средней степени тяжести
более 34 — депрессивное расстройство тяжелой степени
Пояснения: клинического интервью занимает примерно 20—25 минут
Приложение Г3. HCL-33. Опросник для выявления гипомании
Название на русском языке: HCL-33. Опросник для выявления гипомании
Оригинальное название: Hypomania Checklist (HCL-33)
Источник: (официальный сайт разработчиков, публикация с валидацией):
Мосолов С.Н., Ялтонская П.А., Сенько О.В., Курсаков А.А., Алфимов П.В., Ангст Ж. Выявление гипомании у пациентов с рекуррентной депрессией с помощью нового опросника HCL-33 // Российский психиатрический журнал. 2021. №6. С. 59-69 DOI:10.47877/1560-957Х-2021-10607
Mosolov S.N., Yaltonskaya P.A., Senko O.V., Angst J. Validation of the Russian version of the hypomania checklist (HCL-33) for the detection of bipolar disorder in patients with a current diagnosis of recurrent depression // Journal of Affective Disorders Reports, 2021; Vol. 4, p. 1-7 (100086) https://doi.org/10.1016/j.jadr.2021.100086
Тип (подчеркнуть):
- шкала оценки
- индекс
- вопросник
- другое (уточнить):
Назначение: выявление гипоманий в анамнезе.
Содержание (шаблон):
В различные периоды жизни все люди испытывают изменения или перепады энергичности, активности и настроения («периоды подъемов» и «периоды спадов»). Целью этого опросника является изучение «периодов подъема»
1) Прежде всего, укажите, как Вы сегодня, по сравнению с Вашим обычным состоянием:
(пожалуйста, выберите только одно утверждение из перечисленных)

2) Как Вы обычно оцениваете себя по сравнению с другими людьми?
Вне зависимости от того, как Вы чувствуете себя сейчас, укажите, как вы обычно воспринимаете себя по другими людьми. Выберите наиболее подходящую формулировку из перечисленных ниже:
По сравнению с другими людьми мой уровень активности, энергичности и настроения…
(пожалуйста, выберите только одно утверждение из перечисленных)

3) Попробуйте припомнить состояние “подъема”
Как Вы себя тогда чувствовали? Пожалуйста, ответьте на перечисленные утверждения вне зависимости от Вашего нынешнего состояния


4) Влияние «периодов подъема» на разные аспекты Вашей жизни:

5) Как Ваши близкие реагировали, на Ваши «периоды подъема», и что они об этом говорили?

6a) Сколько длился Ваш самый долгий в жизни “период подъема”?
(Пожалуйста, отметьте только Один вариант)

6b) Как правило (в среднем) сколько длится ваш “период подъема”?
(Пожалуйста, отметьте только Один вариант)

7) За последние 12 месяцев были ли у Вас “периоды подъема”?
Да Нет
8) Если Да, попробуйте оценить, сколько дней вы провели в состояние подъема за последние 12 месяцев
Суммарно около ______ дней
Два последних вопроса касаются Вашего темперамента:
9) Можете ли Вы сказать, что Вам по натуре свойственны периоды подъемов и спадов?
Да Нет
10) Иногда для вас характерны внезапные перепады настроения?
Да Нет
Приложение Г4. Колумбийская шкала серьёзности суицидальных намерений
Название на русском языке: Колумбийская шкала серьёзности суицидальных намерений
Оригинальное название: Columbia Suicide Severity Rating Scale (С-SSRS)
Источник: Posner K, Brown GK, Stanley B, Brent DA, Yershova KV, Oquendo MA, Currier GW, Melvin GA, Greenhill L, Shen S, Mann JJ. The Columbia-Suicide Severity Rating Scale: initial validity and internal consistency findings from three multisite studies with adolescents and adults. Am J Psychiatry. 2011 Dec;168(12):1266-77.
Тип (подчеркнуть):
- шкала оценки
- индекс
- вопросник
- другое (уточнить):
Назначение: оценка тяжести суицида и суицидального риска.
Содержание (шаблон):
| СУИЦИДАЛЬНЫЕ ИДЕИ |
|
|---|---|
|
Задайте вопросы 1 и 2. Если в обоих случаях ответ отрицательный, переходите к разделу «Суицидальное поведение». Если на вопрос 2 получен ответ»да», то задайте вопросы 3, 4 и 5. Если на вопрос 1 и/или 2 получен ответ «да», заполните ниже секцию «Интенсивность суицидных идей». |
|
|
1. Желание умереть Пациент подтверждает, что его посещают мысли о желании умереть или перестать жить, или же о желании заснуть и не просыпаться. Возникало ли у Вас желание умереть или заснуть и не просыпаться? Если да, опишите: |
Да Нет |
|
2. Активные неспецифические мысли о самоубийстве Общие неспецифические мысли о желании покончить с собой/совершить самоубийство «Я думал(а) о том, чтобы убить себя» при отсутствии размышлений о способах самоубийства / сопутствующих средствах, намерения или плана в период наблюдения за пациентом. Думали ли Вы, в самом деле, о том, чтобы убить себя? Если да, опишите: |
Да Нет |
|
3. Актуальные суицидальные идеи, включая размышления о способе самоубийства (не о плане), при отсутствии намерения действовать Пациент подтверждает, что его посещают мысли о самоубийстве и что в течение периода наблюдения он/она думал(а) хотя бы об одном способе самоубийства. Данная ситуация отлична от такой, когда пациент разработал конкретный план: время, место или детали метода самоубийства (например, пациент думал о способе самоубийства, но не о конкретном плане). Сюда относятся люди, которые скажут: «Я думал(а) о передозировке таблеток, но так и не построил(а) конкретного плана о том, когда, где и как осуществить это …. И я бы никогда не довел(а) дело до конца». Думали ли Вы о том, как Вы могли бы это сделать? Если да, опишите: |
Да Нет |
|
4. Актуальные суицидальные идеи, включая некоторое намерение действовать при отсутствии конкретного плана. Активные мысли о самоубийстве при заявлении пациента о некотором намерении действовать в соответствии с этими мыслями, в отличие от подобного утверждения: «Такие мысли посещают меня, но я определенно не стану ничего предпринимать». Посещали ли Вас подобные мысли, и было ли у Вас какое-нибудь намерение действовать в соответствии с ними? Если да, опишите: |
Да Нет |
|
5. Актуальные суицидальные идеи с конкретным планом и намерением Мысли о самоубийстве, включая план с полностью или частично проработанными деталями и некоторое намерение пациента осуществить этот план. Начали ли Вы разрабатывать или уже разработали детальный план самоубийства? Намереваетесь ли Вы осуществить этот план? Если да, опишите: |
Да Нет |
|
ИНТЕНСИВНОСТЬ СУИЦИДАЛЬНЫХ ИДЕЙ |
|
|---|---|
|
Тип идеи Тип № (1-5) Описание идеи Первое исследование Наиболее опасные идеи: _____________ _____________________________________________ |
Вся жизнь – Момент, когда он/она испытывал(а) самое сильное желание покончить с собой |
|
Следующие ниже характеристики должны быть оценены по отношению к самой сильной по интенсивности суицидной идеи (по шкале от 1 до 5, где 1 – наименьший по интенсивности показатель, а 5 – наибольший). Спросите его/ее, когда он/она испытал(а) самое сильное желание покончить с собой. |
Наиболее опасные |
|
Частота Сколько раз Вас посещали подобные мысли? Реже одного раза в неделю Раз в неделю 2-5 раз в неделю Каждый день или почти каждый день Многократно каждый день |
_ |
|
Продолжительность Когда подобные мысли посещают Вас, как долго они длятся? Они мимолетны – несколько секунд или минут Менее часа / недолго 1-4 часа / долго 4-8 часов / большую часть дня Более 8 часов / они устойчивы или постоянны |
_ |
|
Контролируемость Могли /можете ли Вы при желании прекратить думать о самоубийстве или желании умереть? С легкостью может контролировать такие мысли Может контролировать такие мысли с незначительными затруднениями Может контролировать такие мысли с некоторыми затруднениями Может контролировать такие мысли с большими затруднениями Не в состоянии контролировать такие мысли Не пытается контролировать такие мысли |
_ |
|
Сдерживающие факторы Есть ли что-то или кто-то (например, семья, религия, страх перед болью / смертью), что удержало Вас от стремления к смерти или от попыток осуществления мыслей о самоубийстве? Сдерживающие факторы определенно удержали Вас от попытки самоубийства Вероятно, сдерживающие факторы удержали Вас Вы не уверены, что сдерживающие факторы не удержали Вас Скорее всего, сдерживающие факторы не удержали Вас Сдерживающие факторы определенно не удержали Вас Данный пункт не применим |
_ |
|
Основания суицидальных идей Какие основания были у Вас для того, чтобы думать о желании умереть или самоубийстве? Вы хотели умереть для того, чтобы прекратить боль или перестать испытывать то, что Вы испытывали (иными словами, Вы не могли продолжать жить, испытывая эту боль или то, что Вы испытывали), или же Вашей целью было привлечение внимания, месть или получение отклика других людей? Или и то, и другое? Исключительно для того, чтобы привлечь внимание, отомстить или добиться отклика других людей Большей частью для того, чтобы привлечь внимание, отомстить или добиться отклика других людей В равной степени для того, чтобы привлечь внимание, отомстить или добиться отклика других людей и для того, чтобы прекратить / остановить боль Большей частью для того, чтобы прекратить / остановить боль (Вы не могли продолжать жить, испытывая эту боль или то, что Вы испытывали) Исключительно для того, чтобы прекратить или остановить боль (Вы не могли продолжать жить, испытывая эту боль или то, что Вы чувствовали) Данный пункт не применим |
_ |
|
СУИЦИДАЛЬНОЕ ПОВЕДЕНИЕ (Отметьте все, что имело место, при условии, что речь идет о разных случаях; Вы должны спросить обо всех типах попытки суицида) |
Вся жизнь |
|---|---|
|
Истинная попытка самоубийства: Акт, потенциально направленный против самого себя, совершенный, по крайней мере, с некоторым желанием умереть в результате данного акта. Осуществленные действия отчасти замышлялись как способ убить себя. Намерение убить себя необязательно должно быть стопроцентным. Акт может считаться истинной попыткой самоубийства, если с данным актом ассоциируется хоть какое-нибудь намерение / желание умереть. Реальное нанесение себе повреждений или увечий необязательно, достаточно потенциальной возможности нанесения себе повреждений или увечий. Если человек нажимает на курок, держа пистолет во рту, но пистолет слома, и поэтому человек не наносит себе повреждений, то это считается попыткой самоубийства. Установление преднамеренности: Даже если человек отрицает свое намерение / желание умереть, преднамеренность его действий может быть клинически установлена на основании его поведения или на основании обстоятельств. Например, случаи, когда речь идет о смертельно опасном действии, которое определенно не является несчастным случаем, и, следовательно, самоубийство является единственным возможным объяснением подобного действия (например, выстрел в голову, прыжок из окна с высокого этажа). Также можно сделать вывод о преднамеренности попытки самоубийства, если человек отрицает свое намерение умереть, однако считал, что его действия могут привести к смерти. Предпринимали ли Вы попытку самоубийства? Предпринимали ли Вы какие-либо действия с целью нанести себе вред? Предпринимали ли Вы какие-либо опасные действия, которые могли привести к Вашей смерти? Что Вы предпринимали? Совершали ли Вы __________ в качестве способа покончить с собой? Хотелось ли Вам умереть (хотя бы немного), когда Вы ___________? Пытались ли Вы покончить с собой, когда Вы _____________? Или полагали ли Вы, что можете умереть от _____________? Или Вы сделали это по совершенно другим причинам / безо ВСЯКОГО намерения убить себя (например, с целью снять напряжение, почувствовать себя лучше, вызвать сострадание или потому, что хотели, чтобы что-нибудь случилось)? (Самоповреждающее поведение, без намерения совершить самоубийство) Если да, опишите: Отмечалось ли у пациента несуицидальное самоповреждающее поведение? |
Да Нет
Общее количество попыток _
Да Нет |
|
Прерванная попытка самоубийства: Когда человека прерывают и ему не удается (по причине обстоятельств) начать действие, потенциально направленное против самого себя (иначе произошла бы истинная попытка самоубийства). Передозировка: Человек держит в руке таблетки, но ему не дают их проглотить. Как только человек проглатывает таблетки, попытка самоубийства считается скорее истинной, а не прерванной. Выстрел: Человек направил на себя пистолет, но кто-то забирает у него оружие или кто-то / что-то помешало ему нажать на курок. Как только человек спустил курок, даже если происходит осечка, попытка самоубийства считается истинной. Прыжок: Человек готов прыгнуть, но его хватают и стаскивают с края. Повешение: Человек завязал петлю вокруг шеи, но еще не повесился – его остановили. Случалось ли, что когда Вы начинали совершать какие –либо действия с целью покончить с собой, кто-то или что-то останавливал(о) Вас прежде, чем Вы фактически совершали что-либо? Если да, опишите: |
Да Нет
Общее количество прерванных попыток _ |
|
Остановленная попытка самоубийства: Когда человек начинает предпринимать шаги с целью осуществить попытку самоубийства, но останавливает себя раньше, чем фактически начинает совершать самодеструктивные действия. Примеры остановленных попыток самоубийства схожи с примерами прерванных попыток самоубийства, за исключением того, что человек останавливает себя сам, а не что-то другое останавливает его / ее. Случалось ли, что когда Вы начинали совершать какие-либо действия с целью покончить с собой, Вы останавливали себя прежде, чем Вы фактически совершали что-либо? Если да, опишите: |
Да Нет
Общее количество остановленных попыток |
|
СУИЦИДАЛЬНОЕ ПОВЕДЕНИЕ (Отметьте все, что имело место, при условии, что речь идет о разных случаях; Вы должны спросить обо всех типах попытки суицида) |
Вся жизнь |
|---|---|
|
Подготовительные действия или поведение: Действия, служащие приготовлением к предстоящей попытке самоубийства. К таким действиям можно отнести все, что выходит за рамки вербализации или мыслей, как то: приобретение средств для реализации конкретного способа самоубийства (например, покупка таблеток, оружия) или приготовления к собственной смерти в результате суицида (например, раздача своих вещей, написание предсмертной записки). Предпринимали ли Вы какие либо шаги с целью осуществить попытку самоубийства или приготовиться к самоубийству (например, приобретали таблетки, оружие, раздавали ценные вещи или писали предсмертную записку)? Если да, опишите: |
Да Нет |
|
Суицидальное поведение: Суицидальное поведение было выявлено во время периода наблюдения. |
Да Нет |
|
Отвечать только для истинных попыток самоубийства |
Дата самой недавней попытки: |
Дата наиболее тяжелой /опасной попытки: |
Дата самой первой попытки: |
|---|---|---|---|
|
Реальная опасность /ущерб здоровью: 0. Физических повреждений нет, или они весьма незначительны (например, неглубокие царапины). Незначительные физические повреждения (например, вялая речь, ожоги первой степени, легкое кровотечение, растяжения). Физические повреждения умеренной тяжести; требуется медицинская помощь (например, пациент в сознании, но сонлив, отчасти реагирует на внешние раздражители, ожоги второй степени, кровотечение из крупного сосуда). Физические повреждения средней тяжести; требуется госпитализация и, вероятно, интенсивная терапия (например, коматозное состояние с сохранением рефлексов, ожоги третьей степени, покрывающие менее 20% кожи, сильная, однако не смертельная потеря крови, серьезные переломы). Тяжелые физические повреждения; требуется госпитализация и интенсивная терапия (например, коматозное состояние без сохранения рефлексов, ожоги третьей степени, покрывающие более 20% кожи, сильная потеря крови с нестабильными признаками жизни, серьезные повреждения жизненно важных органов). Смерть. |
Ввести код
_ |
Ввести код
_
|
Ввести код
_
|
|
Потенциальная опасность: Отвечать, только если реальная опасность=0 Вероятная опасность истинной попытки самоубийства при отсутствии ущерба здоровью (в представленных ниже примерах, хотя определенные действия и не привели к реальным физическим повреждениям, они потенциально могли привести к фатальному исходу: человек сунул пистолет в рот и нажал на курок, но произошла осечка, и поэтому не было нанесено физических повреждений; человек лег на рельсы, по которым к нему приближался поезд, но его оттащили, и поезд его не переехал). 0 = Поведение, которое вряд ли приведет к травмам 1 = Поведение, которое, вероятно, приведет к травмам, но вряд ли повлечет за собой смерть 2 = Поведение, которое, вероятно, приведет к смерти, несмотря на возможность оказания медицинской помощи |
Ввести код
_ |
Ввести код
_
|
Ввести код
_ |
Сумма баллов:
Ключ (интерпретация): Оценка в тяжести суицидальных идей в «3» балла и выше свидетельствует о серьезном риске суицида. Оценка в «5» баллов, а также любые выявленные суицидальные действия означают наличие крайне высокого риска и абсолютной необходимости ургентных терапевтических мероприятий и госпитализации. Раздел «интенсивность суицидальных идей» позволяет более точно оценить тяжесть состояния, а также спрогнозировать его динамику.
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.