Глаукомы вторичные у взрослых
 Версия: Клинические рекомендации РФ 2024 (Россия)
Версия: Клинические рекомендации РФ 2024 (Россия)
Общая информация
Краткое описание
Общероссийская общественная организация «Общество офтальмологов России»,
Общероссийская общественная организация "Российское общество офтальмологов-глаукоматологов"
Одобрено Научно-практическим Советом Минздрава РФ
В соответствии с Правилами поэтапного перехода медицинских организаций к оказанию медицинской помощи на основе клинических рекомендаций, разработанных и утвержденных в соответствии с частями 3, 4, 6 –9 и 11 статьи 37 Федерального закона «Об основах охраны здоровья граждан в Российской Федерации», утвержденных постановлением Правительства Российской Федерации от 19.11.2021 № 1968 с изменения, клинические рекомендации применяются следующим образом:
– размещенные в Рубрикаторе после 1 января 2024 года – с 1 января 2025 года.
ID: 843_1
Классификация
Классификация заболевания или состояния (группы заболеваний или состояний)
Таблица 1 - Классификационная схема состояния уровня ВГД при глаукоме [2, 16]
| Уровень ВГД |
ВГД тонометрическое,
Pt (мм рт.ст.)
|
ВГД истинное,
Р0 (мм рт.ст.)
|
| Нормальное (А) | ≤25,0 | ≤ 21,0 |
| Умеренно повышенное (B) | 26-32 | 22-28 |
| Высокое (C) | ≥33 | ≥29 |
По характеру течения заболевания и клиническим характеристикам УГ подразделяют на:
Таблица 2 - Классификационная схема глаукомы по характеру течения болезни [16]
| Течение глаукомы | Клиническая характеристика |
| Стабилизированная | Отсутствие отрицательной динамики в состоянии ДЗН и ПЗ при продолжительном наблюдении за больным (не менее 6 месяцев) |
| Нестабилизированная | При повторных исследованиях регистрируют отрицательную динамику структурных (ДЗН, нервные волокна сетчатки) и функциональных (ПЗ) показателей |
При оценке динамики глаукомного процесса принимают во внимание также уровень ВГД и его соответствие «целевым» значениям.
Таблица 4 - Классификационная схема стадий глаукомы [16]
| Стадии | Признаки | |
| Поле зрения | Диск зрительного нерва | |
| I начальная | Границы ПЗ нормальные, небольшие изменения (скотомы) в парацентральных участках ПЗ (мелкие парацентральные скотомы, относительная скотома в зоне Бьеррума) | Асимметрия экскавации на двух глазах, вертикально-овальная форма экскавации, экскавация расширена, но не доходит до края ДЗН |
| II развитая | Сужение границ ПЗ с носовой стороны более чем на 10° или слияние мелких парацентральных скотом в дугообразную скотому | Экскавация ДЗН расширена, появляется краевая экскавация ДЗН |
| III далекозашедшая | Граница ПЗ с носовой стороны (или концентрически) находятся менее чем в 15° от точки фиксации. К этой стадии относят также случаи с сохранившимся только на периферии участком ПЗ при отсутствии центрального зрения | Краевая субтотальная экскавация ДЗН |
| IV терминальная | Утрата предметного зрения | Экскавация тотальная |
Разделение непрерывного глаукомного процесса на 4 (четыре) стадии носит условный характер. При определении стадии принимается во внимание состояния ПЗ и ДЗН.
2. Классификация неоваскулярной глаукомы
| Уровень ВГД |
ВГД тонометрическое,
Pt (мм рт.ст.)
|
ВГД истинное,
Р0 (мм рт.ст.)
|
| Нормальное (А) | ≤25,0 | ≤21,0 |
| Умеренно повышенное (B) | 26-32 | 22-28 |
| Высокое (C) | ≥33 | ≥29 |
По характеру течения заболевания и клиническим характеристикам НВГ подразделяют на
| Течение глаукомы | Клиническая характеристика |
| Стабилизированная | Отсутствие отрицательной динамики в состоянии ДЗН и ПЗ при продолжительном наблюдении за больным (не менее 6 месяцев) |
| Нестабилизированная | При повторных исследованиях регистрируют отрицательную динамику структурных (ДЗН, нервные волокна сетчатки) и функциональных (ПЗ) показателей |
При оценке динамики глаукомного процесса принимают во внимание также уровень ВГД и его соответствие «целевым» значениям.
По степени выраженности патологического процесса НВГ подразделяют на:
Таблица 4 – Классификационная схема стадий глаукомы [16]
| Стадии | Признаки | |
| Поле зрения | Диск зрительного нерва | |
| I начальная | Границы ПЗ нормальные, небольшие изменения (скотомы) в парацентральных участках ПЗ (мелкие парацентральные скотомы, относительная скотома в зоне Бьеррума) | Асимметрия экскавации на двух глазах, вертикально-овальная форма экскавации, экскавация расширена, но не доходит до края ДЗН |
| II развитая | Сужение границ ПЗ с носовой стороны более чем на 10° или слияние мелких парацентральных скотом в дугообразную скотому | Экскавация ДЗН расширена, появляется краевая экскавация ДЗН |
| III далекозашедшая | Граница ПЗ с носовой стороны (или концентрически) находятся менее чем в 15° от точки фиксации. К этой стадии относят также случаи с сохранившимся только на периферии участком ПЗ при отсутствии центрального зрения | Краевая субтотальная экскавация ДЗН |
| IV терминальная | Утрата предметного зрения | Экскавация тотальная |
Разделение непрерывного глаукомного процесса на 4 (четыре) стадии носит условный характер. При определении стадии принимается во внимание состояния ПЗ и ДЗН.
4. Классификация факогенных глауком
5. Классификация медикаментозно-индуцированной (стероидной) глаукомы
6. Классификация посттравматических глауком
Этиология и патогенез
Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
Факторы, влияющие на внутриглазное давление (ВГД) [4-7]:
2. Закрытие УПК:
2. Этиология и патогенез неоваскулярной глаукомы
3. Этиология и патогенез флебогипертензивной глаукомы
Нозологии, сопровождающиеся развитием ФГГ [1, 2]:
Артерио-венозные нарушения:
Идиопатическое расширение эписклеральных вен
4. Этиология и патогенез факогенной глаукомы
4.1. Этиология и патогенез факотопической глаукомы
4.2. Этиология и патогенез факоморфической глаукомы
4.3. Этиология и патогенез факолитической глаукомы
5. Этиология и патогенез медикаментозно-индуцированной (стероидной) глаукомы
Факторы риска развития стероидной офтальмогипертензии/глаукомы [210-212, 207, 213]:
Примерно у одной трети пациентов, получающих топические кортикостероиды (S01BA), наблюдается повышение ВГД на 6-15 мм рт.ст., и процент таких пациентов коррелирует с длительностью стероидной терапии [214]. На развитие и выраженность гипертензивного эффекта влияют тип и эффективность кортикостероида, частота и способ введения. Чем выше эффективность кортикостероида, тем выше риск повышения ВГД. Например, дексаметазон** и преднизолон** являются более мощными стероидами и повышают ВГД чаще, чем менее мощные стероиды, такие как фторметолон и гидрокортизон** [215]. Повышение ВГД чаще встречается при местном применении, чем при пероральном применении, и обычно происходит в течение 1-4 недель. После прекращения стероидной терапии нормализация ВГД чаще всего проходит также в течение 1-4 недель. Субконъюнктивальные, субтеноновые и ретробульбарные инъекции кортикостероидов (S01BA) также могут вызвать повышение ВГД. Доля пациентов, у которых наблюдается офтальмогипертензия на периокулярные кортикостероиды (S01BA), значительно больше, чем на местные офтальмологические кортикостероиды (S01BA). Повышение ВГД после введения кортикостероидов (S01BA) пролонгированного действия периокулярно обычно происходит через несколько месяцев, хотя в некоторых случаях может наблюдаться в течение недели и может вернуться к исходному уровню на шестом-девятом месяце после инъекции. В случаях значительного повышения ВГД после введения периокулярных кортикостероидов (S01BA) может потребоваться иссечение депо кортикостероидов.
6. Этиология и патогенез посттравматической глаукомы
6.1. Этиология и патогенез посттравматической глаукомы вследствие тупой травмы глаза в раннем периоде
Описанные состояния могут привести к острому или хроническому повышению ВГД [224].
6.2. Этиология и патогенез посттравматической глаукомы вследствие тупой травмы глаза в отдаленном периоде
Тупая травма глазного яблока может вызвать ряд посттравматических глауком, связанные с патологией хрусталика, этиология, клиника и лечение которых описаны в подразделе 1.6.6.2.:
6.3. Этиология и патогенез посттравматической глаукомы вследствие открытой травмы глаза
Эпидемиология
Эпидемиология заболевания или состояния (группы заболеваний или состояний)
2. Эпидемиология неоваскулярной глаукомы
В отличие от окклюзии ЦВС, при которой типичная НВГ возникает в течение 3 месяцев от начала ишемической окклюзии (так называемая «100-дневная глаукома»), формирование гипоксии и ишемии при диабетической ретинопатии происходит относительно медленно. Основными факторами, вызывающими сосудистые осложнения при СД, являются хроническая гипергликемия и ишемия-реперфузия, выработка большого количества неоваскулярных факторов, дисбаланс между процессами проангиогенеза и антиангиогенеза. В условиях гипоксии и ишемии этот баланс нарушается, смещаясь к несбалансированной активации VEGF, сопровождающейся активацией, пролиферацией и миграцией эндотелиальных клеток, перицитов и иммунных клеток, что стимулирует ангиогенез и способствует образованию неоваскулярной сети и неоваскулярных мембран на глазном дне, радужке и в углу передней камеры.
3. Эпидемиология флебогипертензивной глаукомы
4. Эпидемиология факогенных глауком
5. Эпидемиология медикаментозно-индуцированной (стероидной) глаукомы
6. Эпидемиология посттравматической глаукомы
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания или состояния (группы заболеваний или состояний)
Для клинических проявлений основного воспалительного процесса характерны перикорнеальная/смешанная инъекция, «запотелость» эндотелия, преципитаты на задней поверхности роговицы (мелкие «пылевидные» при негранулематозном воспалении, средние и крупные «сальные» – при гранулематозном). По мере стихания воспалительного процесса происходит уменьшение преципитатов в диаметре, появление их четкой границы, отложение пигмента или резорбция [20, 21]. Также следует обращать внимание на экссудативный клеточный выпот во влагу передней камеры, гипопион, гифему, изменения в радужке (отек стромы, расширение собственных сосудов и развитие новообразованных). При гранулематозном воспалении могут образовываться узелки Кеппе (по краю зрачка) и Бусакка (в средней зоне радужки и углу передней камеры) [22-24]. Возможно формирование передних синехий в УПК (при организации фибринового экссудата) и задних синехий между радужкой и хрусталиком вплоть до заращения зрачка с образованием зрачковой мембраны. Возможно появление клеточной и экссудативной реакции в передних отделах стекловидного тела (у пациентов с иридоциклитом), а также развитие макулярного отека и/или папиллита.
Частота развития и структура осложнений увеитов зависят от локализации воспалительного процесса, этиологической формы, длительности и тяжести течения увеита, адекватности диагностики и лечения. Следует учитывать, что помимо развития вторичной глаукомы, к осложнениям увеитов также относят перфорацию склеры и роговицы, вторичные кератопатии, осложненную катаракту, фиброз стекловидного тела, окклюзию сосудов сетчатки и/или ДЗН, пролиферативную витреоретинопатию, атрофию ДЗН, ишемическую нейропатию и макулопатию, эпиретинальную мембрану, отслойку сетчатки (регматогенную, тракционную, экссудативную), ретиношизис, а также стойкую гипотонию и субатрофию глаза [23-26, 20, 27].
2. Клиническая картина неоваскулярной глаукомы
Клиническую картину НВГ разделяют на три последовательные стадии:
На стадии рубеоза новообразованные сосуды визуализируют по краю зрачка и/или в зоне УПК. Как правило, первичная неоваскуляризация развивается в области зрачка, однако, в ряде случаев рубеоз может дебютировать в УПК. Внутриглазное давление может быть нормальное или умеренно повышенное. На этой стадии у пациентов обычно нет выраженных жалоб, за исключением имеющих отношение к основному заболеванию (гифема при ПДР, дефекты поля зрения при окклюзии ЦВС).
На этапе открытоугольной глаукомы ВГД декомпенсировано, хорошо визуализируется рубеоз в зоне зрачка, а также в УПК, в ряде случаев отмечают гифему.
На этапе закрытоугольной глаукомы сокращение фиброваскулярной мембраны вызывает прогрессирующее закрытие УПК и образование гониосинехий. Пациенты часто жалуются на светобоязнь, снижение остроты зрения, сильную боль в глазу, головную боль, тошноту и/или рвоту. Рубеоз значительно выражен, зрачок ригидный, эктропион, возможна гифема, умеренное воспаление и ВГД до 60-70 мм рт.ст. Часто наблюдаются инъекция конъюнктивы и диффузный гипертензионный отек роговицы.
3. Клиническая картина флебогипертензивной глаукомы
При значительных повышениях венозного давления отмечают хемоз конъюнктивы, пульсирующий экзофтальм, ограничение глазодвигательной моторики
4. Клиническая картина факогенных глауком
2. Клиническая картина факоморфической глаукомы
При факофрагментарном механизме во влаге передней камеры визуализируют белые частицы хрусталиковых масс, которые могут иметь плотную консистенцию и формировать псевдогипопион [199-202].
5. Клиническая картина медикаментозно-индуцированной (стероидной) глаукомы
6. Клиническая картина посттравматической глаукомы
2. Клиническая картина посттравматической глаукомы вследствие тупой травмы глаза в отдаленном периоде
3. Клиническая картина посттравматической глаукомы вследствие открытой травмы глаза
В зависимости от механизма и масштабов травмы, открытую травму глаза классифицируют на 5 типов:
Диагностика
Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
Критерии установления неоваскулярной глаукомы
Критерии установления флебогипертензивной глаукомы
Критерии установления факогенной глаукомы
Критерии установления медикаментозно-индуцированной (стероидной) глаукомы
Критерии установления посттравматической глаукомы
Жалобы и анамнез
- Рекомендуется тщательный сбор анамнеза и жалоб при патологии глаза у всех пациентов с целью выявления факторов, которые могут повлиять на верификацию диагноза и выбор тактики лечения [19][128].
2. Неоваскулярная глаукома. Жалобы и анамнез.
- Рекомендуется тщательный сбор анамнеза и жалоб при патологии глаза у всех пациентов с целью выявления факторов, которые могут повлиять на верификацию диагноза и выбор тактики лечения [3, 19, 1, 2, 145].
3. Флебогипертензивная глаукома. Жалобы и анамнез.
- Рекомендуется тщательный сбор анамнеза и жалоб при патологии глаза у всех пациентов с целью выявления факторов, которые могут повлиять на верификацию диагноза и выбор тактики лечения [3, 19, 1, 2, 169].
4. Факогенные глаукомы. Жалобы и анамнез.
5. Медикаментозно-индуцированная (стероидная) глаукома. Жалобы и анамнез.
6. Посттравматическая глаукома. Жалобы и анамнез.
- Рекомендуется направление пациентов с УГ и сопутствующими системными заболеваниями на консультацию к профильным специалистам с целью уточнения системных и синдромных заболеваний, ассоциированных с увеитом, что важно для дальнейшей тактики лечения пациента [2, 20].
2. Неоваскулярная глаукома. Физикальное обследование.
3. Флебогипертензивная глаукома. Физикальное обследование.
4. Факогенные глаукомы. Физикальное обследование.
5. Медикаментозно-индуцированная (стероидная) глаукома. Физикальное обследование.
6. Посттравматическая глаукома. Физикальное обследование.
3. Лабораторные диагностические исследования
1. Воспалительная (увеальная) глаукома. Лабораторные диагностические исследования.
- Рекомендуется для диагностики воспалительной патологии выполнить общий (клинический)анализ крови развернутый, исследование скорости оседания эритроцитов, анализ крови биохимический общетерапевтический (включающий исследование уровня глюкозы, определение активности аланинаминотрансферазы (АЛТ), определение активности аспартатаминотрансферазы (АСТ), исследование уровня общего билирубина и фракций (исследование уровня свободного и связанного билирубина), исследование уровня креатинина, исследование уровня мочевины в крови, исследование уровня С-реактивного белка в сыворотке крови), определение антител к бледной трепонеме (Treponema pallidum) иммуноферментным методом (ИФА) в крови, ВИЧ (A26.06.048, A26.06.048), HBsAg (A26.06.036), HCV (A26.06.041.002), общий (клинический) анализ мочи всем пациентам с неинфекционными увеитами с целью оценки общего статуса, исключения инфекционного генеза увеита, а также при планировании и изменении тактики ведения пациента [28, 20, 280].
- Рекомендуется пациентам с неинфекционными увеитами при наличии показаний назначение дополнительных инструментальных и лабораторных методов исследования (определение антигена HLA-B27 и HLA-B51 методом проточной цитофлуориметрии, определение содержания антинуклеарных антител к Sm-антигену, определение содержания ревматоидного фактора в крови) для выявления системных и синдромных заболеваний, ассоциированных с увеитом, что важно для дальнейшей тактики лечения пациента [20, 29, 30].
2. Неоваскулярная глаукома. Лабораторные диагностические исследования.
3. Флебогипертензивная глаукома. Лабораторные диагностические исследования.
4. Факогенные глаукомы. Лабораторные диагностические исследования.
5. Медикаментозно-индуцированная (стероидная) глаукома. Лабораторные диагностические исследования.
6. Посттравматическая глаукома. Лабораторные диагностические исследования.
4. Инструментальные диагностические исследования
- Рекомендуется визометрия всем пациентам с УГ при диагностике заболевания, динамическом наблюдении и контроле за лечением с целью определения тяжести зрительных расстройств [31, 2, 27, 32].
- Рекомендуется рефрактометрия всем пациентам с УГ с целью определения сопутствующих аномалий рефракции и возможности их нейтрализации для проведения статической периметрии [3, 2, 33-35].
- Рекомендуется офтальмотонометрия всем пациентам с УГ и подозрением на данное заболевание для диагностики, динамического наблюдения и контроля эффективности проводимого лечения [36, 3, 18, 25, 2, 37].
- Рекомендуется биомикроскопия глаза всем пациентам с УГ для оценки состояния сред и структур глаза при диагностике заболевания, динамическом наблюдении и контроле за лечением с целью выявления признаков воспаления и оценки прозрачности оптических сред [49, 24, 25, 2, 20].
- Рекомендуется гониоскопия всем пациентам с подозрением или установленным диагнозом ВГ с целью определения причин повышения внутриглазного давления и выработки оптимальной тактики лечения [3, 18, 2, 37].
- Рекомендуется биомикроскопия глазного дна или офтальмоскопия в условиях медикаментозного мидриаза всем пациентам с УГ для оценки изменений ДЗН и сетчатки [1-3, 158].
Качественные характеристики:
Количественные характеристики:
При исследовании глазного дна также следует обращать внимание на: размер и форму ДЗН; размер, форму и степень побледнения (розовый или деколорирован) НРП; размер экскавации относительно размера ДЗН, конфигурацию (характер височного края: пологий, крутой, подрытый) и глубину экскавации (мелкая, средняя, глубокая); показатель Э/Д; степень выраженности перипапиллярной хориоретинальной атрофии; расположение сосудистого пучка и связанные с этим симптомы «прокола» («штыка») и запустевание т.н. опоясывающего сосуда ДЗН; кровоизлияния на ДЗН; диаметр артериол сетчатки и состояние СНВС [59-62].
- Рекомендуется компьютерная периметрия всем пациентам с подозрением или установленным диагнозом УГ с целью определения функциональных изменений и их мониторинга для контроля прогрессирования заболевания [23-26, 63, 41, 64]
- Рекомендуется визометрия всем пациентам с НВГ при диагностике заболевания, динамическом наблюдении и контроле за лечением с целью определения тяжести зрительных расстройств [3, 19, 1, 2, 146, 143, 145].
- Рекомендуется рефрактометрия всем пациентам с НВГ с целью определения сопутствующих аномалий рефракции и возможности их нейтрализации для проведения статической периметрии [3, 19, 1, 2, 145].
- Рекомендуется офтальмотонометрия всем пациентам с НВГ и подозрением на данное заболевание для диагностики, динамического наблюдения и контроля эффективности проводимого лечения [3, 19, 1, 2, 146, 143, 145].
Мониторинг уровня ВГД необходим также при подборе местной гипотензивной терапии с учетом начала времени действия препарата, его максимального эффекта и действия периода вымывания [19].
- Рекомендуется биомикроскопия глаза для оценки состояния сред и структур глаза всем пациентам с НВГ при диагностике заболевания, динамическом наблюдении и контроле за лечением с целью выявления признаков неоваскуляризации переднего отрезка глаза и оценки прозрачности оптических сред [3, 19, 1, 2, 146, 143, 145].
- Рекомендуется гониоскопия всем пациентам с подозрением или установленным диагнозом НВГ с целью определения наличия неоваскуляризации и гониосинехий в качестве причин повышения внутриглазного давления и выработки оптимальной тактики лечения [3, 19, 1, 2, 146, 143, 145].
- Рекомендуется биомикроскопия глазного дна или офтальмоскопия всем пациентам с НВГ для оценки изменений ДЗН и сетчатки [3, 19, 1, 2, 146, 145].
- Рекомендуется компьютерная периметрия всем пациентам с подозрением или установленным диагнозом НВГ с целью определения функциональных изменений и их мониторинга для контроля прогрессирования заболевания [3, 19, 1, 2, 145].
3. Флебогипертензивная глаукома. Инструментальные диагностические исследования.
- Рекомендуется визометрия всем пациентам с ФГГ при диагностике заболевания, динамическом наблюдении и контроле за лечением с целью определения тяжести зрительных расстройств [3, 19, 1, 2, 169].
- Рекомендуется рефрактометрия всем пациентам с ФГГ с целью определения сопутствующих аномалий рефракции и возможности их нейтрализации для проведения статической периметрии [3, 19, 1, 2, 169].
- Рекомендуется офтальмотонометрия всем пациентам с ФГГ и подозрением на данное заболевание для диагностики, динамического наблюдения и контроля эффективности проводимого лечения [3, 19, 1, 2, 169].
- Рекомендуется биомикроскопия глаза всем пациентам для оценки состояния сред и структур глаза всем пациентам с ФГГ при диагностике заболевания, динамическом наблюдении и контроле за лечением [3, 19, 1, 2, 169].
- Рекомендуется гониоскопия всем пациентам с подозрением или установленным диагнозом ФГГ с целью определения профиля УПК и заполнения шлеммова канала кровью [1, 169].
- Рекомендуется биомикроскопия глазного дна или офтальмоскопия всем пациентам для оценки изменений ДЗН и сетчатки [3, 19, 1, 2].
- Рекомендуется компьютерная периметрия всем пациентам с подозрением или установленным диагнозом глаукомы с целью определения функциональных изменений и их мониторинга для контроля прогрессирования заболевания [3, 19, 1, 2].
4. Факогенные глаукомы. Инструментальные диагностические исследования.
- Рекомендуется проведение стандартного комплекса первичных диагностических процедур, включая сбор жалоб и анамнеза, визометрию, рефрактометрию, статическую периметрию, офтальмотонометрию, биомикроскопию, гониоскопию и офтальмоскопию всем пациентам с факогенными глаукомами [1-3, 19, 173-176, 181, 189, 190, 196-198, 203]
5. Медикаментозно-индуцированная (стероидная) глаукома. Инструментальные диагностические исследования.
- Рекомендуется проведение стандартного комплекса первичных диагностических процедур, включая сбор жалоб и анамнеза, визометрию, рефрактометрию, статическую периметрию, офтальмотонометрию, биомикроскопию, гониоскопию и офтальмоскопию [1, 212, 217, 216].
6. Посттравматическая глаукома. Инструментальные диагностические исследования.
- Рекомендуется проведение стандартного комплекса первичных диагностических процедур с учетом возможного отсутствия прозрачности глазных сред [230, 232, 224, 233].
- Рекомендуется проведение стандартного комплекса первичных диагностических процедур с учетом возможного отсутствия прозрачности глазных сред [249, 245, 253, 233, 255].
6.3. Посттравматическая глаукома вследствие открытой травмы глаза. Инструментальные диагностические исследования.
- Рекомендуется проведение стандартного комплекса первичных диагностических процедур, включая сбор жалоб и анамнеза, визометрию, рефрактометрию, статическую периметрию, офтальмотонометрию, биомикроскопию и офтальмоскопию без давления на глазное яблоко всем пациентам с подозрением на проникающее ранение глаза [263, 265, 264].
- Рекомендуется проведение трансиллюминации радужки для выявления дефекта, через который инородное тело могло проникнуть в заднюю камеру, всем пациентам с подозрением на проникающее ранение глаза [263, 265, 264].
- Рекомендуется проведение гониоскопии для обнаружения инородного тела в УПК при условии отсутствия гипотонии пациентам с подозрением на проникающее ранение глаза [263, 265, 264].
- Рекомендуется проведение офтальмоскопии в условиях медикаментозного мидриаза (при отсутствии травмы головы) для выявления внутриглазного инородного тела пациентам с подозрением на проникающее ранение глаза [263, 265, 264].
5. Иные диагностические исследования
1. Воспалительная (увеальная) глаукома. Иные диагностические исследования.
- Рекомендуется ультразвуковая кератопахиметрия всем пациентам с УГ и подозрением на глаукому с целью уточнения результатов тонометрических исследований [65-67].
- Рекомендуется ультразвуковое исследование глазного яблока пациентам с увеитом и недостаточной прозрачностью оптических сред, а также со склероувеитом или сопутствующими изменениями орбиты при диагностике заболевания, динамическом наблюдении и контроле за лечением с целью оценки внутриглазных и орбитальных изменений [24, 25].
- Рекомендуется оптическое исследование головки зрительного нерва и слоя нервных волокон с помощью компьютерного анализатора (оптическая когерентная томография, ОКТ) с целью количественной и качественной оценки состояния зрительного нерва, изменений сетчатки и хориоидеи, мониторирования эффективности лечения [69-71]
2. Неоваскулярная глаукома. Иные диагностические исследования.
- Рекомендуется ультразвуковая кератопахиметрия пациентам с НВГ и подозрением на глаукому с целью уточнения результатов тонометрических исследований [65-67].
- Рекомендуется ультразвуковое исследование глазного яблока пациентам с НВГ и недостаточной прозрачностью оптических сред при диагностике заболевания, динамическом наблюдении и контроле за лечением с целью оценки внутриглазных и орбитальных изменений [146, 144].
- Рекомендуется оптическое исследование головки зрительного нерва и слоя нервных волокон с помощью компьютерного анализатора (оптическая когерентная томография, ОКТ в режиме ангиографии) с целью количественной и качественной оценки состояния зрительного нерва, изменений сетчатки и хориоидеи, оценки зон неперфузии, сосудистых аномалий и новообразованных сосудов на уровне ретинальных сосудистых сплетений, мониторирования эффективности лечения [69-71]
2.1. Дифференциальная диагностика неоваскулярной глаукомы
3. Флебогипертензивная глаукома. Иные диагностические исследования.
3.1. Дифференциальная диагностика флебогипертензивной глаукомы
4. Факогенные глаукомы. Иные диагностические исследования.
- Рекомендуется проведение в качестве дополнительных методов исследования ультразвуковой биомикроскопии глазного яблока и оптической когерентной томографии переднего отрезка глаза для определения положения хрусталика относительно структур глазного яблока, а также формы передней камеры и УПК [1, 173, 174, 178, 180].
4.1. Дифференциальная диагностика факогенных глауком
5. Медикаментозно-индуцированная (стероидная) глаукома. Иные диагностические исследования.
- Рекомендуется ультразвуковая кератопахиметрия пациентам со стероидной глаукомой и подозрением на нее с целью уточнения результатов тонометрических исследований [1, 212, 217, 216].
- Рекомендуется оптическое исследование головки зрительного нерва и слоя нервных волокон с помощью компьютерного анализатора (оптическая когерентная томография, ОКТ в режиме ангиографии) со стероидной глаукомой и подозрением на нее с целью количественной и качественной оценки состояния зрительного нерва, изменений сетчатки и хориоидеи, оценки зон неперфузии, сосудистых аномалий и новообразованных сосудов на уровне ретинальных сосудистых сплетений, мониторирования эффективности лечения [1, 212, 217, 216]
5.1. Дифференциальная диагностика медикаментозно-индуцированной (стероидной) глаукомы
6. Посттравматическая глаукома. Иные диагностические исследования.
- Рекомендуется проведение ультразвукового исследования глазного яблока (A04.26.002) всем пациентам с закрытой травмой глаза в случаях недостаточной прозрачности оптических сред с целью определения состояния внутриглазных сред, сетчатки, сосудистой оболочки, оценить степень гемофтальма, определить положение хрусталика или ИОЛ [281, 282, 283].
- Рекомендуется проведение рентгенографии глазницы (A06.26.001) и рентгенографии придаточных пазух носа (A06.08.003) всем пациентам с подозрением на проникающее ранение глаза. Рекомендуется проведение компьютерной томографии (КТ) глазниц (A06.26.006) пациентам с подозрением на проникающее ранение глаза с целью исключения повреждения костных стенок, зрительного нерва, а также повреждения фиброзной оболочки в заднем полюсе на предмет «немого» разрыва склеры [263, 265, 264].
6.1. Дифференциальная диагностика посттравматической глаукомы
Лечение
Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
1. Лечение воспалительной (увеальной) глаукомы, включая медикаментозное, лазерное и хирургическое лечение
- Рекомендуется снижение уровня ВГД всем пациентам со УГ с целью предотвращения прогрессирования ГОН [36, 72, 73, 2, 74, 75].
| Стадия глаукомы | Pt (мм рт. ст.) | Po (мм рт. ст.) |
| I, начальная | 20-22 | 16-18 |
| II, развитая | 19-20 | 15-16 |
| III, далекозашедшая | 16-18 | 12-14 |
Индивидуальный подход к лечению глаукомы заключается в его адаптации к потребностям конкретного пациента. Пациенты с выраженным снижением зрительных функций или молодые пациенты с манифестацией заболевания должны получать более агрессивное лечение и находиться под более пристальным наблюдением, чем пациенты с низким риском ухудшения зрительных функций [49, 76].
1. Медикаментозное лечение воспалительной (увеальной) глаукомы
- Рекомендуется назначить местную медикаментозную терапию всем пациентам с УГ с целью снижения ВГД [18, 23, 24, 1, 2].
Мидриатические и циклоплегические средства (S01F) часто используются при увеите для предотвращения образования задних синехий, однако следует соблюдать осторожность, поскольку они также могут усугубить закрытие угла.
| Фармакологическая группа | МНН |
Форма выпуска,
упаковка
|
Снижение уровня ВГД, % | Противопоказания | Побочные эффекты |
| Улучшающие отток внутриглазной жидкости | |||||
| Аналоги простагландинов | Латанопрост 0,005% | Капли глазные по 2,5 мл во флаконах-капельницах | 25-35 | Повышенная чувствительность к компонентам препарата |
Со стороны органа зрения: гиперемия конъюнктивы, жжение, покалывание, ощущение инородного тела, зуд, увеличение пигментации кожи вокруг глаз, изменение ресниц, дистихиаз, фотофобия. Увеличение пигментации радужной оболочки (зелено-коричневой, голубой/серо-коричневой или желто-коричневой радужки), псевдопемфигоид конъюнктивы, киста радужной оболочки, эрозия роговицы, отек роговицы, редко ирит, увеит, отек макулы
Очень редко атрофия периорбитальной жировой ткани,
Системные: одышка, боль в груди/ стенокардия, боль в мышцах, обострение бронхиальной астмы; со стороны кожи: сыпь, кожный зуд, со стороны опорно-двигательной системы: миалгия, артралгия.
|
| Тафлупрост** 0,0015% |
Монодозы по 0,3 мл в тюбиках-капельницах, 30 шт.;
Капли глазные по 2,5 мл во флаконах-капельницах
|
25-35 | |||
|
Травопрост
0,004%
|
Капли глазные по 2,5; 5; 10 мл во флаконах-капельницах | 25-35 | |||
|
Биматопрост
0,03%
|
Капли глазные по 2,5 мл во флаконах-капельницах | 25-35 | |||
| Снижающие продукцию внутриглазной жидкости | |||||
|
Бета-адреноблока-
торы (неселективные)
|
Тимолол**
0,1%, 0,25%, 0,5%
|
Капли глазные по 5-10 мл во флаконах-капельницах;
|
20-25 |
Повышенная чувствительность к компонентам препарата, Системные: бронхиальная астма, ХОБЛ, синусовая брадикардия (<60 ударов/минута), острая и хроническая сердечная недостаточность, A/V блокада II-III степени, синоатриальная блокада, синдром слабости синусного узла.
Местные:
дистрофические заболевания роговицы, тяжелые аллергические воспаления слизистой оболочки носа.
Также противопоказанием является кормление грудью, ранний детский возраст. новорожденные дети
|
Местные: жжение и зуд в глазах, слезотечение, гиперемия конъюнктивы, поверхностный кератит, сухость глаз, гипестезия роговицы, аллергический блефароконъюнктивит
Системные: брадикардия, аритмия, сердечная недостаточность, коллапс, A/Vблокада, снижение АД, преходящие нарушения мозгового кровообращения, одышка, бронхоспазм, легочная недостаточность, головная боль, головокружение, слабость, периферические отеки, гипогликемия, может маскироваться при инсулинозависимом сахарном диабете, ночная системная артериальная гипотензия, депрессия, половая дисфункция
|
|
Бета-адреноблока-
торы (селективные)
|
Бетаксолол
0,25%, 0,5%
|
Капли глазные по 5 мл во флаконах-капельницах | ±20 | Повышенная чувствительность к компонентам препарата, Системные: тяжелая обструктивная дыхательная недостаточность, синусовая брадикардия (<60 ударов/минута), острая и хроническая сердечная недостаточность, A/V блокада II-III степени, синоатриальная блокада, синдром слабости синусного узла. |
Местные: жжение, покалывание, более выраженное чем при использовании неселективных препаратов
Системные: респираторные и кардиальные побочные эффекты менее выражены, чем при использовании неселективных препаратов, депрессия, эректильная дисфункция.
|
|
Альфа- и бета-адреноблока-
торы(S01EX Другие противоглаукомные препараты )
|
Бутиламиногидроксипропоксифеноксиметил
метилоксадиазол**
1%; 2%
|
Капли глазные по 1,5 мл в тюбиках-капельницах, по 5 мл во флаконах-капельницах | 20-25 | Гиперчувствительность к компонентам препарата, бронхиальная астма, хронические обструктивные заболевания легких, выраженная сердечная недостаточность, синусовая брадикардия, AV-блокада II-III степени, сахарный диабет 1 типа. | Замедление сердечного ритма, развитие AV блокады, снижение АД, бронхоспазм, аллергические реакции, кратковременное ощущение жжения после инстилляции |
|
Ингибиторы карбоангидразы (общие и местные)
|
Ацетазоламид**
250 мг
|
Таблетки 250 мг | 30-40 |
Острая почечная недостаточность, уремия, печеночная недостаточность, гипокалиемия, гипонатриеми, метаболический ацидоз, гипокортицизм, болезнь Аддисона, сахарный диабет, первый триместр беременности, период лактации, детский возраст до 3-х лет.
Повышенная чувствительность к сульфаниламидам
|
Системные: апластическая анемия, тромбоцитопения, агранулоцитоз, лейкопения, тромбоцитопеническая пурпура, панцитопения, анафилактические реакции, снижение аппетита, снижение вкуса, метаболический ацидоз, жажда, парестезии, нарушение слуха, шум в ушах, тошнота, рвота, диарея, депрессия, раздражительность, спутанность сознания, снижение либидо, камни в почках, гематурия, кристаллурия, полиурия, почечная недостаточность, почечная колика, фотосенсибилизация, зуд, сыпь, эритема, крапивница, артралгии, слабость, усталость, транзиторная миопия, сонливость, головная боль. |
|
Бринзоламид
1%
|
Суспензия глазная по 5 мл во флаконах-капельницах | 20 |
Повышенная чувствительность к компонентам препарата, тяжелые заболевания почек и печени.
Повышенная чувствительность к сульфаниламидам.
Дорзоламид** 2% - противопоказан к назначению при беременности, в периоде лактации и у новорожденных в возрасте менее 1 недели
|
Местные: затуманивание зрения, блефарит, дерматит, сухость в глазу, ощущение инородного тела, зуд, жжение, поверхностный точечный кератит, слезотечение, диплопия, конъюнктивит, иридоциклит, транзиторная миопия, отек роговицы
Системные: головная боль, ринит, носовые кровотечения, горький или необычный вкус во рту, гипертония, одышка, боль в грудной клетке, сухость во рту, диспепсия, тошнота, диарея, боль в пояснице, фарингит, алопеция, аллергические реакции, крапивница, бронхоспазм, затруднение дыхания, токсический эпидермальный некролиз, ангионевротический отек, головокружение, парестезии, уролитиаз, ангионевротический отек
|
|
|
Дорзоламид**
2%
|
Капли глазные по 5-10 мл во флаконах-капельницах | 20 | |||
| Улучшающие отток и снижающие продукцию внутриглазной жидкости | |||||
| Симпатомиметики для лечения глаукомы |
Бримонидин
0,1%; 0,15%; 0,2%;
|
Капли глазные по 5-10 мл во флаконах-капельницах | 18-25 |
Повышенная чувствительность к компонентам препарата, сопутствующее лечение ингибиторами моноаминоксидазы типа А для приема внутрь
Детский возраст до 2 х лет
Очень низкая масса тела у взрослых до 20 кг.
Период кормления грудью
|
Местные: аллергический блефароконъюнктивит, гиперемия конъюнктивы, зуд, жжение, отек конъюнктивы, фотосенсибилизация, кровоизлияние в конъюнктиву, слезотечение, слизистое отделяемое из глаз, сухость и раздражение глаз, кератит, кератопатия, выпадение полей зрения, кровоизлияния в стекловидное тело, плавающие помутнения в стекловидном теле, снижение остроты зрения, эрозия роговицы, ячмень, контактный дерматит.
Системные: головная боль, общая слабость, сонливость, головокружение, бессонница, колебания АД, бронхит, кашель, одышка, сухость слизистой оболочки носа, апноэ, сыпь, диспепсия, сухость слизистой оболочки полости рта, гриппоподобный синдром, гиперхолестеринемия, общие аллергические реакции, астения, утомляемость, извращение вкуса.
|
- Не рекомендуется применение местных бета-адреноблокаторов (неселективных) у пациентов с системными противопоказаниями (сердечно-сосудистые и бронхо-легочные заболевания, в частности аритмии, ишемическая болезнь сердца, хроническая обструктивная болезнь легких, бронхиальная астма), и/или получающих системные бета-адреноблокаторы для исключения возможного суммирования неблагоприятных эффектов, развития системных побочных осложнений и снижения гипотензивного эффекта терапии [92, 93].
- Рекомендуются бесконсервантные противоглаукомные препараты и миотические средства пациентам с заболеваниями глазной поверхности, дисфункцией̆ мейбомиевых желез, хроническими аллергическими реакциями и с ранее перенесенными операциями на роговице в качестве препаратов «стартовой̆» терапии с целью снижения уровня ВГД, а также для улучшения переносимости местной гипотензивной терапии при прогнозируемо длительном периоде ее применения (более 5 лет) при любой стадии заболевания [94-96].
- Рекомендуется перевод пациента на препарат монотерапии из другой фармакологической группы в случаях:
- Рекомендуется добавить второе ЛС или назначить комбинированный препарат пациентам с УГ при неэффективности монотерапии для достижения «целевого» уровня ВГД [97, 98].
Таблица 8 - Фиксированные комбинации глазных капель из группы «Противоглаукомных препаратов и миотических средств»
| Варианты фиксированных комбинаций | МНН |
Форма выпуска,
упаковка
|
| Аналоги простагландинов и бета-адреноблокаторы (S01ED51 Тимолол в комбинации с другими средствами) | латанопрост 0,005% + тимолол** 0,5% |
Капли глазные по 2,5 мл
во флаконах-капельницах
|
| Тимолол** 0,5% + травопрост 0,004% |
Капли глазные по 2,5 мл
во флаконах-капельницах;
Капли глазные (без консервантов), тюбик-капельница по 0,3 мл, №15
|
|
| тафлупрост** 0,0015% + тимолол** 0,5% (без консервантов) | Капли глазные по 0,3 мл в тюбиках-капельницах, 30 шт. | |
| Биматопрост 0,03%* + тимолол** 0,5% |
Капли глазные по 3 мл
во флаконах-капельницах;
Капли глазные по 3 мл
во флаконах-капельницах (без консерванта);
Капли глазные (без консервантов), тюбик-капельница по 0,4 мл, №30
|
|
| Местные ингибиторы карбоангидразы и аналоги простагландинов (из группы противоглаукомных препаратов и миотических средств, S01E) | Дорзоламид** + латанопрост |
Капли глазные по 2,5 мл
во флаконах-капельницах
|
|
Симпатомиметики для лечения глаукомы и бета-адреноблокаторы
(S01ED51 Тимолол в комбинации с другими средствами)
|
бримонидин 0,2% +
тимолол** 0,5%
|
Капли глазные по 5 мл
во флаконах-капельницах
|
|
Местные ингибиторы карбоангидразы и бета-адреноблокаторы
(S01ED51 Тимолол в комбинации с другими средствами)
|
бринзоламид 1% +
тимолол** 0,5%
|
Капли глазные по 5 мл во флаконах-капельницах |
|
Дорзоламид** 2% +
Тимолол** 0,5%
|
Капли глазные по 5, 7 или 10 мл во флаконах-капельницах; Капли глазные по 0,4 мл в тюбиках-капельницах, 10, 20, 30, 60 или 90 шт.;
Капли глазные по 5 мл во флаконах-капельницах (без консервантов)
|
|
|
Альфа- и бета-адреноблокатор и симпатомиметики для лечения глаукомы
(S01EX Другие противоглаукомные препараты)
|
проксофелин |
Капли глазные по 1,5 мл в тюбиках-
капельницах, 5 шт.
|
| Симпатомиметики для лечения глаукомы и ингибиторы карбоангидразы (S01EC54 Бринзоламид в комбинации с другими средствами) | бримонидин 0,2% +бринзоламид 1% | Капли глазные по 5 мл во флаконах капельницах |
- Рекомендуется усиление фиксированной комбинации дополнительным препаратом или выполнение лазерного или хирургического вмешательства в случае, если уровень «целевого» давления не достигнут, с целью его достижения [3, 49, 18, 2, 101].
Отмечена вариабельность приверженности к лечению пациентов с глаукомой – от 5 до 80%. Факторы, негативно влияющие на соблюдение режима, могут быть связаны с назначенными лекарственными препаратами (их стоимость, побочные эффекты, сложный режим дозирования, неудобство инстилляций в некоторых ситуациях – например, при частых командировках); с самим пациентом – его забывчивость, наличие сопутствующей патологии, недостаточное представление о болезни, демографические характеристики (например, пол – мужчины чаще не привержены лечению);с заболеваниями (например, пациенты с ранними стадиями из-за отсутствия субъективных симптомов болезни менее привержены лечению); с лечащим врачом (отсутствие коммуникации, недостаточное информирование о состоянии болезни). Отсутствие приверженности к лечению может стать одной из причин прогрессирования заболевания. Хотя комплексные подходы, состоящие из обучения пациентов в сочетании с индивидуальными рекомендациями, включая адаптацию режима дня и упрощенные схемы инстилляций могут улучшить приверженность к лечению, в целом недостаточно доказательств для практического их применения.
- Рекомендуется коррекция местной гипотензивной терапии беременным /кормящим пациенткам для достижения давления «цели» с учетом риска тератогенного воздействия препаратов на плод, течение беременности и на новорожденного в период лактации [49, 104, 105].
2 Лазерное лечение воспалительной (увеальной) глаукомы
- Рекомендуется проведение лазерной иридэктомии (ЛИ) при вторичной увеальной глаукоме с закрытием угла передней камеры при зрачковом блоке [1, 2, 49]..
- Не рекомендуется проведение лазерной транссклеральной циклокоагуляции у пациентов с УГ [1, 106].
3 Хирургическое лечение воспалительной (увеальной) глаукомы
- Рекомендуется хирургическое лечение пациентам с УГ с целью достижения «целевого» давления для предотвращения клинически значимого прогрессирования заболевания при:
К хирургическим вмешательствам, выполняемым при УГ, относят:
- Рекомендуется трабекулоэктомия (синустрабекулоэктомия) в качестве операции выбора у пациентов с УГ за исключением случаев афакии, неоваскуляризации переднего отрезка глаза и наличия силиконовой тампонады витреальной полости [114, 1, 115].
- Рекомендуется имплантация трубчатых дренажных устройств (клапан глаукоматозный или шунт для лечения глаукомы***), отводящих ВГЖ из передней камеры в область экватора глазного яблока в качестве операции выбора пациентам с ВГ при афакии, неоваскуляризации переднего отрезка глаза и наличии силиконового масла, а также в случае ранее выполненной неэффективной трабекулоэктомии [1].
- Рекомендуется последовательное или комбинированное хирургическое лечение (экстракция хрусталика/ФЭК с/без имплантации интраокулярной линзы и АГО) пациентам в случае сочетания катаракты для улучшения зрительных функций и достижения давления «цели» [49].
2. Лечение неоваскулярной глаукомы, включая медикаментозное, лазерное и хирургическое лечение
1. Лечение неоваскуляризации
- Рекомендуется провести панретинальную лазеркоагуляцию сетчатки (ПЛК) и интравитреальные инъекции ингибиторов VEGF/VEGFR (фактора роста эндотелия сосудов) (L01FG) пациентам с НВГ при наличии рубеоза радужки и прозрачных оптических сред с целью минимизировать потребность глаза в кислороде, уменьшить количество высвобождаемого VEGF и способствовать регрессу и инволюции неоваскуляризации переднего сегмента глаза. На начальном этапе часто назначается комбинация этих методов лечения [134].
- Рекомендуется интравитреальное введение ингибиторов VEGF/VEGFR (фактора роста эндотелия сосудов) (L01FG) вместе с местными и системными противоглаукомными препаратами и миотическими средствами, а также витрэктомия pars plana в сочетании с эндолазеркоагуляцией или диодной транссклеральной лазеркоагуляцией периферии сетчатки и/или цилиарного тела пациентам с НВГ при наличии рубеоза радужки и непрозрачных оптических средах (гемофтальм) [134, 152, 153].
2. Гипотензивное лечение неоваскулярной глаукомы
- Рекомендуется назначить местную медикаментозную терапию всем пациентам с НВГ с целью снижения ВГД [1, 2, 145, 134].
- Рекомендуется проведение лазерной транссклеральной циклокоагуляции при НВГ [155, 156].
4. Хирургическое лечение неоваскулярной глаукомы
- Рекомендуется проведение трабекулоэктомии (синустрабекулоэктомии) после запустевания новообразованных сосудов с применением антиметаболитов и/или антиглаукоматозного дренажа (дренаж коллагеновый антиглаукоматозный, дренаж антиглаукоматозный резорбируемый), предотвращающего адгезию поверхностного склерального лоскута к ложу пациентам с НВГ при невозможности достижения компенсации ВГД на медикаментозном режиме [1, 145].
Проведение в анамнезе панретинальной лазеркоагуляции сетчатки и/или интравитреального введения ингибиторов VEGF/VEGFR (фактора роста эндотелия сосудов) (L01FG) необходимо для запустевания новообразованных сосудов и подавления патологической неоваскуляризации, позволяет повысить отдаленную гипотензивную эффективность трабекулоэктомии до 80% [161, 162].
- Рекомендуется: имплантация трубчатых дренажных устройств (клапан глаукоматозный или шунт для лечения глаукомы***), отводящих ВГЖ из передней камеры в область экватора глазного яблока) в качестве первого или повторного вмешательства пациентам при НВГ [163, 164].
3. Лечение флебогипертензивной глаукомы, включая медикаментозное, лазерное и хирургическое лечение
1. Медикаментозное лечение флебогипертензивной глаукомы
- Рекомендуется назначить местную медикаментозную терапию всем пациентам с ФГГ с целью нормализации ВГД [1, 2, 172].
- Рекомендуется проведение лазерной транссклеральной циклокоагуляции пациентам с ФГГ при неэффективности местной гипотензивной терапии, невозможности устранения основной причины повышения венозного давления и отсутствия прогноза сохранности зрительных функций [1].
3. Хирургическое лечение флебогипертензивной глаукомы
- Рекомендуется хирургическое лечение пациентам с ФГГ при неэффективности местной гипотензивной терапии [1].
4. Лечение факогенных глауком
- Рекомендуется удаление сублюксированного или дислоцированного кпереди хрусталика пациентам, когда это является причиной повышения ВГД [173, 174, 176].
- Рекомендуется проведение периферической лазерной иридэктомии при развитии блокады УПК вследствие дислокации хрусталика для временной компенсации ВГД с последующим удалением хрусталика [173, 174, 176].
- Рекомендуется проведение трабекулоэктомии (синустрабекулоэктомии) с применением антиметаболитов и/или антиглаукоматозного дренажа (дренаж коллагеновый антиглаукоматозный, дренаж антиглаукоматозный резорбируемый), когда не удается достичь толерантного уровня ВГД на местной гипотензивной терапии, либо в случае прогрессирования глаукомной оптической нейропатии [1-3].
2. Лечение факоморфической глаукомы, включая медикаментозное, лазерное и хирургическое лечение
- Рекомендуется назначить местную медикаментозную терапию всем пациентам с факоморфической глаукомой с целью снижения ВГД [173-175, 182, 179, 180, 176].
- Рекомендуется проведение периферической лазерной иридэктомии для устранения потенциальных компонентов зрачкового блока [173-175].
- Рекомендуется удаление хрусталика всем пациентам с набухающей катарактой даже при наличии высокой остроты зрения [184, 173, 174, 182, 185, 180].
3. Лечение факолитической глаукомы, включая медикаментозное и хирургическое лечение
- Рекомендуется экстренное удаление катаракты всем пациентам с факолитической глаукомой [203, 184, 204, 194, 205]
- Рекомендуется удаление всего материала хрусталика из передней камеры глаза, при смещении ядра или кортикальных масс в стекловидное тело – задняя закрытая витрэктомия всем пациентам с факоанафилактическим увеитом, с предшествующим и последующим противовоспалительным лечением с использованием местных и системных кортикостероидов (S01BA, H02A) и при необходимости – препаратов, снижающих ВГД (противоглаукомные препараты и миотические средства) [206, 189, 191, 197, 198]
- Рекомендуется начинать лечение факогенной глаукомы с факофрагментарный механизмом с лекарственных средств из групп ингибиторов карбоангидразы (местных или системных), местных бета-адреноблокаторов и симпатомиметиков для лечения глаукомы, а также применение местных кортикостероидов (S01BA) [189-191, 196]
- Рекомендуется проведение трабекулоэктомии (синустрабекулоэктомии) с применением антиметаболитов и/или антиглаукоматозного дренажа (дренаж коллагеновый антиглаукоматозный, дренаж антиглаукоматозный резорбируемый), в случаях, когда после удаления хрусталика и проведения противовоспалительного лечения не удается достичь толерантного уровня ВГД на местной гипотензивной терапии, либо в случае прогрессирования глаукомной оптической нейропатии [1-3].
5. Лечение медикаментозно-индуцированной (стероидной) глаукомы, включая медикаментозное, лазерное и хирургическое лечение
- Рекомендуется отмена стероидной терапии пациентом со стероидной офтальмогипертензией/глаукомой, если это возможно с точки зрения терапии основного заболевания [1, 212, 207, 213, 209, 218, 216].
- Рекомендуется назначить местную медикаментозную терапию всем пациентам со стероидной офтальмогипертензией/глаукомой с целью снижения ВГД [1, 212, 207, 213, 209, 218, 216].
- Рекомендуется проведение лазерной трабекулопластики (ЛТП) пациентам со стероидной офтальмогипертензией/глаукомой как альтернативная стратегия медикаментозной терапии [220, 221].
- Рекомендуется проведение трабекулоэктомии пациентам со стероидной глаукомой при неэффективности медикаментозного и лазерного лечения [1, 207, 216].
6. Лечение посттравматической глаукомы
1. Лечение посттравматической глаукомы вследствие тупой травмы глаза в раннем периоде, включая медикаментозное, лазерное и хирургическое лечение
- Рекомендуется пациентам с травматической гифемой, госпитализированным в профильный стационар, наложение защитной повязки, ограничение активности (даже чтения), подъем изголовья кровати до 30 градусов, фармакологический контроль боли и рвоты, а также лечение любой основной коагулопатии [232, 235-237].
- Рекомендуется назначить местную медикаментозную терапию пациентам с травматической гифемой и увеитом при наличии офтальмогипертензии [232, 235, 236].
Применение миотиков (из группы противоглаукомных препаратов и миотических средств, S01E) и аналогов простагландинов не рекомендуется по причине возможного усиления воспалительной реакции.
Применение мидриатических и циклоплегических средств (S01F) рекомендовано для облегчения болевого симптома и профилактики образования задних синехий [232, 238, 239].
- Рекомендуется хирургическое промывание передней камеры пациентам с травматической гифемой III-IV степени более 10 дней, имбибицией роговицы кровью и отсутствием контроля ВГД на медикаментозной терапии [235, 243, 238, 236].
- Рекомендуется лазерное или хирургическое проведение периферической иридэктомии пациентам с травматической гифемой при подозрении на развитие зрачкового блока и невозможности вправления радужки при промывании передней камеры [238].
- Рекомендуется проведение трабекулоэктомии (синустрабекулоэктомии) с применением антиметаболитов и/или антиглаукоматозного дренажа (дренаж коллагеновый антиглаукоматозный, дренаж антиглаукоматозный резорбируемый) пациентам с травматической гифемой и увеитом при невозможности контроля ВГД медикаментозными методами и промыванием передней камеры [240, 238, 239, 279].
2. Лечение посттравматической глаукомы вследствие тупой травмы глаза в отдаленном периоде, включая медикаментозное, лазерное и хирургическое лечение
- Рекомендуется назначить местную медикаментозную терапию всем пациентам с посттравматической офтальмогипертензией/глаукомой, связанной с рецессией УПК, призрачно-клеточной, гемолитической и гемосидеротической глаукомой для снижения ВГД [1, 3].
- Рекомендуется хирургическое промывание передней камеры с удалением источника крови (витрэктомия при наличии кровоизлияний в стекловидное тело) пациентам с призрачно-клеточной, гемолитической и гемосидеротической глаукомой при отсутствие контроля ВГД на медикаментозной терапии [259].
- Рекомендуется проведение трабекулоэктомии (синустрабекулоэктомии) с применением антиметаболитов и/или антиглаукоматозного дренажа (дренаж коллагеновый антиглаукоматозный, дренаж антиглаукоматозный резорбируемый) или имплантацией трубчатых дренажных устройств (клапан глаукоматозный или шунт для лечения глаукомы***), отводящих ВГЖ из передней камеры в область экватора глазного яблока пациентам с посттравматической глаукомой, связанной с рецессией УПК, призрачно-клеточной, гемолитической и гемосидеротической глаукомой при неэффективности медикаментозной терапии [260, 261].
3. Лечение посттравматической глаукомы вследствие открытой травмы глаза, включая медикаментозное, лазерное и хирургическое лечение
- Рекомендуется хирургическая герметизация проникающего ранения с восстановлением целостности глазных структур и оболочек глазного яблока и удалением инородных тел всем пациентам с проникающим ранением глаза [263, 265, 225, 264].
К принципам хирургического лечения открытой травмы, направленных на нормализацию ВГД, относятся: удаление набухающей травматической катаракты – проводится при не купируемом консервативными методами остром приступе факоморфической офтальмогипертензии; удаление хрусталика из передней камеры – проводится при вывихе хрусталика в переднюю камеру для предотвращения развития острого приступа вторичной офтальмогипертензии и гибели эндотелиального слоя клеток роговицы; парацентез передней камеры – проводится при тотальной гифеме для эвакуации крови и её сгустков с целью профилактики или лечения острого приступа офтальмогипертензии. При возобновляемой в ходе этой манипуляции гифеме для предупреждения развития гематокорнеа возможно завершение операции тампонадой передней камеры воздухом или вискоэластиком.
- Рекомендуется назначить местную медикаментозную терапию всем пациентам с посттравматической офтальмогипертензией/глаукомой, связанной с проникающим ранением глаза для снижения ВГД [265, 225, 233].
- Рекомендуется проведение трабекулоэктомии (синустрабекулоэктомии) с применением антиметаболитов и/или антиглаукоматозного дренажа (дренаж коллагеновый антиглаукоматозный, дренаж антиглаукоматозный резорбируемый), или имплантацией трубчатых дренажных устройств (клапан глаукоматозный или шунт для лечения глаукомы***), отводящих ВГЖ из передней камеры в область экватора глазного яблока пациентам с посттравматической глаукомой, связанной проникающим ранением глаза при неэффективности медикаментозной терапии [225, 233, 279].
7. Диетотерапия, обезболивание и другие методы лечения
- Рекомендуется применение местной анестезии (с использованием глазных капель местных анестетиков), при необходимости с пара- или ретробульбарной инъекцией местных анестетиков (S01H) (при необходимости – с использованием сочетанной анестезии) перед началом хирургического вмешательства для обезболивания и предупреждения интраоперационных осложнений [1-3, 19].
Медицинская реабилитация
Медицинская реабилитация и санаторно-курортное лечение, медицинские показания и противопоказания к применению методов медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов
- Рекомендуется проведение медицинской реабилитации пациентов с ВГ с целью сохранения зрительных функций и решения вопроса об оптикореконструктивных операциях или витреоретинальных вмешательствах по показаниям [18, 2].
- Рекомендуется амбулаторное наблюдение врачом-офтальмологом не менее 1 месяца всех пациентов с ВГ после выполнения хирургического вмешательства с целью контроля за состоянием уровня ВГД, состоянием функциональных показателей, профилактики и лечения возможных послеоперационных осложнений [18, 2].
- Рекомендуется массаж глазного яблока с индивидуально рассчитанной кратностью и продолжительностью всем пациентам с ВГ после АГО при выявлении признаков рубцевания вновь созданных путей̆ оттока с целью восстановления пассажа ВГЖ и снижения уровня ВГД. Процедуры выполняются в условиях процедурных кабинетов. Продолжительность определяется индивидуально, однако, при отсутствии эффективности от 3-4 процедур рассматривают иные методы снижения ВГД [267].
- Рекомендуется ревизия (нидлинг) фильтрационной̆ подушечки с индивидуально рассчитанной кратностью всем пациентам с ВГ после АГО при выявлении признаков рубцевания вновь созданных путей̆ оттока с целью восстановления пассажа ВГЖ и снижения уровня ВГД. Процедуры выполняются в условиях процедурных кабинетов или операционных. Продолжительность определяется индивидуально, однако, при отсутствии эффективности от 3-4 процедур рассматривают иные методы снижения ВГД [267].
Госпитализация
Организация оказания медицинской помощи
Показанием для госпитализации пациентов со ВГ в медицинскую организацию является:
- необходимость выполнения оперативного лечения ВГ и/или лазерного лечения и/или медикаментозного лечения для компенсации повышенного ВГД при невозможности проведения лечения в амбулаторных условиях, условиях дневного стационара;
- проведение углубленного обследования, медикаментозного и/или лазерного лечения (при невозможности их проведения в амбулаторных условиях и условиях дневного стационара).
Неотложная:
- необходимость выполнения оперативного лечения ВГ и/или лазерного лечения и/или медикаментозного лечения при высоком («с») уровне внутриглазного давления и невозможности проведения лечения в амбулаторных условиях, условиях дневного стационара при наличии угрозы быстрой потери зрительных функций.
Показания к выписке пациента из медицинской организации:
- завершение курса лечения или одного из этапов оказания специализированной, в том числе высокотехнологичной, медицинской помощи, в условиях круглосуточного или дневного стационара при отсутствии осложнений лечения, требующих медикаментозной коррекции и/или медицинских вмешательств в стационарных условиях (включая достигнутую нормализацию уровня ВГД или купирование болевого синдрома при терминальной болящей глаукоме);
- отказ пациента или его законного представителя от специализированной, в том числе высокотехнологичной, медицинской помощи в условиях круглосуточного или дневного стационара, установленной консилиумом медицинской организации, при отсутствии осложнений основного заболевания и/или лечения, требующих медикаментозной коррекции и/или медицинских вмешательств в стационарных условиях;
- необходимость перевода пациента в другую медицинскую организацию по соответствующему профилю оказания медицинской помощи. Заключение о целесообразности перевода пациента в профильную медицинскую организацию составляется после предварительной консультации по предоставленным медицинским документам и/или предварительного осмотра пациента врачами специалистами медицинской организации, в которую планируется перевод.
Профилактика
Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
- Рекомендуется прием врача офтальмолога (В01.029.001, B01.029.002) пациентов с ВГ с целью раннего выявления повышенного ВГД при обострении системного заболевания или травматическом повреждении [3, 2, 37].
Информация
Источники и литература
-
Клинические рекомендации общероссийской общественной организации Ассоциация врачей-офтальмологов
- Клинические рекомендации общероссийской общественной организации Ассоциация врачей-офтальмологов - 1. Shaarawy T.M., Sherwood M.B., Hitchings R.A., Crowston J.G. Glaucoma: medical diagnosis and therapy, 2-nd (Vol.1). London: Elsevier, 2015: 1201. 2. Национальное руководство по глаукоме для практикующих врачей. Изд. 4-е, испр. и доп. / Под ред. Е.А. Егорова, В.П. Еричева. М.: ГЭОТАР-Медиа, 2019: 384. 3. Basic and Clinical Science Course. Section 10. Glaucoma / Ed. C.A. Girkin. San Francisco: AAO, 2018: 262. 4. Charteris D.G., Barton K., McCartney A.C., Lightman S.L. CD4+ lymphocyte involvement in ocular Behcet's disease. Autoimmunity 1992; 12(3): 201-6. 5. Clark A.F., Wilson K., de Kater A.W., Allingham R.R., McCartney M.D. Dexamethasone-induced ocular hypertension in perfusion-cultured human eyes. Invest Ophthalmol Vis Sci 1995; 36(2): 478-89. 6. Ladas J.G., Yu F., Loo R., Davis J.L., Coleman A.L., Levinson R.D., et al. Relationship between aqueous humor protein level and outflow facility in patients with uveitis. Invest Ophthalmol Vis Sci 2001; 42(11): 2584-8. 7. Planck S.R., Huang X.N., Robertson J.E., Rosenbaum J.T. Cytokine mRNA levels in rat ocular tissues after systemic endotoxin treatment. Invest Ophthalmol Vis Sci 1994; 35(3): 924-30. 8. Herbert H.M., Viswanathan A., Jackson H., Lightman S.L. Risk factors for elevated intraocular pressure in uveitis. J Glaucoma 2004; 13(2): 96-9. 9. Merayo-Lloves J., Power W.J., Rodriguez A., Pedroza-Seres M., Foster C.S. Secondary glaucoma in patients with uveitis. Ophthalmologica 1999; 213(5): 300-4. 10. Takahashi T., Ohtani S., Miyata K., Miyata N., Shirato S., Mochizuki M. A clinical evaluation of uveitis-associated secondary glaucoma. Jpn J Ophthalmol 2002; 46(5): 556-62. 11. Neri P., Azuara-Blanco A., Forrester J.V. Incidence of glaucoma in patients with uveitis. J Glaucoma 2004; 13(6): 461-5. 12. de Boer J., Wulffraat N., Rothova A. Visual loss in uveitis of childhood. Br J Ophthalmol 2003; 87(7): 879-84. 13. Kanski J.J., Shun-Shin G.A. Systemic uveitis syndromes in childhood: an analysis of 340 cases. Ophthalmology 1984; 91(10): 1247-52. 14. Barton K., Pavesio C.E., Towler H.M., Lightman S. Uveitis presenting de novo in the elderly. Eye (Lond) 1994; 8 ( Pt 3)(288-91. 15. Panek W.C., Holland G.N., Lee D.A., Christensen R.E. Glaucoma in patients with uveitis. Br J Ophthalmol 1990; 74(4): 223-7. 16. Нестеров А.П., Бунин А.Я. О новой классификации первичной глаукомы. Вестник офтальмологии. 1977; 5; 38-42. 17. Foster P.J., Buhrmann R., Quigley H.A., Johnson G.J. The definition and classification of glaucoma in prevalence surveys. Br J Ophthalmol 2002; 86(2): 238-42. 18. Glaucoma: diagnosis and management. Methods, evidence and recommendations. London: NICE, 2017: 324. 19. International Council of Ophthalmology Guidelines for Glaucoma Eye Care / ed. N. Gupta et al., ICO, San Francisco, 2015:22 20. Панова И.Е., Дроздова Е.А., Авдеева О.Н. Глава 28. Увеиты. В кн.: Офтальмология: национальное руководство / под ред. С.Э. Аветисова, Е.А. Егорова, Л.К. Мошетовой, В.В. Нероева, Х.П. Тахчиди. М.: ГЭОТАР-Медиа, 2018. - C. 507-560. 21. Jabs D.A., Nussenblatt R.B., Rosenbaum J.T., Standardization of Uveitis Nomenclature Working G. Standardization of uveitis nomenclature for reporting clinical data. Results of the First International Workshop. Am J Ophthalmol 2005; 140(3): 509-16. 22. Foster C., Vitale A. Diagnosis and Treatment of Uveitis. New Delhi, Jaypee Brothers Medical Publishers; 2nd ed, 2013. – 1276 p. 23. Gupta A. Herbort C.P., Khairallah M. Uveitis. Text and Imaging. New Delhi, 2009. – 830 p. 24. Nussenblatt R.B., Whitcup S.M. Uveitis: fundamentals and clinical practice, 4rd ed. Philadelphia: Mosby, 2010. – 433 p. 25. Кацнельсон Л.А., Танковский В.Э. Увеиты. М.: 4-й филиал Воениздата, 2003. – 286 c. 26. Панова И.Е., Дроздова Е.А. Увеиты: руководство для врачей. М.: ООО «Издательство «Медицинское информационное агентство», 2014. – 144 c. 27. Устинова Е.И. Эндогенные увеиты (избранные лекции для врачей-офтальмологов). СПб: Эко-Вектор, 2017. – 202 c. 28. Астахов Ю.С., Кузнецова Т.И., Хрипун К.В., Коненкова Я.С., Белозерова Е.В. Перспективы диагностики и эффективность лечения болезни Фогта–Коянаги–Харада. Офтальмологические ведомости. 2014; 7 (3): 84-92 (https://doi.org/10.17816/OV2014384-92). 29. Boyd S.R., Young S., Lightman S. Immunopathology of the noninfectious posterior and intermediate uveitides. Surv Ophthalmol 2001; 46(3): 209-33. 30. de Smet M.D., Taylor S.R., Bodaghi B., Miserocchi E., Murray P.I., Pleyer U., et al. Understanding uveitis: the impact of research on visual outcomes. Prog Retin Eye Res 2011; 30(6): 452-70. 31. Егоров Е.А., Нестеров А.П. Первичная открытоугольная глаукома / в кн. Офтальмология. Национальное руководство под. ред. С.Э. Аветисова, Е.А. Егорова, Л.К. Моше-товой, Х.П. Тахчиди. М.: ГЭОТАР-Медиа, 2018: 713-726. 32. Branson S.V., McClafferty B.R., Kurup S.K. Vitrectomy for Epiretinal Membranes and Macular Holes in Uveitis Patients. J Ocul Pharmacol Ther 2017; 33(4): 298-303. 33. Grodum K., Heijl A., Bengtsson B. Refractive error and glaucoma. Acta Ophthalmol Scand 2001; 79(6): 560-6. 34. Mitchell P., Hourihan F., Sandbach J., Wang J.J. The relationship between glaucoma and myopia: the Blue Mountains Eye Study. Ophthalmology 1999; 106(10): 2010-5. 35. Perera S.A., Wong T.Y., Tay W.T., Foster P.J., Saw S.M., Aung T. Refractive error, axial dimensions, and primary open-angle glaucoma: the Singapore Malay Eye Study. Arch Ophthalmol 2010; 128(7): 900-5. 36. The Advanced Glaucoma Intervention Study (AGIS): 7. The relationship between control of intraocular pressure and visual field deterioration.The AGIS Investigators. Am J Ophthalmol 2000; 130(4): 429-40. 37. Нестеров А.П. Глаукома. М.: Медицинское информационное агентство, 2008: 360. 38. Антонов А.А., Карлова Е.В., Брежнев А.Ю., Дорофеев Д.А. Современное состояние офтальмотонометрии. Вестник офтальмологии. 2020;136(6):100-107. 39. Балашевич Л.И., Качанов А.Б., Никулин С.А. и др. Влияние толщины роговицы на пневмотонометрические показатели внутриглазного давления. Офтальмохирургия. 2005; 1: 31-33. 40. Cook J.A., Botello A.P., Elders A., Fathi Ali A., Azuara-Blanco A., Fraser C., et al. Systematic review of the agreement of tonometers with Goldmann applanation tonometry. Ophthalmology 2012; 119(8): 1552-7. 41. Quigley H.A., Dunkelberger G.R., Green W.R. Retinal ganglion cell atrophy correlated with automated perimetry in human eyes with glaucoma. Am J Ophthalmol 1989; 107(5): 453-64. 42. Sagri D., Losche C.C., Bestges B.B., Krummenauer F. Is There Really Agreement between Rebound and Goldmann Applanation Tonometry Methods? Results of a Systematic Review of the Period 01/2005 to 08/2014. Klin Monbl Augenheilkd 2015; 232(7): 850-7. 43. Абышева Л.Д., Авдеев Р.В., Александров А.С. и др. Оптимальные характеристики верхней границы офтальмотонуса у пациентов с развитой стадией первичной открыто-угольной глаукомы с точки зрения доказательной медицины. Клиническая офтальмоло-гия. 2015; 3: 111-123. 44. Bengtsson B., Leske M.C., Hyman L., Heijl A., Early Manifest Glaucoma Trial G. Fluctuation of intraocular pressure and glaucoma progression in the early manifest glaucoma trial. Ophthalmology 2007; 114(2): 205-9. 45. Kniestedt C., Punjabi O., Lin S., Stamper R.L. Tonometry through the ages. Surv Ophthalmol 2008; 53(6): 568-91. 46. Konstas A.G., Kahook M.Y., Araie M., Katsanos A., Quaranta L., Rossetti L., et al. Diurnal and 24-h Intraocular Pressures in Glaucoma: Monitoring Strategies and Impact on Prognosis and Treatment. Adv Ther 2018; 35(11): 1775-804. 47. Prata T.S., De Moraes C.G., Kanadani F.N., Ritch R., Paranhos A., Jr. Posture-induced intraocular pressure changes: considerations regarding body position in glaucoma patients. Surv Ophthalmol 2010; 55(5): 445-53. 48. Sacca S.C., Rolando M., Marletta A., Macri A., Cerqueti P., Ciurlo G. Fluctuations of intraocular pressure during the day in open-angle glaucoma, normal-tension glaucoma and normal subjects. Ophthalmologica 1998; 212(2): 115-9. 49. European Glaucoma Society Terminology and Guidelines for Glaucoma (5th Edition). Savona: PubliComm, 2020: 172. 50. Congdon N.G., Spaeth G.L., Augsburger J., Klancnik J., Jr., Patel K., Hunter D.G. A proposed simple method for measurement in the anterior chamber angle: biometric gonioscopy. Ophthalmology 1999; 106(11): 2161-7. 51. Олвэрд У.Л.М., Лонгмуа Р.А. Атлас по гониоскопии (пер. с англ.) / под ред. Т.В. Соколовской. М.: «ГЭОТАР-Медиа», 2010: 120. 52. Шульпина Н.Б. Биомикроскопия глаза. М.: Медицина. 1974: 264. 53. Spaeth G.L. The normal development of the human anterior chamber angle: a new system of descriptive grading. Trans Ophthalmol Soc U K (1962) 1971; 91(709-39. 54. Gonioscopy anatomy of the angle of the anterior chamber of the eye. In. SRe, ed. In: Shaffer R.N. Stereoscopic manual of gonioscopy. St. Louis, Mosby, 1962: 92. 55. Sakata L.M., Lavanya R., Friedman D.S., Aung H.T., Gao H., Kumar R.S., et al. Comparison of gonioscopy and anterior segment ocular coherence tomography in detecting angle closure in different quadrants of the anterior chamber angle. Ophthalmology 2008; 115(5): 769-74. 56. Diagnosis of Primary Open Angle Glaucoma. Consensus Series - 10 / Ed. R.N. Weinreb., D. Garway-Heath, C. Leung, F. Medeiros, J. Liebmann. Amsterdam: Kugler Publications, 2017: 234. 57. Jonas J.B., Gusek G.C., Naumann G.O. Optic disc, cup and neuroretinal rim size, configuration and correlations in normal eyes. Invest Ophthalmol Vis Sci 1988; 29(7): 1151-8. 58. Morgan J.E., Bourtsoukli I., Rajkumar K.N., Ansari E., Cunliffe I.A., North R.V., et al. The accuracy of the inferior>superior>nasal>temporal neuroretinal rim area rule for diagnosing glaucomatous optic disc damage. Ophthalmology 2012; 119(4): 723-30. 59. Glaucoma Imaging / Eds. Iester M., Garway-Heath D., Lemij H. Savona: PubliComm, 2017: 144. 60. Егоров Е.А. Фото- и стереофотографические методики изучения глазного дна. Военно-медицинский журнал. 1977; 5: 46-47. 61. Куроедов А.В., Городничий В.В., Огородникова В.Ю. и др. Офтальмоскопическая характеристика изменений диска зрительного нерва и слоя нервных волокон при глаукоме (пособие для врачей). М.: «Дом печати «Столичный бизнес», 2011: 48. 62. Harizman N., Oliveira C., Chiang A., Tello C., Marmor M., Ritch R., et al. The ISNT rule and differentiation of normal from glaucomatous eyes. Arch Ophthalmol 2006; 124(11): 1579-83. 63. Ernest P.J., Viechtbauer W., Schouten J.S., Beckers H.J., Hendrikse F., Prins M.H., et al. The influence of the assessment method on the incidence of visual field progression in glaucoma: a network meta-analysis. Acta Ophthalmol 2012; 90(1): 10-9. 64. Yanagisawa M., Murata H., Matsuura M., Fujino Y., Hirasawa K., Asaoka R. Investigating the structure-function relationship using Goldmann V standard automated perimetry where glaucomatous damage is advanced. Ophthalmic Physiol Opt 2019; 39(6): 441-50. 65. Intraocular Pressure. Consensus Series - 4. / Ed. R.N. Weinreb, J.D. Brandt, D. Garway-Heath, F. Medeiros. Amsterdam: Kugler Publications, 2007: 128.
Информация
Термины и определения
Гониоскопия – это метод визуального исследования (осмотра) угла передней камеры глаза (УПК), проводимый при помощи щелевой лампы и гониолинзы (гониоскопа)
MD, mean deviation (среднее отклонение) – периметрический индекс, который определяется при статической периметрии и представляет собой среднее различие между нормальными значениями светочувствительности сетчатки с поправкой на возраст и PSD, pattern standard deviation (паттерн стандартного отклонения) – периметрический индекс, характеризующий выраженность очаговых дефектов поля зрения.
Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
Таблица 10.1 – Критерии оценки качества первичной медико-санитарной помощи взрослым при вторичной глаукоме
|
№
|
Критерии
качества
|
Оценка выполнения
|
|---|---|---|
|
1.
|
Прием (осмотр, консультация) врача-офтальмолога первичный
|
Да/Нет
|
|
2.
|
Выполнена биомикроскопия глаза
|
Да/Нет
|
|
3.
|
Выполнена офтальмотонометрия
|
Да/Нет
|
|
4.
|
Выполнена визометрия
|
Да/Нет
|
|
5.
|
Выполнена периметрия статическая и/или компьютерная периметрия
|
Да/Нет
|
|
6.
|
Выполнена биомикроскопия глазного дна или офтальмоскопия
|
Да/Нет
|
|
7.
|
Выполнена гониоскопия
|
Да/Нет
|
|
8.
|
Выполнено назначение противоглаукомных препаратов и миотических средств (в зависимости от медицинских показаний и при отсутствии медицинских противопоказаний)
|
Да/Нет
|
Таблица 10.2 – Критерии оценки качества специализированной медицинской помощи взрослым при вторичной глаукоме
|
№
|
Критерии
качества
|
Оценка выполнения
|
|---|---|---|
|
1.
|
Выполнена офтальмотонометрия
|
Да/Нет
|
|
2.
|
Выполнена визометрия
|
Да/Нет
|
|
3.
|
Выполнена компьютерная периметрия
|
Да/Нет
|
|
4.
|
Выполнена биомикроскопия глазного дна или офтальмоскопия
|
Да/Нет
|
|
5.
|
Выполнена биомикроскопия глаза
|
Да/Нет
|
|
6.
|
Выполнена гониоскопия
|
Да/Нет
|
|
7.
|
Проведено лечение противоглаукомными препаратами и миотическими средствами и/или лазерное лечение и/или хирургическое лечение (в зависимости от медицинских показаний и при отсутствии медицинских противопоказаний)
|
Да/Нет
|
-
Антонов А.А., к.м.н., ведущий научный сотрудник отдела глаукомы ФГБНУ «Научно-исследовательский институт глазных болезней имени М.М. Краснова», ООО «Ассоциация врачей-офтальмологов», Москва
-
Астахов С.Ю., д.м.н., профессор, заведующий кафедрой офтальмологии ГБОУ ВПО «Первый Санкт-Петербургский государственный медицинский университет им. И.П. Павлова», ООО «Ассоциация врачей-офтальмологов», Санкт-Петербург
-
Брежнев А.Ю., к.м.н., доцент, ФГБОУ ВО «Курский государственный медицинский университет» МЗ РФ, ОБУЗ «Офтальмологическая клиническая больница - Офтальмологический центр», ООО «Российское общество офтальмологов-глаукоматологов», ООО «Общество офтальмологов России», Курск
-
Бржеский В.В., д.м.н., профессор, заведующий кафедрой офтальмологии ФГБОУ ВО «Санкт-Петербургский государственный педиатрический медицинский университет» МЗ РФ, ООО «Российское общество офтальмологов-глаукоматологов», ООО «Общество офтальмологов России», Санкт-Петербург
-
Газизова И.Р., д.м.н., ФГБНУ ИЭМ «Медицинский научный центр», ООО «Российское общество офтальмологов-глаукоматологов», ООО «Общество офтальмологов России», Санкт-Петербург
-
Голубев С.Ю., к.м.н., старший научный сотрудник ГНЦ РФ «Институт медико-биологических проблем» РАН, ООО «Ассоциация врачей-офтальмологов», Москва
-
Догадова Л.П., к.м.н., профессор кафедры офтальмологии ФГБОУ ВО «Тихоокеанский государственный медицинский университет» МЗ РФ, главный офтальмолог ДФО, ООО «Российское общество офтальмологов-глаукоматологов», ООО «Общество офтальмологов России», Владивосток
-
Егоров Е.А., д.м.н., профессор кафедры офтальмологии им. акад. А.П. Нестерова лечебного факультета ФГАОУ ВО «Российский национальный исследовательский медицинский университет им. Пирогова» МЗ РФ, ООО «Российское общество офтальмологов-глаукоматологов», ООО «Общество офтальмологов России», Москва
-
Еричев В.П., д.м.н., профессор, ООО «Российское общество офтальмологов-глаукоматологов», ООО «Общество офтальмологов России», Москва
-
Иванова Н.В., д.м.н., профессор, заведующая кафедрой глазных болезней «Медицинская академия имени С.И. Георгиевского» ФГАОУ ВО «Крымский федеральный университет им. В.И. Вернадского», ООО «Российское общество офтальмологов-глаукоматологов», ООО «Общество офтальмологов России», Симферополь
-
Журавлева А.Н., к.м.н., научный сотрудник отдела глаукомы ФГБУ «Национальный медицинский исследовательский центр глазных болезней им. Гельмгольца» МЗ РФ, ООО «Ассоциация врачей-офтальмологов», Москва
-
Золотарев А.В., д.м.н., доцент, заведующий кафедрой офтальмологии ФГБОУ ВО «Самарский государственный медицинский университет» МЗ РФ, главный врач ГБУЗ «Самарская областная клиническая офтальмологическая больница им. Т.И. Ерошевского», ООО «Ассоциация врачей-офтальмологов», Самара
-
Карлова Е.В., д.м.н., ассистент кафедры офтальмологии ФГБОУ ВО «Самарский государственный медицинский университет» МЗ РФ, заведующая офтальмологическим отделением ГБУЗ «Самарская областная клиническая офтальмологическая больница им. Т.И. Ерошевского», ООО «Ассоциация врачей-офтальмологов», Самара
-
Косакян С.М., к.м.н., врач офтальмолог офтальмологического отделения по лечению глаукомы ФГБУ «Национальный медицинский исследовательский центр глазных болезней им. Гельмгольца» МЗ РФ, ООО «Ассоциация врачей-офтальмологов», Москва
-
Коновалова О.С., к.м.н., заведующая Тюменским Филиалом АО Екатеринбургский центр МНТК «Микрохирургия глаза», доцент кафедры хирургических болезней с курсом офтальмологии ФГБОУ ВО ТГМУ, ООО «Ассоциация врачей-офтальмологов», Тюмень
-
Куликов А.Н., д.м.н., профессор, начальник кафедры и клиники офтальмологии им. проф. В.В. Волкова ФГБВОУ ВО «Военно-медицинская Академия им. С.М. Кирова» МО РФ, главный офтальмолог МО РФ, главный внештатный специалист-офтальмолог Санкт-Петербурга, ООО «Российское общество офтальмологов-глаукоматологов», ООО «Общество офтальмологов России», Санкт-Петербург
-
Куроедов А.В., д.м.н., начальник офтальмологического центра ФКУ «Центральный военно-клинический госпиталь им. Мандрыка» МО РФ, заведующий кафедрой офтальмологии им. акад. А.П. Нестерова лечебного факультета ФГАОУ ВО «Российский национальный исследовательский медицинский университет им. Пирогова» МЗ РФ, ООО «Российское общество офтальмологов-глаукоматологов», ООО «Общество офтальмологов России», Москва
-
Ловпаче Дж.Н., к.м.н., независимый эксперт, ООО «Офтальмологическая клиника 3Z-МСК», ООО «Российское общество офтальмологов-глаукоматологов», ООО «Общество офтальмологов России», Москва
-
Малишевская Т.Н., д.м.н., заведующая отделением аналитической работы ФГБУ «НМИЦ глазных болезней им. Гельмгольца» МЗ РФ, доцент кафедры непрерывного медицинского образования ФГБУ «Национальный медицинский исследовательский центр глазных болезней им. Гельмгольца» МЗ РФ, ООО «Ассоциация врачей-офтальмологов», Москва
-
Малюгин Б.Э., д.м.н., член-корр. РАН, профессор, заместитель генерального директора по науке ФГАУ НМИЦ МНТК «Микрохирургия глаза» им. акад. Федорова, ООО «Общество офтальмологов России», Москва
-
Николаенко В.П., д.м.н., профессор кафедры оториноларингологии и офтальмологии ФГБОУ ВО «Санкт-Петербургский государственный университет», заместитель главного врача по офтальмологии СПб ГБУЗ «Городская многопрофильная больница № 2», ООО «Ассоциация врачей-офтальмологов», ООО «Российское общество офтальмологов-глаукоматологов», Санкт-Петербург
-
Онуфрийчук О.Н., к.м.н., врач-офтальмолог, ФГБУ «Национальный медицинский исследовательский центр детской травматологии и ортопедии им. Г.И. Турнера» МЗ РФ, Клиника высоких медицинских технологий им. Н.И. Пирогова ФГБОУ ВО СПбГУ, ООО «Российское общество офтальмологов-глаукоматологов», ООО «Общество офтальмологов России», Санкт-Петербург
-
Петров С.Ю., д.м.н., начальник отдела глаукомы ФГБУ «Национальный медицинский исследовательский центр глазных болезней им. Гельмгольца» МЗ РФ, профессор кафедры непрерывного медицинского образования ФГБУ «Национальный медицинский исследовательский центр глазных болезней им. Гельмгольца» Минздрава России, ООО «Ассоциация врачей-офтальмологов», Москва
-
Селезнев А.В., к.м.н., доцент, ФГБОУ ВО «Ивановская государственная медицинская академия» МЗ РФ, ООО «Российское общество офтальмологов-глаукоматологов», ООО «Общество офтальмологов России», Иваново
-
Симонова С.В., к.м.н., ГБУЗ «ГКБ N15 им. О.М. Филатова ДЗМ», ООО «Российское общество офтальмологов-глаукоматологов», Москва
-
Соколовская Т.В., к.м.н., ведущий научный сотрудник отдела хирургического лечения глаукомы ФГАУ НМИЦ МНТК «Микрохирургия глаза» им. акад. Федорова, ООО «Общество офтальмологов России», Москва
-
Фурсова А.Ж., д.м.н., заслуженный врач РФ, заведующая офтальмологическим отделением ГБУЗ НСО «Государственная Новосибирская областная клиническая больница», ООО «Ассоциация врачей-офтальмологов», Новосибирск
-
Юрьева Т.Н., д.м.н., профессор, заместитель директора по научной работе Иркутского филиала ФГАУ «МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова, ООО «Ассоциация врачей-офтальмологов», Иркутск
-
Якубова Л.В., к.м.н., старший научный сотрудник отдела глаукомы ФГБУ «Национальный медицинский исследовательский центр глазных болезней глазных болезней им. Гельмгольца» МЗ РФ, ООО «Ассоциация врачей-офтальмологов», Москва
Приложение А2. Методология разработки клинических рекомендаций
Предварительная версия настоящих рекомендаций была рецензирована независимыми экспертами, с целью доступности для понимания интерпретации доказательств, лежащих в основе рекомендаций. Комментарии, полученные от экспертов, систематизировались и обсуждались членами рабочих групп ООО «Российское общество офтальмологов-глаукоматологов», ООО «Общество офтальмологов России» и ООО «Ассоциация врачей-офтальмологов», а вносимые изменения регистрировались. Если же изменения не вносились, то учитывались причины отказа.
Целевая аудитория данных клинических рекомендаций:
-
Врачи-офтальмологи
-
Специалисты в области организаций здравоохранения и общественного здоровья
-
Ординаторы по специальности «Офтальмология» (31.08.59) и научно-педагогические кадры (аспиранты) по направлению подготовки «Клиническая медицина» (31.06.01), профиль – «Глазные болезни» (14.01.07)
-
Студенты медицинских Высших учебных заведений
Таблица П1 – Шкала оценки уровней достоверности доказательств.
|
Уровень достоверности доказательств
|
Расшифровка
|
|---|---|
|
Определение уровней достоверности доказательств для лечебных, реабилитационных, профилактических вмешательств
|
|
|
1
|
Систематический обзор рандомизированных клинических исследования с применением мета-анализа
|
|
2
|
Отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна (помимо рандомизированные клинические исследования) с применением мета-анализа
|
|
3
|
Нерандомизированные сравнительные исследования, в т.ч. когортные исследования
|
|
4
|
Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай-контроль»
|
|
5
|
Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов
|
|
Определение уровней достоверности доказательств
для диагностических вмешательств
|
|
|
1
|
Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа
|
|
2
|
Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа
|
|
3
|
Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования
|
|
4
|
Несравнительные исследования, описание клинического случая
|
|
5
|
Имеется лишь обоснование механизма действия или мнение экспертов
|
Таблица П2 – Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств).
|
Уровень убедительности рекомендаций
|
Расшифровка
|
|---|---|
|
А
|
Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными)
|
|
В
|
Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными)
|
|
С
|
Слабая рекомендация – отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными)
|
Порядок обновления клинических рекомендаций
Приложение А3. Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов, инструкции по применению лекарственного препарата
-
Международная классификация болезней и проблем, связанных со здоровьем, 10-го пересмотра (МКБ-10) (принята 43-й Всемирной Ассамблеей Здравоохранения, 1990 г.).
-
«О переходе органов и учреждений здравоохранения Российской Федерации на Международную статистическую классификацию болезней и проблем, связанных со здоровьем Х пересмотра» (в ред. Приказа Минздрава РФ от 12.01.1998 г. № 3). Приказ Министерства здравоохранения РФ от 27.05.1997 г. № 170.
-
«О направлении перечня добавленных и исключенных рубрик МКБ-10». Письмо Министерства здравоохранения РФ от 05.12.2014 г. № 13-2/1664.
-
Обновления МКБ-10 к 2024 г. URL: https://mkb-10.com/updates/ (дата обращения: 29.08.2022).
-
Федеральный закон «Об основах охраны здоровья граждан в Российской Федерации» ( с изменениями на 8 августа 2024 года) от 21.11.2011 г. № 323-Ф3.
-
Федеральный закон «О внесении изменений в статью 40 Федерального закона «Об обязательном медицинском страховании в Российской Федерации» и Федеральный закон «Об основах охраны здоровья граждан в Российской Федерации» по вопросам клинических рекомендаций» (с изменениями на 11.06.2021 года) от 25.12.2018 г. № 489 ФЗ.
-
Приказ Минздрава России от 25.02.2022 N 114н "Об утверждении стандарта медицинской помощи взрослым при глаукоме первичной открытоугольной (диагностика, лечение и диспансерное наблюдение)" (Зарегистрировано в Минюсте России 04.04.2022 N 68043)
-
«Об утверждении Порядка возложения на фельдшера, акушерку руководителем медицинской организации при организации оказания первичной медико-санитарной помощи и скорой медицинской помощи отдельных функций лечащего врача по непосредственному оказанию медицинской помощи пациенту в период наблюдения за ним и его лечения, в том числе по назначению и применению лекарственных препаратов, включая наркотические лекарственные препараты и психотропные лекарственные препараты» (с изменениями на 31 октября 2017 года). Приказ Министерства здравоохранения РФ 23.03.2012 г. № 252н.
-
«Об утверждении Порядка оказания медицинской помощи взрослому населению при заболеваниях глаза, его придаточного аппарата и орбиты» (с изменениями на 1 февраля 2022 года). Приказ Министерства здравоохранения РФ от 12.11.2012 г. № 902н.
-
«Об утверждении Положения об организации оказания специализированной, в том числе высокотехнологичной, медицинской помощи» (с изменениями на 27 августа 2015 года). Приказ Министерства здравоохранения РФ от 02.12.2014 г. № 796н.
-
«Об утверждении критериев оценки качества медицинской помощи». Приказ Министерства здравоохранения РФ от 10.05.2017 г. № 203н.
-
«Об утверждении профессионального стандарта «Врач-офтальмолог». Приказ Министерства труда и социальной защиты РФ от 05.06.2017 г. № 470н.
-
«Об утверждении номенклатуры медицинских услуг» (с изменениями на 24 сентября 2020 года). Приказ Министерства здравоохранения РФ от 13.10.2017 г. № 804н.
-
«Об утверждении перечня медицинских изделий, имплантируемых в организм человека при оказании медицинской помощи, и перечня медицинских изделий, отпускаемых по рецептам на медицинские изделия при предоставлении набора социальных услуг» (с изменениями на 20 февраля 2024 года). Распоряжение Правительства РФ от 31.12.2018 г. № 3053-р.
-
«Об утверждении критериев формирования перечня заболеваний, состояний (групп заболеваний, состояний), по которым разрабатываются клинические рекомендации». Приказ Министерства здравоохранения РФ от 28.02.2019 г. № 101н.
-
«Об утверждении порядка и сроков разработки клинических рекомендаций, их пересмотра, типовой формы клинических рекомендаций и требований к их структуре, составу и научной обоснованности, включаемой в клинические рекомендации информации» (с изменениями на 23 июня 2020 года). Приказ Министерства здравоохранения РФ от 28.02.2019 г. № 103н.
-
«Об утверждении порядка и сроков одобрения и утверждения клинических рекомендаций, критериев принятия научно-практическим советом решения об одобрении, отклонении или направлении на доработку клинических рекомендаций либо решения об их пересмотре». Приказ Министерства здравоохранения РФ от 28.02.2019 г. № 104н.
-
«Об утверждении Порядка организации оказания высокотехнологичной медицинской помощи с применением единой государственной информационной системы в сфере здравоохранения». Приказ Министерства здравоохранения РФ от 02.10.2019 г. № 824н.
-
«Об утверждении перечня жизненно необходимых и важнейших лекарственных препаратов для медицинского применения на 2020 год, перечня лекарственных препаратов для медицинского применения, в том числе лекарственных препаратов для медицинского применения, назначаемых по решению врачебных комиссий медицинских организаций, перечня лекарственных препаратов, предназначенных для обеспечения лиц, больных гемофилией, муковисцидозом, гипофизарным нанизмом, болезнью Гоше, злокачественными новообразованиями лимфоидной, кроветворной и родственных им тканей, рассеянным склерозом, гемолитико-уремическим синдромом, юношеским артритом с системным началом, мукополисахаридозом I, II и VI типов, лиц после трансплантации органов и (или) тканей и минимального ассортимента лекарственных препаратов, необходимых для оказания медицинской помощи» (с изменениями на 16 апреля 2024 года). Распоряжение Правительства РФ от 12.10.2019 г. № 2406-р.
-
«О Программе государственных гарантий бесплатного оказания гражданам медицинской помощи на 2024 год и на плановый период 2025 и 2026 годов» (с изменениями на 23 марта 2024 года). Постановление Правительства РФ от 28.12.2023 г. №2353.
-
«Об утверждении порядка проведения диспансерного наблюдения за взрослыми» (с изменениями на 28 февраля 2024 года). Приказ министерства здравоохранения РФ от 15.03.2022 г. № 168н.
-
«О перечне заболеваний или состояний (групп заболеваний или состояний), при которых допускается применение лекарственного препарата в соответствии с показателями (характеристиками) лекарственного препарата, не указанными в инструкции по его применению» (с изменениями на 01 августа 2023 года). Распоряжение Правительства РФ от 16.05.2022 г. № 1180-р.
-
«Об утверждении порядка проведения профилактического медицинского осмотра и диспансеризации определенных групп взрослого населения» (в ред. Приказа Минздрава РФ от 01.02.2022 г. № 44н)(с изменениями на 19 июля 2024 года). Приказ министерства здравоохранения РФ от 27.04.2021 г. № 404н.
-
«Об утверждении перечней медицинских показаний и противопоказаний для санаторно-курортного лечения» Приказ Минздрава России от 28.09.2020 № 1029н (ред. от 26.04.2023) .
-
«Об утверждении стандарта санаторно-курортной помощи больным с болезнями глаза и его придаточного аппарата». Приказ министерства здравоохранения и социального развития РФ от 22.11.2004 г. № 215.
-
«Об утверждении стандарта медицинской помощи взрослым при подозрении на глаукому (диагностика, лечение и диспансерное наблюдение)». Приказ Министерства здравоохранения Российской Федерации от 25.02.2022 г. № 115н.
-
«Об утверждении учетной формы медицинской документации № 131/у «Карта учета профилактического медицинского осмотра (диспансеризации)», порядка ее ведения и формы отраслевой статистической отчетности № 131/о «Сведения о проведении профилактического медицинского осмотра и диспансеризации определенных групп взрослого населения», порядка ее заполнения и сроков представления». Приказ Министерства здравоохранения РФ от 10.11.2020 г. № 1207н.
Приложение Б. Алгоритмы действий врача
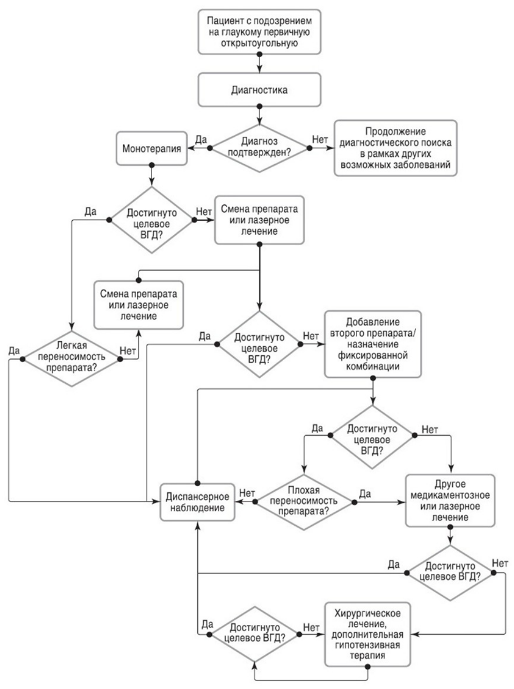
Приложение В. Информация для пациента
Ниже представлена памятка для пациента с установленным диагнозом ПОУГ.
Приложение Г1-ГN. Шкалы оценки, вопросники и другие оценочные инструменты состояния пациента, приведенные в клинических рекомендациях
Ключ (интерпретация): сначала определяют размеры ДЗН (по шкале щелевой лампы с использованием специальных коэффициентов перерасчета: при увеличении линзы в +60 Д полученный результат умножают на 0,88, при линзе +78 Д – на 1.2, при увеличении линзы в +90 Д – на 1,63), затем определяют размеры и конфигурацию НРП.
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.