Гельминтозы у взрослых
 Версия: Клинические протоколы МЗ РК - 2024 (Казахстан)
Версия: Клинические протоколы МЗ РК - 2024 (Казахстан)
Аскаридоз (B77), Гименолепидоз (B71.0), Дикроцелиоз (B66.2), Дифиллоботриоз (B70.0), Инвазия, вызванная taenia saginata (B68.1), Инвазия, вызванная taenia solium (B68.0), Парагонимоз (B66.4), Тениоз (B68), Тениоз неуточненный (B68.9), Энтеробиоз (B80)
Инфекционные и паразитарные болезни
Общая информация
Краткое описание
Одобрено
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «05» февраля 2025 года
Протокол №224
КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
ГЕЛЬМИНТОЗЫ У ВЗРОСЛЫХ
Гельминтозы – наиболее распространенные и массовые паразитарные болезни человека, возникающие в результате сложных взаимоотношений между наиболее высокоорганизованными многоклеточными паразитами - гельминтами и организмом хозяина, характеризуется длительным течением и широким диапазоном клинических проявлений – от бессимптомных до тяжелых форм [1,2].
В данном клиническом протоколе диагностики и лечения рассмотрены актуальные нижеперечисленные гельминтозы:
|
Нематодозы
|
Цестодозы
|
Трематодозы
|
|
Аскаридоз
Энтеробиоз |
Гименолепидоз
Дифиллоботриоз Тениидозы |
Парагонимоз
Дикроцелиоз |
ВВОДНАЯ ЧАСТЬ:
Код(ы) МКБ-10:
В66.2 Дикроцелиоз
B66.4 Парагонимоз
B68.0 Инвазия, вызванная Taenia solium
B68.1 Инвазия, вызванная Taenia saginata
B68.9 Тениоз неуточненный
B70.0 Дифиллоботриоз
B71.0 Гименолепидоз
В77 Аскаридоз
В80 Энтеробиоз
Дата разработки протокола: 2024 год
Пользователи клинического протокола: врачи общей практики, терапевты, инфекционисты, гастроэнтерологи, неврологи, дерматовенерологи, пульмонологи, аллергологи, офтальмологи, менеджеры здравоохранения, лаборанты.
Категория пациентов: взрослые.
Шкала уровня доказательности:
B66.4 Парагонимоз
B68.0 Инвазия, вызванная Taenia solium
B68.1 Инвазия, вызванная Taenia saginata
B68.9 Тениоз неуточненный
B70.0 Дифиллоботриоз
B71.0 Гименолепидоз
В77 Аскаридоз
В80 Энтеробиоз
Дата разработки протокола: 2024 год
Пользователи клинического протокола: врачи общей практики, терапевты, инфекционисты, гастроэнтерологи, неврологи, дерматовенерологи, пульмонологи, аллергологи, офтальмологи, менеджеры здравоохранения, лаборанты.
Категория пациентов: взрослые.
Шкала уровня доказательности:
|
A
|
Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которой могут быть распространены на соответствующую популяцию.
|
|
B
|
Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которой могут быть распространены на соответствующую популяцию.
|
|
C
|
Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которой могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которой не могут быть непосредственно распространены на соответствующую популяцию.
|
|
D
|
Описание серии случаев или неконтролируемое исследование, или мнение экспертов.
|
Классификация
Классификация гельминтозов [1,2]:
|
№
|
Классификация гельминтозов (общая)
|
|
|
1
|
По типу гельминтов:
|
|
|
2
|
По жизненному циклу:
|
|
|
3
|
По типу:
|
|
|
4
|
По течению:
|
|
|
5
|
По тяжести:
|
|
|
6
|
По осложнению:
|
|
Клинические классификации каждой нозологии модифицированы для практического применения разработчиками настоящего протокола:
Аскаридоз.
По типу:
1) типичный (манифестный);
2) атипичный (субклинический, бессимптомный)
По фазе болезни: ранняя (миграционная), поздняя (кишечная)
По тяжести: легкая степень, среднетяжелая степень, тяжелая степень
По наличию осложнений: неосложненное, осложненное.
1) типичный (манифестный);
2) атипичный (субклинический, бессимптомный)
По фазе болезни: ранняя (миграционная), поздняя (кишечная)
По тяжести: легкая степень, среднетяжелая степень, тяжелая степень
По наличию осложнений: неосложненное, осложненное.
Энтеробиоз.
По типу:
1) типичный (манифестный);
2) атипичный (субклинический, бессимптомный)
По тяжести: легкая степень, среднетяжелая степень, тяжелая степень
По наличию осложнений: неосложненное, осложненное.
1) типичный (манифестный);
2) атипичный (субклинический, бессимптомный)
По тяжести: легкая степень, среднетяжелая степень, тяжелая степень
По наличию осложнений: неосложненное, осложненное.
Гименолепидоз.
По типу:
1) типичный (манифестный);
2) атипичный (субклинический, бессимптомный).
1) типичный (манифестный);
2) атипичный (субклинический, бессимптомный).
По тяжести: легкая степень, среднетяжелая степень, тяжелая степень
По наличию осложнений: неосложненное, осложненное.
По наличию осложнений: неосложненное, осложненное.
Дифиллоботриоз.
По типу:
1) типичный (манифестный);
2) атипичный (субклинический, бессимптомный).
1) типичный (манифестный);
2) атипичный (субклинический, бессимптомный).
По тяжести: легкая степень, среднетяжелая степень, тяжелая степень
По наличию осложнений: неосложненное, осложненное.
По наличию осложнений: неосложненное, осложненное.
Тениидозы.
По типу:
1) типичный (манифестный);
2) атипичный (субклинический, бессимптомный).
1) типичный (манифестный);
2) атипичный (субклинический, бессимптомный).
По тяжести: легкая степень, среднетяжелая степень, тяжелая степень
По наличию осложнений: неосложненное, осложненное.
По наличию осложнений: неосложненное, осложненное.
Дикроцелиоз.
По стадии: острая (до 3-х месяцев), хроническая (более 3-х месяцев).
По тяжести: легкая степень, среднетяжелая степень, тяжелая степень
По наличию осложнений: неосложненное, осложненное.
По наличию осложнений: неосложненное, осложненное.
Парагонимоз.
Клиническая классификация [3]:
Клинические формы:
Типичная форма: легочная, внелегочная
Ларвальная форма [1,2]:
По стадиям: острая (до 2-3-х месяцев), хроническая (более 2-3-х месяцев).
Клинические формы:
Типичная форма: легочная, внелегочная
Ларвальная форма [1,2]:
По стадиям: острая (до 2-3-х месяцев), хроническая (более 2-3-х месяцев).
По тяжести: легкая; среднетяжелая; тяжелая.
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания или состояния:
Аскаридоз – нематодоз, геогельминтоз, для ранней (миграционной) фазы которого характерны токсико-аллергические симптомы (эозинофильные инфильтраты в легких, крапивница и др.), а в поздней (кишечной) фазе преобладают диспепсические явления с возможными тяжелыми осложнениями (кишечная непроходимость, разрыв кишечника) [1,2].
Энтеробиоз – контагиозный гельминтоз, нематодоз, проявляющийся перианальным зудом, диспепсическими расстройствами и невротическими реакциями (особенно у детей) [1,2].
Гименолепидоз — контагиозный хронический гельминтоз, протекающий с преимущественным нарушением функции желудочно-кишечного тракта [1,2].
Дифиллоботриоз – цестодоз, кишечный биогельминтоз с хроническим течением, вызываемый широким лентецом и характеризующийся нарушением функций верхнего отдела пищеварительного тракта, а при тяжелом течении -развитием пернициозной анемии [1,2].
Тениаринхоз – биогельминтоз с хроническим течением, вызываемый бычьим цепнем, характеризующийся преимущественно желудочно–кишечными расстройствами [1,2].
Тениоз – биогельминтоз, вызываемый свиным цепнем, одним из основных клинических проявлений которого является нарушение функций желудочно– кишечного тракта [1,2].
Парагонимоз (восточный легочный трематодоз, легочный дистоматоз, доброкачественное эндемическое кровохарканье) — возбудитель Paragonimus westermani, трематодная природно-очаговая инвазия, характеризующаяся поражением бронхолегочной системы, а также ЦНС, внутренних органов, подкожной, забрюшинной клетчатки, глаз и др. [3].
Дикроцелиоз — зоонозный биогельминтоз, характеризующийся поражением гепатобилиарной системы [1,2].
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Диагностические критерии
АСКАРИДОЗ [1,2,3,4,5]:
- в клиническом течении аскаридоза выделяют две фазы: раннюю (миграционную) фазу, обусловленной миграцией личинок и позднюю (кишечную), обусловленной паразитированием половозрелых аскарид в кишечнике.
Жалобы и анамнез:
|
ранняя (миграционная) фаза:
|
поздняя (кишечная) фаза:
|
при малой интенсивности инвазии:
|
|
|
клинические проявления аскаридоза зависят от интенсивности инвазии и лока-лизации паразитов;
|
|
Эпидемиологический анамнез:
- Наличие в окружении больных лиц с подтвержденным диагнозом или с подо-зрением на «Аскаридоз».
- Употребление в пищу немытых овощей, фруктов, зелени, ягод, загрязненной воды.
- Контакт с почвой в бытовых условиях, садоводы, работники плодовощных предприятий и магазинов, теплиц, цветочных магазинов.
- Несоблюдение правил личной гигиены.
- В зоне умеренного климата сезон заражения аскаридозом длится с апреля по октябрь, в зоне теплого влажного климата – круглый год.
- У сельских жителей аскаридоз встречается чаще, чем у городских.
Физикальное обследование
|
Ранняя стадия:
|
Поздняя стадия
|
|
|
Осложнения [3,4,5]:
- кишечные осложнения: механическая непроходимость кишечника, прободение кишечной стенки с развитием перитонита, аппендицит;
- внекишечные осложнения обусловлены присоединением бактериальной инфекции: гнойный холангит, абсцессы печени, гнойный плеврит, сепсис, абсцессы брюшной полости. При проникновении взрослых аскарид в дыхательные пути возможно развитие легочного кровотечения и асфиксии. При миграции аскарид в общий желчный проток - холангиогепатит, механическая желтуха, панкреатит. При нарушении со стороны нервной системы могут быть истерические припадки, эпилептиформные судороги, явления менингизма.
NB! Инвазия аскаридами приводит к иммунодепрессии, отягощает течение инфекционных болезней (дизентерии, брюшного тифа, туберкулеза и др.) и отрицательно влияет на формирование и продолжительность постинфекционного иммунитета [1,2].
Разрывы личинками стенок капилляров служат причиной возникновения в легких нестойких («мигрирующих») эозинофильных инфильтратов и воспалительных очагов, появление которых сопровождается кратковременной эозинофилией. Сочетание эозинофилии с мигрирующими инфильтратами в легких носит название синдрома Леффлера [1,2].
ЭНТЕРОБИОЗ [1,2,3,5,6]:
Инкубационный период - 3–6 недель.
- выраженность клинических проявлений зависит от реактивности макроорганизма и интенсивности заражения;
- острое начало заболевания (при интенсивной инвазии).
Жалобы и анамнез:
- зуд в перианальной области, возникающий чаще в ночное время;
- раздражительность,
- бессонница,
- головная боль,
- утомляемость,
- снижение работоспособности,
- ночное недержание мочи
- периодические боли в животе,
- снижение аппетита
- иногда – жидкий стул,
- обморочные состояния,
- навязчивый страх,
- мнительность,
- чувство тревоги;
Осложнения:
- вульвит, вульвовагинит, эндометрит (при миграции самок остриц);
- аппендицит, тифлит, воспаление тазовой брюшины, сфинктерит, парапроктит (осложнения гнойного характера);
- трещины, ссадины, экзематозные высыпания, нейродермит, пиодермии (механическое и химическое раздражение кожи перианальной области).
Эпидемиологический анамнез:
- Наличие в окружении больных лиц с подтвержденным диагнозом или с подозрением на «Энтеробиоз».
- Несоблюдение правил личной гигиены,
- Контакт с загрязненными яйцами остриц руками, бельем, посудой, игрушками, предметами ухода;
- Вдыхание воздуха и пыли, загрязненные яйцами остриц.
Физикальное обследование:
- при пальпации: ноющие боли в животе с локализацией вокруг пупка, в гипогастрии;
- при тяжелых случаях - схваткообразные интенсивные боли в животе с локализацией вокруг пупка, в гипогастрии и без четкой локализации;
- ссадины, трещины, экзематозное воспаление в перианальной области;
- энурез (ночное недержание мочи);
- повышение температуры от субфебрильной до 38-400С (при осложнениях);
- симптомы раздражения брюшины (при осложнениях);
- нарушения со стороны нервной системы (истерические припадки, эпилептиформные судороги);
- психические расстройства (маниакальный страх гельминтов, мнительность, чувство тревоги).
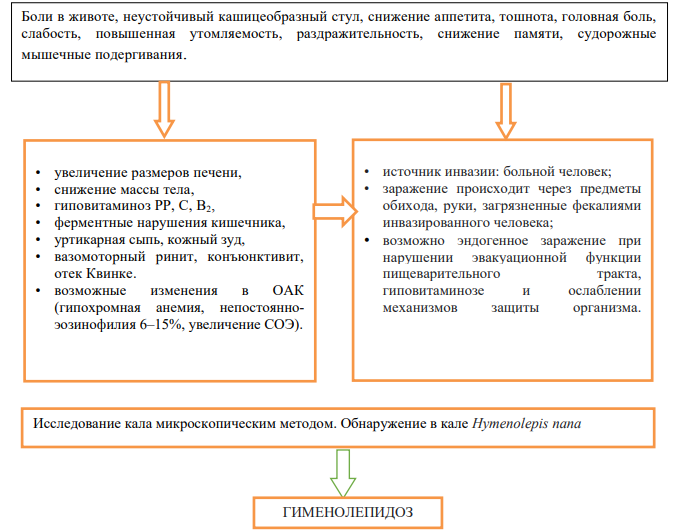
ГИМЕНОЛЕПИДОЗ [1,2,3,5]:
Жалобы и анамнез
- боли в животе;
- неустойчивый кашицеобразный стул;
- снижение аппетита; тошнота;
- головная боль;
- слабость;
- повышенная утомляемость
- раздражительность;
- снижение памяти;
- судорожные мышечные подергивания;
- эпилептиформные припадки (в редких случаях).
В случае интенсивной инвазии могут возникать:
- схваткообразные боли,
- обмороки,
- субфебрилитет,
- нарушения функций печени,
- миокардиодистрофия.
Анамнез заболевания:
В 1/3 случаях имеет место бессимптомное, субклиническое течение гименолепидоза, в остальных случаях развиваются манифестные формы гельминтоза. Гименолепидоз может утяжелять течение язвенной болезни желудка и двенадцатиперстной кишки, других сопутствующих заболеваний, а также осложняться мезаденитом.
Эпидемиологический анамнез:
- источником инвазии является больной человек;
- заражение происходит через предметы обихода, руки, загрязненные фекалиями инвазированного человека;
- возможно эндогенное заражение при нарушении эвакуационной функции пищеварительного тракта, гиповитаминозе и ослаблении механизмов защиты организма.
Физикальное обследование:
- увеличение размеров печени;
- снижение массы тела;
- гиповитаминоз РР, С, В2;
- ферментные нарушения кишечника;
- уртикарная сыпь;
- кожный зуд;
- вазомоторный ринит;
- конъюнктивит;
- отек Квинке.
ДИФИЛЛОБОТРИОЗ [1,2,3,5,7]:
- в большинстве случаев протекает бессимптомно, субклинически;
- при манифестных формах инкубационный период - от 20 до 60 дней.
- острое начало заболевания (при интенсивной инвазии).
Жалобы и анамнез:
- слабость, головная боль, головокружение,
- нарушение сна, сонливость,
- снижение работоспособности и концентрации внимания,
- снижение, а иногда - повышение аппетита,
- жжение, боль в языке (обострение при приеме соленой и кислой пищи, лекарств)
- тошнота, изжога,
- гиперсаливация, неприятный вкус во рту,
- боли в животе без четкой локализации,
- метеоризм, неустойчивый стул,
- отхождение крупных фрагментов гельминта с каловыми массами,
- аллергические кожные высыпания,
- редко- эпилептиформные судороги.
Эпидемиологический анамнез:
- Наличие в окружении больных лиц с подтвержденным диагнозом или с подозрением на «Дифиллоботриоз».
- Употребление в пищу слабосоленой икры, рыбы слабого посола, строганины.
- Профессиональные группы населения (рыбаки, работники речного флота, рабочие рыбных промыслов и рыбоконсервных заводов, продавцы рыбных магазинов), а также члены их семей.
- Владельцы собак, кошек, а также члены их семей.
- Проживание в природных очагах дифиллоботриоза.
Физикальное обследование:
- бледность кожных покровов, субиктеричность склер,
- пастозность лица и конечностей,
- тахикардия, расширение границ сердца влево, систолический шум на верхушке.
- ярко-красные трещины и болезненные пятна на языке,
- трещины и пятна на слизистых оболочках щек, нёба, глотки, десен, пищевода (глоссит Гюнтера),
- вздутие живота, при пальпации живота – болезненность по ходу кишечника,
- при массивной инвазии – увеличение печени и селезенки,
- нередко - крапивница и локальные отеки (отек Квинке),
- неврологические нарушения: раздражительность, психическая подавленность, адинамия, гиперрефлексия, различные расстройства чувствительности,
- может развиться ахилия, хронический гастрит.
Осложнения
- В12-дефицитная пернициозноподобная анемия (при тяжелом течении),
- фуникулярный миелоз (вялые нижние параличи с пирамидными знаками, отклонениями в психике)
- кишечная непроходимость (при множественной инвазии).
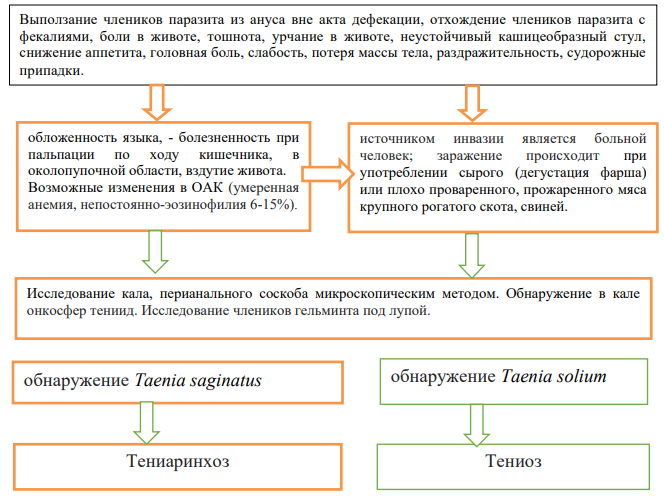
ТЕНИИДОЗЫ [1,2,3,5]:
Жалобы и анамнез
- активное выползание члеников паразита из ануса вне акта дефекации (единственный патогномоничный признак тениаринхоза и его отличие от тениоза);
- расстройства аппетита (вначале его повышение до степени булимии, а с течением времени понижение);
- боли в животе различной локализации, чаще в правой подвздошной области;
- тошнота, урчание в животе, метеоризм, учащение стула;
- общая астения, потеря массы тела;
- головная боль, раздражительность, нарушение сна;
- иногда судорожные припадки.
Анамнез заболевания: часто инвазия протекает практически бессимптомно, за исключением спонтанного отхождения члеников вне акта дефекации (тениаринхоз). Нередко у человека, даже при высокой интенсивности инвазии (до 100 цепней), инвазия протекает субклинически. У ослабленных больных функциональные нарушения пищеварительной системы более выражены [1,2].
Осложнения наблюдают редко. Описаны случаи необычной локализации гельминта в брюшной полости, желчном пузыре, в поджелудочной железе, отхождение их через нос. У женщин возможно заползание члеников гельминта во влагалище. Развитие цистицеркоза мозга, глаз, скелетных мышц при тениозе [1,2].
Эпидемиологический анамнез:
- заражение происходит при употреблении сырого или плохо проваренного, прожаренного мяса крупного рогатого скота (развивается тениаринхоз), свиней (развивается тениоз);
- наиболее частое заражение людей, ухаживающих за животными на фермах, пастухи, доярки и др.
Физикальное обследование:
- обложенность языка;
- болезненность при пальпации по ходу кишечника, в околопупочной области;
- вздутие живота.
ПАРАГОНИМОЗ [1,2,3,5,8]:
Типичный парагонимоз
(Миграционная фаза продолжается 8–16 недель от момента заражения. При инвазиях низкой интенсивности протекает бессимптомно).
(Миграционная фаза продолжается 8–16 недель от момента заражения. При инвазиях низкой интенсивности протекает бессимптомно).
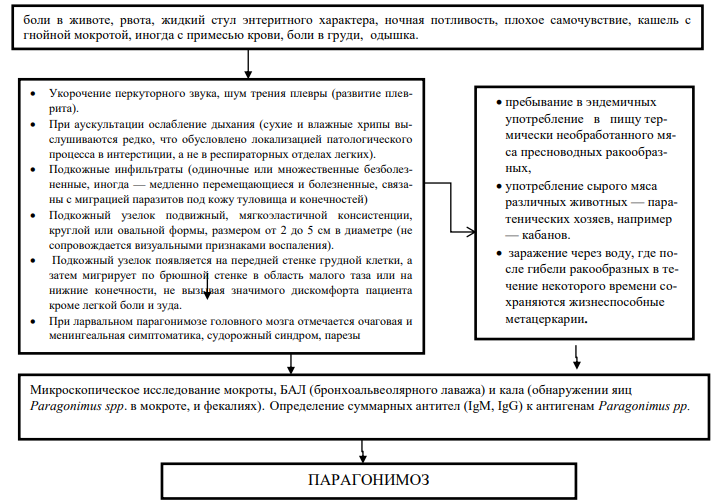
Жалобы:
- боли в животе,
- рвота,
- жидкий стул (энтеритного характера, со слизью, прожилками крови).
Легочная форма.
Наиболее часто встречающаяся форма.
Инфильтративная стадия. Через несколько дней (при интенсивной инвазии) —2—3 недели после заражения у больных появляются:
- повышение температуры,
- ночная потливость,
- плохое самочувствие,
- кашель с гнойной мокротой, иногда с примесью крови,
- боли в груди,
- одышка.
Поражение легких может сочетаться с поражением нервной системы и образованием подкожных узлов. Через 2—3 месяца легочный парагонимоз переходит в кистозную (хроническую) стадию. Заболевание протекает с чередованием периодов ремиссии и обострения, проявляющихся:
- лихорадкой (иногда – до фебрильных цифр),
- головными болями,
- слабостью,
- болью и стеснением в груди,
- длительным кашлем с «ржавой» или гнойной кровянистой желеобразной мокро-той, часто имеющей запах «гнилой рыбы».
Внелегочный (эктопический) парагонимоз: незрелые сосальщики могут мигрировать во внелегочные ткани, как головной мозг, брюшная полость, включая стенку кишечника, печень, селезенку, поджелудочную железу, почки, надпочечники, яичники, мезентериальные лимфатические узлы и подкожные ткани. Также описаны другие эктопические локализации, как сердце, средостение, спинной мозг, поперечнополосатые мышцы, околоушная железа, яички, молочные железы. Проявляется образованием кист, содержащих взрослых гельминтов и их яйца в головном мозге, печени, сердце, почках, подкожной клетчатке, диафрагме, брюшной полости, забрюшинном пространстве и других органах и тканях.
Жалобы (при поражении головного мозга):
- головная боль,
- головокружение,
- рвота,
- судороги
Ларвальная форма парагонимоза
Заболевание начинается, как и типичный парагонимоз, через несколько часов 1–3 дня после заражения с абдоминального синдрома, который, в свою очередь, продолжается от 1 дня до 2-х недель.
Жалобы:
- схваткообразные, режущие, колющие боли в верхних отделах живота, особенно в подреберьях;
- тошнота,
- рвота,
- жидкий стул, иногда с прожилками крови.
- боли в суставах
- уртикарная экзантема
Проявляется поражением легких, различных внутренних органов, подкожной клетчатки, скелетных мышц, брюшной полости с образованием узлов, содержащих незрелых парагонимов.
Через 1–3 недели от заражения после «светлого промежутка» возникает легочный синдром.
Жалобы:
- повышение температуры тела,
- слабость,
- головные боли,
- потливость,
- снижение массы тела,
- боли в груди (связанные с актом дыхания, симптомы бронхита, бронхообструктивный синдром),
- одышка,
- длительный сухой или влажный кашель.
Эпидемиологический анамнез:
- пребывание в эндемичных регионах Азия (Китай, Вьетнам, Индия, Непал, Япония, Корея, о. Тайвань, Филиппины, Шри-Ланка, Индонезия, о. Новая Гвинея, Таи-ланд и др.), Дальний Восток России (особенно, Приморский край и Приамурье), Отдельные очаги в странах Африки (Заир, Камерун, Нигерия, Бенин и др.) и Америки (Колумбия, Перу, Эквадор, Венесуэла, Бразилия, Мексика, Панама и др.)13
- употребление в пищу термически необработанного мяса пресноводных ракообразных,
- употребление сырого мяса различных животных — паратенических хозяев, (паратенический хозяин - старые названия транспортный или резервуарный)
- заражение через воду, где после гибели ракообразных в течение некоторого времени сохраняются жизнеспособные метацеркарии.
Физикальное обследование:
При поражении органов дыхания [8]:
При поражении органов дыхания [8]:
- Укорочение перкуторного звука, шум трения плевры (развитие плеврита).
- При аускультации ослабление дыхания (сухие и влажные хрипы выслушиваются редко, что обусловлено локализацией патологического процесса в интерстиции, а не в респираторных отделах легких).
- Заболевание может протекать в течение нескольких месяцев - лет с чередованием периодов обострения и ремиссии. При развитии одно- или двустороннего экссудативного плеврита:
- прогрессирует одышка,
- притупление перкуторного звука,
- отсутствие дыхательных шумов в нижних отделах легких.
При поражении головного мозга [8]:
- повышение внутричерепного давления,
- положительные менингеальные симптомы,
- атрофия зрительного нерва (сопровождающаяся гомонимной гемианопсией),
- парезы,
- параличи,
- гемиплегия,
- нарушение чувствительности (односторонняя гемигипестезия).
Отмечаются расстройства личности [8]:
- нарушение когнитивных функций.
Подкожный парагонимоз встречается относительно редко, проявляется образованием подкожных узлов: на брюшной стенке, в паховой области, на грудной клетке или спине.
Реже поражаются конечности, в т.ч. пальцы или лицо. Симптомы интоксикации отсутствуют, самочувствие пациентов не страдает.
- Подкожные инфильтраты (одиночные или множественные безболезненные, иногда — медленно перемещающиеся и болезненные, связаны с миграцией паразитов под кожу туловища и конечностей)
- Подкожный узелок подвижный, мягко эластичной консистенции, круглой или овальной формы, размером от 2 до 5 см в диаметре (не сопровождается визуальными признаками воспаления).
-
Подкожный узелок появляется на передней стенке грудной клетки, а затем мигрирует по брюшной стенке в область малого таза или на нижние конечности, не вызывая значимого дискомфорта пациента кроме легкой боли и зуда.
Осложнения [1,2,8]:
- экссудативный плеврит;
- экссудативный перикардит;
- адгезивный плеврит;
- эпмиема плевры;
- нагноение кисты;
- абсцесс легкого;
- пневмоторакс;
- токсическая миокардиодистрофия;
- асептический перитонит с клиникой «острого живота».
Критерии тяжести парагонимоза:
- выраженность симптомов интоксикации;
- выраженность клинических проявлений;
- наличие или отсутствие осложнений.
ДИКРОЦЕЛИОЗ [1,2,3]
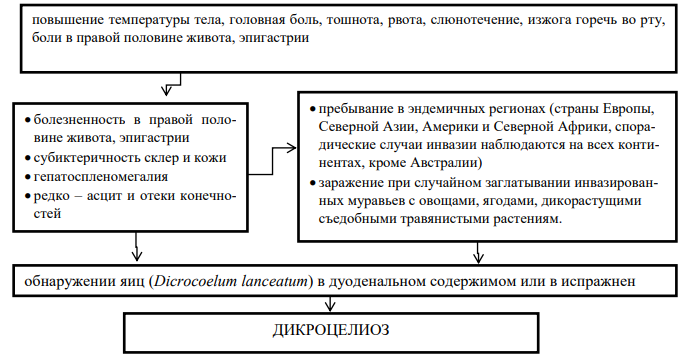
Жалобы:
- повышение температуры тела,
- головная боль,
- тошнота, рвота,
- слюнотечение,
- изжога, горечь во рту,
- боли в правой половине живота, эпигастрии.
Анамнез:
- острое начало заболевания (клинически выраженная форма при массивной инвазии);
- субклинически (при малой интенсивности инвазии);
- инвазия протекает бессимптомно (при бессимптомном течении).
Эпидемиологический анамнез:
- пребывание в эндемичных регионах (страны Европы, Северной Азии, Америки и Северной Африки, спорадические случаи инвазии наблюдаются на всех континентах, кроме Австралии);
-
заражение при случайном заглатывании инвазированных муравьев с овощами, ягодами, дикорастущими съедобными травянистыми растениями.
Физикальное обследование:
- болезненность в правой половине живота, эпигастрии;
- субиктеричность склер и кожи;
- гепатоспленомегалия;
- редко – асцит и отеки конечностей.
Осложнения [1,2]:
- биллиарный цирроз печени (в редких случаях).
Критерии тяжести дикроцелиоза:
- выраженность симптомов интоксикации;
- выраженность клинических проявлений;
- наличие или отсутствие осложнений.
Лабораторные исследования:
Основные лабораторные исследования:
Общеклинические методы исследования:
- общий анализ крови: гипохромная анемия при тяжелых инвазиях, эозинофилия (непостоянно), умеренный лейкоцитоз при бактериальных осложнениях, увеличение СОЭ и др.
- общий анализ мочи: незначительная альбуминурия, цилиндрурия.
Паразитологические методы исследования:
1) Диагностика аскаридоза - кишечной фазы основана на обнаружении в кале яиц аскарид методами: Като-Катц, формалин-эфирной или уксусной седиментации, модифицированные методы седиминтации с применением одноразовых концентра-торов; исследование кала с применением флотационных растворов; микроскопия образца свежевыделенного кала и/или кала, собранного с консервирующей жидкостью, обнаружении зрелых особей аскарид в кале; макроскопическом исследовании доставленного гельминта, исследование желчи, мокроты, лаважной жидкости и мочи. Учитывая, что поступление яиц гельминтов или цист простейших в кал может носить непостоянный характер, однократное исследование кала малоинформативно – рекомендуется исследовать до трех образцов кала.
2) Диагностика энтеробиоза устанавливается на основании:
1) Диагностика аскаридоза - кишечной фазы основана на обнаружении в кале яиц аскарид методами: Като-Катц, формалин-эфирной или уксусной седиментации, модифицированные методы седиминтации с применением одноразовых концентра-торов; исследование кала с применением флотационных растворов; микроскопия образца свежевыделенного кала и/или кала, собранного с консервирующей жидкостью, обнаружении зрелых особей аскарид в кале; макроскопическом исследовании доставленного гельминта, исследование желчи, мокроты, лаважной жидкости и мочи. Учитывая, что поступление яиц гельминтов или цист простейших в кал может носить непостоянный характер, однократное исследование кала малоинформативно – рекомендуется исследовать до трех образцов кала.
2) Диагностика энтеробиоза устанавливается на основании:
- исследования перианального соскоба (по Рабиновичу, отпечатка, др.)
- микроскопического обнаружения яиц гельминта
- при отхождении остриц (в перианальной области, в фекалиях)
NB! в некоторых случаях яйца остриц могут обнаруживаться в пробах мочи, взятых для исследования по другим показаниям, взрослые особи остриц могут обнаруживаться при колоноскопии.
3) Диагностика гименолепидоза – микроскопия образца свежевыделенного кала и/или кала, собранного на консервирующую жидкость (обнаружение яиц карликового цепня в образцах кала,), 3-х кратно с интервалом в 10–15 дней (при малой интенсивности инвазии).
NB! С целью повышения качества диагностики в некоторых случаях рекомендуют на ночь дать пациенту никлозамид в сниженной дозе (0,5–1 г) и легкое слабительное. Такой метод проводится только в условиях стационара!
4) Диагностика дифиллоботриоза устанавливают на основании:
4) Диагностика дифиллоботриоза устанавливают на основании:
- обнаружения яиц широкого лентеца в кале методами обогащения (эффективны-методы Като-Катц, методы осаждения, флотации); яйца начинают выделяться во внешнюю среду через 3 недели после заражения;
- макроскопии фрагментов (обрывков) стробилы, выделяющейся в виде лент;
- опрос (с демонстрацией макропрепарата члеников) о периодическом отхождении части стробилы во время акта дефекации.
5) Диагностика тениидозов:
- микроскопия образца кала или перианальный соскоб - обнаружение онкосфертениид без видовой дифференцировки (яйца бычьего и свиного цепня морфологи-чески не различимы),
- исследование члеников гельминта под лупой с подсчетом числа ответвлений матки (18–32 у бычьего цепня и 8–12 у свиного), что позволяет дифференцировать бычий и свиной цепни;
- макроскопия члеников (головки), доставленных инвазированным.
6) Диагностика парагонимоза: яйца Paragonimus spp. обычно обнаруживают в мокроте, а также в плевральной, спинномозговой, перитонеальной жидкости. Яйца начинают обнаруживаться через 2–3 месяца после заражения. Сами гельминты и/или их яйца иногда могут быть выявлены в биопсийном или секционном матери-але [1, 5, 8, 12, 20, 21]. Достаточно выявление яйц в одной из сред.
7) Диагностика дикроцелиоза: устанавливают при обнаружении яиц Dicrocoelum lanceatum в испражнениях или в дуоденальном содержимом больного. Яйца в фекалиях обнаруживают через 7–8 нед. после заражения. После употребления в пищу печени мелкого и крупного рогатого скота, пораженной этими гельминтами, в фекалиях могут быть обнаружены транзитные яйца, поэтому за несколько дней до ис-следования из рациона следует исключить печень и продукты ее переработки.
Дополнительные лабораторные исследования:
- Молекулярно – генетический метод (ПЦР кала): выявление ДНК Ascaris lumbricoides, Enterobius vermicularis, Hymenolepis nana, Diphyllobothrium latum, Taenia saginata, Taenia solium, Paragonimus spp.
- ИФА (выявление антител класса IgM к антигенам Paragonimus spp); определение суммарных антител (IgM, IgG) к антигенам Paragonimus spp. (Специфические анти-тела класса IgM против антигенов гельминтов имеют диагностическое значение при раннем парагонимозе. Специфические антитела класса IgG против антигенов гельминтов появляются через 3–4 недели после инфицирования).
- ИФА - определение общего IgE в сыворотке крови;
- микроскопическое исследование дуоденального содержимого (обнаружении яиц Dicrocoelum lanceatum).
- Спинномозговая пункция при парагонимозе – иногда демонстрирует эозинофильный плеоцитоз
- Микроскопическое исследование мокроты, БАЛ (бронхоальвеолярного лаважа) - диагноз типичного легочного парагонимоза подтверждается при обнаружении яиц Paragonimus spp. в мокроте, особенно утренней (содержит больше скопившихся за ночь яиц), собранной при откашливании (а не в слюне или слизи из носоглотки), и фекалиях (особенно часто — у детей, имеющих привычку заглатывать мокроту).
- Внутрикожная аллергическая проба с антигенами из парагонимуса.
Биохимические методы исследования (по показаниям):
- определение АЛТ, АСТ, билирубина (повышение при ЛИПП, сопутствующая патология печени, развитие осложнений);
- определение общего белка и альбумина (снижение при развитии осложнений);
- мочевина и креатинин (повышение при сопутствующей патологии почек, развитии осложнений);
- глюкоза (повышение при сопутствующей патологии поджелудочной железы);
- исследование уровня С-реактивного белка в сыворотке крови: (уровень СРБ коррелирует с тяжестью воспалительного процесса);
- коагулограмма с определением ПВ, МНО, АЧТВ, фибриногена - для оценки состояния системы гемостаза (повышение содержания фибриногена может коррелировать с выраженностью воспалительного процесса).
- исследование уровня цианокобаламина в крови при дифиллоботриозе.
Инструментальные исследования:
Основные инструментальные исследования:
- УЗИ органов брюшной полости (по показаниям);
- рентгенография органов грудной клетки (по показаниям).
Дополнительные инструментальные исследования:
- обзорная рентгенограмма органов брюшной полости с барием: выявление осложнений (кишечная непроходимость, перитонит);
- КТ легких, брюшной полости (по показаниям- при поражении легких и органов брюшной полости);
- МРТ легких, брюшной полости (по показаниям- при поражении легких и органов брюшной полости);
- Дуоденальное зондирование (по показаниям): микроскопическое исследование дуоденального содержимого на яйца и личинки гельминтов;
- КТ органов грудной клетки и головного мозга (по показаниям - при поражении легких и головного мозга);
- МРТ головного мозга (по показаниям -при поражении головного мозга);
- ЭКГ, ЭхоКГ, УЗИ сердца (по показаниям- при поражении сердечно-сосудистой системы);
- УЗИ плевральных полостей (по показаниям – при поражении плевры).
Консультация профильного специалиста (по показаниям):
- консультация дерматовенеролога – при аллергических дерматитах;
- консультация аллерголога-иммунолога - при развитии тяжелых токсико – аллергических реакций;
- консультация пульмонолога – при развитии бронхолегочного синдрома;
- консультация психиатра – при развитии психических расстройств;
- консультация невропатолога – при развитии неврологических расстройств;
- консультация кардиолога – при присоединении симптомов миокардита;
- консультация гастроэнтеролога – при поражении желудочно-кишечного тракта;
- консультация хирурга при развитии хирургических осложнений (непроходимость кишечника, перитонит, аппендицит, холангит, гепатит, механическая желтуха, панкреатит, абсцессы брюшной полости).
- консультация гинеколога – при развитии вульвита, вульвовагинита, эндометрита;
- консультация проктолога – при развитии трещин, ссадин, экзематозных высыпаний, нейродермитов, пиодермии.
- консультация клинического фармаколога – для рационального подбора лекарственных средств с учетом их взаимодействия.
Диагностический алгоритм:
Аскаридоз

Энтеробиоз

Гименолепидоз
Дифиллоботриоз

Тениидозы
Парагонимоз
Дикроцелиоз
Дифференциальный диагноз
Дифференциальный диагноз гельминтозов и обоснование дополнительных исследований:
|
Диагноз
|
Обоснование для дифференциальной диагностики
|
Обследования
|
Критерии исключения диагноза
|
|
Сальмонеллез
|
Синдром гастроэнтерита: тошнота, рвота, боль умеренная схваткообразная в эпигастрии или мезогастрии, частый жидкий стул с неприятным запахом. Повышенная температура тела.
|
Бактериологическое, серологическое
|
Стул водянистый, обильный, цвета болотной тины. Болезненность живота в правой подвздошной области. Умеренная интоксикация. Выделение копрокультуры сальмонеллы и положительный серологический анализ.
|
|
Иерсиниоз
|
Синдром гастроэнтерита: тошнота, рвота, умеренная схваткообразная, Интенсивные боли, вокруг пупка или правой подвздошно й области, частый жидкий зловонный стул. Повышенная температура тела.
|
Бактериологическое, серологическое
|
Стул обильный, нередко с примесью слизи, крови. Умеренная интоксикация Объективно: фарингит, лимфаденит, гепатомегалия. В ОАК: гиперлейкоцитоз, нейтрофилез. Выделение копрокультуры Y.enterocolitica и положительный серологический анализ
|
|
Ротовирусная инфекция
|
Невыраженная интоксикация. Синдром гастроэнтерита: рвота, несильные ноющие или схваткообразные боли в эпи- и мезогастрии, громкое урчание в животе, стул жидкий, водянистый, зловонный, пенистый.
|
ПЦР кала, серологическое исследование крови
|
Поражение верхних дыхательных путей: ринит, ринофарингит, фарингит. Положительные лабораторные анализы на энтеровирусы.
|
|
Амебиаз
|
Интоксикация не выражена, температура тела нормальная или субфебрильная. Схваткообразные боли в животе, метеоризм. Стул обильный, каловый, со слизью
|
Копроовоскопическое исследование
|
Живот болезненный по ходу толстой кишки. Стул с примесью крови, в виде малинового желе. Эндоскопически в толстой кишке обнаруживаются язвы. Обнаружение большой вегетативной формы амебы в испражнениях.
|
|
Фасциолез
|
Лихорадка, недомогание, тошнота, рвота, потеря веса, боль в животе, крапивница, гепатомегалия.
|
Копроовоскопическое исследование, микроскопия дуоденального содержимого, ИФА
|
Обнаружение яиц Fasciola hepatica. ИФА определение в крови IgM, IgG к фасциолезу.
|
|
Описторхоз
|
Лихорадка от 3-4 дней до нескольких недель, тошнота, рвота, вздутие живота, жидкий стул, спонтанные боли в верхних отделах живота и в правом подреберье приступообразного характера, кожный зуд желтушность кожи и склер.
|
Копроовоскопическое исследование, микроскопия дуоденального содержимого, ИФА.
|
Обнаружение яиц Opisthorchis felineus. Определение в крови IgM, IgG к описторхозу методом ИФА.
|
|
Клонорхоз
|
Обычно протекает бессимптомно. В острой фазе проявляется лихорадкой, ознобом, болью в эпигастральной области, гепатомегалией, легкой желтухой и эозинофилией
|
Копроовоскопическое исследование, микроскопия дуоденального содержимого, ИФА.
|
Обнаружение яиц Clonorchis sinensis. Определение в крови IgM, IgG к клонорхозу методом ИФА.
|
|
Пневмонии
|
Лихорадка, острый кашель с отделением мокроты, одышка, боли в грудной клетке при дыхании или кашле, слабость, утомляемость, потливость. Ослабленное или бронхиальное дыхание и/или локальные фокусы крепитации и/или мелкопузырчатых хрипов.
|
Рентгенография грудной клетки, КТ
|
Рентгенологическая картина в передней прямой и боковых проекциях: затемнение, инфильтрация (очаговая, сегментарная, долевая и более) легочной ткани, чаще средней интенсивности.
|
|
Туберкулез легких
|
Кашель более 2- недель, субфебрильная лихорадка, ночная потливость, потеря веса, прожилки и сгустки крови в мокроте, одышка, боли в грудной клетке.
|
Рентгенография грудной клетки, КТ грудного сегмента, фибробронхоскопия с забором промывных вод, микроскопия мокроты.
|
Наличие при микроскопии микобактерий туберкулеза, наличие контакта с больным ТБ, сведения о ранее перенесенном туберкулезе. Рентгенологическая картина: поражает целую долю или целое легко, процесс двусторонний, с наличием большого количества каверн.
|
|
Эхинококкоз легких
|
Боли в грудной клетке на стороне расположения кисты, упорный кашель, кровохарканье, одышка.
|
Рентгенография грудной клетки, КТ; серологическое
|
При рентгенографии ОГК: наличие кистозного образования с четким контуром, наличие капсулы, оценивается камерность кисты. КТ ОГК: наличие кистозного образования с многослойной капсулой с различной степенью развития кальцинации, перегородочных структур, отображающих внутренние дочерние кисты.
|
|
Шистосомоз
|
Обычно протекает бессимптомно. Острый период проявляется лихорадкой, ознобом, кашлем, тошнотой, болями в животе, уртикарной сыпью. Кишечный шистосомоз: боли в области живота, диарею и кровь в стуле. Мочеполовой шистосомоз: гематурия; у женщин - поражениям гениталий, вагинальное кровотечение, боли во время полового акта и образованию узлов на наружных половых органах; у мужчин -развитие патологии семенных пузырьков, простаты и других органов
|
Копроовоскопическое логическое исследование, , микроскопия дуоденального содержимого, ИФА.
|
Обнаружение яиц трематод рода Schistosoma. Определение в крови IgM, IgG к шистосомозу методом ИФА.
|
Лечение
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ И СТАЦИОНАРНОМ УРОВНЕ:
На амбулаторном уровне ведется наблюдение и лечение пациентов с неосложненными подтвержденными случаями гельминтозов.
В случае безуспешности проводимого амбулаторного лечения, при наличии осложнений и наличия сопутствующих заболеваний, а также по эпидемиологическим показаниям целесообразно рассмотреть вопрос о госпитализации в стационар.
Немедикаментозное лечение:
В случае безуспешности проводимого амбулаторного лечения, при наличии осложнений и наличия сопутствующих заболеваний, а также по эпидемиологическим показаниям целесообразно рассмотреть вопрос о госпитализации в стационар.
Немедикаментозное лечение:
-
Режим щадящий
-
Диета: сбалансированная по содержанию белков, жиров, углеводов, микроэлементов с учетом сопутствующей патологии, а также рекомендуется принимать до-статочный объем жидкости.
Медикаментозное лечение [1,2,3,4,5,6,7,8,10,11,12, 13,14,15,16,17,18,19,20]:
Этиотропная терапия:
Перечень основных лекарственных средств (имеющих 100 % вероятность применения):
|
Фармакотерапевтическая группа
|
МНН ЛС
|
Способ применения
|
УД
|
|
Аскаридоз, энтеробиоз
|
|||
|
Лекарственное средство выбора
|
|||
|
Противогельминтное средство производное бензимидазола карбамата
|
Мебендазол
|
Аскаридоз: по 1 таблетке (100 мг) 2 раза в сутки, внутрь, 3 дня. Энтеробиоз: 10 мг/кг массы тела, внутрь, после еды, однократно.
|
В
|
|
Первая линия лекарственного средства
|
|||
|
Противогельминтное средство производное бензимидазола карбамата
|
Албендазол |
Аскаридоз: 10 мг/кг массы тела в 2 приема, внутрь, во время приема пищи. Курс: 1–3 дня. Энтеробиоз: 5 мг/кг массы тела, внутрь, во время приема пищи, однократно.
|
В
|
|
Вторая линия лекарственного средства
|
|||
|
Тетрагидропиримидины
|
Пирантел
|
Аскаридоз: 10 мг/кг массы тела, внутрь, во время или после приема пищи, однократно. Max доза – 1000 мг. Энтеробиоз: 5–10 мг/кг массы тела, внутрь, во время или после приема пищи, однократно. Max доза – 1000 мг.
|
В
|
|
Третья линия лекарственного средства (комбинированная терапия)
|
|||
|
Противогельминтное средство производное бензимидазола карбамата.
|
Мебендазол
|
Аскаридоз: мебендазол - по 1 таблетке (100 мг) 2 раза в сутки, внутрь, 3 дня
|
В
|
|
В комбинации с
|
|||
|
Противогельминтное средство. Производные имидазотиазола
|
Левамизол
|
Левамизол – по 2,5 мг/кг массы тела, 1 раз в сутки, внутрь, 3 дня.
|
В
|
|
Гименолепидоз, дифиллоботриоз, тениаринхоз, тениоз
|
|||
|
Лекарственное средство выбора
|
|||
|
Производные салициламида
|
Никлозамид*
|
Гименолепидоз: 2–3 г/сутки, 4 раза в сутки, внутрь, таблетки, 4 дня, повторить через 4 дня.
Дифиллоботриоз, тениаринхоз: 2–3 г/сутки, внутрь, через 3–4 часа после легкого ужина, однократно. |
В
|
|
Первая линия лекарственного лекарственного средства
|
|||
|
Противогельминтные препараты Производные пиразинизохинолинов (P02)
|
Празиквантел*
|
Гименолепидоз: 25 мг/кг/сутки, 1 раз в сутки, внутрь. Схема:
1 день, во время еды, повторить через 10 дней. Дифиллоботриоз, тениаринхоз, тениоз: 15–25 мг/кг/сутки, внутрь, после завтрака, не разжевывая, запивать небольшим количеством воды, однократно. |
В
|
|
Парагонимоз, дикроцелиоз
|
|||
|
Лекарственное средство выбора
|
|||
|
Противогельминтные препараты Производные пиразинизохинолинов (P02)
|
Празиквантел*
|
Парагонимоз: 75мг/кг массы тела в 3 приема, внутрь, в течение одного дня.
Дикроцелиоз: 40–75 мг/кг/сутки, внутрь, после еды в 2-3 приема с интервалом 4-5 часов, в течение одного дня. |
В
|
|
Первая линия лекарственного лекарственного средства
|
|||
|
Производные бензимидазола
|
Триклабендазол*
|
Парагонимоз: 10 мг/кг (в тяжелых случаях 20 мг/кг) в 2 приема с интервалом 12 часов, в течение одного дня.
|
В
|
* после регистрации лекарственного препарата в Республики Казахстан.
Примечание: Никлозамид не применяется при тениозе из-за опасности развития цистицеркоза!
Примечание: Никлозамид не применяется при тениозе из-за опасности развития цистицеркоза!
Перечень дополнительных лекарственных средств (менее 100 % вероятности применения):
|
Фармакотерапевтическая группа
|
МНН ЛС
|
Способ применения
|
УД
|
|
Антигистаминные средств
|
Кетотифен
|
1 таблетка 1 раз в сутки, внутрь
|
С
|
|
Антигистаминные средств
|
Цетиризин
|
1 таблетка 1 раз в сутки, внутрь
|
С
|
|
Спазмолититические средства
|
Мебеверин
|
200–400 мг/сут, внутрь
|
В
|
|
Нестероидные противовоспалительные средства
|
Ибупрофен
|
200–400 мг каждые 4–6 часов, внутрь (при лихорадке)
|
В
|
|
Стероидные противовоспалительные средства
|
Преднизолон
|
1-2 мг/кг массы тела парентерально, по показаниям назначается только при тяжелом течении.
|
В
|
|
Препараты желчных кислот
|
Урсодезоксихолевая кислота
|
10 мг УДХК на 1 кг массы тела х 1 раз в день, 10–14 дней
|
В
|
Патогенетическая терапия:
Дезинтоксикационная терапия:
-
пероральная регидратация: при средней степени тяжести инфекционного процесса больным - обильное питье из расчета 20–40 мл/кг.
-
Гепатопротектор (урсодезоксихолевая кислота) – при сопутствующей патологии ЖКТ и согласно соответствующим клиническим протоколам диагностики и лечения.
Хирургическое лечение:
- на амбулаторном уровне не проводится;
- на стационарном уровне – при осложнениях (механическая непроходимость кишечника, перитонит, аппендицит, парапроктит, гнойный холангит, абсцессы печени, гнойный плеврит, сепсис, абсцессы брюшной полости, механическая желтуха, экссудативный плеврит, эмпиема плевры, абсцесс легкого, пневмоторакс и др.) согласно соответствующим клиническим протоколам диагностики и лечения.
Дальнейшее ведение:
|
Нозологии
|
Контроль
эффективности лечения: первое исследование |
Кратность и сроки
обследования
|
Диспансеризация, сроки
|
Критерии снятия с диспансерного
учета
|
|
Энтеробиоз
|
Перианальный соскоб проводится через четырнадцать календарных дней после курса дегельминтизации
|
Трехкратный отрицательный результат анализов соскоба с перианальных складок с интервалом три календарных дня
|
Период наблюдения – 3 недели.
|
Отрицательные результаты трех анализов соскоба с перианальных складок с интервалом три календарных дня.
. |
|
Аскаридоз
|
Через 2 недели после курса дегельминтизации
|
Трехкратный отрицательный результат исследований фекалий
|
в течение 3 месяцев.
|
Трехкратный отрицательный результат исследований фекалий в течение 3-х
месяцев |
|
Гименолепидоз
|
Через 2 недели после курса дегельминтизации - контрольное микроскопическое исследование фекалий на яйца карликового цепня
|
В первые 2 месяца наблюдения – 1 раз в 2 недели, затем– ежемесячно.
|
Не менее 6 месяцев.
В случаях упорного течения срок наблюдения увеличивают до 12 месяцев, а число контрольных анализов до 8-10 (6 анализов в течение первого полугодия, остальные – в течение второго полугодия). |
Отрицательные результаты 8–10 анализов в течение 6–12 месяцев.
. |
|
Дифиллоботриоз
|
Через 1 месяц после окончания лечения - копроовоскопическое исследование кала и опрос
|
2–3 копроовоскопических исследований кала и опрос через 1–3 месяца после окончания лечения с интервалом в 1 неделю.
|
При отрицательном результате анализе кала и наличии анемии наблюдение продолжают до 6-12 месяцев в зависимости от состояния больного.
|
Отрицательные результате анализов кала и отстутствие анемии в течение 6– 12 месяцев (в зависимости от состояния больного).
|
|
Тениоз
|
Через 2 месяца после курса дегельминтизации - копроовоскопическое исследование кала, соскоб с перианальных складок, опрос об отхождении
члеников цепня
|
Копроовоскопическое исследование кала, соскоб с перианальных складок, опрос через 2 и 4 месяца после лечения.
|
4 месяца
|
При наличии двух отрицательных анализов (в конце четвертого месяца наблюдения снимают с учета).
|
|
Тениаринхоз
|
Через 2 месяца после курса дегельминтизации -копроовоскопическое исследование кала, соскоб с перианальных складок, опрос об отхождении члеников цепня
|
Копроовоскопическое исследование кала, соскоб с перианальных складок, опрос через 2 и 4 месяца после лечения.
|
4 месяца
|
При наличии двух отрицательных анализов (в конце четвертого месяца наблюдения снимают с учета).
|
|
Парагонимоз
|
Через 3 месяца после курса дегельминтизации – трехкратное с интервалом 7 дней контрольное исследование в зависимости от формы (испражнений, мокроты, дуоденального
содержимого). |
Через 3 месяца после курса дегельминтизации – трехкратное с интервалом 7 дней. Дальнейший срок и кратность обследования индивидуально устанавливается врачом.
|
4 месяца после курса дегельминтизации.
Дальнейший срок и кратность обследования индивидуально устанавливается врачом. |
Отрицательное трехкратное контрольное исследование через 3 месяца после дегельминтизации, с интервалом 7 дней.
|
|
Дикроцелиоз
|
Через 3 месяца после дегельминтизации
|
Через 3, 6 и 12 месяцев после дегельминтизации
|
В течение 1 года с контрольным обследованием через 3 6 и 12 месяцев после дегельминтизации (клинико- лабораторное обследование).
|
отрицательные результаты исследования желчи и/или кала 3-х кратно
|
ИНДИКАТОРЫ ЭФФЕКТИВНОСТИ ЛЕЧЕНИЯ И БЕЗОПАСНОСТИ МЕТОДОВ ДИАГНОСТИКИ И ЛЕЧЕНИЯ:
-
купирование признаков выраженной астенизации;
-
купирование или значительное уменьшение выраженности аллергических проявлений;
-
купирование диспепсических симптомов и абдоминальной боли;
-
нормализация показателей клинического анализа крови;
-
отрицательные результаты лабораторных исследований после курса антигельминтными препаратами.
|
Албендазол
|
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2024
- Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2024 - 1. Паразитарные болезни человека (протозоозы и гельминтозы)/ Под ред. В.П.Сергиев, Ю.В.Лобзина, С.С.Козлова. – 3 -е изд., испр.и доп. – СПб: Фолиант, 2016. – 640 с.: ил. 2. Тропические болезни. Руководство для врачей. Под ред. В.П.Сергиев, Н.Д.Ющук, Ю.Я.Венгеров, В.Д.Завойкин.Издательство «Бином», Москва 2015.-636 с.: ил. 3. Extra-intestinal complications of Ascaris lumbricoides infections in India: A systematic review and meta-analysis. Abhishek Mewara , Rimjhim Kanaujia , Nancy Malla. Мета-анализ Trop Med Hyg.3 ноября 2023 г.; 117(11): https://pubmed.ncbi.nlm.nih.gov/37264906/#:~:text=Trans R Soc,10.1093/trst mh/trad033. 4. Медицинская паразитология и паразитарные болезни: учебное пособие / под ред. А.Б. Ходжаян, С.С. Козлова, М.В. Голубевой. – М.: ГЭОТАР-Медиа, 2014. – 448 с. 5. Рекомендации BMJ Best Practice «Аскаридоз» Последнее обновление: 04 июля 2023 г. https://bestpractice.bmj.com/topics/en-gb/908 6. Peixoto, A., Gonçalves, R., Silva, M., Gaspar, R., Silva, R., Portugal, R. and Mace-do, G., 2016. Eosinophilic ileocolitis due to Enterobius vermicularis infection: a rare cause of anemia. International Journal of Colorectal Disease, 31(3), pp.743-743. 7. Дифиллоботриоз: вопросы диагностики, терапии, профилактики Т. В. Потапо-ва, К. Д. Ермоленко, Е. Ю. Юшина, А. В. Холин, И. В. Раздьяконова, Н. Н. Вла-сов Журнал инфектологии. 2023;15(1):61-67. https://doi.org/10.22625/2072-6732-2023-15-1-61-67 8. С.Б.Чуелов, А.Л.Россина. Парагонимоз (инвазия, вызванная легочными со-сальщиками). Журнал «Детские инфекции», 2021; 20 (3), стр 48-54. 9. Ascariasis in Humans and Pigs on Small-Scale Farms, Maine, USA, 2010–2013 Miller LA, Colby K, Manning SE, Hoenig D, McEvoy E, Montgomery S, et al. Emerg Infect Dis 2015;21(2):332–334. 10. Amanda Asha, Anna Okellob,c, Boualam Khamlomee, Phouth Inthavongd, John Allenb, R.C. Andrew Thompsona, Controlling Taenia solium and soil transmitted helminths in a northern Lao PDR village: Impact of a triple dose albendazole re-gime,15 May,2015. 11. Anthelmintic drugs for treating ascariasis Lucieni O Conterno 1, Marilia D Turchi 2, Ione Corrêa 3, Ricardo Augusto Monteiro de Barros Almeida 4 2020 Apr 14;4(4):CD010599.doi:10.1002/14651858.CD010599.pub2. https://pubmed.ncbi.nlm.nih.gov/32289194/ 12. Efficacy of recommended drugs against soil transmitted helminths: systematic re-view and network meta-analysis. Moser W, Schindler C, Keiser J.BMJ. 2017 Sep25;358:j4307. doi: 10.1136/bmj.j4307. 13. Systematic review of the effectiveness of selected drugs for preventive chemother-apy for Taenia solium taeniasis Michelle M Haby , Leopoldo A Sosa Leon , Ana Luci-añez , Ruben Santiago Nicholls , Ludovic Reveiz , Meritxell Donadeu https://pubmed.ncbi.nlm.nih.gov/31945055/#:~ 14. Comparison of real-time PCR and the Kato-Katz method for the diagnosis of soil-transmitted helminthiasis and assessment of cure in a randomized controlled trial Be-atrice Barda , Christian Schindler , Rahel Wampfler , Shaali Ame , Said M Ali , Jennifer Keiser https://pubmed.ncbi.nlm.nih.gov/33008301/# 15. Efficacy of Anthelminthic Drugs and Drug Combinations Against Soil-transmitted Helminths: A Systematic Review and Network Meta-analysis Naomi E Clarke , Suhail A R Doi , Kinley Wangdi , Yingxi Chen , Archie C A Clements , Susana V Nery Clin Infect Dis 2019 Jan 1;68(1):96-105. doi: 10.1093/cid/ciy423. https://pubmed.ncbi.nlm.nih.gov/29788074/#:~ 16. Systematic review of the effectiveness of selected drugs for preventive chemother-apy for Taenia solium taeniasis Michelle M Haby , Leopoldo A Sosa Leon , Ana Luci-añez , Ruben Santiago Nicholls , Ludovic Reveiz , Meritxell Donadeu PLoS Negl Trop Dis 2020 Jan 16;14(1):e0007873. https://pubmed.ncbi.nlm.nih.gov/31945055/#:~ 17. Study of the Use of Antinematode Drugs, Mebendazole and Pyrantel, in Galicia (Spain) from 2016 to 2020 S Vázquez-Prieto , A Vaamonde , E Paniagua J Parasitol Res2022Sep https://pubmed.ncbi.nlm.nih.gov/36147623/#:~ 18. Efficacy of drugs against clonorchiasis and opisthorchiasis: a systematic review and network meta-analysis Men-Bao Qian , Chandni Patel , Marta S Pal-meirim , Xiaoming Wang , Christian Schindler , Jürg Utzinger , Xiao-Nong Zhou , Jennifer Keiser Lancet Microbe 2022 Aug;3(8):e616-e624. 19. The Effect of Helminth Infections and Their Treatment on Metabolic Outcomes: Results of a Cluster-Randomized Trial Richard E Sanya , Emily L Webb, Christopher Zziwa, Robert Kizindo , Moses Sewankambo , Josephine Tumusiime , Esther Nakazibwe , Gloria Oduru, Emmanuel Niwagaba, Prossy Kabuubi Nakawungu, Joyce Kabagenyi, Jacent Nassuuna, Bridgious Walusimbi, Irene Andia-Biraro, Alison M El- liott https://pubmed.ncbi.nlm.nih.gov/31504336 20. Single Versus Double Dose Praziquantel Comparison on Efficacy and Schistosoma mansoni Re-Infection in Preschool-Age Children in Uganda: A Randomized Con-trolled Trial.Allen Nalugwa 1, Fred Nuwaha 2, Edridah Muheki Tukahebwa 3, Annette Olsen 4 LoS Negl Trop Dis 2015 May 26;9(5):e0003796. https://pubmed.ncbi.nlm.nih.gov
Информация
Сокращения, используемые в протоколе:
АЛТ – Аланинаминотрансфераза
АСТ – Аспартатаминотрансфераза
АТ – Антитела
СОЭ - Скорость оседания эритроцитов
ЖКТ - Желудочно-кишечный тракт
ИФА - Иммуноферментный анализ
УЗИ - Ультразвуковое исследование
КТ – Компьютерная томография
МРТ – Магнитно-резонансная томография
ПЦР – Полимеразная цепная реакция
ФГДС – Фиброгастродуоденоскопия
ЦНС – Центральная нервная система
ЭКГ – Электрокардиография
ОАК – Общий анализ крови
ОАМ – Общий анализ мочи
IgG – Иммуноглобулины класса G
IgМ – Иммуноглобулины класса М
IgМ – Иммуноглобулины класса М
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ КЛИНИЧЕСКОГО ПРОТОКОЛА:
Пофамильный список разработчиков клинического протокола с указанием квалификационных данных:
1) Кошерова Бахыт Нургалиевна – доктор медицинских наук, профессор кафедры детских инфекционных болезней «Медицинский университет Астана», внештат-ный взрослый инфекционист Министерства здравоохранения Республики Казахстан.
2) Байекеева Кулайша Талипхановна – доцент кафедры инфекционных и тропиче-ских болезней кандидат медицинских наук, НАО «Казахский национальный меди-цинский университет имени С.Д. Асфендиярова».
3) Егембердиева Равиля Айтмагамбетовна – профессор кафедры инфекционных и тропических болезней, доктор медицинских наук, НАО «Казахский национальный медицинский университет имени С.Д.Асфендиярова».
4) Садыкова Айнур Мараловна – доцент кафедры инфекционных и тропических болезней кандидат медицинских наук, НАО «Казахский национальный медицин-ский университет имени С.Д.Асфендиярова».
5) Шапиева Жанна Жакановна – кандидат биологических наук, ассоциированный профессор, главный специалист Филиала «Научно-практического центр санитарно-эпидемиологической экспертизы и мониторинга» РГП на ПХВ «Национальный центр общественного здравоохранения» МЗ РК.
6) Ералиева Бибихан Абдалиевна – кандидат медицинских наук, доцент кафедры клинической фармакологии, НАО «Казахский национальный медицинский универ-ситет имени С.Д.Асфендиярова».
Информация о наличии/отсутствия конфликта интересов: отсутствует.
Данные рецензентов:
1) Доскожаева Сауле Темирбулатовна – доктор медицинских наук, профессор кафедры инфекционных болезней ТОО «Научно-исследовательский междуна-родный институт последипломного образования».
2) Утепбергенова Гульмира Алкеновна – доктор медицинских наук, профессор, заведующая кафедрой инфекционных болезней «Международный казахско-турецкий университет имени Ходжи Ахмеда Ясави».
Указание условий пересмотра клинического протокола: пересмотр не ре-же 1 раза в 5 лет и не чаще 1 раза в 3 года при наличии новых методов диагно-стики и лечения с уровнем доказательности.
Микроскопические или паразитологические методы исследования:
Цель - обнаружение яиц и личинок гельминтов.
Методы флотации – применяются для обнаружения яиц гельминтов кишечника:
- по Калантарян,
- по Фюллеборну
В настоящее время для лабораторной диагностики паразитарных заболеваний постепенно стали применять методы молекулярной биологии (ПЦР, секвенирование ДНК, др.) и серодиагностики (иммуноферментный анализ, флуоресцентный иммуноанализ, иммуноблоттинг), когда диагностическая чувствительность и специфичность паразитарных заболеваний значительно повышается.
1) Кошерова Бахыт Нургалиевна – доктор медицинских наук, профессор кафедры детских инфекционных болезней «Медицинский университет Астана», внештат-ный взрослый инфекционист Министерства здравоохранения Республики Казахстан.
2) Байекеева Кулайша Талипхановна – доцент кафедры инфекционных и тропиче-ских болезней кандидат медицинских наук, НАО «Казахский национальный меди-цинский университет имени С.Д. Асфендиярова».
3) Егембердиева Равиля Айтмагамбетовна – профессор кафедры инфекционных и тропических болезней, доктор медицинских наук, НАО «Казахский национальный медицинский университет имени С.Д.Асфендиярова».
4) Садыкова Айнур Мараловна – доцент кафедры инфекционных и тропических болезней кандидат медицинских наук, НАО «Казахский национальный медицин-ский университет имени С.Д.Асфендиярова».
5) Шапиева Жанна Жакановна – кандидат биологических наук, ассоциированный профессор, главный специалист Филиала «Научно-практического центр санитарно-эпидемиологической экспертизы и мониторинга» РГП на ПХВ «Национальный центр общественного здравоохранения» МЗ РК.
6) Ералиева Бибихан Абдалиевна – кандидат медицинских наук, доцент кафедры клинической фармакологии, НАО «Казахский национальный медицинский универ-ситет имени С.Д.Асфендиярова».
Информация о наличии/отсутствия конфликта интересов: отсутствует.
Данные рецензентов:
1) Доскожаева Сауле Темирбулатовна – доктор медицинских наук, профессор кафедры инфекционных болезней ТОО «Научно-исследовательский междуна-родный институт последипломного образования».
2) Утепбергенова Гульмира Алкеновна – доктор медицинских наук, профессор, заведующая кафедрой инфекционных болезней «Международный казахско-турецкий университет имени Ходжи Ахмеда Ясави».
Указание условий пересмотра клинического протокола: пересмотр не ре-же 1 раза в 5 лет и не чаще 1 раза в 3 года при наличии новых методов диагно-стики и лечения с уровнем доказательности.
ПРИЛОЖЕНИЕ 1
Диагностика гельминтозов
Большинство гельминтозов диагностируют прямыми методами по обнаружению в биологическом материале (фекалии, кровь, моча, дуоденальное содержимое, желчь, спинномозговая жидкость, мокрота, ректальная и перианальная слизь, мышечная ткань) гельминтов на разных стадиях развития (взрослые особи, яйца, личинки). Этиологическое исследование является наиболее надежным способом окончательной диагностики паразитарного заболевания.
Большинство гельминтозов диагностируют прямыми методами по обнаружению в биологическом материале (фекалии, кровь, моча, дуоденальное содержимое, желчь, спинномозговая жидкость, мокрота, ректальная и перианальная слизь, мышечная ткань) гельминтов на разных стадиях развития (взрослые особи, яйца, личинки). Этиологическое исследование является наиболее надежным способом окончательной диагностики паразитарного заболевания.
Окончательный диагноз гельминтозов устанавливается только с учетом результатов лабораторных исследований, которые имеют высокое значение для оценки терапевтической эффективности и прогнозирования.
Применяют макроскопические и микроскопические методы диагностики:
Макроскопический метод:
Макроскопический метод:
- Для обнаружения в фекалиях целых гельминтов или их фрагментов (сколексы, членики и части стробилы) невооруженным глазом или с помощью ручной лупы. Для этого небольшие порции фекалий перемешивают с водой в чашке Петри и просматривают при хорошем освещении на темном фоне. Образования, подозрительные на фрагменты гельминтов, помещают на предметное стекло в каплю 50% раствора глицерина или воды, покрывают другим предметным стеклом и исследуют под лупой, а в случае необходимости – под микроскопом.
- При идентификации нематод (аскарида, власоглав) гельминты рассматривают визуально или под лупой (острица).
- Ленточных гельминтов определяют по строению членика. Для бычьего и свиного цепней характерен узкий и длинный членик, для лентеца широкого – короткий и плоский. Вид ленточного гельминта устанавливают по строению матки: если она имеет форму розетки – это лентец широкий, если имеет 20-30 боковых ответвлений – это цепень бычий, если 8-12 – цепень свиной.
- Факт полного отхождения крупных цестод после дегельминтизации устанавливают при исследовании под малым увеличением узкого головного конца: наличие четырех присосок с крючьями – свиной, без крючьев – бычий цепень, с двумя щелями (ботриями) – лентец широкий.
Микроскопические или паразитологические методы исследования:
Цель - обнаружение яиц и личинок гельминтов.
Методы осаждения (седиментации):
- Эфир-формалиновый (Парасеп), эфир-уксусный метод - универсальный метод диагностики кишечных и печеночных гельминтозов и протозоозов, как специальный метод для диагностики трематодозов, включая описторхоз,Методы флотации – применяются для обнаружения яиц гельминтов кишечника:
- по Калантарян,
- по Фюллеборну
- Эффективность диагностики значительно повышается при использовании методов обогащения (осаждения и флотации), как по Калантарян, по Фюллеборну, эфир-формалиновый (Парасеп)и др.
- Для широкого применения рекомендован метод Като-Катц.
- Перианальный соскоб по Рабиновичу (а также перианальный соскоб с помощью липкой ленты (отпечатка), ватного тампона).
- Метод Бермана рекомендован для диагностики стронгилоидоза, метод Харада-Мори – анкилостомидоза. Количественные методы применяют для определения интенсивности инвазии, оценки эффективности дегельминтизации, контроля проводимых массовых лечебно-профилактических мероприятий. Для исследования количества яиц гельминтов, выделяемых из кишечника с фекалиями, может быть использован метод Столла.
В настоящее время для лабораторной диагностики паразитарных заболеваний постепенно стали применять методы молекулярной биологии (ПЦР, секвенирование ДНК, др.) и серодиагностики (иммуноферментный анализ, флуоресцентный иммуноанализ, иммуноблоттинг), когда диагностическая чувствительность и специфичность паразитарных заболеваний значительно повышается.
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.