Выпадение женских половых органов
 Версия: Клинические протоколы МЗ РК - 2024 (Казахстан)
Версия: Клинические протоколы МЗ РК - 2024 (Казахстан)
Выпадение женских половых органов неуточненное (N81.9), Выпадение матки и влагалища неуточненное (N81.4), Выпадение свода влагалища после экстирпации матки (N99.3), Гипертрофическое удлинение шейки матки (N88.4), Другие формы выпадения женских половых органов (N81.8), Неполное выпадение матки и влагалища (N81.2), Полное выпадение матки и влагалища (N81.3), Ректоцеле (N81.6), Уретроцеле у женщин (N81.0), Цистоцеле (N81.1), Энтероцеле влагалища (N81.5)
Акушерство и гинекология
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «29» сентября 2025 года
Протокол №239
КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
ВЫПАДЕНИЕ ЖЕНСКИХ ПОЛОВЫХ ОРГАНОВ
Опущение женских половых органов - опущение одной или нескольких стенок влагалища (передней и/или задней), матки (шейки матки), или верхушки влагалища (свода влагалища), или рубца манжеты после гистерэктомии.
Выпадение женских половых органов (Пролапс тазовых органов) – распространенное заболевание, проявляющееся смещением матки, влагалища, мочевого пузыря, прямой кишки, иногда кишечника, дистальнее гименального кольца и сопровождающееся нарушением акта мочеиспускания, дефекации, сексуальной дисфункцией из-за ослабления мышц тазового дна, что отрицательно влияет на качество ее жизни [1,6].
Опущение женских половых органов - опущение одной или нескольких стенок влагалища (передней и/или задней), матки (шейки матки), или верхушки влагалища (свода влагалища), или рубца манжеты после гистерэктомии.
Виды ПТО
• Выпадение мочевого пузыря (cystocele) – опущение передней стенки влагалища и мочевого пузыря во влагалище.
• Выпадение уретры (urethracele) – опущение уретры, часто сопровождающее опущение мочевого пузыря.
• Выпадение уретры (urethracele) – опущение уретры, часто сопровождающее опущение мочевого пузыря.
• Выпадение матки (uterocele) – опущение матки во влагалище из-за растяжения связок, поддерживающих матку.
• Выпадение прямой кишки (rectocele) – опущение задней стенки влагалища и прямой кишки.
• Выпадение тонкой кишки (enterocele) – выпячивание тонкой кишки на заднюю стенку или верхнюю часть влагалища.
• Анальное выпадение (rectal prolapse) – прямая кишка выходит из анального отверстия при дефекации, либо постоянно.
• Гипертрофическое удлинение шейки матки (элонгация).
• Выпадение свода влагалища - ослабленные мышцы тазового дна приводят к опущению во влагалище ее верхней части и сводов.
• Выпадение свода влагалища после экстирпации матки, приводящее к ректоцеле.
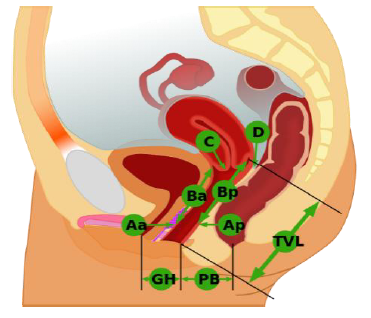
Рисунок – 1. Pelvic Organ Prolapse Quantification
ВВОДНАЯ ЧАСТЬ
Дата разработки и пересмотра клинического протокола: 2015 год (пересмотр 2024 год).
Рисунок – 1. Pelvic Organ Prolapse Quantification

ВВОДНАЯ ЧАСТЬ
Дата разработки и пересмотра клинического протокола: 2015 год (пересмотр 2024 год).
Пользователи клинического протокола: врачи акушеры-гинекологи, урологи, проктологи, терапевты, анестезиологи-реаниматологи.
Категория пациентов: взрослые женщины.
Код(ы) МКБ-11:
Сокращения, используемые в протоколе:
Код(ы) МКБ-11:
| Код МКБ-10 | Наименование заболеваний и состояний | Код МКБ-11 | Наименование заболеваний и состояний |
|
N 81.0
|
Уретроцеле у женщин |
GC40
|
Пролапс тазовых органов |
|
N 81.1
|
Цистоцеле у женщин | GC40.0 |
Опущение передней стенки влагалища
|
| N 81.2 |
Неполное выпадение матки и влагалища, шейки матки
|
GC40.1 |
Опущение задней стенки влагалища
|
| N 81.3 |
Полное выпадение матки и влагалища
|
GC40.2 |
Опущение верхушки влагалища
|
| N 81.4 |
Выпадение матки и влагалища неуточненное
|
GC40.3 |
Пролапс матки
|
| N 81.5 |
Энтероцеле влагалища
|
GC40.4 |
Нарушение мышц тазового дна
|
| N 81.6 |
Ректоцеле
|
GC40.5 |
Недержание мочи, связанное с пролапсом тазовых органов
|
| N 81.8 | Другие формы выпадения женских половых органов (несостоятельность мышц тазового дна, старые разрывы мышц тазового дна) | GC40.6 | Функциональные расстройства мочевого пузыря, связанные с пролапсом тазовых органов |
| N 81.9 |
Выпадение женских половых органов неуточненное
|
GC41 | Аноректальная дисфункция, связанная с пролапсом тазовых органов |
| N 88.4 |
Гипертрофическое удлинение шейки матки (элонгация)
|
GC42 | Сексуальная дисфункция, связанная с пролапсом тазовых органов |
| N 99.3 | Выпадение свода влагалища после экстирпации матки |
Сокращения, используемые в протоколе:
|
ПТО
|
пролапс тазовых органов |
| ВЖПО | выпадение женских половых органов |
| ОЖПО | опущение женских половых органов |
| ПМСП | первичная медико-санитарная помощь |
|
НМПН
|
недержание мочи при напряжении |
|
ICS
|
International Continence Society |
|
КУДИ
|
комплексное уродинамическое исследование |
|
УЗИ
|
ультразвуковое исследования |
|
POP–Q
|
Pelvic Organ Prolapse Quantification |
|
TPHA
|
Treponema Pallidum Hemagglutination Assay |
Классификация
Клиническая классификация
Для оценки степени опущения тазовых органов применяется классификация Pelvic Organ Prolapse Quantification (POP-Q). Классификация утверждена Американской урогинекологической ассоциацией (AUGS) и Национальным институтом здоровья (США).
Стадия ПТО устанавливается по наиболее выпадающей части влагалищной стенки. Может быть опущение передней стенки (точка Ва), апикальной часть (точка С) и задней стенки (точка Вр).
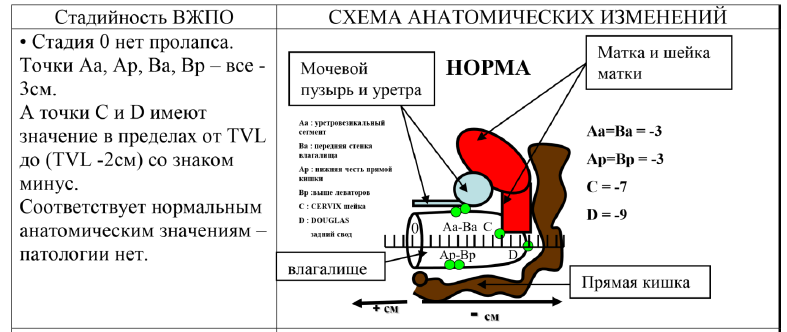
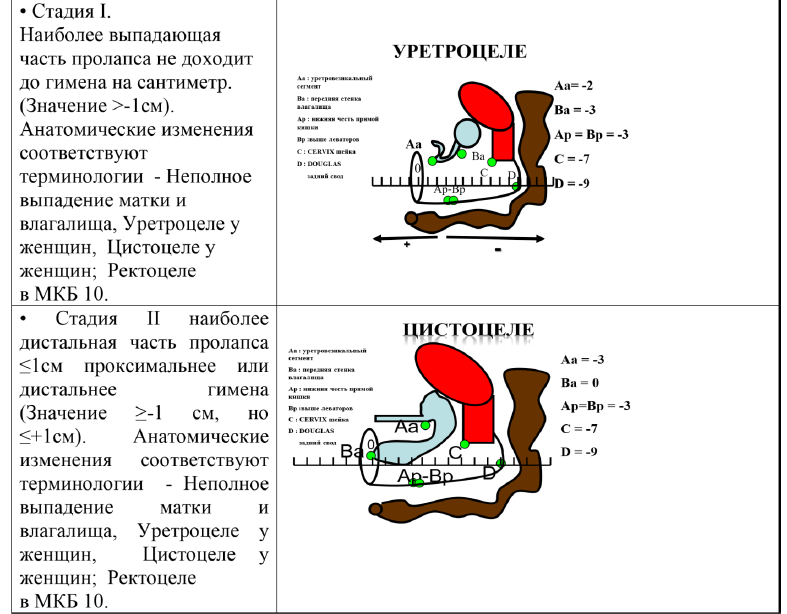
Гименальное кольцо - плоскость девственной плевы, определяемое как «0». Все измерения отражаются в сантиметрах: выше/проксимальнее девственной плевы - отрицательные числа, ниже/дистальнее - положительные числа. Параметры измерения состоят из 6-ти различных местоположений (Aa, Ba, C, D, Ap, Bp) и 3-х анатомических маркеров (GH, PB, TVL):
Таблица №1
|
Точка «Аа»
(A anterior)
|
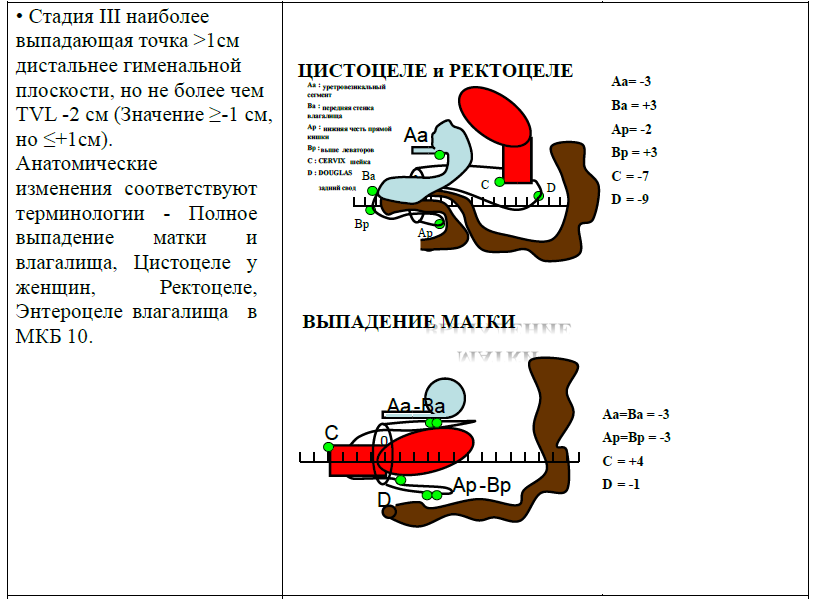
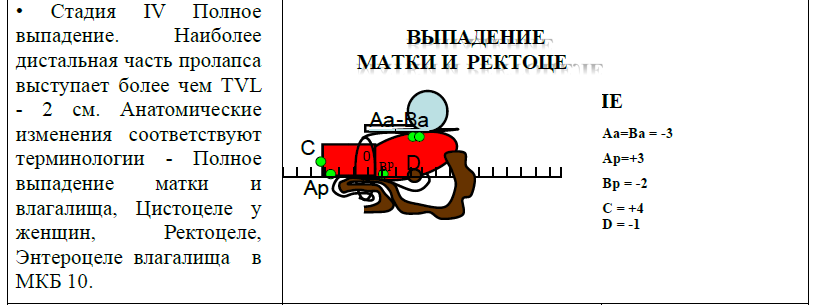
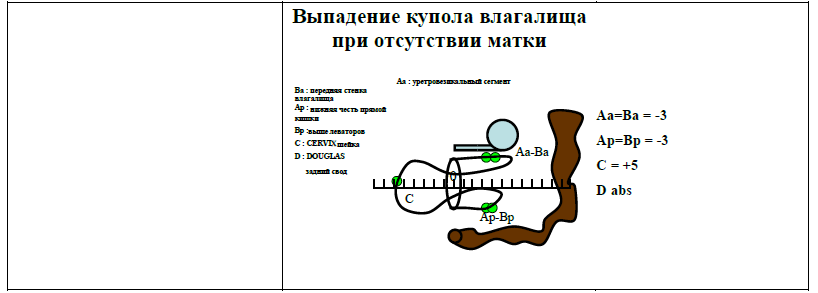
Находится по средней линии передней стенки влагалища на 3 см выше гименального кольца. Параметры указывают: «-3» см на отсутствие выпадения, «+3» см - на полное выпадение. |
|
Точка «Ba»
(B anterior)
|
Находится в самой дистальной части оставшейся верхней передней стенки влагалища. Ее локализация относительно гименального кольца колеблется от «-3» см - при отсутствии опущения до «+6/+7» см - в тяжелых случаях, и сосуществует с точкой «Аа» (-3) см у женщины без переднего пролапса, с точкой «С» - у женщины с полным пролапсом. |
| Точка «С» | Cамый нижний край шейки матки или влагалищной манжеты (рубец после гистерэктомии), определяет наличие опущения шейки матки. При отсутствии ее выпадения - не меньше 7 см от гименального кольца. |
| Точка «D» | Самая верхняя точка задней стенки влагалища, измеряется только при наличии шейки матки и сравнима с точкой «С». В норме не менее 9 см от гименального кольца. Если положение точки «С» значительно отличается от точки «D», это указывает на элонгацию шейки. |
|
Точка «Ар»
(A posterior)
|
Расположена по средней линии задней стенки влагалища на 3 см проксимальнее от гименального кольца. Параметры указывают: «-3» см на отсутствие выпадения, «+3» см - на полное выпадение. |
|
Точка «Bp»
(B posterior)
|
Находится в самой дистальной части оставшейся верхней задней стенки влагалища, и колеблется относительно гименального кольца от «-3» см - при отсутствии опущения до «+6/+7» см - в тяжелых случаях |
|
«GH»
(hiatus genitalis)
|
«Генитальная щель» - расстояние от наружного отверстия уретры до задней спайки промежности. GH проходит через отверстие в лобково-прямокишечной мышце, являющейся компонентом мышц, поднимающих задний проход. |
|
«PB»
(Perineal body)
|
Промежностное тело - расстояние от задней части девственной плевы до середины анального отверстия (см), отражает тонус поверхностных слоев тазового дна и рубцовые повреждения PB после вагинальных родов. |
|
«TVL»
(Total vaginal length)
|
Общая длина влагалища – максимальная длина влагалища от девственной плевы до самой дистальной точки (см), позволяет оценить глубину. Если точки «С» и «D» не в типичной анатомической позиции, выпавшие передняя или задняя стенки влагалища не включаются в измерение TVL. |
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания
При пролапсе тазовых органов отмечается:
При пролапсе тазовых органов отмечается:
• чувство тяжести внизу живота и поясничной области
• ощущение инородного тела во влагалище, возможны болевые ощущения,
• при длительно текущем процессе происходит недержание мочи и газов,
• нарушение дефекации и мочеиспускания, которые усиливающиеся при кашле, чиханье, подъеме тяжестей,
• на слизистой оболочке выпавших органов появляются трещины, трофические язвы, пролежни, возможно присоединение восходящей инфекции,
• при осмотре матка синюшного цвета, отечная. Отек возникает из-за нарушения кровообращения и оттока лимфы,
• наличие грыжевого мешка в промежности.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Диагностические критерии:
Жалобы:
при ПТО I – II стадии может не быть, но возможны:
• дискомфорт связанный с зиянием генитальной щели: попадание и выход воздуха из влагалища во время коитуса или физической активности (квифинг);
• дискомфорт при половой жизни;
• недержание мочи;
• симптомы стрессовой инконтиненции варьируют по количеству теряемой мочи (от незначительного до постоянного подтекания).
При ПТО III – IV стадии жалобы на:
• ощущение инородного тела в области промежности;
• дискомфорт в положении «сидя»;
• недержание мочи, поллакиурия, затруднения опорожнения мочевого пузыря (по типу острой обструктивной задержки мочи) или опорожнение в вынужденном положении (смена положения тела для начала/окончания мочеиспускания), постмикционные симптомы (подкапывание мочи, ощущение неполного опорожнения мочевого пузыря);
• запоры, императивные позывы к дефекации, недержание газов или стула, неполное опорожнение кишечника, затруднения опорожнения прямой кишки – опорожнение их в вынужденном положении, мануальное пособие пальцевое давлении на промежность или на заднюю стенку влагалища;
• сексуальную дисфункцию (диспареуния, потеря вагинальной чувствительности);
• трофические язвы на слизистой влагалища при длительном течении;
• при длительном течении затруднение при вправлении выпавших органов.
Диагноз ПТО устанавливается на основании жалоб, анамнестических данных и физикального обследования (ИМТ):
Лабораторные исследования на амбулаторном уровне (основные):
Лабораторные исследования на амбулаторном уровне (дополнительные):
Анамнез:
Среди факторов, влияющих на развитие и прогрессирование пролапса тазовых органов, важную роль играют:
• избыточная масса тела и ожирение,
• травматизация тканей тазового дна в процессе родов и паритет.
При этом необходимо детально изучить историю заболевания, определить потенциальные факторы риска развития данной патологии и влияние симптоматики на качество жизни.
Физикальное обследование:
Женщинам, направленным на обследование к специалисту по поводу пролапса влагалища, необходимо провести физикального обследование с определением индекса массы тела.
Для оценки степени опущения тазовых органов применяется классификация Pelvic Organ Prolapse Quantification [1].
Для определения стадии ПТО все измерения производятся на гинекологическом кресле (в литотомической позе пациентки) маточным зондом с сантиметровой шкалой при:
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
• специальное гинекологическое исследование:
− осмотр наружных половых органов,
− на зеркалах (оценить атрофию слизистой влагалища)
− бимануальное влагалищно-брюшностеночно-влагалищное (исключить опухоль малого таза, оценить тонус мышц тазового дна). [6,7]
• определение стадийности по POP-Q;
• кашлевой тест - проба Вальсальвы
Для оценки степени опущения тазовых органов применяется классификация Pelvic Organ Prolapse Quantification [1].
Для определения стадии ПТО все измерения производятся на гинекологическом кресле (в литотомической позе пациентки) маточным зондом с сантиметровой шкалой при:
• максимальном выходе выпадающей части (натуживании, кашле),
• давлении на переднюю брюшную стенку
• выведении вправленных во влагалище анатомических структур.
Диагностический алгоритм:
Диагноз ПТО устанавливается на основании жалоб, анамнестических данных и физикального обследования (ИМТ):
• оценить и записать наличие и степень пролапса переднего, центрального и заднего отделов влагалища тазового дна, используя систему POP-Q (количественная оценка пролапса тазовых органов)
• заполнение опросника «Нарушения функции тазового дна у женщин PFDI-20» (Приложение 1)
• после проведения всех измерений можно определить стадию пролапса по отношению к девственной плеве.
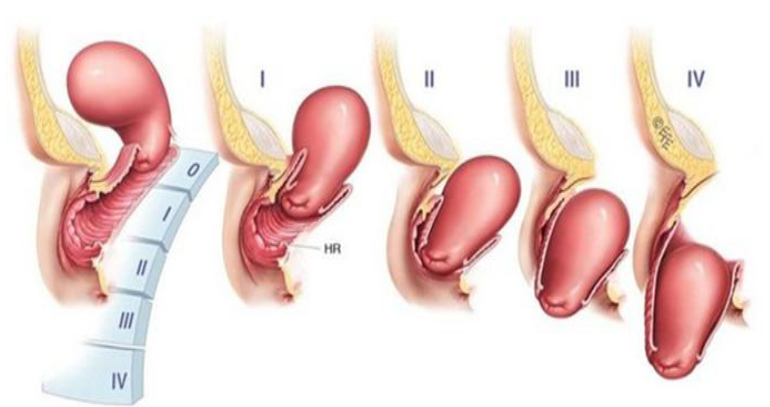
| Стадия 0 | пролапса нет (все точки - Aa, Ba, C, D, Ap и Bp ≤ -3 см) |
| Стадия I | самая проксимальная часть пролапса выше уровня девственной плевы более, чем на 1 см (точки Aa, Ba, C, D, Ap и Bp все ≤-1 см) |
| Стадия II | самая проксимальная часть пролапса находится на 1 см выше/ниже девственной плевы (точки Aa, Ba, C, D, Ap и Bp могут быть установлены на -1 см и +1 см) |
| Стадия III | самая дистальная часть пролапса простирается более чем на 1 см ниже девственной плевы, но не дальше, чем на 2 см, в результате чего размер не превышает TVL (точки Aa, Ba, C, D, Ap и Bp могут быть ≥ + 2 см и ≤ТВЛ -3 см) |
| Стадия IV | произошел выворот влагалища или выворот до 2 см TVL (точки Aa, Ba, C, D, Ap и Bp могут быть ≥ TVL -2 см) [1] [2] |

Лабораторные исследования:
Лабораторные исследования на амбулаторном уровне (основные):
• общий анализ крови;
• общий анализ мочи;
• мазок на степень чистоты влагалища.
Лабораторные исследования на амбулаторном уровне (дополнительные):
• бактериологическое исследование мочи;
• биохимический анализ крови (общий белок, креатинин, АЛТ, АСТ, мочевина, билирубин);
• коагулограмма;
• определение группы крови по системе АВО и резус-фактора крови;
• ВИЧ;
• определение антител к Treponema Pallidum в сыворотке крови;
• иммунологические исследования на антитела к инфекциям – вирус гепатита В и С;
Лабораторные исследования на стационарном уровне:
• мазок на онкоцитологию из шейки матки.
Лабораторные исследования на стационарном уровне:
• общий анализ крови;
• общий анализ мочи.
Инструментальные исследования (основные):
Инструментальные исследования (дополнительные):
Показания для консультации специалистов:
Лабораторные исследования на стационарном уровне (дополнительные): нет.
Инструментальные исследования (основные):
• УЗИ органов малого таза;
• ЭКГ.
Инструментальные исследования (дополнительные):
• УЗИ тазового дна;
• УЗИ мочевого пузыря (определение пузырно-уретрального угла, гипермобильности уретры; уретро-везикального сегмента, объема остаточной мочи);
• Стандартизированный опросник по дисфункции тазового дна;
• Международная консультация по модульному опроснику о вагинальных симптомах недержания мочи (ICIQ-VS);
• компьютерная томография органов малого таза;
• магнитно-резонансная томография органов малого таза.
Показания для консультации специалистов:
• консультация терапевта, кардиолога, эндокринолога, уролога, проктолога; онкогинеколога (по показаниям);
• консультация анестезиолога накануне оперативного лечения.
Дифференциальный диагноз
Дифференциальный диагноз:
Таблица – 1. Дифференциальная диагностика ВЖПО
|
ПТО
|
МИОМА шейки матки |
|
Как правило, женщины старше 45 лет.
|
Как правило, женщины репродуктивного возраста.
|
|
При гинекологическом осмотре на зеркалах шейка матки имеет нормальные или несколько удлиненные размеры.
|
При гинекологическом осмотре на зеркалах четко определяется увеличение размеров шейки матки изменение ее нормального анатомического строения.
|
|
При измерении стадийности при РОР-Q точка D локализуется близко на расстоянии менее 6см от входа во влагалище.
|
При измерении стадийности при РОР-Q точка D локализуется в заднем своде (карман Дугласа) на расстоянии 7-9 см от входа во влагалище. |
Лечение (амбулатория)
Тактика лечения на амбулаторном уровне
Цели лечения: Восстановление нормального анатомического расположения органов малого таза, устранение симптомов нарушенных функций мочевого пузыря, мочеиспускательного канала и прямой кишки, и их коррекция.
Предоставление рекомендаций по образу жизни женщинам с пролапсом тазовых органов, включая информацию о:
• похудении, если ИМТ больше 30 кг/м2
• ограничении физической нагрузки
• предотвращении/лечении запоров [2019]
• лечении сопутствующих заболеваний, включая когнитивные или физические нарушения
• репродуктивных возможностях
• преимуществах и рисках разных видов операций [2019].
Медикаментозное лечение:
Основные лекарственные средства:
Дополнительные лекарственные средства: НЕТ
Немедикаментозное лечение: рекомендации (ACOG/AUGS, 2019)
1. Воздействие на провоцирующие факторы: нормализация массы тела, устранение хронических запоров;
2. Соблюдение питьевого режима: пить воду часто небольшими порциями, при никтурии ограничить питье за 1,5–2 часа до сна, ограничение употребления алкоголя, газированных напитков и кофеина.
3. Тренировка мочевого пузыря: регулярное мочеиспускание «по часам», избегать избыточного наполнения мочевого пузыря, при частых позывов на мочеиспускание пробовать их контролировать (считать в уме, глубоко дышать и одновременно с этим активно сокращать мышцы тазового дна). Положительным эффектом считается достижение интервалов между мочеиспусканиями в 3–4 часа без дополнительных позывов между ними.
4. Упражнения на укрепление мышц тазового дна - упражнения Кегеля, в том числе с использованием специальных вагинальных тренажеров;
5. Введение пессария является нехирургическим способом поддержки опущенных тазовых органов. Эти силиконовые устройства бывают разных форм и размеров, вводят их во влагалище. Пессарии используются для заправления ВЖПО, устранения их опущения и выпадения, а также удержания патологически подвижной матки в положении anteversio. Однако пессарии при длительном использовании способствуют образованию травматических трещин и трофических язв влагалища.
Медикаментозное лечение:
• Для женщин с пролапсом тазовых органов и признаками вагинальной атрофии использование вагинальных эстрогеновых пессариев, высвобождающих эстроген [6]
• Для женщин с генитоуринарным менопаузальным синдромом, вызванном гипоэстрогенией, а также в перименопаузе или менопаузе за две недели до хирургического лечения применение топических эстрогенов - эстриол в виде свечей/мази по 2 мг местно 2-3 раза в неделю [2].
Основные лекарственные средства:
|
Фармакотерапевтическая группа
|
Международное непатентованное наименование лекарственного средства | Способ применения | Уровень доказательности |
| Лекарственное средство выбора | |||
| - | - | - | - |
| Первая линия | |||
| - |
Нелекарственная терапия (тренировка мыщц тазового дна (PFMT))
|
- | А |
| Вторая линия | |||
| - |
− нормализация массы тела,
− устранение запоров
− контроль потребления жидкости
|
- | В |
| Третья линия | |||
| Эстрогены (местные формы) |
−
эстриол
−
эстриадиол
|
Вагинально:
− крем – 0,1% по 2мг ежедневно в течение 2-3 недель, затем 2 раза в неделю;
− свечи – 2 мг по 1 свече ежедневно на ночь 2-3 недели, затем 2 раза в неделю;
|
С |
Дополнительные лекарственные средства: НЕТ
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ
Немедикаментозное лечение: нет.
Медикаментозное лечение: нет.
Хирургическое лечение: плановая операция.
Хирургическое лечение – основной метод терапии, целью которого является восстановление нормального анатомического расположения органов малого таза с/без гистерэктомии, коррекция дисфункций мочевого пузыря, мочеиспускательного канала и прямой кишки.
Требования к проведению операции:
Операция проводится в специализированном стационаре при наличии обученного гинеколога или уролога/проктолога.
Наркоз – эндотрахеальный или регионарный.
Наркоз – эндотрахеальный или регионарный.
Хирургические доступы в лечении генитального пролапса:
1. Вагинальный
2. Абдоминальный:
✓ лапароскопический
✓ лапаротомия
3. Комбинированный - лапароскопически ассистированная влагалищная гистерэктомия (ЛАВГ)
Абдоминальная сакрокольпопексия с использованием сетчатых эндопротезов предпочтительнее у сексуально активных пациенток и с репродуктивными планами в будущем.
ЛАВГ является альтернативой раздельным этапам хирургического лечения (лапаротомному и влагалищному) у женщин с ГП и новообразованиями матки и придатков, позволяя произвести ГЭ и кольпо-, леваторо-, перинеопластику одновременно [8, 15]
К основным видам хирургического лечения относятся операции, направленные на:
Влагалищный доступ предпочтителен у пациенток пожилого возраста с высоким риском операции, в том числе анестезиологическим, из-за сопутствующей соматической патологии. Установка сетчатых эндопротезов влагалищным доступом связан с рисками mesh-ассоциированных осложнений [17].
Абдоминальная сакрокольпопексия с использованием сетчатых эндопротезов предпочтительнее у сексуально активных пациенток и с репродуктивными планами в будущем.
ЛАВГ является альтернативой раздельным этапам хирургического лечения (лапаротомному и влагалищному) у женщин с ГП и новообразованиями матки и придатков, позволяя произвести ГЭ и кольпо-, леваторо-, перинеопластику одновременно [8, 15]
К основным видам хирургического лечения относятся операции, направленные на:
• укрепление тазового дна аутотканями и уменьшение размеров влагалища: кольпо-, леваторо-, перинеопластика;
• укорочение и укрепление связок матки (круглых, кардинальных, крестцово-маточных) за счет сшивания их между собой;
• частичную облитерацию влагалища (срединная кольпорафия Лефора-Нейгебауэра, влагалищно-промежностный клейзис - операция Лабгардта);
• жесткую фиксацию сетчатыми эндопротезами выпавших органов (матки, влагалища, уретры и шейки мочевого пузыря) к стенкам таза (к лобковым костям, к крестцовой кости, обтурационному отверстию, сакроспинальной связке и т.д.).
• влагалищную гистерэктомию с одновременной кольпо-, леваторо-, перинеопластикой.
Основные принципы хирургического лечения ГП формируются, исходя из стадийности и характера анатомических изменений по POP-Q, и имеют своей целью:
У женщин с передним и/или верхушечным генитальным пролапсом и стрессовым недержанием мочи предпочтительно одновременное проведение хирургической коррекции, направленной на восстановление нормального анатомического расположения тазовых органов и устранение нарушенных функций.
При рассмотрении одновременной операции по поводу стрессового недержания мочи и пролапса тазовых органов необходимо обсудить варианты лечения после информирования пациентки об эффективности комбинированной процедуры, рисках осложнений и рецидивов.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения:
Требования к проведению операции:
Операция проводится в специализированном стационаре при наличии обученного гинеколога или уролога, проктолога, желательно мультидисциплинарной бригадой. Обезболивание – наркоз или регионарная анестезия (ЭА, СА, КА).
Основные принципы хирургического лечения ГП формируются, исходя из стадийности и характера анатомических изменений по POP-Q, и имеют своей целью:
• репозицию структуры тазового дна и закрытие всех дефектов тазовых фасций;
• формирование входа во влагалище нормального размера;
• расположение матки (культи матки) в правильном положении по отношению к стенкам таза (высоко и без чрезмерного сагитального/латерального смещения), или ее удаление при сопутствующих заболеваниях матки и придатков, сохранение необходимой подвижности половых органов.
Показания к плановой операции: генитальный пролапс и сопутствующие доброкачественные заболевания матки и придатков.
У женщин с генитальным пролапсом и сопутствующими доброкачественными заболеваниями матки и придатков предпочтительно проведение ЛАВГ, позволяющей одновременно произвести ГЭ с придатками и кольпо-, леваторо-, перинеопластику, направленных на восстановление нормального анатомического расположения мочевого пузыря и прямой кишки, а также устранение их нарушенных функций. При рассмотрении ЛАВГ по поводу пролапса тазовых органов и доброкачественных заболеваний матки и придатков, необходимо после информирования пациентки обсудить эффективность комбинированной операции, рисках осложнений и рецидивов по сравнению с риском осложнений, связанных с последовательными операциями.
У женщин с передним и/или верхушечным генитальным пролапсом и стрессовым недержанием мочи предпочтительно одновременное проведение хирургической коррекции, направленной на восстановление нормального анатомического расположения тазовых органов и устранение нарушенных функций.
При рассмотрении одновременной операции по поводу стрессового недержания мочи и пролапса тазовых органов необходимо обсудить варианты лечения после информирования пациентки об эффективности комбинированной процедуры, рисках осложнений и рецидивов.
1. Гистерэктомия с последующей коррекцией сводов влагалища при маточно-вагинальном пролапсе является операцией выбора в 82 % случаев; может быть выполнена абдоминальным, лапароскопическим либо влагалищным доступом, может быть использован робот-ассистированный метод. Среди распространенных способов фиксации влагалища — кульдопластика (укрепление заднего свода) по McCall, Halban, Мошковичу. При этом комплекс крестцово-маточных и кардинальных связок фиксируется к задней поверхности брюшины, тем самым закрывая позадиматочное пространство.
2. Манчестерская операция позволяет сохранить анатомическую целостность тканей малого таза, снизить объем кровопотери, время операции и срок пребывания в стационаре. Предпочтительно при опущении стенок влагалища в сочетании с элонгацией шейки без опущения матки.
3. Крестцово-остистая фиксация матки либо культи влагалища — устранение пролапса путем фиксации купола влагалища/шейки матки к крестцово-остистым связкам. Недостатки данного хирургического метода — возможное формирование гематом, абсцессов, болевой синдром в промежности за счет вовлечения срамного нерва, ишиалгии, диспареунии.
4. Лапароскопическая промонтофиксация — это минимально инвазивная хирургическая процедура, направленная на коррекцию пролапса тазовых органов путём фиксации верхушки влагалища или шейки матки к крестцовому промонториуму (выступающей части крестца) с помощью швов или сетчатого имплантата.
Дальнейшее ведение:
Дальнейшее ведение:
• пациенты после оперативного лечения ПТО наблюдаются в учреждениях ПМСП дважды в год с проведением гинекологического осмотра на зеркалах, бимануального гинекологического исследования;
• проба при натуживании на подтекание мочи (проведение пробы Вальсальвы);
• УЗИ органов малого таза.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения:
• в течение 5 лет после хирургического лечения стадия генитального пролапса по POP-Q соответствует 0-I при гинекологическом осмотре;
• отсутствие симптомов нарушения функции мочевого пузыря и прямой кишки в течение 5 лет после хирургического лечения;
• соответствие результатов хирургического лечения ожиданиям пациентки.
Медицинская реабилитация
Реабилитация:
При пролапсе тазовых органов (ПТО) рекомендуется комплексная реабилитация, включающая:
− ограничение физических нагрузок, в том числе подъёма тяжестей (1-2 нед);
− профилактику и предупреждение запоров, а также избегание чрезмерного напряжения при дефекации;
− поддержание нормальной массы тела;
− регулярные контрольные осмотры у гинеколога для мониторинга состояния и своевременного выявления рецидивов (УД - А).
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ЕЕ ТИПА
Показания для экстренной госпитализации: нет.
Показания для плановой госпитализации:
• стрессовый тип недержания мочи, не поддающийся консервативной терапии, снижающий качество жизни пациентки и требующий оперативного вмешательства (УД – А) [1, 2].
• выпадения и опущения половых органов, требующие хирургическую коррекцию нарушенных функций мочевого пузыря или прямой кишки.
• выпадения и опущения половых органов с сопутствующими доброкачественными заболеваниями матки и придатков.
Профилактика
Профилактические мероприятия:
• упражнения Кегеля при ОЖПО и ВЖПО (УД-IА) [6];
• адекватное хирургическое лечение родового травматизма.
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2024
- 1) Pelvic Organ Prolapse. Clinical Guidance. Practice Bulletin, 2019г, №214 2) Brukhard F.CF.C. Burkhard (Chair), J.L.H.R. Bosch, F. Cruz, G.E. Lemack, A.K. Nambiar, N. Thiruchelvam, A. Tubaro, Guidelines Associates: D. Ambühl, D.A. Bedretdinova, F. Farag, R. Lombardo, M.P. Schneider. EAU guidelines on Urinary incontinence in adults. European Associationof Urology Guidelines, 2020. 3) Urinary incontinence and pelvic organ prolapse in women: management, NICE guideline Published: 2 April 2019. Last updated: 24 June 2019. 4) Клинические рекомендации «Недержание мочи», Российское общество урологов Министерство здравоохранения РФ – 2020. 5) Kadek Fajar Marta, Fernandi Moegni. Level of agreement and acceptance of the 20-Minute versus 60-Minute sanitary pad test as a method for measuring the severity of stress urinary incontinence: randomised crossover trial. J Obstet Gynaecol, 2022 Jul;42(5):1251-1254. 6) Urinary incontinence and pelvic organ prolapse in women: management, NICE guideline Published: 2 April 2019. Last updated: 24 June 2019. 7) Suspected cancer: recognition and referral. NICE guideline Published: 23 June 2015. Last updated: 02 October 2023 8) Meirmanova A, Omarova G, Kurmanova A, et al. Surgical management of genital prolapse and combined gynecological pathologies in women: A meta-analysis. Electronic Journal of General Medicine, 04 Jan 2023. 9) Walker G.J., Gunasekera P. Pelvic organ prolapse and incontinence in developing countries: review of prevalence and risk factors.// PubMed - indexed for MEDLINE 10) Deng T., Liao B., Luo D., Shen H., Wang K. Risk factors after female pelvic floor reconstructive surgery: a systematic review and meta-analysis//PMID:25906691 [PubMed - as supplied by publisher] 11) Deffieux X., Savary D., Letouzey V., Sentilhes L., Agostini A., Mares P., Pierre F. Prevention of the complications related to the use of prosthetic meshes in prolapse surgery: guidelines for clinical practice - literature review// PMID:2299944[PubMed - indexed for MEDLINE] 12) Мадху С., Свифт С., Молони-Джини С., Дрейк М.Дж. Как использовать систему количественной оценки пролапса тазовых органов (POP-Q) . Нейроурология и уродинамика. 2018 авг; 37 (S6): S39-43. 13) Pizzoferrato AC, Thuillier C, Aurélien V, et al. Management of female pelvic organ prolapse—Summary of the 2021 HAS guidelines: Journal of Gynecology Obstetrics and Human Reproduction. Volume 52, Issue 3, March 2023. 14) Tinelli A, Malvasi A, Rahimi S, et al. Age-related pelvic floor modifications and prolapse risk factors in postmenopausal women. Menopause. 2010;17(1):204-12. https://doi.org/10.1097/gme.0b013e3181b0c2aePMid:19629013. 15) Hwang J-L, Seow K-M, Tsai Y-L, Huang L-W, Hsieh B-C, Lee C. Comparative study of vaginal, laparoscopically assisted vaginal and abdominal hysterectomies for uterine myoma larger than 6 cm in diameter or uterus weighing at least 450 g: A prospective randomized study. Acta Obstet Gynecol Scand. 2002;81(12):1132-8. https://doi.org/10.1034/j.1600 0412.2002.811206.x PMid:12519109 16) Lo TS, Pue LB, Hung TH, Wu PY, Tan YL. Long‐term outcome of native tissue reconstructive vaginal surgery for advanced pelvic organ prolapse at 86 months: Hysterectomy versus hysteropexy. J Obstet Gynaecol Res. 2015;41(7):1099-107. https://doi.org/10.1111/jog.12678 PMid:25808989 17) Pushkar D. Yu., Gvozdev M.Yu., Godunov B.N. Surgical treatment of prolapse of the pelvic organs in elderly patients with the use of prolene mesh: preliminary data. Clinical Gerontology. 2008; 4:52–56. Russian (Пушкарь Д. Ю., Гвоздев М.Ю., Годунов Б.Н. Оперативное лечение пролапса органов малого таза у пациенток пожилого возраста с применением проленовой сетки: предварительные данные. Клиническая геронтология. 2008. № 4. C. 52–56). 18) Лактионова М.В., Арингазина А.М., Кульжанов М.К., Баймуратова М.А., Аскеров А.А., Хамидуллина З.Г. Эпидемиология, этиология и профилактика генитального пролапса: обзор литературы. // Репродуктивная медицина. 2023;3:247-256. DOI:10.5555/20230404526. 19) А.О.Меирманова, Г.К.Омарова, А.М.Курманова, А.Т.Велиева, З.М.Нашекенова. Реконструктивно-пластическая хирургия генитального пролапса у женщин в пери- и постменопаузе: обзор литературы. // Вестник КазНМУ №1 (64) – 2023. 20) А.О. Меирманова, Г.К. Омарова, Ж.С. Бегниязова, А.И. Юлдашева, А.Е. Уалиева, А.Т. Велиева, З.М. Нашекенова, Л.С. Диамбекова, Л.М. Хампиева. Индивидуальный подход в хирургическом лечении генитального пролапса у женщин: сравнительный анализ методов и результатов лечения. // Оригинальные исследования Репродуктивная медицина (Центральная Азия) 2024, №4. 21) Meirmanova A, Omarova G, Yuldasheva A. Individual approach in the surgical treatment of genital prolapse in women: comparative analysis of treatment methods and outcomes. // Original research Reproductive Medicine (Central Asia) 2025.
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ КЛИНИЧЕСКОГО ПРОТОКОЛА
Список разработчиков клинического протокола с указанием квалификационных данных:
1) Омарова Гульжахан Кашкинбаевна – доктор медицинских наук, профессор кафедры акушерства и гинекологии с курсом клинической генетики НАО «Казахский национальный медицинский университет имени С.Д. Асфендиярова», врач акушер-гинеколог высшей категории.
2) Кусымжанов Суният Мирзекенович – доктор медицинских наук, профессор, заведующий отделением реконструктивно – пластической урологии, врач – хирург высшей категории АО «Научный центр урологии имени Б.У. Джарбусынова».
3) Меирманова Алия Оналбаевна – candidate PhD, ассистент профессора кафедры акушерства и гинекологии с курсом клинической генетики НАО «Казахский национальный медицинский университет имени С.Д. Асфендиярова», врач акушер-гинеколог.
4) Велиева Айнура Теймуркызы – candidate PhD, старший преподаватель кафедры клинических дисциплин НАО «Казахский национальный университет имени Аль-Фараби», врач акушер – гинеколог.
5) Укыбасова Талшын Мухадесовна – доктор медицинских наук, профессор, врач акушер-гинеколог высшей категории, старший ординатор консультант КАД Женское здоровье Корпоративного фонда «University Medical Center».
6) Иманкулова Балкенже Жаркемовна – кандидат медицинских наук, ассоцированный профессор, врач акушер-гинеколог высшей категории отделения Женское здоровье Корпоративного фонда «University Medical Center».
7) Хайитова Малика Давранбековна – магистр медицинских наук, PhD, ассоциированный профессор без учёного звания кафедры фармакологии НАО «Казахский национальный медицинский университет имени С.Д. Асфендиярова».
8) Токтарбеков Галымжан Кабдуманапович - врач акушер-гинеколог высшей категории отделения Женское здоровье Корпоративного фонда «University Medical Center».
Указание на отсутствие конфликта интересов: отсутствует.
Список рецензентов: Аманжолова Балхаш Керихановна – профессор кафедры клинических дисциплин Высшей школы медицины Факультета медицины и здравоохранения «Казахский национальный университет имени Аль-Фараби».
Указание условий пересмотра клинического протокола: пересмотр не реже 1 раза в 5 лет и не чаще 1 раза в 3 года при наличии новых методов диагностики и лечения с уровнем доказательности.
СТАДИИ ПТО по POP-Q
Приложение 1
СТАДИИ ПТО по POP-Q





Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.