Вирусные геморрагические лихорадки у взрослых
 Версия: Клинические протоколы МЗ РК - 2023 (Казахстан)
Версия: Клинические протоколы МЗ РК - 2023 (Казахстан)
Общая информация
Краткое описание
КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
ВИРУСНЫЕ ГЕМОРРАГИЧЕСКИЕ ЛИХОРАДКИ (ЭБОЛА, МАРБУРГ, ЖЕЛТАЯ, ДЕНГЕ) У ВЗРОСЛЫХ
Болезнь, вызванная вирусом Марбург (БВВМ) – острое, зоонозно-антропонозное особоопасное инфекционное заболевание из группы вирусных геморрагических лихорадок, с разнообразными механизмами и путями передачи возбудителя, характеризующееся тяжелым течением, интоксикацией, выраженным геморрагическим синдромом, высокой летальностью [2,3,4].
Желтая лихорадка (ЖЛ) - (англ. Yellow fever, лат. Febris flava, нем. Yelbfibera - амарильная лихорадка) - острая природно-очаговая трансмиссивная вирусная инфекционная болезнь, характеризующаяся поражением сосудов, печени, почек, геморрагическим синдромом, тяжелым циклическим течением. Желтую лихорадку относят к группе карантинных заболеваний (особо опасные инфекции), подлежащих международной регистрации. [5].
Лихорадка денге (ГЛД) – острая зооантропонозная арбовирусная инфекционная болезнь с трансмиссивным механизмом передачи возбудителя, распространенная в странах тропического и субтропического пояса. Различают две клинические формы болезни: классическую и геморрагическую (шоковый синдром денге) [5,13].
Классическая лихорадка денге (DF) (синонимы – денге, костоломная лихорадка) характеризуется двухволновой лихорадкой, артралгией, миалгией, экзантемой, полиаденитом, лейкопенией и доброкачественным течением болезни [5,10].
Классическая лихорадка денге чаще развивается в результате первичного инфицирования вирусом денге независимо от серотипа.
Геморрагическая лихорадка денге (DHF/DSS) (ГЛД, ferbis hemorragica dengue, синоним – шоковый синдром денге) характеризуется развитием тромбогеморрагического синдрома, шока и высокой летальностью [5,13]. Геморрагическая/шоковая лихорадка денге развивается, как правило, у иммунных лиц, жителей эндемичных районов, где чаще болеют дети (в основном возраст до года и 3-4 года). Описаны единичные случаи первичной геморрагической/шоковой лихорадки денге. Тяжелые формы денге встречаются среди приезжих. Болезнь возможна спустя 2–3 месяца после первичной инфекции, иногда в пределах того же сезона.
Код(ы) МКБ-10:
|
Код МКБ
|
Наименование заболеваний и состояний |
| А 98.4 | Болезнь, вызванная вирусом Эбола |
| А98.3 | Болезнь, вызванная вирусом Марбург |
| А-95 | Желтая лихорадка |
| А-95.9 | Желтая лихорадка неуточненная |
| А-97 | Лихорадка денге |
| А-97.1 | Денге с клиническими проявлениями |
| А-97.2 | Тяжелая лихорадка денге |
| А-97.9 | Лихорадка денге неуточненная |
Дата разработки и пересмотра протокола: разработка 2023 год.
Пользователи клинического протокола: инфекционисты, терапевты, врачи общей практики, акушер-гинекологи, врачи/фельдшеры скорой медицинской помощи, анестезиологи-реаниматологи, хирурги, оториноларингологи, неврологи, организаторы здравоохранения.
Категория пациентов: взрослые, в том числе беременные.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
|
D
|
Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Классификация
Классификация заболевания или состояния
- (составлена разработчиками настоящего протокола)
|
Классификация
|
БВВЭ, БВВМ [6] | Желтая лихорадка | Лихорадка денге [5,8] | |
| Классическая лихорадка денге | Геморрагическая/шоковая лихорадка денге | |||
| Периоды заболевания |
● начальная стадия (1-5 й день) ● стадия геморрагий (с 5-7-го дня болезни) ● терминальная стадия ●реконвалесценция |
● начальный лихорадочный (1–3-й день, период гиперемии), с последующим выздоровлением при одноволновой лихорадке; ● период ремиссии со снижением температуры тела (до 1 суток); ● период обострения (с 8-го дня, период венозного стаза), что соответствует двухволновой лихорадке, с последующим тяжелым течением. |
● продромальный (редко) ● начальный период (3-4 дня) ● период апирексии (1-3 дня) ● период разгара ●реконвалесценция |
● лихорадочный (1–3-й день); ● критический (4–8-й день); ● выздоровления (с 8-го дня), что соответствует двухволновой лихорадке (первая волна лихорадки, период апирексии, второй кратковременный подъем температуры). |
| Степень тяжести |
● легкая ● среднетяжелая ● тяжелая |
● легкая ●среднетяжелая ● тяжелая ● молниеносная |
● легкая ● среднетяжелая ● тяжелая |
|
| Осложнения |
● инфекционно-токсический шок ●геморрагический шок ●гиповолемический шок |
● инфекционно-токсический шок; ● геморрагический шок. ● ОПН с развитием уремической комы (отек головного мозга, потеря сознания) и токсического энцефалита; ● печеночная кома; ● сердечно-сосудистая недостаточность (миокардит). |
● инфекционно-токсический шок (при геморрагической лихорадке денге); ● пневмония ● энцефалит ● менингит ● психоз ● полиневрит |
|
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания или состояния [5]
Геморрагические лихорадки объединяет лихорадка, симптомы общетоксического характера с постепенным и острым развитием в течение 3 дней, возможный короткий период ремиссии на несколько часов, а затем быстрое ухудшение состояния на 3-й или 4-й день. В этот период развивается геморрагический синдром: кожные геморрагии, кровотечения (носовые кровотечения, кровотечения из десен, геморрагический конъюнктивит), а также внутренние кровотечения, проявляющиеся кровавой рвотой, меленой, гематурией, метроррагией. Тяжесть течения геморрагического синдрома варьирует от едва заметных петехий до тяжелых профузных кровотечений с летальным исходом. Наиболее тяжелые формы болезни наблюдаются у людей, впервые посещающих очаги инфекции. У местных жителей часто наблюдаются легкие и субклинические формы геморрагических лихорадок.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Диагностические критерии [2,3,4,5,6,7, 8,9,10,12, 13]:
Жалобы:
|
Жалобы
|
Болезнь, вызванная вирусом Эбола | Болезнь, вызванная вирусом Марбург | Желтая лихорадка | Лихорадка Денге | |
| Классическая лихорадка денге | Геморрагическая/шоковая лихорадка денге | ||||
| Общие | Повышение температуры до 38-400С, сильная головная боль, резкая слабость, снижение аппетита, боли в горле, сухой кашель, боли в груди колющего характера, артралгия, миалгия, тошнота, рвота, диарея, боли (спазмы) в животе, высыпания на коже (иногда с зудом), кровотечения из носа, матки, желудка, кишечника. | ||||
| Отличительные |
●температура без озноба; ● сухость слизистой оболочки глотки, ощущение «веревки в горле» |
● температура с ознобом;
● характерны генерализованные мышечные и суставные боли (особенно в поясничной области);
● часто орхит и другие поражения половых органов |
● температура с ознобом;
● диареи нет;
● боли в мышцах спины и конечностей; ● светобоязнь и слезотечение; ● бессоница; ●желтушность кожи, склер |
● температура с ознобом;
● боль в глазных яблоках
● светобоязнь
● боли в крупных суставах (скованность движений);
● бред, потеря сознания (при тяжелом течении)
● нарушение сна
● во рту горечь
● кашля, болей в груди нет
● болей в животе, диареи нет
●кровотечений нет
|
● температура с ознобом;
● артралгия, миалгия редко
● в тяжелых случаях быстро развивается прострация
|
Анамнез [2,3,4,5, 6,7,8,9,10,12, 13]:
| Болезнь, вызванная вирусом Эбола | Болезнь, вызванная вирусом Марбург | Желтая лихорадка | Лихорадка денге | |
| Классическая лихорадка денге | Геморрагическая/шоковая лихорадка денге | |||
| Инкубационный период от 2 до 21 дня, в среднем – 5-9 дней. | Инкубационный период составляет 3-6 суток (редко до 10 суток) | Инкубационный период лихорадки денге 3–15 дней (чаще 5–8 дней). | ||
|
● острое начало, лихорадка, интоксикация;
● на 2-3 день присоединяется тяжелая водянистая диарея с кровью, боли в животе, тошнота, рвота. Диарея и рвота могут длиться неделю, сопровождаться выраженным обезвоживанием и кахексией;
● характерны тяжелые геморрагические проявления.
|
Выделяют 2 клинические формы: ∙ одноволновая лихорадка, заканчивающаяся выздоровлением; ∙ двухволновая лихорадка, с шоком и геморрагическим синдромом, с летальностью 20 – 60%. ● острое начало без продромальных явлений; ● высокая лихорадка развивается уже в течение 1-х суток; ● обычно температура тела снижается до нормальных значений к исходу 3-х суток, но при тяжелом течении лихорадка может длиться 8-10 сут; ● при более легком течении наступает стадия ремиссии, при этом температура тела снижается до нормы, общее состояние улучшается, прекращаются тошнота и рвота, лицо бледнеет, исчезает одутловатость; ● однако уже через несколько часов вновь происходит резкое ухудшение состояния, температура тела быстро повышается. Эти признаки свидетельствуют о переходе заболевания в наиболее тяжелый период - венозного стаза, наблюдаемый примерно у 15% больных и характеризующийся развитием желтухи, геморрагического синдрома и ОПН; ● при благоприятном течении заболевания с 8-9-х суток общее состояние больных постепенно улучшается. |
● острое начало болезни с озноба;
∙лихорадка длится 5-9 дней. Типична двугорбая «седловидная» температурная кривая (первая волна лихорадки 2–4 дня, период апирексии 1–3 дня и повторное повышение температуры на 1–3 дня), лихорадка может быть и в виде одной волны;
● на 4-6 день болезни появляется сыпь на груди, внутренней поверхности плеч, быстро распространяется на остальные части туловища и конечностей; ∙геморрагический синдром/шок отсутствуют. |
● острое начало болезни с повышения температуры тела до 39-40С, сильного озноба;
● на 3-5 дни болезни появляется кореподобная пятнисто-папулезная или скарлатиноподобная сыпь на туловище, затем – на конечностях и лице;
● через 2-7 дней температура тела часто снижается до нормального или пониженного уровня, проявления болезни могут регрессировать, наступает выздоровление;
● при тяжелом течении состояние ухудшается;
● во время падения температуры (между 3 и 7-м днем болезни) появляются признаки нарушения кровообращения (шок);
● на 5-6 день возникает геморрагический синдром;
● больной может умереть в течение 12-24 ч или быстро выздоравливает после соответствующих противошоковых мероприятий.
|
|
|
● на 5-7 день заболевания у половины больных появляется пятнисто-папулезная сыпь;
● характерны тяжелые геморрагические проявления.
|
● на 4-5-е сутки появляется пятнисто-папулезная сыпь;
● с 8-13-го дня - геморрагические проявления.
|
|||
● пребывание в эндемичной зоне в течение одной недели до начала болезни (тропические регионы Африки, в Южной Америке и Мексике, укусы комаров) для ЖЛ;
● пребывание (туристы и др.) в эндемичных странах, расположенных на территории тропиков и субтропиков Азии, Океании, Африки, Австралии и Америки, подвергшиеся укусам комаров для лихорадки денге;
● медицинский персонал при уходе за больным, приехавшими из эндемичных регионов;
● лица, бывшие в тесном контакте с больным, приехавшими из эндемичных регионов;
Критерии стандартного определения случая БВВЭ, БВВМ [3]:
| Стандартное определение случая БВВЭ | ||
|
Предположительный случай
|
Вероятный случай | Подтвержденный случай |
|
Наличие общих симптомов и отдельных
характерных клинических проявлений:
- острое начало;
- высокая температура до 38-39 С;
- явления интоксикации (головная боль, недомогание, тошнота, рвота);
- миалгии, артралгии;
- пятнисто-папулезная сыпь;
- воспаление миндалин («шар в горле»);
-неукротимая рвота, боли в животе, диарея геморрагического характера;
- геморрагический синдром с кожными кровоизлияниями, органными кровотечениями, кровавой рвотой;
- смерть, как правило, в начале 2-й недели болезни от большой потери крови, интоксикации, гиповолемического и инфекционно-токсического шока.
|
Заболевание,
соответствующее
предположению на случай,
И
один из следующих эпидемиологических признаков:
• Связь с природным очагом в Африке в течение 1-3 недель до заболевания;
• Контакт с разнообразными выделениями больного человека;
• Возможность внутрибольничного и внутрилабораторного заражения
|
Заболевание,
соответствующее
предположению и/или вероятному случаю,
И
лабораторное
подтверждение:
• выявление специфических антител класса IgM в сыворотке крови к вирусу БВВЭ или к вирусу БВВМ в ТФ ИФА;
• полимеразная цепная реакция с обратной транскриптазой (ОТ-ПЦР) определение РНК вируса БВВЭ или вируса БВВМ
|
Критерии стандартного определения случая желтая лихорадка [10]:
| Стандартное определение случая желтая лихорадка | ||
|
Предположительный случай
|
Вероятный случай | Подтвержденный случай |
|
Острое, повышение температуры, и появление желтухи на 14 день болезни после пребывания в течение недели до заболевания в тропических регионах Африки или Южной Америки, где были укусы комаров.
|
Заболевание,
соответствующее
предположению на случай ЖЛ,
И,
как минимум, одно из следующих проявлений:
- наличие IgM-антител к вирусу желтой лихорадки при отсутствии иммунизации против ЖЛ в 30-дневный период до начала заболевания;
- эпидемиологическая связь с подтвержденным случаем или вспышкой в течение последнего месяца
|
Заболевание,
соответствующее
предположению и/или вероятному случаю,
И
как минимум, одно из следующих проявлений:
- отрицательные результаты дифференциальной реакции нейтрализации в отношении флавивирусов в эндемичных районах экспозиции:
- сероконверсия в соответствующих парных пробах при постановке реакции нейтрализации на желтую лихорадку при отсутствии иммунизации против желтой лихорадки в пределах 30-дневного периода до начала заболевания
- выявление генома вируса желтой лихорадки в пробе крови или других органов методом ПЦР
- выявление антигена желтой лихорадки в печени или других органах иммуногистохимическим методом
- Выделение вируса желтой лихорадки
|
| Стандартное определение случая лихорадка денге | ||
|
Предположительный случай
|
Вероятный случай | Подтвержденный случай |
|
Классическая форма лихорадки Денге
– острое начало болезни, высокая температура 39-40 °С;
– озноб, боли в мышцах, суставах, скованность движений (походка
«щеголя, денди», резкая слабость, анорексия, тошнота,
– к концу третьего дня температура критически падает;
– обильная полиморфная, зудящая кореподобная сыпь,
- вторая волна лихорадки, которая в последующем критически падает.
Геморрагическая форма лихорадки Денге (возникает после повторного
инфицирования вирусом Денге другого типа)
– острое начало, лихорадка высокая, стойкая, продолжительностью от 2 до 7 дней;
– геморрагические проявления (положительные пробы «жгута», петехии, пурпура, экхимозы, носовые кровотечения, кровотечение из десен, кровавая рвота или мелена);
– увеличение печени;
– гипотония, слабый пульс;
– инфекционно-токсический шок;
– тромбоцитопения
|
Заболевание,
соответствующее
предположению на случай лихорадка Денге,
И,
- наличие в анамнезе поездок или проживание в
эндемичных странах, расположенных на территории тропиков и субтропиков Азии, Океании, Африки, Австралии и Америки, подвергшиеся укусам комаров в течение 1-2 недель до заболевания;
- обнаружение специфических антител IgM к лихорадке денге в одном образце сыворотки.
|
Заболевание,
соответствующее
предположению и/или вероятному случаю,
И
как минимум, одно из следующих проявлений:
- Выделение вируса, секвенирование;
- Обнаружение РНК вируса денге методом ОТ-ПЦР;
- Обнаружение антигена вируса денге;
- Обнаружение специфических антител IgM к лихорадке денге в единичном образце сыворотки И подтверждение путем нейтрализации;
- Сероконверсия или четырехкратное повышение титра специфических антител к денге в парных образцах сыворотки.
|
| Стадии болезни | Болезнь, вызванная вирусом Эбола | Болезнь, вызванная вирусом Марбург | Желтая лихорадка | Лихорадка Денге | |
| Классическая лихорадка Денге | Геморрагическая/шоковая лихорадка Денге | ||||
| Начальная стадия (первые 4-6 дней болезни) | лихорадка до 39-400С, выраженная вялость, инъекция сосудов конъюнктивы; рвота, водянистая диарея (с 3-го дня заболевания), макуло-папулезная или папулезная сыпь (в области грудной клетки, конечностей, с последующим распространением на все тело). |
● лихорадка до 38-40оС; ● гиперемия лица, шеи и верхней части туловища; ● выраженная инъекция сосудов склер; ● отечность век, припухлость губ, одутловатость лица («амарильная маска»); ● слизистая оболочка рта и язык ярко-красного цвета; ● пульс достигает 100-130 ударов в минуту, в дальнейшем развивается брадикардия; ● АД в норме; ● увеличены печень и селезенка, возможна их болезненность при пальпации. |
● гиперемия лица; ● гиперемия конъюнктивы; ● на мягком небе энантема (часто); ● язык обложен; ● глаза прикрыты из-за светобоязни; ● полиаденит; ● тахикардия сменяется относительной брадикардией со 2–3 дня болезни; ● гепатомегалия. |
● лихорадка до 39-40оС; ● гиперемия, одутловатость лица; ● блеск глаз; ● гиперемия всех видимых оболочек; ● нередко скарлатиноподобное покраснение всего тела; ● на фоне покраснения точечная сыпь на разгибательных поверхностях локтевых и коленных суставов; ● в последующие 3-5 дней болезни появляется кореподобная пятнисто-папулезная или скарлатиноподобная сыпь на туловище, затем на конечностях и лице; ● печень увеличена, болезненна. |
|
|
● спутанность сознания вплоть до комы); ● сухость слизистой оболочки глотки; ● одышка; ● выделения из носа; ● периферические отеки; ● постуральная артериальная гипотензия. |
●относительная брадикардия;
● озноб;
● фарингит.
|
||||
| Стадия геморрагий (5-7 день болезни) |
• неостанавливаемые кровотечения из мест инъекций
• признаки геморрагического диатеза (петехии, экхимозы; кровотечения носовые, десневые, желудочно-кишечные, влагалищные, гематурия);
• конъюнктивальные кровоизлияния |
Вторая волна, разгар болезни: ● повышение температуры тела; ●кровотечения из носа, влагалища, из десен, кровь в кале, кровавая рвота; ● петехии, экхимозы; ● желтуха; ● тоны сердца приглушены; ● пульс слабого наполнения до 40 в минуту; ● снижение АД; ● цианоз |
Стадия разгара: ● пятнисто-папулезная сыпь, сливная эритема с сильным зудом; ● через 2–4 дня - отрубевидное шелушение; ● петехиальная сыпь у 1–2% больных. |
Критический период начинается со снижения температуры на 4–8 день болезни. ● при тяжелом течении положительный тест со жгутом; ● кровоподтеки в местах инъекций; ● петехии; ● подкожные кровоизлияния, кровотечения. |
|
| ● кашель с кровью |
● выраженная рвота, диарея;
● боль в верхней правой половине живота;
● лимфаденопатия;
● неврологические симптомы (летаргия, сонливость, нарушение чувствительности, дизестезия, раздражительность, агрессивность).
|
||||
| Терминальная стадия |
● нарушение функций почек, печени и других органов;
● признаки дегидратации;
● признаки шока, ДВС-синдрома.
|
● нарушение функций печени, почек и других органов; ● признаки шока, ДВС синдрома. |
Гиповолемический шок: ● между 3 и 7-м днем болезни кожа холодная, одутловатая, покрыта пятнами; ● цианоз кожи вокруг рта; ● тахикардия; ● больной беспокойный; ● некоторые больные заторможены; ● затем возбуждение; ● критическая стадия шока; ● петехиальная сыпь на лбу, конечностях; ● АД резко снижается; ● пульс нитевидный, тахикардия; ● одышка; ● кожа холодная, влажная, нарастает цианоз; на 5-6 день кровавая рвота, мелена, судороги. |
||
| ● на поздних стадиях (15 день болезни) может развиться орхит, увеит. | |||||
| Период реконвалесценции (через 2 недели от начала болезни до 2-3 месяцев) |
• снижение массы тела; • астенизация; • анорексия. |
||||
| - |
● у некоторых больных может развиться облысение;
● возможны рецидивы болезни, связанные с длительной персистенцией вируса (до 3-4 месяцев).
|
||||
| Прогноз заболевания | летальность достигает от 50% до 90%, на 2-й неделе после появления симптомов. | летальность до 50% (в среднем), чаще через 8-9 дней после появления симптомов. | летальность при двухволновом течении достигает от 20% до 60%. | прогноз благоприятный, крайне редко возможно развитие комы. |
● летальность без лечения – 50%, на фоне лечения – 1%; ∙ летальный исход может наступить на 4–5 день; ● критическим, определяющим прогноз является период апирексии, следующий за первой лихорадочной волной. |
Возможны также субклинические формы течения заболевания.
▪ Основные лабораторные исследования:
Специфические методы исследования
• общий анализ мочи: протеинурия, альбуминурия, микрогематурия, цилиндрурия, гематурия (период разгара);
▪ Дополнительные лабораторные исследования:
Определение биомаркеров:
NB! Образцы, взятые у пациентов, представляют чрезвычайно высокую биологическую опасность; лабораторное тестирование неинактивированных образцов следует проводить в условиях максимальной биологической изоляции, только в лабораториях с максимальным уровнем защиты.
Инструментальные исследования:
NB! Ввиду чрезвычайной контагиозности инфекции проведение строго по показаниям:
Основные инструментальные исследования
• ЭКГ: признаки ишемии миокарда (при обильных внутренних кровотечениях);
Дополнительные инструментальные исследования
• рентгенография органов грудной клетки: наличие горизонтального уровня жидкости или сгустков в полости плевры (при гемотораксе);
• УЗИ органов брюшной полости: гепатомегалия, возможно наличие свободной жидкости (при гемоперитонеуме);
• КТ головного мозга: наличие очагов кровоизлияния (при кровоизлияниях в мозг).
Алгоритм диагностики
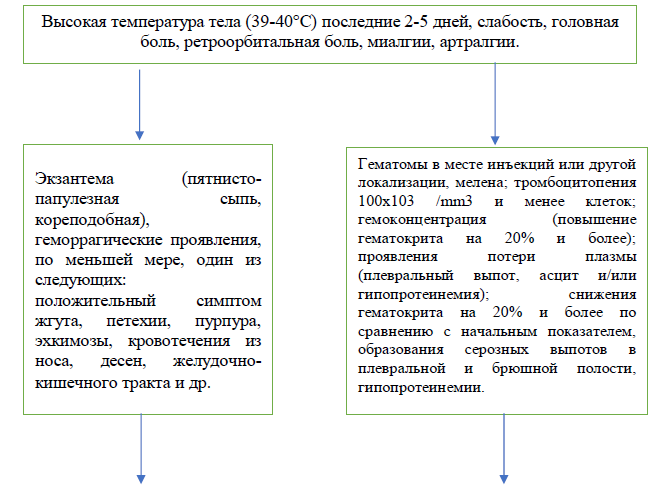

Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований:
|
Диагноз
|
Обоснование для дифференциальной
диагностики
|
Обследования | Критерии исключения диагноза |
| Малярия |
Синдром интоксикации выражен.
Начальные симптомы— озноб, быстрое повышение температуры, головная боль и боль в мышцах.
В ОАК лейкопения — могут напоминать симптоматику первой лихорадочной волны Денге.
|
Микроскопическими исследованиями крови (мазок, толстая капля) определение плазмодиев малярии |
Характерно раннее увеличение размеров селезенки и печени, последующая периодичность характерных лихорадочных приступов (3- и 4-дневная малярия), большая продолжительность болезни.
Отсутствуют обильная сыпь, полиаденит, нет типичной походки, нет смены тахикардии брадикардией.
|
| Грипп |
Общие симптомы: озноб, повышение температуры, головная боль и боль в мышцах, суставах.
В ОАК: лейкопения.
|
В мазке из носоглотки обнаружение РНК вируса гриппа | Характерна сезонность, имеются катаральные явления, нет изменения походки больных, не характерны сыпь, полиаденит. |
|
Менингококковая
инфекция. Менингококкемия
|
Острое начало, лихорадка.
Геморрагический синдром.
Поражение почек с
развитием ОПН
|
В крови и СМЖ бактериоскопически и бактериологически обнаружение
менингококка, положительная РНГА.
ОАК – лейкоцитоз.
|
В течение первых суток появляется
геморрагическая сыпь. ОПН, геморрагический синдром только на фоне ИТШ, который развивается в первые сутки болезни. Зачастую менингококкемия сочетается с гнойным менингитом.
|
| Корь, скарлатина, краснуха | Симптомы: озноб, повышение температуры, наличие сыпи. |
Обнаружение
специфических антител в крови методом ИФА
|
Нет сильной головной,
ретроорбитальных болей, болей в мышцах и суставах, нет характерной походки.
Корь: характерны выраженные катаральные явления верхних дыхательных путей (кашель, насморк), пятна Вельского-Филатова -Коплика, четкая этапность (по дням) высыпаний. Сыпь при кори не сопровождается зудом.
Скарлатина: яркая ангина,
выраженная, боль при глотании,
бледный носогубный треугольник,
«малиновый» язык. При скарлатине лихорадка не носит двух волновой характер, в крови лейкоцитоз
|
| Лептоспироз |
Инкубационный период 6-10, в среднем 6-8 дней.
Температура фебрильная 5-7 дней, может быть две волны.
Синдром интоксикации выражен.
Яркая гиперемия зева, кровоизлияния на мягком нёбе.Лицо, шея гиперемированы, склерит. Пятнисто-папулезная и петехиальная сыпь. Менингит, нарушения сознания и психические расстройства от сомнолентности до комы.
Выраженные симптомы поражения печени и почек.
|
Микроскопия лептоспир в темном поле (кровь, моча). Реакция микроагглютинации, нарастание титра АТ 1:100 и выше. |
Увеличение размеров селезенки, появление желтухи. Поражение лимфоузлов не характерно.
В ОАК высокий лейкоцитоз, нейтрофилёз, анемия, тромбоцитопения, ускорение СОЭ.
|
|
Геморрагическая
лихорадка с
почечным синдромом
|
Острое начало, лихорадка,
геморрагический синдром
|
Обнаружение специфических антител в РСК, ИФА;
- РНК вируса (кровь) в ПЦР
|
Умеренная интоксикация, незначительные кровотечения, олигурия, массивная протеинурия, азотемия. |
| Лихорадка Западного Нила |
Инкубационный период 1-8 дней, в среднем 3-4 Температура фебрильная 2-14 дней, может быть две волны
Синдром интоксикации выражен.
Умеренная гиперемия зева. Пятнисто-папулезная
сыпь. Нарушения сознания и психические расстройства от сомнолентности до комы
|
Обнаружение
специфических антител в крови методом ИФА
|
Поражение лимфоузлов не характерно.
Лейкоцитоз, нейтрофилёз без сдвига влево, ускорение СОЭ
|
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ И СТАЦИОНАРНОМ УРОВНЕ
Лечение на амбулаторном уровне не проводится. Все пациенты с Вирусными геморрагическими лихорадками, подлежат терапии в условиях стационара.
Карта наблюдения пациента, маршрутизация пациента
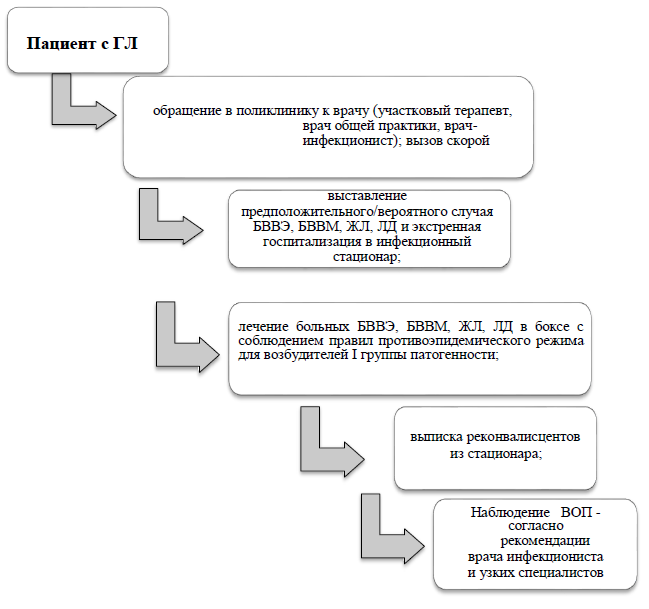
Диета: сбалансированная по содержанию белков, жиров, углеводов, микроэлементов с учетом сопутствующей патологии, щадящее питание:
Легкая степень тяжести ВГЛ
Лечебная тактика в предгеморрагическом периоде ВГЛ.
Коррекция объема циркулирующей крови (ОЦК) и водно-солевого баланса (ВСБ):
Заместительная терапия [1, 16, 17]:
● эпинефрин (адреналин) в дозе 2–10 мкг/мин. в/в
● норэпинефрин (норадреналин) в дозе 0,1 до 0,3 мкг/кг/мин, в/в
Перечень основных лекарственных средств (имеющих 100% вероятность применения)
|
Фармакотерапевтическая группа
|
МНН лекарственного средства | Способ применения | УД |
| Регуляторы водно-электролитного баланса и КЩС | Натрия хлорид | 0,9% раствор, 400 мл, в/в, капельно | А |
| Электролиты | в/в, капельно | А | |
| Анальгетики-антипиретики другие. Анилиды. | Парацетамол | 500–1000 мг внутрь | В |
(менее 100 % вероятности применения)
|
Фармакотерапевтическая группа
|
МНН лекарственного средства | Способ применения | УД |
| Кровезаменители, препараты и компоненты крови | Свежезамороженная плазма (СЗП) | 12–20 мл/кг внутривенно капельно | В |
| Криопреципитат |
1ЕД/кг, в/в (струйно,
капельно)
|
В | |
| Концентрат тромбоцитов | Дозировка подбирается индивидуально | В | |
| Донорские эритроциты | Дозировка подбирается индивидуально | В | |
| Препараты плазмы крови и плазмозамещающие препараты | Альбумин |
20%–200-300 мл, в/в (струйно,
капельно)
|
С |
| Сукцинилированный желатин | не более 15-20 мл/кг в сутки | С | |
| Ингибиторы фибринолиза | Транексамовая кислота | 10-20 мг/кг | С |
| Аминокапроновая кислота | 80-100 мл (4-5 г), затем, при необходимости, по 20 мл (1 г) каждый час до полной остановки кровотечения, но не более 8 часов. | С | |
| Витамин K и другие гемостатики | Менадион | 1% - 3 мл, 2 раза в сутки в/м, в/в | С |
| Пенициллины широкого спектра действия | Амоксициллин-клавуланат | 500 мг 2-3 раза/сут, внутрь, 7-10 дней | В |
| Цефалоспорины 3-го поколения | Цефтриаксон | 1,0 г х 1-2 раза/сут., в/м, в/в, 10 дней. | В |
| Цефиксим | 200 мг 2 раза/сут, внутрь, 7-10 дней | В | |
| Цефотаксим | 3-8 г/сут в 2-3 введения, в/м, в/в, 14-21 дней | В | |
| Цефтазидим | 2-4 г/сут в 2 введения, в/м, в/в, 14 дней. | В | |
| Ципрофлоксацин | 250-750 мг 2 раза/сут, внутрь, 7-10 дней | В | |
| Адренергетики и допаминомиметики |
Добутамин
|
2,5-10 мг/кг/мин, в/в | С |
|
Эпинефрин
|
2–10 мкг/мин. в/в | С | |
|
Норэпинефрин
|
0,1-0,3 мкг/кг/мин,в/в | В | |
|
Допамин
|
1-5 мкг/кг/мин в/в | С | |
| Блокаторы гистаминновых H2-рецепторов |
Фамотидин
|
40 мг внутрь, в/в | С |
|
Ингибитор
протонных насосов
|
Омепразол | 40 мг 1 раз в день, внутрь | С |
|
Кортикостероиды для
системного использования. Глюкокортикостероиды.
|
Преднизолон
|
5-10 мг/кг, в/в | С |
| Диуретики, «петлевые» диуретики. |
Фуросемид
|
20-40 мг (2-4 мл), в/в | С |
ДАЛЬНЕЙШЕЕ ВЕДЕНИЕ
ИНДИКАТОРЫ ЭФФЕКТИВНОСТИ ЛЕЧЕНИЯ И БЕЗОПАСНОСТИ МЕТОДОВ ДИАГНОСТИКИ И ЛЕЧЕНИЯ, ОПИСАННЫХ В ПРОТОКОЛЕ:
• купирование геморрагического синдрома;
Госпитализация
Показания для госпитализации с указанием типа госпитализации [15]:
1) показания для плановой госпитализации – не предусмотрена
2) показания для экстренной госпитализации – предположительные, вероятные и подтвержденные случаи БВВЭ, БВВМ, ЖЛ, ЛД согласно Стандартного определения случая
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2023
- 1) Clinical management of patients with viral haemorrhagic fever // A pocet guide for front-line health workers. Interim emergency guidance for country adaptation// World Health Organization, 2016. 2) Глобальный веб-сайт, посвященный БВВЭ, БВВМ https://www.who.int/ru/news-room/fact-sheets/detail/marburg-virus-disease 3) Стандартные определения случаев и алгоритмы мероприятий при инфекционных и паразитарных болезнях: Практ. руководство /С.Амиреев, А.М.Толемисова, Т.А.Муминов, Ю.В.Лобзин, В.П.Сергиев, Н.И.Брико. Дополн. 2-изд., 2 том – Алматы, ТОО «Литера-М», 2021, 912 стр. 4) Marburg haemorrhagic fever in returning travellers: an overview aimed at clinicians. / M.P. Bauer, A. Timen, A.C.T.M. Vossen, J.T. van Dissel, Clinical Microbiology and Infection, 2019; 21:28-31. 5) Инфекционные болезни. Национальное руководство. Главные редакторы: акад. РАМН Н.Д. Ющук акад. РАЕН Ю.Я. Венгеров, Москва 2021 год 6) Жданов К. В. и др. Геморрагическая лихорадка Эбола: этиология, эпидемиология, патогенез и клинические проявления //Клиническая медицина. – 2015. – Т. 93. – №. 8. – С. 23-29. 7) Жданов К. В. и др. Геморрагическая лихорадка Эбола: диагностика, этиотропная и патогенетическая терапия, профилактика //Клиническая медицина. – 2015. – Т. 93. – №. 9. – С. 5-11. 8) Marburg virus disease: A deadly rare virus is coming. /Fang Zhao, Yun He, Hongzhou Lu, BioScience Trends, 2022; 16(4):312-316. 9) The re-emergence of Marburg virus Disease in West Africa: how prepared is the sub-region for preventing recurrent zoonotic outbreaks? / https://doi.org/10.1016/j.ijid.2023.03.001 10) Всемирной организации здравоохранения, Стандарты эпиднадзора за управляемыми инфекциями, Желтая лихорадка, Женева, 2020. 11) Gershman MD and Staples JE. Yellow Fever. CDC Yellowbook 2018 https://wwwnc.cdc.gov/travel/yellowbook/2020/travel-related-infectious-diseases/yellowfever 12) Тропические болезни. Руководство для врачей/Под ред. Сергиева В.П., Ющук Н.Д., Венгеров Ю.Я., Завойкин В.Д.- Москва: Бином, 2015, 640 с. 13) Marburg virus disease: A deadly rare virus is coming. /Fang Zhao, Yun He, Hongzhou Lu, BioScience Trends, 2022; 16(4):312-316. 14) World Health Organization et al. Therapeutics for Ebola virus disease, 19 August 2022 //Therapeutics for Ebola virus disease, 19 August 2022. – 2022. 15) Lamontagne F, Fowler RA, Adhikari NK, Murthy S, Brett-Major DM, Jacobs M, et al. Public health evidence-based guidelines for supportive care of patients with Ebola virus disease. Lancet. 2018;391(10121):700–8. 16) Приказ МЗ Республики Казахстан «Об утверждении номенклатуры, правил заготовки, переработки, контроля качества, хранения, реализации крови, ее компонентов, а также правил переливания крови, ее компонентов» от 20 октября 2020 г. №ҚР ДСМ – 140/2020. Зарегистрирован в МЮ РК 22 октября 2020г. №21478. 17) Приказ МЗ Республики Казахстан «О внесении изменений и дополнений в некоторые приказы МЗ РК» от 02 августа 2022 г. ҚР ДСМ-73 МЮ РК от 03.08.2022 №29008.
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
2. Дмитровский Андрей Михайлович - доктор медицинских наук, Национальный научный центр особо опасных инфекций имени Масгута Айкимбаева, главный научный сотрудник.
3. Кошерова Бахыт Нургалиевна - доктор медицинских наук, НАО «Медицинский университет Астана», профессор кафедры детских инфекционных болезней, главный инфекционист Министерство здравоохранения Республики Казахстан.
4. Шопаева Гульжан Амангельдиевна - доктор медицинских наук, РГП на ПХВ «Казахский национальный медицинский университет имени С.Д. Асфендиярова», декан Школы общей медицины-2.
5. Абуова Гульжан Наркеновна - кандидат медицинских наук, АО «Южно-Казахстанская медицинская академия», профессор, заведующая кафедрой инфекционных болезней и дерматовенерологии.
6. Ералиева Бибихан Абдалиевна - кандидат медицинских наук, РГП на ПХВ «Казахский национальный медицинский университет имени С.Д. Асфендиярова», доцент кафедры клинической фармакологии.
7. Чурсин Вадим Владимирович - кандидат медицинских наук, РГП на ПХВ «Казахский национальный медицинский университет имени С.Д. Асфендиярова», доцент, заведующий кафедрой анестезиологии и реаниматологии №2.
8. Утаганова Тамара Кустаевна – врач-инфекционист высшей категории ТОО «Med for all», независимый эксперт по инфекционным болезням.
Список рецензентов:
Условия пересмотра протокола: пересмотр протокола через 5 лет при появлении новых методов диагностики и/или лечения с более высоким уровнем доказательности.
Сокращения, используемые в протоколе:
|
АД
|
артериальное давление |
| АЛТ | аланинаминотрансфераза |
| АСТ | аспартатаминотрансфераза |
| АТ | антитела |
| АЧТВ | активированное частичное тромбопластиновое время |
|
БВВЭ
|
болезнь, вызванная вирусом Эбола |
| БВВМ | болезнь, вызванная вирусом Марбург |
|
ВГЛ
|
вирусные геморрагические лихорадки |
| ВОП | врач общей практики |
| ВСБ | водно-солевой баланс |
|
ГЛ
|
геморрагическая лихорадка |
| ДВС синдром | синдром диссеминированного внутрисосудистого свертывания |
| ЖЛ | желтая лихорадка |
|
ИТШ
|
инфекционно-токсический шок |
| ИФА | иммуноферментный анализ |
| Ig M | иммуноглобулин М |
|
КЩС
|
кислотно-щелочное состояние |
| КТ | компьютерная томография |
| ЛД | лихорадка денге |
|
МНО
|
международное нормализованное отношение |
| НПВС | нестероидные противовоспалительные средства |
|
ОАК
|
общий анализ крови |
| ОДН | острая дыхательная недостаточность |
| ОНМК | острое нарушение мозгового кровообращения |
| ОПН | острая почечная недостаточность |
| ОРДС | острый респираторный дистресс синдром |
|
ОТ-ПЦР
|
полимеразная цепная реакция с обратной транскрипцией |
| ОЦК | объем циркулирующей крови |
| ПВ | протромбиновое время |
| ПИИК | профилактика инфекций и инфекционный контроль |
| ПТИ | протромбиновый индекс |
|
РНГА
|
реакция непрямой гемагглютинации |
| РНК | рибонуклеиновая кислота |
| РСК | реакция связывания комплемента |
|
СЗП
|
свежезамороженная плазма |
| СМЖ | спинно-мозговая жидкость |
| СОЭ | скорость оседания эритроцитов |
|
ТФ ИФА
|
твердофазный иммуноферментный анализ |
| УЗИ | ультразвуковое исследование |
| ЧДД | частота дыхательных движений |
| ЧСС | частота сердечных сокращений |
| ЦВД | центральное венозное давление |
| ЭКГ | электрокардиография |
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.