Анафилактический шок: протокол профилактики и реабилитации
 Версия: Клинические протоколы 2024 (Узбекистан)
Версия: Клинические протоколы 2024 (Узбекистан)
Общая информация
Краткое описание
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ УЗБЕКИСТАН
НАЦИОНАЛЬНЫЙ КЛИНИЧЕСКИЙ ПРОТОКОЛ ПРОФИЛАКТИКИ И РЕАБИЛИТАЦИИ ПО НОЗОЛОГИИ «АНАФИЛАКТИЧЕСКИЙ ШОК»
Определение
Анафилактический шок (АШ) – острая генерализованная немедленная аллергическая реакция, возникающая на повторное поступление в организм аллергена, в результате которой выделяются медиаторы, вызывающие угрожаемые для жизни нарушения деятельности жизненно важных органов и систем (сердечно-сосудистой, дыхательной, центральной нервной системы и др.).
От АШ необходимо отличать неспецифический (анафилактоидный) шок, сходный по клинике, но являющийся следствием неспецифической (псевдоаллергической) неиммунологической реакции. Неспецифический шок (НШ) - острая генерализованная неспецифическая реакция на различные химические, биологические вещества и физические факторы, индуцирующие образование и выделение медиаторов немедленной гиперчувстви-тельности, вызывающих клиническую симптоматику, сходную с таковой при АШ.
Первое упоминание об анафилактическом шоке относится к 2641 г.до н.э. По сохранившимся документам, египетский фараон Мензес погиб от ужаления осы или шершня. Термин «анафилаксия» (от греч. «ana» - обратный и «philaxis» – защита) впервые введен французскими учеными Шарлем Рише (S. Richet) и Полем Портье (P. Portier) в 1902г. для обозначения необычной, иногда смертельной реакции у собак, возникающей при повторном введении сыворотки угря или экстракта из щупалец актиний. Аналогичную анафилактическую реакцию на повторное введение лошадиной сыворотки у морских свинок описал в 1905 г. русский патолог Г.П. Сахаров. Вначале анафилаксия считалась экспериментальным феноменом, однако в последующем она была описана и у людей.
Ответственное учреждение по разработке данного клинического протокола и стандарта: Республиканский специализированный научно-практический медицинский центр аллергологии и клинической иммунологии.
Код(ы) по МКБ-10:
| Код | Название |
| T78.0 | Анафилактический шок, вызванный патологической реакцией на пищу |
| Т78.2 | Анафилактический шок неуточненный |
| Т80.5 | Анафилактический шок, связанный с введением сыворотки |
| T88.6 | Анафилактический шок, обусловленный патологической реакцией на адекватно назначенное и правильно примененное лекарственное средство |
| Скачать (ссылка с МКБ) |
https://ssv.uz/ru/diagnosis https://normativ.kontur.ru/document?moduleId=1&documentId=71591
https://classinform.ru/mkb-10.html
|
Медицинская реабилитация
Другими словами, реабилитация направлена на то, чтобы помочь детям, взрослым или пожилым людям быть как можно более автономными в повседневной жизни и дать им возможность получать образование, работать и заниматься досугом, а также выполнять важные социальные функции, такие как забота о семье. В этих целях с человеком и его семьей проводится работа по лечению сопутствующих заболеваний и устранению их симптомов, изменению условий проживания для более полного удовлетворения их потребностей с использованием ассистивных технологий, обучения навыкам оказания самопомощи и адаптации задач, с тем чтобы они могли выполняться более безопасно и без посторонней помощи. Эти стратегии, осуществляемые в комплексе, могут помочь человеку преодолеть трудности, связанные с когнитивными нарушениями, расстройствами зрения и слуха, трудностями в коммуникации, приеме пищи или передвижении.
На том или ином этапе жизни услуги по реабилитации могут оказаться необходимыми любому человеку в результате травмы, хирургического вмешательства, заболевания или иных нарушений здоровья, а также в силу возрастного снижения функциональных возможностей. Услуги по реабилитации в высокой степени индивидуальны, и это означает, что выбор мер вмешательства должен осуществляться с учетом целей и предпочтений пациента. Услуги по реабилитации могут предоставляться в самых разных условиях – в стационарном учреждении, поликлинике, при проведении амбулаторной физиотерапии и трудотерапии, а также в общественных местах, на дому, в школах или по месту работы.
В оказании реабилитационных услуг участвуют работники здравоохранения самого разного профиля, в том числе физиотерапевты, специалисты по трудотерапии, логопеды и аудиологи, ортотисты и протезисты, клинические психологи, врачи-реабилитологи и медицинские сестры. Важную роль в реабилитации могут играть также многие другие медицинские работники, такие как врачи общего профиля, хирурги и работники общественного здравоохранения.
Профилактика
Профилактические мероприятия — важнейшая составляющая системы здравоохранения, направленная на формирование у населения медико-социальной активности и мотивации на здоровый образ жизни.
Вторичная профилактика — комплекс мероприятий, направленных на устранение выраженных факторов риска, которые при определенных условиях (стресс, ослабление иммунитета, чрезмерные нагрузки на любые другие функциональные системы организма) могут привести к возникновению, обострению и рецидиву заболевания. Наиболее эффективным методом вторичной профилактики является диспансеризация как комплексный метод раннего выявления заболеваний, динамического наблюдения, направленного лечения, рационального последовательного оздоровления.
Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
| VC | Всем пациентам с анафилаксией/АШ рекомендуется консультация врача аллерголога-иммунолога для выявления аллергена, вызвавшего АШ и получения рекомендаций по дальнейшему предотвращению контакта с аллергеном [1, 2, 3, 4] |
Комментарий: Сбор анамнеза и жалоб чаще всего возможен после стабилизации состояния и играет важную роль для постановки диагноза анафилаксии и АШ, определения причины его развития и профилактики повторных реакций.
1. Общественные мероприятия предусматривают:
Группы лекарственных средств, имеющие общие антигенные детерминанты. Таблица 1
| Общая детерминанта | Лекарственные средства, имеющие общую детерминанту | |
| 1 | Кольцо β-лактама |
1. Пенициллины (природные-бензилпенициллин, феноксиметилпенициллин; полусинтетические-пенициллиназоустойчивые - оксациллин, метициллин, ампициллин, корбенициллин и др.), комбинированные - амоксиклав, амоклавин, ампиокс, аугментин, бетамп, клавоцин, клоампи, лептимокс, сулациллин, тиментин, тазоцин, уназин)
2. Цефалоспорины (I поколения – цефазолин, цефалексин, II поколения – цефуроксим, III поколения - цефотаксим, цефтриаксон, цефтазидим, цефоперазон, IV поколения – цефепим)
3. Карбапинемы (имипенем, меропенем)
|
| 2 | Анилин (фениламин) |
1. Новокаин, анестезин и родственные вещества
2. Парааминосалициловая кислота
3. Сульфаниламиды (сульфадимидин, сульфадиметоксин, сульфален и др.). Могут реагировать и c бензолсульфонамидной группой, так как имеют SО2 NH2-группу, связанную с кольцом бензола
|
| 3 | Бензолсульфонамидная группа |
1. Сульфаниламиды (сульфадимидин, сульфадиметоксин, сульфален, стрептоцид, сульфацил-натрий (альбуцид) и др.)
2. Комбинированные ЛС, содержащие сульфаниламиды (сульфаметоксазол/триметоприм (ко-тримоксазол, бисептол, бактрим), ингалипт и пр.)
3. Гипогликемические ЛС производные сульфонилмочевины (глибенкламид (манинил), гликлазид (димебон МВ, глидиаб), глипизид (глибенез ретард), гликвидон (глюренорм), букарбан, бутамид и пр.)
4. Диуретики:
а) тиазидные диуретики (дихлотиазид(гипотиазид), гидрохлортиазид (триампур), циклометиазид, оксодолин) и комбинированные ЛС, содержащие тиазидные диуретики (тенорик, капозид, коренитек, энап НЛ и пр.)
б) «петлевые» диуретики, производные сульфамоилантриниловой и сульфамоилбензойной кислот (фуросемид (лазикс), буфенокс, клопамид (бринальдикс), индапамид (арифон)
в) ингибитор карбоангидразы (диакарб)
5. Селективные ингибиторы ЦОГ 2-й группы коксибов (целекоксиб (церебрекс), рофекоксиб)
|
| 4 | Фенотиазиновая группа |
1. Нейролептики (аминазин, пропазин и др.)
2. Антигистаминные ЛС (прометазин)
3. Метиленовый синий
4. Антидепрессанты (фторацизин)
5. Коронарорасширяющие ЛС (хлорацизин, нонахлазин)
6. Антиаритмические средства (этмозин)
|
| 5 | Йод |
1.Йод и неорганические йодиды (калия или натрия йодид, спиртовой раствор йода, раствор Люголя)
2. Йодсодержащие рентгеноконтрастные средства (урографин, омнипак, кардиотраст, трийодтраст, триомбрин, сергозин и др.)
3. Гормональные препараты (тироксин, трийодтиронин, тиреокомб)
|
| 6 | Этилендиамин |
1. Производные этилендиамина (супрастин (хлоропирамина гидрохлорид), ранитидин, противоопухолевые препараты (продимин и пр.), пиперазин и его производные (цетиризин, гидроксизин (атаракс) и пр.).
2. Ксантины: кофеин, пентоксифиллин, терфиллин (теопек, теотард, теофедрин).
3. Кремы, содержащие этилендиамин
|
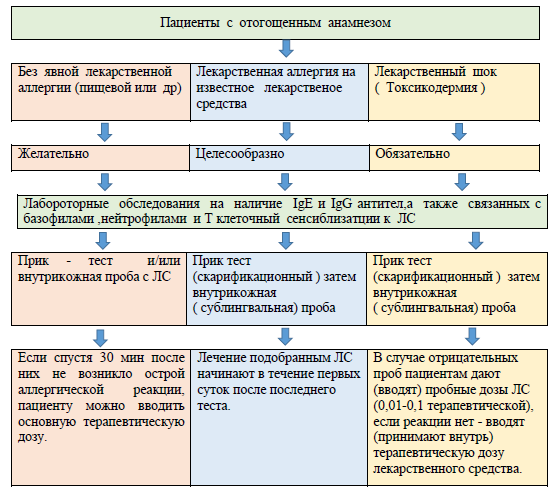
Группа с первой степенью риска - люди, у которых нет непереносимости лекарственных средств, но они страдают различными аллергическими заболеваниями. Для профилактики лекарственной аллергии и анафилаксии после лабораторного обследования им проводят скарификационные тесты уколом или сублингвальные пробы с необходимыми ЛС накануне введения. Сублингвальные пробы используют при пероральном применении ЛС. При отрицательном результате делают внутрикожные пробы. Если спустя 30 мин после них не возникло острой аллергической реакции, пациенту можно вводить основную терапевтическую дозу. Пациентов можно обследовать сразу внутрикожно, исключив скарификационные пробы, если есть непереносимость только редко употребляемых пищевых продуктов (клубника, шоколад и др.).
Группу со второй степенью риска составляют пациенты, у которых в анамнезе имеется непереносимость (крапивница, сыпи) какого-либо известного ЛС, или страдающие пищевой и химической аллергией. После лабораторного обследования кожные пробы ставят им в такой обязательной последовательности: первоначально наиболее безопасные капельные или аппликационные (компрессные), затем, в случае отрицательных результатов, более чувствительные: тест уколом, скарификационные или сублингвальные. После отрицательной скарификационной пробы необходимо провести также внутрикожную, а уже затем вводить терапевтическую дозу требуемого ЛС. В ясных, неопасных случаях можно опустить этап накожных проб, но скарификационные или тест уколом обязательны. Лечение подобранным ЛС начинают в течение первых суток после последнего теста. Лабораторное обследование не проводят только в случаях невозможности их выполнения. Кожные пробы можно заменять сублингвальными и пероральными (лейкопенический тест) в случае использования таблетизированных ЛС.
У лиц с третьей степенью риска в прошлом наблюдались тяжелые лекарственные аллергические реакции (шок, токсикодермии и др.). Они не переносят многие ЛС, сходные по химическому строению, а также ЛС других химических групп. Контактные пробы на первом этапе обследования противопоказаны. Пациентов необходимо обследовать лабораторно. При отрицательных результатах этого исследования пациентам делают кожные пробы с необходимым лекарственным средством в той же последовательности, что и пациентам второй группы риска. В случае отрицательных проб пациентам дают (вводят) пробные дозы ЛС (0,01-0,1 терапевтической), если реакции нет - вводят (принимают внутрь) терапевтическую дозу лекарственного средства. Тест уколом рекомендуется для постановки проб с ЛС, так как он прост в исполнении, точен, высокочувствителен и безопасен.
В неясных и опасных случаях для профилактики осложнений можно использовать метод Пастер – Виллери - Радот. За 1 час до приема терапевтической дозы ЛС назначают в 100 раз меньшую дозу, через 30 мин если нет реакции, увеличивают дозу до 0,1 терапевтической, а через 30 мин – терапевтическую дозу. Необходимо отметить, что ни один из известных тестов с лекарственными средствами не гарантирует безопасности лечения. Аллергеном может являться не само ЛС, а его метаболит. Недостатками кожных проб являются их невысокие специфичность и безопасность, в связи с чем, они не рекомендуются для широкой клинической практики. Так, по данным Американской Академии Аллергологии, у 85% больных, имеющих в анамнезе аллергические реакции на пенициллин, кожные пробы с этим ЛС оказались отрицательными. Положительные результаты кожного тестирования с пенициллином были подтверждены в провокационных тестах только у 66% пациентов.
Алгоритм тактики обследования пациентов с отягощенным аллергоанамнезом
| 5С | Проведение плановой профилактики анафилаксии сводится к назначению ГКС (преднизолона в дозе 30-60 мг или дексаметазона 4-8 мг) за 13, 7 и 1 час до манипуляции, антигистаминного ЛС первого поколения (дифенгидрамин, клемастин, хлоропирамин) - за 7 часов и за 1 час до манипуляции. Пациентам, имевшим в анамнезе бронхоспазм, добавляют ингаляции β-2 агонистов короткого действия (сальбутамол, беротек) по 2 вдоха за 1 час до манипуляции. |
Допустимо использование специальных шприц-ручек, содержащих адреналин: «Epi-pen», «Anapen» (0,3 мг адреналина в одной дозе) для взрослых , «Epi-pen Jr» (0,15 мг адреналина) для детей, «Ana-Kit» (Chlorpheniramine Maleate 2 mg и Epinephrine Hydrochloride 1 mg), «AnaGuard» (Epinephrine hydrochloride 1 mg/ml (1:1000)), Twinject Auto-Injector.
Относительные показания: автоинъектор адреналина следует назначать:
• Легкая/среднетяжелая реакция на арахис или лесной орех.
• Подросток с пищевой аллергией.
Наличие 1 фактора: рекомендуется применение автоинъектора адреналина. Наличие ≥ 2 факторов: настойчиво рекомендуется применение автоинъектора адреналина (Национальный унифицированный протокол по лекарственной аллергии и анафилаксии 2015 г.).
Эффект терапии зависит от скорости реагирования на попавший аллерген: чем быстрее введен адреналин (эпинефрин), тем быстрее купируются проявления шока. - иметь с собой информацию о своем заболевании, которая должна находиться в специальном «Паспорте больного аллергическим заболеванием» или на браслете.
- пациентам назначается неспецифическая гипоаллергенная диета
- исключительно важное значение имеет лечение сопутствующих заболеваний пищеварительной системы (хронического холецистита, панкреатита, дисбактериоза кишечника, лямблиоза и др.).
Общемедицинские, организационные и социальные меры профилактики анафилаксии.
6. Дезаллергизация окружающей среды, производств, пищи, воды.
| VC | Всех пациентов с анафилаксией/АШ рекомендуется обучить оказанию первой помощи в случае развития повторного АШ |
Информация для пациента:
1.Пациенты, перенесшие АШ на введение ЛС, должны быть информированы о причинно-значимых ЛС и не должны их применять в дальнейшем.
2. Пациенты с АШ на ужаления перепончатокрылыми должны избегать ужалений перепончатокрылыми и иметь при себе раствор эпинефрина** 0,1%, кортикостероиды для системного использования в растворе, антигистаминные препараты для системного использования.
3. Пациенты с АШ на пищевые продукты должны исключить эти продукты из употребления и иметь при себе раствор эпинефрина** 0,1%, кортикостероиды для системного использования в растворе, антигистаминные препараты для системного использования.
Информация
Источники и литература
-
Клинические протоколы, руководства, рекомендации Министерства здравоохранения Республики Узбекистан 2024
- 1. Sampson H, Muñoz-Furlong A, Campbell R et al. Second symposium on the definition and management of anaphylaxis: Summary report—Second National Institute of21 Allergy and Infectious Disease/Food Allergy and Anaphylaxis Network symposium. Journal of Allergy and Clinical Immunology. 2006;117(2):391-397. doi:10.1016/j.jaci.2005.12.1303 https://pubmed.ncbi.nlm.nih.gov/16461139/ 2. Resuscitation Council UK. Emergency treatment of anaphylaxis: Guidelines for healthcare providers. RCUK, 2021. www.resus.org.uk/library/additional-guidance/guidanceanaphylaxis/emergencytreatment [Accessed on 13 February 2022]. https://www.resus.org.uk/library/additional-guidance/guidance-anaphylaxis/emergency-treatment 3. Shaker M, Wallace D, Golden D et al. Anaphylaxis—a 2020 practice parameter update, systematic review, and Grading of Recommendations, Assessment, Development and Evaluation (GRADE) analysis. Journal of Allergy and Clinical Immunology. 2020. doi:10.1016/j.jaci.2020.01.017 https://pubmed.ncbi.nlm.nih.gov/32001253/ 4. Аллергология. Федеральные клинические рекомендации. Главные редакторы акад. РАН Р.М. Хаитов, проф. Н.И. Ильина. — М., 2014. — С. 35–47. https://raaci.ru/dat/pdf/akd.pdf 5. Wood R, Camargo C, Lieberman P et al. Anaphylaxis in America: The prevalence and characteristics of anaphylaxis in the United States. Journal of Allergy and Clinical Immunology. 2014;133(2):461-467. doi:10.1016/j.jaci.2013.08.016 https://aafa.org/wp-content/uploads/2022/08/anaphylaxis-in-america-jaci-article-2014.pdf 6. Turner P, Gowland M, Sharma V et al. Increase in anaphylaxis-related hospitalizations but no increase in fatalities: An analysis of United Kingdom national anaphylaxis data, 1992-2012. Journal of Allergy and Clinical Immunology. 2015;135(4):956- 963.e1. doi:10.1016/j.jaci.2014.10.021 https://pubmed.ncbi.nlm.nih.gov/25468198/ 7. Ye Y, Kim M, Kang H et al. Predictors of the Severity and Serious Outcomes of Anaphylaxis in Korean Adults: A Multicenter Retrospective Case Study. Allergy Asthma Immunol Res. 2015;7(1):22. doi:10.4168/aair.2015.7.1.22 https://pubmed.ncbi.nlm.nih.gov/25553259/ 8. Vale S, Smith J, Said M, Dunne G, Mullins R, Loh R. ASCIA guidelines for prevention of anaphylaxis in schools, pre-schools and childcare: 2012 update. J Paediatr Child Health. 2013;49(5):342-345. doi:10.1111/jpc.12166 https://pubmed.ncbi.nlm.nih.gov/26428419/ 9. Sole D, Ivancevich J, Borges M et al. Anaphylaxis in Latin America: a report of the online Latin American survey on anaphylaxis (OLASA). Clinics. 2011;66(6):943-947. doi:10.1590/s1807-59322011000600004 https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3129950/ 10. Ryan K, Martin Caravati E. Life-threatening anaphylaxis following envenomation by two different species of Crotalidae. J Wilderness Med. 1994;5(3):263-268. doi:10.1580/0953- 9859-5.3.263 https://journals.sagepub.com/doi/10.1580/0953-9859-5.3.263?icid=int.sj-abstract.similar-articles.8 11. Fischer D, Vander Leek T, Ellis A, Kim H. Anaphylaxis. Allergy, Asthma & Clinical Immunology. 2018;14(S2). doi:10.1186/s13223-018-0283-4 https://aacijournal.biomedcentral.com/articles/10.1186/s13223-018-0283-4 12. Panesar S, Javad S, de Silva D et al. The epidemiology of anaphylaxis in Europe: a systematic review. Allergy. 2013;68(11):1353-1361. doi:10.1111/all.12272 https://pubmed.ncbi.nlm.nih.gov/24117770/ 13. Simons F, Ebisawa M, Sanchez-Borges M et al. 2015 update of the evidence base: World Allergy Organization anaphylaxis guidelines. World Allergy Organization Journal. 2015;8:32. doi:10.1186/s40413-015-0080-1 https://pubmed.ncbi.nlm.nih.gov/26525001/ 14. Есакова Н.В., Пампура А.Н. Пищевая анафилаксия у детей: ретроспективный анализ 53 случаев. Российский Аллергологический Журнал, 2013;5:22-27. https://cyberleninka.ru/article/n/anafilaksiya-u-detey-problemy-i-puti-ih-resheniya 15. Bock S, Muñoz-Furlong A, Sampson H. Fatalities due to anaphylactic reactions to foods. Journal of Allergy and Clinical Immunology. 2001;107(1):191-193. doi:10.1067/mai.2001.112031 https://pubmed.ncbi.nlm.nih.gov/11150011/ 16. Sampson H, Muñoz-Furlong A, Bock S et al. Symposium on the Definition and Management of Anaphylaxis: Summary report. Journal of Allergy and Clinical Immunology. 2005;115(3):584-591. doi: 10.1016/j.jaci.2005.01.009 https://pubmed.ncbi.nlm.nih.gov/15753908/ 17. Simons F. Anaphylaxis. Journal of Allergy and Clinical Immunology. 2010;125(2):S161-S181. doi:10.1016/j.jaci.2009.12.981 Simons F. Anaphylaxis. Journal of Allergy and Clinical Immunology. 18. Clinical aspects of Immunology, 3-d, Gell PGH, Coombs RRA, Lachmann R. Oxford: Blackwell Scintific Publications, 1975 19. Сафина Л.Ф., Фассахов Р.С., Решетникова И.Д. с соавт. Анафилактический шок: ретроспективный анализ госпитализаций по данным аллергологического отделения города Казани. Практическая Медицина. 2014;7(83):91-95. https://cyberleninka.ru/article/n/anafilakticheskiy-shok-retrospektivnyy-analiz-gospitalizatsiy-po-dannym-allergologicheskogo-otdeleniya-goroda-kazani 20. Ma L, Danoff T, Borish L. Case fatality and population mortality associated with anaphylaxis in the United States. Journal of Allergy and Clinical Immunology. 2014;133(4):1075-1083. doi:10.1016/j.jaci.2013.10.029 https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3972293/ 21. Mehr S, Liew W, Tey D, Tang M. Clinical predictors for biphasic reactions in children presenting with anaphylaxis. Clinical & Experimental Allergy. 2009;39(9):1390- 1396. doi:10.1111/j.1365-2222.2009.03276. https://intensive-care.ru/index.php/acc/article/view/30?articlesBySameAuthorPage=4 22. Simons F, Ardusso L, Bilò M et al. World Allergy Organization Guidelines for the Assessment and Management of Anaphylaxis. World Allergy Organization Journal. 2011;4(2):13-37. doi: 10.1097/wox.0b013e318211496c https://pubmed.ncbi.nlm.nih.gov/23268454/ 23. Lieberman P, Nicklas R, Oppenheimer J et al. The diagnosis and management of anaphylaxis practice parameter: 2010 Update. Journal of Allergy and Clinical Immunology. 2010;126(3):477-480.e42. doi:10.1016/j.jaci.2010.06.022 https://pubmed.ncbi.nlm.nih.gov/20692689/ 24. Лопатин А.С. Лекарственный анафилактический шок. — М.: Медицина, 1983 25. de Silva I, Mehr S, Tey D, Tang M. Paediatric anaphylaxis: a 5year retrospective review. Allergy. 2008;63(8):1071-1076. doi:10.1111/j.1398-9995.2008.01719.x 26. Pumphrey RSH. Lessons for management of anaphylaxis from a study of fatal reactions. Clin Exp Allergy 2000;30: 1144-1150. https://pubmed.ncbi.nlm.nih.gov/10931122/ 27. Cox L, Larenas-Linnemann D, Lockey R, Passalacqua G. Speaking the same language: The World Allergy Organization Subcutaneous Immunotherapy Systemic Reaction Grading System. Journal of Allergy and Clinical Immunology. 2010;125(3):569-574.e7. doi:10.1016/j.jaci.2009.10.060 https://pubmed.ncbi.nlm.nih.gov/20144472/ 28. Simons F. Anaphylaxis in infants: Can recognition and management be improved?. Journal of Allergy and Clinical Immunology. 2007;120(3):537-540. doi:10.1016/j.jaci.2007.06.025 https://pubmed.ncbi.nlm.nih.gov/17765754/ 29. Worm M, Edenharter G, Ruëff F et al. Symptom profile and risk factors of anaphylaxis in Central Europe. Allergy. 2012;67(5):691-698. doi:10.1111/j.1398- 9995.2012.02795. https://pubmed.ncbi.nlm.nih.gov/22335765/ 30. Muraro A, Roberts G, Worm M et al. Anaphylaxis: guidelines from the European Academy of Allergy and Clinical Immunology. Allergy. 2014;69(8):1026-1045. doi:10.1111/all.12437 https://pubmed.ncbi.nlm.nih.gov/24909803/ 31. Valent P, Akin C, Arock M et al. Definitions, Criteria and Global Classification of Mast Cell Disorders with Special Reference to Mast Cell Activation Syndromes: A Consensus Proposal. Int Arch Allergy Immunol. 2012;157(3):215-225. doi:10.1159/000328760 https://pubmed.ncbi.nlm.nih.gov/22041891/ 32. Laroche D, Gomis P, Gallimidi E, Malinovsky J, Mertes P. Diagnostic Value of Histamine and Tryptase Concentrations in Severe Anaphylaxis with Shock or Cardiac Arrest during Anesthesia. Anesthesiology. 2014;121(2):272-279. 33. Soar J, Pumphrey R, Cant A et al. Emergency treatment of anaphylactic reactions— Guidelines for healthcare providers. Resuscitation. 2008;77(2):157-169. doi:10.1016/j.resuscitation.2008.02.001 https://pubmed.ncbi.nlm.nih.gov/18358585/ 34. Brown S, Mullins R, Gold M. 2. Anaphylaxis: diagnosis and management. Medical Journal of Australia. 2006;185(5):283-289. doi: 10.5694/j.1326-5377.2006.tb00563. https://onlinelibrary.wiley.com/doi/abs/10.5694/j.1326-5377.2006.tb00563. 35. Harper N, Dixon T, Dugué P et al. Suspected Anaphylactic Reactions Associated with Anaesthesia. Anaesthesia. 2009;64(2):199-211. doi:10.1111/j.1365-2044.2008.05733. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3082210/ 36. Simons F, Roberts J, Gu X, Simons K. Epinephrine absorption in children with a history of anaphylaxis. Journal of Allergy and Clinical Immunology. 1998;101(1):33-37. doi:10.1016/s0091-6749(98)70190-3 https://pubmed.ncbi.nlm.nih.gov/9449498/ 37. Simons F, Gu X, Simons K. Epinephrine absorption in adults: Intramuscular versus subcutaneous injection. Journal of Allergy and Clinical Immunology. 2001;108(5):871-873. doi:10.1067/mai.2001.119409 https://pubmed.ncbi.nlm.nih.gov/11692118/ 38. Sampson H, Mendelson L, Rosen J. Fatal and Near-Fatal Anaphylactic Reactions to Food in Children and Adolescents. New England Journal of Medicine. 1992;327(6):380-384. doi:10.1056/nejm199208063270603 https://pubmed.ncbi.nlm.nih.gov/1294076/ 39. Söreide E, Buxrud T, Harboe S. Severe anaphylactic reactions outside hospital: etiology, symptoms and treatment. Acta Anaesthesiol Scand. 1988;32(4):339-342. doi:10.1111/j.1399-6576.1988.tb02740. https://pubmed.ncbi.nlm.nih.gov/3394485/ 40. Turner P.J., Soar J., Dodd A., Hampshire S., Hughes A., Sargant N., Whyte A.F. Emergency treatment of anaphylaxis. Guidelines for healthcare providers. Working Group of Resuscitation Council UK. May 2021. https://www.resus.org.uk/sites/default/files/202105/Emergency Treatment of Anaphylaxis May 2021_0.pdf 41. Незабудкин С.Н., Галустян А.Н., Незабудкина А.С., Сардарян И.С., Погорельчук В.В., Рукуйжа М.С. Анафилактический шок. Современный взгляд. Медицина: теория и практика. 2018, Том 3, №4, с.143-150. https://cyberleninka.ru/article/n/anafilakticheskiy-shok-sovremennyy-vzglyad 42. Sheikh A. et al. Adrenaline for the treatment of anaphylaxis: Cochrane systematic review //Allergy. – 2009. – Т. 64. – №. 2. – С. 204-212. https://pubmed.ncbi.nlm.nih.gov/19178399/ 43. Campbell R. L. et al. Epinephrine in anaphylaxis: higher risk of cardiovascular complications and overdose after administration of intravenous bolus epinephrine compared with intramuscular epinephrine //The Journal of Allergy and Clinical Immunology: In Practice. – 2015. – Т. 3. – №. 1. – С. 76-80. https://pubmed.ncbi.nlm.nih.gov/25577622/ 44. McLean-Tooke A, Bethune C, Fay A, Spickett G. Adrenaline in the treatment of anaphylaxis: what is the evidence? BMJ 2003; 327(7427): p. 1332-1335. Doi:10/1136/bmj.327.7427.1332 https://pubmed.ncbi.nlm.nih.gov/14656845/ 45. Anaphylaxis: Emergency treatment guidelines, 2017 (https://allergy.org.au/) https://www.rch.org.au/clinicalguide/guideline_index/anaphylaxis/ 46. Pumphrey R, Gowland M. Further fatal allergic reactions to food in the United Kingdom, 1999-2006. Journal of Allergy and Clinical Immunology. 2007;119(4):1018-1019. doi:10.1016/j.jaci.2007.01.021 https://www.researchgate.net/publication/6456685_Further_fatal_allergic_reactions_to_food_in_the_United_Kingdom_1999-2006 47. Новиков, Д.К.Анафилаксия. Анафилактический шок. Клиническая картина, диагностика, лечение : пособие / Д.К. Новиков, Л.Р. Выхристенко, П.Д. Новиков, Н.Д. Титова, О.В. Ищенко, И.В. Семенова, В.В. Янченко. https://elib.vsmu.by/handle/123/17826 48. Анафилактический шок (2-й пересмотр) Российская ассоциация аллергологов и клинических иммунологов Общероссийская общественная организация «Федерация анестезиологов и реаниматологов». 2023. https://raaci.ru/dat/pdf/allergic_shock.pdf 49. Kolawole H, Marshall S, Crilly H, Kerridge R, Roessler P. Australian and New Zealand Anaesthetic Allergy Group/ Australian and New Zealand College of Anaesthetists Perioperative Anaphylaxis Management Guidelines. Anaesth Intensive Care. 2017;45(2):151158. https://pubmed.ncbi.nlm.nih.gov/28267936/ 50. Тактика диагностики и лечения аллергических заболеваний и иммунодефицитов. Практическое руководство. Под редакцией академика РАН Р.М.Хаитова. Издательская группа «ГЭОТАР-Медиа». 2019. С.90-95. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3500036/ 51. Аллергология и клиническая иммунология. Клинические рекомендации. Главные редакторы акад. РАН Р.М. Хаитов, проф. Н.И. Ильина. — М., 2019. — С. 52–69. https://raaci.ru/dat/pdf/akd.pdf 52. Harper N, Dixon T, Dugué P et al. Suspected Anaphylactic Reactions Associated with Anaesthesia. Anaesthesia. 2009;64(2):199-211. doi:10.1111/j.1365-2044.2008.05733. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3082210/ 53. Dykewicz M, Fineman S. Executive Summary of Joint Task Force Practice Parameters on Diagnosis and Management of Rhinitis. Annals of Allergy, Asthma & Immunology. 1998;81(5):463-468. doi:10.1016/s1081-1206(10)63152-3 https://pubmed.ncbi.nlm.nih.gov/9860024/ 54. Баялиева А.Ж., Заболотских И.Б., Лебединский К.М., Мусаева Т..С., Шифман Е.М., Куликов А.В. Профилактика и лечение периоперационной анафилаксии и анафилактического шока. Анестезиология и реаниматология.2018;1-2:82-90. https://www.mediasphera.ru/issues/anesteziologiyareanimatologiya/2018/1/1020175632018011082
Информация
Внешняя экспертная оценка:
Список сокращений:
| Н1-рецепторы | гистаминовые рецепторы 1 типа |
| АД | артериальное давление |
| АСИТ | аллерген-специфическая иммунотерапия |
| АШ | анафилактик шок; |
| ЛС | лекарственное средство |
| НПВП | нестероидные противовоспалительные препараты |
| СЛР | сердечно-легочная реанимация |
| ОСН | Острая сердечная недостаточность |
| мм рт.ст. | миллиметр ртутного столба. |
| УДД | уровень достоверности доказательств |
| УУР | уровень убедительности рекомендаций |
| рО2 | парциальное напряжение кислорода |
| SaO2 | сатурация (насыщение гемоглобина кислородом) |
Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)
| УДД | Расшифровка |
| 1 | Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа |
| 2 | Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа |
| 3 | Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования |
| 4 | Несравнительные исследования, описание клинического случая |
| 5 | Имеется лишь обоснование механизма действия или мнение экспертов |
Шкала оценки уровней достоверности доказательств (УДД) для профилактических, лечебных, реабилитационных вмешательств
| УДД | Расшифровка |
| 1 | Систематический обзор РКИ с применением мета-анализа |
| 2 | Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением мета-анализа |
| 3 | Нерандомизированные сравнительные исследования, в т.ч. когортные исследования |
| 4 | Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай-контроль» |
| 5 | Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов |
| УУР | Расшифровка |
| А | Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными) |
| В | Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными) |
| С | Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными) |
Анафилактическая реакция (анафилаксия) — это внезапная тяжелая аллергическая реакция системы защиты организма от болезней (иммунной системы).
Каковы причины?
Каковы признаки или симптомы?
В домашних условиях следуйте таким предписаниям:
Безопасность
Немедленно обратитесь за помощью, если:
Вы применили адреналин. Даже если кажется, что введенный лекарственный препарат помогает, Вам нужна дополнительная медицинская помощь. Это важно, поскольку в течение 72 часов проявления анафилактической реакции могут повториться (рикошетная анафилактическая реакция). Вам могут потребоваться дополнительные дозы адреналина.
|
Эти симптомы могут указывать на серьезное нарушение, требующее оказания неотложной помощи. Не ждите, пока симптомы пройдут сами. Немедленно выполните следующее:
Обратитесь за медицинской помощью. Позвоните в местную службу экстренной помощи (103). Не следует садиться за руль, чтобы самостоятельно добраться до больницы.
|
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.