Алгоритмы диагностики, профилактического обследования, диспансерного наблюдения пациентов, имеющих наследственную предрасположенность к злокачественным новообразованиям
 Версия: Клинические протоколы 2006-2019 (Беларусь)
Версия: Клинические протоколы 2006-2019 (Беларусь)
Злокачественные новообразования (C00-C97)
Онкология
Общая информация
Краткое описание
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ БЕЛАРУСЬ
Государственное учреждение «Научно-исследовательский институт онкологии и медицинской радиологии им. Н.Н. Александрова»
АЛГОРИТМЫ ДИАГНОСТИКИ, ПРОФИЛАКТИЧЕСКОГО ОБСЛЕДОВАНИЯ, ДИСПАНСЕРНОГО НАБЛЮДЕНИЯ ПАЦИЕНТОВ, ИМЕЮЩИХ НАСЛЕДСТВЕННУЮ ПРЕДРАСПОЛОЖЕННОСТЬ К ЗЛОКАЧЕСТВЕННЫМ НОВООБРАЗОВАНИЯМ
Минск 2007
Авторы:
член-корр. НАН Беларуси, доктор мед. наук, проф. Залуцкий И.В., канд. мед. наук Антоненкова Нат. Н., доктор биол. наук Порубова Г.М.
Приложение к приказу
Министерства здравоохранения Республики Беларусь
от 2007 №
ГЛАВА 1
ОБЩИЕ ПОЛОЖЕНИЯ
Наследственные формы рака составляют 5-7% от общего числа злокачественных новообразований человека. Таковыми являются опухоли у больных с моногеннонаследуемыми синдромами, предрасполагающими к новообразованиям, и опухоли у лиц – носителей герминальных мутаций, предрасполагающих к широко распространенным злокачественным опухолям. Люди с наследственно детерминированной предрасположенностью к новообразованиям составляют около 1% от всего населения. Это значит, что, например, в одной только Республике Беларусь с населением около 10 млн. человек проживают более 100 тысяч лиц с повышенным риском заболевания раком, связанным с наследственностью. Риск возникновения рака для них повышен в десятки и сотни раз. Выявление таких людей позволяет своевременно консультировать семьи, формировать группы повышенного риска, проводить профилактические мероприятия.
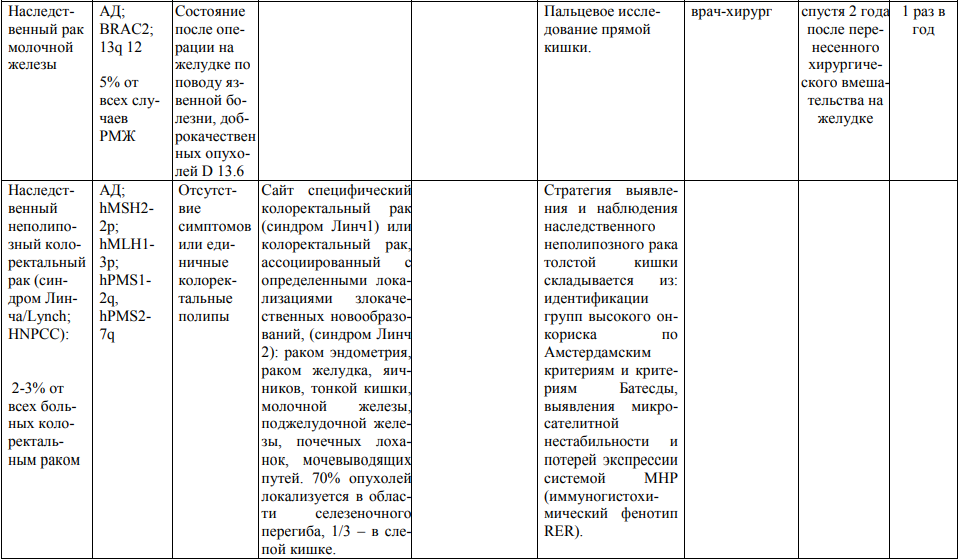
Мутации генов BRCA1 и BRCA2 могут быть ответственны за 7% наследственного рака молочной железы (далее – РМЖ) и 10% рака яичников (далее – РЯ). Метаанализ продемонстрировал высокую вероятность возникновения рака желудка, толстой кишки, эндометрия, поджелудочной железы, меланомы кожи, мочевого пузыря, опухолей головы и шеи при патологическом генотипе BRCA1/2, что необходимо учитывать при медико-генетическом консультировании и наблюдении пациентов-носителей.
На основании вышеизложенного представляются целесообразными разработка и внедрение в клиническую практику комплексного метода ранней диагностики и профилактики наследственного РМЖ и других, ассоциированных с патологическим BRCA1/2 генотипом форм злокачественных новообразований, с использованием молекулярно-генетических методов исследования, направленных на выявление рака на самых ранних стадиях заболевания, диагностику и своевременное лечение предраковых заболеваний.
Генетическое консультирование в онкологии – новый вид медицинской помощи населению, который дает возможность для доклинического диагностирования семей и лиц с повышенным наследственно детерминированным риском возникновения онкологических заболеваний на основе клинико-генеалогического и молекулярно-генетического анализов, – в последние годы широко внедряется в практику здравоохранения развитых стран. Это научно-практическое направление базируется на доказательстве существенного вклада генетического консультирования в снижение смертности от наследственного рака.
1. Для проведения мероприятий по раннему выявлению наследственно обусловленного рака необходима организация онко-генетической службы помощи населению, которая должна выполнять следующие задачи:
1.1. выявление среди населения семей с наследственной онкопатологией с использованием клинико-генеалогического и молекулярно-генетического анализов;
1.2. консультирование и организация диспансерного наблюдения за членами семей с высоким онкориском (лиц, имеющих отягощенную онкологическую наследственность и родственников, которые являются носителями мутаций генов-супрессоров опухолевого роста);
1.3. создание базы данных и ее пополнение;
1.4. пропаганда знаний о наследственных и спорадических формах рака как среди врачей, так и населения.
2. Диспансерному наблюдению по представленным протоколам подлежат кровные родственники из онкоотягощенных семей, если имеется один или более из следующих признаков:
2.1. кровные родственники онкоотягощенных пробандов (лиц, с которых начинается составление родословной при генеалогическом анализе) – носителей герминальных мутаций, предрасполагающих к злокачественным новообразованиям;
2.2. кровные родственники семей с онкоанамнезом, в котором имеется один или более из следующих признаков:
2.2.1. РМЖ в возрасте < 50 лет;
2.2.2. два случая РМЖ у родственников первой степени родства или РМЖ и РЯ у одного индивида (лица, у которых два родственника первой степени родства страдают РМЖ или хотя бы один родственник первой степени родства страдает РМЖ и РЯ одновременно) или два случая РМЖ и РЯ у родственников первой степени родства по отцовской или материнской линии;
2.2.3. сочетание в семейном анамнезе РМЖ с раком грудной железы у мужчин, раком щитовидной железы, саркомой, раком эндометрия, поджелудочной железы, опухолями мозга, дерматологическими проявлениями, лейкемией (лимфомой), адренокортикальной карциномой;
2.2.4. популяции с повышенным риском (для популяций, находящихся в риске, требования для включения могут быть снижены, например, у женщин рода Ashkenazi Sewish (лиц еврейской национальности, выходцев из Европы) по РМЖ и РЯ в любом возрасте);
2.2.5. любой рак грудной железы у мужчин;
2.2.6. один или более случаев РЯ (а также рака маточной трубы) по отцовской или материнской линии. Единичный случай РЯ в семейном анамнезе достаточен, если пациентка из Ashkenazi Sewish.
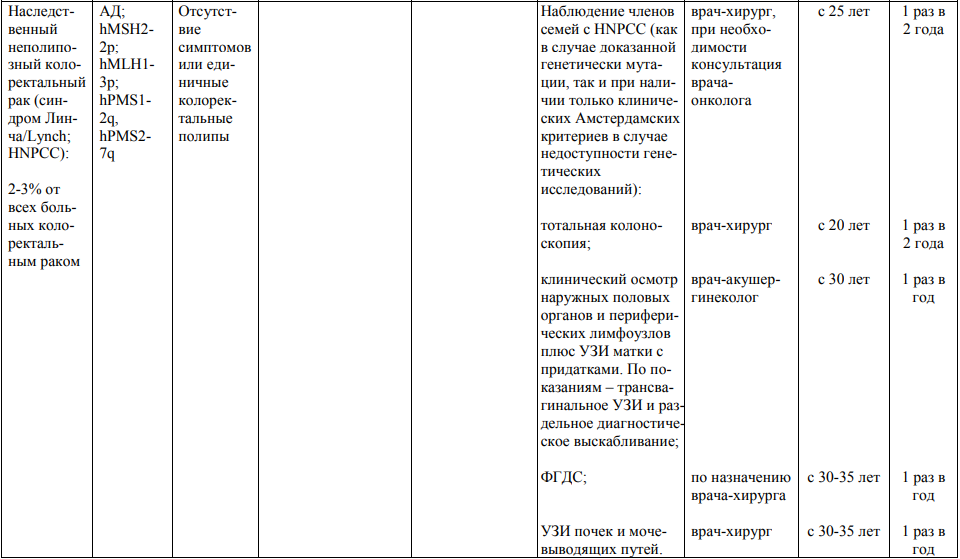
3. Для выявления семей с наследственным неполипозным раком толстой кишки разработаны следующие критерии (Amsterdam Criteria II):
3.1. как минимум, три родственника, страдающих раком, ассоциированным с патологическим HNPCC-генотипом: колоректальный рак, рак эндометрия, тонкой кишки, уретры, почечной лоханки;
3.2. один больной должен быть в первой степени родства с двумя другими;
3.3. заболеваемость наблюдается по меньшей мере в 2-х поколениях;
3.4. диагноз поставлен хотя бы у одного из родственников до 50 лет;
3.5. диагнозы должны быть верифицированы.
4. Для более точной идентификации семей с наличием герминальных мутаций в генах репарации (mismatch repair genes) и отбора пациентов для анализа микросателлитной нестабильности ДНК предлагаются следующие критерии (Revised Bethesda Guidelines):
4.1. колоректальный рак диагностирован у пациента до 50 лет;
4.2. наличие у пациента синхронного или метахронного колоректального рака и ассоциированных с ним опухолей в любом возрасте;
4.3. колоректальный рак при наличии у пациента патологических признаков высокой микросателлитной нестабильности , установленных в возрасте до 60 лет;
4.4. колоректальный рак с ассоциированными с ним опухолями*, диагностированными по крайней мере у одного родственника 1-й степени родства в возрасте моложе 50 лет;
4.5. колоректальный рак или ассоциированные с ним опухоли , диагностированные в любом возрасте у 2-х родственников 1-й или 2-й степени родства.
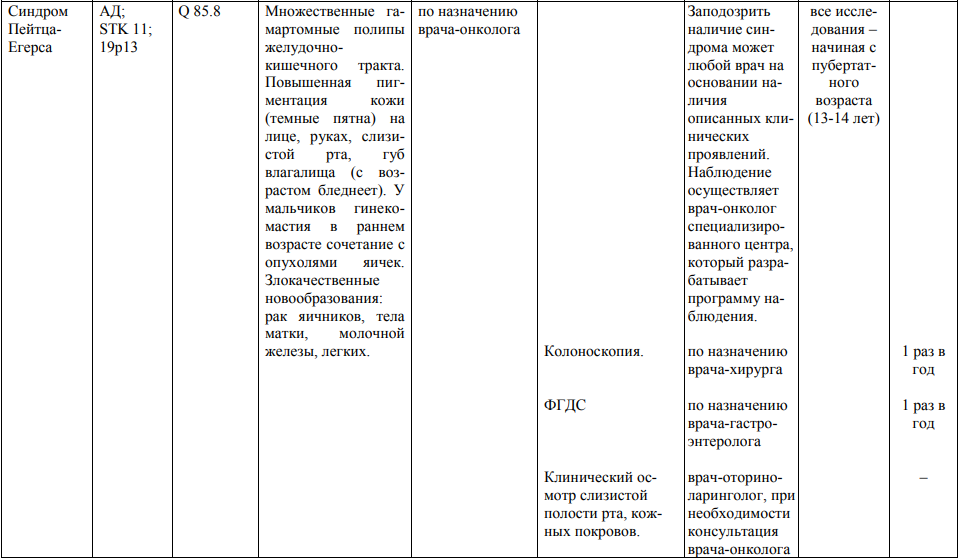
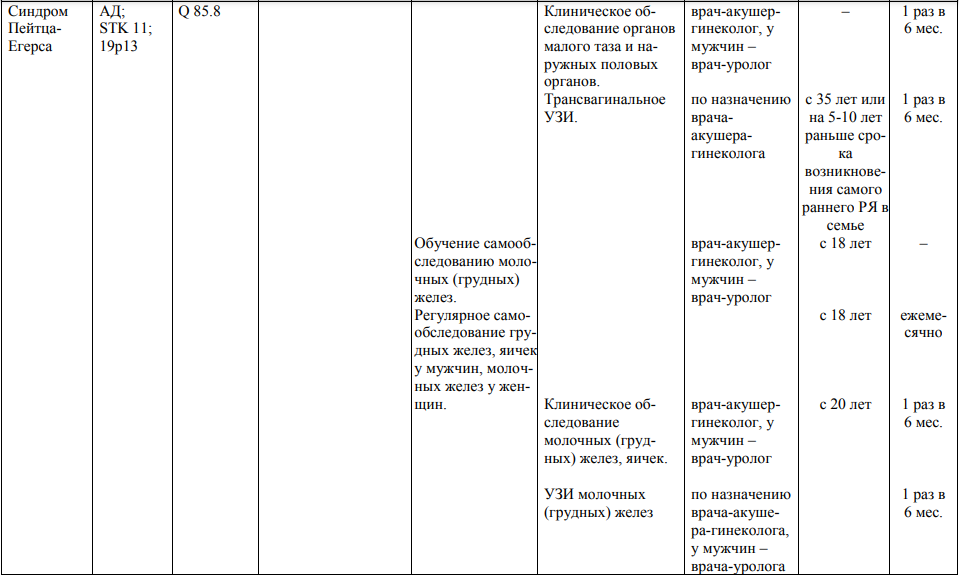
Мероприятия по профилактическому обследованию, диспансерному наблюдению лиц, имеющих наследственную предрасположенность к злокачественным новообразованиям, и их родственников представлены в таблице.
Колоректальный рак, рак эндометрия, желудка, яичников, поджелудочной железы, уретры и почечных лоханок, желчных протоков, мозга, сальных желез, аденомы и кератоакантомы, карциномы.
Инфильтрации лимфоцитами, Crohn's-подобная лимфоцитарная реакция, молекулярный характер роста.
Имеется в виду синдром, к которому предрасположены здоровые родственники пробанда, страдающего наследственно обусловленными злокачественными новообразованиями и пациенты, у которых есть проявления синдрома.
Лечение
ГЛАВА 2
ОБЪЕМЫ ОКАЗАНИЯ МЕДИЦИНСКОЙ ПОМОЩИ
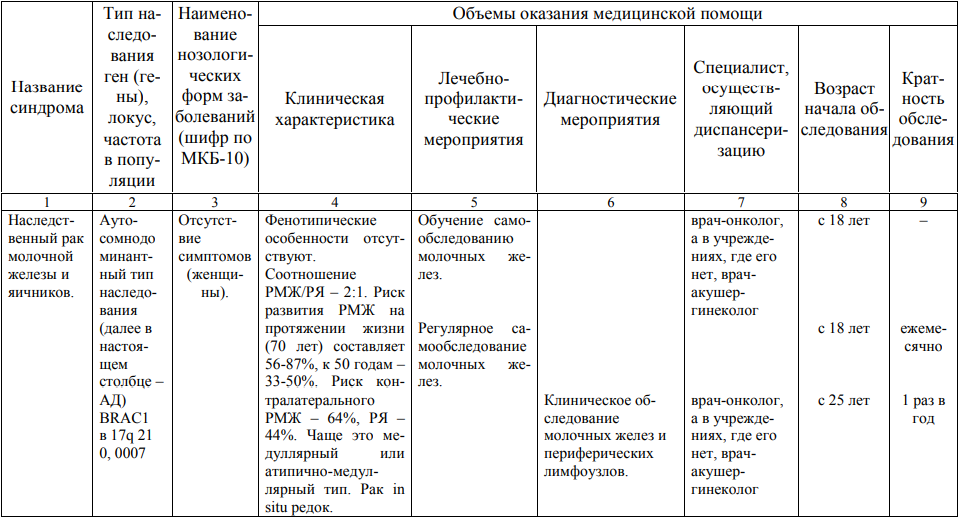
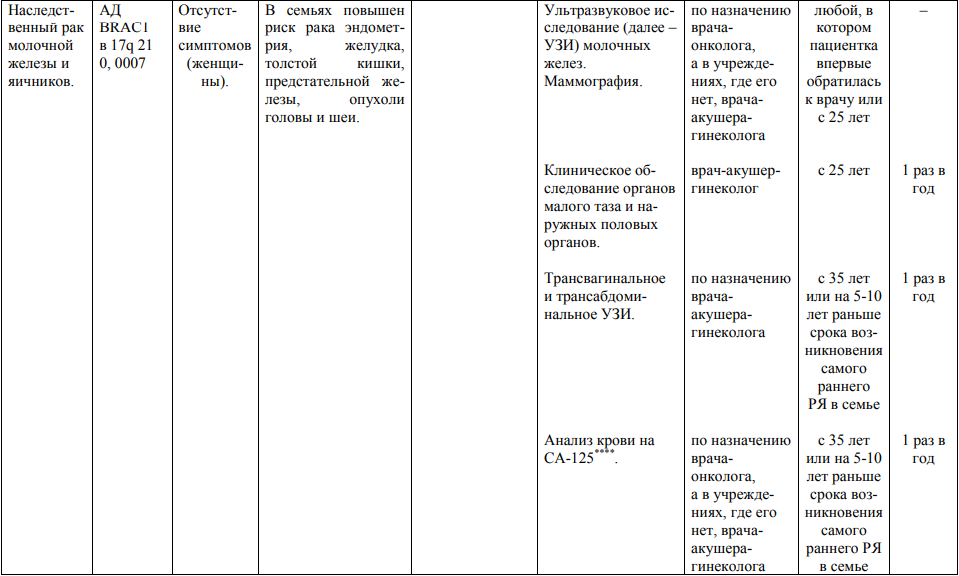
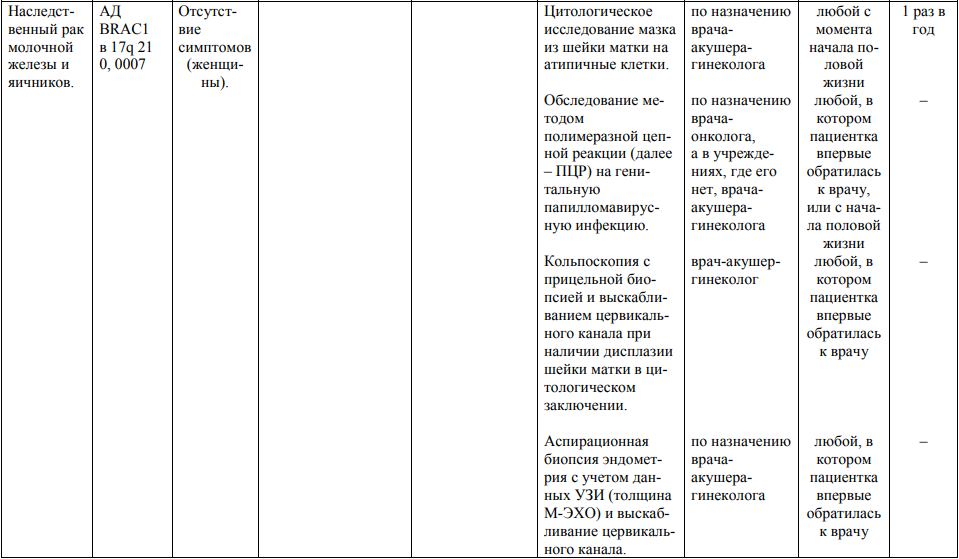
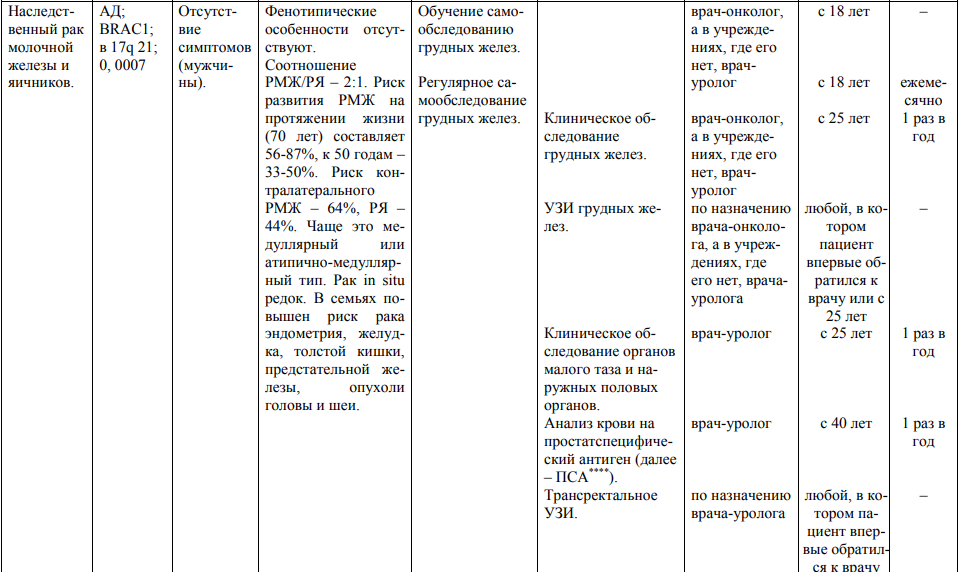
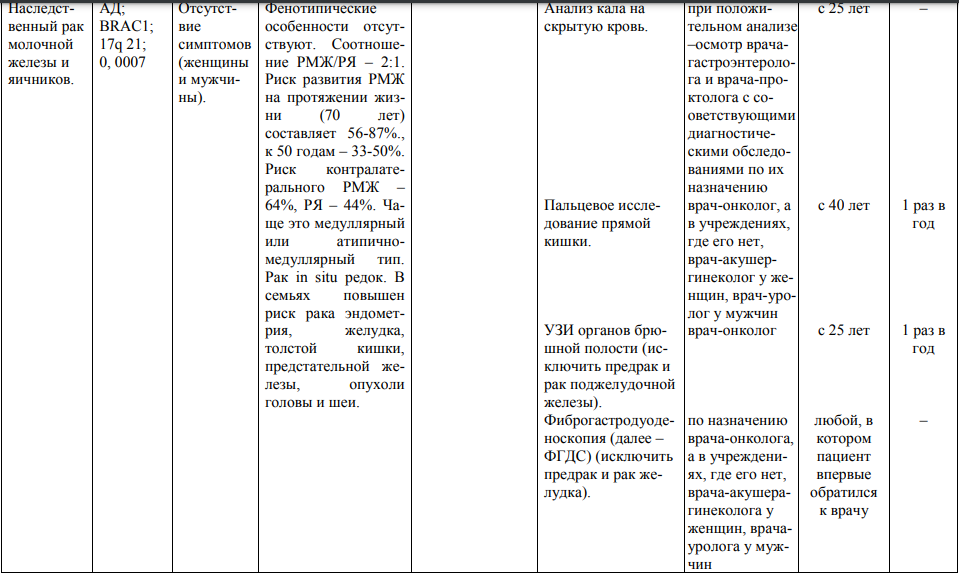
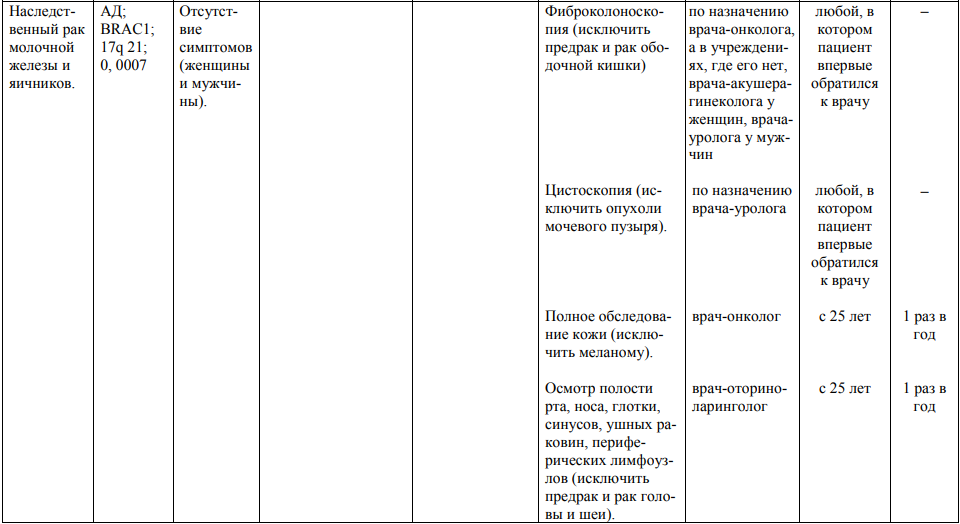
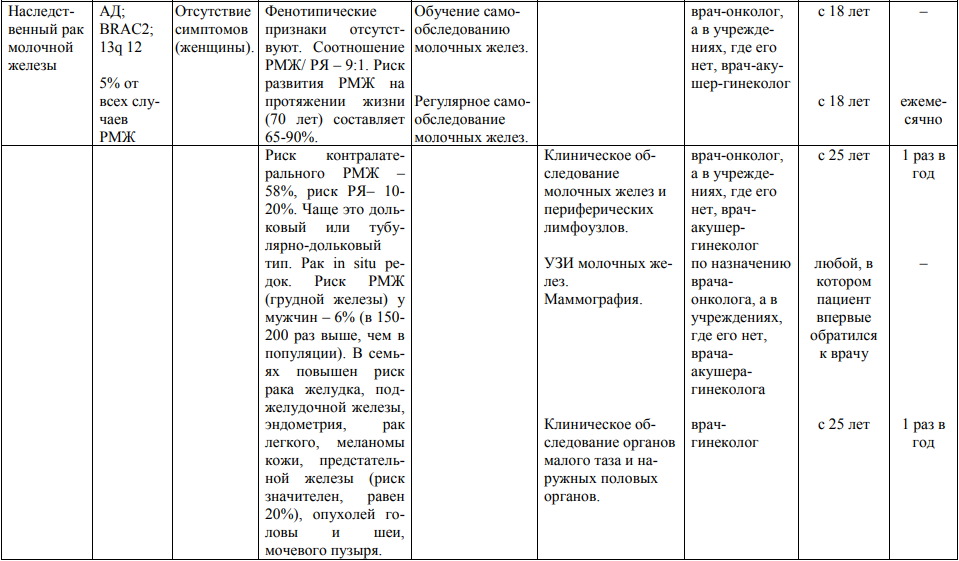

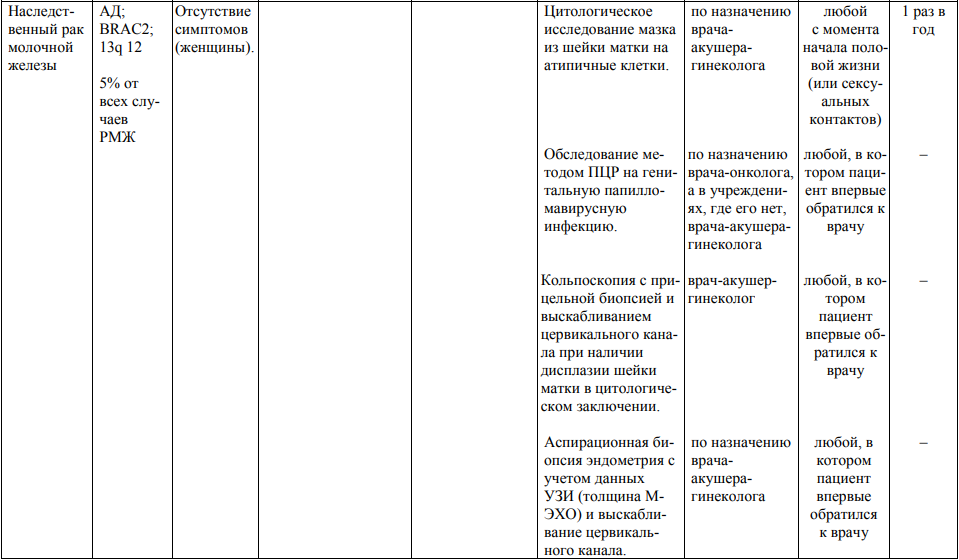
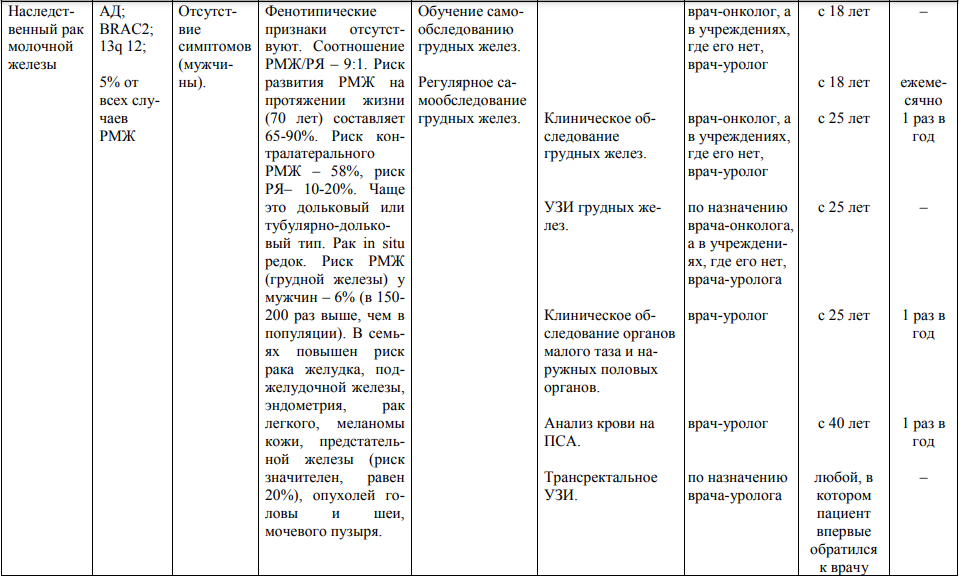

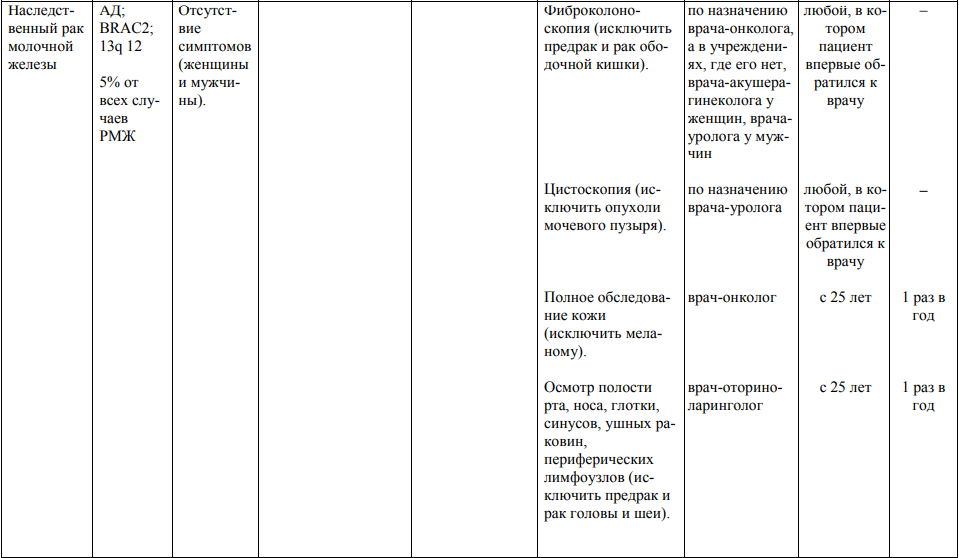

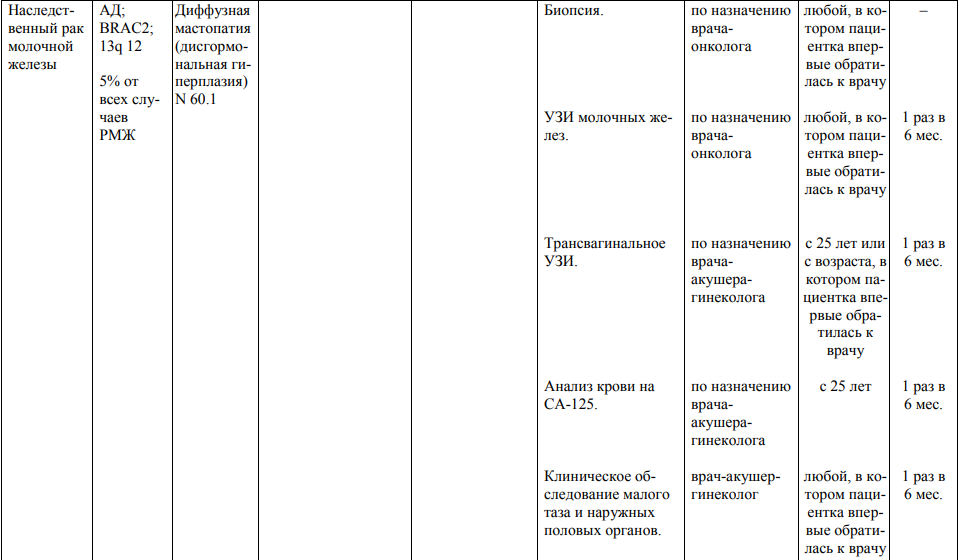
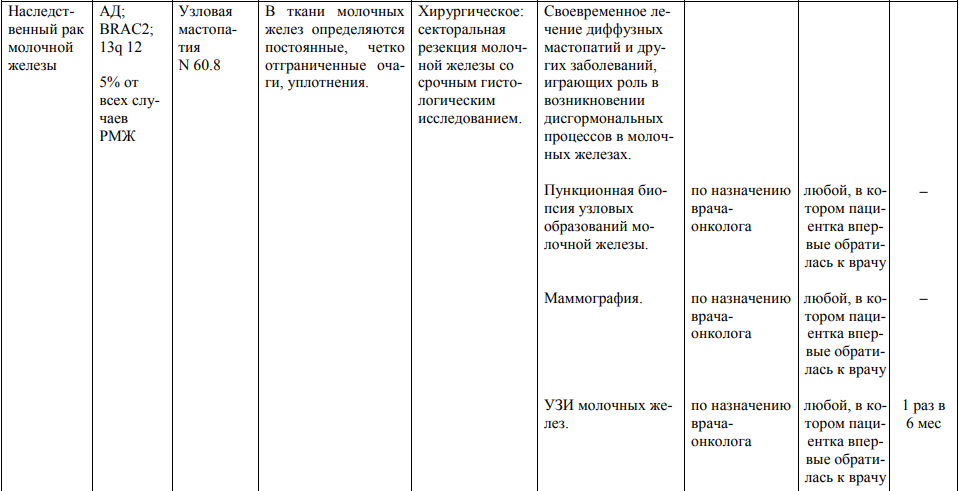
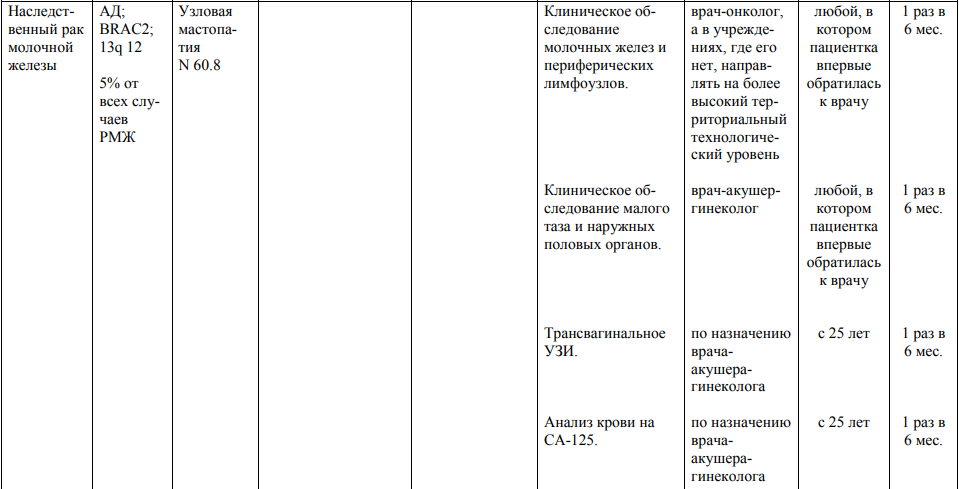
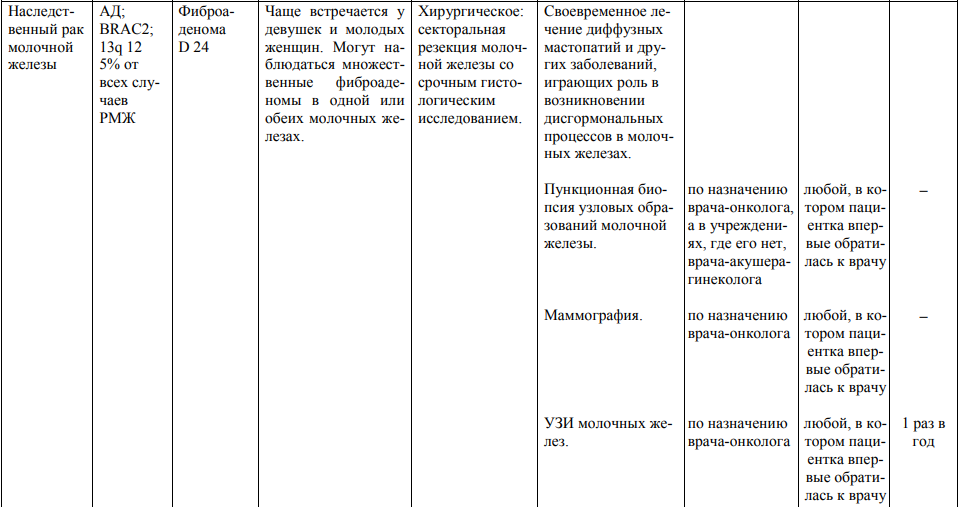
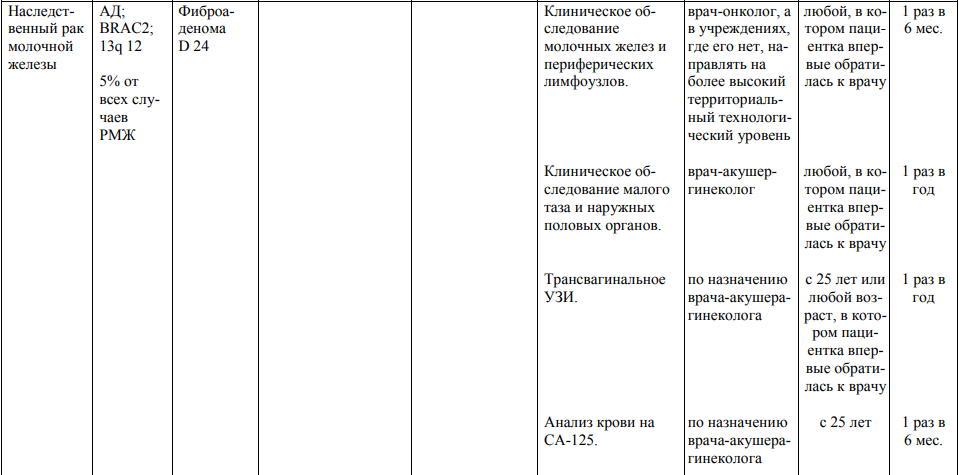
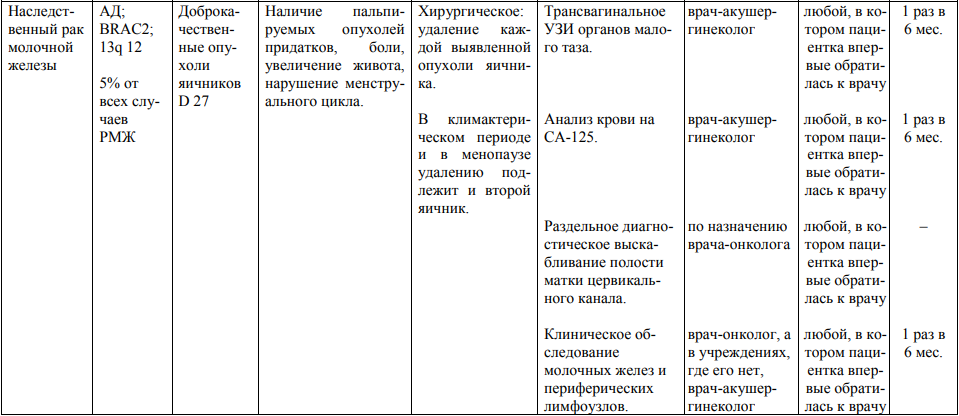
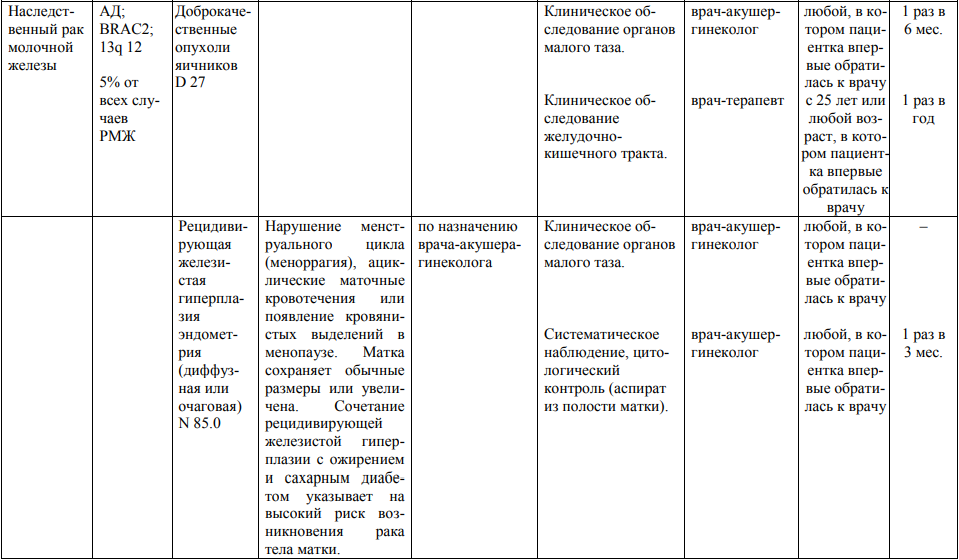
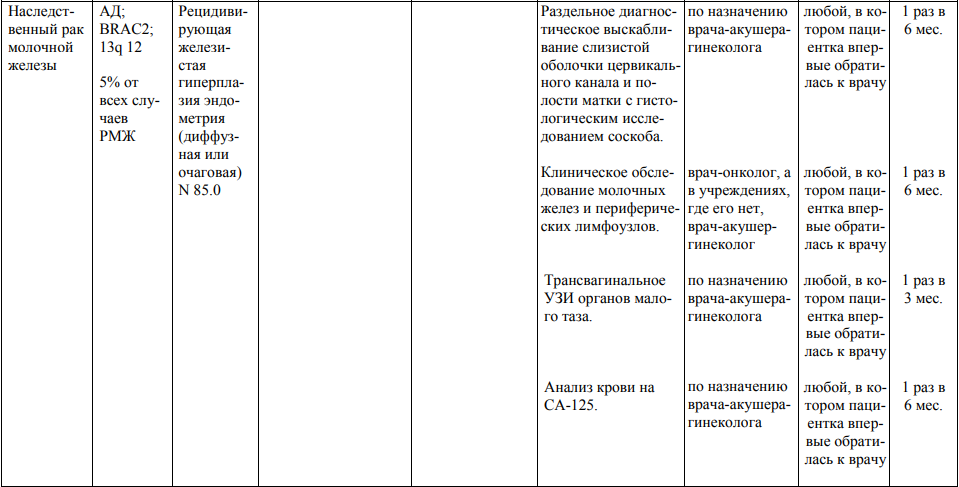
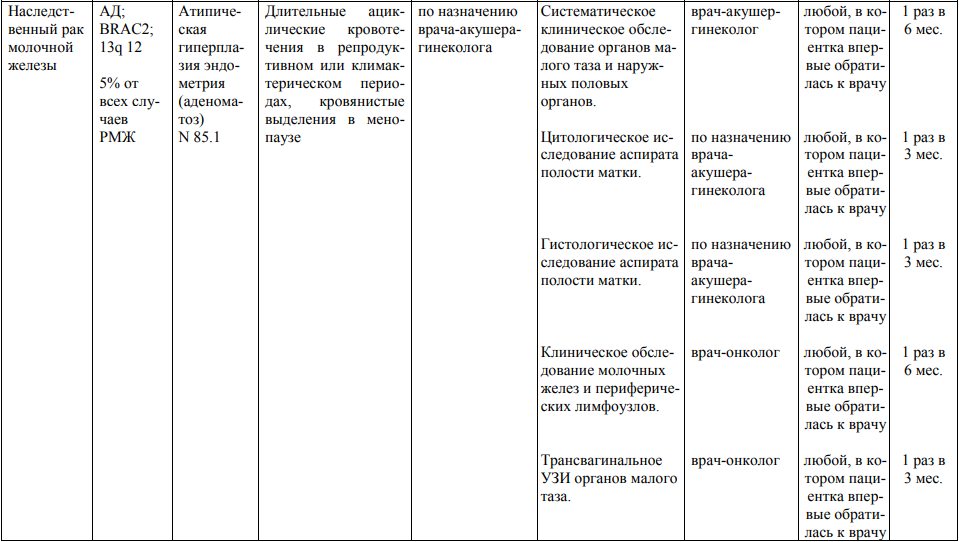
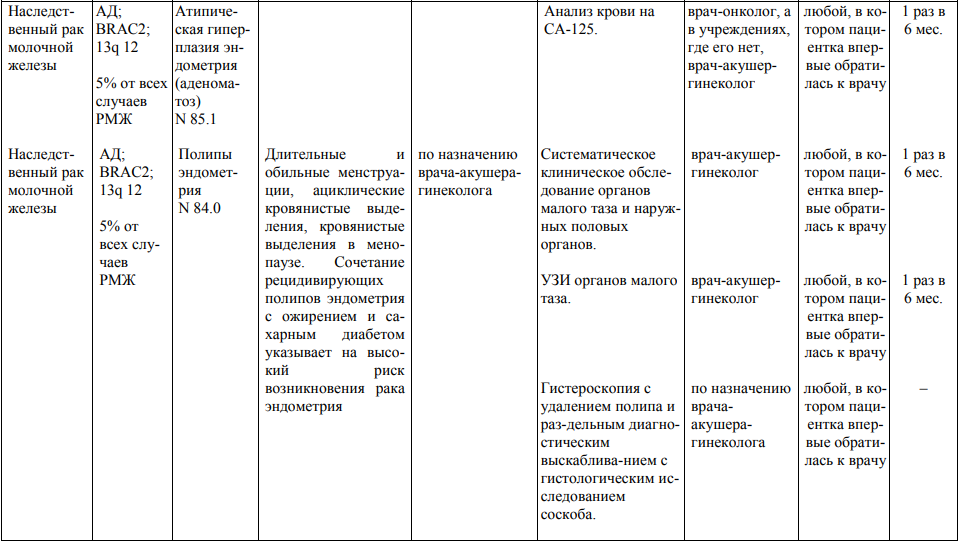


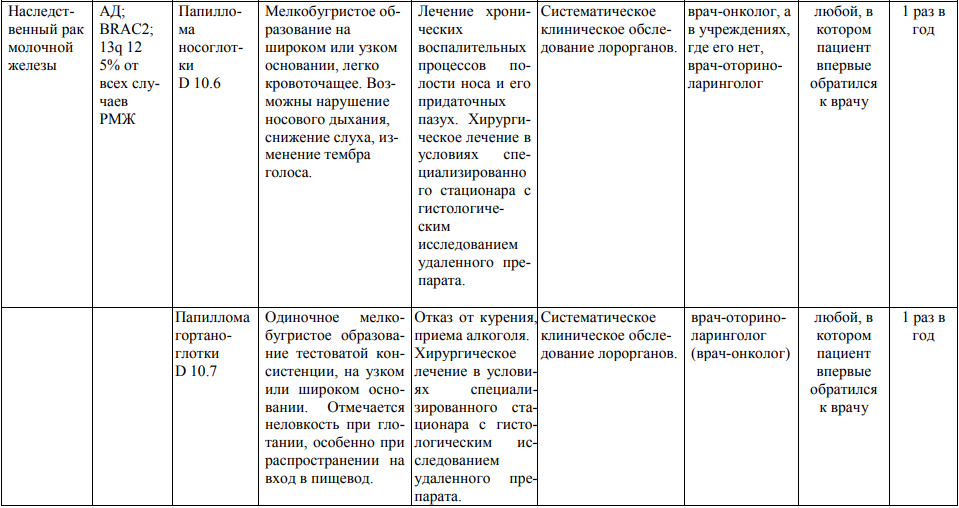
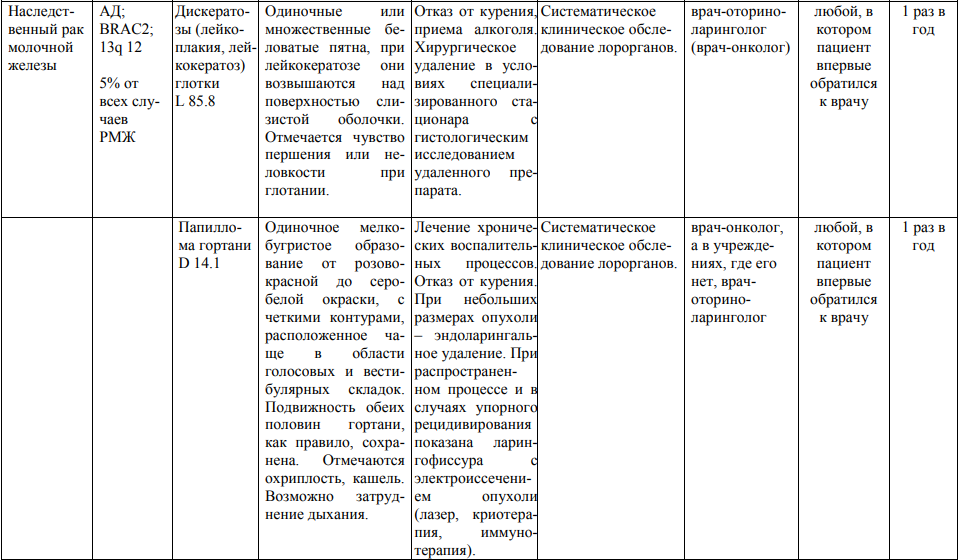
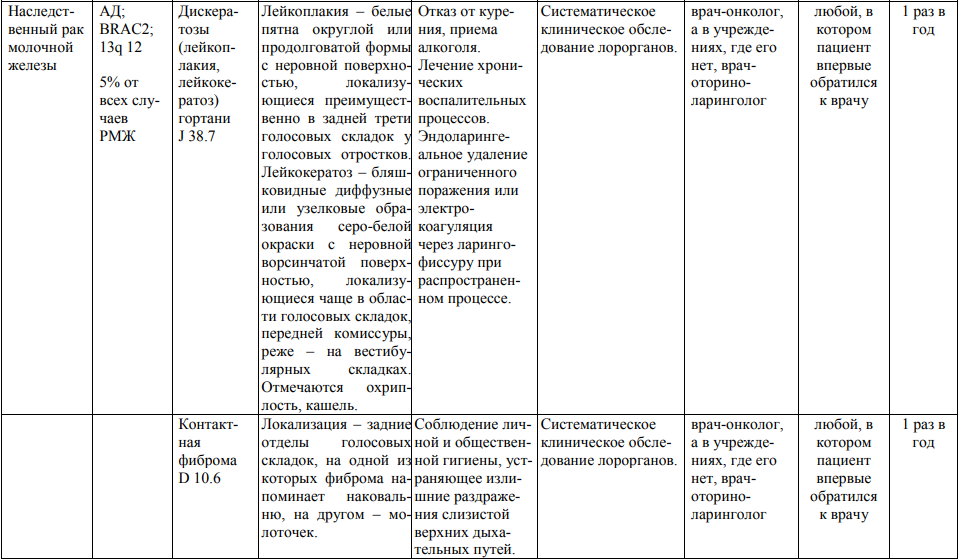
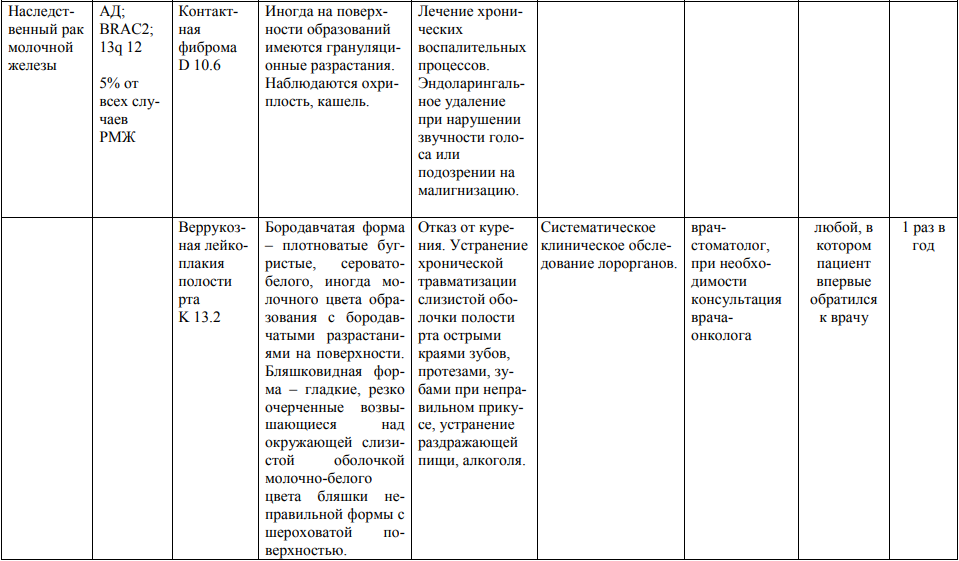
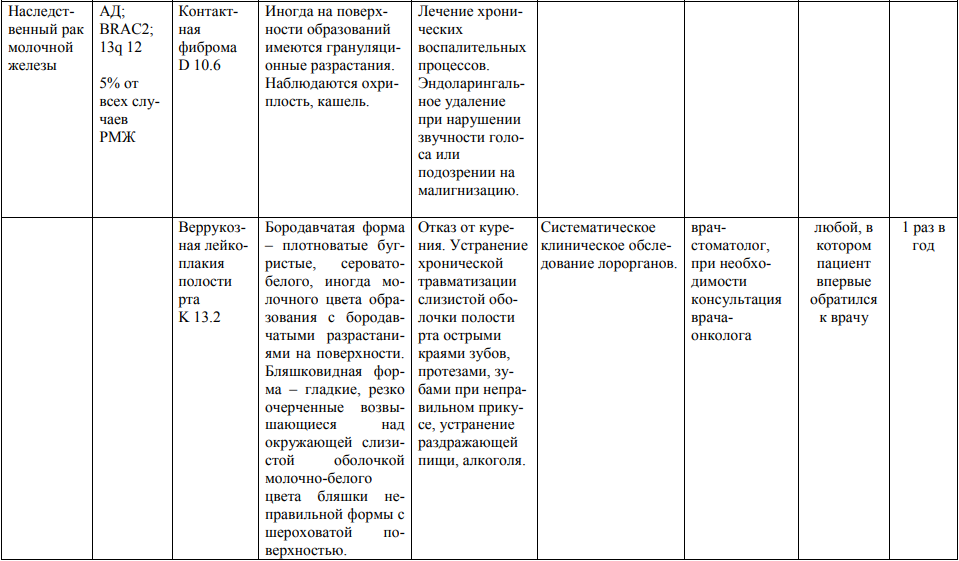
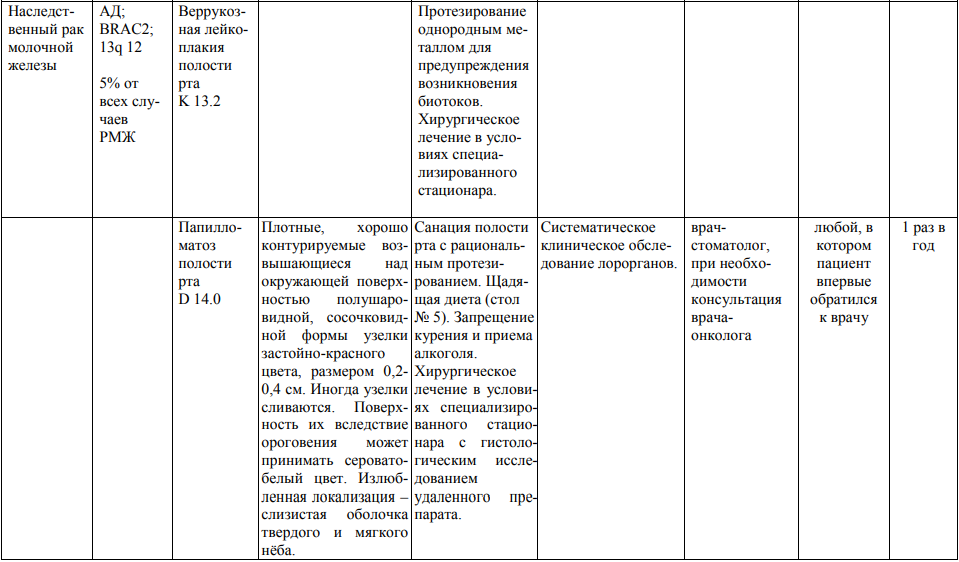
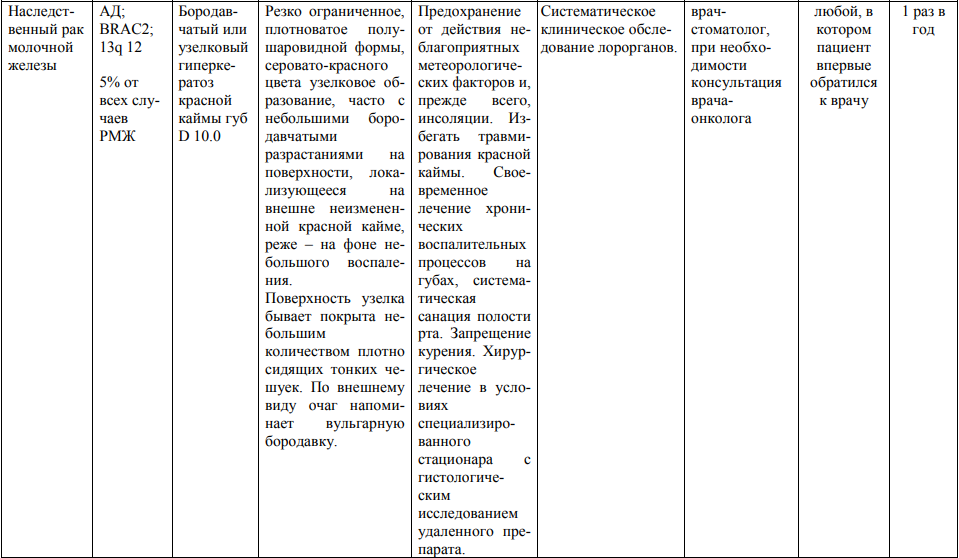
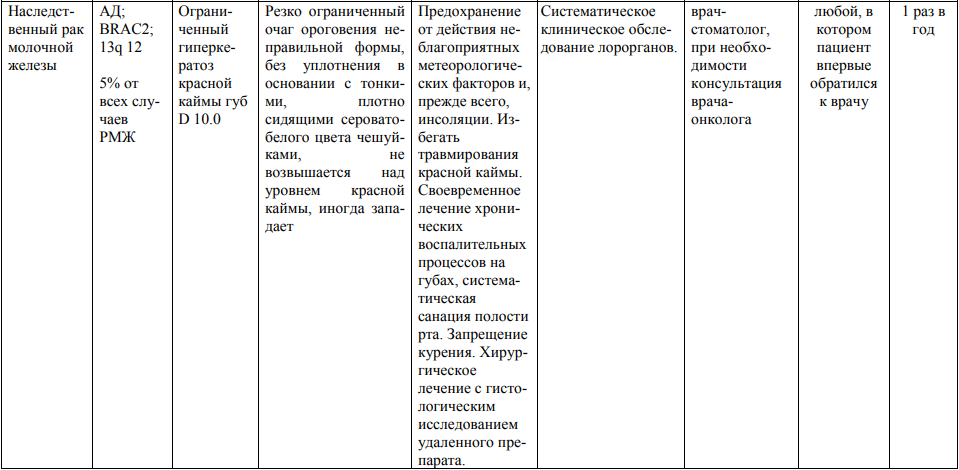
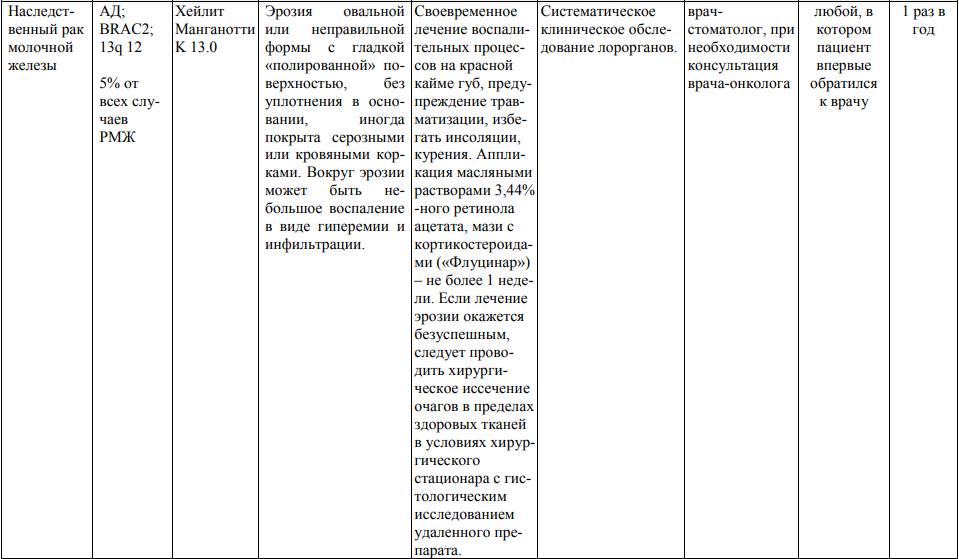
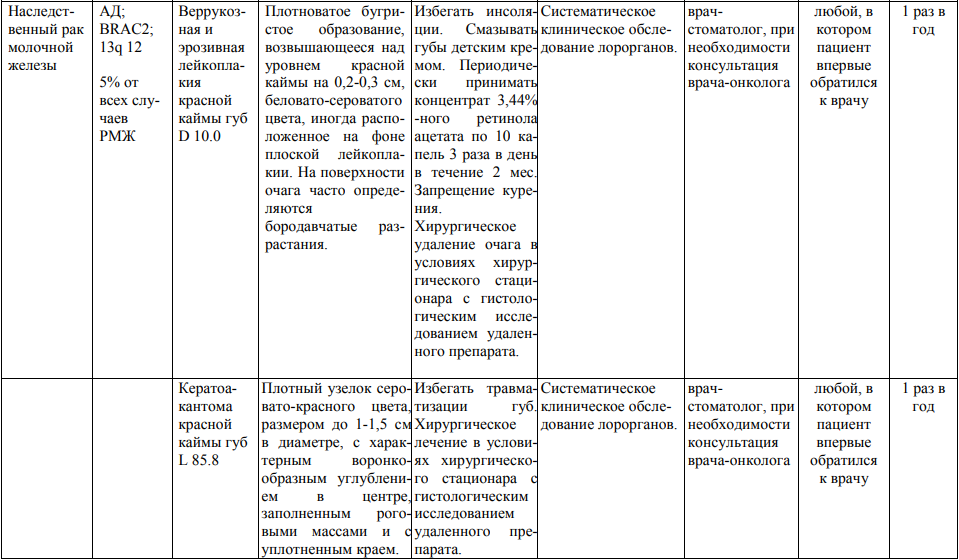
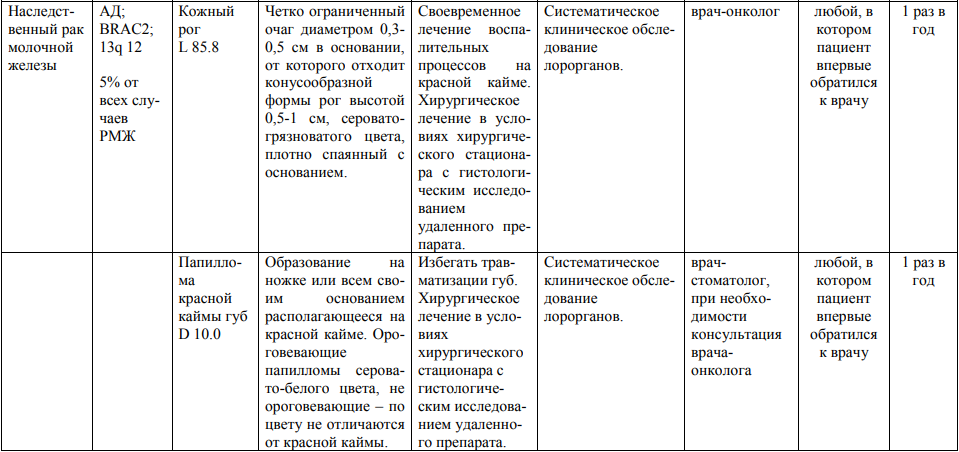
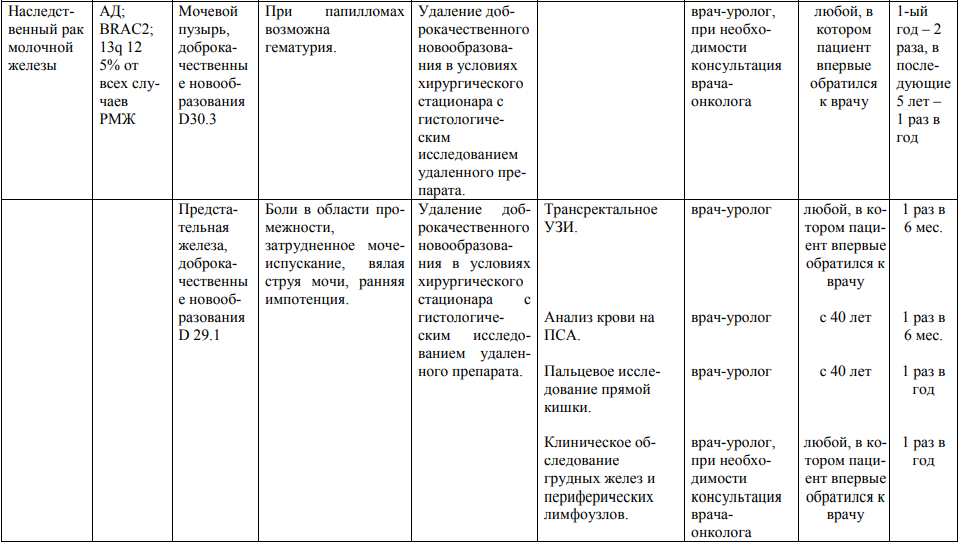
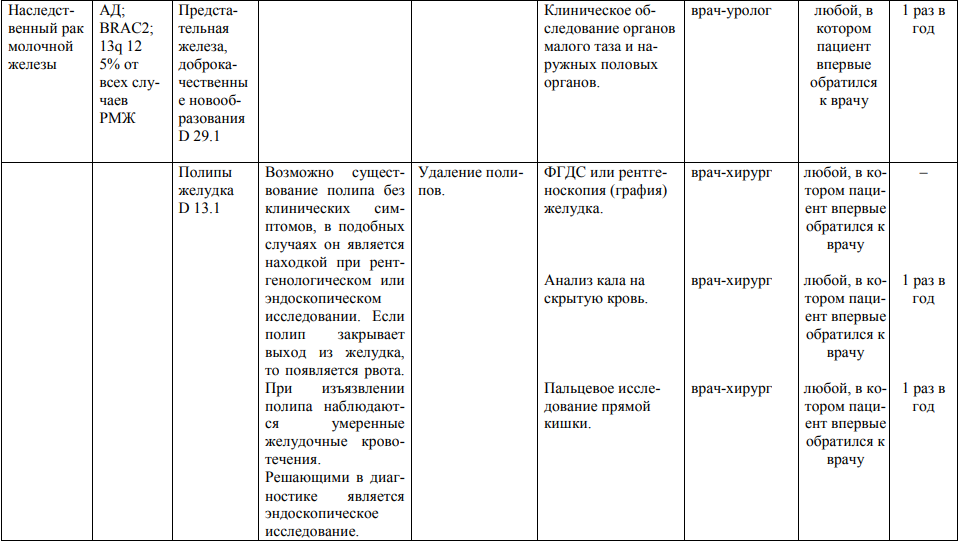
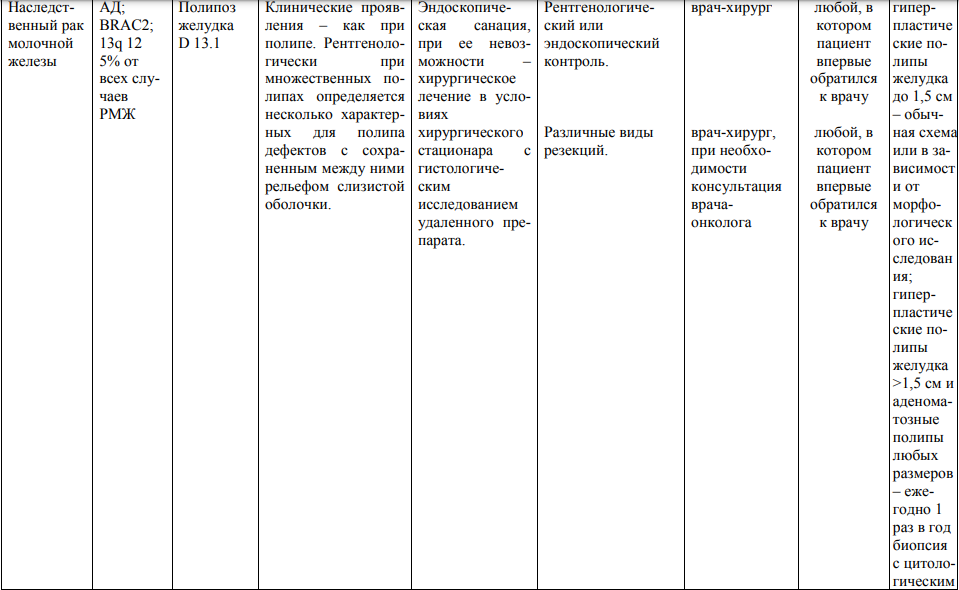
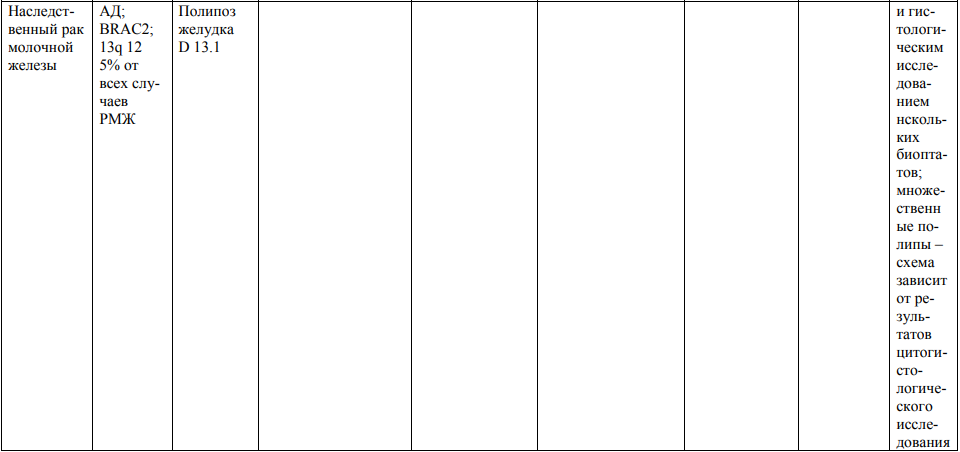

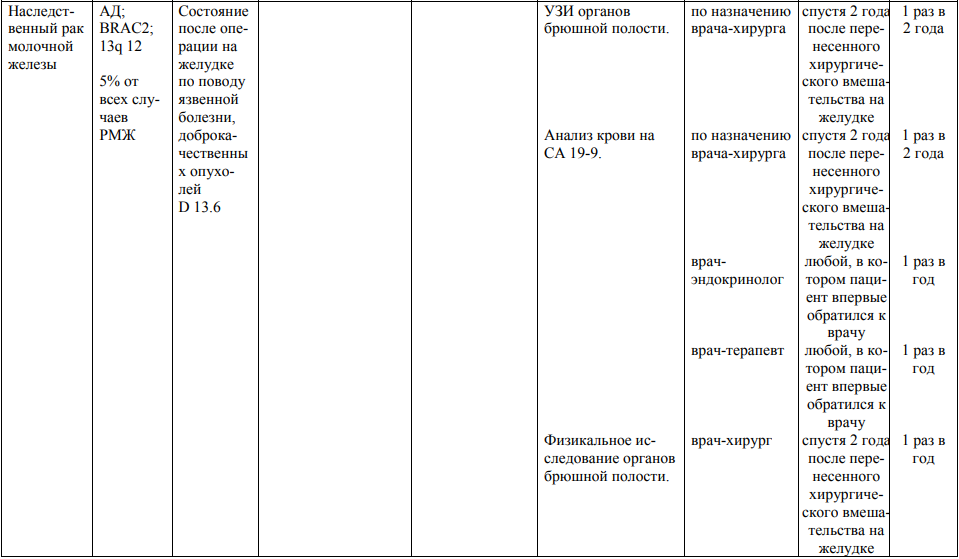
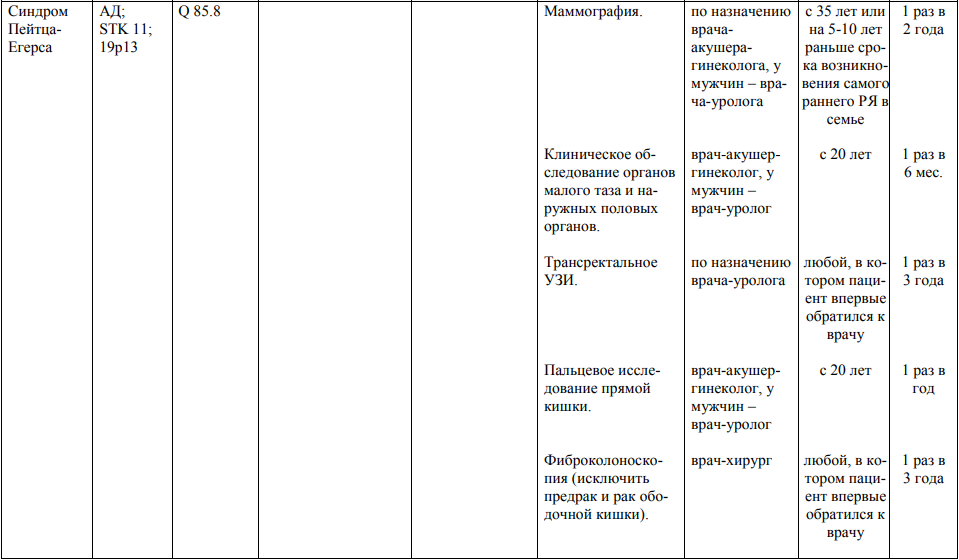
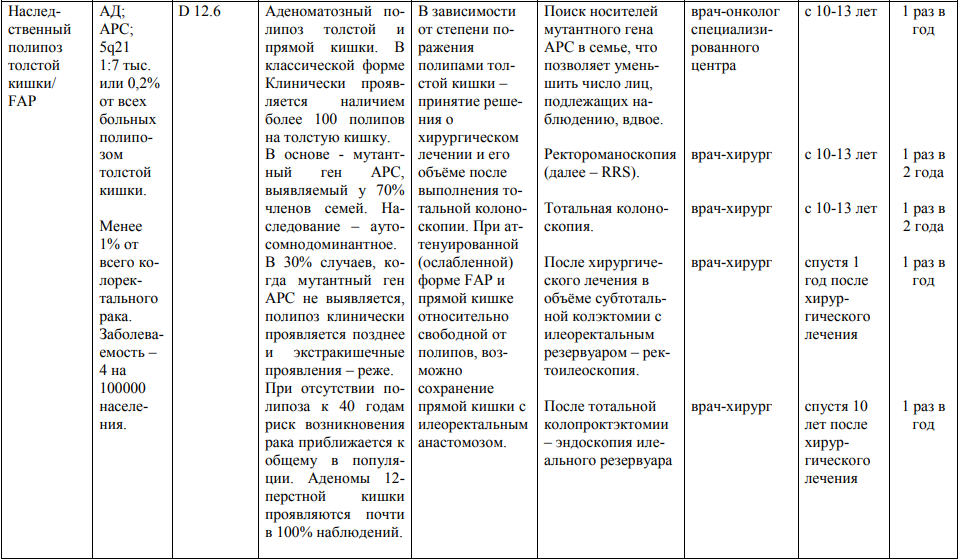
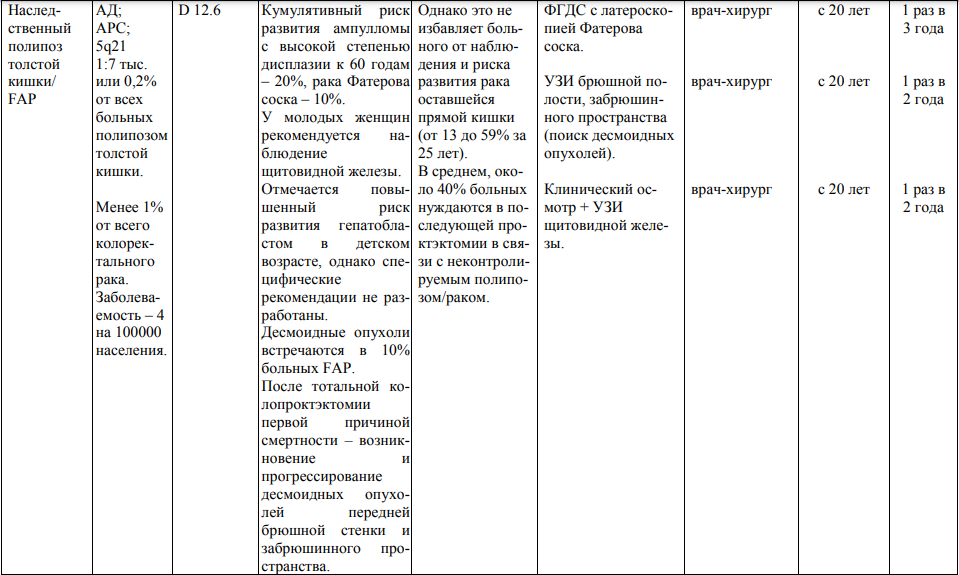

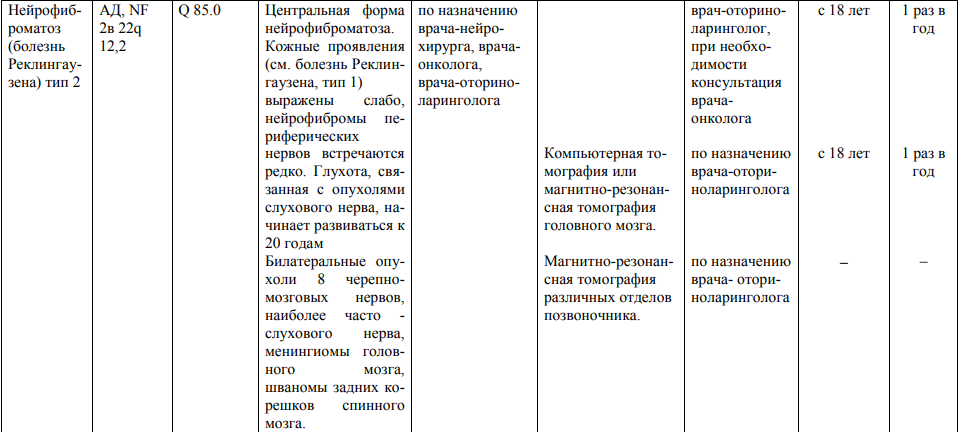
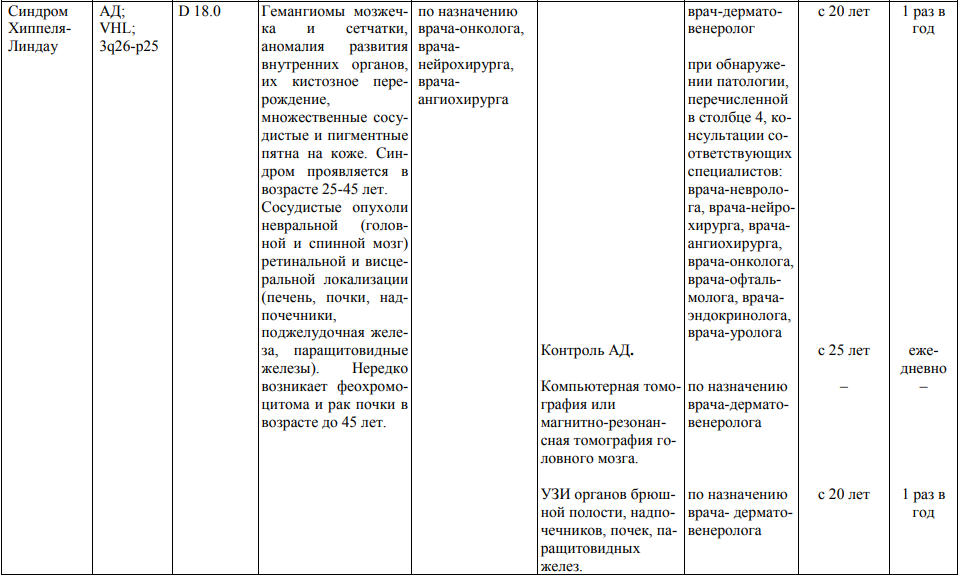

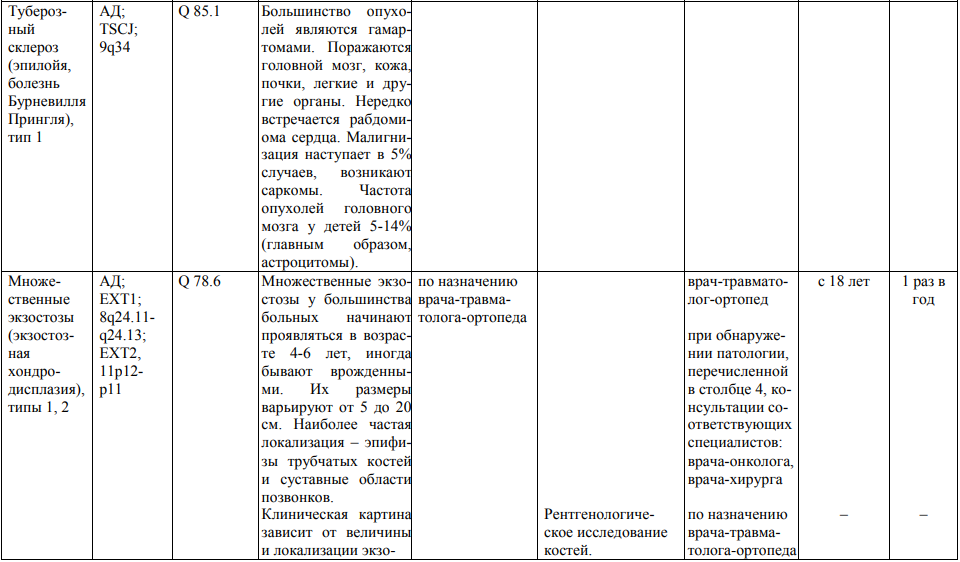
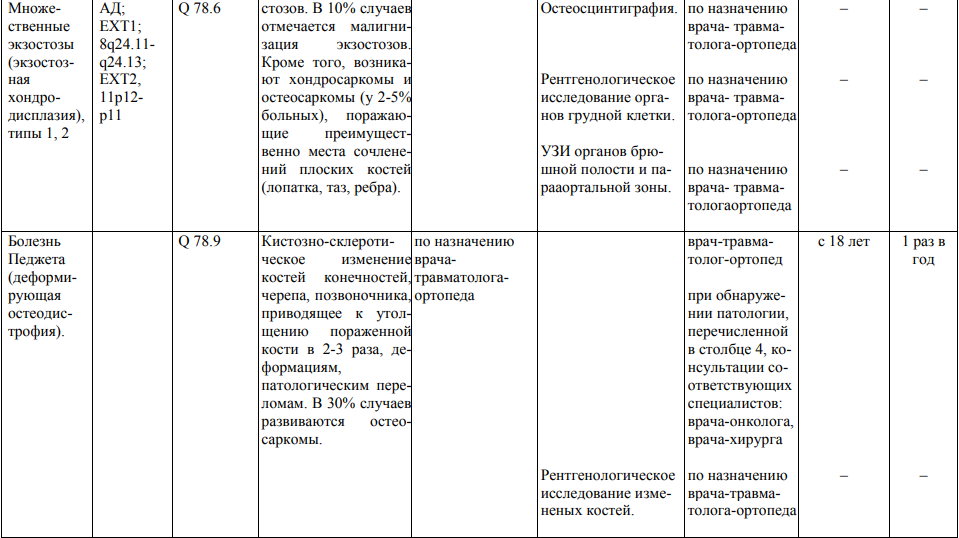
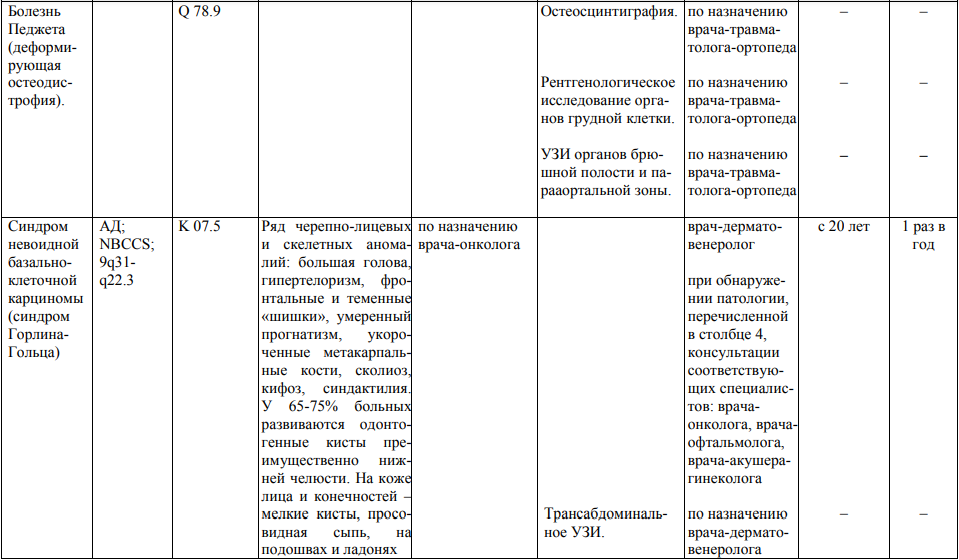
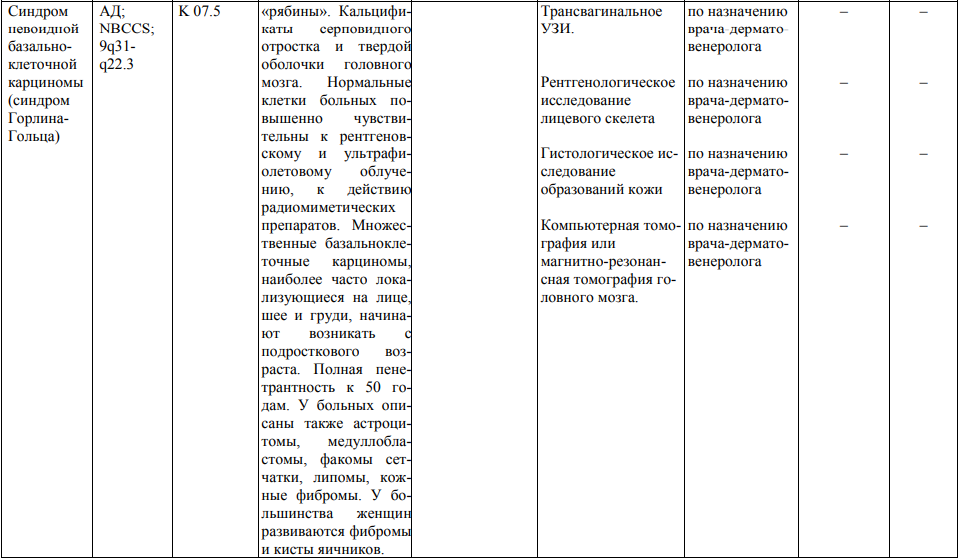
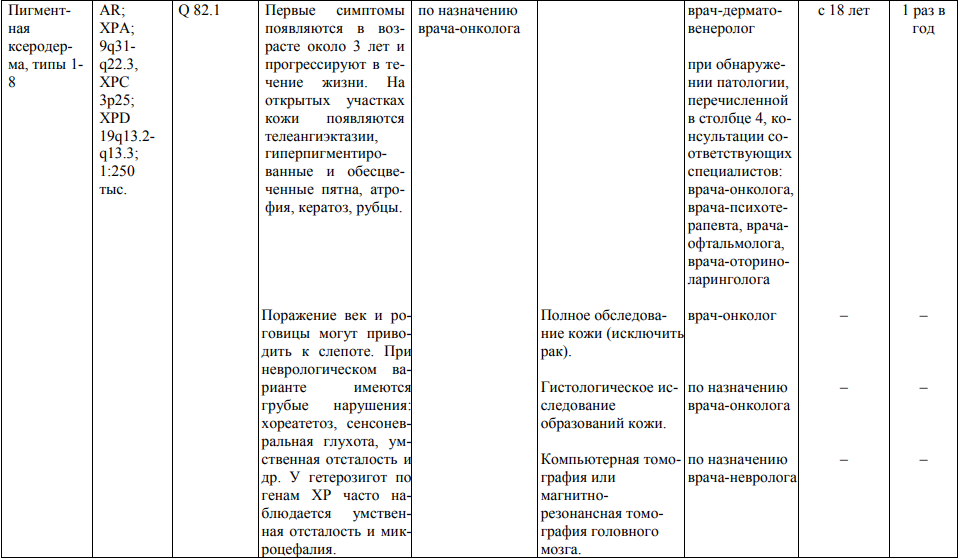

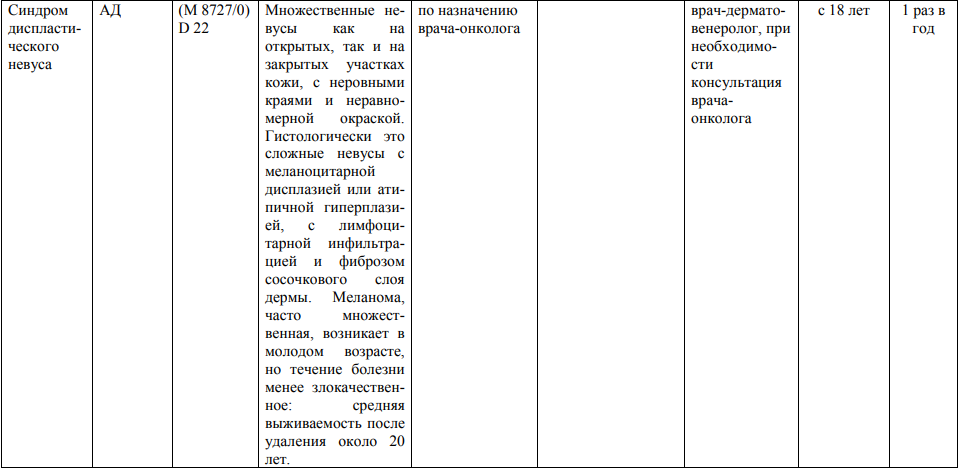
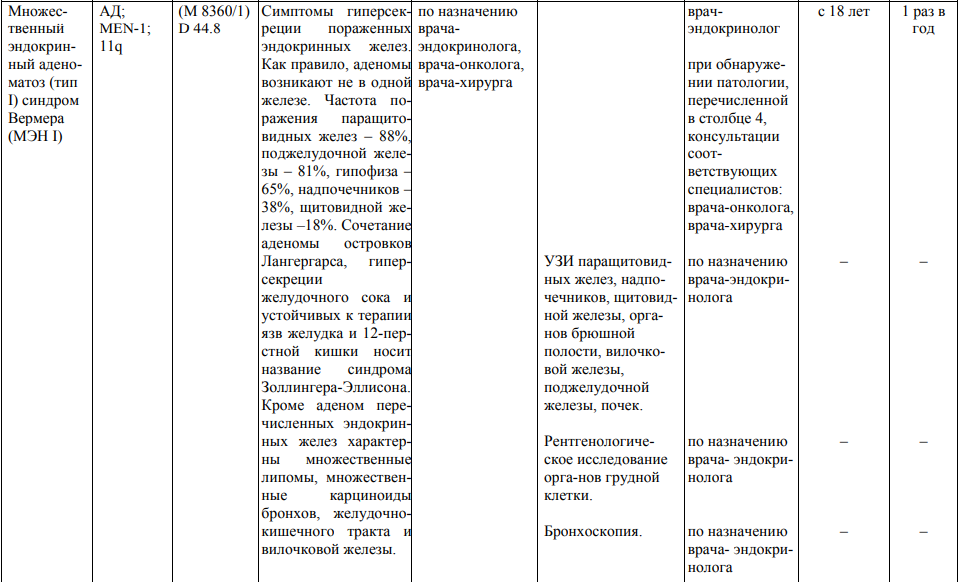
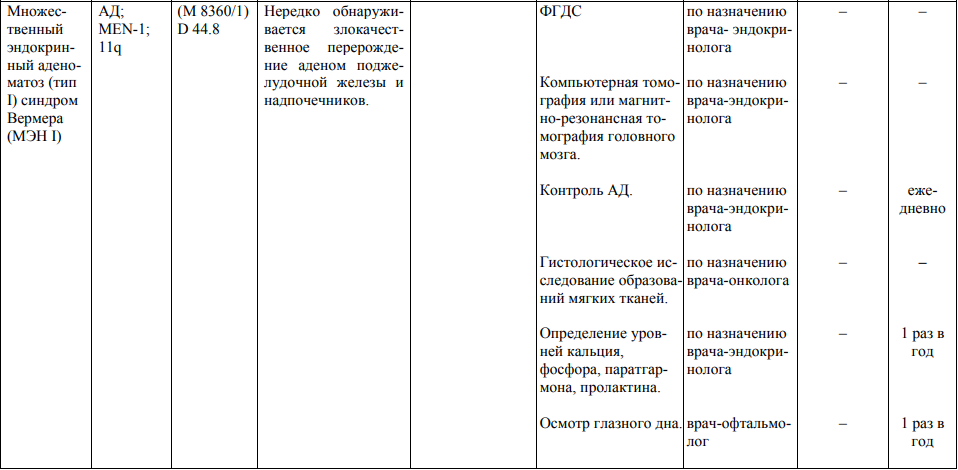
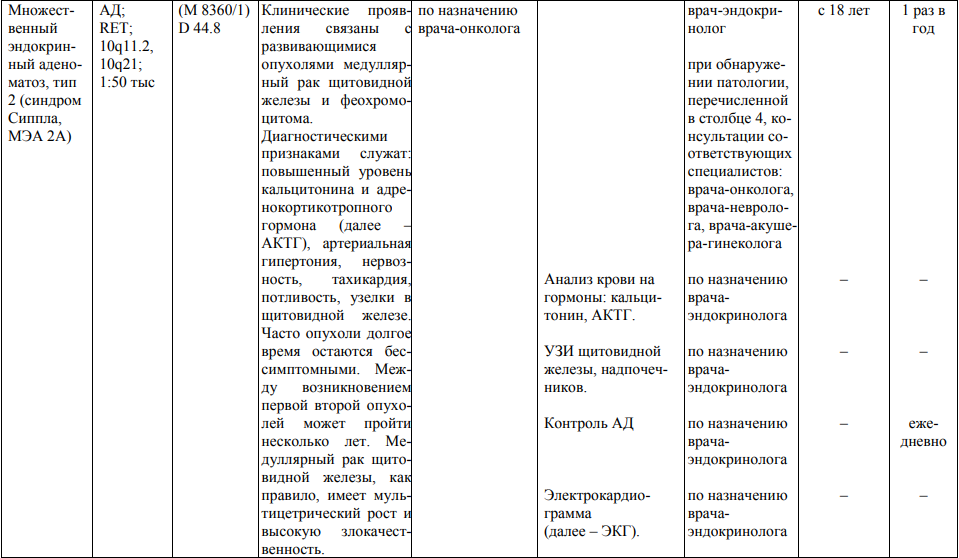

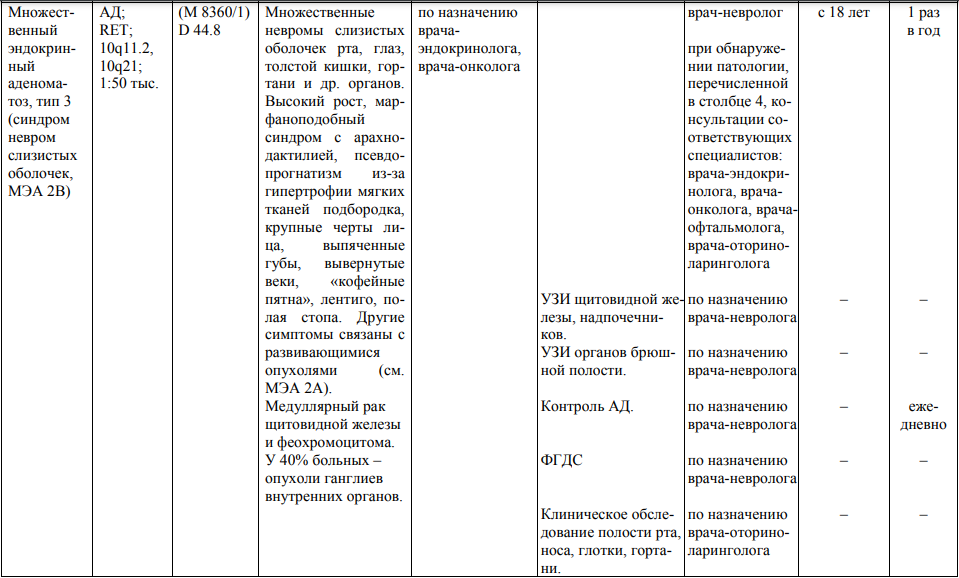
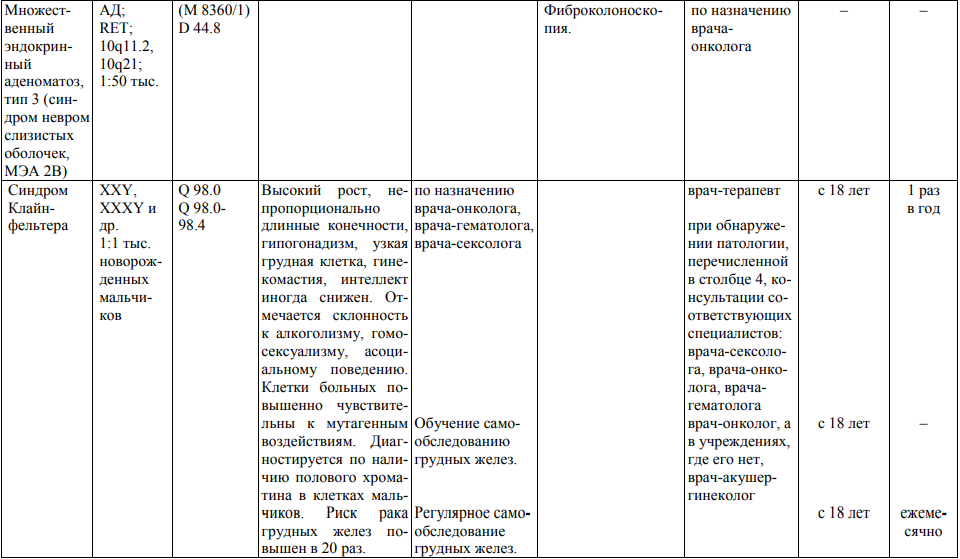
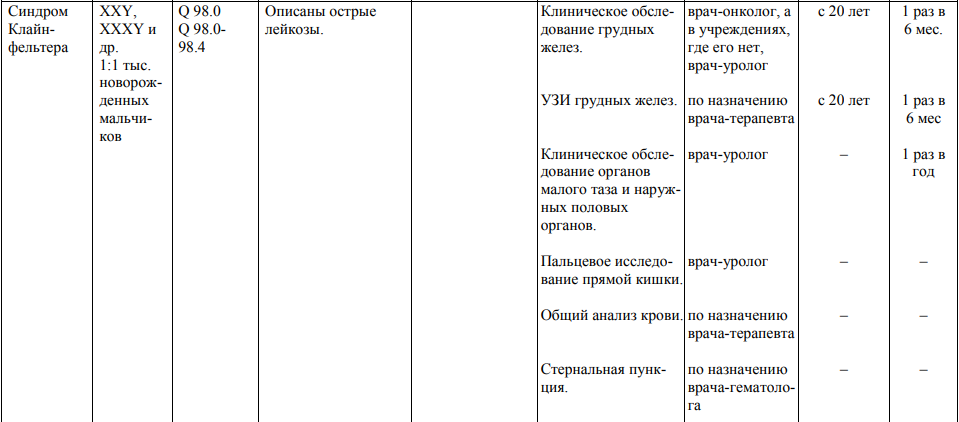

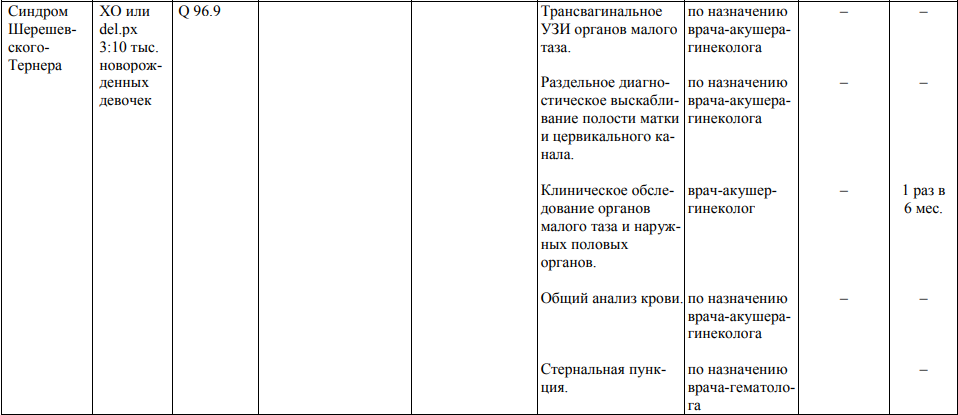
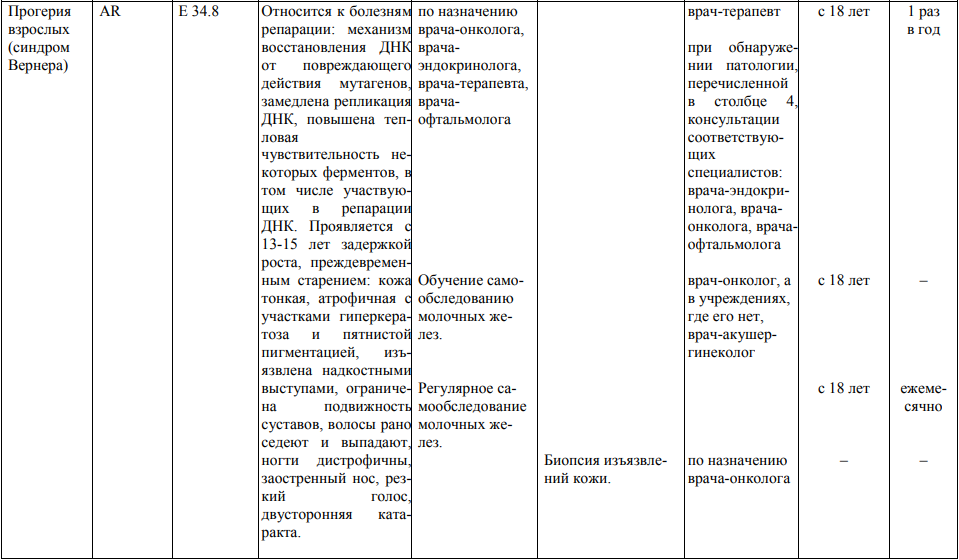
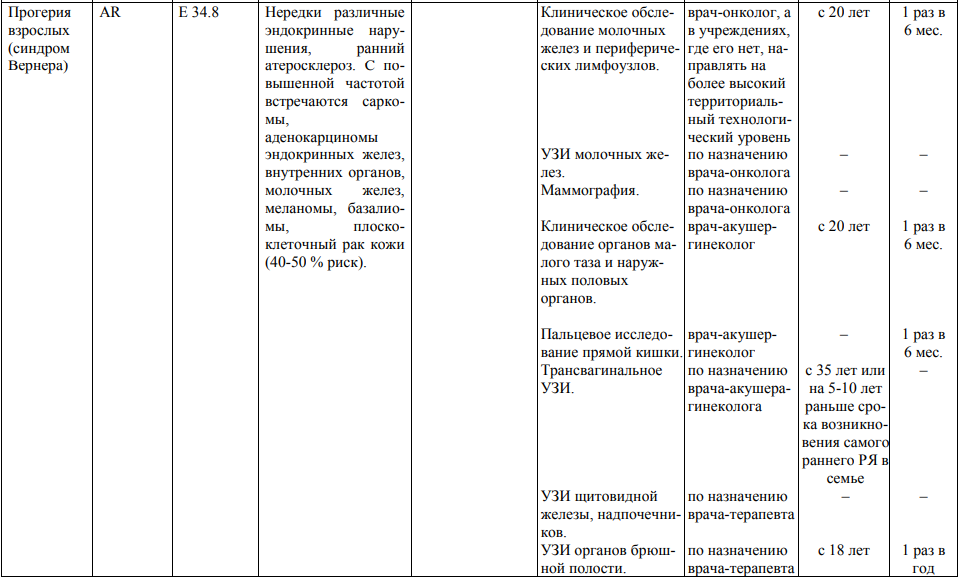
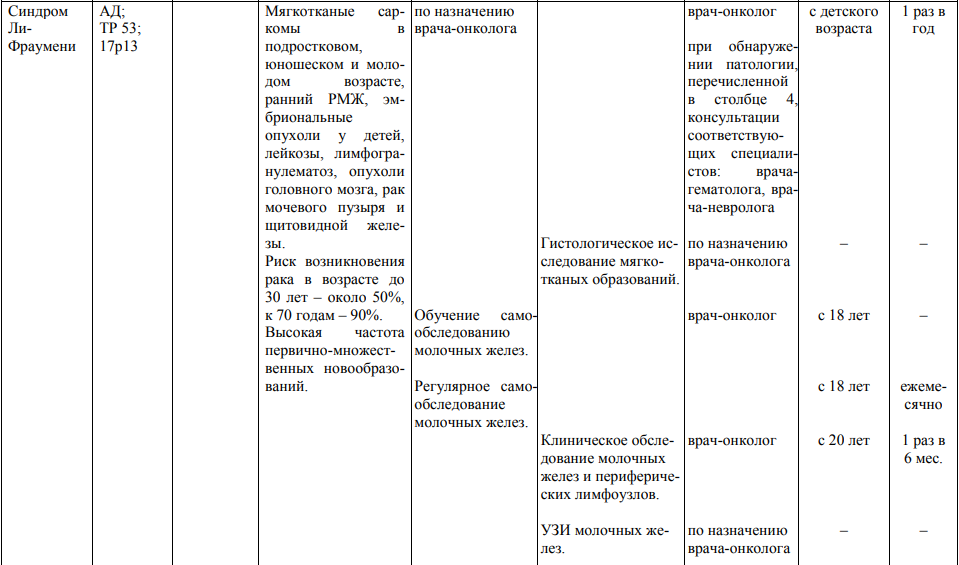
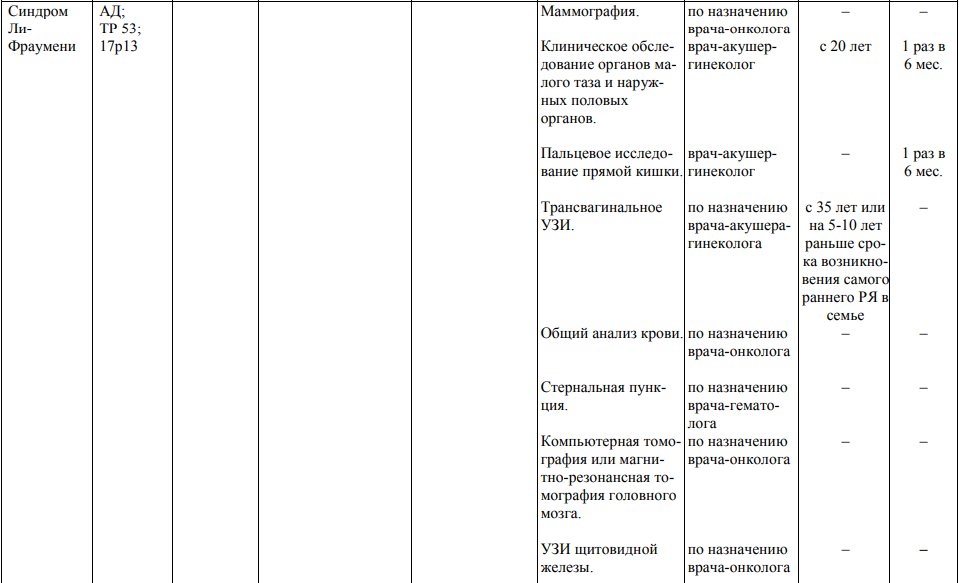
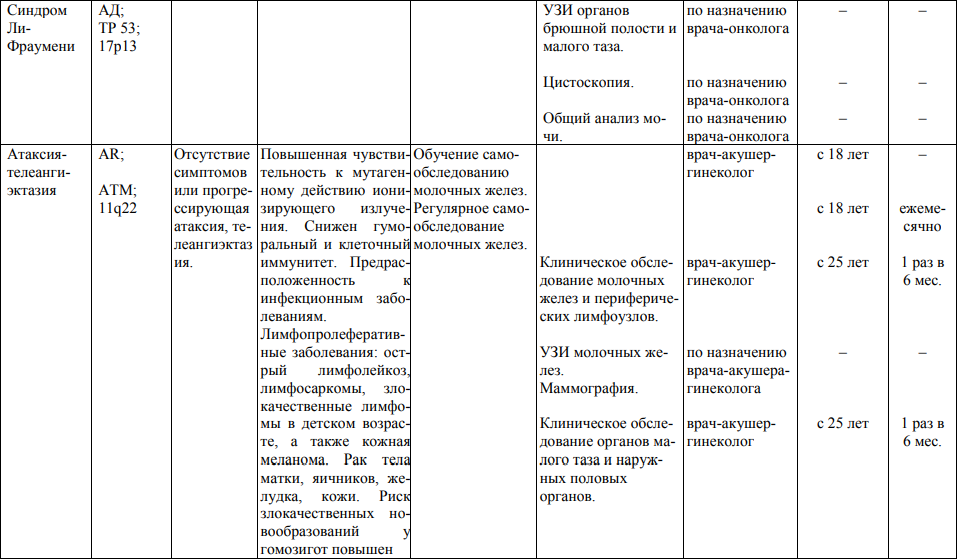
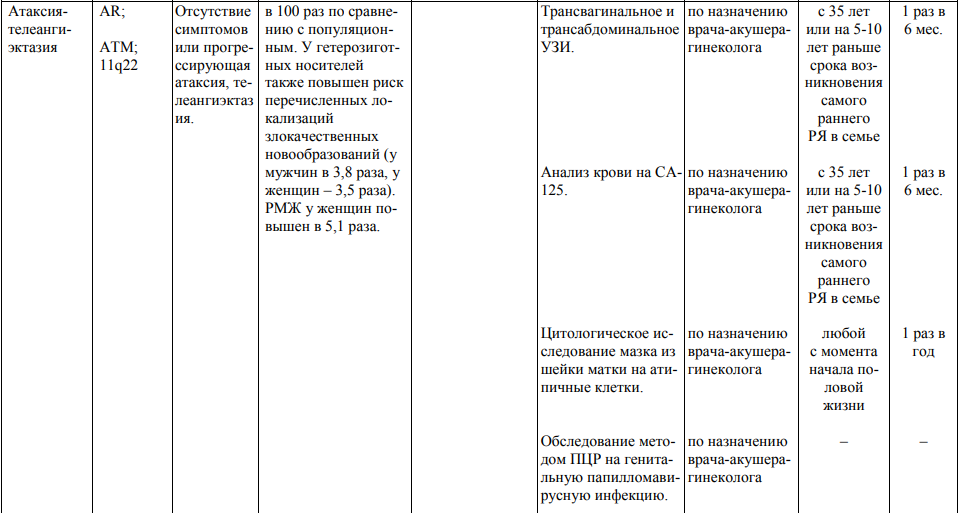

**** Анализ крови на СА-125 (маркер РЯ) и на ПСА (маркер рака предстательной железы) определяется в лабораториях, в которых имеются иммуноферментные анализаторы.
Информация
Источники и литература
-
Постановления и приказы Министерства здравоохранения Республики Беларусь об утверждении клинических протоколов 2006-2019
- Постановления и приказы Министерства здравоохранения Республики Беларусь об утверждении клинических протоколов 2006-2019 -
-
www.minzdrav.gov.by
- www.minzdrav.gov.by -
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.