Ювенильная ангиофиброма носоглотки и основания черепа у детей
 Версия: Клинические протоколы МЗ РК - 2023 (Казахстан)
Версия: Клинические протоколы МЗ РК - 2023 (Казахстан)
Доброкачественное новообразование других уточненных локализаций (D36.7), Доброкачественное новообразование носоглотки (D10.6)
Оториноларингология детская, Педиатрия
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «05» декабря 2025 года
Протокол №242
КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
ЮВЕНИЛЬНАЯ АНГИОФИБРОМА НОСОГЛОТКИ И ОСНОВАНИЯ ЧЕРЕПА У ДЕТЕЙ
Ювенильная ангиофиброма носоглотки – высоковаскуляризированное доброкачественное новообразование носоглотки с прорастанием в основание черепа [3.7.16.19.20].
Код(ы) МКБ-10:
Ювенильная ангиофиброма носоглотки – высоковаскуляризированное доброкачественное новообразование носоглотки с прорастанием в основание черепа [3.7.16.19.20].
Вводная часть
Код(ы) МКБ-10:
| Код | Название |
| D10.6 | Ювенильная ангиофиброма носоглотки и основания черепа у детей |
| D 36.7 | Доброкачественное новообразование уточненных локализаций |
Дата разработки протокола: 2023 год.
Пользователи протокола: оториноларингологи, врачи общей практики, педиатры.
Категория пациентов: дети.
Сокращения, используемые в протоколе:
АсТ – аспартатаминотрансфераза
АлТ – аланинаминотрансфераза
КТ – компьютерная томография
ЛОР-оториноларинголог
ВОП- врач общей практики
МРТ – магнитно-ядерная томография
ОАК – общий анализ крови
ОДАРИТ – отделение детской анестезиологии реанимации и интенсивной терапии
СОЭ – скорость оседания эритроцитов
ЦП – цветной показатель
ПН – пазухи носа
ЭКГ – электрокардиограмма
ЮАН-ювениальная ангиофиброма носоглотки
Шкала уровня доказательности:
Соотношение уровней доказательности и градаций рекомендаций, разработанные Оксфордским Центром доказательной медицины
| Уровни доказательности | Градации рекомендаций | |
| Систематический обзор, клинические исследования, отдельное клиническое исследование | I | А |
| Систематический обзор когортных исследований, или отдельное когортное исследование | II | В |
| Исследование типа "случай-контроль" (отдельное, либо систематический обзор нескольких) | III | В |
| Описание серии случаев, низкокачественные когортные исследования | IV | С |
| Мнение экспертов без точной критической оценки | V | D |
Шотландская межвузовская сеть руководящих принципов. Руководство для разработчиков. Краткое справочное руководство. Ноябрь 2015
Классификация
Классификация
Клиническая классификация ювенильной ангиофибромы по Эндрюс-Фиш [1, 2, 39]
• Стадия I. Ангиофиброма расположена в области клиновидно-небного отверстия, ее распространение ограничено сводом носоглотки и полостью носа.
• Стадия II. Опухоль занимает крылонебную ямку, распространяется на околоносовые пазухи, разрушая костные преграды.
• Стадия III.
✓ IIIА – образование прорастает в подвисочную ямку или орбиту;
✓ IIIВ – распространяется на параселлярную область, имеет экстрадуральное расположение (не прорастает в твердую мозговую оболочку).
• Стадия IV.
✓ IVА – ЮАН имеет интрадуральный рост;
✓ IVВ – прорастает кавернозный синус, турецкое седло, черепные нервы, область хиазмы.
✓ IVВ – прорастает кавернозный синус, турецкое седло, черепные нервы, область хиазмы.
Клиническая классификация ювенильной ангиофибромы по Радковскому [1.2.39]
• Стадия I
✓ Стадия IА. Ангиофиброма ограничена носоглоткой и полостью носа.
✓ Стадия IВ. Распространение в одну пазуху или более.
• Стадия II
✓ Стадия IIА. Минимальное распространение в крыловидно-небную ямку.
✓ Стадия IIВ. Заполнение крыловидно-небной ямки без эрозии орбиты.
✓ Стадия IIС. Распространение в подвисочную ямку без вовлечения щеки или пластинки крыловидного отростка
• Стадия III
✓ Стадия III А. Эрозия основания черепа (средней черепной ямки или крыловидных отростков)
✓ Стадия IIIВ – Эрозия основания черепа с интракраниальным распространением с или без вовлечения кавернозного синуса.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ [2,3,8, 12, 15, 17, 18, 26, 25,32,33,35,46, 45,49]
Диагностические критерии
Жалобы и анамнез [2,3,8, 26,45,49]
Жалобы:
• односторонняя заложенность носа;
• выделения из носа;
• носовые кровотечения;
• деформация лица;
• головные боли;
• отоалгия и поражение черепных нервов;
• снижение слуха;
• экзофтальм;
• диплопия;
• беспокойный сон;
• снижение аппетита;
• закрытая гнусавость.
Анамнез:
• частые носовые кровотечения;
• явления синусита;
• снижение слуха.
Физикальное обследование [25,32,33,35,46]:
• признаки ринита и синусита с односторонней обструкцией носового дыхания;
• носовые кровотечения из области новообразования;
• деформация лица;
• ушные и головные боли;
• снижение слуха.
Дополнительные лабораторные исследования: нет.
Основные лабораторные исследования [15-17]:
ОАК (6 параметров): незначительный лейкоцитоз, повышение уровня СОЭ, снижение уровня гемоглобина.
Биохимический анализ крови (общий белок, билирубин, АсТ, АлТ, мочевина, креатинин, глюкоза): без патологических отклонений.
Коагулограмма: без патологических отклонений.
Дополнительные лабораторные исследования: нет.
Основные инструментальные исследования [12,18,19]:
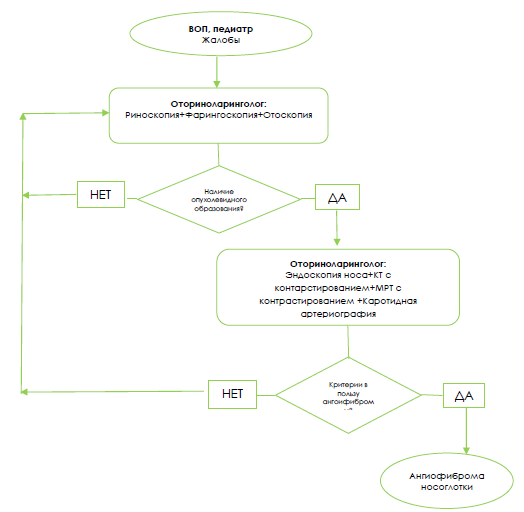
Риноскопия: слизистый секрет в нижнем носовом ходе чаще серозно-гнойный, в носоглотке образование багрового цвета, гладкая, после недавних кровотечений отмечаются геморрагические корки.
Фарингоскопия: без особенностей, но при крупных по размерам ангиофибромах отмечается односторонняя асимметрия ротоглотки (мягкое небо, дужки небных миндалин, смещение полюса небной миндалины);
Отоскопия: воспалительные изменения барабанной перепонки и втяжение.
Компьютерная томография пазух носа с контрастированием:
• неоднородное по плотности мягкотканое образование без капсулы, преимущественно дольчатой структуры, которое располагается вокруг клиновидно-небного отверстия в крыловидно-небной ямке вблизи крыловидно-небного канала или непосредственно связанное с ним;
• интенсивно накапливает контрастный препарат, начиная с ранней артериальной фазы; разрушает по типу эрозии, раздвигает или смещает прилежащие костные структуры (щели, каналы).
• чаще всего эрозирует или разрушает заднюю стенку крыловидно-небного отверстия и основание медиальной крыловидной пластинки;
• при распространении в крыловидно-нижнечелюстную щель смещает кпереди заднюю стенку верхней челюсти;
• при распространении кзади вызывает эрозию клиновидной кости.
ВАЖНО!
При ангиофибромах биопсия НЕ проводится, так как образование гиперваскуляризировано и имеет высокий риск профузного кровотечения!
Дополнительные инструментальные исследования
МРТ с контрастированием (Показания: интракраниальный рост новообразования с вовлечением мозговых оболочек по результатам КТ исследования): на Т1-взвешенных изображениях ЮАН имеет преимущественно изоинтенсивный характер сигнала. После внутривенного введения контрастного вещества, магнитно-резонансный сигнал интенсивно повышается в раннюю артериальную фазу. Имеет интенсивный однородный характер повышения в венозную и отсроченную фазы исследования.
Эндоскопия носа и носоглотки (Показания: ограниченные возможности риноскопии): в носовой полости в нижнем носовом ходе на уровне носоглотки определяется наличие опухолевидного образования, красного цвета округлой или овальной формы с ровной поверхностью, легко кровоточащее при контакте.
Каротидная артериография (Показания: невозможности оценить сосудистую картину по результатам КТ с контрастированием): определение источников кровоснабжения юношеской ангиофибромы с последующей одномоментной селективной эмболизацией сосудов верхнечелюстной артерии.
Показания для консультации специалистов:
• консультация гематолога: патологические изменения в показателях свертывания и длительности кровотечения крови;
• консультация кардиолога: изменения на ЭКГ;
• консультация онколога: подозрение на малигнизацию;
• консультация интервенционного хирурга: для проведение каротидной ангиографии с последующей эмболизацией сосудов опухоли;
• консультация нейрохирурга: ангиофиброма носоглотки III В стадия по Радковскиому или IV стадия по Эндреус-Фиш;
• консультация радиолога для решения вопроса лучевой терапии при невозможности радикального удаления.
Диагностический алгоритм
Диагностический алгоритм ювенильной ангиофибромы носоглотки
Дифференциальный диагноз
Дифференциальный диагноз и обоснование
[22, 26]
|
Диагноз
|
Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Антрохоанальный полип | Образование верхнечелюстной пазухи при массивном росте пролабирует через естественное соустье и может достигать уровня ротоглотки | КТ-ПН с контрастированием | Интенсивно накапливает контрастный препарат, начиная с ранней артериальной фазы; разрушает по типу эрозии, раздвигает или смещает прилежащие костные структуры (щели, каналы) |
| Эндоскопия носа | В носовой полости в нижнем носовом ходе на уровне носоглотки определяется наличие опухолевидного образования, красного цвета округлой или овальной формы с ровной поверхностью легко кровоточащее при контакте | ||
| Аденоидные вегетации | Образование занимает носоглотку | Гибкая эндоскопия носоглотки | В носовой полости в нижнем носовом ходе на уровне носоглотки определяется наличие опухолевидного образования, красного цвета округлой или овальной формы с ровной поверхностью легко кровоточащее при контакте. |
| Хордома | Образование поражает носовую полость, лобную и решетчатую пазуху | КТ-ПН | Интенсивно накапливает контрастный препарат, начиная с ранней артериальной фазы; разрушает по типу эрозии, раздвигает или смещает прилежащие костные структуры (щели, каналы) |
| Эндоскопия носа и носоглотки | В носовой полости в нижнем носовом ходе на уровне носоглотки определяется наличие опухолевидного образования, красного цвета округлой или овальной формы с ровной поверхностью легко кровоточащее при контакте | ||
| Эстезионейробластома | Опухоль образуется в носовой полости, поражает пазухи носа (чаще решетчатые пазухи), далее распространяется на основание черепа |
КТ-ПН с контрастированием
|
Интенсивно накапливает контрастный препарат, начиная с ранней артериальной фазы; разрушает по типу эрозии, раздвигает или смещает прилежащие костные структуры (щели, каналы) |
| Эндоскопия носа и носоглотки | В носовой полости в нижнем носовом ходе на уровне носоглотки определяется наличие опухолевидного образования, красного цвета округлой или овальной формы с ровной поверхностью легко кровоточащее при контакте | ||
| Назофарингеальная карцинома | Опухоль располагается в носоглотке | КТ ПН с контрастированием | Интенсивно накапливает контрастный препарат, начиная с ранней артериальной фазы; разрушает по типу эрозии, раздвигает или смещает прилежащие костные структуры (щели, каналы). |
| Эндоскопия носоглотки | В носовой полости в нижнем носовом ходе на уровне носоглотки определяется наличие опухолевидного образования, красного цвета округлой или овальной формы с ровной поверхностью легко кровоточащее при контакте. |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ
Немедикаментозное лечение
Режим: общий.
Диета: без ограничений в выборе продуктов, в послеоперационном периоде с обогащением продуктами, содержащими железо (мясо, фрукты и т.д.).
Медикаментозное лечение
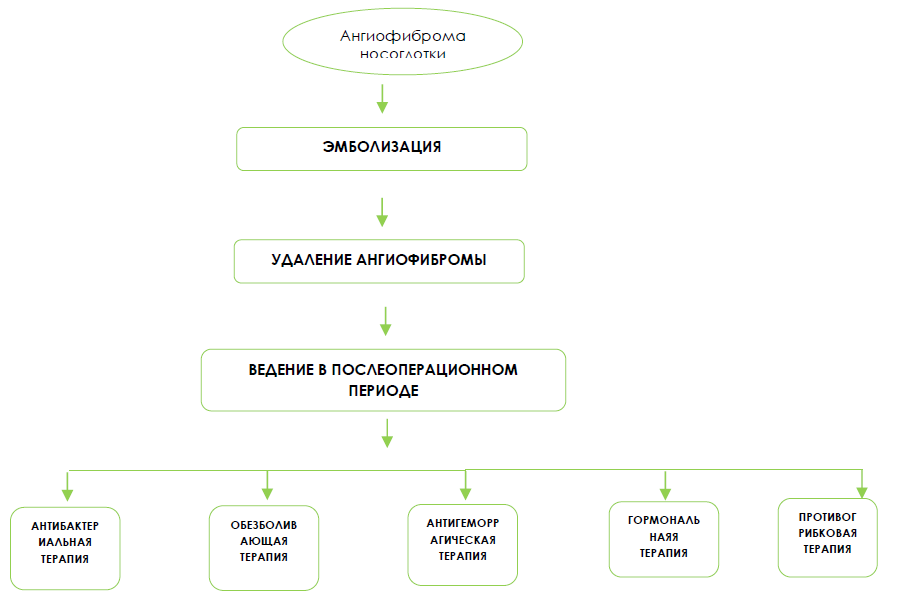
Антибактериальная терапия [51, 52, 56]:
Препараты эмпирического выбора:
Препараты первой линии:
✓ ампициллин;
✓ цефтазидим.
Корректировка антибактериальной терапии проводится на основании бактериологического посева и определения чувствительности к антибиотикам.
Антигеморрагическая терапия: направлена для профилактики и остановки постоперационных кровотечений.
Препараты выбора:
✓ транексамовая кислота.
Обезболивающая терапия: с целью облегчения и профилактики боли и болевых ощущений после хирургического вмешательства.
Препараты выбора:
✓ ибупрофен.
Перечень основных лекарственных средств:
Перечень дополнительных лекарственных средств: нет.
Хирургическое вмешательство: нет.
Перечень основных лекарственных средств:
| Фармакотерапевтическая группа | МНН | Способ применения | УД |
| Антибактериальные препараты | |||
| Антибактериальные средства | Ампициллин |
Дети до 6 лет: 100 мг/кг/сутки внутривенно или внутримышечно каждые 12, 8 или 6 часов. Дети старше 6 лет: 1,5-6 г/сутки внутривенно или внутримышечно каждые 12, 8 или 6 часов. |
А[51,52] |
| Цефтазидим | 90-150 мг/кг/сутки внутривенно или внутримышечно каждые 8 часов. Максимальная суточная доза 6 г /сутки. | В[51,52] | |
| Гемостатические средства | |||
| Ингибитор фибринолиза | Транексамовая кислота | 10 мг/кг/сутки, внутривенно капельно до остановки кровотечения | В[54] |
| Анальгетики | |||
| Нестероидные противовоспалительные средства | Ибупрофен | 200 мг/доза перорально, 2 – 3 раза в сутки | B[55,56] |
Перечень дополнительных лекарственных средств: нет.
Хирургическое вмешательство: нет.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ
Карта наблюдения пациента, маршрутизация пациента
Алгоритм лечения ангиофибромы носоглотки
Немедикаментозное лечение
Режим: общий, полупостельный и постельный.
Постельный или полупостельный режим: в раннем послеоперационном периоде.
Диета: без ограничений в выборе продуктов, в послеоперационном периоде с обогащением продуктами, содержащими железо (мясо, фрукты и т.д.).
Медикаментозное лечение:
Антибиотикопрофилактика:
✓ цефазолин;
✓ ванкомицин.
Антибактериальная терапия:
Препараты эмпирического выбора:
✓ ампициллин;
✓ цефтазидим.
✓ Ванкомицин (при наличии у пациента аллергической реакции на бета-лактамные антибактериальные средства и/или носительстве Methicillin-resistant Staphylococcus aureus (MRSA).
Корректировка антибактериальной терапии проводится на основании бактериологического посева и определения чувствительности к антибиотикам.
Обезболивающая терапия: с целью облегчения и профилактики боли и болевых ощущений после хирургического вмешательства.
Антигеморрагическая терапия: направлена на профилактику и остановку постоперационных кровотечений.
Замещающая терапия эритроцитарной взвесью и свежезамороженной плазмы [63]:
• при снижении ниже 80 г/л замещающая терапия эритроцитарной взвесью;
• при массивной кровопотере 25 – 30% от ОЦК восполняющая терапия свежезамороженной плазмы с мониторингом коагулограммы.
Перечень основных лекарственных средств:
| Фармакотерапевтическая группа | МНН | Способ применения | УД |
| Антибактериальные препараты | |||
| Антибактериальные средства | Ампициллин |
Дети до 6 лет: 100 мг/кг/сутки внутривенно или внутримышечно каждые 12, 8 или 6 часов. Дети старше 6 лет: 1,5 – 6 г/сутки внутривенно или внутримышечно каждые 12, 8 или 6 часов. |
А[51,52] |
| Цефтазидим | Внутривенно или внутримышечно, 90 – 150 мг/кг/сутки каждые 8 часов. Максимальная суточная доза 6 г /сутки. | В[51,52] | |
| Ванкомицин |
Антибиотикотерапия Внутривенно, 10 – 15/кг/доза каждые 8 или 6 часов. |
А[53] | |
| Гемостатические средства | |||
| Ингибитор фибринолиза | Транексамовая кислота | 10 мг/кг/сутки, внутривенно капельно до остановки кровотечения | В[54] |
| Анальгетики | |||
| Нестероидные противовоспалительные средства | Ибупрофен | Перорально, в/в, 200 мг/доза 2 – 3 раза в сутки | B[55,56] |
Перечень дополнительных лекарственных средств:
| Фармакотерапевтическая группа | МНН | Способ применения | УД |
| Антибактериальные средства | Цефазолин |
Антибиотикопрофилактика: 30 мг/кг внутривенно однократно в течение 30 – 60 минут до хирургического разреза; повторно через 4 часа, если процедура длится >4 часов |
B[57] |
| Антибактериальные средства | Ванкомицин |
Антибиотикопрофилактика: 10-15 мг/кг однократно в течение 30 – 60 минут до хирургического разреза; повторно через 4 часа, если процедура длится >4 часов |
А[58] |
Хирургическое вмешательство [37-39]:
Виды хирургических вмешательств при ЮАН:
• удаление ангиофибромы с эмболизацией опухоли (для уменьшения объема новообразования за счет снижения кровоснабжения);
• эмболизация опухоли без последующего хирургического удаления ангиофибромы в связи с выраженной гиперваскуляризацией и наличием множественных крупнокалиберных питающих сосудов;
• удаление ангиофибромы без эмболизации опухоли.
Способы удаления ангиофибромы:
✓ трансназальный эндоскопический (Смотрите Приложение к настоящему клиническому протоколу);
✓ наружным/открыты доступом (при сложных локализациях: в боковой инфратемпоральной ямке, внутричерепное распространение).
NB!
Трансназальный эндоскопический способо удаления ангиофибромы наиболее предпочтителен в виду того, что:
✓ является менее травматичным, щадящим методом;
✓ имеет низкий процент осложнений и рецидива;
✓ является экономически более эффективным за счет снижения койко-дней!
Показания к операции:
• наличие ангиофибромы полости носа и основания черепа;
• итракраниальный рост;
• профузные носовые кровотечения.
Противопоказания к операции:
• тяжелые соматические заболевания;
• заболевание крови;
• циркулярное расположение ангиофибромы в округ внутреней сонной артерии;
• глубокая инвазия в кавернозный синус.
Риски операции: кровотечение из магистральных сосудов.
Кровоостанавливающие мероприятия:
• коагуляция сосудов;
• клипирование сосудов;
• использование гемостатических материалов и гемостатических пен.
Методы профилактики осложнений включает следующее:
Осложнения операции: ранение крупных магистральных сосудов, сопровождающееся профузными не контролируемыми кровотечениями.
Методы профилактики осложнений включает следующее:
• эмболизация сосудов;
• коаугуляция сосудов;
• клипирование сосудов.
Дальнейшее ведение:
• Постельный режим в течение 2-х суток;
• Ограничение физических нагрузок сроком 6 – 12 месяцев;
• Антибактериальная терапия при наличии показаний в течение 5 дней после выписки;
Дальнейшее наблюдение у оториноларинголога:
✓ 1 раз в неделю в первый месяц;
✓ затем 1 раз через 3 месяца;
✓ далее 1 раз в 6-12 месяцев.
✓ Освобождение от занятий физкультурой и спортом 1 год.
✓ Орошение носовой полости NaCl 0,9 % 2 раза в день до 1 месяца;
✓ КТ – ПН с контрастированием через 6 месяцев;
✓ После гемотрансфузий контрольные анализы на ИФА на маркеры ВИЧ – 1месяц через 3 месяца, ИФА на маркеры гепатитам «В, С» – 6 месяцев.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанные в протоколе
✓ восстановление дыхания носового дыхания;
✓ отсутствие носового кровотечения;
✓ отсутствие осложнений;
✓ отсутствие рецидива по данным КТ – ПН с контрастированием.
Госпитализация
Показания для госпитализации
Показания для плановой госпитализации:
• наличие ангиофибромы носоглотки.
Показания для экстренной госпитализации:
• массивные носовые кровотечения.
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2023
- 1) J Clin Med 2021 Aug 31;10(17):3926. doi: 10.3390/jcm10173926. Twenty Years of Experience in Juvenile Nasopharyngeal Angiofibroma (JNA) Preoperative Endovascular Embolization: An Effective Procedure with a Low Complications Rate 2) Отоларингол Пол.2018 6 августа; 72(5):31-36.дои:10.5604/01.3001.0012.2303. Трансназальный микроскопический доступ при ювенильной ангиофиброме носоглотки. 3) Куреус.2022 21 апреля; 14 (4): e24350. doi: 10.7759/cureus.24350. электронная коллекция 2022 апр.Ювенильная ангиофиброма носоглотки: аномальный случай. 4) J Neurol Surg B Skull Base 2021 Mar 2;83(Suppl 2):e266-e273. doi: 10.1055/s-0041-1725031. eCollection 2022 Jun. Contemporary Surgical Management of Juvenile Nasopharyngeal Angiofibroma. 5) Rom J Morphol Embryol.2022 Jan-Mar;63(1):105-111. doi: 10.47162/RJME.63.1.10. Current approach of juvenile nasopharyngeal angiofibroma: a case series. 6) Laryngoscope 2023 Mar 10 doi: 10.1002/lary.30640. Online ahead of print.Juvenile Nasopharyngeal Angiofibroma: Outcomes Analysis Based Upon Hospital Volume. 7) Acta Neurochir (Wien) 2023 Jul; 165(7):1773-1780. doi: 10.1007/s00701-023-05634-2. Epub 2023 Jun 6. Combined endoscopic endonasal and sublabial transmaxillary approaches for resection of intracranially extended juvenile nasopharyngeal angiofibroma. 8) J Neurol Surg B Основание черепа. 2019 дек;80(6):577-585. doi: 10.1055/s-0038-1676562. Epub 2018 26 декабря. Частота рецидивов после эндоскопических и открытых подходов при ювенильнойангиофиброме носоглотки: метаанализ. 9) Vestn Otorinolaringol 2022;87(1):91-93. doi: 10.17116/otorino20228701191. The maxillary swing approach in surgycal treatment of the extensive juvenile nasopharyngeal angiofibroma. 10) J Otolaryngol Head Neck Surg. 2019 Jun;71(2):278-281. doi: 10.1007/s12070-018-1267-x. Epub 2018 Feb 7. 11) Posterior Nasal Pack After Transpalatal Excision of Juvenile Nasopharyngeal Angiofibroma: Can It be Avoided? 12) Otolaryngol Pol. 2019 Oct 24;74(2):1-7. doi: 10.5604/01.3001.0013.5275. Juvenile nasopharyngeal angiofibroma with intracranial extension - diagnosis and treatment. 13) Cureus 2023 Jan 11;15(1):e33633.doi: 10.7759/cureus.33633. eCollection 2023 Jan. Juvenile Nasopharyngeal Angiofibroma: A Case Report of a Rare Adolescent Head and Neck Tumor. 14) Neurol Surg B Skull Base. 2018 Aug;79(4):353-360.doi: 10.1055/s-0037-1608658. Epub 2017 Nov 27. Management and Outcome in Patients with Advanced Juvenile Nasopharyngeal Angiofibroma. 15) Otolaryngol Head Neck Surg. 2022 Oct;74(Suppl 2):1290-1293. doi: 10.1007/s12070-020-02310-0. Epub 2021 Jan 30. Access to Pterygopalatine and Infratemporal Fossa Region by Newer Maxillary Suprastracture Swing Technique: A Report of Two Cases. 16) Голова Шея.2020 сен;42(9):2745-2749. doi: 10.1002/hed.26236. Эпаб 2020 4 мая. Роботизированный трансчелюстной доступ для удаления ювенильной ангиофибромы носоглотки крылонебной и подвисочной ямок. 17) Head Neck 2018 Feb;40(2):428-443. doi: 10.1002/hed.24987. Epub 2017 Nov 11.Patterns of vascularization and surgical morbidity in juvenile nasopharyngeal angiofibroma: A case series, systematic review, and meta-analysis. 18) Head Neck 2018 Feb; 40(2):428-443. doi: 10.1002/hed.24987. Epub 2017 Nov Patterns of vascularization and surgical morbidity in juvenile nasopharyngeal angiofibroma: A case series, systematic review, and meta-analysis. 19) Int J Pediatr Otorhinolaryngol. 2020 Mar; 130:109805. doi:10.1016/j.ijporl.2019.109805. Epub 2019 Dec 4. 20) Trimodal embolization of juvenile nasopharyngeal angiofibroma with intracranial extension. 21) DOI: 10.24287/1726-1708-2020-19-4-185-197 22) Mymensingh Med J. 2018 Oct;27(4):785-792. Comparative Study between Conventional Method and Endonasal Endoscopic Resection of Juvenile Nasopharyngeal Angiofibroma. 23) Biomedicine (Taipei). 2020 Sep 1;10(3):41-44. doi: 10.37796/2211-8039.1019. eCollection 2020. 24) A unique intraluminal growth of juvenile nasopharyngeal angiofibroma: A case report. 25) Bull Emerg Trauma, 2019 Oct;7(4):424-426. doi: 10.29252/beat-070414.From Juvenile Nasopharyngeal Angiofibroma to Nasopharyngeal Carcinoma; A Rare Case Report of Nasopharyngeal Mass 26) Case Rep Oncol.2021 May 27;14(2):739-745. doi: 10.1159/000512061. eCollection 2021 May-Aug. Radiation Therapy Improves Local Control in Juvenile Nasopharyngeal Angiofibroma following Disease Progression after Embolization and Surgical Resection: A Case Report 27) Oper Neurosurg (Hagerstown). 2023 Aug 1;25(2):150 160. doi:10.1227/ons.0000000000000709. Epub 2023 May 10. 28) Anatomic Considerations Guiding Single Versus Multiportal Endoscopic Approaches for Resection of Juvenile Nasopharyngeal Angiofibroma: Cases Series With Graded Multicorridor Resections. 29) DOI: 10.24287/1726-1708-2020-19-4-185-197, Ювенильная ангиофиброма носоглотки и основания черепа. 30) BMJ Case Rep. 2022 Mar 8;15(3):e248023. doi: 10.1136/bcr-2021-248023. Juvenile nasopharyngeal angiofibroma 31) Craniofac Surg. 2023 Jul-Aug;34(5):e468-e470. doi:10.1097/SCS.0000000000009307. Epub 2023 Apr 14. Bulky Recurrent Juvenile Nasopharyngeal Angiofibroma. 32) Eur Arch Otorhinolaryngol. 2022 Jan;279(1):233-247.doi: 10.1007/s00405-021-06815-4. Epub 2021 Apr 29. Electron microscopy of juvenile nasopharyngeal angiofibroma: clinical and histopathological correlates. 33) Ear Nose Throat J. 2021 Dec;100(10_suppl):1027S-1028S. doi: 10.1177/0145561320934602. Epub 2020 Jun 16. Juvenile Nasopharyngeal Angiofibroma and Familial Adenomatous Polyposis. 34) Acta Otorrinolaringol Esp (Engl Ed). 2019 Sep-Oct;70(5):279-285. doi: 10.1016/j.otorri.2018.06.003. Epub 2018 Aug 6.Juvenile nasopharyngeal angiofibroma surgical treatment in paediatric patients. 35) 2018 Nov;132(11):978-983. doi: 10.1017/S0022215118001779. Epub 2018 Oct 22. Juvenile nasopharyngeal angiofibroma: a single centre's 11-year experience. 36) Oré Acevedo JF, La Torre Caballero LM, Urteaga Quiroga RJ (2019) Surgical treatment of juvenile nasopharyngeal angiofibroma in pediatric patients. Acta Otorrinolaringológica Española 70: 279-285. 37) Camilon PR, Rahbar R, Cunningham MJ, Adil EA (2019) Juvenile nasopharyngeal angiofibroma in prepubertal males: A diagnostic dilemma. Laryngoscope 129: 1777-1783. 38) Nicolai P (2020) Benign Tumors of the Sinonasal Tract. In: Flint PW, Francis HW, Haughey BH, Lesperance MM, Lund VJ, et.al. Cummings Otolaryngology Head and Neck Surgery pp. 2968-3024. 39) Chavolla-Magaña R, Peraza-McLiberty RA, Penagos-Noriega S, Guerrero-Avendaño GML (2019) Preoperative embolization of nasopharyngeal angiofibromas: angiographic findings and most frequent vascular contribution. Second part. Rev An Radiol Mexico 18: 18-27. 40) Doody J, Adil EA, Trenor CC, Cunningham MJ (2019) The Genetic and Molecular Determinants of Juvenile Nasopharyngeal Angiofibroma: A Systematic Review. Ann Otol Rhinol Laryngol 128: 1061-1072. 41) Peraza-McLiberty RA, Cortés-Benavides MC, Guerrero-Avendaño GML, Enríquez-García R, Graniel-Palafox LE (2019) Interdisciplinary management of juvenile nasoangiofibroma: presurgical embolization, surgical approach and literature analysis. Rev An Radiol Mexico 17: 20-29. 42) Received Date: Jan 03, 2022. Feb 14, 2022 DOI:10.24966/OHNS-010X/100067 Journal of Otolaryngology Head & Neck Surgery .Risk Factors for Relapse in Juvenile Nasopharyngeal Angiofibroma: 4 Year Experience In A Referral Hospital. 43) Clinical and Experimental Otorhinolaryngology, 16 Sep 2022, 15(4):364-371DOI: 10.21053/ceo.2022.01053 PMID: 36177977 PMCID: PMC9723283Risk Factors and Characteristics of the Recurrence of Juvenile Nasopharyngeal Angiofibroma: A 22-Year Experience With 123 Cases at a Tertiary Center. 44) Romanian Journal of Rhinology, Volume 8, No. 29, January-March 2018 DOI: 10.2478/rjr-2018-0002. Juvenile nasopharyngeal angiofibroma – literature review and case series. 45) J Craniofac Surg. 2023 Jul-Aug;34(5):e468-e470. doi: 10.1097/SCS.0000000000009307. Epub 2023 Apr 14. Bulky Recurrent Juvenile Nasopharyngeal Angiofibroma 46) Rom J Morphol Embryol. 2022 Jan-Mar;63(1):105-111. doi: 10.47162/RJME.63.1.10. Current approach of juvenile nasopharyngeal angiofibroma: a case series. 47) Laryngoscope. 2023 Jul;133(7):1529-1539. doi: 10.1002/lary.30616. Epub 2023 Feb 15. Embolization in Juvenile Nasopharyngeal Angiofibroma Surgery: A Systematic Review and Meta-Analysis. 43.J Laryngol Otol. 48) 2018 Nov;132(11):978-983. doi: 10.1017/S0022215118001779. Epub 2018 Oct 22. Juvenile nasopharyngeal angiofibroma: a single centre's 11-year experience. 49) Acta Otorrinolaringol Esp (Engl Ed) 2019 Sep-Oct;70(5):279-285. doi: 10.1016/j.otorri.2018.06.003. Epub 2018 Aug. Juvenile nasopharyngeal angiofibroma surgical treatment in paediatric patients. 50) Discov Med. 2019 Jun; 27(150):245-254. Current perspectives on the origin theory of juvenile nasopharyngeal angiofibroma 51) Versporten A, Bielicki J, Drapier N, Sharland M, Goossens H; ARPEC project group. The Worldwide Antibiotic Resistance and Prescribing in European Children (ARPEC) point prevalence survey: developing hospital-quality indicators of antibiotic prescribing for children. J Antimicrob Chemother. 2016 Apr;71(4):1106-17. doi: 10.1093/jac/dkv418. Epub 2016 Jan 8. PMID: 26747104. 52) Fuchs A, Bielicki J, Mathur S, Sharland M, Van Den Anker JN. Reviewing the WHO guidelines for antibiotic use for sepsis in neonates and children. Paediatr Int Child Health. 2018 Nov;38(sup1):S3-S15. doi: 10.1080/20469047.2017.1408738. PMID: 29790842; PMCID: PMC6176768. 53) Rybak MJ, Le J, Lodise TP, et al. Therapeutic Monitoring of Vancomycin for Serious Methicillin-Resistant Staphylococcus Aureus Infections: A Revised Consensus Guideline and Review by the American Society of Health-System Pharmacists, the Infectious Diseases Society of America, the Pediatric Infectious Diseases Society, and the Society of Infectious Diseases Pharmacists. Am J Health Syst Pharm 2020; 77:835. 54) Goobie SM, Faraoni D. Perioperative paediatric patient blood management: a narrative review. Br J Anaesth. 2025 Jan;134(1):168-179. doi: 10.1016/j.bja.2024.08.034. Epub 2024 Oct 24. PMID: 39455307. 55) Pessano S, Gloeck NR, Tancredi L, Ringsten M, Hohlfeld A, Ebrahim S, Albertella M, Kredo T, Bruschettini M. Ibuprofen for acute postoperative pain in children. Cochrane Database Syst Rev. 2024 Jan 5;1(1):CD015432. doi: 10.1002/14651858.CD015432.pub2. PMID: 38180091; PMCID: PMC10767793. 56) Tan E, Braithwaite I, McKinlay CJD, Dalziel SR. Comparison of Acetaminophen (Paracetamol) With Ibuprofen for Treatment of Fever or Pain in Children Younger Than 2 Years: A Systematic Review and Meta-analysis. JAMA Netw Open. 2020 Oct 1;3(10):e2022398. doi: 10.1001/jamanetworkopen.2020.22398. PMID: 33125495; PMCID: PMC7599455. 57) Sousa-Pinto B, Blumenthal KG, Courtney L, Mancini CM, Jeffres MN. Assessment of the Frequency of Dual Allergy to Penicillins and Cefazolin: A Systematic Review and Meta-analysis. JAMA Surg. 2021 Apr 1;156(4):e210021. doi: 10.1001/jamasurg.2021.0021. Epub 2021 Apr 14. PMID: 33729459; PMCID: PMC7970387. 58) Sommerstein R, Atkinson A, Kuster SP, Thurneysen M, Genoni M, Troillet N, Marschall J, Widmer AF; Swissnoso. Antimicrobial prophylaxis and the prevention of surgical site infection in cardiac surgery: an analysis of 21 007 patients in Switzerland†. Eur J Cardiothorac Surg. 2019 Oct 1;56(4):800-806. doi: 10.1093/ejcts/ezz039. PMID: 30796448. 59) Руководство UptoDate. Транексамовая кислота: Информация о препарате.https://www.uptodate.com. 60) Руководство UptoDate; Цефазолин: Информация о препарате. https://www.uptodate.com. 61) Руководство UptoDate: Цефтазидим: информация о препарате https://www.uptodate.com. 62) Правила переливания крови, ее компонентов (далее – Правила) разработаны в соответствии с подпунктом 84) статьи 7 Кодекса Республики Казахстан от 7 июля 2020 года "О здоровье народа и системе здравоохранения" (далее – Кодекс) и определяют порядок переливания крови, ее компонентов. Пункт 160,161, 180 (1,2), 181.
Информация
Организационные аспекты протокола
Список разработчиков протокола с указание квалификационных данных:
1) Бекпан Алмат Жақсылықұлы – кандидат медицинских наук, оториноларинголог высшей категории клинико-академического департамента детской хирургии, заведующий Программой «Голова-шея» Корпоративного фонда «University Medical Center»
2) Ауталипов Дархан Хасанович – оториноларинголог высшей категории клинико-академического департамента детской хирургии Программы «Голова-шея» Корпоративного фонда «University Medical Center»
3) Муканова Шолпан Насыровна – независимый медицинский эксперт, менеджер здравоохранения высшей категории, сертифицированный методист по разработке клинических руководств, главный менеджер Департамента по медицинским и регуляторным вопросам Корпоративного фонда «University Medical Center»
4) Аженов Талапбек Муратович – доктор медицинских наук, профессор, заведующий кафедрой ЛОР болезней НАО «Медицинский университет Астана»
5) Гурцкая Гульнара Марсовна – кандидат медицинских наук, начальник отдела клинической фармакологии департамента менеджмента качества Корпоративного фонда «University Medical Center»
6) Землянский Виктор Викторович – заведующий отделением интервенционной радиологии Корпоративного фонда «University Medical Center»
7) Тукинов Руслан Ялкынович – интервенционный радиолог/ангиохирург, отделение интервенционной радиологии клинико-академического департамента «Радиологии и ядерной медицины» Корпоративного фонда «University Medical Center»
Указание на отсутствие конфликта интересов: нет.
Данные рецензентов: Газизов Отеген Мейерханович – доктор медицинских наук, профессор курса оториноларингологии, Негосударственное учреждение образования «Казахстанско-Российский медицинский университет», оториноларинголог высшей категории
Указание условий пересмотра протокола: пересмотр не реже 1 раза в 5 лет и не чаще 1 раза в 3 года при наличии новых методов диагностики и лечения с уровнем доказательности.
Эндоскопические операции по удалению ангиофибромы носоглотки и основания черепа у детей
Наборы медицинских изделий для проведения эндоскопических операций по удалению ангиофибромы носоглотки и основания черепа у детей
Для проведения эндоскопических операций по удалению ангиофибромы необходимо следующие медицинские изделия:
8) Тажибаев Дулат Мажитович – врач лучевой диагностики, магистр медицины клинико-академического департамента «Радиологии и ядерной медицины» Корпоративного фонда «University Medical Center»
9) Исатаева Нагима Мухамедрахимовна – кандидат медицинских наук, независимый медицинский эксперт, менеджер здравоохранения высшей категории, эксперт по методологии разработки клинических протоколов, главный менеджер Отдела методологии и стандартизации бизнес-процессов Департамента менеджмента качества Корпоративного фонда «University Medical Center»
Указание на отсутствие конфликта интересов: нет.
Данные рецензентов: Газизов Отеген Мейерханович – доктор медицинских наук, профессор курса оториноларингологии, Негосударственное учреждение образования «Казахстанско-Российский медицинский университет», оториноларинголог высшей категории
Указание условий пересмотра протокола: пересмотр не реже 1 раза в 5 лет и не чаще 1 раза в 3 года при наличии новых методов диагностики и лечения с уровнем доказательности.
Приложение
Эндоскопические операции по удалению ангиофибромы носоглотки и основания черепа у детей
Наборы медицинских изделий для проведения эндоскопических операций по удалению ангиофибромы носоглотки и основания черепа у детей
Для проведения эндоскопических операций по удалению ангиофибромы необходимо следующие медицинские изделия:
• Видеостойка;
• набор специальных хирургических инструментов;
• жесткие широкоформатные оптические эндоскопы;
• бор машина и назальные дрели;
• монополярный отсос коагулятор;
• биполярный коагулятор;
• гемостатический фибриляры, сетки;
• гемостатическая пена.
ПОЛОЖЕНИЕ НА ОПЕРАЦИОННОМ СТОЛЕ:
АНЕСТЕЗИОЛОГИЧЕКОЕ ПОСОБИЕ:
Этап: Подготовка к резекции ангиофибромы:
ПОДГОТОВКА ПАЦИЕНТА К ОПЕРАЦИИ:
• Голодная пауза 4-6 часов
ПОЛОЖЕНИЕ НА ОПЕРАЦИОННОМ СТОЛЕ:
• на операционном столе пациент находится в положении на спине, головной конец приподнят на 15 – 30 градусов, голова в прямой позиции.
АНЕСТЕЗИОЛОГИЧЕКОЕ ПОСОБИЕ:
• общая анестезия с комбинацией внутривенной анестезии;
ХОД ОПЕРАЦИИ
Этап: Подготовка к резекции ангиофибромы:
1) После анемизации носовой полости раствором адреналина;
2) При помощи монополярной или биполярной коагуляцией производится прижигание раковины.
3) Для открытия операционного коридорапроводится резекция нижней носовой раковины, можно дополнительно использовать ножницы для её иссечения.
4) После открытия операционного коридора, оценивается степень врастания новообразования с прилежащими носовыми структурами (средняя, верхняя носовая раковина, перегородка носа, носоглотка, область клиновидно-небного отверстия)
ВАЖНО!
Аккуратно манипулировать инструментами, так как может, возникнуть обильное кровотечение из зоны выхода клиновидно-небной артерии!
5) Резекция крючковидного отростка:
Далее производится резекция крючковидного отростка, расширяется соустье верхне-челюстной пазухи, при необходимости вскрыть решетчатые клетки и клиновидную пазуху, при возможности с формированием лоскутов слизистой.
Этап: Резекция ангоифибромы:
1) Сепарирование ангиофибромы:
Далее проводится сепарированиеангиофибромы от средней и верхней носовой раковины, при не возможности производится частичная или полная резекция раковины.
2) Идентифицируется клиновидно-небная артерия:
После сепарирования и выделения ангиофибромы, при подходе к клиновидно-небному отверстию, идентифицируется клиновидно-небная артерия, которую следует прижечь или наложить клипсу.
3) После мобилизации ангиофибромы от слизистой носовой полости и тяжей, производится захват щипцами и ее удаление.
4) Проводится детальный осмотр носоглотки и ревизия видьева канала.
Этап: Завершение операции:
1) Ранее сформированные слизистые укладываются на место, с целью гемостаза поверх которых укладываются гемостатический материал (сетка, губка).
2) В нос устанавливается передняя тампонада, при необходимости задняя тампонада.
Видоизмененная эндоскопическая операция по Денкеру
При прорастании ангиофибромы в крылонебную ямку далее производится видоизмененная эндоскопическая операция по Денкерусприменением назальных дрелей или остеотомами:
Этап: Подготовка к резекции ангиофибромы:
1) После анемизации носовой полости раствором адреналина,
2) При помощи монополярной или биполярной коагуляцией производится прижигание раковины.
3) Для открытия операционного коридорапроводится резекция нижней носовой раковины, можно дополнительно использовать ножницы для её иссечения.
4) После открытия операционного коридора, оценивается степень врастания новообразования с прилежащими носовыми структурами (средняя, верхняя носовая раковина, перегородка носа, носоглотка, область клиновидно-небного отверстия)
5) Резекция крючковидного отростка:
Далее производится резекция крючковидного отростка, расширяется соустье верхне-челюстной пазухи, при необходимости вскрыть решетчатые клетки и клиновидную пазуху, при возможности с формированием лоскутов слизистой.
Этап: Резекция ангиофибромы
6) Проводится формирование широкой антростомы путем удаления кости переднего конца нижней носовой раковины, просверлив ход до пересечения основания носослезного протока, продвигаясь до естественного соустья верхнечелюстной пазухи.
ВАЖНО!
Учитывая крупные ювенильные ангиофибромы прорастающие в клиновидно-небную и подвисочную ямку, данная операция проводится в четыре руки!
ВАЖНО!
При манипулировании в узком коридоре, работа двух хирургов становится затруднительной, чтобы обеспечить введение инструментов через противоположенную половину носа производится операция по типу септопластики с выполнением горизонтального разреза с противоположенной стороны и введение аспиратора.
Удаление задней стенки верхней челюстной пазухи:
Далее идентифицируется клиновидно-решетчатый гребень, клиновидно-небное отверстие, зондом пальпируется задняя костная стенка верхнечелюстной пазухи, прокусывателями (Blakesley) или кусачками (Castelnovo, Кerrison) производится её резекция, на нижнем уровне крыловидно-нёбной ямке, идентифицируется конечный отдел верхнечелюстной артерии.
7) Клипирование артерии
Используя клипаппликатор, на артерию накладывают клипсы. С целью предотвращения ретроградного кровотока, один за другим накладываются (дистально) две другие клипсы: на клиновидно-нёбное (a. sphenopalatina) и нисходящее нёбное (a. palatinadescendens) разветвлений верхнечелюстной артерии.
8) Используя изогнутые риноскопические ножницы, артерия рассекается.
9) Удаление ангиофибромы
Образование сепарируется и выделяется на уровне носоглотки. Осуществляется её полное удаление эндоназальным/или эндооральным путём.
Этап: Завершение операции
1) После удаления тщательно осматривается операционная полость на предмет остаточного компонента ангиофибромы и проводится ревизия видьева канала и области выхода подглазничного нерва.
2) Ранее сформированные слизистые укладываются на место, с целью гемостаза поверх укладываются, гемостатический материал (сетка, губка).
3) В нос устанавливается передняя тампонада, при необходимости задняя тампонада.
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.