Хронический тонзиллит: протокол диагностики и лечения
 Версия: Клинические протоколы 2024 (Узбекистан)
Версия: Клинические протоколы 2024 (Узбекистан)
Другие хронические болезни миндалин и аденоидов (J35.8), Хроническая болезнь миндалин и аденоидов неуточненная (J35.9), Хронический тонзиллит (J35.0)
Оториноларингология
Общая информация
Краткое описание
Приложение 1
к приказу № 107
от 29 марта 2024 года
Министерства здравоохранения Республики Узбекистан
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ УЗБЕКИСТАН
РЕСПУБЛИКАНСКИЙ СПЕЦИАЛИЗИОВАННЫЙ НАУЧНО-ПРАКТИЧЕСКИЙ МЕДИЦИНСКИЙ ЦЕНТР ОТОЛАРИНГОЛОГИИ И ЗАБОЛЕВАНИЙ ГОЛОВЫ-ШЕИ
НАЦИОНАЛЬНЫЙ КЛИНИЧЕСКИЙ ПРОТОКОЛ ПО НОЗОЛОГИИ «ХРОНИЧЕСКИЙ ТОНЗИЛЛИТ»
НАЦИОНАЛЬНЫЙ КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ ПО НОЗОЛОГИИ «ХРОНИЧЕСКИЙ ТОНЗИЛЛИТ»
Вводная часть
МКБ-10: хронический тонзиллит шифр J35.0; J35.8; J35.9
Международная классификация болезней - МКБ-10:
|
Код
|
Название
|
|
J35.0;
J35.8; J35.9 |
Хронический тонзиллит
|
|
|
Дата разработки и пересмотра протокола: 31.10.2023 год., дата пересмотра 2026 г. или по мере появления новых ключевых доказательств. Все поправки к представленным рекомендациям будут опубликованы в соответствующих документах.
Ответственное учреждение по разработке данного клинического протокола и стандарта: Республиканский специализированный научно- практический медицинский центр Оториноларингологии и заболеваний головы-шеи, Ассоциации отоларингологии, хирургии головы и шеи Узбекистана.
Пользователи протокола по данной нозологии - врачи общей практики Оториноларингологи;
Категория пациентов в данной нозологии: взрослые.
Ведение.
Хронический тонзиллит является одним из наиболее широко изученных заболеваний ЛОР-органов. По вопросу, касающемуся заболеваний миндалин, существует огромное количество работ. Согласно Д.И. Тарасову, хроническим воспалением небных миндалин страдает до 20% населения. Исследованием различных сторон этой нозологии занимаются не только ЛОР-врачи, но и терапевты, педиатры, невропатологи, дерматологи, гематологи, микробиологи, эндокринологи и др.
На сегодняшний день подтверждена ведущая роль хронического тонзиллита в развитии заболеваний других органов и систем. Тонзиллит осложняет течение хронических заболеваний, что особенно ярко проявляется в период его обострения.
На сегодняшний день подтверждена ведущая роль хронического тонзиллита в развитии заболеваний других органов и систем. Тонзиллит осложняет течение хронических заболеваний, что особенно ярко проявляется в период его обострения.
Определение:
Хронический тонзиллит – это инфекционно-аллергическое заболевание всего организма с местными проявлениями в виде стойкой воспалительной реакции небных миндалин, морфологически выражающейся альтерацией, экссудацией и пролиферацией [1; 2; 3]. Хронический тонзиллит считается полиэтиологическим заболеванием [1; 4; 5]. В посевах со слизистой оболочки миндалин у больных чаще выявляются микробные ассоциации стрептококка (ведущая роль отводится β-гемолитическому стрептококку группы А – S.pyogenes), стафилококка (S.aureus), грибов рода Candida. Приводятся данные о роли вирусной (аденовирус, вирус Эпштейна Барр, цитомегаловирус), персистирующей микоплазменной и хламидийной инфекций [6,7]. Пиогенный стрептококк обладает значительной устойчивостью к физическим и химическим факторам внешней среды. Единственным природным резервуаром пиогенного стрептококка в макроорганизме являются дистальные отделы крипт нёбных миндалин. Патогенез пиогенных стрептококковых инфекций связан с активацией данных микроорганизмов в глубоких отделах крипт нёбных миндалин, их последующей инвазией в структур ы лимфоидной ткани миндалин за счет наличия большого количества экстрацеллюлярных ферментов: стрептокиназы, катализирующей превращение плазминогена в протеолитический фермент плазмин; гиалуронидазы, разрушающей гиалуроновую кислоту, являющуюся основным компонентом соединительной ткани; стрептодорназы (ДНК-азы), разрушающей элементы генома соединительнотканных клеток, и др. Выработка специфичных для данного возбудителя мембраноповреждающих токсинов О- и S- стрептолизинов приводит к развитию системной интоксикации, кардиотоксичности, которая объясняется подавлением энергетических процессов в митохондриях миокардиальных клеток в условиях активности О-стрептолизина.
Классификация
Классификация.
В настоящее время в Республике Узбекистан используется клинические классификации хронического тонзиллита Б.С. Преображенского – В.Т.Пальчуна [4] выделяет две формы заболевания:
1. Простая форма
2. Токсико – аллергическая форма I и II степеней.
Лечебная тактика также зависит от формы ХТ.
Лечебная тактика также зависит от формы ХТ.
Диагностика
Диагностика хронического тонзиллита
Клиническая картина ХТ обусловлена постоянно протекающим (перманентным) хроническим воспалением миндалин (преимущественно нёбных), в результате которого формируются морфологические изменения самих миндалин, окружающих тканей, регионарных лимфатических узлов, а также могут возникать патогенетически связанные (син.: сопряженные) с этим процессом острые тонзиллиты, функциональные и органические изменения других органов и систем.
Выделяют 5 групп местных признаков хронического тонзиллита [1]:
Выделяют 5 групп местных признаков хронического тонзиллита [1]:
-
гиперемия и валикообразное утолщение краев небных дужек (признаки Гизе, В.Н.Зака, Б.С.Преображенского);
-
рубцовые спайки между миндалинами и небными дужками;
-
разрыхленные или рубцово-измененные и уплотненные миндалины;
-
казеозно-гнойные пробки или жидкий гной в лакунах миндалин;
-
увеличение регионарных лимфатических узлов (позади нижнечелюстных, передних верхних шейных).
Признак Гизе (Guisez) – гиперемия краев небно-язычных (передних) дужек. Признак В.Н. Зака – отёчность в области угла соединения небно-язычных (передних) и небно-глоточных (задних) дужек.
Признак Б.С. Преображенского – валикообразное утолщение (гиперплазия и инфильтрация) краев верхних отделов небно-язычных (передних) и небно- глоточных (задних) дужек.
Простая форма хронического тонзиллита характеризуется только местными признаками ХТ, у 96 % - имеются указания на перенесенные ранее ангины.
Токсико-аллергическая форма подразделяется на две степени.
Признаками ХТ токсико-аллергической формы I степени являются:
-
периодические эпизоды субфебрильной температуры тела;
-
эпизоды слабости, разбитости, недомогания; быстрая утомляемость, сниженная работоспособность, плохое самочувствие;
-
периодическая боль в суставах;
-
увеличение и болезненность при пальпации регионарных лимфатических узлов (при отсутствии других очагов инфекции);
-
функциональные нарушения сердечной деятельности, которые могут быть непостоянными, проявляться при нагрузках или в покое, в период обострения хронического тонзиллита;
-
неустойчивые и непостоянные отклонения от нормы лабораторных данных показателей.
Признаки токсико-аллергической формы II степени:
-
периодические функциональные нарушения сердечной деятельности (больной предъявляет жалобы, нарушения регистрируют на ЭКГ);
-
сердцебиение, нарушение сердечного ритма, регистрируемые при проведении объективных методов исследования;
-
боли в области сердца или суставов как во время ангины, так и вне обострения хронического тонзиллита;
-
возможна субфебрильная температура тела;
-
функциональные нарушения инфекционной природы в работе почек, сердца, сосудистой системы, суставов, печени и других органов и систем, регистрируемые клинически и с помощью лабораторных методов;
-
«сопряженные», имеющие с хроническим тонзиллитом общие инфекционные причины, заболевания: паратонзиллярный абсцесс, парафарингит, острый и хронический (нередко с завуалированной симптоматикой) тонзиллогенный сепсис, ревматизм, артрит, приобретенные пороки сердца, заболевания мочевыделительной системы (гломерулонефрит), суставов и других органов. ВОЗ указывает около 100 заболеваний, в возникновении которых была установлена связь с хроническим тонзиллитом [8,23]. Наиболее уязвимыми считаются сердце, суставы, почки, эндокринная система, кожа, поэтому в каждом затруднительном случае решение о выборе лечебной тактики следует принимать после совместного обсуждения развития и прогноза заболевания с соответствующим специалистом.
Жалобы:
У больного ХТ вне зависимости от формы заболевания могут наблюдаться жалобы: нерезко выраженная боль, першение, ощущение инородного в области горла, в частности миндалин, периодический сухой кашель, неприятный запах изо рта (галитоз). Эти жалобы неспецифичны и отмечаются также при хроническом фарингите, патологии гортани, полости рта и зубов. У части больных ХТ жалобы могут вовсе отсутствовать. При декомпенсированной форме могут наблюдаться жалобы системного характера: длительное недомогание, снижение работоспособности продолжительные эпизоды субфебрильной температуры. Системные жалобы также неспецифичны и всегда требуют проведения тщательного обследования больного для исключения других причин и установления обусловленности хроническим тонзиллитом. Кроме того, при декомпенсированной форме ХТ пациенты предъявляют жалобы, соответствующие клинической картине того состояния или заболевания, которое патогенетически связано с ХТ.
Анамнез:
Из анамнеза важны указания на частые респираторные инфекции, особенно – острые тонзиллофарингиты, осложнения в виде паратонзиллита и паратонзиллярного абсцесса, проводимое ранее лечение ХТ и его эффективность, наблюдение и лечение по поводу патогенетически связанных с ХТ заболеваний.
- Рекомендуется выявлять локальные и системные жалобы у детей и взрослых, особенно часто и длительно болеющих респираторными заболеваниями, уточнять анамнез на предмет наличия частых острых тонзиллитов [11,13,23].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4).
Для последующей диагностики формы ХТ (компенсированная или декомпенсированная), установления вида декомпенсации в виде рецидивов ангин имеет значение анамнез в течение последних 3 лет.
Для последующей диагностики формы ХТ (компенсированная или декомпенсированная), установления вида декомпенсации в виде рецидивов ангин имеет значение анамнез в течение последних 3 лет.
Клинические симптомы хронического тонзиллита:
-
клиническое течение болезни, объективные и физикальные обследования пациентов по данной нозологии;
-
основные и дополнительные лабораторные исследования (например, повышение уровня лейкоцитов в крови с указанием цифровых показателей нормы и (или) показателей патологического состояния, по возможности необходимо указать уровни доказанности);
-
основные и дополнительные инструментальные исследования (например, основные - рентгенологические исследование, с интерпретацией результатов и с указанием признаков присущих данной нозологии; дополнительные - эзофагогастродуаденоскопия, с описанием и интерпретацией возможных признаков, влияющих/или начинающих развиваться в данной нозологии, по возможности необходимо указать уровни доказанности);
-
показания для консультации специалистов (профильного специалиста с указанием цели консультации);
Критерии установления диагноза
Диагноз «ХТ» ставится на основании:
-
анамнестических данных о частых респираторных заболеваниях, рецидивах ангин, в том числе с осложнениями, сопутствующих заболеваний сердца, почек, суставов, эндокринных органов, длительного периода немотивированной повышенной утомляемости, снижения работоспособности, длительной субфебрильной температуры;
-
физикального обследования, включающего оценку врачом общего состояния пациента и по данным результатов обследований другими специалистами;
-
лабораторных исследований;
-
инструментального обследования глотки – фарингоскопия. http://www.enthealth.org/conditions/tonsillitis/
Физикальное обследование.
Оценка общего состояния, общий осмотр и фарингоскопия позволяют исключить острое заболевание с поражением глотки.
- Рекомендуется выполнение фарингоскопии детям и взрослым для исключения фарингоскопических признаков острого тонзиллита и выявления местных признаков ХТ [1;11;23].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
Комментарии: к местным признакам острого тонзиллита относятся:
-яркая гиперемия и отек слизистой оболочки нёбных дужек, небных миндалин, задней стенки глотки (реже - мягкого нёба и нёбного язычка);
-экссудат и налеты на небных миндалинах, реже – задней стенке глотки;
-регионарный лимфаденит (увеличение, уплотнение, болезненность при пальпации поднижнечелюстных, задненижнечелюстных, передних и задних шейных лимфатических узлов);
-петехиальная энантема на мягком небе и нёбном язычке.
Местные проявления острого заболевания глотки не позволяют диагностировать ХТ, лишь через 2-3 недели после завершения острого воспаления глотки можно достоверно определить морфологические признаки ХТ [23].
-яркая гиперемия и отек слизистой оболочки нёбных дужек, небных миндалин, задней стенки глотки (реже - мягкого нёба и нёбного язычка);
-экссудат и налеты на небных миндалинах, реже – задней стенке глотки;
-регионарный лимфаденит (увеличение, уплотнение, болезненность при пальпации поднижнечелюстных, задненижнечелюстных, передних и задних шейных лимфатических узлов);
-петехиальная энантема на мягком небе и нёбном язычке.
Местные проявления острого заболевания глотки не позволяют диагностировать ХТ, лишь через 2-3 недели после завершения острого воспаления глотки можно достоверно определить морфологические признаки ХТ [23].
Лабораторные диагностические исследования
Лабораторные методы диагностики: Общий (клинический) анализ крови и мочи, бактериологическое и микологическое исследование посевов со слизистой оболочки миндалин, цитологическое исследование содержимого лакун, не имеют существенного значения в выявлении ХТ, используются для уточнения течения заболевания: формы ХТ, этиологической роли микробного биоценоза, связи с заболеваниями других органов и систем, эффективности проведенного лечения.
- Рекомендовано клинико-лабораторное исследование: общий (клинический) анализ крови, мочи, исследование уровня C-реактивного белка в сыворотке крови, определение содержания ревматоидного фактора в крови, для выявления возможного сопряженного заболевания [1,11,23].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
- Рекомендуется определять содержание антистрептолизина-O в сыворотке крови больным ХТ (детям и взрослым) для выявления внутриклеточной персистенции β-гемолитических стрептококков (преимущественно БГСА) [24].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Высокие показатели АСЛ-О при отсутствии β-гемолитических стрептококков (БГСА) в посевах содержимого лакун небных миндалин и мазков со слизистой оболочки глотки указывают на возможность внутриклеточной персистенции микроорганизмов, что считают подтверждением декомпенсации ХТ. Однако, высокие титры АСЛ-О без наличия клинических симптомов поражения небных миндалин не могут рассматриваться как показание для назначения терапии и требуют проведения микробиологического исследования, включая экспресс-тесты. При внутриклеточном персистировании стрептококков, характерном для ХТ, возбудитель не выявляется с помощью культурального метода. Выделение стрептококков затруднено при наличии в материале гемолитических стафилококков (преимущественно S.aureus), а также при использовании питательных сред с добавлением донорской крови, содержащей антитела к БГСА . Даже однократное применение антибиотиков резко уменьшает вероятность выявления бактериальных возбудителей с помощью культурального метода.
- Рекомендуется бактериологическое исследование отделяемого из зева на стрептококк группы A (Streptococcus gr. A), определение антигена стрептококка группы A (S.pyogenes) в отделяемом верхних дыхательных путей, иммунохроматографическое экспресс- исследование мазка из зева на стрептококки группы A (преимущественно БГСА-инфекцией) .
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: β-гемолитический стрептококкок группы А считается наиболее значимым этиологическим фактором развития ХТ и возникновения патогенетически связанных и БГСА-опосредованных тяжелых заболеваний органов (сердца, почек, суставов, кожи) и систем (сердечно-сосудистая, нервная, эндокринная), а также развития осложнений при рецидивах острого тонзиллита.
Инструментальные диагностические исследования
Обычной фарингоскопии, применяемой врачами первичного звена, как правило, недостаточно для всесторонней оценки состояния небных миндалин на предмет выявления/исключения ХТ. Осмотр выполняется при ярком направленном освещении, достигаемом с помощью специального осветителя, отраженного света от лобного рефлектора, эндоскопа. Используются два шпателя, при необходимости дифференцирования спаек, зондирования лакун – дополнительно пуговчатый или полый зонд. Перед осмотром пациенту рекомендуется в течение 20-30 минут не употреблять пищу, горячие, холодные и газированные напитки, курить, разговаривать при низкой температуре окружающего воздуха и в ветреную погоду. Это позволяет избежать неправильной оценки состояния слизистой оболочки глотки, в частности, транзиторной гиперемии. Использование второго шпателя позволяет выявить патологическое содержимое лакун нёбных миндалин, рубцы и спайки между небными миндалинами и небными дужками.
- Рекомендуется инструментальное обследование - осмотр верхних дыхательных путей с использованием дополнительных источников света, шпателя и зеркал, фарингоскопия, эпифарингоскопия всем детям и взрослым для выявления признаков ХТ .
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: Выявление фарингоскопических признаков является решающим в диагностике ХТ. Диагноз ХТ ставится при наличии двух или более из пяти приведенных выше сочетаний местных признаков хронического воспаления миндалин. Наиболее важным признаком считают наличие в лакунах миндалин жидкого гнойного содержимого, часто с неприятным запахом. Увеличение регионарных лимфатических узлов может быть не связано с ХТ и наблюдаться при других воспалительных процессах в области головы и шеи. Величина миндалин не имеет значения для диагностики ХТ. Однако гипертрофия глоточной и нёбных миндалин в детском возрасте и может способствовать его развитию. Остальные методы диагностики служат для уточнения формы заболевания, выбора лечебных и профилактических мероприятий.
Иные диагностические исследования
Для объективизации хронического тонзиллита были разработаны дополнительные методы диагностики – исследование функции нёбных миндалин, лазерная допплеровская флоуметрия сосудов, тепловизионное обследование, ультразвуковое исследование гортани, аппаратно- программный комплекс инфракрасного исследования слюны пациента, которые пока не получили широкого распространения и отсутствуют объективные доказательства их эффективности.
Дифференциальный диагноз
Дифференциальная диагностика
Дифференциальный диагноз и обоснование дополнительных исследований (четко прописывать с каким диагнозом дифференциальная диагностика и какие критерии):
|
Диагноз
|
Обоснование для дифференциальной диагностики
|
Обследования
|
Критерии исключения диагноза
|
|
Стоматит
|
Поражение слизистой полости рта
|
Сбор анамнеза, Фарингоскопия
|
Фарингоскопическая картина
|
|
Скарлатина
|
Поражение небных миндалин
|
Сбор анамнеза, Фарингоскопия
|
Фарингоскопическая картина
|
|
Острый и хронический фарингит
|
Поражение задней стенки глотки
|
Сбор анамнеза, Фарингоскопия
|
Фарингоскопическая картина
|
|
Новообразования миндалин
|
Поражение небных миндалин
|
Фарингоскопия, биопсия
|
Результат биопсии
|
|
Опухоли глотки
|
Смещение небных миндалин
|
Фарингоскопия, биопсия
|
Результат биопсии
|
Лечение (амбулатория)
Тактика лечения на амбулаторном уровне:
Немедикаментозное лечение (элементы здорового образа жизни, правильного питания, двигательной активности, режим дня и сна, диета (стол№15));
Лечение пациентов с хроническим тонзиллитом в межрецидивном периоде осуществляется с участием врача-оториноларинголога и врача первичного звена (педиатра, терапевта, врача общей практики). Лечение рецидива острого тонзиллита (рецидива в виде ангины) осуществляется на основе клинических рекомендаций по лечению острого тонзилофарингита. Лечение осложнений (паратонзиллита, паратонзиллярного абсцесса и др.) осуществляется на основе соответствующих этим заболеваниям клинических рекомендаций.
Выбор метода лечения ХТ - консервативное и хирургическое, зависит от формы заболевания и клинических проявлений. Перед началом любого вида лечения ХТ рекомендовано провести санацию зубов, околоносовых пазух и носоглотки.
Медикаментозное лечение
Включение в историю болезни лекарственных средств, не зарегистрированных в Республике Узбекистан, не является основанием для покрытия гарантированным объемом бесплатной медицинской помощи и системой обязательного социального медицинского страхования.
Целью консервативного лечения является санация нёбных миндалин, восстановление их функции путем использования патогенетически обоснованных методов лечения и медикаментозных препаратов.
Консервативное лечение показано:
- пациентам с клиническими диагнозами: «Хронический тонзиллит, простая форма» (курсовое лечение – 2 раза в год весной и осенью);
- пациентам с клиническими диагнозами: «Хронический тонзиллит, токсико- аллергическая форма I степени» (курсовое лечение - до 4 раз в год, осуществляется за 1-1.5месяца до ожидаемого рецидива острого тонзиллита);
- пациентам хроническим тонзиллитом декомпенсированной формы с другими видами декомпенсации, при токсико-аллергической форме II степени, если к выполнению хирургического лечения имеются противопоказания.
Консервативное лечение проводится в плановом порядке курсами - в период между рецидивами острого тонзиллита/тонзиллофарингита. Непременным условием эффективности консервативного лечения является дренирование лакун небных миндалин, очищение тонзиллярных складок, карманов от патологического экссудата и детрита.
https://cyberleninka.ru/article/n/etiology-and-conservative-treatment-of-chronic- tonsillitis/viewer
Целью консервативного лечения является санация нёбных миндалин, восстановление их функции путем использования патогенетически обоснованных методов лечения и медикаментозных препаратов.
Консервативное лечение показано:
- пациентам с клиническими диагнозами: «Хронический тонзиллит, простая форма» (курсовое лечение – 2 раза в год весной и осенью);
- пациентам с клиническими диагнозами: «Хронический тонзиллит, токсико- аллергическая форма I степени» (курсовое лечение - до 4 раз в год, осуществляется за 1-1.5месяца до ожидаемого рецидива острого тонзиллита);
- пациентам хроническим тонзиллитом декомпенсированной формы с другими видами декомпенсации, при токсико-аллергической форме II степени, если к выполнению хирургического лечения имеются противопоказания.
Консервативное лечение проводится в плановом порядке курсами - в период между рецидивами острого тонзиллита/тонзиллофарингита. Непременным условием эффективности консервативного лечения является дренирование лакун небных миндалин, очищение тонзиллярных складок, карманов от патологического экссудата и детрита.
https://cyberleninka.ru/article/n/etiology-and-conservative-treatment-of-chronic- tonsillitis/viewer
Общее лечение
Общее лечение проводится одновременно с местным лечением под наблюдением врача первичного звена с учетом рекомендаций врача-оториноларинголога.
- Рекомендовано применение системной антибактериальной терапии у больных ХТ в период ремиссии в следующих ситуациях : подтвержденная БГСА-инфекция по результатам бактериологического посева – назначаются бета-лактамные антибактериальные препараты: пенициллины (АТХ код: J01CR02) повышенные и длительно не снижающиеся показатели АСЛО при отрицательных результатах посевов на БГСА – предпочтение отдаётся макролидам.
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5)
Комментарии: Положение о важной роли микробной флоры миндалин в развитии ХТ разделяют большинство исследователей, подчеркивая, что главным инфекционным агентом при ХТ, как и при остром тонзиллите, является БГСА. Однако отношение к назначению этиотропной системной антибактериальной терапии при ХТ в межрецидивный период существенно различается. ХТ, обусловленный БГСА-инфекцией имеет наиболее неблагоприятное течение, сопровождается частыми рецидивами острого тонзиллита и развитием уже с первых дней тяжелых осложнений (паратонзиллярный абсцесс, гнойный лимфаденит и др.), а также БГСА- обусловленных заболеваний (гломерулонефрит, ревматическая лихорадка и др.) спустя несколько недель после завершения рецидива острого тонзиллита. Как правило, у больного ХТ в анамнезе уже имели место многократные курсы антибактериальной терапии, во время ремиссии патогены находятся в составе биопленок или персистируют в тканях внутриклеточно. Все это не позволяет эффективно осуществить эрадикацию возбудителей, способствует приобретению ими свойств резистентности. Кроме того, системная антибактериальная терапия способствует нарушению микробиома полости рта, верхних дыхательных путей, желудочно- кишечного тракта, может оказывать иммуносупрессивное действие. В связи с этим имеется мнение, что системную антибактериальную терапию период ремиссии, проводить не нужно.
Сторонники противоположного мнения считают факт персистенции патогена в тканях миндалин крайне опасным, создающим условия для возникновения БГСА- вызванных острых заболеваний и осложнений, возникающих часто на фоне «безангинного течения» ХТ. Поэтому высокие и не снижающиеся титры АСЛ-О считают показателем хронической стрептококковой инфекции, требующей назначения соответствующих антибиотиков системно . Приведенные факты и мнения позволяют считать решение о назначении антибактериальной терапии больному ХТ в межрецидивный период крайне важным и ответственным, требующим индивидуального подхода на основе объективных показателей, наблюдения за динамикой клинических симптомов, лабораторных данных и дополнительных исследований в связи с назначенной АБ-терапией. При подтверждении ХТ грибковой этиологии назначаются противогрибковые препараты системного действия внутрь с учетом результатов исследования чувствительности к противогрибковым препаратам .
Сторонники противоположного мнения считают факт персистенции патогена в тканях миндалин крайне опасным, создающим условия для возникновения БГСА- вызванных острых заболеваний и осложнений, возникающих часто на фоне «безангинного течения» ХТ. Поэтому высокие и не снижающиеся титры АСЛ-О считают показателем хронической стрептококковой инфекции, требующей назначения соответствующих антибиотиков системно . Приведенные факты и мнения позволяют считать решение о назначении антибактериальной терапии больному ХТ в межрецидивный период крайне важным и ответственным, требующим индивидуального подхода на основе объективных показателей, наблюдения за динамикой клинических симптомов, лабораторных данных и дополнительных исследований в связи с назначенной АБ-терапией. При подтверждении ХТ грибковой этиологии назначаются противогрибковые препараты системного действия внутрь с учетом результатов исследования чувствительности к противогрибковым препаратам .
Перечень основных лекарственных средств (имеющих 100 % вероятность применения): необходимо указать уровни доказанности
Таблица-1
|
Фармакотерапевтическая группа
|
МНН
лекарственного средства |
Способ применения
|
Уровень доказательности
|
|
|
Антибактериальные препараты (при наличии инфекционного процесса)
|
||||
|
Полусинтетический пенциллинов
|
Амоксициллин + клавулановая кислота
|
20 – 40 мг/кг
3 раза |
А |
|
|
Пенциллин
|
Бензилпенициллин натриевая соль
|
100 – 150 тыс
Ед/кг 4 раза |
А
|
|
|
Цефалоспоринов
|
Цефазолин
|
20–100 мг/кг
2–4 раза |
А
|
|
|
Цефалоспоринов
|
Цефтриаксон
|
20 – 100 мг/кг
1–2 раза |
А
|
|
|
Антисептики
|
||||
|
|
Настойка прополиса, кислота аскорбиновая
|
10% 2–4 раза |
С |
|
Перечень дополнительных лекарственных средств (менее 100 % вероятности применения): необходимо указать уровни доказанности
Таблица-2
|
Фармакотерапевтическая группа
|
МНН
лекарственного средства |
Способ применения
|
Уровень доказательности
|
|
Жаропонижающие, обезболивающие препараты
|
|||
|
НПВС
|
Ибупрофен
|
10 – 30 мг/кг 1 –
3 раза |
А
|
- Рекомендовано применение препаратов природного происхождения – Тонзилгон (Код ATX: R02AA20), оказывающего комплексное действие на ключевые звенья патогенеза ХТ, курсами в межрецидивный период с целью профилактики рецидивов острого тонзиллита, улучшения течения ХТ.
Уровень убедительности рекомендаций С (уровень достоверности доказательств 4).
Комментарии: для получения прогнозируемого клинического эффекта и минимизации нежелательных явлений используются препараты, стандартизованные по составу и содержанию биологически активных веществ, имеющие доказательные исследования.
Комплексное действие включает противовоспалительное, иммуномодулирующее, антибактериальное, противовирусное. Следует придерживаться рекомендованных дозировок, кратности, длительности приема, возрастных ограничений.
Комплексное действие включает противовоспалительное, иммуномодулирующее, антибактериальное, противовирусное. Следует придерживаться рекомендованных дозировок, кратности, длительности приема, возрастных ограничений.
Местное лечение
- Местное лечение проводится врачом-оториноларингологом и является важной составной частью курса консервативной терапии ХТ в межрецидивный период. Рекомендуется промывание лакун небных миндалин в межрецидивный период для санирования небных миндалин и уменьшения выраженности хронического воспаления [1; 13; 22; 29].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: Промывание лакун небных миндалин осуществляется курсами по 10 ежедневных или проводимых через день процедур. Следует учитывать возможную микротравматизацию тканей. Позволяет оценить содержимое лакун миндалин, миндаликовых складок, карманов между миндалинами и дужками, наиболее щадящим образом его удалить, ввести лекарственный препарат. Процедура выполняется врачом-оториноларингологом.
Для промывания используется стерильные растворы: натрия хлорид**; растворы антисептиков, противогрибковых препаратов системного действия и др. При использовании антисептиков следует придерживаться разрешенных доз и возрастных ограничений в связи с определенной токсичностью некоторых из них и учитывать возможность развития аллергических реакций (препараты йода). Смазывание нёбных миндалин осуществляется курсом 10-15 процедур как самостоятельная санирующая процедура или сразу после промывания миндалин для профилактики острого воспаления.
Для промывания используется стерильные растворы: натрия хлорид**; растворы антисептиков, противогрибковых препаратов системного действия и др. При использовании антисептиков следует придерживаться разрешенных доз и возрастных ограничений в связи с определенной токсичностью некоторых из них и учитывать возможность развития аллергических реакций (препараты йода). Смазывание нёбных миндалин осуществляется курсом 10-15 процедур как самостоятельная санирующая процедура или сразу после промывания миндалин для профилактики острого воспаления.
- Рекомендуется проведение терапии антисептиками, дезинфицирующими средствами и прочими препаратами антисептиками в виде полосканий, инсуффляций, ингаляций, а также таблеток и пастилок для рассасывания с целью санирования небных миндалин, уменьшения выраженности хронического воспаления (Коды ATX: D08A, R02AA20) [31,32].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Местные антисептики при курсовом лечении ХТ назначаются с целью воздействия на патогенную и условно патогенную флору миндалин. Следует учитывать их преимущественно поверхностное или неглубокое действие проникновение в ткани. Учитывая определенную токсичность некоторых из них (хлоргексидин** – код АТХ: D08AC02) и возможность развития аллергических реакций (препараты йода, сульфаниламиды) следует придерживаться разрешенного дозирования, кратности, длительности приема, возрастных ограничений.
Физиотерапевтическое лечение применяется в терапии ХТ в межрецидивный период. Может использоваться как самостоятельный метод общего (на поверхность тела или его частей) и местного (на область миндалин и регионарных лимфатических узлов) воздействия: ультрафиолетовое излучение, ультразвуковую, магнито-, лазеро-, свето- терапию и др. С помощью физиотерапевтических устройств облегчается введение лекарственых веществ в ткани. Процедуры проводятся врачом- физиотерапевтом.
- Рекомендуется местное физиотерапевтическое воздействие для повышения общей резистентности организма пациентов с ХТ во время курсового противорецидивного лечения с целью усиления противовоспалительного, гипосенсибилизирующего, иммуностимулирующего действия.
Комментарии: курс промываний лакун миндалин должен проводиться перед физиопроцедурами (воздействие магнитными полями при патологии полости рта и зубов, воздействие высокоинтенсивным импульсным магнитным полем, воздействие магнитными полями, магнитофорез, гелиовоздействие, воздействие лазерным низкоинтенсивным излучением на область зева, воздействие коротким ультрафиолетовым светом при заболеваниях верхних дыхательных путей, воздействие низкоинтенсивным лазерным излучением при заболеваниях верхних дыхательных путей).
Во время курса промываний лакун миндалин на поверхность небных миндалин может быть назначено воздействие коротким ультрафиолетовым излучением (КУФ).
Используется введение лекарственных веществ в ткани миндалин и регионарных лимфатических узлов с помощью различных физических методов воздействия – низкочастотного ультразвука, гелий-неонового лазера и др.
Во время курса промываний лакун миндалин на поверхность небных миндалин может быть назначено воздействие коротким ультрафиолетовым излучением (КУФ).
Используется введение лекарственных веществ в ткани миндалин и регионарных лимфатических узлов с помощью различных физических методов воздействия – низкочастотного ультразвука, гелий-неонового лазера и др.
Хирургическое вмешательство:
Наиболее радикальным и эффективным хирургическим методом лечения ХТ считается двусторонняя экстракапсулярная тонзиллэктомия.
- Рекомендуется хирургическое лечение – двусторонняя тонзиллэктомия больным ХТ в межрецидивный период с целью радикальной элиминации хронического очага инфекции в нёбных миндалинах.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Показания к назначению двусторонней тонзиллэктомии:
-
ХТ формы ТАФ I-II;
-
Неэффективность повторных (2-3 раза в год) тщательно проведенных курсов консервативного лечения у больных ХТ простой формы и формы ТАФ I;
-
Синдром остановки дыхания во сне
-
Гнойные осложнения патологии
-
Нарушения глотания
Противопоказания к двусторонней тонзиллэктомии Абсолютные:
-
болезни крови (гемофилия, лейкозы, геморрагические диатезы);
-
наличие аномальных сосудов в глотке (пульсация боковой стенки глотки);
-
тяжелые заболевания сердца с выраженной сердечной недостаточностью II-III степени;
-
хронические заболевания почек с выраженной почечной недостаточностью;
-
тяжелая форма сахарного диабета, при наличии кетонурии;
-
тяжелые прогрессирующие заболевания печени;
-
тяжелые нервно-психические заболевания;
-
злокачественные опухоли;
-
ВИЧ-инфекция;
-
активная форма туберкулеза.
Относительные:
-
период острых инфекционных заболеваний, наличие продромальных признаков детских инфекций и ближайший период после перенесенного острого инфекционного заболеваний (2-3 недели);
-
острые воспалительные заболевания и обострения хронических воспалительных заболеваний, в том числе и ЛОР-органов;
-
период эпидемических вспышек гриппа и инфекционных заболеваний;
-
перед и во время менструаций у женщин;
-
закрытые, неактивные формы туберкулёза;
-
преходящая тромбопения;
-
сахарный диабет, не тяжелые формы;
-
кариозные зубы.
https://www.mediasphera.ru/issues/vestnik- otorinolaringologii/2022/3/downloads/ru/1004246682022031072
Комментарии: Операция двусторонняя тонзиллэктомия выполняются под местным или общим (наркоз) обезболиванием. Чаще применяют методику экстракапсулярного удаления с помощью обычного хирургического инструментария. Применяются также новые методики - крио-, ультразвуковая, моно- и биполярная диатермическая, лазерная, холодноплазменная тонзиллэктомия.
Комментарии: Операция двусторонняя тонзиллэктомия выполняются под местным или общим (наркоз) обезболиванием. Чаще применяют методику экстракапсулярного удаления с помощью обычного хирургического инструментария. Применяются также новые методики - крио-, ультразвуковая, моно- и биполярная диатермическая, лазерная, холодноплазменная тонзиллэктомия.
Комментарии: Двусторонняя экстракапсулярная тонзиллэктомия считается наиболее эффективным методом лечения ХТ.
Наиболее частым осложнением двусторонней тонзиллэктомии является глоточное кровотечение из тонзиллярной ниши, возникающее во время операции или в первые 5-7 дней после операции. Послеоперационные глоточные кровотечения возможны даже на 8-15-е сутки после тонзиллэктомии, что обосновывает необходимость наблюдения пациента после выполнения ему операции до полного очищения тонзиллярных ниш от фибринозного налета и начала эпителизации. Первые 5-7 дней пациент проводит в стационаре, затем – выписывается под наблюдение поликлиники и освобождается от работы еще на 5-7 суток, выдается больничный лист. Применение лазерных методик позволяет уменьшить риск послеоперационного кровотечения, выраженность болевого синдрома.
Возможные послеоперационные осложнения (после двусторонней тонзилэктомии):
-
глоточное кровотечение;
-
обструкция дыхательных путей;
-
отек легких;
-
абсцесс и ателектаз легкого;
-
пневмония;
-
подкожная эмфизема;
-
острые воспалительные процессы окружающих тканей и органов: эҳтиёжьного пространства, корня языка, дна полости рта, регионарных (зачелюстных) и шейных лимфатических узлов;
-
гнойный медиастинит;
-
тромбофлебит лицевой и яремной вен;
-
тромбоз синусов мозговых оболочек;
-
абсцесс мозга;
-
менингит;
-
тонзиллогенный сепсис с образованием гнойных метастатических очагов;
-
постанестезиологические или травматические параличи (полные и неполные) нервов или их ветвей – подъязычного, блуждающего, симпатического;
-
небно-глоточная недостаточность;
-
длительная боль в горле;
-
потеря массы тела.
Дальнейшее ведение. Пациентам, перенесшим двустороннюю тонзилэктомию, показано ограничение физической нагрузки в течение одного месяца; Соблюдение режима сна и отдыха, общеукрепляющая терапия.
Лечение (стационар)
Тактика лечения на стационарном уровне:
Карта наблюдения пациента, маршрутизация пациента (схемы, алгоритмы)
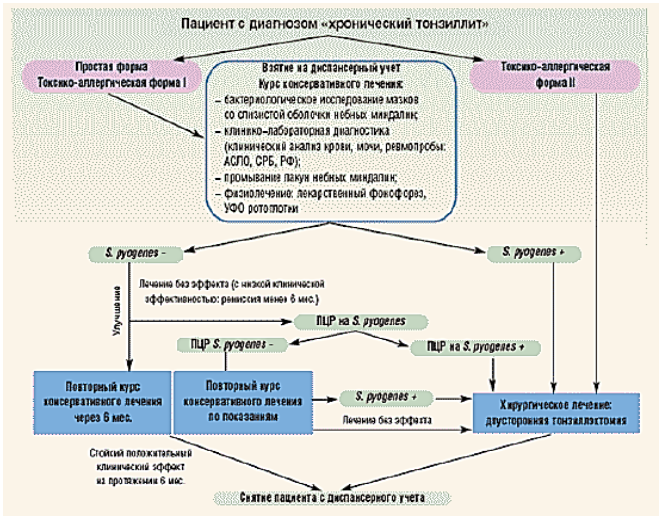
Немедикаментозное лечение (элементы здорового образа жизни, правильного питания, двигательной активности, режим дня и сна, диета (стол № 15));
Лечение пациентов с хроническим тонзиллитом в межрецидивном периоде осуществляется с участием врача-оториноларинголога и врача первичного звена (педиатра, терапевта, врача общей практики). Лечение рецидива острого тонзиллита (рецидива в виде ангины) осуществляется на основе клинических рекомендаций по лечению острого тонзилофарингита. Лечение осложнений (паратонзиллита, паратонзиллярного абсцесса и др.) осуществляется на основе соответствующих этим заболеваниям клинических рекомендаций.
Выбор метода лечения ХТ - консервативное и хирургическое, зависит от формы заболевания и клинических проявлений.
Перед началом любого вида лечения ХТ рекомендовано провести санацию зубов, околоносовых пазух и носоглотки.
Выбор метода лечения ХТ - консервативное и хирургическое, зависит от формы заболевания и клинических проявлений.
Перед началом любого вида лечения ХТ рекомендовано провести санацию зубов, околоносовых пазух и носоглотки.
Госпитализация
Организация оказания медицинской помощи, показания к госпитализации и выписке.
Организация медицинской помощи осуществляется согласно Алгоритму ведения пациента. Лечение в большинстве случаев осуществляется амбулаторно, врачом - оториноларингологом.
Стойкой ремиссии терапии можно добиться на фоне комплексной терапии. Неэффективность лечения, подозрение на гнойное осложнение (паратонзиллярный, ретрофаренгиальный абсцесс, гнойный лимфаденит), атипичная фарингоскопическая картина (подозрение на новообразование), необходимость хирургического вмешательства (дренирование абсцесса, биопсия, тонзиллэктомия) являются показанием для госпитализации в соответствующее хирургическое отделение.
Стойкой ремиссии терапии можно добиться на фоне комплексной терапии. Неэффективность лечения, подозрение на гнойное осложнение (паратонзиллярный, ретрофаренгиальный абсцесс, гнойный лимфаденит), атипичная фарингоскопическая картина (подозрение на новообразование), необходимость хирургического вмешательства (дренирование абсцесса, биопсия, тонзиллэктомия) являются показанием для госпитализации в соответствующее хирургическое отделение.
Показания для госпитализации в медицинскую организацию:
- выполнение двусторонней тонзиллэктомии - госпитализация в оториноларингологическое отделение стационара в плановом порядке
Показания к выписке пациента из медицинской организации:
-
завершение лечения в оториноларингологическом отделении после выполнения двусторонней тонзиллэктомии на 5-7-е сутки после операции при неосложненном течении.
Показания для экстренной госпитализации:
1. Осложнение хронического тонзиллита проявляющийся тонзиллогенным сепсисом и тонзиллогенной интоксикацией;
2. Паратонзиллярный абсцесс;
3. Сопутствующие кровотечения из нёбных миндалин.
Информация
Источники и литература
-
Клинические протоколы, руководства, рекомендации Министерства здравоохранения Республики Узбекистан 2024
- Клинические протоколы, руководства, рекомендации Министерства здравоохранения Республики Узбекистан 2024 - 1. Хронический тонзиллит / А.И.Крюков, Н.Л.Кунельская, Г.Ю.Царапкин, А.С.Товмасян - М.: ГОЭТАР-Медиа, 2019. -112с. 2. Цветков, Э.А. Аденотонзиллиты и их осложнения. Лимфоэпителиальное глоточное кольцо в норме и патологии / Э.А.Цветков. – СПб.: ЭЛБИ, 2003. - 123с. 3. Петрова, Н.Н. Оториноларингология в праСТике семейного врача / Н.Н.Петрова, А.Н.Пащинин. – СПб.: СПбГМА им.И.И.Мечникова, 2010. – 248с. 4. Пальчун, В.Т. Воспалительные заболевания глотки: руководство для врачей / В.Т.Пальчун, Л.А. Лучихин, А.И. Крюков. – М.: «ГЭОТАР- Медиа», 2012. – 288с. 5. Бухарин, О.В. Экология микроорганизмов человека / под ред О.В.Бухарина. – Екатеринбург: УрО РАН, 2006. – 480с. 6. Дроздова, М.В. Лимфопролиферативный синдром у детей с заболеваниями верхних дыхательных путей (этиология, патогенез, клиническая и лабораторная диагностика): автореферат дисс. … доСТ. мед. наук.- СПб, 2010. – 48с. 7. Хафизова, Ф.А. Клинико-лабораторное и иммуно-метофологическое обоснование таСТики лечения разных клинических форм хронического тонзиллита: автореферат дисс. … доСТ. мед. наук. - Москва, 2012. – 45с. 8. Хронический тонзиллит и ангина. Иммунологические и клинические аспекты [Текст] / под ред. С.А.Карпищенко, С.М. Свистушкина. – Изд-е 3-е. –СПб.: Диалог, 2017. – 264с. 9. Черныш, А.В. О патогенезе хронического тонзиллита / А.В.Черныш, В.Р.Гофман, Э.Р.Мелконян // Российская оториноларингология. – 2002. - № 2 (2). – С.51-57. 10. Гофман, В.Р. Хронический тонзиллит [Текст] / В.Р.Гофман, А.В.Черныш, В.В.Дворянчиков. – М.: ТЕХНОСФЕРА, 2015. – 144с. 11. Оториноларингология: Учебник. 3-е изд. перераб. и доп. / В.Т.Пальчун, М.М.Магомедов, Л.А.Лучихин. – М.: ГЭОТАР-Медиа, 2016. 12. Бродовская, О.Б. Клинико-иммунологическая оценка эффективности местного лечения хронического тонзиллита рекомбинантным интерлейкином-1-β (Беталейкином): автореферат дисс. … канд. мед. Наук / О.Б.Бродовская. – СПб, 2004. – 22с. 13. Оториноларингология: Национальное руководство, краткое издание / под ред. чл.-кор. В.Т.Пальчуна. - . – М.: ГЭОТАР-Медиа, 2014. 14. Карнеева, О.В. Протоколы диагностики и лечения острых тонзиллофарингитов Карнеева О.В., / О.В. Карнеева, Н.А. Дайхес, Д.П. Поляков // Русский медицинский журнал «Оториноларингология".- 2015.- № 6.- С.307-311. 15. Оториноларингология: Учебник / В.В.Вишняков. – М.: ГЭОТАР-Медиа, 2014. 19. Шульга, А.И. факторы риска в формировании хронического тонзиллита в условиях промышленного города: Автореферат дисс. … канд. мед. наук. – Оренбург, 2005. – 25с. 20. V. Popovych, I. Koshel, A. Malofiichuk et al. A randomized, open-label, multicenter, comparative study of therapeutic efficacy, safety and tolerability of BNO 1030 extract, containing marshmallow root, chamomile flowers, horsetail herb, walnut leaves, yarrow herb, oak bark, dandelion herb in the treatment of acute nonbacterial tonsillitis in children aged 6 to 18 years. Am J Otolaryngol. 40 (2019). 265–273. 22. Mальцева, Г.С. Современные этиологические, патогенетические и клинические основы диагностики и лечения хронического тонзиллита: автореферат дисс. … доСТ. мед. наук. - СПб, 2008. – 46с. 23. Вахрушев, С.Г. Комплексное хирургическое лечение хронического тонзиллитта / С.Г.Вахрушев, Г.И.Буренков // Новости отоиноларинглогии и логопатологии. – 2002. - №2(3). – С.70-73. 24. Palm J, Kishchuk VV, Ulied À et al. Effectiveness of an add-on treatment with the homeopathic medication SilAtro-5-90 in recurrent tonsillitis: An international, pragmatic, randomized, controlled clinical trial. Complementary Therapies in Clinical Practice. 28 (2017). P.181-191. 25. Крючко, Т.А. Результаты клинических исследований по применению Тонзилотрена у детей с хроническими тонзиллитами / Т.А.Крючко, Т.В. Шпехт // Детский врач.- 2010.- 5(7).- С. 54-58. 26. Рязанцев, С. В. Предварительные результаты Российской национальной п6рограммы «Хронический тонзиллит» / С.В.Рязанцев, С.А.Артюшкин, Н.В.Еремина, С.А.Еремин // Российская оториноларингология.- 2019.- 18(3).- С.92–102. 27. Никифорова, Г.Н. эффективность применения комплексных топических репаратов у пациентов с воспалительными заболеваниями глотки / Г.Н. Никифорова, В.М. Свистушкин, Д.Б.Биданова, К.Б. Волкова // Медицинский Совет. ЛОР. - 2017.- №8.- С.8-12. 28. Гуров, А. В. Местная терапия воспалительных заболеваний ротоглотки / А. В. Гуров, М. А. Юшкина, О. А. Гусева // Трудный пациент. – 2018. – Т. 16. – № 3. – С. 41-46. 29. Максудова Г. А. К диагностике хронического тонзиллита // Наука и практика в оториноларингологии: материалы III Рос. науч.-практ.конф. // Вестник оториноларингологии. 2004. С. 115. Мальцева Г. С. Современные этиологические, патогенетические и клинические основы диагностики и лечения хронического тонзиллита: автореф. дис. … докт. мед. наук. СПб., 2008. 46 с. 30. Tonsilotren in chronic tonsillitis: Results of a randomised, international, controlled clinical trial. / Jürgen Palm, Vasyl Kishchuk, Thomas Keller, Stephan Weber, Sabine De Jaegere, Petra Klement // European Journal of Integrative Medicine 8S. 2016. Р. 37. 31. Palm J, Kishchuk VV, Ulied À et al. Effectiveness of an add-on treatment with the homeopathic medication SilAtro-5-90 in recurrent tonsillitis: An international, pragmatic, randomized, controlled clinical trial. //Complementary Therapies in Clinical Practice, Volume 28, Issue null, Pages 181–191.
Информация
В разработке клинического протокола и стандарта внесли вклад: По организации процесса члены рабочей группы по направлению оториноларингологии:
-
Хасанов У.С. зав.кафедрой кафедры Оториноларингология ТМА, д.м.н., профессор;
-
Эргашев У.М. доцент кафедры Оториноларингология ТМА, к.м.н.,
-
Амонов Ш.Э зав.кафедрой кафедры Оториноларингологии ТашПМИ, д.м.н., профессор;
-
Арифов С.С. зав.кафедрой кафедры Оториноларингологии ТашИУВ, д.м.н., профессор;
-
Ботиров А.Ж. ассистент кафедры Оториноларингологии ТМА, к.м.н.,
-
Шаумаров А.З. к.м.н., старший преподаватель кафедры Оториноларингологии ТМА,
-
Жуманов Д.А. ассистент кафедры Оториноларингологии ТМА, к.м.н.,
-
Джабборов Н.Н.ассистент кафедры Оториноларингологии ТМА,
-
Абдуллаев У.П., ассистент кафедры Оториноларингологии ТМА.
Список основных авторов, дополнительного коллектива авторов (Ф.И.О., Место работы, звание/должность);
-
Хасанов У.С. зав.кафедрой кафедры Оториноларингология ТМА, д.м.н., профессор;
-
Эргашев У.М. доцент кафедры Оториноларингология ТМА, к.м.н.,
-
Шаумаров А.З. к.м.н., старший преподаватель кафедры Оториноларингологии ТМА;
-
Шодмонов Ш.А., врач оториноларинголог высшей категории РСНПМЦОиЗГШ
-
Джангиров Т.Г., врач оториноларинголог первой категории РСНПМЦОиЗГШ
-
Хуснутдинов Р.А., врач оториноларинголог РСНПМЦОиЗГШ
-
Уринов Т.Ш., врач оториноларинголог РСНПМЦОиЗГШ
Рецензенты:
Внешний Генеральный секретарь ассоциации Оториноларингологов Республики Казахстан, заведующий Центра оториноларингологии, главный внештатный оториноларинголог Республики Казахстан, д.м.н., профессор Мухамадиева Г.А.
Внутренний: Шамсиев Д.Ф. зав.кафедрой кафедры Оториноларингология ТГСИ, д.м.н., профессор;
- Обсуждено в заседание ассоциация отоларингологии, хирургии головы и шеи Узбекистан, протокол №2, от 24 10.2023г.;
Внутренний: Шамсиев Д.Ф. зав.кафедрой кафедры Оториноларингология ТГСИ, д.м.н., профессор;
- Обсуждено в заседание ассоциация отоларингологии, хирургии головы и шеи Узбекистан, протокол №2, от 24 10.2023г.;
Экспертная оценка со стороны специалистов Экспертной группы при Министерстве здравоохранения Республики Узбекистан:
Ашуров А.М. д.м.н., доцент кафедры «Оториноларингология» ТашИУВ главный эксперт Уз Минздрава по ЛОР специальности
Экспертная оценка со стороны специалистов Экспертной группы при Министерстве здравоохранения Республики Узбекистан:
Экспертная оценка со стороны специалистов Экспертной группы при Министерстве здравоохранения Республики Узбекистан:
Данный клинический протокол и стандарт был разработан при организационной и методической поддержки под руководством заместителя министра д.м.н., Ф.Шарипова, Начальника управления медицинского страхования Ш.Алмарданова, начальника отдела разработки клинических протоколов и стандартов д.м.н. С.Убайдуллаевой, Главных специалистов отдела разработки клинических протоколов и стандартов Ш.Нуримова, С.Усманова и Г.Джумаевой.
Сокращения, используемые в протоколе:
|
АСЛ-О
|
антистрептолизин-О
|
|
БГСА
|
бета-гемолитический стрептококк группы А
|
|
МКБ 10
|
международная классификация болезней 10 пересмотра
|
|
НПВП
|
нестероидные противовоспалительные препараты
|
|
РФ
|
ревматоидный фактор
|
|
СРБ
|
С-реактивный белок
|
|
ТЭ
|
двусторонняя тонзиллэктомия
|
|
ХТ
|
хронический тонзиллит
|
Шкала уровня доказательности, на основе доказательной медицины:
|
А |
Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию.
|
|
В |
Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию.
|
|
С |
Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+).
Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
|
D
|
Описание серии случаев или неконтролируемое исследование или мнение экспертов.
|
Организационные аспекты протокола:
1) информация об отсутствиии конфликта интересов: отсутствует
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.