Транзиторная ишемическая атака
 Версия: Клинические протоколы МЗ РК - 2023 (Казахстан)
Версия: Клинические протоколы МЗ РК - 2023 (Казахстан)
Преходящие транзиторные церебральные ишемические приступы [атаки] и родственные синдромы (G45)
Неврология
Общая информация
Краткое описание
Одобрено
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «01» июня 2023 года
Протокол №182
КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
ТРАНЗИТОРНАЯ ИШЕМИЧЕСКАЯ АТАКА
Транзиторная ишемическая атака - преходящие неврологические нарушения, вызванной очаговой ишемией головного мозга или сетчатки, продолжительностью обычно менее одного часа без признаков инфаркта по данным нейровизуализации (МРТ-DWI) [1-7].
ТИА – преходящие эпизоды неврологической дисфункции, обусловленные региональной ишемией тканей головного мозга, спинного мозга или сетчатки, но не приводящие к развитию инфаркта ишемизированного участка (без указания времени!) [8]. Диагноз ТИА по современной концепции факторов риска и патогенеза ассоциирован с атеротромботическим либо кардиоэмболически подтипами ишемического инсульта.
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10:

Дата разработки/пересмотра протокола: 2013 год (пересмотр в 2022 год).
Пользователи протокола: неврологи, анестезиологи-реаниматологи, врачи общей практики, кардиологи, врачи скорой помощи, врачи лучевой диагностики, врачи функциональной диагностики, ангиохирурги, нейрохирурги, эндокринологи, офтальмологи.
Категория пациентов: взрослые (больные с преходящим нарушением мозгового кровообращения).
Шкала уровня доказательности:

Классификация
Классификация: нет.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ**
Диагностические критерии:
NB! Врач невролог проводит сбор жалоб и анамнеза с уточнением точного времени появления и регресса неврологической симптоматики.
Факторы риска ТИА:
Корригируемые:
артериальная гипертензия;
курение;
патология сердца;
патология магистральных артерий головы;
Некорригируемые:
нарушения липидного обмена;
сахарный диабет;
гемостатические нарушения;
злоупотребление алкоголем и наркотиками;
прием оральных контрацептивов;
мигрень;
открытое овальное окно.
Некорригируемые:
пол;
возраст;
этническая принадлежность;
наследственность.
Возможные жалобы при поступлении:
Физикальное обследование:
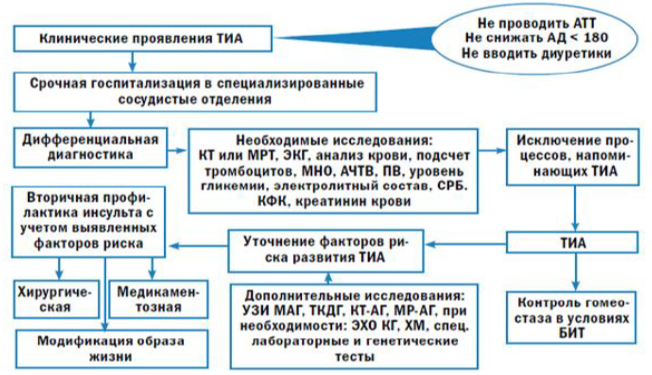
Диагностический алгоритм:
Жалобы:
Возможные жалобы при поступлении:
Преходящая (обычно от нескольких минут до часа) общемозговая (головная боль, тошнота, рвота, нарушение сознания, судорожный приступ) или очаговая неврологическая симптоматика, зависящая от бассейна поражения (головокружение, шаткость, неустойчивость при ходьбе, двоение, асимметрия лица, нарушение речи, слабость и/или онемение в конечностях, нарушения зрения).
Симптомы ТИА:
онемение или слабость лица, руки или ноги, чаще на одной стороне тела;
внезапное появление проблем с речью или пониманием речи;
внезапное появление проблем со зрением;
головокружение, нарушение координации движений и равновесия;
появление сильной головной боли по неизвестной причине.
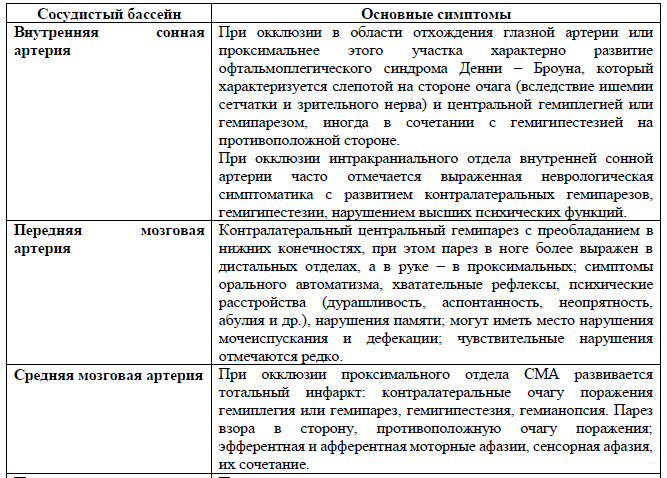
Основные симптомы:
Клиническая картина транзиторных ишемических атак характеризуется преходящими очаговыми неврологическими симптомами и зависит от бассейна нарушения кровообращения мозга (каротидный – преходящими моно – или гемипарезами, чувствительными нарушениями, расстройствами речи, преходящее нарушение зрения на один глаз или вертебро-базилярный – преходящее вестибулярные и мозжечковые расстройства (системное головокружение, тошнота, атаксия), невнятность речи (дизартрия), онемение на лице, диплопия, одностороннее или двусторонние двигательные и чувствительные расстройства, гемианопсия или преходящее нарушение зрения на оба глаза.
В большинстве случаев диагноз ТИА ставится ретроспективно, так как на момент осмотра больного специалистом очаговая неврологическая симптоматика у него отсутствует. В связи с этим необходимы тщательный сбор анамнеза и знание клинических проявлений ТИА [1-7, 9,10,15].



Анамнез заболевания:
время начала и регресса симптомов заболевания: (часы, минуты);
наличие в анамнезе подобных пароксизмальных состояний ранее;
наличие в анамнезе перенесенных нарушений мозгового кровообращения;
наличие в анамнезе артериальной гипертензии;
наличие окклюзирующих и стенозирующих поражений магистральных сосудов головы;
наличие в анамнезе патологии сердца;
наличие в анамнезе сахарного диабета;
наличие в анамнезе заболеваний крови;
наличие в анамнезе системных заболеваний соединительной ткани;
наследственный анамнез;
наличие вредных привычек.
Физикальное обследование:
описание соматического статуса;
описание неврологического статуса с оценкой по шкале NIHSS (приложение оценка соматического статуса.
Лабораторные исследования:
ОАК с гематокритом и подсчетом тромбоцитов;
коагулограмма: МНО, АЧТВ, ПТВ фибриноген;
глюкоза крови;
биохимический анализ крови: общий холестерин, ЛПВП, ЛПНП, бета – липопротеиды, триглицериды; печеночные трансаминазы, общий, прямой билирубин, мочевина, креатинин;
электролиты крови (калий, натрий, кальций, хлориды);
определение антинуклеарного фактора антител к кардиолипинам, фосфолипидам, LE- клеток;
тропониновый тест;
Д-димер;
белковые фракции;
гликемический профиль;
гликозированный гемоглобин;
СРБ;
КФК;
гомоцистеин.
Инструментальное исследование:
ЭКГ (для исключения нарушение ритма, и другой патологии сердца);
СМАД (для выявления артериальной гипертензии);
Холтеровское суточное мониторирование ЭКГ (для выявления ФП);
УЗДГ экстракраниальных сосудов головы или дуплексное сканирование (для выявления стеноза сосудов БЦА);
транскраниальная доплерография церебральных артерий (для выявления стеноза сосудов).
КТ головного мозга (для исключения инсульта);
церебральная ангиография;
ЭЭГ при наличии судорожного синдрома;
суточное мониторирование АД;
УЗИ сердца показано пациентам с наличием кардиальной патологии в анамнезе, выявленной при объективном исследовании или по данным ЭКГ, при подозрении на кардиоэмболический генез ТИА;
УЗИ сердца с пузырьковым контрастированием (Buble-тест) для исключения правого-левого шунта (ДМПП, ООО) при диагностически неясных случаях;
МРТ (DWI) головного мозга в диагностически неясных случаях для исключения других возможных причин преходящих неврологических нарушений (опухоль мозга, небольшое внутримозговое кровоизлияние, травматическая субдуральная гематома и др.);
МСКТА или МРА или КТА для диагностики окклюзии или стеноза экстра- и(или) интракраниальных артерий головы (при наличии оборудования).
Показания для консультации специалистов:
консультация кардиолога при артериальной гипертензии, нарушениях сердечного ритма, при подозрении на острый коронарный синдром, а также для разработки программы вторичной индивидуальной профилактики;
консультация нейрохирурга при выявленных стено-окклюзирующих поражениях магистральных сосудов шеи и интракраниальных артерий с целью определения показаний для операций;
консультация ангиохирурга при выявленных стенозирующих поражениях магистральных сосудов шеи с целью определения показаний для реконструктивных операций;
консультация офтальмолога для исключения признаков отека на глазном дне, проведение периметрии для определения полей зрения;
консультация ревматолога с целью исключения системных/аутоимунных заболеваний и назначение соответствующих методов исследования и лечения;
консультация эндокринолога с целью коррекции гипергликемии и для разработки программы вторичной индивидуальной профилактики у больных сахарным диабетом;
консультация гематолога при наличии коагулопатий.
Диагностический алгоритм:

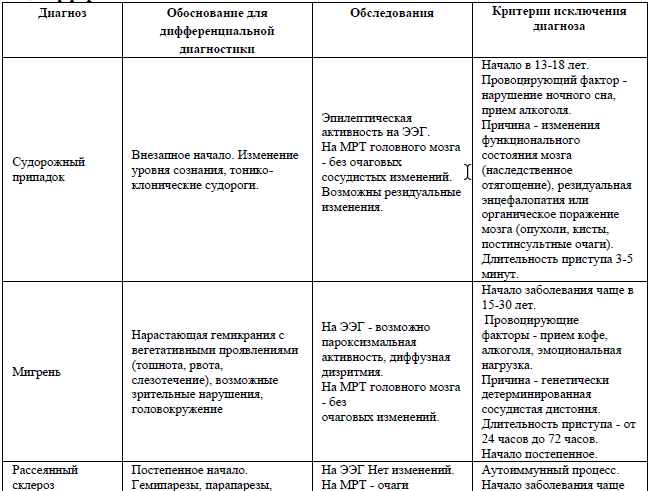
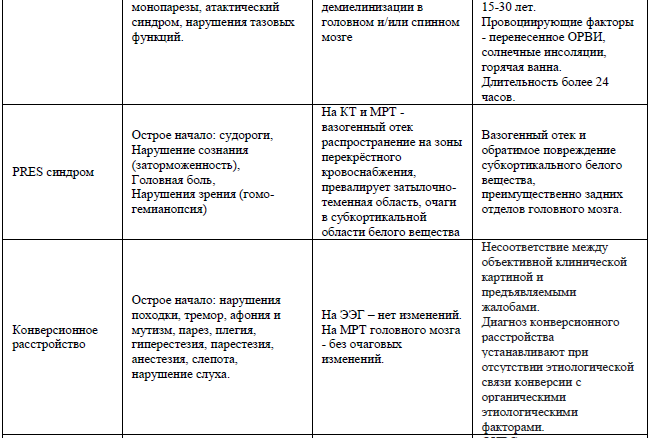
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований:
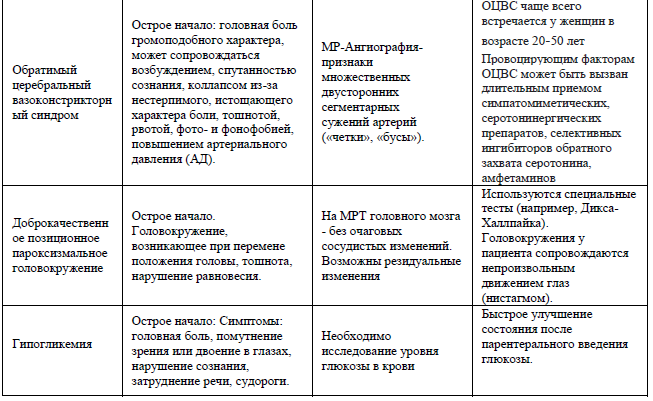
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ***
Тактика лечения: при подозрении на ТИА рекомендуется незамедлительный вызов скорой неотложной медицинской помощи.
Немедикаментозное лечение: нет.
Медикаментозное лечение: нет.
Хирургическое вмешательство: нет.
Дальнейшее ведение: Профилактика ТИА является одновременно первичной профилактикой ишемического инсульта, вследствие общности этиологии и патогенетических механизмов, и направлена на устранение факторов риска.
Факторы риска - различные клинические, биохимические, поведенческие и другие характеристики, свойственные отдельному человеку (отдельным популяциям), а также внешние воздействия, наличие которых указывает на повышенную вероятность развития определенного заболевания.
Провести оценку пациента по шкале АBCD2 (приложение 1) [4,5,20].
Основные направления первичной профилактики ТИА и ишемического инсульта:
Модификация поведенческих факторов риска (прекращение курения, злоупотребление алкоголем, интенсификация физической активности (Класс III, УД-В) [7], нормализация массы тела (Класс III, УД-В) [7], ограничение потребления поваренной соли (Класс III, УД-В) [7].
Индикаторы эффективности лечения:
доставка пациента в течение 40 минут в инсультный центр.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ**
карта наблюдения пациента, маршрутизация пациента:
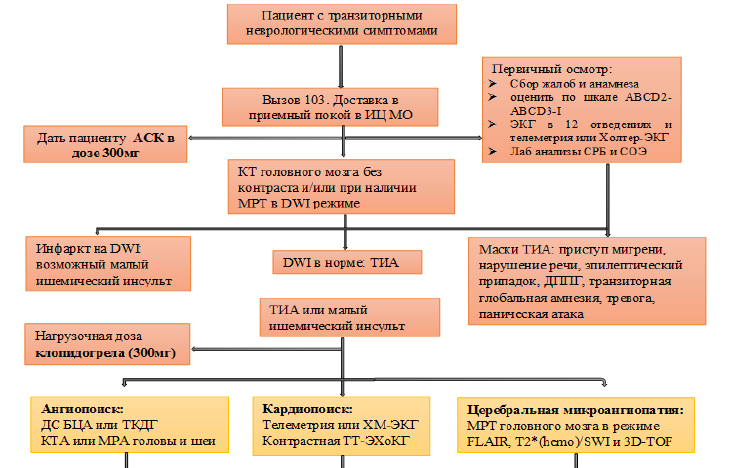

(Pierre Amarenco, M.D. Transient Ischemic Attack ,n engl j med 382;20 nejm.org May 14, 2020)
Немедикаментозное лечение:
Режим III;
Диета №9,10,12.
Медикаментозное лечение:
Провести оценку пациента по шкале АBCD3-І (приложение 2) [4,5,20].
Поддержание адекватного уровня АД:
• У пациентов с артериальной гипертензией, перенесших инсульт или ТИА, эффективно для снижения АД и снижения риска повторного инсульта назначение тиазидных диуретиков, и АПФ или блокаторы рецепторов ангиотензина II. (класс I, УД - А) [2].
• У пациентов с артериальной гипертензией, перенесших инсульт или ТИА, рекомендуется целевое значение офисного АД <130/80 мм.рт.ст., чтобы снизить риск повторного инсульта и сосудистых событий. (класс I, УД - В) [2].
• У пациентов с артериальной гипертензией, перенесших инсульт или ТИА, рекомендуются индивидуальные схемы приема лекарств, учитывающие сопутствующие заболевания, фармакологический класс агента и предпочтения пациента, чтобы максимизировать эффективность лекарственного средства. (класс I, УД-В) [2].
• У пациентов без артериальной гипертензии, перенесших инсульт или ТИА и имеющих среднее офисное АД ≥130 / 80 мм.рт.ст., лечение гипотензивными препаратами может быть полезным для снижения риска повторного инсульта, ВЧГ и других сосудистых событий. (класс IIа, УД-В) [2].
• Выбор препаратов для контроля артериального давления должен основываться согласно клиническому протоколу диагностики и лечения МЗ РК «Артериальная гипертензия».
Коррекция уровня глюкозы:
• Пациентам с ишемическим инсультом или ТИА при наличии диабета цель гликемического контроля должна быть индивидуализирована на основании риска побочных эффектов, характеристики и предпочтений пациента, для большинства пациентов, особенно в возрасте младше 65 лет и не имеющих сопутствующие заболевания, ограничивающих продолжительность жизни, рекомендовано поддержание уровня HbA1c <7% в целях снижения риска микроваскулярных осложнений. (класс І, УД - А) [2].
• У пациентов с ишемическим инсультом или ТИА при наличии диабета лечение должно включать гипогликемические препараты с доказанной кардиоваскулярной пользой для снижения риска больших неблагоприятных сердечно-сосудистых событий (например, инсульт, инфаркт миокарда, сердечно-сосудистая смерть). (класс І, УД-B) [2].
• Пациентам с ишемическим инсультом или ТИА при наличии диабета необходима консультация по модификации образа жизни, диетотерапия, медикаментозное лечение, обучение самоконтролю уровня глюкозы для достижения целевого уровня гликемии и снижения факторы риска инсульта. (класс І, УД-C) [2].
• У пациентов с преддиабетом и ишемическим инсультом или ТИА модификация образа жизни (т.е. здоровое питание, регулярная физическая активность и отказ от курения) может быть полезна для предотвращения прогрессирования в диабет. (класс IIa, УД-B) [2].
• Выбор препаратов для контроля глюкозы должен основываться согласно клиническому протоколу МЗ РК «Сахарный диабет».
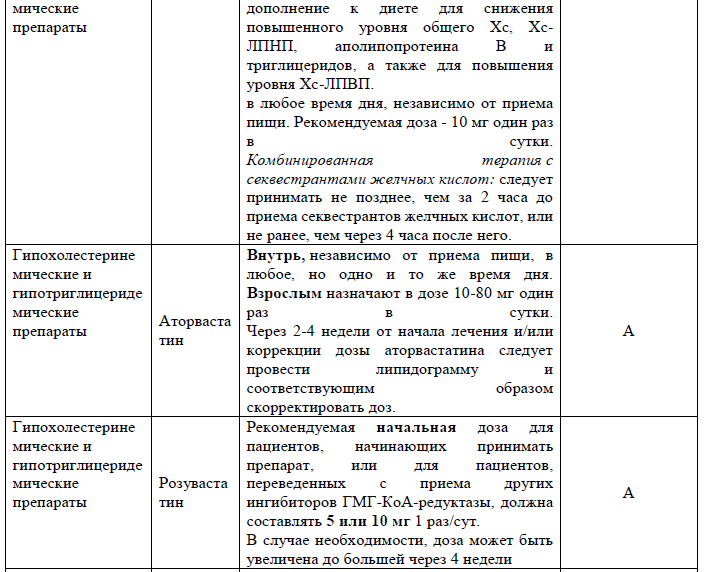
Гиполипидемическая терапия:
• Пациентам с ишемическим инсультом без установленной ишемической болезни сердца, больших источников кардиоэмболии и значениями ЛПНП (ХС-ЛПНП)> 2,5ммоль/л показана аторвастатин 80мг/сут для снижения риска повторного инсульта. (класс I, УД - А) [2].
• Пациентам с ишемическим инсультом или ТИА при наличии атеросклероза (интракраниального, каротидного, аортального или коронарного), рекомендована гиполипидемическая терапия статином и, при необходимости, эзетимибом для снижения показателей ХС-ЛПНП <(1,8ммоль/л) для снижения риска больших сердечно-сосудистых событий. (класс I, УД - А) [2].
• У пациентов с ишемическим инсультом и очень высоким риском (определяется как инсульт плюс еще одно большое сердечно-сосудистое событие или инсульт плюс множественные состояния высокого риска), принимающих максимально переносимые дозы статинов и эзетимиба и не достигли ХС-ЛПНП <1,8ммоль/л, целесообразно начать терапию ингибитором PCSK9 (класс IIа, УД-В) [2].
Антиагрегантная терапия:
• У пациентов с некардиоэмболической ТИА антитромбоцитарная терапия предпочительнее антикоагулятной для снижения риска повторного ишемического инсульта и других сердечно-сосудистых событий при минимизации риска кровотечений. (класс І, УД - А) [2].
• Пациенты с некардиэмболической ишемическим инсультом или ТИА, АСК в дозе от 50 до 325 мг в день, клопидогрел 75мг или комбинация АСК 25мг и дипиридамола пролонгированного высвобождения в дозе 200мг два раза в день показаны для вторичной профилактики ишемического инсульта. (класс І, УД - А) [2].
• Пациенты с недавним малым (NIHHS≤3) некардиоэмболическим ишемическим инсультом или ТИА высокого риска (ABCD2 ≥4) двойная антитромбоцитарная терапия (АСК + клопидогрел) должна быть инициирована в ранние сроки (в идеале в первые 12-24 час от развития симптомов и, по крайне мере ,0 в первые 7 дней) сроком на 21-90 дней с переходом на монотерапию с целью снижения риска повторного инсульта. (класс І, УД - А) [2].
• Пациенты с недавним (<24часов) малым или умеренным (NIHSS≤5) некардиоэмболическим ишемическим инсультом, ТИА высокого риска (ABCD≥6) или симптомным интра- или экстракраниальным 30% стенозом ассоциированной артерии, двойная антитромбоцитарная терапия тикагрелором и АСК сроком на 30 дней может быть рассмотрена для снижения 30- дневного риска повторного инсульта, однако, также способна повысить риск серьезных кровотечений, включая внутричерепные. (класс І, УД - А) [2].
• У пациентов, уже принимавшие АСК на момент развития некардиоэмболического ишемического инсульта или ТИА, эффективность повышения дозы АСК или замены его на другой антитромбоцитарный препарат не установлена. (класс І, УД - А) [2].
Антиагрегантная при интракраниальном стенозе:
Пациентам с инсультом или ТИА вследствие 50-99% стеноза крупной внутримозговой артерии рекомендуется прием АСК 325мг/сут в предпочтение варфарину с целью снижения риска повторного ишемического инсульта и сосудистой смерти. (класс I, УД B) [2].
У пациентов с недавним инсультом или ТИА (в течении 30 дней) вследствие выраженного стеноза 70-99% крупной внутримозговой артерии целесообразно добавление к АСК клопидогреля 75мг/сут сроком до 90дней для дальнейшего снижения риска повторного инсульта. (класс IIа, УД B) [2].
Перечень основных лекарственных средств:

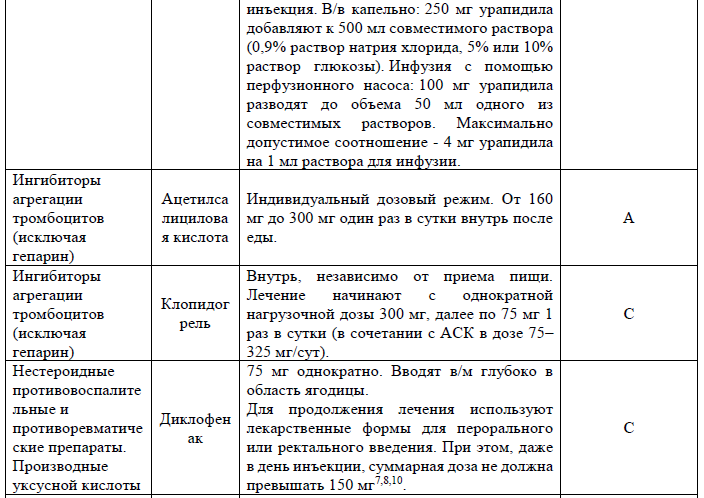


Фибрилляция предсердий:
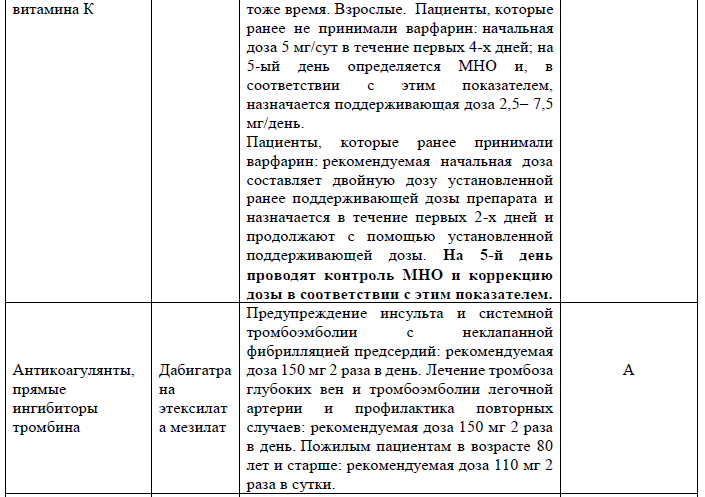
• Пациентам с неклапанной ФП и инсультом или ТИА рекомендуется прием пероральных антикоагулянт (апиксабан, дабигатран, ривароксабан, эдоксабан или варфарин) для снижения риска повторного инсульта. (класс I, УД-А) [2].
• Пациентам с ФП и инсультом или ТИА пероральные антикоагулянты показаны для снижения риска повторного инсульта независимо от типа ФП. (класс I, УД-В) [2].
• Пациентам с инсультом или ТИА и ФП при отсутствии умеренного тяжелого митрального стеноза или механического клапана сердца рекомендуется прием апиксабана, дабигатрана, эдоксабан или равароксабана в предпочтении варфарину для снижения риска повторного инсульта. (класс I, УД-В) [2].
• Пациентам с ишемическим инсультом или ТИА и клапанной ФП (митральный стеноз средней и тяжелой степени или любой механический клапан сердца) рекомендуется варфарин для снижения риска повторного инсульта или ТИА.
• У пациентов с КБС (за исключением митрального стеноза средней и тяжелой степени или механического сердечного клапана), ишемического инсульта или ТИА и ФП вместо терапии варфарином рекомендуются ПОАК (дабигатран, ривароксабан, апиксабан и эдоксабан)
Перечень основных лекарственных средств:




Перечень дополнительных лекарственных средств:





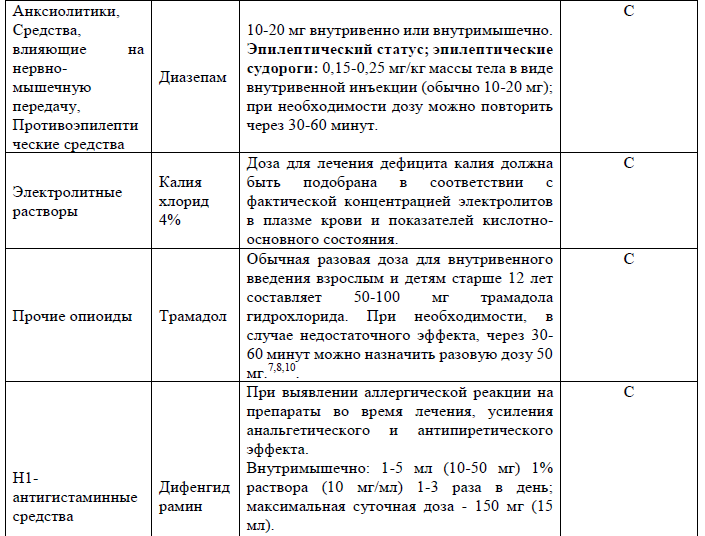

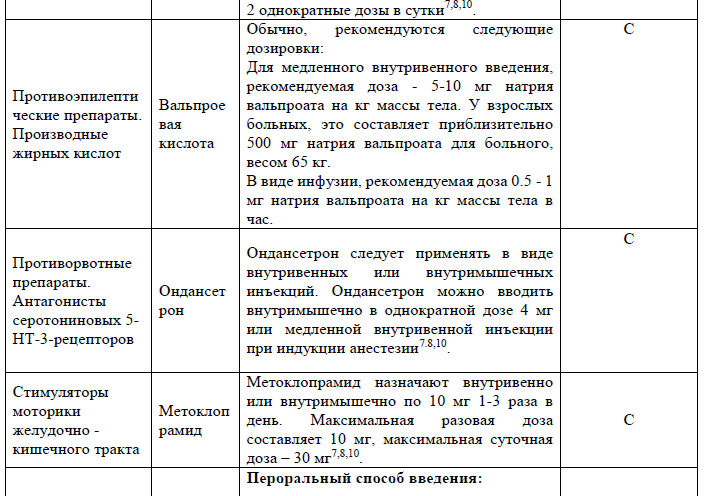

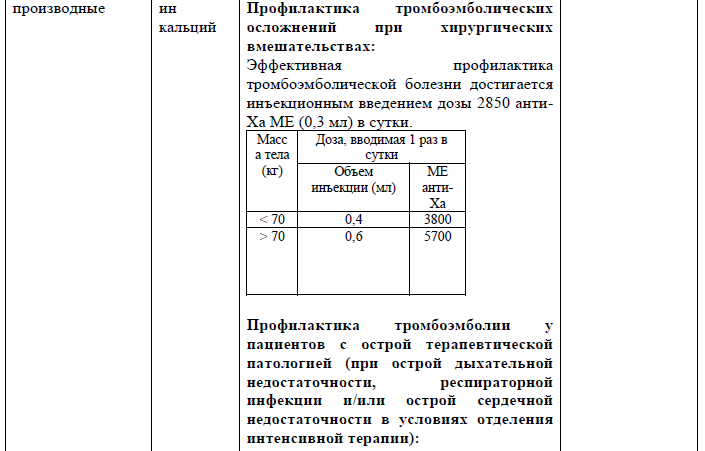
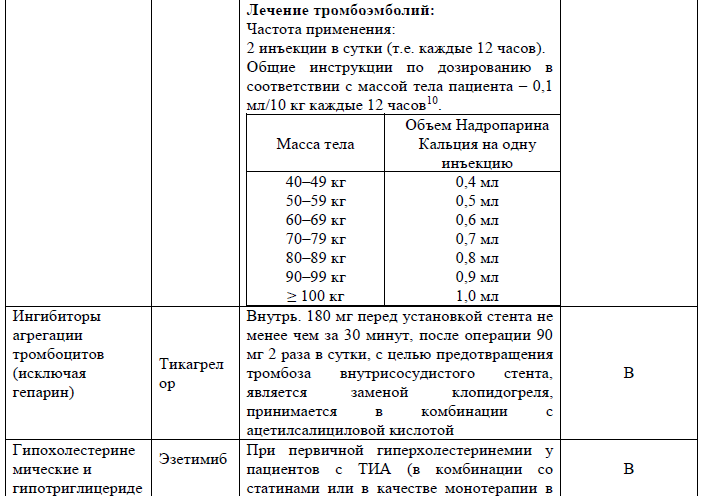



Хирургическое вмешательство:
Экстракраниальный каротидный атеросклероз
Пациентам с ТИА или неинвалидирующим инсультом в течении последних 6 месяцев и ипсилатеральным тяжелым (70-99%) стенозом сонной артерии рекомендуется КЭА для снижения риска повторного инсульта при условии, что частота периоперационных осложнений/смерти <6% (класс I, УД - А) [2].
Пациентам со стенозом сонной артерии и ТИА/инсультом, рекомендована интенсивная медикаментозная терапия (антиагреганты, гиполипидемическая, антигипертензивная) для снижения риска инсульта. (класс I, УД-А) [2].
Пациенты с недавно перенесенной ТИА или ишемическим инсультом и ипсилатеральным умеренным (50-69%) стенозом сонной артерии, подтвержденным данным катетерной или неинвазивной визуализации, рекомендуется КЭА для снижения риска повторного инсульта в зависимости от пациент-специфических факторов (возраст, пол, сопутствующие заболевания), если частота периоперационных осложнений/смерти <6% (класс I, УД - B) [2].
Пациентам в возрасте ≥70 лет с инсультом или ТИА при реваскуляризации сонной артерии целесообразно выбрать КЭА, а не каротидную ангиопластику и стентирование (КАС) для снижения периоперационного инсульта. (класс IIа, УД - B) [2].
Пациентам, которым планируется реваскуляризация в течении 1 недели после инсульта, целесообразно выбрать КЭА, а не КАС для снижения частоты периоперационного инсульта (класс IIа, УД-B) [2].
Пациентам с ТИА или неинвадилизирующим инсультом, которым показана реваскуляризация, целесообразно выполнить ее в течении 2 недель после индексного события (класс IIа, УД - C) [2].
Пациентам с симптомным тяжелым стенозом (≥70%), имеющим анатомические или медицинские условия, повышающие риск хирургического вмешательства (например, лучевой стеноз или рестеноз после КЭА), целесообразно выбрать КАС для снижения частоты периоперационных осложнений. (класс IIа, УД- C) [2].
Симптомным пациентам со средним/низким риском осложнений эндоваскулярного вмешательства со стенозом ВСА ≥70% (неинвазивная визуализация) или >50% (катетерная визуализация) и риском периоперационного инсульта/смерти <6%, КАС может рассматриваться как альтернатива КЭА для профилактики инсульта0 особенно у пациентов со значительной сердечно-сосудистой коморбидностью, предполагающей к осложнениям после КЭА. (класс ІІb, УД - A) [2].
Пациентам с недавней ТИА или ишемическим инсультом при стенозе <50% реваскуляризация (КЭА/КАС) для снижения риска повторного инсульта не рекомендуется.
Пациентам с недавней (в течение 120 дней) ТИА или ишемическим инсультом и ипсилатеральным атеросклерозом стенозом/окклюзией ВСА/СМА экстракраниальное шунтирование не рекомендуется.
Интракраниальный атеросклероз:
Экстракраниальный вертебральный атеросклероз:
Пациентам с симптомным экстракраниальным стенозом позвоночной артерии рекомендуется интенсивная медикаментозная терапия (антиагрегантная, гиполиподемическая, антигипертензивная) для снижения риска инсульта (класс I, УД - А) [2].
У пациентов с ишемическим инсультом или ТИА и экстракраниальным стенозом позвоночной артерии, имеющим симптомы, несмотря на оптимальную медикаментозную терапию, польза от открытых хирургических процедур (включая эндартерэктомию/транспозицию позвоночной артерии) до конца не установлена.
Интракраниальный атеросклероз:
У пациентов с выраженным стенозом (70-99%) крупной внутримозговой артерии и активно прогрессирующими симптомами, рецидивирующими ТИА или инсультами после назначения терапии АСК и клопидогрелом, достижения систолического АД ниже 140 мм.рт.ст. и высокоинтенсивной терапии статинами (медикаментозная недостаточность) польза от ангиопластики или стентирования в отношении предотвращения ишемического инсульта в бассейне стенозированной артерии неизвестна. (класс IIб, УД - C) [2].
При инсульте или ТИА вследствие выраженного стеноза (70-99%) крупной внутримозговой артерии ангиопластика и стентирование не должны использоваться в качестве начальной терапии даже у пациентов, принимавших антитромботические препараты на момент развития инсульта или ТИА. (класс III, УД - А) [2].
При потверждении генеза ТИА кардиальной патологии (ООО, нарушение ритма и т.д) корекция этих патологих состояний в кардиологическом стационаре.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения:
Дальнейшее ведение:
• пациенты, перенесшие ТИА, подлежат динамическому наблюдению у врача -невролога в поликлинике по месту жительства;
• на амбулаторном этапе в случае не госпитализации под наблюдением специалистов ПМСП (неврологи, кардиологи, терапевты, врачи общей практики, эндокринологи, ангиохирурги, нейрохирурги и др.) проводятся необходимые обследования по выявлению причин и патогенетических механизмов ТИА с консультацией специалистов.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения:
• доставка пациента в инсультный центр в течение 40 минут;
• регресс неврологического дефицита.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ**
Показания для плановой госпитализации: нет.
Показания для экстренной госпитализации: клинический диагноз транзиторной ишемической атаки. В случаях с преходящим нарушением мозгового кровообращения, даже если у больного к приезду бригады скорой помощи неврологическая симптоматика бесследно исчезла, необходима госпитализация в локальный инсультный центр в кратчайшие сроки. Тип госпитализации – экстренный [1,2,10,15,16].
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2023
- 1) Áine Merwick, Ana Catarina Fonseca, Martin Dennis, ~ et al. European Stroke Organisation (ESO) guidelines on management of transient ischaemic attack - endorsed by the European Academy of Neurology. European Stroke Journal 2021; DOI: 10.1177/2396987321992905
2) Dawn O. Kleindorfer, Amytis Towfighi, Seemant Chaturvedi, Kevin M. Cockroft, Jose Gutierrez, ~ et al. 2021 Guideline for the Prevention of Stroke in Patients With Stroke and Transient Ischemic Attack. A Guideline From the American Heart Association/American Stroke Association. DOI: 10.1161/STR.0000000000000375
3) Shelagh B. Coutts, Diagnosis and Management of Transient Ischemic Attack // Continuum: Lifelong Learning in Neurology 2021. doi: 10.1212/CON.0000000000000424
4) Fredrik Ildstad, Hanne Ellekjær, Torgeir Wethal, Stian Lydersen, Hild Fjærtoft, Bent Indredavik, ABCD2 and ABCD3-I scores in a TIA population with low stroke risk. 2021 DOI:10.21203/rs.3.rs-16076/v1
5) Bo Song, Hui Fang, Lu Zhao, Yuan Gao, Song Tan, Jiameng Lu, Shilei Sun, Avinash Chandra, Ruihao Wang, and Yuming Xu / Validation of the ABCD3-I Score to Predict Stroke Risk After Transient Ischemic Attack/ 2013. DOI:10.1161/STROKEAHA.113.000969
6) Christina Mijalski and Brian Silver, TIA Management // Neurohospitalist journal 2015. doi: 10.1177/1941874415580598
7) Рекомендации по ведению больных с ишемическим инсультом и транзиторными ишемическими атаками. Исполнительный комитет Европейской инсультной организации (ESO) и Авторский комитетESO, 2008
8) Sacco R.L., Adams R., Albers G.W. et al. Guidelines for prevention of stroke in patients with ischemic stroke or transient ischemic attack//Stroke.-2006-Vol. 37.-P.577-617.
9) Pierre Amarenco, Transient Ischemic Attack / The new england journal of medicine, 2020 DOI: 10.1056/NEJMcp1908837
10) Ишемический инсульт и транзиторная ишемическая атака у взрослых. Клинические рекомендации, Российская Федерация 2020г.
11) Shelagh B Coutts 1, Jayesh Modi, Shiel K Patel, Heidi Aram, Andrew M Demchuk, Mayank Goyal, Michael D Hill / What causes disability after transient ischemic attack and minor stroke?: Results from the CT and MRI in the Triage of TIA and minor Cerebrovascular Events to Identify High Risk Patients (CATCH) Study. 2012 DOI: 10.1161/STROKEAHA.112.665141
12) Vasileios-Arsenios Lioutas, Cristina S. Ivan, Jayandra J. Himali, Incidence of Transient Ischemic Attack and Association With Long-term Risk of Stroke // JAMA. 2021;325(4):373-381. doi:10.1001/jama.2020.25071
13) Рекомендации по ведению больных с ишемическим инсультом и транзиторными ишемическими атаками. Исполнительный комитет Европейской инсультной организации (ESO) и Авторский комитет ESO, 2008.
14) Sacco R.L., Adams R., Albers G.W. et al. Guidelines for prevention of stroke in patients with ischemic stroke or transient ischemic attack//Stroke.-2006-Vol. 37.-P.577-617.
15) Хасанова Д.Р., Данилов В.И, и др. Инсульт Современные подходы диагностики, лечения и профилактики. – Казань: Алматы, 2010. – 87 с.
16) NICE guideline: Acute stroke: management in a specialist stroke unit; NICE Pathway last updated: 12 May 2021; http://pathways.nice.org.uk/pathways/stroke;
17) Joint Formulary Committee (2019) BNF 76: September 2018-March 2019. London: Pharmaceutical Press.
18) Medicines.org.uk. 2020. The electronic medicines compendium - (Emc). Summary of product characteristics (SPC). [online] Available at:
[Accessed 01 July 2021]. 19) Национальный центр экспертизы лекарственных средств и медицинских изделий» Комитета контроля качества и безопасности товаров и услуг МЗ РК. 2020. Национальный центр экспертизы лекарственных средств и медицинских изделий. [online] Available at: < https> [Accessed 01 July 2021]. 20) Stroke and transient ischaemic attack in over 16s: diagnosis and initial management// NICE guideline: 1 May 2019. https://www.nice.org.uk/guidance/ng128 21) Amarenco P, Lavallée PC, Labreuche J, et al. One-Year Risk of Stroke after Transient Ischemic Attack or Minor Stroke. N Engl J Med 2016; 374:1533. 22) Shahjouei S, Sadighi A, Chaudhary D, et al. A 5-Decade Analysis of Incidence Trends of Ischemic Stroke After Transient Ischemic Attack: A Systematic Review and Meta-analysis. JAMA Neurol 2021; 78:77. 23) Asimos AW, Rosamond WD, Johnson AM, et al. Early diffusion weighted MRI as a negative predictor for disabling stroke after ABCD2 score risk categorization in transient ischemic attack patients. Stroke 2009; 40:3252. 24) Yaghi S, Rostanski SK, Boehme AK, et al. Imaging Parameters and Recurrent Cerebrovascular Events in Patients With Minor Stroke or Transient Ischemic Attack. JAMA Neurol 2016; 73:572. 25) Ehud Grossman, Franz H. Messerli, in Comprehensive Hypertension, 2007 (https://www.sciencedirect.com/topics/neuroscience/urapidil) 26) Corinna Weber-Schöndorfer, in Drugs During Pregnancy and Lactation (Second Edition), 2007 (https://www.sciencedirect.com/topics/neuroscience/urapidil) 27) Казахстанский национальный лекарственный формуляр https://adilet.zan.kz/rus/docs/V2100022782#z17 28) Kleindorfer DO, Towfighi A, Chaturvedi S, Cockroft KM, Gutierrez J, Lombardi-Hill D, Kamel H, Kernan WN, Kittner SJ, Leira EC, Lennon O, Meschia JF, Nguyen TN, Pollak PM, Santangeli P, Sharrief AZ, Smith SC Jr, Turan TN, Williams LS. 2021 Guideline for the Prevention of Stroke in Patients With Stroke and Transient Ischemic Attack: A Guideline From the American Heart Association/American Stroke Association. Stroke. 2021 Jul;52(7):e364-e467. doi: 10.1161/STR.0000000000000375. Epub 2021 May 24. Erratum in: Stroke. 2021 Jul;52(7):e483-e484. PMID: 34024117.
- 1) Áine Merwick, Ana Catarina Fonseca, Martin Dennis, ~ et al. European Stroke Organisation (ESO) guidelines on management of transient ischaemic attack - endorsed by the European Academy of Neurology. European Stroke Journal 2021; DOI: 10.1177/2396987321992905
2) Dawn O. Kleindorfer, Amytis Towfighi, Seemant Chaturvedi, Kevin M. Cockroft, Jose Gutierrez, ~ et al. 2021 Guideline for the Prevention of Stroke in Patients With Stroke and Transient Ischemic Attack. A Guideline From the American Heart Association/American Stroke Association. DOI: 10.1161/STR.0000000000000375
3) Shelagh B. Coutts, Diagnosis and Management of Transient Ischemic Attack // Continuum: Lifelong Learning in Neurology 2021. doi: 10.1212/CON.0000000000000424
4) Fredrik Ildstad, Hanne Ellekjær, Torgeir Wethal, Stian Lydersen, Hild Fjærtoft, Bent Indredavik, ABCD2 and ABCD3-I scores in a TIA population with low stroke risk. 2021 DOI:10.21203/rs.3.rs-16076/v1
5) Bo Song, Hui Fang, Lu Zhao, Yuan Gao, Song Tan, Jiameng Lu, Shilei Sun, Avinash Chandra, Ruihao Wang, and Yuming Xu / Validation of the ABCD3-I Score to Predict Stroke Risk After Transient Ischemic Attack/ 2013. DOI:10.1161/STROKEAHA.113.000969
6) Christina Mijalski and Brian Silver, TIA Management // Neurohospitalist journal 2015. doi: 10.1177/1941874415580598
7) Рекомендации по ведению больных с ишемическим инсультом и транзиторными ишемическими атаками. Исполнительный комитет Европейской инсультной организации (ESO) и Авторский комитетESO, 2008
8) Sacco R.L., Adams R., Albers G.W. et al. Guidelines for prevention of stroke in patients with ischemic stroke or transient ischemic attack//Stroke.-2006-Vol. 37.-P.577-617.
9) Pierre Amarenco, Transient Ischemic Attack / The new england journal of medicine, 2020 DOI: 10.1056/NEJMcp1908837
10) Ишемический инсульт и транзиторная ишемическая атака у взрослых. Клинические рекомендации, Российская Федерация 2020г.
11) Shelagh B Coutts 1, Jayesh Modi, Shiel K Patel, Heidi Aram, Andrew M Demchuk, Mayank Goyal, Michael D Hill / What causes disability after transient ischemic attack and minor stroke?: Results from the CT and MRI in the Triage of TIA and minor Cerebrovascular Events to Identify High Risk Patients (CATCH) Study. 2012 DOI: 10.1161/STROKEAHA.112.665141
12) Vasileios-Arsenios Lioutas, Cristina S. Ivan, Jayandra J. Himali, Incidence of Transient Ischemic Attack and Association With Long-term Risk of Stroke // JAMA. 2021;325(4):373-381. doi:10.1001/jama.2020.25071
13) Рекомендации по ведению больных с ишемическим инсультом и транзиторными ишемическими атаками. Исполнительный комитет Европейской инсультной организации (ESO) и Авторский комитет ESO, 2008.
14) Sacco R.L., Adams R., Albers G.W. et al. Guidelines for prevention of stroke in patients with ischemic stroke or transient ischemic attack//Stroke.-2006-Vol. 37.-P.577-617.
15) Хасанова Д.Р., Данилов В.И, и др. Инсульт Современные подходы диагностики, лечения и профилактики. – Казань: Алматы, 2010. – 87 с.
16) NICE guideline: Acute stroke: management in a specialist stroke unit; NICE Pathway last updated: 12 May 2021; http://pathways.nice.org.uk/pathways/stroke;
17) Joint Formulary Committee (2019) BNF 76: September 2018-March 2019. London: Pharmaceutical Press.
18) Medicines.org.uk. 2020. The electronic medicines compendium - (Emc). Summary of product characteristics (SPC). [online] Available at:
Информация
Сокращения, используемые в протоколе:


ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указание квалификационных данных:
1) Адильбеков Ержан Боранбаевич – кандидат медицинских наук, профессор, MBA, PhDr. Директор Республиканского координационного центра по проблемам инсульта, АО «Национальный центр нейрохирургии» нейрохирург высшей квалификационной категории, Член ОО «Казахской ассоциации нейрохирургов», член президиума Общества доказательной неврологии Российской Федерации.
2) Суров Владимир Константинович – главный специалист по клинической фармакологи, магистр по специальности «Фармация», главный специалист отдела госпитальной фармации АО «Национальный центр нейрохирургии», член Ассоциации клинических фармакологов и фармацевтов Республики Казахстан, член Европейской ассоциации клинических фармакологов и терапевтов, имеет лицензию от Генерального фармацевтического Совета Великобритании.
3) Григолашвили Марина Арчиловна – кандидат медицинских наук, НАО «Медицинский университет Караганды», заведующая кафедрой неврологии, нейрохирургии, реабилитологии и психиатрии, ассоциированный профессор, врач невролог высшей квалификационной категории.
Конфликта интересов: отсутствует.
Рецензент: Мартазанов Макшарип Балматгиреевич – кандидат медицинских наук, врач невролог высшей квалификационной категории, заведующий неврологическим отделением ГКП на ПХВ «Многопрофильная областная больница» г. Кокшетау, главный внештатный невролог Управление здравоохранения Акмолинской области.
Указание условий пересмотра протокола: через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
«Факторы риска ТИА» (Шкала ABCD²)

4) Корабаева Гульнара Токтасыновна – кандидат медицинских наук, ГУ «Центральный госпиталь с поликлиникой» МВД РК, врач невролог высшей квалификационной категории, заведующая отделением неврологии.
5) Сыздыкова Багжан Рысбаевна – кандидат медицинских наук, врач невролог высшей квалификационной категории, Руководитель центра рассеянного склероза и аутоиммунных заболеваний, НАО «Медицинский университет Астана» доцент кафедры неврологии.
6) Медуханова Сабина Гарафовна – врач невролог, магистр общественного здравоохранения (JMPH), главный специалист Республиканского координационного центра по проблемам инсульта, АО «Национальный центр нейрохирургии», полноправный член РОО «Казахстанской ассоциация менеджеров здравоохранения», член Европейской ассоциации по инсульту (European Stroke Organization).
Конфликта интересов: отсутствует.
Рецензент: Мартазанов Макшарип Балматгиреевич – кандидат медицинских наук, врач невролог высшей квалификационной категории, заведующий неврологическим отделением ГКП на ПХВ «Многопрофильная областная больница» г. Кокшетау, главный внештатный невролог Управление здравоохранения Акмолинской области.
Указание условий пересмотра протокола: через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Приложение 1
«Факторы риска ТИА» (Шкала ABCD²)

Высокие баллы по шкале ABCD² ассоциируются с высоким уровнем риска возникновения инсульта у этих больных через 2, 7, 30 и 90 дней после перенесенного ТИА.
Оценка ABCD2 представляет собой простую шкалу, которая объединила 5 клинических переменных (возраст, артериальное давление, клинические особенности, продолжительность симптомов и наличие сахарного диабета в анамнезе) в 7-бальную шкалу и разделил их на категории:
низкого риска: 0-3,
среднего риска: 4-5,
высокого риска: 6-7.
«Факторы риска ТИА» (Шкала ABCD3-I)


Приложение 2
«Факторы риска ТИА» (Шкала ABCD3-I)


ABCD3-I более точна при прогнозировании риска инсульта после ТИА и может иметь прогноз до 3 лет после ТИА.
Оценка ABCD3-I рассчитывается путем присвоения 2 баллов двойной ТИА (настоящая + по крайней мере одна за предшествующие 7 дней), 2 баллов для ипсилатерального стеноза внутренней сонной артерии ≥50% и 2 баллов для гиперинтенсивной зоне на МРТ-DWI к шкале ABCD2. Оценка, которая разделена на категории:
низкого риска: 0-3;
среднего риска: 4-7;
высокого риска: 8-13.
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.