Пузырчатка
 Версия: Клинические протоколы МЗ РК - 2023 (Казахстан)
Версия: Клинические протоколы МЗ РК - 2023 (Казахстан)
Пузырчатка [пемфигус] (L10)
Дерматовенерология
Общая информация
Краткое описание
Одобрено
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «07» сентября 2023 года
Протокол №188
КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
ПУЗЫРЧАТКА
Пузырчатка – группа хронических, опасных для жизни, аутоиммунных буллезных дерматозов, характеризующихся образованием пузырей и эрозий, в патогенезе которых ведущая роль отводится циркулирующим аутоан-тителам, направленным против антигенов системы десмосомального аппарата мно-гослойного плоского эпителия (кожа, слизистые оболочки полости рта, пищевода и других органов).
Пузырчатка – группа хронических, опасных для жизни, аутоиммунных буллезных дерматозов, характеризующихся образованием пузырей и эрозий, в патогенезе которых ведущая роль отводится циркулирующим аутоан-тителам, направленным против антигенов системы десмосомального аппарата мно-гослойного плоского эпителия (кожа, слизистые оболочки полости рта, пищевода и других органов).
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10:
Сокращения, используемые в протоколе:
Категория пациентов: взрослые.
Шкала уровня доказательности:
|
Код
|
Название |
|
L10
|
Пузырчатка (пемфигус) |
| L10.0 | Пузырчатка обыкновенная; |
| L10.1 | Пузырчатка вегетирующая; |
| L10.2 | Пузырчатка листовидная; |
|
L10.3
|
Пузырчатка бразильская; |
| L10.4 | Пузырчатка эритематозная; |
| L10.5 | Пузырчатка, вызванная лекарственными средствами; |
| L10.8 | Другие виды пузырчатки |
| L10.9 | Пузырчатка неуточненная. |
Дата разработки/пересмотра протокола: 2015 год (пересмотр в 2023 год)
Сокращения, используемые в протоколе:
|
PDAI
|
Pemphigus Disease Area Index |
|
ABSIS
|
Autoimmune bullous skin disorder intensity score |
|
DLQI
|
The Dermatology Life Quality Index |
|
T/ABDQL
|
Treatment / Autoimmune Bullous Disease Quality of Life |
|
ГКС
|
Глюкокортикостероиды |
|
ЖКТ
|
Желудочно-кишечный тракт |
|
ПИФ/DIF
|
Прямая иммунофлюоресцентная микроскопия / Direct Immuno-fluorescence Microscopy |
|
НИФ / IIF
|
Непрямая иммунофлюоресцентная микроскопия / Indirect Im-munofluorescence Microscopy |
|
ИФА
|
Иммуноферментный анализ |
|
Ig
|
Иммуноглобулин |
|
ОАК
|
Общий анализ крови |
| ОАМ | Общий анализ мочи |
| АЛТ | Аланинаминотрансфераза |
|
АСТ
|
Аспартатаминотрансфераза |
| ЛС | Лекарственные средства |
| СОЭ | Скорость оседания эритроцитов |
|
ЩФ
|
Щелочная фосфатаза |
| МНН | Международное непатентованное название |
| ТГКС | Топические глюкокортикостероидные препараты |
|
TPMT
|
Тиопуринметилтрансфераза |
| ГИБП | Генно-инженерные биологические препараты |
| ВВИГ | Иммуноглобулины для внутривенного введения |
| мг | Миллиграмм |
| в/в | внутривенно |
Пользователи протокола: дерматовенерологи, офтальмологи, оториноларин-гологи, урологи, стоматологи, акушер-гинекологи, аллергологи, терапевты, врачи общей практики.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты ко-торых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований слу-чай-контроль с очень низким риском систематической ошибки или РКИ с невы-соким (+) риском систематической ошибки, результаты которых могут быть рас-пространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследова-ние без рандомизации с невысоким риском систематической ошибки (+). Резуль-таты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++или+), результаты которых не могут быть непосредственно распространены на соответ-ствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экс-пертов. |
Классификация
Классификация [1-4]:
Выделение различных клинических форм пузырчатки условно, так как клиниче-ская картина одной формы может напоминать картину другой, кроме того возмо-жен переход одной формы в другую.
Клинически выделяют:
пузырчатка обыкновенная;
пузырчатка вегетирующая;
герпетиформная пузырчатка;
пузырчатка листовидная;
пузырчатка бразильская;
пузырчатка эритематозная. Синдром Сенира-Ашера;
пузырчатка, вызванная лекарственными средствами;
другие виды пузырчатки: паранеопластическая пузырчатка; IgA-зависимая пу-зырчатка; субкорнеальный пустулез; внутриэпидермальный нейтрофильный дер-матоз.
По степени тяжести: [1-4, 6]
легкая (PDAI ≤ 15). Площадь поражения <5% и/или ограниченные поражения по-лости рта, не нарушающие прием пищи и не требующие анальгетиков;
средняя (PDAI> 15 и <45). Множественное поражение слизистых полости рта, затрудненный прием пищи; площадь поражения> 5%,);
тяжелая (PDAI> 45). Множественное поражение слизистых полости рта, слизи-стых других локализаций, затрудненный прием пищи; площадь поражения> 5%,).
Комментарии: для определения оценки степени тяжести используются различ-ные индексы, критерии. Наиболее универсальными инструментами являются ин-дексы PDAI и ABSIS (см Приложение 1) [1-4,5,6]. Для оценки влияния заболевания на качество жизни пациентов рекомендуется использовать дерматологический ин-декс качества жизни (DLQI) и инструменты, специфичные для аутоиммунных пу-зырчатых заболеваний (ABQOL, TABQOL) [1-8].
Комментарии: для определения оценки степени тяжести используются различ-ные индексы, критерии. Наиболее универсальными инструментами являются ин-дексы PDAI и ABSIS (см Приложение 1) [1-4,5,6]. Для оценки влияния заболевания на качество жизни пациентов рекомендуется использовать дерматологический ин-декс качества жизни (DLQI) и инструменты, специфичные для аутоиммунных пу-зырчатых заболеваний (ABQOL, TABQOL) [1-8].
Классификация заболевания по фазам течения [1-4]:
фаза прогрессирования (дебют заболевания) в отсутствии системной ГКС – те-рапии;
фаза прогрессирования на фоне проводимой системной ГКС – терапии;
фаза медикаментозной ремиссии на фоне высокодозной системной ГКС – тера-пии;
фаза медикаментозной ремиссии на фоне поддерживающей дозы системной ГКС - терапии.
Классификация заболевания по отношению к проводимому лечению [1-4]:
чувствительная к системной ГКС - терапии (в диагнозе не указывать);
резистентная к системной ГКС - терапии.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ [1-4]:
Диагностические критерии:
Жалобы и анамнез [1-4] (см Приложение 2):
Жалобы:
высыпания на слизистых оболочках полости рта, носа, глотки и/или красной кайме губ, вокруг естественных отверстий;
боль при приеме пищи;
гиперсаливация;
запах изо рта;
высыпания на коже туловища, конечностей.
При сборе анамнеза рекомендуется отметить:
время появления первых симптомов и их локализация (чаще первично поражение слизистой оболочки полости рта; реже встречаются не рубцовые поражения глаз, также возможны эрозии в полости носа, гортани, пищевода, гениталий и ануса);
характер течения кожного процесса в динамике (чаще поражение кожных покровов развивается через несколько недель или месяцев после манифестации на сли-зистых оболочках в связи с распространением процесса; поражения имеют тенденцию к периферическому росту, могут преобладать на себорейных областях и областях, подверженных механической травматизации, а также на конечностях);
изучить наличие факторов риска (сопутствующие заболевания: гематологический, онкологический, эндокринный, сердечно-сосудистый и инфекционный анамнез, беременность и др.), осложняющих проведение терапии с применением системных ГКС и способствующих развитию осложнений при проведении иммуносупрессивной терапии;
лекарственный анамнез: недавний прием ЛС, которые потенциально могут вызвать пузырчатку (ингибиторы ангиотензин-превращающего фермента (АПФ), блокаторы рецепторов ангиотензина, бета-блокаторы, цефалоспорины, фенилбутазон, рифампицин и др.);
получение сведений о планируемой беременности, активно практикуемой контрацепции (особенно если рассматривается иммуносупрессивная терапия).
изучение паспорта вакцинации (особенно если рассматривается иммуносупрессивная терапия).
При сборе анамнеза рекомендуется отметить:
время появления первых симптомов и их локализация (чаще первично поражение слизистой оболочки полости рта; реже встречаются не рубцовые поражения глаз, также возможны эрозии в полости носа, гортани, пищевода, гениталий и ануса);
характер течения кожного процесса в динамике (чаще поражение кожных покровов развивается через несколько недель или месяцев после манифестации на сли-зистых оболочках в связи с распространением процесса; поражения имеют тенденцию к периферическому росту, могут преобладать на себорейных областях и областях, подверженных механической травматизации, а также на конечностях);
изучить наличие факторов риска (сопутствующие заболевания: гематологический, онкологический, эндокринный, сердечно-сосудистый и инфекционный анамнез, беременность и др.), осложняющих проведение терапии с применением системных ГКС и способствующих развитию осложнений при проведении иммуносупрессивной терапии;
лекарственный анамнез: недавний прием ЛС, которые потенциально могут вызвать пузырчатку (ингибиторы ангиотензин-превращающего фермента (АПФ), блокаторы рецепторов ангиотензина, бета-блокаторы, цефалоспорины, фенилбутазон, рифампицин и др.);
получение сведений о планируемой беременности, активно практикуемой контрацепции (особенно если рассматривается иммуносупрессивная терапия).
изучение паспорта вакцинации (особенно если рассматривается иммуносупрессивная терапия).
Физикальное обследование [1-4]:
Общий статус:
общее состояние (вес, опорно-двигательный аппарат, периферические лимфатические узлы, дыхательная, сердечно-сосудистая, мочевыделительная системы и др.);
общее состояние (вес, опорно-двигательный аппарат, периферические лимфатические узлы, дыхательная, сердечно-сосудистая, мочевыделительная системы и др.);
степень поражения слизистых оболочек и функциональных нарушений (дисфагия, дисфония, похудание, нарушение зрения, диспареуния);
Локальный статус (см Приложение 2):
Локальный статус (см Приложение 2):
степень поражения кожи и слизистых оболочек;
Комментарии: Феномен Никольского не является патогномоничным признаком пузырчатки, но обычно положителен при пузырчатке. Может быть положительным при других заболеваниях с поражением кожи.
Биопсии кожи /слизистых проводится для рутинной гистологии и прямой иммунофлюоресценции (ПИФ/DIF).
количественно оценить степень поражения кожи и слизистых оболочек, (индекс площади пузырчатки (PDAI) или шкала интенсивности и тяжести аутоиммунной буллезной кожи (ABSIS));
положительный симптом Никольского - отслойка клинически неизмененного эпидермиса при скользящем надавливании на его поверхность.
Комментарии: Феномен Никольского не является патогномоничным признаком пузырчатки, но обычно положителен при пузырчатке. Может быть положительным при других заболеваниях с поражением кожи.
Лабораторные исследования [1-4, 9-13]:
проводятся для подтверждения и дифференциации диагноза пузырчатки, оценки общего состояния пациента, выявления коморбидных заболеваний и установления противопоказаний для назначения системной терапии, и мониторинга ее безопасного проведения (по показаниям - см приложение 3).
Биопсии кожи /слизистых проводится для рутинной гистологии и прямой иммунофлюоресценции (ПИФ/DIF).
Патолого-анатомическое исследование биопсийного материала кожи или слизистой для проведения прямой иммунофлюоресцентной микроскопии (ПИФ/DIF) [1-4, 9-13].
Выявление отложений IgG, IgA и/или C3 компонента комплемента на поверхности эпидермальных кератиноцитов/эпителиоцитов, с формированием структуры, напоминающей «мелкоячеистую сетку». Отложения IgG и/или C3 компонента комплемента как на поверхности эпидермальных кератиноцитов, так и вдоль дермо-эпидермальной границы в виде линии или гранул - в случае паранеопластической пузырчатки, либо в редких случаях сочетания пузырчатки и буллезного пемфигоида.
Патолого-анатомическое исследование биопсийного материала кожи или слизистой оболочки из очага поражения [1-4].
Обнаружение интраэпидермального супрабазального акантолиза при вульгарной, паранеопластической пузырчатке или акантолиза на уровне зернистого слоя при листовидной/себорейной пузырчатках [12].
Серологическое определение аутоантител к поверхности эпителиальных клеток с помощью непрямой иммунофлюоресценции (НИФ/IIF) и/или твердофазного иммуноферментного анализа (Dsg1 и Dsg3) [1-4, 9-13].
- метод непрямой иммунофлюоресцентной микроскопии (НИФ/IIF) для выявления IgG и IgA аутоантител [1-4, 9-13]. Выявление циркулирующих IgG, IgA – антител против поверхностных антигенов кератиноцитов/эпителиоцитов с формированием структуры, напоминающей «мелкоячеистую сетку».
Комментарии: данные методы исследования не исключает проведение исследования методом прямой иммунофлюоресценции, а дополняет его. Они также позволяют отслеживать и частично прогнозировать активность заболевания по уровням аутоантител.
ОАК, ОАМ и биохимические исследования сыворотки крови проводится перед началом терапии ГКС и другими иммуносупрессивными препаратами для определения состояния пациента, выявления возможных осложнений ранее проводимой терапии и назначения сопутствующей терапии (см Приложение 3).
Серологическое определение аутоантител к поверхности эпителиальных клеток с помощью непрямой иммунофлюоресценции (НИФ/IIF) и/или твердофазного иммуноферментного анализа (Dsg1 и Dsg3) [1-4, 9-13].
- метод непрямой иммунофлюоресцентной микроскопии (НИФ/IIF) для выявления IgG и IgA аутоантител [1-4, 9-13]. Выявление циркулирующих IgG, IgA – антител против поверхностных антигенов кератиноцитов/эпителиоцитов с формированием структуры, напоминающей «мелкоячеистую сетку».
метод иммуноферментного анализа для выявления анти-Dsg1 и/или анти-Dsg3 IgG аутоантител [1-5, 9-13].
Комментарии: данные методы исследования не исключает проведение исследования методом прямой иммунофлюоресценции, а дополняет его. Они также позволяют отслеживать и частично прогнозировать активность заболевания по уровням аутоантител.
Цитологическое исследование на акантолитические клетки в мазках-отпечатках со дна свежих эрозий слизистых оболочек и/или кожи [4].
ОАК, ОАМ и биохимические исследования сыворотки крови проводится перед началом терапии ГКС и другими иммуносупрессивными препаратами для определения состояния пациента, выявления возможных осложнений ранее проводимой терапии и назначения сопутствующей терапии (см Приложение 3).
Инструментальные исследования [1-4] (см Приложение 3):
рентгенографии органов грудной клетки [1-4] - для выявления осложнений проводимой иммуносупрессивной терапии и для диагностики паранеопластической пузырчатки.
ультразвуковое исследование внутренних органов брюшной полости [1-4] - для выявления осложнений проводимой иммуносупрессивной терапии и для диагностики паранеопластической пузырчатки.
определение плотности костной ткани [1-4] - для выявления возможного развития осложнения в виде остеопороза.
Показания для консультации специалистов [1-4]: Лечение пузырчатки требует междисциплинарной команды, включающей специалистов в области дерматологии, офтальмологии, оториноларингологии, гастроэнтерологии и гинекологии/урологии (слизистые оболочки глаз, половых органов, носоглотки, пищевода и/или гортани):
консультация гастроэнтеролога – при наличии высыпаний в области слизистой рта, пищевода; а также при проведении мониторинга побочных эффектов со стороны ЖКТ перед и во время проведения системной терапии, в особенности с применением ГКС (гастрит, язвенная болезнь желудка и двенадцатиперстной кишки и т.д.);
консультация гастроэнтеролога – при наличии высыпаний в области слизистой рта, пищевода; а также при проведении мониторинга побочных эффектов со стороны ЖКТ перед и во время проведения системной терапии, в особенности с применением ГКС (гастрит, язвенная болезнь желудка и двенадцатиперстной кишки и т.д.);
консультация офтальмолога – при наличии конъюнктивита, высыпаний в периорбитальной области;
консультация оториноларинголога - при наличии высыпаний в области соответствующих локализаций (наружное ухо, слизистая рта, носа);
консультация уролога/акушер-гинеколога - при наличии высыпаний в области гениталий;
консультация оториноларинголога - при наличии высыпаний в области соответствующих локализаций (наружное ухо, слизистая рта, носа);
консультация уролога/акушер-гинеколога - при наличии высыпаний в области гениталий;
консультация стоматолога - при наличии высыпаний в области слизистой рта;
Диагностический алгоритм: (схема – Приложение 4)
консультация терапевта – для оценки общего состояния, а также при проведении мониторинга побочных эффектов перед и во время проведения системной терапии, в особенности с применением ГКС (синдром гиперкортицизма и т.д., а также при выявлении изменений в общеклинических анализах);
консультация кардиолога – выявление симптомов ишемической болезни сердца, артериальной гипертензии, нарушений липидного обмена и др.;
консультация кардиолога – выявление симптомов ишемической болезни сердца, артериальной гипертензии, нарушений липидного обмена и др.;
консультация эндокринолога – выявление симптомов сахарного диабета (преимущественно 2–го типа), метаболического синдрома, висцерального ожирения, инсулинорезистентности и т.д.;
консультация ревматолога – при наличии жалоб и характерных клинических проявлений поражений опорно–двигательного аппарата;
консультация фтизиатра – для выявления активного и скрытого туберкулеза перед и во время проведения системной терапии, в особенности с применением ГКС;
консультация фтизиатра – для выявления активного и скрытого туберкулеза перед и во время проведения системной терапии, в особенности с применением ГКС;
консультация психолога/психотерапевта – при наличии симптомов депрессии, тревоги и т.д.;
консультация онколога - при подозрении паранеопластической пузырчатки;
консультация невропатолога - при наличии жалоб и характерных клинических проявлений поражений нервной системы;
консультация аллерголога – для дифференциации с многоформной экссудативной эритемой, синдромом Лайелла и т.д.
Диагностический алгоритм: (схема – Приложение 4)
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований [1-4, 14]:
Нередко значительные затруднения возникают с определением клинической формы пузырчатки (см Приложение 5).
| Диагноз |
Обоснование для дифференциальной диагностики
|
Обследования |
Критерии исключения диагноза
|
| Буллезный пемфигоид Левера | На коже туловища, в областях изгибов и опрелостей возникают пузыри. Появлению могут предшествовать эритематозные или уртикарноподобные бляшки. Заболевание локализуется в местах травмы, в ротовой полости, аногенитальной и дистальных зонах конечностей. |
1) ПИФ / DIF*
2) Патолого-анатомическое исследование**;
3) Цитология***;
4)Серология****
|
Клиника: напряженные пузыри с плотной покрышкой, эрозии склонные к эпителизации, не увеличиваются в размерах, часто кровоточат. Симптом Никольского на видимо неизмененной коже отрицательный.
ПИФ / DIF: отложение Ig G н + С3-комплемента на базальной мембране.
Патолого-анатомическое исследование: субэпителиальный пузырь, акантолиза нет.
Цитология: нейтрофилы, многочисленные эозинофилы, отсутствие акантолитических клеток.
Серология: антитела IgG к бел-кам (BP180, BP130) базальной мембраны.
|
| Рубцующий пемфигоид | Пузыри на неизмененной или гиперемированной слизистой, коже. Преимущественно на слизистых рта, глотки, гортани, конъюнктивы глаза, ануса, гениталий, на коже у естественных отверстий. |
1) ПИФ / DIF*
2) Патолого-анатомическое исследование**;
3) Цитология***;
4)Серология****
|
Клиника: основные жалобы при сходе высыпаний в рубцовые структуры (пищевод, глотка), симблефарон, микростома и т.п. Отсутствие акантолитических клеток.
ПИФ / DIF: отложение Ig G н + С3-комплемента на базальной мембране.
Патолого-анатомическое исследование: субэпителиальный пузырь, акантолиза нет.
Цитология: нейтрофилы, многочисленные эозинофилы.
Серология: антитела IgG, А к бел-кам (BP180, Ламинин 332).
|
| Герпетиформный дерматит Дюринга | Пузыри, эрозии на гиперемированном фоне. |
1) ПИФ / DIF*
2) Патолого-анатомическое исследование**;
3) Цитология***;
4)Серология****
|
Клиника: чаще полиморфная сыпь. Помимо пузырей наблюдаются уртикарные, папулезные элементы, мелкие, группированные, «герпетиформные» пузыри, множество экскориаций. Чаще сгибательные поверхности конечностей, выражена «герпетиформная» группировка сыпи. Сильный зуд в местах высыпаний. Отрицательный симптом Никольского.
ПИФ / DIF: отложение Ig G н + С3-комплемента на базальной мембране.
Патолого-анатомическое исследование: субэпителиальный пузырь, акантолиза нет.
Цитология: нейтрофилы, многочисленные эозинофилы.
Серология: антитела IgА к тканевой / эпидермальной трансглютаминазе.
|
| Многоформная экссудативная эритема | Буллезная форма: пузыри, пятна. Локализация: слизистые оболочки рта, гениталий. |
1) ПИФ / DIF*
2) Патолого-анатомическое исследование**;
3) Цитология***;
4)Серология****
|
Клиника: Дистальные разгибательные зоны конечностей. Чаще полиморфная сыпь в виде округлых отечных двухконтурных эритем, в центре которых могут формироваться папулы и напряженные пузыри (фигуры кокард, мишени). Беспокоит жжение, зуд, может повышаться температура. Отрицательный симптом Никольского.
ПИФ / DIF: отложение Ig M + С3-комплемента, фибрина на базальной мембране.
Патолого-анатомическое исследование: акантолиза нет. Пузырь залегает субэпидермально. Выражено воспаление в дерме: признаки дезорганизации эндотелия, периваскулярный инфильтрат, отек сосочкового слоя дермы Серология: редко антитела против базальной мембраны Ig M
|
| Токсикодермия | Буллезная форма: пузыри, пятна. Локализация: слизистые оболочки рта, гениталий. |
1) ПИФ / DIF*
2) Патолого-анатомическое исследование**;
3) Цитология***;
4)Серология****
|
Клиника: чаще разгибательные зоны конечностей. Сыпь полиморфна: на фоне застойной эритемы пузыри различных размеров с напряженной покрышкой. Субъективно: беспокоит зуд. Отрицательный симптом Никольского.
Патолого-анатомическое исследование: субэпидермальная полость, отек сосочков дермы. Выражена картина васкулита в верхних слоях дермы, периваскулярный полиморфный инфильтрат. Акантолиза – нет.
|
| Синдром Лайелла | Пузыри на любых участках кожи, слизистые оболочки. |
1) ПИФ / DIF*
2) Патолого-анатомическое исследование**;
3) Цитология***;
4)Серология****
|
Клиника: чаще сыпь полиморфна: геморрагическая сыпь; после пузырей обнажаются обширные глубокие болезненные эрозии, а затем участки частично отслоившегося эпидермиса - напоминают «мокрое белье». Поражение может захватывать огромные площади. Тяжесть состояния нарастает, температура до 40-41. Симптом Никольского – + (ложноположительный).
Патолого-анатомическое исследование: субэпидермальная отслойка эпидермиса (эпидермолиз, отек и воспаление дермы).
|
| Артифициальный буллезный дерматит | Появление пузырей на фоне яркой эритемы. |
1) ПИФ / DIF*
2) Патолого-анатомическое исследование**;
3) Цитология***;
4)Серология****
|
Клиника: локализация на месте экзогенного воздействия облигатного раздражителя. Беспокоит боль и жжение в зоне поражения.
Патолого-анатомическое исследование: субэпидермальная полость на фоне острого экссудативного воспаления в дерме
|
|
Примечание: * - у пациентов с изолированным заболеванием ротовой полости образец ПИФ/DIF необходимо брать из непораженной области, в идеале со слизистой оболочки щек. У пациентов с кожными поражениями биоптат для проведения прямой иммунофлюоресценции берется с непораженной кожи, полученного рядом с очагом поражения на расстоянии около 1 см от него). Рекомендуемый минимальный диаметр биоптата составляет 3-4 мм.)
** - предпочтительно проводить биопсию кожи (3-5 мм) или слизистой оболочки из области свежесформированного (<24 ч) пузыря; или 1/3 периферической части пузыря и 2/3 кожи вокруг очага поражения.
*** - выявление антител к Dsg -1,3 IgG с помощью ИФА является положительным более чем в 95% случаев.
**** - наличие акантолитических клеток является не патогномоничным, но очень важным диагностическим признаком; в начале заболевания, особенно при себорейной пузырчатке, акантолитические клетки могут отсутствовать.
|
|||
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ [1-4, 16-26]
Цели лечения [1-4]:
обеспечение хорошего терапевтического результата (оцениваемого с помощью динамического подсчета индекса, отражающего тяжесть и распространенность заболевания на коже) – стабилизация патологического процесса, подавление воспалительной реакции, прекращение появления новых высыпаний, эпителизация эрозий;
достижение и поддержание ремиссии;
повышение качества жизни больных.
Диета: общий стол №15 [1-4,15]
Для предупреждения развития или коррекции нежелательных явлений терапии системными ГКС или иной иммуносупрессивной терапии в случае их развития: анаболические гормоны, препараты калия, препараты кальция, витамины (аскорбиновая кислота**, рутин, В2, пантотеновая и фолиевая кислота**) [1-4].
Хирургическое вмешательство: нет.
Индикаторы эффективности лечения:
Немедикаментозное лечение (режим, диета и пр.): [1–4, 15]
Режим: при тяжелом течении пузырчатки - I-II (строгий постельный – постельный); при среднетяжелом – III (палатный); при легком – IV (свободный).
Режим: при тяжелом течении пузырчатки - I-II (строгий постельный – постельный); при среднетяжелом – III (палатный); при легком – IV (свободный).
Диета: общий стол №15 [1-4,15]
Рекомендовано частые и дробные приемы пищи. При поражении полости рта в рацион больного включают супы-пюре, а также слизистые каши с целью недопущения полного отказа от пищи. Пищевые продукты, содержащие тиоловую группу и группу фенольных соединений – танины, могут провоцировать обострение пузырчатки.
Диета должна предусматривать ограничение поваренной соли, углеводов и при этом содержать высококачественные белки и витамины.
Обучающие программы [1-4,15]: необходимо ознакомить пациента/членов его семьи с основными этиологическими и патогенетическими представлениями пузырчатки, возможными формами заболевания, вариантами лечения и выбором образа жизни; детально проинформировать о правилах ухода за кожей, о необходимости приверженности терапии.
Пациентам с пузырчаткой может потребоваться психологическая поддержка, чтобы помочь им справиться с заболеванием или с последствиями его лечения, особенно ГКС.
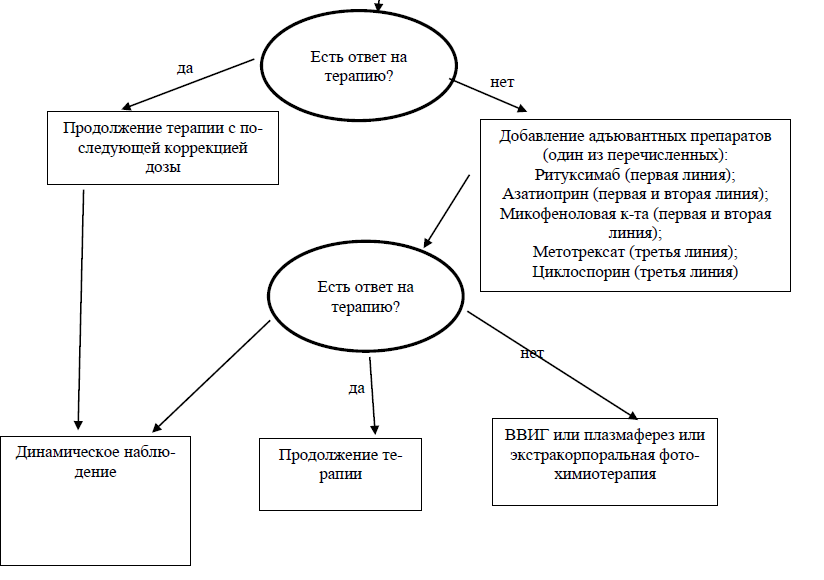
Экстракорпоральные процедуры:
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
Системные и селективные иммунодепрессанты
Наружная терапия
Уход за кожей [1-4,15]
Высококачественный уход за кожей у пациентов с пузырчаткой имеет важное значение. Пациентам с обширными поражениями кожи можно также использовать ванны, содержащие антисептики. Рекомендуется прикрывать эрозивные поражения малоадгезивными раневыми повязками или местными смягчающими средствами, а также компрессами.
Экстракорпоральные процедуры:
| Экстракорпоральная фотохимиотерапия | Иммуноадсорбция (минимум 2 цикла в течение 3–4 дней подряд с интервалом в 4 недели). |
(УД - С)
[1-4]
|
У пациентов с тяжелой/рефрактерной пузырчаткой (в дополнение к ритуксимабу, или если нет ответа на лечение ритуксимабом, или в дополнение к иммунодепрессанту, если нет возможности лечить пациента ритуксимабом). Противопоказания включают тяжелые системные инфекции, тяжелые сердечно-сосудистые заболевания, повышенную чувствительность к компонентам иммуноадсорбционной колонки, лечение ингибиторами ангиотензинпревращающего фермента и обширный геморрагический диатез. |
| или | |||
| Плазмаферез | 3 процедуры в неделю на протяжении 1–3 месяцев. |
(УД - С)
[1-4]
|
Не рекомендуется для применения в рутинной практике; может использоваться в тяжелых резистентных случаях в комбинации с ГКС и иммунодепрессантами. |
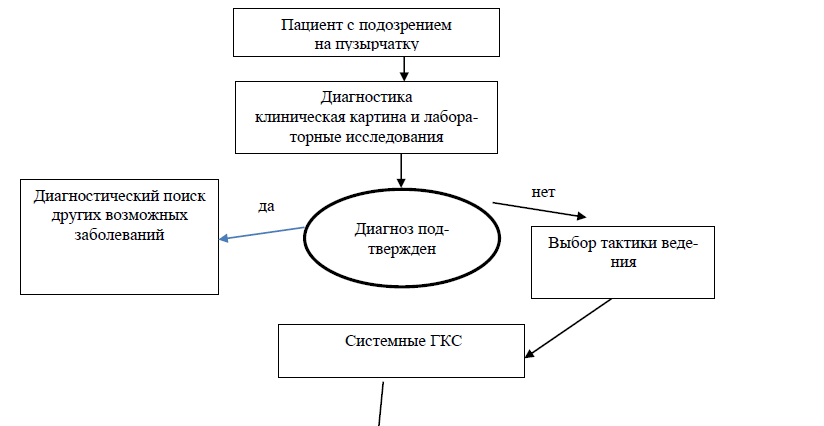
Медикаментозное лечение: [1-4, 16-24]
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
Системные и селективные иммунодепрессанты
| Фармакологическая группа | МНН ЛС |
Способ применения
|
Уровень доказательности | Комментарии |
|
ГКС
[1-4, 16-24]
|
Преднизолон | Для взрослых пациентов из расчета 0,5-2,5 мг/кг массы тела в сутки | А |
Системные ГКС являются препаратами первой линии в терапии пузырчатки. Могут использоваться как в монотерапии, так и в комбинации с адъювантными иммуносупрессивными препаратами (так как стероидная резистентность может присутствовать изначально). ГКС могут вводиться перорально, внутривенно или посредством внутримышечных инъекций.
Комментарии по поводу режима дозирования системной терапии с применением ГКС и рекомендуемые этапы снижения дозы системных ГКС (преднизолона) изложены в приложениях 6 и 7.
|
| или | ||||
| Метилпреднизолон |
Для взрослых пациентов перорально из расчета 2,0 мг/кг массы тела в сутки.
Или 500-1000 мг/сутки в режиме пульс – терапии в течение 3-4 дней
|
А | ||
| или | ||||
| Дексаметазон | 100 мг/сутки в режиме пульс – терапии в течение 3-4 дней | В | ||
| или | ||||
| Бетаметазон дипропионат 6,43 мг-натрия фосфат 2,63мг | 2 мл один раз в неделю № 1-2 | С | ||
| или | ||||
|
ГИБП
[1-4, 17, 22-23]
|
Ритуксимаб | Две в/в инфузии по 1000 мг с интервалом в две недели | А | Рекомендован в виде монотерапии в качестве препарата первой линии пузырчатки у пациентов с абсолютными противопоказаниями к системной ГКС. Рекомендован при среднетяжелом и тяжелом течении пузырчатки в сочетании с системными ГКС (преднизолон 1 мг/кг/день) с постепенным снижением дозы для прекращения приема кортикостероидов через 6 месяцев. При отсутствии эффекта (через 3-4 недель лечения) можно рекомендовать: - у пациентов, первоначально получавших ритуксимаб и преднизолон дозу преднизолона рекомендуется увеличить до 1,5 мг/кг/сут. |
| или | ||||
|
Иммунодепрессивные средства
[1-4, 18,19,20,23,24]
|
Азатиоприн | Для взрослых пациентов из расчета 1-2,5 мг/кг массы тела в сутки | В |
Применяется для повышения эффективности терапии системными ГКС и уменьшения их курсовой дозы пациентам; особенно у пациентов с повышенным риском тяжелых побочных эффектов кортикостероидов, связанных с ожидаемым длительным применением ГКС. При легких формах пузырчатки может применяться в качестве адъювантного препарата первой линий; при этом доза преднизолона составляет 0,5-1,0 мг/кг/сутки. При среднетяжелых и тяжелых формах пузырчатки рекомендован в качестве адъювантного препарата второй линии, если ритуксимаб недоступен или противопоказан. Рекомендуемая тест - доза с 50 мг в день для выявления идиосинкразических реакций (и в случае необходимости немедленно прекратите), а затем увеличение до желаемой дозы.
Пузырчатку у взрослых с высокой активностью TPMT лечат обычными дозами азатиоприна (до 2,5 мг/кг/день). Пациенты со средней или низкой активностью TPMT должны получать более низкую поддерживающую дозу (до 0,5–1,5 мг/сут) в зависимости от уровня активности фермента, а пациентам с отсутствием активности ТПМТ не следует назначать азатиоприн.
Адъювантная терапия азатиоприном при стероидной резистентности проводится курсами.
|
| или | ||||
| Микофеноловая кислота | Для взрослых пациентов из расчета 1440 мг/сутки | В | Применяется для повышения эффективности терапии системными ГКС и уменьшения их курсовой дозы пациентам; особенно у пациентов с повышенным риском тяжелых побочных эффектов ГКС, связанных с ожидаемым длительным применением ГКС. При легких формах пузырчатки может применяться в качестве адъювантного препарата первой линий; при этом доза преднизолона составляет 0,5-1,0 мг/кг/сутки. При среднетяжелых и тяжелых формах пузырчатки рекомендован в качестве адъювантного препарата второй линии, если ритуксимаб недоступен или противопоказан. | |
| или | ||||
| Метотрексат | У взрослых назначается в дозе 20 мг / нед. | С |
При среднетяжелом и тяжелом течении пузырчатки может применяться в качестве адъювантного препарата третьей линии.
В процессе лечения метотрексатом показан систематический контроль лабораторных анализов, отражающих функциональное состояние внутренних органов.
|
|
| или | ||||
| Циклоспорин |
У взрослых назначается
из расчета 5 мг/кг массы тела в сутки
|
С |
При среднетяжелом и тяжелом течении пузырчатки может применяться в качестве адъювантного препарата третьей линии. Препарат назначается перорально в 2 приема до получения клинического эффекта, затем дозу препарата снижают до минимальной поддерживающей. В процессе лечения циклоспорином показан систематический контроль лабораторных анализов, отражающих функциональное состояние внутренних органов. |
|
| или | ||||
| Заместительная иммунотерапия | Иммуноглобулины (очищенный препарат IgG) | в/в инфузии иммуноглобулинов 2 г/кг/цикл в течение 2–5 дней подряд 1 раз в месяц. |
С
[1-4]
|
У пациентов с тяжелой/рефрактерной пузырчаткой (в дополнение к ритуксимабу, или если нет ответа на лечение ритуксимабом, или в дополнение к иммунодепрессанту, если нет возможности лечить пациента ритуксимабом) возможно применение в/в иммуноглобулинов в качестве адъювантного поддерживающего препарата при резистентности к ГКС препаратам или отсутствии эффекта других препаратов. Положительный эффект может наступать быстро, но носить транзиторный характер, несмотря на повторные инфузии. |
Перечень дополнительных лекарственных средств (менее 100% вероятности применения) [1-4]:
Наружная терапия
Адъювантная местная терапия, включая местные кортикостероиды (класс III, IV), может принести дополнительную пользу. В редких случаях у пациентов с легким течением заболевания, особенно если оно ограничено поверхностями слизистых оболочек, можно проводить только местную терапию: антисептические растворы для полосканий, обработки эрозий и пузырей, комбинированные топические средства.
При присоедини вторичной микробной и грибковой инфекции рекомендуется использовать наружные комбинированные препараты.
|
Фармакотерапевтическая группа
|
МНН ЛС | Способ применения | Уровень доказательности |
| Антисептические средства для наружного применения | Метиленовый синий, 1–3%, | наружно, обрабатывают очаги поражения 2–3 раза в день | (C) |
| или | |||
| Калия перманганат, 0,01–0,1%, | Наружно, обрабатывают очаги поражения 2–3 раза в день | (C) | |
| или | |||
| Хлоргексидин, 0,5% или 1%, | наружно, обрабатывают очаги поражения 2–3 раза в день | (C) | |
| ТГКС III–IV (средняя активность) | Мометазона фуроат: 0,1% | наружно 1–2 раза в сутки | (C) |
| или | |||
| Флуоцинолона ацетонид 0,025% | наружно 1–2 раза в сутки | (C) | |
| или | |||
| Бетаметазона валерат: 0,1% | наружно 1–2 раза в сутки | (C) | |
| Комбинированные препараты | Бетаметазона дипропионат (1мг) + гентамицина сульфат (1 мг) + клотримазол (10 мг) | наружно 1–2 раза в сутки | (C) |
| или | |||
| Бетаметазон (1 мг) + гентамицин (1 мг) | наружно 1–2 раза в сутки | (C) | |
Антигистаминные, дезинтоксикационные и гипосенсибилизирующие средства [25,26]
Антигистаминные, дезинтоксикационные и гипосенсибилизирующие ЛС назначаются при наличии зуда или в тех случаях, когда появление свежих пузырей сопровождается гиперергическими симптомами. Разовые и курсовые терапевтические дозы антигистаминных, дезинтоксикационных и гипосенсибилизирующих средств препаратов у детей и взрослых обозначены в КП «Атопический дерматит», «Токсикодермия» [25,26].
Для предупреждения развития или коррекции нежелательных явлений терапии системными ГКС или иной иммуносупрессивной терапии в случае их развития: анаболические гормоны, препараты калия, препараты кальция, витамины (аскорбиновая кислота**, рутин, В2, пантотеновая и фолиевая кислота**) [1-4].
Хирургическое вмешательство: нет.
Дальнейшее ведение:
Пациенты с пузырчаткой должны находиться под постоянным динамическим наблюдением врача-дерматовенеролога и смежных специалистов (мультидисциплинарный подход).
Кратность посещения врача-дерматовенеролога должна зависеть от степени тяжести пузырчатки и суточной дозы ГКС терапии.
Клиническое обследование и мониторинг основных лабораторных тестов проводится, в среднем 1 раз в 3-6 месяцев. Перечень исследований изложен в приложении 3.
Пациенты могут быть допущены к работе, не требующей чрезмерного физического и умственного перенапряжения.
Больным со всеми формами пузырчатки противопоказана инсоляция, необходимо постоянно использовать солнцезащитные кремы с максимальной степенью защиты. Больным важно соблюдать режим труда, отдыха и сна. Не допускается лечение минеральными водами и грязями на курортах, лечебные и косметические массажи.
Индикаторы эффективности лечения:
отсутствие свежих высыпаний;
эпителизация эрозий;
повышение качества жизни;
достижение стойкой ремиссии.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ: [1-4, 16-26]
Алгоритм ведения пациента, маршрутизация пациента (см. Приложение 8):
Немедикаментозное лечение: см. Амбулаторный уровень.
Медикаментозное лечение: см. Амбулаторный уровень.
Хирургическое вмешательство: нет.
Дальнейшее ведение: см. Амбулаторный уровень.
Индикаторы эффективности лечения:
отсутствие свежих высыпаний;
эпителизация эрозий;
повышение качества жизни;
достижение стойкой ремиссии.
Госпитализация
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации:
высыпания, соответствующие клинической картине аутоиммунной пузырчатки;
обострение пузырчатки.
Показания для экстренной госпитализации: в тяжелых случаях необходима госпитализация или перевод в отделение реанимации и интенсивной терапии многопрофильной клиники.
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2023
- 1) Updated S2K guidelines on the management of pemphigus vulgaris and foliaceus ini-tiated by the european academy of dermatology and venereology (EADV). P. Joly B. Horvath Α Patsatsi S. Uzun R. Bech S. Beissert R. Bergman P. Bernard L. Borradori M. Caproni F. Caux G et al. JEADV, Volume 34, Issue 9 , September - 2020, Pages 1900-1913. 2) Murrell DF, Peña S, Joly P, Marinovic B, Hashimoto T, Diaz LA, Sinha AA, Payne AS, Daneshpazhooh M, Eming R, Jonkman MF, Mimouni D, Borradori L, Kim SC, Yamagami J, Lehman JS, Saleh MA, Culton DA, Czernik A, Zone JJ, Fivenson D, Ujiie H, Wozniak K, Akman-Karakaş A, Bernard P, Korman NJ, Caux F, Drenovska K, Prost-Squarcioni C, Vassileva S, Feldman RJ, Cardones AR, Bauer J, Ioannides D, Jedlickova H, Palisson F, Patsatsi A, Uzun S, Yayli S, Zillikens D, Amagai M, Hertl M, Schmidt E, Aoki V, Grando SA, Shimizu H, Baum S, Cianchini G, Feliciani C, Iranzo P, Mascaró JM Jr, Kowalewski C, Hall R, Groves R, Harman KE, Marinkovich MP, Maverakis E, Werth VP. Diagnosis and management of pemphigus: Recommendations of an interna-tional panel of experts. J Am Acad Dermatol. 2020 Mar;82(3):575-585.e1. doi: 10.1016/j.jaad.2018.02.021. Epub 2018 Feb 10. PMID: 29438767; PMCID: PMC7313440. 3) British Association of Dermatologists’ guidelines for the management of pemphigus vulgaris 2017. K.E. Harman, D. Brown, L.S. Exton, R.W. Groves, P.J. Hampton, M.F. Mohd Mustapa, J.F. Setterfield and P.D. Yesudian. British Journal of Dermatology (2017) 177, pp1170–1201. 4) Клинические рекомендации. Пузырчатка //Общероссийская общественная орга-низация «Российское общество дерматовенерологов и косметологов», 2020 г. 5) Марцано А.В. , Коццани Э. , Фанони Д. и др . Диагностика и оценка тяжести заболевания приобретенным буллезным эпидермолизом с помощью ИФА для ауто-антител к коллагену VII типа: итальянское многоцентровое исследование . Бр Дж Дерматол 2013; 168 : 80 – 84 . 6) Boulard C, Duvert Lehembre S, Picard-Dahan C et al. Calculation of cut off values based on the Autoimmune Bullous Skin Disorder Intensity Score (ABSIS) and Pemphi-gus Disease Area Index (PDAI) pemphigus scoring systems for defining moderate, sig-nificant and extensive types of pemphigus. Br J Dermatol 2016; 175:142–149. 7) Себаратнам Д.Ф. , Ханна А.М. , Чи С. и др . Разработка инструмента оценки ка-чества жизни при аутоиммунном буллезном заболевании: опросник качества жизни при аутоиммунном буллезном заболевании . JAMA Дер-матол 2013 ; 149: 1186 — 1191. 8) Tjokrowidjaja A , Daniel BS , Frew JW et al . Разработка и валидация опросника качества жизни при лечении аутоиммунного буллезного заболевания, инструмента для измерения качества жизни, влияющего на лечение, используемое у пациентов с аутоиммунным буллезным заболеванием . Бр Дж Дерматол 2013 ; 169: 1000–1006. 9) Murrell D.F. Diagnosis and management of pemphigus: recommendations by an inter-national panel of experts / Murrell D.F., Pena S., Joly P. et al // J Am Acad Dermatol. – 2018. - doi: 10.1016/j.jaad.2018.02.021; 10) Hrabovska Z. A study of clinical, histopathological and direct immunofluorescence diagnosis in pemphigus group Utility of direct immunofluorescence / Hrabovska Z., Jau-tova J., Hrabovsky V. // Bratisl Lek Listy. – 2017. - 118(4). - 243-249. - doi: 10.4149; 11) Giurdanella F. Laboratory diagnosis of pemphigus: direct immunofluorescence re-mains the gold standard / Giurdanella F., Diercks GF., Jonkman MF., Pas HH. // Br J Dermatol. – 2016. - Jul;175(1):185-6. - doi: 10.1111/bjd.14408; 12) Czernik, A.; Wieczorek, M. Paraneoplastic pemphigus: A short review. Clin. Cosmet. Investig. Dermatol. 2016, 9, 291–295. 13) Messersmith, L.; Krauland, K. Pemphigus Vegetans. In StatPearls; StatPearls Pub-lishing: Treasure Island, FL, USA, 2021. 14) Дифференциальная диагностика пузырных дерматозов. А.А. Кубанов, Л.Ф. Знаменская, Т.В. Абрамова. Вестник дерматологии и венерологии 2016; 6: 43—56. 15) International pemphigus / pemphigoid foundation // www.pemphigus.org 16) Schmidt E, Kasperkiewicz M, Joly P. Pemphigus. Lancet Lond Engl 2019; 394: 882–894. 17) Hebert V, Vermeulin T, Tanguy L et al. Comparison of real costs in the French healthcare system in newly diagnosed patients with pemphigus for first-line treatment with rituximab vs. standard corticosteroid regimen: data from a national multicentre trial. Br J Dermatol. 2019; 183: 121–127. https://doi.org/10.1111/bjd.18563. Epub ahead of print. 18) Ahmed AR, Nguyen T, Kaveri S, Spigelman ZS. First line treatment of pemphigus vulgaris with a novel protocol in patients with contraindications to systemic corticoster-oids and immunosuppressive agents: Preliminary retrospective study with a seven year follow-up. Int Immunopharmacol 2016; 34:25. 19) Cholera, M.; Chainani-Wu, N. Management of Pemphigus Vulgaris. Adv. Ther. 2016, 33, 910–958. [CrossRef] [PubMed]. 20) Sadaksharam, J. Current Therapeutic Modalities of Immunobullous Lesions. Con-temp. Clin. Dent. 2019, 10, 407–409. 21) Joly P, Maho-Vaillant M, Prost-Squarcioni C et al. First-line rituximab combined with short-term prednisone versus prednisone alone for the treatment of pemphigus (Ritux 3): a prospective, multicentre, parallel-group, open-label randomised trial. Lancet Lond Engl 2017; 389: 2031– 2040. 22) Chen DM, Odueyungbo A, Csinady E et al. Rituximab is an effective treatment in patients with pemphigus vulgaris and demonstrates a steroid-sparing effect. Br J Derma-tol. 2019; 182: 1111–1119. https://doi.org/ 10.1111/bjd.18482. Epub ahead of print 23) Kasperkiewicz M, Shimanovich I, Meier M et al. Treatment of severe pemphigus with a combination of immunoadsorption, rituximab, pulsed dexamethasone and azathio-prine/mycophenolate mofetil: a pilot study of 23 patients. Br J Dermatol 2012; 166: 154–160. 24) Pollmann R, Schmidt T, Eming R, Hertl M. Pemphigus: a Comprehensive Review on Pathogenesis, Clinical Presentation and Novel Therapeutic Approaches. Clin Rev Allergy Immunol 2018; 54:1. 25) «Атопический дерматит» (сайт РЦРЗ МЗ РК, раздел клинические протоколы от 28/11/2019 г. МЗ РК протокол №78). 26) «Токсикодермия» (от 27/11/2015 г. МЗ РК протокол №17).
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков с указание квалификационных данных:
1) Батпенова Гульнар Рыскельдыевна – доктор медицинских наук, профессор, дерматовенеролог, заведующая кафедрой дерматовенерологии и дерматокосметологии НАО «Медицинский университет Астана», Президент Казахстанской Ас-социации дерматовенерологов, дерматокосметологов, главный внештатный дерматовенеролог Министерства здравоохранения Республики Казахстан.
2) Баев Асылжан Исаевич – кандидат медицинских наук, врач-эксперт Службы поддержки пациентов и внутреннего контроля (аудита) ГКП на ПХВ «Кожно-венерологический диспансер» Управление общественного здравоохранения города Алматы, ассистент кафедры дерматовенерологии с курсом фтизиатрии НУО «Казахстанско-Российский медицинский университет».
3) Цой Наталья Олеговна – PhD, доцент кафедры дерматовенерологии и дерматокосметологии НАО «Медицинский университет Астана».
4) Котлярова Татьяна Владимировна – доктор медицинских наук, дерматовенеролог, профессор кафедры дерматовенерологии и дерматокосметологии НАО «Медицинский университет Астана».
5) Макалкина Лариса Геннадьевна – кандидат медицинских наук, PhD, MD, доцент кафедры клинической фармакологии, врач клинический фармаколог НАО «Медицинский университет Астана», главный клинический фармаколог Министерства здравоохранения Республики Казахстан.
Указание на отсутствие конфликта интересов: отсутствует.
Рецензенты: Аскарова Гульсум Клышпековна – доктор медицинских наук, профессор, заведующая кафедрой дерматовенерологии ТОО «Казахстанский медицинский университет «Высшая школа общественного здравоохранения», врач дерматовенеролог высшей категории.
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его разработки или при наличии новых методов с уровнем доказательности.
Приложение 1
Индекс площади поражения при пузырчатке
(PDAI - Pemphigus Disease Area Index)
| Индекс площади поражения при пузырчатке (PDAI) | |||
| Активность патологического процесса | Вторичные измене-ния кожи | ||
| PDAI -кожа | |||
| Анатомические области |
Эрозии/ пузыри или новые очаги эритемы:
0 баллов- отсутствуют;
1 балл - 1-3 элемента, причем до 1 элемента более 2 см в диаметре, нет элементов более 6 см в диаметре;
2 балла - 2-3 элемента, по крайней мере 2 элемента более 2 см в диаметре, нет элементов более 6 см в диаметре;
3 балла - более 3 элементов, нет элементов более 6 см в диаметре;
5 баллов - более 3 элементов, и /или по крайней мере 1 элемент более 6см в диаметре;
10 баллов – более 3 элементов, и /или по крайней мере 1 элемент более 16 см в диаметре или тотальное поражение.
|
Количество элементов (если менее 3) |
Поствоспалительная гиперпигментация или эритема после разрешившихся высыпаний
0 баллов – отсутствует;
1 балл – присутствует.
|
|
Уши
|
|||
| Нос | |||
| Остальные области лица | |||
|
Шея
|
|||
| Грудь | |||
| Живот | |||
|
Спина/ягодицы
|
|||
| Кисти | |||
| Плечи + предплечья | |||
| Бедра + голени | |||
|
Ступни
|
|||
| Гениталии | |||
| Z баллов анатомических областей | (от 0 до 120 баллов) | (от 0 до 12 баллов) | |
| PDAI –волосистая часть головы | |||
|
Эрозии/пузыри или новые очаги эритемы:
0 баллов - отсутствуют;
1 балл - в 1 квадранте
2 балла - в 2 квадрантах;
3 балла - в 3 квадрантах;
4 балла- весь череп;
10 баллов - по крайней мере 1 элемент более 6 см в диаметре
|
Количество элементов (если менее 3) |
Поствоспалительная гиперпигментация или эритема после разрешившихся высыпаний
0 баллов-отсутствует
1 балл- присутствует
|
|
| Индекс PDAI (волосистая часть головы) | (от 0 до 10 баллов) | (от 0 до 1 балла) | |
| Индекс PDAI (кожа) = Z баллов анатомических областей + PDAI (волосистая часть го-ловы) (от 0 до 130 баллов) | |||
| PDAI – слизистые оболочки | |||
| Анатомические области |
Эрозии /пузыри:
0 баллов - отсутствуют;
1 балл - 1 элемент;
2 балла - 2-3 элемента;
5 баллов - более 3 элементов или 2 элемента более 2 см в диаметре;
10 баллов – вся область.
|
Количество элементов (если менее 3) | |
|
Глаза
|
|||
| Нос | |||
| Слизистая щек | |||
|
Твердое небо
|
|||
| Мягкое небо | |||
| Слизистая верхних десен | |||
|
Слизистая нижних десен
|
|||
| Язык | |||
|
Дно полости рта
|
|||
| Слизистая губ | |||
|
Задняя стенка глотки
|
|||
| Аногенитальная область | |||
| Индекс PDAI (слизистые оболочки) = Z баллов анатомических областей слизистых оболочек (от 0 до 120 баллов) | |||
|
Индекс PDAI (активность) = Индекс (кожа) + индекс PDAI (слизистые оболочки) (от 0 до 250 баллов)
|
Индекс PDAI (вторичные изменения) (от 0 до 13 баллов) | ||
|
PDAI общий
(от 0 до 263 балла) |
|||
Приложение 2
Жалобы, анамнез и клиническая картина при различных формах пузырчатки
|
Клиническая форма пузырчатки
|
Клиническая картина | Жалоба и анамнез |
| Вульгарная | Наиболее частая форма заболевания, характеризующаяся наличием пузырей различных размеров с тонкой вялой покрышкой, серозным содержимым, возникающих на видимо неизмененной коже и/или слизистых оболочках полости рта, носа, глотки, гениталий. Характерным признаком является гиперсаливация и специфический запах изо рта. Пузыри сохраняются непродолжительное время (от нескольких часов до суток). На слизистых оболочках их появление иногда остается незамеченным, поскольку тонкие покрышки пузырей быстро вскрываются, образуя длительно незаживающие болезненные эрозии. Некоторые пузыри на коже могут ссыхаться в корки. Эрозии при вульгарной пузырчатке обычно ярко-розового цвета с блестящей влажной поверхностью. Они имеют тенденцию к периферическому росту, возможна генерализация кожного процесса с формированием обширных очагов поражения, ухудшением общего состояния, присоединением вторичной инфекции, развитием интоксикации и летальным исходом при отсутствии терапии. Одним из наиболее характерных признаков акантолитической пузырчатки является феномен Никольского, который является клиническим проявлением акантолиза и представляет собой отслоение эпидермиса при механическом воздействии на кожу в очагах поражения, расположенную рядом с ними и, возможно – на отдаленных участках кожного покрова. | Первые высыпания чаще всего появляются на слизистых оболочках полости рта, носа, глотки и/или красной кайме губ. Через 3–12 месяцев процесс приобретает более распространенный характер с поражением кожного покрова. Больных беспокоят боли при приеме пищи, разговоре, при проглатывании слюны. |
| Себорейная или эритематозная (синдром Сенира-Ашера) | Является малой формой листовидной пузырчатки и характеризуется появлением высыпаний на коже лица, спины, груди, волосистой части головы; слизистые оболочки не поражены. Высыпания представлены бляшками ярко-розового цвета, на поверхности которых выявляются легко удаляемые тонкие или рыхлые корочки, пропитанные серозным экссудатом, или чешуйки, желтоватого цвета. На месте удаленных чешуек и корок выявляется эрозивная поверхность с блестящей ярко-красного цвета поверхностью. По периферии бляшек и на видимо неизмененной коже верхней половины туловища, верхних конечностях с течением времени появляются характерные для пузырчатки пузыри. Они, как правило, эфемерны с вялой тонкой покрышкой, быстро вскрывающиеся с формированием эрозий. Феномен Никольского слабоположительный преимущественно в очагах поражения. | Начинается на себорейных участках кожи (лице, спине, груди, волосистой части головы). Заболевание может иметь ограниченный характер в течение многих месяцев и лет. Однако возможно распространение поражения на новые участки кожного покрова и слизистые оболочки (чаще полости рта). У некоторых больных может наступить трансформация себорейной формы в вульгарную с генерализацией патологического процесса. |
| Листовидная | Характеризуется эритематозно-сквамозными высыпаниями, тонкостенными пузырями, повторно появляющимися на одних и тех же местах, при вскрытии которых обнажаются розово-красные эрозии с последующим образованием пластинчатых корок, иногда довольно массивных за счет постоянного ссыхания отделяющегося экссудата. Поражение слизистых оболочек нехарактерно. Возможно быстрое распространение высыпаний в виде плоских пузырей, эрозий, сливающихся друг с другом, слоистых корок, чешуек с развитием эксфолиативной эритродермии, ухудшением общего состояния, присоединением вторичной инфекции. Феномен Никольского положительный как в очагах поражения, так и на видимо здоровой коже. | Больные листовидной пузырчаткой предъявляют жалобы на поражение кожных покровов. |
| Вегетирующая | Является малой доброкачественной формой вульгарной пузырчатки. В зависимости от первичных элементов различают два типа вегетирующей пузырчатки. I тип (тип Ньюманна) вегетирующей пузырчатки – классический, при котором первичным морфологическим элементом является вялый пузырь. II тип (тип Аллопо) вегетирующей пузырчатки рассматривают как “вегетирующую пиодермию”: первичным морфологическим элементом является пустула, являющаяся результатом акантолиза, гистологически с преимущественным содержанием эозинофильных лейкоцитов. I тип (тип Ньюманна) характеризуется появлением пузырей, чаще – на слизистых оболочках полости рта, вокруг естественных отверстий (рта, носа, гениталий) и в области кожных складок (подмышечных, паховых, заушных, под молочными железами). Пузыри легко вскрываются. На дне образующихся эрозий формируются мягкие, сочные, зловонные вегетации, покрытые серозным и/или гнойным налетом с наличием пустул по периферии. Феномен Никольского положительный только вблизи очагов. В терминальной стадии кожный процесс напоминает вульгарную пузырчатку. | Больных вегетирующей пузырчаткой беспокоят высыпания на слизистых оболочках полости рта, вокруг естественных отверстий (рта, носа, гениталий) и в области кожных складок (подмышечных, паховых, заушных, под молочными железами). Поражение слизистых оболочек может сопровождаться болезненностью. Заболевание долгие годы может протекать доброкачественно в виде ограниченных очагов поражения при удовлетворительном состоянии больного. |
| Герпетиформная | Редкий атипичный буллезный дерматоз, при котором высыпания могут быть представлены в виде бляшек, по периферии которых располагаются папулы и везикулы, или в виде сгруппированных папул, везикул или напряженных пузырей, как при герпетиформном дерматите Дюринга. | При герпетиформной пузырчатке больные жалуются на высыпания, обычно сопровождающиеся выраженным зудом. При отсутствии адекватной терапии заболевание может прогрессировать и приобретать признаки вульгарной или листовидной пузырчатки. |
| Паранеопластическая | Своими клиническими проявлениями, как правило, имеет сходство с клинической картиной вульгарной пузырчатки с одновременным поражением кожи и слизистых оболочек, но иногда наблюдаются нетипичные для заболевания поражения кожи, сопровождающиеся зудом и напоминающие многоформную экссудативную эритему, буллезный пемфигоид или токсический эпидермальный некролиз. Частыми являются эрозивные и язвенные поражения губ, полости рта, носа, глотки с резкой болезненностью, часто наблюдаются рубцующиеся кератиты. | Протекает на фоне неоплазии, а также может возникать в течение или вскоре после химиотерапевтического лечения по поводу злокачественных новообразований. В большинстве случаев паранеопластическая пузырчатка сочетается с лимфопроли-феративными неоплазиями, тимомой, саркомой, карциномой и солидными раками различных локализаций. После удаления опухоли возможен быстрый регресс высыпаний и полное выздоровление. |
| Лекарственно-индуцированная (медикаментозная) | Может напоминать клиническую картину вульгарной, себорейной или листовидной пузырчатки. | Развитие лекарственно-индуцированной (медикаментозной) пузырчатки чаще всего связано с приемом медикаментов, содержащих сульфгидрильные радикалы (Д-пеницилламин, пиритол, каптоприл), и антибактериальных препаратов группы β-лактамов (пенициллин, ампициллин и цефалоспорины) и вызвано биохимическими, а не аутоиммунными реакциями. В случаях развития лекарственно-индуцированной пузырчатки после отмены медикамента возможно полное выздоровление. |
| IgA-зависимая | Представляет собой редкую группу аутоиммунных внутриэпидермальных буллезных дерматозов, характеризующихся везикуло-пустулезными высыпаниями, нейтрофильной инфильтрацией, акантолизом и наличием как фиксированных, так и циркулирующих IgA-аутоантител, направленных к антигенам межклеточной связывающей субстанции многослойного плоского эпителия. Клиническая картина IgA-зависимой пузырчатки независимо от типа ее проявления представлена вялыми везикулами или пустулами, располагающимися как на гиперемированной, так и на видимо «здоровой» коже. Пустулы имеют тенденцию к слиянию с формированием очагов в виде кольцевидных форм с корками в центральной части. Высыпания чаще всего локализуются на коже в области подмышечных впадин, мошонки, туловища, верхних и нижних конечностей. Реже в патологический процесс вовлекаются кожа волосистой части головы и заушной области, а также слизистые оболочки. Часто больные предъявляют жалобы на интенсивный зуд. Как правило, IgA-зависимая пузырчатка протекает более доброкачественно по сравнению с IgG-зависимой пузырчаткой. |
Больные IgA-зависимой пузырчаткой жалуются на поражение кожных покровов, реже – слизистых оболочек. Часто больные предъявляют жалобы на интенсивный зуд.
Все клинические формы пузырчатки характеризуются длительным хроническим волнообразным течением, приводящим в отсутствии лечения к нарушению общего состояния больных, а в некоторых случаях – к летальному исходу.
|
| Пример формирования клинического диагноза: акантолитическая пузырчатка, вульгарная форма, тяжелой степени тяжести, резистентная к глюкокортикостероидной терапии, обострение. | ||
Приложение 3
Рекомендуемое обследование перед применением ГКС / иммуносупрессивной те-рапии и в процессе лечения (по показаниям)
|
Перечень исследований
|
До лечения | В процессе терапии |
|
Общий клинический анализ крови: гемоглобин, гематокрит, СОЭ, эритроциты, лейкоциты (лейкоцитарная формула), тромбоциты.
Для выявления изменений кроветворных органов и депрессии костного мозга с развитием анемии, лейкопении и тромбоцитопении [1-5].
|
+ | + |
|
Биохимические показатели сыворотки крови:
АсАт, АлАт, общий белок, общий билирубин, глюкоза, креатинин, электролиты (натрий, калий, кальций), альбумин, щелочная фосфатаза; гамма-глутамилтранспептидаза, мочевина, мочевая кислота.
Сывороточный IgA (в случае лечения внутривенным иммуноглобулином (ВВИГ)); активность тиопуринметилтрансферазы (TPMT) (в случае лечения азатиоприном) [1-5].
|
+ | + |
|
Общий клинический анализ мочи (развернутый).
Для исключения нарушений функции почек (ферменто-выделительной функции поджелудочной железы, обмена белка и углеводов) [1-5].
|
+ | + |
| Тестирование на беременность | + | + |
| Ультразвуковое исследование органов брюшной полости | + | + |
| Рентгенография грудной клетки – при повышенном риске развития туберкулеза | + | + |
| Тестирование на ВИЧ - инфекцию | ||
| Маркеры вирусов гепатита В,С | + | + |
| Диаскин-тест, квантифероновый тест - при повышенном риске развития туберкулеза | + | + |
| Остеоденситометрия | + | + |
| Осмотр глаз для исключения глаукомы и катаракты | + | + |
Приложение 4
Диагностический алгоритм
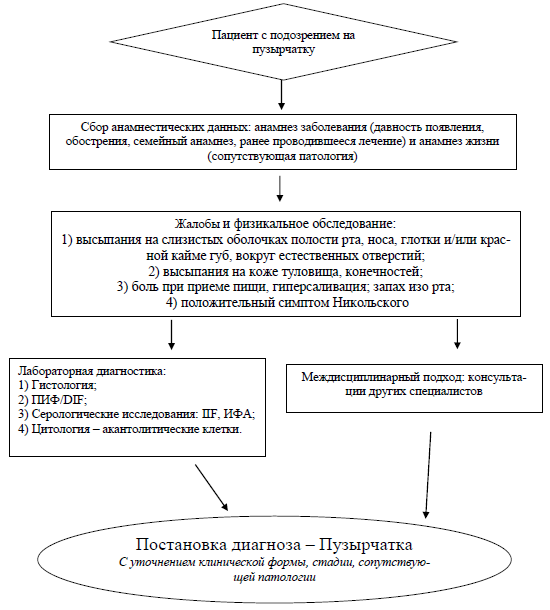
Приложение 5
Дифференциальная диагностика клинических форм пузырчатки
|
Признаки
|
Вульгарная пузырчатка | Себорейная пузырчатка |
Листовидная пузырчатка
|
Вегетирующая пузырчатка |
| Клинические проявления |
Поражаются преимущественно слизистые оболочки, чаще полости рта; кожа головы, туловища.
Вялые, нестойкие пузыри локализуются на видимо неизмененной коже и слизистых, длительно существующие эрозии под корками, гиперпигментированные пятна коричневого цвета на местах эпителизировавшихся эрозий.
|
Поражаются в основном кожа лица, волосистой части головы, груди, спины, может поражаться слизистая оболочка полости рта. Высыпания располагаются на эритематозном фоне, покрыты чешуйками и пластинчатыми корками, при снятии которых обнажаются поверхностные влажные эрозии. | Поражение кожи чаще носит генерализованный характер. Слизистые оболочки не поражаются. Поверхностные пузыри локализуются на эритематозном фоне, склонны к периферическому росту. Отдельные пузыри покрыты слоистыми чешуйко-корками, при снятии которых обнажаются эрозии. |
Поражаются слизистые оболочки, чаще полости рта, крупные складки кожи, места перехода кожи в слизистые оболочки.
Вялые, нестойкие пузыри локализуются на видимо неизмененной коже и слизистых, длительно существующие эрозии с белесоватой (мацерированной) вегетирующей поверхностью, сливающиеся между собой. По периферии очагов-отсевы в виде пустул.
|
| Симптом Никольского | + | ++ | +++ | + |
| Цитологическое исследование | Акантолитические клетки | Акантолитические клетки обнаруживают редко | Акантолитические клетки обнаруживают не всегда | Акантолитические клетки, эозинофилы |
| Гистологическая диагностика | Интраэпидермальный, супрабазальный акантолиз с образованием щелевидных полостей, выстланных акантолитическими клетками. | Интраэпидермальный, субкорнеальный акантолиз, воспалительная инфильтрация сосочкового слоя дермы. | Интраэпидермальный, субкорнеальный акантолиз, приводящий к образованию щелевидных полостей под роговым слоем на уровне зернистого слоя. Слабый воспалительный инфильтрат в дерме. | Интраэпидермальный, супрабазальный акантолиз с образованием щелевидных полостей, выстланных акантолитическими клетками, псевдоэпителиоматозная гиперплазия, многочисленные эозинофилы. |
| Серология | Отложение IgG и С3 компонента комплемента на уровне межклеточных связей клеток шиповатого слоя эпидермиса. | Отложение IgG и С3 компонента комплемента в межклеточных пространствах и непосредственно под эпидермисом. | Отложение IgG и С3 компонента комплемента в межклеточных пространствах и непосредственно под эпидермисом. | Отложение IgG и С3 компонента комплемента на уровне межклеточных связей клеток шиповатого слоя эпидермиса. |
Приложение 6
Режим дозирования системной терапии с применением ГКС
Системные ГКС являются препаратами первой линии в терапии пузырчатки. Могут использоваться как в монотерапии, так и в комбинации с адъювантными иммуносупрессивными препаратами (так как стероидная резистентность может присутствовать изначально). ГКС могут вводиться перорально, внутривенно или посредством внутримышечных инъекций.
Оптимальный график дозирования ГКС до сих пор четко не обоснован, а режимы дозирования в основном эмпирические и больше основаны на практическом опыте (стартовая доза колеблется от 40 до 60 мг/сутки – при легком течении пузырчатки; от 60 до 120 мг/сутки – при тяжелом течении). Однако учитывая, что тяжесть побочных эффектов ГКС (остеопороз, угнетение функции надпочечников, гипергликемия, дислипидемия, сердечно-сосудистые заболевания, синдром Кушинга и психические расстройства) напрямую зависит от дозы рекомендуется умеренный подход к выбору дозы при системной ГКС-терапии.
При легкой степени тяжести системная ГКС проводится в дозах 0,5-1,0 мг/кг/сутки.
При среднетяжелом и тяжелом течении процесса 1,0-1,5 мг/кг/сутки.
При отсутствии эффекта через 3-4 недели после лечения в дозе 1,5 мг/кг/сутки и/или тяжелом/рефрактерном течении пузырчатки можно рекомендовать:
- назначение высоких доз ГКС в режиме пульс – терапии в течение 3-4 дней (для преднизолона – 500-1000 мг/сутки; для метилпреднизолона – 500-1000 мг/сутки; для дексаметазона – 100 мг/сутки) с последующим переходом на пероральный прием;
Или
- у пациентов, первоначально получавших только системные кортикостероиды (в начальной дозе преднизолона 1,0 мг/кг/день) рекомендуется увеличить дозу преднизолона до 1,5 мг/кг/сутки и добавить ритуксимаб (2 раза по 1 г);
- у пациентов, первоначально получавших только системные кортикостероиды (в начальной дозе преднизолона 1,0 мг/кг/день) рекомендуется увеличить дозу преднизолона до 1,5 мг/кг/сутки и добавить ритуксимаб (2 раза по 1 г);
Или
- если нет возможности лечить пациента ритуксимабом, предложить добавить иммунодепрессант (азатиоприн 1 - 2,5 мг/кг/день или микофеноловая кислота 1440 мг/день).
У пациентов, получавших только системные ГКС (в начальной дозе преднизолона 1,5 мг/кг/день) если нет возможности лечить пациента ритуксимабом, рекомендуется добавить кортикостероидсберегающий препарат (азатиоприн 1–2,5 мг/кг/сутки или микофеноловая кислота 1440 мг/сутки).
- если нет возможности лечить пациента ритуксимабом, предложить добавить иммунодепрессант (азатиоприн 1 - 2,5 мг/кг/день или микофеноловая кислота 1440 мг/день).
У пациентов, получавших только системные ГКС (в начальной дозе преднизолона 1,5 мг/кг/день) если нет возможности лечить пациента ритуксимабом, рекомендуется добавить кортикостероидсберегающий препарат (азатиоприн 1–2,5 мг/кг/сутки или микофеноловая кислота 1440 мг/сутки).
Когда состояние контролируется, определяется как прекращение появления новых поражений и полная реэпителизация существующих поражений, дозу ГКС следует медленно снижать. Сокращение дозы ГКС должно быть быстрее в начале и медленнее в конце; процесс вывода может занять годы, а единых протоколов не существует.
Рекомендуется первоначально снижать суточную дозу на 5–10 мг преднизолона каждые 2 недели до 20 мг в день, затем на 2,5 мг каждые 2–4 недели до 10 мг в день, а затем постепенно снижать дозу с шагом 1 мг. Дозы преднизолона 10 мг или меньше должны быть целью лечения, определяемого международным консенсусом как минимальная терапия при ИП. В приложении 7 представлен пример снижения пероральных ГКС.
Точно так же нет единого мнения о том, как увеличить дозу в случае рецидива. Рецидивы обычно более легкие, чем начальные проявления заболевания, и требуют равных или меньших доз преднизолона, чем дозы, используемые для начального контроля.
Имеются различные подходы к лечению рецидивов: в том числе возврат к предыдущей дозе ГКС, при которой наблюдался контроль над заболеванием, удвоение дозы кортикостероидов с последующим увеличением на 50% до достижения контроля над болезнью; увеличение дозы преднизолона до 40 мг в день или, если она уже выше, до предыдущей дозы, при которой был достигнут контроль над заболеванием; увеличение дозы преднизолона на 10–20 мг в сутки.
Более тяжелые рецидивы следует лечить дозами ГКС, как описано для начальных проявлений.
Может оказаться целесообразным добавить адъювантная лекарство, увеличить дозу существующего адъюванта или перейти на альтернативу, если текущее адъювантное лекарство применялось в достаточной дозе в течение как минимум 3 месяцев.
Приложение 7
Рекомендуемые этапы снижения дозы системных ГКС (преднизолона) /7/
После достижения отчетливого терапевтического эффекта (прекращение появления новых пузырей, активная эпителизация эрозий) приступить ко второму этапу терапии больных пузырчаткой, который заключается в постепенном медленном, в течение нескольких месяцев снижении дозы преднизолона до 20–30 мг в сутки.
Первоначальное снижение дозы ГКС возможно на 1/4–1/3 от максимальной дозы после достижения отчетливого терапевтического эффекта. Продолжительность этапа зависит от клинического состояния больного. При снижении ГКС на указанных (на 1/4-1/3) малых дозах для удобства можно растолочь / растворить таблетку преднизолона (5 мг), разделив ее таким образом на несколько равных частей.
Не рекомендовано снижать дозу системных ГКС при наличии активной инсоляции, острых инфекционных заболеваний и обострений хронических заболеваний, при планировании оперативных вмешательств.
Рекомендовано при снижении дозы преднизолона до 20 мг в сутки, приступить к третьему этапу терапии больных глюкокортикостероидами, который заключается в дальнейшем снижении дозы системного ГКС.
Схема снижения дозы системных глюкокортикостероидных препаратов (преднизолона), начиная с 4 таблеток по дням недели
| Неделя |
Пн
|
Вт | Ср | Чт | Пт | Сб | Вс |
| Неделя 1 | 4 | 4 | 4 | 4 | 4 | 4 | 4 |
| Неделя 2 | 3,75 | 4 | 4 | 4 | 4 | 4 | 4 |
| Неделя 3 | 3,75 | 4 | 4 | 3,75 | 4 | 4 | 4 |
| Неделя 4 | 3,75 | 4 | 4 | 3,75 | 4 | 3,75 | 4 |
| Неделя 5 | 3,75 | 4 | 3,75 | 3,75 | 4 | 3,75 | 4 |
| Неделя 6 | 3,75 | 4 | 3,75 | 3,75 | 4 | 3,75 | 3,75 |
| Неделя 7 | 3,75 | 4 | 3,75 | 3,75 | 3,75 | 3,75 | 3,75 |
| Неделя 8 | 3,75 | 3,75 | 3,75 | 3,75 | 3,75 | 3,75 | 3,75 |
Таким образом, в течение 8 недель отменяется ¼ таблетки преднизолона, в течение 128 недель достигается поддерживающая доза 6,25–3,75 мг в сутки. Такая схема позволяет избежать рецидива заболевания в период снижения дозы препарата. Предельно допустимая минимальная поддерживающая доза может варьировать от 2,5 до 30 мг в сутки. Иногда при тяжелом течении пузырчатки поддерживающую дозу не удается снизить ниже 40–50 мг в сутки.
Приложение 8
Алгоритм ведения пациента, маршрутизация пациента


Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.