Психические и поведенческие расстройства, вызванные употреблением других стимуляторов у несовершеннолетних (7-18 лет)
 Версия: Клинические протоколы МЗ РК - 2025 (Казахстан)
Версия: Клинические протоколы МЗ РК - 2025 (Казахстан)
Психические и поведенческие расстройства, вызванные употреблением других стимуляторов (включая кофеин) (F15), Психические и поведенческие расстройства, вызванные употреблением других стимуляторов (включая кофеин). Абстинентное состояние (F15.3), Психические и поведенческие расстройства, вызванные употреблением других стимуляторов (включая кофеин). Абстинентное состояние с делирием (F15.4), Психические и поведенческие расстройства, вызванные употреблением других стимуляторов (включая кофеин). Другие психические расстройства и расстройства поведения (F15.8), Психические и поведенческие расстройства, вызванные употреблением других стимуляторов (включая кофеин). Острая интоксикация (F15.0), Психические и поведенческие расстройства, вызванные употреблением других стимуляторов (включая кофеин). Пагубное употребление (F15.1), Психические и поведенческие расстройства, вызванные употреблением других стимуляторов (включая кофеин). Психическое расстройство и расстройство поведения неуточненное (F15.9), Психические и поведенческие расстройства, вызванные употреблением других стимуляторов (включая кофеин). Психотическое расстройство (F15.5), Психические и поведенческие расстройства, вызванные употреблением других стимуляторов (включая кофеин). Резидуальные и отсроченные психотические расстройства (F15.7), Психические и поведенческие расстройства, вызванные употреблением других стимуляторов (включая кофеин). Синдром зависимости (F15.2)
Наркология, Неотложная медицина, Педиатрия, Психиатрия
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «29» сентября 2025 года
Протокол №239
КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
ПСИХИЧЕСКИЕ И ПОВЕДЕНЧЕСКИЕ РАССТРОЙСТВА, ВЫЗВАННЫЕ УПОТРЕБЛЕНИЕМ ДРУГИХ СТИМУЛЯТОРОВ У НЕСОВЕРШЕННОЛЕТНИХ (7-18 ЛЕТ)
ППР, вызванные употреблением других стимуляторов – комплекс физиологических, поведенческих и когнитивных явлений, при которых употребление стимуляторов (за исключением кокаина) начинает занимать более важное место в системе ценностей человека, чем другие формы поведения, которые ранее были более важными для пациента [1,2].
Вводная часть
Код(ы) МКБ-10 и МКБ-11:
| Коды МКБ-10 | Коды МКБ-11 | ||||||||||
| F15 | Психические и поведенческие расстройства, вызванные употреблением других стимуляторов. | 6C46 | Расстройства вследствие употребления стимуляторов, включая амфетамины, метамфетамин или меткатинон | 6C47 | Расстройства вследствие употребления синтетических катинонов | 6C48 | Расстройства вследствие употребления кофеина | 6C4C | Расстройства вследствие употребления МДМА или сходных наркотических веществ, включая МДА | 6C4D | Расстройства вследствие употребления диссоциативных наркотических веществ, включая кетамин и фенциклидин [PCP] |
| F15.0 | Психические и поведенческие расстройства, вызванные употреблением других стимуляторов. Острая интоксикация | 6C46.3 | Интоксикация стимуляторами, включая амфетамины, метамфетамин или меткатинон | 6C47.3 | Интоксикация синтетическими катинонами | 6C48.2 | Интоксикация кофеином | 6C4C.3 | Интоксикация МДМА или сходными наркотическими веществами, включая МДА | 6C4D.3 | Интоксикация диссоциативными наркотическими веществами, включая кетамин или PCP |
| - | - | 6C46.0 | Эпизод употребления стимуляторов, в том числе амфетаминов, метамфетамина или меткатинона, с вредными последствиями | 6C47.0 | Эпизод употребления синтетических катинонов с вредными последствиями | 6C48.0 | Эпизод употребления кофеина с вредными последствиями | 6C4C.0 | Отдельный эпизод употребления с вредными последствиями МДМА или сходных наркотических веществ, включая МДА | 6C4D.0 | Эпизод употребления с вредными последствиями диссоциативных препаратов, в том числе кетамина и PCP |
| F15.1 | Психические и поведенческие расстройства, вызванные употреблением других стимуляторов. Пагубное употребление | 6C46.1 | Употребление стимуляторов, в том числе амфетаминов, метамфетамина или меткатинона, с вредными последствиями. | 6C47.1 | Употребление синтетических катинонов с вредными последствиями | 6C48.1 | Употребление кофеина с вредными последствиями | 6C4C.1 | Употребление с вредными последствиями МДМА или сходных наркотических веществ, включая МДА. | 6C4D.1 | Употребление с вредными последствиями диссоциативных наркотических веществ, включая кетамин и фенциклидин [PCP] |
| 6C46.10 | Употребление стимуляторов, включая амфетамины, метамфетамин или меткатинон, с вредными последствиями, эпизодическое | 6C47.10 | Употребление синтетических катинонов с вредными последствиями, эпизодическое | 6C48.10 | Употребление кофеина с вредными последствиями, эпизодическое | 6C4C.10 | Употребление с вредными последствиями МДМА или сходных наркотических веществ, включая МДА, эпизодическое | 6C4D.10 | Употребление с вредными последствиями диссоциативных наркотических веществ, включая кетамин и фенциклидин [PCP], эпизодическое | ||
| 6C46.11 | Употребление стимуляторов, включая амфетамины, метамфетамин или меткатинон, с вредными последствиями, постоянное | 6C47.11 | Употребление синтетических катинонов с вредными последствиями, постоянное | 6C48.11 | Употребление кофеина с вредными последствиями, постоянное | 6C4C.11 | Употребление с вредными последствиями МДМА или сходных наркотических веществ, включая МДА, постоянное | 6C4D.11 | Употребление с вредными последствиями диссоциативных наркотических веществ, включая кетамин и фенциклидин [PCP], постоянноеное | ||
| - | - | 6C47.1Y | Другое уточненное употребление синтетических катинонов с вредными последствиями | - | - | - | - | - | - | ||
| 6C46.1Z | Употребление с вредными последствиями стимуляторов, включая амфетамины, метамфетамин или меткатинон, неуточненное | 6C47.1Z | Употребление синтетических катинонов с вредными последствиями, неуточненное | 6C48.1Z | Пагубное употребление кофеина, неуточненное | 6C4C.1Z | Употребление с вредными последствиями МДМА или сходных наркотических веществ, включая МДА, неуточненное | 6C4D.1Z | Употребление с вредными последствиями диссоциативных наркотических веществ, включая кетамин или фенциклидин [PCP], неуточненное | ||
| F15.2 | Психические и поведенческие расстройства, вызванные употреблением других стимуляторов. Синдром зависимости | 6C46.2 | Зависимость от стимуляторов, включая амфетамины, метамфетамин или меткатинон | 6C47.2 | Зависимость от синтетических катинонов | - | - | 6C4C.2 | Зависимость от МДМА или его аналогов, в том числе МДА | 6C4D.2 | Зависимость от диссоциативных наркотических веществ, включая кетамин или PCP |
| 6C46.20 | Зависимость от стимуляторов, включая амфетамины, метамфетамин или меткатинон, текущее употребление | 6C47.20 | Зависимость от синтетических катинонов, текущее употребление | - | - | 6C4C.20 | Зависимость от МДМА или сходных наркотических веществ, включая МДА, текущее употребление | 6C4D.20 | Зависимость от диссоциативных наркотических веществ, включая кетамин или PCP, текущее употребление | ||
| 6C46.21 | Зависимость от стимуляторов, включая амфетамины, метамфетамин или меткатинон, ранняя полная ремиссия | 6C47.21 | Зависимость от синтетических катинонов, ранняя полная ремиссия | - | - | 6C4C.21 | Зависимость от экстази или сходных наркотических веществ, ранняя полная ремиссия. | 6C4D.21 | Зависимость от диссоциативных наркотических веществ, включая кетамин или PCP, ранняя полная ремиссия | ||
| 6C46.22 | Зависимость от стимуляторов, включая амфетамины, метамфетамин или меткатинон, стойкая неполная ремиссия | 6C47.22 | Зависимость от синтетических катинонов, стойкая частичная ремиссия | - | - | 6C4C.22 | Зависимость от MDMA или сходных наркотических веществ, включая МДА, стойкая неполная ремиссия | 6C4D.22 | Зависимость от диссоциативных наркотических веществ, включая кетамин или PCP, стойкая неполная ремиссия. | ||
| 6C46.23 | Зависимость от стимуляторов, включая амфетамины, метамфетамин или меткатинон, стойкая полная ремиссия | 6C47.23 | Зависимость от синтетических катинонов, стойкая полная ремиссия | - | - | 6C4C.23 | Зависимость от МДМА или сходных наркотических веществ, включая МДА, стойкая полная ремиссия | 6C4D.23 | Зависимость от диссоциативных наркотических веществ, включая кетамин или PCP, стойкая полная ремиссия. | ||
| - | - | 6C47.2Y | Другая уточненная зависимость от синтетических катинонов | - | - | - | - | - | - | ||
| 6C46.2Z | Зависимость от стимуляторов, включая амфетамины, метамфетамин или меткатинон, неуточненная | 6C47.2Z | Зависимость от синтетических катинонов, неуточненная | - | - | 6C4C.2Z | Зависимость от МДМА или сходных наркотических веществ, включая МДА, неуточненная | 6C4D.2Z | Зависимость от диссоциативных наркотических веществ, включая кетамин или PCP, неуточненная | ||
| F15.3 | Психические и поведенческие расстройства, вызванные употреблением других стимуляторов. Состояние отмены | 6C46.4 | Синдром отмены стимуляторов, включая амфетамины, метамфетамин или меткатинон | 6C47.4 | Синдром отмены синтетических катинонов | 6C48.3 | Синдром отмены кофеина | 6C4C.4 | Синдром отмены МДМА или его аналогов, в том числе МДА | 6C4D.4 | Делирий, индуцированный диссоциирующими наркотическими веществами, включая кетамин или PCP |
| - | - | - | - | 6C48.4 | Отдельные уточненные кофеин-индуцированные психические или поведенческие расстройства | - | - | - | - | ||
| - | - | - | - | 6C48.40 | Кофеин-индуцированное тревожное расстройство | - | - | - | - | ||
| F15.4 | Психические и поведенческие расстройства, вызванные употреблением других стимуляторов. Абстинентное состояние с делирием | 6C46.5 | Делирий, индуцированный стимуляторами, включая амфетамины, метамфетамин или меткатинон | 6C47.5 | Делирий, индуцированный синтетическими катинонами | - | - | 6C4C.5 | Делирий, индуцированный МДМА или сходными наркотическими веществами, включая МДА | 6C4D.5 | Психотическое расстройство, индуцированное диссоциативными наркотическими веществами, включая кетамин или PCP |
| F15.5 | Психические и поведенческие расстройства, вызванные употреблением других стимуляторов. Психотическое расстройство | 6C46.6 | Психотическое расстройство, индуцированное стимуляторами, включая амфетамины, метамфетамин или меткатинон | 6C47.6 | Психотическое расстройство, индуцированное синтетическими катинонами | - | - | 6C4C.6 | Психотическое расстройство, индуцированное МДМА или сходными наркотическими веществами, включая MDA | - | - |
| 6C46.60 | Психотическое расстройство, индуцированное стимуляторами, включая амфетамины, метамфетамин или меткатинон, с галлюцинациями | 6C47.60 | Психотическое расстройство, индуцированное синтетическими катинонами, с галлюцинациями | - | - | - | - | - | - | ||
| 6C46.61 | Психотическое расстройство, индуцированное стимуляторами, включая амфетамины, метамфетамин или меткатинон, с бредом | 6C47.61 | Психотическое расстройство, индуцированное синтетическими катинонами, с бредом | - | - | - | - | - | - | ||
| 6C46.62 | Психотическое расстройство, индуцированное стимуляторами, включая амфетамины, но исключая кофеин и кокаин, со смешанными психотическими симптомами | 6C47.62 | Психотическое расстройство, индуцироанное синтетическими катинонами, со смешанными психотическими симптомами | - | - | - | - | - | - | ||
| 6C46.6Z | Психотическое расстройство, индуцированное стимуляторами, включая амфетамины, метамфетамин или меткатинон, неуточненное | 6C47.6Z | Психотическое расстройство, индуцированное синтетическими катинонами, неуточненное | - | - | - | - | - | - | ||
| F15.7 |
Психические и поведенческие расстройства, вызванные употреблением других стимуляторов.
Резидуальные и отсроченные психотические расстройства
|
6C46.7 | Отдельные уточненные психические или поведенческие расстройства, индуцированные стимуляторами, в том числе амфетаминами, метамфетамином или меткатиноном | 6C47.7 | Отдельные уточненные психические или поведенческие расстройства, индуцированные синтетическими катинонами. | - | - | 6C4C.7 | Отдельные уточненные психические и поведенческие расстройства, индуцированные МДМА или сходными наркотическими веществами, включая МДА | 6C4D.6 | Отдельные уточненные психические и поведенческие расстройства, индуцированные диссоциативными наркотическими веществами, включая кетамин и фенциклидин [PCP] |
| 6C46.70 | Аффективное расстройство, индуцированное стимуляторами, в том числе амфетаминами, метамфетамином или меткатиноном | 6C47.70 | Аффективное асстройство, индуцированное синтетическими катинонами | - | - | 6C4C.70 | Аффективное расстройство, индуцированное МДМА или сходными наркотическими веществами, включая МДА | 6C4D.60 | Аффективное расстройство, индуцированное диссоциирующими ПАВ, включая кетамин или PCP | ||
| 6C46.71 | Тревожное расстройство, индуцированное стимуляторами, в том числе амфетаминами, метамфетамином или меткатиноном | 6C47.71 | Тревожное расстройство, индуцированное синтетическим и катинонами | - | - | 6C4C.71 | Тревожное расстройство, индуцированное МДМА или сходными наркотическими веществами | 6C4D.61 | Тревожное расстройство, индуцированное диссоциативным и наркотическими веществами, включая кетамин или PCP | ||
| 6C46.72 | Обсессивно-компульсивное или сходное с ним расстройство, индуцированное стимуляторами, в том числе амфетаминами, метамфетамином или меткатиноном | 6C47.72 | Обсессивно-компульсивное или сходное с ним расстройство, индуцированное синтетическими катинонами | - | - | - | - | - | - | ||
| 6C46.73 | Расстройство контроля побуждений, индуцированное стимуляторами, включая амфетамины, метамфетамин или меткатинон | 6C47.73 | Расстройство контроля побуждений, индуцированное синтетическими катинонами | - | - | - | - | - | - | ||
| F15.8 | Психические и поведенческие расстройства, вызванные употреблением других стимуляторов. Другие психические расстройства и расстройства поведения | 6C46.Y | Другие уточненные расстройства вследствие употребления стимуляторов, включая амфетамины, метамфетамин или меткатинон | 6C47.Y | Другие уточненные расстройства вследствие употребления синтетических катинонов | 6C48.Y | Другие уточненные расстройства вследствие употребления кофеина | 6C4C.Y | Другие уточненные расстройства вследствие употребления МДМА или сходных наркотических веществ, включая МДА | 6C4D.Y | Другие уточненные расстройства вследствие употребления диссоциативных наркотических веществ, включая кетамин и фенциклидин [PCP] |
| - | - | 6C46.Z | Расстройства вследствие употребления стимуляторов, включая амфетамины, метамфетамин или меткатинон, неуточненные | 6C47.Z | Расстройства вследствие употребления синтетических катинонов, неуточненные | 6C48.Z | Расстройства вследствие употребления кофеина, неуточненные | 6C4C.Z | Расстройства вследствие употребления МДМА или сходных наркотических веществ, включая МДА, неуточненные | 6C4D.Z | Расстройства вследствие употребления диссоциативных наркотических веществ, включая кетамин и фенциклидин [PCP], неуточненные |
| F15.9 | Психические и поведенческие расстройства вследствие сочетанного употребления других стимуляторов и других психоактивных веществ. | - | - | - | - | - | - | - | - | - | - |
Дата разработки протокола: 2018 год.
Дата пересмотра протокола: (2022 г) 2025 год.
Сокращения, используемые в протоколе:
МСР – медико-социальная реабилитация
МРТ – магнитно-резонансная томография
ПАВ – психоактивное вещество/психоактивные вещества
ППР – психические и поведенческие расстройства
РЭГ – реоэнцефалография
УЗИ – ультразвуковое исследование
УД – уровень доказательности
ЦНС – центральная нервная система
ЭКГ – электрокардиографическое исследование
ЭхоЭГ – эхоэнцефалография
ЭЭГ – электроэнцефалография
Пользователи протокола: врач-психиатр (в том числе нарколог, психотерапевт), врач общей практики, педиатр, врач /фельдшер неотложной медицинской помощи.
Категория пациентов: дети (7-18 лет)
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С |
Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+).
Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию.
|
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Классификация
Классификация
Классификация по химической принадлежности [3-6]:
- фенетиламины: эфедрин и катин ((+)-норпсевдоэфедрин);
- амфетамины: амфетамин и метамфетамин; - катиноны: катинон, бупропион и мефедрон, метилон, α-PVP;
- метилендиоксифенетиламины: 3,4-метилендиоксиметамфетамин (МДМА, экстази) и 3,4-метилендиоксиэтиламфетамин (МДЭА, «Eve»);
- пиперидины: метилфенидат;
- аминоинданы: 5-метокси 6-метил-2-аминоиндан (ММАИ);
- тропан алкалоид кокаин (бензоилметилэкгонин);
- алкиламин метилгексанамин.
- ксантины: кофеин;
- прочие стимуляторы ЦНС: метилфенидат (риталин), модафинил.
Классификация по стадиям:
Аддиктивное поведение:
Классификация по стадиям:
Аддиктивное поведение:
- полисубстантное аддиктивное поведение;
- этап первых проб;
- этап поискового наркотизма;
- этап выбора предпочитаемого вещества;
- этап групповой психической зависимости
- моносубстантное аддиктивное поведение;
- этап первых случайных проб
- эпизодическое злоупотребление
- этап групповой психической зависимости
1. Первая стадия зависимости:
- индивидуальная психическая зависимость;
- возможны астенические проявления (постинтоксикационные состояния, без признаков абстинентного синдрома);
- угасание защитных рефлексов на повышение дозы ПАВ;
- повышение толерантности;
- социальная дезадаптация.
2. Вторая стадия зависимости:
- продолжающийся рост толерантности;
- изменение картины опьянения;
- физическая зависимость;
- абстинентный синдром;
- компульсивное влечение;
- анозогнозия;
- признаки выраженной хронической интоксикации;
- нарастающая социальная дезадаптация.
Диагностика
Методы, подходы и процедуры диагностики и лечения
1) Диагностические критерии:
F15.0 Синдром острой интоксикации [2- 13].
Жалобы: головная боль, боль в затылке, боль за грудиной, нечеткие неприятные ощущения в различных частях тела, ноющие боли в теле, ползание мурашек по телу, страх, резкая перемена настроения, раздражительность, возбуждение, после испытанной эйфории чувство опустошенности, вялости, изнеможения, затруднение засыпания, сонливость с невозможностью уснуть и беспокойным сном, бессонница, головокружение, усиленное сердцебиение, потеря аппетита, ощущение преследования, ползание мурашек, озноб, светобоязнь, появление/усиление сексуального влечения (для подростков), вздрагивания, икание.
Анамнез: эпизод употребления стимуляторов (кроме кокаина) перорально (таблетированные формы, пилюли, жидкость), а также внутривенно, внутримышечно, путем курения, вдыхания, сублингвально, ректально, интравагинально.
Физикальное обследование:
психический статус: фазное течение психических симптомов
– при внутривенном введении психосенсорные симптомы с «отчужденностью», «озарением», затем понижение порога восприятия, яркие чувственные ощущения, симптомы «синестезии»,
после этого повышение ясности сознания с сужением объема восприятия,
благодушно-приподнятый фон настроения, присутствует выраженная тяга к веществам во время опьянения
мышление поверхностно, разорвано, возможны персеверации,
суетливость, болтливость,
в заключении подавленность, настороженность, отрывочные идеи преследования и отношения, элементарные галлюцинации (звонки, гудки, оклики по имени), тактильные галлюцинации, раздражительность, опустошенность, агрессия, нарушения ориентировки во времени, пространстве, собственной личности;
соматовегетативный и неврологический статус: бледность кожных покровов, расширение зрачков и глазных щелей, латеральный спонтанный нистагм, ослабление реакции на свет и конвергенции, мышечная и сосудистая гипертензия, повышение рефлексов, мелкий тремор пальцев рук, языка, век, стереотипные движения губ и языка, атаксия, бруксизм, задержка мочи, сухость слизистых оболочек и кожи, тахикардия, повышение артериального давления (выше возрастной нормы), аритмичность пульса, эрекции, судороги
Схема 1 Алгоритм диагностики и уровней оказания специализированной помощи
F15.1 Синдром употребления с вредными последствиями [2- 13].
Жалобы: могут отсутствовать длительно при эпизодическом употреблении стимуляторов (за исключением кокаина), могут быть указания на перепады настроения, подавленность, слабость после эпизодов приема стимуляторов, ухудшение памяти и внимания, трудности с запоминанием учебных материалов, сонливость, бессонница.
Физикальное обследование:
Анамнез: нарастающая скрытность ребенка/подростка, поздний отход ко сну и затрудненное пробуждение по утрам, снижение успеваемости, прогулы школьных занятий, утрата интереса к учёбе и привычным увлечениям, длительное эпизодическое нерегулярное употребление стимуляторов, может быть обусловлено рекреационным мотивом и сопровождает периоды отдыха в ночных клубах, появление новых друзей, подозрительное поведение старых друзей, могут присутствовать указания на эпизодический или систематический прием стимуляторов с в компании сверстников, усиление финансовых запросов, выспрашивание денег, пропажи денег из дома, неопрятность внешнего вида, перепады настроения не обусловленные ситуационно, в коммуникации с родителями/опекунами лживость, изворотливость, скрытность, сексуальная расторможенность, указания на случайные половые контакты.
Физикальное обследование:
психический статус: астения, вялость, пассивность вне интоксикации, перепады настроения, раздражительность, безрадостность;
соматовегетативный и неврологический статус: неустойчивость пульса, аритмии, ортостатическая гипотензия, неравномерность сухожильных рефлексов снижение веса, сухость кожных покровов, раздражение слизистых, кариес и воспаление слизистых рта, возможны следы внутримышечных или внутривенных инъекций
Анамнез: сведения о систематическом употреблении стимуляторов, сведения о сформированной зависимости от стимуляторов, нарушенная способность контролировать прием стимуляторов, запойная форма приема стимуляторов, с частыми эпизодами тяжелых форм опьянения и нарушений восприятия с идеями преследования, помрачением сознания, озабоченность употреблением стимуляторов, состояние отмены, изменение реактивности организма, проявление толерантности к эффектам стимуляторов с акцентом на рост суточной толерантности при устойчивой разовой толерантности, стойкое употребление стимуляторов вопреки ясным доказательствам вредных последствий, в период воздержания от стимуляторов при сформированной зависимости в различные промежутки времени (от одних до трех суток) манифестация симптомов отмены.
Физикальное обследование:
F15.9 Психические и поведенческие расстройства, вызванные употреблением других стимуляторов. Психическое расстройство и расстройство поведения неуточненное [2- 16].
F15.2 Синдром зависимости [2- 13].
Жалобы: навязчивые мысли (влечение, тяга) об употреблении стимуляторов, утрата контроля над приемом стимуляторов
раздражительность, сниженное настроение, тревога,
расстройства сна, сны наркотического содержания,
рост потребности в дозе стимуляторов в несколько раз по сравнению с первоначальной, чаще всего за счет нарастания суточной дозы
снижение познавательных функций, трудность в сосредоточении внимания,
потеря интереса к учебе, семье и объектам из жизни в пользу потребления стимуляторов, снижение повышенного прежде либидо в случае сексуальной жизни.
Анамнез: сведения о систематическом употреблении стимуляторов, сведения о сформированной зависимости от стимуляторов, нарушенная способность контролировать прием стимуляторов, запойная форма приема стимуляторов, с частыми эпизодами тяжелых форм опьянения и нарушений восприятия с идеями преследования, помрачением сознания, озабоченность употреблением стимуляторов, состояние отмены, изменение реактивности организма, проявление толерантности к эффектам стимуляторов с акцентом на рост суточной толерантности при устойчивой разовой толерантности, стойкое употребление стимуляторов вопреки ясным доказательствам вредных последствий, в период воздержания от стимуляторов при сформированной зависимости в различные промежутки времени (от одних до трех суток) манифестация симптомов отмены.
Физикальное обследование:
психический статус: астения, вялость, пассивность, дистимия, эмоциональная лабильность, патологическое влечение (раздражительность, неусидчивость, психомоторное возбуждение, дисфория, психопатоподобное поведение; идеи отношения, преследования);
соматовегетативный и неврологический статус: тахикардия, лабильность артериального давления, сухость кожных покровов гнойничковая сыпь на теле, тусклые волосы, сниженный вес вплоть до кахексии, в качестве осложнений инъекций воспалительные изменения мягких тканей, покраснение, воспалительные изменения слизистых носа как последствие вдыхания стимуляторов, кашель, одышка при курении стимуляторов дискоординация.
Анамнез: сведения о регулярном употреблении стимуляторов, сведения о прекращении потребления в ближайшие 24 часа и более (максимально до 72 часов).
Физикальное обследование:
F15.3 Синдром отмены [2- 13].
Жалобы: общее беспокойство, подозрительность, ощущение угрозы, тревожность, вялость, трудность с концентрацией внимания, сонливость с трудностью засыпания, бессонница, боли выкручивающего характера в мышцах, головная боль, тошнота, рвота, выраженное влечение к приему стимуляторов, учащенное сердцебиение, ощущения подергивания в мышцах, дрожь в теле, потливость, зевота, озноб, вздрагивания;
Анамнез: сведения о регулярном употреблении стимуляторов, сведения о прекращении потребления в ближайшие 24 часа и более (максимально до 72 часов).
Физикальное обследование:
психический статус: психомоторное возбуждение, параноидная настроенность, подозрительность, тревога, идеи преследования, раздражительность, неусидчивость, психомоторное возбуждение, сменяется выраженной слабостью, дисфория, психопатоподобное поведение, тоскливо-злобный аффект, ощущение надвигающейся катастрофы;
соматовегетативный и неврологический статус: тахикардия, ортостатическая гипотензия, сосудистая и мышечная гипертензия, тремор, тики и подергивания отдельных мышечных пучков, потливость, рвота, понос, шаткая походка, грубая дискоординация движений, белый дермографизм.
Анамнез: сведения о регулярном употреблении стимулирующих средств, сведения о прекращении потребления данных средств в ближайшие 72-120 часов.
Физикальное обследование:
F15.4 Синдром отмены с делирием [2- 13].
Жалобы: дополнительно к жалобам при синдроме отмены присоединяются жалобы на ощущение преследования, убежденность в угрозе для жизни, подавленный фон настроения, тревогу, чувственное переживание истинных зрительных галлюцинаций в виде насекомых, страх, выраженная острота восприятия;
Анамнез: сведения о регулярном употреблении стимулирующих средств, сведения о прекращении потребления данных средств в ближайшие 72-120 часов.
Физикальное обследование:
В психическом статусе: выраженное депрессивно-дисфорическое настроение, дезориентация во времени и пространстве, истинные зрительные галлюцинации преобладают, бредовые идеи преследования, могут присутствовать «голоса» императивного характера;
соматовегетативный и неврологический статус: тахикардия, ортостатическая гипотензия, повышение артериального давления, тремор, тики и подергивания отдельных мышечных пучков, потливость, рвота, понос, шаткая походка, частые падения.
F15.5 Психические и поведенческие расстройства, вызванные употреблением других стимуляторов. Психотическое расстройство [14- 16].
Психотическое расстройство может возникать на любой стадии зависимости, но преимущественно в средней и конечной.
Психотические симптомы развиваются на фоне употребления вещества или в пределах 2 недель после его приема.
Психотические симптомы сохраняются на протяжении более 48 часов.
У несовершеннолетних пациентов может встречаться крайне редко, так как чаще всего дети и подростки находятся под родительским контролем и не болезнь не доходит до данного состояния.
Примечание: Особое внимание следует уделить исключению возможности ошибочной постановки диагноза другого расстройства (например, шизофрении), когда уместен диагноз психоза, вызванного психоактивными веществами.
F15.7 Психические и поведенческие расстройства, вызванные употреблением других стимуляторов. Резидуальные и отсроченные психические расстройства [14- 16].
Эти расстройства прямо соотносятся с употреблением других стимуляторов, характеризуются изменениями познавательных функций, личности или поведения, которые продолжаются по окончании периода непосредственного воздействия психоактивного вещества.
Такое слабоумие может пройти после долгого периода полного воздержания с улучшением интеллектуальных функций и памяти.
Расстройство необходимо отличать от состояний, связанных с синдромом отмены, в том числе – психотическими состояниями.
Резидуальные явления эпизодичны, преимущественно очень короткой продолжительности, и, могут быть следствием дублирования предшествующих проявлений приема психоактивных веществ.
Примечание: следует учитывать возможность наличия предшествующих психических расстройств, маскируемых употреблением психоактивных веществ и возобновляющихся в период исчезновения действия других стимуляторов (например, тревога, связанная с фобиями, депрессивное расстройство или шизотипическое расстройство).
В случае спонтанного рецидива картины интоксикации исключите возможность острого транзиторного психотического расстройства.
Следует также иметь в виду органическое поражение и умственную отсталость легкой или умеренной степени, которые могут сочетаться со злоупотреблением других стимуляторов
F15.8 Психические и поведенческие расстройства, вызванные употреблением других стимуляторов. Другие психические расстройства и расстройства поведения [2- 13].
Здесь кодируются любые другие психотические и непсихотические расстройства, когда идентифицируется употребление других стимуляторов как непосредственно влияющее на состояние пациента, не отвечающие критериям вышеперечисленных расстройств.
F15.9 Психические и поведенческие расстройства, вызванные употреблением других стимуляторов. Психическое расстройство и расстройство поведения неуточненное [2- 16].
Могут наблюдаться психотические, непсихотические и психические расстройства, вызванные употреблением других стимуляторов и возобновляющихся в период исчезновения действия этих препаратов (например, тревога, связанная с фобиями, депрессивное расстройство или шизотипическое расстройство). Их следует дифференцировать с возможностью наличия предшествующих психических расстройств, маскируемых данным состоянием. У несовершеннолетних пациентов может встречаться крайне редко, так как чаще всего дети и подростки находятся под родительским контролем и не болезнь не доходит до данного состояния.
Лабораторные исследования [16, 17, 18, 19]
Для всех вышеуказанных синдромов:
Лабораторные исследования [16, 17, 18, 19]
Основные: нет
Дополнительные:
наличия метаболитов психостимуляторов в биологических средах с целью подтверждения состояния острой интоксикации психостимуляторов, либо факта употребления данных ПАВ: при невозможности оценить психический статус пациента; при отсутствии объективных анамнестических данных о виде употребляемого ПАВ;
− общий анализ крови с целью ранней диагностики возможных осложнений со стороны внутренних органов: возможно повышение гематокрита как следствия дегидратации, снижение уровня гемоглобина алиментарного или токсического генеза;
− биохимический анализ крови с целью ранней диагностики возможных осложнений со стороны внутренних органов (общий билирубин, гаммаглютамилтрансфераза, аланинаминотрансфераза, аспартатаминотрансфераза, общий белок, мочевина, креатинин, глюкоза. Чаще всего не имеют специфической картины и могут свидетельствовать об общих метаболических сдвигах (повышение креатинина, рост ферментных показателей печеночных проб, подъём креатининфосфокиназы и лактатдегидрогеназы как результат кардиотоксичности стимуляторов)
− общий анализ мочи: не имеют специфической картины, необходимо с целью ранней диагностики возможных осложнений со стороны внутренних органов.
Показания для консультации специалистов:
Инструментальные исследования
Основные: нет
Дополнительные: (при обосновании необходимости в исследовании):
− РЭГ, ЭхоЭГ, ЭЭГ, УЗИ способствуют диагностированию сопутствующей неврологической и соматической патологии;
− Эхо-КГ, ЭКГ – ишемические изменения в миокарде, нарушения ритма сердца;
Показания для консультации специалистов:
|
Специалисты
|
Цель консультирования | |
| 1 | психиатр (нарколог), психиатр (психотерапевт) |
- верификация диагноза F10
- объективизация клинических проявлений в отношении тревожных и депрессивных расстройств
- выявление суицидальных тенденций
- в отношении коморбидной психической патологии (при необходимости);
|
| 2 | клинический психолог |
- исследования личностных особенностей
- патопсихологическое исследование - исследование мышления, внимания, памяти, интеллекта, восприятия, эмоций для проведения дифференциального диагноза коморбидой психической патологии проявления (по запросу врача)
- диагностика семейной и социальной дисфункции;
- патохарактерологический диагностический опросник (для подростков) – предназначен для определения в возрасте 14–18 лет типов акцентуации характера и типов психопатий, а также сопряженных с ними некоторых личностных особенностей (психологической склонности к наркотизации, делинквентности и др.)
- возможные рекомендуемые шкалы: депрессии Бека версия для подростков, тревоги Прихожан А.М. для детей, суицидального риска Разуваевой для детей)
|
| 3 | ВОП |
- динамическое наблюдение
- терапия сопутствующей соматической патологии
|
| 4 | педиатр | для выявления возможной коморбидной патологии внутренних органов; |
| 5 | детский невролог | консультация при выявлении патологии со стороны нервной системы |
| 6 | детский гинеколог | при выявлении патологии половой системы у девочек и девушек-подростков, подозрение на беременность у девушек-подростков |
| 7 | детский уролог | при выявлении патологии мочеполовой системы у мальчиков и юношей (при необходимости); |
| 8 | детский хирург | при хирургической патологии |
| 9 | детский стоматолог | при выявлении патологии зубов и ротовой полости |
| 10 | детский гастроэнтеролог | при выявлении патологии желудочно-кишечного тракта |
| 11 | детский дерматолог | при патологии кожных покровов |
| 12 | детский оториноларинголог | при выявлении патологии ЛОР органов |
| 13 | детский эндокринолог | при эндокринной патологии, в частности при гипогликемии |
| 14 | детский кардиолог | при сердечно-сосудистой патологии |
| 15 | детский врач анестезиолог-реаниматолог | при неотложных состояниях (аритмия, нарушения дыхания при рвоте и пр.) |
2) Диагностический алгоритм:
Для удобства врачам общей практики, педиатрам, врачам скорой медицинской помощи, фельдшерам при подозрении на злоупотребление ПАВ несовершеннолетними возможно использование скрининговых методик (приложение 1) [42].
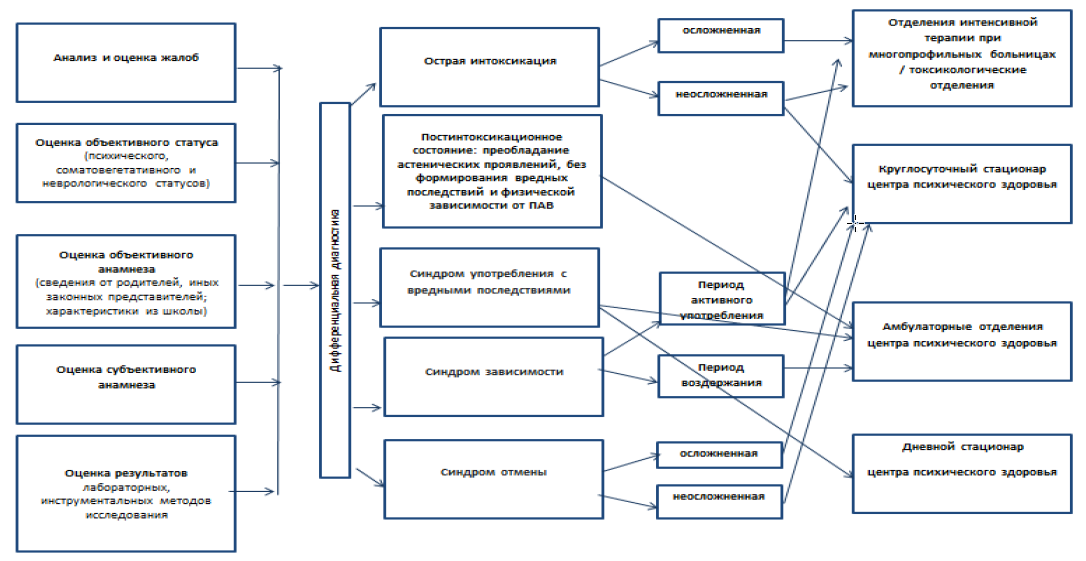

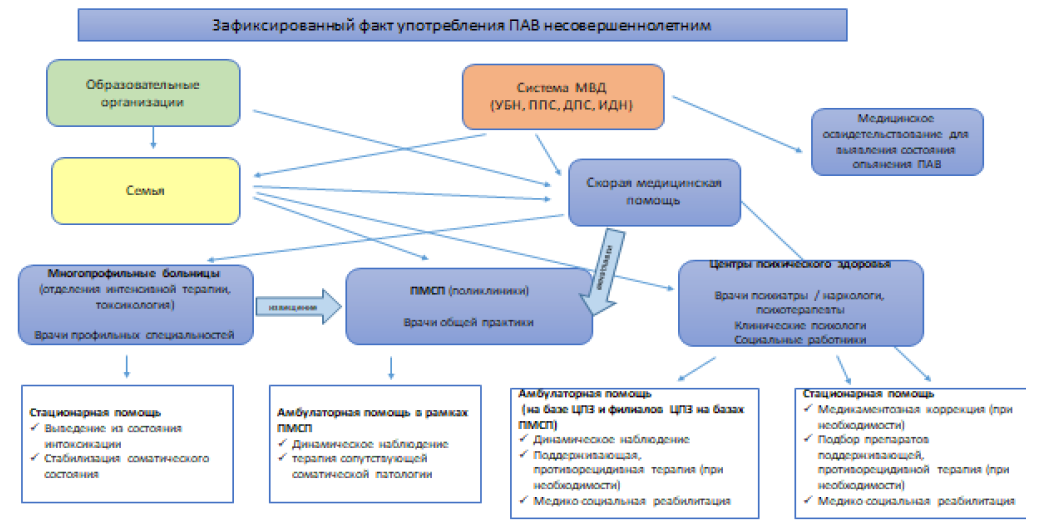
Схема 2 Схема выявления и дальнейшей маршрутизации пациентов, злоупотребляющих другими психостимуляторами
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований:
|
Диагноз
|
Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Шизофрения (F20.0-22.0) |
Фактор возраста играет ключевую роль в манифестации шизофренического процесса;
Высокая коморбидность шизофрении и злоупотребления психоактивными веществами (в том числе стимуляторами): употребление ПАВ среди лиц с шизофренией в 2 раза чаще
Высокая частота психотических расстройств в рамках острой интоксикации, синдрома отмены стимуляторов
|
Жалобы, анамнез, физикальное обследование (динамическая оценка психического статуса), экспериментально-психологическое обследование |
Отсутствие диагностических критериев, установленных клиническим протоколом «Шизофрения», а именно: На протяжении большей части психотического эпизода длительностью не менее одного месяца (или в течение какого-либо времени в большинстве дней) должны отмечаться минимум один из признаков, перечисленных в перечне (1), или минимум два признака из перечня (2). 1) Минимум один из следующих признаков: • "эхо" мысли, вкладывание или отнятие мыслей, или открытость мыслей; • бред воздействия или влияния, отчетливо относящийся к движению тела или конечностей или к мыслям, действиям или ощущениям; • бредовое восприятие; • галлюцинаторные "голоса", представляющие собой текущий комментарий поведения больного или обсуждение его между собой, или другие типы галлюцинаторных "голосов", исходящих из какой-либо части тела; • стойкие бредовые идеи другого рода, которые культурально неадекватны и совершенно невозможны по содержанию, такие как идентификация себя с религиозными или политическими фигурами, заявления о сверхчеловеческих способностях (например, о возможности управлять погодой или об общении с инопланетянами). 2) или минимум два признака из числа следующих: • хронические галлюцинации любого вида, если они имеют место ежедневно на протяжении минимум одного месяца и сопровождаются бредом (который может быть нестойким и полуоформленным) без отчетливого аффективного содержания; • неологизмы, перерывы в мышлении, приводящие к разорванности или несообразности в речи; • кататоническое поведение, такое как возбуждение, застывания или восковая гибкость, негативизм, мутизм и ступор; • "негативные" симптомы, такие как выраженная апатия, речевое обеднение и сглаженность или неадекватность эмоциональных реакций (должно быть очевидным, что они не обусловлены депрессией или нейролептической терапией. |
| Аффективные расстройства (F30-39) |
Возраст является одним из факторов в манифестации аффективных расстройств (распространенность аффективных симптомов у несовершеннолетних по оценке Национального Института Психического Здоровья США - 6% , распространенность сформированных расстройств – 1%);
Высокая коморбидность аффективных расстройств и злоупотребления психоактивными веществами (в том числе стимуляторами): преципитирующая роль стимуляторов в манифесте аффективных расстройств; аффективные расстройства утяжеляют течение зависимости от стимуляторов
Высокая частота психотических и аффективных расстройств в клинике всех синдромов ППР, вызванных употребление стимуляторов
|
Жалобы, анамнез, физикальное обследование (динамическая оценка психического статуса), экспериментально-психологическое обследование, лабораторные исследования (гормональный профиль), анализ на метаболиты ПАВ |
Возникновение и персистирования симптомов возникает вслед за употреблением ПАВ (стимуляторов)
Присутствует лабораторное подтверждение приема ПАВ (стимуляторы);
Отсутствуют диагностические критерии согласно клиническим протоколам «Маниакальный эпизод», «Депрессивный эпизод», «биполярное аффективное расстройство», «Реккурентное аффективное расстройство», «Устойчивые расстройства настроения»
|
| Органическое психическое расстройство в детском возрасте |
Высокая частота органических психических расстройств среди несовершеннолетних;
Клиническое течение органических психических расстройств может происходить с психопатизацией, волевыми нарушениями, которые обеспечивают играют патогенетическую роль в аддиктивном поведении
Отсутствие своевременной диагностики органических психических расстройств снижает терапевтические и реабилитационные возможности при работе с несовершеннолетним в отношении употребления стимуляторов
Высокий риск вторичного развития органической патологии ЦНС на фоне употребления стимуляторов
|
Жалобы, анамнез, физикальное обследование (динамическая оценка психического статуса), экспериментально-психологическое обследование, лабораторные исследования: общий анализ крови, биохимический анализ крови, гормональный профиль, нейрофизиологические исследования (РЭГ, ЭхоЭГ, ЭЭГ),
По показаниям КТ, МРТ головного мозга
|
Отсутствие органических признаков нарушений головного мозга, подтверждаемых инструментально
Отсутствие объективных подтверждений соматических нарушений (физикальных, лабораторных, инструментальных)
|
| Эмоциональные расстройства и расстройства поведения, начинающиеся обычно в детском и подростковом возрасте |
Специфичны для несовершеннолетних
Высокий процент коморбидности данной группы расстройств и ППР, вызванных употреблением стимуляторов
|
Жалобы, анамнез, физикальное обследование (динамическая оценка психического статуса), экспериментально-психологическое обследование |
Отсутствие первичности следующих симптомов в текущей клинике или анамнезе:
Киперкинетические расстройства (нарушения внимания и гиперактивность) с началом до 6 лет;
Расстройства поведения предшествуют первым эпизодам проб ПАВ (стимуляторов)
Отсутствие социализации интеграции в связи с ровесниками
Эмоциональные расстройства по типу тревоги, социальных фобий, в том числе вызванных разлукой, сиблинговым соперничеством
|
Лечение (амбулатория)
Тактика лечения на амбулаторном уровне
1) Немедикаментозное лечение:
- режим общий;
- диета – стол №15;
- социально-психологическое и психотерапевтическое лечение (реализуются в программах МСР)
Осуществление реабилитационных программ в условиях дневного стационара и амбулатории позволяет пациентам сохранять социальные связи (жить в своей семье, продолжать учебу (или работу) и оставаться в привычном окружении). Перед больным ставится задача по выполнению расписанной и контролируемой программы, позволяющей поддерживать высокую мотивацию на выздоровление, быть дисциплинированными и ответственными за взятые на себя обязательства, т.е. больные привлекаются к конструктивному сотрудничеству в достижении целей реабилитации и поэтапном решении ее задач. Чаще в работе с несовершеннолетними рекомендуются игровые практики, тренинговые, интерактивные компоненты [20-30].
Члены семьи (опекуны) пациентов так же берут на себя ответственность за выполнение детально продуманного и контролируемого плана дальнейшей деятельности, способствуют поддержанию мотивации на выздоровление и дисциплинируют пациента. В этой связи важным моментом медико-социальной реабилитации является работа с ближайшим окружением пациента (с родителями, а при их отсутствии или несостоятельностью по ряду причин с опекунами или ответственными лицами), так как понимание и поддержка ребёнка близкими и значимыми лицами способствует повышению эффективности лечебно-реабилитационных мероприятий.
|
№
|
Методы психокоррекционной работы | Краткое описание | Ответственный специалист |
| Основные методы индивидуальной и групповой работы | |||
| 1 | Психологическое просвещение населения (психогигиена) [11, 12, 42] |
Для пациента и для родителей (опекунов, ЗДЛ) пациента
Групповые или индивидуальные занятия, цикл состоит из 3-5 тем, проводятся как в виде пассивного участия пациента, то есть, пациент – пассивный субъект, воспринимающий информацию, так и активного (интерактивного), где пациент вступает в диалог с врачом или выполняет задание и происходит осознание по заданным темам.
Каждая встреча состоит из двух частей: информационного и интерактивного.
|
Врач-психиатр-нарколог, клинический психолог |
| 2 | Мотивационное интервьюирование (МИ) и мотивационная психотерапия (МП) [12, 20, 21] |
Формирование мотивации у пациента и у родителей (опекунов, ЗДЛ) пациента на вхождение, участие, успешное завершение лечебно-реабилитационной программы в процессе реализации:
- мотивационной психотерапии по Миллеру – Рольнику;
- мотивационного консультирования.
МИ и МП увеличивают длительность удержания пациентов в лечебных программах, снижают потребление ПАВ, вовлеченность в рискованное поведение и улучшают приверженность лечению. Основная цель МК - помочь лицу изучить и решить проблему амбивалентности (одновременное сосуществование противоположных эмоций, обусловливающих непоследовательность мышления и неадекватность поведения) с тем, чтобы выявить и усилить мотивацию к изменениям Рекомендуемый минимум – от 1 до 3 сессий в начале терапии, для включения в процесс лечения, и по показаниям – на протяжении терапии для удержания в программе лечения.
От специалиста требуется постепенное проведение пациента через шесть стадий изменения
1) предваряющая стадия
2) размышление
3) подготовка
4) активное действие
5) сохранение результата
6) продолжение сохранения результата или рецидив
|
Врач-психотерапевт, клинический психолог, социальный работник |
| 3 |
Когнитивно-поведенческая терапия, DBT
[20, 22-25]
|
3 базовых положения в КПТ:
- когниции влияют на поведение и эмоции;
- человек может отслеживать свои мысли и имеет возможность работать над их изменением;
- желаемое изменение в поведении и эмоциях может быть достигнуто посредством изменения мышления.
Таким образом, процесс КПТ направлен на формирование желаемых, адаптивных форм поведения на основе принципов теории обучения. Рекомендуемый минимум – от 6 до 15 психотерапевтических сессий. Задачи:
1. выявление внутриличностных и межличностных факторов («триггеров»), способствующих возникновению рецидива: - осознавание эмоций и стоящих за ними дезадаптивных решений, патологических моделей мышления - дисфункциональных убеждений, автоматических мыслей, актуализирующихся в ситуациях риска употребления, - выявление и конфронтация мыслей об употреблении;
2. тренинг навыков совладания (в том числе, с влечением);
3. тренинг навыков отказа от употребления ПАВ;
4. функциональный̆ анализ употребления ПАВ (понимание того, что предшествует употреблению, и его «позитивных» и негативных последствий);
5. усиление видов деятельности, не связанной̆ с употреблением ПАВ.
Общий протокол когнитивно-поведенческой психотерапии у детей и подростков включает следующее:
• Информирование об употреблении ПАВ (Psychoeducation)
• Картирование проблемы употребления ПАВ (Mapping of OCD)- ряд техник, направленных на отделение ребёнком себя от зависимого поведения источников, рассматривается как отдельный и наиболее эффективно зарекомендовавший себя метод лечения — «ядро» КПТ
• Когнитивный тренинг (Cognitive training, осознавание)
• Мышечная релаксация и дыхательные упражнения для снятия тревоги
• Профилактика рецидивов и закрепление
• Поддерживающие сессии
• Домашние задания
• Сессии с родителями (на протяжении всей работы).
|
Врач-психотерапевт, клинический психолог |
| 4 | Семейная терапия [20, 26] |
Как правило, родители пациентов заинтересованы в лечении и реабилитации ребенка. Но в виду того, что семьи, на момент обращения в специализированное лечебное учреждение, обладают немногочисленными ресурсами, находятся в состоянии стресса, условия лечения для таких семей представляются слишком сложными. Поэтому одной из важных задач работы с родителями является повышение мотивации на активное участие в лечебно-реабилитационном процессе.
Система семьи — это открытая система (она находится в постоянном взаимообмене с окружающей средой) и самоорганизующаяся система (то есть поведение системы целесообразно). Источник преобразований системы лежит внутри неё самой только при условии её постоянного взаимообмена с окружающей средой. Сложности психических проблем детского и подросткового возраста определяют тактику семейной терапии. В среднем рекомендуется провести от 10 до 30 встреч в формате семейного консультирования с привлечением хотя бы одного из членов семьи. В случае успеха на первом уровне и вовлечения членов семьи рекомендуется перейти на уровень системной семейной психотерапии.
|
Врач-психотерапевт, клинический психолог, социальный работник |
| Дополнительные методы индивидуальной и групповой работы | |||
| 1 | Краткосрочные интервенции (КИ) [25, 27, 28, 33] |
Краткосрочные вмешательства (КВ) - краткая мотивирующая беседа с фиксированной структурой, следующая основным положениям мотивирующего интервьюирования и аббревиатуре FRAMES. Частота, количество и продолжительность сеансов КВ, которые проходят отдельные лица, варьируют в среднем от одного до четырех сеансах продолжительностью от 5 до 30 минут с обученными специалистами. Краткосрочное вмешательство всегда должно начинаться с постановки проблемы, скрининга и обратной связи. Используется в течение всего процесса лечения, на разных его этапах.
Frames (каркас, структура) подход, ориентированный на быстрый результат формирования мотивации на изменения поведения клиента.
Feedback. Неконфронтационная конструктивная обратная связь относительно личного риска клиента, связанного с его проблемой (употреблением психоактивных веществ). Особой ценностью обладает обратная связь, основанная на структурированной информации и результатах объективного обследования клиента
Responsibility. Ответственность за изменения возлагается на клиента. При этом подчеркивается уважение к его праву делать собственный выбор. Это позволяет клиенту быть более активным, нежели пассивным в принятии собственных мотивационных решений.
Advice. Совет о необходимости изменения поведения, связанного с употреблением ПАВ или других видов самодеструктивного поведения. Он дается консультантом в недирективной, заботливой форме. Необходимые компоненты: личная близость, не подчеркивать ролевые различия, непосредственность, простота, возможность принятия отсроченного решения. Лучше не сообщать клиенту, что нужно делать, а предложить ему выбор вариантов изменения.
Menus. Вместе с клиентом определяется меню (набор вариантов) выборов изменения поведения или вариантов помощи, терапии и т.д. Важно, чтобы клиент имел возможность сам определять свой выбор.
Empathy. Сопереживание, теплота, подчеркивание понимания клиента, уважительное отношение к его переживаниям и опыту.
Self-efficacy. Уверенность клиента в своей способности справляться с конкретными жизненными ситуациями. Поощрение оптимистических взглядов на возможность его изменения. Подчеркивание его сильных сторон, самоуважения, успехов, которые делает клиент, ориентируясь на более здоровый выбор, пытаясь принять решение об изменении или находясь в процессе изменений.
|
Врач-психиатр-нарколог, врач-психотерапевт, клинический психолог, социальный работник |
| 2 | Обучение техникам осознанности и релаксационным техникам [25, 28] |
Дыхательные практики, медитативные практики и др.
Чаще используются в работе со старшими подростками
|
Врач-психотерапевт, клинический психолог, социальный работник |
| 3 | Социотерапия - терапия средой, трудотерапия, терапия занятостью | Включение ребенка в образовательную (налаживание взаимоотношений с одноклассниками, преподавателями), трудовую и развивающую (студии, секции по интересам) деятельность по месту его проживания и обучения. | Клинический психолог, социальный работник |
| 4 | Терапия творческим самовыражением | Арттерапия, драматерапия, библиотерапия и другие виды творческого самовыражения | Врач-психотерапевт, клинический психолог, социальный работник |
2) Медикаментозное лечение:
На амбулаторном уровне медикаментозное лечение коморбидной патологии проводится врачами общей практики (ВОП), педиатрами и другими профильными специалистами согласно соответствующим клиническим протоколам (по показаниям).
Психическая патология лечится врачами психиатрами, наркологами, психотерапевтами (по показаниям).
3) Хирургическое вмешательство: нет.
4) Дальнейшее ведение [31, 32]: несовершеннолетнего пациента осуществляется согласно группам динамического наблюдения в соответствии с действующим законодательством.
5) Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
- отсутствие злоупотребления психоактивных веществ (любых);
- улучшение и стабилизация физического и психического здоровья;
- нормализация социально-психологического статуса пациента (учебная деятельность, досуг, хобби, взаимоотношений в семье, учебном коллективе).
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ
1) карта наблюдения пациента, маршрутизация пациента
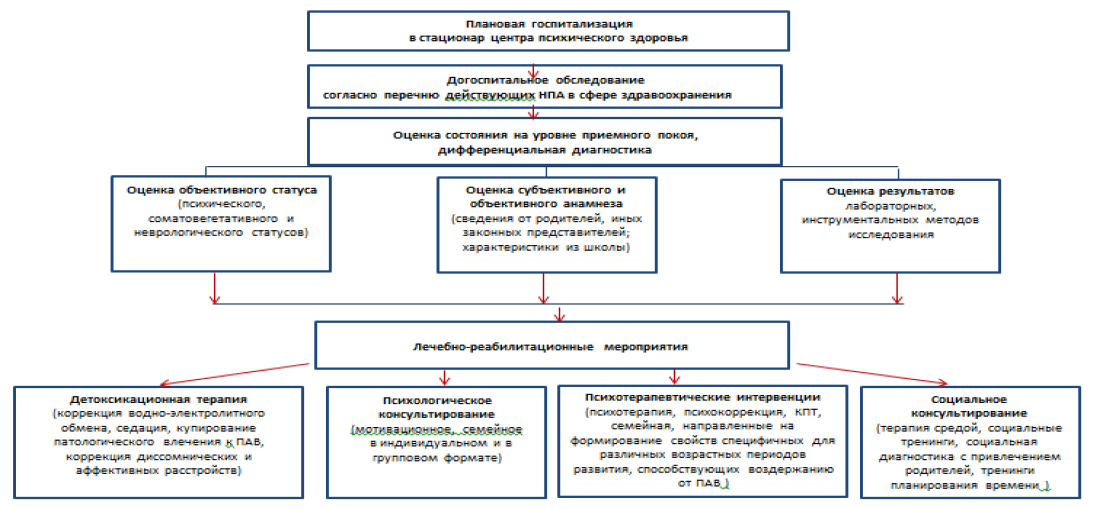
Схема 3- Алгоритм ведения пациентов в условиях круглосуточного и дневного стационара специализированной помощи
2) немедикаментозное лечение:
- режим общий;
- диета – стол №15;
- социально-психологическое сопровождение в условиях дневного стационара (реализуются в программах МСР).
|
№
|
Методы психокоррекционной работы | Краткое описание | Ответственный специалист |
| Основные методы индивидуальной и групповой работы | |||
| 1 | Психологическое просвещение населения (психогигиена) [11, 12, 42] |
Для пациента и для родителей (опекунов, ЗДЛ) пациента
Групповые или индивидуальные занятия, цикл состоит из 3-5 тем, проводятся как в виде пассивного участия пациента, то есть, пациент – пассивный субъект, воспринимающий информацию, так и активного (интерактивного), где пациент вступает в диалог с врачом или выполняет задание и происходит осознание по заданным темам.
Каждая встреча состоит из двух частей: информационного и интерактивного.
|
Врач-психиатр-нарколог, клинический психолог |
| 2 | Краткосрочные интервенции (КИ) [25, 27, 28, 33] | Краткосрочные вмешательства (КВ) - краткая мотивирующая беседа с фиксированной структурой, следующая основным положениям мотивирующего интервьюирования и аббревиатуре FRAMES. Частота, количество и продолжительность сеансов КВ, которые проходят отдельные лица, варьируют в среднем от одного до четырех сеансах продолжительностью от 5 до 30 минут с обученными специалистами. Краткосрочное вмешательство всегда должно начинаться с постановки проблемы, скрининга и обратной связи. Используется в течение всего процесса лечения, на разных его этапах. | Врач-психиатр-нарколог, врач-психотерапевт, клинический психолог, социальный работник |
| 3 | Мотивационное интервьюирование (МИ) и мотивационная психотерапия (МП) [12, 20, 21] |
Формирование мотивации у пациента и у родителей (опекунов, ЗДЛ) пациента на вхождение, участие, успешное завершение лечебно-реабилитационной программы в процессе реализации:
- мотивационной психотерапии по Миллеру – Рольнику;
- мотивационного консультирования.
МИ и МП увеличивают длительность удержания пациентов в лечебных программах, снижают потребление ПАВ, вовлеченность в рискованное поведение и улучшают приверженность лечению. Основная цель МК - помочь лицу изучить и решить проблему амбивалентности (одновременное сосуществование противоположных эмоций, обусловливающих непоследовательность мышления и неадекватность поведения) с тем, чтобы выявить и усилить мотивацию к изменениям Рекомендуемый минимум – от 1 до 3 сессий в начале терапии, для включения в процесс лечения, и по показаниям – на протяжении терапии для удержания в программе лечения.
От специалиста требуется постепенное проведение пациента через шесть стадий изменения
7) предваряющая стадия
8) размышление
9) подготовка
10) активное действие
11) сохранение результата
12) продолжение сохранения результата или рецидив.
|
Врач-психотерапевт, клинический психолог, социальный работник |
| 4 | Семейная терапия [20, 26] | Как правило, родители пациентов заинтересованы в лечении и реабилитации ребенка. Но в виду того, что семьи, на момент обращения в специализированное лечебное учреждение, обладают немногочисленными ресурсами, находятся в состоянии стресса, условия лечения для таких семей представляются слишком сложными. Поэтому одной из важных задач работы с родителями является повышение мотивации на активное участие в лечебно-реабилитационном процессе. Система семьи — это открытая система (она находится в постоянном взаимообмене с окружающей средой) и самоорганизующаяся система (то есть поведение системы целесообразно). Источник преобразований системы лежит внутри неё самой только при условии её постоянного взаимообмена с окружающей средой. Сложности психических проблем детского и подросткового возраста определяют тактику семейной терапии. В среднем рекомендуется провести от 5 до 10 встреч в формате семейного консультирования с привлечением хотя бы одного из членов семьи. | Врач-психотерапевт, клинический психолог, социальный работник |
| Дополнительные методы индивидуальной и групповой работы | |||
| 1 | Обучение техникам осознанности и релаксационным техникам [25, 28] | Дыхательные практики, медитативные практики и др. | Врач-психотерапевт, клинический психолог, социальный работник |
| 2 |
Когнитивно-поведенческая терапия, DBT [20, 22-25]
|
3 базовых положения в КПТ:
- когниции влияют на поведение и эмоции;
- человек может отслеживать свои мысли и имеет возможность работать над их изменением;
- желаемое изменение в поведении и эмоциях может быть достигнуто посредством изменения мышления.
Таким образом, процесс КПТ направлен на формирование желаемых, адаптивных форм поведения на основе принципов теории обучения. Рекомендуемый минимум – от 6 до 15 психотерапевтических сессий. Общий протокол когнитивно-поведенческой психотерапии у детей и подростков включает следующее:
• Информирование об употреблении ПАВ (Psychoeducation)
• Картирование проблемы употребления ПАВ (Mapping of OCD)- ряд техник, направленных на отделение ребёнком себя от зависимого поведения источников, рассматривается как отдельный и наиболее эффективно зарекомендовавший себя метод лечения — «ядро» КПТ
• Когнитивный тренинг (Cognitive training, осознавание)
• Мышечная релаксация и дыхательные упражнения для снятия тревоги
• Профилактика рецидивов и закрепление
• Поддерживающие сессии
• Домашние задания
• Сессии с родителями (на протяжении всей работы).
|
Врач-психотерапевт, клинический психолог |
| 3 | Социотерапия - терапия средой, трудотерапия, терапия занятостью | Включение ребенка в образовательную (налаживание взаимоотношений с одноклассниками, преподавателями), трудовую и развивающую (студии, секции по интересам) деятельность по месту его проживания и обучения. | Клинический психолог, социальный работник |
| 4 | Терапия творческим самовыражением | Арттерапия, драматерапия, библиотерапия и другие виды творческого самовыражения | Врач-психотерапевт, клинический психолог, социальный работник |
- социально-психологическое сопровождение в условиях круглосуточного стационара (реализуются в программах МСР)
С целью дезинтоксикации при неотложной помощи для внутривенного ведения препаратов используется натрий хлорид. Раствор глюкозы используется также при неотложных состояниях, а именно при гипогликемических состояниях.
Терапия антидепрессантами позволяет улучшить психическое состояние ребенка, снизить риск рецидива (при развитии у детей и подростков обсессивно-компульсивных расстройств на фоне психических и поведенческих расстройств в результате употребления стимуляторов и формирования зависимости от них) и обеспечить более успешные долгосрочные перспективы в реабилитации пациентов. С этой целью назначаются ингибиторы обратного захвата серотонина, такие как флувоксамин и сертралин [34,35,38,39, 40]
Нет доказательств эффективности карбамазепина при лечении зависимости от психоактивных веществ (ПАВ) в подростковом возрасте. Но, дети и подростки с аддикциями, злоупотребляющие ПАВ часто демонстрируют девиантное, агрессивное и/ или импульсивное поведение, что часто является симптомом более глубоких нарушений, таких как: расстройства поведения у детей и подростков; органические поражения мозга (последствия черепно-мозговых травм, энцефалитов), которые могут проявляться вспышками агрессии и неустойчивостью настроения; расстройства личности (пограничное расстройство личности), для которых характерны импульсивность и эмоциональная нестабильность; умственная отсталость с нарушениями поведения; БАР, СДВГ, тревожные расстройства, снижение контроля над проявлениями агрессии и нарушений контроля поведения при расстройствах поведения, аутизме.
Диазепам может быть использован непродолжительное время в условиях стационара при купировании абстинентных проявлений или эпизодов выраженной тревоги [36, 37].
Нейролептики, особенно антипсихотики второго поколения, воздействуют на дофаминовые рецепторы и могут помочь нормализовать их функционирование, тем самым снижая тягу к употреблению стимуляторов [29, 32].
Перечень основных лекарственных средств (имеющих 100 % вероятность применения): нет.
Перечень дополнительных лекарственных средств (менее 100 % вероятности применения):
4) Хирургическое вмешательство: нет.
5) Дальнейшее ведение [31,32]: несовершеннолетнего пациента осуществляется согласно группам динамического наблюдения в соответствии с действующим законодательством.
6) Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
|
№
|
Методы психокоррекционной работы | Краткое описание | Ответственный специалист |
| Основные методы индивидуальной и групповой работы | |||
| 1 | Психологическое просвещение населения (психогигиена) [11, 12, 42] |
Для пациента и для родителей (опекунов, ЗДЛ) пациента
Групповые или индивидуальные занятия, цикл состоит из 3-5 тем, проводятся как в виде пассивного участия пациента, то есть, пациент – пассивный субъект, воспринимающий информацию, так и активного (интерактивного), где пациент вступает в диалог с врачом или выполняет задание и происходит осознание по заданным темам.
Каждая встреча состоит из двух частей: информационного и интерактивного.
|
Врач-психиатр-нарколог, клинический психолог |
| 2 | Краткосрочные интервенции (КИ) [25, 27, 28, 33] | Краткосрочные вмешательства (КВ) - краткая мотивирующая беседа с фиксированной структурой, следующая основным положениям мотивирующего интервьюирования и аббревиатуре FRAMES. Частота, количество и продолжительность сеансов КВ, которые проходят отдельные лица, варьируют в среднем от одного до четырех сеансах продолжительностью от 5 до 30 минут с обученными специалистами. Краткосрочное вмешательство всегда должно начинаться с постановки проблемы, скрининга и обратной связи. Используется в течение всего процесса лечения, на разных его этапах. | Врач-психиатр-нарколог, врач-психотерапевт, клинический психолог, социальный работник |
| 3 | Мотивационное интервьюирование (МИ) и мотивационная психотерапия (МП) [12, 20, 21] | МИ и МП увеличивают длительность удержания пациентов в лечебных программах, снижают потребление ПАВ, вовлеченность в рискованное поведение и улучшают приверженность лечению. Рекомендуемый минимум – от 1 до 3 сессий в начале терапии, для включения в процесс лечения, и по показаниям – на протяжении терапии для удержания в программе лечения. | Врач-психотерапевт, клинический психолог, социальный работник |
| 4 |
Когнитивно-поведенческая терапия, DBT [20, 22-25]
|
Процесс КПТ направлен на формирование желаемых, адаптивных форм поведения на основе принципов теории обучения. Рекомендуемый минимум – от 6 до 15 психотерапевтических сессий. Задачи: 1) выявление внутриличностных и межличностных факторов («триггеров»), способствующих возникновению рецидива: - осознавание эмоций и стоящих за ними дезадаптивных решений, патологических моделей мышления - дисфункциональных убеждений, автоматических мыслей, актуализирующихся в ситуациях риска употребления, - выявление и конфронтация мыслей об употреблении; 2) тренинг навыков совладания (в том числе, с влечением); 3) тренинг навыков отказа от употребления ПАВ; 4) функциональный̆ анализ употребления ПАВ (понимание того, что предшествует употреблению, и его «позитивных» и негативных последствий); 5) усиление видов деятельности, не связанной̆ с употреблением ПАВ. |
Врач-психотерапевт, клинический психолог |
| 5 | Семейная терапия [20, 26] | Как правило, родители пациентов заинтересованы в лечении и реабилитации ребенка. Но в виду того, что семьи, на момент обращения в специализированное лечебное учреждение, обладают немногочисленными ресурсами, находятся в состоянии стресса, условия лечения для таких семей представляются слишком сложными. Поэтому одной из важных задач работы с родителями является повышение мотивации на активное участие в лечебно-реабилитационном процессе. Система семьи — это открытая система (она находится в постоянном взаимообмене с окружающей средой) и самоорганизующаяся система (то есть поведение системы целесообразно). Источник преобразований системы лежит внутри неё самой только при условии её постоянного взаимообмена с окружающей средой. Сложности психических проблем детского и подросткового возраста определяют тактику семейной терапии. В среднем рекомендуется провести от 10 до 30 встреч в формате семейного консультирования с привлечением хотя бы одного из членов семьи. В случае успеха на первом уровне и вовлечения членов семьи рекомендуется перейти на уровень системной семейной психотерапии. | Врач-психотерапевт, клинический психолог, социальный работник |
| Дополнительные методы индивидуальной и групповой работы | |||
| 1 | Обучение техникам осознанности и релаксационным техникам [25, 28] | Дыхательные практики, медитативные практики и др. | Врач-психотерапевт, клинический психолог, социальный работник |
| 2 | Социотерапия - терапия средой, трудотерапия, терапия занятостью | Включение ребенка в образовательную (налаживание взаимоотношений с одноклассниками, преподавателями), трудовую и развивающую (студии, секции по интересам) деятельность по месту его проживания и обучения. | Клинический психолог, социальный работник |
| 3 | Терапия творческим самовыражением | Арттерапия, драматерапия, библиотерапия и другие виды творческого самовыражения | Врач-психотерапевт, клинический психолог, социальный работник |
3) медикаментозное лечение:
Медикаментозное лечение на уровне стационара определяется индивидуально и направлено на нормализацию соматического статуса пациента в период острой интоксикации, а также коррекцию психических и поведенческих расстройств, возникших в результате употребления стимуляторов. В детской наркологии существуют дефицит лекарственных средств с высоким уровнем доказательности в связи с особенностью специфики пациентов (не всегда обращаются за помощью, не соглашаются на участие в исследовании в одних случаях сами несовершеннолетние, в других их законные представители). Несмотря на ограниченные доказательства применения некоторых препаратов, все представленные в Клиническом протоколе препараты используются симптоматически – для купирования соответствующего состояния.
С целью дезинтоксикации при неотложной помощи для внутривенного ведения препаратов используется натрий хлорид. Раствор глюкозы используется также при неотложных состояниях, а именно при гипогликемических состояниях.
Терапия антидепрессантами позволяет улучшить психическое состояние ребенка, снизить риск рецидива (при развитии у детей и подростков обсессивно-компульсивных расстройств на фоне психических и поведенческих расстройств в результате употребления стимуляторов и формирования зависимости от них) и обеспечить более успешные долгосрочные перспективы в реабилитации пациентов. С этой целью назначаются ингибиторы обратного захвата серотонина, такие как флувоксамин и сертралин [34,35,38,39, 40]
Нет доказательств эффективности карбамазепина при лечении зависимости от психоактивных веществ (ПАВ) в подростковом возрасте. Но, дети и подростки с аддикциями, злоупотребляющие ПАВ часто демонстрируют девиантное, агрессивное и/ или импульсивное поведение, что часто является симптомом более глубоких нарушений, таких как: расстройства поведения у детей и подростков; органические поражения мозга (последствия черепно-мозговых травм, энцефалитов), которые могут проявляться вспышками агрессии и неустойчивостью настроения; расстройства личности (пограничное расстройство личности), для которых характерны импульсивность и эмоциональная нестабильность; умственная отсталость с нарушениями поведения; БАР, СДВГ, тревожные расстройства, снижение контроля над проявлениями агрессии и нарушений контроля поведения при расстройствах поведения, аутизме.
В этих случаях Карбамазепин, стабилизируя лимбическую систему и снижая возбудимость нейронов, может уменьшать вспышки гнева, импульсивность и аффективную напряженность, что приводит к снижению частоты и интенсивности девиантных поступков. Эффект наблюдается только на фоне постоянного приема. Имеются предварительные данные небольших рандомизированных контролируемых исследований об эффективности некоторых противосудорожных препаратов в таких случаях. Стабилизируя настроение и снижая импульсивность, карбамазепин может косвенно снижать риск срывов и употребления ПАВ как формы «самолечения» [36,45-49].
Диазепам может быть использован непродолжительное время в условиях стационара при купировании абстинентных проявлений или эпизодов выраженной тревоги [36, 37].
Нейролептики, особенно антипсихотики второго поколения, воздействуют на дофаминовые рецепторы и могут помочь нормализовать их функционирование, тем самым снижая тягу к употреблению стимуляторов [29, 32].
Перечень основных лекарственных средств (имеющих 100 % вероятность применения): нет.
Перечень дополнительных лекарственных средств (менее 100 % вероятности применения):
|
Фармакотерапевтическая группа
|
МНН лекарственного средства | Способ применения | УД |
| Ингибитор обратного захвата серотонина (антидепрессант) | Флувоксамин |
В качестве дополнительной терапии при развитии у детей и подростков обсессивно-компульсивных расстройств на фоне психических и поведенческих расстройств в результате употребления психостимуляторов, формирования зависимости от них.
Таблетки, покрытые оболочкой, 100 мг, №15
Внутрь. Для детей с 8 до 11 лет начальная доза 25 мг в сутки однократно, поддерживающая доза варьируется от 25 до максимальных 200 мг в сутки.
Для детей с 11 до 17 лет максимальная доза 300 мг в сутки. Дозу более 50 мг рекомендовано делить на 2 приема, а повышение дозы производить с шагом 25 мг каждые 4-7 дней
Начальная доза для детей старше 8 лет и подростков составляет 25 мг/сут на один прием, предпочтительно перед сном. Дозу следует повышать на 25 мг с учетом переносимости каждые 4–7 дней до достижения эффективной суточной дозы.
от 50 до 200 мг/сут. Максимальная доза у детей не должна превышать 200 мг/сут
|
УД- С [34,35,38,39, 40] |
| Ингибитор обратного захвата серотонина (антидепрессант) | Сертралин |
В качестве дополнительной терапии при развитии у детей и подростков обсессивно-компульсивных и диссоциативных расстройств на фоне психических и поведенческих расстройств в результате употребления психостимуляторов и формирования зависимости от них: Таблетки, покрытые пленочной оболочкой, 50 мг, №14
Внутрь. Для детей с 6 до 12 лет – начальная доза 25 мг внутрь однократно. Поддерживающая доза – от 25 до 200 мг в сутки. Повышение дозы по необходимости можно производить еженедельно.
Для детей с 13 лет - начальная доза для составляет 50 мг в сутки.
|
УД- С [34,35,38,39, 40] |
| Атипичный нейролептик | Рисперидон |
В качестве терапии при развитии у детей и подростков психотических нарушений на фоне психических и поведенческих расстройств в результате употребления психостимуляторов и формирования зависимости от них: Раствор для приема внутрь, 1 мг/мл, 30 мл, №1
Внутрь. Детям в возрасте с 5 лет - в каплях, с 15 лет – в таблетках.
Для пациентов с массой тела 50 кг и более начальная доза 0,5 мг один раз в день.
Для пациентов с массой тела < 50 кг рекомендована начальная доза 0,25 мг один раз в день.
|
УД- С [41-44] |
| Атипичный нейролептик | Оланзапин |
В качестве терапии при развитии у детей и подростков психотических нарушений на фоне психических и поведенческих расстройств в результате употребления психостимуляторов и формирования зависимости от них.
Таблетки диспергируемые в полости рта, 5 мг, № 14
Перорально, инъекционно, 2,5-20 мг в сутки, с 13 лет
|
УД- С [41-44] |
|
Нейролептик
|
Галоперидол |
В качестве терапии при развитии у детей и подростков психотических нарушений на фоне психических и поведенческих расстройств в результате употребления психостимуляторов и формирования зависимости от них
Инъекционно, перорально, 2,5-5 мг в сутки детям с 12 лет. При пероральном приеме во время или после еды, запивая стаканом воды или молока
|
УД- С [41-44] |
|
Анксиолитик
|
Диазепам |
В качестве терапии при развитии у детей и подростков психотических нарушений на фоне психических и поведенческих расстройств в результате употребления психостимуляторов и формирования зависимости от них. 5 мг/мл, 2 мл, № 5 Таблетки, 5 мг № 20
Перорально, инъекционно, грудным детям старше 6 мес.0,1–0,8 мг/кг в сутки в 3–4 приема
|
УД-А [36, 37] |
| Противосудорожный препарат, нормотимик | Карбамазепин | перорально, 6-10 лет – от 100 до 400 мг (в 2-3 приема), для 11-15 лет - 600-1000 мг (в 2-3 приема). | УД – С [36,45-49] |
|
Витамины
|
Тиамин | В качестве терапии при развитии у детей и подростков психотических нарушений на фоне психических и поведенческих расстройств в результате употребления психостимуляторов Внутримышечно, внутривенно | УД – С [13, 14] |
| Электролиты | Натрия хлорида |
Раствор для инфузий, 0,9%, 250 мл,
Внутривенно для неотложной помощи
|
УД – С [13, 14] |
| Электролиты | Глюкоза |
Раствор 5%, 40%, внутривенно
При гипогликемии
|
УД – С [13, 14] |
4) Хирургическое вмешательство: нет.
5) Дальнейшее ведение [31,32]: несовершеннолетнего пациента осуществляется согласно группам динамического наблюдения в соответствии с действующим законодательством.
6) Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
- отсутствие злоупотребления психоактивных веществ (любых);
- улучшение и стабилизация физического и психического здоровья;
- нормализация социально-психологического статуса пациента (учебная деятельность, досуг, хобби, взаимоотношений в семье, учебном коллективе).
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ [31, 32]
1. Показания для экстренной госпитализации в отделение токсикологии или интенсивной терапии многопрофильной больницы:
− острая интоксикация стимуляторами осложнённая;
− токсическое действие стимуляторов (Т65).
2. Показания для экстренной госпитализации в круглосуточный стационар центра психического здоровья:
− острая интоксикация стимуляторами неосложнённая;
− острая интоксикация осложнённая нарушениями восприятия;
− психотическое расстройство вследствие употребления стимуляторов;
− абстинентное состояние вследствие употребления стимуляторами, в том числе с нарушениями восприятия.
3. Показания для плановой госпитализации в наркологический/психиатрический стационар:
− синдром зависимости от стимуляторов;
− абстинентное состояние вследствие употребления стимуляторов неосложненное/ осложненное;
3. Показания для плановой госпитализации в дневной стационар:
− синдром зависимости от стимуляторов (воздержание от употребления стимуляторов).
Лечение в условиях дневного стационара при соответствующей поддержке со стороны родителей, способствует более быстрой адаптации несовершеннолетних к социальному функционированию: продолжение обучения в средней школе, взаимодействие с родителями и другими значимыми лицами
Риски для пациента: острая интоксикация психостимуляторов может привести к угнетению сознания различной степени тяжести, психозам, дисбалансу между гормональной, нейровегетативной и психоэмоциональной сферами, а также проявлениями резидуально- органического фона (данные состояния неотложной помощи рассматриваются в соответствующих протоколах диагностики и лечения отравлений наркотиками и психодислептиками (галлюциногенами) T43)
Риски для персонала: возможны случаи нападения на персонал. причинение вреда пациентами в состоянии опьянения и выхода из опьянения.
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2025
- 1) International Classification of Diseases, Eleventh Revision (ICD-11) © World Health Organization 2025 (https://icd.who.int/browse/2025-01/mms/en#334423054, закладка «Инфорамция», «Версия для печати») 2) Иванец Н.Н., Наркология: национальное руководство. /Под ред. Н.Н. Иванца, И.П. Винниковой, 2-е издание, переработанное и дополненное. – М.: ГЭОТАР-Медиа. – 2020. – 704с. 3) Paul I. Dargan, David M. Wood. Novel Psychoactive Substances. Classification, Pharmacology and Toxicology 2021, Academic Press, eBook ISBN: 978012819030 4) Европейский отчет о наркотиках 2024: тенденции и разработки. European Drug Report 2024: Trends and Developments 5) https://www.euda.europa.eu/publications/european-drug-report/2024_en 6) Synthetic stimulants – the current situation in Europe (European Drug Report 2023) A more recent version of this page exists: Synthetic stimulants – the current situation in Europe (European Drug Report 2024). https://www.euda.europa.eu/sites/default/files/pdf/31092_en.pdf?687820 7) Substance Abuse and Mental Health Services Administration (SAMHSA): Treatment of Stimulant Use Disorders. SAMHSA Publication No. PEP20-06-01-001 Rockville, MD: National Mental Health and Substance Use Policy Laboratory. Substance Abuse and Mental Health Services Administration, 2020. 8) James R. Docherty DSc, Hadeel A. Alsufyani MB, PhD. Pharmacology of Drugs Used as Stimulants.(2021), Pharmacology of Drugs Used as Stimulants. The Journal of Clinical Pharmacology, 61: S53-S69. https://doi.org/10.1002/jcph.1918, 9) https://accp1.onlinelibrary.wiley.com/doi/epdf/10.1002/jcph.1918 10) Meha Bhatt, Laura Zielinski, and all Efficacy and safety of psychostimulants for amphetamine and methamphetamine use disorders: a systematic review and meta-analysis. Systematic Reviews volume 5, Article number: 189 (2016) 11) LaBossier NJ, Hadland SE. Stimulant misuse among youth. Curr Probl Pediatr Adolesc Health Care. 2022 Sep;52(9):101265. doi: 10.1016/j.cppeds.2022.101265. Epub 2022 Sep 29. PMID: 36184490; PMCID: PMC10102888. 12) Ronsley C, Nolan S, Knight R, Hayashi K, Klimas J, Walley A, Wood E, Fairbairn N. Treatment of stimulant use disorder: A systematic review of reviews. PLoS One. 2020 Jun 18;15(6):e0234809. doi: 10.1371/journal.pone.0234809. PMID: 32555667; PMCID: PMC7302911. 13) Руководство mhGAP-IG по оказанию помощи в связи с психическими и неврологическими расстройствами, а также расстройствами, связанными с употреблением психоактивных веществ, в неспециализированных учреждениях здравоохранения Версия 2.0. Всемирная организация здравоохранения, Европейское региональное бюро, 2018 г 14) Менделевич В.Д. Классификация психических расстройств. Систематика поведенческих девиаций: Медикализация как тренд. Обозрение психиатрии и медицинской психологии № 1, 2016 15) Михайлов М.А., Уткин С.И. Клинические рекомендации. Острая интоксикация психоактивными веществами. Ассоциация наркологов МЗ РФ. 2020 г 16) Интенсивная терапия. Национальное руководство. Краткое издание /под ред. Б. Р. Гельфанда, И. Б. Заболотских. - 2-е изд., перераб. и доп. - М.: ГЭОТАР-Медиа, 2019. - 928 с.: илл. 17) «Расстройства, связанные с употреблением новых веществ с психоактивными и стимулирующими свойствами у взрослых и подростков» Национальный клинический протокол, Кишинэу, 2022 18) Маркова И.В. Клиническая токсикология детей и подростков, учебное пособие. – СПб., 2018. С. 155-161 19) Dadiomov, D. (2020). Laboratory Testing for Substance Use Disorders. In: Marienfeld, C. (eds) Absolute Addiction Psychiatry Review. Springer, Cham. https://doi.org/10.1007/978-3-030-33404-8_2 20) Kimberly D. Nordstrom, Michael P. Wilson Quick Guide to Psychiatric Emergencies: Tools for Behavioral and toxicological situations, 2018. https://doi.org/10.1007/978-3-319-58260-3; https://books.google.kz/books?id=TQtQDwAAQBAJ&pg=PA186&lpg=PA186&dq=false 21) А.А. Кусаинов, М.В. Прилуцкая, Д.С. Шалтаков, О.М. Шамарданова. Медицинское освидетельствование состояния опьянения: Учебно методическое пособие – Нур-Султан, 2022. – 89 с. 22) Interventions for Substance Use Disorders in Adolescents: A Systematic Review (AHRQ, 2020, с последующими обновлениями). https://effectivehealthcare.ahrq.gov/products/substance-use-disorders-adolescents/research. 23) Миллер У., Роллник С. Мотивационное консультирование. Как помочь людям измениться. М.: Эксмо, 2017; 544 с. 24) Кристоф Луз, Питер Грааф, Герхард Зарбок, Рут Холт. Схема-терапия для детей и подростков. Практическое руководство, 2021г.,544стр.; 25) Джилл Х. Ратус, Алек Л. Миллер. Диалектическая поведенческая терапия для подростков: руководство по тренингу навыков. 2021г.,544стр 26) Лихи Р. Техники когнитивной психотерапии: 16+ / Роберт Лихи. - Санкт-Петербург [и др.] : Питер, 2020. – 654 с. 27) Линехан М. Диалектическая поведенческая терапия, руководство по тренингу навыков, 2-е изд.- СПб.: ООО «Диалектика», 2020.-880с. 28) Эйдемиллер Э.Г., Юстицкис В. Психология и психотерапия семьи. — 6-е изд. — СПб.: Питер, 2021. — 672 с. 29) Лихи Р. Терапия эмоциональных схем. Отличительные особенности = Emotional schema therapy. Distinctive features / Роберт Лихи ; перевод с английского Н. И. Коневой. - Москва ; Санкт-Петербург : Диалектика, 2021. – 160 с 30) Гоулман Д. Эмоциональный интеллект. Почему он может значить больше, чем IQ . - Москва : Манн, Иванов и Фербер, 2018. - 535 с. 31) Gillies D, Maiocchi L, Bhandari AP, Taylor F, Gray C, O'Brien L. Psychological therapies for children and adolescents exposed to trauma. Cochrane Database of Systematic Reviews 2016, Issue 10. Art. No.: CD012371. DOI: 10.1002/14651858.CD012371. Accessed 12 May 2025. 32) Foxcroft DR, Tsertsvadze A. Universal school‐based prevention programs for alcohol misuse in young people. Cochrane Database of Systematic Reviews 2011, Issue 5. Art. No.: CD009113. DOI: 10.1002/14651858.CD009113. Accessed 12 May 2025. 33) Приказ Министра здравоохранения Республики Казахстан от 25 ноября 2020 года № ҚР ДСМ-203/2020. «О некоторых вопросах оказания медико-социальной помощи в области психического здоровья». https://adilet.zan.kz/rus/docs/V2000021680 34) Приказ Министра здравоохранения Республики Казахстан от 30 ноября 2020 года № ҚР ДСМ-224/2020. «Об утверждении стандарта организации оказания медико-социальной помощи в области психического здоровья населению Республики Казахстан» https://adilet.zan.kz/rus/docs/V2000021712 35) Youth servey on drag use and health in Kazakhstan 2018, UNODC research, 2021 36) Nguyen J, O'Brien C, Schapp S. Adolescent inhalant use prevention, assessment, and treatment: A literature synthesis. Int J Drug Policy. 2016 May;31:15-24. doi: 10.1016/j.drugpo.2016.02.001. Epub 2016 Feb 18. PMID: 26969125. 37) Kevin M. Gray, M.D. Christopher J. Hammond, M.D. Pharmacotherapy for Substance Use Disorders in Youths. HHS Public Access Author manuscript J Child Adolesc Subst Abuse. Author manuscript; available in PMC 2017 April 20. 38) Kuang H, Johnson JA, Mulqueen JM, Bloch MH. The efficacy of benzodiazepines as acute anxiolytics in children: A meta-analysis. Depress Anxiety. 2017;34(10):888-896. doi:10.1002/da.22643 39) Ipser JC, Stein DJ, Hawkridge S, Hoppe L. Pharmacotherapy for anxiety disorders in children and adolescents. Cochrane Database of Systematic Reviews 2009, Issue 3. Art. No.: CD005170. DOI: 10.1002/14651858.CD005170.pub2. Accessed 12 May 2025. 40) Hetrick SE, McKenzie JE, Bailey AP, Sharma V, Moller CI, Badcock PB, Cox GR, Merry SN, Meader N. New generation antidepressants for depression in children and adolescents: a network meta‐analysis. Cochrane Database of Systematic Reviews 2021, Issue 5. Art. No.: CD013674. DOI: 10.1002/14651858.CD013674.pub2. Accessed 12 May 2025. 41) Hazell P, Mirzaie M. Tricyclic drugs for depression in children and adolescents. Cochrane Database of Systematic Reviews 2013, Issue 6. Art. No.: CD002317. DOI: 10.1002/14651858.CD002317.pub2. Accessed 12 May 2025. 42) Bukstein OG, Horner MS. Management of the adolescent with substance use disorders and comorbid psychopathology. Child Adolesc Psychiatr Clin N Am. 2010 Jul;19(3):609-23. doi: 10.1016/j.chc.2010.03.011. PMID: 20682224. 43) Loy JH, Merry SN, Hetrick SE, Stasiak K. Atypical antipsychotics for disruptive behaviour disorders in children and youths. Cochrane Database of Systematic Reviews 2017, Issue 8. Art. No.: CD008559. DOI: 10.1002/14651858.CD008559.pub3. Accessed 12 May 2025. 44) Navendu Gaur, Manaswi Gautam , Shubhmohan Singh , V. Venkatesh Raju, Siddharth Sarkar. Clinical Practice Guidelines on Assessment and Management of Substance Abuse Disorder in Children and Adolescents 2019 Indian Journal of Psychiatry | Published by Wolters Kluwer – Medknow [Downloaded free from http://www.indianjpsychiatry.org on Monday, July 12, 2021, IP: 109.166.58.50] 45) Coles Alexandria S., Knezevic Dunja, George Tony P., et al. Long-Acting Injectable Antipsychotic Treatment in Schizophrenia and Co-occurring Substance Use Disorders: A Systematic Review. Frontiers in Psychiatry, vol. 12, 2021. https://www.frontiersin.org/journals/psychiatry/articles/10.3389/fpsyt.2021.808002 46) Xia L, Li WZ, Liu HZ, Hao R, Zhang XY. Olanzapine Versus Risperidone in Children and Adolescents with Psychosis: A Meta-Analysis of Randomized Controlled Trials. J Child Adolesc Psychopharmacol. 2018;28(4):244-251. doi:10.1089/cap.2017.0120 47) Davico C, Canavese C, Vittorini R, Gandione M, Vitiello B. Anticonvulsants for Psychiatric Disorders in Children and Adolescents: A Systematic Review of Their Efficacy. Front Psychiatry. 2018 Jun 22;9:270. doi: 10.3389/fpsyt.2018.00270. PMID: 29988399; PMCID: PMC6024111.https://pmc.ncbi.nlm.nih.gov/articles/PMC6024111/?utm_source=chatgpt.com 48) Tural Hesapcioglu S, Kasak M, Abursu H, Kafali S, Ceylan MF, Akyol M. A systematic review and network meta-analysis on comparative efficacy, acceptability, and safety of treatments in acute bipolar mania in youths. J Affect Disord. 2024 Mar 15;349:438-451. doi: 10.1016/j.jad.2024.01.067. Epub 2024 Jan 10. PMID: 38211745. https://pubmed.ncbi.nlm.nih.gov/38211745/ 49) Vita G, Nöhles VB, Ostuzzi G, Barbui C, Tedeschi F, Heuer FH, Keller A, DelBello MP, Welge JA, Blom TJ, Kowatch RA, Correll CU. Systematic Review and Network Meta-Analysis: Efficacy and Safety of Antipsychotics vs Antiepileptics or Lithium for Acute Mania in Children and Adolescents. J Am Acad Child Adolesc Psychiatry. 2025 Feb;64(2):143-157. doi: 10.1016/j.jaac.2024.07.920. Epub 2024 Aug 9. PMID: 39128561. https://pubmed.ncbi.nlm.nih.gov/39128561/ 50) Сан Дж. В. , Янг Дж. Г. , Сарвет А. Л. и др. Сравнение частоты диабета 2-го типа у взрослых и детей, принимающих противосудорожные стабилизаторы настроения. JAMA Netw Open. 2022;5(4):e226484. doi:10.1001/jamanetworkopen.2022.6484 https://jamanetwork.com/journals/jamanetworkopen/fullarticle/2790741?utm_source=chatgpt.com 51) Findling RL, Chang K, Robb A, Foster VJ, Horrigan J, Krishen A, Wamil A, Kraus JE, DelBello M. Adjunctive Maintenance Lamotrigine for Pediatric Bipolar I Disorder: A Placebo-Controlled, Randomized Withdrawal Study. J Am Acad Child Adolesc Psychiatry. 2015 Dec;54(12):1020-1031.e3. doi: 10.1016/j.jaac.2015.09.017. Epub 2015 Oct 14. PMID: 26598477. https://pubmed.ncbi.nlm.nih.gov/26598477/
Информация
Организационные аспекты внедрения протокола
Список разработчиков:
1) Каражанова Анар Серикказыевна – доктор медицинских наук, врач психиатр нарколог, психотерапевт, заведующая кафедрой клинической психологии НАО «Медицинский университет Астана»;
2) Ахмадьяр Нуржамал Садыровна – доктор медицинских наук, заведующая кафедрой клинической фармакологии НАО «Медицинский университет Астана», врач клинический фармаколог высшей категории;
3) Прилуцкая Мария Валерьевна – PhD, врач психиатр, психотерапевт, и.о. ассоциированного профессора кафедры персонализированной медицины и педиатрии, Павлодарского филиала НАО «Медицинский университет Семей»;
4) Ескалиева Алтынай Тукеновна – кандидат медицинских наук, генеральный директор РГП на ПХВ «Республиканский научно – практический центр психического здоровья» МЗ РК;
5) Садвакасова Гульмира Амиргалиевна – кандидат медицинских наук, руководитель информационно-аналитического мониторингового центра РГП на ПХВ «Республиканский научно – практический центр психического здоровья» МЗ РК, врач психиатр нарколог;
6) Измаилова Найля Тохтаровна – доктор медицинских наук, академический профессор АО «Caspian University»;
Конфликт интересов: нет.
Рецензенты: Шахметов Белгибай Амангельдинович – доктор медицинских наук, врач психиатр высшей категории, профессор кафедры психиатрии и наркологии «Казахский национальный медицинский университет имени С.Д. Асфендиярова».
Условие пересмотра клинического протокола: пересмотр не реже 1 раза в 5 лет и не чаще 1 раза в 3 года при наличии новых методов диагностики и лечения с уровнем доказательности.
Приложение 1
Опросник CRAFFT 2.1 – скрининговый инструмент для начальной диагностики проблем с употреблением алкоголя и наркотиков среди молодежи (12-21 год). Современная, валидная, клинически апробированная методика
7) Алтынбеков Куаныш Сагатович – доктор медицинских наук, ассоциированный профессор кафедры психиатрии, наркологии и клинической психологии НАО «Медицинский университет Астана», директор КГП на ПХВ «Центр психического здоровья» Управление общественного здравоохранения города Астана;
8) Есимов Наби Болатович – PhD, MBA, заместитель генерального директора по клинической и научной работе РГП на ПХВ «Республиканский научно – практический центр психического здоровья» МЗ РК;
9) Ахметбекова Айжан Пшенбаевна – ТОО КДЛ Олимп, г. Алматы, врач лаборант, отдел иммуно–биохимии.
10) Досжанова Жанат Абдижамиевна – врач психиатр (психотерапевт) высшей категории, магистр психологии, ассистент кафедры клинической психологии НАО «Медицинский университет Астана»;
11) Каримова Гульмира Ауесхановна – врач психиатр (нарколог) высшей категории, заместитель главного врача по контролю качества медицинских услуг Жамбылского областного центра психического здоровья;
12) Шарапатова Айгуль Шарапатовна – заместитель директора по лечебной работе КГП на КХВ «Областной центр психического здоровья» Управление здравоохранения области Абай;
13) Альназарова Актоты Шарипбаевна – заместитель директора по медицинской части, Кызылординский областной центр психического здоровья;
14) Татьяна Викторовна Канивец – психолог, ГККП на ПХВ «Областной центр психического здоровья» Западно-Казахстанской области.
15) Бикетова Леся Аркадьевна – психолог психологического центра Рекавери, кандидат психологических наук РФ.
Конфликт интересов: нет.
Рецензенты: Шахметов Белгибай Амангельдинович – доктор медицинских наук, врач психиатр высшей категории, профессор кафедры психиатрии и наркологии «Казахский национальный медицинский университет имени С.Д. Асфендиярова».
Условие пересмотра клинического протокола: пересмотр не реже 1 раза в 5 лет и не чаще 1 раза в 3 года при наличии новых методов диагностики и лечения с уровнем доказательности.
Приложение 1
Опросник CRAFFT 2.1 – скрининговый инструмент для начальной диагностики проблем с употреблением алкоголя и наркотиков среди молодежи (12-21 год). Современная, валидная, клинически апробированная методика
| № п/п |
Да
|
Нет | |
| 1 | Садились ли вы когда нибудь в МАШИНУ, за рулем которой находился человека (включая вас) в состоянии алкогольного опьянения, под действием наркотиков или «под кайфом»? | ||
| 2 | Употребляли ли вы когда либо алкоголь или наркотики чтобы РАССЛАБИТЬСЯ, самоутвердиться или «войти» в группу? | ||
| 3 | Употребляли ли вы когда либо алкоголь или наркотики без друзей, В ОДИНОЧКУ? | ||
| 4 | ЗАБЫВАЛИ ли вы когда-нибудь то, что делали под влиянием алкогольных напитков или наркотиков? | ||
| 5 | Говорили ли вам когда-нибудь ваши РОДСТВЕННИКИ или ДРУЗЬЯ, что вам нужно меньше употреблять алкоголь или наркотики? | ||
| 6 | Попадали ли вы когда-нибудь в НЕПРИЯТНОСТИ, находясь под влиянием алкогольных напитков или наркотиков? |
Два и более набранных балла предполагают серьезную проблему и дальнейшее направление пациента на консультацию к психиатру (наркологу, психотерапевту).
АВТОР: J. KNIGHT (2020) АДАПТАЦИЯ: ОФИЦИАЛЬНЫЙ ПЕРЕВОД
https://psytests.org/diag/crafft.html, CRAFFT official site // crafft.org
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.