Пиодермии
 Версия: Клинические протоколы МЗ РК - 2023 (Казахстан)
Версия: Клинические протоколы МЗ РК - 2023 (Казахстан)
Импетиго [вызванное любым организмом] [любой локализации] (L01.0), Пиодермия (L08.0)
Дерматовенерология
Общая информация
Краткое описание
Одобрено
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «07» сентября 2023 года
Протокол №188
КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
ПИОДЕРМИИ
Пиодермии (греч. pyon - гной, derma - кожа) – группа дерматозов, характеризующихся гнойным воспалением кожи, ее придатков, а также подкожной жировой клетчатки.
Код(ы) МКБ–10:
Сокращения, используемые в протоколе:
Категория пациентов: взрослые и дети.
Шкала уровня доказательности:
Пиодермии (греч. pyon - гной, derma - кожа) – группа дерматозов, характеризующихся гнойным воспалением кожи, ее придатков, а также подкожной жировой клетчатки.
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ–10:
|
Код
|
Название |
| L01.0 | Импетиго |
| L08.0 | Другие местные инфекции кожи и подкожной клетчатки |
Дата разработки/пересмотра протокола: 2015 год (пересмотр в 2023 год).
Сокращения, используемые в протоколе:
|
РКИ
|
рандомизированное контролируемое исследование |
| ОАК | общий анализ крови |
| ОАМ | общий анализ мочи |
|
АлАТ
|
аланинаминотрансфераза |
| АсАТ | аспартатаминотрансфераза |
| СОЭ | скорость оседания эритроцитов |
|
нРИФ
|
непрямая Реакция Иммунофлюоресценции |
| МНН | международное непатентованное название |
| ТГКС | топические глюкокортикостероидные препараты |
|
мг
|
миллиграмм |
| мл | миллилитр |
| р–р | раствор |
| п/к | подкожно |
| в/в | внутривенно |
| таб. | таблетки |
Пользователи протокола: врач общей практики, терапевт, педиатр, дермато-венеролог, хирург, инфекционист.
Категория пациентов: взрослые и дети.
Шкала уровня доказательности:
| А | Высококачественный мета–анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию |
| В | Высококачественный (++) систематический обзор когортных или исследований случай–контроль или Высококачественное (++) когортное или исследований случай–контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С |
Когортное или исследование случай–контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+).
Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию.
|
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
Классификация
Классификация [1-5]:
Общепринятой классификации пиодермии нет.
По этиологическому фактору выделяют:
стафилококковые (стафилодермии);
стрептококковые (стрептодермии);
смешанные (стрептостафилодермии).
По глубине поражения:
поверхностные;
глубокие.
По времени появления:
первичные, возникшие на неизменной коже;
вторичные, являющиеся осложнением другого дерматоза.
По длительности течения:
острые;
хронические.
Клинически также различают две формы импетиго:
буллезная
не буллезная
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Диагностические критерии [1-5]:
Жалобы и анамнез [1-5]:
Жалобы:
кожные высыпания;
Реже:
болезненность в области очагов поражения;
зуд;
местное повышение температуры.
Физикальное обследование [1-5]:
Оценка локального статуса:
Анамнез заболевания:
начало клинических проявлений;
возможный источник инфицирования;
течение кожного процесса;
длительность заболевания;
эффективность ранее проводимой терапии;
сопутствующие заболевания;
провоцирующие факторы.
Физикальное обследование [1-5]:
Оценка общего статуса:
осмотр,
пальпация,
перкуссия,
аускультация.
Оценка локального статуса:
Морфологические элементы:
везикулы / буллы, слизисто-гнойный экссудат, корки медово-желтого цвета.
Инструментальные исследования: не применяются.
Диагностический алгоритм:
Лабораторные исследования [1-5]:
По показаниям для оценки тяжести пиодермии можно провести:
Общий анализ крови (лейкоцитоз (нейтрофилез при подсчете лейкоформулы), увеличение СОЭ) развернутый;
Биохимический анализ крови (нарушения углеводного обменов и других состояний, способствующих развитию пиодермий и их тяжелому течению) развернутый;
Микробиологическое культуральное исследование отделяемого высыпных элементов кожи на чувствительность к антибактериальным препаратам.
Инструментальные исследования: не применяются.
Показания для консультации специалистов [1-5] (по показаниям):
консультация терапевта – при хроническом течении пиодермий для исключения сопутствующей патологии и определения необходимого объема диагностических и лечебных мероприятий в зависимости от выявленной патологии;
консультация педиатра – при хроническом течении пиодермий для исключения сопутствующей патологии и определения необходимого объема диагностических и лечебных мероприятий в зависимости от выявленной патологии;
консультация эндокринолога – при хроническом течении пиодермий для исключения сопутствующей патологии и определения необходимого объема диагностических и лечебных мероприятий в зависимости от выявленной патологии;
консультация хирурга – для пациентов с язвенными дефектами кожи при необходимости хирургической обработки язвенной поверхности.
Диагностический алгоритм:
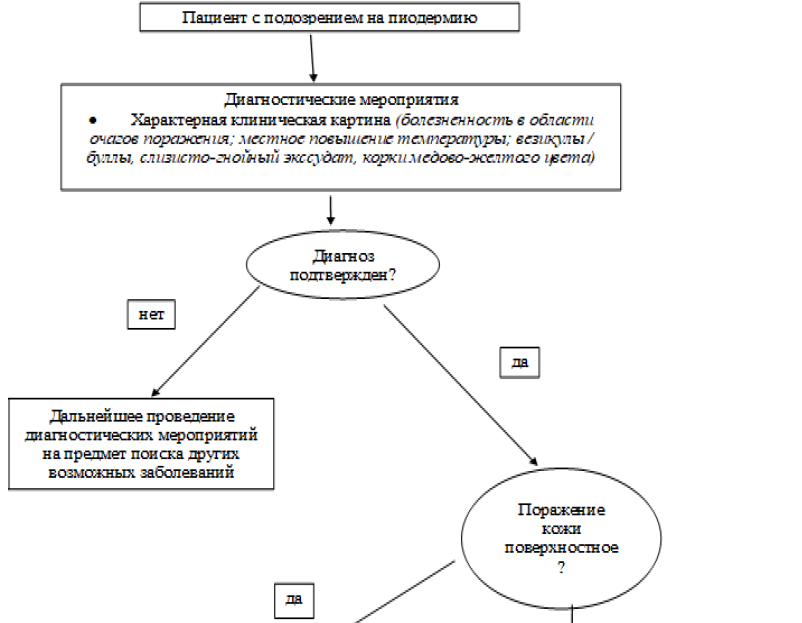
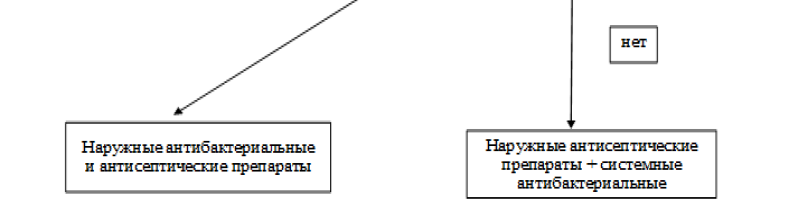
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований [1-3]:
Учитывая разнообразие клинических форм пиодермии дифференциальный диагноз проводится с широким спектром кожной патологии.
Кроме того, большинство острых и хронических кожных заболеваний нередко осложняются пиодермией.
| Диагноз, с которым дифференцируется пиодермии |
Обоснование для
дифференциальной диагностики
|
Обследования
|
Критерии исключения диагноза
|
| Простой герпес | Наличие пузырьков, пустул | Обнаружение ДНК ВПГ 1, 2 типов в крови и других биологических материалах. | Характеризуется сгруппированными пузырьками с прозрачным, затем мутным содержимым на отечном эритематозном фоне. На месте вскрывшихся пузырьков образуются эрозии с полициклическими краями, сопровождающиеся зудом и жжением. Преимущественная локализация – губы, генитальная область. |
| Сифилитическая пузырчатка новорожденных | Наличие пузырей, пустул | Положительные серологические реакции на сифилис у матери и ребенка (определение антител к Treponema pallidum). | Сифилитические пустулы полусферические, имеют «напряженную» толстую покрышку, густое гнойное содержимое, в размерах почти не увеличиваются. Пузыри локализуются преимущественно в области ладоней и подошв, наряду с пустулами имеются папулы, папулезные инфильтраты. |
| Врожденный буллезный эпидермолиз | Наличие пузырей, пустул, эрозий, корочек | Реакция непрямой иммунофлюоресценции (нРИФ) – экспрессия структурных белков кожи в месте дермоэпидермального сочленения (присутствие, снижение или отсутствие), уровень образования пузыря (внутриэпидермально, внутри светлой пластинки базальной мембраны, под плотной пластинкой базальной мембраны). Генетический анализ (молекулярная или ДНК диагностика) – обнаружение мутаций в генах, ассоциированных с буллезным эпидермолизом. | Пузыри с серозным (серозно-геморрагическим содержимым) появляются на местах, подверженных травмам (колени, локти, ягодицы, голени, кисти). Пузыри появляются на невоспаленном фоне, на месте вскрывшихся пузырей образуются эрозии с серозно-геморрагическими корочками. Эрозии эпителизируются быстро без образования рубцов (простой БЭ) или характеризуются медленным заживлением с образованием гипер- или атрофических рубцов (дистрофический рецессивный БЭ). |
| Многоформная эритема (МЭ) | Наличие пузырей, пустул, эрозий, корочек | Гистологическое исследование биоптата кожи. При гистологическом исследовании наблюдаются отек сосочкового слоя, инфильтрация дермы различной интенсивности. Инфильтрат состоит из лимфоцитов, нейтрофилов и эозинофилов. В базальных клетках эпидермиса наблюдается вакуольная дистрофия. В некоторых участках клетки инфильтрата могут проникать в эпидермис и в результате спонгиоза образовывать внутриэпидермальные пузырьки. Вакуольная дистрофия и выраженный отек сосочкового слоя дермы могут приводить к образованию субэпидермальных пузырей. | Часто поражаются слизистые. Нередко возникает после применения лекарственных препаратов, вакцин, наблюдается при болезнях соединительной ткани и др. Высыпания локализуются симметрично и представлены отечными синюшно-красными пятнами с папулой или пузырьком в центре. |
| Болезнь Кавасаки (острый слизисто-кожный синдром с поражением лимфатических узлов и коронарных артерий) | Наличие пузырей, пустул, эрозий, корочек | ОАК с оценкой СОЭ, лейкоцитарной формулой и обязательным подсчетом тромбоцитов (нарастающий гипертромбоцитоз); ОАМ: (микропротеинурия, микрогематурия, стерильная пиурия). | Болеют чаще всего новорожденные и дети в возрасте до 5 лет. Заболевание характеризуется наличием лихорадки, продолжающейся 5 дней и более, гиперемией конъюнктивы, эритемой, сухостью, трещинами, корками на губах, покраснением слизистой оболочки полости рта и глотки, острым воспалением шейных лимфоузлов. Полиморфная сыпь – кореподобная, по типу многоформной эритемы, пятнисто-папулезная, уртикарная наблюдается у 85–90% больных, локализуется на туловище и конечностях. Спустя 2–5 дней после начала заболевания появляются эритема и отечность на ладонях и подошвах с последующей десквамацией эпидермиса концевых фаланг. Характерны сосудистые аневризмы. |
| Скарлатина (инфекционное заболевание, вызванное Streptococcus pyogenes) | Наличие пузырей, пустул, эрозий, корочек | РПГА, РА: нарастание титров антител к стрептококковым антигенам - М-протеину, А-полисахариду, стрептолизину-О. | Чаще всего встречается у детей в возрасте от 4 до 8 лет. Сыпь возникает на 1-4 сутки после начала лихорадки и симптомов фарингита. На коже лица, затем на шее и туловище появляются красные пятнистые высыпания, носогубный треугольник бледный, ладони и стопы не поражаются. В кожных складках – петехии. Через неделю от начала заболевания появляется мелкопластинчатое шелушение кожных покровов. |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ [1-14]:
Цели лечения:
устранение этиологического фактора;
частичный или полный регресс клинических проявлений;
уменьшение частоты рецидивов заболевания при хронических формах пиодермий.
Немедикаментозное лечение (режим, диета и пр.) [1-4]:
Режим: свободный (IV) – больной не ограничен в передвижении по палате и вне ее пределов.
Диета: общий стол №15.
При длительно текущих инфекционно-воспалительных процессах, а также при множественных высыпаниях определенное внимание должно быть уделено диете: питание должно быть полноценным, богатым витаминами, резко ограничивают количество соли и углеводов; полностью исключается алкоголь.
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
Наружная терапия: является обязательной и важной частью лечения поверхностных пиодермий. Наружная терапия может проводиться в монотерапии и/или комбинировано (могут сочетаться ЛС одной группы или комбинация с препаратами других групп).
Антисептические препараты для наружного применения [1-14]:
Антибактериальные препараты для наружного применения [1-5].
Глюкокортикостероидные топические средства, комбинированные с антибактериальными препаратами [1-5]:
Антибактериальные препараты [1-11]:
Антигистаминные, дезинтоксикационные и гипосенсибилизирующие средства [12,13,14]
Хирургическое вмешательство: консультация врача-хирурга при необходимости вскрытия гнойного очага (показания: плохое отторжение гнойно-некротического экссудата; нарастание интоксикации; образование абсцесса).
Дальнейшее ведение: за пациентами с хроническими, рецидивирующими формами пиодермий осуществляется у дерматолога по месту жительства:
Индикаторы эффективности лечения:
Медикаментозное лечение [1-14]:
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
Наружная терапия: является обязательной и важной частью лечения поверхностных пиодермий. Наружная терапия может проводиться в монотерапии и/или комбинировано (могут сочетаться ЛС одной группы или комбинация с препаратами других групп).
Антисептические препараты для наружного применения [1-14]:
| Фармакотерапевтическая группа: |
МНН ЛС
|
Способ применения |
Уровень
доказательности
|
| Антисептические препараты для наружного применения (назначается один из списка; возможен переход на другой препарат из списка). | Водорода пероксид | на область высыпаний 2-3 раза в сутки в течение 7-14 дней. | С |
| или | |||
|
Хлоргексидин,
раствор
|
наружно на область высыпаний 2–3 раза в сутки в течение 7–14 дней. | В | |
| или | |||
| Повидон-йод | наружно на область высыпаний 2–3 раза в сутки в течение 7–14 дней. | С | |
| или | |||
| Раствор бриллиантового зеленого | наружно на область высыпаний 2–3 раза в сутки в течение 7–14 дней. | С | |
Антибактериальные препараты для наружного применения [1-5].
| Фармакотерапевтическая группа | МНН ЛС | Способ применения | Уровень доказательности |
| Антибактериальные препараты для наружного применения (назначается один из списка; возможен переход на другой препарат из списка). |
Фузидовая**
кислота
|
наружно на область высыпаний 3–4 раза в сутки в течение 7–14 дней. | В |
| или | |||
| Мупироцин, | наружно на область высыпаний 2–3 раза в сутки в течение 7–14 дней. | В | |
| или | |||
| Эритромицин, | наружно на область высыпаний 2–3 раза в сутки в течение 7–14 дней. | В | |
| или | |||
| Ретапамулин* | наружно на область высыпаний 2 раза в сутки в течение 7–14 дней. | В | |
| Примечание: ЛС незарегистрированные (*) на территории РК или находится на перерегистрации (**) | |||
Глюкокортикостероидные топические средства, комбинированные с антибактериальными препаратами [1-5]:
| Фармакотерапевтическая группа | МНН ЛС | Способ применения | Уровень доказательности |
| Глюкокортикостероидные топические средства, комбинированные с антибактериальными препаратами (один из списка) | Фузидовая кислота + бетаметазон*, | наружно на область высыпаний 2–3 раза в сутки в течение 7–14 дней. | С |
| или | |||
| Фузидовая кислота + гидрокортизон* | наружно на область высыпаний 3 раза в сутки в течение 7–14 дней. | С | |
| или | |||
| Бетаметазон и гентамицин* | наружно на область высыпаний 1–2 раза в сутки в течение 7–14 дней. | С | |
| Примечание: ЛС незарегистрированные (*) на территории РК или находится на перерегистрации (**) | |||
Системная терапия: Рекомендовано при распространенных, глубоких, хронических, рецидивирующих пиодермиях, при отсутствии эффекта от наружной терапии.
Антибактериальные препараты [1-11]:
| Фармакотерапевтическая группа | МНН ЛС | Способ применения | Уровень доказательности |
| Антибактериальные препараты группы пенициллинов | Амоксициллин + клавулановая кислота | перорально: детям в возрасте от 3 месяцев до 1 года 2,5 мл суспензии 3 раза в сутки, детям в возрасте от 1 года до 7 лет – 5 мл суспензии 3 раза в сутки, детям в возрасте от 7 до 14 лет – 10 мл суспензии или 5 мл суспензии форте 3 раза в сутки, детям в возрасте старше 14 лет и взрослым – по 1 таблетке (250+125 мг) 3 раза в сутки или по 1 таблетке (500+125 мг) 2 раза в сутки. Курс лечения 7-10 дней. | В |
| или | |||
| Антибактериальные препараты группы цефалоспоринов | Цефалексин* | перорально: детям с массой тела менее 40 кг – 25-50 мг на кг массы тела в сутки, взрослым и детям с массой тела более 40 кг – 250-500 мг 4 раза в сутки. Курс лечения 7-14 дней. | В |
| или | |||
| Цефазолин | внутримышечно или внутривенно: детям – 20-40 мг на кг массы тела в сутки, взрослым – 1 г в сутки. Частота введения 2-4 раза в сутки. Курс лечения 7-10 дней. | В | |
| или | |||
| Антибактериальные препараты группы макролидов | Эритромицин** | перорально: детям в возрасте до 3 месяцев – 20-40 мг на кг массы тела в сутки, детям в возрасте от 3 месяцев до 18 лет – 30-50 мг на кг массы тела в сутки, взрослым – 1,0-4,0 г в сутки в 4 приема. Курс лечения – 5-14 дней. | В |
| или | |||
| Кларитромицин | перорально: детям – 7,5 мг на кг массы тела в сутки, взрослым – 500-1000 мг в сутки. Кратность приема 2 раза в сутки. Курс лечения – 7-10 дней. | А | |
| или | |||
| Антибактериальные препараты группы тетрациклина | Доксициклин | перорально: детям в возрасте старше 12 лет и взрослым – 100 мг 2 раза в сутки в течение 10-14 дней. | А |
| или | |||
| Антибактериальные препараты группы линкозамидов | Клиндамицин | перорально: детям – 3-6 мг на кг массы тела 4 раза в сутки, взрослым 150-450 мг 4 раза в сутки. При парентеральном введении детям 15-40 мг на кг массы тела в сутки, взрослым – 600 мг-2,7 г в сутки, кратность введения 3-4 раза в сутки. Курс лечения – 10 дней | В |
| или | |||
| Антибактериальные сульфаниламидные препараты | Сульфаметоксазол + триметоприм | перорально: детям в возрасте от 3 до 5 лет – 240 мг 2 раза в сутки; детям в возрасте от 6 до 12 лет – 480 мг 2 раза в сутки; взрослым и детям в воз-расте старше 12 лет – 960 мг 2 раза в сутки. Курс лечения – 5-14 дней. | В |
| Примечание: ЛС незарегистрированные (*) на территории РК или находится на перерегистрации (**) | |||
Перечень дополнительных лекарственных средств (не имеющих 100% вероят-ности применения):
Антигистаминные, дезинтоксикационные и гипосенсибилизирующие средства [12,13,14]
Антигистаминные, дезинтоксикационные и гипосенсибилизирующие ЛС, системные ГКС назначаются, когда пиодермия протекает остро, с нарушением общего состояния, с гиперергическими симптомами, а также при наличии зуда. Разовые и курсовые терапевтические дозы антигистаминных, дезинтоксикационных и гипосенсибилизирующих средств препаратов у детей и взрослых обозначены в КП «Атопический дерматит», «Атопический дерматит у детей», «Токсикодермия».
Хирургическое вмешательство: консультация врача-хирурга при необходимости вскрытия гнойного очага (показания: плохое отторжение гнойно-некротического экссудата; нарастание интоксикации; образование абсцесса).
Дальнейшее ведение: за пациентами с хроническими, рецидивирующими формами пиодермий осуществляется у дерматолога по месту жительства:
- проведение поддерживающей и противорецидивной терапии,
- обработка очагов поражения,
- проведение скрининга на предмет сопутствующей патологии.
Индикаторы эффективности лечения:
отсутствие свежих элементов на коже и регресс высыпаний на коже;
длительность ремиссии.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ [1-14]:
Немедикаментозное лечение: см. Амбулаторный уровень
Медикаментозное лечение: см. Амбулаторный уровень
Хирургическое вмешательство: консультация врача-хирурга при необходимости вскрытия гнойного очага (показания: плохое отторжение гнойно-некротического экссудата; нарастание интоксикации; образование абсцесса).
Дальнейшее ведение: за пациентами с хроническими, рецидивирующими формами пиодермий осуществляется у дерматолога по месту жительства:
- проведение поддерживающей и противорецидивной терапии,
- обработка очагов поражения,
- проведение скрининга на предмет сопутствующей патологии.
Индикаторы эффективности лечения:
отсутствие свежих элементов на коже и регресс высыпаний на коже;
длительность ремиссии.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ [1-5]:
Показания для плановой госпитализации:
отсутствие эффекта от проводимого лечения в амбулаторных условиях (стационар кожно-венерологического диспансера, отделение дерматологии при многопрофильной больнице).
Показания для экстренной госпитализации: распространённые или глубокие процессы, сопровождающиеся нарушением общего состояния (инфекционные и многопрофильные больницы).
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2023
- 1) Impetigo: antimicrobial prescribing. // NICE guideline Published: 26 February 2020 www.nice.org.uk/guidance/ng153 2) Stevens DL, Bisno AL, Chambers HF, et al. Practice guidelines for the diagnosis and management of skin and soft tissue infections: 2014 update by the Infectious Diseases Society of America. Clin Infect Dis.2014;59:147–59. 3) Клинические рекомендации «Пиодермии». Общероссийская общественная орга-низация «Российское общество дерматовенерологов и косметологов». М. – 2020 г. - С. – 34. 4) Esposito, et al. Diagnosis and management of skin and soft-tissue infections (SSTI). A literature review and consensus statement: an update, Journal of Chemotherapy, doi: 10.1080/1120009X.2017.1311398. 5) Stevens DL, Bisno AL, Chambers HF, et al. Practice guidelines for the diagnosis and management of skin and soft tissue infections: 2014 update by the Infectious Diseases Society of America. Clin Infect Dis.2014;59:147–59. 6) Strategy and tactics for the rational use of antimicrobial agents in outpatient practice: Eurasian clinical guidelines. Edited by SV Yakovleva, SV Sidorenko, VV Rafal'sky, TV Spichak. M.: Izdatel'stvo “Pre100 Print”, 2016: S. 144 (In Russ). 7) Kwak YG, Choi SH, Kim T, et al. Clinical guidelines for the antibiotic treatment for community-acquired skin and soft tissue infection. Infect Chemother. 2017 Dec;49(4):301-25. 8) Tasani M, Tong SY, Andrews RM, et al. The importance of scabies coinfection in the treatment considerations for impetigo. Pediatr Infect Dis J. 2016 Apr;35(4):374-8. 9) Vogel A, Lennon D, Best E, et al. Where to from here? The treatment of impetigo in children as resistance to fusidic acid emerges. N Z Med J. 2016 Oct 14;129(1443):77-83. 10) Rosen T, Albareda N, Rosenberg N, et al. Efficacy and safety of ozenoxacin cream for treatment of adult and pediatric patients with impetigo: a randomized clinical trial. JAMA Dermatol. 2018 Jul 1;154(7):806-13. 11) Abbas M, Paul M, Huttner A. New and improved? A review of novel antibiotics for Gram-positive bacteria. Clin Microbiol Infect. 2017 Oct;23(10):697-703. 12) Клинический протокол «Атопический дерматит» Утвержден экспертным сове-том МЗ РК от «28» ноября 2019 года Протокол №78. 13) «Атопический дерматит у детей» (сайт РЦРЗ МЗ РК, раздел клинические про-токолы от 03/06/2021 г. МЗ РК протокол №139. 14) Клинический протокол «Токсикодермия» Утвержден экспертным советом МЗ РК от «27» ноября 2015 года Протокол №17.
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА:
Список разработчиков протокола с указание квалификационных данных:
1) Батпенова Гульнар Рыскельдыевна – доктор медицинских наук, профессор, заведующая кафедрой дерматовенерологии НАО «Медицинский университет Астана» главный внештатный дерматовенеролог Министерства здравоохранения Республики Казахстан.
2) Цой Наталья Олеговна – доктор PhD по специальности «Медицина», и.о. доцента кафедры дерматовенерологии НАО «Медицинский университет Астана».
3) Баев Асылжан Исаевич – кандидат медицинских наук, врач-эксперт службы поддержки пациентов и внутренней экспертизы ГКП на ПХВ «Кожно-венерологический диспансер» Управление общественного здравоохранения города Алмат, ассистент кафедры дерматовенерологии с курсом фтизиатрии «Казахстанско-Российский медицинский университет».
4) Макалкина Лариса Геннадьевна – кандидат медицинских наук, PhD, MD, доцент кафедры клинической фармакологии, врач клинический фармаколог НАО «Медицинский университет Астана».
Указание на отсутствие конфликта интересов: нет.
Рецензенты: Толыбекова Алима Алмасовна – кандидат медицинских наук, заведующая кафедрой фтизиатрии с курсом дерматовенерологии НУО «Казахстанско-Российский медицинский университет».
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его разработки или при наличии новых методов с уровнем доказательности.
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.