Периоральный дерматит
 Версия: Клинические рекомендации РФ 2024 (Россия)
Версия: Клинические рекомендации РФ 2024 (Россия)
Общая информация
Краткое описание
Год утверждения: 2024
Дата размещения: 11.03.2024
Статус: Действует
Определение заболевания или состояния (группы заболеваний или состояний)
Периоральный дерматит (син.: розацеаподобный дерматит, светочувствительный дерматит, стероидиндуцированный дерматит, светочувствительный себороид) – это хроническое, рецидивирующее заболевание кожи лица, проявляющееся эритематозно-папулезными, папуло-везикулезными, реже папуло-пустулезными высыпаниями преимущественно в периоральной области [1, 2, 44].
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
Шифр по Международной классификации болезней МКБ-10 – L71.0 Периоральный дерматит
Классификация
Классификация заболевания или состояния (группы заболеваний или состояний)
Общепринятая классификация периорального дерматита отсутствует.
Этиология и патогенез
Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
Развитию периорального дерматита способствует наличие следующих факторов:
- Продолжительное использование кортикостероидов (наружно или системно) и лекарственных препаратов, их содержащих [2,5-7];
- клещи рода Demodex [8,9];
- инфекционные агенты: дрожжеподобные грибы рода Candida [6], облигатные анаэробные бактерии [2,10,11];
- использование косметических препаратов (увлажняющие, очищающие, солнцезащитные средства), обладающих окклюзивным эффектом [12–14];
- использование фторсодержащих зубных паст [15–18];
- ультрафиолетовое облучение [2, 19].
Фоном для развития периорального дерматита могут являться: прием контрацептивных препаратов, беременность, нарушение барьерной функции кожи, в том числе у больных атопическим дерматитом, использующих кортикостероиды для местного применения [8, 15, 20, 21].
Эпидемиология
Эпидемиология заболевания или состояния (группы заболеваний или состояний)
Распространенность периорального дерматита среди населения составляет 0,5–1%, преимущественно им страдают женщины в возрасте 15–45 лет. Периоральный дерматит может наблюдаться в детском возрасте, пик заболеваемости приходится на пубертатный период, заболевание чаще наблюдается у мальчиков [3]. Около 2% пациентов, обратившихся к врачу-дерматовенерологу, страдают пероральным дерматитом. Люди со светлой кожей болеют чаще [4].
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания или состояния (группы заболеваний или состояний)
В зависимости от выраженности клинических проявлений различают легкую, среднюю и тяжелую степени тяжести периорального дерматита. К тяжелому периоральному дерматиту относят гранулематозный периоральный дерматит [22, 44].
Для определения степени тяжести периорального дерматита разработан индекс PODSI, основанный на оценке степени выраженности клинических проявлений таких как эритема, папулы и шелушение (Приложение Г1).
Заболевание характеризуется эритемой разной степени выраженности с четкими границами, а также полусферическими, нефолликулярными, розовато-красными папулами, папуловезикулами, реже папулопустулами, размером 1–2 мм в диаметре, которые локализуются в периоральной, периорбитальной областях, в носогубных складках, а также могут распространяться на кожу подбородка и щек. Характерным признаком периорального дерматита является свободная от высыпаний бледная кожа в виде узкого ободка вокруг красной каймы губ [22].
При гранулематозной форме периорального дерматита наблюдаются красно-коричневые, реже цвета нормальной кожи папулы, которые могут локализоваться не только на типичных для заболевания участках, но и на коже шеи, туловища и конечностей. При витропрессии выявляют положительноый симптом «яблочного желе» [24].
Диагностика
Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
Диагностика периорального дерматита основывается на осмотре врача-дерамтовенеролога, анализе данных анамнеза и клинической картины. В качестве критериев установления диагноза используют данные анамнеза и характерной клинической картины.
-
Рекомендуется подтверждение диагноза на основании клинической картины, осмотра врача-дерматовенеролога [58].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств –5)
Жалобы и анамнез
Типичными жалобами пациентов с периоральным дерматитом являются ощущение жжения, болезненности, а также стянутости и напряжения кожи в области поражения. Зуд возможен, но не характерен [25,57].
Физикальное обследование
Объективные клинические проявления периорального дерматита, выявляемые при физикальном обследовании, описаны в разделе «Клиническая картина».
Лабораторные диагностические исследования
Для диагностики периорального дерматита дополнительные лабораторные исследования не показаны.
-
Не рекомендуется применять Микроскопическое исследование соскоба с кожи на клещей с целью обнаружения Demodex spp. и микроорганизамов и посев содержимого пустул для диагностики [25].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств –5)
Инструментальные диагностические исследования
Не применяются.
Иные диагностические исследования
Не применяются.
Лечение
Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
Выбор препарата и метода лечения периорального дерматита зависит от степени тяжести и стадии заболевания. На период лечения, независимо от выбранного метода терапии, прекращают использование очищающих и увлажняющих косметических средств, декоративной косметики, фторированных зубных паст, а так же наружных и системных препаратов, содержащих Кортикостероиды или D07 Кортикостероиды, применяемые в дерматологии (при отмене системных препаратов, содержащих Кортикостероиды системного действия, необходимо учитывать показания, по которым препараты были назначены, пациенту следует рекомендовать консультацию врача их назначившего по вопросу возможной отмены препарата) [1, 11, 14, 27, 28].
1. Консервативное лечение
Применяют «нулевую» (или «зеро-терапия»), наружную и системную терапию периорального дерматита.
«Нулевая» терапия
-
Рекомендуется при легкой степени тяжести периорального дерматита бывает достаточно «нулевой» терапии, которая заключается в отмене всех наружных, в том числе косметических средств, в особенности препаратов, содержащих кортикостероиды. Улучшение наступает в среднем в течение 2 недель [1, 11, 26, 29–31].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Комментарии: В случае неэффективности «нулевой» терапии назначают лекарственную терапию. Наружная терапия назначается при легкой и средней степени тяжести заболевания, используется в качестве монотерапии, а при тяжелом периоральном дерматите может назначаться в комбинации с системной терапией (см. Приложение Б).
Наружная терапия
-
Рекомендуется для наружной терапии периорального дерматита в случае неэффективности «нулевой» терапии:
#метронидазол 0,75-1% гель, крем, 2 раза в день наружно в течение 8 недель [32, 50, 51].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств 5)
или
#азелаиновая кислота 20% крем, 2 раза в день наружно в течение 2–6 недель [33, 34].
Уровень убедительности рекомендаций - C (уровень достоверности доказательств 4)
или
#пимекролимус ** 1% крем, 2 раза в день наружно в течение 4 недель [18, 23, 35,52].
Уровень убедительности рекомендаций - В (уровень достоверности доказательств 2)
Системная терапия назначается при тяжелых формах заболевания, а также при неэффективности наружной терапии.
-
Рекомендуется пациентам с тяжелыми формами заболевания и при неэффективности наружной терапии следующая системная терапия:
#тетрациклин 250–500 мг 2 раза в день перорально в течение 4–8 недель [29, 32, 33, 36, 37, 52, 53, 54, 55, 56].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств 5)
Комментарий: Назначается пациентам старше 8 лет.
или
#доксициклин** 100-200 мг в сутки перорально в течение 4-8 недель [37, 45, 46].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств 5)
Комментарий: Назначается пациентам старше 8 лет.
-
Рекомендуется при непереносимости тетрациклинов, беременным, детям в возрасте младше 8 лет и при гранулематозной форме периорального дерматита у детей:
#эритромицин 250 мг 2 раза в день перорально в течение от 1 до 3–4 месяцев [38–40,54].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств 5)
Тактика при отсутствии эффекта от лечения
-
Рекомендуется при неэффективности антибактериальной терапии взрослым назначать #изотретиноин 0,1–0,5 мг на кг массы тела перорально 1 раз в сутки в течение 6–20 недель [41–43, 49, 50, 56].
Уровень убедительности рекомендаций - С (уровень достоверности доказательств 5)
2. Хирургическое лечение
Не применяется.
3. Иное лечение
Диетотерапия не показана.
Обезболивание не проводится.
Медицинская реабилитация
Медицинская реабилитация и санаторно-курортное лечение, медицинские показания и противопоказания к применению методов медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов
Не проводится.
Госпитализация
Организация оказания медицинской помощи
Показаний для госпитализации в медицинскую организацию нет.
Медицинская помощь оказывается в рамках первичной специализированной медико-санитарной помощи врачами-дерматовенерологами в амбулаторных условиях.
Профилактика
Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
Профилактика развития заболевания заключается в следующем:
- ограничение использования препаратов, содержащих кортикостероиды;
- ограничение использования косметических средств.
Диспансерное наблюдение не проводится.
Информация
Источники и литература
-
Клинические рекомендации Российского общества дерматовенерологов и косметологов
- Адаскевич В.П. Акне вульгарные и розовые. М.: Медицинская книга; Н. Новгород: Изд-во НГМА, 2003. Потекаев Н.Н., Аравийская Е.Р., Соколовский Е.В. и др. Акне и розацеа. М.-СПб.: БИНОМ, 2007. Zeba H.H. Perioral dermatitis: an update. Int J Dermatol 2003; 42: 515–517. Dirschka T. Periorale Dermatitis. Ruhr- Universität. Bochum, 2004. Lipozencic J, Ljubojevic S. Perioral dermatitis. Clin Dermatol 2011; 29 (2):157–161. Bradford L.G., Montes L.F. Perioral dermatitis and Candida albicans. Arch Dermatol 1972;105 (6): 892–895. Takiwaki H., Tsuda H., Arase S., Takeichi H. Differences between intrafollicular microorganism profiles in perioral and seborrhoeic dermatitis. Clin Exp Dermatol 2003; 28 (5): 531–534. Hafeez Z.H. Perioral dermatitis: an update. Int J Dermatol 2003; 42: 514–517. Hsu C.K., Hsu M.M., Lee J.Y. Demodicosis: a clinicopathological study. J Am Acad Dermatol 2009; 60 (3): 453–462. Berardi P., Benvenuti S., Genga A., Cecchini F. Demonstration of fusobacteria in eruptions of perioral dermatitis using the tape stripping toluidine blue (TSTB) method. J Eur Acad Dermatol Venereol 1994; 3: 495–499. Олисова О.Ю., Громова С.А. Периорбитальный дерматит. Рус.мед.журн. 2003; 11 (17): 972–975. Clementson B., Smidt A.C. Periorificial dermatitis due to systemic corticosteroids in children: report of two cases. Pediatr Dermatol. 2012; 29 (3): 331–332. Abele D.C. ‘Moisturizers’ and perioral dermatitis. Arch Dermatol. 1977; 113 (1): 110. Malik R., Quirk C.J. Topical applications and perioral dermatitis. Australas J Dermatol 2000; 41 (1): 34–38. Dirschka T., Szliska C., Jackowski J., Tronnier H. Impaired skin barrier and atopic diathesis in perioral dermatitis. J Dtsch Dermatol Ges 2003; 1 (3): 199–203. Guarneri F., Marini H. An unusual case of perioral dermatitis: possible pathogenic role of neurogenic inflammation. J Eur Acad Dermatol Venereol 2007; 21 (3): 410–412. Wollenberg A., Oppel T.. Scoring of skin lesions with the Perioral Dermatitis Severity Index (PODSI). Acta Derm Venereol 2006; 86: 254–255. Oppel T., Pavicic T., Kamann S. et al. Pimecrolimus cream (1 %) efficacy in perioral dermatitis – results of a randomized, double-blind, vehicle-controlled study in 40 patients. J Eur Acad Dermatol Venereol 2007; 21: 1175–1180. Fritsch P., Pichler E., Linser I. Periorale Dermatitis Hauterzt 1989;40: 475–479. Карелин О.Ю., Громова С.А. Периоральный дерматит: лечение азелаиновой кислотой. Клин. дерматол. и венерол. 2006; 3(86): 251–252. Jansen T. Perioral dermatitis successfully treated with topical adapalene. J Eur Acad Dermatol Venereol. 2002;16(2):175–177. Lebmann P. Periorale Dermatitis. In: Plewig G, Kaudewitz P, Sander CA (Hrsg) Fortscbritte der praktiscben Dermatologie und Venerologie. Bd 19. Berlin: Springer, 2005; s.515-517. Schwarz T., Kreiselmaier I., Bieber T. et al. A randomized, double-blind, vehicle-controlled study of 1 % pimecrolimus cream in adult patients with perioral dermatitis. J Am Acad Dermatol 2008; 59: 34–40. Tarm K., Creel N.B., Krivda S.J., Turiansky G.W. Granulomatous periorificial dermatitis. Cutis 2004; 73 (6): 399–402. Tempark T., Shwayder T. A. Perioral dermatitis: a review of the condition with special attention to treatment options //American journal of clinical dermatology. – 2014. – Т. 15. – С. 101-113. Weber K., Thurmayr R. Critical appraisal of reports on the treatment of perioral dermatitis. Dermatology 2005; 210: 300–307. Mellette J.R., Aeling J.L., Nuss D.D. Letter: Fluoride tooth paste: a cause of perioral dermatitis. Arch Dermatol. 1976; 112 (5): 730–731. Ferlito T.A. Tartar-control toothpaste and perioral dermatitis. J Clin Orthod. 1992; 26 (1): 43–44. Weber K., Thurmayr R., Meisinger A. A topical erythromycin preparation and oral tetracycline for the treatment of perioral dermatitis: A placebocontrolled trial. J Dermatol Treat 1993; 4: 57–59. Röckl H., Schubert E. Zur Therapie der sogenannten perioralen Dermatitis. Hautarzt 1971; 22: 527–531. Schubert E., Beetz H.M., Röckl H. Über den Wert der Tetrazyklin-Therapie bei der perioralen Dermatitis. Hautarzt 1973; 24: 253. Veien N.K., Munkvad J.M., Nielsen A.O. et al. Topical metronidazole in the treatment of perioral dermatitis. J Am Acad Dermatol 1991; 24: 258–260. Jansen T. Azelaic acid as a new treatment for perioral dermatitis: results from an open study. Br J Dermatol 2004; 151: 933–934. Jansen T, Grabbe S. Perioral dermatitis in childhood – Clinical features, etiopathogenesis and treatment with special reference to own experiences with the use of 20 % azelaic acid cream. Aktuelle Dermatologie 2007; 33: 180–183. Rodriguez-Martin M., Saez-Rodriguez M., Carnerero-Rodriguez A. et al. Treatment of perioral dermatitis with topical pimecrolimus. J Am Acad Dermatol 2007; 56: 529–530. Macdonald A., Feiwel M. Perioral dermatitis: aetiology and treatment with tetracycline. Br J Dermatol 1972; 87: 315–319. Adams S.J., Davison A.M., Cunliffe W.J., Giles G.R. Perioral dermatitis in renal transplant recipients maintained on corticosteroids and immunosuppressive therapy. Br J Dermatol 1982; 106: 589–592. Choi Y.L., Lee K.J., Cho H.J. et al. Case of childhood granulomatous periorificial dermatitis in a Korean boy treated by oral erythromycin. J Dermatol 2006; 33: 806–808. Suh K. Y., Frieden I. J. Perioral dermatitis //Harper"s Textbook of Pediatric Dermatology. – 2011. – Т. 1. – С. 38.1-38.4. Tolaymat L., Hall M.R. Perioral Dermatitis Treasure Island (FL): StatPearls Publishing; 2020 Jan Brunner M., Megahed M., Hölzle E., Ruzicka T. Granulomatous perioral dermatitis in childhood. Treatment with isotretinoin. Akt. Dermatol 1995; 21: 60–62. Nikkels A.F., Pierard G.E. Control of perimenstrual flares of perioral dermatitis by isotretinoin. J Dermatol Treat 2000; 11: 97–99. Smith K.W. Perioral dermatitis with histopathologic features of granulomatous rosacea: successful treatment with isotretinoin. Cutis 1990; 46: 413–415. Самцов А.В. Акне и акнеиформные дерматозы. Монография – М.: OOO «ЮТКОМ», 2009. – 208 с.: ил. S.G. Vanderweil; N.A. Levin Perioral Dermatitis: It"s Not Every Rash that Occurs Around the Mouth // Dermatology Nursing. 2009;21(6):317-320, 353. Tolaymat L., Hall M.R. Perioral Dermatitis Treasure Island (FL): StatPearls Publishing; 2020 Jan. Mokos Z.B., Kummer A., Mosler E.L., Čeović R., Basta-Juzbašić A. Perioral dermatitis: still a therapeutic challenge // Acta Clin Croat 2015; 54:179-185 Thiboutot D. Periorificial Dermatitis (perioral dermatitis). Dermatology Advisor. Lipozenčić J, Hadžavdić SL. Perioral dermatitis. Clin Dermatol. 2014;32(1):125-130. Tempark T., Shwayder T. A. Perioral dermatitis: a review of the condition with special attention to treatment options //American journal of clinical dermatology. – 2014. – Т. 15. – С. 101-113. Manders S. M., Lucky A. W. Perioral dermatitis in childhood //Journal of the American Academy of Dermatology. – 1992. – Т. 27. – №. 5. – С. 688-692. УДД 5 УУР С Gray N. A. et al. Pharmacological interventions for periorificial (perioral) dermatitis in children and adults: a systematic review //Journal of the European Academy of Dermatology and Venereology. – 2022. – Т. 36. – №. 3. – С. 380-390. Reichenberg J., Dahl M. V., Ofori A. O. Perioral (periorificial) dermatitis //UpToDate. Waltham: UpToDate. Accessed. – 2019. – Т. 24. Tolaymat L., Hall M.R. Perioral Dermatitis Treasure Island (FL): StatPearls Publishing; 2020 Jan Laude T. A., Salvemini J. N. Perioral dermatitis in children //Seminars in cutaneous medicine and surgery. – 1999. – Т. 18. – №. 3. – С. 206-209.. Searle T, Ali FR, Al-Niaimi F. Perioral dermatitis: Diagnosis, proposed etiologies, and management. J Cosmet Dermatol. 2021 Dec;20(12):3839-3848. doi: 10.1111/jocd.14060. Epub 2021 Mar 16. PMID: 33751778. Plewig G. Periorale Dermatitis. In: Braun-Falco O., Wolff H.H., Burgdorf W.H., Landthaler M. eds. Dermatologie und Venerologie. Heidelberg: Springer, 2005: 907–909. Адаскевич В.П., Меделенц Н.О. Диагностика периорального дерматита. Вестник ВГМУ. – 2019. – Том 18, №6. – С. 59-67.
Информация
Список сокращений
МКБ – Международная классификация болезней
PODSI – Рerioral Dermatitis Severity Index, индекс тяжести периорального дерматита
Термины и определения
Периоральный дерматит (син.: розацеаподобный дерматит, светочувствительный дерматит, стероидиндуцированный дерматит, светочувствительный себороид) – это хроническое, рецидивирующее заболевание кожи лица, проявляющееся эритематозно-папулезными, папуло-везикулезными, реже папуло-пустулезными высыпаниями преимущественно в периоральной области.
Критерии оценки качества медицинской помощи
|
№ |
Критерии качества |
Уровень убедительности рекомендаций |
Уровень достоверности доказательств |
|
|---|---|---|---|---|
|
1. |
Подтверждение диагноза на основании клинической картины, осмотра врача-дерматовенеролога |
С |
4 |
|
|
2. |
«Нулевая» или «зеро-терапия» при легком течении |
В |
2 |
|
|
3. |
Наружная терапия в случае неэффективности «нулевой» терапии |
B |
2 |
|
|
4. |
Системная терапия изотретиноином при неэффективности антибактериальной терапии |
С |
3 |
|
Приложение А1. Состав рабочей группы по разработке и пересмотру клинических рекомендаций
-
Кубанов Алексей Алексеевич - академик РАН, президент ООО «Российское общество дерматовенерологов и косметологов», директор ФГБУ «ГНЦДК» Минздрава России, г. Москва.
-
Аравийская Елена Александровна - доктор медицинских наук, профессор кафедры дерматовенерологии с клиникой ФГБОУ ВО «Первый Санкт-Петербургский государственный медицинский университет имени академика И.П. Павлова» Минздрава России, член Российского общества дерматовенерологов и косметологов, г. Санкт-Петербург.
-
Монахов Константин Николаевич – доктор медицинских наук., профессор кафедры дерматовенерологии с клиникой ФГБОУ ВО «Первый Санкт-Петербургский государственный медицинский университет имени академика И.П. Павлова» Минздрава России, член Российского общества дерматовенерологов и косметологов, г. Санкт-Петербург.
-
Чикин Вадим Викторович – доктор медицинских наук, старший научный сотрудник отдела дерматологии ФГБУ «ГНЦДК» Минздрава России, член Российского общества дерматовенерологов и косметологов, г. Москва.
-
Воронцова Анастасия Александровна - младший научный сотрудник отдела дерматологии ФГБУ «ГНЦДК» Минздрава России, член Российского общества дерматовенерологов и косметологов, г. Москва.
Конфликт интересов: Авторы заявляют об отсутствии конфликта интересов.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория данных клинических рекомендаций:
-
Врачи-специалисты: дерматовенерологи, косметологи.
-
Ординаторы и слушатели циклов повышения квалификации по указанной специальности.
Таблица 1. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)
|
УДД |
Расшифровка |
|---|---|
|
1 |
Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа |
|
2 |
Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа |
|
3 |
Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования |
|
4 |
Несравнительные исследования, описание клинического случая |
|
5 |
Имеется лишь обоснование механизма действия или мнение экспертов |
Таблица 2. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)
|
УДД |
Расшифровка |
|---|---|
|
1 |
Систематический обзор рандомизированных клинических исследований с применением мета-анализа |
|
2 |
Отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением мета-анализа |
|
3 |
Нерандомизированные сравнительные исследования, в т.ч. когортные исследования |
|
4 |
Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай-контроль» |
|
5 |
Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов |
Таблица 3. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)
|
УУР |
Расшифровка |
|---|---|
|
A |
Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными) |
|
B |
Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными) |
|
C |
Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными) |
Порядок обновления клинических рекомендаций
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию – не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утверждённым клиническим рекомендациям, но не чаще 1 раза в 6 месяцев.
Приложение А3. Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов, инструкции по применению лекарственного препарата
Данные клинические рекомендации разработаны с учётом следующих нормативно-правовых документов:
-
Порядок оказания медицинской помощи по профилю «дерматовенерология», утвержденный Приказом Министерства здравоохранения Российской Федерации № 924н от 15 ноября 2012.
Приложение Б. Алгоритмы действий врача
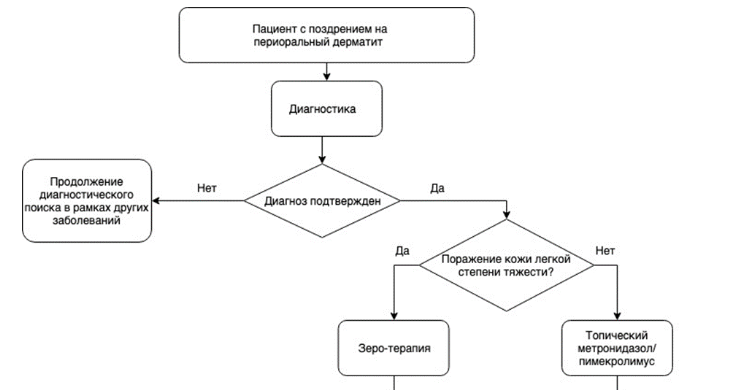
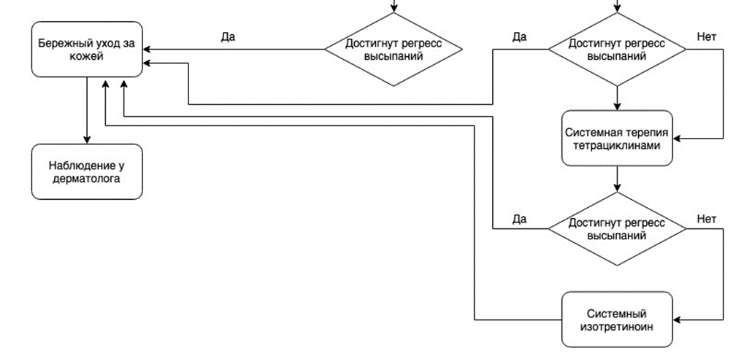
Приложение В. Информация для пациента
-
Пациентам с периоральным дерматитом показана отмена Кортикостероидов или D07 Кортикостероидов, применяемых в дерматологии и окклюзивных косметических средств
-
Пациентам с периоральным дерматитом показан бережный уход за кожей с использованием специализированных средств
-
Пациентам не рекомендуется естественное ультрафиолетовое облучение, а также пребывание в солярии. Рекомендуется использование солнцезащитного продукта, адаптированного для жирной и проблемной кожи.
Приложение Г1-ГN. Шкалы оценки, вопросники и другие оценочные инструменты состояния пациента, приведенные в клинических рекомендациях
Приложение Г1. Шкала реакций на аппликационные кожные тесты
Индекс PODSI предназначен для оценки степени тяжести периорального дерматита.
Оригинальное название: PeriOral Dermatitis Severity Index.
Источник (официальный сайт разработчиков, публикация с валидацией):
Wollenberg A, Oppel T. Scoring of skin lesions with the perioral dermatitis severity index (PODSI). Acta Derm Venereol. 2006;86(3):251-2.
Тип (подчеркнуть):
- шкала оценки
- индекс
- вопросник
- другое (уточнить):
Назначение: оценка общей степени тяжести периорального дерматита
Содержание (шаблон):
Расчет индекса PODSI
|
Балльная оценка высыпаний на коже (PODSI) |
|||
|---|---|---|---|
|
Признаки |
I степень (1 балл) |
II степень (2 балла) |
III степень (3 балла) |
|
Эритема |
Бледно-розовая, едва заметная |
Умеренная, красноватая, пятнистая |
Выраженная, темно-красная, диффузная, сливающаяся |
|
Папулы |
Единичные, мелкие, цвета неизмененной кожи |
Немногочисленные, умеренно выраженные, диссеминирован-ные |
Многочисленные, выраженные, эритематозные, склонные к слиянию |
|
Шелушение |
Слабое, едва заметное |
Умеренное |
Выраженное |
Ключ (интерпретация): Значение индекса PODSI представляет собой сумму баллов оценки выраженности эритемы, папул и шелушения, согласно приведенным вариантам характеристики высыпаний для каждой из степеней тяжести, где «0» означает «отсутствие признака», 1, 2, 3 балла – степень выраженности признака, а также могут использоваться промежуточные степени 0,5; 1,5 и 2,5.
Легкая степень тяжести периорального дерматита соответствует значениям индекса PODSI – 0,5–2,5, средняя степень тяжести – 3,0–5,5 и тяжелая форма PODSI – 6,0–9,0 [18, 23].
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.