Переломы фаланг кисти
 Версия: Клинические протоколы МЗ РК - 2023 (Казахстан)
Версия: Клинические протоколы МЗ РК - 2023 (Казахстан)
Множественные переломы пальцев (S62.7), Перелом большого пальца кисти (S62.5), Перелом другого пальца кисти (S62.6)
Травматология и ортопедия
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «16» июля 2025 года
Протокол №235
КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
ПЕРЕЛОМЫ ФАЛАНГ КИСТИ
Переломы фаланг кисти – полное или частичное нарушение целостности кости пальца кисти в результате травмы или при нагрузке, превышающей прочность травмируемого участка скелета.[1]
Код(ы) МКБ-10, МКБ-11:
Сокращения, используемые в протоколе:
Переломы фаланг кисти – полное или частичное нарушение целостности кости пальца кисти в результате травмы или при нагрузке, превышающей прочность травмируемого участка скелета.[1]
Вводная часть
Код(ы) МКБ-10, МКБ-11:
|
Код
|
Название | Код | Название |
|
S62.5
|
Перелом большого пальца кисти | NC53.5 |
Перелом большого пальца кисти
|
|
S62.6
|
Перелом другого пальца кисти | NC53.6 |
Перелом другого пальца кисти
|
|
S62.7
|
Множественные переломы пальцев | NC53.7 |
Множественные переломы пальцев
|
Дата разработки и пересмотра протокола: 2015 год (пересмотр 2023 год)
Категория пациентов: взрослые.
Пользователи протокола: хирурги, травматологи.
Категория пациентов: взрослые.
Сокращения, используемые в протоколе:
АВФ - аппарат внешней фиксации
АО - ассоциации остеосинтеза
КТ - компьютерная томография
КТ - компьютерная томография
ЛФК - лечебная физкультура
НПВС - нестероидные противовоспалительные препараты
ОАК - общий анализ крови
ОАМ - общий анализ мочи
ЭКГ - электрокардиограмма
Шкала уровня доказательности
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D |
Описание серии случаев или неконтролируемое исследование или мнение экспертов.
|
Классификация
Клиническая классификация: [1,5,21,26,27,28,29]
По причине:
• травматические переломы – это повреждение кости пальца в связи с травмой;
• патологические переломы – перелом пальца руки в зоне патологической, перестройки (поражение каким-либо заболеванием - остеопорозом, опухолью, остеомиелитом и др.).
По характеру:
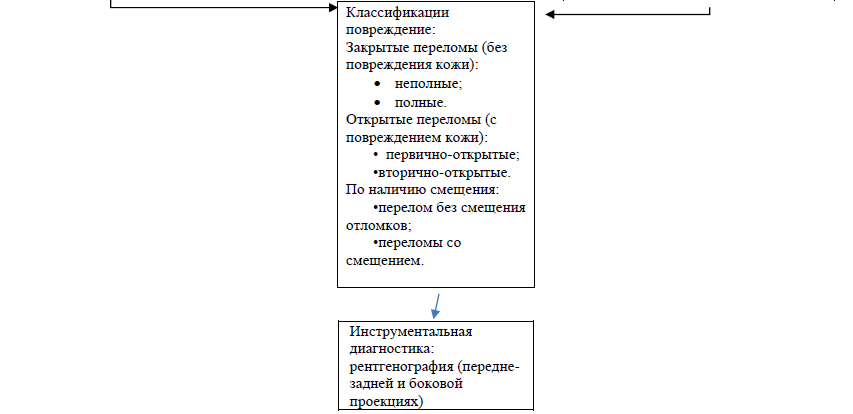
Закрытые переломы (без повреждения кожи):
• неполные;
• полные.
Открытые переломы (с повреждением кожи):
• первично-открытые;
• вторично-открытые.
По наличию смещения:
• перелом без смещения отломков;
• переломы со смещением.
Переломы фаланг:
• Класс А: переломы головки;
• Класс Б: переломы шейки;
• Класс В: переломы диафиза;
• Класс Г: переломы основания.
Переломы дистальных фаланг:
• Класс А: внесуставные переломы;
• Класс Б: внутрисуставные отрывные переломы дорсальной поверхности;
• Класс Б: внутрисуставные отрывные переломы ладонной поверхности.
Выделяют три основных типа переломов (по Kaplan L.):
• продольные, поперечные и оскольчатые (типа яичной скорлупы).
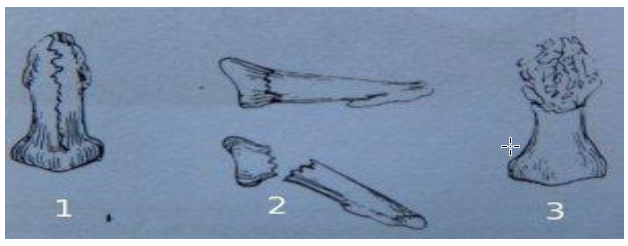
Переломы средних и проксимальных фаланг:
Класс А: внесуставные переломы диафиза проксимальной фаланги; Класс Б: внесуставные переломы диафиза средней фаланги;
Класс А: внесуставные переломы проксимальной фаланги;
Класс Б: внутрисуставные переломы средней фаланги I, II и III типа; Класс Б: внутрисуставные переломы средней фаланги IV типа.
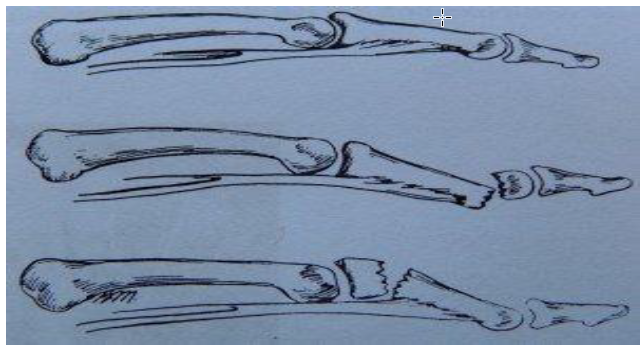

Клиническая картина
Cимптомы, течение
Клиническая картина заболевания или состояния: [1,17,28,29,30,31]
Отломки обычно устанавливаются под углом, открытым в тыльную сторону. Характер угловой деформации средних фаланг во многом зависит от соотношения места перелома с точкой прикрепления сухожилия поверхностного сгибателя к фаланге: при дистальном расположении перелома угол открыт к тылу, при проксимальном в ладонную сторону. Отломки при внутрисуставных межфаланговых переломах неустойчивы в связи с разрывом капсулы сустава и нарушением конгруэнтности. Переломы дистальной фаланги обычно бывают оскольчатыми. Нередко возникает отрыв треугольного отломка от основания вместе с сухожилием разгибателя пальца. Неустраненное смещение костных фрагментов, особенно угловое, значительно ухудшает функцию пальцев, так как, упираясь в сухожилия, отломки со временем могут вызывать тугоподвижность в суставах. Учитывают механизм травмы. Боль, припухлость, кровоизлияние, нарушение функции, при переломах со смещением деформация. Осевая нагрузка вызывает усиление боли; иногда определяются крепитация, патологическая подвижность.
Для внутрисуставных переломов характерна выраженная припухлость сустава, малейшее движение вызывает резкую боль.
Переломы дистальных фаланг часто сопровождаются подногтевой гематомой.
При отрывных переломах нарушено активное разгибание фаланги. Окончательно характер повреждения уточняется при рентгенологическом исследовании.
Диагностика
Методы, подходы и процедуры диагностики: [1,4,6,17,28,29,30,31]
Диагностические критерии постановки диагноза:
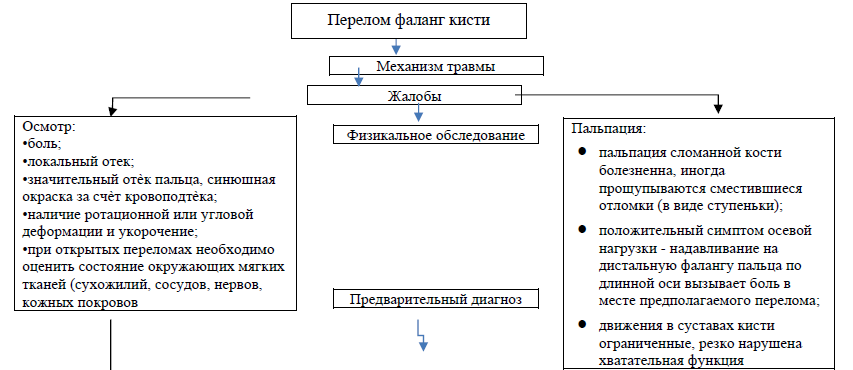
Жалобы:
• боли в области пораженного участка кости или сустава;
• нарушения функции конечности (ограничения движения в суставах, снижение/отсутствие хватательной способности кисти);
• деформация фаланг кисти.
Анамнез: указание на травму.
Физикальное обследование:
• боль;
• локальный отек;
• значительный отек пальца, синюшная окраска за счет кровоподтека;
• наличие ротационной или угловой деформации и укорочение;
• при открытых переломах необходимо оценить состояние окружающих мягких тканей (сухожилий, сосудов, нервов, кожных покровов).
При пальпации:
• пальпация сломанной кости болезненна, иногда прощупываются сместившиеся отломки (в виде ступеньки);
• положительный симптом осевой нагрузки - надавливание на дистальную фалангу пальца по длинной оси вызывает боль в месте предполагаемого перелома;
• движения в суставах кисти ограниченные, резко нарушена хватательная функция.
Основные исследования:
Инструментальные исследования:
Основные инструментальные исследования:
Лабораторные исследования:
• отсутствие патологических изменений в анализах крови и мочи.
Основные исследования:
• ОАК;
• ОАМ.
Дополнительные исследования: нет.
Инструментальные исследования:
Основные инструментальные исследования:
Производятся рентгенограммы пальцев в двух стандартных проекциях (переднезадней и боковой), при необходимости – в косой проекции. Линии переломов могут быть поперечными, косыми, спиральными, продольными, краевыми с отрывом места прикрепления сухожилий, внутрисуставными и внесуставными.
Показания для консультации узких специалистов:
Диагностический алгоритм
Дополнительные инструментальные исследования:
Для уточнения характера и протяженности повреждений в отдельных случаях назначается КТ кисти.
Показания для консультации узких специалистов:
• консультация невропатолога: при наличии неврологической патологии;
• консультация терапевта: при изменениях на ЭКГ.
Диагностический алгоритм
Дифференциальный диагноз
Дифференциальный диагноз:
Дифференцировать перелом фаланг кисти необходимо c вывихом, ушибом, имеющие схожую клиническую картину.
|
Диагноз
|
Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Ушиб кисти |
Начало заболевания – как следствие удара
|
Осмотр, рентгенография конечности | Отсутствие линии перелома |
| Вывих фаланги кисти |
1) Начало заболевания-тракционно-ротационный механизм
2) При пальпации отсутствие крепитации отломков
|
Осмотр, рентгенография конечности |
Изменение конгруэнтности
суставных поверхностей
|
Лечение (амбулатория)
Тактика лечения в амбулаторных условиях:
На догоспитальном этапе при переломе фаланг пальцев кисти осуществляют обезболивание анальгетиками, шинирование с последующим направлением в медицинскую организацию для оказания квалифицированной помощи (на данном этапе помощь может осуществлятся средним медецинским персоналам и врачами не хирургического профиля).
При переломе без смещения костных отломков и при удовлетворительном состоянии костных фрагментов после одномоментной ручной репозиции проводится консервативное лечение в амбулаторных условиях. При неудовлетворительном стоянии отломков и вторичном смещении пациента направляют на оперативное лечение в стационар.
Немедикаментозное лечение:
Диета – стол №15.
Другие виды диет назначаются в зависимости от сопутствующей патологии;
Режим: общий.
Консервативное лечение: закрытая ручная репозиция.
Медикаментозное лечение: [1,2,3,4,5]
Консервативное лечение: закрытая ручная репозиция.
Обезболивание: 1% раствором новокаина по 5-7 мл в каждую точку или используют проводниковую анестезию в нижней трети предплечья
Техника: после обезболивания мест переломов помощник выполняет тракцию за палец кисти по продольной оси пальца за дистальную фалангу. Хирург надавливает на тыльную поверхность в месте перелома, смещая отломки в ладонную сторону или к тылу.
При переломах тела дистальной фаланги накладывают аналогичную гипсовую лонгету на 2-3 недели. Трудоспособность восстанавливается к концу месяца.
Другие виды лечения
Хирургическое вмешательство: [1,2,3,5,7,8,9,10,12,13,15,16,17,18,19,20,21,22,23,24,25,31]
Перелом верхушки дистальной фаланги не требует репозиции. В место перелома вводят 0,5-1,0 мл 2 % раствора новокаина или 0,5 мл 1% раствора лидокаина [3] накладывают гипсовую лонгету от кончика пальца до проксимального межфалангового сустава на 12-14 дней, после чего, как правило, восстанавливается трудоспособность.
При переломах тела дистальной фаланги накладывают аналогичную гипсовую лонгету на 2-3 недели. Трудоспособность восстанавливается к концу месяца.
Другие виды лечения
Амбулаторном этапе: наложение иммобилизационных средств (шины, мягкие повязки, гипсовой лонгеты, брейс, ортез) в ранние сроки, срок иммобилизации до 4 недель.
Хирургическое вмешательство: [1,2,3,5,7,8,9,10,12,13,15,16,17,18,19,20,21,22,23,24,25,31]
Открытое оперативные вмешательства на фалангах пальцев кисти не проводятся.
Лечение (стационар)
Тактика лечения в стационарных условиях
Немедикаментозное лечение:
Диета – стол №15.
Другие виды диет назначаются в зависимости от сопутствующей патологии;
Режим: общий
Основные лекарственные средства:
Противопоказания к операции:
Медикаментозное лечение: [1,2,3,4,5]
Основные лекарственные средства:
|
Фармако-терапевтическая группа
|
МНН | Способ применения | УД |
| Препарат выбора | |||
|
Препараты для местной анестезии
|
Лидокаин | Для инфильтрационной анестезии 1,0% не более 4,5 мг/кг или 300 мг. | В |
| Первая линия ЛС | |||
|
Нестероидные противовоспалительные средства для купирования
болевого синдрома.
|
Кетопрофен |
в/в, в/м 100 мг, внутрь 100мг. Интервал между введениями 12-24 часов. Суточная доза составляет 200мг. Длительность не более 5 -7дней.
|
В |
| Кеторолак |
вводят 10-60 мг в первое введение, затем– по 30 мг
каждые 6 часов в/м и в/в
применение не должно
превышать 2 дней.
|
В | |
| Парацетамол |
Разовая доза - 500 мг –
1000 мг до 3 раз в сутки. Максимальная разовая доза – 1г. Интервал между
приемами не менее 4
часов. Максимальная
суточная доза – 3000мг.
Внутривенно однократная доза составляет 1000 мг,
Максимальная
суточная доза 3000 мг
Интервал между введением не должен быть менее 4 часов. Не более 3-х введений в сутки.
|
В | |
| Ибупрофен |
в/в 400-800 мг каждые 6 ч. Максимальная суточная доза составляет 2400 мг в день. Интервал между введением не должен быть менее 4 часов.
Внутрь разовая доза 200-400 мг каждые 4-6 часов. Максимальная суточная доза 1200 мг.
Не более 5 дней
|
В | |
| Вторая линия ЛС | |||
|
Опиоидные
анальгетики
|
Трамадол | в/в, в/м, внутрь по 50-100 мг. Интервал между введениями 4-6 часов. Максимальная суточная доза 400 мг. 1-3 сутки. | В |
| Третья линия ЛС | |||
|
Опиоидные
анальгетики
|
Тримеперидин |
в/в, в/м 10-20мг. Интервал между введениями 12- 24ч. Максимальная разовая доза - 40 мг, Максимальная суточная доза - 160 мг.
1-3 сутки.
|
С |
| Первая линия ЛС | |||
| Антибиотики: | Антибиотикопрофилактика при проведении хирургического вмешательства | ||
|
Цефазолин
|
2 г внутривенно однократно за 30-60 минут до разреза кожных покровов; при Хирургических операциях продолжительностью 2 часа и более –дополнительно 0,5-1 г во время операции и по 0,5-1 г каждые 6-8 часов в течение суток после операции. | В | |
| Вторая линия ЛС | |||
| Альтернативные препараты для антибиотикопрофилактики у пациентов с аллергией на бета-лактамы | |||
| Ванкомицин |
1 г внутривенно однократно, за 2 часа до разреза кожных покровов. Вводится не более 10 мг/мин; продолжительность инфузии должна быть не менее 60 мин.
|
В | |
| Клиндамицин |
900 мг внутривенно однократно, за
30 мин до операции
|
В | |
Хирургическое вмешательство: [1,2,3,5,7,8,9,10,12,13,15,16,17,18,19,20,21,22,23,24,25,31]
• закрытый остеосинтез спицами Киршнера;
• наложение аппарата внешней фиксации;
• открытый остеосинтез накостными, интрамедулярными конструкциями в том числе блокируемыми и биодеградируемыми.
Оперативные вмешательства производятся под проводниковой (на уровне плечевого сплетения или кистевого сустава) или внутривенной регионарной анестезией с использованием жгута (турникета).
Противопоказания к операции:
• гнойничковые поражения кожи в области оперативного вмешательства;
• декомпенсация хронических заболеваний.
В случае значительного разрушения одной суставной поверхности проксимального межфалангового сустава следует удалить отломки и сформировать площадку для сохранившейся другой суставной поверхности либо произвести эндопротезирование сустава. При разрушении обоих суставных концов показано артродезирование данного сустава в функционально выгодном положении или замещение силиконовым эндопротезом. Для создания анкилоза в дистальном или проксимальном межфаланговом суставе их концы спиливают, тщательно адаптируют и фиксируют двумя перекрещивающимися спицами. Дистальную фалангу сгибают под углом 20°, а среднюю - под углом 40-50°. После операции накладывают гипсовую лонгету на 3-4 недель.
Диафизарные переломы фаланг целесообразно фиксировать тонкими спицами. При неудаче закрытой репозиции необходимо оперативное лечение - открытая репозиция. Ее проводят из тыльного доступа. Спицы удаляют через 3-4 недели. Крупно оскольчатые переломы со смещением отломков одного из суставных концов межфалангового сустава требуют закрытой, а при неудаче - открытой репозиции и фиксации тонкими спицами, в том числе биодеградируемыми оставляемыми в ране. Хорошие результаты при внутрисуставных переломах дает применение шарнирных компрессионно- дистракционных аппаратов, позволяющих надежно фиксировать отломки и одновременно осуществлять ранние движения в поврежденном суставе.
В случае значительного разрушения одной суставной поверхности проксимального межфалангового сустава следует удалить отломки и сформировать площадку для сохранившейся другой суставной поверхности либо произвести эндопротезирование сустава. При разрушении обоих суставных концов показано артродезирование данного сустава в функционально выгодном положении или замещение силиконовым эндопротезом. Для создания анкилоза в дистальном или проксимальном межфаланговом суставе их концы спиливают, тщательно адаптируют и фиксируют двумя перекрещивающимися спицами. Дистальную фалангу сгибают под углом 20°, а среднюю - под углом 40-50°. После операции накладывают гипсовую лонгету на 3-4 недель.
При эндопротезировании резецируют один или оба поврежденных суставных конца и конусными развертками, соответствующими диаметру ножек эндопротеза, расширяют костномозговые каналы. Протез имплантируют между концами костей с погружением ножек в костномозговые каналы. После этого восстанавливают целостность капсулы сустава, при необходимости - и апоневротические тяжи сухожилия разгибателя. Движения после эндопротезирования начинают на 3-4-й день.
• Длинный косой перелом основной и средней фаланги кисти – предпочтительно применение винтов.
• Короткий косой перелом–предпочтительно применение компрессирующего винта и пластины.
• Оскольчатый перелом–показана мостовидная фиксация пластиной, в том числе блокируемой с угловой стабильностью (а также возможен остеосинтез аппаратом внеочаговой фиксации, штифтами, спицами, пластинами, изготовленными по биоразлагаемой технологии).
• Простой поперечный перелом диафиза – показан остеосинтез компрессирующей пластиной.
• Субкапитальный перелом – возможна фиксация 2 спицами Киршнера, винтами или пластиной.
• Внутрисуставный перелом – остеосинтез винтами после анатомичной репозиции.
• Переломы сопровождающиеся дефектом кожи требуют дополнительно использования кожной пластики свободными, перемещенными и лоскутами на сосудистой ножке.
• Переломы сопровождающиеся дефектом сухожилий и суставов необходимо сочетать соответственно всеми видами пластики сухожилий и артропластики.
Другие виды лечения на стационарном этапе:
• наложение скелетного вытяжения;
• закрытая ручная одномоментная репозиция при переломах со смещением;
• наложение иммобилизационных средств (шины, мягкие повязки, гипсовой лонгеты, брейс, ортез) в ранние сроки, срок иммобилизации до 4 недель. Необходим постоянный контроль за шиной или повязкой для профилактики ишемии дистального отдела конечности и пролежня
Дальнейшее ведение:
Гипсовую иммобилизацию поврежденного пальца проводят в функционально выгодном положении с захватом ладонной поверхности кисти в течение 3-4 недель. При косых, оскольчатых и особенно внутрисуставных переломах возможно вторичное смещение отломков. Срок постоянной иммобилизации при одиночных переломах - 4 недель, при множественных - 4-5 недель, затем в течение 2-3 недель конечность фиксируют съемной лонгетой.
Мероприятия по ранней медицинской реабилитации: [127,28,30,31]
При стабильной фиксации фрагментов костей разрешается ранняя разработка движений в суставах кисти и пальцах:
в целях предупреждения атрофии мышц и улучшения регионарной гемодинамики поврежденной конечности, применяют:
• изометрическое напряжение мышц предплечья, интенсивность напряжений увеличивают постепенно, длительность 5-7 секунд, количество повторений 8-10 за одно занятие;
• активные многократные сгибания и разгибания пальцев кистей, а так же упражнения, тренирующие периферическое кровообращение (опускание с последующим приданием возвышенного положения поврежденной конечности);
• упражнения на расслабление предусматривают сознательное снижение тонуса различных мышечных групп. Для лучшего расслабления мышц конечности больному придается положение, при котором точки прикрепления напряженных мышц сближены;
• упражнения для свободных от иммобилизации суставов оперированной конечности, которые способствуют улучшению кровообращения, активизации репаративных процессов в зоне повреждения;
• упражнения для здоровой симметричной конечности, для улучшения трофики оперированной конечности;
• облегченные движения в суставах оперированной конечности выполняют с самопомощью, с помощью инструктора ЛФК.
• магнитотерапия на послеоперационную рану № 7-10.
• механотерапия на межфаланговые суставы и лучезапястный сустав.
Индикаторы эффективности лечения:
• устранение боли;
• восстановление двигательной функции.
Госпитализация
Показания для госпитализации с указанием типа госпитализации
Показания для плановой госпитализации:
• переломы с неустраненным смещением, неправильно сросшиеся, несросшиеся;
• переломо-вывихи;
• ложные суставы.
Показания для экстренной госпитализации:
• переломы со смещением и переломо - вывихи двух или более фаланг II-V пальцев;
• изолированные 1 пальца, которые нуждаются в открытой репозиции или лечения в АВФ;
• нестабильные переломы;
• наличие ротационного смещения фрагментов кости;
• открытые переломы, особенно сочетающиеся с повреждением сухожилий;
• множественные переломы пальцев;
• внутрисуставные переломы пальцев;
• переломы с наличием дефектов костной ткани, оскольчатые переломы.
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2023
- 1) Дэвид Уорвик, Родерик Данна «Кистевая хирургия» перевод с английского И.О. Голубев М.В.Меркулова 2021 2) Инфекции в области хирургического вмешательства: профилактика и лечение (NICE) 2020г 3) Antibioprophylaxis in sugery and interventional medicine. 2017 4) Nonopioid pharmacotherapy for acute pain in adults. Eric S Schwenk, MD, Robert Maniker,Marianna Crowley, MD Aug 2023. 5) «Подход к лечению острой боли у взрослых» Эдвард Р. Мариано. Роберт Маникер.Марианна Кроули. 19 января 2023 6) . Хао Р., Ван Б., Ван Х., Ян Х., Хуо Ю. Ремонт дистальной травмы большого пальца с использованием комбинации обратного дорсорадиального лоскута большого пальца и лоскута собственно пальцевого артериального островка среднего пальца. Ортопедическая хирургия и исследования. 2020;15:417. 7) Акдаг О, Йилдиран Г, Сурку М, Карамесе М. Задний межкостный лоскут по сравнению с обратным адипофасциальным лучевым лоскутом предплечья для реконструкции мягких тканей при дефектах тыльной стороны руки. Ulus Travma Acil Cerrahi Derg. 2018 8) Минайв Т.Р., Низов ОН, Хакимов АБ, Давлатов ЖХ, Суванов ХР, Юлдашев МЖ. Вторичная кожная пластика после закрытия дефектов кисти и пальцев лучевым лоскутом (случай из практики). Вестник экстрен-ной медицины. 2020 9) Барин Э.З., Чинал Х., Кара М., Чакмак М.А. Универсальное применение заднего межкостного лоскута при реконструкции сложных дефектов верхних конечностей. Ulus Travma Acil Cerrahi Derg. 2019 10) Кан Ю, Пан Х, Ву Ю, Ма Ю, Лю Дж, Жуй Ю. Подострая реконструкция с использованием переноса лоскута при сложных дефектах верхней конечности. Ортоп Хирург Рес. 2020 11) Акдаг О, Йилдиран Г, Сурку М, Карамесе М. Задний межкостный лоскут по сравнению с обратным адипофасциальным лучевым лоскутом предплечья для реконструкции мягких тканей при дефектах тыльной стороны руки. Ulus Travma Acil Cerrahi Derg. 2018 12) Голубев И.О., Гришин ВМ, Ахпашев АА. Задний межкостный лоскут предплечья восстанавливает кисти у детей. Хирургия. 2014 13) Барин Э.З., Чинал Х., Кара М., Чакмак М.А. Универсальное применение заднего межкостного лоскута при реконструкции сложных дефектов верхних конечностей. Улус Травма Ацил Цер-рахи Дерг. 2019 14) Маликов МХ, Карим-Заде ГД, Давлатов АА, Джононов ДД, Саидов МС, Мирзоев НМ. Способ моделирования лучевого лоскута при устранении последствий травм кисти и пальцев. Патент Республики Таджикистан № TJ 1164. 05.06.2020. 15) Слесаренко СВ, Бадюл П.А. Одноэтапная реконструкция мягкотканых дефектов пальцев кисты локальными перфорантными лоскутами. Вопросы пластической и реконструктивной хирургии. 2018 16) Зелянин А.С., Филиппов В.В., Дубров В.Е., Ельдзаров П.Е., Заволович Ю.Д., Зелянин Д.А., и др. Ротированные васкуляризированные надкостнично-кортикальные аутотрансплантаты в реконструкции длинных костей конечностей. Анналы пластической, реконструктивной и эстетической хирургии. 2017 17) Маликов МХ, Артыков К.П., Карим-Заде Г.Д., Джононов Д.Д., Махмадкулова Н.А., Хасанов М.А. Устранение посттравматических дефектов покровных тканей верхних конечностей. Пластическая хирургия и эстетич-ская медицина. 2020 18) Ли Д., Лонг Ф., Лей М. Предикторы, влияющие на переднелатеральный лоскут бедра при реконструкции верхней конечности. Лекарство. 2019 19) Шайн Дж., Ефанов Дж.И., Паек Л., Куньи Э., Данино М.А., Изадпанах А. Терапия ран отрицательным давлением как окончательное лечение раневых дефектов верхних конечностей: систематический обзор. Int Wound J. 2019 20) Джейски К.А.Е., Сзендлер ГБ., Кавальейру К.С., Виейра Л.А., Каэтано ЭД. Реконструкция повреждений мягких тканей верхних конечностей, за исключением повреждений кончиков пальцев. Бюстгальтеры Acta Ortop. 2021 21) Наала Р., Чаухан Ш., Дэйв А., Сингхал М. Реконструкция посттравматических дефектов мягких тканей верхних конечностей с помощью лоскутов на ножке. Алгоритмический подход к принятию клинических решений. Китайский журнал травматологии. 2018 22) Масляков В.В., Барсуков В.Г., Усков А.В. Непосредственные и отдаленные результаты лечения огнестрельных ранений магистральных судов конечностей гражданского населения в условиях локальных военных конфликтов. ]. Вестник Смоленской государственной медицинской академии. 2016 23) Гарапов ИЗ, Минасов БШ, Валеев ММ. Сравнительный анализ эстетики и результаты результатов закрытия обширных дефектов покровных тканей щеткой первого пальца. Медицинский вестник Башкортостана. 2017 24) Слесаренко СВ, Бадюл ПА. Одноэтапная реконструкция мягких дефектов пальцев кисти локальными перфорантными лоскутами. Вопросы пластической и реконструктивной хирургии. 2018 25) Зелянин А.С., Филиппов В.В., Дубров В.Э., Елдзаров П.Е., Заволович ЮД, Зеля-нин Д.А. и др. Ротированные васкуляризированные надкостнично-кортикальные аутотрансплантаты в реконструкции костей конечностей. Анналы пластической, реконструктивной и эстетической хирургии. 2017 26) Shmidt, H.M. Surgical anatomy of the hand / H.M. Shmidt, U. Lanz. - N.-Y. : Thiemse, 2004. 27) А. Ф. Краснов В. М. Аршин В. В. Аршин ТРАВМАТОЛОГИЯ
Информация
Организационные аспекты внедрения протокола
Список разработчиков протокола:
1) Баубеков Мейрам Бейсембаевич – кандидат медицинских наук, заместитель директора по клинической работе РГП на ПХВ «Национальный научный центр травматологии и ортопедии имени академика Батпенова Н.Д.»
2) Ибраев Максут Капаевич – заведующий отделением травматологии №3 РГП на ПХВ «Национальный научный центр травматологии и ортопедии имени академика Батпенова Н.Д.»
3) Ботаев Руслан Сагатович – кандидат медицинских наук, старший ординатор Центра политравмы, эндопротезирования и комбустиологии ГКП на ПХВ «Многопрофильная городская больница №1» Управление общественного здравоохранения города Астаны, врач травматолог-ортопед высшей категории
4) Аубакиров Ермек Серикпаевич – заведующий отделением травматологии, врач-травматолог высшей категории ГКП на ПХВ «Городская больница №2» Управления здравоохранения города Астаны
5) Ахметжанова Гульмира Окимбековна – клинический фармаколог РГП на ПХВ «Национальный центр травматологии и ортопедии имени академика Батпенова Н.Д»
Конфликт интересов: нет.
Рецензенты:
Тулеубаев Берик Еркебуланович - доктор медицинских наук, ассоциированный профессор, заведующий кафедры хирургических болезней НАО «Медицинский университет Караганды», руководитель травматологического центра Многопрофильной больницы им. проф. Х.М. Макажанова.
Указание условий пересмотра протокола: Пересмотр протокола не реже 1 раза в 5 лет и не чаще 1 раза в 3 года при наличии новых методов диагностики и лечения с уровнем доказательности.
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.