Отравление наркотиками и психодислептиками (галлюциногенами)
 Версия: Клинические протоколы МЗ РК - 2025 (Казахстан)
Версия: Клинические протоколы МЗ РК - 2025 (Казахстан)
Общая информация
Краткое описание
КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Отравление – это заболевание, развивающееся вследствие внешнего (экзогенного) воздействия на организм человека или животного химических соединений в количествах, вызывающих нарушения физиологических функций и создающих опасность для жизни.
|
Код МКБ-10
|
Наименование заболеваний и состояний | Код МКБ-11 | Наименование заболеваний и состояний |
| Т40.0 |
Отравление опием
|
NE60 |
Отравление лекарственными средствами, медикаментами или биологическими веществами, не классифицированное в других рубриках
|
| Т40.1 |
Отравление героином
|
||
| Т40.2 |
Отравление другими опиоидами
|
||
| Т40.3 |
Отравление метадоном
|
||
| Т40.4 |
Отравление другими синтетическими наркотиками
|
||
| Т 40.5 |
Отравление кокаином
|
||
| Т40.6 |
Отравление другими и неуточненными наркотиками
|
||
| Т40.7 |
Отравление каннабисом (производными)
|
||
| Т40.8 |
Отравление лизергидом (LCD)
|
||
| Т40.9 |
Отравление другими и неуточненными психодислептиками (галлюциногенами)
|
Дата разработки и пересмотра клинического протокола: 2025 год.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С |
Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+).
Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию.
|
| D |
Описание серии случаев или неконтролируемое исследование или мнение экспертов.
|
Классификация
По тяжести отравления: [26]
Легкая степень - отмечается нарушение сознание на уровне оглушения по шкале комы Глазго 15-12 баллов: больной доступен контакту; в сознании, несмотря на выраженную оглушенность и сонливость. В неврологической симптоматике на первое место выступают уменьшение величины зрачков (миоз) и снижение их реакции на свет, птоз, нистагм и нарушение конвергенции. Возникают гипотония мышц и снижение сухожильных рефлексов, мозжечковая атаксия. Иногда гипотония мышц сменяется периодическим повышением мышечного тонуса по спастическому типу и оживлением сухожильных рефлексов. Болевая чувствительность снижена. Нарушение дыхания проявляется в виде тенденции к его урежению до 10-12 дыхательных движений в минуту при засыпании или практически сохраненном сознании. Нарушений витальных функций нет.
Средняя степень – сознание угнетено до уровня поверхностной комы (11-7 баллов по шкале комы Глазго), однако при нанесении тактильных и болевых раздражений возможна смена коматозного состояния сопорозным; положение больного пассивное, кожные покровы бледные. К ведущим симптомам относятся: миоз, вплоть до появления «точечных зрачков» со снижением или отсутствием их реакции на свет; повышение или сохранность сухожильных и периостальных рефлексов; снижение или отсутствие реакции на болевое раздражение. Брадипноэ более выражено – до 6-8 дыхательных движений в минуту.
Тяжелая степень отравления характеризуется глубокой комой (менее 6 баллов по шкале комы Глазго). Реакция зрачков на свет, корнеальные, кашлевой и глоточный рефлексы отсутствуют. Отмечается арефлексия, атония, отсутствует реакция на болевое раздражение. Гемодинамика нарушена. Нарушение дыхания проявляется в виде брадипноэ менее 6 дыхательных движений в минуту, но чаще в виде единичных дыхательных движений или полной его остановки [11].
Соматогенная стадия отравления – это период течения острой химической болезни, начинающийся после удаления из организма или разрушения токсичного вещества в виде следового поражения структуры и функций различных органов и систем организма [3], проявляющихся, как правило, различными соматическими, психоневрологическими осложнениями, такими как пневмония, острая почечная, печеночная недостаточность, токсическая полинейропатия, анемия, психоорганический синдром. В этой стадии отравления не требуется проведение специфической (антидотной) терапии, а детоксикация может быть направлена только на лечение эндотоксикоза.
Клиническая картина
Cимптомы, течение
• Физиологическое возбуждение, проявляющееся стимуляцией центральной нервной системы и учащением пульса, артериального давления, частоты и глубины дыхания, а также температуры чаще всего вызывается антихолинергическими, симпатомиметическими или центральными галлюциногенными препаратами, а также состояниями отмены.
• Физиологическая депрессия, проявляющаяся угнетенным психическим состоянием, артериальным давлением, пульсом, частотой и глубиной дыхания, а также температурой, чаще всего провоцируется седативно-снотворными средствами, например, бензодиазепинами, барбитуратами, спиртами, опиоидами, холинергическими средствами или симпатолитиками (например, клонидином).
• Смешанные физиологические эффекты могут возникать при передозировке несколькими препаратами или после воздействия некоторых метаболических ядов (например, гипогликемических средств, салицилатов, цианида); мембраноактивных веществ (например, летучих ингаляторов, антиаритмических препаратов, местных анестетиков); тяжёлых металлов (например, железа, мышьяка, ртути, свинца) или препаратов с множественными механизмами действия (например, трициклических антидепрессантов, многих антипсихотических препаратов).
Клиника острого отравления наркотическими веществами может зависеть от:
Диагностика
Жалобы и анамнез [6-8, 13].
Анамнез: [28].
Осмотр кожных покровов и видимых слизистых [11].
Система органов дыхания [13-14]
С целью выявления или исключения микстовой формы (комбинацией с другими токсическими веществами) острого отравления рекомендуется обратить внимание на наличие/отсутствие запаха в выдыхаемом воздухе, характерного для этанола либо иных химических средств [4].
Таблица 1.
| Запах | Предполагаемый ПАВ |
| Ацетон (фруктовый) | Этанол, изопропиловый спирт, хлороформ, салицилаты |
| Горький миндаль | Цианид |
| Чеснок | Мышьяк, органофосфаты, фосфор, таллий, селен |
| Керосин | Органофосфаты, паратион |
| Свежескошенное сено | Фосген |
| Тухлые яйца | Сероводород |
Сердечно-сосудистая система [15-16]
Основные лабораторные исследования:
Дополнительные лабораторные исследования:
Основные инструментальные исследования:
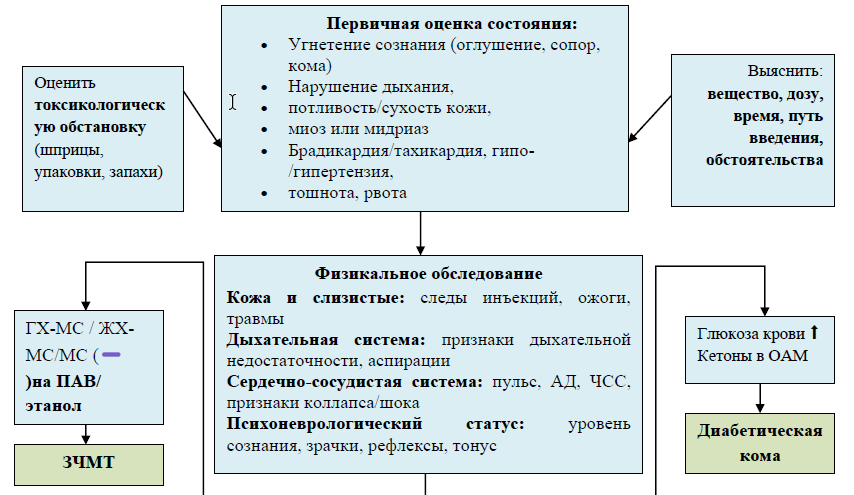
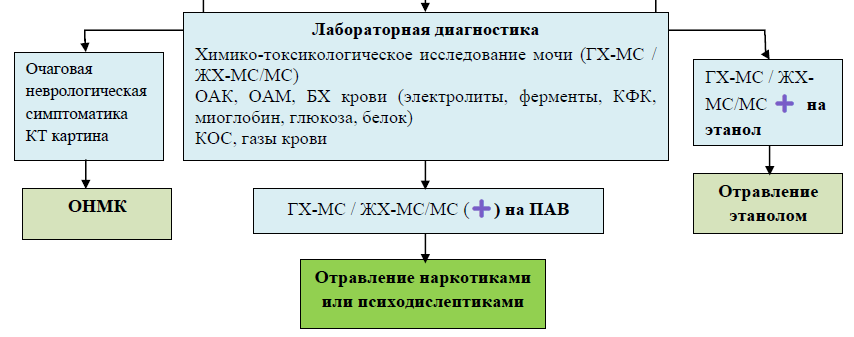
Дифференциальный диагноз
Дифференциальный диагноз:
|
Диагноз
|
Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Отравление этанолом | Кома при отравлении этанолом по клинической картине может быть схожа с наркотической комой (угнетение сознания по ШКГ до 7-8 и ниже баллов), арефлексия, миоз, угнетение дыхания. | Исследование биологической среды (кровь и моча) на содержания алкоголя методом газовой хроматографии. |
-высокое содержание алкоголя в биологических средах пациента;
-отсутствие в биологических средах наркотических веществ;
-более выраженное брадипноэ до единичных дыхательных движений более характерно для отравлений наркотическими веществами.
|
| ЗЧМТ | Коматозные состояния при ЗЧМТ, угнетения сознания и нарушения дыхания по центральному типу с брадипноэ могут быть схожи с проявлениями отравления наркотическими препаратами. |
КТ головного мозга;
Рентгенологическое исследование черепа в 2 проекциях;
Люмбальная пункция;
Консультация нейрохирурга;
Консультация
|
-наличие факта травмы;
-Зрачки (вариабельность/ анизокария);
-наличие неврологической очаговой симптоматики.
|
| ОНМК | Начало заболевания: Внезапное, Нарушение сознания: от оглушения до комы, Неврологический дефицит, Зрачковые реакции |
КТ/МРТ головного мозга (очаг ишемии или кровоизлияние)
ЭКГ, ЭхоКГ, допплерография сосудов шеи |
Отсутствие очаговой неврологической симптоматики, анизокория
Норма при нейровизуализации (КТ/МРТ) Наличие токсических веществ в крови/моче |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ: нет.
Лечение (стационар)
Немедикаментозное лечение:
Диета: общий стол (нутриционная поддержка в условиях ОАРИТ).
Деконтаминация: с целью предотвращения всасывания ПАВ, которую следует проводить до поступления пациента в ОАРИТ [25].
Показания:
Гемосорбция – при тяжелом отравлении липофильными наркотиками (опиоиды, психодислептики).
Гемодиализ - при наличии водорастворимых токсинов, почечной недостаточности, ацидоза или развитии миоренального синдрома вследствие позиционной травмы.
Восстановление и поддержание проходимости дыхательных путей (санация верхних дыхательных путей, трахеобронхиального дерева, введение воздуховодов, интубация трахеи и т.п.); обеспечение адекватного газообмена (различные варианты респираторной поддержки, включая проведение искусственной вентиляции легких) [26].
Показания для ИВЛ: при вентиляционной ОДН при наличии апноэ или патологических ритмов дыхания; «гипервентиляционном» синдроме (PaCO2 ≤ 25 мм рт. ст. при спонтанном дыхании); «гиповентиляционном» синдроме (PaCO2 ≥ 50-55 мм рт. ст. при спонтанном дыхании); при нарушениях сознания до уровня комы с оценкой по шкале комы Глазго равной или менее 8 баллов – незамедлительно.
С учетом выше приведенного алгоритма, наиболее часто используемые параметры респираторной поддержки при вентиляционной ОДН представлены в таблице 2.
Таблица 2.
|
Параметры
|
Значения |
|
Режим вентиляции
|
CMV (VC), PCV (PC) |
|
F, дых/мин
|
10-20 |
|
Vt, мл/кг ДМТ
|
7-10 |
|
PIP, см Н2О
|
18-28 |
|
РЕЕР, см Н2О
|
4-5 |
|
I/E, отношение
|
1:1,3-1:2,5 |
|
Ti, сек
|
1,0-2,0 |
|
Flow, л/мин
|
0,8-1,5 л/кг/мин ДМТ или MV в 2-4,5 раза |
|
FiO2, (0,21-1,0)
|
0,3-0,5 |
Для принятия решения об отмене респираторной поддержки использовать следующие основные критерии: «нормализация» неврологического статуса; способность пациента инициировать спонтанное дыхание. В процессе отмены респираторной поддержки необходимо постоянно поддерживать достаточную оксигенацию (PO2 = 85-100 мм. рт. ст., SaO2 = 96-98% при FiO2<0,4), величину PCO2 в пределах 35-40 мм рт. ст., а также осуществлять постоянный контроль уровня сознания пациента. После полной отмены аппаратных дыхательных циклов респиратор переводят в режим СРАР с уровнем положительного давления 3-4 см Н2О.
Рекомендуется при стабилизации состояния больного (отсутствие нарастания симптомов дыхательной недостаточности и/или неврологического дефицита) экстубировать пациента и перевести на самостоятельное дыхание с подачей увлажненного кислорода (FiO2 = 0,3-0,35) в течение 3-14 часов.
Антидотная терапия [9, 28]. Для лечения (купирования) передозировки опиоидов, в целях противодействия представляющему угрозу для жизни угнетению дыхательной системы и центральной нервной системы рекомендуется применять Налоксон, начальная доза 0,4-2 мг в/в, в/м, п/к c интервалом 2-3 минуты (детям 0,01мг/кг в/в, в/м, п/к по необходимости вводить повторно в дозе до 0,1 мг/кг), незамедлительно на догоспитальном этапе или при поступлении больного в стационар. Максимальная дозировка 10 мг/сут. Период полувыведения налоксона составляет 30–90 минут, в некоторых ситуациях может потребоваться повторное введение антидотов.
I. Клиническое улучшение:
II. Нейтрализация специфической симптоматики:
III. Отсутствие ухудшения в течение времени действия (если после введения состояние остаётся стабильным без повторного ухудшения эффект считается устойчивым). Если восстановление сознания и дыхания не наступает, следует думать о другой (неопиоидной) причине отравления.
Активированный уголь (50 г для взрослых; 1г /кг для детей), если пациент обращается в течение 1 часа после приема токсичной дозы.
Гипотензию следует первоначально лечить болюсным введением изотонических внутривенных растворов. Вазопрессоры необходимы, если гипотензия не устраняется при увеличении объёма циркулирующей крови (норадреналин, адреналин, дофамин). При отравлении трициклическими антидепрессантами преимущественно введение препаратов прямого действия.
Гипертонию у возбужденных пациентов лучше всего изначально лечить неспецифическими седативными средствами, такими как бензодиазепины. Если гипертония требует специфической терапии из-за сопутствующей дисфункции органов-мишеней, предпочтительными методами лечения являются блокаторы кальциевых каналов. Использование бета-блокаторов у пациентов с симпатической гиперактивностью (например, при кокаиновой интоксикации) обычно не рекомендуется, поскольку это может привести к не встречающей сопротивления альфа-адренергической стимуляции и усилению вазоконстрикции. В этих обстоятельствах приемлемо использование бета-блокатора после того, как вазодилатация была достигнута с помощью альфа-блокады или другого вазодилататора.
При нарушениях водно-электролитного баланса, коррекцию проводить растворами, влияющими на водно-электролитный баланс, кровезаменителями и перфузионными растворами и глюкозой под контролем пульса, артериального давления (АД) и центрального венозного давления (ЦВД), гематокрита, концентрации гемоглобина и электролитов, а также диуреза.
При развитии метаболического ацидоза 3-5% раствор натрия бикарбоната.
Судороги лучше всего купировать бензодиазепинами, а затем при необходимости барбитуратами.
С целью дегидратации и стимуляции диуреза внутривенно болюстно или внутримышечно. Фуросемид -20-40мг в/в медленно однократно (0,5–1 мг/кг). При отсутствии эффекта доза может быть увеличена через 30-60минут до 80-100мг в/в. Скорость внутривенного введения не должна превышать 4 мг в минуту. У пациентов с тяжелой почечной недостаточностью (с концентрацией креатинина в сыворотке > 5 мг/дл) рекомендуется внутривенное введение препарата со скоростью не превышающей 25 мг в минуту. Рекомендованная максимальная суточная доза для внутривенного введения для взрослых составляет 1500 мг.
Антикоагулянты: гепарин - c профилактической целью вводят подкожно по 5000 МЕ/сут. 4-5 раз в день или низкомолекулярные гепарины.
При развитии осложнений: (например, Пневмония, ОПН и т.д.) лечение проводится согласно соответствующих КП диагностики и лечения.
Основные лекарственные средства:
|
Фармакотерапевтическая группа
|
МНН ЛС | Способ применения | УД |
|
Антидоты
|
Налоксон |
Взрослые: начальная доза 0,4-2 мг в/в c интервалом 2-3 минуты
Дети: 0,01мг/кг в/в, в/м, п/к
|
А [9, 28] |
| Электролитные растворы | Натрия хлорид | 0,9% раствор в/в капельно 400–1000 мл, при необходимости до восстановления ОЦК | В [25] |
| Глюкоза | 5%, 10% в/в капельно 200–400 мл; при гипогликемии болюсно 40% раствор 20–40 мл | В [25] | |
| Адренергетики и допаминомиметики | Эпинефрин |
Взрослые: в/в болюсно 0,1–0,3 мг (1 мл 0,1% развести в 10 мл NaCl), затем инфузия 0,05–0,5 мкг/кг/мин.
Дети: 0,05–1 мкг/кг/мин, титрование под АД/ЧСС
|
В [25, 28] |
| Норэпинефрин |
Взрослые: в/в инфузия 0,1–0,3 мкг/кг/мин (развести в 5% глюкозе или NaCl 0,9%).
Дети: 0,05–1 мкг/кг/мин
|
В [23] | |
| Допамин | Взрослые/ дети: в/в инфузия 2–10 мкг/кг/мин (титруют по эффекту). | В [23] |
Дополнительные лекарственные средства:
|
Фармакотерапевтическая группа
|
МНН ЛС | Способ применения | УД |
|
Кишечные адсорбенты
|
Активированный уголь |
Взрослые: 50–100г однократно.
Дети: 1г/кг массы тела
|
В [28] |
|
Инсулины
|
Инсулин человеческий |
1 ЕД на 3-5 г глюкозы
Дети: 0,05-0,1 Ед/кг/ч (при кетоацидозе)
|
В [24-25] |
| Антикоагулянты |
Гепарин
|
Взрослые: подкожно по 5000 МЕ 3-4 раз в день
Дети: болюсно 50-100 Ед/кг/ сут
|
В [24-25] |
|
Эноксапарин натрия
|
Взрослые: подкожно по 150 МЕ/кг/сут
Дети: 0,5 мг/кг каждые 12 ч.
|
В [24-25] | |
|
Ингибиторы протонового насоса
|
Омепразол |
Взрослые: 40 мг один раз в сутки
Дети: 0,5–1 мг/кг/сут
|
В [24-25] |
|
Сульфонамидные диуретики
|
Фуросемид |
Взрослые: 20-40 мг в/в медленно однократно
Дети: в/в капельно 0,05–0,4 мг/кг/ч
|
В [24-25] |
|
Электролитные растворы
|
Калия хлорид |
Взрослые: в/в капельно 20–40 ммоль/сут, не более 1,5–2 г/ч, в разведении (не менее 200 мл NaCl).
Дети: в/в капельно 0,3–0,5 ммоль/кг/ч
|
В [23] |
|
Антиацидемическое средство
|
Бикарбанат натрия |
В/в медленно 100–200 мл (1–2 ммоль/кг), под контролем КОС крови
|
С [23, 28] |
|
Амиды
|
Лидокаин |
1.5 мг/кг болюсно, затем инфузионно 1–4 мг/мин в/в капельно (20–50 мкг/кг/мин)
|
С [28] |
|
Барбитураты
|
Тиопентал натрия |
Взрослые: в/в медленно 100–200 мг (1–2% раствор), при необходимости повторно
Дети: болюсно 2–4 мг/кг, затем инфузия 3–5 мг/кг/ч.
|
С [23] |
|
Производные бензодиазепина
|
Диазепам |
Взрослые: в/в медленно 10–20 мг (1–2 мл 0,5% раствора), при судорогах — повторно через 30–60 мин.
Дети: 0,3–0,5 мг/кг ректально или 0,2–0,3 мг/кг в/в капельно медленно
|
С [24-25] |
|
Бета-адреноблокаторы
|
Метопролол |
Взрослые: в/в медленно 2,5–5 мг каждые 5 мин, макс. доза 15 мг.
Дети: 1–2 мг/кг/сут (максимально 5мг).
|
С [23, 28] |
|
Блокаторы кальциевых каналов
|
Амлодипин |
Взрослые: внутрь, 5–10 мг/сут; при передозировке поддерживающая терапия, вазопрессоры.
Дети: 0,05–0,2 мг/кг/сут перорально.
|
С [23, 28] |
|
Альфа-адреноблокаторы
|
Урапидил |
Взрослые: в/в инфузия Начальная доза: 2 мг/мин до достижения целевого АД. Поддерживающая: 9–30 мг/ч (обычно 50–200 мл раствора с 250 мг урапидила в 5% глюкозе или 0,9% NaCl). Максимальная доза: до 100 мг/ч кратковременно.
Дети: 0,5–1 мг/кг болюсно медленно, затем 0,1–0,5 мг/кг/ч инфузия.
|
С [23] |
Противопоказанные лекарственные средства при наркотических и седативных отравлениях [30]
| Отравление кокаином / амфетаминами / МДМА (психостимуляторы) | |
|
Бета-блокаторы
|
Усиление коронарного и периферического вазоспазма. Исключение: лабеталол, но предпочтительнее избегать. |
|
Сукцинилхолин (для интубации)
|
Риск тяжелой гиперкалиемии на фоне рабдомиолиза. |
|
Галоперидол и типичные нейролептики
|
Усиление гипертермии, удлинение QT, риск судорог; при возбуждении лучше бензодиазепины. |
| Отравление опиоидами | |
|
Бензодиазепины, пропофол
|
Усиление дыхательной депрессии (кроме случаев контроля дыхательных путей) |
|
Барбитураты
|
Углубляют угнетение дыхания и сознания. |
| Отравление бензодиазепинами | |
|
Антипсихотики (галоперидол, аминазин)
|
Углубление угнетения ЦНС, гипотензия |
| Отравление барбитуратами | |
|
Антипсихотики
|
Усиление угнетения ЦНС, гипотензии. |
| Отравление трициклическими антидепрессантами | |
|
Классические антиаритмики Ia и Ic
|
Усиливают блокаду натриевых каналов и повышают риск аритмии. |
| Отравление каннабиноидами | |
|
Галоперидол при выраженной тахикардии и гипотензии
|
Может усугублять аритмии и коллапс (лучше бензодиазепины) |
|
Бета-блокаторы при выраженной гипотензии
|
Риск усугубления брадикардии/гипотензии. |
| Отравление ЛСД и другими галлюциногенами | |
|
Типичные антипсихотики (галоперидол)
|
Усиление судорожной активности, удлинение QT, риск теплового удара при возбуждении. Предпочтение: бензодиазепины. |
| Отравление летучими растворителями / ингалянтами | |
|
Адреналин, норадреналин
|
Высокий риск фатальных аритмий (миокард сенсибилизирован катехоламинами). Использовать фенилэфрин при необходимости. |
|
Бета-блокаторы
|
Высокий риск развития аритмий, у пациентов с бронхиальной астмой – бронхообструкция. |
| Отравление синтетическими каннабиноидами | |
|
Антипсихотики с риском влияния на QT (напр. Галоперидол)
|
Высокий риск развития аритмий |
|
Бета-блокаторы
|
Не используются при выраженных симпатомиметических проявлениях (тахиаритмии, гипертензия). |
| Отравление клозапином / другими антипсихотиками | |
|
Адреномиметики (адреналин)
|
«Парадоксальная» гипотензия из-за α-блокады. |
Дальнейшее ведение: [1, 7-12]
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, рекомендованных в клиническом протоколе:
Госпитализация
Показания для плановой госпитализации: нет.
Показания для экстренной госпитализации:
Экстренная госпитализация пациентов в ОАРИТ токсикологического центра или другого стационара (при отсутствии специализированного отделения и/или токсикологических коек) производится при развитии у пациента острой дыхательной, сердечной, почечной, печеночной недостаточности на фоне острого отравления опиоидным наркотическим веществом. Лечение в условиях ОАРИТ проводится до стабилизации состояния и нарушенных витальных функций.
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2025
- 1. Заседания экспертного совета НПЦПЗ МЗРК 2025 г. 2. Хоффман Р., Нельсон Л. Экстренная медицинская помощь при отравлениях. Практика. – 2010. – С. 807-866; 876-883. 3. Медицинская токсикология: национальное руководство / Под ред. Е. А. Лужникова. – М.: ГЭОТАР-Медиа, 2014 4. Лодягин А.Н., Синенченко А.Г., Батоцыренов Б.В. Шикалова И.А., Антонова А.М. Эпидемиологический анализ распространенности и структуры острых отравлений в Санкт-Петербурге (по данным многопрофильного стационара) Токсикологический вестник. – 2019. – №4 5. Coffin PO, Suen LW. Methamphetamine Toxicities and Clinical Management. NEJM Evid. 2023 Dec;2(12):EVIDra2300160. doi: 10.1056/EVIDra2300160. Epub 2023 Nov 28. PMID: 38320504; PMCID: PMC11458184. 6. Allister Vale, Sally Bradberry, Assessment and diagnosis of the poisoned patient, Medicine, Volume 44, Issue 2, 2016, Pages 82-86, ISSN 1357-3039, https://doi.org/10.1016/j.mpmed.2015.11.007. 7. J Clin Pharmacol. 2015;55(1):33. The accuracy of self-reported drug ingestion histories in emergency department patients. AU Monte AA, Heard KJ, Hoppe JA, Vasiliou V, Gonzalez FJ SO J Clin Pharmacol. 2015;55(1):33 8. Лоладзе А.Т., Ливанов Г.А., Батоцыренов Б.В., Коваленко А.Л., Лодягин А.Н., Глушков С.И., Баранов Д.В., Антонова А.М., ХаритоноваТ.В.. Острые отравления диацетилморфином (героином) (обзор) Общая реаниматология. – 2016. – Т. XII. – №6. – С. 64-81. 9. Fischer, L.S., Asher, A., Stein, R. et al. Effectiveness of naloxone distribution in community settings to reduce opioid overdose deaths among people who use drugs: a systematic review and meta-analysis. BMC Public Health 25, 1135 (2025). https://doi.org/10.1186/s12889-025-22210-8 10. Оказание медицинской помощи больным с острыми отравлениями на догоспитальном и раннем госпитальном этапах / Под редакцией профессора И.П. Миннуллина / Учебно-методическое пособие / Первый Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова, НИИ скорой помощи им. И.И. Джанелидзе. – СПб. 2018. 11. Национально руководство «Скорая медицинская помощь» под редакцией С.Ф. Багненко, М.Ш. Хубутия, А.Г. Мирошниченко, И.П. Миннуллина. – Издательская группа «ГЭОТАР-Медиа», 2015. 12. Donroe J.H., Tetrault J.M., Substance use, intoxication, and withdrawal in the critical care setting. Crit. Care Clin. – 2017. – Vol. 33. – №3. – P. 543-558. 13. Zhang, H., Huo, Q., Jing, R. et al. Clinical analysis of acute poisoning in children. BMC Pediatr 24, 212 (2024). https://doi.org/10.1186/s12887-024-04697-z 14. Darracq M.A., Thornton S.L. Respiratory depression following medications for opioid use disorder (MOUD)-approved buprenorphine product oral exposures; National Poison Database System 2003–2019. Clinical Toxicology. – 2021. – Vol. 15. Pergolizzi JV Jr, Magnusson P, LeQuang JAK, Breve F, Varrassi G. Cocaine and Cardiotoxicity: A Literature Review. Cureus. 2021 Apr 20;13(4):e14594. doi: 10.7759/cureus.14594. PMID: 34036012; PMCID: PMC8136464. 16. Christopher Sterrett 1, Joseph Brownfield, Carrie S Korn, Mark Hollinger, Sean O Henderson, Patterns of presentation in heroin overdose resulting in pulmonary edema 2003 Jan;21(1):32-4. doi: 10.1053/ajem.2003.50006. 17. Баринская Т.О., Смирнов А.В. и соавт., Соотношения концентрации этанола в выдыхаемом воздухе и крови после однократного приема алкоголя. Наркология. – 2008. – №1. – С. 33-40. 18. Морозова В.С., Другова Е.Д., Мягкова М.А. Определение шести классов психоактивных веществ в различных объектах методом иммунохроматографии. Клиническая лабораторная диагностика. – 2015. – Т. 60. – №5. – С. 27-31. 19. Идентификация наркотических и психоактивных веществ в биологических жидкостях и волосах методом газовой хроматографии с масс-селективным детектированием. Информационное письмо МЗ РФ ННЦ Наркология, Москва, 2014. 20. Организация Объединенных Наций. Рекомендуемые методы обнаружения и анализа героина, каннабиноидов, кокаина, амфетамина, метамфетамина и замещенных по циклу производных амфетамина в биологических пробах. Руководство для национальных лабораторий. 21. Chericoni S., Stefanelli F., Iannella V., Giusiani M. Simultaneous determination of morphine, codeine and 6-acetylmorphine in human urine and blood samples using direct aqueous derivatisation: Validation and application to real cases. J. Chroma-togr B. – 2014. – Vol. 949-950. – P. 127-132. 22. Балабанова О.Л., Шилов В.В., Лодягин А.Н., Глушков С.И. Структура и лабораторная диагностика немедицинского потребления современных синтетических наркотических средств. Журнал им. Н.В. Склифосовского «Неотложная медицинская помощь». – 2019. – Т. 8. – №3. – С. 315-320. 440 с. 23. Нарушения кислотно-основного состояния и водно-электролитного обмена: Учебное пособие / И.Е. Голуб, Е.С. Нетёсин, Л.В. Сорокина. – Иркутск.: ИГМУ. –2015. doi:10.1016 24. Dieter Müller, Dieter Müller Common Causes of Poisoning: Etiology, Diagnosis and Treatment Dtsch Arztebl Int. 2013 Oct 11;110(41):690–700. doi: 10.3238/arztebl.2013.0690 25. Mégarbane, B.; Oberlin, M.; Alvarez, J.C.; Balen, F.; Beaune, S.; Bédry, R.; Chauvin, A.; Claudet, I.; Danel, V.; Debaty, G.; et al. Management of pharmaceutical and recreational drug poisoning. Ann. Intensive Care 2020 26. Schaper A, Ebbecke M. Intox, detox, antidotes - Evidence based diagnosis and treatment of acute intoxications. Eur J Intern Med. 2017 Nov;45:66-70. doi: 10.1016/j.ejim.2017.10.019. Epub 2017 Oct 31. PMID: 29096991. 27. Manini AF, Nair AP, Vedanthan R, Vlahov D, Hoffman RS. Validation of the prognostic utility of the electrocardiogram for acute drug overdose. J Am Heart Assoc. 2017. https://doi.org/10.1161/JAHA.116.004320. 28. Michael D Levine, MD, Robert G Hendrickson, MD, Michael Ganetsky, MD «General approach to drug poisoning in adults» last updated: Sep 18, 2025. 29. Virmani I, Oteo A, Dunn M, Vidler D, Roper C, Officer J, Hardy G, Dargan PI, Eddleston M, Cooper JG, Hill SL, Macfarlane R, Keating L, Haden M, Hudson S, Thomas SHL Clin Toxicol. 2023;61(1):39. 30. Drugs.com Drug Interaction Checker https://www.drugs.com/drug_interactions.html
Информация
Список разработчиков клинического протокола:
Данные рецензентов:
Указание условий пересмотра клинического протокола: пересмотр не реже 1 раза в 5 лет и не чаще 1 раза в 3 года при наличии новых методов диагностики и лечения с уровнем доказательности.
Сокращения, используемые в клиническом протоколе:
|
BE
|
Избыток оснований в крови |
|
pH
|
Показатель, отражающий концентрацию ионов водорода в растворе (кровь, моча и др.) |
|
PCO2
|
Парциальное давление углекислого газа |
|
PO2
|
Парциальное давление кислорода |
|
HCO3
|
Гидрокарбонат-ион |
|
R-ген
|
Рентгенография |
|
SaO2
|
Насыщение артериальной крови кислородом |
|
FiO2
|
Фракционная концентрация кислорода во вдыхаемом воздухе |
|
АД
|
Артериальное давление |
|
АлАТ
|
Аланинтрансфераза |
|
АсАТ
|
Аспаргаттрансфераза |
|
АОС
|
Антиоксидантная система |
|
АЧТВ
|
Активированное частичное тромбопластиновое время |
|
БХ
|
Биохимический анализ крови |
|
ВИЧ
|
Вирус иммунодефицита человека |
|
в/в
|
Внутривенно |
|
в/м
|
Внутримышечно |
|
ГХ-МС
|
Газовая хроматография с масс-спектрометрическим детектированием |
|
ЖКТ
|
Желудочно-кишечный тракт |
|
ЖХ-МС/МС
|
Жидкостная хромато-масс-спектрометрия |
|
ЗПЖ
|
Зондовое промывание желудка |
|
ЗЧМТ
|
Закрытая черепно-мозговая травма |
|
ИВЛ
|
Искусственная вентиляция легких |
|
КОС
|
Кислотно-основное состояние |
|
КП
|
Клинический протокол |
|
КТ
|
Компьютерная томография |
|
КФК
|
Креатинфосфокиназа |
|
МКБ
|
Международная статистическая классификация болезней и проблем, связанных со здоровьем |
| МНН ЛС | Международное непатентованное наименование лекарственного средства |
|
МНО
|
Международное нормализованное отношение |
|
ОАК
|
Общеклинический анализ крови |
|
ОАМ
|
Общеклинический анализ мочи |
|
ОАРИТ
|
Отделение реанимации и интенсивной терапии |
|
ОГК
|
Органы грудной клетки |
|
ОДН
|
Острая дыхательная недостаточность |
|
ОЦК
|
Объем циркулирующей крови |
|
ПАВ
|
Психоактивное вещество |
|
ПМСП
|
Первичная медико-санитарная помощь |
|
РДСВ
|
Острый респираторный дистресс-синдром |
|
РКИ
|
Рандомизированное контролируемое исследование |
|
УД
|
Уровень доказательства |
|
УЗИ
|
Ультразвуковое исследование |
|
ФБС
|
Фибробронхоскопия |
|
ЦВД
|
Центральное венозное давление |
|
ЦНС
|
Центральная нервная система |
|
ЧДД
|
Частота дыхательных движений |
|
ЧСС
|
Частота сердечных сокращений |
|
ШКГ
|
Шкала комы Глазго |
|
ЭКГ
|
Электрокардиография |
Диагностический алгоритм ПАВ на основе клинической картины отравления
| Синдром | Психический статус | Жизненно важные показатели | Кожные покровы | Зрачки | Другие симптомы | Возможные ПАВ |
| Возбуждающий | ||||||
| Симпатомиметический |
▪ Сверхбдительность
▪ Возбуждение (может быть сильным)
▪ Гиперактивный делирий
▪ Галлюцинации
▪ Паранойя
|
Т: Увеличено ЧСС: повышенный ЧД: Увеличен АД: повышенное | Влажные | Расширенные |
Судороги
Увеличенное пульсовое давление
|
▪ Амфетамины
▪ Кокаин
▪ Катиноны
▪ Эфедрин
▪Фенилпропаноламин
▪ Псевдоэфедрин
|
| Антихолинергический |
▪ Сверхбдительность
▪ Возбуждение (обычно легко контролируемое)
▪ Гиперактивный делирий
▪ Галлюцинации (перебирание предметов в воздухе)
▪ Бормотание (описывается как «рот, полный шариков»)
|
Т: Увеличено ЧСС: повышенная (но может быть нормальной на ранних стадиях отравления) ЧД: Увеличен АД: повышенное или нормальное |
Сухие и гиперемированные | Расширенные |
▪ Сухость слизистых оболочек
▪Уменьшение звуков кишечника
▪ Задержка мочи
▪Хореоатетоз
▪ Приступы (редко)
|
▪ Дифенгидрамин (и другие антигистаминные препараты)
▪ Атропин и подобные вещества (гиосциамин, дицикломин, скополамин и встречающиеся в природе алкалоиды белладонны [например, дурман обыкновенный])
▪ Трициклические антидепрессанты
▪ Циклобензаприн
▪ Орфенадрин
▪ Фенотиазины
|
| Галлюциногенный |
▪ Галлюцинации
▪ Искажения восприятия (обычно визуальные)
▪ Деперсонализация
▪ Синестезия
▪ Эпизодическое возбуждение (с делирием или без него)
|
Т: повышенный или нормальный ЧСС: повышенная или нормальная ЧДД: повышенный или нормальный АД: повышенное или нормальное | Вариабельно | Расширенные (обычно) |
▪ Нистагм (фенциклидин, кетамин)
▪ Тахикардия, гипертония, возбужденное состояние (дизайнерские фенэтиламины)
|
▪ Дизайнерские фенэтиламины и триптамины (например, МДМА [«экстази»], МДЭА)
▪ Кетамин и метоксетамин
▪ ЛСД и псилоцибин
▪ Фенциклидин
▪ Мескалин
|
| Серотониновый синдром (токсичность серотонина) |
▪ Агитация
▪ Гиперактивный делирий
▪ Путаница
▪ Проснулся и не реагирует
|
Т: Увеличено ЧСС: повышенный ЧДД: Увеличен АД: повышенное | Влажные, гиперемированные или нормальные | Расширенные |
▪ Тремор, гиперрефлексия, клонус (обычно в нижних конечностях)
▪ Блуждающие движения глаз (глазной клонус)
▪ Диарея
|
▪ ИМАО
▪ Трициклические антидепрессанты
▪ СИОЗС и СИОЗСН
▪ Декстрометорфан
▪ Меперидин
|
| Ингибирующий | ||||||
| Опиоиды |
▪ Седация
▪ Кома
|
T: Сниженная или нормальная ЧСС: снижено или нормально ЧДД: снижено или апноэ АД: пониженное или нормальное | Вариабельно | Сужены (может быть точечным) |
▪ Некардиогенный отек легких
▪ Следы от игл
▪ Может развиться гипотония
|
▪ Опиоиды (например, фентанил и аналоги, героин, морфин, метадон, оксикодон, гидроморфон)
▪ Дифеноксилат
|
| Седативно-снотворное |
▪ Седация
▪ Путаница
▪ Ступор
▪ Кома
|
T: Сниженный или нормальный ЧСС: снижена или нормальна ЧДД: снижено, апноэ или нормально АД: пониженное или нормальное | Вариабельно | Вариабельно |
▪ Нистагм
▪ Барбитураты могут вызывать угнетение дыхания или апноэ.
▪ В большинстве случаев изолированное употребление бензодиазепинов не вызывает угнетения дыхания.
▪ Циклическая кома и миоклоническая энцефалопатия (каризопродол, мепробамат, глютетимид) |
▪ Бензодиазепины
▪ Барбитураты
▪ Этанол и другие спирты
▪ Габапентин и прегабалин
▪ Золпидем
▪ Каризопродол
▪ Глютетимид
▪ Мепробамат
|
| Холинергические |
▪ Седация
▪ Путаница
▪ Ступор
▪ Кома
|
Т: Нормально ЧСС: Низкое (может повышаться на ранних стадиях отравления) ЧДД: снижен или повышен АД: пониженное или нормальное | Влажные | Сужены |
▪ Приступы (обычно возникают рано)
▪ Слюноотделение
▪ Недержание мочи и кала
▪ Рвота, диарея, спазмы в животе
▪ Бронхорея и бронхоконстрикция
▪ Мышечные фасцикуляции и параличи
▪ Слабость
|
▪ Фосфорорганические и карбаматные инсектициды
▪ Нервно-паралитические вещества (например, табун, зарин, зоман и Новичок)
▪ Никотин
▪ Физостигмин
▪ Ривастигмин
▪ Бетанехол
▪ Пилокарпин
▪ Урехолин
|
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.