Острый бронхит у взрослых
 Версия: Клинические протоколы МЗ РК - 2023 (Казахстан)
Версия: Клинические протоколы МЗ РК - 2023 (Казахстан)
Острый бронхит (J20), Острый бронхит неуточненный (J20.9), Острый бронхит, вызванный haemophilus influenzae [палочкой Афанасьева-Пфейффера] (J20.1), Острый бронхит, вызванный mycoplasma pneumoniae (J20.0), Острый бронхит, вызванный вирусом Коксаки (J20.3), Острый бронхит, вызванный вирусом парагриппа (J20.4), Острый бронхит, вызванный другими уточненными агентами (J20.8), Острый бронхит, вызванный респираторным синцитиальным вирусом (J20.5), Острый бронхит, вызванный риновирусом (J20.6), Острый бронхит, вызванный стрептококком (J20.2), Острый бронхит, вызванный эховирусом (J20.7)
Инфекционные и паразитарные болезни, Пульмонология
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «13» февраля 2026 года
Протокол №245
КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
ОСТРЫЙ БРОНХИТ У ВЗРОСЛЫХ
Острый бронхит – острая инфекция нижних дыхательных путей, проявляющаяся преимущественно кашлем с выделением мокроты или без нее, продолжающаяся, как правило, не более 3 недель без каких-либо клинических или недавних рентгенологических данных, позволяющих предположить пневмонию или другое альтернативное объяснение (синусит, астма, хроническая обструктивная болезнь легких (ХОБЛ) и др.). Однако у ряда больных кашель может быть затяжным (до 4-6 недель).
Шкала уровня доказательности:
Вводная часть
Код(ы) МКБ-10 и МКБ-11:
Дата разработки и пересмотра: 2015 год (пересмотр 2023 год)
| МКБ-10 | Наименование заболеваний и состояний | МКБ-11 | Наименование заболеваний и состояний |
|
J20
|
Острый бронхит | CA42.Z |
Острый бронхит неуточнённый
|
| J20.0 |
Острый бронхит, вызванный Mycoplasma pneumoniae
|
CA42.Z |
Острый бронхит неуточнённый
|
| J20.1 |
Острый бронхит, вызванный Haemophilus influenzae [палочкой Афанасьева-Пфейффера]
|
CA42.4 |
Острый бронхит, вызванный Haemophilus influenzae
|
| J20.2 |
Острый бронхит, вызванный стрептококком
|
CA42.0 |
Острый бронхит, вызванный бактериями рода Streptococcus
|
| J20.3 |
Острый бронхит, вызванный вирусом Коксаки
|
CA42.5 |
Острый бронхит, вызванный вирусом Коксаки
|
| J20.4 |
Острый бронхит, вызванный вирусом парагриппа
|
CA42.3 |
Острый бронхит, вызванный вирусом парагриппа
|
| J20.5 |
Острый бронхит, вызванный респираторным синцитиальным вирусом
|
CA42.2 |
Острый бронхит, вызванный респираторным синцитиальным вирусом
|
| J20.6 |
Острый бронхит, вызванный риновирусом
|
CA42.1 |
Острый бронхит, вызванный риновирусом
|
| J20.7 |
Острый бронхит, вызванный эховирусом
|
CA42.Z |
Острый бронхит неуточнённый
|
| J20.8 |
Острый бронхит, вызванный другими уточненными возбудителями
|
CA42.Z |
Острый бронхит неуточнённый
|
| J20.9 |
Острый бронхит неуточненный
|
CA42.Z |
Острый бронхит неуточнённый
|
Дата разработки и пересмотра: 2015 год (пересмотр 2023 год)
Пользователи клинического протокола: врачи общей практики, терапевты, пульмонологи, инфекционисты.
Категория пациентов: взрослые.
Сокращения, используемые в протоколе:
Сокращения, используемые в протоколе:
|
АКДС
|
Ассоциированная коклюшно-дифтерийно-столбнячная вакцина |
|
БК
|
Бацилла Коха |
|
ВДП
|
Верхние дыхательные пути |
|
О2
|
Кислород |
|
ОБ
|
Острый бронхит |
|
СОЭ
|
Скорость оседания эритроцитов |
|
ТЭЛА
|
Тромбоэмболия легочной артерии |
|
ХОБЛ
|
Хроническая обструктивная болезнь легких |
|
ЧСС
|
Число сердечных сокращений |
|
IgE
|
Immunoglobulin E (иммуноглобулин Е) |
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D |
Описание серии случаев или неконтролируемое исследование или мнение экспертов.
|
Классификация
Классификация заболевания или состояния [1,4,5]:
В МКБ-10 принят этиологический подход в классификации острого бронхита.
По этиологии:
• инфекционного происхождения (вирусный, бактериальный, вызванный вирусно-бактериальной ассоциацией);
• обусловленный ингаляционным воздействием химических или физических факторов.
В подавляющем числе случаев этиологическими агентами ОБ у взрослых являются респираторные вирусы – табл. 1.
Таблица 1 – Инфекционные агенты и неинфекционные триггеры развития ОБ [6,7]
| Вирусы | Вирусы гриппа, аденовирус, коронавирусы, коксакивирус, энтеровирус, вирус парагриппа, респираторно-синцитиальный вирус, риновирус и др. |
| Бактерии | Bordetella pertussis, Bordetella parapertussis, Branhamella catarrhalis, Haemophilus influenzae, Streptococcus pneumoniae, Mycoplasma pneumoniae, Chlamydia pneumoniae, Moraxella catarrhalis и др. |
| Неинфекционные причины | Аэрополлютанты, вулканическое загрязнение воздуха, аммиак, табак, металлические микроэлементы и др. |
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания или состояния [1,3,5,6]:
Клиническая картина острого бронхита характеризуется острым началом, наличием симптомов, обусловленных поражением дыхательных путей и симптомами интоксикации различной степени выраженности.
Ряд возбудителей имеют особенности клинического течения.
Микоплазменная инфекция (Mycoplasma pneumoniae): регистрируется у молодых пациентов (16-40 лет). Характеризуется фарингитом, общим недомоганием, слабостью, потливостью и длительным постоянным малопродуктивным или сухим кашлем (более четырех недель).
Хламидийная инфекция (Chlamydophila pneumoniae): клинические особенности описываются как сочетание симптомов бронхита, фарингита и ларингита. Пациенты наиболее часто отмечают хрипоту, осиплость голоса, субфебрильную лихорадку, першение в горле и постоянный малопродуктивный кашель с отхождением слизистой мокроты.
Коклюш и паракоклюш (Bordetella pertussis и Bordetella parapertussis): у взрослых характеризуется продолжительным надсадным «лающим» кашлем более 2 недель, нередко протекает без реприз.
Коронавирусная инфекция: течение может быть затяжным, волнообразным в сочетании с катаральными симптомами («режущая» боль в горле, заложенность носа, потеря обоняния) и выраженной интоксикацией.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ [8,9,10,11]
Диагностические критерии:
Жалобы и анамнез:
• кашель вначале сухой, который облегчается при появлении мокроты.
• выделение мокроты различного характера: слизистой, вязкой, светлой, желтой, зеленой;
• повышение температуры тела (или без повышения температуры);
• общая слабость;
• недомогание;
• озноб.
В анамнезе факторами риска могут быть:
• контакт с больным респираторной инфекцией;
• сезонность (зимне-осенний период);
• переохлаждение;
• наличие вредных привычек (курение, употребление алкоголя),
• воздействие физических и химических факторов (вдыхание паров серы, сероводорода, хлора, брома и аммиака).
Физикальное обследование:
• термометрия – температура тела субфебрильная или нормальная;
• оценка видимых слизистых оболочек верхних дыхательных путей;
• (гиперемия задней стенки глотки, конъюнктив);
• аускультация – жесткое дыхание, часто хрипы отсутствуют, иногда рассеянные сухие хрипы (низкотембровые жужжащие, гудящие, редко свистящие), непостоянные, изменяющиеся или исчезающие после откашливания;
• измерение ЧСС, ЧДД;
• пульсоксиметрия.
Лабораторные исследования [5,7,8,9,10,11]:
Основные лабораторные исследования: нет.
Дополнительные лабораторные исследования:
• Общий анализ крови [5]:
Проводится для выявления бактериального воспаления (лейкоцитоз, сдвиг лейкоцитарной формулы влево), анемии, а также других отклонений, неспецифичных, но позволяющих оценить общее состояние.
Уровень доказательности: С
• Определение С-реактивного белка (СРБ) [10,11,12]:
Проводится для оценки системного воспаления. Повышение СРБ выше 20 мг/л может указывать на бактериальную инфекцию или осложнения, но в большинстве случаев острого бронхита уровень СРБ остается нормальным или умеренно повышенным. Рекомендовано при нетипичном течении заболевания, затяжном кашле, подозрении на бактериальную инфекцию или пневмонию, а также для оценки тяжести состояния. Уровень доказательности: В
• Микробиологическое исследование мокроты [10] (посев мокроты на патологическую флору и чувствительность к антибиотикам):
Выявление бактериального агента и определение его чувствительности к антибиотикам. При наличии продуктивного кашля с гнойной мокротой, затяжном течении, подозрении на бактериальную суперинфекцию или при неэффективности эмпирической антибиотикотерапии. Не рекомендовано для рутинной диагностики неосложненного острого бронхита.
• ПЦР-диагностика респираторных вирусных инфекций (мазок из носоглотки/ротоглотки) [10,11]: идентификация вирусного возбудителя (грипп, парагрипп, РСВ, аденовирус, риновирус, коронавирус и др.). При тяжелом течении заболевания, для эпидемиологического надзора, или когда необходимо точное определение этиологии (например, для противовирусной терапии при гриппе). Не рекомендуется для рутинной диагностики.
• ИФА (иммуноферментный анализ) на Mycoplasma pneumoniae, Chlamydia pneumoniae [10,11]: выявление антител к атипичным возбудителям. При подозрении на атипичную инфекцию (затяжной кашель, неэффективность стандартной терапии).
• Микроскопия мокроты на БК (при подозрении на туберкулез) [10].
Инструментальные исследования:
Основные инструментальные исследования [1,3,11]: нет.
Дополнительные инструментальные исследования:
• Рентгенография органов грудной клетки (ОГК) [5,7,8]:
При остром бронхите рентгенограмма ОГК без патологических изменений или с усилением легочного рисунка. Рентгенография ОГК показана при наличии хотя бы одного из следующих признаков:
- лихорадка (температура >38°С) свыше 5 дней;
- одышка;
- кровохарканье;
- очаговые/крепитирующие хрипы при аускультации;
- тахикардия >100 уд/мин;
- изменение ментального статуса;
- возраст >75 лет.
• Спирометрия (функция внешнего дыхания) [5]:
Оценка функционального состояния бронхов и легких, выявление бронхиальной обструкции. Показана при затяжном кашле (более 3-х недель), подозрении на обструктивный синдром или для дифференциальной диагностики с другими заболеваниями дыхательных путей (например, бронхиальная астма, ХОБЛ).
Консультации профильных специалистов:
Консультация пульмонолога:
Показания:
- Затяжное течение кашля (более 3-х недель), не купирующееся на фоне стандартной терапии, особенно при наличии обструктивного синдрома.
- Рецидивирующие эпизоды острого бронхита;
- Подозрение на развитие осложнений (например, пневмония, плеврит, бронхоэктазы), требующих специализированного обследования и лечения;
- Наличие в анамнезе хронических заболеваний легких (например, ХОБЛ, бронхиальная астма, муковисцидоз), усугубляющихся на фоне острого бронхита;
- Необходимость проведения углубленной дифференциальной диагностики с другими заболеваниями легких (например, туберкулез, интерстициальные заболевания легких, рак легкого);
- Патологические изменения на рентгенограмме органов грудной клетки, требующие интерпретации и дальнейшей тактики;
- Наличие показаний к проведению спирометрии и/или бронхоскопии.
Цель консультации: Уточнение диагноза, коррекция терапии, разработка индивидуального плана ведения пациента, исключение хронической патологии легких или осложнений, требующих специализированного лечения.
Консультация инфекциониста:
Консультация кардиолога:
Консультация аллерголога-иммунолога:
Консультация оториноларинголога (ЛОР-врача):
Показания:
- Симптомы, указывающие на сопутствующие или осложняющие инфекции верхних дыхательных путей (синусит, отит, ларингит, фарингит, тонзиллит), не купирующиеся на фоне общей терапии;
- Длительная охриплость или осиплость голоса;
- Подозрение на стеноз гортани.
Цель консультации: Диагностика и лечение сопутствующей ЛОР-патологии, исключение причин кашля, связанных с верхними дыхательными путями.
Консультация инфекциониста:
Показания:
- Тяжелое течение заболевания, подозрение на специфические инфекции (например, коклюш, атипичные формы ОРВИ, грипп с осложнениями);
- Эпидемиологический анамнез, указывающий на контакт с особо опасными инфекциями;
- Неэффективность стандартной противовирусной или антибактериальной терапии;
- Наличие иммунодефицитных состояний у пациента.
Цель консультации: Уточнение этиологии заболевания, назначение специфической противоинфекционной терапии, оценка эпидемиологического риска.
Консультация кардиолога:
Показания:
- Появление или усугубление сердечно-сосудистых симптомов (например, одышка, боли в груди, аритмии) на фоне острого бронхита;
- Наличие в анамнезе тяжелой сердечно-сосудистой патологии (ИБС, ХСН, аритмии), требующей коррекции терапии в условиях инфекции;
- Отклонения на ЭКГ, требующие оценки.
Цель консультации: Оценка состояния сердечно-сосудистой системы, исключение кардиальных причин кашля или одышки, коррекция терапии сопутствующих сердечно-сосудистых заболеваний.
Консультация аллерголога-иммунолога:
Показания:
- Подозрение на аллергическую природу кашля или бронхоспазма;
- Наличие в анамнезе аллергических реакций или бронхиальной астмы;
- Рецидивирующие или затяжные бронхиты без очевидной инфекционной этиологии.
Цель консультации: Дифференциальная диагностика с аллергическими заболеваниями, назначение соответствующей терапии, оценка иммунного статуса.
Алгоритм диагностики:
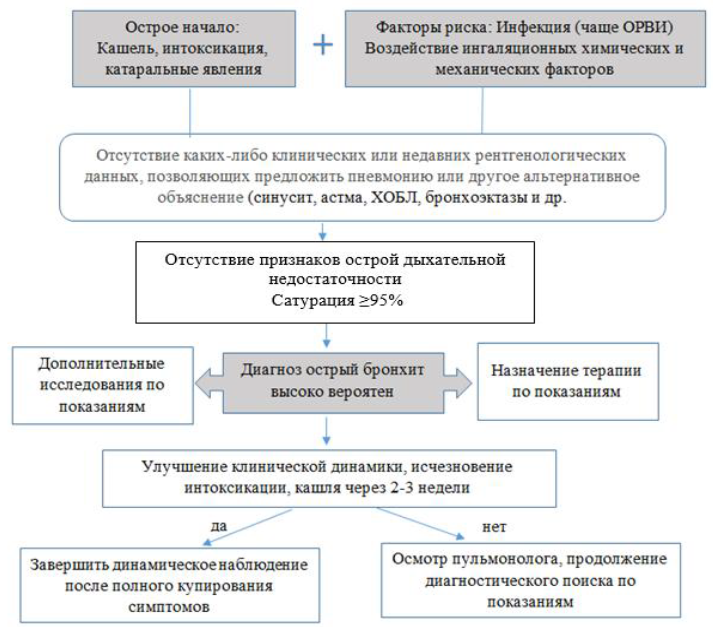
Алгоритм диагностики:

Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований
[5,6,11].
|
Диагноз
|
Обоснование для диф.диагностики | Обследования | Критерии исключения |
| Пневмония |
Фебрильная лихорадка свыше ≥ 38,0
Озноб, боль в груди.
Укорочение перкуторного звука, бронхиальное дыхание, крепитация, влажные хрипы.
Тахикардия > 100 в мин .
Дыхательная недостаточность, ЧДД >24 в мин, снижение сатурации O2< 95%
|
Рентгенография, ОАК, СРБ. (см. клинический протокол «Внебольничная пневмония»). |
Наличие клинических и рентгенологических признаков легочной инфильтрации.
Признаки дыхательной недостаточности
Повышение СРБ более 40 мг/л
|
| Бронхиальная астма |
Аллергоанамнез
Приступообразный кашель
Наличие сопутствующих аллергических заболеваний (атопический дерматит, аллергический ринит, проявления пищевой и лекарственной аллергии).
|
Общий анализ крови
Исследование общего IgE в крови.
Спирометрия с бронхолитическим тестом.
Пикфлоуметрия
|
Общий анализ крови (эозинофилия).
Высокий уровень общего IgE в крови.
Спирометрия (признаки бронхообструкции, положительный бронхолитический тест).
Пикфлоуметрия (суточный размах больше 20%).
|
| ТЭЛА |
В анамнезе тромбозы или факторы риска тромбофилии.
Клинические признаки тромбоза вен нижних конечностей.
Приступообразный кашель, одышка
|
Д-димер
ЭХО-КГ
УЗИ вен нижних конечностей
|
Повышение уровня д-димера.
На ЭХО-КГ признаки перегрузки правых отделов сердца, повышение РСДЛА выше 30 мм рт ст.
Признаки венозных тромбов на УЗИ.
|
| Туберкулез | Затяжной кашель (более 3-х недель). Контакт с больным туберкулезом, либо указание в анамнезе на перенесенный туберкулез. |
Рентгенография,
КТ ОГК,
Мокрота на МБТ, Gene-Xpert
|
Обнаружение бацилл Коха в мокроте.
Положительный результат Gene-Xpert.
На рентгенографии или КТ инфильтративные или очаговые изменения, характерные для туберкулеза.
|
| Поражение легких при COVID-19 | Высокая лихорадка, кашель малопродуктивный, одышка, выраженная слабость и потливость. Острое начало заболевания, явный контакт с больным коронавирусной инфекции. |
КТ ОГК
Мокрота, мазок из носоглотки и задней стенки глотки на определение РНК SARS-CoV-2 методом ПЦР или экспресс-методом
|
Положительный ПЦР-тест SARS-CoV-2.
КТ картина полисегментарного периферического поражения в виде: «матового стекла», смешанного альвеолярно-интерстициального уплотнения.
|
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ
Немедикаментозное лечение [6,12-17]
Режим: пациентам рекомендуется щадящий режим в течение острого периода заболевания (до нормализации температуры тела и уменьшения интоксикации). Важно избегать чрезмерных физических нагрузок, особенно при наличии лихорадки. Режим включает ограничение контактов для предотвращения распространения инфекции.
Питьевой режим:
Обильное теплое питье: рекомендуется с целью детоксикации организма, увлажнению слизистых оболочек дыхательных путей и разжижению мокроты, облегчая ее отхождение, употребление большого количества теплой жидкости (расчет 20-30 мл/кг в сутки, при отсутствии противопоказаний со стороны сердечно-сосудистой и мочевыделительной систем).
Лечебное питание / Диетотерапия:
Питание должно быть легкоусвояемым, полноценным, с достаточным содержанием витаминов и микроэлементов. Избегать: Острой, жирной, жареной, соленой пищи, продуктов, раздражающих слизистые оболочки.
Средства растительного происхождения (отхаркивающие) могут применяться при малопродуктивном кашле, в том числе у беременных [12-17].
Лечебная физкультура (ЛФК) / Дыхательная гимнастика:
Рекомендуется в период выздоровления, после стихания острых явлений и нормализации температуры тела. Виды упражнений: Дыхательные упражнения, направленные на улучшение вентиляции легких, дренаж бронхов и укрепление дыхательной мускулатуры. Примеры: глубокое медленное дыхание, упражнения на выдох, откашливание.
Медикаментозное лечение [18-32]:
Основные лекарственные средства: нет.
Дополнительные лекарственные средства:
Медикаментозная терапия проводится симптоматически по показаниям.
Основные лекарственные средства: нет.
Дополнительные лекарственные средства:
Медикаментозная терапия проводится симптоматически по показаниям.
- Нестероидные противовоспалительные средства (НПВС) применяются с противовоспалительной, жаропонижающей целью.
- Мукорегулирующие средства назначаются при затрудненном отхождении мокроты для улучшения дренажа [18,19,20].
- Противокашлевые средства назначаются только при сухом, мучительном кашле, нарушающем сон и качество жизни. [21,22]
- Антибактериальная терапия не показана, учитывая высокий удельный вес бронхитов вирусной этиологии. Возможно назначение при наличии признаков бактериальной инфекции (лихорадка более 5 дней, гнойная мокрота, наличие активных хронических очагов инфекции – см. соответствующие клинические протоколы). При наличии показаний предпочтительны группы пероральных аминопенициллинов, макролидов, цефалоспоринов [23-32].
Дополнительные лекарственные средства:
Хирургическое лечение: нет.
Дополнительные лекарственные средства:
|
Фармакотерапевтическая группа
|
Международное непатентованное наименование лекарственного средства | Способ применения | Уровень доказательности |
| НПВС |
Ибупрофен
|
Внутрь, по 200-400 мг до 3-4 раз в сутки. Максимальная суточная доза 1.2 г Курс до 4 дней. | С |
|
Парацетамол
|
Внутрь, по 500-1000 мг до 4 раз в сутки. Максимальная суточная доза 4 г
Курс до 4 дней
|
С | |
| Мукорегулирующие средства |
Амброксол
|
Внутрь, 30 мг 3 раза в сутки, или ингаляционно раствор 7,5 мг/мл по 2-3 мл 1-2 раза в день.
Курс – 5-7 дней
|
С |
|
Ацетилцистеин
|
Внутрь, 200 мг 2-3 раза в сутки, или 600 мг 1 раз в сутки, или ингаляционно раствор 100 мг/мл по 1,5-3 мл 1-2 раза в день.
Курс – 5-7 дней
|
С | |
|
Карбоцистеин
|
Внутрь, 250-750 мг 3 раза в сутки.
Курс – 5-7 дней
|
С | |
|
Антибиотики полусинтетические пенициллины
|
Амоксициллин |
Таб. 500 мг,
1 таб. 3 раза в день,
Перорально.
Курс – 4-5 дней
|
В |
| Амоксициллин и ингибитор бета-лактамазы |
Амоксициллин/
клавуланат
|
Таб. 825/175,
1 таб. 2 раза в день, перорально
Курс – 4-5 дней
|
В |
|
Макролиды
|
Азитромицин |
Таб. 500 мг,
1 таб. 1 раз в день, перорально.
Курс – 3 дня.
|
В |
| Противокашлевые средства |
Бутамират
|
Сироп 1,5 мг/1 мл 100 мл. По 15 мл 3-4 раза в сутки.
Таблетки 20, 50 мг. Таб.20 мг 2-3 раза в день, 50 мг 1 раз в день.
Курс – 5-7 дней
|
С |
|
Леводропропизин
|
Сироп 30 мг/5 мл, 120 мл по 60 мг 10 мл по 1-3 раза в день с интервалом не менее 6 часов между дозами. Курс – 4-5 дней | С |
Хирургическое лечение: нет.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ: нет.
Дальнейшее ведение [6,12,33,34]:
Дальнейшее ведение [6,12,33,34]:
Дальнейшее ведение пациентов с острым бронхитом направлено на контроль за динамикой заболевания, своевременное выявление и лечение возможных осложнений (присоединение вторичной инфекции), а также на профилактику повторных эпизодов острого бронхита. Тактика ведения и кратность осмотров зависит от клинической ситуации. С профилактической целью для групп риска рекомендована вакцинация против гриппа, пневмококка, гемофильной палочки. Кроме того, рекомендуется: избегать переохлаждения, контакта с больными ОРВИ, курения, воздействия раздражающих веществ; проводить санацию хронических очагов инфекции, соблюдать здоровый образ жизни, сбалансированное питание, достаточное употребление жидкости, регулярные физические упражнения, закаливание.
Индикаторы эффективности лечения и безопасности:
• полное купирование клинических симптомов;
• нормализация лабораторных показателей (при наличии).
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ: нет.
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2023
- 1) Smith MP, Lown M, Singh S, Ireland B, Hill AT, Linder JA, Irwin RS; CHEST Expert Cough Panel. Acute Cough Due to Acute Bronchitis in Immunocompetent Adult Outpatients: CHEST Expert Panel Report. Chest. 2020 May;157(5):1256-1265. doi: 10.1016/j.chest.2020.01.044. Epub 2020 Feb 21. PMID: 32092323; PMCID: PMC8173775. 2) Schubert N, Kühlein T, Burggraf L. The conceptualization of acute bronchitis in general practice - a fuzzy problem with consequences? A qualitative study in primary care. BMC Prim Care. 2023 Apr 6;24(1):92. doi: 10.1186/s12875-023-02039-z. PMID: 37024785; PMCID: PMC10080804. 3) Clinical Practice Guideline for Treatment of Acute Bronchitis. Medical Associates. 2020 September 22; Доступно по адресу: https://www.scribd.com/document/477016662/Treatment-of-Acute-Bronchitis 4) Kinkade S, Long NA. Acute Bronchitis. Am Fam Physician. 2016 Oct 1;94(7):560-565. PMID: 27929206. 5) Singh A, Avula A, Zahn E. Acute Bronchitis. 2023 Jul 13. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023 Jan–. PMID: 28846312. 6) Mulhem E, Patalinghug E, Eraqi H. Acute Bronchitis: Rapid Evidence Review. Am Fam Physician. 2025 Mar;111(3):214-217. PMID: 40106287. 7) Ebell MH, Merenstein DJ, Barrett B, Bentivegna M, Hulme C, Hamer C, Walters S, Sabry A, Barlow S. Acute cough in outpatients: what causes it, how long does it last, and how severe is it for different viruses and bacteria? Clin Microbiol Infect. 2024 Dec;30(12):1569-1575. doi: 10.1016/j.cmi.2024.06.031. Epub 2024 Jul 6. Erratum in: Clin Microbiol Infect. 2025 Jan;31(1):142. doi: 10.1016/j.cmi.2024.09.013. PMID: 38977076. 8) BMJ Best Practice. Acute bronchitis - Symptoms, diagnosis and treatment. Last reviewed: May 2022 (Updated). Available at: https://bestpractice.bmj.com/topics/en-gb/135 . 9) Lai K, Shen H, Zhou X, Qiu Z, Cai S, Huang K, Wang Q, Wang C, Lin J, Hao C, Kong L, Zhang S, Chen Y, Luo W, Jiang M, Xie J, Zhong N. Clinical Practice Guidelines for Diagnosis and Management of Cough Chinese Thoracic Society (CTS) Asthma Consortium. J Thorac Dis 2018;10(11):6314-6351. doi: 10.21037/jtd.2018.09.153. 10) Cavallazzi R, Ramirez JA. How and when to manage respiratory infections out of hospital. Eur Respir Rev. 2022 Oct 19;31(166):220092. doi: 10.1183/16000617.0092-2022. PMID: 36261157; PMCID: PMC9724804. 11) Shalabi, M.A., Gazzaz, A., Alkhazal, A., Sanad, K., Albahrani, M., Alghamdi, A.M., Almuslim, S.M., Alsaad, A.M., Alotaibi, J., Alogla, S.A., & Hassan, M. Management of Acute Bronchitis in Adults: Recent Trends and Practices. JOURNAL OF HEALTHCARE SCIENCES. Volume 2 Issue 6 2022, Article ID: JOHS2022000447. e-ISSN: 1658-8967. Доступно по адресу: https://www.johs.com.sa/admin/public/uploads/187/60_pdf.pdf 12) P. Kardos, Q. T. Dinh, K.-H. Fuchs, A. Gillissen, L. Klimek, M. Koehler, H. Sitter, H. Worth. Guidelines of the German Respiratory Society for Diagnosis and Treatment of Adults Suffering from Acute, Subacute and Chronic Cough. S2k-Leitlinie der Deutschen Gesellschaft für Pneumologie und Beatmungsmedizin zur Diagnostik und Therapie von erwachsenen Patienten mit Husten. AWMF-Register-Nr.: 020-003. Доступно по адресу: https://register.awmf.org/assets/guidelines/020-003l_S2k_Diagnostik-Therapie-erwachsene-Patienten-mit-Husten_2019-12.pdf 13) Kardos P, Bittner CB, Seibel J, Abramov-Sommariva D, Birring SS. Effectiveness and tolerability of the thyme/ivy herbal fluid extract BNO 1200 for the treatment of acute cough: an observational pharmacy-based study. Curr Med Res Opin. 2021 Oct;37(10):1837-1844. doi: 10.1080/03007995.2021.1960493. Epub 2021 Aug 13. PMID: 34340607. 14) Ralph Mösges, Esther Raskopf, Andreas Völp. Responder rates in patients with acute cough treated with ivy leaves dry extract clearly exceed placebo response. European Respiratory Journal 2023 62: PA4388; DOI: 10.1183/13993003.congress-2023.PA4388. 15) Kemmerich B. Evaluation of efficacy and tolerability of a fixed combination of dry extracts of thyme herb and primrose root in adults suffering from acute bronchitis with productive cough. A prospective, double-blind, placebo-controlled multicentre clinical trial. Arzneimittelforschung. 2007;57(9):607-15. doi: 10.1055/s-0031-1296656. PMID: 17966760. 16) Sierocinski E, Holzinger F, Chenot JF. Ivy leaf (Hedera helix) for acute upper respiratory tract infections: an updated systematic review. Eur J Clin Pharmacol. 2021 Aug;77(8):1113-1122. doi: 10.1007/s00228-021-03090-4. Epub 2021 Feb 1. PMID: 33523253; PMCID: PMC8275562 17) Kardos P, de Zeeuw J, Trompetter I, Braun S, Ilieva Y. Efficacy and Safety of a Single Ivy Extract Versus Two Herbal Extract Combinations in Patients with Acute Bronchitis: A Multi-Center, Randomized, Open-Label Clinical Trial. Pharmaceuticals (Basel). 2025 May 20;18(5):754. doi: 10.3390/ph18050754. PMID: 40430571; PMCID: PMC12114782. 18) Food and Drug Administration. FDA drug safety communication: FDA requires labeling changes for prescription opioid cough and cold medicines to limit their use to adults 18 years and older. January 2018. Доступно по адресу: https://www.fda.gov/files/drugs/published/Drug-Safety-Communication--Opioid-Cough-and-Cold-Meds.pdf 19) Smith SM, Schroeder K, Fahey T. Over-the-counter (OTC) medications for acute cough in children and adults in community settings. Cochrane Database Syst Rev. 2014 Nov 24;2014(11):CD001831. doi: 10.1002/14651858.CD001831.pub5. PMID: 25420096; PMCID: PMC7061814. 20) Kardos P, Dinh QT, Fuchs KH, Gillissen A, Klimek L, Koehler M, Sitter H, Worth H. German Respiratory Society guidelines for diagnosis and treatment of adults suffering from acute, subacute and chronic cough. Respir Med. 2020 Aug-Sep;170:105939. doi: 10.1016/j.rmed.2020.105939. Epub 2020 Apr 25. PMID: 32843157. 21) Lower respiratory tract infections: Acute cough, Bronchitis. Nottinghamshire Area Prescribing Comittie. V2.2, 2022. Доступно по адресу: https://www.nottsapc.nhs.uk/media/asaptqoc/acute-coug-bronch.pdf 22) Olha Alifer. Levodropropizine for cough treatment in adults: a randomized controlled trial. Psychosomatic Medicine and General Practice. Vol 3 No 3 (2018), e030361 23) Morice A, Kardos P. Comprehensive evidence-based review on European antitussives. BMJ Open Respir Res. 2016 Aug 5;3(1):e000137. doi: 10.1136/bmjresp-2016-000137. PMID: 27547407; PMCID: PMC4985807. 24) Tonkin-Crine SK, Tan PS, van Hecke O, Wang K, Roberts NW, McCullough A, Hansen MP, Butler CC, Del Mar CB. Clinician-targeted interventions to influence antibiotic prescribing behaviour for acute respiratory infections in primary care: an overview of systematic reviews. Cochrane Database Syst Rev. 2017 Sep 7;9(9):CD012252. doi: 10.1002/14651858.CD012252.pub2. PMID: 28881002; PMCID: PMC6483738. 25) Smith SM, Fahey T, Smucny J, Becker LA. Antibiotics for acute bronchitis. Cochrane Database Syst Rev. 2017 Jun 19;6(6):CD000245. doi: 10.1002/14651858.CD000245.pub4. PMID: 28626858; PMCID: PMC6481481. 26) Killeen BM, Wolfson AB. Antibiotics for Acute Bronchitis. Am Fam Physician. 2020 Nov 1;102(9):Online. PMID: 33118784. 27) National Institute for Health and Care Excellence. Cough (acute): antimicrobial prescribing. England: NICE; NICE guideline [NG120] 2019 Feb 7. ISBN: 978-1-4731-3263-4. 28) Summary of antimicrobial prescribing guidance – managing common infections (August 2021). NICE. Approved by APC Jan 2022. 29) Morley VJ, Firgens EPC, Vanderbilt RR, Zhou Y, Zook M, Read AF, MacGeorge EL. Factors associated with antibiotic prescribing for acute bronchitis at a university health center. BMC Infect Dis. 2020 Feb 26;20(1):177. doi: 10.1186/s12879-020-4825-2. PMID: 32102652; PMCID: PMC7045376. 30) Xingrong S, Rui F, Jing C, Jing C, Oliver I, Lambert H, Wang D. Relationships Between Diagnosis, Bacterial Isolation, and Antibiotic Prescription in Out Patients With Respiratory Tract Infection Symptoms in Rural Anhui, China. Front Public Health. 2022 Feb 9;10:810348. doi: 10.3389/fpubh.2022.810348. PMID: 35223737; PMCID: PMC8864097. 31) Taylor A, Zerfas I, Le C, D'Amico F, Heath FR, Baumgartner M. Treatment of Acute Bronchitis and its Impact on Return Emergency Department Visits. J Emerg Med. 2022 Jul;63(1):10-16. doi: 10.1016/j.jemermed.2022.01.020. Epub 2022 Aug 3. PMID: 35933264. 32) Lee RA, Centor RM, Humphrey LL, Jokela JA, Andrews R, Qaseem A; Scientific Medical Policy Committee of the American College of Physicians; Akl EA, Bledsoe TA, Forciea MA, Haeme R, Kansagara DL, Marcucci M, Miller MC, Obley AJ. Appropriate Use of Short-Course Antibiotics in Common Infections: Best Practice Advice From the American College of Physicians. Ann Intern Med. 2021 Jun;174(6):822-827. doi: 10.7326/M20-7355. Epub 2021 Apr 6. PMID: 33819054. 33) Kobayashi M, Leidner AJ, Gierke R, Xing W, Accorsi E, Moro P, Kamboj M, Kuchel GA, Schechter R, Loehr J, Cohen AL. Expanded Recommendations for Use of Pneumococcal Conjugate Vaccines Among Adults Aged ≥50 Years: Recommendations of the Advisory Committee on Immunization Practices - United States, 2024. MMWR Morb Mortal Wkly Rep. 2025 Jan 9;74(1):1-8. doi: 10.15585/mmwr.mm7401a1. PMID: 39773952; PMCID: PMC11709131. 34) Ma J, Mena M, Mandania RA, Ghosh A, Dodoo C, Dwivedi AK, Mukherjee D. Associations between Combined Influenza and Pneumococcal Pneumonia Vaccination and Cardiovascular Outcomes. Cardiology. 2021;146(6):772-780. doi: 10.1159/000519469. Epub 2021 Sep 14. PMID: 34521082.
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков:
1) Латыпова Наталья Александровна – доктор медицинских наук, директор НИИ респираторной медицины НАО «Медицинский университет Астана», главный внештатный взрослый пульмонолог Министерства здравоохранения Республики Казахстан.
2) Айнабекова Баян Алькеновна – доктор медицинских наук, профессор, заведующая кафедрой внутренних болезней №2 НАО «Медицинский университет Астана».
3) Гаркалов Константин Анатольевич – кандидат медицинских наук, заместитель директора НИИ респираторной медицины НАО «Медицинский университет Астана».
4) Кошерова Бахыт Нургалиевна – доктор медицинских наук, Председатель Правления - Ректор НАО «Карагандинский медицинский университет», главный внештатный взрослый инфекционист Министерства здравоохранения Республики Казахстан.
5) Ибраева Лязат Катаевна – доктор медицинских наук, профессор кафедры внутренних болезней НАО «Карагандинский медицинский университет».
6) Ахмадьяр Нуржамал Садыровна – клинический фармаколог, доктор медицинских наук, профессор, заведующая кафедрой клинической фармакологии НАО «Медицинский университет Астана».
7) Камалбекова Гульнара Маратовна – PhD, главный научный сотрудник НИИ респираторной медицины НАО «Медицинский университет Астана».
8) Смагулова Зауреш Кадырбековна – кандидат медицинских наук, ассоциированный профессор, профессор кафедры инфекционных болезней и фтизиатрии, главный научный сотрудник НИИ респираторной медицины НАО «Медицинский университет Астана».
9) Есетова Гульстан Утегеновна – кандидат медицинских наук, заведующая кафедрой пульмонологии НАО «Казахский национальный медицинский университет имени С.Д. Асфендиярова».
10) Хощанов Ержан Ерланович – магистр медицины, ассистент кафедры внутренних болезней №2 НАО «Медицинский университет Астана».
Указание на отсутствие конфликта интересов: нет.
Рецензенты:
1) Бакенова Роза Агубаевна – доктор медицинских наук, ассоциированный профессор, врач высшей категории, главный терапевт, пульмонолог РГП «Больница Медицинского Центра Управления делами Президента Республики Казахстан» на ПХВ.
2) Касенова Сауле Лайыковна – доктор медицинских наук, профессор кафедры постдипломного образования АО «Научно-исследовательский институт кардиологии и внутренних болезней», главный внештатный пульмонолог Управление общественного здравоохранения города Алматы.
Условия пересмотра протокола: пересмотр не реже 1 раза в 5 лет и не чаще 1 раза в 3 года при наличии новых методов диагностики и лечения с уровнем доказательности.
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.