Ожирение у взрослых
 Версия: Клинические протоколы МЗ РК - 2023 (Казахстан)
Версия: Клинические протоколы МЗ РК - 2023 (Казахстан)
Другие формы ожирения (E66.8), Крайняя степень ожирения, сопровождаемая альвеолярной гиповентиляцией (E66.2), Ожирение (E66), Ожирение неуточненное (E66.9), Ожирение, вызванное приемом лекарственных средств (E66.1), Ожирение, обусловленное избыточным поступлением энергетических ресурсов (E66.0)
Эндокринология
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «07» декабря 2023 года
Протокол №196
КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
ОЖИРЕНИЕ У ВЗРОСЛЫХ
Ожирение – это сложное хроническое заболевание, которое характеризуется избыточным накоплением жировой ткани в организме, представляющим угрозу здоровью, и являющееся основным фактором риска ряда других хронических заболеваний. Ожирение функционально определяется как индекс массы тела, превышающий 30 кг/м2 [2].
Индекс массы тела – используется для диагностики избыточной массы тела и ожирения, а также для оценки его степени (масса тела в килограммах, деленная на квадрат роста в метрах, кг/м2).
Морбидное ожирение – это ожирение при индексе массы тела равном 40 кг/м2 и более или при более или равном 35 кг/м2, но при наличии патологии, вызванной ожирением [3].
Код(ы) МКБ-10:
Сокращения, используемые в протоколе:
Категория пациентов: взрослые.
Шкала уровня доказательности:
Оксфордская система «доказательной медицины» [1].
Степени рекомендаций
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10:
|
Код
|
Название |
|
Е66.0
|
Ожирение, обусловленное избыточным поступлением энергетических ресурсов. |
|
Е66.1
|
Ожирение, вызванное приемом лекарственных средств. |
| Е66.2 | Крайняя степень ожирения, сопровождаемая альвеолярной гиповентиляцией |
| Е66.8 | Другие формы ожирения |
| Е66.9 | Ожирение неуточненное |
Дата разработки/пересмотра протокола: 2013 год (пересмотр 2017 г./2023 г.).
Сокращения, используемые в протоколе:
|
АГ
|
– артериальная гипертензия; |
| АД | – артериальное давление; |
| АКТГ | – андренокортикотропный гормон; |
| АЛТ | – аланинаминотрансфераза; |
| АСТ | – аспартатаминотрансфераза; |
|
ВОП
|
– врач общей практики; |
| ГПП-1 | – аналог глюкагоноподобного пептида-1; |
| ДАД | – диастолическое артериальное давление; |
| ИМТ | – индекс массы тела; |
| КТ | – компьютерная томография; |
|
ЛПВП
|
– липопротеиды высокой плотности; |
| ЛГ | – лютеинизирующий гормон; |
| ЛПНП | – липопротеиды низкой плотности; |
| МРТ | – магнитно-резонансная томография; |
| МТ | – масса тела; |
|
НАЖБП
|
– неалкогольная жировая болезнь печени; |
| ОТ | – окружность талии; |
| РК | – Республика Казахстан; |
| РКИ | – рандомизированные клинические испытания; |
|
САД
|
– систолическое артериальное давление; |
| СД | – сахарный диабет; |
| ССЗ | – сердечно-сосудистые заболевания; |
| ТТГ | – тиреотропный гормон; |
| Т4 св. | – тироксин свободный; |
|
УЗИ
|
– ультразвуковое исследование; |
| ФР | – факторы риска; |
| ФСГ | – фолликулстимулирующий гормон; |
| ХГЧ | – хорионический гонадотропин человека; |
| HbA1c | – гликированный гемоглобин. |
Пользователи протокола: эндокринологи, диетологи, врачи общей практики, терапевты, кардиологи, гинекологи, хирурги.
Категория пациентов: взрослые.
Шкала уровня доказательности:
Оксфордская система «доказательной медицины» [1].
|
Уровень
|
Терапия/Профилактика. Этиология/Риск |
|
1а
|
Систематические Обзоры (мета-анализы) рандомизированных клинических испытаний (РКИ) |
|
1b
|
Отдельные РКИ |
|
1c
|
Серия случаев «all-or-noneresults» (Все или нет результатов) |
|
2а
|
Систематические обзоры (с однородностью) Когортных Исследований |
|
2b
|
Отдельные когортные испытания (включая низко-качественные РКИ, например, <80% follow-up) |
|
2с
|
Отчеты по исследованиям. Экологические исследования |
|
3а
|
Систематические обзоры (с однородностью) исследований «Случай-контроль» |
|
3b
|
Отдельные исследования «Случай-контроль» |
|
4
|
Серии случаев (и низкокачественные когортные и исследования «случай-контроль») |
|
5
|
Мнение экспертов без точной критической оценки или основанный на физиологии и других принципах |
Степени рекомендаций
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
|
D
|
Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Классификация
Классификация
Таблица 1. Классификация ожирения по индексу массы тела [4]
|
Типы массы тела
|
ИМТ (кг/м2) для европеоидной популяции | ИМТ (кг/м2) для азиатской популяции | Риск сопутствующих заболеваний |
| Нормальная масса тела | 18,5–24,9 | 18,5–22,9 | Средний для популяции |
| Избыточная масса тела | 25,0–29,9 | 23,0–27,4 | Повышенный |
| Ожирение I степени | 30,0–34,9 | 27,5–32,4 | Высокий |
| Ожирение II степени | 35,0–39,9 | 32,5–37,4 | Очень высокий |
| Ожирение III степени | Более 40,0 | Более 37,5 | Чрезвычайно высокий |
Таблица 2. Окружность талии: показатели абдоминального ожирения с учетом этнических различий[ 5].
|
Популяция
|
Мужчины | Женщины |
| Европейская | ≥80 см | |
| Кавказская |
≥94 см (повышенный риск)
≥102 см (еще более высокий риск)
|
≥80 см (повышенный риск)
≥88 см (еще более высокий риск)
|
| США, Канада и Европа |
≥102 см
|
≥88 см |
| Азия (включая Японию) |
≥90 см
|
≥80 см |
| Япония |
≥90 см
|
≥85 см |
| Китай |
≥85 см
|
≥80 см |
| Ближний Восток, Средиземноморье и страны Африки к югу от Сахары |
≥94 см
|
≥80 см |
| Этнические жители Центральной и Южной Америки |
≥90 см
|
≥80 см |
| *Соотношение талии к росту, равное 0,5, может быть упрощенным порогом, общим для всех этнических групп. Это также может быть лучшим инструментом скрининга кардиометаболического риска, чем ИМТ. | ||
Люди с южноазиатским, китайским, другим азиатским, ближневосточным, чернокожим африканским или афрокарибским происхождением склонны к центральному ожирению, и их кардиометаболический риск возникает при более низком ИМТ, поэтому в качестве практической меры избыточной массы тела и ожирения следует использовать более низкие пороговые значения ИМТ[6].
С осторожностью интерпретировать ИМТ у взрослых с развитой мышечной массой, поскольку он может быть менее точным показателем центральной жировой массы в этой группе[6].
С осторожностью интерпретировать ИМТ у людей в возрасте 65 лет и старше, принимая во внимание сопутствующие заболевания, состояния, которые могут повлиять на функциональные возможности, и возможный защитный эффект от несколько более высокого ИМТ в пожилом возрасте[6].
Эдмонтонская система определения ожирения [2].
Эта 5-ступенчатая система классификации ожирения учитывает метаболические, физические и психологические параметры для определения оптимального лечения ожирения. В популяционных исследованиях было показано, что он является лучшим предиктором смертности от всех причин по сравнению только с измерениями ИМТ или окружности талии.
Стадия 0.
Отсутствие явных факторов риска, отсутствие физических симптомов, функциональных ограничений и/или ухудшения самочувствия.
Стадия 1.
Наличие субклинических факторов риска, связанных с ожирением, легкие физические симптомы, легкая психопатология, легкие функциональные ограничения и/или легкое ухудшение самочувствия.
Любое из следующего: глюкоза ≥ 5,6 ммоль/л; холестерин ≥ 5,2 ммоль/л; триглицериды ≥ 1,7 ммоль/л; ЛПВП ≤ 1,6 ммоль/л; ЛПНП ≥ 3,3 ммоль/л; САД ≥ 130 мм рт.ст.; ДАД ≥ 85 мм рт.ст.
Стадия 2.
Наличие установленного хронического заболевания, связанного с ожирением, умеренная психопатология, умеренные функциональные ограничения и/или ухудшение самочувствия.
Любое из следующего: глюкоза ≥ 6,9 ммоль/л; диагностированный диабет 2 типа или прием лекарств от сахарного диабета (СД) 2 типа; холестерин ≥ 6,2 ммоль/л; диагностированная гиперхолестеринемия; триглицериды ≥ 2,2 ммоль/л; ЛПВП ≤ 1,0 ммоль/л; ЛПНП ≥ 4,1 ммоль/л; диагностированная гиперлипидемия или прием лекарств от гиперлипидемии; САД ≥ 140 мм рт. ст.; ДАД ≥ 90 мм рт. апноэ во сне; подагра; артрит; беспокойство; атеросклероз; жировой гепатоз; депрессия.
Прием лекарств от застойной сердечной недостаточности; препаратов для разжижения крови; депрессия.
Стадия 3.
Установленное повреждение органов-мишеней, значительная психопатология, значительные функциональные ограничения и/или ухудшение самочувствия.
Любое из следующего: стенокардия; сердечный приступ; сердечная недостаточность; тромбоз; ишемическая болезнь сердца; ишемическая обструктивная болезнь легких; одышка; одышка при физической нагрузке; шунтирование коронарных артерий; инсульт.
Стадия 4.
Тяжелая (потенциально терминальная стадия) инвалидности из-за хронических заболеваний, связанных с ожирением, тяжелая инвалидизирующая психопатология, серьезные функциональные ограничения и/или серьезное ухудшение самочувствия. Установленное поражение органов-мишеней.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Роль стигматизации заболевания ожирения. Формулировка «Люди прежде всего» признает потенциальную опасность обращения к людям или навешивания ярлыков на них из - за заболевания. Таким образом, «Пациент/человек с предожирением или ожирением» или «Пациенты/люди, живущие с избыточной массой тела или с ожирением» являются предпочтительнее «Ожиревшего пациента».
Предпочтительными терминами являются: масса тела, перевес, нездоровый/ая вес/масса тела, избыточный вес/масса тела, индекс массы тела, страдает ожирением.
NB! Нежелательные термины: Патологическое ожирение, тучный, жир, тяжесть, большой размер.
Врачам и медицинским сестрам может потребоваться обучение во избежание стигматизации и обеспечения благоприятной среды. Поэтому используйте для сбора анамнеза и жалоб правило 5С.
Люди, живущие с ожирением, могут иметь негативные чувства или предыдущий опыт в отношении своей массы тела.
Врачам и медицинским сестрам может потребоваться обучение во избежание стигматизации и обеспечения благоприятной среды. Поэтому используйте для сбора анамнеза и жалоб правило 5С.
Правило 5С [9]:
Спрашивайте – попросите разрешения начать обсуждение массы тела пациента; определите степень его готовности к изменениям и переменам
Соизмеряйте – определите степень ожирения и стадию заболевания; соизмеряйте факторы, способствующие снижению массы тела, трудности и барьеры
Советуйте – проконсультируйте пациента насчет рисков, связанных с ожирением
Согласуйте - с пациентом реалистичные ожидания по снижению массы тела, сосредоточьтесь на поведенческих целях и пользе для здоровья, согласуйте план лечения
Способствуйте – поработайте с факторами, способствующими снижению массы тела, и с барьерами, препятствующими ему; обеспечьте пациента образовательными материалами и ресурсами; обратитесь к соответствующему специалисту здравоохранения; наметьте план действий.
Жалобы:
- избыточная масса тела;
- повышение АД;
- одышка при физической нагрузке;
- храп во сне;
- повышенное потоотделение;
- нарушения менструального цикла – у женщин (исключение беременности путем определения уровня ХГЧ в крови);
- сниженное либидо, эректильная дисфункция, гинекомастия у мужчин.
Анамнез:
- изменения массы тела за последние 2 года;
- пищевые привычки, физическая активность;
- прием лекарственных средств (данная информация необходима для ранней диагностики избыточной массы тела, подбора адекватной тактики лечения): кортикостероиды, антипсихотические препараты, антидепрессанты, оральные контрацептивы, пероральные сахаропонижающие препараты);
- ранние заболевания сердечно-сосудистой системы (инфаркт миокарда или внезапная смерть отца или других родственников первой линии мужского пола ≤ 55 лет, или матери или других родственниц первой линии женского пола ≤ 65 лет);
- выявить и оценить влияние заболеваний, связанных с ожирением (сахарный диабет, артериальная гипертензия, дислипидемия, сердечно-сосудистые заболевания, респираторная и суставная патология, неалкогольное жировое заболевание печени, расстройства сна и др).
Диагностический алгоритм
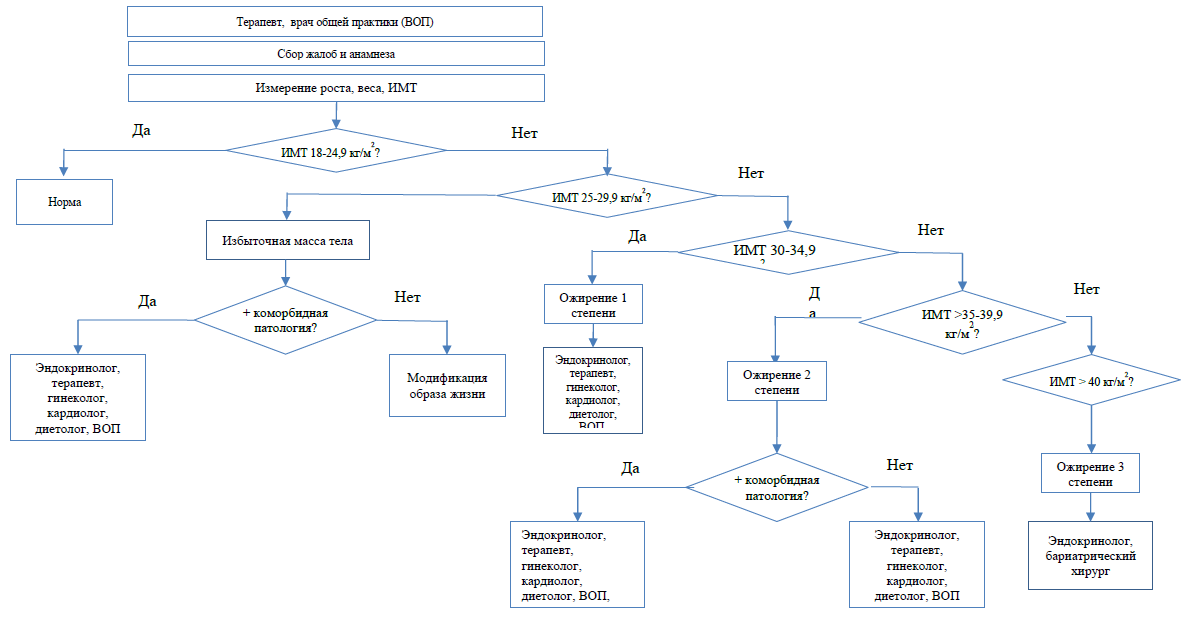
Диагностические критерии [7,9]
Жалобы:
- избыточная масса тела;
- повышение АД;
- одышка при физической нагрузке;
- храп во сне;
- повышенное потоотделение;
- нарушения менструального цикла – у женщин (исключение беременности путем определения уровня ХГЧ в крови);
- сниженное либидо, эректильная дисфункция, гинекомастия у мужчин.
Анамнез:
- изменения массы тела за последние 2 года;
- пищевые привычки, физическая активность;
- прием лекарственных средств (данная информация необходима для ранней диагностики избыточной массы тела, подбора адекватной тактики лечения): кортикостероиды, антипсихотические препараты, антидепрессанты, оральные контрацептивы, пероральные сахаропонижающие препараты);
- ранние заболевания сердечно-сосудистой системы (инфаркт миокарда или внезапная смерть отца или других родственников первой линии мужского пола ≤ 55 лет, или матери или других родственниц первой линии женского пола ≤ 65 лет);
- выявить и оценить влияние заболеваний, связанных с ожирением (сахарный диабет, артериальная гипертензия, дислипидемия, сердечно-сосудистые заболевания, респираторная и суставная патология, неалкогольное жировое заболевание печени, расстройства сна и др).
Физикальное обследование
Общий физический осмотр [7- 9]:
1) Рост, вес, рассчитать ИМТ;
2) измерить объем талии, бедер, рассчитать соотношение ОТ/ОБ;
3) измерить АД;
4) осмотреть на предмет наличия папиллярно-пигментной дистрофии кожи (acanthosis nigricans) как признака инсулинорезистентности;
5) осмотреть на предмет наличия трофических изменений кожи (багровые стрии);
6) оценить тяжесть сопутствующих заболеваний и риск развития ССЗ и СД 2 типа:
7) расчет кардиоваскулярного риска:
- курение;
- АГ (степень, длительность, этиология);
- ЛПНП;
- ЛПВП;
- глюкоза крови (венозная плазма);
- мочевая кислота, креатинин;
- семейный анамнез по ССЗ;
- дополнительный фактор риска - возраст мужчины 45 лет и более, женщины 55 лет и более (менопауза).
Таблица 3. Осложнения/заболевания, ассоциированные с ожирением и его последствиями [8]
Основные лабораторные исследования [9]:
1) Рост, вес, рассчитать ИМТ;
2) измерить объем талии, бедер, рассчитать соотношение ОТ/ОБ;
3) измерить АД;
4) осмотреть на предмет наличия папиллярно-пигментной дистрофии кожи (acanthosis nigricans) как признака инсулинорезистентности;
5) осмотреть на предмет наличия трофических изменений кожи (багровые стрии);
6) оценить тяжесть сопутствующих заболеваний и риск развития ССЗ и СД 2 типа:
7) расчет кардиоваскулярного риска:
- курение;
- АГ (степень, длительность, этиология);
- ЛПНП;
- ЛПВП;
- глюкоза крови (венозная плазма);
- мочевая кислота, креатинин;
- семейный анамнез по ССЗ;
- дополнительный фактор риска - возраст мужчины 45 лет и более, женщины 55 лет и более (менопауза).
Оценка ОТ:
- У женщин 80-88 см, у мужчин 94-102 см (относительно национальных нормативов). Измерение ОТ необходимо проводить и при ИМТ 18,5-25 кг/м², т.к. избыточное отложение жира в области живота повышает кардиоваскулярный риск и при нормальной массе тела. При ИМТ 35 кг/м² – измерение ОТ нецелесообразно.
- ИМТ 30 кг/м² или ИМТ 25 кг/м², но ОТ 80 см у женщин, ОТ 94 см у мужчин и наличие 2 ФР. Для данной категории пациентов снижение массы тела – залог поддержания здоровья. На данном этапе необходимо выявить приоритеты для данного пациента – что является первоочередным в лечении, например, отказ от курения для определенных пациентов важнее, чем немедленное снижение массы тела. Оценка психологического состояния пациента, его мотивации и желание снизить вес.
- У женщин 80-88 см, у мужчин 94-102 см (относительно национальных нормативов). Измерение ОТ необходимо проводить и при ИМТ 18,5-25 кг/м², т.к. избыточное отложение жира в области живота повышает кардиоваскулярный риск и при нормальной массе тела. При ИМТ 35 кг/м² – измерение ОТ нецелесообразно.
- ИМТ 30 кг/м² или ИМТ 25 кг/м², но ОТ 80 см у женщин, ОТ 94 см у мужчин и наличие 2 ФР. Для данной категории пациентов снижение массы тела – залог поддержания здоровья. На данном этапе необходимо выявить приоритеты для данного пациента – что является первоочередным в лечении, например, отказ от курения для определенных пациентов важнее, чем немедленное снижение массы тела. Оценка психологического состояния пациента, его мотивации и желание снизить вес.
Таблица 3. Осложнения/заболевания, ассоциированные с ожирением и его последствиями [8]
|
Метаболические риски
|
Сахарный диабет Дислипидемия |
| Заболевания сердечно-сосудистой системы |
Артериальная гипертензия
Ишемическая болезнь сердца
Хроническая сердечная недостаточность
Стеатоз миокарда
Фибрилляция предсердий
Инсульт
Венозная тромбоэмболия
|
| Онкологические заболевания |
Рак колоректальный рак (оба пола)
Рак почек (оба пола)
Аденокарцинома пищевода (оба пола)
Рак эндометрия (женщины)
Рак груди у женщин в постменопаузе (женщины)
Рак яичников
Рак кардии желудка
Рак поджелудочной железы
Множественная миелома
Гепатоцеллюлярная карцинома
|
| Заболевания опорно-двигательного аппарата |
Остеоартрит
Подагра
|
| Заболевания ЖКТ |
Неалкогольная жировая болезнь печени
Желчекаменная болезнь
Гастоэзофагальнорефлюксная болезнь
Рак желудочно-кишечного тракта
|
| Репродуктивные эффекты |
Бесплодие
Аномальные маточные кровотечения
Гиперплазия/карцинома эндометрия
Ановуляторные циклы/синдром поликистозных яичников
Миома матки
Эндометриоз
Сексуальная дисфункция
|
| Заболевания мочеполовой системы |
Хроническая болезнь почек
Мочекаменная болезнь
Недержание мочи
|
| Психосоциальные |
Стигма ожирения
депрессия
деменция
|
| Дыхательная система |
Обструктивное апноэ во сне
Синдром гиповентиляции при ожирении
Астма
|
Лабораторные исследования
Основные лабораторные исследования [9]:
● Биохимический анализ крови: глюкоза, АЛТ, АСТ, холестерин, ЛПНП, ЛПВП, триглицериды, билирубин общий, креатинин, мочевина, мочевая кислота (для выявления нарушений углеводного и липидного обмена, биохимических изменений):
Дополнительные лабораторные исследования (для выявления нарушений углеводного и липидного обмена, гормональных и биохимических изменений)[9]:
норма/повышение гликемии;
норма/повышение уровня липидов;
повышение АЛТ, АСТ;
норма/повышение мочевой кислоты.
● Определение уровня ТТГ методом ИХА (для гормональных изменений): норма/повышение ТТГ;.
Дополнительные лабораторные исследования (для выявления нарушений углеводного и липидного обмена, гормональных и биохимических изменений)[9]:
● Общий анализ крови;
● Общий анализ мочи;
● Биохимический анализ крови: (HbA1c, постпрандиальный глюкозо-толерантный тест, электролиты (калий, натрий, кальций), железо, ферритин, мочевая кислота):
норма/повышение HbA1c, постпрандиальный глюкозо-толерантный тест, электролиты (калий, натрий, кальций), мочевая кислота;
норма/снижение железо, ферритина.
● Определение уровня Т4 свободного, АТ к ТПО, АКТГ, кортизола, пролактина, ЛГ, ФСГ, тестостерона, эстрадиола методом ИХА:
норма/повышение ТТГ, пролактина АКТГ, кортизола ЛГ, ФСГ тестостерона АТ к ТПО;
норма/снижение Т4 свободного эстрадиола.
Основные инструментальные исследования[ 9]:
● Магнитно-резонансная томография или компьютерная томография головного мозга при подозрении на структурное поражение гипофиза/гипоталамуса (т.е. краниофарингиома; гормонально-активная опухоль гипофиза, для исключения синдрома или болезни Иценко-Кушинга, если имеются изменения в показателях уровня АКТГ и кортизола в крови или кортизола в слюне)
● КТ надпочечников – при подозрении на объемные образования надпочечников (для исключения синдрома или болезни Иценко-Кушинга, если имеются изменения в показателях уровня АКТГ и кортизола в крови или кортизола в слюне)
● УЗИ щитовидной железы – при подозрении на гипотиреоз, аутоиммунный тиреоидит при повышении в крови уровня ТТГ при первичном гипотиреозе или сниженном ТТГ при вторичном гипотиреозе;
● УЗИ органов брюшной полости – при подозрении на желчекаменную болезнь и неалкогольную жировую болезнь печени;
● Электрокардиограмма в состоянии покоя – при подозрении на: АГ, ИБС, ХСН
Дополнительные инструментальные исследования [9]:
● Эхокардиограмма – при подозрении или наличии: АГ, ИБС, ХСН;
● Полисомнография – при наличии признаков обструктивного апноэ сна;
Таблица 4. Показания к консультации профильных врачей [9]
Рекомендации [9]:
● Двухэнергетическая рентгеновская абсорбциометрия – оценка доли содержания жира в брюшной полости (брюшная, подкожная и оценка висцерального жира);
● Биоэлектрический импеданс – анализатор состава тела, показывает соотношение жировой, костной, мышечной ткани и количество воды в организме
Таблица 4. Показания к консультации профильных врачей [9]
|
Специалист
|
Цель |
| Терапевт/кардиолог | уточнение общесоматического состояния, наличие кардиоваскулярных событий |
| Эндокринолог | исключение ожирения, связанного с эндокринными заболеваниями; |
| Невропатолог/нейрохирург | для пациентов, имеющих в анамнезе перенесенные черепно-мозговые травмы, нейроэндокринные заболевания |
| Офтальмолог | пациентам с артериальной гипертензией, наличием опухолей мозга, последствиями черепно-мозговых травм |
| Хирург | для решения вопроса о проведении хирургического лечения ожирения. |
| Гинеколог | при нарушении фертильности, наличии признаков синдрома поликистозных яичников |
| Психотерапевта | пациентам с нарушениями пищевого поведения (приступы компульсивного приема пищи в отдельные отрезки времени, отсутствие чувства насыщаемости, приемы больших количеств пищи без чувства голода, в состоянии эмоционального дискомфорта, нарушение сна с ночными приемами пищи в сочетании с утренней анорексией); |
| Генетик | при наличии признаков генетических синдромов |
| Ревматолог | при наличии сопутствующей патологии суставов, в частности остеартроз |
| Гастроэнтеролог | Пациентам с желчекаменной болезнью и неалкогольной жировой болезнью печени |
Диагностический алгоритм.
Рекомендации [9]:
● Медицинские работники, участвующие в скрининге, оценке и ведении людей, живущих с ожирением, должны использовать структуру 5С, чтобы начать обсуждение, попросив их разрешения и оценив их готовность начать лечение.
● Медицинские работники могут измерить рост, массу тела и рассчитать индекс массы тела (ИМТ) у всех взрослых.
● Измерить окружность талии у лиц с ИМТ 25-35 кг/м2.
● Включить в оценку полный анамнез для выявления коренных причин увеличения веса, а также осложнений ожирения и потенциальных барьеров для лечения.
Пациент должен соответствовать трем или более из следующих пяти факторов риска.
Таблица 5. Факторы риска по ожирению [9]
● Рекомендуем измерение артериального давления на обеих руках, уровня глюкозы натощак или гликированного гемоглобина и липидного профиля для определения кардиометаболического риска и, при необходимости, АЛТ, АСТ, общего билирубина для скрининга НАЖБП у людей, живущих с ожирением.
● Рассмотреть возможность использования Эдмонтонской системы стадирования ожирения для определения тяжести ожирения и принятия клинических решений.
Пациент должен соответствовать трем или более из следующих пяти факторов риска.
Таблица 5. Факторы риска по ожирению [9]
|
Диагностические критерии
|
Определение уровня |
|
Абдоминальное ожирение
•Мужчины
•Женщины
|
Окружность талии
>102 см
>88 см
|
|
Триглицериды
|
≥1.7 ммоль/л |
|
Холестерин ЛПВП *
•Мужчины
•Женщины
|
< 1.04 ммоль/л
< 1.30 ммоль/л
|
|
Артериальное давление
|
≥130/ ≥85 мм рт ст |
|
Уровень глюкозы натощак *
|
≥5,6 ммоль/л |

Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований
Таблица 6. Дифференциальный диагноз ожирения
|
Заболевание
|
Жалобы | Физикальный осмотр | Диагностика | Критерии исключения |
| Гипотиреоз | Общая слабость, вялость, сонливость, зябкость, отеки, снижение аппетита, запоры, нарушение половой функции | Гиперстеническое телосложение, одутловатость лица, отечный язык с отпечатками зубов, глухие тоны сердца, брадикардия | ТТГ, свТ4, АТ к ТПО, УЗИ щитовидной железы | Показатели гормонов щитовидной железы в пределах нормы |
| Синдром гиперкортицизма | Перераспледеление подкожно-жировой клетчатки (ожирение по Кушингоидному типу), головные боли, подавленное настроение, покраснение лица, багровые стрии, повышение АД | Большой живот, худые руки ноги (ожирение по Кушингоидному типу), покраснение лица, багровые стрии, повышение АД | АКТГ, кортизол в крови, экскреция кортизола в суточной моче, малая/ большая проба с дексаметазоном, КТ/МРТ надпочечников, МРТ или КТ гипофиза | Показатели АКТГ, кортизола в пределах нормы, МРТ гипофиза, КТ надпочечников без патологии |
| Синдром гипогонадизма (первичный/вторичный) | Снижение потенции, либидо, бесплодие, увеличение грудных желез, снижение мышечной массы у мужчин | Евнухоидный тип телосложения, снижение тургора кожи, дряблость мышц, гинекомастия, недоразвитие наружных половых органов | Тестостерон, ЛГ, ФСГ, эстрадиол, ГСПП, УЗИ грудных желез, рентгенография черепа (боковая проекция), консультация андролога |
Тестостерон, ЛГ, ФСГ, эстрадиол, ГСПП в пределах нормы.
УЗИ грудных желез, рентгенография черепа без патологии
|
| Синдром гиперандрогении | Нарушения менструального цикла, аменорея, избыточный рост волос на теле у женщин | Андроидный тип телосложения, гирсутизм, вирилизация | ЛГ, ФСГ, ГСПГ, тестостерон, 17-ОП, УЗИ малого таза, надпочечников, консультация гинеколога |
ЛГ, ФСГ, ГСПГ, тестостерон, 17-ОП в пределах нормы.
УЗИ малого таза, надпочечников без патологии
|
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ [6,9,10]
На амбулаторном уровне проходят лечение пациенты без признаков осложнений и заболеваний, ассоциированных с ожирением.
Цели терапии пациентов с ожирением состоят не только в снижении массы тела, но и в уменьшении рисков для здоровья и его улучшении.
Всем пациентам проводятся консультации врачей по питанию, физической активности и поведению.
Немедикаментозное лечение
Режим: общий.
Рекомендации по питанию [6,9,10]:
- Индивидуальная лечебная диетотерапия,, назначаемую диетологом (при наличии) для улучшения показателей веса (МТ, ИМТ), ОТ, гликемического контроля, установленных целевых показателей липидов в крови, включая уровень ХС ЛПНП, триглицеридов и артериального давления.
- Лечебная диетотерапия: снижение калорийности питания на 500-1000 ккал/сут от расчетного могут приводить к уменьшению массы тела на 0,5-1,0 кг/нед. Такие темпы снижения массы тела могут сохраняться в течение 3-6 мес.
Физическая активность в лечении ожирения [11]:
Аэробная физическая активность (30-60 минут умеренной или энергичной интенсивности в течение нескольких дней в неделю):
- Тренировки с сопротивлением могут способствовать поддержанию веса или умеренному увеличению мышечной массы или массы без жира и подвижности.
- Повышение интенсивности тренировок, включая высокоинтенсивные интервальные тренировки, позволяет добиться большего повышения уровня кардиореспираторной подготовленности и сократить время, необходимое для достижения аналогичного эффекта от аэробной активности умеренной интенсивности.
- Регулярная физическая активность, как с уменьшением веса, так и без него, может улучшить многие кардиометаболические факторы риска у пациентов с избыточной массой тела или ожирением.
- Регулярная физическая активность может улучшить качество жизни, связанное со здоровьем, расстройством настроения (т.е. депрессию, тревогу) у пациентов с избыточном весом и ожирением.
Таблица 7. Перечень дополнительных лекарственных средств (имеющих 100% вероятность применения)
Дальнейшее ведение:
Медикаментозное лечение [12-18]
Медикаментозное лечение ожирения назначают, если не эффективна диетотерапия в сочетании с физическими нагрузками (снижение веса менее 5% за 3 месяца) при 1-й, 2-й, 3-й степени ожирения; возможно назначение медикаментозной терапии при избыточной массе тела с сопутствующей коморбидной патологией.
Таблица 7. Перечень дополнительных лекарственных средств (имеющих 100% вероятность применения)
|
Фармакологическая группа
|
МНН | Курсовые или суточные дозы с указанием формы выпуска | % потери веса по сравнению с плацебо | Уровень доказательности |
|
A10BJ02
Аналоги глюкагонподобного пептида -1 (ГПП-1)
|
Лираглутид | Начальная доза 0,6 мг подкожно 1 раз в сутки с последующей стандартной титрацией (доза увеличивается на 0,6 мг с интервалами не менее 1 неделя для улучшения желудочно-кишечной переносимости до достижения терапевтической – 3,0 мг/сут). При отсутствии снижения массы тела на 5% и более от исходной за 3 месаца применения в суточной дозе 3,0 мг лечение прекращают | 5 кг в течение года | Уровень 1a, степень A [12,13,14] |
|
A10BJ06
Аналоги глюкагонподобного пептида -1 (ГПП-1)
|
Семаглутид | 2,4 мг 1 раз в неделю подкожно. Титрование: 0,25 мг еженедельно × 4, затем 0,5 мг × 4 недели, 1 мг × 4 недели, 1,7 мг x 4 недели, затем 2.4 мг ×4 недели | 10.76-16.1% | Уровень 1a, степень A [12,13,14,15] |
|
A10BX16
Агонист глюкозозависимого инсулинотропного полипептида и рецепторов глюкагоноподобного пептида 1 (ГПП-1)
|
Тирзепатид* | 5, 10 или 15 мг 1 раз в неделю подкожно (начальная доза составляет 2,5 мг/неделю, с последующей титрацией по 2,5 мг каждые 4 недели до достижения поддерживающей дозировки. Максимальная дозировка 15 мг/нед | 15.0% для 5 мг; | 2В [16,17,18, 19,20] |
*В соответствии с правилами применения незарегистрированных ЛС.
.
Хирургическое вмешательство: нет.
Дальнейшее ведение:
Таблица 8. Тактика ведения пациентов с ожирением в зависимости от ИМТ, ОТ и наличия коморбидной патологии [6,9,10,21]
| ИМТ, кг/м² | Окружность талии, см | Наличие коморбидной патологии | ||
|
<94 см для мужчин,
<80 см для женщин
|
94-102 см для мужчин,
80-88 см для женщин
|
>102 см для мужчин,
>88 см для женщин
|
||
| 25-29,9 | Коррекция образа жизни | Диета и физическая активность | Диета и физическая активность | Диета и физическая активность, возможна медикаментозная терапия |
| 30-34,9 | Диета, физическая активность и медикаментозная терапия | Диета, физическая активность и медикаментозная терапия | Диета, физическая активность и медикаментозная терапия | Диета, физическая активность и медикаментозная терапия |
| 35-39,9 | Диета, физическая активность и медикаментозная терапия | Диета, физическая активность и медикаментозная терапия | Диета, физическая активность и медикаментозная терапия | Диета, физическая активность, медикаментозная терапия, возможна бариатрическая хирургия |
| >40 | Диета, физическая активность, медикаментозная терапия, возможна бариатрическая хирургия | Диета, физическая активность, медикаментозная терапия, возможна бариатрическая хирургия | Диета, физическая активность, медикаментозная терапия, возможна бариатрическая хирургия | Диета, физическая активность, медикаментозная терапия, возможна бариатрическая хирургия |
На этапе удержания массы тела рекомендуется ежемесячное консультирование с врачом: эндокринологом/ кардиологом/ терапевтом/ ВОП/ диетологом/ гинекологом (очное или дистанционное), регулярный контроль массы тела (взвешивание не реже 1 раза в неделю), сохранение или расширение режима аэробных физических нагрузок, сбалансированное питание [6,9,10].
Оценка эффективности лечения проводится через каждые 3 месяца после начала терапии ожирения[6,9,10].
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе [6,9,10,21] :
● снижение и стабилизация массы тела;
● улучшение лабораторных анализов.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ: смотрите Амбулаторный уровень настоящего клинического протокола.
Карта наблюдения пациента, маршрутизация пациента:
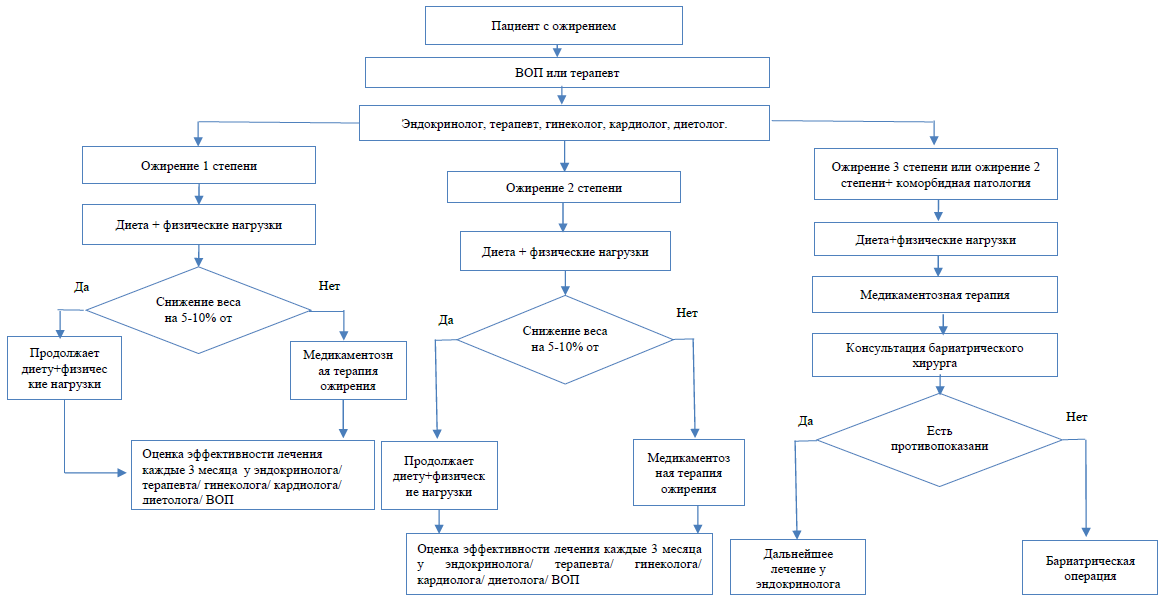
Немедикаментозное лечение: смотрите Амбулаторный уровень настоящего клинического протокола.
Медикаментозное лечение: смотрите Амбулаторный уровень настоящего клинического протокола.
Хирургическое вмешательство: Смотреть Клинический протокол МЗ РК «Морбидное ожирение. Метаболический синдром» от «13» августа 2020 года [21].
Дальнейшее ведение: смотрите Амбулаторный уровень настоящего клинического протокола.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе: смотрите Амбулаторный уровень настоящего клинического протокола.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации [6,9,10,21]:
● прогрессирующее нарастание массы тела за 1-3 месяца, ухудшение течения коморбидных заболеваний и/или декомпенсация метаболических нарушений на фоне увеличения массы тела;
● декомпенсация метаболических нарушений после бариатрических операций.
Показания для экстренной госпитализации: нет.
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2023
- 1) Obesity in adults: a clinical practice guideline. Sean Wharton, David C.W. Lau, Michael Vallis, Arya M. Sharma, Laurent Biertho, Denise Campbell-Scherer, Kristi Adamo, Angela Alberga, Rhonda Bell, Normand Boulé, Elaine Boyling, Jennifer Brown, Betty Calam, Carol Clarke, Lindsay Crowshoe, Dennis Divalentino, Mary Forhan, Yoni Freedhoff, Michel Gagner, Stephen Glazer, Cindy Grand, Michael Green, Margaret Hahn, Raed Hawa, Rita Henderson, Dennis Hong, Pam Hung, Ian Janssen, Kristen Jacklin, Carlene Johnson-Stoklossa, Amy Kemp, Sara Kirk, Jennifer Kuk, Marie-France Langlois, Scott Lear, Ashley McInnes, David Macklin, Leen Naji, Priya Manjoo, Marie-Philippe Morin, Kara Nerenberg, Ian Patton, Sue Pedersen, Leticia Pereira, Helena Piccinini-Vallis, Megha Poddar, Paul Poirier, Denis Prud’homme, Ximena Ramos Salas, Christian Rueda-Clausen, Shelly Russell-Mayhew, Judy Shiau, Diana Sherifali, John Sievenpiper, Sanjeev Sockalingam, Valerie Taylor, Ellen Toth, Laurie Twells, Richard Tytus, Shahebina Walji, Leah Walker, Sonja WicklumCMAJ Aug 2020, 192 (31) E875-E891; DOI: 10.1503/cmaj.191707. 2) National Heart, Lung, and Blood Institute (NHLBI) https://www.nhlbi.nih.gov/. 3) Mechanick JI, Kushner RF, Sugerman HJ, Gonzalez-Campoy JM, Collazo-Clavell ML, Guven S, Spitz AF, Apovian CM, Livingston EH, Brolin R, Sarwer DB, Anderson WA, Dixon J. American Association of Clinical Endocrinologists, the Obesity Society, and American Society for Metabolic & Bariatric Surgery Medical guidelines for clinical practice for the perioperative nutritional, metabolic, and nonsurgical support [trunc]. En-docrPract. 2008 Jul-Aug; 14(Suppl 1):1-83. 4) World Health Organization. Obesity: preventing and managing the global epidemic. 1997, Geneva:WHO. 5) Zhu L, Spence C, Yang JW, Ma GX. The IDF Definition Is Better Suited for Screening Metabolic Syndrome and Estimating Risks of Diabetes in Asian American Adults: Evidence from NHANES 2011-2016. J Clin Med. 2020 Nov 28;9(12):3871. doi: 10.3390/jcm9123871. PMID: 33260754; PMCID: PMC7759813. 6) Obesity: identification, assessment and management. London: National Institute for Health and Care Excellence (NICE); 2023 Jul 26. (NICE Guideline, No. 189.). 7) Pasquali R, Casanueva F, Haluzik M, van Hulsteijn L, Ledoux S, Monteiro MP, Salvador J, Santini F, Toplak H, Dekkers OM. European Society of Endocrinology Clinical Practice Guideline: Endocrine work-up in obesity. Eur J Endocrinol. 2020 Jan;182(1):G1-G32. doi: 10.1530/EJE-19-0893. PMID: 31855556. 8) Руководство Uptodate. Overweight and obesity in adults: Health consequences. https://www.uptodate.com/. 9) OFA355480.indd (easo.org), Obesity Guidelines for Clinicians | 2023 Obesity Algorithm E-Book. Canadian Adult Obesity Clinical Practice Guidelines - Obesity Canada. 10) OFA355480.indd (easo.org), Obesity in Adults: A 2022 Adapted Clinical Practice Guideline for Ireland. 11) Obesity in Adults: A 2022 Adapted Clinical Practice Guideline for Ireland (25bmi.com). 12) Grunvald E, Shah R, Hernaez R, Chandar AK, Pickett-Blakely O, Teigen LM, Harindhanavudhi T, Sultan S, Singh S, Davitkov P; AGA Clinical Guidelines Committee. AGA Clinical Practice Guideline on Pharmacological Interventions for Adults With Obesity. Gastroenterology. 2022 Nov;163(5):1198-1225. doi: 10.1053/j.gastro.2022.08.045. Epub 2022 Oct 20. PMID: 36273831. 13) Garvey WT, Mechanick JI, Brett EM, Garber AJ, Hurley DL, Jastreboff AM, Nadolsky K, Pessah-Pollack R, Plodkowski R; Reviewers of the AACE/ACE Obesity Clinical Practice Guidelines. American Association Of Clinical Endocrinologists And American College Of Endocrinology Comprehensive Clinical Practice Guidelines For Medical Care Of Patients With Obesity. Endocr Pract. 2016 Jul;22 Suppl 3:1-203. doi: 10.4158/EP161365.GL. Epub 2016 May 24. PMID: 27219496. https://pubmed.ncbi.nlm.nih.gov/27219496/. 14) Руководство UptoDate: Ожирение у взрослых: медикаментозная терапия https://www.uptodate.com. 15) Wegovy. Package insert. Novo Nordisk; 2022. Accessed January 3, 2022. https://www.accessdata.fda.gov/drugsatfda_docs/label/2022/215256s005lbl.pdf. 16) Руководство UptoDate: Тирзепатид: информация о препарате: https://www.uptodate.com/contents/tirzepatide-drug-information?search=tirzepatide&source=panel_search_result&selectedTitle=1~6&usage_type=panel&kp_tab=drug_general&display_rank=1. 17) Tirzepatide Once Weekly for the Treatment of Obesity. Jastreboff, Ania M., Aronne, Louis J., Ahmad, Nadia N., Wharton, Sean, Connery, Lisa, Alves, Breno, Kiyosue, Arihiro, Zhang, Shuyu, Liu, Bing, Bunck, Mathijs C., Stefanski, Adam. 2022/07/21. doi: 10.1056/NEJMoa2206038. New England Journal of Medicine. 18) Tan, B., Pan, XH., Chew, H.S.J. et al. Efficacy and safety of tirzepatide for treatment of overweight or obesity. A systematic review and meta-analysis. Int J Obes 47, 677–685 (2023). https://doi.org/10.1038/s41366-023-01321-5. 19) FDA Approves New Medication for Chronic Weight Management|FDA https://www.accessdata.fda.gov/drugsatfda_docs/label/2023/217806s000lbl.pdf 20) https://www.ema.europa.eu/en/documents/smop/chmp-post-authorisation-summary-positive-opinion-mounjaro-ii-07_en.pdf 21) Клинический протокол «Морбидное ожирение. Метаболический синдром» от «13» августа 2020 года.
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указание квалификационных данных:
1) Дурманова Айгуль Калибаевна – доктор медицинских наук, заведующая программой общей терапии Клинического академического департамента Внутренней медицины Корпоративного фонда «University Medical Center»
1) Даньярова Лаура Бахытжановна – кандидат медицинских наук, заведующая кафедой эндокринологии АО «Научно-исследовательский институт кардиологии и внутрненних болезней»
2) Раисова Айгуль Муратовна – кандидат медицинских наук, доцент кафедры гастроэнтерологии НАО «Казахский национальный медицинский университет имени С.Д.Асфендиярова», Медицинский центр Interna Clinic
3) Жетимкаринова Гаухар Ерлановна – клинический фармаколог, Корпоративный фонд «University Medical Center»
4) Исабаева Асель Ерболовна – научный ассистент Автономной Организации Образования «Назарбаев Университет».
Указание на отсутствие конфликта интересов: нет.
Рецензент: Идрисов Алишер Саугабаевич – доктор медицинских наук, профессор кафедры семейной медицины НАО «Медицинский Университет Астана».
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.