Неотложные состояния при сахарном диабете 2 типа (острые осложнения)
Диабетический кетоацидоз, гипогликемическая кома, лактацидоз
 Версия: Клинические протоколы КР 2023 (Кыргызстан)
Версия: Клинические протоколы КР 2023 (Кыргызстан)
Гипогликемия неуточненная (E16.2), Инсулиннезависимый сахарный диабет (E11), Инсулиннеозависимый сахарный диабет с кетоацидозом (E11.1), Инсулиннеозависимый сахарный диабет с комой (E11.0)
Неотложная медицина, Реаниматология, Эндокринология, Эндокринология детская
Общая информация
Краткое описание
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ КЫРГЫЗСКОЙ РЕСПУБЛИКИ
КЫРГЫЗСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ ИНСТИТУТ
ПЕРЕПОДГОТОВКИ И ПОВЫШЕНИЯ КВАЛИФИКАЦИИ
ДИАБЕТИЧЕСКАЯ И ЭНДОКРИНОЛОГИЧЕСКАЯ АССОЦИАЦИЯ КЫРГЫЗСТАНА
КЫРГЫЗСКО – РОССИЙСКИЙ СЛАВЯНСКИЙ УНИВЕРСИТЕТ МЕЖДУНАРОДНАЯ ВЫСШАЯ ШКОЛА МЕДИЦИНЫ
ОСТРЫЕ И ХРОНИЧЕСКИЕ ОСЛОЖНЕНИЯ САХАРНОГО ДИАБЕТА 2 ТИПА
Клиническое руководство для врачей на всех уровнях оказания медицинской помощи
Клиническое руководство по диагностике и лечению осложнений сахарного диабета 2 типа принято Экспертным советом по оценке качества клинических руководств/ протоколов и утверждено Приказом МЗ КР №542 от 11.05.2023 года
Клиническая проблема
Сахарный диабет 2 типа
Название документа
Клиническое руководство по диагностике и лечению осложнений сахарного диабета 2 типа
Этапы оказания помощи
Первичный, вторичный, третичный уровень оказания медицинской помощи
Цель создания клинического руководства
Создание единой системы по диагностике, лечению и профилактике осложнений сахарного диабета 2 типа, основанной на принципах доказательной медицины, и отражение последних достижений мировой медицинской науки и практики
Целевые группы
Семейные врачи, врачи общей практики, терапевты, эндокринологи, а также врачи всех других специальностей, принимающие участие в лечении больных сахарным диабетом.
Клиническое руководство применимо к пациентам с сахарным диабетом 2 типа старше 18 лет
Дата создания
Создано в 2023 г.
Планируемая дата обновления
Проведение следующего пересмотра планируется в 2026 году, либо раньше при появлении новых ключевых доказательств. Все поправки будут опубликованы в периодической печати.
ВВЕДЕНИЕ
Предисловие к выпуску и обновлению клинического руководства
Сахарный диабет (СД) является мировой медико-социальной проблемой и приоритетом первого порядка национальных систем здравоохранения всех без исключения стран мира. Распространенность СД в настоящее время достигла катастрофических масштабов, удваиваясь каждые 10-15 лет и приобретая характер неинфекционной эпидемии. Большая часть случаев СД (90%) приходится на 2 тип. По данным экспертов Международной Диабетической Федерации (International Diabetes Federation, IDF) в настоящее время на нашей планете насчитывается 537 млн. больных СД, у половины из них СД не диагностирован. Учитывая темпы распространения этого заболевания, эксперты IDF прогнозируют, что количество больных СД к 2045 г. достигнет 784 млн. человек, т.е. увеличится на 46% (Atlas IDF, 2021). Еще более стремительно увеличивается доля населения с предиабетом (нарушением толерантности к глюкозе), их численность в 2021 году составило 541млн. человек или 10,6% взрослых во всем мире, а к 2045 г. этот показатель увеличится до 730 млн. человек.
Сахарный диабет (СД) является мировой медико-социальной проблемой и приоритетом первого порядка национальных систем здравоохранения всех без исключения стран мира. Распространенность СД в настоящее время достигла катастрофических масштабов, удваиваясь каждые 10-15 лет и приобретая характер неинфекционной эпидемии. Большая часть случаев СД (90%) приходится на 2 тип. По данным экспертов Международной Диабетической Федерации (International Diabetes Federation, IDF) в настоящее время на нашей планете насчитывается 537 млн. больных СД, у половины из них СД не диагностирован. Учитывая темпы распространения этого заболевания, эксперты IDF прогнозируют, что количество больных СД к 2045 г. достигнет 784 млн. человек, т.е. увеличится на 46% (Atlas IDF, 2021). Еще более стремительно увеличивается доля населения с предиабетом (нарушением толерантности к глюкозе), их численность в 2021 году составило 541млн. человек или 10,6% взрослых во всем мире, а к 2045 г. этот показатель увеличится до 730 млн. человек.
Самыми опасными последствиями глобальной эпидемии СД являются его системные сосудистые осложнения – нефропатия, ретинопатия, поражение магистральных сосудов сердца, головного мозга, периферических сосудов нижних конечностей. Во всем мире СД был и остается основной причиной слепоты и почечной недостаточности. Риск возникновения инсульта и инфаркта миокарда у больных СД выше в 2–3, а по данным некоторых исследований в 6 раз. Увеличение заболеваемости СД 2 типа, соответственно, сопровождается ростом смертности из-за сосудистых осложнений, которые являются труд- ноизлечимыми и дорогостоящими. В 2021 г. примерно 6,7 миллиона взрослых (20–79 лет) в мире умерли в результате диабета или его осложнений [1].
Как и во всех странах мира, в Кыргызстане отмечаются высокие темпы роста заболеваемости СД. Если по ЦЭЗ при МЗ КР в 2000 г. было зарегистрировано 19230 больных СД, то на 1-ое января 2010 г. - 33190 человека, а на 1-ое января 2021 г. - уже более 70,0 тыс. больных. Однако, истинная численность больных СД в 3–4 раза превышает официально зарегистрированную и составляет примерно 256400 человек. Хронические осложнения также являются основной причиной инвалидизации и смертности больных СД в Кыргызстане.
СД тяжелым финансовым бременем ложится на плечи больных людей и их семей, систему здравоохранения и экономику. Прямые затраты на СД составляют от 2,5 до 15% ежегодного бюджета здравоохранения во всем мире. По данным IDF, если стоимость лечения и профилактики СД по всему миру в 2007 году составила 232 млрд. долларов США, то в 2015 году эта цифра увеличилась до 673 млрд., а к 2021 году до 966 миллиардов в 2021 году для взрослых в возрасте 20–79 лет (IDF, 2021). По оценкам IDF, общее количество связанных с диабетом расходы достигнут 1,03 трлн долларов США к 2030 году и 1,05 трлн к 2045 году [1]. Особенно высока стоимость лечения, при возникновении и прогрессировании осложнений. Только раннее выявление, эффективное лечение и профилактика осложнений улучшают долгосрочные перспективы больных СД и уменьшают бремя СД.
Общеизвестно, что диабетология является одним из самых динамично развивающихся направлений современной медицины. Знания о СД постоянно изменяются, расширяются и совершенствуются. За последние годы достигнут значительный прогресс в диагностике, лечении и профилактике СД и его осложнений, в мире появились новые подходы по ведению больных. Поэтому возникла необходимость обновления клинического руководства по диагностике и лечению СД 2 типа для врачей всех специальностей, принимающие участие в лечении больных СД, в соответствии с новыми данными и рекомендациями на основе доказательной медицины.
НЕОТЛОЖНЫЕ СОСТОЯНИЯ ПРИ САХАРНОМ ДИАБЕТЕ (ОСТРЫЕ ОСЛОЖНЕНИЯ)
Среди острых осложнений СД выделяют: диабетический кетоацидоз и кетоацидотическая кома, гипогликемическая кома, гиперосмолярная кома и лактатацидотическая кома.
Лечение
ДИАБЕТИЧЕСКИЙ КЕТОАЦИДОЗ (ДКА) [2-6]
Диабетический кетоациадоз (ДКА, диабетическая кетоацидотическая кома) - требующая экстренной госпитализации острая декомпенсация СД, с гипергликемией уровень глюкозы плазмы > 13,9 ммоль/л, гиперкетонемией (>5 ммоль/л), кетонурией (≥++), метаболическим ацидозом (рН <7,3, уровень бикарбоната <15 ммоль/л) и различной степенью нарушения сознания или без нее.
В редких случаях возможно развитие эугликемического кетоацидоза (на фоне длительного злоупотребления алкоголем, приема иНГЛТ-2).
Основная причина: абсолютная или выраженная относительная инсулиновая недостаточность.
Провоцирующие факторы:
-
интеркуррентные заболевания (инфекционно-воспалительные процессы, особенно дыхательных и мочевыводящих путей; инфаркт миокарда, инсульт, острая абдоминальная патология и др.), операции и травмы;
-
пропуск или отмена инсулина больными, ошибки в технике инъекций, неисправность средств, используемых для введения инсулина;
-
недостаточный самоконтроль гликемии, невыполнение больными правил самостоятельного повышения дозы инсулина;
-
манифестация СД, особенно 1 типа;
-
врачебные ошибки: несвоевременное назначение или неадекватная коррекция дозы инсулина;
-
хроническая терапия стероидами, атипичными нейролептиками и др.;
-
беременность.
-
употребление кокаина, каннабиса (марихуаны)
Патогенез
Основная причина: абсолютная или выраженная относительная инсулиновая недостаточность. Инсулиновая недостаточность ведет: к гипергликемии, протеолизу, липолизу, кетозу (ацетон, ацетоуксусная и β-оксимасляная кислоты). Возникает метаболический ацидоз. Гипергликемия ведет к глюкозурии, осмотическому диурезу и резко выраженной дегидратации, последняя усиливается при рвоте. Развивается гиповолемическая недостаточность кровообращения с гипоперфузией и тканевой гипоксией, включая ишемию почек. Ацидоз ухудшает сократимость миокарда, вызывает периферическую вазодилатацию, усиливая артериальную гипотонию, повышает риск желудочковых аритмий. Нарушение сознания развивается параллельно гипергликемии, дегидратации, гипоксии и тяжелому ацидозу. Концентрация К+ до начала лечения чаще нормальная или повышенная, однако в клетках существует дефицит К+, вызванный его потерей с мочой, уменьшением активности Nа+, K+-зависимой АТФазы и ацидозом.
Клиническая картина
ДКА развивается, как правило, в течение нескольких дней (реже — менее чем за сутки), нарастают симптомы инсулиновой недостаточности и дегидратации: полиурия, жажда, снижение АД, возможна олиго- и анурия, слабость, отсутствие аппетита. Затем присоединяются симптомы кетогенеза и ацидоза: тошнота, рвота, запах ацетона в выдыхаемом воздухе, головная боль, одышка. В терминальном состоянии: дыхание Куссмауля, нарушение сознания – от сонливости, заторможенности до комы. Часто – абдоминальный синдром (ложный «острый живот», диабетический псевдоперитонит) – боли в животе, рвота, напряжение и болезненность брюшной стенки, парез перистальтики или диарея.
Группы пациентов, нуждающихся в незамедлительной специализированной помощи из-за возможности развития осложнений кетоацидоза: пожилые пациенты, молодые от 18 до 25 лет, беременные, пациенты с сердечной и/или почечной недостаточностью, с другими тяжелыми заболеваниями.
Диагностика
1. Лабораторные исследования
На догоспитальном этапе или в приемном отделении: экспресс-анализ уровня гликемии и кетонурии (по тест-полоскам).
В отделении реанимации и интенсивной терапии:
-
Экспресс-анализ гликемии: 1 раз в час до снижения гликемии не более 13 ммоль/л, затем 1 раз в 3 ч, желательно проводить стандартным лабораторным методом, поскольку некоторые глюкометры не определяют гликемию более 25 ммоль/л, что затрудняет расчет осмолярности и скорректированного Na+.
-
Анализ мочи на ацетон, по возможности — кетоновые тела в сыворотке: 2 раза в сутки в течение первых двух дней, затем 1 раз в сутки (повышение до 4–12 ммоль/л).
-
Общий анализ крови и мочи: исходно, затем 1 раз в двое суток.
-
Электролиты крови: Na+, К+ минимум 2 раза в сутки, при необходимости каждые 2 ч до разрешения ДКА, затем каждые 4–6 ч до полного выздоровления. При сверхвысокой гипергликемии рассчитывают скорректированный Na+: измеренный Na+ + 1,6 × (глюкоза – 5,5) / 5,5.
-
Фосфор — только при состоянии недостаточного питания и у пациентов, страдающих хроническим алкоголизмом
|
Обязателен расчет эффективной осмолярности: 2 (Na+, ммоль/л + K+, ммоль/л) + глюкоза, ммоль/л Норма: 285–295 мосмоль/л.
|
-
Остаточный азот, мочевину, креатинин сыворотки, хлориды, бикарбонат, желательно лактат измеряют исходно, затем 1 раз в трое суток, при необходимости чаще.
-
Анализ газового состава и рН крови (можно венозной): 1–2 раза в сутки до нормализации кислотно-основного состояния.
2. Инструментальные исследования
-
Почасовой контроль диуреза, лучше по катетеру; контроль центрального венозного давления, АД, пульса и температуры тела каждые 2 ч; мониторинг ЭКГ (проводимая не реже 1 раза в сутки); пульсоксиметрия
-
Обследования, необходимые для обнаружения пусковых факторов ДКА: рентгенография легких, бактериологическое исследование крови, мочи или других биологических материалов при необходимости.
Таблица 3.1.1. Классификация ДКА по степени тяжести
|
Показатели
|
Степень тяжести ДКА
|
||
|
Легкая
|
Средняя
|
Тяжелая
|
|
|
Глюкоза плазмы (ммоль/л)
|
>13
|
>13
|
>13
|
|
рН артериальной крови
|
7,25 – 7,30
|
7,0 – 7,24
|
<7,0
|
|
Бикарбонат сыворотки (ммоль/л)
|
15-18
|
10-15
|
<10
|
|
Кетоновые тела в моче
|
+
|
++
|
+++
|
|
Кетоновые тела в сыворотке
|
↑↑
|
↑↑
|
↑↑↑↑↑↑
|
|
Осмолярность плазмы (мосмоль/л)
|
Варьирует
|
Варьирует
|
Варьирует
|
|
Анионная разница*
|
>10
|
>12
|
>14
|
|
Нарушение сознания
|
Нет
|
Нет или сонливость
|
Сопор/ кома
|
*Анионная разница = (Na+) – (Cl– +HCО- 3) (ммоль/л).
Дифференциальная диагностика
Проводится с:
гиперосмолярным гипергликемическим состоянием (расчет осмолярности);
«голодным» кетозом (отсутствие гипергликемии и ацидоза);
алкогольным кетоацидозом - гликемия менее 16 ммоль/л, возможна ложноот- рицательная реакция мочи на ацетон; гипокалиемия (с самого начала), гипо- кальциемия и гипомагниемия.
Лечение (основные компоненты):
устранение инсулиновой недостаточности;
борьба с дегидратацией и гиповолемией;
восстановление электролитного баланса и КЩС;
выявление и лечение сопутствующих заболеваний и состояний (спровоцировавших ДКА или развившихся как его осложнение).
Неотложная помощь на догоспитальном этапе или в приемном отделении (А):
1. Экспресс-анализ гликемии и анализ любой порции мочи на кетоновые тела;
2. 0,9 %-ный раствор хлорида натрия в/в капельно со скоростью 1 л/ч.
В реанимационном отделении или отделении интенсивной терапии:
(лечение ДКА легкой степени проводится в эндокринологическом или терапевтическом отделениях)
Инсулинотерапия (А)
– режим малых доз (лучшее управление гликемией и меньший риск гипогликемии и гипокалиемии, чем в режиме больших доз):
Внутривенная (в/в) инсулинотерапия:
1. Начальная доза ИКД: 0,15 ед/кг в/в болюсно. Необходимую дозу набирают в инсулиновый шприц, добирают 0,9 % NaCl до 1 мл и вводят очень медленно (2–3 мин).
2. В последующие часы: ИКД по 0,1 ед/кг в час в одном из вариантов:
• Вариант 1 (через инфузомат): непрерывная инфузия 0,1 ед/кг/час. Приготовление инфузионной смеси: 50 ед ИКД + 2 мл 20 % альбумина или 1 мл крови пациента
(для предотвращения сорбции инсулина в системе, которая составляет 10–50 % дозы); объем доводят до 50 мл 0,9 % NaCl.
• Вариант 2 (в отсутствие инфузомата): раствор с концентрацией ИКД 1 ед/мл или 1 ед/10 мл 0,9 % NaCl в/в капельно (+ 4 мл 20 % альбумина/100 мл раствора для предотвращения сорбции инсулина).
Недостатки:
- коррекция малых доз ИКД по числу капель или мл смеси требует постоянного присутствия персонала и тщательного подсчета;
- трудно титровать малые дозы.
• Вариант 3 (более удобен в отсутствие инфузомата): ИКД в/в болюсно (медленно) 1 раз/час шприцем в «резинку» инфузионной системы. Длительность фармакодинамиче- ского эффекта ИКД при этом – до 60 мин. Преимущества: нет сорбции инсулина (добавлять альбумин или кровь в раствор не нужно), точный учет и коррекция введенной дозы, меньшая занятость персонала, чем в варианте 2.
Внутримышечная (в/м) инсулинотерапия (проводится при невозможности в/в до- ступа, а также при легкой форме ДКА, в отсутствие нарушений гемодинамики).
Нагрузочная доза ИКД – 0,4 ед/кг (половина – в/в, половина в/м), затем в/м по 5–10 ед/час.
Недостатки:
- при нарушении микроциркуляции (коллапс, кома) ИКД хуже всасывается; малая длина иглы инсулинового шприца затрудняет в/м инъекцию;
- в/м инъекции в сутки дискомфортны для больного.
Если через 2 часа после начала в/м терапии гликемия не снижается, переходят на в/в введение. Скорость снижения гликемии – не более 4 ммоль/л/час (опасность обратного осмотического градиента между внутри- и внеклеточным пространством и отека мозга); в первые сутки следует не снижать уровень глюкозы плазмы менее 13–15 ммоль/л.
Дифференциальная диагностика
Проводится с:
гиперосмолярным гипергликемическим состоянием (расчет осмолярности);
«голодным» кетозом (отсутствие гипергликемии и ацидоза);
алкогольным кетоацидозом - гликемия менее 16 ммоль/л, возможна ложноот- рицательная реакция мочи на ацетон; гипокалиемия (с самого начала), гипо- кальциемия и гипомагниемия.
Лечение (основные компоненты):
устранение инсулиновой недостаточности;
борьба с дегидратацией и гиповолемией;
восстановление электролитного баланса и КЩС;
выявление и лечение сопутствующих заболеваний и состояний (спровоцировавших ДКА или развившихся как его осложнение).
Неотложная помощь на догоспитальном этапе или в приемном отделении (А):
1. Экспресс-анализ гликемии и анализ любой порции мочи на кетоновые тела;
2. 0,9 %-ный раствор хлорида натрия в/в капельно со скоростью 1 л/ч.
В реанимационном отделении или отделении интенсивной терапии:
(лечение ДКА легкой степени проводится в эндокринологическом или терапевтическом отделениях)
Инсулинотерапия (А)
– режим малых доз (лучшее управление гликемией и меньший риск гипогликемии и гипокалиемии, чем в режиме больших доз):
Внутривенная (в/в) инсулинотерапия:
1. Начальная доза ИКД: 0,15 ед/кг в/в болюсно. Необходимую дозу набирают в инсулиновый шприц, добирают 0,9 % NaCl до 1 мл и вводят очень медленно (2–3 мин).
2. В последующие часы: ИКД по 0,1 ед/кг в час в одном из вариантов:
• Вариант 1 (через инфузомат): непрерывная инфузия 0,1 ед/кг/час. Приготовление инфузионной смеси: 50 ед ИКД + 2 мл 20 % альбумина или 1 мл крови пациента
(для предотвращения сорбции инсулина в системе, которая составляет 10–50 % дозы); объем доводят до 50 мл 0,9 % NaCl.
• Вариант 2 (в отсутствие инфузомата): раствор с концентрацией ИКД 1 ед/мл или 1 ед/10 мл 0,9 % NaCl в/в капельно (+ 4 мл 20 % альбумина/100 мл раствора для предотвращения сорбции инсулина).
Недостатки:
- коррекция малых доз ИКД по числу капель или мл смеси требует постоянного присутствия персонала и тщательного подсчета;
- трудно титровать малые дозы.
• Вариант 3 (более удобен в отсутствие инфузомата): ИКД в/в болюсно (медленно) 1 раз/час шприцем в «резинку» инфузионной системы. Длительность фармакодинамиче- ского эффекта ИКД при этом – до 60 мин. Преимущества: нет сорбции инсулина (добавлять альбумин или кровь в раствор не нужно), точный учет и коррекция введенной дозы, меньшая занятость персонала, чем в варианте 2.
Внутримышечная (в/м) инсулинотерапия (проводится при невозможности в/в до- ступа, а также при легкой форме ДКА, в отсутствие нарушений гемодинамики).
Нагрузочная доза ИКД – 0,4 ед/кг (половина – в/в, половина в/м), затем в/м по 5–10 ед/час.
Недостатки:
- при нарушении микроциркуляции (коллапс, кома) ИКД хуже всасывается; малая длина иглы инсулинового шприца затрудняет в/м инъекцию;
- в/м инъекции в сутки дискомфортны для больного.
Если через 2 часа после начала в/м терапии гликемия не снижается, переходят на в/в введение. Скорость снижения гликемии – не более 4 ммоль/л/час (опасность обратного осмотического градиента между внутри- и внеклеточным пространством и отека мозга); в первые сутки следует не снижать уровень глюкозы плазмы менее 13–15 ммоль/л.
Таблица 3.1.2. Коррекция дозы инсулина
|
Динамика гликемии
|
Коррекция дозы инсулина
|
|
Отсутствие снижения в первые 2-3 часа
|
Удвоить следующую дозу ИКД (до 0,2 Ед/кг), проверить адекватность регидратации
|
|
Снижение около 4 ммоль/л в час или сниже- ние уровня глюкозы плазмы до 15 ммоль/л
|
Уменьшить следующую дозу ИКД вдвое ( 0,05 Ед/кг)
|
|
Снижение более 4 ммоль/л в час
|
Пропустить следующую дозу ИКД, про- должать ежечасно определять гликемию
|
Перевод на п/к инсулинотерапию: при улучшении состояния, стабильной гемодинамике, уровне глюкозы плазмы ≤ 11-12 ммоль/л и рН > 7,3 переходят на п/к введение ИКД каждые 4 – 6 ч в сочетании с ИПД.
Регидратация (А)
• 0,9 % NaCl (при уровне скорректированного Na+ плазмы < 145 ммоль/л).
• При уровне глюкозы плазмы ≤ 13 ммоль/л: 5–10 % глюкоза (+ 3–4 ед ИКД на каждые 20 г глюкозы).
• Коллоидные плазмозаменители (при гиповолемии – систолическое АД ниже 80 мм рт. ст. или ЦВД ниже 4 мм водн. ст.).
• Преимущества кристаллоидных растворов (Рингера, Рингера-Локка и др.) перед 0,9 % NaCl, при ДКА не доказаны.
Таблица 3.1.3. Скорость регидратации
Регидратация (А)
• 0,9 % NaCl (при уровне скорректированного Na+ плазмы < 145 ммоль/л).
• При уровне глюкозы плазмы ≤ 13 ммоль/л: 5–10 % глюкоза (+ 3–4 ед ИКД на каждые 20 г глюкозы).
• Коллоидные плазмозаменители (при гиповолемии – систолическое АД ниже 80 мм рт. ст. или ЦВД ниже 4 мм водн. ст.).
• Преимущества кристаллоидных растворов (Рингера, Рингера-Локка и др.) перед 0,9 % NaCl, при ДКА не доказаны.
Таблица 3.1.3. Скорость регидратации
|
Количество вводимой в/в жидкости
|
Время введения
|
|
1л 0,9 % NaCl
|
В 1 час
|
|
1л 0,9 % NaCl
|
За 2 часа
|
|
1л 0,9 % NaCl
|
За 4 часа
|
|
1л 0,9 % NaCl
|
За 6 часов
|
|
1л 0,9 % NaCl
|
За 8 часов
|
|
Общий объем инфузии в первые 12 ч терапии – не более 10 % массы тела.
|
Скорость регидратации корректируют в зависимости от ЦВД или по правилу: объем вводимой за час жидкости не должен превышать часового диуреза более, чем на 0,5–1 л.
Если уровень глюкозы плазмы снижается менее 15 ммоль/л, то подключают 5-10% глюкозу (с добавлением 3-4 Ед ИКД на каждые 20 г глюкозы) 500 мл за 6 часов.
Восстановление электролитных нарушений (А)
В/в инфузию калия начинают одновременно с введением инсулина из расчета (таблица 3.1.4):
Если уровень глюкозы плазмы снижается менее 15 ммоль/л, то подключают 5-10% глюкозу (с добавлением 3-4 Ед ИКД на каждые 20 г глюкозы) 500 мл за 6 часов.
Восстановление электролитных нарушений (А)
В/в инфузию калия начинают одновременно с введением инсулина из расчета (таблица 3.1.4):
Таблица 3.1.4. Расчет скорости введения препаратов калия
|
К+ плазмы
(ммоль/л) |
Скорость введения препаратов KCl
|
||
|
при рН < 7,1
|
при рН < 7,1
|
Без учета pH
|
|
|
<3
|
3
|
1,8
|
3
|
|
3 – 3,9
|
1,8
|
1,2
|
2
|
|
4 – 4,9
|
1,2
|
1,0
|
1,5
|
|
5 – 5,9
|
1,0
|
0,5
|
1,0
|
|
>6
|
Препараты калия не вводить
|
||
Если уровень К+ неизвестен, в/в инфузию калия начинают не позднее, чем через 2 часа после начала инсулинотерапии, под контролем ЭКГ и диуреза.
Коррекция метаболического ацидоза
Этиологическое лечение метаболического ацидоза при ДКА – инсулин.
Показания к введению бикарбоната натрия: рН крови < 7,0 или уровень стандартного бикарбоната < 5 ммоль/л. При рН 6,9 – 7,0 вводят 4 г бикарбоната натрия (200 мл 2 % раствора в/в медленно за 1 ч), при более низком рН – 8 г бикарбоната (400 мл 2 % раствора за 2 ч).
Коррекция метаболического ацидоза
Этиологическое лечение метаболического ацидоза при ДКА – инсулин.
Показания к введению бикарбоната натрия: рН крови < 7,0 или уровень стандартного бикарбоната < 5 ммоль/л. При рН 6,9 – 7,0 вводят 4 г бикарбоната натрия (200 мл 2 % раствора в/в медленно за 1 ч), при более низком рН – 8 г бикарбоната (400 мл 2 % раствора за 2 ч).
|
Без определения рН/КЩС введение бикарбоната противопоказано!
|
Неспецифические мероприятия
• При гипертермии или другом подозрении на инфекционный процесс — немедленное назначение антибиотиков широкого спектра действия, не дожидаясь верификации инфекции.
• Гепаринопрофилактика тромбоза у больных старческого возраста, при глубокой коме и осмолярности более 380 мосмоль/л.
Критерии разрешения ДКА: уровень глюкозы плазмы < 11 ммоль/л и как минимум два из трех показателей КЩС: бикарбонат ≥ 18 ммоль/л, венозный рН ≥ 7,3, анионная разница ≤ 12 ммоль/л. Небольшая кетонурия может некоторое время сохраняться.
• При гипертермии или другом подозрении на инфекционный процесс — немедленное назначение антибиотиков широкого спектра действия, не дожидаясь верификации инфекции.
• Гепаринопрофилактика тромбоза у больных старческого возраста, при глубокой коме и осмолярности более 380 мосмоль/л.
Критерии разрешения ДКА: уровень глюкозы плазмы < 11 ммоль/л и как минимум два из трех показателей КЩС: бикарбонат ≥ 18 ммоль/л, венозный рН ≥ 7,3, анионная разница ≤ 12 ммоль/л. Небольшая кетонурия может некоторое время сохраняться.
Таблица 3.1.5. Рекомендации по ведению пациентов с кетоацидозом [4]
|
Рекомендация
|
Уровень
доказательности |
|
Восполнение дефицита жидкости должно быть проведено в первые 24 часа
|
С
|
|
При снижении глюкозы плазмы <11 ммоль/л рекомендовано дополнительное введение 5% р-ра глюкозы
|
В
|
|
Инсулинотерапия в режиме малых доз (в/в, непрерывно)
|
А
|
|
Введение препаратов калия не позднее первого часа от начала инсулинотерапии
|
А
|
|
Бикарбонат натрия может быть введен только при pH≤6,9
|
А
|
|
Во избежании развития отека головного мозга, гипогликемии, тяжелого метаболического ацидоза необходимо постояное мониторирование всех жизненных показателей, электролитов, сознания
|
А
|
ГИПОГЛИКЕМИЯ И ГИПОГЛИКЕМИЧЕСКАЯ КОМА [2-5]
Классификация
Уровень 1: значения глюкозы плазмы от 3,0 до <3,9 ммоль/л (с симптомами или без) у больных СД, получающих сахароснижающую терапию, указывают на риск развития гипогликемии и требуют начала мероприятий по купированию гипогликемии независимо от наличия или отсутствия симптомов.
Уровень 2: значения глюкозы плазмы <3,0 ммоль/л, с симптомами или без – клинически значимая гипогликемия, требующая немедленного купирования.
Уровень 3: тяжелая гипогликемия – гипогликемия в пределах вышеуказанного диапазона с таким нарушением когнитивных функций (включая потерю сознания, т.е. гипогликемическую кому), которое требует помощи другого лица для купирования.
Основная причина: избыток инсулина в организме по отношению к поступлению углеводов извне (с пищей) или из эндогенных источников (продукция глюкозы печенью), а также при ускоренной утилизации углеводов (например, мышечная работа).
Провоцирующие факторы
Непосредственно связанные с медикаментозной сахароснижающей терапией:
-
передозировка инсулина, ПСМ или глинидов: ошибка больного, ошибка функции инсулиновой шприц-ручки, глюкометра, намеренная передозировка; ошибка врача (слишком низкий целевой уровень гликемии, слишком высокие дозы);
-
изменение фармакокинетики инсулина или ПССП: смена препарата, почечная и печеночная недостаточность, высокий титр антител к инсулину, неправильная техника инъекций, лекарственные взаимодействия ПСМ;
-
повышение чувствительности к инсулину: длительная физическая нагрузка, ранний послеродовой период, надпочечниковая или гипофизарная недостаточность.
Питание:
-
пропуск приема или недостаточное количество ХЕ, алкоголь, ограничение питания для снижения массы тела (без соответствующего уменьшения дозы сахароснижающих препаратов);
-
замедление опорожнения желудка (при автономной нейропатии), рвота, синдром мальабсорбции.
Беременность (первый триместр) и кормление грудью.
Клиническая картина
Вегетативные симптомы: сердцебиение, дрожь, бледность кожи, потливость, мидриаз, тошнота, сильный голод, беспокойство, тревога, агрессивность.
Нейрогликопенические симптомы: слабость, нарушение концентрации, головная боль, головокружение, сонливость, парестезии, нарушения зрения, растерянность, дезориентация, дизартрия, нарушение координации движений, спутанность сознания, кома; возможны судороги и другие неврологические симптомы.
Лабораторные изменения: диагностика и дифференциальная диагностика
|
Анализ крови
|
Глюкоза плазмы <3,0 ммоль/л
(при коме – как правило, <2,2 ммоль/л) |
Лечение
Легкая гипогликемия (не требующая помощи другого лица)
Прием 1–2 ХЕ быстро усваиваемых углеводов: сахар (2–4 куска по 5 г, лучше рас- творить), или мед, или варенье (1–1,5 столовых ложки), или 100–200 мл фруктового сока, или 100–200 мл лимонада на сахаре, или 4–5 больших таблеток глюкозы (по3–4 г), или 1– 2 тубы с углеводным сиропом (по 10 г углеводов). Если через 15 минут гипогликемия не купируется, повторить лечение.
Если гипогликемия вызвана пролонгированным инсулином, особенно в ночное время, то дополнительно съесть 1–2 ХЕ медленно усваиваемых углеводов (хлеб, каша и т.д.).
Тяжелая гипогликемия (потребовавшая помощи другого лица, с потерей сознания или без нее)
Пациента уложить на бок, освободить полость рта от остатков пищи.
|
При потере сознания нельзя вливать в полость рта сладкие растворы (опасность
асфиксии!). |
В/в струйно ввести 40–100 мл 40% раствора глюкозы, до полного восстановления сознания.
Альтернатива – 1 мг (маленьким детям 0,5 мг) глюкагона п/к или в/м (вводится родственником больного).
Если сознание не восстанавливается после в/в введения 100 мл 40% раствора глюкозы – начать в/в капельное введение 5–10% раствора глюкозы и госпитализировать.
Если причиной является передозировка ПССП с большой продолжительностью действия, в/в капельное введение 5–10% раствора глюкозы продолжать до нормализации гликемии и полного выведения препарата из организма.
Таблица 3.2.1. Рекомендации по ведению пациентов с гипогликемией [4,6]
|
Рекомендации AACE/ACE, 2022
|
Уровень
доказательности |
|
Гипогликемия считается тяжелой при невозможности самостоятельного купирования симптомов
|
А
|
|
Следует немедленно принять перорально продукты, содержащие легкоусвояемые углеводы при снижении глюкозы плазмы менее 3,9 ммоль/л с наличием или без симптомов гипогликемии, включая тремор, потоотделение, голод, парестезии
|
А
|
|
После купирования симптомов гипогликемии следует принять продукты, содержащие как углеводы, так и белки
|
С
|
|
Пациенты с тяжелой гипогликемией нуждаются в госпитализации
|
А
|
|
Рекомендации ADA, 2022
|
А
|
|
Обучение пациентов о возможности гипогликемии при лечении СД и самоконтролю рекомендовано для ее предотвращения и снижения риска развития
|
А
|
|
Пациентам с бессимптомными гипогликемиями следует усилить самоконтроль гликемии
|
А
|
|
Из таблетированых препаратов наиболее часто ассоциированы с
гипогликемией группа сульфонилмочевины |
А
|
|
Аналоги инсулина ультракороткого действия и аналоги инсулина длительного действия менее ассоциированы с гипогликемией, чем
инсулины короткого и средней продолжительности действия |
В
|
|
Интенсивная инсулинотерапия повышает риск гипогликемии, но индивидуальные цели для каждого пациента остаются приоритетными в лечении
|
А
|
|
Все пациенты с риском гипогликемии должны быть обследованы на наличие симптомов или бессимптомных гипогликемий
|
С
|
|
Применение 15-20 г глюкозы является наиболее предпочтительным методом лечения гипогликемии, хотя могут быть использованы любые продукты, содержащие легкоусвояемые углеводы
|
D
|
|
Один и более эпизодов тяжелой гипогликемии предполагает немедленное изменение режима терапии СД
|
D
|
|
Пациентам на инсулинотерапии и с тяжелыми гипогликемиями следует повысить индивидуальные гликемические цели хотя бы на несколько недель для избегания дальнейших эпизодов гипогликемии
|
А
|
ГИПЕРОСМОЛЯРНОЕ ГИПЕРГЛИКЕМИЧЕСКОЕ СОСТОЯНИЕ (ГГС) [2-6]
ГГС - острая декомпенсация СД, с резко выраженной гипергликемией (как правило, уровень глюкозы плазмы > 35 ммоль/л), высокой осмолярностью плазмы и резко выраженной дегидратацией, при отсутствии кетоза и ацидоза.
Основная причина ГГС
Выраженная относительная инсулиновая недостаточность + резкая дегидратация.
Провоцирующие факторы:
-
состояния, ведущие к обезвоживанию и инсулиновой недостаточности: инфекционный процесс, особенно с лихорадкой, рвотой и диареей;
-
острые заболевания: инфаркт миокарда, тромбоэмболия легочной артерии, острый панкреатит, кишечная непроходимость, мезентериальный тромбоз, инсульт, массивные кровотечения, обширные ожоги, почечная недостаточность и др.;
-
эндокринопатии: акромегалия, тиреотоксикоз, гиперкортицизм;
-
перитонеальный диализ, операции, травмы, тепловой и солнечный удар;
-
прием больших доз β-адреноблокаторов, антагонистов кальция, диуретиков, диазоксида, иммунодепрессантов, фенитоина, аналогов соматостатина, симпатомиметиков и особенно стероидов;
-
низкая комплаентность больных и неправомерное ограничение потребления жидкости при жажде; пожилой возраст.
Клиническая картина:
-
выраженная полиурия (впоследствии часто олигоанурия);
-
выраженная жажда (у пожилых может отсутствовать);
-
слабость;
-
головные боли;
-
выраженные симптомы дегидратации и гиповолемии: сниженный тургор кожи, мягкость глазных яблок при пальпации, тахикардия, позднее – артериальная гипотония, затем нарастание недостаточности кровообращения, вплоть до коллапса и гиповолемического шока;
-
сонливость;
-
запаха ацетона и дыхания Куссмауля нет.
|
Особенность клиники ГГС – полиморфная неврологическая симптоматика, (судороги, дизартрия, двусторонний спонтанный нистагм, гипер- или гипотонус мышц, парезы и параличи; гемианопсия, вестибулярные нарушения и др.), которая не укладывается в какой-либо четкий синдром, изменчива и исчезает при нормализации осмолярности.
Крайне важен дифференциальный диагноз с отеком мозга. |
Лабораторные исследования
На догоспитальном этапе или в приемном отделении: экспресс-анализ уровня гликемии и кетонурии (по тест-полоскам).
Характерно: крайне высокая гипергликемия, кетонурии нет. Биохимия крови: высокая осмолярность плазмы: > 320 мосмоль/л.
Таблица 3.3.1. Критерии диагностики
|
Общий клинический
анализ крови |
Лейкоцитоз: < 15000 – стрессовый, > 15000 – инфекция
|
|
Общий анализ
Мочи |
Массивная глюкозурия, протеинурия (непостоянно);
кетонурии нет |
|
Биохимический анализ крови
|
Крайне высокая гипергликемия, кетонемии нет Высокая осмолярность плазмы: > 320 мосмоль/л
Повышение креатинина (непостоянно; чаще всего указываетна транзиторную почечную недостаточность, вызваннуюгиповолемией) Уровень Na+ повышен Уровень К+ нормальный, реже снижен, при ХПН может быть повышен |
|
КЩС
|
Ацидоза нет: рН > 7,3, бикарбонат > 15 ммоль/л, анионная
разница < 12 ммоль/л |
|
Расчет осмолярности плазмы (норма 285-295 мосмоль/л): 2 (Na+, ммоль/л + K+, ммоль/л) + глюкоза, ммоль/л
|
Дифференциальную диагностику проводят:
С гиперлактатацидемической (повышение лактата) и кетоацидотической (наличие кетонемии и кетонурии) комами. Зачастую гипергликемическое гиперосмолярное состояние развивается на фоне кетоацидоза. Сопор или кома при отсутствии явного повышения осмолярности указывают на другую причину нарушения сознания.
Лечение (A)
Основные компоненты:
С гиперлактатацидемической (повышение лактата) и кетоацидотической (наличие кетонемии и кетонурии) комами. Зачастую гипергликемическое гиперосмолярное состояние развивается на фоне кетоацидоза. Сопор или кома при отсутствии явного повышения осмолярности указывают на другую причину нарушения сознания.
Лечение (A)
Основные компоненты:
-
борьба с дегидратацией и гиповолемией;
-
устранение инсулиновой недостаточности;
-
восстановление электролитного баланса;
-
выявление и лечение заболеваний, спровоцировавших ГГС, и его осложнений.
На догоспитальном этапе или в приемном отделении:
1. Экспресс-анализ глюкозы плазмы и любой порции мочи на кетоновые тела;
2. 0,9 % NaCl в/в капельно со скоростью 1 л/ч.
В реанимационном отделении или отделении интенсивной терапии:
Лабораторный мониторинг
Как при ДКА, со следующими особенностями:
1. Расчет скорректированного Na+ (для выбора раствора для инфузии): скорректированный Na+ = измеренный Na+ + 1,6 (глюкоза – 5,5) / 5,5.
2. Желательно – уровень лактата (частое сочетанное наличие лактат-ацидоза).
3. Коагулограмма (минимум – протромбиновое время).
Регидратация (А)
Как при ДКА, со следующими особенностями:
-
в первый час – 1 л 0,9 % NaCl, затем – в зависимости от уровня Na+:
- при скорректированном Na+>165 ммоль/л: солевые растворы противопоказаны, регидратацию начинают с 2 %-го раствора глюкозы;
- при скорректированном Na+ 145–165 ммоль/л: регидратацию проводят 0,45 % (гипотоническим) NaCl;
- при снижении скорректированного Na+ до < 145 ммоль/л переходят на 0,9 % NaCl.
- При гиповолемическом шоке (АД < 80/50 мм рт. ст.) вначале в/в очень быстро вводят 1 л 0,9 % NaCl.
- при скорректированном Na+ 145–165 ммоль/л: регидратацию проводят 0,45 % (гипотоническим) NaCl;
- при снижении скорректированного Na+ до < 145 ммоль/л переходят на 0,9 % NaCl.
- При гиповолемическом шоке (АД < 80/50 мм рт. ст.) вначале в/в очень быстро вводят 1 л 0,9 % NaCl.
-
Скорость регидратации: 1-й час – 1–1,5 л жидкости, 2-й и 3-й час – по 0,5–1 л, затемпо 0,25–0,5 л (под контролем ЦВД; объем вводимой за час жидкости не должен превышать часового диуреза более, чем на 0,5–1 л).
Инсулинотерапия (А)
-
С учетом высокой чувствительности к инсулину при ГГС, в начале инфузионной терапии инсулин не вводят или вводят в очень малых дозах – 0,5–2 ед/ч, максимум 4 ед/ч в/в.
-
Если через 4–5 ч от начала инфузии, после частичной регидратации и снижения уровня Na+ сохраняется выраженная гипергликемия, переходят на режим дозирования инсулина, рекомендованный для лечения ДКА.
-
Если одновременно с началом регидратации 0,45 % (гипотоническим) NaCl ошибочно вводятся более высокие дозы ИКД (≥6–8 ед/ч), возможно быстрое снижение осмолярности с развитием отека легких и отека мозга.
-
Уровень глюкозы плазмы не следует снижать быстрее, чем на 4 ммоль/л/ч, а осмолярность сыворотки – не более, чем на 3–5 мосмоль/л/ч.
-
Восстановление дефицита калия: обычно необходимо большее количество К+, чем при ДКА, в силу его более выраженного дефицита.
-
Щелочные растворы не показаны, так как рН, как правило, превышает 7,3. Исключение — редкие случаи ГГС с подтвержденным рН менее 7,0 (сочетание с ДКА, либо метаболический ацидоз при присоединении гнойно-некротических процессов, либо респираторный — при нарушении дыхания).
-
При развитии острых тромбозов и тромбоэмболий показаны прямые антикоагулянты (нефракционированный или низкомолекулярные гепарины).
Таблица 3.3.2. Рекомендации по ведению пациентов с ГГС [4,6]
|
Рекомендации
|
Уровень доказательности
|
|
ГГС развивается у пациентов с СД 2 типа вследствие наличия инфекции, цереброваскулярных заболеваний, хирургического вмешательства, нерационального использования диуретиков или стероидов
|
А
|
|
ГГС характеризуется высокой гипергликемией (глюкоза плазмы крови ≥33 ммоль/л), гиперосмолярностью (≥320 мосмоль/л) и отсутствием ацидоза (рН≥7,3, уровень бикарбоната ≥18-20 ммоль/л)
|
А
|
|
Терапия основана на достаточном введении жидкости и востановление электролитного баланса
|
А
|
|
Инсулинотерапия проводится как при ДКА в/в ИКД
|
А
|
|
Пациенты с ГГС должны находиться под постоянным мониторингом жизненных функций, электролитов во избежание развития таких осложнений как отек головного мозга, желудочно-кишечных кровоизлияний, тромбоза легочной артерии, гипокалиемии, цереброваскулярных заболеваний
|
А
|
ЛАКТАТАЦИДОТИЧЕСКОЕ СОСТОЯНИЕ (ЛАКТАЦИДОЗ, ЛАКТА- ЦИДОТИЧЕСКАЯ КОМА) [8]
Лактатацидоз – метаболический ацидоз с большой анионной разницей (≥10 ммоль/л) и уровнем молочной кислоты в крови > 4 ммоль/л (по некоторым определениям – более 2 ммоль/л).
Основная причина– повышенное образование и снижение утилизации лактата и гипоксия.
Провоцирующие факторы:
-
прием бигуанидов, выраженная декомпенсация СД, любой ацидоз, включая ДКА;
-
почечная или печеночная недостаточность;
-
злоупотребление алкоголем;
-
внутривенное введение рентгеноконтрастных средств;
-
тканевая гипоксия (ХСН, ИБС, облитерирующие заболевания периферических артерий, тяжелые заболевания органов дыхания, анемии);
-
острый стресс, выраженные поздние осложнения СД, старческий возраст, тяжелое общее состояние, запущенные стадии злокачественных новообразований;
-
беременность.
Клиническая картина:
-
миалгии, не купирующиеся анальгетиками,
-
боли в сердце, не купирующиеся антиангинальными средствами,
-
боли в животе,
-
головные боли,
-
тошнота, рвота,
-
слабость,
-
адинамия,
-
артериальная гипотония,
-
тахикардия,
-
одышка,
-
впоследствии дыхание Куссмауля,
-
нарушение сознания от сонливости до комы.
Лабораторная диагностика
Гликемия: любая, чаще гипергликемия. Биохимический анализ крови повышение лактата (лактат > 4,0 ммоль/л, реже 2,2 – 4 ммоль/л), КЩС (декомпенсированный метаболический ацидоз).
Лечение (А).
Основные компоненты
-
Уменьшение образования лактата.
-
Выведение из организма лактата и метформина.
-
Борьба с шоком, гипоксией, ацидозом, электролитными нарушениями.
-
Устранение провоцирующих факторов.
Лечение на догоспитальном этапе или в приемном отделении:
Следует обеспечить проходимость дыхательных путей и при необходимости предпринять меры по улучшению функции внешнего дыхания.
Внутривенная инфузия 0,9% раствора хлорида натрия для восстановления тканевой перфузии.
В ОРИТ: борьба с шоком, гипотонией, тканевой гипоксией по общим для интенсивной терапии правилам, в условиях кардиомониторинга вследствие высокой опасности тяжелых нарушений сердечного ритма.
ИВЛ: в режиме гипервентиляции для устранения избытка СО2 (целевое значение рСО2 — 25–30 мм рт.ст.).
При лактатацидозе после недавней острой передозировки метформина: назначение активированного угля или другого сорбента. При ЛА на фоне приема метформина единственное эффективное мероприятие — гемодиализ с безлактатным буфером.
Для снижения образования лактата и усиления синтеза гликогена: внутривенная инфузия ИКД (2–5 ЕД/ч) с глюкозой (5,0–12,5 г/ч).
Применение бикарбоната натрия возможно только при рН менее 7,0, не более 100 мл 4% раствора однократно путем медленной внутривенной инфузии с последующим увеличением минутной вентиляции легких для выведения избытка СО2, образующегося при введении бикарбоната.
Таблица 3.4.1. Рекомендации по ведению пациентов с лактатацидозом [4]
|
Рекомендации
|
Уровень доказательности
|
|
В основном лактатацидоз развивается у пациентов, получающих бигуаниды и имеющих противопоказания к назначению этих препаратов
|
А
|
|
Вследствие тканевой гипоксии пациентам необходимо обеспечить достаточную оксигенацию и адекватную перфузию
|
А
|
|
Лечение пациентов с лактатацидозом должно быть направлено в первую очередь на устранение заболевания, приведшего к лактатацидозу
|
А
|
|
Пациенты с лактатацидозом нуждаются в кислородотерапии, искусственной вентиляции легких, восстановлении объема циркулирующей крови
|
А
|
|
Гемодиализ эффективен при лактатацидозе, вследствие приема бигуанидов
|
А
|
Информация
Источники и литература
-
Клинические протоколы Министерства здравоохранения Кыргызской Республики
- Клинические протоколы Министерства здравоохранения Кыргызской Республики - 1. IDF Diabetes Atlas 2021 – 10th edition | www.diabetesatlas.org. 2. Алгоритмы специализированной медицинской помощи больным сахарным иабетом / Под редакцией И.И. Дедова, М.В. Шестаковой, А.Ю. Майорова. – 10-й выпуск – М.; 2021. 3. Потемкин В.В., Старостина Е.Г. Руководство по неотложной эндокринологии. – М: Медицинское информационное агентство, 2008. 393 с. 4. American Diabetes Assosiation. Standards of Medical Care in Diabetes // Diabetes Care.- 2021. - vol. 44. – S.1-232. 5. Осложнения сахарного диабета: лечение и профилактика / Под ред. И.И. Дедова, М.В. Шестаковой. – М.: ООО «Издательство «Медицинское информационное агентство», 2017. 6. American Association of Clinical Endocrinology Clinical Practice Guideline: Developing a Diabetes Mellitus Comprehensive Care Plan—2022. 7. Чазова И.Е., Шестакова М.В., Жернакова Ю.В., Блинова Н.В., Маркова Т.Н., Мазурина Н.В., Ежов М.В., Терещенко С.Н., Жиров И.В., Комаров А.Л., Миронова О.Ю., Юричева Ю.А., Сухарева О.Ю. Евразийские рекомендации по профилактике и лечению сердечно-сосудистых заболеваний у больных с диабетом и предиабетом (2021). - Евразийский кардиологический журнал. – 2021. - https://doi.org/10.38109/ 2225-1685-2021-2-6-29. 8. Дедов И.И. Эндокринология. Национальное руководство / И.И.Дедов, Г.А. Мельниченко. – М.:ГЭОТАР-Медиа, 2022. – 1112 с. 9. Дедов И.И. Гестационный сахарный диабет: диагностика, лечение, послеродовое наблюдение. Клинические рекомендации (протокол лечения) / И.И. Дедов, В.И. Краснопольский. - М: МИА, 2013. – 13 с. 10. Дедов И.И. Сахарный диабет: Острые и хронические осложнения / И.И. Дедов, М.В. Шестакова. - М.: МИА, 2011. - 120 с. 11. Смирнова О.М. Диабетическая ретинопатия. Современные проблемы / О.М. Смирнова // Сахарный диабет. – 2008.- C.10. 12. American Diabetes Assosiation. Standards of Care in Diabetes//Diabetes Care.- 2023. - 46 (Supplement_1): S1–S4. https://doi.org/10.2337/dc23-Sint 13. At-Kateb H. DCCT/EDIC Research Group. Multiple variants in vascular endothelial growth factor (VEGFA) are risk factors for time to severe retinopathy in type 1 diabetes: the DCCT/EDIC genetics study / H. At-Kateb., I. Mirea, X Xie. et al. // Diabetes.-2007.- Vol.56.-P.2161-2168. 14. Chew EY, Davis MD, Danis RP, et al.; Action to Control Cardiovascular Risk in Diabetes Eye Study Research Group. The effects of medical management on the progression of diabetic retinopathy in persons with type 2 diabetes: the Action to Control Cardiovascular Risk in Diabetes (ACCORD) eye study. Ophthalmology 2014;121:2443–2451. 15. Eid S, Sas KM, Abcouwer SF, et al. New insights into the mechanisms of diabetic complications: role of lipids and lipid metabolism. Diabetologia 2019;62:1539–1549. 16. International Council of Ophthalmology | Guidelines for Diabetic Eye Care . - 2020. 17. Prevention of blindness from diabetes mellitus. Report of a WHO consultation // WHO. - Geneva. - 2003. 18. Shi R, Zhao L, Wang F, et al. Effects of lipidlowering agents on diabetic retinopathy: Metaanalysis and systematic review. Int J Ophthalmol. - 2018. - 11:287–295. 19. Solomon SD, Chew E, Duh EJ, et al. Diabetic retinopathy: a position statement by the American Diabetes Association. - Diabetes Care. - 2017. - 40:412– 418. 20. Yau JWY, Rogers SL, Kawasaki R, et al.; MetaAnalysis for Eye Disease (META-EYE) Study Group. Global prevalence and major risk factors of diabetic retinopathy. - Diabetes Care. - 2012. - 35: 556–564 21. Дедов И.И., Шестакова М.В., Майоров А.Ю., и др. Клинические рекомендации. Сахарный диабет 1 типа у взрослых. Сахарный диабет.- 2020. - 23(1S):42-114. 22. Дедов И.И., Шестакова М.В., Майоров А.Ю., и др. Клинические рекомендации. Сахарный диабет 2 типа у взрослых. Сахарный диабет. – 2020. - 23(2S):4-102. 23. Национальные рекомендации по диагностике и лечению метаболического синдрома // Кардиоваскулярная терапия и профилактика. - 2007.- П.2. – С.1-35. 24. Шестакова М.В., Дедов И.И. Сахарный диабет и хроническая болезнь почек. – М.: Медицинское информационное агентство, 2009. - 500 с. 25. American Diabetes Association Professional Practice Committee. Chronic kidney disease and risk management. Standards of Medical Care in Diabetes—2022. - Diabetes Care 2022. - 45(Suppl. 1):S175–S184 26. Bakris GL. ACCOMPLISH Trial Investigators. Renal outcomes with different fixed-dose combination therapies in patients with hypertension at high risk for cardiovascular events (ACCOMPLISH): a prespecified secondary analysis of randomised controlled trial / Bakris GL, Serafidis PA, Weir MR et al. // Lancet. - 2010. - 375: 1173-1181. 27. Calculator GFR [Электронный ресурс]. – Режим доступа:http://www.kidney.org/professional/kdoqi/gfr_calculator.cfm,http://nkdep. nih.gov/professional/gfr calculator/index.htm. 28. de Boer IH, Caramori ML, Chan JCN, et al. KDIGO, 2020. Clinical Practice Guideline for Diabetes Management in Chronic Kidney Disease// Kidney Int. -2020. - 98: S1–S115. 29. ESC. Guidelines on cardiovascular disease prevention in clinical practice Article in European Heart Journal · August 2021. DOI: 10.1093/eurheartj/ehab484 30. Filippatos, Anker SD, Agarwa lR, et al.; FIDELIO-DKD Investigators. Finerenone and cardiovascular outcomes in patients with chronic kidney disease and type 2 diabetes// Circulation- 2021. - 143:540–552 31. Grunberger G, Sherr J, Allende M, et al. American Association of Clinical Endocrinology Clinical Practice Guideline: The Use of Advanced Technology in the Management of Persons With Diabetes Mellitus. //Endocr Pract.-2021; 27(6):505-537. doi: 10.1016/j.eprac.2021.04.008 32. Haller H. ROADMAP Trial Investigators. Olmesartan for the delay or prevention of microalbuminuria in type 2 diabetes / Haller H, Ito S, Izzo JL Jr et al.// N Engl J Med. - 2011. - 364:907-917. 33. Heerspink HJL, Stefánsson BV, Correa-Rotter R, et al.; DAPA-CKD Trial Committees and Investigators. Dapagliflozin in patients with chronic kidney disease// N Engl J Med.- 2020;383:1436–1446 34. Introduction of IADPSG Criteria for the Screening and Diagnosis of Gestational Diabetes Mellitus Results in Improved Pregnancy Outcomes at a Lower Cost in a Large Cohort of Pregnant Women: The St. Carlos Gestational Diabetes Study // Diabetes Care. – 2014.- S.37. -Р.2442–2450. 35. Kidney International (2020) 98, S1–S115, VOL 98 | ISSUE 4S | OCTOBER 2020 KDIGO 2020 Clinical Practice Guideline for Diabetes Management in Chronic Kidney Disease. 36. Mann JFE, Muskiet MHA. Incretin-based drugs and the kidney in type 2 diabetes: choosing between DPP-4 inhibitors and GLP-1 receptor agonists. Kidney Int 2021;99:314–318 37. Mann JFE, Hansen T, Idorn T, et al. Effects of once-weekly subcutaneous semaglutide on kidney function and safety in patients with type 2 diabetes: a post-hoc analysis of the SUSTAIN 1-7 randomised controlled trials// Lancet Diabetes Endocrinol.-2020;8:880– 893 38. Mc Guire DK, Shih WJ, Cosentino F, et al. Association of SGLT2 Inhibitors With Cardiovascular and Kidney Outcomes in Patients With Type 2 Diabetes: A Metaanalysis// JAMA Cardiol.-2021;6:148–158. 39. The ADVANCE Collaborative Group. Intensive blood glucose control and vascular outcomes in patients with type 2 diabetes // N Engl J Med. - 2008. - 358:2560-72. 40. Williams B, Mancia G, Spiering W, et al. 2018 ESC/ESH Guidelines for the management of arterial hypertension.//Eur Heart J.- 2018; 39: 3021–3104. doi: 10.1093/eurheartj/ehy339. 41. Zelniker TA, Raz I, Mosenzon O, et al. Effect of dapagliflozin on cardiovascular outcomes according to baseline kidney function and albuminuria status in patients with type 2 diabetes: a prespecified secondary analysis of a randomized clinical trial. //JAMA Cardiol.-2021;6:801–810 42. Kidney International (2022), S1–S127, VOL 102 | ISSUE 5S | NOVEMBER 2022 KDIGO 2022 Clinical Practice Guideline for Diabetes Management in Chronic Kidney Disease. 43. American Academy of Neurology. Painful Diabetic Neuropathy Guidance 2022. 44. Morrish NJ.Mortality and causes of death in the WHO Multinational Study of Vascular Diease in Diabetes / Morrish NJ, Wang SL, StevensLK, Fuller JH, Keen H. // Diabetologia. – 2001. – S.2. Р.14–21. 45. Rydén L. Guidelines on diabetes, pre-diabetes, and cardiovascular diseases: executive summary. The Task Force on Diabetes and Cardiovascular Diseases of the European Society of Cardiology (ESC) and of the European Association for the Study of Diabetes (EASD) / Rydén L, Standl E, Bartnik M, et al. // Eur Heart J. – 2019. – Р.88–136. 46. McDonagh T, Metra M, Adamo M, et al. ESC Scientific Document Group, 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure: Developed by the Task Force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC) With the special contribution of the Heart Failure Association (HFA) of the ESC. Eur Heart J. 2021;42(36):3599-726. doi:10.1093/eurheartj/ ehab368. 47. Ponikowski P, Voors A, Anker S, et al. 2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. The Task Force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC). Developed with the special contribution of the Heart Failure Association (HFA) of the ESC. Eur Heart J. 2016;37:2129-200. doi:10.1093/eurheartj/ehw128. 48. Ларина В.Н., Скиба И.К., Скиба А.С. Краткий обзор обновлений клинических рекомендаций по хронической сердечной недостаточности Европейского общества кардиологов 2021 года. Российский кардиологический журнал 2022. - 27(2):4820 С. 97-105. 49. Rodica Pop-Busui, James L. Januzzi, Dennis Bruemmer, Sonia Butalia,Jennifer B. Green, William B. Horton,Colette Knight, Moshe Levi, Neda Rasouli, Caroline R. Richardson. Heart Failure: An Underappreciated Complication of Diabetes. A Consensus Report of the American Diabetes Association. https://doi.org/10.2337/dci22-0014. 50. The International Working Group on the Diabetic Foot. – 2019. 51. Пакет основных мероприятий в отношении неинфекционных заболеваний для первичной медико-санитарной помощи. – Бишкек,2022. 52. Синдром диабетической стопы. Клинические рекомендации, РАЭ, 2015; Armstrong DG, Boulton AJM, Bus SA. Diabetic Foot Ulcers and Their Recurrence. N. Engl. J. Med. 2017 Jun 15;376(24):2367-2375. 53. IDF Clinical Practice Recommendations on the Diabetic Foot – 2017 54. Wagner FW. The dysvascular foot: a system for diagnosis and treatment. Foot Ankle. 1981 Sep;2(2):64-122. 55. Sumpio BE , Armstrong DG , Lavery LA , Andros G ; Society for Vascular Surgery ; American Podiatric Medical Association . The role of interdisciplinary team approach in the management of the diabetic foot: a joint statement from the Society for Vascular Surgery and the American Podiatric Medical Association.J Am Podiatr Med Assoc. 2010 Jul-Aug;100(4):309-11.] 56. Swiss Med Wkly. 2014 Apr 24;144:w13948. doi: 10.4414/smw.2014.13948. eCollection 2014.Is the Eichenholtz classification still valid for the diabetic Charcot foot? Chantelau EA1, Grützner G2. 57. Armstrong D.G., Wrobel J., Robbins J.M. Guest Editorial: are diabetes-related wounds and amputations worse than cancer? // Int. Wound J. – 2007. – Vol. 4, N 4. – P. 286– 2871; Game F., Jeffcoate W. Diabetic foot // Adv. Skin Wound Care. – 2013. – Vol. 26, N 9. – Р. 421–428; Lew D., Waldvogel F. Osteomyelitis // Lancet. – 2004. – Vol. 364. – P. 369–379 58. В.В. Привольнев, Д.В. Рязанов. Трудности дифференциальной диагностики форм синдрома диабетической стопы. ЭНДОКРИНОЛОГИЯ: новости, мнения, обучение №1 2015. С.47-54; Rishi Malhotra, Claire Shu-Yi Chan, and Aziz Nather, Osteomyelitis in the diabetic foot/ Diabet Foot Ankle. 2014; 5: 10.3402/dfa.v5.24445 59. Snyder RJ , Kirsner RS , Warriner RA 3rd , Lavery LA , Hanft JR , Sheehan P . Consensus recommendations on advancing the standard of care for treating neuropathic foot ulcers in patients with diabetes. Ostomy Wound Manage. 2010 Apr;56(4 Suppl):S1-24 60. Дедов И.И. Сахарный диабет и артериальная гипертензия / И.И.Дедов, М.В.Шестакова.– М.:МИА, 2006. – 344 с. 61. Parving HH. Cardiorenal endpoints in a trial of telmisartan, ramipril, or both in patients at type 2 diabetes / HH Parving, BM Brenner, JJV McMurray, D de Zeeuw, SM Haffer, SD Solomon // N Engl J Med. – 2012. – 367. – P.2204–2213.
Информация
Адрес для переписки с рабочей группой
Кыргызская Республика, г. Бишкек, Тел: 0772350754
E-mail: sultanalieva_r@mail.ru
Состав рабочей группы по созданию руководства
Для разработки клинического руководства по диагностике и лечению СД 2 типа была создана группа разработчиков:
Султаналиева Р.Б., д.м.н., профессор, зав. курсом эндокринологии КГМИПиПК и профессор кафедры терапии КРСУ.
Абылова Н.К., преподаватель курса эндокринологии КГМИПиПК и кафедры терапии КРСУ, главный эндокринолог г. Бишкек.
Князева В.Г., к.м.н., преподаватель курса эндокринологии КГМИПиПК и МВШМ
Рысбекова Г.С., к.м.н., доцент медицинского факультета Ошского государственного университета, главный эндокринолог Ошской области.
Жунусова Б.З., преподаватель курса эндокринологии КГМИПиПКи МВШМ.
СД 2 типа является мультидисциплинарной проблемой. Широкий спектр сосудистых осложнений, развивающихся при СД, такие как нефропатия, ретинопатия, поражение магистральных сосудов сердца, мозга, нижних конечностей, объясняет столь высокий интерес к проблеме этих больных не только эндокринологов-диабетологов, но и специалистов практически всех медицинских направлений. К диагностике, лечению и профилактике осложнений часто привлекаются специалисты различных звеньев и отраслей медицины: терапевты, кардиологи, нефрологи, неврологи, окулисты, хирурги, семейные врачи. Непреложным условием эффективного контроля СД является создание программ активного скрининга, направленных на максимально раннюю диагностику осложнений, и оптимальная организация клинико-диагностического процесса в рамках обеспечения мультидисциплинарного подхода в лечении.
Данное издание содержит третий актуализированный выпуск рекомендаций по стандартизации и оптимизации оказания медицинской помощи пациентам с СД во всех регионах Кыргызстана на основе доказательной медицины. Издание содержит обновленную информацию в соответствии с последними данными и рекомендациями по лечению пациентов с СД.
В этом издании сохранен акцент на персонифицированный подход к выбору целей терапии и контроля углеводного и липидного обмена, уровня артериального давления.
Новое:
-Пересмотрены позиции, касающиеся алгоритма назначения сахароснижающих препаратов при лечении осложнений сахарного диабета 2 типа.
- Обновлены некоторые данные по таким осложнениям как нейропатия, синдром диабетической стопы, ретинопатия, хроническая сердечная недостаточность, диабет и артериальная гипертензия
Издание предназначено для практикующих врачей эндокринологов, терапевтов, врачей общей практики и специалистов смежных специальностей, а также ординаторов и аспирантов соответствующих направлений.
Для пересмотра клинического руководства по диагностике и лечению СД были привлечены медицинские консультанты, что позволило рассмотреть проблему с различных точек зрения, в том числе вопросы применимости руководства в различных учреждениях здравоохранения Кыргызской Республики.
Создание междисциплинарной группы позволило исключить личную заинтересованность разработчиков, что значительно снизило риск возникновения систематической ошибки.
Медицинские консультанты:
Медицинские рецензенты:
|
Джумагулова
А.С.
|
Д.м.н., профессор КГМА | кардиология |
|
Токтогулова
Н.А.
|
К.м.н., доцент, зав. кафедрой терапии №1 КРСУ | терапия |
| Омурова Ж.Н. | К.м.н., зав. кафедрой семейной медицины КГМИиПК | семейная медицина |
|
Зурдинова
А.А.
|
Д.м.н., профессор, зав. кафедрой базисной и клинической фармакологии КРСУ | фармакология |
Медицинские рецензенты:
| Добрынина Н.П. | Главный внештатный эндокринолог МЗ КР | Внутренний рецензент |
| Маматов С.М. | Зав. кафедрой госпитальной терапии Кыргызской государственной медицинской академии имени И.К. Ахунбаева, д.м.н., профессор | Внешний рецензент |
Цели и задачи руководства
Цель данного руководства: повысить знания и умения врачей всех специальностей в оказания медицинской помощи больным СД 2 типа на уровне первичного, вторичного и третичного звеньев здравоохранения Кыргызстана, на основе доказательной медицины.
Задачи руководства:
Врач должны знать и владеть следующими навыками:
- Проводить раннюю диагностику острых и хронических осложнений СД 2 типа и других нарушений углеводного обмена.
- Проводить раннюю диагностику острых и хронических осложнений СД 2 типа и других нарушений углеводного обмена.
- Оказывать эффективную лечебную помощь больным СД 2 типа на всех уровнях здравоохранения, основанную на принципах современной доказательной медицины, для снижения риска развития осложнений заболевания, инвалидности и смертельных исходов.
- Проводить профилактику осложнений СД 2 типа.
Ожидаемые результаты.
Полученные врачами знания будут способствовать своевременной диагностике острых и хронических осложнений СД 2 типа, оказанию квалифицированной медицинской помощи, улучшению качества жизни больных, а также снижению инвалидности и смертности населения.
Целевая группа руководства
Клинические рекомендации по диагностике и лечению осложнений СД 2 типа рекомендуется применять только к пациентам старше 18 лет с СД 2 типа. Руководство разработано для врачей общей практики, терапевтов, эндокринологов, а также для врачей всех других специальностей, принимающие участие в лечении больных СД 2 типа.
Основные термины и определения
Адреналин — гормон, который образуется в надпочечниках; способствует повышению уровня глюкозы (сахара) в крови.
Аналог инсулина — человеческий инсулин, структура молекулы которого была изменена с целью улучшения его свойств.
Антагонисты ангиотензиновых рецепторов (сартаны) — препараты, обладающие двойным действием: во-первых, снижают артериальное давление, во-вторых, защищают почки от прогрессирования диабетической нефропатии.
Артериальная гипертензия (гипертония) — давление крови, постоянно превышающее верхнюю границу нормы.
Атеросклероз — состояние, характеризующееся отложением жира (преимущественно холестерина) в стенках артерий, в результате чего образуется атеросклеротическая бляшка, которая приводит к сужению просвета сосудов.
Атеросклеротическая бляшка — образование в стенке артерии, состоящее преимущественно из холестерина.
Витрэктомия — хирургическая операция по удалению соединительной ткани и крови из полости глаза.
Гипогликемия — уровень глюкозы (сахара) в крови ниже 3.3 ммоль/л или в плазме ниже 3.9 ммоль/л, что может сопровождаться гипогликемическими симптомами.
Глаукома — повышение внутриглазного давления из-за нарушения оттока жидкости из передней камеры глаза.
Гликированный гемоглобин (HbA1c), синонимы — гликогемоглобин, гликозилированный гемоглобин. Показатель, который отражает средний уровень глюкозы крови за последние 2-3 месяца (но не равен ему по цифровому значению!) и позволяет оценить эффективность проводимого лечения и изменения образа жизни.
Гликоген — вещество, в виде которого запас глюкозы хранится в печени и мышцах.
Глюкозурия — присутствие глюкозы (сахара) в моче.
Глюкагон — гормон, который производят альфа-клетки поджелудочной железы;
он повышает уровень сахара в крови путем высвобождения глюкозы из печени, где она хранится в виде гликогена.
Диализ — процедура очищения организма (крови) от продуктов обмена белков – креатинина и мочевины, которые накапливаются при развитии хронической почечной недостаточности.
Дислипидемия — термин, обозначающий изменение нормального соотношения жиров (в основном холестерина и триглицеридов) в крови.
Ингибиторы АПФ — препараты, снижающие артериальное давление и оказывающие защитное действие на почки.
Инсулин — гормон, который вырабатывают бета-клетки островков Лангерганса поджелудочной железы.
Инсулинорезистентность — низкая чувствительность клеток организма к инсулину, в результате чего глюкоза плохо проникает в клетки организма.
Инсульт (синоним – острое нарушение мозгового кровообращения) — поражение ткани головного мозга в результате кровоизлияния (на фоне высокого артериального давления) или прекращения поступления крови с кислородом (в результате сужения или полного закрытия просвета артерии атеросклеротической бляшкой).
Инфаркт миокарда — повреждение сердечной мышцы в результате нарушения кровоснабжения и поступления кислорода вследствие развития атеросклеротической бляшки, сужающей или закрывающей просвет коронарных артерий.
Катаракта — помутнение хрусталика, вследствие чего свет начинает хуже проникать в глаз.
Кардиоваскулярный — сердечно-сосудистый (например, риск), относящийся к сердцу и кровеносным сосудам.
Кетоацидоз — острое и очень опасное осложнение сахарного диабета, обусловленное недостатком инсулина.
Кетоновые тела — побочный продукт распада свободных жирных кислот в процессе высвобождения энергии, являются симптомом выраженной декомпенсации сахарного диабета (преимущественно 1 типа), признаком дефицита инсулина.
Кетонурия — появление кетоновых тел в моче.
Контррегуляторные (стрессовые) гормоны — гормоны, выделяющиеся в стрессовых ситуациях.
Креатинин — нормальный компонент крови и мочи, продукт метаболизма белков.
Лазерная фотокоагуляция сетчатки (ЛФК) — метод лечения диабетической ретинопатии и макулопатии при помощи лазерного луча.
Макулопатия или отек макулы — отек центральной зоны сетчатки, зоны наилучшего видения.
Микроальбуминурия — первая стадия поражения почек (нефропатии) при сахарном диабете, характеризующаяся присутствием небольшого количества белка (альбумина) в моче (от 30 до 300 мг в сутки).
Нейропатия диабетическая — поражение нервов вследствие длительного декомпенсированного сахарного диабета.
Нефропатия диабетическая — общий термин для обозначения поражения почек при сахарном диабете.
Парестезия — чувство онемения, покалывания, жжения, иногда сопровождается болью, является симптомом диабетической нейропатии.
Ретинопатия диабетическая — общий термин для обозначения поражения сетчатки вследствие сахарного диабета.
Синдром диабетической стопы — поражение нижних конечностей у пациентов с сахарным диабетом, характеризуется наличием раны, возникающей вследствие поражения нервов (нейропатии), суставов, и/или артерий (атеросклероза) нижних конечностей.
Подиатрия - раздел медицины, занимающийся лечением заболеваний стопы и голени, объединяющий знания по ортопедии, травматологии, сосудистой и гнойной хирургии, нейрохирургии.
Хроническая болезнь почек – наднозологическое понятие, обобщающее повреждение почек или снижение расчетной скорости клубочковой фильтрации менее 60 мл/мин/1,73 м2, персистирующее в течение более 3 мес, независимо от первичного диагноза
Хроническая сердечная недостаточность - клинический синдром, характеризующийся типичными жалобами (одышка, отеки лодыжек, усталость и другие), которые могут сопровождаться повышенным давлением в яремных венах, застойными хрипами в легких, периферическими отеками, вызванными нарушением структуры и/или функцией сердца, что приводит к уменьшению сердечного выброса и/или повышению внутрисердечного давления в покое или во время нагрузки.
Шкала уровней доказательности и градации рекомендаций
Все основные рекомендации в данном руководстве имеют свою градацию, которая обозначается латинской буквой от A до D (SIGN). При этом каждой градации соответствует определённый уровень доказательности данных, и это значит, что рекомендации основывались на данных исследований, которые имеют различную степень достоверности. Чем выше градация рекомендации, тем выше достоверность исследований, на которой она основана. Ниже приведена шкала, которая описывает различные уровни градации рекомендаций, включённых в данное руководство.
| А |
Высококачественный мета-анализ, систематический обзор РКИ или крупное
РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию.
|
| В |
Высококачественный (++) систематический обзор когортных или исследований случай-контроль или
Высококачественное (++) когортное или исследование случай-контроль с очень низким риском систематической ошибки или
РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию.
|
| С |
Когортное или исследование случай-контроль или контролируемое иследование без рандомизации с невысоким риском систематической ошибки (+), ре- зультаты которых могут быть распространены на соответствующую популяцию или
РКИ с очень низким или невысоким риском систематической ошибки (++ или
+), результаты которых не могут быть непосредственно распространены на соответствующую популяцию
|
| D |
Описания серии случаев ИЛИ Неконтролируемое исследование ИЛИ Мнение экспертов
Рекомендации, основанные на клиническом опыте членов мультидисциплинарной группы
|
Стратегия поиска
Учитывая высокую актуальность проблемы СД, во всем мире ведется активный поиск новых методов диагностики, профилактики, лечения и ведения больных с данным заболеванием. В настоящее время существует достаточное количество клинических руководств, содержащих рекомендации, имеющих строгую научную базу. Данное руководство регулярно обновляется в соответствии с новыми международными данными, включая рекомендации ВОЗ (2019), Международной диабетической федерации (IDF, 2021), Европейской ассоциации по изучению диабета (EASD 2018, 2019, 2020,2021), Американской диабетической ассоциации (АDA 2018, 2020, 2021, 2022,2023), Американской ассоциации клинических эндокринологов (AACE, 2020, 2021). Рекомендации Российской Ассоциации Эндокринологов (2019,2020,2021) оказались более всего близки к нашей ситуации в отношении СД. Сопоставление и объединение данных всех вышеуказанных руководств, позволило составить данный документ с учетом современных подходов к диагностике и лечению СД и имеющихся ресурсов в нашем государстве.
Поиск клинических руководств по СД осуществлялся в национальных и международных реестрах клинических руководств с использованием электронных баз данных в сети Интернет:
http://www.nap.edu/ http://guidelines.diabetes.ca/ http://www.diabetes.org/ http://www.easd.org/ http://www.idf.org/ http://www.idf.org/guidelines http://www.sign.ac.uk/
http://circ.ahajournals.org/ www.endocrincentr.ru/ https://www.escardio.org/ https://www.dfsg.org/ www.aace.com
С учетом быстрого обновления данных в медицинской литературе и появления большого количества новых публикаций нами был проведен дополнительный поиск исследований, посвященных анализируемому вопросу в англоязычных библиографических системах Medline (через Pubmed (www.ncbi.nlm.nih.gov) и Embase), в базе данных The Cochrane Library, а также ручной поиск по ссылкам литературы оригинальных статей че- рез каталог медицинских журналов (в www.healthinternetwork.org.)
Апробация клинического руководства
Проект данного клинического руководства неоднократно обсуждался на заседаниях и форумах Диабетической и Эндокринологической Ассоциации Кыргызстана (ДЭАК), апробирован путем обучения на его основе семейных врачей и преподавателей семейной медицины КГМИПиПК г. Бишкек, Ошской, Нарынской, Иссык-Кулькой, Таласской, Баткенской и Чуйской областей в 2020-22 году, обучения эндокринологов и врачей других специальностей на курсе эндокринологии при КГМИПиПК. Проект клинического руководства получил одобрение всех специалистов.
Декларация конфликта интересов
Перед началом работы по созданию данного клинического руководства и протоколов все члены рабочей группы и рецензенты дали согласие сообщить в письменной форме о наличии финансовых взаимоотношений с фармацевтическими компаниями. Никто из членов авторского коллектива не имел коммерческой заинтересованности или другого конфликта интересов с фармацевтическими компаниями или другими организациями, производящими продукцию по ведению сахарного диабета 2 типа и его осложнений.
Инструкция к применению:
ПРИЛОЖЕНИЯ
Приложение 7.1. Номограмма для вычисления площади поверхности тела по росту и массе тела (используется для расчета истинной СКФ)
Инструкция к применению:
• Соединить линейкой шкалы с ростом и массой тела конкретного человека. На пересечении со шкалой площади поверхности тела получаем цифру, соответствующую площади тела данного человека.
• Истинная СКФ = СКФ, рассчитанная по формуле Кокрофта-Голта, умноженная на 1,73 м2 и деленная на полученную по номограмме площадь поверхности тела конкретного человека.


Приложение 7.2. Шкала балльной оценки симптомов нейропатии (Neuropathy Symptom Score)
| Название симптома | Баллы |
| Жжение, онемение, покалывание | 2 |
| Утомляемость, судороги, боли | 1 |
| Локализация: | |
| - стопы | 2 |
| - икры | 1 |
| - другая | 0 |
| Время возникновения: | |
| - только ночью | 2 |
| - ночью и днем | 1 |
| - днем | 0 |
| - сразу после пробуждения | 1 |
| Уменьшение симптоматики: | |
| - при ходьбе | 2 |
| - стоя | 1 |
| - лежа | 0 |
| Сумма баллов |
Интерпретация результата:
3 - 4 балла - умеренная нейропатия
5 - 6 баллов - выраженная нейропатия
7 - 9 баллов - тяжелая нейропатия.
7 - 9 баллов - тяжелая нейропатия.
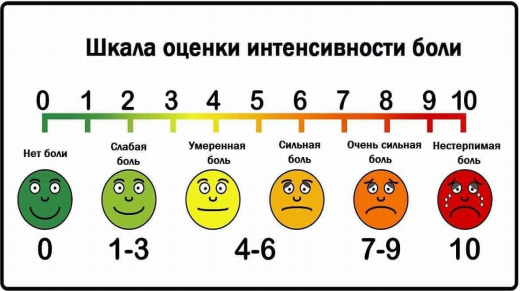
Приложение 7.3. Визуальная шкала оценки боли
Приложение 7.4. Мичиганский опросник для скрининга нейропатии (The Michigan Neuropath Screening Instrument, MNSI).
| А. Анамнез | ||
| Ответьте на следующие вопросы, отметив "да = 1" или "нет = 0" на основании своих обычных ощущений | ||
| 1. Бывает ли у вас ощущение онемения в ногах и стопах? | Да | Нет |
| 2. Испытывали ли вы когда-либо жгучую боль в ногах или стопах? | Да | Нет |
| 3. Ваши стопы очень чувствительны к прикосновению? | Да | Нет |
| 4. У вас были судороги мышц ног или стоп? | Да | Нет |
| 5. Вы отмечали когда-либо ощущение покалывания в ногах или стопах? | Да | Нет |
| 6. Вызывает ли у вас болезненные ощущения прикосновение постельного белья или одеяла к коже? | Да | Нет |
| 7. Когда вы входите в ванну или в душ, можете определить холодная вода или горячая? | Да | Нет |
| 8. Была ли у вас когда-либо незаживающая рана на коже стоп? | Да | Нет |
| 9. Говорил ли вам когда-либо лечащий врач, что у вас диабетическая нейропатия? | Да | Нет |
| 10. Ощущаете ли вы общую слабость большую часть времени? | Да | Нет |
| 11. Усиливаются ли ваши симптомы в ночное время? | Да | Нет |
| 12. Болят ли у вас ноги во время ходьбы? | Да | Нет |
| 13. Вы чувствуете свои стопы во время ходьбы? | Да | Нет |
| 14. Кожа ваших стоп настолько сухая, что появляются трещины? | Да | Нет |
| 15. Были ли у вас ампутации нижних конечностей? | Да | Нет |
| Сумма баллов: | ||
Приложение 7.5. Опросник DN4 для диагностики болевой нейропатии.
БЕСЕДА С ПАЦИЕНТОМ
Соответствует ли боль, которую испытывает пациент, одному или нескольким из следующих определений?
| Да | Нет | ||
| 1 | Ощущение жжения | ||
| 2 | Болезненное ощущение холода | ||
| 3 | Ощущение как от ударов током |
Сопровождается ли боль одним или несколькими из следующих симптомов в области ее локализации?
| Да | Нет | ||
| 4 | Пощипыванием, ощущением ползания мурашек | ||
| 5 | Покалыванием | ||
| 6 | Онемением | ||
| 7 | Зудом |
ОСМОТР ПАЦИЕНТА
Локализована ли боль в той же области, где осмотр выявляет один или оба следующих симптома:
Можно ли вызвать или усилить боль в области ее локализации?
Приложение 7.6. Номограмма для оценки 10-летнего риска летального или нелетального сердечно-сосудистого приступа по полу, возрасту, САД, общему холестерину, статусу курения и наличия или отсутствия СД [51].
| Да | Нет | ||
| 8 | Пониженная чувствительность к прикосновению | ||
| 9 | Пониженная чувствительность к покалыванию |
Можно ли вызвать или усилить боль в области ее локализации?
| Да | Нет | ||
| 10 | Проведя в этой области кисточкой |
Ключ (интерпретация): если сумма баллов (количество ответов "Да") составляет 4 и более баллов, это указывает на то, что боль у пациента является нейропатической, или имеется нейропатический компонент боли.
Приложение 7.6. Номограмма для оценки 10-летнего риска летального или нелетального сердечно-сосудистого приступа по полу, возрасту, САД, общему холестерину, статусу курения и наличия или отсутствия СД [51].
| А. Анамнез | ||
| Ответьте на следующие вопросы, отметив "да = 1" или "нет = 0" на основании своих обычных ощущений | ||
| 1. Бывает ли у вас ощущение онемения в ногах и стопах? | Да | Нет |
| 2. Испытывали ли вы когда-либо жгучую боль в ногах или стопах? | Да | Нет |
| 3. Ваши стопы очень чувствительны к прикосновению? | Да | Нет |
| 4. У вас были судороги мышц ног или стоп? | Да | Нет |
| 5. Вы отмечали когда-либо ощущение покалывания в ногах или стопах? | Да | Нет |
| 6. Вызывает ли у вас болезненные ощущения прикосновение постельного белья или одеяла к коже? | Да | Нет |
| 7. Когда вы входите в ванну или в душ, можете определить холодная вода или горячая? | Да | Нет |
| 8. Была ли у вас когда-либо незаживающая рана на коже стоп? | Да | Нет |
| 9. Говорил ли вам когда-либо лечащий врач, что у вас диабетическая нейропатия? | Да | Нет |
| 10. Ощущаете ли вы общую слабость большую часть времени? | Да | Нет |
| 11. Усиливаются ли ваши симптомы в ночное время? | Да | Нет |
| 12. Болят ли у вас ноги во время ходьбы? | Да | Нет |
| 13. Вы чувствуете свои стопы во время ходьбы? | Да | Нет |
| 14. Кожа ваших стоп настолько сухая, что появляются трещины? | Да | Нет |
| 15. Были ли у вас ампутации нижних конечностей? | Да | Нет |
| Сумма баллов: | ||
Приложение 7.5. Опросник DN4 для диагностики болевой нейропатии.
БЕСЕДА С ПАЦИЕНТОМ
Соответствует ли боль, которую испытывает пациент, одному или нескольким из следующих определений?
| Да | Нет | ||
| 1 | Ощущение жжения | ||
| 2 | Болезненное ощущение холода | ||
| 3 | Ощущение как от ударов током |
Сопровождается ли боль одним или несколькими из следующих симптомов в области ее локализации?
| Да | Нет | ||
| 4 | Пощипыванием, ощущением ползания мурашек | ||
| 5 | Покалыванием | ||
| 6 | Онемением | ||
| 7 | Зудом |
ОСМОТР ПАЦИЕНТА
Локализована ли боль в той же области, где осмотр выявляет один или оба следующих симптома:
Можно ли вызвать или усилить боль в области ее локализации?
| Да | Нет | ||
| 8 | Пониженная чувствительность к прикосновению | ||
| 9 | Пониженная чувствительность к покалыванию |
Можно ли вызвать или усилить боль в области ее локализации?
| Да | Нет | ||
| 10 | Проведя в этой области кисточкой |
Ключ (интерпретация): если сумма баллов (количество ответов "Да") составляет 4 и более баллов, это указывает на то, что боль у пациента является нейропатической, или имеется нейропатический компонент боли.
Приложение 7.6. Номограмма для оценки 10-летнего риска летального или нелетального сердечно-сосудистого приступа по полу, возрасту, САД, общему холестерину, статусу курения и наличия или отсутствия СД [51].



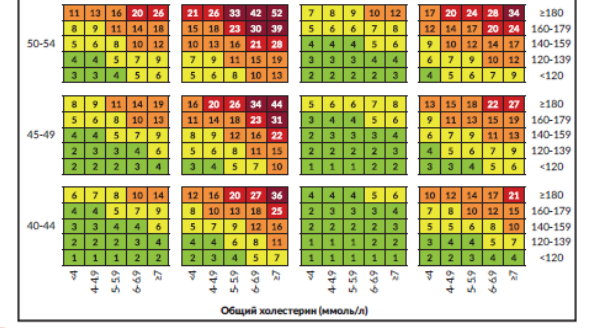

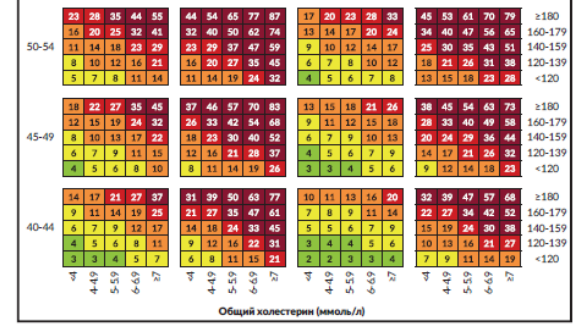
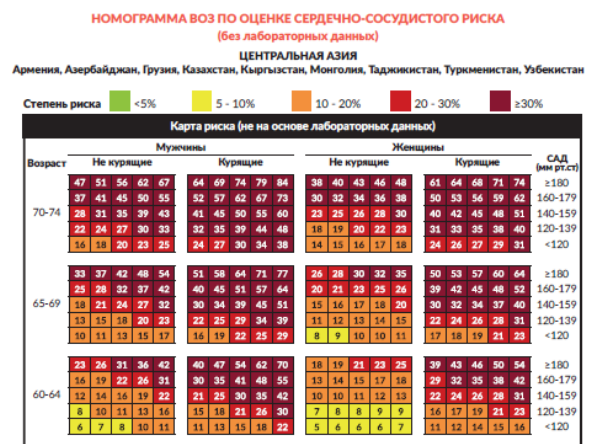
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.