Использование препаратов донорской крови у новорожденных
 Версия: Клинические протоколы МЗ РК - 2023 (Казахстан)
Версия: Клинические протоколы МЗ РК - 2023 (Казахстан)
Общая информация
Краткое описание
Одобрен
КЛИНИЧЕСКИЙ ПРОТОКОЛ МЕДИЦИНСКОГО ВМЕШАТЕЛЬСТВА
ИСПОЛЬЗОВАНИЕ ПРЕПАРАТОВ ДОНОРСКОЙ КРОВИ У НОВОРОЖДЕННЫХ
Препараты донорской крови классифицируются как компоненты крови, приготовленные в Центре крови (эритроциты, тромбоциты, свежезамороженная плазма) или производные плазмы, изготовленные из объединенной донорской плазмы в центрах фракционирования плазмы [1-4].
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10: нет.
Дата разработки протокола: 2023 год.
Категории пациентов: новорожденные, нуждающиеся в переливании препаратов донорской крови (ЭМ, ЭВ, ТМ, СЗП, криопрецепитата).
Шкала уровня доказательности:


Классификация
Классификация препаратов донорской крови.
- эритроцитарная масса (эритроцитарная взвесь, отмытые эритроциты).
- концентрат тромбоцитов.
- лейкоцитарный концентрат.
- плазма (свежезамороженная, криопреципитат).
Эритроцитарная масса - компонент крови, состоящий из эритроцитов (70-80%) и плазмы (20-30%) с примесью лейкоцитов и тромбоцитов. Гематокрит эритроцитарной массы составляет от 65 до 80%. Эритроцитарную массу получают из консервированной крови путѐм седиментации, отделения плазмы. Для уменьшения вязкости и улучшения реологических свойств к эритромассе перед трансфузией рекомендовано добавлять 100 мл 0,9% изотонического раствора хлорида натрия.
Эритроцитарная взвесь – это деплазмированный концентрат эритроцитов, уровень белка в котором не превышает 1,5 г/л. Ресуспензируя эритромассу в специальном растворе, можно получить эритровзесь. При этом эритровзесь приобретает более высокую текучесть и, соответственно, более высокие реологические свойства, одновременно более низкое гематокритное число (40-50%). В качестве резуспендирующего раствора используют 0,9% раствор хлорида натрия или раствор желатины. Как правило, соотношение эритромассы и растворов составляет 1:1.
Плазма – это бесклеточная жидкая часть крови человека, содержащая около 90% воды, 7-8% белка (альбумин, альфа-, бета - и гамма – глобулины), глико- и липопротеиды, 1,1% других органических веществ (жиры, углеводы), 0,9% неорганических соединений (электролиты и микроэлементы), а также факторы свертывания крови стабильные: фактор I, II, IX, XI, XII, XIII и лабильные V, VII, VIII. Последние разрушаются в течение 12-24 часов, рН плазмы равен 7,0.
Диагностика
Перечень основных и дополнительных диагностических мероприятий
Объем исследования для новорожденного (приложения 1-4):.
- определение фенотипа ABO/Rh (подтверждается на второй пробе);
- прямой антиглобулиновый тест и, в случае положительного результата, элюирование и идентификация элюированных антител;
- скрининг на нерегулярные эритроцитарные антитела;
- Время свертывания крови;
- Коагулограмма ( ПВ, АЧТВ, Фибриноген, Тромбопластиновое время).
Требования к проведению процедуры/вмешательства.
Предтрансфузионное тестирование крови реципиента включает:
- определение группы крови по системе AB0;
- определение резус-принадлежности по наличию или отсутствию антигена D;
- определение CW принадлежности (по наличию или отсутствию антигена CW);
- фенотипирование эритроцитов, т. е. определение антигенов эритроцитов C, с E, е у девочек и женщин репродуктивного возраста, и у больных, которым показаны повторные трансфузии, также у больных с аллоиммунными антителами или несовместимыми трансфузиями в анамнезе;
- скрининг на антиэритроцитарные антитела;
- установление специфичности антител, если они обнаружены;
- индивидуальный подбор ЭСК с проведением пробы на биологическую и индивидуальную совместимость между сывороткой/плазмой реципиента и эритроцитами донора.
Перед переливанием тромбоцит - и эритроцитсодержащих компонентов крови новорожденным необходимо:
- Определить группу крови по системе АВО. АВО-тестирование проводится только с эритроцитами реципиента, с использованием анти-А и анти-В реагентов, поскольку природные агглютинины в раннем возрасте обычно не выявляются. Если имеются трудности в определении группы крови в системе АВО у реципиента, то следует переливать эритроциты 0(I) группы, совместимые с сывороткой новорожденного и матери. При отсутствии матери переливают эритроциты О(I) группы, совместимые с сывороткой ребенка.
- Определить резус-принадлежность крови новорожденного; при гемолитической болезни, вызванной анти-D антителами, переливают только резус-отрицательную кровь; если патогенные антитела не являются анти-D антителами, новорожденному можно переливать резус-положительную кровь.
- Поиск иммунных антител и проба на индивидуальную совместимость проводятся как с сывороткой новорожденного, так и его матери; если невозможно получить кровь новорожденного для проведения анализа (особенно у недоношенных детей, поскольку проба, необходимая для анализа составляет 1-2 % ОЦК), тестирование проводят с сывороткой матери.
Требования к трансфузии тромбоконцентрата:
• Концентраты тромбоцитов необходимо забирать в Службе переливания крови непосредственно перед использованием.
• Переливание необходимо начинать сразу после поступления продукта в палату.
• Концентраты тромбоцитов нельзя хранить в холодильнике отделения.
• Для инфузии необходимо использовать специальную венозную линию.
• Перед началом трансфузии и во время нее необходимо контролировать жизненно важные параметры новорожденного.
• Лекарственная терапия перед трансфузией обычно не показана.
• Анализ крови должен быть выполнен через 1 час и 24 часа после завершения переливания, чтобы оценить эффективность переливания.
В случае аллоиммунной тромбоцитопении тромбомасса должна иметь следующие характеристики:
- отсутствие антигенов тромбоцитов человек (ГАТ), против которых у матери вырабатываются специфические антитела: при отсутствии доноров, типированных по основному ГАТ, могут быть использованы материнские тромбоциты; они должны быть получены путем афереза, промыты для удаления плазмы, содержащей антитела, и облучены;
Информированное согласие на медицинское вмешательство [13].
- В согласии указываются цель проведения вмешательства, описания продукта крови, возможные преимущества и риски, а также упоминания об альтернативах переливанию. Эта ответственность должна лежать на лечащем враче, который должен надлежащим образом документировать согласие.
Лечение
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Трансфузия ЭВ (ЭМ)
Цель
- восполнение объѐма циркулирующих эритроцитов и поддержание нормальной кислородтранспортной функции крови при анемических состояниях различного генеза.
Показания:
-
Шок при острой кровопотере;
-
ДВС синдром с массивными кровотечениями;
-
Тяжелая анемия.
Противопоказания к процедуре/вмешательству:
По данным многоцентровых исследовании при переливании ЭВ (ЭМ) имеются риски развития некротизирующего энтероколита, бронхолегочной дисплазии, ретинопатии недоношенных, внутрижелудочкового кровоизлияния [5,6].
При шоке из-за кровопотери объем трансфузии ЭВ (ЭМ) составляет для:
- доношенного ребенка - 80 мл/кг;
- недоношенного ребенка (ОНМТ, ЭНМТ) - 100 мл/кг.
Переливание больших объемов ЭМ новорожденным, эквивалентное одному объему циркулирующей крови (примерно 80 мл/кг) также используется в неонатальной кардиохирургии.
Неонатальные повторные трансфузии ЭВ (ЭМ):
Повторные переливания ЭВ (ЭМ) часто проводятся недоношенным детям, при этом показания основываются на концентрации гемоглобина в сочетании с кардиореспираторным статусом ребенка.
По данным группы экспертов NHMRC/ASBT (Австралийское общество переливания крови, 2016), Британского комитета по стандартам в гематологии (2016), Канадской службы крови (2017), в Рекомендациях по переливанию продуктов крови в неонатологии Европейских стран (2022) приведенные в таблице 1 значения представляют разумный подход к пороговому уровню гемоглобина для переливания недоношенных детей[1-8].
Таблица 1. Рекомендации по переливанию эритроцитов недоношенным новорожденным с гестационным возрастом < 32 недель (Уровень убедительности рекомендаций В)
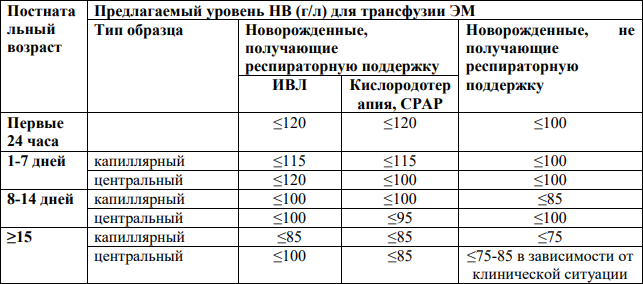
- ожидаемая кровопотеря (например, гемолиз, флеботомия или хирургическое вмешательство).
- качество питания.
- тяжесть болезни.
Как правило, решение о переливании должно основываться на лабораторных измерениях гемоглобина, а не на оценках, полученных с помощью анализаторов газов крови, за исключением случаев неотложной клинической помощи.
РАСЧЕТ ОБЪЕМА ЭВ (ЭМ) И СКОРОСТИ ТРАНСФУЗИИ ДЛЯ НОВОРОЖДЕННЫХ (Уровень убедительности рекомендаций C) [1-9].
- доза или объем переливания компонентов крови для новорожденных, младенцев и детей должны быть тщательно рассчитаны и назначены в мл с определенной скоростью переливания.
- скорость введения до 6 мл/кг/час (для переливания 20 мл/кг) или 5 мл/кг/час (для переливания 15 мл/кг), продолжительность трансфузии при этом составляет 4 часа (но не более) под обязательным контролем показателей гемодинамики и дыхания.
- гемотрансфузия у недоношенных новорожденных с ЭНМТ, ОНМТ может проводится в 2 приема с интервалом 4 часа, для уменьшения циркуляторной перегрузки и нарушений почечной функции.
- во время гемотрансфузии и как минимум в течение 2 часов после ее проведения, рекомендуется мониторирование частоты сердечных сокращений, артериального давления, частоты дыхательных движений, степени насыщения гемоглобина кислородом, диуреза, цвета мочи, температуры тела для возможности выявления трансфузионных реакций и осложнений гемотрансфузии
- во избежание осложнений (острая сердечная недостаточность, цитратная интоксикация, синдром гомологичной крови) общий объем гемотрансфузий не должен превышать 60% ОЦК. Остальной объем восполняют СЗП.
Объем трансфузии (в мл) = вес пациента Х расчетный объем крови пациента Х (желаемый гемоглобин – гемоглобин пациента) / гемоглобин донорской единицы.
При этом, вес указывается в кг; расчетный объем крови пациента выражается в мл/кг – он уменьшается с возрастом от 100-120 мл/кг: у крайне недоношенных детей до 80–85 мл/кг, а у доношенных детей - около 70 мл/кг; желаемый Hb и Hb пациента в г/л: гематокрит (Hct) может быть заменен на Hb; Hb можно рассчитать по Hct по формуле: Hb = Hct × 1000/3.
Снижение потребности в переливании крови (Уровень убедительности рекомендаций А):
- Отсроченное пережатие пуповины;
- Избегать ненужных потерь при флеботомии (забор крови).
Трансфузию следует прекратить при появлении следующих побочных реакций (уровень убедительности рекомендаций В):
- тахикардия, брадикардия или аритмия;
- тахипноэ;
- увеличение систолического АД более чем на 15 мм рт.ст., если только это не является желательным эффектом;
- повышение температуры выше 38 оС и/или ≥1 °С;
- цианоз;
- кожная сыпь, крапивница, гиперемия;
- гематурия/гемоглобинурия.
Возможные риски и осложнения гемотрансфузии (Уровень убедительности рекомендаций С):
- Переливание неверного компонента ЭСК (по группе крови, резусу и т.д.).
- Острая/отсроченная трансфузионная реакция.
- Передача бактериальных и вирусных инфекций.
- Трансфузионно-ассоциированное осложнение "трансплантат против хозяина" - редкое, но часто смертельное состояние, которое предотвращается γ-облучением продуктов крови.
- Иммунный и неиммунный гемолиз.
- Метоболические нарушения (гиперкалиемия, гипокальциемия) и нарушение КОС крови.
- Острое повреждение легких, связанное с переливанием компонентов крови (TRALI) с развитием респираторных нарушений.
- Посттрансфузионная тромбоцитопеническая пурпура, при которой количество тромбоцитов катастрофически падает через 5-9 дней после переливания.
- Аллергические реакции.
- Перегрузка объемом.
- Апноэ.
- Нарушения сердечного ритма.
- Судороги.
- Эмболия (воздух/тромб).
- Гемодинамические нарушения.
- Инфекция.
- Нестабильность температуры тела.
- Тромбоцитопения.
- Внутрижелудочковое кровоизлияние.
Трансфузия тромбоконцентрата.
Цель - восполнение уровня тромбоцитов.
Показания к трансфузии тромбокоцентрата: таблица 2.
Таблица 2. Пороговое значение тромбоцитов для проведения трансфузии тромбокоцентрата новорожденным (Уровень убедительности рекомендаций С) [6-9]
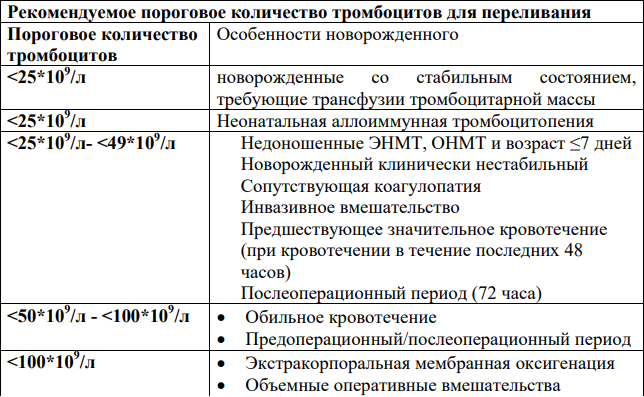
Риски, связанные с переливанием тромбоцитов:
- Инфицирование (бактериальная инфекция).
- Аллоиммунизация.
- Лихорадка.
- Гемолитические и аллергические реакции.
- Повреждения легких и кишечника.
- У недоношенных детей высокий риск сепсиса, НЭК, ВЖК.
Трансфузия лейкоконцентрата.
Цель – повышение уровня гранулоцитов.
Показания: снижение абсолютного количества гранулоцитов менее 0,5 х 109/л. В неонатальной практике применяется крайне редко.
Трансфузия свежезамороженной плазмы.
Цель - коррекция плазменного звена гемостаза (восполнение коагуляционного потенциала плазмы) или восполнение плазменного объема при острой кровопотере.
Показания:
- Значения ПВ, АЧТВ или фибриногена необходимо оценивать на основе гестационного возраста и хронологического возраста в днях (Таблица 3).
- Использование СЗП рекомендуется у пациентов с коагулопатией и активным кровотечением, у пациентов с диссеминированным внутрисосудистым свертыванием крови и в случае врожденного дефицита фактора, если лечение специфическим фактором недоступно.
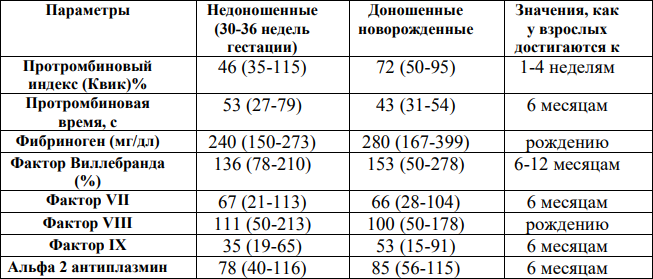
Таблица 3. Определение коагулопатии у недоношенных и доношенных детей, при рождении (Уровень убедительности рекомендаций А) и в первые 3 мес жизни (Уровень убедительности рекомендаций В) на основании показателей протромбинового времени, активированного частичного тромбопластинового времени и уровня фибриногена [6-9]
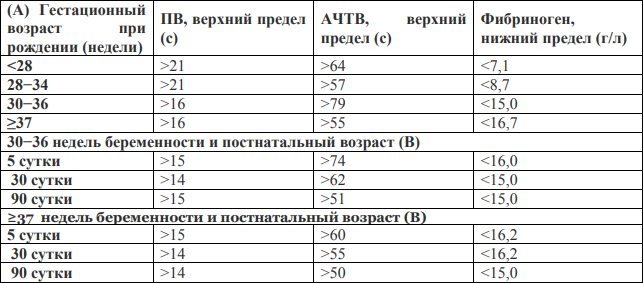
СЗП вводится в дозе 10–15 мл/кг в течение 30 минут; при состояниях с выраженным дефицитом фактора объем переливаемой СЗП составляет 20 мл/кг.
При остром кровотечении, если кровотечение не останавливается с помощью стандартных доз, могут быть введены дополнительные аликвоты СЗП и криопреципитата. Повторите скрининг коагуляции после введения СЗП, чтобы оценить дальнейшую потребность в компонентах крови.
Оценка коагулопатии у новорожденных и выбор тактики приведены в таблице 4.
Таблица 4. Оценка коагулопатии у новорожденных и выбор тактики (Уровень убедительности рекомендаций В) [10-12].
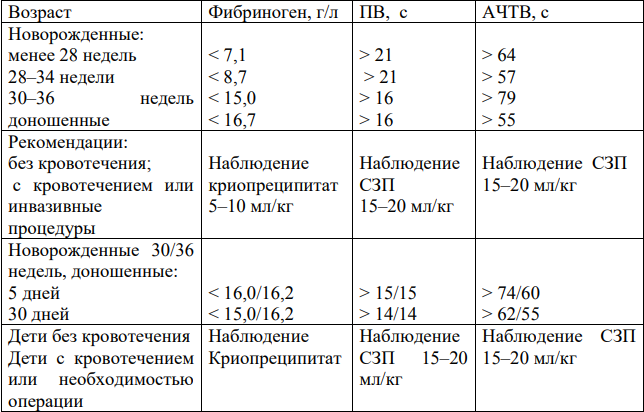
- Аллергические реакции.
- Острое трансфузионное повреждение легких.
- Лихорадка.
- Токсичность цитрата.
- Передача бактериальных инфекций.
- Передача вирусных инфекций: ЦМВ, гепатит С, В, ВИЧ.
- Перегрузка объемом.
- Гемолитические реакции в случае несовместимости по АВО.
Трансфузия криопреципитата
Цель - поддержание плазменной концентрации фибриногена более 1 г/л до прекращения лечения кровотечения.
Криопреципитат готовят из единицы СЗП и имеют более высокую концентрацию FVIII, VWF, FXIII, фибронектина и фибриногена, чем СЗП. Это не простая, более концентрированная альтернатива FFP.
Показания (таблица 3,4):
- Низкий уровень фибриногена (<1 г/л), несмотря на введение тромбоцитов и/или СЗП.
Одна единица фактора VIII соответствует 1 мл СЗП.
Криопреципитат, полученный из одной дозы крови, содержит не менее 70 ед фактора VIII. Криопреципитат донора должен быть той же группы по системе АВО, что и у реципиента.
NB! Криопреципитат НЕЛЬЗЯ рутинно использовать у новорожденных без кровотечений и с пониженным уровнем фибриногена.
Показания и противопоказания к процедуре/вмешательству.
Показания к проведению трансфузии ЭМ.
- Шок при острой кровопотере;
- ДВС синдром с массивными кровотечениями;
- Тяжелая анемия.
Риски:
По данным многоцентровых исследовании при переливании ЭМ имеются риски развития некротизирующего энтероколита, бронхолегочной дисплазии, ретинопатии недоношенных, внутрижелудочкового кровоизлияния [5,6].
Показания к проведению трансфузии тромбоконцентрата – таблица 2 Риски:
- инфицирование (бактериальная инфекция)
- аллоиммунизация
- лихорадка
- гемолитические и аллергические реакции
- повреждения легких и кишечника.
- у недоношенных детей высокий риск сепсиса, НЭК, ВЖК
Показания к проведению трансфузии СЗП:
• Значения ПВ, АЧТВ или фибриногена необходимо оценивать на основе гестационного возраста и хронологического возраста в днях (Таблица 3).
• Использование СЗП рекомендуется у пациентов с коагулопатией и активным кровотечением, у пациентов с диссеминированным внутрисосудистым свертыванием крови и в случае врожденного дефицита фактора, если лечение специфическим фактором недоступно.
Противопоказания к проведению трансфузии СЗП
Абсолютных противопоказаний нет.
С осторожностью при возможности перегрузки объемом.
Не показана при гиповолемическом шоке при отсутствии кровотечения, для лечения иммунодефицита, и для профилактики внутрижелудочкового кровоизлияния.
Показания к трансфузии криопеципитата: Низкий уровень фибриногена (<1 г/л), несмотря на введение тромбоцитов и/или СЗП.
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2023
- Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2023 - 1) Joint United Kingdom (UK) Blood Transfusion and Tissue Transplantation Services Professional Advisory Committee. Transfusion Handbook. 10.2: Neonatal transfusion. 2020. http://www.transfusionguidelines.org/transfusion-handbook/10-effective-transfusion-in-paediatric-practice/10-2-neonatal-transfusion. 2) NHSGGC Paediatrics for Health Professionals. Neonatal transfusion Guideline. 2022. https://www.clinicalguidelines.scot.nhs.uk/nhsggc-guidelines/. 3) Newborn intensive care. Clinical Guideline. 2020. https://starship.org.nz/guidelines/blood-products-red-cell-transfusion-in-the-neonate/ 4) A. Villeneuve, V. Arsenault, J. Lacroix, M. Tucci. Neonatal red blood cell transfusion. International Society of Blood Transfusion. Vox Sanguinis 116, 366–378, 2021. DOI: 10.1111/vox.13036. 5) Andréanne Villeneuve, Valérie Arsenault, Jacques Lacroix, Marisa Tucci. Neonatal red blood cell transfusion. Vox Sanguinis (2021)116, 366–378. https://doi.org/10.1111/vox.13036. 6) H. Boix, M. Dolores Sánchez-Redondo, M. Cernadac, M. Gracia, E. Fernández, N. González-Pachecof, A. Martíng. Recommendations for transfusion of blood products in neonatology. Anales de Pediatría. Volume 97, Issue 1, 2022, P. 61-68. 7) P.E Davenport,.Chan Yuen, J.Briere et al. Implementation of a neonatal platelet transfusion guideline to reduce non-indicated transfusions using a quality improvement framework. J Perinatol 41, 2021, Р. 1487–1494. https://doi.org/10.1038/s41372-021-01033-6. 8) Балашова Е.Н., Шарафутдинова Д.Р., Нароган М.В., Сапун О.И., Карпова А.Л., Сенькевич О.А., Киртбая А.Р., Рындин А.Ю., Голубцова Ю.М., Ионов О.В., Зубков В.В., Дегтярев Д.Н. Врожденная анемия вследствие кровопотери у плода (клинические рекомендации). Неонатология: новости, мнения, обучение. 2021. Т. 9, № 4. С. 58–68. DOI: https://doi.org/10.33029/2308-2402-2021-9-4-58-68. 9) Joint United Kingdom (UK) Blood Transfusion and Tissue Transplantation Services Professional Advisory Committee. Neonatal transfusion. 2023. https://www.transfusionguidelines.org/transfusion-handbook/10-effective-transfusion-in-paediatric-practice/10-2-neonatal-transfusion. 10) Nina Moiseiwitsch and Ashley C Brown. Neonatal coagulopathies: A review of established and emerging treatments. Experimental Biology and Medicine 2021; 246: 1447–1457. DOI: 10.1177/15353702211006046. 11) Александрович Ю.С., Воронцова Н.Ю., Гребенников В.А., Диордиев А.В., Жиркова Ю.В., Кочкин В.С., Лазарев В.В., Лекманов А.У., Матинян Н.В., Пшениснов К.В., Степаненко С.М., Цыпин Л.Е., Щукин В.В., Хамин И.Г. Рекомендации по проведению инфузионно-трансфузионной терапии у детей во время хирургических операции. Вестник анестезиологии и реаниматологии. 2018;15(2): 68-84. https://doi.org/10.21292/2078-5658-2018-15-2-68-84. 12) Çetinkaya M, Atasay B, Perk Y. Turkish Neonatal Society guideline on the transfusion principles in newborns. Turk Pediatri Ars. 2018; 53(Suppl 1):S101-S108. doi: 10.5152/. 13) Murphy MF, Harris A, Neuberger J. SaBTO Consent for Transfusion Working Group. Consent for blood transfusion: summary of recommendations from the Advisory Committee for the Safety of Blood, Tissues and Organs (SaBTO). Clin Med (Lond). 2021; 21(3):201-203. doi: 10.7861/clinmed.2020-1035. 14) И.П. Ромашевская, С.А. Ходулева, С.Н. Коваль, Е.В. Борисова. Дифференциальная диагностика анемиии новорожденных. Практическое пособие для врачей. Гомель: «РНПЦ РМиЭЧ», 2022. – 29 с. 15) Р. Рооз, О. Генцель-Боровичени, Г. Прокитте. Неонтаология. Практические рекомендации. Москва: Мед. Лит., 2013.- 592. 16) Н.Н. Володин, Д. Н. Дегтярова. Неонатология. Том 2. М: ГЕОТАР-Медиа 2023. Раздел XII. Неонатальная гематология и нарушение гемостаза у нововрожденных. Стр 29-80. 17) Об утверждении Cтандарта организации оказания трансфузионной помощи населению. Приказ Министра здравоохранения Республики Казахстан от 21 июня 2022 года № ҚР ДСМ-55. Зарегистрирован в Министерстве юстиции Республики Казахстан 23 июня 2022 года № 28571. 18) Об утверждении номенклатуры, переработки, контроля качества, хранения, реализации крови, ее компонентов, а также правил переливания крови, ее компонентов. Приказ Министра здравоохранения Республики Казахстан от 20 октября 2020 года № ҚР ДСМ-140/2020. Зарегистрирован в Министерстве юстиции Республики Казахстан октября 2020 года № 21478.
Информация
Сокращения, используемые в протоколе:
Список разработчиков протокола с указанием квалификационных данных:
Указание на отсутствие конфликта интересов: нет.
Рецензенты:
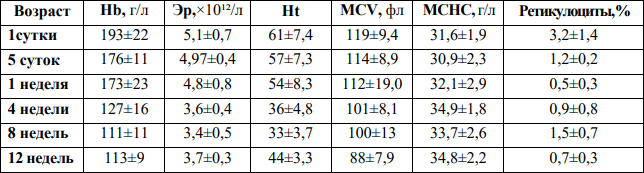
Изменение концентрации гемоглобина в крови недоношенных новорожденных в зависимости от массы тела при рождении и возраста (В.А. Прилуцкая, А.К. Ткаченко, 2012 г.)


Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.