Иммунная тромбоцитопения у детей
 Версия: Клинические рекомендации РФ 2024 (Россия)
Версия: Клинические рекомендации РФ 2024 (Россия)
Общая информация
Краткое описание
Одобрено Научно-практическим Советом Минздрава РФ
– размещенные в Рубрикаторе после 1 января 2024 года – с 1 января 2025 года.
Клинические рекомендации
Возрастная категория: Дети
Пересмотр не позднее: 2026
Определение заболевания или состояния (группы заболеваний или состояний)
Первичная иммунная тромбоцитопения (ИТП) – самостоятельное приобретенное иммуноопосредованное заболевание, характеризующееся изолированной транзиторной или персистирующей тромбоцитопенией (снижение тромбоцитов менее 100 × 109/л) и предрасположенностью к развитию спонтанной кровоточивости различной степени выраженности, развивающееся вследствие повышенной деструкции и неадекватной продукции тромбоцитов, при отсутствии признаков вторичной тромбоцитопении [1–3].
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
D69.3 – Идиопатическая тромбоцитопеническая пурпура.
Классификация
Классификация заболевания или состояния (группы заболеваний или состояний)
Этиологическая классификация [1,2, 10,12,13]:
1. Первичная ИТП
2. Вторичная ИТП
Классификация первичной ИТП:
1. По длительности течения заболевания [1,13–18]:
-
Впервые диагностированная ИТП – заболевание длительностью до 3-х месяцев от момента диагностики;
-
Персистирующая (затяжная) ИТП – отсутствие спонтанной ремиссии или недостижение стабильного полного ответа на терапии между 3-12 месяцами от момента диагностики;
-
Хроническая ИТП – сохранение тромбоцитопении длительностью более 12-ти месяцев от момента диагностики.
Длительность течения заболевания оценивается ретроспективно от момента установки диагноза. Часто применяемый в педиатрии термин «острая ИТП» в настоящее время заменен на термин «впервые выявленная ИТП», поскольку точно предсказать остроту процесса в дебюте заболевания невозможно, и четких прогностических критериев длительности течения заболевания не выделено. Продемонстрировано, что дети, заболевшие в возрасте до 10 лет и презентировавшие остро с яркого геморрагического синдрома после перенесенной вирусной инфекции, имеют более благоприятный прогноз заболевания без перехода в хроническую фазу.
2. По характеру и выраженности геморрагического синдрома (по классификации ВОЗ и CTCAE) [1, 15,16,18] (приложение Г1):
0-й степени – отсутствие геморрагического синдрома;
-
1-й степени – петехии и экхимозы;
-
2-й степени – незначительная кровопотеря;
-
3-й степени – большая кровопотеря (кровотечение, требующее переливания компонентов крови);
-
4-й степени – угрожающая кровопотеря (кровоизлияния в головной мозг и сетчатку глаза, кровотечения, заканчивающиеся летальным исходом).
Тяжелая ИТП (3-4 степень) – случаи ИТП, сопровождавшиеся симптомами кровоточивости в дебюте и потребовавшие назначения терапии, или возникновение симптомов кровоточивости на фоне лечения, требующих увеличения дозировки используемых лекарственных средств, проведения дополнительных или альтернативных терапевтических мероприятий. Зачастую тяжесть ИТП возможно оценить только ретроспективно.
3. По характеру ответа на терапию:
-
Полный тромбоцитарный ответ – количество тромбоцитов ≥ 100×109/л при отсутствии кровоточивости.
-
Парциальный тромбоцитарный ответ – количество тромбоцитов ≥ 30×109/л (или 2-кратное увеличение их базального количества) при отсутствии кровоточивости.
-
Резистентная ИТП – отсутствие ответа после одного (например, кортикостероидов) и более видов медикаментозной терапии, диктующее потребность в дополнительных или альтернативных терапевтических мероприятиях [1].
-
Рефрактерная ИТП – отсутствие непосредственного ответа на спленэктомию или потеря ответа после спленэктомии, сопровождающиеся тяжелой кровоточивостью и сохранением необходимости в проведении дальнейших медикаментозных видов терапии или мультирезистентная ИТП [1].
Этиология и патогенез
Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
Этиология первичной ИТП неизвестна. В качестве основного патофизиологического механизма ИТП рассматривается срыв периферической иммунологической толерантности с последующей активацией продукции В-лимфоцитами и плазматическими клетками антитромбоцитарных антител (АТ). Ведущую роль в развитии ИТП играют АТ, направленные против узкого спектра гликопротеинов (ГП) поверхности тромбоцитов и мегакариоцитов. Основной мишенью, против которой направлены антитромбоцитарные АТ, являются ГП IIb/IIIa, реже – ГП Ib/IX и еще реже продуцируются АТ, направленные против других антигенов поверхности тромбоцитов или антитела множественной специфичности [4]. Показано, что В-лимфоциты, продуцирующие анти-ГП IIb/IIIa-АТ, характеризуются узким репертуаром реаранжированных легких цепей иммуноглобулинов и, следовательно, происходят от ограниченного количества В-клеточных клонов [4]. Кроме того, доказано, что для продукции анти-ГП IIb/IIIa-АТ В-лимфоцитами необходимо присутствие ГП IIb/IIIa-специфичных Т-хелперов, которые активируют синтез анти-ГП IIb/IIIa-АТ при распознавании не самого нативного протеина ГП IIb/IIIa, а его фрагментов [5]. Гликопротеин IIb/IIIa является иммунодоминантным антигеном, и специфичные ГП-IIb/IIIa Т-хелперы присутствуют в крови у всех здоровых людей. Это указывает на то, что главную роль в поддержании толерантности по отношению к тромбоцитам играют периферические механизмы [6]. Более того, доказано, что тромбоциты пациентов с ИТП экспрессируют лиганд CD40, способствуя синтезу антитромбоцитарных ауто-АТ В-лимфоцитами. Следующим патофизиологическим событием является связывание тромбоцитов с антитромбоцитарными АТ. «Сенсибилизированные» АТ тромбоциты взаимодействуют с низкоаффинными FcγRIIA- и FcγRIIIA-рецепторами и поглощаются макрофагами селезенки и, гораздо реже, печени или лимфоузлов, и подвергаются деструкции. Существенно реже, особенно если ИТП вызвана анти-ГП Ib/IX-АТ, механизмом деструкции тромбоцитов является комплементзависимый лизис [7]. Другие иммунные механизмы также играют важную роль в деструкции тромбоцитов. Известны Т-клеточно-опосредованные механизмы деструкции тромбоцитов. Цитокиновый дисбаланс, смещенный в сторону T-хелперов 1 типа, приводит к увеличению концентрации провоспалительных цитокинов (интерлейкина-2 и интерферона-гамма) и способствует экспансии В-клеточных клонов, продуцирующих антитромбоцитарные АТ. Дефекты специфических Т- и В-регуляторных клеток приводят к нарушению периферической толерантности. Лабораторные данные свидетельствуют также о воздействии АТ на мегакариоциты, что приводит к угнетению их тромбоцит-продуцирующей функции [3,7,8]. Помимо иммунных механизмов существенную роль в патогенезе ИТП играет нарушение регуляции мегакариоцитопоэза эндогенным тромбопоэтином (ТПО). Продемонстрировано, что у части пациентов с ИТП концентрация эндогенного ТПО относительно снижена, и он не способен адекватно регулировать продукцию тромбоцитов [3]. Таким образом, в настоящее время ИТП стала рассматриваться как результат комплексной дисрегуляции с вовлечением гуморального и клеточного звеньев иммунной системы, атакующих как тромбоциты, так и мегакариоциты, сочетающейся с аномальной регуляцией мегакариоцитопоэза [3–11].
Вторичная ИТП развивается при наличии других предрасполагающих заболеваний, например, инфекций (вирус иммунодефицита человека (ВИЧ), вирус гепатита С (ВГС), вирус Эпштейн-Барр (ВЭБ), цитомегаловирус (ЦМВ), Helicobacter pylori и др.), системных заболеваний (системная красная волчанка (СКВ), ревматоидный артрит (РА), синдром Фишера-Эванса, синдром Шегрена, антифосфолипидный синдром), гемобластоза, лимфомы, первичного иммунодефицита (общая вариабельная иммунная недостаточность (ОВИН), аутоиммунный лимфопролиферативный синдром (АЛПС), IgA-дефицит, синдром Вискотта-Олдрича), или при возникновении побочных действий вакцин и лекарств [2,3].
Эпидемиология
Эпидемиология заболевания или состояния (группы заболеваний или состояний)
Первичная иммунная тромбоцитопения (ИТП) является самой частой иммунной гемопатией. У детей частота регистрации впервые диагностированной ИТП составляет 4-6 на 100 000 детей в год, из них около 30% развивают персистирующую ИТП, а 5-10% - хроническую ИТП [12]. Хроническая ИТП входит в список редких (орфанных) заболеваний с распространенностью не более 10 случаев заболевания на 100 000 населения и в Перечень жизнеугрожающих и хронических прогрессирующих редких заболеваний.
Факторы и группы риска
Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
Факторы риска развития тяжелых кровотечения при ИТП у детей [19–21].
-
Экстремально низкое количество тромбоцитов < 10-20 ×109/л
-
Тяжелая кровоточивость в анамнезе
-
Кровоточивость со слизистых оболочек, гематурия
-
Кровоточивость из нескольких источников
-
Возраст пациента младше 3-х лет и/или активное поведение
-
Травма (особенно травма головы!)
-
Предшествующее или планируемое хирургическое вмешательство
-
Сопутствующие состояния и заболевания (например, головная боль, лихорадка, инфекция)
-
Прием НПВП или антикоагулянтной терапии
Следует отметить, что достоверно оценить риск развития кровотечения, угрожающего жизни (например, ВЧК) невозможно!
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания или состояния (группы заболеваний или состояний)
ИТП может протекать бессимптомно или проявляться геморрагическим синдромом различной степени тяжести: от минимальных кожных проявлений до тяжелых угрожающих жизни кровотечений. Наиболее часто появляются кровоизлияния в кожу (петехии и экхимозы), геморрагические высыпания на видимых слизистых оболочках, носовые, десневые кровотечения, реже – желудочно-кишечные, маточные кровотечения, гематурия, очень редко у детей – кровоизлияния в ЦНС. Между тяжестью тромбоцитопении и выраженностью геморрагического синдрома часто имеется корреляция, так спонтанная кровоточивость редко возникает при количестве тромбоцитов более 50 × 109/л, а при количестве тромбоцитов 10-20 × 109/л риск развития тяжелой кровоточивости максимален. Однако, у некоторых детей с низким количеством тромбоцитов кровотечения могут быть лишь незначительные и, напротив, значимые кровотечения могут возникать при отсутствии экстремально низких значений количества тромбоцитов. Другие индивидуальные факторы также могут предрасполагать к клинически выраженной кровоточивости [1, 11,14–19].
Диагностика
Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
Диагностика ИТП основывается на принципе исключения других альтернативных причин развития тромбоцитопении, путем изучения анамнеза, физикального и лабораторного обследования пациентов. У детей в подавляющем большинстве случаев постановка диагноза не представляет никаких сложностей и не требует широкого диагностического поиска. Предварительный диагноз «ИТП» может быть установлен в случае, когда данные семейного анамнеза, анамнеза заболевания, результаты физикального обследования и лабораторные данные, прежде всего, общий (клинический) анализ крови и результаты исследования мазков периферической крови, позволяют исключить вторичную тромбоцитопению. Ответ на «ИТП-специфическую» терапию не исключает вторичную иммунную тромбоцитопению. Обнаружение клинико-лабораторных нетипичных для ИТП признаков при любой длительности заболевания и/или отсутствие ответа на терапию является поводом для проведения более тщательного обследования.
Критерии установления диагноза [1, 10,12–18]:
1) Изолированная тромбоцитопения менее 100 х 109/л в общем (клиническом) анализе крови;
2) Геморрагический синдром различной степени выраженности при физикальном осмотре;
3) Исключение других состояний и заболеваний, вызывающих тромбоцитопению.
Нетипичные для ИТП признаки [1, 10,12–18]:
1) Анамнестические: отягощенный семейный анамнез, выявление тромбоцитопении с рождения;
2) Клинические: наличие интоксикации, лихорадки, потери веса, болей в костях, увеличенные размеры печени, селезенки и/или лимфаденопатия, выявление фенотипических особенностей, пороков развития, других сопутствующих заболеваний органов слуха, зрения, почек и другое.
3) Лабораторные: снижение концентрации гемоглобина, количества эритроцитов (за исключением анемии, обусловленной кровопотерей или дефицитом железа) и ретикулоцитов; аномальные формы эритроцитов; лейкопения, нейтропения, аномальная морфология лейкоцитов, бластные клетки; аномальная морфология тромбоцитов; снижение клеточности или наличие атипичных клеток в костном мозге и другое.
-
Другие нозологические формы, которые могут презентировать в детском возрасте с изолированной тромбоцитопении, необходимо отличать от ИТП [13–16,18]:
|
Иммунные тромбоцитопении
1). Инфекции: o ВИЧ o ВГВ, ВГС o ЦМВ, ЭБВ o H.pylori o Туберкулез 2). Лекарственная тромбоцитопения: НПВП, противовирусные препараты, антиконвульсанты, антибиотики и др. 3). Поствакцинальная тромбоцитопения 4). Аутоиммунные заболевания: тиреоидит 5). Соединительно-тканные заболевания:
6). Лимфопролиферативные заболевания:
7). Иммунодефицитные состояния: o ОВИН o IgA-дефицит o Синдром Вискотта-Олдрича o Синдром Ди-Джорджи 8). Неоплазии: лимфома Ходжкина, солидные опухоли 9). Паранеоплазия 10). Посттрансфузионная пурпура 11). Неонатальная (трансиммунная и аллоиммунная) тромбоцитопения 12). Беременность |
Неиммунные тромбоцитопении
1). Врожденные и приобретенные синдромы костно-мозговой недостаточности: o Приобретенная апластическая анемия o МДС o Миелофиброз o Амегакариоцитарная тромбоцитопения o Врожденный дискератоз o Анемия Фанкони o Другие редкие синдромы костномозговой недостаточности 2). Острый лейкоз, лимфома 3). Солидные опухоли с поражением костного мозга: нейробластома 4). Врожденные заболевания с тромбоцитопенией: o Отсутствие лучевой кости o Синдром Бернара-Сулье o Синдром серых тромбоцитов o MYH9-синдром o Семейная тромбоцитопения, ассоциированная с риском развития острого лейкоза 5). Болезни накопления 6). Гиперспленизм 7). Тромботическая микроангиопатия o Типичный (STEC) ГУС o Атипичный гемолитико-уремический синдром o Тромботическая тромбоцитопеническая пурпура 8). Синдром Казабаха-Мерритта 9). ДВС 10). Химио-индуцированная тромбоцитопения 11). Cепсис |
|---|---|
1. Жалобы и анамнез
Тщательный сбор жалоб и анамнеза необходим для дифференциальной диагностики ИТП с другими заболеваниями иммунной и неиммунной природы, сопровождающимися тромбоцитопенией, позволяет заподозрить возможные альтернативные причины развития тромбоцитопении и определить объем дальнейшего обследования пациента. Для детской ИТП более характерно внезапное начало заболевания после предшествующей вирусной инфекции или вакцинации у прежде здорового ребенка без отягощенного анамнеза.
-
Рекомендуется сбор жалоб и анамнеза всем пациентам с подозрением ИТП, а также с диагностированной ИТП при каждом приеме у врача-гематолога для оценки состояния пациента, тяжести геморрагического синдрома и выявления факторов, которые могут оказать влияние на оптимальный выбор тактики обследования и лечения [1,13–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарии: наиболее частыми жалобами при ИТП являются появление на коже мелкоточечной сыпи, склонности к образованию «синяков» (экхимозов) без видимой причины или при незначительных травмах и/или на местах сдавливания, кровоизлияния на слизистых оболочках, носовые и десневые кровотечения, также у девочек пубертатного возраста могут наблюдаться длительные обильные менструации, реже развиваются желудочно-кишечные кровотечения, появляется кровь в моче. Симптомы кровоизлияния в головной мозг у детей отмечаются редко. Иногда пациенты жалуются на слабость, которая может быть больше связана с имеющейся анемией, развившейся в результате кровопотери или при дефиците железа, или предшествующей терапией стероидами. При сборе семейного анамнеза следует уточнить наличие или отсутствие склонности к образованию «синяков» (экхимозов) и кровоточивости, количество тромбоцитов у родителей и ближайших родственников, выявить случаи «семейной ИТП», а также случаи развития злокачественных заболеваний крови, аутоиммунных и других хронических заболеваний у родственников. При сборе анамнеза жизни пациента следует оценить весовые и ростовые показатели при рождении, особенности раннего развития ребенка, поскольку эти данные могут быть полезны при подозрении на врожденные заболевания, протекающие с тромбоцитопенией. Сбор анамнеза заболевания помогает выявить наличие предшествующих эпизодов кровоточивости, связь начала заболевания с перенесенной инфекцией или вакцинацией, стрессом, приемом лекарств; выявить наличие других сопутствующих заболеваний и состояний, перенесенных травм, операций. Для определения срока начала заболевания необходимо проанализировать показатели общего (клинического) анализа крови с рождения до момента заболевания пациента. У пациентов, которые ранее получали специфическую терапию ИТП, нужно оценить тромбоцитарный ответ и его длительность для оценки эффективности проведенного лечения и планирования дальнейшей тактики терапии [1, 10,12–18].
2. Физикальное обследование
Тщательное физикальное обследование может позволить дифференцировать первичную ИТП от других состояний, протекающих с тромбоцитопенией и оценить тяжесть ИТП. У пациентов с ИТП обычно не выявляется никаких других отклонений кроме геморрагического синдрома различной степени выраженности. При наличии нетипичных для ИТП симптомов следует проводить дополнительное обследование для уточнения причин тромбоцитопении [1, 10,12–18].
-
Рекомендуется выполнение физикального обследования, включающего осмотр, пальпацию и аускультацию, при первичном приеме всем пациентам с подозрением ИТП, а также пациентам с диагностированной ИТП при каждом приеме у врача-гематолога для оценки состояния пациента, степени тяжести геморрагического синдрома (кожный синдром, кровоточивость со слизистых оболочек и другое с оценкой тяжести (1-4 степень по ВОЗ)) и состояния отдельных органов и систем [1,12–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарий: при физикальном обследовании следует обращать внимание на наличие лихорадки, снижение массы тела, симптомов интоксикации, гепатомегалию, спленомегалию и/или лимфаденопатию, задержку физического развития, присутствие фенотипических особенностей, скелетных аномалий, родимых пятен, аллергического дерматита, особенностей состояния ногтей, волос и зубной эмали, а также изменений со стороны органов зрения, слуха и прочее [1,12–18].
3. Лабораторные диагностические исследования
Не существует лабораторных методов диагностики на 100% подтверждающих или исключающих ИТП. Все лабораторные диагностические исследования разделены на 3 группы: обязательные для всех пациентов, потенциально информативные у некоторых пациентов и исследования с неопределённой информативностью [1, 10,12–18].
-
Рекомендуется выполнение общего (клинического) анализа крови развернутого всем пациентам при подозрении на ИТП, а также пациентам с диагностированной ИТП при каждом приеме у врача-гематолога для оценки общего состояния пациента, риска развития тяжелого геморрагического синдрома, эффективности проводимой терапии и определения необходимости в коррекции дозировки используемых лекарственных средств, проведения дополнительных или альтернативных терапевтических мероприятий [1, 10,12–18].
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5)
Комментарии: первичное исследование включает в себя автоматический общий (клинический) анализ крови развернутый с определением уровня гемоглобина, количества эритроцитов, количества ретикулоцитов, количества тромбоцитов, количества лейкоцитов с дифференциальным подсчетом лейкоцитарной формулы и СОЭ. При первичном исследовании и при дифференциальной диагностике обязателен оптический подсчет в мазках крови: лейкоцитарной формулы для оценки числа нейтрофилов (рекомендуется учитывать «физиологический перекрест» у детей) и исключения наличия патологических клеток; количества ретикулоцитов для дифференцировки анемий вследствие недостаточного образования или повышенного разрушения эритроцитов; количества тромбоцитов (при необходимости исключения агрегатов тромбоцитов и псевдотромбоцитопении исследование проводят с использованием пробирок с цитратом натрия) и проведение морфологического исследования эритроцитов (шизоциты при ТМА), лейкоцитов (патологическая зернистость нейтрофилов при инфекциях, МДС, лейкозах и специфические включения в лейкоцитах при MYH9-синдроме), тромбоцитов (чрезмерное количество гигантских тромбоцитов при синдроме Бернара-Сулье и MYH9-синдроме и некоторых других или обнаружение мелких тромбоцитов при синдроме Вискотта-Олдрича и Х-сцепленной тромбоцитопении). Для ИТП характерна только изолированная тромбоцитопения, остальные показатели — в пределах нормы; в ряде случаев допустимы признаки постгеморрагической анемии, которая должна быть пропорциональна объёму и продолжительности кровотечения, и ретикулоцитоз после массивной кровопотери или признаки железодефицитной анемии (ЖДА), связанные с хронической необильной кровопотерей. При повторном динамическом исследовании клинического анализа крови его объем зависит от клинической ситуации.
-
Рекомендуется всем пациентам выполнение анализа крови биохимического общетерапевтического (общий белок, альбумин, мочевина, креатинин, билирубин общий, связанный (конъюгированный) и свободный (неконъюгированный), щелочная фосфатаза, АСТ, АЛТ, ЛДГ, сывороточное железо, ферритин, глюкоза) [1, 10,12–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: исследование проводится для оценки функционального состояния внутренних органов, выявления сопутствующей патологии и нежелательных явлений терапии, для определения необходимости коррекции доз используемых лекарственных средств или применения альтернативных терапевтических мероприятий, а также необходимости назначения сопроводительной терапии.
-
Рекомендуется: всем пациентам выполнение коагулограммы (ориентировочного исследования системы гемостаза: АЧТВ, протромбиновый индекс, тромбиновое время, фибриноген) и исследование агрегации тромбоцитов для дифференциальной диагностики с различными формами нарушений плазменного гемостаза и тромбоцитопениями с качественными дефектами тромбоцитов [1, 10,12–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: в некоторых случаях может потребоваться расширенная коагулограмма , включающая исследования плазменных факторов свертывания, активности фактора Виллебранда, а также исследование агрегации тромбоцитов с АДФ, эпинефрином, коллагеном, ристомицином. Исследование на недостаточность ADAMTS 13 может потребоваться для исключения тромботической микроангиопатии.
-
Рекомендуется всем пациентам при подозрении на ИТП определение антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-1 (Human immunodeficiency virus HIV 1) в крови, определение антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ-2 (Human immunodeficiency virus HIV 2) в крови, определение антигена (HBsAg) вируса гепатита B (Hepatitis B virus) в крови, определение суммарных антител классов М и G (anti-HCV IgG и anti-HCV IgM) к вирусу гепатита C (Hepatitis C virus) в крови [1, 10,12–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: исследования на ВИЧ и вирусы гепатита В и C проводятся независимо от их распространённости в месте проживания пациентов и наличия индивидуальных факторов риска, поскольку клинические проявления первичной ИТП и тромбоцитопении, ассоциированной с ВИЧ и гепатитом C, нередко аналогичны и могут на несколько лет опережать другие симптомы этих инфекций. При положительных серологических тестах и при других подозрениях на вирусные инфекции следует проводить исследование полимеразной цепной реакции (ПЦР). Рекомендуется повторное исследование перед началом терапии #ритуксимабом**.
-
Рекомендуется всем пациентам при подозрении на ИТП исследование уровня иммуноглобулина A в крови, исследование уровня иммуноглобулина M в крови, исследование уровня иммуноглобулина G в крови для дифференциальной диагностики с общей вариабельной иммунной недостаточностью и другими первичными и вторичными иммунодефицитными состояниями [1, 10,12–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: исследование является информативным только до начала терапии внутривенным иммуноглобулином человека нормальным** или минимум через 4 недели после окончания курса. Исследование рекомендуется проводить повторно пациентам, получившим терапию #ритуксимабом**, для определения необходимости в проведении заместительной терапии иммуноглобулином человека нормальным** (J06BA02 по ATX классификации).
-
Рекомендуется всем пациентам при подозрении на ИТП прямой антиглобулиновый тест (прямая проба Кумбса) [1, 10,12–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: исследование проводят пациентам с анемией, сопровождающейся ретикулоцитозом, для исключения синдрома Фишера–Эванса (сочетания иммунной тромбоцитопении и аутоиммунной гемолитической анемии), а также с целью дифференциальной диагностики с вторичной иммунной тромбоцитопенией на фоне иммунодефицитных, ревматических и лимфопролиферативных заболеваний. Выявление положительной пробы Кумбса может быть ассоциировано с хронизацией ИТП и потребностью в длительной терапии.
-
Рекомендуется всем пациентам при подозрении на ИТП определение основных групп по системе AB0 и определение антигена D системы Резус (резус-фактор) с целью планирования гемотрансфузий по показаниям [1, 10,12–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
-
Рекомендуется всем пациентам при подозрении на ИТП молекулярно-биологическое исследование крови на вирус Эпштейна-Барра (Epstein-Barr virus), определение антител к цитомегаловирусу (Cytomegalovirus) в крови, определение антител классов M, G (IgM, IgG) к вирусу Эпштейна-Барра (Epstein - Barr virus) в крови, определение антител к парвовирусу B19 (Parvovirus B19) в крови, определение антител к вирусу ветряной оспы и опоясывающего лишая (Varicella-Zoster virus) в крови для исключения вирус-индуцированной тромбоцитопении [1, 10,12–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: при положительных серологических тестах и других подозрениях на эти вирусы следует проводить исследование крови методом полимеразной цепной реакции (ПЦР).
-
Рекомендуется пациентам при подозрении на вторичную иммунную тромбоцитопению определение содержания антител к антигенам ядра и ДНК, антинуклеарных антител к Sm-антигену [1, 10,12–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: исследования могут иметь значение для определения терапевтической тактики, при подозрении на вторичную ИТП, особенно у пациентов подросткового возраста. Положительный результат может иметь прогностическую значимость для ответа на лечение ИТП.
-
Рекомендуется пациентам при подозрении на антифосфолипидный синдром и при опасениях относительно наличия тромбоза определение содержания антител к фосфолипидам, включая определение содержания антител к кардиолипину в крови и волчаночного антикоагулянта в крови [1, 10,12–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: исследования могут иметь значение для определения терапевтической тактики при опасениях относительно развития тромбозов и других проявлений антифосфолипидного синдрома, особенно у пациентов подросткового возраста.
-
Рекомендуется определение содержания антител к тиреопероксидазе, антител к рецептору тиреотропного гормона (ТТГ) в крови, исследование уровня общего трийодтиронина (Т3) в крови, исследование уровня свободного трийодтиронина (СТ3) в крови, исследование уровня свободного тироксина (СТ4) сыворотки крови, исследование уровня общего тироксина (Т4) сыворотки крови, исследование уровня тиреотропного гормона (ТТГ) в крови пациентам с подозрением на заболевания щитовидной железы [1, 10,12–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: тромбоцитопения может развиваться у пациентов с гипер- и гипотиреозом и часто разрешается с восстановлением эутиреоидного состояния.
-
Рекомендуется пациенткам пубертатного возраста проведение комплекса исследований по определению беременности (ХГЧ) [1, 10,12–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: беременность может быть ассоциирована с умеренным физиологическим снижением количества тромбоцитов.
-
Рекомендуется: пациентам с подозрением на дефицит витамина В12 определение уровня витамина В12 (цианокобаламин) в крови [19, 20].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
-
Рекомендуется получение цитологического препарата костного мозга путем пункции и цитологическое исследование мазка костного мозга (миелограмма) для дифференциальной диагностики ИТП с другими заболеваниями гематологической и негематологической природы пациентам с нетипичными для ИТП анамнестическими, физикальными и/или лабораторными признаками [1, 10,12–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств –5).
Комментарии: при любых атипичных клинических проявлениях заболевания (например, потеря массы тела, общее плохое самочувствие, лимфаденопатия, боли в костях, гепатоспленомегалия, лейкопения и другое) в дебюте или их появлении в процессе наблюдения и терапии, а также при недостижении ответа после проведения первой линии терапии необходимо выполнение костномозговой пункции (КМП). Данные миелограммы не могут подтвердить диагноз ИТП, но позволяют исключить депрессию кроветворения, миелодиспластический синдром (МДС), лейкоз или метастазы в костный мозг злокачественной опухоли. Для ИТП характерно повышенное или нормальное количество мегакариоцитов (МКЦ), их нормальные или крупные формы без морфологических аномалий. При отсутствии анамнестических и клинических признаков, указывающих на наличие злокачественной гемопатии, и выявлении только изолированной тромбоцитопении (т.е. при нормальном количестве эритроцитов и нейтрофилов) и нормальной морфологии лейкоцитов и тромбоцитов на мазке периферической крови, выполнение костномозговой пункции у детей не является обязательным требованием, особенно, если принято решение не прибегать к медикаментозному лечению, направленному на повышение количества тромбоцитов, или в качестве лечения выбрано применение высоких доз иммуноглобулина человека нормального** в лекарственной форме раствор для инфузий (ВВИГ**). Назначение глюкокортикоидов (ГКС) также не является показанием к обязательному выполнению КМП в случаях типичной клинической картины ИТП.
4. Инструментальные диагностические исследования
Инструментальные диагностические исследования: ультразвуковое исследование (УЗИ) органов брюшной полости (комплексное), компьютерная томография (КТ) органов грудной полости и брюшной полости, забрюшинного пространства и малого таза, магнитно-резонансное исследование (МТР) органов брюшной полости и головного мозга выполняются с дифференциально диагностической целью, для выявления сопутствующих заболеваний и осложнений.
-
Рекомендуется выполнение КТ или МРТ органов грудной, брюшной полости, забрюшинного пространства и малого таза, органов брюшной полости пациентам с атипичными анамнестическими, физикальными и/или лабораторными признаками для дифференциальной диагностики ИТП с другими заболеваниями гематологической и негематологической природы, выявления сопутствующей патологии и осложнений ИТП [1, 10,12–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: исследования проводят для выявления патологии органов грудной клетки, органов брюшной полости, почек, с целью исключения новообразований, аномалий развития внутренних органов, лимфопролиферативного синдрома, гемангиоматоза внутренних органов, а также внутренних кровоизлияний.
-
Рекомендуется выполнение КТ или МРТ головного мозга пациентам с риском развития внутричерепного кровоизлияния, после травмы головы, при необъяснимой головной боли и развитии другой общемозговой симптоматики для исключения внутричерепного кровоизлияния [21–23].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: исследование рекомендуется пациентам на любом этапе диагностики и терапии при подозрении на внутричерепное кровоизлияние.
5. Иные диагностические исследования
Целью дополнительного исследования является выявление возможных альтернативных причин тромбоцитопении. Необходимость в проведении дополнительных диагностических исследований может возникнуть в ходе первичного обследования или при любой длительности заболевания при выявлении ранее отсутствующих нетипичных для ИТП признаков, а также при резистентности или при потере достигнутого ранее ответа на ИТП-специфическую терапию. Следует также учитывать, что у некоторых пациентов ИТП может сочетаться с другими патологиями. Выявление дополнительных клинико-лабораторных особенностей у пациента может диктовать необходимость изменения в алгоритме диагностики и последующего лечения.
-
Рекомендуется проведение дополнительного обследования пациентам с нетипичными для ИТП анамнестическими, клиническими и/или лабораторными признаками, при резистентности, потере ответа на ИТП-специфическую терапию и других случаях сомнения в диагнозе, а также при наличии сопутствующих заболеваний с целью уточнения причин тромбоцитопении и/или наличия сопутствующей патологии [1, 10,12–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: исследование может включать повторный сбор анамнеза, физикальное обследование, повторную оценку мазка крови и другие обязательные и потенциально информативные исследования, а также цитологическое исследование мазка костного мозга (миелограмму). В трудных диагностических случаях следует рассматривать возможность выполнения молекулярно-генетических исследований на наследственные синдромы, сопровождающиеся тромбоцитопенией, недостаточностью костного мозга или ПИДС. Объем исследований определяется индивидуально в зависимости от предполагаемого альтернативного диагноза.
-
Рекомендуется пациентам с нетипичными для ИТП анамнестическими, физикальными и/или лабораторными признаками с целью дифференциальной диагностики ИТП с другими гематологическими заболеваниями одновременно с цитологическим исследованием мазка костного мозга (миелограммой) дополнительное выполнение проточной цитометрии и цитогенетического тестирования методом дифференциальной окраски хромосом и/или FISH для выявления опухолевых клеток гемопоэтической и негемопоэтической природы [1, 10,12–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств –5).
-
Рекомендовано пациентам мужского пола для исключения синдрома Вискотта-Олдрича исследование внутриклеточной экспрессии белка WASP с помощью проточной цитометрии и/или выявление мутации гена WAS с помощью полимеразной цепной реакции и последующего секвенирования продуктов по Сенгеру [24].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: главным образом требуется мальчикам, у которых тромбоцитопения/геморрагический синдром зафиксированы с раннего возраста и резистенты к терапии ВВИГ** и глюкокортикоидами (H02AB по АТХ классификации).
-
Рекомендовано проведение консультаций других врачей-специалистов (врач-иммунолог-аллерголог, врач-акушер-гинеколог, врач-невролог, врач-офтальмолог, врач-оториноларинголог, врач-нефролог, врач-гастроэнтеролог, врач-генетик, врач-хирург) в зависимости от клинической ситуации [1, 10,12–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: для проведения дифференциальной диагностики ИТП с другими заболеваниями, выявления у пациентов с ИТП сопутствующих заболеваний и осложнений на фоне лечения.
Лечение
Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
Основной клинической целью лечения детей с ИТП является предотвращение серьезных, угрожающих жизни кровотечений [1, 10,12–18]. В зависимости от длительности, тяжести заболевания и индивидуальных характеристик пациента дополнительными целями лечения являются: остановка кровотечений, снижение частоты и тяжести кровотечений, временное повышение количества тромбоцитов при ожидании ответа при ранних фазах заболевания, а также отсрочка спленэктомии или обеспечение удовлетворительного качества жизни при длительном течении заболевания.
Выработка оптимального плана терапии проводится на основании «клинической классификации» пациентов, учитывающей:
-
Тяжесть геморрагических нарушений,
-
Количество тромбоцитов,
-
Сопутствующие состояния, заболевания и их лечение, а также качество жизни пациента, связанное с заболеванием.
При оценке тяжести кровотечений рекомендуется использование шкалы кровотечений у детей с ИТП (Таблица 3.1). Следует отметить, что тяжесть кожно-слизистого геморрагического синдрома не всегда является достоверным предиктором риска развития кровотечения, угрожающего жизни, например, внутричерепного кровоизлияния (ВЧК).
Таблица 3.1. Шкала кровотечений для детей с ИТП [18].
|
Степень |
Клинические проявления |
Тактика |
|
0-я |
• Отсутствуют |
Наблюдение |
|
1-я (незначительное) |
• Минимальный кожный синдром ( <100 петехий и/или < 5 мелких синяков <3 см в диаметре) • Отсутствие кровоточивости со слизистых оболочек |
Согласие на наблюдение |
|
2-я (легкое) |
• Множественный кожный синдром ( > 100 петехий и/или > 5 крупных синяков >3 см в диаметре) • Отсутствие кровоточивости со слизистых оболочек |
Согласие на наблюдение Лечение |
|
3-я (умеренное) |
• Наличие кровоточивости со слизистых оболочек • «Активный» образ жизни |
Лечение для снижения степени тяжести до 1-ой или 2-ой |
|
4-я (тяжелое) |
• Кровоточивость со слизистых оболочек, приводящая к снижению уровня гемоглобина на > 20 г/л • Подозрения на внутреннее кровотечение |
Лечение |
Количество тромбоцитов в целом коррелирует с тяжестью геморрагических проявлений. У пациентов с экстремально низким содержанием тромбоцитов (<10-20 × 109/л) риск тяжелых кровотечений выше. Дополнительно при выборе терапевтической тактики зачастую необходимо принимать во внимание широкий круг других медицинских и психосоциальных факторов [11–18]:
Медицинские факторы:
-
Тяжелая кровоточивость в анамнезе
-
Травма (особенно травма головы!)
-
Недавно перенесенные или планируемые инвазивные вмешательства
-
Сопутствующие состояния и заболевания (головная боль, лихорадка, течение инфекционного заболевания или психическое заболевание и другое)
-
Потребность в приеме лекарственных средств (например, НПВП или антикоагулянты) психосоциальные факторы:
-
Невозможность круглосуточно наблюдать пациента, надежно контролировать его поведение и защищать от травм (особенно детей младшего возраста)
-
Удаленность места проживания от медицинского учреждения
-
Приверженность терапии пациента или его семьи и другое
Для всех пациентов важно взвешивать преимущества и недостатки различных видов терапии, минимизировать риски развития нежелательных эффектов и обеспечить удовлетворительное качество жизни, сопряженное с заболеванием [11–18].
Современные виды специфической терапии основаны на известных патофизиологических механизмах развития ИТП. Последовательность в назначении различных видов патогенетической терапии имеет название линий терапии. Препараты 1-ой (инициальной) линии терапии: ВВИГ** и ГКС применяют при лечении пациентов с тяжелой впервые диагностированной ИТП и при проведении неотложной терапии с любой длительностью заболевания [16]. Для лечения пациентов с тяжелой ИТП при отсутствии или потере тромбоцитарного ответа на инициальную терапию применяют варианты последующих (2-ой и более) линий. Из медикаментозных препаратов для последующей терапии в настоящее время наиболее широко изучено действие агонистов тромбопоэтиновых рецепторов (здесь и далее под агонистами тромбопоэтиновых рецепторов понимаются отдельные препараты из группы «Другие гемостатические препараты для системного применения» (B02BX по АТХ классификации): ромиплостим** и элтромбопаг**) и моноклональных антител, #ритуксимаба** [12,16]. Другая медикаментозная терапия, включающая иммунодепрессанты, алкилирующие средства, противоопухолевые препараты, антигонадотропины и некоторые другие, не проходившие контролируемые клинические исследования, применяются в настоящее время у детей все реже, в случаях неэффективности или недоступности терапии, эффективность которой подкреплена надежными клиническими данными. Список современных видов терапии, применяемых в лечении ИТП у детей, представлен в приложении А3. Оценка эффективности терапии осуществляется по критериям, представленным в разделе 7.2 [1,13].
1. Терапия пациентов с впервые диагностированной ИТП
Основным вопросом терапии детей с впервые диагностированной ИТП является необходимость начала лечения, направленного на повышение количества тромбоцитов. К решению данного вопроса необходимо подходить комплексно, руководствуясь главным образом тяжестью геморрагического синдрома и индивидуальным риском развития тяжелого кровотечения, а не исключительно количеством тромбоцитов [10,13–18]. Для детей с впервые диагностированной ИТП характерна тенденция к быстрому восстановлению количества тромбоцитов и редкость тяжелых кровотечений. Частота кровотечений, требующих терапии, составляет 30-56%; серьезных, клинически значимых кровотечений (4-ой степени тяжести) - не превышает 3-4% [13], а риск развития самого грозного осложнения ИТП, чреватого смертью пациента или тяжелыми инвалидизирующими последствиями, внутричерепного кровоизлияния - 0,2-1% [10,13–18]. Основные факторы риска развития тяжелых угрожающих жизни кровотечений, в частности внутричерепного кровоизлияния, представлены в разделе 7.1.
Для большинства детей с нетяжелой впервые диагностированной ИТП медикаментозное лечение не требуется, и в качестве терапевтической тактики может быть достаточно тщательного наблюдения и готовности назначить лечение при появлении предвестников тяжелого кровотечения [10,13–18]. Однако при этом необходимо учитывать, что в ряде случаев достоверно оценить индивидуальный риск возникновения тяжелых кровотечений у ребенка трудно [21–23]. Все пациенты с тяжелыми формами впервые диагностированной ИТП нуждаются в проведении инициальной специфической терапии препаратами, повышающими количество тромбоцитов. (приложение А3) [13–18]. В редких случаях могут потребоваться последующие виды терапии (приложение А3) [13–18].
-
Рекомендуется динамическое наблюдение за пациентами с впервые диагностированной ИТП c незначительным и легким геморрагическим синдромом (1-2 степень тяжести) при отсутствии других медицинских и/или социальных факторов риска [13–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: пациенты с впервые диагностированной ИТП могут презентировать с симптомов кровоточивости различной степени тяжести, который обычно коррелирует с количеством тромбоцитов. В целом риск развития тяжелой кровоточивости повышен при количестве тромбоцитов менее 20-30×109/л. Сопутствующие факторы также играют роль в гемостазе, что может вызвать необходимость в начале медикаментозной терапии при большем числе тромбоцитов. Выжидательная тактика у детей может применяться при возможности проведения регулярных повторных осмотров и круглосуточного обращения за медицинской помощью; для всех пациентов требуется динамический контроль за клиническим состоянием, оценка степени тяжести геморрагического синдрома и лабораторный мониторинг количества тромбоцитов; частота осмотров и лабораторных исследований зависит от тяжести геморрагического синдрома, тенденции (снижение или повышение) количества тромбоцитов и других индивидуальных факторов; при ухудшении состояния или «трансформации» в другое гематологическое заболевание требуется коррекция терапевтической тактики.
-
Рекомендуется медикаментозное лечение пациентов с впервые диагностированной ИТП при умеренном геморрагическом синдроме (3 степень тяжести) и/или наличии других медицинских и/или социальных факторов риска [13–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: для пациентов с впервые диагностированной ИТП и умеренным геморрагическим синдромом (3 степень тяжести) может применяться выжидательная тактика, однако, учитывая, что пациенты с умеренным геморрагическим синдромом более подвержены риску развития тяжелых кровотечений, для этой группы пациентов часто требуются госпитализация.
-
Рекомендуется неотложное медикаментозное лечение пациентов с впервые диагностированной ИТП при тяжелом геморрагическом синдроме (4 степень тяжести) при любом количестве тромбоцитов [13–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: дети должны быть госпитализированы для проведения неотложной медикаментозной терапии (см. раздел неотложная терапия).
-
Рекомендуется для инициальной терапии пациентов с впервые диагностированной ИТП использовать ВВИГ** по одной из схем [11–18,22]:
o Курсовая доза 0,8-1 г/кг за 1 день, внутривенно;
o Курсовая доза 2 г/кг за 2 дня, внутривенно (1 г/кг в сутки);
o Курсовая доза 2 г/кг за 5 дней, внутривенно (0,4 г/кг в сутки).
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: использование курсов ВВИГ** наиболее предпочтительно для инициальной терапии детей с ИТП, но главным образом, при умеренном или тяжелом геморрагическом синдроме (3-4 степени) для купирования кровотечения или уменьшения степени его тяжести, а также пациентам с высоким риском развития тяжелого кровотечения при неэффективности ГКС. Повторное введение ВВИГ** при режиме 0,8-1 г/кг за 1 день рекомендуется при продолжающемся или вновь развившемся кровотечении и при отсутствии удовлетворительного ответа (количество тромбоцитов менее 50 × 109/л) через 24 часа после первого введения[11–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
-
Рекомендуется для инициальной терапии пациентов с впервые диагностированной ИТП использовать ГКС по одной из схем [11–18]:
o Преднизолон** или #метилпреднизолон** 1-2 мг/кг в сутки (стандартные дозы) per os на 21 день с постепенным снижением дозы до полной отмены [1, 15, 52-53];
o Преднизолон** 4 мг/кг в сутки (повышенные дозы) per os на 4-7 дней с одномоментной отменой [1, 14, 24-28].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: учитывая более медленное повышение количества тромбоцитов при использовании стандартных доз ГКС, такой режим предпочтительнее при отсутствии симптомов тяжелой кровоточивости или высокого риска ее развития. При отсутствии тромбоцитарного ответа в течение 2 недель от начала терапии рекомендуется более быстрое (в течение 1 недели) снижение доз препаратов до полной отмены. Преимуществом применения повышенных доз ГКС является меньшая продолжительность терапии и, соответственно, меньшая вероятность развития экзогенного гиперкортицизма. С осторожностью следует использовать курсы ГКС у детей, недавно перенесших тяжелые инфекции (например, грипп или ветряную оспу), при наличии контакта с ветряной оспой и при сопутствующих психиатрических заболеваниях.
-
Рекомендуется при тяжелой впервые диагностированной ИТП и отсутствии эффекта от терапии препаратами 1-ой линии (резистентности) использование последующих видов терапии: ромиплостим**, элтромбопаг** (#ромиплостим** для детей младше 1-го года и/или при длительности заболевания менее 12 месяцев; #элтромбопаг** для детей младше 3-х лет и/или при длительности ИТП менее 6 месяцев – вне зарегистрированных показаний) или #ритуксимаб** в стандартных дозировках [11–18]:
o Ромиплостим** 1-10 мкг/кг в неделю подкожно (доза и длительность терапии подбираются индивидуально);
o Элтромбопаг** 25-75 мг/сутки per os (доза и длительность терапии подбираются индивидуально);
o #Ритуксимаб** 375мг/м2 х 4 еженедельных внутривенных введения.
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: во всех случаях резистентного течения тромбоцитопении необходимо провести повторный или дополнительный диагностический поиск с целью исключения возможных альтернативных причин тромбоцитопении. Для лечения пациентов с подтвержденным диагнозом, у которых сохраняются клинически значимые кровотечения и/или экстремально низкое количество тромбоцитов (менее 10-20×109/л), сопряженное с повышенным риском развития кровоточивости, и/или другие медицинские факторов риска развития кровотечений при отсутствии или потере ответа на терапию препаратами 1-ой линии, со значительным нарушением качества жизни и нуждающихся в продолжении терапии, рассматриваются варианты последующей эффективной и безопасной терапии, такие как агонисты тромбопоэтиновых рецепторов (ромиплостим**, элтромбопаг**) и #ритуксимаб**. При впервые диагностированной ИТП агонисты тромбопоэтиновых рецепторов и #ритуксимаб** применяются в том же режиме, как при персистирующей и хронической ИТП. При необходимости агонисты тромбопоэтиновых рецепторов и #ритуксимаб** применяют в комбинации с препаратами 1-ой линии [11–18].
2. Терапия пациентов с персистирующей ИТП
Пациенты с персистирующей ИТП, несмотря на отсутствие спонтанного ответа или достижение лишь транзиторного ответа на инициальную терапию, имеют меньшую длительность заболевания и более благоприятный прогноз в отношении достижения ремиссии, по сравнению с пациентами с хронической ИТП. Также как и для пациентов с впервые диагностированной ИТП, решение о продолжении лечения детей с персистирующей ИТП следует принимать, руководствуясь не только количеством тромбоцитов, но и тяжестью геморрагического синдрома и индивидуальным риском развития тяжелого кровотечения. Учитывая сохраняющуюся вероятность спонтанного восстановления количества тромбоцитов у детей с длительностью заболевания менее 12 месяцев, терапевтический выбор следует делать в пользу медикаментозных видов лечения, взвешивая преимущества и недостатки каждого из них. Для пациентов с нетяжелой персистирующей ИТП, достигающих транзиторного ответа при применении препаратов 1-ой линии, может применяться тактика наблюдения с терапией «по требованию» теми же препаратами. При тяжелой персистирующей ИТП, требующей регулярного лечения с целью предупреждения или купирования симптомов кровоточивости, сохранением факторов риска и значительным нарушением качества жизни, применяют терапию препаратами последующих линий. В качестве предпочтительного варианта терапии пациентов с тяжелой персистирующей ИТП рассматриваются агонисты тромбопоэтиновых рецепторов [13, 16, 27]. У части пациентов тромбоцитарный ответ может индуцировать применение #ритуксимаба** [16]. Другие виды иммуносупрессивной медикаментозной терапии ИТП рекомендуется применять после тщательной оценки риска и пользы их назначения [16]. Выполнение спленэктомии не рекомендуется рассматривать по крайней мере до 12-ти месяцев от начала заболевания, за исключением редких тяжелых клинических случаев. Описание рекомендуемых видов последующей терапии представлено в приложении А3.
-
Рекомендуется динамическое наблюдение за пациентами с персистирующей ИТП при незначительным и легким геморрагическим синдромом (1-2 степень тяжести) при отсутствии других медицинских и/или социальных факторов риска [13–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: тактика наблюдения может применяться при возможности проведения регулярных повторных осмотров и круглосуточной доступности медицинской помощи; требуется динамический контроль за клиническим состоянием с оценкой степени тяжести геморрагического синдрома и лабораторный мониторинг количества тромбоцитов; частота осмотров и лабораторных исследований зависит от тяжести геморрагического синдрома, тенденции (снижение или повышение) количества тромбоцитов и других индивидуальных факторов.
-
Рекомендуется медикаментозное лечение пациентов с персистирующей ИТП при умеренном геморрагическом синдроме (3 степень тяжести) и/или при наличии других медицинских и/или социальных факторов риска [13–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: необходимо учитывать, что пациенты с умеренным геморрагическим синдромом более подвержены риску развития тяжелых кровотечений, для этой группы пациентов требуются госпитализация.
-
Рекомендуется неотложное медикаментозное лечение пациентов с персистирующей ИТП при тяжелом геморрагическом синдроме (4 степень тяжести) при любом количестве тромбоцитов [13–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: дети должны быть госпитализированы для проведения неотложной медикаментозной терапии (см. раздел Неотложная терапия).
-
Рекомендуется использовать курсы ВВИГ** и ГКС для терапии детей с персистирующей ИТП по схемам, аналогичным с впервые выявленной ИТП [11–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: в случаях необходимости быстрого повышения количества тромбоцитов у пациентов с персистирующей ИТП применяют ВВИГ** и ГКС в качестве терапии «по требованию» в режимах, аналогичных с впервые диагностированной ИТП, или неотложную терапию. Если пациент находился под наблюдением и ранее не получал терапию, то начинать терапию следует с препаратов 1-ой линии.
-
Рекомендуется повторные дифференциально-диагностическое обследование пациентам с персистирующей ИТП с целью исключения иных возможных причин тромбоцитопении [16–18, 29].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: при отсутствии улучшения состояния и сохранении потребности в продолжении лечения, выявлении новых клинико-лабораторных признаков заболевания необходимо повторить обязательные обследования и провести дополнительное обследование, основываясь на клинической ситуации.
-
Рекомендуется использование агонистов тромбопоэтиновых рецепторов (ромиплостим**, элтромбопаг**) качестве предпочтительного последующего вида медикаментозной терапии пациентов при тяжелой персистирующей ИТП в стандартных дозировках (#ромиплостим** для детей младше 1-го года и/или при длительности заболевания менее 12 месяцев; #элтромбопаг** для детей младше 3-х лет и/или при длительности ИТП менее 6 месяцев - вне зарегистрированных показаний) [10, 13, 14–18, 29–36]:
o Ромиплостим** 1-10 мкг/кг в неделю подкожно (доза и длительность терапии подбираются индивидуально),
o Элтромбопаг** 25-75 мг/сутки per os (доза и длительность терапии подбираются индивидуально).
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5).
Комментарии: при отсутствии спонтанной ремиссии или стабильного тромбоцитарного ответа на терапии препаратами 1-ой линии у детей с тяжелыми формами ИТП, несмотря на небольшую длительность заболевания, в качестве предпочтительного варианта последующей терапии следует рассматривать агонисты тромбопоэтиновых рецепторов. Возможно применение ромиплостима** и элтромбопага** в рекомендуемом режиме, в том числе вне зарегистрированных показаний. При необходимости агонисты тромбопоэтиновых рецепторов применяют в комбинации с препаратами первой линии. Если пациент находился под наблюдением и не получал прежде терапию 1-ой линии, назначение ромиплостима** или элтромбопага** в качестве первой линии медикаментозной терапии не рекомендуется, учитывая отсроченное наступление терапевтического эффекта, однако необходимость их применение должна быть рассмотрена в течение 1-2 месяцев.
-
Рекомендуется применение тактики со сменой одного вида агониста тромбопоэтиновых рецепторов (ромиплостима** или элтромбопага**) на другой при тяжелой персистирующей ИТП в стандартных дозировках (ромиплостим** для детей младше 1-го года и/или при длительности заболевания менее 12 месяцев; элтромбопаг** для детей младше 3-х лет и/или при длительности ИТП менее 6 месяцев - вне зарегистрированных показаний) [10, 13, 14–18,40-44].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4).
Комментарии: для детей с тяжелыми формами заболевания при неэффективности, потере ответа, плохой переносимости или развитии нежелательных явлений на терапии первым агонистом тромбопоэтиновых рецепторов возможна смена на другой агонист тромбопоэтиновых рецепторов в рекомендованном режиме, в том числе вне зарегистрированных показаний.
-
Рекомендуется использование препарата #ритуксимаб** в качестве последующего вида терапии при тяжелой персистирующей ИТП [12–18]:
o #Ритуксимаб** 375 мг/м2 х 4 еженедельных внутривенных введения
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: при отсутствии спонтанной ремиссии или стабильного тромбоцитарного ответа на терапии 1-ой линии, у детей с тяжелыми формами персистирующей ИТП может применяться #ритуксимаб**. Данный вид терапии предпочтителен для пациентов, имеющих сопутствующие аутоиммунные маркеры, при недостижении или потере ответа, плохой переносимости или развитии нежелательных явлений терапии агонистами тромбопоэтиновых рецепторов, у пациентов подросткового возраста [16].
-
Рекомендуется использование курсов высоких доз ГКС при тяжелой персистирующей ИТП [11–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: для части пациентов могут рассматриваться повторные (2-6) курсы высоких доз #дексаметазона** в режимах, рекомендованных для инициальной и неотложной терапии.
-
Рекомендуется выполнение спленэктомии у пациентов с персистирующей ИТП только в крайних, клинически тяжелых случаях [15–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: спленэктомия у детей должна быть отложена по крайней мере до 12-ти месяцев от постановки диагноза, за исключением случаев тяжелого заболевания, характеризующегося клинически значимыми рецидивирующими кровотечениями, со значительным нарушением качества жизни и сопровождающегося отсутствием ответа или непереносимостью рекомендованных вариантов медикаментозной терапии.
-
Рекомендуется использование иммунодепрессантов, алкилирующих средств, противоопухолевых препаратов при сохранении критериев тяжелой ИТП после неэффективности других рекомендованных вариантов терапии [13–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: другие существующие варианты лекарственных средств, применяемые в терапии ИТП, не проходили контролируемые клинические исследования, большинство из них характеризуется непредсказуемой вероятностью ответа и разнообразными побочными эффектами. Применение средств из данных групп следует рассматривать в качестве варианта терапии у небольшого числа пациентов, в случаях отсутствия эффекта от терапии, при наличии противопоказаний или при недоступности терапии средствами, эффективность и безопасность которых подкреплена более надежными клиническими данными.
3. Терапия пациентов с хронической ИТП
Тяжелая хроническая ИТП (хИТП) - достаточно редкое явление у детей. На основании инициальных клинически данных и лабораторного обследования спрогнозировать течение заболевания невозможно. Вид проводимого лечения в начале заболевания не влияет на вероятность хронизации ИТП. Важнейшим принципом лечения пациентов с хИТП является его максимальная индивидуализация. У части детей с хИТП геморрагический синдром может быть незначительным или легким, и в таких случаях медикаментозное лечение не требуется, за исключением терапии «по требованию», когда необходимость повышения количества тромбоцитов диктуется особенной клинической ситуацией или психосоциальными показаниями. Видами терапии «по требованию» также как при персистирующей ИТП являются ВВИГ** или короткие курсы ГКС. У некоторых детей состояние может постепенно стабилизироваться даже при длительности заболевания более 12 месяцев. Для пациентов с тяжелой ИТП, у которых сохраняются частые и/или тяжелые эпизоды кровоточивости или длительно персистируют факторы риска, значительно нарушающие качество жизни, рекомендуется подбор оптимального варианта терапии из имеющихся. В настоящее время в качестве предпочтительного варианта лечения, способствующего снижению частоты и тяжести кровоточивости, поддержанию количества тромбоцитов на «безопасном» уровне, снижающего риск развития угрожающих жизни кровотечений и улучшающего качество жизни, следует рассматривать агонисты тромбопоэтиновых рецепторов. В случаях недостижения ответа или при его утрате на один агонист тромбопоэтиновых рецепторов, следует рассмотреть возможность замены на другой, а также применение #ритуксимаба** или выполнение спленэктомии. Описание основных видов последующей терапии см. в приложении А3.
-
Рекомендуется динамическое наблюдение за пациентами с хронической ИТП c незначительным и легким геморрагическим синдромом (1-2 степень тяжести) при отсутствии других медицинских и/или социальных факторов риска [13–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: для всех пациентов требуется динамический контроль за клиническим состоянием, оценка степени тяжести геморрагического синдрома и лабораторный мониторинг количества тромбоцитов; частота осмотров и объем других лабораторных исследований, кроме общего (клинического) анализа крови, зависит от клинической ситуации и индивидуальных особенностей течения заболевания у пациента; пациенты с отягощенным геморрагическим анамнезом должны иметь возможность круглосуточного обращения за медицинской помощью «по требованию».
-
Рекомендуется медикаментозное лечение детей с хронической ИТП при умеренном геморрагическом синдроме (3 степень тяжести) и/или при наличии других медицинских и/или социальных факторов риска [13–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: необходимо учитывать, что пациенты с умеренным геморрагическим синдромом и/или имевшие в анамнезе геморрагические проявления 3-4 степени более подвержены риску развития повторных тяжелых кровотечений.
-
Рекомендуется неотложное медикаментозное лечение пациентов с хронической ИТП при тяжелом геморрагическом синдроме (4 степень тяжести) при любом количестве тромбоцитов [13–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: все дети с тяжелым геморрагическим синдромом должны быть госпитализированы для неотложной терапии (см. раздел Неотложная терапия).
-
Рекомендуется использовать курсы ВВИГ** и ГКС для временного повышения числа тромбоцитов у пациентов с тяжелой хронической ИТП [11–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: в случаях необходимости быстрого повышения количества тромбоцитов у пациентов с хронической ИТП применяются дозы и режимы введения ВВИГ** и ГКС аналогичные со схемами рекомендованными для впервые диагностированной ИТП или неотложной терапии. При неэффективности ГКС не следует применять их длительно. Лишь в некоторых индивидуальных ситуациях может быть обосновано длительное применение ГКС в низких дозах.
-
Рекомендуется регулярные повторные дифференциально-диагностические обследования пациентам с хронической ИТП [13–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: при отсутствии улучшения состояния, сохранении потребности в продолжении лечения и/или выявлении новых клинико-лабораторных признаков с целью исключения альтернативных причин тромбоцитопении необходимо регулярно повторять дифференциально-диагностические исследования, основываясь на актуальной клинической ситуации.
-
Рекомендуется использование агонистов тромбопоэтиновых рецепторов (ромиплостим**, элтромбопаг**) в качестве предпочтительного последующего вида медикаментозной терапии при тяжелой хронической ИТП в стандартных дозировках (ромиплостим** для детей младше 1-го года и/или при длительности заболевания менее 12 месяцев; элтромбопаг** для детей младше 3-х лет и/или при длительности ИТП менее 6 месяцев – вне зарегистрированных показаний) [10, 13, 14–18,40-44]:
o Ромиплостим** 1-10 мкг/кг в неделю подкожно (доза и длительность терапии титруются индивидуально),
o Элтромбопаг** 25-75 мг/сутки per os (доза и длительность терапии титруются индивидуально).
Уровень убедительности рекомендаций – C (уровень достоверности доказательств – 5).
Комментарии: при тяжелой хИТП, протекающей с рецидивирующими клинически значимыми кровотечениями (3-4 степени) и/или экстремально низким количество тромбоцитов (ниже 10-20 × 109/л), сопряженным с высоким риском развития угрожающей жизни кровоточивости, в случаях отсутствия или потери ответа на инициальную или другую предшествующую терапию, в том числе ранее проведенную спленэктомию, при значительном нарушении качества жизни и сохранении потребности в продолжении терапии следует использовать агонисты тромбопоэтиновых рецепторов (ромиплостим**, элтромбопаг**); при необходимости агонисты тромбопоэтиновых рецепторов применяются в комбинации с другими препаратами.
-
Рекомендуется применение тактики со сменой одного вида агониста тромбопоэтиновых рецепторов на другой в случаях тяжелой хронической ИТП в стандартных дозировках (ромиплостим** для детей младше 1-го года и/или при длительности заболевания менее 12 месяцев; элтромбопаг** для детей младше 3-х лет и/или при длительности ИТП менее 6 месяцев - вне зарегистрированных показаний) 10, 13, 14–18,40-44].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4).
Комментарии: для детей с тяжелым течением заболевания при неэффективности, потере ответа, плохой переносимости или развитии нежелательных явлений терапии первым агонистом тромбопоэтиновых рецепторов возможна смена на другой агонист тромбопоэтиновых рецепторов в рекомендованном режиме.
-
Рекомендуется использование препарата #ритуксимаб** в качестве последующего вида терапии при тяжелой хронической ИТП [12–18,45]:
o #Ритуксимаб** 375мг/м2 х 4 еженедельных внутривенных введения
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: терапия проводится при тяжелой ИТП, пациентам, имеющим сопутствующие аутоиммунные маркеры, при неэффективности, потере ответа, плохой переносимости или развитии нежелательных явлений терапии агонистами тромбопоэтиновых рецепторов.
-
Рекомендуется выполнение спленэктомии при тяжелой хронической ИТП [13–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: Спленэктомия редко показана детям с ИТП, возможность ее применения следует рассматривать у детей с клинически значимыми рецидивирующими кровотечениях и значительным нарушением качества жизни при отсутствии эффекта от всех доступных вариантов медикаментозной терапии. Проведение спленэктомии следует по возможности избегать до 5-6-летнего возраста. Перед выполнением спленэктомии необходимо повторно подтвердить диагноз ИТП путем исключения других возможных диагнозов, таких как наследственная тромбоцитопения, костно-мозговая недостаточность, лекарственно-индуцированная тромбоцитопения, иммунодефицитные состояния, МДС и другие. Перед операцией следует повысить количество тромбоцитов до гемостатического уровня (более 50 × 109/л), для этого используют ВВИГ**, высокие дозы ГКС, при высоком риске кровотечений или при резистентности к ВВИГ** и ГКС может применяться переливание тромбоконцентрата. Необходимо принимать во внимание пожизненный риск развития постспленэктомического сепсиса, тромбозов и злокачественных новообразований. Пациентам с рецидивом после первичного ответа на спленэктомию целесообразно провести поиск добавочной селезенки. Удаление добавочной селезенки является вариантом лечения пациентов с резистентной ИТП.
-
Рекомендуется проведение профилактической вакцинации против Streptococcus pneumoniae, Neisseria meningitides, Haemophilus influenzae перед спленэктомией [13–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: кроме вакцин, включенных в национальный календарь прививок, перед проведением спленэктомии детям рекомендуется провести вакцинацию против инфекций, вызываемых инкапсулированными бактериями, такими как Streptococcus pneumoniae, Neisseria meningitidis, Haemophilus influenzae type B. При плановой спленэктомии оптимальный срок вакцинации составляет 10-12 недель до оперативного лечения (минимум за 2 недели). При экстренной спленэктомии или в других случаях, когда вакцинация не выполнена до спленэктомии, проведение вакцинации возможно не ранее, чем через 2 недели после спленэктомии. Минимальный набор вакцин для детей старше 6 лет: 13-валентная пневмококковая конъюгированная вакцина (МНН - Вакцина для профилактики пневмококковой инфекции полисахаридная, конъюгированная, адсорбированная**, Вакцина для профилактики пневмококковых инфекций), 23-валентная пневмококковая полисахаридная вакцина (МНН - вакцина для профилактики пневмококковых инфекций**) (первоначально назначают конъюгированную вакцину с дальнейшим использованием полисахаридной вакцины, интервал между введением этих двух вакцин не менее 8 недель), вакцина гемофильная тип В конъюгированная** (нет МНН, Акт-ХИБ, Хиберикс) и вакцина для профилактики менингококковых инфекций типа ACWY (МНН - Вакцина для профилактики менингококковых инфекций серогрупп A, C, W, Y, полисахаридная, конъюгированная**). Повторное введение вакцин (ревакцинация) после спленэктомии целесообразно против Streptococcus pneumoniae, Neisseria meningitidis.
-
Рекомендуется проведение профилактической антикоагулянтной терапии после лапароскопической спленэктомии [13–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: с целью профилактики постспленэктомических тромбозов применяется низкомолекулярный гепарин натрия**.
-
Рекомендуется использование иммунодепрессантов (азатиоприн** 1-2 мг/кг (максимум 150 мг/сутки), #микофенолата мофетил** 20-30 мг/кг/сутки (mах 1000 мг х 2 р/сутки), #циклоспорин А** 5 мг/кг/сутки), алкилирующих средств (#циклофосфамид** 0,3-1 г/м2 в/в; 1-3 дозы каждые 2-4 недель или 1-2 мг/кг/сут per os), противоопухолевых препаратов (винкаалкалоиды: Винкристин** 1,5 мг/м2 1 раз/нед, Винбластин** 6 мг/м2 1 раз/нед), гормонов (#даназол** 10-20 мг/кг/сутки (200 мг х 2-4 раза)) и комбинированной терапии в особенных индивидуальных случаях, при сохранении критериев тяжелой хронической ИТП после неэффективности других рекомендованных вариантов терапии [1,13–18,46, 47].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: в некоторых случаях в терапии ИТП применяют лекарственные средства, не прошедшие контролируемые клинические исследования и имеющие ограниченные данные об их эффективности и безопасности. В настоящее время эти средства рассматриваются в качестве последующих вариантов терапии ИТП все реже, в случаях сохранения рецидивирующих, клинически значимых кровотечений, или длительно сохраняющегося высокого риска развития угрожающей жизни кровоточивости, при отсутствии эффекта от медикаментозной терапии, препаратами, прошедшими клинические исследования, или их недоступности. Перед началом терапии рекомендуется повторно оценить правильность установленного диагноза, провести исследование костного мозга, оценить потребность в терапии на основании выраженности геморрагического синдрома и риска развития тяжелого кровотечения, оценить адекватность доз предшествующей терапии, а также риск и пользу применения данных видов терапии. У пациентов, которым ранее была выполнена спленэктомия, следует исключить наличие добавочной селезенки.
-
Не рекомендуется выполнение парциальной эмболизации селезеночной артерии и плазмафереза [16].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: проведение плазмафереза для терапии ИТП у детей в целом не рекомендуется, однако может применяться в индивидуальных тяжелых клинических ситуациях (резистентность к терапии ГКС и ВВИГ** и угрожающий геморрагический синдром) как при впервые выявленной, так и при хронической/персистирующей ИТП.
4. Неотложное лечение
В случаях развития желудочно-кишечных, маточных, почечных, носовых кровотечений, кровоизлияний в головной мозг, орбиту и других клинических ситуациях (например, травма) требуется неотложная терапия. В экстренных ситуациях необходимо быстрого повышения количества тромбоцитов, с этой целью используют комбинацию препаратов первой линии, включающую ВВИГ** и ГКС в высоких дозах. Трансфузии тромбоцитарной массы способны максимально быстро повысить количество тромбоцитов в экстренных случаях. В экстренных ситуациях целесообразно рассмотреть более раннее применение других вариантов терапии, таких как агонисты тромбопоэтиновых рецепторов, способных предотвратить повторное снижение количества тромбоцитов, рецидив угрожающего жизни кровотечения или кровоизлияния. При тяжелых кровотечениях, например при ВЧК, данные об эффективности экстренной спленэктомии и (или) остановки кровотечения нейрохирургическим способом противоречивы, в любом случае хирургические методы следует применять в комбинации с неотложной медикаментозной терапией, направленной на повышение количества тромбоцитов [16].
-
Рекомендуется применение для неотложной терапии ИТП курсов ВВИГ** и ГКС в высокой дозе по одной из схем и их комбинация [11–18]:
o ВВИГ** в курсовой дозе 1-2 г/кг, 1-2 дня, внутривенно
o #Метилпреднизолон** 10-30 мг/кг/сутки (максимальная доза 1000 мг/сут), 3 дня, внутривенно
o #Дексаметазон** 28 мг/м2/сутки (максимальная доза 40 мг/сут), 3-4 дня, внутривенно [11, 14, 15, 48].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: в неотложной ситуации ВВИГ**, высокие дозы ГКС или их комбинация способны эффективно и быстро повысить количество тромбоцитов у большинства пациентов.
-
Рекомендуется применение для неотложной терапии ИТП трансфузий тромбоцитарной массы [13–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: трансфузии тромбоцитарной массы в комбинации с препаратами первой линии способны максимально быстро повысить количество тромбоцитов и, главным образом, купировать кровотечение в экстренных случаях. Переливание тромбоцитов начинают с болюсного введения, затем переходят на продленную инфузию. При угрожающих жизни кровотечениях тромбоцитарную массу необходимо вводить в суточной дозе, превышающей обычную в 2-3 раза [16].
-
Рекомендуется пациентам с тяжелой постгеморрагической анемией и в качестве «страховочной» трансфузий при кровотечениях, объем которых невозможно оценить (желудочно-кишечные) применение трансфузий эритроцитной взвеси (массы) [13–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
-
Рекомендуется рассмотреть возможность использования агонистов тромбопоэтиновых рецепторов (ромиплостим**, элтромбопаг**) в стандартных дозировках в качестве дополнительной терапии при неотложных ситуациях (ромиплостим** для детей младше 1-го года и/или при длительности заболевания менее 12 месяцев; элтромбопаг** для детей младше 3-х лет и/или при длительности ИТП менее 6 месяцев – вне зарегистрированных показаний) [13–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: агонисты тромбопоэтиновых рецепторов не всегда позволяют достигать быстрого тромбоцитарного ответа, но способны предотвратить повторное снижение количества тромбоцитов в случае утраты начального ответа на неотложную терапию. После ВЧК в связи с риском повторного кровотечения требуется продолжительное лечение.
-
Рекомендуется применение факторов свертывания крови (B02BD по АТХ классификации) в некоторых случаях [16].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: целесообразно при массивном кровотечении, связанном с травмой.
-
Рекомендуется применение свежезамороженной массы при сопутствующих нарушениях системы гемостаза [13–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
5. Общие рекомендации
-
Рекомендуется применение гастропротективных средств при терапии ГКС во всех случаях [18, 49-51].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: применяют ингибиторы протоновой помпы и/или антациды.
-
Рекомендуется профилактика остеопороза при терапии ГКС во всех случаях [18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: применяют препараты кальция и витамин D и его аналоги.
-
Рекомендуется использовать антифибринолитические средства (B02A по АТХ классификации) при кровоточивости со слизистых оболочек [16].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: системное назначение антифибринолитических средств противопоказано при гематурии.
-
Рекомендуется использовать гормональные контрацептивы системного действия для купирования маточных кровотечений [16].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: применяют для снижения частоты и интенсивности менструальных кровотечений. Оптимальным является назначение высоких доз оральных контрацептивов с последующей деэскалацией. Моделирование нормального менструального цикла не является целью их назначения.
-
Не рекомендуется рутинное назначение трансфузий донорских тромбоцитов для терапии впервые диагностированной, персистирующей и хронической ИТП, за исключением неотложной терапии [13–18].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: трансфузии тромбоцитарной массы не применяют для лечения ИТП из-за отсутствия длительного эффекта и риска развития аллоиммунизации, однако заместительные трансфузии возможны в качестве неотложной терапии при массивном некупируемом кровотечении.
-
Не рекомендуется применение анальгетиков и антипиретиков (N02B Другие анальгетики и антипиретики по АТХ классификации) пациентам с количеством тромбоцитов менее 50×109/л за исключением крайней необходимости [16].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
-
Рекомендуется занятие безопасными видами физической активности с учетом тяжести заболевания и индивидуальных особенностей пациента [16].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: посещение дошкольных, школьных учреждений и физические занятия ограничиваются в зависимости от тяжести заболевания и эффективности терапии.
-
Рекомендуется проводить плановую профилактическую вакцинацию перенесшим ИТП детям по индивидуальным вакцинальным графикам и с учетом эпидемиологической ситуации [16].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: исследований, изучивших риск развития рецидива ИТП или усугубления тромбоцитопении у детей, ранее перенесших ИТП, после вакцинации, недостаточно. Вакцинация не проводится во время иммуносупрессивной терапии. В случаях, когда связь развития впервые выявленной ИТП с вакцинацией не может быть полностью исключена, последующая вакцинация проводится после тщательного взвешивании всех рисков и преимуществ. Следует воздержаться от вакцинации пациентов, перенесших тяжелую поствакцинальную ИТП. Нежелательна вакцинация живыми аттенуированными вакцинами. Вакцинация живой вакциной против кори и краснухи выполняется с учетом эпидемической обстановки и после тщательного взвешивании всех рисков и преимуществ. Перед ревакцинацией проводится исследования титра поствакцинальных антител класса IgG.
Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
Критерии оценки ответа на терапию.
|
Определение |
Описание |
|---|---|
|
Полный тромбоцитарный ответ |
Количество тромбоцитов ≥ 100 × 109/л при отсутствии кровоточивости. |
|
Парциальный тромбоцитарный ответ |
Количество тромбоцитов ≥ 30 × 109/л (или 2-кратное увеличение их «базального» количества) при отсутствии кровоточивости. |
|
Первоначальный (инициальный) тромбоцитарный ответ |
Полный или парциальный ответ длительностью менее 1 недели после проведения инициальной терапии. |
|
Транзиторный тромбоцитарный ответ |
Полный или парциальный ответ длительностью от 1 до 6-ти недель после проведения инициальной терапии. |
|
Длительный тромбоцитарный ответ |
Полный или парциальный ответ длительностью более 6-ти месяцев после окончания терапии (или на фоне терапии, например, агонистами тромбопоэтиновых рецепторов). |
|
Ремиссия |
Сохранение полного тромбоцитарного ответа более 6 месяцев без применения специфической терапии. |
|
Отсутствие тромбоцитарный ответа |
Количество тромбоцитов < 30×109/л (или отсутствие 2-кратного увеличения их базального количества) и/или продолжающееся кровотечение. |
|
Потеря тромбоцитарный ответа |
Снижение количества тромбоцитов < 30×109/л и/или появление кровоточивости после достижения инициального, транзиторного или длительного ответа. |
|
Длительность ответа |
Время от достижения инициального, транзиторного или длительного ответа до его потери. |
|
Рецидив |
Снижение количества тромбоцитов < 30×109/л и/или появление кровоточивости после достижения ремиссии. |
|
Длительность ремиссии |
Время от достижения ремиссии до рецидива. |
Медицинская реабилитация
Медицинская реабилитация и санаторно-курортное лечение, медицинские показания и противопоказания к применению методов медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов
Методы реабилитации не разработаны
Госпитализация
Организация оказания медицинской помощи
Большинство пациентов с ИТП могут получать лечение амбулаторно.
Показания для экстренной госпитализации:
-
Впервые диагностированная ИТП с количеством тромбоцитов менее 30×109/л
-
Клинически значимое кровотечение (3-4 степени) при любой длительности ИТП
Показания для плановой госпитализации в круглосуточный стационар:
-
Необходимость проведения комплексного обследования, в том числе инвазивных диагностических исследований;
-
Наличием индивидуальных факторов риска развития умеренного или тяжелого кровотечения (3-4 степени);
-
Необходимость медикаментозной терапии ВВИГ** и ГКС в высоких дозах;
-
Необходимость терапии #ритуксимабом**;
-
Проведение хирургического лечения (спленэктомия);
-
Наличие серьезные нежелательные явления на фоне проводимой терапии;
-
Психосоциальные показания;
Показания к выписке пациента из стационара:
-
Купирование геморрагического синдрома и достижение тромбоцитарного ответа;
-
Окончание курса терапии и улучшения состояния пациента.
Профилактика
Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
Учитывая возможную триггерную роль инфекций, аллергических реакций, психических травм в развитии рецидивов ИТП у детей, рекомендуется организация лечебно-профилактических мероприятий по санации очагов хронической инфекции при достижении тромбоцитарного ответа, своевременной терапии интеркуррентных заболеваний и сопутствующей патологии [16].
Диспансерное наблюдение пациентов с ИТП осуществляется в течение не менее двух лет для впервые диагностированной ИТП. В дальнейшем продолжительность наблюдения определяется достижением стабильного полного тромбоцитарного ответа. Пациентам, перенесшим спленэктомию, целесообразно выполнение визуализационных исследований с целью поиска добавочной селезенки. Пациенты с хронической ИТП и угрозой развития кровотечений наблюдаются до перевода во взрослую медицинскую сеть. Пациенты с хронической и резистентной ИТП с развитием симптомов кровоточивости или риском их развития, при количестве тромбоцитов менее 50 х 109/л направляются на медико-социальную экспертизу для оформления инвалидности [16].
-
Рекомендуется наблюдение пациентов с хронической ИТП у врача-гематолога до перевода во взрослую медицинскую сеть [16].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5).
Комментарии: График диспансерного наблюдения устанавливается индивидуально для каждого пациента в зависимости от тяжести и длительности течения ИТП. При достижении ремиссии заболевания рекомендуются физикальные осмотры и лабораторная оценка количества тромбоцитов не менее 2-х раз в год.
Информация
Источники и литература
-
Клинические рекомендации Национального общества детских гематологов, онкологов
- 1. Rodeghiero F., Stasi R., Gernsheimer T., et al. Standardization of terminology, definitions andoutcome criteria in immune thrombocytopenic purpura of adults and children: Report from aninternational working group. Blood. 2009;113(11):2386–93. DOI:10.1182/blood-2008-07-162503. 2. Cines D.B., Bussel J.B., Liebman H.A., et al. The ITP syndrome: Pathogenic and clinical diversity.Blood. 2009;113(26):6511–21. DOI:10.1182/blood-2009-01-129155. 3. Audia S., Mahévas M., Samson M., et al. Pathogenesis of immune thrombocytopenia. AutoimmunRev. 2017;16(6):620–32. DOI:10.1016/j.autrev.2017.04.012. 4. McMillan R. Antiplatelet Antibodies in Chronic Adult Immune Thrombocytopenic Purpura:Assays and Epitopes. In: Journal of Pediatric Hematology/Oncology. J Pediatr Hematol Oncol;2003. DOI:10.1097/00043426-200312001-00013. 5. Fischer P., Jendreyko N., Hoffmann M., et al. Platelet-reactive IgG antibodies cloned by phagedisplay and panning with IVIG from three patients with autoimmune thrombocytopenia. Br JHaematol. 1999;105(3):626–40. DOI:10.1046/j.1365-2141.1999.01407.x. 6. Kuwana M., Kaburaki J., Kitasato H., et al. Immunodominant epitopes on glycoprotein IIb-IIIarecognized by autoreactive T cells in patients with immune thrombocytopenic purpura. Blood.2001;98(1):130–9. DOI:10.1182/blood.V98.1.130. 7. Consolini R., Legitimo A., Caparello M.C. The centenary of immune thrombocytopenia - Part 1:Revising nomenclature and pathogenesis [Internet]. Vol. 4, Frontiers in Pediatrics. Front Pediatr;2016. DOI:10.3389/fped.2016.00102. 8. Zufferey A., Kapur R., Semple J. Pathogenesis and Therapeutic Mechanisms in ImmuneThrombocytopenia (ITP). J Clin Med. 2017;6(2):16. DOI:10.3390/jcm6020016. 9. Cines D.B., Cuker A., Semple J.W. Pathogenesis of immune thrombocytopenia [Internet]. Vol. 43,Presse Medicale. Presse Med; 2014. DOI:10.1016/j.lpm.2014.01.010. 10. Johnsen J. Pathogenesis in immune thrombocytopenia: new insights. Hematology Am SocHematol Educ Program. 2012;2012:306–12. DOI:10.1182/asheducation.v2012.1.306.3798320. 11. Lakshmanan S., Cuker A. Contemporary management of primary immune thrombocytopenia inadults. J Thromb Haemost. 2012;10(10):1988–98. DOI:10.1111/j.1538-7836.2012.04876.x. 12. Journeycake J.M. Childhood immune thrombocytopenia: role of rituximab, recombinantthrombopoietin, and other new therapeutics. [Internet]. Vol. 2012, Hematology / the EducationProgram of the American Society of Hematology. American Society of Hematology. EducationProgram. Hematology Am Soc Hematol Educ Program; 2012. p. 444–9.DOI:10.1182/asheducation.v2012.1.444.3806864. 13. Neunert C., Lim W., Crowther M., et al. The American Society of Hematology 2011 evidence-based practice guideline for immune thrombocytopenia. Blood. 2011;117(16):4190–207.DOI:10.1182/BLOOD-2010-08-302984. 14. Consolini R., Costagliola G., Spatafora D. The Centenary of Immune Thrombocytopenia—Part 2:Revising Diagnostic and Therapeutic Approach. Front Pediatr. 2017;5:179.DOI:10.3389/FPED.2017.00179. 15. Provan D., Stasi R., Newland A.C., et al. International consensus report on the investigation andmanagement of primary immune thrombocytopenia. Blood. 2010;115(2):168–86.DOI:10.1182/blood-2009-06-225565. 16. Provan D., Arnold D.M., Bussel J.B., et al. Updated international consensus report on theinvestigation and management of primary immune thrombocytopenia. Blood Adv.2019;3(22):3780–817. DOI:10.1182/bloodadvances.2019000812. 17. Kühne T. Diagnosis and management of immune thrombocytopenia in childhood.Hamostaseologie. 2017;37(1):36–44. DOI:10.5482/HAMO-16-06-0017. 18. Matzdorff A., Meyer O., Ostermann H., et al. Immune Thrombocytopenia - Current Diagnosticsand Therapy: Recommendations of a Joint Working Group of DGHO, ÖGHO, SGH, GPOH, andDGTI. Oncol Res Treat. 2018;41(Suppl. 5):1–30. DOI:10.1159/000492187. 19. Bleesing JJH, Nagaraj CB, Zhang K. Autoimmune Lymphoproliferative Syndrome. 2006 Sep 14[updated 2017 Aug 24]. In: Adam MP, Feldman J, Mirzaa GM, Pagon RA, Wallace SE, Bean LJH,Gripp KW, Amemiya A, editors. GeneReviews® [Internet]. Seattle (WA): University ofWashington, Seattle; 1993–2024. PMID: 20301287. 20. Andrès E, Affenberger S, Zimmer J, Vinzio S, Grosu D, Pistol G, Maloisel F, Weitten T,Kaltenbach G, Blicklé JF. Current hematological findings in cobalamin deficiency. A study of 201consecutive patients with documented cobalamin deficiency. Clin Lab Haematol. 2006Feb;28(1):50-6. doi: 10.1111/j.1365-2257.2006.00755.x. 21. Arnold D.M. Bleeding complications in immune thrombocytopenia. Hematol (United States).2015;2015(1):237–42. DOI:10.1182/asheducation-2015.1.237. 22. Iyori H., Bessho F., Ookawa H., et al. Intracranial hemorrhage in children with immunethrombocytopenic purpura. Ann Hematol. 2000;79(12):691–5. DOI:10.1007/s002770000219. 23. Butros L.J., Bussel J.B. Intracranial hemorrhage in immune thrombocytopenic purpura: Aretrospective analysis. J Pediatr Hematol Oncol. 2003;25(8):660–4. DOI:10.1097/00043426-200308000-00017. 24. Blanchette V., Bolton-Maggs P. Childhood immune thrombocytopenic purpura: diagnosis andmanagement //Pediatric clinics of North America. – 2008. – Т. 55. – №. 2. – С. 393-420 25. Bansal D, Rajendran A, Singhi S. Newly diagnosed immune thrombocytopenia: update ondiagnosis and management. Indian J Pediatr. 2014 Oct;81(10):1033-41. doi: 10.1007/s12098-013-1217-2. 26. Grace RF, Lambert MP. An update on pediatric ITP: differentiating primary ITP, IPD, and PID.Blood. 2022 Aug 11;140(6):542-555. doi: 10.1182/blood.2020006480. 27. Labrosse R, Vincent M, Nguyen UP, Chartrand C, Di Liddo L, Pastore Y. Using a standardisedprotocol was effective in reducing hospitalisation and treatment use in children with newlydiagnosed immune thrombocytopenia. Acta Paediatr. 2017 Oct;106(10):1617-1623. doi:10.1111/apa.13859. 28. Jang JH, Kim JY, Mun YC, Bang SM, Lim YJ, Shin DY, Choi YB, Yhim HY, Lee JW, Kook H; onthe behalf of Korean Aplastic Anemia Working Party. Management of immune thrombocytopenia:Korean experts recommendation in 2017. Blood Res. 2017 Dec;52(4):254-263. doi:10.5045/br.2017.52.4.254. 29. Rodeghiero F., Ruggeri M. ITP and international guidelines: What do we know, what do we need?Press Medicale. 2014;43(4P2). DOI:10.1016/J.LPM.2014.02.004. 30. Ramaswamy K., Hsieh L., Leven E., et al. Thrombopoietic agents for the treatment of persistentand chronic immune thrombocytopenia in children. J Pediatr. 2014;165(3).DOI:10.1016/j.jpeds.2014.03.060. 31. Tarantino M.D., Bussel J.B., Blanchette V.S., et al. Romiplostim in children with immunethrombocytopenia: a phase 3, randomised, double-blind, placebo-controlled study. Lancet.2016;388(10039):45–54. DOI:10.1016/S0140-6736(16)00279-8. 32. Bussel J.B., Buchanan G.R., Nugent D.J., et al. A randomized, double-blind study of romiplostimto determine its safety and efficacy in children with immune thrombocytopenia. Blood.2011;118(1):28–36. DOI:10.1182/blood-2010-10-313908. 33. Bussel J.B., Hsieh L., Buchanan G.R., et al. Long-term use of the thrombopoietin-mimeticromiplostim in children with severe chronic immune thrombocytopenia (ITP). Pediatr BloodCancer. 2015;62(2):208–13. DOI:10.1002/pbc.25136. 34. Bussel J.B., de Miguel P.G., Despotovic J.M., et al. Eltrombopag for the treatment of children withpersistent and chronic immune thrombocytopenia (PETIT): a randomised, multicentre, placebo-controlled study. Lancet Haematol. 2015;2(8):e315–25. DOI:10.1016/S2352-3026(15)00114-3. 35. Grainger J.D., Locatelli F., Chotsampancharoen T., et al. Eltrombopag for children with chronicimmune thrombocytopenia (PETIT2): a randomised, multicentre, placebo-controlled trial. Lancet(London, England). 2015;386(10004):1649–58. DOI:10.1016/S0140-6736(15)61107-2. 36. Neunert C., Despotovic J., Haley K., et al. Thrombopoietin Receptor Agonist Use in Children:Data From the Pediatric ITP Consortium of North America ICON2 Study. Pediatr Blood Cancer. 2016;63(8):1407–13. DOI:10.1002/PBC.26003. 37. Kuter D.J., Macahilig C., Grotzinger K.M., et al. Treatment patterns and clinical outcomes inpatients with chronic immune thrombocytopenia (ITP) switched to eltrombopag or romiplostim.Int J Hematol. 2015;101(3):255–63. DOI:10.1007/S12185-014-1731-7. 38. Scaramucci L., Giovannini M., Niscola P., et al. Reciprocal absence of cross-resistance betweeneltrombopag and romiplostim in two patients with refractory immune thrombocytopenic purpura.Blood Transfus. 2014;12(4):605. DOI:10.2450/2014.0246.13. 39. Nakazato T., Ito C., Mihara A., et al. Successful treatment of eltrombopag-resistant refractoryimmune thrombocytopenia with romiplostim. Int J Hematol 2012 972. 2012;97(2):291–3.DOI:10.1007/S12185-012-1253-0. 40. Piccin A., Amaddii G., Natolino F., et al. Idiopathic thrombocytopenic purpura resistant toeltrombopag, but cured with romiplostim. Blood Transfus. 2014;12(Suppl 1):s149.DOI:10.2450/2013.0289-12. 41. Sartori R., Candiotto L., Ruggeri M., et al. Immune thrombocytopenia successfully treated witheltrombopag following multiple therapies including romiplostim. Blood Transfus. 2014;12 Suppl1(Suppl 1). DOI:10.2450/2013.0135-13. 42. D’Arena G., Guariglia R., Mansueto G., et al. No cross-resistance after sequential use ofromiplostim and eltrombopag in chronic immune thrombocytopenic purpura. Blood.2013;121(7):1240–2. DOI:10.1182/BLOOD-2012-11-465575. 43. Khellaf M., Viallard J.F., Hamidou M., et al. A retrospective pilot evaluation of switchingthrombopoietic receptor-agonists in immune thrombocytopenia. Haematologica. 2013;98(6):881–7. DOI:10.3324/HAEMATOL.2012.074633. 44. Suntsova E. V., Maschan A.A., Baydildina D.D., et al. Thrombopoietin receptor agonist switch inchildren with persistent and chronic severe immune thrombocytopenia: A retrospective analysis ina large tertiary center. Pediatr Blood Cancer. 2019;66(6):e27704. DOI:10.1002/PBC.27704. 45. Bussel J.B., Lee C.S., Seery C., et al. Rituximab and three dexamethasone cycles provideresponses similar to splenectomy in women and those with immune thrombocytopenia of less thantwo years duration. Haematologica. 2014;99(7):1264–71.DOI:10.3324/HAEMATOL.2013.103291. 46. Abdelwahab OA, Mechi A, Gahlan S, Hamadein FE, Kadhim H, Ismail D, Soliman Y, El-SamahyM. Efficacy and safety of mycophenolate mofetil in patients with immune thrombocytopenicpurpura: a systematic review and meta-analysis. Clin Rheumatol. 2024 Feb;43(2):621-632. doi:10.1007/s10067-023-06820-4. 47. Berrueco R, González-Forster E, Deya-Martinez A, Solsona M, García-García A, Calzada-Hernández J, Yiyi L, Vlagea A, Ruiz-Llobet A, Alsina L. Mycophenolate mofetil for autoimmune cytopenias in children: high rates of response in inborn errors of immunity. Front Pediatr. 2023Oct 17;11:1174671. doi: 10.3389/fped.2023.
Информация
Список сокращений
ИТП – иммунная тромбоцитопения
ГП – гликопротеины
АТ – антитела
ВИЧ – вирус иммунодефицита человека
СКВ – системная красная волчанка
АФЛС – антифосфолипидный синдром
АЛПС – аутоиммунный лимфопролиферативный синдром
ЦМВ – цитомегаловирус
ПЦР – полимеразная цепная реакция
МКЦ – мегакариоциты
ВВИГ** – иммуноглобулин человека нормальный** в лекарственной форме раствор для инфузий
ГКС – глюкокортикоиды
ДНК – дезоксирибонуклеиновая кислота
АЛТ – аланинаминотрансфераза
АСТ – аспартатаминотрансфераза
ЛДГ– лактатдегидрогеназа
ЮМК – ювенильное маточное кровотечении
РА – ревматоидного артрита
АА – апластическая анемия
АГУС – атипичный гемолитико-уремический синдром
ТПО – тромбопоэтин
ВЧК – внутричерепное кровоизлияние
ПИД – первичная иммунная недостаточность
МДС – миелодиспластический синдром
КМП – костномозговая пункция
НПВП – нестероидные противовоспалительные препараты (М01A по АТХ классификации)
ТМА – тромботическая микроангиопатия
ЖДА – железодефицитная анемия
Термины и определения
Тромбоцитопения – патологическое состояние, характеризующееся снижением числа тромбоцитов ниже 100 ×109/л.
Первичная иммунная тромбоцитопения (синонимы: иммунная тромбоцитопеническая пурпура, идиопатическая тромбоцитопеническая пурпура) – самостоятельное приобретенное иммуноопосредованное заболевание, характеризующееся изолированной транзиторной или персистирующей тромбоцитопенией и проявляющееся симптомами кровоточивости различной степени выраженности, развивающееся вследствие повышенной деструкции и неадекватной продукции тромбоцитов.
Вторичная иммунная тромбоцитопения – все формы иммуноопосредованной тромбоцитопении, являющиеся симптомами других (инфекционных, ревматических, лимфопролиферативных и иммунодефицитных) заболеваний, или ассоциированные с приемом лекарственных препаратов, за исключением первичной иммунной тромбоцитопении.
Агонисты тромбопоэтиновых рецепторов – отдельные препараты из группы «Другие гемостатические средства системного действия» (B02BX по АТХ классификации): ромиплостим**, элтромбопаг**
Критерии оценки качества медицинской помощи
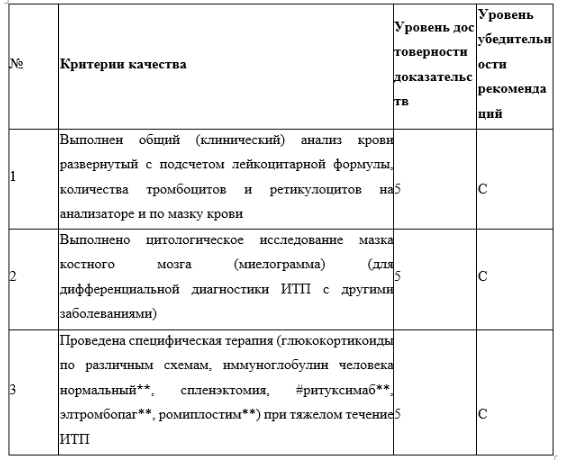
Приложение А1. Состав рабочей группы по разработке и пересмотру клинических рекомендаций
-
Масчан А.А., д.м.н., профессор, член-корреспондент РАН, заместитель генерального директора, директор Института гематологии, иммунологии и клеточных технологий ФГБУ «НМИЦ ДГОИ им. Дмитрия Рогачева» Минздрава России
-
Новичкова Г.А., д.м.н., профессор, генеральный директор ФГБУ «НМИЦ ДГОИ им. Дмитрия Рогачева» Минздрава России
-
Кулагин А.Д., д.м.н., профессор кафедры гематологии, трансфузиологии и трансплантологии, заместитель главного врача по гематологии ФГБОУ ВО ПСПбГМУ им. И.П.Павлова.
-
Сунцова Е.В., врач-гематолог, ФГБУ «НМИЦ ДГОИ им. Дмитрия Рогачева» Минздрава России
-
Стефанов Д.Н., научный сотрудник, ФГБУ «НМИЦ ДГОИ им. Дмитрия Рогачева» Минздрава России
Члены Национального гематологического общества:
-
Кулагин А.Д., д.м.н., профессор кафедры гематологии, трансфузиологии и трансплантологии, заместитель главного врача по гематологии ФГБОУ ВО ПСПбГМУ им. И.П.Павлова.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория данных клинических рекомендаций:
1. Врачи-гематологи
2. Врачи-педиатры
3. Студенты медицинских ВУЗов
Таблица 1. Шкала оценки уровней достоверности доказательств (УДД)для методов диагностики (диагностических вмешательств)
|
УДД |
Расшифровка |
|---|---|
|
1 |
Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа |
|
2 |
Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа |
|
3 |
Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования |
|
4 |
Несравнительные исследования, описание клинического случая |
|
5 |
Имеется лишь обоснование механизма действия или мнение экспертов |
Таблица 2. Шкала оценки уровней достоверности доказательств (УДД)для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)
|
УДД |
Расшифровка |
|---|---|
|
1 |
Систематический обзор РКИ с применением мета-анализа |
|
2 |
Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением мета-анализа |
|
3 |
Нерандомизированные сравнительные исследования, в т.ч. когортные исследования |
|
4 |
Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай-контроль» |
|
5 |
Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов |
Таблица 3. Шкала оценки уровней убедительности рекомендаций(УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)
|
УУР |
Расшифровка |
|---|---|
|
A |
Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными) |
|
B |
Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными) |
|
C |
Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными) |
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию – не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утверждённым КР, но не чаще 1 раза в 6 месяцев.
Приложение А3. Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов, инструкции по применению лекарственного препарата
Обследование детей с подозрением на ИТП [1, 2, 12-21].
|
Анамнез:
|
|
Физикальный осмотр:
|
|
Обязательные лабораторные исследования:
|
|
Информативные лабораторные исследования:
|
|
Лабораторные исследования с неопределенной информативностью:
|
|
Инструментальные обследования:
|
|
Дополнительные обследования:
|
Инициальная терапия при ИТП у детей.
Иммуноглобулин человека нормальный** в лекарственной форме раствор для инфузий (ВВИГ**). Применение ВВИГ** является стандартным лечением ИТП у детей. Механизм действия ВВИГ** связан с ингибицией FcyRIIIA-рецепторов и стимуляцией FcyRIIB-рецепторов, функцией которых является ингибиция фагоцитоза, опосредуемого FcyRIIIA-рецепторами макрофагов селезенки. Еще одним механизмом действия ВВИГ** является блокада неонатальных Fc-рецепторов на поверхности эндотелиальных клеток и ускорение катаболизма всего пула плазменных иммуноглобулинов, в том числе антитромбоцитарных АТ. При впервые диагностированной ИТП показаниями к терапии препаратам группы ВВИГ** являются активное кровотечение, высокий риск развития кровотечений или необходимость в подготовке к хирургическому вмешательству, а также отсутствие эффекта или развития нежелательных явлений после терапии ГКС. При персистирующей и хронической ИТП курсы ВВИГ** применяют в качестве терапии «по требованию» для случаев необходимости быстрого повышения количества тромбоцитов, например, перед оперативными вмешательствами, удалением зубов или при травме. При современном режиме применения курсовая доза ВВИГ** составляет 0,8-1 г/кг в течение одного дня или 2 г/кг в течение 2-х дней (2-ое введение ВВИГ** проводится при количестве тромбоцитов ниже 50×109/л через 24 часа после первого введения). Учитывая возможность плохой переносимости инфузии ВВИГ** за 1-2 дня, можно использовать режим: 0,4 г/кг в день в течение 5 дней (0,8-1 г/кг/курс). Эффективны 5% и 10% препараты ВВИГ**. Общая эффективность в достижении тромбоцитарного ответа при использовании ВВИГ** составляет 80%. Типичным для ВВИГ** является начало увеличения количества тромбоцитов через 24-48 часов после первого введения, что делает лечение ВВИГ** методом выбора при неотложной терапии и необходимости быстрого достижения безопасного количества тромбоцитов. Длительность ответа на ВВИГ** в среднем составляет 1-4 недели. Важным преимуществом ВВИГ** является то, что значимое повышение количества тромбоцитов в ответ на ВВИГ** является доказательством иммунной природы ИТП и делает ненужным выполнение костномозговой пункции пациентам с впервые диагностированной ИТП, и наоборот, отсутствие повышения количества тромбоцитов в ответ на ВВИГ** указывает на необходимость поиска других альтернативных причин тромбоцитопении. Основными нежелательным явлением ВВИГ** являются инфузионные реакции в виде головной боли, ознобов и повышения температуры, которые чаще возникают после применения 2 г/кг, а также редкие случаи асептического менингита. Последнее осложнение, является доброкачественным и самоограниченным, но развивается зачастую очень быстро после инфузии ВВИГ**, характеризуется яркой клиникой в виде рвоты и головной боли и заставляет исключать внутричерепное кровоизлияние. Редким, но потенциально опасным осложнением ВВИГ** является развитие острого внутрисосудистого гемолиза. Тромбозы, связанные с повышением вязкости крови при введении ВВИГ**, у детей практически не встречаются.
Глюкокортикоиды (ГКС). Благодаря своим многогранным иммуномодулирующим способностям (снижением выработки антитромбоцитарных АТ, уменьшением фагоцитоза тромбоцитов путем блокирования Fс-рецепторов, индукцией Т- и В-регуляторных клеток и другие) ГКС широко используются в лечении аутоиммунных заболеваний. Препараты из этой группы также являются стандартом терапии при ИТП, но должны применяться ограниченный период времени, поскольку побочные эффекты ГКС могут превышать их пользу.
Существует несколько режимов применения ГКС:
- стандартные дозы (преднизолон** или #метилпреднизолон** 1-2 мг/кг в день per os в течение 21 дня с последующим постепенным снижением дозы);
- повышенные дозы (преднизолон** или #метилпреднизолон** 4-5 мг/кг в день per os или внутривенно в течение 4-7 дней);
- высокие дозы (#метилпреднизолон** 10-30 мг/кг/сут х 3 дня или #дексаметазон** 28 мг/м2/сут х 3-4 дня внутривенно).
Общая частота достижения полного ответа одинакова для разных режимов (69-95%). Стандартный режим является наименее эффективным в отношении быстроты повышения количества тромбоцитов, в сравнении с ВВИГ** и высокими дозами ГКС, однако длительный прием обеспечивает продленный терапевтический эффект. При лечении хронической ИТП следует избегать назначения длительных повторных курсов ГКС, поскольку они сопряжены с более высоким риском нежелательных явлений. Режим с применением повышенных доз позволяет быстрее достигать безопасного количества тромбоцитов без необходимости внутривенного введения и риска экзогенного гиперкортицизма. Использование высоких доз ГКС позволяет максимально быстро, в течение 24 часов, достигать безопасного количества тромбоцитов, что делает их препаратами выбора для неотложной терапии, в том числе в комбинации с ВВИГ**. Вследствие короткой длительности терапии, применение высоких доз ГКС сопряжено с меньшим риском выраженного синдрома экзогенного гиперкортицизма, однако может вызывать характерные изменения поведения у детей. К неудобствам высоких доз ГКС относится необходимость повторного внутривенного введения при персистирующих и хронических фазах заболевания. ГКС в малых дозах (0,1-0,2 мг/кг в день) обладают прямым «вазопротективным» эффектом и могут уменьшать риск кровотечений, но в то же время известно, что при длительном приеме глюкокортикоиды вызывают истончение соединительной ткани и мышечной части сосудистой стенки.
Последующая терапия, подкрепленная надежными клиническими данными.
1. Агонисты тромбопоэтиновых рецепторов (АТХ группа Другие гемостатические средства системного действия). Препараты из группы агонистов тромбопоэтиновых рецепторов стимулируют специфические ТПО-рецепторы, что приводит к ингибированию апоптоза клеток-предшественников, усилению тромбоцитопоэза в костном мозге и повышению количества циркулирующих в крови тромбоцитов. Важной отличительной особенностью агонистов тромбопоэтиновых рецепторов является отсутствие иммуносупрессивного действия, присущего всем остальным препаратам, применяющимся в лечении ИТП. Агонисты тромбопоэтиновых рецепторов являются терапией выбора для 2-ой и последующих линий терапии пациентов с тяжелыми формами ИТП, при недостаточном ответе на ВВИГ** и ГКС и другие виды терапии. В настоящее время оба препарата из группы агонистов тромбопоэтиновых рецепторов — Ромиплостим** и Элтромбопаг** широко изучены, прошли рандомизированные клинические исследования 1-3 фазы с плацебо-контролируемыми группами пациентов различных возрастов и зарегистрированы для клинического применения у пациентов младше 18 лет при недостаточном ответе на ВВИГ**, ГКС и другие предшествующие виды терапии, включая спленэктомию. Ромиплостим** применяется у детей в возрасте 1-го года и старше при длительности заболевания более 12 месяцев; Элтромбопаг** — в возрасте 3-х лет и старше при длительности заболевания более 6 месяцев.
A. Ромиплостим** — пептидный агонист тромбопоэтиновых рецепторов. У детей ромиплостим** применяют в дозе 1-10 мкг/кг в виде еженедельных подкожных инъекций, начальная доза может быть увеличена до 3 мкг/кг/неделю без риска развития тромбозов. Индивидуальная доза коррегируется в зависимости от количества тромбоцитов. По результатам рандомизированных плацебо-контролируемых исследований безопасности и эффективности ромиплостима** у пациентов с ИТП младше 18 лет, продемонстрировано, что его применение позволяет достигать частоты общего тромбоцитарного ответа от 71 до 88% и длительного тромбоцитарного ответа в 52%. У пациентов, получавших ромиплостим**, отмечено постепенное снижение тяжести и частоты кровотечений, а также необходимости назначения сопутствующей и неотложной терапии, по сравнению с контрольной группой. Медиана времени до достижения ответа на ромиплостим** варьирует от 2 до 9 недель. Средняя доза ромиплостима**, необходимая для достижения ответа, у детей составила 9 мкг/кг (3-10 мкг/кг) и поддерживающая - 4,8 мкг/кг. Для детей характерны большие тромбоцитарные флюктуации от недели к неделе на постоянной дозе ромиплостима**, что предположительно связанно с частыми инфекциями и требует дополнительного контроля количества тромбоцитов между введениями препарата. Общий профиль нежелательных явлений ромиплостима** у детей расценен как приемлемый. Наиболее частями нежелательными явлениями являлись головная боль, инфекции верхних дыхательных путей и носовые кровотечения. У единичных пациентов могут образовываться нейтрализующие антитела к ромиплостиму**.
B. Элтромбопаг** — таблетированный непептидный агонист тромбопоэтиновых рецепторов — назначают в стартовой дозе 25 -50 мг per os ежедневно в зависимости от возраста и коррегируют до максимальной дозы 75 мг в сутки. По результатам рандомизированного плацебо-контролируемого исследования безопасности и эффективности элтромбопага** у пациентов с ИТП до 18 лет, за период 24-недельного наблюдения 80% пациентов, получавших элтромбопаг**, достигли количества тромбоцитов 50 × 109/л и более, в сравнении с 14% в контрольной группе, при этом длительного тромбоцитарного ответа достигли 40% пациентов, получавших элтромбопаг**. Частота ответов была сходная в разных возрастных группах. Большинство пациентов, получавших базовую иммуносупрессивную терапию ИТП, перестали в ней нуждаться. Частота всех кровотечений за период наблюдения снизилась с 71% до 24%, а частота клинически значимых кровотечений - с 25% до 6% к 24 неделе терапии. Количество пациентов, получавших элтромбопаг** и нуждавшихся в неотложной терапии было меньше, чем в контрольной группе. Медиана времени до достижения ответа при применении элтромбопага** составила 20 дней. Средняя суточная доза элтромбопага**, необходимая для поддержания ответа - 71 мг. Частота развития серьезных нежелательных явлений за период наблюдения среди пациентов, получавших элтромбопаг**, составила 8%. Повышение печеночных трансаминаз, раcценивалось как нежелательное явление, связанное с приемом препарата, однако данное явление разрешалось после снижения дозы или временной приостановки терапии элтромбопагом**. Общий профиль нежелательных явлений расценен как приемлемый.
В целом агонисты тромбопоэтиновых рецепторов хорошо переносятся пациентами до 18 лет. Необходимость применения дополнительной терапии совместно с агонистами тромбопоэтиновых рецепторов варьирует от 9 до 47%. Частота достижения общего тромбоцитарного ответа составляет 60-71%, а длительного - около 50%. При продолжительном применении терапевтический эффект агонистов тромбопоэтиновых рецепторов может сохраняться более 4-х лет. После прекращения терапии у большинства пациентов количество тромбоцитов уменьшается до исходного значения и ниже в течение 2-3 недель, что может требовать возобновления терапии и/или назначения дополнительной терапии. В некоторых случаях достигается стойкая ремиссия, и лечение может быть успешно прекращено. Отмечено, что у многих пациентов при терапии ромиплостимом** и элтромбопагом** не удается избежать эпизодов тромбоцитоза (тромбоциты выше 400 × 109/л), но тромботических осложнений при этом не отмечено. При применении аТПОр может транзиторно усиливаться образование ретикулина или фиброза костного мозга, однако риск клинически значимых изменений незначителен. Риск развития тромботических осложнений у детей очень мал. В клинической практике агонисты тромбопоэтиновых рецепторов назначают пациентам с тяжелыми формами ИТП для обеспечения «безопасного» количества тромбоцитов, предохраняющего от развития угрожающих жизни кровотечений. Режим дозирования подбирается индивидуально (см. таблицы А3.1, А3.2). Однозначные рекомендации по длительности терапии агонистами ТПО-рецепторов в настоящее время отсутствуют. При достижении полного длительного (6-12 месяцев) тромбоцитарного ответа возможно медленное постепенное снижение дозы препаратов. В случае отсутствия ответа или при его утрате на один агонист тромбопоэтиновых рецепторов целесообразна замена на другой.
Таблица А3.1. Ориентировочная схема подбора дозы ромиплостима** у пациентов с ИТП.
|
Количество тромбоцитов |
Коррекция дозы, лабораторный контроль |
|---|---|
|
< 50 ×109/л |
Доза повышается на 2 мкг/кг; максимальная доза 10 мкг/кг/неделю; контроль количества тромбоцитов не реже 1 раза в неделю. |
|
50-250 ×109/л |
Продолжить терапию в прежней дозе по контролем числа тромбоцитов |
|
> 250 и < 400 ×109/л |
Возможно отложить введение, но не пропускать введение до следующей недели. Контроль количества тромбоцитов не реже 2-х раз в неделю. При количестве тромбоцитов в этом интервале в течение не менее 2-х последовательных недель доза может быть снижена на 1 мкг/кг (исключением может быть повышение числа тромбоцитов из-за применения дополнительной терапии) |
|
> 400 ×109/л |
Доза не вводится (исключением может быть повышение числа тромбоцитов из-за применения дополнительной терапии). Не пропускать введение на неделю. Контроль количества тромбоцитов не реже 2-х раз в неделю. Следующая доза вводится после снижения тромбоцитов < 200 ×109/л, доза и режим подбираются индивидуально. |
Таблица А3.2. Ориентировочная схема подбора дозы элтромбопага** у пациентов с ИТП.
|
Количество тромбоцитов |
Коррекция дозы, лабораторный контроль |
|---|---|
|
< 50 ×109/л |
3-5 лет: 25 мг 6-17 лет: 50 мг Увеличивать дозу на 25 мг в сутки или чередовать дозу. Максимальная доза 75 мг/сутки. Оценка переносимости. Контроль печеночных трансаминаз. |
|
50 – 200 ×109/л |
Продолжить терапию в прежней дозе. Оценка переносимости. Контроль печеночных трансаминаз. |
|
200 – 400 ×109/л |
Уменьшить суточную дозу на 25 мг или чередовать дозу. Оценить эффект коррекции и принять решение о дальнейшей коррекции. Оценка переносимости. Контроль печеночных трансаминаз. |
|
> 400 ×109/л |
Остановить терапию. Лабораторный контроль не реже 2 раз в неделю. Возобновление терапии при снижении количества тромбоцитов < 200 х 109/л в уменьшенной на 25 мг дозе или чередовать дозу. Оценка переносимости. Контроль печеночных трансаминаз. |
2. #Ритуксимаб**. Механизм действия #ритуксимаба** направлен на длительную деплецию пула зрелых В-лимфоцитов, в том числе продуцирующих аутореактивные АТ. У детей с хИТП #ритуксимаб** позволяет достигать ответа в 40-60%, при этом у 30-60% ответивших достигается долгосрочная ремиссия (3-5 лет), не требующая поддержания. Пациенты, достигшие быстрого полного ответа, имеют наилучшие шансы на сохранение ремиссии в течение длительного срока. Разовая доза #ритуксимаба** составляет 375 мг/м2, частота введений - 1 раз в неделю, длительность курса - 4 введения. В литературе имеются сообщения о возможности применения альтернативных режимов дозирования: снижении дозы еженедельной дозы до 100 мг/м2, что связано с уменьшением общего плацдарма В-лимфоцитов в результате предыдущих этапов лечения, или двукратное назначение 750 мг/м2 с интервалом в 2 недели и совместное применение с ГКС. Интервал до достижения ответа составляет от одной до нескольких недель. В целом переносимость #ритуксимаба** детьми хорошая, могут отмечаются инфузионные реакции и снижение уровня иммуноглобулинов класса G, требующее заместительной терапии. Кроме того, необходимо учитывать, что после лечения #ритуксимабом** возможна активация хронической вирусной инфекции и снижение выработки поствакцинальных антител на протяжении 6 месяцев. Возможность лечения #ритуксимабом** чаще рассматривается у пациентов подросткового возраста при тяжелом течении заболевания, особенно имеющим сопутствующие аутоиммунные маркеры, или при неудачном лечении аТПОр. Несмотря на имеющийся опыт применения #ритуксимаба** при ИТП, по настоящее время #ритуксимаб** официально не зарегистрирован для лечения ИТП.
3. Спленэктомия. Оперативным методом лечения пациентов с ИТП, у которых не получено ответа или развился рецидив после медикаментозной терапии, является спленкэтомия. Эффект спленэктомии связан с удалением органа, где преимущественно происходит разрушение тромбоцитов, и со снижением синтеза антитромбоцитарных АТ долгоживущими плазматическими клетками. У детей решение о проведении спленэктомии всегда принимается индивидуально. К показаниям для спленэктомии можно отнести: тяжелую хроническую ИТП, протекающую без ремиссий с кровотечениями, существенно ухудшающими качество жизни; кровотечения, угрожающие жизни, и ИТП, требующую для поддержания безопасного количества тромбоцитов повторного токсичного лечения, а также отсутствие эффекта или развитие нежелательных явлений от консервативной терапии несколькими видами медикаментозной терапии. Принимая во внимание тенденцию к спонтанному разрешению впервые выявленной и персистирующей ИТП у детей, спленэктомия не рекомендуется ранее 12-24 месяцев от установления диагноза, за исключением крайних обстоятельств. Особенно это касается детей младше 6 лет, у которых спленэктомия сопряжена со значительно повышенным риском тяжелых инфекций, вызванных пневмококком и Н. Influenzae.
Спленэктомия может приводить к долгосрочной ремиссии без поддерживающей терапии. При хронической ИТП как у взрослых, так и у детей эффективность спленэктомии составляет 80-88%. Согласно анализу результатов нескольких исследований спленэктомии у 589 детей, полной ремиссии удалось достичь у 74% из них, по результатам более поздних исследований частота ответа ниже, до 59%. Эффективность как открытой так и лапарскопической спленэктомии одинакова. Время наступления ответа после спленэктомии может составлять от 1 до 24 дней. У 2/3 ответивших ремиссия сохраняется в течение минимум пяти лет. Частота осложнений спленэктомии колеблется в широких пределах и выше у взрослых пациентов, после лапаротомии — 12,9% пациентов, после лапароскопии — у 9,6%; летальность составляет соответственно 1,0% и 0,2%. В целом, лапароскопическая спленэктомия характеризуется меньшей частотой постоперационных осложнений, сокращением срока госпитализации, более низкой интраоперационной кровопотерей и более быстрой реабилитацией пациентов. Развитие таких осложнений как кровотечение, инфекция и тромбоз требует дополнительных хирургических и терапевтических вмешательств, а также повторных продолжительных госпитализаций. Для профилактики тромботических осложнений всем пациенты в послеоперационный период выполняется контрольное УЗИ воротной вены с целью оценки кровотока и диагностики тромбоза и применяется профилактическое лечение антикоагулянтами (при числе тромбоцитов выше 30-50×109/л). Кроме того, на протяжении всей жизни у пациентов, перенесших спленэктомию, сохраняется угроза развития неконтролируемой инфекции, вызванной Streptococcus pneumoniae, Neisseria meningitidis, Haemophilus influenzae. Для профилактики инфекционных осложнений необходимы предварительная вакцинация, которую рекомендуется закончить минимум за 2 недели до оперативного вмешательства, а также постоянная ревакцинация и профилактический прием антибактериальной терапии по крайней мере первые 2-5 лет после спленэктомии.
Последующая терапия, подкрепленная менее надежными клиническими данными.
-
Иммунодепрессанты: #Микофенолата мофетил** 20-30 мг/кг/сутки (mах 1000 мг х 2 р/сутки), с частотой ответа до 56% и частотой рецидивов до 29% при длительном приеме при впервые выявленной, затяжной и хронической ИТП с нечастыми нежелательными явлениями в виде головной боли, боли в спине, метеоризма, анорексии, тошноты; Азатиоприн** 1-2 мг/кг (максимум 150 мг/сутки); #Циклоспорин А** 5 мг/кг/сутки
-
Алкилирующие средства: #циклофосфамид** 0,3-1 г/м2 в/в; 1-3 дозы каждые 2-4 недель или 1-2 мг/кг/сут per os)
-
Противоопухолевые препараты: винкаалкалоиды винкристин** 1,5 мг/м2 1 раз/нед, винбластин** 6 мг/м2 1 раз/нед)
-
Гормоны (#даназол** 10-20 мг/кг/сутки (200 мг х 2-4 раза)
-
Комбинированная терапии индивидуальных случаях, при сохранении критериев тяжелой хронической ИТП после неэффективности других рекомендованных вариантов терапии
Приложение Б. Алгоритмы действий врача
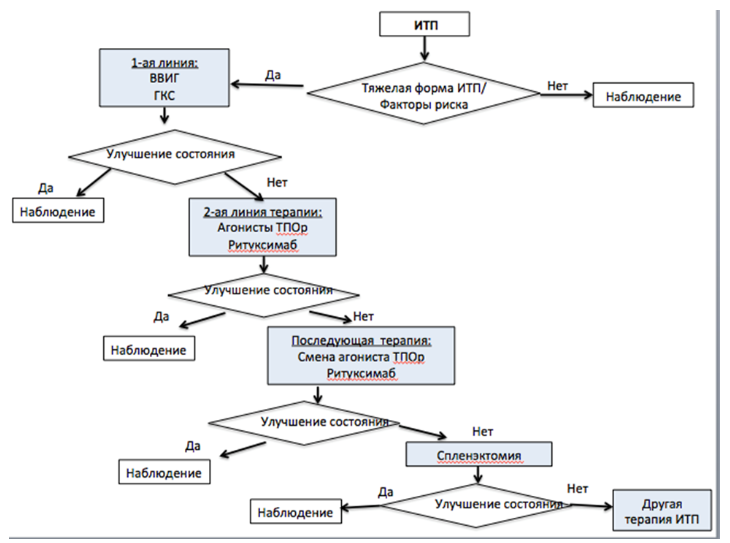
Приложение В. Информация для пациента
Иммунная тромбоцитопения (ИТП) – аутоиммунное гематологическое заболевание, при котором снижается количество тромбоцитов в крови. Одной из причин низкого количества тромбоцитов является образование антител, связывающихся с антигенами тромбоцитов, это приводит к повышенному разрушению тромбоцитов, в первую очередь, в селезенке. Другие иммунные и неиммунные механизмы также могут быть вовлечены. Тромбоциты – это клетки, которые помогают останавливать кровотечение. При тромбоцитопении (снижении количества тромбоцитов) у пациентов появляются петехии, синяки, беспричинные или легко образующиеся гематомы, длительные кровотечения при порезах и других травмах, кровотечения с видимых слизистых оболочек (носовые и десневые) и кровотечения из других мест (почечные, желудочно-кишечные, маточные у девочек), могут развиться кровоизлияний во внутренние органы, в том числе в головной мозг. Чем ниже количество тромбоцитов и больше длительность заболевания, тем выше может быть вероятность кровотечений и кровоизлияний.
При количестве тромбоцитов более 50 х 109/л тяжелые кровотечения случаются крайне редко, при 20–50 х 109/л – увеличивается риск возникновения кровотечений после травм и порезов, при количестве тромбоцитов менее 20 х 109/л могут возникать спонтанные кровотечения, а ниже 5 х 109/л вероятность спонтанных кровотечений наиболее велика. Но в некоторых случаях, даже при количестве тромбоцитов менее 10 х 109/л, геморрагический синдром у пациентов может не проявляться. Кроме количества тромбоцитов, риск кровотечений зависит от активности пациента и от некоторых других причин.
Обычно для детей характерно внезапное начало болезни, которое может развиться через 2-3 недели после вирусной, бактериальной инфекции или после вакцинации. Зачастую заболевание может является самоограниченным процессом и разрешается в течение нескольких недель или месяцев. У подростков и взрослых пациентов чаще развивается хроническое заболевание, которое персистирует годами. Дать однозначный прогноз длительности заболевания при впервые установленном диагнозе практически невозможно. Однако известно, что около трети детей могут развить затяжную ИТП (длительностью более 3 месяцев), а 5-10% - тяжелое хроническое (длительностью более 1 года) или резистентное к терапии заболевание.
При впервые установленном диагнозе пациентам с низким количеством тромбоцитов (как правило, ниже 20-30 х 109/л) проводится терапия первой линии внутривенными иммуноглобулинами или глюкокортикостероидами и эти же лекарственные средства применяют при затяжном и хроническом течении ИТП, в случаях когда необходимо быстро поднять количество тромбоцитов до безопасного значения (более 50 х 109/л).
Дополнительно при тяжелой персистирующей и хронической ИТП, когда сохраняются тромбоцитопения ниже 20 х 109/л и кровотечения, применяются препараты второй линии (иммуносупрессанты, стимуляторы тромбоцитообразования), или выполняют операцию (удаление селезенки). Выбор вида лечения проводится индивидуально для каждого пациента, с учетом особенностей течения заболевания. Врач объяснит преимущества и недостатки каждого вида лечения для Вашего ребенка.
Кроме того, пациентам с ИТП рекомендуется избегать приема аспирина и нестероидных противовоспалительных средств при количестве тромбоцитов менее 40-50 х 109/л, избегать контактные виды спорта и другую активность, сопряженную с риском травматизма, рекомендуется использовать средства защиты (шлем, наколенники, налокотники), для маленьких детей – обеспечить мягкие игровые зоны. Для профилактики кровоточивости десен рекомендуется использование мягких зубных щеток и посещать профилактические осмотры стоматолога.
Для детей с ИТП нет жестких диетических ограничений, рекомендуется соблюдать возрастную диету и не употреблять продукты, заведомо вызывающие у ребенка аллергические реакции. Рекомендуется достаточный прием воды и клетчатки для профилактики запоров, ограничить потребление малины, избегать уксус, чеснок, консерванты и продукты, содержащие хинин.
В всех случаях появления большого количества синяков или петехиальных элементов на коже; кровотечений из носа, десен, маточных кровотечений, обнаружении крови в моче или стуле; а также при рвоте, головной боли, слабости, обмороке, нарушении слуха или зрения и других жалобах необходимо незамедлительно обращаться за медицинской помощью! Родителям и старшим детям рекомендуется носить при себе медицинские документы с указанием диагноза и медикаментов, необходимых для оказание скорой помощи.
Приложение Г1-ГN. Шкалы оценки, вопросники и другие оценочные инструменты состояния пациента, приведенные в клинических рекомендациях
Приложение Г1. Шкала оценки степени кровоточивости по ВОЗ и CTCAE
Название на русском языке: общие терминологические критерии нежелательных явлений.
Оригинальное название: Common Terminology Criteria for Adverse Events (CTCAE)
Источник (официальный сайт разработчиков, публикация с валидацией): https://ctep.cancer.gov/protocoldevelopment/electronic_applications/docs/ctcae_v5_quick_reference_8.5x11.pdf
Тип: шкала оценки
Назначение: оценка тяжести кровоточивости
Содержание (шаблон), ключ (интерпретация):
|
Степень кровоточивости |
Клинические проявления |
|---|---|
|
0-я |
• Отсутствуют |
|
1-я |
• Петехии (< 100) • Небольшие гематомы, синяки (< 10 см в диаметре) • Кровотечения со слизистых оболочек (нос, рот) • Носовое кровотечение(длительностью < 1 часа, но без необходимости лечения) • Субконъюнктивальное кровоизлияние • Вагинальное кровотечение (необходимость не более 2-х прокладок в день) |
|
2-я (без трансфузионной зависимости) |
• Гематомы, синяки (>10 см в диаметре) • Носовое кровотечение(длительностью > 1 часа или необходимость тампонады) • Ретинальное кровоизлияние без нарушения зрения • Вагинальное кровотечение (необходимость более 2-х прокладок в день) • Кровь в стуле, мелена, кровавая рвота, кровохарканье, гематурия • Кровотечения из мест пункций • Кровоизлияния в мышцы и суставы |
|
3-я (с трансфузионной зависимостью) |
• Носовое кровотечение • Кровотечения со слизистых оболочек (нос, рот) • Вагинальное кровотечение • Кровь в стуле, мелена, кровавая рвота, кровохарканье, гематурия • Кровотечения из мест пункций • Кровоизлияния в мышцы и суставы |
|
4-я (угроза жизни, постоянные потенциальные функциональные повреждения) |
• Кровоизлияние в ЦНС • Ретинальное кровоизлияние с нарушением зрения • Кровоизлияние в другие органы с функциональными нарушениями (суставы, мышцы, почки, легкие и др.) • Фатальное кровоизлияние (по CTCAE 5-я степень) |
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.