Доброкачественные новообразования яичников
 Версия: Клинические рекомендации РФ 2025 (Россия)
Версия: Клинические рекомендации РФ 2025 (Россия)
Общая информация
Краткое описание
Разработчик клинической рекомендации
Российское общество акушеров-гинекологов
Одобрено Научно-практическим Советом Минздрава России
Клинические рекомендации
Доброкачественные новообразования яичников
Пересмотр не позднее: 2027
Возрастная категория: Взрослые, Дети
Определение заболевания или состояния (группы заболеваний или состояний)
Доброкачественные новообразования яичников – кистозные или солидные образования яичников без патологических элементов и кровотока с минимальным потенциалом к малигнизации [1].
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
D27 – Доброкачественное новообразование яичника
N83.0 – Фолликулярная киста яичника
N83.1 – Киста желтого тела
N83.2 – Другие и неуточненные кисты яичников
N83.3 – Приобретенная атрофия яичника и маточной трубы
N83.4 – Выпадение и грыжа яичника и маточной трубы
N83.5 – Перекручивание яичника, ножки яичника и маточной трубы
N83.6 – Гематосальпинкс
N83.7 – Гематома широкой связки матки
N83.8 – Другие невоспалительные болезни яичника, маточной трубы и широкой связки матки
N83.9 – Невоспалительная болезнь яичника, маточной трубы и широкой связки матки неуточненная
Q50.1 – Кистозная аномалия развития яичника.
Q50.5 – Эмбриональная киста широкой связки
Классификация
Классификация заболевания или состояния (группы заболеваний или состояний)
Классификация ВОЗ (2020):
Наиболее актуальной и обоснованной в настоящее время может считаться гистологическая классификация опухолей яичников, принятая ВОЗ в 2020 году с учетом современных представлений о патогенезе опухолей яичника, а также их молекулярно-генетических и биологических особенностей [2]. См. Приложение Б.
В соответствии с классификацией ВОЗ (2020), основные нозологические группы сформированы по категориям [2]: эпителиальные, стромальные, мезенхимальные опухоли, опухоли полового тяжа и стромы, герминогенные опухоли, смешанные, опухолеподобные заболевания, вторичные (метастатические) опухоли.
В зависимости от морфологических признаков атипии клеток и наличия инвазии опухоли яичников подразделены на: доброкачественная опухоль, неопределенный потенциал злокачественности или пограничная опухоль, карцинома in situ, злокачественная инвазивная опухоль [2].
Этиология и патогенез
Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
Этиология и патогенез доброкачественных новообразований яичников в настоящее время остаются до конца неизученными. Все структуры яичника (покровный эпителий, гранулезные клетки, тека-ткань, клетки Лейдига, эмбриональные структуры, соединительная ткань и др.) являются возможными гистогенетическими источниками опухолей яичников. В связи с этим опухоли яичников подразделяют на: эпителиальные, мезенхимальные, смешанные эпителиально-мезенхимальные, опухоли полового тяжа и стромы, зародышевоклеточные, смешанные зародышевоклеточные и полового тяжа и стромы [2].
Существует две основные теории патогенеза эпителиальных образований яичников: развитие их из инклюзионных кист вследствие метаплазии поверхностного эпителия яичника и формирование их из инклюзионных кист, выстилающий эпителий которых образуется в результате имплантации трубного эпителия на поверхность яичника с последующей инвагинацией [3], [4], [5], [6], [7].
В происхождении неэпителиальных опухолей (стромальноклеточных и герминогенных), встречающихся чаще у женщин молодого возраста и детей, основную роль отводят неблагоприятным факторам в период эмбриогенеза, в результате чего происходят мутации в различных генах, ответственных за нормальное развитие клеток [8], [9], [10].
Атрофия яичников и маточных труб – патологический процесс, характеризующийся уменьшением размеров, утратой структурной целостности и функциональной активности данных органов. В отличие от возрастной физиологической инволюции, приобретённая атрофия обусловлена экзогенными и эндогенными повреждающими факторами, включая хроническое воспаление, хирургические вмешательства, химио- и лучевую терапию, а также аутоиммунные процессы.
Кистозные аномалии развития яичника возникают в результате нарушений эмбрионального развития или гормональной дисрегуляции. Они могут проявляться в различных возрастных группах, от новорождённых до взрослых женщин, и варьироваться от функциональных кист до сложных опухолевых образований.
Выпадение и грыжа яичника и маточной трубы – редкое состояние, при котором яичник и/или труба смещаются за пределы их анатомической локализации (в паховый канал, послеоперационные грыжи и др.). Наиболее часто встречается у девочек и подростков, реже у женщин репродуктивного или пожилого возраста.
Эпидемиология
Эпидемиология заболевания или состояния (группы заболеваний или состояний)
Частота встречаемости доброкачественных опухолей яичников составляет 13,3% среди всей гинекологической патологии. На долю цистаденом приходится 80% всех новообразований яичников. Опухоли полового тяжа и стромы выявляются в 14,9%, среди них – гранулезоклеточные – 28,2%, текомы, фибромы – 6,4% [10], [11].
Доброкачественные опухоли яичников (ДОЯ) возникают у женщин в любом возрасте. Основная масса пациентов с ДОЯ (69,1%) приходится на возрастную группу от 31 до 60 лет.
Частота опухолей яичников у беременных составляет 0,5-3,4%. При УЗ скрининге в 1 триместре беременности наиболее часто обнаруживаются кисты желтого тела, которые спонтанно регрессируют в течение 2-4 месяцев [12].
Ингвинальные грыжи у женщин составляют 3-6% от общего числа, и от 15 до 30% содержат яичник и трубу у девочек [13].
Факторами риска развития ДОЯ являются: генетическая предрасположенность; хронические воспалительные заболевания органов малого таза; раннее или позднее менархе; позднее наступление менопаузы; курение; ожирение, сахарный диабет; СПЯ; гиперстимуляция яичников [14], [15].
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания или состояния (группы заболеваний или состояний)
Опухоли яичников в подавляющем большинстве случаев протекают бессимптомно [12].
Клинические симптомы появляются при:
✓ возникновении осложнений (перекрут опухоли, разрыв, кровоизлияние, нагноение ОЯ) – симптомы «острого живота»;
✓ развитии асцита, гидроторакса в сочетании с наличием яичникового новообразования (для синдрома Мейгса);
✓ гормональной активности опухоли (симптомы гиперпродукции андрогенов или эстрогенов при опухолях стромы полового тяжа; симптомы гипертиреоза при дисгерминомах) [12].
Признаки андроген-продуцирующих опухолей:
✓ дефеминизация – развитие вирилизации – исчезновение женских вторичный половых признаков, олиго-/аменорея,
✓ маскулинизация (вирилизация) – появление вторичных мужских половых признаков (гирсутизм, перераспределение отложения жировой клетчатки по мужскому типу, огрубение голоса) [16], [17], [18], [19].
Признаки эстроген-продуцирующих опухолей:
✓ преждевременное половое созревание;
✓ нарушение менструального цикла по типу АМК в репродуктивном возрасте;
✓ развитие гормон-индуцированной гиперплазии эндометрия,
✓ отсутствие признаков возрастной атрофии наружных и внутренних гениталий в постменопаузе [16], [17].
Пациенты с бессимптомными ДОЯ должны быть информированы о признаках и симптомах перекрута яичников [20]. Ряд ретроспективных исследований показал, что не менее 80% перекрута яичников происходит при образованиях яичника диаметром 5 см и более [21], [22], [23], [24].
Наиболее распространенными гистологическими подтипами ОЯ при перекруте яичников являются кисты желтого тела, зрелые тератомы и серозные цистаденомы [21], [23], [25].
Приобретённая атрофия яичников и маточных трубы приводит к нарушениям менструального цикла, бесплодию.
В ряде случаев формируются тубоовариальные образования, в которые вовлечены и маточные труба (в виде гидро-или гематосальпинксов); основным симптомом указанных образований является болевой синдром.
Выраженный болевой синдром определяется и при гематоме широкой связки матки.
Диагностика
Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
Диагноз устанавливается на основании данных жалоб и анамнеза пациенток, физикального обследования, а также данных инструментальных методов обследования (УЗИ органов малого таза, МРТ малого таза, диагностическая лапароскопия).
1. Жалобы и анамнез
См. раздел «Клиническая картина».
2. Физикальное обследование
-
Рекомендовано проведение визуального осмотра наружных половых органов, осмотра шейки матки в зеркалах, бимануального влагалищного исследования, ректовагинального исследования (по показаниям) [16], [26].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарии: Гинекологическое исследование не всегда информативно.
Бимануальное и ректовагинальное обследование позволяет определить размеры опухоли, подвижность, поверхность, консистенцию опухолевых масс, болезненность, одно- и двусторонний характер поражения, взаиморасположение органов малого таза, исследовать дугласово пространство, переднюю стенку прямой кишки, параметрий и т.д. Однако у пациенток с ИМТ более 30 кг/м2 имеет ограничение к применению [16].
3. Лабораторные диагностические исследования
Специфической лабораторной диагностики ДОЯ не разработано.
-
Рекомендовано проводить исследование уровня онкомаркеров сыворотки крови с целью дифференциальной диагностики при подозрении на злокачественный процесс [16], [27], [28], [29], [30].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарий: большинство биохимических маркеров ОЯ не являются специфическими, поэтому для первичной диагностики новообразований яичников их использование ограничено. Раковый антиген 125 (CA125) и человеческий эпидидимальный секреторный белок 4 (HE4) являются наиболее изученными маркерами ОЯ. Уровень CA 125 >35 МЕ/мл и выше обнаруживается у 78-100% больных раком яичника (в основном при серозной форме) [31], [32]. При этом СА125 может повышаться при беременности, эндометриозе, любом воспалительном процессе [30], [33]. В качестве дополнительного маркера наилучшие результаты были получены в отношении HE4, который более чувствителен и специфичен, чем CA 125 для диагностики рака яичников (73% против 43,3% и 95% против 76,4% соответственно). Однако он повышается при эндометриозе и может быть ложноположительным при доброкачественных опухолях [32], [33]. Онкомаркерами, специфичными для герминогенных опухолей яичника, являются: хорионический гонадотропин (ХГЧ), альфа-фетопротеин (АФП), лактатдегидрогеназа (ЛДГ) специфичный маркер для чистой дисгерминомы (повышается практически в 100% случаев) [27], [28], [30]. У женщин моложе 40 лет с новообразованиями придатков необходимо учитывать редкие формы рака яичников и проводить дальнейшие измерения опухолевых маркеров, включая уровень хорионического гонадотропина человека, лактатдегидрогеназы и альфа-фетопротеина [29].
При двусторонних образованиях яичников с целью дифференциальной диагностики и исключения метастатического поражения яичников дополнительно применяется исследование уровня таких онкомаркеров сыворотки крови, как раковый эмбриональный антиген (РЭА), раковый антиген 19-9 (СА19-9), раковый антиген 15-3 (СА15-3). Уровень РЭА повышается при колоректальном раке, СА 15-3 при раке молочной железы, реже при колоректальном раке, раке легких, яичников, шейки матки и эндометрия. СА 19-9 – онкомаркер поражения поджелудочной железы, печени, желчных протоков, сигмовидной и прямой кишки [29], [34], [35].
4. Инструментальные диагностические исследования
-
Рекомендовано назначение ультразвукового исследования органов малого таза комплексное (трансвагинальное и трансаброминальное) (УЗИ) ультразвуковым трансвагинальным датчиком (при возможности) у пациенток с подозрением на опухоль яичника в качестве первичной инструментальной диагностики заболевания [20].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарий: УЗИ должно использоваться на первичном этапе обследования всех возрастных групп пациенток [20], [36], [37].
Уменьшенные размеры яичников, отсутствие антральных фолликулов характерны для приобретенной атрофии яичников и маточных труб.
Ультразвуковая диагностика незаменима в диагностике гематосальпинкса благодаря детальной визуализации степени расширения просвета маточной трубы, толщины стенки, однородности или слоистости содержимого в просвете.
Ультразвуковая диагностика позволяет выявить гематому между листками широкой связки.
Основным методом диагностики кистозной аномалии развития яичника является ультразвуковое исследование, позволяющее оценить размер, структуру и характер кисты.
Высокочастотный сканер выявляет структуру яичника и трубы в грыжевом мешке, допплер выявляет наличие или отсутствие кровотока при перекруте, что диагностически значимо при выпадении и грыже яичника и маточной трубы.
-
Рекомендовано использовать стандартные описания и терминологию новообразований яичников (Международная группа анализа опухолей яичников (IOTA), стандартизированная шкала O-RADS) при УЗ-диагностике [38], [39].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарий: Международная группа по анализу опухолей яичников (IOTA) на основании проведенных рандомизированных исследований разработала ультразвуковые критерии для доброкачественных и злокачественных опухолей яичников («В-правило» и «М-правило» соответственно), чувствительность и специфичность которых достигают 95% и 91% соответственно [38], [40], [41] (См. Приложение А3.1). Одной из современных перспективных систем оценки ультразвуковых характеристик ОЯ является стандартизированная шкала O-RADS (Ovarian-Adnexal Reporting and Data System), опубликованная в 2018 г. Американской коллегией радиологов, целью которой является улучшение междисциплинарного взаимодействия специалистов (функциональных диагностов, гинекологов и онкологов) и повышение точности диагностики [42], [43]. (См. Приложение А3.1).
-
Не рекомендовано использование компьютерной томографии (КТ) и магнитно-резонансной томографии (МРТ) малого таза для рутинной диагностики опухолей яичников [20], [36].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарии: МРТ не рекомендовано для первичного обследования, направленного на выявление опухолей яичников [20], [36], [37]. МРТ малого таза применяется в качестве дополнительного метода обследования в случае «неопределенных» ОЯ по данным УЗИ (чувствительность и специфичность метода 96,6% и 94,0% соответственно) [20], [44].
-
Рекомендовано проведение МРТ органов малого таза с внутривенным контрастированием при невозможности исключить злокачественное новообразование яичника по данным УЗИ и МРТ без контрастирования; при сочетанных заболеваниях органов малого таза, при обширном спаечном процессе после предыдущих оперативных вмешательствах [20], [44].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарий: МРТ с контрастированием улучшает дифференциальную диагностику доброкачественных и злокачественных опухолей яичников в большей степени, чем УЗИ с ЦДК, МРТ без контрастирования и КТ. МРТ с контрастированием показано для уточнения анатомических взаимоотношений исследуемых структур, характера роста опухоли, выявления признаков асцита, а также пациенткам, у которых УЗИ органов малого таза оказалось неинформативным [20], [44].
-
Рекомендован расчет индекса риска малигнизации (IRM) с целью дифференциальной диагностики доброкачественных и злокачественных образований яичников на дооперационном этапе [29], [45].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3).
Комментарий: расчет IRM должен быть использован в комплексной оценке ОЯ до оперативного лечения. Чувствительность и специфичность данного метода достигают 70-78% и 87-90% соответственно [29], [45], в то время как чувствительность и специфичность определения только уровня CA 125 у пациенток в пери- и постменопаузе не превышает 78%. В норме IRM не превышает 200. Повышение его выше 200 является предиктором развития рака яичников. (См. Приложение А3.1). Было установлено, что УЗ-критерии, разработанные IOTA являются более точными, чем IRM [45].
-
Рекомендован прием (осмотр, консультация) врача-онколога при подозрении на злокачественное образование яичников [20], [36].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарий: пациенток с ОЯ необходимо направлять на консультацию к врачу-онкологу при высоком риске рака яичников, согласно сбору семейного анамнеза [20], [36]; высоком риске рака яичников согласно прогностической модели IOTA, RMI [38], [42]; неподвижных опухолевых массах в малом тазу или билатеральных опухолевых массах плотной или узловатой консистенции у пациенток в постменопаузе; асците; подозрении на наличие регионарных или отдаленных метастазов [20].
-
Не рекомендована пункция образования яичника кистозного строения (по НМУ – пункция кисты яичника и аспирация экссудата) [20], [36].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарий: аспирационная биопсия содержимого опухоли мало информативна, ее чувствительность для дифференциальной диагностики доброкачественных и злокачественных новообразований яичников не превышает 25%, высок риск диссеминации процесса; категорически не рекомендована при ультразвуковых признаках малигнизации в целях сохранения абластичности [20].
-
Рекомендовано проведение лапароскопии как метода диагностики и непосредственного лечения при ДОЯ [20].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарий: применение лапароскопического доступа позволяет определить подвижность опухоли, оценить внутреннюю структуру образования, взять биопсию для определения морфологической структуры заболевания и степени распространения процесса, визуализировать небольшие опухоли яичника, не приводящие к объемной трансформации опухоли. При диагностической лапароскопии может быть взята биопсия только солидной опухоли со срочным интраоперационным морфологическим исследованием и цитологическим исследованием перитонеальной жидкости [12].
-
Рекомендовано для подтверждения доброкачественного характера опухоли яичников проведение патологоанатомического исследования операционного материала (по НМУ – Патолого-анатомическое исследование биопсийного (операционного) материала яичника) [20].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарии: окончательно судить о характере процесса (доброкачественный/злокачественный) и прогнозе заболевания, возможно только после получения результата развернутого морфологического исследования удаленного макропрепарата [20].
5. Иные диагностические исследования
Отсутствуют
Лечение
Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
1. Медикаментозное лечение
-
Не рекомендовано применение комбинированных оральных контрацептивов ((КОК) – по АТХ – Гестагены и эстрогены фиксированные комбинации) прогестагенов (по АТХ – Гестагены) и левоноргестрела в форме внутриматочной терапевтической системы ((ВМС-ЛНГ) – по АТХ – Пластиковые гестагенсодержащие ВМС) у пациенток с ДОЯ [29], [46].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарий: назначение КОК (по АТХ – Гестагены и эстрогены фиксированные комбинации) не ускоряет регресс функциональных кист яичников. При выжидательной тактике у пациенток функциональными кистами яичников без медикаментозного лечения достигаются показатели выздоровления, аналогичные таковым при применении КОК (по АТХ – Гестагены и эстрогены фиксированные комбинации) [20], [29], [46]. Оправдано профилактическое применение КОК (по АТХ – Гестагены и эстрогены фиксированные комбинации) у пациенток с рецидивирующими геморрагическими кистами, разрывом кисты и апоплексией яичников в анамнезе [20], [29], [47].
2. Хирургическое лечение
-
Рекомендовано хирургическое лечение ДОЯ преимущественно с использованием лапароскопического доступа (по НМУ – Удаление кисты яичника с использованием видеоэндоскопических технологий) при наличии условий и отсутствии противопоказаний [34].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1).
Комментарии: Лапароскопический доступ является преимущественным пред лапаротомией. Лапароскопия связана с менее продолжительным сроком госпитализации, более быстрым восстановлением, меньшей выраженностью болевого синдрома и кровотечения по сравнению с лапаротомией [48].
-
Рекомендовано при ДОЯ выполнять резекцию яичников (по НМУ – Удаление кисты яичника с использованием видеоэндоскопических технологий) у пациенток репродуктивного возраста [20], [36], [37].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарий: Целью оперативного вмешательства у пациенток репродуктивного возрастя с ДОЯ является: 1) полное удаление новообразования; 2) сохранение репродуктивной функции [20].
Пациенткам репродуктивного возраста с ДОЯ в целях сохранения овариального резерва следует проводить резекцию яичников путем энуклеации капсулы образования, минимально травмируя корковый слой и максимально сохраняя здоровую ткань яичника. При перекруте придатков матки у пациенток репродуктивного возраста с ДОЯ допустимо выполнять их деторсию при сохранении признаков жизнеспособности ткани. Апоплексия яичника, сопровождаемая кровотечением, требует коагуляции места разрыва с энуклеацией стенки кисты.
Важно во время операции по поводу ДОЯ соблюдать принципы абластичности, удалять капсулу кистозного образования в эндоконтейнере абластично [48].
При больших образованиях яичников следует проводить гемостаз ложа после энуклеации с помощью биполярной коагуляции или расфокусированного луча лазера, а формирование структурной целостности следует проводить ушиванием яичника с захватом дна с использованием рассасывающегося шовного материала, что способствует правильной репаративной регенерации, сохранению овариального резерва и препятствует образованию спаечного процесса.
Хирургическое лечение гематосальпинкса у пациенток репродуктивного возраста должно быть направлено на сохранение маточной трубы, однако, в ряде случаев требуется ее удаление.
Хирургическое лечение гематомы широкой связки матки зависит от размеров и клинической картины, причины заболевания.
-
Рекомендовано выполнять аднексэктомию пациенткам в постменопаузе с ДОЯ (по НМУ – Сальпинго-оофорэктомия с использованием видеоэндоскопических технологий; Сальпинго-оофорэктомия лапаротомическая) [20], [36], [37].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарий: Перед оперативным лечением необходимо согласовывать доступ и объем оперативного вмешательства с пациенткой. Объем оперативного лечения зависит от сочетанной патологии [20]. При поражении смежных органов в хирургическую бригаду необходимо включать профильных специалистов (врача-уролога, врача-хирурга, врача-онколога и др.) [20].
3. Иное лечение
Лечение пациенток репродуктивного возраста с приобретенной атрофией яичников и маточных труб направлено на коррекцию нарушений менструального цикла, при наличии жалоб на бесплодие – ранняя репродуктивная помощь.
Тактика лечения пациенток с кистозной аномалией развития яичника зависит от возраста пациентки, размера и характера кисты. Функциональные кисты у новорождённых и детей часто не требуют вмешательства и подлежат динамическому наблюдению.
Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
Тактика лечения и ведения пациенток с доброкачественными объемными образованиями придатков матки во время беременности
Частота встречаемости ДОЯ во время беременности составляет 2% [55]. Большинство из этих образований обнаруживаются в течение первого триместра беременности и представляют собой функциональные кисты, которые самостоятельно регрессируют во втором триместре беременности. У беременных спонтанно регрессируют около 80-95% кист яичников размерами <6 см в диаметре [55].
Ведение пациенток с объемными образованиями придатков матки, выявленными в I триместре, определяется клинико-анамнестическими и эхографическими данными. Наиболее часто эти яичниковые образования кистозного строения в I триместре представлены кистой желтого тела, которая регрессирует самостоятельно. При отсутствии положительной динамики диагностируется опухоль яичников, которая в большинстве случаев является зрелой тератомой или серозной цистаденомой [55]. ОЯ, персистирующие на протяжении беременности, чаще всего являются функциональными кистами с очень низкой частотой озлокачествления или зрелыми кистозными тератомами с частотой малигнизации от 2% до 6% [55].
-
Рекомендовано проведение УЗИ (обследование первой линии) для диагностики ОЯ у беременных [55], [56].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарий: В зависимости от срока гестации, в ряде случаев целесообразно проведение абдоминального УЗИ ввиду смещения опухоли за пределы малого таза беременной маткой. При необходимости и по показаниям, на основании решения консилиума врачей, могут быть использованы КТ и МРТ без контрастирования [71,72]. Проведение МРТ (обследование второй линии, после УЗИ) у беременных с неуточненными образованиями яичников для окончательной диагностики и дифференциального диагноза между доброкачественными и злокачественными новообразованиями [56].
-
Исследование уровня CA 125 не рекомендовано, т.к. его уровень может быть повышен на протяжении всей беременности [20], [55].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
-
Рекомендовано хирургическое лечение ДОЯ у беременных преимущественно с использованием лапароскопического доступа (при наличии условий и отсутствии противопоказаний) [48], [55], [57].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарий: Оперативное вмешательство у беременных должно выполняться опытным врачом в учреждении 3-го уровня. В периоперационном периоде необходимо проводить мониторинг сердцебиения плода [58], [57]. Оперативное вмешательство при беременности может осложнять ее последующее течение. Однако, исходы беременности после планового хирургического лечения ДОЯ, лучше, чем выполненного в экстренном порядке в связи с развитием осложнений [57].
Медицинская реабилитация
Медицинская реабилитация и санаторно-курортное лечение, медицинские показания и противопоказания к применению методов медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов
-
Рекомендуется осмотр (консультация) врача-физиотерапевта для определения тактики восстановительного лечения пациенток с доброкачественными опухолями яичников после оперативного лечения [49].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Госпитализация
Организация оказания медицинской помощи
-
Рекомендована госпитализация пациенток с ДОЯ для оказания медицинской помощи в стационары соответствующего уровня в зависимости от размеров ОЯ, наличия сопутствующей соматической патологии, спаечного процесса и т.д. [38].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарий: экстренная помощь может быть оказана в стационарах 1 и 2 уровня. Медицинская помощь в стационарах 3 уровня оказывается при наличии сопутствующей тяжелой соматической патологии у пациенток с ОЯ, опухолей больших размеров, сочетании с выраженным спаечным процессом с вовлечением соседних органов, опухолей неуточненного происхождения, состояний, требующих оказания высокотехнологической помощи, сохранения функции репродуктивной системы
-
Рекомендовано перед проведением оперативного вмешательства по поводу ДОЯ получить информированное согласие пациентки на планируемый объем операции, возможность расширения объема при выявлении злокачественной патологии [38].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарии: Перед лапароскопией с пациенткой должны быть обсуждены следующие вопросы [38]:
- Что в себя включает лапароскопия;
- Преимущества и риски;
- Возможный эффект на овариальный резерв и фертильность;
- Возможный объем оперативного лечения при выявлении злокачественной патологии.
Показания для экстренной госпитализации в медицинскую организацию [38]:
2) разрыв кисты или перекрут ножки кисты;
3) болевой синдром при наличии объемных образований в малом тазу;
4) симптомы острого живота.
Учитывая необходимость оказания специализированной, в том числе высокотехнологичной медицинской помощи пациенткам с ДОЯ, рекомендована госпитализация в медицинскую организацию 3 группы.
При вовлечении в процесс смежных органов необходима консультация соответствующих специалистов.
Профилактика
Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
-
Рекомендовано проводить ежегодные профилактические осмотры в рамках первичной медико-санитарной помощи с целью раннего выявления ОЯ и профилактики рецидивирования [20], [49].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарий: С целью выявления новообразований и отклонений в состоянии внутренних половых органов проводится бимануальное влагалищное исследование и УЗИ органов малого таза комплексное (трансвагинальное и трансабдоминальное).
Не предусмотрены специальная диетотерапия, прием пищевых добавок, витаминов и минеральных добавок в качестве метода лечения заболевания пациенткам с доброкачественными опухолями яичников [20], [49].
-
Рекомендовано при впервые выявленном новообразовании яичников с доброкачественными характеристиками по УЗИ (функциональные кисты), не сопровождающихся клиническими симптомами, динамическое наблюдение с повторным УЗИ органов малого таза комплексное (трансвагинальное и трансабдоминальное) через 2-3 месяца [20].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарии: независимо от возраста женщин, бессимптомные, простые, односторонние, однокамерные кисты яичников диаметром менее 5 см имеют низкий риск злокачественной опухоли (риск злокачественного новообразования <1%) [50], [51], [52]. В крупных проспективных исследованиях было показано, что большинство простых кистозных образований подвергается регрессу самостоятельно в течение короткого времени не зависимо от возраста пациентки. Кисты желтого тела или функциональные кисты яичников (геморрагические кисты) диаметром менее 5 см. регрессируют самостоятельно в течение 2-3 месяцев [53], [54]. Хирургическое вмешательство не проводится пациентам с впервые выявленными бессимптомными простыми или однокамерными кистозными новообразованиями яичников диаметром до 5 см. При нормальных уровнях CA 125 сыворотки крови тактика ведения консервативная, с повторным обследованием через 2-3 месяца.
Истинные опухоли, опухоли подозрительные на злокачественные требуют оперативного лечения. Геморрагические кисты яичников (кисты желтого тела и функциональные кисты) не должны возникать в детском возрасте (до начала полового созревания) и у женщин в постменопаузе. Если они диагностируются у данных пациенток, то требуют дополнительного обследования и оперативного лечения [36], [37].
Информация
Источники и литература
-
Клинические рекомендации Российского общества акушеров-гинекологов
- [1] The Role of the Obstetrician-Gynecologist in the Early Detection of Epithelial Ovarian Cancer in Women at Average Risk. ACOG Committee Opinion. SGO No.716, Nov 2017. . [2] Cree IA, White VA, Indave BI, Lokuhetty D. Revising the WHO classification: female genital tract tumours. Histopathology. 2020 Jan;76(1):151-156. doi: 10.1111/his.13977. . [3] Substrate curvature induces fallopian tube epithelial cell invasion via cell-cell tension in a model of ovarian cortical inclusion cysts. Fleszar AJ, Walker A, Kreeger PK, Notbohm J.Integr Biol (Camb). 2019. . [4] The Extracellular Matrix of Ovarian Cortical Inclusion Cysts Modulates Invasion of Fallopian Tube Epithelial Cells. Fleszar AJ et al. 2018. . [5] Observations on the origin of ovarian cortical inclusion cysts in women undergoing risk-reducing salpingo-oophorectomy. Park KJ et al. 2018. . [6] Two types of ovarian cortical inclusion cysts: proposed origin and possible role in ovarian serous carcinogenesis. Banet N, Kurman RJ.Int J Gynecol Pathol. 2015. . [7] Serous ovarian tumors. Diebold J.Pathologe. 2014. . [8] Overview of non-epithelial ovarian tumours: Incidence and survival in the Netherlands, 1989-2015. van der Hel OL, Timmermans M, van Altena AM, Kruitwagen RFPM, Slangen BFM, Sonke GS, van de Vijver KK, van der Aa MA.Eur J Cancer. 2019. . [9] Detailed overview on rare malignant ovarian tumors. Aust S et al.Bull Cancer. 2020. . [10] Ovarian sex-cord stromal tumours and small cell tumours: Pathological, genetic and management aspects. Boussios S, Moschetta M, Zarkavelis G, Papadaki A, Kefas A, Tatsi K.Crit Rev Oncol Hematol. 2017. . [11] Clinicopathologic features, incidence, and survival trends of gynecologic neuroendocrine tumors: a SEER database analysis. Gibbs J, Mei S, Economos K, Lee YC, Kanis MJ.Am J Obstet Gynecol. 2019. . [12] Гинекология: учебник / под ред. В.Г. Брусенко, Г.М. Савельевой. М.: ГЭОТАР-Медиа, 2013. . [13] C. Sourial, V. et al. Ovarian inguinal hernia: systematic review up to Feb 2018. Ann R Coll Surg Engl. 2020. . [14] Ovarian Cyst. Mobeen S, Apostol R.2020 Jul 8. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2021. . [15] American College of Obstetricians and Gynecologists’ Committee on Practice Bulletins—Gynecology. Practice Bulletin No. 174: Evaluation and Management of Adnexal Masses. Obstet Gynecol. 2016. . [16] Савельева Г. М. и др. Гинекология. Национальное руководство //М.: ГЭОТАР-Медиа. – 2020. . [17] Герфанова Е.В., Ашрафян Л.А., Антонова И.Б., Алешикова О.И., Ивашина С.В. Опухоли женской репродуктивной системы. 2015. . [18] Munro MG, Critchley HOD, Fraser IS., FIGO Menstrual Disorders Committee. The two FIGO systems for normal and abnormal uterine bleeding symptoms and classification of causes of abnormal uterine bleeding in the reproductive years: 2018 revisions. . [19] Sehemby M et al. Virilising ovarian tumors: a single-center experience. Endocr Connect. 2018 Dec;7(12):1362-1369. . [20] Guideline No. 404: Initial Investigation and Management of Benign Ovarian Masses. Wolfman W, Thurston J, Yeung G, Glanc P.J Obstet Gynaecol Can. 2020. . [21] Diagnosis of Ovarian Torsion: Is It Time to Forget About Doppler? Grunau GL, Harris A, Buckley J, Todd NJ.J Obstet Gynaecol Can. 2018. . [22] A review of ovary torsion. Huang C, Hong MK, Ding DC.Ci Ji Yi Xue Za Zhi. 2017 Jul-Sep;29(3):143-147. . [23] Ovarian Torsion. Guile SL, Mathai JK.2020 Nov 20. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2021. . [24] Varras M Tsikini A Polyzos D et al. Uterine adnexal torsion: pathologic and gray-scale ultrasonographic findings. Clin Exp Obstet Gynecol. 2004. . [25] Clinical risk factors for ovarian torsion. Asfour V, Varma R, Menon P.J Obstet Gynaecol. 2015;35(7):721-5. doi: 10.3109/01443615.2015.1004524. Epub 2015. . [26] Friedrich L., Meyer R., Levin G. Management of adnexal mass: A comparison of five national guidelines //European Journal of Obstetrics & Gynecology and Reproductive Biology. – 2021. . [27] A multicenter clinical trial validating the performance of HE4, CA125, risk of ovarian malignancy algorithm and risk of malignancy index Maria Lycke 1, Björg Kristjansdottir 2, Karin Sundfeldt 2Randomized Controlled Trial Gynecol Oncol. 2018. . [28] Borderline ovarian tumors: Guidelines from the French national college of obstetricians and gynecologists (CNGOF). Bourdel N et al., Eur J Obstet Gynecol Reprod Biol. 2021. . [29] Guideline No. 403: Initial Investigation and Management of Adnexal Masses. Salvador S, Scott S, Glanc P, Eiriksson L, Jang JH, Sebastianelli A, Dean E.J Obstet Gynaecol Can. 2020. . [30] Comparison between Serum HE4 and CA125 as Tumor Markers in Premenopausal Women with Benign Pelvic Mass. Huang X, Wang Y, He X, Kang F, Luo L, Su Z, Ye H.Clin Lab. 2019. . [31] Comparison of CA125, HE4, and ROMA index for ovarian cancer diagnosis. Zhang L, Chen Y, Wang K.Curr Probl Cancer. 2019. . [32] Biomarkers and algorithms for diagnosis of ovarian cancer: CA125, HE4, RMI and ROMA, a review. Dochez V, Caillon H, Vaucel E, Dimet J, Winer N, Ducarme G.J Ovarian Res. 2019. . [33] HE4 in the differential diagnosis of ovarian masses. Granato T, Porpora MG, Longo F, Angeloni A, Manganaro L, Anastasi E.Clin Chim Acta. 2015. . [34] Sagi-Dain L, Lavie O, Auslander R, et al. CA 19-9 in evaluation of adnexal mass: retrospective cohort analysis and review of the literature. Int J Biol Markers 2015. . [35] Sagi-Dain L, Lavie O, Auslander R, et al. CEA in evaluation of adnexal mass: retrospective cohort analysis and review of the literature. Int J Biol Markers 2015. . [36] Diagnosis and Management of Adnexal Masses. Biggs WS, Marks ST.Am Fam Physician. 2016. . [37] The Management of Ovarian Cysts in Postmenopausal Women. RCOG Green-top Guideline No. 34, July 2016. . [38] Simple descriptors and simple rules of the International Ovarian Tumor Analysis (IOTA) Group: a prospective study of combined use for the description of adnexal masses. Peces Rama A, et al. Eur J Obstet Gynecol Reprod Biol. 2015. . [39] Andreotti R. F. et al. O-RADS US risk stratification and management system: a consensus guideline from the ACR Ovarian-Adnexal Reporting and Data System Committee //Radiology. – 2020. . [40] Evaluation of adnexal tumours in the International Ovarian Tumor Analysissystem in reference to histopathological results. Nowak A, Soja M, Masternak M, Mokros Ł, Wilczyński J, Szubert M.Prz Menopauzalny. 2019. . [41] Retrospective analysis of transvaginal ultrasound-guided aspiration of simple ovarian cysts. Kostrzewa M, Zając A, Wilczyński JR, Stachowiak G.Adv Clin Exp Med. 2019. . [42] Thomassin-Naggara I. et al. Ovarian-adnexal reporting data system magnetic resonance imaging (O-RADS MRI) score for risk stratification of sonographically indeterminate adnexal masses. JAMA Netw Open. 2020. . [43] O-RADS US Risk Stratification and Management System: A Consensus Guideline from the ACR Ovarian-Adnexal Reporting and Data System Committee. Andreotti RF, Timmerman et al., Glanc P.Radiology. 2020. . [44] Sasaguri K. et al. External validation of ADNEX MR SCORING system: a single-centre retrospective study. Clin. Radiol. 2019. . [45] Sayasneh A Kaijser J Preisler J et al. A multicenter prospective external validation of the diagnostic performance of IOTA simple descriptors and rules to characterize ovarian masses. Gynecol Oncol. 2013. . [46] Grimes D.A., Jones L.B., Lopez L.M., Schulz K.F. Oral contraceptives for function ovarian cysts // Cochrane Database Syst. Rev. 2014. . [47] Naz T Akhter Z Jamal T Oral contraceptives versus expectant treatment in the management of functional ovarian cysts. J Med Sci. 2011. . [48] В.И. Кулаков, Л.В. Адамян. Эндоскопия в гинекологии: Руководство для врачей. – М.: Медицина, 2000. . [49] Адамян Л. В. Состояние репродуктивной системы у больных доброкачественными опухолями внутренних гениталий и принципы восстановительного лечения: Дис.… д-ра мед. наук //Москва. – 1985. Москва. [50] Jacobs IJ Menon U Ryan A et al. Ovarian cancer screening and mortality in the UK Collaborative Trial of Ovarian Cancer Screening (UKCTOCS): a randomised controlled trial. Lancet. 2016. . [51] Greenlee RT Kessel B Williams CR et al. Prevalence, incidence, and natural history of simple ovarian cysts among women >55 years old in a large cancer screening trial. Am J Obstet Gynecol. 2010. . [52] Sharma A Apostolidou S Burnell M et al. Risk of epithelial ovarian cancer in asymptomatic women with ultrasound-detected ovarian masses: a prospective cohort study within the UK collaborative trial of ovarian cancer screening (UKCTOCS). 2012. . [53] van Nagell JR Jr Miller RW DeSimone CP et al. Long-term survival of women with epithelial ovarian cancer detected by ultrasonographic screening. Obstet Gynecol. 2011. . [54] Buys SS Partridge E Black A et al.Effect of screening on ovarian cancer mortality: the Prostate, Lung, Colorectal and Ovarian (PLCO) cancer screening randomized controlled trial. JAMA. 2011. . [55] Guidelines for the Use of Laparoscopy for during Pregnancy. SAGES May 2017. . [56] Oral E. et al. Concomitant endometriosis in malignant and borderline ovarian tumours //Journal of Obstetrics and Gynaecology. – 2018. – Т. 38. – №. 8. – С. 1104-1109. . [57] Мартынов С.А., Хирургическая тактика при лечении беременных с опухолевидными образованиями и опухолями яичников// Дис. д.м.н. 2016. . [58] Приказ Министерства здравоохранения РФ от 20 октября 2020 г. N 1130н «Об утверждении Порядка оказания медицинской помощи по профилю «акушерство и гинекология».
Информация
Список сокращений
|
АФП |
- ɑ-фетопротеин |
|
ВОЗ |
- Всемирная организация здравоохранения |
|
ОЯ |
- опухоль яичников |
|
ДОЯ |
- доброкачественная опухоль яичников |
|
КТ |
- компьютерная томография |
|
ЛДГ |
- лактатдегидрогеназа |
|
МРТ |
- магнитно-резонансная томография |
|
ПЭТ-КТ |
- позитронно-эмиссионная томография |
|
РЭА |
- раковый эмбриональный антиген |
|
β-ХГ |
- бета-хорионический гонадотропин |
|
ЦДК |
- цветовое допплеровское картирование |
|
O-RADS |
- стандартизованная система ультразвуковой классификации опухолей яичников |
|
CA 19-9 |
- cancer antigen 19-9 - Углеводный антиген 19-9 |
|
CA 72-4 |
- cancer antigen 72-4 - Углеводный антиген 72-4 |
|
CA125 |
- cancer antigen 125 - Углеводный антиген 125 |
|
IOTA |
- International Ovarian Tumor Analysis - международная группа по анализу опухолей яичников |
|
HE4 |
- Human epididymis protein 4 - белок эпидидимиса человека4 |
|
RCOG |
- Royal College of Obstetricians and Gynaecologists - Королевская коллегия акушерства и гинекологии (Великобритания) |
|
RMI |
- Risk of Malignancy Index - индекс риска злокачественности |
Термины и определения
Доброкачественные новообразования яичников – кистозные или солидные образования яичников без патологических элементов и кровотока с минимальным потенциалом к малигнизации [1].
Критерии оценки качества медицинской помощи
|
№ п/п |
Критерии качества |
Оценка выполнения |
|
1. |
Проведен визуальный осмотр наружных половых органов, осмотр шейки матки в зеркалах, бимануальное влагалищное исследование |
Да/Нет |
|
2. |
Проведено ультразвуковое исследование органов малого таза комплексное (УЗИ) ультразвуковым трансвагинальным датчиком (при возможности) у пациенток с подозрением на опухоль яичника |
Да/Нет |
|
3. |
При ДОЯ выполнена резекция яичников у пациенток репродуктивного возраста |
Да/Нет |
|
4. |
Для подтверждения доброкачественного характера опухоли яичников проведено патологоанатомического исследования операционного материала (по НМУ – Патолого-анатомическое исследование биопсийного (операционного) материала яичника) |
Да/Нет |
Приложение А1. Состав рабочей группы по разработке и пересмотру клинических рекомендаций
Адамян Лейла Владимировна – академик РАН, доктор медицинских наук, профессор, заместитель директора ФГБУ «НМИЦ АГП им. В.И. Кулакова» Минздрава России, Заслуженный деятель науки России, заведующая кафедрой акушерства, гинекологии и Репродуктивной медицины Российского Университета Медицины, главный специалист Минздрава России по гинекологии, является членом общества по репродуктивной медицине и хирургии, Российской ассоциации гинекологов-эндоскопистов, Российской ассоциации по эндометриозу, Российского общества акушеров-гинекологов.
Асатурова Александра Вячеславовна – д.м.н., заведующая 1-м патолого-анатомическим отделением ФГБУ «Научный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова» Министерства Здравоохранения РФ.
Артымук Наталья Владимировна – доктор медицинских наук, профессор, заведующая кафедрой акушерства и гинекологии имени профессора Г.А. Ушаковой ФГБОУ ВО «Кемеровский государственный медицинский университет» Минздрава России, главный внештатный специалист Минздрава России по акушерству и гинекологии в Сибирском федеральном округе, является членом Российского общества акушеров-гинекологов.
Белокриницкая Татьяна Евгеньевна – д.м.н., профессор, заведующая кафедрой акушерства и гинекологии факультета дополнительного профессионального образования ФГБОУ ВО «Читинская государственная медицинская академия» Минздрава России, заслуженный врач Российской Федерации, главный внештатный специалист Минздрава России по акушерству и гинекологии в Дальневосточном федеральном округе (г. Чита), является членом Российского общества акушеров-гинекологов, президент Забайкальского общества акушеров-гинекологов.
Беженарь Виталий Федорович – доктор медицинских наук, профессор, заведующий кафедрой акушерства, гинекологии и неонатологии ФГБОУ ВО ПСПбГМУ им. И.П. Павлова Минздрава России, главный внештатный специалист по акушерству и гинекологии Комитета по здравоохранению Санкт-Петербурга, является членом общества по репродуктивной медицине и хирургии, Российской ассоциации гинекологов-эндоскопистов, Российского общества акушеров-гинекологов.
Доброхотова Юлия Эдуардовна – д.м.н., профессор, заведующая кафедрой акушерства и гинекологии ЛФ ФГАОУ ВО РНИМУ им. Н.И. Пирогова МЗ РФ, Заслуженный врач РФ, Заслуженный Деятель науки РФ, Лауреат Премии Правительства РФ, является членом общества по репродуктивной медицине и хирургии, Российской ассоциации гинекологов-эндоскопистов, Российского общества акушеров-гинекологов.
Киселев Станислав Иванович – доктор медицинских наук, профессор кафедры репродуктивной медицины и хирургии ФГБОУ ВО МГМСУ им. А.И. Евдокимова Минздрава России, лауреат премии Правительства РФ в области науки и техники, является членом Российской ассоциации гинекологов-эндоскопистов, Российского общества акушеров-гинекологов.
Малышкина Анна Ивановна – доктор медицинских наук, профессор, заведующая кафедрой акушерства и гинекологии, медицинской генетики ФГБОУ ВО ИвГМА Минздрава России, главный внештатный специалист Минздрава России по акушерству и гинекологии в Центральном федеральном округе, является членом общества по репродуктивной медицине и хирургии, Российского общества акушеров-гинекологов.
Сальникова Ирина Александровна – кандидат медицинских наук, научный сотрудник 2 гинекологического отделения ФГБУ «НМИЦ АГП им. В.И. Кулакова» Минздрава России.
Тоноян Нарине Марзпетуновна – кандидат медицинских наук, врач-акушер-гинеколог отделения оперативной гинекологии ФГБУ «Научный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова» Министерства Здравоохранения РФ.
Уварова Елена Витальевна – член-корреспондент РАН, д.м.н., профессор, заслуженный деятель науки РФ, заведующая 2 гинекологическим отделением ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова» Минздрава России, профессор кафедры акушерства, гинекологии и репродуктологии ИПО ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» (Сеченовский университет) Министерства здравоохранения Российской Федерации, главный внештатный специалист гинеколог детского и юношеского возраста Минздрава России, президент Ассоциации детских и подростковых гинекологов России, член Российского общества акушеров-гинекологов
Филиппов Олег Семенович – д.м.н., профессор, заслуженный врач РФ, главный внештатный акушер-гинеколог ФМБА России, заместитель директора ФНКЦ детей и подростков ФМБА России, профессор кафедры акушерства, гинекологии и Репродуктивной медицины Российского Университета Медицины.
Ярмолинская Мария Игоревна – профессор РАН, доктор медицинских наук, профессор, заведующий отделом гинекологии и эндокринологии репродукции ФГБУ «НИИ акушерства и гинекологии имени Д.О. Отта», профессор кафедры акушерства и гинекологии ФГБОУ ВО СЗГМУ имени И.И. Мечникова Минздрава России, является членом Российского общества акушеров-гинекологов.
Конфликт интересов:
Все члены рабочей группы заявляют об отсутствии конфликта интересов.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория данных клинических рекомендаций:
-
Врачи-акушеры-гинекологи,
-
Врачи-эндокринологи,
-
Врачи-хирурги,
-
Врачи-урологи,
-
Врачи-онкологи,
-
Врачи семейной медицины,
-
Студенты, ординаторы, аспиранты, преподаватели медицинских вузов.
Таблица 1. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)
|
УДД |
Расшифровка |
|
1 |
Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа |
|
2 |
Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа |
|
3 |
Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования |
|
4 |
Несравнительные исследования, описание клинического случая |
|
5 |
Имеется лишь обоснование механизма действия или мнение экспертов |
Таблица 2. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения, медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов (профилактических, лечебных, реабилитационных вмешательств)
|
УДД |
Расшифровка |
|
1 |
Систематический обзор РКИ с применением мета-анализа |
|
2 |
Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением мета-анализа |
|
3 |
Нерандомизированные сравнительные исследования, в т.ч. когортные исследования |
|
4 |
Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай-контроль» |
|
5 |
Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов |
Таблица 3. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения, медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов (профилактических, диагностических, лечебных, реабилитационных вмешательств)
|
УУР |
Расшифровка |
|
A |
Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными) |
|
B |
Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными) |
|
C |
Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными) |
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию – не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утверждённым КР, но не чаще 1 раза в 6 месяцев.
Приложение А3. Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов, инструкции по применению лекарственного препарата
Данные клинические рекомендации разработаны с учётом следующих нормативно-правовых документов:
-
Приказ Министерства здравоохранения РФ от 20 октября 2020 г. № 1130н «Об утверждении Порядка оказания медицинской помощи по профилю «акушерство и гинекология».
-
Приказ Министерства здравоохранения РФ от 31 июля 2020 г. № 803н «О порядке использования вспомогательных репродуктивных технологий, противопоказаниях и ограничениях к их применению».
-
Клинические рекомендации по диагностике и лечению больных раком яичников, маточной трубы или первичным раком брюшины. Ассоциация онкологов России, 2014.
-
Акушерство. Национальное руководство. М.: ГЭОТАР-Медиа, 2015. - 1080 с.
-
Савельева Г. М. и др. Гинекология: национальное руководство. Краткое издание / гл. ред. Г.М. Савельева, Г.Т. Сухих, В.Н. Серов, В.Е. Радзинский, И.Б. Манухин. – 2-у изд., перераб. И доп. – Москва : ГЭОТАР-Медиа, 2020. – 1056 с. – DOI: 10.33029/9704-5739-9-GIN-2020-1-056.
-
Клиническая онкогинекология: в 3 т./ под ред. Ф.Дж. Дисаи, У.Т. Крисмана; пер с англ. под ред. Е.Г. Новиковой. - М.: Практическая медицина, 2012. - Т.3. -с.: ил.
-
Guideline No. 404: Initial Investigation and Management of Benign Ovarian Masses. Wolfman W, Thurston J, Yeung G, Glanc P.J Obstet Gynaecol Can. 2020 Aug;42(8):1040-1050.e1. doi: 10.1016/j.jogc.2020.01.014.PMID: 32736855
-
Guideline No. 403: Initial Investigation and Management of Adnexal Masses. Salvador S, Scott S, Glanc P, Eiriksson L, Jang JH, Sebastianelli A, Dean E.J Obstet Gynaecol Can. 2020 Aug;42(8):1021-1029.e3. doi: 10.1016/j.jogc.2019.08.044.PMID: 32736853
-
The Management of Ovarian Cysts in Postmenopausal Women. RCOG Green-top Guideline No. 34, July 2016.
-
O-RADS US Risk Stratification and Management System: A Consensus Guideline from the ACR Ovarian-Adnexal Reporting and Data System Committee. Andreotti RF, Timmerman D, Strachowski LM, Froyman W, Benacerraf BR, Bennett GL, Bourne T, Brown DL, Coleman BG, Frates MC, Goldstein SR, Hamper UM, Horrow MM, Hernanz-Schulman M, Reinhold C, Rose SL, Whitcomb BP, Wolfman WL, Glanc P.Radiology. 2020 Jan;294(1):168-185. doi: 10.1148/radiol.2019191150. Epub 2019 Nov 5.PMID: 3168792
-
Grimes D.A., Jones L.B., Lopez L.M., Schulz K.F. Oral contraceptives for function ovarian cysts // Cochrane Database Syst. Rev. 2014/ Vol. 4/ CD006134.
-
В.И. Кулаков, Л.В. Адамян. Эндоскопия в гинекологии: Руководство для врачей. – М.: Медицина, 2000. – 384 с.: ил.
-
Серов В. Н., Сухих Г. Т. Клинические рекомендации. Акушерство и гинекология //М: ГЭОТАР-Медиа.-4-е изд.-2017. Москва: Проблемы репродукции.
Приложение А3.1 Гистологическая классификация опухолей яичников (ВОЗ, 2020).
|
a. Эпителиальные опухоли |
|||
|---|---|---|---|
|
|
|||
|
1.2. Серозные опухоли |
|||
|
|
Доброкачественные: |
||
|
|
серозная цистаденома |
||
|
серозная цистаденофиброма |
|||
|
серозная поверхностная папиллома |
|||
|
|
Пограничные: |
||
|
|
серозная пограничная опухоль |
||
|
серозная пограничная опухоль – микропапиллярный вариант |
|||
|
|
Злокачественные: |
||
|
|
высокодифференцированная серозная карцинома |
||
|
низкодифференцированная серозная карцинома |
|||
|
1.2. Муцинозные опухоли |
|||
|
|
Доброкачественные: |
|
|
|
|
муцинозная цистаденома |
||
|
муцинозная аденофиброма |
|||
|
|
Пограничные: |
||
|
|
|
муцинозная пограничная опухоль |
|
|
|
Злокачественные: |
||
|
|
муцинозная карцинома |
||
|
1.3. Эндометриоидные опухоли |
|||
|
|
Доброкачественные: |
|
|
|
|
эндометриоидная цистаденома |
||
|
|
эндометриоидная аденофиброма |
||
|
|
Пограничные: |
||
|
|
|
эндометриоидная пограничная опухоль |
|
|
|
Злокачественные: |
||
|
|
|
эндометриоидная карцинома |
|
|
|
|
серомуцинозная карцинома |
|
|
1.4. Светлоклеточные опухоли |
|||
|
|
Доброкачественные: |
|
|
|
|
светлоклеточная цистаденома |
||
|
светлоклеточная аденофиброма |
|||
|
|
Пограничные: |
||
|
|
пограничная светлоклеточная опухоль |
||
|
|
Злокачественные: |
||
|
|
|
светлоклеточная карцинома |
|
|
1.5. Опухоли Бреннера |
|||
|
|
Доброкачественные: |
|
|
|
|
опухоль Бреннера |
||
|
|
Пограничные: |
||
|
|
|
пограничная опухоль Бреннера |
|
|
|
Злокачественные: |
||
|
|
|
злокачественная опухоль Бреннера |
|
|
1.6. Серомуцинозные опухоли |
|||
|
|
Доброкачественные: |
|
|
|
|
серомуцинозная цистаденома |
||
|
серомуцинозная цистаденофиброма |
|||
|
|
Пограничные: |
||
|
|
|
пограничная серомуцинозная опухоль |
|
|
1.7. Другие карциномы |
|||
|
|
|
мезонефроподобная аденокарцинома |
|
|
|
|
недифференцированная карцинома |
|
|
|
|
дедифференцированная карцинома |
|
|
|
|
карциносаркома |
|
|
|
|
смешанноклеточная карцинома |
|
|
1.8 Мезенхимальные опухоли |
|||
|
|
эндометриальная стромальная саркома низкой степени злокачественности |
||
|
эндометриальная стромальная саркома высокой степени злокачественности |
|||
|
лейомиома |
|||
|
лейомиосаркома |
|||
|
гладкомышечная опухоль неопределенного злокачественного потенциала |
|||
|
миксома |
|||
|
2.1. Смешанные эпителиальные и мезенхимальные опухоли |
|||
|
|
аденосаркома |
||
|
3. Опухоли стромы полового тяжа |
|||
|
3.1. Опухоли стромы и полового тяжа |
|||
|
|
фиброма |
||
|
клеточная фиброма |
|||
|
текома |
|||
|
текома с лютеинизацией |
|||
|
склерозирующая стромальная опухоль |
|||
|
перстневидно-клеточная стромальная опухоль |
|||
|
микрокистозная стромальная опухоль |
|||
|
опухоль из клеток Лейдига |
|||
|
стероидоклеточная опухоль |
|||
|
злокачественная стероидоклеточная опухоль |
|||
|
фибросаркома |
|||
|
3.2. Опухоли из клеток полового тяжа |
|||
|
|
гранулезоклеточная опухоль взрослого типа |
||
|
гранулезоклеточная опухоль ювенильного типа |
|||
|
опухоль из клеток Сертоли |
|||
|
опухоль из клеток полового тяжа с аннулярными трубочками |
|||
|
3.3. Смешанные опухоли из клеток стромы и полового тяжа |
|||
|
Опухоли из клеток Сертоли-Лейдига |
|||
|
|
высокодифференцированные |
||
|
умереннодифференцированные |
|||
|
низкодифференцированные |
|||
|
Опухоли из клеток полового тяжа и стромы, не классифицируемые |
|||
|
Гинаднробластома |
|||
|
4. Герминогенные опухоли |
|||
|
|
тератома, доброкачественная |
||
|
незрелая тератома |
|||
|
дисгерминома |
|||
|
опухоль желточного мешка |
|||
|
эмбриональный рак |
|||
|
хорионкарцинома |
|||
|
смешанная герминогенная опухоль |
|||
|
5. Монодермальные тератомы и соматические опухоли, формирующиеся из дермоидных кист |
|||
|
Струма яичника, доброкачественная |
|||
|
Струма яичника, злокачественная |
|||
|
Струмальный карциноид |
|||
|
Тератома со злокачественной трансформацией |
|||
|
6. Смешанные опухоли из зародышевых клеток и клеток полового тяжа и стромы |
|||
|
|
гонадобластома |
||
|
смешанная опухоль из герминогенных клеток и клеток полового тяжа и стромы, неклассифицируемая |
|||
|
7. Прочие опухоли |
|||
|
|
аденома сети яичника |
||
|
аденокарцинома сети яичника |
|||
|
опухоль из клеток Вольфова протока |
|||
|
мелкоклеточная карцинома, гиперкальциемический тип |
|||
|
мелкоклеточная карцинома, гиперкальциемический тип с крупными клетками |
|||
|
опухоль Вильмса |
|||
|
солидная псевдопапиллярная опухоль |
|||
|
8. Опухолеподобные состояния |
|||
|
|
фолликулярная киста |
||
|
|
киста желтого тела |
||
|
|
крупная солитарная лютеинизирующая фолликулярная киста |
||
|
|
гиперреактивная лютеинизация |
||
|
|
лютеома беременности |
||
|
|
стромальная гиперплазия и гипертекоз |
||
|
|
фиброматоз и массивный отек |
||
|
|
гиперплазия клеток Лейдига |
||
|
|
другие |
||
|
9. Вторичные опухоли |
|||
УЗ-признаки классификации доброкачественных и злокачественных опухолей «Простые правила» (IOTA Group)
|
УЗ-признаки доброкачественных опухолей |
УЗ-признаки злокачественных опухолей |
|
Однокамерная киста |
Участки солидного компонента |
|
Размеры солидного компонента <7 мм |
Асцит |
|
Наличие акустических теней |
Не менее 4 папиллярных структур |
|
Гладкостенная многокамерная опухоль диаметром <100 мм |
Многокамерная опухоль с множественными солидными компонентами размерами >= 100 мм |
|
Отсутствие кровотока при ЦДК |
Сильно выраженный кровоток при ЦДК |
O-RADS US Risk Stratification and Management System: A Consensus Guideline from the ACR Ovarian-Adnexal Reporting and Data System Committee.
Andreotti RF, Timmerman D, Strachowski LM, Froyman W, Benacerraf BR, Bennett GL, Bourne T, Brown DL, Coleman BG, Frates MC, Goldstein SR, Hamper UM, Horrow MM, Hernanz-Schulman M, Reinhold C, Rose SL, Whitcomb BP, Wolfman WL, Glanc P.Radiology. 2020 Jan;294(1):168-185. doi: 10.1148/radiol.2019191150. Epub 2019 Nov 5.PMID: 31687921
O-RADS Стандартизованная система ультразвуковой классификации опухолей яичников
|
O-RADS |
Степень риска малигнизации |
Риск малигнизации (IOTA) |
Признаки |
Тактика в менопаузе |
Тактика в постменопаузе |
|
0 |
Недостаточно данных |
Не определен |
|
Повторное или альтернативое исследование |
|
|
1 |
Нормальный яичник |
Не определен |
Фолликул в виде простой кисты <3 см |
Не требуется |
Не определена |
|
Желтое тело <3 см |
|||||
|
2 |
Почти несомненно доброкачественное |
<1% |
Простая киста <3 см |
Не определена |
Не требуется |
|
Простая киста 3-5 см |
Не требуется |
Наблюдение в течение 1 года* |
|||
|
Простая киста >5 - <10 см |
Наблюдение 8-12 недель (исследование в пролиферативную фазу менструального цикла) |
||||
|
Не «простая» киста, однокамерная, гладкостенная <3 см |
Не требуется |
||||
|
Не «простая» киста, однокамерная >3 - <10 см |
Наблюдение 8-12 недель (исследование в пролиферативную фазу менструального цикла) |
Определяется клиницистом (не онкологом) |
|||
|
Типичная геморрагическая киста |
<5 см – не требуется |
||||
|
|
>5 - <10 см – наблюдение 8-12 недель, при росте тактика определяется клиницистом |
||||
|
*наблюдение в течение 1 года, при отсутствии роста или уменьшении – ежегодные обследования в течение 5 лет
|
Типичная дермоидная киста <10 см |
Наблюдение 8-12 недель для уточнения диагноза. Затем оперативное лечение или наблюдение* |
|||
|
Типичная эндометриоидная киста <10 см |
Пределяется клиницистом (не онкологом) |
||||
|
Простая параовариальная киста** |
|||||
|
Типичная перитонеальная киста** |
|||||
|
**любого размера |
Типичный гидросальпинкс** |
||||
|
3 |
Низкий риск |
1 - <10% |
Однокамерная простая или непростая киста >10 мм |
Определяется клиницистом (не онкологом) |
|
|
«типичная» дермоидная, эндометриоидная, геморрагическая >10 мм |
|||||
|
Однокамерная киста с неровностями внутреннего контура высотой <3 мм |
|||||
|
Многокамерная киста <10 см, с ровным внутренним контуром, васкуляризация 1-3 |
|||||
|
Солидное образование с ровным контуром, васкуляризация 1 |
|||||
|
4 |
Средний риск |
10 - <50% |
Многокамерная киста >10 см, с ровным внутренним контуром, васкуляризация 1-3 |
Определяется клиницистом онкологом |
|
|
Многокамерная киста с ровным внутренним контуром, васкуляризация 4 |
|||||
|
Многокамерная киста с неровным внутренним контуром, и/или неровными перегородками |
|||||
|
Однокамерная киста с солидным компонентом, без папиллярных разрастаний * |
|||||
|
*солидный компонент и папиллярное разрастание согласно лексикону IOTA и O-RADS – это одно и тоже |
Однокамерная киста с 1-3 папиллярными разрастаниями |
Определяется клиницистом онкологом |
|||
|
Многокамерная киста с солидным компонентом, васкуляризация 1-2 |
|||||
|
Солидное образование с ровным контуром, васкуляризация 2-3 |
|||||
|
5 |
Высокий риск |
>50% |
Однокамерная киста с >4 папиллярными разрастаниями* |
Определяется клиницистом онкологом |
|
|
Многокамерная киста с солидным компонентом*, васкуляризация 3-4 |
|||||
|
Солидное образование с ровным контуром, васкуляризация 4 |
|||||
|
Солидное образование с неровным контуром |
|||||
|
Асцит и/или перитонеальные солидные включения (асцит в сочентании с O-RADS 1-2 может иметь как злокачественную, так и незлокачественую этиологию |
|||||
|
*Солидный компонент и папиллярное разрастание согласно лексикону IOTA и O-RADS – это одно и тоже |
|||||
Индекс риска малигнизации для объемных образований в малом тазу (IRM по Jacobs et al, 1990)
|
Признак |
Балльная система |
Пример |
|
|
Менопауза |
Пременопауза |
1 балл |
|
|
Постменопауза |
3 балла |
3 |
|
|
УЗИ данные |
Многокамерное |
Нет ни одного признака = 0 баллов 1 признак = 1 балл 2 - 5 признаков - 3 балла |
1 + 1 + 1 = 3 |
|
Солидный компонент |
|||
|
Двухсторонние |
|||
|
Асцит |
|||
|
Метастазы |
|||
|
CA 125 |
Абсолютное значение |
90 |
|
|
ИРМ = (УЗИ данные) * (менопаузальные данные) * CA-125 |
3 * 3 * 90 = 810 |
||
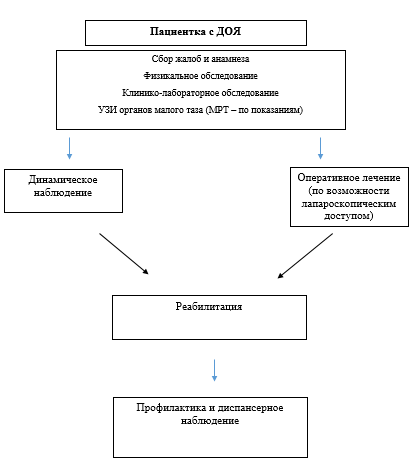
Приложение Б. Алгоритмы действий врача
Приложение В. Информация для пациента
-
Доброкачественные опухоли яичников встречаются в любом возрасте и характеризуются бессимптомным течением, что придает особую ценность ежегодному осмотру гинекологом и ежегодному ультразвуковому исследованию органов малого таза.
-
Эффективный скрининг раннего рака яичников отсутствует.
-
Боли в нижних отделах живота и пояснице, увеличение живота, слабость, похудание являются поздними симптомами рака яичников.
-
Опухоли яичников в 99,0% не приводят к нарушению менструального цикла.
-
Возникновение осложнений – перекрут придатков матки, перфорация стенки объемного образования яичника, апоплексия яичника – «острый живот», является поводом для экстренного обращения в гинекологический стационар.
-
Более 50% объемных образований придатков матки кистозного строения у менструирующих женщин являются функциональными, т.е. способными к самостоятельному регрессу. Подтверждение функционального характера кистозного образования яичников проводится при повторном ультразвуковом исследовании через 4-6 недель от первичного.
-
У женщин постменопаузального периода обнаружение кистозного образования яичников в подавляющем большинстве наблюдений является опухолью (доброкачественной или злокачественной). Окончательно судить о характере процесса возможно только после удаления опухоли, т.е. проведенного хирургического лечения.
-
При посещении гинеколога необходимо подробно рассказать о ВСЕХ родственниках, страдавших злокачественной опухолью любой локализации как по женской, так и по мужской линии, особенно отмечая рак молочных желез, яичников, эндометрия, толстой кишки и желудка.
Приложение Г1-ГN. Шкалы оценки, вопросники и другие оценочные инструменты состояния пациента, приведенные в клинических рекомендациях
Не предусмотрено.
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.