Доброкачественная гиперплазия предстательной железы
 Версия: Клинические рекомендации РФ 2024 (Россия)
Версия: Клинические рекомендации РФ 2024 (Россия)
Общая информация
Краткое описание
- Общероссийская общественная организация "Российское общество урологов"
Одобрено Научно-практическим Советом Минздрава РФ 13.06.2024г.
В соответствии с Правилами поэтапного перехода медицинских организаций к оказанию медицинской помощи на основе клинических рекомендаций, разработанных и утвержденных в соответствии с частями 3, 4, 6 –9 и 11 статьи 37 Федерального закона «Об основах охраны здоровья граждан в Российской Федерации», утвержденных постановлением Правительства Российской Федерации от 19.11.2021 № 1968 с изменения, клинические рекомендации применяются следующим образом:
– размещенные в Рубрикаторе после 1 января 2024 года – с 1 января 2025 года.
Клинические рекомендации
Доброкачественная гиперплазия предстательной железы
Год утверждения: 2024
Пересмотр не позднее: 2026
Дата размещения: 12.07.2024
Статус: Действует
ID: 6
Определение заболевания или состояния (группы заболеваний или состояний)
Доброкачественная гиперплазия предстательной железы (ДГПЖ) — полиэтиологическое заболевание, возникающее вследствие разрастания периуретральной железистой зоны предстательной железы, приводящего к обструкции нижних мочевыводящих путей и нарушению качества мочеиспускания [1,2,4,6].
До недавнего времени широко использовали термин «аденома предстательной железы», однако сегодня подавляющее большинство специалистов признают определение «доброкачественная гиперплазия предстательной железы», наиболее полно отражающее патогенетическую сущность заболевания и его гистологическую картину. В последнее время произошло изменение терминологии, обозначающей различные состояния при ДГПЖ, что стало следствием масштабных исследований, подтвердивших неспецифичность симптомов и клинических проявлений, наблюдаемых при данном заболевании [1,2,4].
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
N40 Гиперплазия предстательной железы.
Классификация
Классификация заболевания или состояния (группы заболеваний или состояний)
В настоящее время общепризнанная клиническая классификация ДГПЖ отсутствует. На практике иногда применяют трехстадийную классификацию Guyon [7], согласно которой в клиническом течении ДГПЖ выделяют стадии компенсации, субкомпенсации и декомпенсации):
-
в I стадии заболевания у больных возникают расстройства мочеиспускания при полном опорожнении мочевого пузыря;
-
во II стадии значительно нарушается функция мочевого пузыря и появляется остаточная моча;
-
в III стадии наступают полная декомпенсация функции мочевого пузыря и парадоксальная ишурия, развиваются осложнения со стороны почек и верхних мочевых путей.
Недостаток данной классификации заключается в привязке к объему остаточной мочи. Рядом последующих исследований показано, что наличие остаточной мочи не всегда связано с ДГПЖ, поэтому актуальность этой классификации невелика [11].
В клинической практике для характеристики ДГПЖ используют четыре показателя (выраженность СНМП по вопроснику IPSS, объем простаты, количество остаточной мочи и наличие/отсутствие осложнений), не классифицируя заболевание постадиям.
Этиология и патогенез
Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
Этиология заболевания остается малоизученной. К доказанным факторам риска развития ДГПЖ относят возраст и гормональный статус. У мужчин, подвергнутых кастрации до достижения половой зрелости, ДГПЖ не развивается [4,5].
ДГПЖ – полиэтиологическое заболевание. В его патогенезе играют роль гормональные (андрогенно/эстрогенный сигнальный путь) и генетические факторы, стромально-эпителиальные взаимодействия и факторы роста, простатическая конгестия, тканевая гипоксия, оксидативный стресс, хроническое воспаление ткани ПЖ и др. [7]. Совокупность действия указанных факторов приводит к сдвигу тканевого равновесия в ПЖ в сторону пролиферации. Морфологически это проявляется неопролиферацией стромальной и железистой ткани с формированием новых железистых структур и представляет собой местный процесс, характеризующийся узлообразованием [7].
Исследования показали, что рост ДГПЖ начинается в периуретральной и транзиторной зонах ПЖ, где образуются первичные узелки гиперплазии. Это может быть связано с тем, что периферическая зона ПЖ развивается и регулируется под контролем андрогенов, тогда как центральная зона более чувствительна к влиянию эстрогенов. Пролиферация железистого эпителия вторична и индуцируется предшествующими стромальными изменениями.
Все клеточные элементы нормальной ПЖ могут принимать участие в развитии узловой гиперплазии. В зависимости от преобладающей тканевой композиции доброкачественную гиперплазию подразделяют на железистую, стромальную и смешанную. Нередко узлы различных гистологических типов сосуществуют в одной ПЖ [7].
Важно отметить, что одного увеличения предстательной железы часто недостаточно для возникновения клинически значимой обструкции мочевых путей. Чтобы бессимптомная ДГПЖ переросла в клинически манифестную, необходимо участие дополнительных факторов: воспалительного процесса, нарушения кровообращения (вплоть до инфаркта) и конгестии.
Одно из центральных положений патогенеза ДГПЖ касается роли 5α-редуктазы (5α-R) и дигидротестостерона (ДГТ). Основанием для разработки этой концепции стало наблюдение случаев псевдогермафродитизма, обусловленного врожденным отсутствием фермента 5α-R. На фоне нормальных показателей тестостерона сыворотки крови у этих мужчин было отмечено значительное снижение уровня ДГТ, сопровождавшееся недоразвитием или практическим отсутствием ПЖ. При ДГПЖ отмечают повышение активности 5α-R и нарушение гормонального равновесия, связанного с ДГТ: внутритканевая концентрация последнего в 5 раз превышает уровень в нормальной ткани ПЖ, причем в транзиторной зоне его содержание в 2 - 3 раза выше, чем в других областях органа [7].
Однако, одни андрогены не вызывают избыточного роста ПЖ. Возникновение ДГПЖ происходит под действием андрогенов только в присутствии эстрогенов. Их биологическая роль в мужском организме заключается в стимулирующем влиянии на интерстициальные клетки половых желез, гладкие мышцы, соединительную ткань и эпителий, что имеет значение для развития ДГПЖ. Важную роль в регуляции ПЖ играют другие гормональные факторы: в ней обнаружены рецепторы к прогестерону, глюкокортикоидам, гормону роста, инсулину.
В нормальной ПЖ процессы пролиферации и гибели клеток (апоптоз) находятся в динамическом равновесии, которое обеспечивается балансом влияния стимулирующих и ингибирующих факторов. Подчеркивают значение стромы и стромально-эпителиальных взаимоотношений для индукции простатического роста при ДГПЖ. Взаимное влияние стромы и эпителия друг на друга, существовавшее в период эмбрионального развития ПЖ, и в дальнейшем продолжает оказывать воздействие как на процесс регуляции нормального роста железы, так и на возникновение в ней патологических процессов. Развитие, дифференциация, пролиферация и поддержание жизнеспособности простатических клеток регулируются тонкими взаимодействиями стимулирующих и ингибирующих факторов роста. Множество подобных факторов (пептидов и протеинов) было выделено из ПЖ и к большинству из них идентифицированы специфические рецепторы. Факторы роста синтезируются в клетках и могут действовать на рецепторы внутри собственной клетки аутокринным, рецепторы соседних клеток паракринным или на рецепторы отдаленных клеток эндокринным способом. Клеточный рост стимулируют: эпителиальный фактор роста (EGF), трансформирующий фактор роста альфа (TGF-α) и основной фактор роста фибробластов (bFGF). Их эффект уравновешивается ингибирующим влиянием трансформирующего фактора роста бета (TGF-β). Это состояние поддерживается необходимым уровнем андрогенных стероидов. В ситуации поломки гормональной регуляции органа наблюдается гиперэкcпрессия факторов стимуляции роста на фоне снижения экспрессии или уменьшения способности простатических клеток к реакции на ингибирующие факторы. Сбой в системе регуляции нормального роста ведет к чрезмерному увеличению ПЖ, то есть к развитию и прогрессированию ДГПЖ [7].
Возникновение и развитие обструкции при ДГПЖ определяется двумя составляющими: статической - в результате механического сдавления уретры гиперплазированной тканью ПЖ и динамической - обусловленной гиперактивностью a1- адренорецепторов (a1-AR) мочевого пузыря, его шейки, простатического отдела уретры и ПЖ. Именно эти два механизма и лежат в основе ИВО у больных ДГПЖ.
Прогрессирование ДГПЖ может вызвать драматические изменения во всех отделах мочевого тракта. Со стороны мочеиспускательного канала они проявляются сдавлением, деформацией и удлинением его простатической части. Шейка мочевого пузыря приподнимается и деформируется, просвет ее становится щелевидным. Мочевой пузырь также претерпевает глубокие изменения. Его реакция на нарастание ИВО проходит три стадии: раздражение, компенсация и декомпенсация. На возникновение обструкции мочевой пузырь отвечает усилением сокращений детрузора, что позволяет временно сохранить функциональный баланс и обеспечить полную эвакуацию мочи. Прогрессирование обструкции приводит к компенсаторной гипертрофии стенки мочевого пузыря, при этом она приобретает трабекулярный вид за счет утолщения и выбухания мышечных пучков. Появляется остаточная моча. В дальнейшем происходит разобщение гипертрофированных мышечных элементов с формированием так называемых ложных дивертикулов, стенки которых постепенно истончаются от повышенного внутрипузырного давления. Такие дивертикулы часто бывают множественными, а иногда достигают значительных размеров. В результате длительной обструкции развивается хроническая задержка мочи (вплоть до парадоксальной ишурии), возникают необратимые морфологические изменения стенки мочевого пузыря, которые не устраняются даже после оперативного лечения [3].
Выраженная ИВО приводит к повышению давления в мочевом пузыре, нарушению оттока мочи из верхних мочевых путей, возникновению пузырно-мочеточниковых, почечных рефлюксов, пиелонефрита и, как результат обструктивной уропатии – к хронической почечной недостаточности (ХПН). Своевременное устранение обструкции и восстановление нормального пассажа мочи благоприятствуют нормализации функции почек у большинства больных ДГПЖ.
Инфекция мочевых путей значительно осложняет течение заболевания. Пиелонефрит и почечная недостаточность составляют до 40% причин смерти больных ДГПЖ. Инфекция попадает в почку восходящим путем из мочевого пузыря, хроническое воспаление которого наблюдают примерно у одной трети больных ДГПЖ [7].
Большое значение в формировании клинической картины ДГПЖ играет сопутствующее хроническое воспаление в ПЖ, частота которого составляет 70%. Предпосылками этого являются: венозный стаз, ишемия, компрессия выводных протоков ацинусов гиперплазированной тканью, конгестия. Сопутствующий хронический простатит клинически может проявляться дизурией, что требует дифференциальной диагностики с нарушениями мочеиспускания, обусловленными собственно ДГПЖ. Кроме того, его наличие ведет к росту числа ранних и поздних послеоперационных осложнений, в связи с чем, необходимо целенаправленное выявление и лечение хронического простатита на этапе предоперационной подготовки.
Еще одно осложнение ДГПЖ - макрогематурия. Ее источником становятся расширенные варикозно измененные вены шейки мочевого пузыря. Камни мочевого пузыря при ДГПЖ образуются вторично вследствие нарушения опорожнения мочевого пузыря. Они могут быть единичными или множественными и обычно имеют правильную округлую форму.
Частым осложнением ДГПЖ является острая полная задержка мочеиспускания (ОЗМ), которая может возникнуть при любой стадии заболевания. В одних случаях - это кульминация обструктивного процесса в сочетании с декомпенсацией сократительной способности детрузора, в других - ОЗМ развивается внезапно на фоне умеренно выраженных симптомов нарушенного мочеиспускания, а иногда - становится первым клиническим проявлением ДГПЖ. Провоцирующими факторами ОЗМ могут быть: нарушение диеты, прием алкоголя или продуктов с большим количеством пряностей, переохлаждение, запор, несвоевременное опорожнение мочевого пузыря, стрессовые состояния, прием некоторых лекарств (антихолинергические препараты, антидепрессанты, диуретики, антагонисты ионов кальция и др.) и инфаркт ПЖ. В начальной стадии ОЗМ внутрипузырное давление повышается за счет усиления сократительной активности детрузора. Последующая декомпенсация делает разрешение ОЗМ маловероятной [7].
Эпидемиология
Эпидемиология заболевания или состояния (группы заболеваний или состояний)
Несмотря на большое число проведенных исследований, истинную распространенность ДГПЖ определить трудно из-за неточности клинического определения заболевания. ДГПЖ – состояние, неразрывно связанное со старением, оно часто встречается у пожилых мужчин и может проявляться в возрасте уже после 40 лет [8]. В связи с отсутствием единых критериев ДГПЖ, применявшихся в эпидемиологических исследованиях, данные о распространенности заболевания различаются. В последние годы все большую популярность получает термин СНМП, объединяющие разнообразные расстройства мочеиспускания, возникающие вследствие целого ряда причин, в том числе и ДГПЖ. Распространенность СНМП у мужчин составляет, в среднем, 62,5%. У большинства пожилых мужчин выявляют не менее одного СНМП. У мужчин симптомы фазы накопления встречаются, в среднем, у 51,3%, симптомы фазы опорожнения – у 25,7%, а постмиктурические – у 16,9% [13]. Необходимо иметь в виду, что СНМП – неспецифичны для ДГПЖ и не всегда вызваны заболеваниями ПЖ. Различные типы дисфункции мочевого пузыря и другие структурные или функциональные изменения мочевыводящих путей и окружающих тканей могут проявляться СНМП [14]. Воспаление также может сопровождаться СНМП [15]. Кроме того, многие неурологические состояния способны внести вклад в развитие СНМП, особенно ноктурии. Корреляция между выраженностью симптомов по шкале IPSS, показателями урофлоуметрии и объемом остаточной мочи слабая [16]. Важно также иметь в виду, что зависимость между симптомами, размером ПЖ и скоростью мочеиспускания крайне низка [16].
Наиболее точное представление дают патоморфологические исследования. При аутопсиях у мужчин моложе 40 лет ДГПЖ встречается крайне редко, достигая 88% - после 80 лет [8]. Пальпируемое увеличение ПЖ выявляют у 20% мужчин 60-70 лет и у 43% в возрасте 80-90 лет [7,8]. Согласно результатам популяционного исследования, умеренные и выраженные симптомы нарушения функции нижних мочевых путей (СНМП) наблюдали у 13% мужчин в возрасте 40-49 лет и у 28% - после 70 лет [8]. Другие исследования демонстрируют похожие результаты. Наличие СНМП и увеличения ПЖ, определенное ультразвуковым методом, выявили у 14% мужчин 40-49 лет и у 43% - 60-69 лет [9]. При профилактических обследованиях мужчин старше 50 лет ДГПЖ выявляют у 10-15%, а при ультразвуковом сканировании - у 30-40% в той же возрастной группе [10].
Считают, что ДГПЖ у чернокожих мужчин наблюдают несколько чаще, чем у белых. Более низкий уровень распространённости ДГПЖ у жителей восточных стран, в первую очередь Японии и Китая, связывают с генетическими факторами, а также особенностями местного пищевого рациона, содержащего большое количество фитостеролов [7,9]
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания или состояния (группы заболеваний или состояний)
ДГПЖ - медленно прогрессирующее заболевание, клиническая картина которого характеризуется «волнообразным» течением и может сопровождаться периодами симптоматического ухудшения, стабилизации или улучшения. Индивидуальные особенности клинической картины зависят от изменения размеров и конфигурации узлов гиперплазии, характера дисфункции мочевого пузыря, степени ИВО, присоединения вторичных застойных явлений, инфекции и развития осложнений [7].
Симптомы со стороны нижних мочевых путей (СНМП) ранее обозначали как симптомы ДГПЖ (аденомы предстательной железы) или «простатизм». Доказано, что их возникновение связано не только и не столько с заболеванием ПЖ, сколько с изменениями функции мочевого пузыря. Эти симптомы примерно с одинаковой частотой встречаются у пожилых мужчин и женщин. СНМП подразделяются на симптомы фаз накопления и опорожнения мочевого пузыря [2,4].
Симптомы фазы накопления ранее называли ирритативными. Они возникают в фазе накопления (хранения) мочи. К ним относят: частое мочеиспускание малыми порциями, ночная поллакиурия, императивность позывов (ургентность), чувство неполного опорожнения мочевого пузыря и неудержание мочи. Подобные симптомы часто встречаются у пожилых мужчин и женщин. Помимо ДГПЖ, они могут сопутствовать ряду других патологических процессов: хроническому простатиту и раку ПЖ, воспалительным заболеваниям и новообразованиям мочевого пузыря, инфекции органов мочевой системы. Однако наиболее часто эти симптомы являются проявлением гиперактивности мочевого пузыря - ГАМП, которая может развиться вторично на фоне инфравезикальной обструкции (ИВО), но в ряде случаев может быть обусловлена другими причинами: «старением» мочевого пузыря, неврологическим статусом, сопутствующими заболеваниями [2,4]. Распространенность ГАМП у мужчин старше 40 лет, в среднем, составляет 15,6% и увеличивается с возрастом. Это состояние примерно одинаково часто встречается как у пожилых мужчин, так и у женщин [13, 19]. Ноктурию регистрируют, в среднем, у 48,6% мужчин, а ургентность – у 10,8% [19]. Ноктурию два и более раз, которая начинает вызывать беспокойство, наблюдают у 30% мужчин 50-54 лет и у 60% 70-78 лет [20]. Показано, что значительная дизурия, проявляющаяся мочеиспусканием малыми объемами в дневное и ночное время, достоверно коррелирует с выраженностью симптомов по шкале IPSS и показателем качества жизни [21].
Симптомы фазы опорожнения связаны с актом мочеиспускания. Ранее их обозначали как обструктивные. Это затрудненное и/или прерывистое мочеиспускание, слабая струя мочи, необходимость натуживаться при мочеиспускании, отделение мочи по каплям и парадоксальная ишурия. Установлено, что такие симптомы могут быть обусловлены не только ИВО, но и снижением сократительной способности мышцы мочевого пузыря [2,4].
Наличие морфологических признаков ДГПЖ, равно как и ее увеличение, определяемое при пальпации или УЗИ, далеко не всегда соотносится со степенью клинических проявлений заболевания и ИВО. Только у 50% мужчин с наличием морфологических признаков ДГПЖ определяют пальпируемое увеличение предстательной железы и в дальнейшем только у половины из них наблюдают клинические проявления заболевания, требующие лечения. При этом величина ПЖ может не соответствовать степени нарушения акта мочеиспускания и выраженности клинических симптомов [7].
Диагностика
Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
Диагностика ДГПЖ основывается на жалобах, анамнезе, данных физического обследования, лабораторных и инструментальных методов исследования. Применение методов обследования необходимо для диагностики, наблюдения, прогноза прогрессирования заболевания, планирования лечения и прогнозирования его эффективности. Клиническое обследование пациентов позволяет решить следующие задачи:
-
провести дифференциальную диагностику заболевания и подтвердить диагноз ДГПЖ;
-
определить клинический профиль пациента (включая выраженность СНМП, нарушений мочеиспускания, наличие осложнений, оценку риска прогрессирования заболевания);
-
определить оптимальную тактику лечения.
Критерии установления диагноза ДГПЖ
Основные критерии установления диагноза ДГПЖ [4,5,7]:
-
патоморфологический - гистологическое подтверждение наличия ДГПЖ;
-
клинический - доброкачественное увеличение объема предстательной железы более 25 см3.
Дополнительные клинические критерии:
-
наличие СНМП (разной степени выраженности);
-
наличие ИВО (разной степени выраженности);
-
возраст старше 40 лет.
Комментарии: Средний вес предстательной железы при аутопсиях мужчин до 40 лет составил 20 + 6 грамм [6]. Поэтому, с учетом плотности ткани предстательной железы (~ 1 г/мл1), ее объем, не превышающий 20-25 см³, считают нормальным [12].
1 В описываемом исследовании объем ПЖ измеряли в миллилитрах (мл)
1. Жалобы и анамнез
В клинической картине ДГПЖ различают симптомы, связанные с патофизиологическими изменениями в нижних мочевыводящих путях, симптомы, обусловленные вторичными изменениями в почках и верхних мочевых путях, а также наличием осложнений заболевания. Наиболее часто пациенты предъявляют жалобы на нарушение мочеиспускания. Дисфункция мочевого пузыря и сужение мочеиспускательного канала - основной фактор, определяющий клинические проявления заболевания. Она может проявляться ИВО, гиперактивностью или гипотонией [2,4,7].
При анализе жалоб больного, в зависимости от фазы мочеиспускания, можно выделить группы симптомов фазы накопления, фазы опорожнения и постмиктурические. Типичные симптомы фазы опорожнения: уменьшение силы струи мочи, затрудненное мочеиспускание, затруднение начала мочеиспускания; необходимость напрягать брюшную стенку при мочеиспускании, увеличение времени мочеиспускания, прерывистость мочеиспускания, отделение мочи «по каплям», «парадоксальная ишурия». Типичные симптомы фазы накопления: учащенное мочеиспускание малыми порциями, повелительные позывы к мочеиспусканию (ургентность), императивное недержание мочи, ночная поллакиурия (ноктурия).
Постмиктурические симптомы: подкапывание мочи в конце или после мочеиспускания, чувство неполного опорожнения мочевого пузыря.
-
Рекомендуется всем мужчинам с симптомами нижних мочевых путей для оценки характера и выраженности основных СНМП использовать заполняемую самостоятельно шкалу IPSS (Приложение Г1) [18].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 3)
Комментарии: Международная шкала простатических симптомов IPSS состоит из восьми вопросов, включающих семь вопросов по симптомам и один по качеству жизни - QoL. Выраженность симптомов градируют по степени нарушений, как: отсутствие (0 баллов), легкая степень (1–7 баллов), умеренная степень (8–19 баллов) и тяжелая степень (20–35 баллов). С помощью шкалы IPSS можно провести количественную оценку СНМП, определить их преобладающий тип, оценить качество жизни пациента. Шкала обладает высокой чувствительностью (79%) и специфичностью (83%) [17]. В то же время шкала IPSS не позволяет верифицировать пациентов с ИВО [27]. Ограничения шкалы IPSS также связаны с отсутствием оценки беспокойства по каждому из симптомов, а также недержания мочи и постмиктурических симптомов [4,5].
-
Пациентам с учащенным дневным и/или ночным мочеиспусканием рекомендуется заполнение «Дневника мочеиспусканий» (Приложение А3) [21].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: пациент заполняет дневник в течение не менее 3х суток и включает в него информацию о времени каждого мочеиспускания, объеме выделенной мочи, объеме и характеристике потребляемой жидкости, наличии ургентных позывов к мочеиспусканию, эпизодов недержания мочи и необходимости прерывать сон для опорожнения мочевого пузыря [21,22]. Параметры, которые позволяет оценить дневник мочеиспусканий, включают частоту мочеиспускания, общий объем диуреза, объем каждой порции мочеиспускания, а также соотношение долей дневного и ночного диуреза. Объем суточного диуреза может значительно варьировать. Влияние обстоятельств и индивидуальные вариации обусловливают различия в параметрах дневника мочеиспускания. Дневник мочеиспусканий особенно важен при ноктурии и позволяет дифференцировать состояние пациента. Он прост в заполнении, не требует материальных затрат и дополняет клиническую картину, позволяя объективизировать жалобы больного, например, отличить ноктурию от ночной полиурии [23].
Шкала IPSS и дневники мочеиспускания позволяют оценить функцию мочеиспускания и снижают субъективность при опросе [18].
-
При сборе анамнеза у пациентов с СНМП рекомендуется выявлять сопутствующие заболевания, в том числе системные и неврологические; необходимо получить информацию о принимаемых пациентом лекарственных препаратах, перенесенных ранее хирургических операциях, факторах, связанных с образом жизни, вредных привычках, эмоциональном и психическом состоянии [2,4,5,7].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Комментарии: цель сбора анамнеза – выявить возможные причины СНМП и клинически значимые сопутствующие заболевания, в том числе системные и неврологические. Кроме того, необходимо получить информацию о принимаемых пациентом лекарственных препаратах, перенесенных ранее хирургических операциях, факторах, связанных с образом жизни, вредных привычках, эмоциональном и психическом состоянии. Важно отметить имевшие место эпизоды острой задержки мочеиспускания и гематурии. Необходимо выяснить, какое лечение проводилось или проводится в настоящее время по поводу СНМП / ДГПЖ. Уточняют характер сопутствующих заболеваний. При этом особое внимание уделяют состояниям, способным привести к нарушению мочеиспускания (рассеянный склероз, паркинсонизм, нарушения мозгового кровообращения, инсульт, заболевания спинного мозга, заболевания и травмы позвоночника, сахарный диабет, алкоголизм и т.п.). Кроме того, оценивают общее состояние здоровья пациента и степень его готовности к возможным оперативным вмешательствам [7].
2. Физикальное обследование
-
Рекомендуется включать физикальное обследование в рутинное обследование пациентов с СНМП и подозрением на ДГПЖ [7].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Комментарии: При физикальном обследовании больного СНМП / ДГПЖ следует осмотреть и пропальпировать надлобковую область для исключения переполнения мочевого пузыря, наружные половые органы, дать приблизительную оценку двигательным функциям и чувствительности кожи нижних конечностей с целью выявления признаков сопутствующих нейрогенных расстройств [7]. Необходимо исключать выделения из уретры, фимоз, меатостеноз и рак полового члена [2,4,5,7].
-
Рекомендуется всем мужчинам с СНМП при подозрении на ДГПЖ выполнять трансректальное пальцевое исследование (ПРИ) [24].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: Пальцевое ректальное исследование (ПРИ) дает возможность определить размеры, консистенцию и конфигурацию ПЖ, отметить ее болезненность (при наличии сопутствующего хронического простатита), изменения семенных пузырьков и выявить признаки рака предстательной железы (РПЖ). В одном исследовании авторы пришли к выводу, что ПРИ дает возможность дифференцировать больных с объемом ПЖ> или < 50 см куб [24]. Во время ПРИ необходимо оценить тонус сфинктера прямой кишки и бульбо-кавернозный рефлекс, которые могут указать на наличие нейрогенных расстройств функции тазовых органов [2,4,7]. ПРИ относят к обязательным методам обследования мужчин с ДГПЖ и СНМП [2,4,].
ПРИ способствует диагностике РПЖ, описаны способы контроля качества исследования [25]. Большинство случаев РПЖ расположены в периферической зоне ПЖ и могут быть обнаружены методом ПРИ, когда объем опухоли ≥ 0,2 мл. В 18% случаев РПЖ удается выявить только в ходе ПРИ, независимо от уровня ПСА [43]. Однако показано, что у мужчин, у которых во время ПРИ был заподозрен рак, он подтверждался только в одном из трех случаев [25].
3. Лабораторные диагностические исследования
-
Рекомендуется всем мужчинам в возрасте старше 50 лет (а в случае семейного анамнеза РПЖ – старше 45 лет), исследование уровня простатоспецифического антигена общего в крови для исключения РПЖ [25].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Комментарии: Условной границей нормы ПСА по-прежнему считают 4 нг/мл, хотя многие эксперты выступают за ее снижение. Вероятность наличия непальпируемого РПЖ, в том числе с показателем Gleason > 7, составляет: при ПСА 2,1- 3,0 нг/мл – 23,9% и 4,6%, а при ПСА 3,1-4,0 нг/мл – 26,9% и 6,7%, соответственно [26].
Уровень ПСА также зависит от возраста пациента и объема ПЖ. Кроме того, используют расчетные показатели плотности и скорости нарастания ПСА, времени его удвоения, а также соотношение свободного к общему ПСА. Определение последнего соотношения не стоит использовать при ПСА> 10 нг/мл [27]. Пальцевое ректальное исследование выполняется любому урологическому пациенту при обследовании предстательной железы независимо от уровня ПСА. Наличие подозрительных изменений при пальцевом исследовании у пациентов с уровнем ПСА ≤ 2 нг/мл имеет положительное прогностическое значение в 5-30% [28]. ПСА является лучшим предиктором РПЖ, по сравнению с ПРИ или трансректальным ультразвуковым исследованием [27]. ПСА – орган-специфический, но не опухоль-специфический маркер, поэтому, он может быть повышен при ДГПЖ, простатите и других незлокачественных состояниях [29]. При повышении ПСА и/или наличии пальпаторных признаков РПЖ дальнейшее обследование необходимо проводить согласно рекомендациям, посвященным РПЖ. Обобщенный анализ плацебо-контролируемых исследований ДГПЖ продемонстрировал, что уровень ПСА коррелирует с объемом ПЖ [30]. Показано значение ПСА как достоверного предиктора клинической прогрессии ДГПЖ, риска развития ОЗМ и необходимости в оперативном лечении [31,32].
-
Рекомендуется выполнять общий (клинический) анализ мочи при первичном обследовании пациентов с СНМП / ДГПЖ для выявления урологических инфекций и/или злокачественных новообразований мочевыводящих путей [33].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Комментарии: Общий (клинический) анализ мочи (с микроскопией осадка ( микроскопическое исследование осадка мочи) или с использованием тест-полосок) позволяет определить инфекцию мочевых путей, протеинурию, гематурию или глюкозурию, которые требуют дополнительного обследования с учетом рекомендаций по раку мочевыводящих путей и урологическим инфекциям [2,4]. В большинстве руководств рекомендуют включать общий анализ мочи в программу первичной диагностики СНМП [2,4,5,33].
-
Рекомендуется всем пациентам с СНМП исследование уровня креатинина в крови для уточнения суммарного функционального состояния почек и исключения почечной недостаточности [33].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 5)
Комментарии: уровень креатинина определяют для уточнения суммарного функционального состояния почек и исключения почечной недостаточности. В одном исследовании почечная недостаточность была выявлена у 11% больных СНМП / ДГПЖ [33]. В крупном эпидемиологическом исследовании наблюдали корреляцию между признаками и симптомами ИВО и хронической болезнью почек [35]. В другой работе продемонстрировали, что максимальная скорость мочеиспускания (Qmax) коррелирует со скоростью клубочковой фильтрации у мужчин среднего возраста с СНМП умеренной и тяжелой степени [36]. Гидронефроз, почечная недостаточность или задержка мочи чаще встречаются у пациентов с признаками и симптомами ИВО [34]. Несмотря на то, что ИВО может частично вносить вклад в эти осложнения, не получено убедительных данных о том, что обструкция является первичной причиной. Наиболее вероятными основаниями для увеличения уровня креатинина у этих пациентов могут быть сахарный диабет и артериальная гипертензия. Так, у пациентов с СНМП снижение Qmax и наличие в анамнезе артериальной гипертензии и/или сахарного диабета было связано с хронической болезнью почек [37]. Опубликованы результаты исследования, согласно которым симптомы фазы опорожнения ненейрогенной этиологии не являются фактором риска повышенного уровня креатинина, а показатели шкал симптомов и качества жизни не коррелируют с уровнем креатинина крови [38]. Тем не менее, у пациентов с почечной недостаточностью повышен риск развития послеоперационных осложнений, что делает включение определения креатинина крови в программу обследования пациентов с СНМП / ДГПЖ оправданной [39].
4. Инструментальные диагностические исследования
Инструментальные методы обследования включают методы визуализации, функциональной и эндоскопической диагностики.
-
Рекомендуется всем пациентам при обследовании по поводу СНМП / ДГПЖ выполнять ультразвуковое исследование предстательной железы, трансабдоминальное и ультразвуковое исследование мочевого пузыря для оценки состояния тканей исследуемых органов, выявления злокачественных новообразований и других сопутствующих заболеваний, выбора метода лечения [40].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: В ходе исследования оценивают размеры (объем), конфигурацию, эхографические тканевые характеристики ПЖ, внутриорганные образования (узловые структуры, кисты, камни) и включения. Обращают внимание на наличие средней доли и внутрипузырной протрузии ПЖ. Некоторые специалисты раздельно рассчитывают объем ПЖ и объем узлов гиперплазии. Ультразвуковое исследование позволяет заподозрить наличие РПЖ и хронического простатита. Регистрируют изменения со стороны стенки мочевого пузыря, ее трабекулярность, наличие дивертикулов или псевдодивертикулов. Метод дает возможность выявить камни мочевого пузыря и сопутствующие новообразования мочевого пузыря [7]. Корреляция между величиной IPSS и объемом ПЖ - отсутствует [16]. Оценка размера ПЖ важна для выбора метода хирургического лечения, например, открытой аденомэктомии, энуклеации, трансуретральной резекции или малоинвазивных методов. Размер ПЖ также важен перед назначением ингибиторов 5-АР. Размер ПЖ позволяет прогнозировать прогрессирование симптомов и риск осложнений [40].
-
Рекомендуется при обследовании пациентов с СНМП / ДГПЖ для уточнения состояния ПЖ выполнять ТРУЗИ по показаниям: при подозрении на РПЖ; перед планируемым оперативным лечением; при наличии грубых изменений ПЖ, выявленных при ультразвуковом исследовании предстательной железы, трансабдоминальном [40].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: ТРУЗИ дает возможность детально оценить состояние и направление роста ПЖ, произвести точные измерения ее размеров и объема (в том числе по зонам), отдельно рассчитать объем узлов гиперплазии, выявить ультразвуковые признаки РПЖ, хронического простатита, склероза ПЖ. ТРУЗИ превосходит трансабдоминальное УЗИ в измерении объема ПЖ. Результаты исследования могут быть использованы при планировании тактики консервативного или оперативного лечения. Выявление увеличения средней доли ПЖ имеет принципиальное значение, так как быстрое прогрессирование ИВО у этих больных делает применение консервативных методов лечения малоперспективным [2,4,7].
-
Рекомендуется всем пациентам с СНМП ультразвуковое исследование мочевого пузыря с определением объема остаточной мочи для оценки эвакуаторной функции мочевого пузыря и исключения хронической задержки мочи [41].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Объем остаточной мочи (ООМ) можно установить по данным трансабдоминального УЗИ или катетеризации. Наличие остаточной мочи не всегда связано с ИВО, поскольку повышенный ООМ может быть следствием, как обструкции, так и плохой сократимости детрузора (гипоактивность детрузора) [42,43]. При объеме 50 мл положительная и отрицательная прогностическая ценность ООМ в определении ИВО составляет 63% и 52% соответственно [44]. Большой ООМ не считается противопоказанием к динамическому наблюдению или медикаментозной терапии, хотя он может отражать дисфункцию мочевого пузыря и прогнозировать плохой ответ на лечение. В ряде исследований большой исходный ООМ коррелировал с повышенным риском ухудшения симптоматики [31]. Оценка изменения ООМ позволяет выявить пациентов с риском ОЗМ [31]. Это особенно важно при лечении больных, получающих М- холиноблокаторы. Напротив, исходный ООМ обладает низкой прогностической ценностью в определении риска инвазивного лечения у пациентов, получающих α1- адреноблокаторы [45]. Однако, из-за большой вариабельности результатов повторных исследований, порог ООМ для принятия решения о том или ином виде лечения еще не установлен [4,5].
-
Рекомендуется выполнять трансабдоминальное ультразвуковое исследование почек при первичном обследовании пациентов по поводу СНМП / ДГПЖ при наличии большого объема остаточной мочи, гематурии или мочекаменной болезни [2, 4, 5, 41].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Комментарии: Исследование позволяет визуализировать почки и верхние мочевые пути, определить размеры почек, состояние их паренхимы, наличие в почках патологических изменений (камни, опухоли и др.), выявить расширение чашечно- лоханочной системы. В международных рекомендация предписано выполнять ультразвуковое исследование почек по показаниям: при большом объеме остаточной мочи, гематурии или мочекаменной болезни [2, 4, 5]. Это связано с тем, что у мужчин с СНМП риск злокачественных образований верхних мочевыводящих путей или других изменений не превышает показатели в общей популяции [4, 5]. Ряд аргументов высказывается в пользу проведение УЗИ вместо экскреторной урографии. УЗИ дает более качественное описание образований почки, возможность исследования печени и забрюшинного пространства и одновременную оценку мочевого пузыря, ООМ и ПЖ, наряду с более низкой стоимостью, частотой осложнений и отсутствием лучевого воздействия [40]. Учитывая современное состояние отечественного здравоохранения и большое число недостаточно обследованных пациентов пожилого возраста [46], решено включить в программу первичного обследования больных с СНМП / ДГПЖ выполнение ультразвукового исследования почек и верхних мочевых путей.
-
Рекомендуется при обследовании выполнять измерение скорости потока мочи (урофлоуметрию) всем пациентам с СНМП / ДГПЖ для оценки характеристик мочеиспускания [49].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Определение скорости мочеиспускания – это широко распространенный базовый неинвазивный и недорогой уродинамический метод, позволяющий объективно оценить характеристики мочеиспускания. Метод основан на графической регистрации изменений объемной скорости мочеиспускания. Наиболее часто для оценки данных УФМ используют показатели максимальной скорости потока мочи (Qmax), средней скорости потока (Qave), выделенного объема мочи (Vcomp) и тип урофлоуметрической кривой (нормальный, обструктивный, необструктивный, неоднозначный). Показатели УФМ зависят от объема мочеиспускания, возраста больного, условий проведения исследования и могут варьировать. Для получения более достоверных данных, УФМ рекомендуют проводить не менее двух раз, в условиях функционального наполнения мочевого пузыря (150-350 мл), при возникновении естественного позыва к мочеиспусканию [47,48]. Значения Qmax превышающие 15 мл/сек для пациентов с ДГПЖ считают нормальными. Уменьшение Qmax до 10-15 мл/сек расценивают, как умеренное нарушение, а ниже 10 мл/сек - как значительное. В то же время, только по результатам УФМ невозможно достоверно судить о наличии или отсутствии ИВО. Особенно это касается группы пациентов с Qmax 10-15 мл/сек, где число больных с ИВО и без такового оказалось примерно поровну. Низкая Qmax может быть следствием ИВО, гипоактивности детрузора или недостаточного наполнения мочевого пузыря [49]. Диагностическая точность УФМ в выявлении ИВО значительно варьирует и в большой степени зависит от выбранных пороговых показателей. При пороге Qmax 10 мл/с специфичность метода в отношении ИВО составляет 70%, положительная прогностическая ценность – 70%, а чувствительность – 47%. Специфичность при пороговом значении Qmax 15 мл/с составляет 38%, положительная прогностическая ценность – 67%, а чувствительность – 82% [50]. Даже если Qmax составляет более 15 мл/с, нельзя полностью исключить ИВО, учитывая возможные физиологические компенсаторные процессы. В связи с этим ценность УФМ как диагностического метода ограничена, поскольку она не позволяет выявить причину снижения Qmax. УФМ следует проводить до назначения медикаментозного или хирургического лечения и в последующем использовать для оценки его эффективности [2,4,5]. Целесообразно после урофлоуметрии проводить определение объема остаточной мочи ультразвуковым методом [2,4,5].
-
Рекомендуется выполнение КУДИ пациентам с СНМП и увеличением ПЖ по следующим показаниям: возраст пациента моложе 50 лет; объем мочеиспускания при УФМ менее 150 мл; объем остаточной мочи 300 мл и более; Qmax - 15 мл/с и более при жалобах на наличие СНМП; подозрение на нейрогенную дисфункцию мочевого пузыря и/или наличие нейропатии; сохранение СНМП после оперативного лечения ДГПЖ; отсутствие эффекта от консервативной терапии [2,4,51].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: При СНМП / ДГПЖ у мужчин наиболее широко применяемые методы – это цистометрия наполнения и исследование «давление/поток». Основные задачи КУДИ включают изучение функциональных механизмов СНМП и выявление возможных факторов риска неблагоприятных исходов лечения (для принятия информированного решения). При обследовании пациентов с СНМП возможно выявление следующих основных типов уродинамических нарушений со стороны нижних мочевых путей: механическая ИВО (обусловленная ростом ДГПЖ); динамическая функциональная обструкция (обусловленная спазмом гладкомышечных элементов шейки мочевого пузыря, ПЖ и простатического отдела уретры); снижение сократительной способности детрузора; гиперактивность детрузора; нейрогенная детрузорная гиперактивность [2,4,7]. Исследование отношения давление/поток является единственным способом, позволяющим отделить мужчин с низкой максимальной скоростью потока мочи, обусловленной нарушением функции детрузора, от пациентов с истинной ИВО [2,4,6].
Показания к КУДИ: возраст пациента моложе 50 лет; объем мочеиспускания при УФМ менее 150 мл; объем остаточной мочи 300 мл и более; Qmax - 15 мл/с и более при жалобах на наличие СНМП; подозрение на нейрогенную дисфункцию мочевого пузыря и/или наличие нейропатии; сохранение СНМП после оперативного лечения ДГПЖ; отсутствие эффекта консервативной терапии [2,4]. Выполнение КУДИ целесообразно при планировании оперативного лечения мужчинам с наличием в анамнезе клинической или подозрением на субклиническую патологию центральной и периферической нервной системы (диабетическая полинейропатия, нарушение мозгового или спинального кровообращения, болезнь Паркинсона, рассеянный склероз, изменения со стороны межпозвонковых дисков в пояснично-крестцовом отделе и т.п.). КУДИ позволяет дифференцировать причины расстройства мочеиспускания - ИВО, нарушение сократительной способности мочевого пузыря и сложные нейрогенные расстройства мочеиспускания, такие, как гиперактивность детрузора, нарушение чувствительности мочевого пузыря, гипоактивность детрузора, детрузорно-сфинктерная диссинергия, и т.д. Исследование «давление/поток» дает возможность диагностировать ИВО, которая характеризуется повышением давления детрузора и снижением скорости потока мочи при мочеиспускании. ИВО при доброкачественной простатической обструкции необходимо дифференцировать от гипоактивности детрузора, которая проявляется снижением давления детрузора при мочеиспускании в сочетании со снижением скорости мочеиспускания [8]. Описана корреляция между ИВО и гиперактивностью детрузора [51]. У мужчин с СНМП, связанными с доброкачественным увеличением ПЖ, гиперактивность детрузора наблюдают в 61% случаев. Показатель независимо коррелирует со степенью ИВО и возрастом [51]. Распространенность гипоактивности детрузора у мужчин с СНМП составляет примерно 11 – 40% [52]. Считают, что сократимость детрузора при длительном течении ИВО достоверно не снижается, а хирургическое устранение ИВО не улучшает сократимость [53]. В литературе нет опубликованных рандомизированных контролируемых исследований описывающих мужчин с СНМП и возможной ИВО, в которых бы сравнивали стандартные методы исследования (УФМ и определение ООМ) с исследованием «давление/поток» [4,5]. Проведение КУДИ до операции влияет на тактику лечения, позволяя снизить число хирургических вмешательств, но не уменьшает числа мужчин с сохраняющимися после операции СНМП [54]. Особое значение уродинамические методы играют при обследовании пациентов, имеющих в анамнезе клиническую или субклиническую патологию ЦНС в сочетании с увеличением ПЖ. Детальное уродинамическое исследование у данной категории больных может помочь определить вклад имеющихся нейрогенных расстройств в симптоматику ДГПЖ [2,4]. Тем не менее, сегодня не сформированы общепризнанные показания к КУДИ у пациентов с СНМП / ДГПЖ. В связи с инвазивным характером уродинамического исследования его, обычно, не проводят при первичном обследовании, а выполняют при необходимости изменения тактики лечения вследствие его недостаточной эффективности. Предлагают разные подходы к назначению исследования «давление/поток» мужчинам в возрасте > 80 и < 50 лет, что отражает отсутствие убедительных данных клинических исследований и согласованной позиции экспертов. Кроме того, не достигнуто консенсуса по вопросу выполнения КУДИ перед операцией мужчинам с преобладанием симптомов фазы опорожнения и Qmax> 10 мл/с. При этом, эксперты признают, что при Qmax < 10 мл/с наличие ИВО высоко вероятно и исследование «давление/поток» проводить не обязательно [4,5]. Пациентов с сопутствующими неврологическими заболеваниями, включая больных после операций на органах таза, необходимо обследовать согласно рекомендациям по нейроурологии [55].
-
Рекомендуется пациентам с СНМП и увеличением ПЖ выполнять уретроцистоскопию при наличии в анамнезе микро- или макрогематурии, стриктуры уретры, рака мочевого пузыря, длительно текущей инфекции мочевого пузыря или выявлении при УЗИ изменений со стороны стенки мочевого пузыря для исключения новообразования [2,4 54].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 3)
Комментарии: Уретроцистоскопия не относится к рутинным методам обследования пациентов с СНМП и подозрением на ДГПЖ. Ее считают показанной при наличии в анамнезе микро- или макрогематурии, стриктуры уретры, рака мочевого пузыря, длительно текущей инфекции мочевого пузыря или выявлении при УЗИ изменений со стороны стенки мочевого пузыря для исключения новообразования. [2,4] Необходимость в эндоскопическом исследовании определяется в каждом случае, исходя из клинической ситуации. В ряде случаев, выраженные изменения детрузора, в результате его гипертрофии, трабекулярности, дивертикулеза или образования конкрементов – не позволяют исключить наличие опухоли мочевого пузыря, что является показанием к выполнению эндоскопического исследования. Выявлена зависимость между цистоскопической картиной (степень трабекулярности мочевого пузыря и обструкции уретры) и уродинамическими показателями, гиперактивностью детрузора низкой податливостью стенки мочевого пузыря. Однако следует отметить, что примерно у 15% пациентов с нормальными данными цистоскопии была диагностирована ИВО, а у 8% больных не было обструкции даже при наличии выраженной трабекулярности [56].
-
Рекомендуется выполнение уретрографии восходящей пациентам с СНМП и увеличением ПЖ по специальным показаниям: при подозрении на стриктуру уретры [54].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 3)
Комментарии: Микционную цистоуретрографию не выполняют при рутинном обследовании мужчин с СНМП. Тем не менее, у отдельных пациентов микционная цистоуретрография позволяет диагностировать пузырно-мочеточниковый рефлюкс, дивертикулы мочевого пузыря или патологические изменения уретры. Выполнение ретроградной уретрографии показано при подозрении на стриктуру уретры [2,4].
-
Рекомендуется выполнять обзорную урографию и внутривенную урографию при обследовании пациентов с СНМП и увеличением ПЖ только при наличии инфекции мочевыводящих путей, мочекаменной болезни, оперативных вмешательств на мочевыводящих путях в анамнезе; подозрении на опухоль мочевыводящих путей, гематурии [2,4].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Комментарии: Обзорную и экскреторную урографию не считают обязательными исследованиями у больных ДГПЖ и выполняют по показаниям при наличии инфекции мочевыводящих путей, мочекаменной болезни, оперативных вмешательств на мочевыводящих путях в анамнезе; подозрении на опухоль мочевыводящих путей, гематурии [2,4].
-
Рекомендуется выполнять компьютерную томографию почек и верхних мочевыводящих путей с внутривенным болюсным контрастированием и магнитно- резонансную томографию органов малого таза с внутривенным контрастированием при обследовании пациентов с СНМП и увеличением ПЖ только при наличии показаний для исключения РПЖ, опухолей мочевыводящих путей и других заболеваний [2,4].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Комментарии: Эти обследования назначают только в диагностически сложных случаях, для исключения РПЖ, опухолей мочевыводящих путей и других заболеваний [2,4].
5. Иные диагностические исследования
У большинства мужчин пожилого и старческого возраста, предъявляющих жалобы на учащенное и затрудненное мочеиспускание, вялую струю мочи и императивные позывы к мочеиспусканию, при выявлении увеличения ПЖ в ходе пальпации и УЗИ, диагноз ДГПЖ не вызывает сомнения. Однако у 16-20% больных подобные симптомы не связаны с гиперплазией ПЖ. Дифференциальная диагностика ДГПЖ должна осуществляться с обструктивными и необструктивными процессами другой этиологии, которые проявляются сходной клинической симптоматикой. Для симптомов фазы опорожнения это: стриктура уретры, склероз шейки мочевого пузыря и ПЖ, нарушение сократительной способности детрузора, РПЖ. Для симптомов фазы опорожнения это: мочевая инфекция, простатит, гиперактивность детрузора, рак мочевого пузыря, инородное тело (камень) мочевого пузыря, камень нижней трети мочеточника [2,4].
Тщательное изучение анамнеза и жалоб больного, а также методически- правильное применение рекомендованных методов исследования, позволяет провести дифференциальную диагностику и избежать диагностических ошибок.
Установлено, что у мужчин с СНМП риск злокачественных новообразований мочеполовых органов не превышает показатели в общей популяции [4]. Тем не менее, предлагаемая программа обследования пациентов с СНМП позволяет диагностировать возможные сопутствующие онкологические заболевания. Так, при физикальном осмотре могут быть диагностированы РПЖ, новообразования мужских половых органов и прямой кишки. При ультразвуковом исследовании органов мочеполовой системы возможно выявление рака почки, рака мочевого пузыря и предстательной железы. Повышение уровня ПСА будет способствовать выявлению РПЖ, а наличие микрогематурии – рака мочевого пузыря, верхних мочевых путей и почки.
Лечение
Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
1. Консервативное лечение
1.1. Немедикаментозное лечение
1.1.1 Динамическое наблюдение
-
Динамическое наблюдение (ДН) рекомендуется пациентам с неосложненными СНМ легкой/умеренной степени, которые не обеспокоены своими симптомами [58].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарии: Многие мужчины с СНМ не настолько обеспокоены своими симптомами, чтобы им требовалась медикаментозное или хирургическое лечение. Всех пациентов с СНМ необходимо обследовать до назначения любого вида лечения для оценки тяжести СНМ и разделения между подавляющим большинством больных с так называемыми неосложненными СНМ, которые не несут угрозы жизни, и более редкими пациентами с осложненными СНМ. ДН считается приемлемым вариантом для многих мужчин с невыраженными симптомами, поскольку только у части из них на фоне отсутствия лечения может развиться ОЗМ и такие осложнения, как почечная недостаточность или камни, а у других мужчин симптоматика остается стабильной при наблюдении в течение года [57].
1.1.2 Поведенческая терапия
Поведенческая терапия включает обеспечение пациента необходимым объемом знаний о его заболевании и изменение образа жизни, способного привести к улучшению клинической картины заболевания.
-
Рекомендуется включать поведенческую терапию в алгоритм лечения всех пациентов с ДГПЖ/СНМП, которым предполагается проведение любого нехирургического вмешательства [58].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: Поведенческая терапия проводится пациентам с умеренной симптоматикой как основной метод лечения или как дополнительный элемент к медикаментозной терапии. Изменение образа жизни необходимо до начала терапии или совместно с основной терапией. Контрольные обследования у уролога каждые 6–12 мес. Тактика выжидательного наблюдения при ДГПЖ заключается в повышении уровня образования пациента, динамическом наблюдении и рекомендациях по изменению образа жизни (поведенческая терапия) [58].
-
Пациенту рекомендуются следующие мероприятия при проведении поведенческой терапии:
– уменьшение потребления жидкости в определенные периоды для снижения частоты мочеиспускания в наименее приемлемое время (на ночь или перед походом в общественные места);
– избегание или коррекция потребления кофеина или алкоголя, которые могут оказывать диуретический и ирритативный эффект, тем самым увеличивая диурез и частоту мочеиспускания и усиливая ургентность и ноктурию;
– использование техники расслабленного и двойного мочеиспускания;
– массаж бульбозного отдела уретры для профилактики постмиктурического подкапывания;
– техники прерывания, например, сжатие головки полового члена, дыхательные упражнения, сдавление промежности и психологические приемы, чтобы не думать о мочевом пузыре и туалете, чтобы лучше контролировать накопительные симптомы;
– тренировка мочевого пузыря, которая помогает сдерживать позыв, когда появляется сенсорная ургентность, для увеличения вместимости мочевого пузыря и времени между мочеиспусканиями;
– пересмотр препаратов и оптимизация времени приема или замена препаратов на другие с меньшим числом побочных эффектов со стороны мочевыводящих путей; эти рекомендации особенно применимы к диуретикам [58, 59].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
1.2 Медикаментозное лечение
1.2.1 Aльфа-адреноблокаторы
α1-блокаторы блокируют действие эндогенно выделяемого норадреналина на α1А- адренорецепторы гладкомышечных клеток ПЖ, и, тем самым, снижают тонус гладкомышечной стромы предстательной железы и уменьшают выраженность ИВО.
-
Рекомендуется назначать альфа-адреноблокаторы как препараты «первой линии» у пациентов с умеренно выраженными с умеренными и тяжелыми симптомами нижних мочевыводящих путей [60].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: международные данные свидетельствуют об уменьшении балла IPSS на 30–40% и увеличении максимальной скорости потока мочи приблизительно на 20–25% при применении α1-блокаторов. Эти препараты могут уменьшать выраженность как симптомов фазы накопления, так и опорожнения. Эффективность α1-блокаторов не зависит от размера ПЖ и возраста пациента, но при длительном наблюдении их эффективность выше у пациентов с небольшим объемом железы [60].
Учитывая прогрессирующий характер данного заболевания, медикаментозную терапию СНМП следует проводить длительно (иногда в течение всей жизни пациента). В зависимости от превалирования симптомов фазы опорожнения или накопления, медикаментозная терапия может существенно различаться [61].
α1-блокаторы не оказывают неблагоприятного влияния на либидо, в небольшой степени улучшают эректильную функцию, но иногда приводят к нарушению эякуляции [220].
Эта группа препаратов представлена 5 медикаментами, эффективность которых при назначении в приведенных ниже дозах одинакова. Препараты различаются профилем безопасности — вероятностью развития побочных эффектов, наиболее частым из которых является снижение артериального давления. Эффективность их при назначении в адекватных (для титруемых препаратов – максимальных дозировках) – тождественна. В длительных исследованиях они не продемонстрировали способности предотвращать прогрессию ДГПЖ, не снижают вероятность развития острой задержки мочеиспускания, не влияют на объем простаты и не предотвращают постепенное увеличение предстательной железы в размерах [59-61].
-
Тамсулозин** в дозе 0,4 мг/сут. Препараты на основе тамсулозина** обладают благоприятным профилем безопасности и удобством приема (не требуют подбора дозы, принимаются 1 раз в сутки).
-
Алфузозин** назначается в дозе 10 мг/сут и также обладает высоким уровнем безопасности.
-
Силодозин применяется в дозе 8 мг 1 раз в сутки. Препарат обладает большей избирательностью в отношении α1А -адренорецепторов предстательной железы по сравнению с α1В-адренорецепторами гладких мышц сосудов и селективностью к рецепторам α1А-подтипа по сравнению с подтипами α1В и α1D [62]. При назначении препарата следует учитывать тот факт, что на фоне лечения силодозином более 20% пациентов отмечают расстройства эякуляции. Эффект является преходящим, исчезает вскоре после отмены препарата и очень редко бывает причиной отказа от лечения у пациентов с СНМП, резвившимися на фоне ДГПЖ.
-
Теразозин — α-адреноблокатор, на фоне которого может регистрироваться некоторое снижение артериального давления. Дозу препарата повышают постепенно с 1 до 10 мг/сут и принимают преимущественно перед сном.
-
Доксазозин** также относится к препаратам, нуждающимся в титровании дозы. Препарат назначают, начиная с 1 мг/сут, постепенно увеличивая дозу до 8 мг/сут. При его назначении также следует контролировать уровень артериального давления.
Ингибиторы тестостерон-5-альфа-редуктазы. Препараты этой группы блокируют фермент, способствующий переход тестостерона в предстательной железе в активную гормональную форму – дигидротестостерон, обладая, таким образом, периферическим антиандрогенным воздействием на ткань предстательной железы. Фермент 5-АР существует в виде двух изоформ: 5-АР 1-го типа, экспрессируемая в небольших количествах и малоактивная в ПЖ, но обеспечивающая основную часть активности фермента в других тканях, например в коже и печени; 5-АР 2-го типа, экспрессируемая и действующая главным образом в предстательной железе.
-
Рекомендуется назначать ингибиторы тестостерон-5-альфы-редуктазы пациентам с умеренными и тяжелыми СНМП и увеличенным объемом простаты (>40 см³) или повышенным значением ПСА (>1,4–1,6 нг/мл) [63,64].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: при нормальной переносимости необходимо принимать эти препараты длительно или пожизненно, поскольку эффект от их применения начинает проявляться не ранее, чем через 6-12 мес после начала лечения [65]. Применение коротких курсов ингибиторов тестостерон-5-альфы-редуктазы не оправдано. Ингибиторы тестостерон-5-альфы-редуктазы — единственная группа препаратов, уменьшающая объем предстательной железы. После 2–4 лет терапии ингибиторами 5-АР у пациентов с СНМП, вызванными увеличением ПЖ, выраженность симптоматики (по IPSS) снижает примерно на 15–30%, объем ПЖ – примерно на 18–28%, а максимальная скорость потока мочи повышается примерно на 1,5–2,0 мл/с. [67,86,87]
При постоянном длительном приеме ингибиторы 5α-редуктазы снижают риск оперативного вмешательства и острой задержки мочеиспускания [66,67].
-
Финастерид** (ингибирует тестостерон-5-альфы-редуктазу первого типа) назначается в дозе 5 мг/сут
-
Дутастерид (ингибирует тестостерон-5-альфы-редуктазу первого и второго типа) назначается в дозе 0,5 мг/сут
Наиболее часто встречающийся побочный эффект препаратов этой группы — ухудшение сексуальной функции. В недавних исследованиях было показано, что выраженность этого эффекта уменьшается после года непрерывного приема препаратов [68,69]. Важно помнить, что ингибиторы тестостерон-5-альфы - редуктазы снижают концентрацию ПСА сыворотки крови в 2 раза, что имеет большое значение для диагностики рака простаты. На фоне терапии препаратами этой фармакологической группы следует для получения истинного значения ПСА увеличивать лабораторные показатели в 2 раза [70].
1.2.3 Антагонисты мускариновых рецепторов (входят в АТХ группу G04BD - Средства для лечения учащенного мочеиспускания и недержания мочи)
-
Рекомендуется назначать антагонисты мускариновых рецепторов (G04BD: Средства для лечения учащенного мочеиспускания и недержания мочи) пациентам с умеренными и тяжелыми симптомами нижних мочевыводящих путей с сопутствующим ГАПМ, проявляющим себя преобладанием симптомов накопления [71].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Комментарий: Детрузор иннервируется парасимпатическими нервами, основным нейротрансмиттером которых является ацетилхолин, обладающий способностью стимулировать мускариновые рецепторы (М-холинорецепторы) на поверхности гладкомышечных клеток. Однако мускариновые рецепторы плотно экспрессируются не только на гладкомышечных клетках, но и на клетках других типов, например, на переходно-клеточном эпителии мочевого пузыря. У человека описано 5 подтипов мускариновых рецепторов (M1–M5), из которых подтипы M2 и M3 представлены в основном в детрузоре. Хотя большую часть рецепторов относят к подтипу M2, функционально более важную роль в сокращении детрузора у здоровых лиц играет подтип M3. Препараты с антимускариновой активностью позволяют оказывать влияние на сократительную активность мочевого пузыря и уменьшать выраженность спонтанных сокращений детрузора, наблюдающихся при ГАМП [71]. При их назначении отмечается положительная динамика в отношении ноктурии, частоты дневных мочеиспусканий и выраженности ургентности. Отмечено также некоторое уменьшение балла IPSS. Основной принцип их действия — блокирование проводимости по волокнам парасимпатической нервной системы. Для лечения ГАМП/накопительных симптомов зарегистрированы следующие антагонисты мускариновых рецепторов (G04BD Средства для лечения учащенного мочеиспускания и недержания мочи): фезотеродин; оксибутинин; солифенацин** **); толтеродин и троспия хлорид. Применение препаратов данной фармакотерапевтической группы требует ультразвукового мониторинга количества остаточной мочи [73].
Нежелательные явления, связанные с лечением, включают сухость во рту (до 16% случаев), запоры (до 4%), проблемы при мочеиспускании (до 2%), назофарингит (до 3%), головокружение (до 5%). Лекарственная терапия антагонистами мускариновых рецепторов (G04BD Средства для лечения учащенного мочеиспускания и недержания мочи) может сопровождаться угнетением когнитивной дисфункции. Это особенно характерно для пациентов старше 65 лет, у которых наблюдается повышенная проницаемость гематоэнцефалического барьера. Следует с осторожностью использовать эти препараты у пациентов, получающие другие средства с антихолинергической активностью [221]. Антагонисты мускариновых рецепторов (G04BD Средства для лечения учащенного мочеиспускания и недержания мочи) могут назначаться как терапия первой линии у больных с выраженными расстройствами мочеиспускания фазы накопления при отсутствии или минимальной выраженности расстройств фазы опорожнения. Еще одним официальным показанием для их назначения являются сохраняющиеся СНМП после месяца непрерывной терапии альфа- адреноблокаторами в активной терапевтической дозировке. Антагонисты мускариновых рецепторов (G04BD Средства для лечения учащенного мочеиспускания и недержания мочи) уже более 20 лет являются препаратами «выбора» в лечении гиперактивного мочевого пузыря [71].
-
Антагонисты мускариновых рецепторов (G04BD Средства для лечения учащенного мочеиспускания и недержания мочи)рекомендуются к применению с осторожностью у пациентов с инфравезикальной обструкцией [72].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Комментарии: Назначение антагонисто мускариновых рецепторов (G04BD Средства для лечения учащенного мочеиспускания и недержания мочи)у пациентов с выраженной инфравезикальной обструкцией и большим количеством остаточной мочи не показано ввиду риска развития острой задержки мочи [71]. У остальных пациентов вероятность развития ОЗМ на фоне терапии этими препаратами не превышает 1 случай на 10 000 назначений [73].
1.2.4 Агонисты бета-3-адренорецепторов (входят в АТХ-группу G04BD Средства для лечения учащенного мочеиспускания и недержания мочи)
Бета-3-адренорецепторы являются преобладающим типом бета-рецепторов, экспрессируемых в гладких мышечных клетках детрузора, и их стимуляция, вызывает расслабление детрузора. Мирабегрон в дозе 50 мг стал первым агонистом бета-3- адренорецепторов, доступным для клинической практики, который одобрен для лечения ГАМП у взрослых. Следует понимать, что ГАМП более, чем в половине случаев сопутствует СНМП/ДГПЖ, зачастую является следствием ИВО и является причиной большинства расстройств мочеиспускания «фазы накопления». Эффективность Мирабегрона изучали в трех 12-недельных РКИ, проведенных в Европе, Австралии и Северной Америке [74,75]. Результаты показали эффективность мирабегрона в отношении симптомов ГАМП, включая учащенное мочеиспускание, ургентное недержание мочи, ургентность и восприятие пациентом эффективности лечения. В азиатском исследовании с более высокой пропорцией мужчин (примерно 1/3) описано превосходство мирабегрона перед плацебо в уменьшении частоты мочеиспускания [76].
На основании оценки уродинамических параметров у мужчин с сочетанием ИВО и ГАМП доказано, что мирабегрон не оказывает неблагоприятного влияния на уродинамические параметры по сравнению с плацебо в отношении Qмакс, давления детрузора при Qмакс и индекса сократимости мочевого пузыря [77,78].
По данным объединенного анализа трех исследований длительностью 12 недель и одного исследования длительностью один год, у пациентов старше 65 лет мирабегрон обладает более благоприятным профилем безопасности по сравнению с антагонистами мускариновых рецепторов [222]. В ретроспективном анализе продолжительности терапии и приверженности к лечению, включавшем 21 996 пациентов (30% мужчин), медиана времени до прекращения приема была выше в группе мирабегрона (169 дней) по сравнению с толтеродином (56 дней) и другими антагонистами мускариновых рецепторов (30–78 дней) (p <0,0001). Авторы не выявили различий в приверженности лечению между мужчинами и женщинами [ 224]
В исследовании IV фазы PILLAR показана безопасность и эффективность мирабегрона 50 мг у 888 больных возрастом старше 65 лет (около 30% мужчин) [223]. Мирабегрон противопоказан пациентам с тяжелой неконтролируемой артериальной гипертензией (систолическое артериальное давление >180 мм рт. ст., или диастолическое >110 мм рт. ст., или их сочетание).
-
Рекомендуется назначать мирабегрон пациентам с умеренными и тяжелыми симптомами нижних мочевыводящих путей с сопутствующим ГАМП, проявляющим себя преобладанием симптомов накопления [74,75].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарии: Мирабегрон противопоказан пациентам с тяжелой неконтролируемой артериальной гипертензией (систолическое артериальное давление >180 мм рт. ст. или диастолическое > 110 мм рт. ст. или их сочетание). Перед началом терапии необходимо измерять артериальное давление и контролировать его с регулярными интервалами. Пропорция пациентов с сухостью во рту и запорами в группе мирабегрона значительно ниже, чем показатели в РКИ по другим препаратам для лечения ГАМП или в группе активного контроля [77].
1.2.5 Ингибиторы фосфодиэстеразы 5-го типа (иФДЭ5) (входят в АТХ группу G04CB - Ингибиторы тестостерон-5-альфа-редуктазы)
-
Рекомендуется назначать ингибиторы фосфодиэстеразы 5-го типа (иФДЭ5) пациентам с умеренными и средневыраженными симптомами нижних мочевых путей (СНМП) фаз опорожнения и накопления как при наличии, так и в отсутствии нарушения эректильной функции [82,83].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Комментарии: Ингибиторы фосфодиэстеразы 5-го типа (иФДЭ5) в последние годы с успехом применяются не только в лечении эректильной дисфункции, но и у больных СНМП. Препараты этой фармакологической группы за счет увеличения внутриклеточной концентрации циклического гуанозинмонофосфата снижают тонус гладких мышц детрузора, предстательной железы и уретры [79]. Другим доказанным механизмом их воздействия на органы малого таза является улучшение кровотока в этой области [80]. Они также способствуют уменьшению активности хронических воспалительных процессов в простате и мочевом пузыре [81]. Единственным препаратом из этой группы, официально разрешенным к применению для лечения СНМП у больных ДГПЖ, является тадалафил, назначаемый ежедневно в дозировке 5 мг/сут. Он вызывает снижение балла IPSS на 22–37% за счет уменьшения выраженности обеих групп симптомов — фазы опорожнения и накопления. При этом существенного изменения максимальной скорости потока мочи в большинстве проведенных исследований не зарегистрировано [82,83]. В Кокрейновском обзоре, включавшем 16 РКИ, сравнивали влияние ингибиторов ФДЭ–5, плацебо и других стандартных препаратов (α1- блокаторов и ингибиторов 5–АР) у мужчин с СНМ. По данным этого метаанализа, на фоне ингибиторов ФДЭ–5 наблюдается небольшое уменьшение выраженности показателя шкалы IPSS по сравнению с плацебо (среднее различие 1,89, 95% ДИ 2,27–1,50; n = 4293) [224].
Тадалафил может назначаться в режиме монотерапии и в комбинации с α- адреноблокаторами. Безопасным сочетанием является его одновременное назначение с тамсулозином или силодозином. Комбинированная терапия улучшает показатель шкалы IPSS (-1,8), МИЭФ (+3,6) и Qмакс (+1,5 мл/с) по сравнению с монотерапией α1- блокаторами [225]. Информация о влиянии иФДЭ5 на объем простаты и риск прогрессии заболевания отсутствует [82].
Стандартное противопоказание к назначению иФДЭ5 из-за высокого риска гипотонии — их сочетание с нитратами. Кроме того, они противопоказаны больным с инфарктом миокарда, перенесенным в течение последних 3 месяцев, нестабильной стенокардией или стенокардией, развивающейся во время половой активности (сердечная недостаточность II класса и выше по классификации Нью-Йоркской ассоциации сердца в течение последних 6 месяцев), больным с неконтролируемой аритмией, артериальной гипотензией (<90/50 мм рт. ст.) или плохо контролируемым артериальным давлением, инсультом (за последние 6 месяцев) [226].
1.2.6 Препараты из растительного сырья
Лекарственные препараты из растительного сырья изготавливают из корней, семян, цветочной пыльцы, коры, они могут быть из экстрактов одного растения (монопрепараты) или двух или более растений (комбинированные препараты). Самыми важными составляющими препаратов из растительного сырья служат фитостеролы, β-ситостерол, жирные кислоты и лектины [84]. В исследованиях in vitro показано, что они обладают противовоспалительным, антиандрогенным, антипролиферативным и эстрогенным действием; влияют на α-адренорецепторы и м-холинолинорецепторы; уменьшают уровень глобулина, связывающего половые гормоны; подавляют ароматазу, липооксигеназу, фибропластические факторы роста (FGF) и многими другими механизмами действия. Эти свойства в большинстве своем не подтверждены в условиях in vivo, и точный механизм действия препаратов из растительного сырья остается не вполне ясным [85].
Эффективность: экстракты одного и того же растения, произведенные разными компаниями, не всегда имеют одинаковые биологические или клинические свойства, поэтому эффективность одного и того же препарата, изготовленного разными производителями, может быть различной. Кроме того, даже две разные партии препарата, изготовленные одним производителем, могут содержать различные концентрации активных ингредиентов [227]. Согласно интерпретации Комитета по растительным медицинским продуктам (HMPC) Европейского медицинского агентства (EMA), только гексановый экстракт Serenoa repens получил статус - «твердо установившееся медицинское применение» («хорошо зарекомендовавшего себя при использовании». Другим препаратам – производным Serenoa repens, которые также проявили клиническую эффективность в ограниченных клинических исследованиях, присвоен статус HMPC «традиционное использование», что означает наличие достаточных данных о безопасности и вероятной эффективности на основе длительного применения и опыта. Результаты систематических обзоров свидетельствуют о хорошем профиле безопасности и переносимости. Чаще всего у пациентов встречаются гастроинтестинальные нежелательные явления (средняя частота 3,8%). Экстракт Serenoa Repens оказывает минимальное воздействие на сексуальную функцию. [84]
-
Рекомендуется назначать экстракты Serenoa Repens пациентам с незначительно и умеренно выраженными симптомами нижних мочевых путей (СНМП), которые хотят избежать побочных эффектов альфа-адреноблокаторов и ингибиторы тестостерон-5- альфа-редуктазы, особенно в отношении сексуальной функции, при условии обязательного контроля эффективности терапии каждые 6 мес. Также необходимо информировать пациентов об умеренном эффекте фитотерапии. [228-230]
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 1)
Комментарии: В крупном метаанализе 30 РКИ (n = 5222) с длительностью наблюдения от 4 до 60 недель не показано эффективности Serenoa repens по сравнению с плацебо в уменьшении выраженности СНМ[228]. В другом систематическом обзоре проанализированы 12 РКИ по эффективности и безопасности гексанового экстракта Serenoa repens [229]. Согласно результатам этого метаанализа, гексановый экстракт Serenoa repens превосходит по эффективности плацебо в уменьшении эпизодов ноктурии и улучшении Qмакс у пациентов с увеличенным объемом ПЖ. Уменьшение выраженности СНМ сопоставимо с тамсулозином** и коротким курсом финастерида**. В обновленном систематическом обзоре по сравнению с плацебо в группе фитотерапии количество эпизодов ноктурии уменьшилось на 0,64 (95% ДИ 0,98–0,31), а среднее увеличение Qмакс составило 2,75 мл/с (95% ДИ 0,57–4,93). Экстракт Serenoa repens вызывает сопоставимое улучшение показателя шкалы IPSS с α1-блокаторами (взвешенная разность средних 0,57, 95% ДИ 0,27–1,42) и увеличение Qмакс по сравнению с тамсулозином** (взвешенная разность средних 0,02, 95% ДИ 0,71–0,66) [230].
В работах российских авторов представлен трехлетний опыт применения этанолового экстракта Serenoa Repens у 50 больных с начальными проявлениями и факторами риска прогрессии ДГПЖ и у того же числа лиц контрольной группы. Продемонстрировано снижение симптомов по шкале IPSS и улучшение качества жизни больных основной группы, по сравнению с контролем. Объем предстательной железы в группе больных, принимавших этаноловый экстракт Serenoa Repens , достоверно уменьшился, уровень ПСА не изменился. [243]. В 15 -летнем наблюдательном исследовании были получены данные об отсутствии прогрессирования ДГПЖ на фоне применения этанолового экстракта Serenoa Repens, при отсутствии побочных эффектов. [244].
1.2.7 Аналоги вазопрессина
-
Рекомендуется назначать аналоги вазопрессина пациентам с СНМП для симптоматической терапии ноктурии, обусловленной ночной полиурией [86].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 3)
Комментарии: Десмопрессин** — синтетический аналог антидиуретического гормона, позволяющий значительно увеличить реабсорбцию в канальцах почек и снизить объем выделяемой мочи. Препарат является эффективным методом борьбы с ноктурией, если ее причиной — ночная полиурия. Десмопрессин** не оказывает влияния на все прочие СНМП. Десмопрессин** повышает реабсорбцию воды и осмолярность мочи, уменьшает выведение воды и сокращает общий объем мочи. Применять следует с осторожностью, контролируя уровень натрия в сыворотке крови через 3 дня, неделю, месяц после начала использования и далее каждые 3–6 мес при постоянном приеме. Назначать этот препарат лучше после консультации и под контролем терапевта [86].
1.3 Комбинированная медикаментозная терапия
1.3.1 Комбинированное применение ингибиторы тестостерон-5-альфа- редуктазы и альфа-адреноблокаторов.
-
Рекомендуется комбинированная терапия препаратами из группы альфа- адреноблокаторов и ингибиторов тестостерон-5-альфа-редуктазы пациентам с умеренными и тяжелыми симптомами нижних мочевыводящих путей, увеличенным объемом предстательной железы (>40 см³) и сниженным значением Qmax (высоким риском прогрессии заболевания). При этом длительность терапии должна быть не менее 12 мес [67, 87, 88].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарии: Это оптимальная медикаментозная терапия для пациентов высокого риска прогрессии заболевания: пациенты со среднетяжелыми и тяжелыми симптомами ДГПЖ. До начала лечения необходимо оговорить с пациентом длительный характер такого лечения — более 12 мес. У больных с умеренно выраженными СНМП может обсуждаться возможность последующей (не ранее, чем через 6 мес) отмены альфа- адреноблокатора [89].
Работы последних лет доказали сложный патогенез расстройств мочеиспускания у больных ДГПЖ. Причины нарушения мочеиспускания — инфравезикальная обструкция и ослабление функции детрузора. Выше приводилась информация о способности ингибиторов тестостерон-5-альфа-редуктазы снижать риск прогрессирования ДГПЖ. В основе механизма действия альфа-адреноблокаторов лежит расслабление гладкой мускулатуры шейки мочевого пузыря и уретры вследствие блокады альфа1- адренорецепторов и устранения динамического компонента инфравезикальной обструкции. Комбинированное назначение препаратов двух различных фармакологических групп позволяет оказывать воздействие на сложные механизмы патогенеза СНМП и вызывать существенное улучшение качества жизни больных ДГПЖ [67,87]. Наиболее значительные результаты в этой области достигнуты благодаря исследованиям MTOPS и CombAT [67,86,87]. В первом риск прогрессии ДГПЖ на фоне комбинированной терапии финастеридом и доксазозином оказался на 64% ниже, чем в группе плацебо, а вероятность оперативного вмешательства была ниже на 67%. Результаты 4-летнего комбинированного назначения ингибиторов тестостерон-5- альфа-редуктазы обоих типов— дутастерида и суперселективного альфа- адреноблокатора тамсулозина** (исследование CombAT) показали, что общий риск прогрессии ДГПЖ снизился на 41%, вероятность развития острой задержки мочи — на 68%, а необходимость оперативного вмешательства — на 71%. Следует отметить, что CombAT — единственное в своем роде исследование, включавшее пациентов высокого риска прогрессии ДГПЖ. В MTOPS и CombAT было доказано однозначное преимущество длительной комбинированной терапии над монотерапией ингибитором тестостерон-5- альфа-редуктазы или альфа-адреноблокатором по всем исследуемым параметрам — динамике СНМП, показателю качества жизни и риску прогрессирования заболевания. Причем эффективность комбинированной терапии была доказана для всех пациентов, включенных в исследование, независимо от исходных данных (первоначальной степени тяжести симптомов, исходного объема простаты, предыдущей терапии, возраста пациента, исходного значения ПСА и других факторов [67,86,87]. и предупреждает прогрессирование заболевания. Однако комбинированная терапия сопровождается не только более высокой эффективностью, но и большим риском развития побочных эффектов, поэтому показана прежде всего мужчинам с СНМ умеренной или тяжелой степени и риском прогрессирования заболевания (высокий объем ПЖ, повышенный уровень ПСА, пожилой возраст, высокий ООМ, низкая Qмакс и др.).
1.3.2 Комбинированное применение альфа-адреноблокаторов и антагонистов мускариновых рецепторов (входят в АТХ группу G04BD - Средства для лечения учащенного мочеиспускания и недержания мочи)
В ряде РКИ и проспективных исследований оценивали эффективность комбинации альфа-адреноблокаторов и антагонистов мускариновых рецепторов (G04BD: - Препараты для лечения учащенного мочеиспускания и недержания мочи) как для стартовой терапии у мужчин с ГАМП и предполагаемой ИВО, так и для последовательной терапии у мужчин с сохранением накопительных симптомов, несмотря на терапию α-блокаторами. Комбинированная терапия более эффективна в отношении уменьшения выраженности ургентности, частоты мочеиспускания, ноктурии, показателя IPSS и качества жизни по сравнению с монотерапией альфа- блокаторами или плацебо [90]. Результаты двух систематических обзоров эффективности и безопасности холиноблокаторов свидетельствуют об эффективности такой комбинированной терапии [91,92]. В большинстве публикаций последних 5 лет в качестве альфа-адреноблокатора использовались тамсулозин**, силодозин или доксазозин**, а из антагонистов мускариновых рецепторов (G04BD Средства для лечения учащенного мочеиспускания и недержания мочи) – толтеродин и солифенацин** [91].
При приеме препарата, содержащего фиксированную дозу солифенацина** (6 мг) и тамсулозина** (0,4 мг), наблюдалось уменьшение обеспокоенности симптомами ГАМП у >80% пациентов с СНМ, сохраняющимися на фоне монотерапии, с высокой приверженностью к терапии (77% с 40-й по 52-ю недели) и низким риском ОЗМ [231]. По данным РКИ, посвященного сравнению комбинированных поведенческих стратегий и лекарственной терапии при симптомах ГАМП у мужчин, поведенческая терапия повышает эффективность лекарственной, несмотря на отсутствие обратной зависимости [232]
-
Рекомендуется комбинированная терапия препаратами из группы альфа- адреноблокаторов и антагонистов мускариновых рецепторов (G04BD Средства для лечения учащенного мочеиспускания и недержания мочи) пациентам с умеренными и тяжелыми симптомами нижних мочевыводящих путей, при неэффективности предшествующей монотерапии одной из вышеуказанных групп препаратов [91].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарии: Больным, у которых имеется выраженная инфравезикальная обструкция, это лечение следует назначать с осторожностью, под контролем исследования объема остаточной мочи [93].
Для понимания патогенеза СНМП определенный интерес представляет теория, объясняющая значение мышцы мочевого пузыря (детрузора) в процессе формирования симптомов расстройства мочеиспускания. Доказано, что спонтанные сокращения детрузора приводят к возникновению частых, а иногда и императивных позывов к мочеиспусканию. Такая совокупность симптомов расстройства фазы накопления объединяется понятием «гиперактивный мочевой пузырь». Высокая вероятность наличия ГАМП у больных с ДГПЖ обуславливает эффективность комбинированного применения альфа-адреноблокатора и средств с антимускариновой активностью. Первый класс препаратов эффективно устраняет симптомы инфравезикальной обструкции, в то время как второй способен значительно снизить выраженность накопительных расстройств.
1.3.3 Комбинированное применение альфа-адреноблокаторов и агонистов бета-3-адренорецепторов (входят в АТХ-группу G04BD Средства для лечения учащенного мочеиспускания и недержания мочи)
На фоне комбинированной терапии α-адреноблокаторами и агонистами бета-3- адренорецепторов (G04BD Средства для лечения учащенного мочеиспускания и недержания мочи) отмечалось улучшение показателя шкалы симптомов ГАМП, уменьшение выраженности ургентности и частоты мочеиспусканий в дневное время, а также накопительных симптомов и индекса качества жизни шкалы IPSS по сравнению с монотерапией 233]. В исследовании IV фазы PLUS сравнивали эффективность мирабегрон и плацебо у больных, получавших стандартную дозу тамсулозина** (0,4 мг). После 4-недельного периода монотерапии, 715 пациентов рандомизировали в группу плацебо и мирабегрона 25 мг с увеличением дозы до 50 мг через 1 месяц. В лечебной группе наблюдалось снижение среднего числа мочеиспусканий (среднее скорректированное различие 0,39 в сутки). Аналогичные результаты получены для среднего объема мочеиспускания и числа эпизодов ургентности. При этом общий показатели шкалы IPSS, и шкалы симптомов ГАМП не отличались между группами. [234] Самые частые нежелательные явления включали артериальную гипертензию, головную боль и назофарингит) [234].
-
Рекомендуется комбинированная терапия препаратами из групп альфа-адреноблокаторов и агонистов бета-3-адренорецепторов (G04BD Средства для лечения учащенного мочеиспускания и недержания мочи) пациентам с сохранением накопительных симптомов на фоне монотерапии альфа-адреноблокаторами. Такая терапия позволяет несколько уменьшить число мочеиспусканий и эпизодов ургентности за сутки по сравнению с монотерапией альфа-адреноблокаторами. [234]
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: дополнительный прием мирабегрона при сохранении симптомов ГАМП у мужчин, получающих альфа-адреноблокаторы, оценивали только в исследованиях с коротким наблюдением. Учитывая небольшой размер эффекта в уменьшении частоты мочеиспусканий по сравнению с плацебо, краткосрочная эффективность остается противоречивой, в связи с чем необходимо провести исследования с большей длительностью наблюдения. Концепция добавления медикаментозной терапии препаратами для устранения симптомов ГАМП у пациентов с сохранением данных симптомов на фоне терапии альфа-адреноблокаторы доказала свою состоятельность в отношении добавления к лечению антагонистов мускариновых рецепторов (входят в АТХ группу G04BD - Препараты для лечения учащенного мочеиспускания и недержания мочи). По данным РКИ солифенацин** и мирабегрон имеют эквивалентную эффективность в качестве элемента комбинированной терапии, но у мирабегрона более благоприятный профиль безопасности [235].
2. Хирургическое лечение
Суть любого оперативного вмешательства при ДГПЖ — устранение механической обструкции на уровне простатического отдела мочеиспускательного канала. В последние годы, в дополнение к исторически сложившимся открытой аденомэктомии и монополярной трансуретральной резекции гиперплазии простаты, все большую популярность приобретают малоинвазивные операции с использованием биполярных и лазерных технологий. Несмотря на активное внедрение в клиническую практику фармакотерапии ДГПЖ, доля пациентов, подвергаемых оперативному лечению (в частности - трансуретральной резекции простаты) увеличилась с 22.9% в 1988 г. до 42.9% в 2008 г. [94]. В среднем 30% мужчин в течение жизни переносят ту или иную операцию по поводу этого заболевания [95], а риск развития острой задержки мочи увеличивается с достижением 70 лет в 5 раз [96].
Показания к оперативному лечению ДГПЖ [2,4,97]:
-
рецидивирующая задержка мочеиспускания;
-
выраженная инфравезикальная обструкция;
-
камни мочевого пузыря;
-
интермиттирующая макрогематурия;
-
гидронефроз, обусловленный ДГПЖ, с или без ХБП;
-
большое количество остаточной мочи (хроническая задержка мочеиспускания);
-
неэффективность предшествующей медикаментозной терапии.
Относительным показанием к операции является наличие «средней доли», присутствие которой, как известно, существенно снижает вероятность успеха медикаментозной терапии.
Увеличение простаты, даже весьма выраженное, не сопровождаемое тяжелой симптоматикой, не является показанием к выполнению оперативного вмешательства, но в то же время это один из факторов прогрессии заболевания.
В арсенале современного уролога имеются множество различных хирургических методик лечения СНМП, обусловленных ДГПЖ, которые разделяются на 5 основных видов:
1. Резекция предстательной железы (MТУРП, БиТУРП, ТhuFVARP, ТУИП);
2. Энуклеация предстательной железы (открытая - OAЭ, биполярная - БиТУЭП, лазерная - HoLEP, ThuLEP, ThuFLEP, ThuVEP, ThuFVEP, DiLEP, эндовидеохирургическая - ЛАЭ, роботассистированная - РААЭ);
3. Вапоризация (биполярная - БиТУВП, лазерная);
4. Альтернативные методы – Эндоваскулярная эмболизация сосудов (ЭПА);
5. Неаблативные методы - простатические стенты (установка стента в мочевыводящие пути)
С учетом имеющихся в литературе данных долгосрочных наблюдений, в качестве эталона для оценки эффективности малоинвазивных оперативных методов лечения ДГПЖ должны выступать МТУРП и открытая аденомэктомия [97].
Метаанализ 23 современных КИ, сравнивающих функциональные результаты и осложнения после моно- и БиТУРП, БиТУЭП, БиТУВП и лазерной энуклеации по поводу ДПО с максимальной длительностью наблюдения 5 лет, показал статистически сопоставимую эффективность и безопасность данных методик, а выбор метода оперативного лечения для каждого пациента должен быть индивидуальным и зависеть от его клинического статуса [98].
Необходимо отметить, что в особенно тяжелых случаях декомпенсированной ДПО при выраженной хронической задержке мочеиспускания, тяжелой ХБП и других состояниях возможно выполнение «двухэтапного лечения». При этом первым этапом является суправезикальная деривация мочи (цистостомия), позволяющая в последующем назначить пациенту специфическую терапию по восстановлению сократительной способности мочевого пузыря и устранению клинических проявлений ХБП. Позднее выполняется «отсроченная операция» по удалению аденоматозных узлов одним из перечисленных выше способов. Система скрининга заболеваний предстательной железы, приведенная нами в начале данной главы, существенно сократила количество пациентов, нуждающихся в «двухэтапном лечении».
-
Рекомендуется пациентам с СНМП умеренной и тяжелой степени, обусловленными ДПO, выполнение MТУРП и БиТУРП [102-111]
Уровень убедительности рекомендаций А (уровень достоверности доказательств 1)
Комментарии: в некоторых клиниках, располагающих большим опытом выполнения М- и БиТУРП, верхняя граница объема простаты может повышаться до 120 см³. Метод эффективен у 80% пациентов. Результатом этой операции является увеличение максимальной скорости потока мочи на 163%, снижение балла IPSS на 70% и балла QoL на 69%. Количество остаточной мочи уменьшается на 77% [98].
ТУР предстательной железы многие годы считается «золотым стандартом» оперативного лечения ДГПЖ размерами до 80 см³.
В зависимости от объема удаленной ткани простаты следует различать следующие виды ТУРП:
-
«псевдо-ТУР» (удаляется лишь небольшая часть гиперплазированной ткани — 10–20% объема, не более 10–15 г) преимущественно из области шейки мочевого пузыря, или часть средней доли ДГПЖ (создание «мочевой дорожки»);
-
«парциальная ТУР» (удаляется 30–80%). В зависимости от объема резекции «парциальную ТУР» подразделяют на «паллиативную ТУР» и «субтотальную ТУР»;
-
«тотальная ТУР» (трансуретральная аденомэктомия): удаляется практически 90-100% объема гиперплазированной ткани, что соответствует открытой операции.
Радикальность выполнения ТУРП определяет риск необходимости повторного вмешательства. В среднем этот риск составляет 1–2% в год. На примере более чем 20 000 пациентов было продемонстрировано, что повторная операция (повторная ТУРП, уретротомия или резекция шейки мочевого пузыря) потребовалась 5,8, 12,3 и 14,7% пациентов через 1 год, 5 и 8 лет наблюдения [99].
Осложнения ТУРП:
Смертность после ТУРП на сегодняшний день составляет всего 0,1%. Тогда как доля осложнений до сих пор остается значительной и составляет 11,1% и увеличивается с объемом предстательной железы [98,100].
К интра- и ранним послеоперационные осложнениям относятся:
Ø ТУР-синдром может развиться в 0,8-1,4%. Частота его возникновения увеличивается с объемом простаты [100];
Ø Кровотечение, требующее переливания крови, достигает 2,9% [98,100];
Ø Гемотампонада мочевого пузыря м о ж е т р а з в и т ь с я в 4,9% [98,100];
Ø Инфекционные осложнения достигают 22%;
Ø ОЗМ наблюдаются в среднем в 4,5%;
Отдаленные осложнения [98,100]
Ø ретроградная эякуляция после ТУРП встречается в среднем у 65,4% пациентов;
Ø склероз шейки мочевого пузыря наблюдается у 4,7%;
Ø стриктура уретры может возникнуть у 3,8%;
Ø эректильная дисфункция развивается у 6,5%;
Ø недержание мочи встречается в 2%.
Показания к выполнению БиТУРП совпадают с таковыми для стандартной МТУРП. Техника выполнения оперативного вмешательства идентична монополярной трансуретральной резекции простаты. Отличие «стандартной» и «биполярной» М- ТУРП состоит в том, что биполярная операция выполняется в физиологическом растворе (натрия хлорид** 0,9% Код ATX: B05BB01 Электролиты), и энергия не проходит через тело пациента, распространяясь между двумя полюсами на петле (истинная биполярная резекция) или петлей и тубусом резектоскопа (псевдобиполярная резекция). У биполярной резекции более выраженный коагуляционный эффект и более высокий профиль безопасности у пациентов с повышенной кровоточивостью и/или использующими кардиостимуляторы. Отдельные публикации, посвященные сравнению ближайших и отдаленных результатов операции, не выявили статистически значимой разницы между биполярным и монополярным вариантом выполнения МТУРП [101-113] . Осложнения БиТУРП имеют более благоприятный профиль, нежели МТУРП в связи с отсутствием ТУР-синдрома, более низкую кровопотерю и частоту возникновения гемотампонады [104-106].
-
ТУИП рекомендуется пациентам с СНМП умеренной и тяжелой степени и объем простаты <30 cм³ без средней доли [112-113].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: Обязательным условием для выполнения этой операции является отсутствие «средней доли» и объем простаты <30 см³ с учетом большего числа проведенных КИ с установленным порогом объема простаты до 30 см³, однако в трех исследованиях объем простаты был до 60 см³. Эффективность ТУИП сопоставима с ТУРП, однако имеет более низкую частоту осложнений (отсутствие ТУР-синдрома, низкий риск кровотечений), но следует помнить, что по данным мета-анализа 6 КИ, повторное оперативное лечение более чем в два раза чаще выполняется после ТУИП (18,4%), чем после ТУР ПЖ (7,2%) [112-113].
-
Рекомендуется выполнение ТhuFVARP пациентам с СНМП умеренной и тяжелой степени, обусловленными ДПО, в качестве альтернативы МТУРП и БиТУРП и предпочтительна пациентам, принимающим антиагрегантную/антикоагулянтную терапию без возможности ее отмены, либо перевода на низкомолекулярные гепарины (Код ATX: B01AB06 Надропарин натрия) [114-128].
Уровень убедительности рекомендаций B (уровень достоверности доказательств 1)
Комментарии: В самый крупный метаанализ включено 9 РКИ и 7 нерандомизированных исследований. Результаты свидетельствуют об отсутствии клинически значимых различий по эффективности (показатель шкалы IPSS, качества жизни и Qмакс) между ТhuFVARP и моно- или биполярной ТУРП через 12 месяцев наблюдения [120-124].
-
Открытая аденомэктомия (чреспузырная, позадилонная, промежностная) рекомендуется пациентам с СНМП умеренной и тяжелой степени, обусловленными ДПО, и объемом простаты >80 см³, при невозможности выполнения БиТУЭП, HoLEP, ThuLEP, ThuFLEP, ThuVEP, ThuFVEP, ЛАЭ, РААЭ [129-141].
Уровень убедительности рекомендаций В (уровень достоверности доказательств 1)
Комментарии: При высокой эффективности этот вариант оперативного вмешательства наиболее инвазивный и сопряжен с более высоким риском осложнений по сравнению с эндоскопическими методами [132-140]. . В долгосрочной эффективности данной операции сомнений нет, что демонстрируют множество РКИ [129, 130].
Эффект операции стойкий, рецидивы регистрируются очень редко и в основном являются «ложными» (обусловлены разрастанием резидуальной аденоматозной ткани, не удаленной в ходе первой операции.
Смертность после открытой аденомэктомии составляет <1 %, частота гемотрансфузии - 7–14%, вероятность недержания мочи - до 10%, склероз шейки мочевого пузыря и стриктуры уретры регистрируются у 6% пациентов [129, 130].
Одним из главных условий оказания качественной хирургической помощи пациентам с ДГПЖ является минимизация инвазивности и осложнений при высокой эффективности. Альтернативой открытой аденомэктомии при объеме простаты >80 см³ явилась трансуретральная энуклеация гиперплазии простаты, которая стала возможна с внедрением в клиническую практику современных лазерных технологий и биполярных инструментов. Данные операции обладают сопоставимой с открытой аденомэктомией эффективностью и меньшим риском осложнений [132-140].
-
Трансуретральная энуклеация гиперплазии простаты (БиТУЭП, HoLEP, ThuLEP, ThuFLEP, ThuVEP, ThuFVEP) рекомендуется пациентам с СНМП умеренной и тяжелой степени, обусловленными ДПО и является предпочтительной у пациентов с объемом простаты >80 см³, однако, может применяться и при меньших объемах, а также у пациентов, принимающих антикоагулянты (АТХ код: B01AА Антагонисты витамина K) и антиагреганты (АТХ код: B01AC Антиагреганты кроме гепарина) [168,169,182,183,190].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 3)
Комментарии: Техника выполнения этих операций имеет свои особенности и требует специального обучения, так как наиболее важным фактором высокой эффективности и снижения частоты осложнений является опыт хирурга [170-173]. Следует отметить, что большинство публикаций на эту тему освещают методику HoLEP. Однако за последние 10 лет опубликовано множество РКИ и систематических обзоров, сравнивающих различные методики трансуретральной энуклеации гиперплазии простаты, где показаны сопоставимые по эффективности и безопасности результаты [141-169, 174-190]. В качестве альтернативы методики HoLEP может рассматриваться ThuFLEP. Так, в нескольких исследованиях показано, что ThuFLEP обладает сопоставимой с HoLEP эффективностью и безопасностью [245-247]. Более того, ThuFLEP как и HoLEP характеризуется высокой эффективностью и низкой частотой осложнений при оценке долгосрочных результатов [248].
-
Рекомендуется выполнение DiLEP пациентам с СНМП умеренной и тяжелой степени, обусловленной ДПО и объемом простаты <80 см³ в качестве альтернативы БиТУРП и БиТУЭП [192-194].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: в нескольких РКИ с длительностью наблюдения до 12 месяцев сравнивали DiLEP («зеленый» лазер ) с БиТУРП, БиТУЭП и HoLEP у пациентов с объемом ПЖ <80 см³ и показали сопоставимую эффективность в показателе шкалы IPSS, качества жизни и Qмакс. [192-196]. Данный метод может считаться альтернативным и требует дальнейшего изучения.
-
ЛАЭ, РААЭ рекомендуется выполнять пациентам с СНМП умеренной и тяжелой степени, обусловленным ДПО, при объеме простаты >80 см³ как альтернативу трансуретральной энуклеации гиперплазии предстательной железы и ОАЭ [199,200,201,202].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2)
Комментарии: эндовидеохирургическая аденомэктомия может быть выполнена лапаро- и экстраперитонеоскопически, а также робот-ассистированно. Являясь альтернативой открытой аденомэктомии, она показывает сопоставимые с ней функциональные результаты при меньшей кровопотере, длительности госпитализации и катетеризации. В ряде случаев, когда инфравезикальная обструкция, обусловленная ДГПЖ, сопровождается камнями и дивертикулами мочевого пузыря больших размеров, эндовидеохирургическая аденомэктомия является безопасной и эффективной альтернативой открытой аденомэктомии [197-204].
-
БиТУВП рекомендуется пациентам с СНМП умеренной и тяжелой степени, обусловленными ДПО, при объеме простаты от 30 до 80 см³ и предпочтительна у пациентов, принимающих антикоагулянты (АТХ код: B01AА Антагонисты витамина K) и антиагреганты (АТХ код: B01AC Антиагреганты кроме гепарина). [102, 196, 205-209]
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: Современные лазерные и биполярные технологии позволяют выполнять не только эффективную эндоскопическую аденомэктомию, но вапоризацию/резекцию простаты, сопоставимую с ТУРП по кратко- и среднесрочным результатам лечения. К таким методам относятся вапоризация с использованием гольмиевого, тулиевого, «зеленого» и диодного лазеров, а также биполярных систем. Эти методы считаются альтернативными ТУРП. Следует отметить, что в последние годы в литературе встречается все меньше публикаций относительно данных методов, что связано с возросшим опытом применения более радикальных операций - энуклеаций гиперплазии простаты. [137, 205-209].
В последние 10 лет изучается только плазменная система с электродом типа «mushroom» или «button». Результаты РКИ объединены в три метаанализа и два систематических обзора с описательным синтезом [102, 205-209]. В большинстве РКИ длительность наблюдения составила 12 месяцев. Самый длительный период наблюдения (36 месяцев) был в небольшом РКИ (n = 40), а в следующем РКИ (n = 340) он составил 18 месяцев. Ранние объединенные результаты свидетельствуют об отсутствии различий в краткосрочной эффективности (до 12 месяцев, показатель шкалы IPSS, качества жизни, Qмакс) плазмакинетической вапоризации и ТУР ПЖ.
-
Эндоваскулярная эмболизация сосудов (ЭПА рекомендуется пациентам с абсолютными противопоказаниями к оперативному вмешательству по поводу СНМП, обусловленных ДПО [215-218].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2)
Комментарии: принцип метода основан на снижении артериального притока к предстательной железе, что приводит к достаточно быстрому уменьшению ее объема и снижению выраженности симптомов нижних мочевых путей. В условиях рентгеноперационной производится селективная эмболизация простатических артерий микрочастицами диаметром от 45-700 мкм. По данной методике имеются систематическое ревю и мета-анализ [215, 216]. С апреля 2018 года ЭПА входит в перечень методов, рекомендованных для лечения ДГПЖ в Великобритании, по данным NICE (National Institute for Health and Care Excellence) [217]. В августе 2016 года FDA (Food and Drug Administration) одобрила проведение ЭПА в США [218].
-
Простатические стенты рекомендуется применять у пациентов с противопоказаниями к оперативному вмешательству по поводу ДПО. Они могут быть альтернативой дренированию мочевого пузыря постоянным уретральным катетером или само- катетеризации [219].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Простатические стенты могут быть постоянными и временными и, будучи эндоскопически помещенными в простатический отдел мочеиспускательного канала, расширяют его просвет. Мета-анализ результатов их применения свидетельствует, что у 16% больных эффективность применения стентов может быть признана неудовлетворительной в первые 12 мес. после установки. Основная причина — произвольная миграция стента (37%) и рецидив инфравезикальной обструкции (14%). В течение первых 5 лет после установки стенты оказываются неэффективными приблизительно у 1/3 пациентов [219].
2.1 Послеоперационное ведение больных
-
Рекомендуется использовать послеоперационное наблюдение/лечение у всех пациентов, перенесших оперативные вмешательства по поводу ДГПЖ [2,4].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: послеоперационные мероприятия направлены на нормализацию функции мочевого пузыря, прямой кишки и половой функции и включают как применение лекарственных препаратов, так и физиотерапевтические и санаторно-курортные методы лечения. Объём реабилитационных мероприятий зависит от тяжести имеющихся после операции нарушений и определяется в каждом конкретном случае лечащим врачом.
Необходимость послеоперационного наблюдения обусловлена тем фактом, что раневая поверхность после большинства операций на предстательной железе имеет контакт с мочой, поэтому процесс заживления послеоперационной раны может занять срок до 2,5-3 месяцев. В течение этого времени качество мочеиспускания может прогрессивно улучшаться. В течение этого периода времени мониторинг активности потенциального воспалительного процесса в зоне простаты должен проводиться на основании анализ крови, поскольку анализ мочи может быть мало информативен.
Несмотря на четко определенные критерии отбора пациентов для оперативного лечения ДГПЖ, часть больных остается неудовлетворенной результатами операции. По данным разных авторов, эта группа пациентов достигает 25%, при этом основной проблемой для перенесших операцию остаются длительные ирритативные расстройства мочеиспускания. Патогенез этих расстройств многообразен, однако исходными причинами принято считать детрузорно-сфинктерную диссинергию на фоне хронической мочевой инфекции, сопутствующего хронического простатита и гиперактивного мочевого пузыря, а также инволютивными изменениями нижних мочевых путей в пожилом возрасте и др. Следует дифференцировать причину послеоперационных расстройств мочеиспускания и проводить патогенетически оправданную терапию. Изолированная антибактериальная, противовоспалительная терапия у данной категории пациентов не всегда обеспечивает хороший результат и практически всегда требует дополнения. В случае длительно сохраняющихся в послеоперационном периоде выраженных расстройств мочеиспускания, устойчивых к проводимой медикаментозной терапии, показано выполнение цистоскопии для уточнения структурного состояния нижних мочевыводящих путей и комплексного уродинамического обследования с целью выявления гиперактивности детрузора и коррекции терапии.
-
Рекомендуется назначение антикоагулянтной терапии (препаратами группы гепаринов) пациентам, которым предполагается выполнение трансуретральных и открытых оперативных вмешательств по поводу ДГПЖ [236-240].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 2)
Комментарии: Основным методом профилактики флеботромбоза и связанной с ним легочной эмболии у пациентов умеренного и высокого риска должна быть фармакопрофилактика. Доказанной эффективностью обладают антикоагулянты прямого и непрямого действия. В клинической практике предпочтение сегодня отдано низкомолекулярным гепаринам, преимущество и безопасность которых подтверждено многочисленными исследованиями [238-240]. Первую инъекцию нефракционированного либо низкомолекулярного препарата из АТХ-группы гепаринов назначают за 3 - 12 ч до операции, а затем повторяют через равный промежуток времени после оперативного вмешательства. При высокой вероятности технических проблем во время вмешательства, опасности кровотечений профилактика может быть начата через 6 - 12 ч после ее завершения, но не позднее этого срока, так как формирование тромба, как правило, начинается уже на операционном столе, либо тотчас после окончания вмешательства. Гепарин натрия** вводят 3 раза в сутки по 5000 ЕД через каждые 8 ч, низкомолекулярные - однократно подкожно. Ориентировочные дозировки составляют при умеренном/высоком риске: эноксапарин натрия** 20/40 мг, надропарин кальция 0,3/0,6 мл. Как правило, длительность фармакопрофилактики составляет 7 - 10 дней. [238-240].
-
Рекомендуется назначать антикоагулянтную терапию в комплексе с немедикаментозными методами профилактики развития тромбоэмболических осложнений пациентам, которым предполагается выполнение трансуретральных и открытых оперативных вмешательств по поводу ДГПЖ [236, 237, 239].
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 4)
Комментарии: Тромбоэмболические осложнения у пациентов с урологической патологией и, в частности, с ДГПЖ, являются крайне актуальной проблемой. Это обусловлено, с одной стороны, обилием венозных сплетений малого таза, длительностью и масштабом операций с другой, зачастую пожилым возрастом и наличием сопутствующей терапевтической и кардиологической патологией с третей [238]. Из 8000 вскрытий за пятилетний период в двух крупнейших городских больницах г. Москвы ТЭЛА послужила причиной смерти каждого 10 пациента вообще, каждого 6 - из хирургических пациентов и каждого 4 - из послеоперационных [236]. Было доказано, что при относительно низком риске тромбоза глубоких вен таза после трансуретральной резекции простаты вероятность тромбоэмболии ветвей легочной артерии признана "средней" [237]. По совокупности предрасполагающих факторов, урологические пациенты, подвергнутые хирургическому лечению, относятся к группам умеренного или среднего риска развития тромбоэмболических осложнений, в связи с чем нуждаются в проведении комплексных профилактических мер: следует максимально быстро активизировать, использовать компрессионный трикотаж интраоперационно и в послеоперационном периоде [237].
3. Иное лечение
Среди медикаментозных препаратов, применяемых для лечения пациентов с гиперплазией простаты, в Российской Федерации также существует две группы лекарственных средств, разработанных российскими учеными, не попадающие в вышеприведенные группы фармакологического классификатора.
Одним из таких препаратов является созданный на основе технологически обработанных (сверхвысокие разведения) аффинно очищенных антител к NOS - синтазе оксида азота и простатическому специфическому антигену (ПСА). Антитела к ПСА модифицируют функциональную активность эндогенного ПСА, измененную при доброкачественной гиперплазии предстательной железы, что сопровождается усилением регуляторного влияния данного антигена на функциональные и метаболические процессы в ткани предстательной железы, оказывая профилактическое и лечебное действие. Антитела к эндотелиальной NO-синтазе способствуют увеличению скорости кровотока в сосудах полового члена и предстательной железы; оказывают протективное действие по отношению к эндотелию (способствуют снижению реактивности сосудов, уменьшению сосудистого спазма и улучшению периферической микроциркуляции). В недавно опубликованном мультицентровом, плацебо-контролированном, двойном слепом, рандомизированном исследовании, которое продолжалось 12 месяцев, была показана достоверная эффективность по сравнению с плацебо в улучшении выраженности симптомов нарушенного мочеиспускания и уменьшении объема простаты. [241]
Вторая группа - биорегуляторные пептиды - биологически активный экстракт предстательных желез бычков. Наиболее полный анализ отечественных фундаментальных и клинических исследований представлен в метаанализе И.А. Корнеева [242]. Проанализировав результаты 9 исследований, проведенных российскими урологами, было сделано заключение, что полученные данные подтверждают эффективность применения препарата на основе предстательных желез бычков при лечении пациентов с умеренно выраженными СНМП и инфравезикальной обструкцией, обусловленной ДГПЖ, с целью снижения степени дизурии, повышения качества жизни и нормализации уродинамических показателей. Однако, эти исследования объединили лишь 380 пациентов и ни одно из них не было плацебо- контролированным. Требуется проведение дальнейших длительных, рандомизированных, плацебоконтролируемых исследований [242].
Разработки Российских ученых и создание новых групп лекарственных препаратов для лечения пациентов с гиперплазией простаты требуют проведения дальнейших исследований, которые позволят подтвердить их эффективность и определить те категории пациентов, которым данная терапия наиболее целесообразна.
Госпитализация
Организация оказания медицинской помощи
Показания для плановой госпитализации в медицинскую организацию:
Наличие показаний для оперативного вмешательства
Показания для экстренной госпитализации:
-
Острая задержка мочи
-
Макрогематурия
Показания к выписке пациента из стационара
-
Восстановление уродинамики;
-
Отсутствие признаков системного воспаления;
-
Отсутствие риска осложнений.
Профилактика
Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
-
Рекомендуется диспансерное наблюдение пациента у участкового уролога с различной периодичностью (1 раз в 6–12 мес) в соответствии с избранным методом лечения и включает следующие обследования: УЗИ органов мочевой системы с определение объема остаточной мочи, урофлоуметрию, заполнение дневника мочеиспускания [2,4].
Уровень убедительности рекомендаций С (уровень достоверности доказательств– 5)
-
Для наблюдения за динамикой симптоматики при ДГПЖ рекомендуется использовать шкалу международного индекса этого заболевания (IPSS) и качества жизни вследствие расстройства мочеиспускания (QoL) [2,4].
Уровень убедительности рекомендаций С (уровень достоверности доказательств– 5)
-
Для своевременного выявления РПЖ рекомендуется выполнять ПРИ и контролировать уровень ПСА в сыворотке крови каждые 12 мес всем мужчинам старше 50 лет (при наличии семейного анамнеза рака простаты [2,4,5].
Уровень убедительности рекомендаций С (уровень достоверности доказательств– 5)
Комментарии: Определение ПСА у пациентов с ожидаемой продолжительности жизни менее 10-15 лет имеет умеренную прогностическую значимость и не оказывает существенного влияния на продолжительность их жизни [2,4].
-
Для контроля наличия ИМП и функции почек рекомендуется раз в год выполнять общий анализ мочи, определять концентрацию креатинина в сыворотке крови [2,4].
Уровень убедительности рекомендаций С (уровень достоверности доказательств– 5)
-
Для своевременного выявления побочных эффектов медикаментозной терапии рекомендуется при каждом посещении пациентом врача выяснять переносимость назначенных лекарственных препаратов [2,4].
Уровень убедительности рекомендаций С (уровень достоверности доказательств– 5)
Информация
Источники и литература
-
Клинические рекомендации Всероссийского общества урологов
- 1. Jacobsen SJ, Girman CJ, Lieber MM. Natural history of benign prostatic hyperplasia. Urology. 2001;58(6 Suppl 1):5–16. 2. Пушкарь Д.Ю., Раснер П.И. Симптомы нижних мочевыводящих путей и доброкачественная гиперплазия предстательной железы. // Урология 2006; № 3 (приложение): с. 4-18. 3. Emberton M, Fitzpatrick JM, Garcia-Losa M, Qizilbash N, Djavan B. Progression of benign prostatic hyperplasia: systematic review of the placebo arms of clinical trials. BJU Int. 2008;102:981–6. 4. Management of Non-neurogenic Male LUTS. European Association of Urology Guidelines. https://uroweb.org/guidelines/management-of-non-neurogenic-male-luts 5. Management of Benign Prostatic Hyperplasia. American Urological Association Guidelines. https://www.auanet.org/benign-prostatic-hyperplasia-(2010-reviewed-and-validity-confirmed- 2014) 6. Abrams P., Cardozo L., Fall M., Griffiths D., Rosier P., Ulmsten U., van Kerrebroeck P., Victor A., Wein A. The standardisation of terminology of lower urinary tract function: report from the Standardisation Sub-committee of the International Continence Society. Neurourol Urodyn 2002; № 21(2):167-78. 7. Аденома простаты. Урология. Национальное руководство. Ред. Н.А. Лопаткин. М.: Гэотар-Медиа, 2009; с. 852-889. 8. Berry SJ, Coffey DS, Walsh PC, Ewing LL. The development of human benign prostatic hyperplasia with age. J Urol 1984; № 132 (3): 474-479. 9. Lytton B., Emery J.M., Harvard B.M. The incidence of benign prostatic hypertrophy. J Urol 1968; № 99 (5): 639-645. 10. Сивков А.В. Значение ультразвуковых исследований органов мочеполовой системы при профилактических осмотрах. Диссертация канд. мед. наук., М., 1998, с. 1- 279. 11. Abrams P, de la Rosette J, Griffiths D, Koyanagi T., Nordling J., Park Y-C., Schafer W., Zimmern P. The diagnosis of bladder outlet obstruction: Urodynamics. In: Cockett AT, Khouri S, Aso Y, Chatelain C., Denis L., Griffiths K., Murphy G. (eds). Proceedings of the 3rd International Consultation on BPH. Paris, SCI, 1995, c. 299–356. 12. Torlakovic G., Grover V.K., Torlakovic E. Easy method of assessing volume of prostate adenocarcinoma from estimated tumor area: using prostate tissue density to bridge gap between percentage involvement and tumor volume. Croat Med J 2005; № 46 (3):423-428. 13. Irwin D.E., Milsom I., Hunskaar S., Reilly K., Kopp Z., Herschorn S., Coyne K., Kelleher C., Hampel C., Artibani W., Abrams P. Population-based survey of urinary incontinence, overactive bladder, and other lower urinary tract symptoms in five countries: Results of the EPIC study. Eur Urol 2006; № 50 (6):1306–14. 14. Chapple C., Abrams P. Lower Urinary Tract Symptoms. In: Male Lower Urinary Tract Symptoms (LUTS). Editors Societe Internationale d’Urologie (SIU). Fukuoka, Japan, 2012. p. 44-60. 15. Taoka R., Kakehi Y. The influence of asymptomatic inflammatory prostatitis on the onset and progression of lower urinary tract symptoms in men with histologic benign prostatic hyperplasia. Asian J Urol 2017; № 4 (3):158-163. 16. Ezz el Din K., Kiemeney L.A., de Wildt M.J., Debruyne F.M., de la Rosette J.J..Correlation between uroflowmetry, postvoid residue, and lower urinary tract symptoms as measured by the International Prostate Symptom Score. Urology 1996; № 48 (3):393-397. 17. Barry M.J., Fowler F.J. Jr., O'Leary M.P., Bruskewitz R.C., Holtgrewe H.L, Mebust W.K., Cockett AT. The American Urological Association symptom index for benign prostatic hyperplasia. The Committee of the American Urological Association. J Urol 1992; № 148 (5):549–57. 18. D'Silva K.A., Dahm P., Wong C.L. Does this man with lower urinary tract symptoms have bladder outlet obstruction?: The Rational Clinical Examination: a systematic review. JAMA 2014; № 312 (5):535-42. 19. Milsom I., Abrams P., Cardozo L., Roberts R.G., Thüroff J., Wein A.J. How widespread are the symptoms of an overactive bladder and how are they managed? A population-based prevalence study. BJU Int 2001; № 87 (9):760–6. 20. Tikkinen K.A., Johnson T.M. Tammela T.L. Sintonen H, Haukka J, Huhtala H, Auvinen A.Nocturia frequency, bother, and quality of life: how often is too often? A population-based study in Finland. Eur Urol 2010; № 57 (3): 488-496. 21. Van Venrooij G.E., Eckhardt M.D., Gisholf K.W., Boon T.A. Data from frequency-volume charts versus symptom scores and quality of life score in men with lower urinary tract symptoms due to benign prostatic hyperplasia. Eur Urol 2001; № 39 (1):42–47. 22. Yap T.L., Cromwell D.C., Emberton M. A systematic review of the reliability of frequencyvolume charts in urological research and its implications for the optimum chart duration. BJU Int 2007; № 99 (1): 9-16. 23. Cornu J.N., Abrams P., Chapple C.R., Dmochowski R.R., Lemack G.E., Michel M.C., Tubaro A., Madersbacher S. A contemporary assessment of nocturia: definition, epidemiology, pathophysiology, and management - a systematic review and meta-analysis. Eur Urol 2012; № 62 (5): 877-90. 24. Bosch J.L., Bohnen A.M., Groeneveld F.P. Validity of digital rectal examination and serum prostate specific antigen in the estimation of prostate volume in community-based men aged 50 to 78 years: the Krimpen Study. Eur Urol 2004; № 46 (6):573-9. 25. Weissfeld J.L., Fagerstrom R.M., O'Brien B.; Prostate, Lung, Colorectal and Ovarian Cancer Screening Trial Project Team. Quality control of cancer screening examination procedures in the Prostate, Lung, Colorectal and Ovarian (PLCO) Cancer Screening Trial. Control Clin Trials 2000; № 21 (6 Suppl): 390-9. 26. Dong F., Kattan M.W., Steyerberg E.W., Jones J.S., Stephenson A.J., Schröder F.H., Klein E.A. Validation of pretreatment nomograms for predicting indolent prostate cancer: efficacy in contemporary urological practice. J Urol 2008; № 180(1):150-4. 27. Catalona W.J., Partin A.W., Slawin K.M., Brawer M.K., Flanigan R.C., Patel A., Richie J.P., deKernion J.B., Walsh P.C., Scardino P.T., Lange P.H., Subong E.N., Parson R.E., Gasior G.H., Loveland K.G., Southwick P.C. Use of the percentage of free prostate-specific antigen to enhance differentiation of prostate cancer from benign prostatic disease: a prospective multicenter clinical trial. JAMA 1998; № 279 (19): 1542-7. 28. Carvalhal G.F., Smith D.S., Mager D.E., Ramos C., Catalona W.J. Digital rectal examination for detecting prostate cancer at prostate specific antigen levels of 4 ng./ml. or less. J Urol 1999; № 161 (3): 835-9. 29. Catalona W.J., Richie J.P., Ahmann F.R., Hudson M.A., Scardino P.T., Flanigan R.C., DeKernion J.B., Ratliff T.L., Kavoussi L.R.. Dalkin B.L, Waters W.B., MacFarlane M.T., Southwick P.C. Comparison of digital rectal examination and serum prostate specific antigen in the early detection of prostate cancer: results of a multicenter clinical trial of 6,630 men. J Urol 1994; № 151 (5): 1283-90. 30. Bohnen A.M., Groeneveld F.P., Bosch J.L. Serum prostate-specific antigen as a predictor of prostate volume in the community: the Krimpen study. Eur Urol 2007; № 51 (6):1645-52. 31. McConnell J.D., Roehrborn C.G., Bautista O.M., Andriole G.L. Jr., Dixon C.M., Kusek J.W., Lepor H., McVary K.T., Nyberg L.M. Jr., Clarke H.S., Crawford E.D., Diokno A., Foley J.P., Foster H.E., Jacobs S.C., Kaplan S.A., Kreder K.J., Lieber M.M., Lucia M.S., Miller G.J., Menon M., Milam D.F., Ramsdell J.W., Schenkman N.S., Slawin K.M., Smith J.A.; Medical Therapy of Prostatic Symptoms (MTOPS) Research Group.The long-term effect of doxazosin, finasteride, and combination therapy on the clinical progression of benign prostatic hyperplasia. N Engl J Med 2003; № 349 (25):2387-98. 32. Lim K.B., Ho H., Foo K.T., Wong M.Y., Fook-Chong S. Comparison of intravesical prostatic protrusion, prostate volume and serum prostatic-specific antigen in the evaluation of bladder outlet obstruction. Int J Urol 2006; № 13 (12):1509-13. 33. Abrams P., Chapple C., Khoury S., Roehrborn C., de la Rosette J.; International Consultation on New Developments in Prostate Cancer and Prostate Diseases. Evaluation and treatment of lower urinary tract symptoms in older men. J Urol 2013; № 189 (1Suppl): S93-S101. 34. Gerber G.S., Goldfischer E.R., Karrison T.G., Bales G.T. Serum creatinine measurements in men with lower urinary tract symptoms secondary to benign prostatic hyperplasia. Urology 1997; № 49 (5): 697-702. 35. Rule A.D., Jacobson D.J., Roberts R.O., Girman C.J., McGree M.E., Lieber M.M., Jacobsen S.J. The association between benign prostatic hyperplasia and chronic kidney disease in community-dwelling men. Kidney Int 2005; № 67 (6): 2376-82. 36. Lee J.H., Kwon H., Park Y.W., Cho I.C., Min S.K. Relationship of estimated glomerular filtration rate with lower urinary tract symptoms/benign prostatic hyperplasia measures in middle-aged men with moderate to severe lower urinary tract symptoms. Urology 2013; № 82 (6):1381-5. 37. Hong S.K., Lee S.T., Jeong S.J., Byun S.S., Hong Y.K., Park D.S., Hong J.Y., Son J.H., Kim C., Jang S.H., Lee S.E. Chronic kidney disease among men with lower urinary tract symptoms due to benign prostatic hyperplasia. BJU Int 2010; № 105 (10) :1424-8. 38. Oelke M., Kirschner-Hermanns R., Thiruchelvam N., Heesakkers J. Can we identify men who will have complications from benign prostatic obstruction (BPO)? ICI-RS 2011. Neurourol Urodyn 2012; № 31 (3): 322-6. 39. Mebust W.K., Holtgrewe H.L., Cockett A.T., Peters P.C. Transurethral prostatectomy: immediate and postoperative complications. A cooperative study of 13 participating institutions evaluating 3,885 patients. J Urol 1989; № 141 (2): 243-7. 40. Grossfeld, G.D., Coakley F.V. Benign prostatic hyperplasia: clinical overview and value of diagnostic imaging. Radiol Clin North Am 2000; № 38 (1):31-47. 41. Roehrborn C.G., Bartsch G., Kirby R., Andriole G., Boyle P., de la Rosette J., Perrin P., Ramsey E., Nordling J., De Campos Freire G., Arap S. Guidelines for the diagnosis and treatment of benign prostatic hyperplasia: a comparative, international overview. Urology 2001; № 58 (5): 642-50. 42. Rule A.D., McGree M.E., Girman C.J., Lieber M.M., Jacobsen S.J. Longitudinal changes in post-void residual and voided volume among community dwelling men. J Urol 2005; № 174 (Pt 1):1317-21. 43. Sullivan M.P., Yalla S.V. Detrusor contractility and compliance characteristics in adult male patients with obstructive and nonobstructive voiding dysfunction. J Urol 1996; № 155 (6): 1995- 2000. 44. Oelke M., Höfner K., Jonas U., de la Rosette J.J., Ubbink D.T., Wijkstra H. Diagnostic accuracy of noninvasive tests to evaluate bladder outlet obstruction in men: detrusor wall thickness, uroflowmetry, postvoid residual urine, and prostate volume. Eur Urol 2007; № 52 (3): 827-34. 45. Mochtar C.A., Kiemeney L.A., van Riemsdijk M.M., Laguna M.P., Debruyne F.M., de la Rosette J.J. Post-void residual urine volume is not a good predictor of the need for invasive therapy among patients with benign prostatic hyperplasia. J Urol 2006; № 175 (1): 213-6. 46. Каприн А.Д., Аполихин О.И., Сивков А.В., Солнцева Т.В., Комарова В.А. Анализ уронефрологической заболеваемости и смертности в Российской Федерации за период 2002-2014 гг. по данным официальной статистики. Экспериментальная и клиническая урология 201; № (3):4-16. 47. Jorgensen J.B., Jensen K.M., Mogensen P. Age-related variation in urinary flow variables and flow curve patterns in elderly males. Br J Urol 1992; № 69 (3): 265-71. 48. Kranse R., van Mastrigt R. Causes for variability in repeated pressure-flow measurements. Urology 2003; № 61 (5): 930-4. 49. Idzenga, T., Pel J.J., van Mastrigt R. Accuracy of maximum flow rate for diagnosing bladder outlet obstruction can be estimated from the ICS nomogram. Neurourol Urodyn 2008; № 27 (1): 97-8. 50. Reynard J.M., Yang Q., Donovan J.L., Peters T.J., Schafer W., de la Rosette J.J., Dabhoiwala N.F., Osawa D., Lim A.T., Abrams P. The ICS-’BPH’ Study: uroflowmetry, lower urinary tract symptoms and bladder outlet obstruction. Br J Urol 1998; № 82 (5): 619-23.
Информация
Список сокращений
ВМП — верхние мочевые пути
ВОЗ — Всемирная организация здравоохранения
ДПО - доброкачественная простатическая обструкция
ДГПЖ — доброкачественная гиперплазия предстательной железы
ДЛТ — дистанционная лучевая терапия
ИМП — инфекция мочевых путей
КОЕ — колониеобразующая единица
КТ — компьютерная томография
ЛМС — лоханочно-мочеточниковый сегмент
МКБ — мочекаменная болезнь
МКБ-10 — Международная классификация болезней 10-го пересмотра
МП — мочевой пузырь
МРТ — магнитно-резонансная томография
ОЗМ — острая задержка мочеиспускания
ОПН — острая почечная недостаточность
ПРИ — пальцевое ректальное исследование
ПСА — простатоспецифический антиген
РКИ – рандомизированное клиническое исследование
РПЖ — рак предстательной железы
СНМП — симптомы нижних мочевых путей
БиТУРП – биполярная трансуретральная резекция простаты
МТУРП – монополярная трансуретральная резекция простаты
ТУИП – трансуретральная инцизия простаты
ОАЭ – открытая аденомэктомия
БиТУЭП – биполярная трансуретральная энуклеация гиперплазии простаты
HoLEP – энуклеация гиперплазии простаты гольмиевым лазером (Лазерная энуклеация простаты)
ThuLEP – энуклеация гиперплазии простаты тулиевым лазером (тупым путем)
ThuFLEP – энуклеация гиперплазии простаты тулиевым волоконным лазером
ThuVEP - вапоэнуклеация гиперплазии простаты тулиевым лазером (техника иссечения)
ThuFVEP - вапоэнуклеация гиперплазии простаты тулиевым волоконным лазером (техника иссечения)
DiLEP - энуклеация гиперплазии простаты диодным лазером (Лазерная энуклеация простаты)
ЛАЭ – лапараскопическая аденомэктомия
РААЭ – робот-ассистированная аденомэктомия
БиТУВП– биполярная трансуретральная вапоризация простаты
ЭПА – эмболизация простатических артерий (Эндовасуклярная эмболизация сосудов)
ФДЭ-5 — фосфодиэстераза 5-го типа
ЭД — эректильная дисфункция
ГАМП — гиперактивный мочевой пузырь
IPSS — International Prostate Symptom Score (Международный индекс симптомов при заболеваниях простаты)
КУДИ – комплексное уродинамическое исследование
Термины и определения
Доброкачественная гиперплазия предстательной железы (ДГПЖ) - доброкачественное увеличение размеров предстательной железы.
Доброкачественная простатическая обструкция (ДПО) - является формой инфравезикальной обструкции и устанавливается в том случае, когда причиной обструкции является доброкачественное увеличение ПЖ.
Инфравезикальная обструкция (ИВО) - представляет собой общий термин для описания обструкции во время мочеиспускания, характеризуется повышением давления детрузора и снижением скорости мочеиспускания. ИВО диагностируется при одновременном определении скорости мочеиспускания и давления детрузора.
Острая задержка мочи (ОЗМ) – это состояние, при котором пациент не может совершить акт мочеиспускания и при котором определяется болезненный, пальпируемый или перкутируемый мочевой пузырь.
Хроническая задержка мочи (ХЗМ) – состояние, при котором количество мочи, остающейся после мочеиспускания в мочевом пузыре, превышает объем выделенной мочи.
Гиперактивность детрузора (ГД) – это уродинамический феномен, характеризующийся непроизвольным сокращением детрузора во время фазы наполнения, которое может быть спонтанным или спровоцированным.
Гиперактивный мочевой пузырь (ГАМП) состояние, характеризующееся увеличением количества мочеиспусканий более 8 в сутки и/или появлением трудно сдерживаемых (ургентных, безотлагательных) позывов к мочеиспусканию. Наличие ГМП фиксируется только при отсутствии признаков инфекционно-воспалительных заболеваний нижних мочевыводящих путей или иной структурной патологии на этом уровне.
Простатоспецифический антиген (ПСА) – белок-онкомаркер, который указывает на возможное наличие злокачественной опухоли предстательной железы.
Трансуретральная резекция предстательной железы (ТУР) – эндоскопическая операция, подразумевающая удаление ткани предстательной железы посредством инструмента, проведенного через мочеиспускательный канал.
International Prostate Symptom Score (IPSS) Международный индекс симптомов при заболеваниях простаты – вопросник для определения характера и выраженности расстройств мочеиспускания.
Критерии оценки качества медицинской помощи
|
№ |
Критерии качества |
Оценка выполнения |
|---|---|---|
|
1 |
Выполнено ультразвуковое исследование предстательной железы, трансабдоминальное |
Да/Нет |
|
2 |
Выполнено ультразвуковое исследование мочевого пузыря с определением остаточной мочи |
Да/Нет |
|
3 |
Выполнено исследование уровня общего простатоспецифического антигена в крови |
Да/Нет |
|
4 |
Выполнена урофлоуметрия |
Да/Нет |
|
5 |
Выполнено хирургическое вмешательство, при наличии показаний и отсутствии противопоказаний |
Да/Нет |
Приложение А1. Состав рабочей группы по разработке и пересмотру клинических рекомендаций
-
Раснер Павел Ильич — доктор медицинских наук, профессор, заместитель главного врача по урологии, руководитель урологической клиники К+31, член правления Российского общества урологов.
-
Сивков Андрей Владимирович – кандидат медицинских наук, заместитель директора НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина – филиала ФГБУ «НМИЦ радиологии» Минздрава России
-
Харчилава Реваз Ревазович - кандидат медицинских наук, директор учебного центра врачебной практики "Пракси Медика" ФГАОУ ВО Первый МГМУ им. И.М. Сеченова
Конфликт интересов
Все члены Рабочей группы подтвердили отсутствие финансовой поддержки/конфликта интересов, о которых необходимо сообщить.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория данных клинических рекомендаций: специалисты, имеющие высшее медицинское образование по следующим специальностям:
-
урология
-
терапия
-
общая врачебная практика (семейная медицина)
-
хирургия.
-
анестезиология-реаниматология.
В данных клинических рекомендациях все сведения ранжированы по уровню достоверности (доказательности) в зависимости от количества и качества исследований по данной проблеме.
Таблица 1. Шкала оценки УДД для методов диагностики (диагностических вмешательств)
|
УДД |
Иерархия дизайнов клинических исследований по убыванию уровня достоверности доказательств от 1 до 5 |
|---|---|
|
1 |
систематические обзоры исследований с контролем референсным методом |
|
2 |
Отдельные исследования с контролем референсным методом |
|
3 |
Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода |
|
4 |
Несравнительные исследования, описание клинического случая |
|
5 |
Имеется лишь обоснование механизма действия или мнение экспертов |
Таблица 2. Шкала оценки УДД для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств).
|
1 |
Систематический обзор РКИ с применением мета-анализа |
|---|---|
|
2 |
Отдельные РКИ и систематические обзоры исследований любого дизайна (помимо РКИ) с применением мета-анализа |
|
3 |
Нерандомизированные сравнительные исследования, в т.ч. когортные исследования |
|
4 |
Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай-контроль» |
|
5 |
Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов |
Таблица 3. Шкала определения УУР для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)
|
УУР |
Расшифровка |
|---|---|
|
A |
Сльная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными) |
|
B |
Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными) |
|
C |
Слабая рекомендация – отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными) |
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию – не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утверждённым КР, но не чаще 1 раза в 6 месяцев.
Приложение А3. Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов, инструкции по применению лекарственного препарата
-
Клинические рекомендации Европейской ассоциации урологов [4].
-
Приказ Министерства труда и социальной защиты РФ от 14 марта 2018 г.2018 N 137н "Об утверждении профессионального стандарта "Врач- уролог" (с изменениями и дополнениями)
-
Клинические рекомендации Российского общества урологов.
-
Клинические рекомендации Российского общества онкоурологов.
Дневник мочеиспусканий
Ф.И.О. пациента
Дата рождения:
Пол:
Дата заполнения:
|
Время в 24 часовом формате |
Объем мочеиспус кания (мл) |
Необходимость напряжения живота при мочеиспускании (да, нет) |
Подтекание мочи и его степень от 1 до 3* |
Смена прокладки (да, нет) |
Активность при подтекании (кашель, бег и т.д. или в покое) |
Нестерпим ый позыв и его степень по шкале от 1 до 10** |
Выпито жидкост и (мл) |
|---|---|---|---|---|---|---|---|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Всего: |
|
|
|
|
|
|
|
Примечания к дневнику мочеиспусканий:
* 1 – незначительное, 2 – умеренное, 3 – сильное подтекание мочи, моча практически не удерживается.
** 1 самая слабая степень и 10 самая сильная степень нестерпимого позыва на мочеиспускание.
Пояснения: Параметры, которые позволяет оценить дневник мочеиспусканий, включают частоту мочеиспускания, общий объем диуреза, объем каждой порции мочеиспускания, а также соотношение долей дневного и ночного диуреза. Объем суточного диуреза может значительно варьировать. Влияние обстоятельств и индивидуальные вариации обусловливают различия в параметрах дневника мочеиспускания. Дневник мочеиспусканий особенно важен при ноктурии и позволяет дифференцировать состояние пациента. Он прост в заполнении, не требует материальных затрат и дополняет клиническую картину, позволяя объективизировать жалобы пациентов, например, отличить ноктурию от ночной полиурии.
Приложение Б. Алгоритмы действий врача
1. Алгоритм выбора нехирургического метода лечения у больных ДГПЖ с СНМП
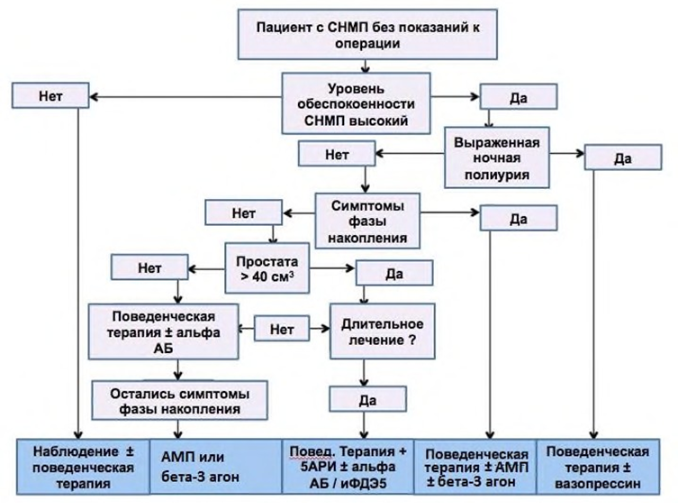 Альфа АБ - альфа-адреноблокатор 5АРИ – ингибитор 5-альфа-редуктазы
Альфа АБ - альфа-адреноблокатор 5АРИ – ингибитор 5-альфа-редуктазы
иФДЭ5 – ингибитор фосфодиэстеразы 5-ого типа (C01CE: Ингибиторы фосфодиэстеразы)
АМП – антимускариновые препараты (G04BD Средства для лечения учащенного мочеиспускания и недержания мочи)
Бета-3 агон – агонисты бета-3 адренорецепторов (G04BD Средства для лечения учащенного мочеиспускания и недержания мочи)
2. Алгоритм выбора хирургического метода лечения у больных ДГПЖ с СНМП
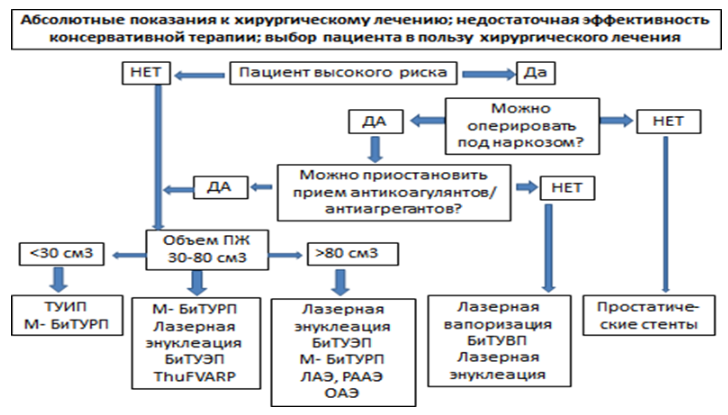
Доброкачественная гиперплазия предстательной железы
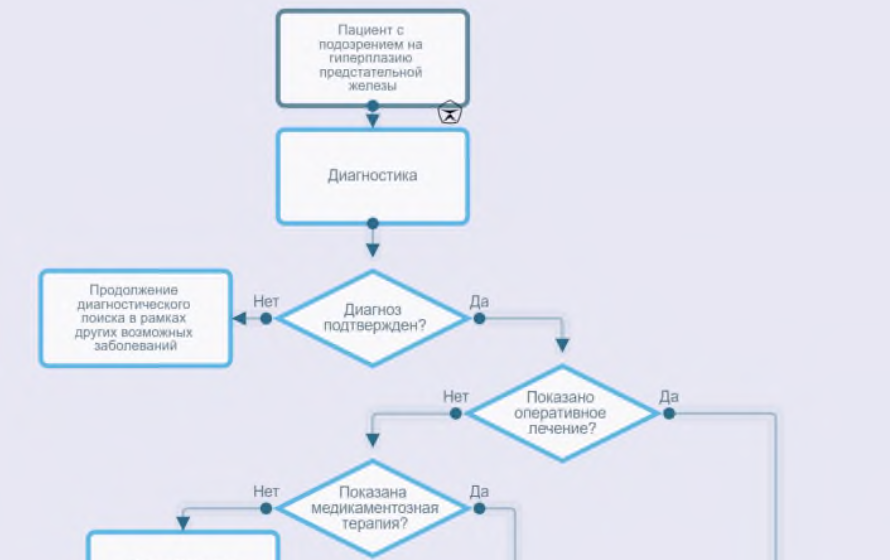
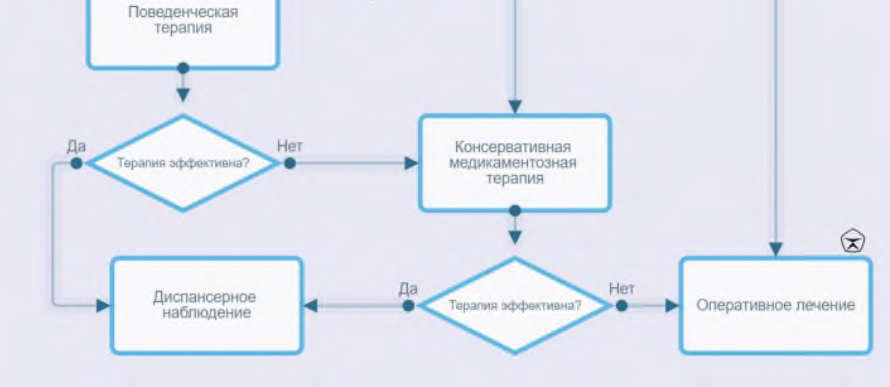
Приложение В. Информация для пациента
Многие знают, что одним из распространенных заболеваний мужчин пожилого возраста является аденома предстательной железы. Однако не всем известно, что название это уже устарело, — специалисты в последние годы пользуются термином доброкачественная гиперплазия предстательной железы (ДГПЖ).
ДГПЖ распространена настолько, что многие исследователи говорят о неизбежности этого состояния у мужчин, проживших достаточно долго, чтобы ДГПЖ успела развиться. К 80 годам 80% мужчин страдают этим недугом. Примерно у половины из них имеются клинические проявления заболевания, при появлении которых требуется лечение.
О доброкачественной гиперплазии простаты как заболевании следует говорить только тогда, когда имеется сочетание увеличения предстательной железы с симптомами нарушения мочеиспускания.
Причины развития ДГПЖ изучены недостаточно. Тем ни менее, многочисленные исследования в этой области доказали, что в основе всех теорий лежит идея гормональной перестройки организма, начинающейся в 45-55 лет, и получившей название “мужской климакс”. Постепенное увеличение предстательной железы в размерах начинается примерно в 35-40 лет и продолжается до глубокой старости. Вследствие этого по мочеиспускательному каналу, проходящему сквозь предстательную железу. Увеличение железы приводит к сужению просвета мочеиспускательного канала и затруднению оттока мочи из мочевого пузыря. Не менее важной причиной является ослабление сократительной способности мышцы мочевого пузыря, что, в основном, обусловлено ухудшением ее кровоснабжения и истощением компенсаторных возможностей вследствие постоянной необходимости «бороться» с увеличивающимся сопротивлением в простатическом отделе мочеиспускательного канала.
СИМПТОМЫ
Клинически данное заболевание проявляется различными симптомами. На конечных стадиях ДГПЖ резко возрастает риск возникновения острой задержки мочи – состояния, при котором мочевой пузырь переполнен, пациент испытывает ярко выраженные позывы к мочеиспусканию, а помочиться не может или мочится «по каплям».
Симптомы нарушения мочеиспускания при ДГПЖ:
-
Ослабление струи мочи
-
Прерывистое мочеиспускание
-
Затрудненное мочеиспускание
-
Ощущение неполного опорожнения мочевого пузыря после мочеиспускания
-
Необходимость натуживаться, чтобы начать мочеиспускание
-
Задержка мочеиспускания
-
Учащенное дневное и ночное мочеиспускание
-
Невозможность/большая сложность удержать мочу при возникновении позыва на мочеиспускание
Не все симптомы обязательно присутствуют у каждого пациента. Выраженность их индивидуальна. Необходимо помнить, что эти симптомы не являются строго специфичными для ДГПЖ и могут встречаться при раке простаты, простатите, нейрогенных расстройствах мочеиспускания, цистите, опухолях мочевого пузыря и многих других заболеваниях. Не следует торопиться с постановкой диагноза, как только первые симптомы дадут о себе знать. Большое значение в лечении ДГПЖ имеет правильная методика обследования и постановки диагноза.
На начальной стадии заболевания мочевой пузырь после мочеиспускания опорожняется полностью и отсутствует поражение почек. На конечной стадии у пациента появляется “остаточная моча” (неполное опорожнение мочевого пузыря после мочеиспускания), вследствие чего в мочевом пузыре могут образовываться камни и дивертикулы (грыжевые выпячивания стенки пузыря). На фоне нарушения оттока мочи из мочевого пузыря постепенно происходит растяжение мочеточников и почечных лоханок, в которых возникает хроническое воспаление – пиелонефрит. При отсутствии адекватного лечения на конечных стадиях заболевания развивается хроническая почечная недостаточность, представляющая угрозу жизни больного.
ОБСЛЕДОВАНИЕ
Тактика лечения пациента, страдающего ДГПЖ, должна определяться после проведения предварительного обследования. Согласно рекомендациям Всемирной Организации Здравоохранения, минимальный перечень необходимых обследований включает в себя:
-
заполнение специального вопросника – IPSS (международная система суммарной оценки заболеваний простаты в баллах), состоящего из 7 вопросов (см в конце статьи);
-
оценка качества жизни по 6-бальной шкале (QOL) (см в конце статьи);
-
пальцевое ректальное исследование (ПРИ), в ходе которого уточняется наличие болезненности, консистенция, форма и объем предстательной железы;
-
общий анализ мочи;
-
определение мочевины и креатинина сыворотки крови;
-
ультразвуковое исследование предстательной железы с определением наличия и количества остаточной мочи;
-
исследование скорости потока мочи (урофлоуметрия);
-
дневник мочеиспусканий (запись времени мочеиспусканий и объема выделенной мочи на протяжении 2-3 суток)
-
определение уровня простатоспецифического антигена (ПСА) в сыворотке крови; Повышение ПСА может свидетельствовать о наличие такого грозного заболевания, как рак простаты;
-
при повышении уровня ПСА или подозрении на поражение простаты при пальцевом ректальном исследовании показана биопсия предстательной железы.
-
при необходимости рентгеновское или радионуклидное обследования почек;
ЛЕЧЕНИЕ
Возможными вариантами лечения являются оперативное вмешательство, медикаментозная терапия и динамическое наблюдение.
Исходя из современных представлений, медикаментозная терапия должна назначаться больным ДГПЖ с начальными проявлениями нарушения мочеиспускания без вовлечения в процесс верхних мочевых путей и осложнений, больным с относительными и абсолютными противопоказаниями к оперативному лечению, пациентам, отказавшимся от оперативного лечения или откладывающим его по различным причинам. Согласно данным статистики, эти пациенты составляют 60-70% от общего количества, обратившихся с различными расстройствами мочеиспускания, обусловленными ДГПЖ.
Динамическое наблюдение допустимо у пациентов с мягкой симптоматикой, качество жизни которых существенно не страдает из-за имеющихся симптомов, и подразумевает контроль анализов крови и мочи, ПСА, результатов УЗИ и урофлоуметрии каждые 6-12 месяцев. Динамическое наблюдение, также как и медикаментозное лечение, обязательно включает элементы так называемой поведенческой терапии – ограничение приема жидкости в вечерние часы, за три часа до сна отказ от приема продуктов, обладающих мочегонным действием (фрукты, кофе, чай, алкоголь, молочные продукты), коррекцию сопутствующей медикаментозной терапии и т.д.
Оперативное лечение показано пациентам с выраженной симптоматикой, вовлечением в процесс верхних мочевых путей, у которых имеются противопоказания к назначению медикаментозной терапии или последняя не дает желаемого эффекта. Абсолютные показания к выполнению операции – повторяющаяся примесь крови в моче, наличие камней в мочевом пузыре, острая или хроническая задержка мочи.
В зависимости от общего состояния пациента, сопутствующих заболеваний, степени увеличения простаты (её объема), наличия осложнений и ряда других факторов врач может посоветовать, какая операция больше подходит в каждом конкретном случае. Следует обсудить ее эффективность, потенциальный риск развития осложнений и побочных эффектов, возможные альтернативы и после такой беседы принимать решение об операции, если таковая необходима.
Нужно понимать, что само по себе увеличение простаты в размерах, до каких бы цифр она не была увеличена, не является достаточным показанием к операции. Хирургическое лечение выполняется только при сочетании выраженной симптоматики с увеличением предстательной железы.
Урологи давно отошли от шаблонных схем лечения ДГПЖ и подходят к лечению каждого пациента индивидуально. Только такой подход позволяет добиться стойкого положительного эффекта при минимальном риске развития осложнений и побочных эффектов. Следует помнить, что любая выбранная тактика, будь то оперативное лечение, динамическое наблюдение или медикаментозная терапия, требует регулярных осмотров и обследований у специалиста для возможной коррекции проводимого лечения.
Приложение Г1-ГN. Шкалы оценки, вопросники и другие оценочные инструменты состояния пациента, приведенные в клинических рекомендациях
Приложение Г1. Международный индекс симптомов при заболеваниях простаты (IPSS) и шкала качества жизни (QoL)
Международный индекс симптомов при заболеваниях простаты (IPSS) и шкала качества жизни (QoL) [18]
Русская версия шкалы (International Prostate Symptom Score):
Источник: https://uro-info.ru/tests/mezhdunarodnaya-sistema-summarnoy-otsenki- zabolevaniypredstatelnoy-zhelezy-v-ballakh-ipss-/
Оригинал: Barry, M. J., Fowler, F. J., O’leary, M. P., Bruskewitz, R. C., Holtgrewe, H. L., Mebust, W. K., & Cockett, A. T. K. (2017). The American Urological Association Symptom Index for Benign Prostatic Hyperplasia. The Journal of Urology, 197(2), S189–S197. doi:10.1016/j.juro.2016.10.071
Тип: опросник для пациентов
Назначение: опросник подходит всем пациентам, независимо от характера НДНМП, наличия или отсутствия самостоятельного мочеиспускания и способа отведения мочи
|
Варианты ответа
Вопросы |
Нет |
Реже, чем 1 раз из 5 случаев |
Менее, чем в половине случаев |
Примерно в половине случаев |
Более половины случаев |
Почти всегда |
|
|---|---|---|---|---|---|---|---|
|
1. В течение последнего месяца как часто у Вас возникало ощущение неполного опорожнения мочевого пузыри после мочеиспускания"" |
0 |
1 |
2 |
3 |
4 |
5 |
|
|
2. В течение последнего месяца кап часто у Вас была потребность помочиться ранее, чем через два часа после последнего мочеиспускания? |
0 |
1 |
2 |
3 |
4 |
5 |
|
|
3. Как часто в течение последнего месяца мочеиспускание было с перерывами? |
0 |
1 |
2 |
3 |
4 |
5 |
|
|
4. В течение последнего месяца как часто Вы находили трудным временно воздержаться от мочеиспускания? |
0 |
1 |
2 |
3 |
4 |
5 |
|
|
5. В течение последнего месяца как часто Вы ощущали слабый напор мочевой струи? |
0 |
1 |
2 |
3 |
4 |
5 |
|
|
6. В течение последнего месяца как часто Вам приходилось прилагать усилия, чтобы начать мочеиспускание? |
0 |
1 |
2 |
3 |
4 |
5 |
|
|
7. В течение последнего месяца как часто в среднем Вам приходилось вставать, чтобы помочиться, начиная со времени, когда Вы ложились слать, и кончая временем, когда Вы вставали утром? |
Нет 0 |
1 раз 1 |
2 раза 2 |
3 раза 3 |
4 раза 4 |
5 и более раз 5 |
|
|
Суммарный балл IPSS= |
|||||||
|
КАЧЕСТВО ЖИЗНИ ВСЛЕДСТВИЕ РАССТРОЙСТВ МОЧЕИСПУСКАНИЯ |
|||||||
|
8. Как бы Вы отнеслись к тому, если бы Вам пришлось мириться с имеющимися у Вас урологическими проблемами до конца жизни"" |
очень хорошо |
хорошо |
удовлетв орительн о |
смешанное чувство |
неудовле творитель но |
плохо |
ужасно |
|
0 |
1 |
2 |
3 |
4 |
5 |
6 |
|
|
Индекс оценки качества жизни L= |
|||||||
Ключ и пояснения: Выраженность симптомов градируют по степени нарушений, как: отсутствие (0 баллов), легкая степень (1–7 баллов), умеренная степень (8–19 баллов) и тяжелая степень (20–35 баллов). С помощью шкалы IPSS можно провести количественнуюоценку СНМП, определить их преобладающий тип, оценить качество жизни пациента. Шкала обладает высокой чувствительностью (79%) и специфичностью (83%)
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.