Добровольная хирургическая стерилизация
 Версия: Клинические протоколы КР 2022 (Кыргызстан)
Версия: Клинические протоколы КР 2022 (Кыргызстан)
Стерилизация (Z30.2)
Акушерство и гинекология, Урология, Хирургия
Общая информация
Краткое описание
Приложение 3
к приказу МЗ КР №1232
от “18” октября 2022 года
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ КЫРГЫЗСКОЙ РЕСПУБЛИКИ
Клиническое руководство по добровольной хирургической стерилизации
(для всех уровней организаций здравоохранения)
Целевые группы
ОБЩАЯ ИНФОРМАЦИЯ
Цель разработки данного руководства
Внедрение и организация системы единого подхода по добровольной хирургической стерилизации женщин и мужчин, основанного на международных клинических руководствах высокого методологического качества и адаптированного к местным условиям.
Целевые группы
Семейные врачи, врачи первичного уровня здравоохранения, акушер-гинекологи, урологи, и другие специалисты, ответственные за качество оказания медицинской помощи.
Дата разработки: 12.10.2022.
Дата последующего рассмотрения:12.10.2027
Определение
Актуальность
КРАТКАЯ ИНФОРМАЦИЯ
Определение
Добровольная стерилизация хирургическая (ДСХ) представляет собой самый эффективный и необратимый метод предохранения как для мужчин, так и для женщин. В то же время ДСХ является безопасным и экономным способом контрацепции.
Актуальность
Хирургическая стерилизация-относительно простой, безопасный и чрезвычайно эффективный метод предотвращения будущей беременности. Процедура может проводиться амбулаторно или стационарно в послеродовом периоде или в виде интервальной операции. Хирургический подход может быть выполнен с помощью лапаротомии или лапароскопии для доступа ко всей маточной трубе. Трансвагинальные подходы к стерилизации маточных труб также являются жизнеспособным вариантом.
Гистероскопические методы закупорки просвета маточных труб изнутри стали популярными с 2002 года в Соединенных Штатах. Время и выбор конкретной процедуры, хирургический подход и тип анестезии зависят от имеющихся возможностей и опыта хирурга, а также истории болезни и предпочтений пациента.
Метод необратимой контрацепции также является одним из наиболее часто используемых методов контроля над рождаемостью в Соединенных Штатах; в 2014 г. этот метод контрацепции использовали 21,8% женщин [2]. Он уступает только оральным контрацептивам, которые используют 25,3 процента пользователей противозачаточных средств. В целом показатели такой контрацепции в Соединенных Штатах снизились за последние два десятилетия примерно на 5 процентов, вероятно, из-за более широкого использования обратимых методов контрацепции длительного действия, которое увеличилось примерно с 6 до 14 процентов среди женщин, использующих противозачаточные средства с 2008 г. 2014 г., и являются более эффективными и более дешевыми, чем перманентные методы [2].
Постоянная женская контрацепция (также называемая стерилизацией и перевязкой маточных труб) может осуществляться с использованием нескольких различных процедур и методов, которые предотвращают беременность путем перекрытия или удаления фаллопиевых труб. Она показана женщинам, которые уверены, что они завершили деторождение, и не желают использовать обратимый метод контрацепции или рассматривать возможность вазэктомии своего партнера-мужчины. Процедуры постоянной контрацепции различаются по срокам, хирургическому пути (лапаротомия, минилапаротомия или лапароскопия) и методу (непроходимость маточных труб, частичная или полная сальпингэктомия) [1,2].
Метод необратимой контрацепции у женщин является наиболее распространенным в мире средством планирования семьи; в 2019 году его использовали 23,7 процента всех пользователей противозачаточных средств, в общей сложности 219 миллионов женщин во всем мире [1]. Использование у женщин необратимых методов контрацепции выше всего в Центральной и Южной Азии (21,8 процента), а также в Латинской Америке и Карибском бассейне (16 процентов) и ниже всего в Африке и Европе, где этот показатель составляет менее 5 процентов.
Было проведено множество эпидемиологических исследований частоты неудач стерилизации труб. Наиболее часто цитируемое и крупнейшее из них известно, как исследование CREST, сокращенное от американского совместного обзора стерилизации, первоначально опубликованного в 1996 году. Это многоцентровое проспективное когортное исследование, в котором приняли участие 10 685 женщин, которым в период с 1978 по 1986 год была проведена стерилизация маточных труб всеми доступными на тот момент методами, показало совокупную частоту неудач в течение жизни 1,85% или 18,5 беременностей на 1000 процедур. Важно отметить, что возраст является единственным наиболее важным фактором, влияющим на частоту неудач, так что пациенты, которые были моложе во время процедуры стерилизации, имели больше шансов забеременеть в дальнейшем.
Лечение
РЕКОМЕНДАЦИИ ПО ДОБРОВОЛЬНОЙ ХИРУРГИЧЕСКОЙ СТЕРИЛИЗАЦИИ ЖЕНЩИН
Существует добровольная хирургическая стерилизация женщин послеродовая (чаще после кесарево сечения, реже после влагалищных родов), интервальная и после прерывания беременности, с лапаратомным или вагинальным доступом.
Наиболее важным аспектом подготовки к перевязке маточных труб является обеспечение адекватного консультирования пациента и информированного согласия (Приложение В) [«Медицинские критерии приемлемости для использования методов контрацепции», ВОЗ, 2015, 2018].
Учитывая, что стерилизация представляет собой хирургический метод, приводящий к стойкой утрате фертильности, особое внимание должно уделяться тому, чтобы каждый пациент принимал решение в пользу данного метода на основе полной добровольности и информированности. Особое внимание следует обратить на случаи, касающиеся стерилизации молодых людей, нерожавших женщин, мужчин, которые еще не стали отцами, и пациентов с умственными отклонениями, в том числе с депрессивными состояниями. Врач должен проводить комплексную беседу с каждым пациентом, ставя в известность в отношении необратимости стерилизации и наличия альтернативных высокоэффективных методов долгосрочной контрацепции. Особенно это касается лиц молодого возраста. Перевязка маточных труб — это не только эффективная защита от беременности, это и профилактика воспаления тазовых органов, возможное снижение риска рака яичников, сальпингэктомии и снижение риска внематочной беременности [1,6,8].
Различные материалы доступны для оказания помощи врачу в консультировании пациентов и в получении информированного согласия. При обсуждении стерилизации маточных труб целесообразно обсудить с пациентом преимущества этой процедуры, а также потенциальные риски. Преимущества являются существенными, это эффективная защита от беременности и от воспаления тазовых органов, возможное снижение риска рака яичников, уменьшение сальпингэктомии и снижение риска внематочной беременности.
| Поскольку процедуры стерилизации труб должны быть постоянными, надлежащее консультирование пациента и информированное согласие имеют первостепенное значение перед операцией при подготовке пациента к процедуре стерилизации. Противопоказаний к плановой операции быть не должно. Решение о стерилизации должно приниматься на полностью добровольной основе после соответствующего обсуждения рисков, преимуществ и альтернатив [1,2]. Уровень убедительности рекомендаций С |
| Пациенты должны понимать, что стерилизация маточных труб должна быть постоянной, и, если они не уверены в своем решении, существуют эффективные обратимые методы контрацепции длительного действия (такие как имплантаты и внутриматочные контрацептивы), которые по эффективности не уступают или превосходят постоянную хирургическую стерилизацию [1,2]. Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5). |
Наиболее важным аспектом подготовки к перевязке маточных труб является обеспечение адекватного консультирования пациента и информированного согласия (Приложение В) [«Медицинские критерии приемлемости для использования методов контрацепции», ВОЗ, 2015, 2018].
Учитывая, что стерилизация представляет собой хирургический метод, приводящий к стойкой утрате фертильности, особое внимание должно уделяться тому, чтобы каждый пациент принимал решение в пользу данного метода на основе полной добровольности и информированности. Особое внимание следует обратить на случаи, касающиеся стерилизации молодых людей, нерожавших женщин, мужчин, которые еще не стали отцами, и пациентов с умственными отклонениями, в том числе с депрессивными состояниями. Врач должен проводить комплексную беседу с каждым пациентом, ставя в известность в отношении необратимости стерилизации и наличия альтернативных высокоэффективных методов долгосрочной контрацепции. Особенно это касается лиц молодого возраста. Перевязка маточных труб — это не только эффективная защита от беременности, это и профилактика воспаления тазовых органов, возможное снижение риска рака яичников, сальпингэктомии и снижение риска внематочной беременности [1,6,8].
Различные материалы доступны для оказания помощи врачу в консультировании пациентов и в получении информированного согласия. При обсуждении стерилизации маточных труб целесообразно обсудить с пациентом преимущества этой процедуры, а также потенциальные риски. Преимущества являются существенными, это эффективная защита от беременности и от воспаления тазовых органов, возможное снижение риска рака яичников, уменьшение сальпингэктомии и снижение риска внематочной беременности.
| Стерилизация маточных труб включает в себя одноразовую хирургическую процедуру, которая немедленно эффективна и не требует дальнейшего использования других методов контрацепции, если не используется гистероскопический подход, при которой требуется другой метод контрацепции до тех пор, пока не будет проверена окклюзия маточных труб [1,2]. Уровень убедительности рекомендаций В (уровень достоверности доказательств – 5). |
Частота неудач правильно выполненной операции стерилизации составляет менее 1%, и нет никаких последовательных различий в эффективности, задокументированных среди стандартных методов, используемых сегодня. Анализ данных CREST показал, что 5-летняя совокупная частота неудач составляет 18,5 на 1000 женщин, подвергающихся стерилизации (все методы агрегированы).
Управление по контролю за продуктами и лекарствами США рекомендовало прогнозы, основанные на байесовском статистическом анализе [6,8,16].
Лапароскопического подхода лучше всего избегать женщинам, у которых в анамнезе было несколько операций на брюшной полости, внутрибрюшная спаечная болезнь, восстановленные грыжи брюшной стенки, патологическое ожирение или противопоказания к общей анестезии.
Женская стерилизация более сложна, чем мужская, и часто проводится под общим наркозом. Таким образом, риски анестезии, общие риски плановой операции и возможность неудачи с последующей внутриутробной или внематочной беременностью должны быть объяснены пациентке до операции.
| При принятии решения о хирургическом подходе важно учитывать анамнез, в том числе хирургические вмешательства и использовать чек-листы с критериями приемлемости рекомендуемые ВОЗ (2018) [1,3]. Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4). |
Лапароскопического подхода лучше всего избегать женщинам, у которых в анамнезе было несколько операций на брюшной полости, внутрибрюшная спаечная болезнь, восстановленные грыжи брюшной стенки, патологическое ожирение или противопоказания к общей анестезии.
| Риски, связанные с добровольной стерилизацией, хотя и присутствуют, но минимальны, и это в основном риски хирургического вмешательства [2]. Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4). |
Женская стерилизация более сложна, чем мужская, и часто проводится под общим наркозом. Таким образом, риски анестезии, общие риски плановой операции и возможность неудачи с последующей внутриутробной или внематочной беременностью должны быть объяснены пациентке до операции.
Вид анестезии зависит от хирургического подхода. Общая анестезия является наиболее распространенным методом анестезии как для лапаротомии, так и для лапароскопических подходов к интервальной стерилизации маточных труб. Регионарная нейроаксиальная анестезия может использоваться для лапаротомии, и является наиболее распространенным методом анестезии при стерилизации послеродовых труб. Гистероскопические процедуры могут выполняться с минимальной анестезией и/или седацией, проводниковой анестезией или общей анестезией.
Большинство послеродовых стерилизаций выполняются методом лапаротомного разреза. Для проведения интервальной стерилизации лучше использовать лапароскопию или минилапаротомию.
Методы хирургической стерилизации женщин
| Плановая стерилизация маточных труб может быть выполнена с помощью лапароскопии, гистероскопии, и лапаротомии [2]. Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4). |
Большинство послеродовых стерилизаций выполняются методом лапаротомного разреза. Для проведения интервальной стерилизации лучше использовать лапароскопию или минилапаротомию.
Техника минилапаротомии для проведения стерилизации маточных труб
Для интервальной стерилизации маточных труб с помощью минилапаротомии удовлетворителен вертикальный или поперечный разрез: оба разреза обеспечивают легкий доступ к маточным трубам. Поперечный разрез типа Пфаненштиля примерно на 2-3 см выше лобка симфиза и примерно на 2-3 см в длину является удовлетворительным. Фасция разделяется поперечно, прямые мышцы втягиваются в боковом направлении, а поперечная фасция и лежащая под ней париетальная брюшина рассекаются вертикально. Чтобы избежать травмы мочевого пузыря, мочевой пузырь должен быть надлежащим образом опорожнен непосредственно перед операцией или может быть установлен внутренний катетер Фоллея. После процедуры стерилизации разрез закрывается обычным способом. Подкожный рассасывающийся шов часто бывает полезен и отлично подходит для пациентов. Одним из преимуществ интервальной стерилизации труб с помощью минилапаротомии является то, что для этого не требуется ничего, кроме базовых хирургических инструментов и обучения. В некоторых случаях подвижность маточных труб ограничена анатомией малого таза или аномалиями матки, такими как миома, рубцы от предыдущей операции на органах малого таза или инфекции.
Методы хирургической стерилизации женщин
Техника Помероя
Метод Помероя, или "модифицированный" метод Полякова для двусторонней частичной сальпингэктомии, является наиболее распространенным методом интервальной хирургической стерилизации женщин (рис. 1) с помощью частичной сальпингэктомии. Популярность этой методики основана на присущей ей простоте и давно доказанной эффективности. После точной идентификации маточной трубы зажим Бэбкока помещают вокруг проксимальной части трубной ампулы, и трубка поднимается, чтобы выявить сосудистое снабжение мезосальпинкса (см. рис. 1А). Важно следовать за маточной трубой дистально до ее фимбрированного конца, чтобы убедиться, что она фаллопиева труба, а не круглая связка. Одна нить быстро рассасывающегося шовного материала (1-0 или 0 простых кетгутов) помещается вокруг приподнятой петли трубки и прочно завязывается. Таким образом, маточная труба перевязывается, и кровоснабжение одновременно перекрывается (см. рис. 1B). Теперь зажим может быть наложен на нити шва непосредственно дистальнее узла, и излишек шва может быть удален. Зажим теперь становится полезным держателем для следующего этапа процедуры. В этот момент выполняется вторая завязка из того же шовного материала может применяться по усмотрению хирурга, но обычно в этом нет необходимости. В то время как на приподнятом участке трубки поддерживается щадящая тяга, открытое лезвие ножниц Метценбаума используется для прокалывания мезосальпинкса и иссекается труба (см. рис. 1C). При сокращении мускулатуры белая аваскулярная часть эндосальпинкса появляется в виде приподнятой области в центре каждого отрезка сегмента. Проксимальный и дистальный концы разделенного и перевязанного яйцевода теперь исследуются на предмет кровотечения, затем маточная труба возвращается в брюшную полость, и процедура повторяется на противоположной маточной трубе.
Рисунок 1.
Рисунок 1.

Конечный результат после растворения рассасывающегося шовного материала и возвращения проксимальной и дистальной частей трубки в их нормальное анатомическое положение показан на рисунке 1D.
Использование рассасывающегося шовного материала позволяет осуществить это разделение и, вероятно, является критическим фактором в развитии анатомического разрыва. Соответственно, новые синтетические рассасывающиеся шовные материалы с более длительным временем растворения, вероятно, менее желательны, чем простой кетгут.
Основные преимущества техники Помероя заключаются в том, что она легко обучается, проста в исполнении и очень эффективна. Были некоторые доказательства того, что эффективность связана с длиной удаленного сегмента маточных труб. Его приемлемость как для послеродовой, так и для интервальной стерилизации довольно высока.
Это может быть выполнено абдоминально, вагинально или лапароскопически, и осложнения минимальны. Он не имеет серьезных недостатков; однако его может быть трудно выполнить при спаечной болезни маточных труб из-за невозможности поднять маточную трубу. Сообщаемый показатель беременности составляет менее 1 на 1000 процедур в первый год, но до 7,5 на 1000 процедур через 10 лет после стерилизации.
Процедура создания аваскулярной зоны
Аналогично методике Помероя, это процедура частичной сальпингэктомии. Однако вместо перевязки петли маточной трубки с последующим созданием окна в мезосальпинксе сначала создается окно. Процедура выполняется путем идентификации аваскулярного участка мезосальпинкса (см. рис. 2А). В этой области создается окно (см. рис. 2B), под маточной трубой, ножницами Метценбаума или зажимом, одновременно поднимая трубку зажимами Бэбкока. Открыв зажим или ножницы в окне, его можно растянуть параллельно просвету маточной трубы. Затем 2-сантиметровый сегмент средней части трубки перевязывают проксимально и дистально отдельными 0 хромовыми или викриловыми швами (см. рис. 2С). Затем отрезок между лигатурами шва иссекается (см. рис. 2D). Метод Паркленда предусматривает немедленное анатомическое разделение отсоединенных сегментов труб в отличие от метода Помероя.
Рисунок 2.
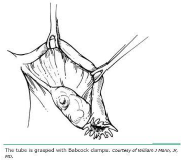
Рис. 2A. Идентификация аваскулярной области средней части трубки.
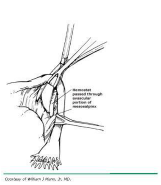
Рис. 2B. Окно через мезосальпинкс создается под трубкой.
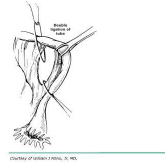
Рис. 2C. Быстро рассасывающиеся (0 хромовые или викрил) швы накладываются проксимально и дистально.
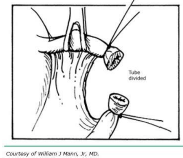
Рис. 2D. Иссечена перевязанная часть трубки.
Электрокоагуляция. Униполярные или биполярные электрохирургические инструменты также могут быть использованы для нарушения просвета маточных труб и обеспечения стерилизации маточных труб. Такие устройства предпочтительно лучше всего использовать для эндоскопического применения.
Краткосрочные и долгосрочные осложнения
Непосредственные хирургические осложнения процедур плановой интервальной стерилизации труб включают кровотечение, инфекцию или повреждение близлежащих внутренних органов.
Послеоперационное кровотечение обычно контролируется дополнительными швами. В редких случаях внутрибрюшного кровотечения может потребоваться повторная лапаротомия или лапароскопия. Поверхностная или глубокая инфекция может потребовать антибактериальной терапии. Применение профилактических антибиотиков для обычной послеродовой перевязки маточных труб или лапароскопической перевязки маточных труб не показано.
Все применяемые в настоящее время процедуры стерилизации труб эффективны, но беременность все же случается. Частота неудач традиционно указывалась как от двух до четырех беременностей на 1000 операций, но данные CREST продемонстрировали 5-летнюю совокупную частоту неудач 13 на 1000 женщин, подвергающихся стерилизации (все методы агрегированы).4 Во многих сериях сообщений имели место беременности в лютеиновой фазе, что указывает на то, что пациентка уже была беременна, когда проводилась процедура. Это можно свести к минимуму, запланировав процедуру во время фолликулярной фазы менструального цикла или проверив беременность перед операцией с помощью высокочувствительного теста на ХГЧ (тест не будет положительным если проводится до имплантации). Внутриутробная беременность, как правило, наступает рано, часто в течение первого или двух лет после процедуры стерилизации. Более поздние беременности имеют более высокую вероятность быть внематочными. В одном отчете указывается, что примерно 7% всех беременностей после стерилизации маточных труб являются внематочными.17 Исследование CREST указывает на 10-летнюю кумулятивную вероятность внематочной беременности для всех методов стерилизации труб в сочетании 7,3 на 1000 процедур. Опять же, женщины, которые прошли стерилизацию маточных труб в более молодом возрасте, были подвержены более высокому риску последующей внематочной беременности, чем пожилые женщины.18
Тщательное наблюдение является обязательным после женской стерилизации. Необъяснимая тазовая боль у стерилизованной пациентки должна указывать на возможность внематочной беременности. Любой женщине, прошедшей процедуру стерилизации маточных труб, следует посоветовать немедленно обратиться за медицинской помощью, если у нее появятся симптомы беременности.
Дискуссия о том, вызывают ли процедуры стерилизации маточных труб нарушения менструального цикла, также выиграла от исследования CREST. Это исследование и многие другие показали, что после стерилизации маточных труб, по-видимому, не происходит каких-либо существенных изменений в менструальных циклах, продолжительности менструального цикла и уровне менструальной боли. На самом деле, по данным когортного исследования CREST, эти симптомы могут уменьшаться после стерилизации маточных труб. Связь между постоянной контрацепцией и следующими факторами минимальна или отсутствует: менструальная функция, овариальный резерв, половая функция, рак молочной железы [7,10].
Соответственно, существующие доказательств указывают на то, что стерилизация маточных труб существенно не увеличивает риск для пациентки развития последующих гинекологических аномалий. На самом деле, по-видимому, существует защитный эффект в отношении снижения риска рака яичников и необходимости госпитализации из-за воспалительных заболеваний органов малого таза [20]. Соотношение шансов для женщин с высоким риском развития рака яичников, которые подверглись стерилизации маточных труб, составляет 0,3–0,9 [8,21]. Хотя стерилизация маточных труб не защищает от инфекций, передающихся половым путем, постулируется, что, закрывая просвет для транзита спермы и яйцеклетки, также блокируется транзит восходящих бактериальных инфекций в верхние половые пути [20].
Обратимость хирургической стерилизации
Все методы хирургической стерилизации разработаны как необратимые процедуры, которые должны предлагаться пациентам, нуждающимся в постоянной стерилизации. Как указывалось выше, чрезвычайно важно, чтобы пациенты понимали, что стерилизация маточных труб должна быть постоянной, и если они не уверены в своем решении, существуют эффективные обратимые методы контрацепции длительного действия (такие как имплантаты и внутриматочные контрацептивы), которые имеют показатели эффективности не хуже или даже лучше, чем постоянная хирургическая стерилизация.
Исследования показали, что частота сожалений после стерилизации маточных труб колеблется от 0,9 до 26% и что эти показатели наиболее высоки у женщин, которые моложе на момент процедуры стерилизации. Исследование CREST показало, что совокупный показатель за 14 лет составил 12,7% всех женщин, выражающих сожаление, но он доходил до 20,3% среди женщин в возрасте до 30 лет на момент стерилизации.
Тем не менее, бывают случаи, когда в связи с изменением личной жизни или социальной ситуации пациент может потребовать отмены процедуры стерилизации маточных труб.
Несколько методов женской стерилизации обобщены в таблице 3, в отношении степени стерилизации маточных труб и частоты неудач (беременность).
Таблица 3. Методы женской стерилизации
| Техника | Популярность* |
Стерилизация
маточных труб
|
Частота неудач и/или беременности |
| Учида | 1+ | 50% | Редкий |
| Фимбриэктомия | 1–2+ | 40% | |
| Ирвинг | 1+ | 30% | |
| Померой | 5+ | 3-4 см | 2-4:1000 женщин |
| Олдридж | Редко делается | Нет | Существенный |
*Произвольная шкала от 1 (наименее популярная процедура) до 5 (наиболее распространенная процедура).
РЕКОМЕНДАЦИИ ПО ДОБРОВОЛЬНОЙ ХИРУРГИЧЕСКОЙ СТЕРИЛИЗАЦИИ МУЖЧИН
В настоящее время стерилизация является наиболее широко используемым методом контрацепции в мире. В развитых странах, и, по прогнозам, она останется таковой в течение следующих двух десятилетий. На стерилизацию приходится почти половина всего использования противозачаточных средств. Сегодня каждая четвертая пара в мире выбирает стерилизацию как метод планирования семьи.
Хирургическая стерилизация мужчин. Вазэктомия
Вазэктомия
Вазэктомия — один из самых безопасных и эффективных методов контрацепции, имеющий очень низкую частоту осложнений. Вазэктомия — это очень простая малая хирургическая процедура, которая занимает около 10-15 минут на выполнение с минимальным кровотечением во время процедуры. Мужчина может ходить и вернуться домой в течение 30 минут после процедуры, восстановиться намного быстрее с практически незначительным послеоперационным дискомфортом или осложнением.
Медицинские критерии приемлемости для использования хирургической стерилизации мужчин – из руководства ВОЗ «Медицинские критерии приемлемости для использования методов контрацепции».
Информированное письменное согласие мужчины. Медицинский специалист должен убедиться, что мужчина принял осознанное и добровольное решение о вазэктомия до подписания формы согласия. Необходимо поощрять мужчин задавать вопросы, чтобы прояснить их сомнения, если таковые имеются. Мужчины должны быть проинформированы о том, что у них есть возможность отказаться от процедуры в любое время (Приложение В).
Во время проведения процедуры необходимо соблюдать стандартные универсальные меры профилактики инфекций, которые включают:
Рекомендации пациенту перед выпиской:
|
Ключевые моменты по хирургической стерилизации мужчин:
|
Вазэктомия
Вазэктомия — один из самых безопасных и эффективных методов контрацепции, имеющий очень низкую частоту осложнений. Вазэктомия — это очень простая малая хирургическая процедура, которая занимает около 10-15 минут на выполнение с минимальным кровотечением во время процедуры. Мужчина может ходить и вернуться домой в течение 30 минут после процедуры, восстановиться намного быстрее с практически незначительным послеоперационным дискомфортом или осложнением.
| Условие для вазэктомии: самостоятельное информированное согласие пациента; возраст не менее 22 лет и моложе 60 лет, пациенты должны быть когда-либо женаты, у пары должен быть хотя бы один ребенок в возрасте старше одного года, если стерилизация не по медицинским показаниям; пациенты не должны подвергаться стерилизации в случаи неудачи предыдущей стерилизации, пациенты должны быть в здравом уме, чтобы понимать все последствия стерилизации; психически больные пациенты должны пройти освидетельствование у психиатра и юридический опекун согласен [9]. Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4). |
Медицинские критерии приемлемости для использования хирургической стерилизации мужчин – из руководства ВОЗ «Медицинские критерии приемлемости для использования методов контрацепции».
Во время консультирования перед вазэктомией используйте понятный язык. Мужчина должен знать, что происходит во время процедуры.
Следует пояснить следующие особенности процедуры вазэктомии: -это постоянная процедура для предотвращения будущих беременностей, это хирургическая процедура, которая имеет осложнения (включая неудачи), это не влияет на сексуальное удовольствие и способности; после вазэктомии необходимо использовать резервный метод контрацепции до тех пор, пока не будет азооспермия (достигается обычно через 3 месяца, иногда больше); не защищает от ИППП.
Рекомендации по информированию пациента:
1. Медицинский специалист постоянно использует надлежащие процедуры для предотвращения заражения.
2. Пациенту делают инъекцию местного анестетика в мошонку для обезболивания. Пациент остается в сознании на протяжении всей процедуры.
3. Медицинский работник ощупывает кожу мошонки, чтобы найти каждый семявыносящий проток и два сосуда в мошонке.
4. Медработник делает прокол или надрез кожи. В методе вазэктомии без скальпеля врач захватывает канальцы специальным щипцами и делает крошечный прокол в коже по средней линии мошонки скальпелем. При традиционной технике вазэктомии врач делает 1 или 2 небольших разреза в кожи скальпелем.
5. Медицинский работник вынимает небольшую петлю каждого сосуда из прокола или разреза, разрезает каждый каналец и связывает оба срезанных конца шелковой нитью
6. Прокол заклеивают лейкопластырем или разрез можно закрыть швами и перевязать в зависимости от используемой процедуры.
7. Пациент получает инструкции о том, что делать после того, как он покинет клинику или больницу. Пациенту необходимо отдохнуть в течение 30 минут после вазэктомии, обычно он может уйти в течение получаса.
Информированное письменное согласие мужчины. Медицинский специалист должен убедиться, что мужчина принял осознанное и добровольное решение о вазэктомия до подписания формы согласия. Необходимо поощрять мужчин задавать вопросы, чтобы прояснить их сомнения, если таковые имеются. Мужчины должны быть проинформированы о том, что у них есть возможность отказаться от процедуры в любое время (Приложение В).
Предоперационные рекомендации: пациент должен желательно обрезать лобковые, мошоночные и промежностные волосы непосредственно перед операцией, надеть чистую и свободную одежду, утром перед операцией принимать легкую пищу, опорожнить мочевой пузырь перед входом в операционную.
Во время проведения процедуры необходимо соблюдать стандартные универсальные меры профилактики инфекций, которые включают:
1. Мытье рук;
2. Обеспечение самозащиты путем ношения перчаток и использования других физических барьеров; 3
3. Принятие безопасных методов работы (для предотвращения травм острыми инструментами);
4. Поддержание надлежащих методов гигиенической чистоты;
5. Обеспечение надлежащей обработки инструментов и других предметов многоразового использования;
6. Соблюдение надлежащих методов удаления отходов и обработки, транспортировки и переработки использованного и/или грязного белья в рекомендованном и установленном порядке.
Рекомендации пациенту перед выпиской:
а) дома следует отдохнуть,
б) возобновить нормальную работу через 48 часов и вернуться к полной активности,
в) принимать анальгетики и другие лекарства по рекомендации врача,
г) как можно скорее вернуться к обычному питанию,
e) содержать оперированную область в чистоте и сухости, не трогать и не открывать повязку,
f) можно купаться через 24 часа, стараясь при этом не затронуть оперированную часть тела, при инцизионной вазэктомии швы снимаются на 7-й день,
ж) должен сообщить врачу или в клинику, если есть сильная боль, обмороки, лихорадка, кровотечение, увеличение размеров мошонки или выделение гноя из прооперированного участка,
h) должен явиться в клинику для анализа спермы через три месяца,
i) если есть какие-либо вопросы, он должен в любое время обратиться к медицинскому персоналу или врачу.
Техника вазэктомии
Техника вазэктомии
| Существует 2 наиболее распространенных хирургических методов доступа к сосудам во время вазэктомии: инцизионный метод и бесскальпельный метод. Инцизионная техника включает в себя использование скальпеля, чтобы сделать один или два разреза (каждый 1-2 см в длину) для доступа. Метод без скальпеля использует острый, заостренный инструмент, похожий на щипцы, для прокола мошонки. Без скальпеля вазэктомия является рекомендуемой техникой для доступа к семявыводящему протоку мошонки (семяпроводам), который переносит сперматозоиды к половому члену. В настоящее время она становится стандартной техникой вазэктомии [9]. Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4). |
Во время метода без скальпеля отверстие делается на полпути между основанием полового члена и верхушкой семенников по срединному шву. Это место прокола выбран потому, что он обеспечивает легкий доступ как к сосудам через мошоночный мешок, так и, во-вторых, позволяет избежать риск повреждения придатков яичка и яичек. Кроме того, к средним мошоночным сосудам легко подступиться с этого участка, который является лучшим местом для вазэктомии. Внутренние половые органы мужчин состоят из трех групп: семенников, семявыводящих протоков и добавочные железы. Яички являются местом сперматогенеза и гормоногенеза (тестостерон). После вазэктомии яички продолжают вырабатывать как сперму, так и гормоны. Вторая группа органов представляет собой ряд сообщающихся протоков: протоки придатка яичка, семявыносящие протоки, семявыбрасывающих протоков и уретры. Сперматозоиды развивают свою подвижность и способность к оплодотворению во время их пребывания в эпидидимидах. Каждый сосуд заканчивается у основания предстательной железы, далее в ампулярной части. К нему присоединяется семенной пузырек. Вместе сосуд и проток из семенного пузырька соединяются, образуя семявыбрасывающий проток. Два семявыбрасывающих протока открываются в уретру, что позволяет прохождению сперматозоидов и семенной жидкости при эякуляции.
| После вазэктомии мужская сексуальная физиология остается неизменной, за исключением способности к зачатию. Нервы, участвующие в эрекции, не подвергаются опасности во время процедуры, поэтому после вазэктомии без скальпеля на эрекцию нет влияния. Семенная жидкость продолжает вырабатываться, а канальцы, несущие семенную жидкость, остаются нетронутой. Следовательно, у мужчины после вазэктомии может быть нормальная эякуляция, и он испытывает такое же удовольствие. Производство сперматозоидов продолжается несмотря на то, что сперматозоиды проникают в семенную жидкость и блокируется. Эти сперматозоиды всасываются в просвете канальцев придатка яичка [9]. Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4). |
Информация
Источники и литература
-
Клинические протоколы Министерства здравоохранения Кыргызской Республики
- Клинические протоколы Министерства здравоохранения Кыргызской Республики - 1.Хирургические процедуры для стерилизации маточных труб. Элизабет О. Шмидт, Джастин Т. Дидрих, Дэвид Л. Айзенберг. Кафедра акушерства и гинекологии, Отдел клинических исследований, Вашингтонский университет, Медицинская школа Сент-Луиса, Сент-Луис, Миссури, США, 2019. 2. Обзор женской постоянной контрацепции. Кари П Браатен, доктор медицины, магистр здравоохранения, Кэрин Даттон, MD, MS. -2021 3. Mosher WD, Martinez GM, Chandra A, Abma JC, Willson SJ. Use of contraception and use of family planning services in the United States: 1982-2002. Adv Data. 2004(350):1-36. 4. Chan LM, Westhoff CL. Tubal sterilization trends in the United States. Fertil Steril. 2010;94(1):1-6. 5. American College of O, Gynecologists. ACOG Practice bulletin no. 133: benefits and risks of sterilization. Obstet Gynecol. 2013;121(2 Pt 1):392-404. 6. Peterson HB, Xia Z, Hughes JM, Wilcox LS, Tylor LR, Trussell J. The risk of pregnancy after tubal sterilization: findings from the U.S. Collaborative Review of Sterilization. Am J Obstet Gynecol. 1996;174(4):1161-8; discussion 8-70. 7. Hatcher RA, Trussell J, Nelson AL, Cates W. Contraceptive Technology Revised 20th Edition. New York, NY: Ardent Media Inc, Bridging the Gap Foundation; 2011. 8. Peterson HB. Sterilization. Obstet Gynecol. 2008;111(1):189-203.Rubin GL, Greenspan JR, Lee NC, Ory HW. Deaths attributable to tubal sterilization in the United States, 1977 to 1981. Am J Obstet Gynecol. 1983;146(2):131-6. 9. Reference Manual for Male Sterilization. – 2013.- 132р. 10. Pollack A. ACOG practice bulletin. Clinical management guidelines for obstetrician-gynecologists. Number 46, September 2003. (Replaces technical bulletin number 222, April 1996). Obstet Gynecol. 2003;102(3):647-58. 11. Penfield AJ. Minilaparotomy for female sterilization. Obstet Gynecol. 1979;54(2):184-8. 12. Lee RB, Boyd JA. Minilaparotomy under local anesthesia for outpatient sterilization: a preliminary report. Fertil Steril. 1980;33(2):129-34. 13. Miesfeld RR, Giarratano RC, Moyers TG. Vaginal tubal ligation--is infection a significant risk? Am J Obstet Gynecol. 1980;137(2):183-8. 14. EngenderHealth (Firm), Ross JA. Contraceptive sterilization : global issues and trends. New York, NY: EngenderHealth; 2002. xv, 204 p. p. 15. Robinson DC, Stewart SK, Reitan RE, Gist RS, Jones GN. Laparoscopic pomeroy tubal ligation: a comparison with tubal cauterization in a teaching hospital. J Reprod Med. 2004;49(9):717-20. 16. Surgical sterilization of women [Internet]. Wolters Kluwer Health. 2013 [cited January 26, 2014]. http://www.uptodate.com/contents/surgical-sterilization-of women?source=search_result&search=surgical+sterilization&selected 17. Bulletins--Gynecology ACoP. ACOG practice bulletin No. 104: antibiotic prophylaxis for gynecologic procedures. Obstet Gynecol. 2009;113(5):1180-9. 18. Chi IC, Gardner SD, Laufe LE. The history of pregnancies that occur following female sterilization. Int J Gynaecol Obstet. 1979;17(3):265-7. 19. Wolf GC, Thompson NJ. Female sterilization and subsequent ectopic pregnancy. Obstet Gynecol. 1980;55(1):17-9. 20. Peterson HB, Xia Z, Hughes JM, Wilcox LS, Tylor LR, Trussell J. The risk of ectopic pregnancy after tubal sterilization. U.S. Collaborative Review of Sterilization Working Group. N Engl J Med. 1997;336(11):762-7. 20 21. Peterson HB, Jeng G, Folger SG, Hillis SA, Marchbanks PA, Wilcox LS, et al. The risk of menstrual abnormalities after tubal sterilization. U.S. Collaborative Review of Sterilization Working Group. N Engl J Med. 2000;343(23):1681-7. 22. Abbuhl SB, Muskin EB, Shofer FS. Pelvic inflammatory disease in patients with bilateral tubal ligation. Am J Emerg Med. 1997;15(3):271-4. 23. Narod SA, Sun P, Ghadirian P, Lynch H, Isaacs C, Garber J, et al. Tubal ligation and risk of ovarian cancer in carriers of BRCA1 or BRCA2 mutations: a case-control study. Lancet. 2001;357(9267):1467-70. 24. Hillis SD, Marchbanks PA, Tylor LR, Peterson HB. Tubal sterilization and long-term risk of hysterectomy: findings from the United States collaborative review of sterilization. The U.S. Collaborative Review of Sterilization Working Group. Obstet Gynecol. 1997;89(4):609-14. 25. Curtis KM, Mohllajee AP, Peterson HB. Regret following female sterilization at a young age: a systematic review. Contraception. 2006;73(2):205-10.
Информация
Ключевые слова: планирование семьи, контрацепция, добровольная хирургическая стерилизация, вазектомия,
Список сокращений:
ПС - планирование семьи
ИК - инъекционные контрацептивы
ВПЧ - вирус папилломы человека
КС - контрацептивные средства
ДЭК - диатермоэлектрокоагуляция
ЗТ - зона трансформации
ИППП - инфекции, передаваемые половым путем
ИЦН - истмико-цервикальная недостаточность
ЦК - цервикальный канал
КОК - комбинированные оральные контрацептивы
ЦЭ - цилиндрический эпителий
РШМ - рак шейки матки
НПО - наружные половые органы
МТ - маточные трубы
СМА - спиномозговая анестезия
ИВЛ - искусственная вентиляция легких
ТЭО - тромбоэмболические осложнения
Приложение А1
CОСТАВ МУЛЬТИДИСЦИПЛИНАРНОЙ РАБОЧЕЙ ГРУППЫ
Для обновления и своевременного пересмотра клинического руководства по добровольной хирургической стерилизации на всех уровнях оказания медицинской помощи была создана мультидисциплинарная рабочая группа (МДРГ) из специалистов разного профиля.
Создание мультидисциплинарной группы позволило включить в процесс разработки клинического руководства все заинтересованные стороны, участвующие в оказании медицинской помощи по добровольной хирургической стерилизации
Создание мультидисциплинарной группы позволило исключить конфликт интересов разработчиков.
Руководитель рабочей группы по созданию руководства (согласно приказу МЗ КР № 70 от25.01.2022.):
Асылбашева Р.Б., главный специалист Управления оказания медицинской помощи и лекарственной политики МЗКР.
Ответственные исполнители:
Аскеров А.А., д.м.н., профессор кафедры акушерства и гинекологии КРСУ им.Б.Н.Ельцина, президент Кыргызской ассоциации акушеров-гинекологов и неонатологов (КААН).
Монолов Н.К., к.м.н., КГМА им. И.К.Ахунбаева, кафедра урологии и андрологии.
Кудайбердиев Т.З., д.м.н., профессор, Научно-исследовательский институт хирургии сердца и трансплантации органов (НИИХСиТО) МЗКР.
Бозгорпоева Б.Б. –PhD, директор ОО «Кыргызский альянс планирования семьи».
Монолов Н.К., к.м.н., КГМА им. И.К.Ахунбаева, кафедра урологии и андрологии.
Кудайбердиев Т.З., д.м.н., профессор, Научно-исследовательский институт хирургии сердца и трансплантации органов (НИИХСиТО) МЗКР.
Бозгорпоева Б.Б. –PhD, директор ОО «Кыргызский альянс планирования семьи».
Ответственные исполнители осуществляли систематизацию и обновление ключевых рекомендаций из выбранных международных клинических руководств путем адаптации, предоставили обобщенные данные по ссылкам для формирования клинического содержания обновленного руководства.
Консультанты:
Давлетова А.С. - главный врач Жалал-Абадского областного центра охраны репродуктивного здоровья человека
Муратова Г.К. - директор Ошского областного центра репродукции человека
Жалиева Г.К. - врач Чуйской областной объединенной больницы (ЧООБ), к.м.н.
Асанова И.Э. - КААН, PhD
Кулмурзаева З.Н. - заведующая отделением гинекологии ЧООБ, к.м.н.
Галако Т.И. - заведующая кафедрой психиатрии КГМА им.И.К.Ахунбаева, к.м.н.
Протоколы согласительных заседаний мультидисциплинарной рабочей группы (МДРГ) по разработке клинического руководства велись в соответствии с установленным порядком.
Все члены группы подписали декларацию о конфликте интересов.
Работе МДРГ оказывала техническую и методическую помощь ЮНФПА и ОО «Кыргызский альянс планирования семьи».
Оценка клинического содержания (рецензенты)
| Стелиан Ходорожеа | доцент кафедры акушерства и гинекологии госмедфарм. Университет Республики Молдова, к.м.н. |
| Самигуллина А.Э. | профессор кафедры акушерства, гинекологии и репродуктологии КГМИПиПК им.С.Б. Даниярова, д.м.н. |
| Иманказиева Ф.И. | доцент кафедры АиГ КРСУ им.Б.Н.Ельцина, к.м.н. |
| Салимов Б. | врач уролог-андролог высшей категории, член общества урологов и андрологов КР, к.м.н |
Экспертами проведена оценка методологического качества клинического руководства по логическому изложению, отражению наилучшей клинической практики в рекомендациях и применимости в условиях клинической практики организаций КР согласно инструменту AGREE II.
Адрес для переписки с рабочей группой:
720040, Кыргызская Республика, г. Бишкек
ул. Тоголока Молдо 1,
e-mail: askerov.arsen@inbox.ru
Декларация конфликта интересов
Перед началом работы по разработке клинического руководства, на рабочем совещании согласительной комиссии, проведённом 22 декабря 2021 г., все члены рабочей группы дали согласие сообщить в письменной форме о наличии финансовых взаимоотношений с фармацевтическими компаниями. Никто из членов авторского коллектива не заявил о наличии коммерческой заинтересованности или другого конфликта интересов с фармацевтическими компаниями или другими организациями, производящими продукцию для добровольной хирургической стерилизации.
Процесс утверждения клинического руководства
С момента утверждения состава рабочей группы проведены обсуждения проекта клинического руководства со всеми заинтересованными сторонами с учетом появления новых данных по добровольной хирургической стерилизации.
Процесс апробации клинического руководства
В течении июля-декабря месяца 2021г. года были разработаны алгоритмы, которые были апробированы и внедрены в стационарах г.Бишкек, Чуйской, Джалал-Абадской и Ошской областей. От непосредственных пользователей были получены положительные комментарии и отзывы по содержанию, формату представления, удобству применения и возможности использования ключевых рекомендаций на местах в виде кратких алгоритмов.
Данное клиническое руководство разработано на основании новых обновленных данных по наилучшей клинической практике для добровольной хирургической стерилизации женщин и мужчин, в дальнейшем будет обновляться по мере появления новых доказательств.
Клиническое руководство может использоваться и воспроизводиться с соответствующими ссылками. Данное практическое руководство было подготовлено при содействии Фонда ООН в области народонаселения (ЮНФПА) и ОО «Кыргызский альянс планирования семьи».
Выражается глубокая признательность Фонду ООН в области народонаселения в Кыргызской Республике за оказанное техническое и методическое содействие при разработке и внедрении данного клинического руководства.
Приложение А2
СТРАТЕГИЯ ПОИСКА МЕЖДУНАРОДНЫХ КЛИНИЧЕСКИХ РУКОВОДСТВ ПО ДОБРОВОЛЬНОЙ ХИРУРГИЧЕСКОЙ СТЕРИЛИЗАЦИИ
На сегодняшний день в мире разработано и обновлено большое количество разнообразных клинических руководств, рекомендаций, стандартов и других документов, посвященных ранней диагностике рака молочной железы.
Рабочей мультидисциплинарной группой было принято решение об разработке клинического руководства по добровольной хирургической стерилизации путем адаптирования уже разработанных международных клинических руководств высокого методологического качества, основанных на принципах доказательной медицины для всех уровней здравоохранения Кыргызской Республики.
Описание процесса поиска и оценки существующих клинических руководств по добровольной хирургической стерилизации
Поиск клинических руководств по добровольной хирургической стерилизации осуществлялся в международных доступных электронных базах данных в сети Интернет.
Найденные электронные базы данных по клиническим руководствам и практическим рекомендациям
Найденные клинические руководства были оценены мультидисциплинарной рабочей группой.
Критерии включения/исключения
| Страна и название ресурса | Интернет-адрес |
| Международная ассоциация | |
| Всемирная организация здравоохранения (World Health Organization, WHO) |
www.who.int
https://www.uptodate.com/contents/overview-of-female-permanent-contraception
|
| UpToDate | https://www.uptodate.com/home/ |
| Reference Manual for Male Sterilization | |
Найденные клинические руководства были оценены мультидисциплинарной рабочей группой.
Критерии включения/исключения
В связи с тем, что 22 февраля 2022 года рабочая группа провела четкие ограничения по вопросам клинического руководства, которые необходимо было пересмотреть. В качестве опорных клинических руководств выбраны только те, которые были обновлены с применением подходов доказательной медицины за последние годы - 2015-2021 года и посвящены добровольной хирургической стерилизации женщин и мужчин.
Были установлены языковые ограничения, так как рабочая группа имела возможность изучать источники литературы только на английском и русском языках.
Оценка найденных клинических рекомендаций и доказательств
В результате проведённого поиска было найдено обновленных 2 клинических руководств по добровольной хирургической стерилизации, которые содержали необходимую информацию, соответствующую задаче рабочей группы (см. табл. Характеристика отобранных клинических руководств).
Характеристика отобранных клинических рекомендаций по хирургической стерилизации
| № | Название руководства | Качество | Новизна | Применимость | Варианты действий |
| 1 | Хирургические процедуры для стерилизации маточных труб. Элизабет О. Шмидт, Джастин Т. Дидрих, Дэвид Л. Айзенберг. Кафедра акушерства и гинекологии, Отдел клинических исследований, Вашингтонский университет, Медицинская школа Сент-Луиса, Сент-Луис, Миссури, США, 2019. - 48с. [1] | + | + | + | Взята за основу при разработке руководства, взяты рекомендации по методологии |
| 2 | Обзор женской постоянной контрацепции. Кари П Браатен, доктор медицины, магистр здравоохранения, Кэрин Даттон, MD, MS. - 2021 | + | + | + | Данные по хирургической стерилизации и рекомендации по показаниям |
| 3 | Reference Manual for Male Sterilization – 2013. | + | + | + | Взята за основу при разработке рекомендации по хирургической стерилизации мужчин |
Предпочтение по разработке руководства основывались на вебсайте UpToDate, WHO. По черновому варианту были получены комментарии и замечания специалистов. Обновление данного руководства предполагается по мере появления новых данных.
Так как в найденных клинических руководствах мультидисциплинарной рабочей группой были найдены необходимые рекомендации по добровольной хирургической стерилизации, то дополнительный поиск медицинских публикаций (мета-анализов, систематических обзоров, РКИ и др.) в международных базах данных не проводился.
Шкала уровней доказательности и градации рекомендаций
В связи с тем, что на сегодня не существует четких доказательств по добровольной хирургической стерилизации, основные клинические рекомендации представлены на основании рекомендаций выбранных международных руководств, которые были приняты за основу группой разработчиков национального руководства при обсуждении (с использованием метода Делфи).
Все ключевые рекомендации в клиническом руководстве выделены в рамки.
Приложение А3
ПЕРЕЧЕНЬ МЕДИЦИНСКИХ ПОКАЗАНИЙ ДЛЯ ПРОВЕДЕНИЯ ДОБРОВОЛЬНОЙ ХИРУРГИЧЕСКОЙ СТЕРИЛИЗАЦИИ:
1. КЛАСС 1. НОВООБРАЗОВАНИЯ - С00–D09, кроме С58–С63
1.1. Злокачественные новообразования - D50–D89
2. КЛАСС 2. БОЛЕЗНИ КРОВИ И КРОВЕТВОРНЫХ ОРГАНОВ И ОТДЕЛЬНЫЕ НАРУШЕНИЯ, ВОВЛЕКАЮЩИЕ ИММУННЫЙ МЕХАНИЗМ-D60, D61
2.1. Апластическая анемия - D60, D61
2.2. Нарушения свертываемости крови, пурпура и другие геморрагические состояния – наследственные нарушения свертываемости крови Д66,Д67, Д68.0, Д68.1, Д68.2 (пациенты нуждаются в пожизненной заместительной терапии концентратами факторов свертывания крови).
При Д68.3, Д68.4, Д68.8, Д68.9 имеются геморрагические нарушения, связанные циркулирующими антикоагулянтами, или приобретенный дефицит факторов свертывания крови, или уточненные и неуточненные нарушения свертываемости крови – возможно проведение хирургической стерилизации в зависимости от причинно-следственных факторов.
При Д69- Пурпура и другие геморрагические состояния (решается индивидуально с учетом конкретной нозологической единицы и клинико-гематологической ситуации)
3. КЛАСС 3. БОЛЕЗНИ ЭНДОКРИННОЙ СИСТЕМЫ, РАССТРОЙСТВА ПИТАНИЯ И НАРУШЕНИЯ ОБМЕНА ВЕЩЕСТВ - Е05
3.1. Гипо- и гипертиреоидные состояния с выраженными нарушениями функции, в состоянии клинико-метаболической субкомпенсации или декомпенсации - Е10.6–7
3.2. Сахарный диабет с уточненными и множественными осложнениями - Е20–Е35
3.3. Нарушение других эндокринных желез, тяжелое течение - F00–F99
4. КЛАСС 4. ПСИХИЧЕСКИЕ РАССТРОЙСТВА И РАССТРОЙСТВА ПОВЕДЕНИЯ – F00–F99 – Желание провести стерилизацию и отсутствие расстройства, нарушающего связь с реальностью (активная психотическая симптоматика, все расстройства сознания, деменция, умеренная\глубокая ментальная ретардация)
5. КЛАСС 5. БОЛЕЗНИ НЕРВНОЙ СИСТЕМЫ - G10–G13
5.1. Системные атрофии, поражающие преимущественно нервную систему -
G20–G26
5.2. Экстрапирамидные и другие двигательные нарушения - G35–G37
5.3. Демиелинизирующие болезни центральной нервной системы - G80–G83
5.4. Церебральный паралич и другие паралитические синдромы - I00–I99
6. КЛАСС 6. БОЛЕЗНИ СИСТЕМЫ КРОВООБРАЩЕНИЯ - I05–I09-
Все заболевания сердца, сопровождающиеся недостаточностью кровообращения 2Б-3 стадии или необратимой легочной гипертензией. Цианотичная форма не корригируемых врожденных пороков сердца. После повторной хирургической коррекции любого порока сердца, выполненной с неудовлетворительным результатом.
6.1.Хронические ревматические болезни сердца с выраженной недостаточностью кровообращения - I10–I15
6.2. Болезни, характеризующиеся повышенным кровяным давлением:
6.2.1. артериальная гипертензия 2Б-III
6.2.2. вторичная артериальная гипертензия
6.2.3.быстро прогрессирующая (злокачественная) форма артериальной гипертензии I20–I25
6.3. Легочное сердце и нарушения легочного кровообращения- I30–I52
6.4. Другие болезни сердца: вторичный метастатический перикардит, на фоне злокачественных новообразований, туберкулезный перикардит при диссеминированной форме туберкулеза, не корригируемая пароксизмальная тахикардия с частыми приступами.
6.4.1. хронический констриктивный перикардит -I70–I79
6.5. Болезни артерии, артериол и капилляров: Врожденные или приобретенные аневризмы аорты или легочной артерии. Болезнь Эбштейна, Общий артериальный ствол, синдром Эйзенменгера, болезнь Аэрза
6.5.1. Аневризма артерий любой локализации, в том числе после хирургического лечения, и расслоение аорты
6.5.2. Тромбоэмболическая болезнь. Эмболия и тромбозы аорты, артерий конечностей
6.5.3. Последствия реконструктивных операций на магистральных и периферических сосудах с нарушением кровообращения -I81
6.5.4. Тромбоз портальной вены -J00–J99
7. КЛАСС 7. БОЛЕЗНИ ОРГАНОВ ДЫХАНИЯ -J40–J47
7.1. Хронические болезни нижних дыхательных путей:
7.1.1. Бронхоэктатическая болезнь - J95–J99
7.2. Дыхательная недостаточность - K00–K93
8. КЛАСС 8. БОЛЕЗНИ ОРГАНОВ ПИЩЕВАРЕНИЯ - K40–K46
8.1. Грыжи значительных размеров с расхождением передней брюшной стенки при невозможности хирургической коррекции - K50–K52
8.2. Неинфекционный энтерит и колит:
8.2.1. болезнь Крона
8.2.2. язвенный колит - K55–K63
8.3. Другие болезни кишечника - K65–K67
8.4. Болезни брюшины:
8.4.1. спайки абдоминальные с проявлением кишечной непроходимости два и более раза - K90
8.5. Целиакия - М00–М99
9. КЛАСС 9. БОЛЕЗНИ КОСТНО-МЫШЕЧНОЙ СИСТЕМЫ И СОЕДИНИТЕЛЬНОЙ ТКАНИ - М05–М14
9.1. Воспалительные полиартропатии тяж.формы:
9.1.1. серозный ревматоидный артрит
9.1.2. юношеский (ювенильный) артрит
9.1.3. анкилозирующий спондилоартрит (болезнь Бехтерева) - М80–М94
9.2. Остеопатии и хондропатии:
9.2.1. нарушения плотности и структуры костной ткани
9.2.2. юношеский остеохондроз бедра и таза, другие юношеские остеохондрозы - М86
9.2.3. остеомиелит
9.2.4. хондропатия Осгуда–Шляттера - N00–N99
10. КЛАСС 10. БОЛЕЗНИ МОЧЕПОЛОВОЙ СИСТЕМЫ - N00–N08
10.1. Гломерулярные болезни почек: N00
10.1.1.острый нефритический синдром не менее 1 года после выздоровления - N01–N08
10.1.2.хронический нефритический синдром - N17–N19
10.2. Острая и хроническая почечная недостаточность - Z94
11. КЛАСС 11. ФАКТОРЫ, ВЛИЯЮЩИЕ НА СОСТОЯНИЕ ЗДОРОВЬЯ НАСЕЛЕНИЯ - Z94
11.1. Наличие трансплантированных органов и тканей - Z94.1–Z94.4
11.2. Наличие трансплантированных органов в анамнезе - Z95.1–Z95.9
11.3. Наличие сердечных и искусственных трансплантатов
Перечень медицинских противопоказаний для проведения стерилизации:
Заболевания и другие медицинские противопоказания для проведения стерилизации - А00–В99
1. КЛАСС I. НЕКОТОРЫЕ ИНФЕКЦИОННЫЕ И ПАРАЗИТАРНЫЕ БОЛЕЗНИ - А00–А09
1.1. Кишечные инфекции - F00–F99
2. КЛАСС III. БОЛЕЗНИ КРОВИ И КРОВЕТВОРНЫХ ОРГАНОВ
1.1. Диссеминированные внутрисосудистые свертывания крови - Д65
3. КЛАСС V. ПСИХИЧЕСКИЕ РАССТРОЙСТВА И РАССТРОЙСТВА ПОВЕДЕНИЯ – F00-F99
3.1. Психические расстройства поведения, связанные с послеродовым периодом, не классифицированные в других рубриках – F53
4. КЛАСС ХIV. БОЛЕЗНИ МОЧЕПОЛОВОЙ СИСТЕМЫ - N70–N71
4.1. Острые воспалительные болезни женских тазовых органов
4.1.1. воспалительная болезнь матки, кроме шейки матки - О00–О99
5. КЛАСС ХV. БЕРЕМЕННОСТЬ, РОДЫ И ПОСЛЕРОДОВЫЙ ПЕРИОД - О15
5.1. Эклампсия - О46
5.2. Дородовое кровотечение, не классифицированное в других рубриках - О85–О86
5.3. Послеродовый сепсис
Приложение А4
КРИТЕРИИ ПРИЕМЛЕМОСТИ ХИРУРГИЧЕСКОЙ СТЕРИЛИЗАЦИИ ПО РУКОВОДСТВУ ВОЗ (2015г.)
| ЖЕНСКАЯ ХИРУРГИЧЕСКАЯ СТЕРИЛИЗАЦИЯ | ||
| Cтерилизация (СТЕР) не защищает от инфекций, передаваемых половым (ИППП), в том числе от ВИЧ. Если существует риск ИППП/ВИЧ, рекомендуется надлежащее использование презервативов. При надлежащем использовании презерватив является одним из наиболее эффективных методов защиты от ИППП/ВИЧ. Женские презервативы эффективны и безопасны, но они не так широко применяются в национальных программах, как мужские презервативы. | ||
|
СОСТОЯНИЕ
* дополнительные комментарии приведены после данной таблицы
|
КАТЕГОРИЯ
A = метод приемлем,
C = необходима особая осторожность,
D = рекомендуется отсрочка,
S = необходимы специальные условия
|
ПОЯСНЕНИЯ/ДОКАЗАТЕЛЬСТВА |
| ПЕРСОНАЛЬНЫЕ ХАРАКТЕРИСТИКИ И РЕПРОДУКТИВНЫЙ АНАМНЕЗ | ||
| БЕРЕМЕННОСТЬ | D | |
| МОЛОДОЙ ВОЗРАСТ | С |
Пояснение: молодые женщины, как и все лица женского пола, должны ставиться в известность в отношении того, что стерилизация приводит к стойкой утрате способности к деторождению и что существуют альтернативные высокоэффективные методы долгосрочной контрацепции.
Доказательства: исследования показывают, что до 20% женщин, подвергшихся стерилизации в молодом возрасте, позднее сожалели о таком шаге. Также молодой возраст пациентки, обратившейся в клинику с просьбой о проведении стерилизации, позволяет с большой вероятностью предсказать, что такая пациентка будет сожалеть о принятом решении позднее, что может выражаться в обращении за восстановлением фертильности (1-19).
|
|
ПАРИТЕТ*
a) нерожавшие
б) рожавшие
|
A
A
|
|
| ГРУДНОЕ ВСКАРМЛИВАНИЕ | А | |
|
ПОСЛЕРОДОВыЙ ПЕРИОД*
а) < 7 дней
б) от 7 до < 42 дней
≥ 42 дней
б) прееклампсия/ эклампсия
I. легкая прееклампсия
II. тяжелая прееклампсия/ эклампсия
в) длительный безводный промежуток: ≥ 24 часов
г) послеродовый сепсис, лихорадка во время родов или в послеродовом периоде
д) массивное кровотечение в дородовом или послеродовом периоде
е) тяжелая травма половых путей: разрыв шейки матки или влагалища во время родов
ё) разрыв или перфорация матки
|
A
DA
ADD
D
D
D
S
|
Пояснение: если выполняется диагностическое хирургическое вмешательство или лапароскопия и пациентка стабильна, то в этом случае допускается одновременно провести коррекцию акушерского осложнения и хирургическую стерилизацию при условии, что это не будет связано с дополнительным риском для женщины. |
|
ПОСЛЕ АБОРТА*
a) отсутствие осложнений
б) послеабортный сепсис или лихорадка
в) массивное кровотечение после аборта
г) тяжелая травма половых путей: разрыв шейки матки или влагалища во время аборта
д) перфорация матки
е) острая гематометра
|
AD
D
D
S
D
|
Пояснение: если выполняется диагностическое хирургическое вмешательство или лапароскопия и пациентка стабильна, то в этом случае допускается одновременно провести коррекцию осложнения и хирургическую стерилизацию при условии, что это не будет связано с дополнительным риском для женщины. |
| ВНЕМАТОЧНАЯ БЕРЕМЕННОСТЬ В АНАМНЕЗЕ | А | |
|
КУРЕНИЕ
возраст < 35 лет
б) возраст ≥ 35 лет
< 15 сигарет/день
≥ 15 сигарет/день
|
А АА |
|
|
ОЖИРЕНИЕ
a) ИМТ ≥ 30 кг/м2
б) с менархе и до < 18 лет и ИМТ ≥ 30 кг/м2
|
С С |
Пояснение: проведение стерилизации у женщины с избыточным весом может быть связано с дополнительными трудностями, включая повышенный риск нагноения раны и несостоятельности швов. Помимо этого, у таких пациенток могут иметь место ограничения функции дыхания, и им требуется общая анестезия.
Доказательства: при стерилизации большая вероятность осложнений у женщин с ожирением (20-23).
|
| СЕРДЕЧНО-СОСУДИСТЫЕ ЗАБОЛЕВАНИЯ | ||
|
МНОЖЕСТВЕННыЕ ФАКТОРы РИСКА
АРТЕРИАЛЬНыХ СЕРДЕЧНО-СОСУДИСТыХ ЗАБОЛЕВАНИЙ*
(например: старший возраст, курение, диабет, гипертензия и установленная дислипидемия)
|
S | |
|
ГИПЕРТЕНЗИЯ
Классификация по гипертензии по всем категориям в данном разделе подразумевает отсутствие каких-либо других факторов риска сердечно-сосудистых заболеваний. При наличии множественных факторов риск сердечно-сосудистого заболевания может значительно возрастать. Однократное измерение артериального давления недостаточно для того, чтобы считать женщину гипертоником.
|
||
|
а) адекватно контролируемая гипертензия
б) повышенное артериальное давление (измеренное надлежащим образом)
i) систолическое 140–159 мм рт.см. или диастолическое 90–99 мм рт. ст.
ii) систолическое ≥ 160 мм рт. ст. диастолическое ≥ 100 мм рт. ст.
в) сосудистые заболевания
|
C
C
S
S
|
Пояснение: Если у женщины имеется повышенное артериальное давление, то перед выполнением стерилизации его необходимо привести к нормальному уровню. При неконтролируемой гипертензии имеется повышенный риск возникновения анестезиологических осложнений и сердечной аритмии. В таких ситуациях особенно важно внимательно следить за артериальным давлением во время операции. |
|
ВЫСОКОЕ АРТЕРИАЛЬНОЕ ДАВЛЕНИЕ ВО ВРЕМЯ БЕРЕМЕННОСТИ В АНАМНЕЗЕ
(если в настоящее время артериальное давление возможно измерить и оно нормальное)
|
A | |
|
ТРОМБОЗ ГЛУБОКИХ ВЕН (ТГВ)/ ТРОМБОЭМБОЛИЯ ЛЕГОЧНОЙ АРТЕРИИ (ТЭЛА)
а) ТГВ/ТЭЛА в анамнезе
б) острые ТГВ/ТЭЛА
в) ТГВ/ТЭЛА и антикоагулянтная терапия
г) семейный анамнез (у ближайших родственников)
д) большое хирургическое вмешательство
с длительной иммобилизацией
без длительной иммобилизации
е) малое хирургическое вмешательство без иммобилизации
|
ADSA
DA A
|
Пояснение: во избежание риска осложнений пациенткам с ТГВ/ ТЭЛА рекомендуется ранняя активизация после операции. |
|
УСТАНОВЛЕННЫЕ ТРОМБОГЕННЫЕ МУТАЦИИ
(например: мутации фактора V/Лейден, протромбина; дефицит протеина S, протеина C и антитромбина)
|
А | Пояснение: рутинный скрининг нецелесообразен ввиду редкости данных состояний и высокой стоимостью скрининга. |
|
ЗАБОЛЕВАНИЯ ПОВЕРХНОСТНЫХ ВЕН
a) варикозное расширение вен
б) тромбоз поверхностных вен
|
АА | |
|
ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА В НАСТОЯЩЕЕ ВРЕМЯ И В АНАМНЕЗЕ*
a) в настоящее время
б) в анамнезе
|
DC | |
| ИНСУЛЬТ (острое нарушение мозгового кровообращения в анамнезе) | С | |
| УСТАНОВЛЕННАЯ ДИСЛИПИДЕМИЯ БЕЗ ДРУГИХ ИЗВЕСТНЫХ ФАКТОРОВ РИСКА СЕРДЕЧНО-СОСУДИСТЫХ ЗАБОЛЕВАНИЙ | А | Пояснение: рутинный скрининг нецелесообразен ввиду редкости данных состояний и высокой стоимостью скрининга. |
| РЕВМАТИЧЕСКИЕ БОЛЕЗНИ | ||
|
СИСТЕМНАЯ КРАСНАЯ ВОЛЧАНКА (СКВ)
У лиц, страдающих СКВ, повышен риск ишемической болезни сердца и венозного тромбоэмболизма. Если у женщины, больной СКВ, есть одно из названных заболеваний сердечно-сосудистой системы, следует руководствоваться теми же категориями приемлемости, которые указаны в МЕС для данных заболеваний. Классификация СКВ по всем категориям в данном разделе подразумевает отсутствие каких-либо других факторов риска сердечно-сосудистых заболеваний; при наличии факторов риска классификация должна быть соответствующим образом изменена. Имеющиеся доказательства указывают на то, что многие женщины с СКВ могут применять большинство методов контрацепции, включая методы гормональной контрацепции (24-42).
|
||
|
a) наличие антифосфолипидных антител (или их наличие не определялось)
б) тяжелая тромбоцитопения
в) иммуносупрессивная терапия
г) ничего из вышеперечисленного
|
S
S
S
C
|
|
| НЕВРОЛОГИЧЕСКИЕ СОСТОЯНИЯ | ||
|
ГОЛОВНЫЕ БОЛИ
a) немигренозные (умеренные или тяжелые)
б) мигрень
i) без ауры
возраст < 35 лет
возраст ≥ 35 лет
ii) с аурой, в любом возрасте
|
A
A
A
A
|
|
| ЭПИЛЕПСИЯ | С | |
| ДЕПРЕССИВНЫЕ РАССТРОЙСТВА | ||
| ДЕПРЕССИВНЫЕ РАССТРОЙСТВА | С | |
| ИНФЕКЦИИ И ЗАБОЛЕВАНИЯ РЕПРОДУКТИВНОЙ СИСТЕМЫ | ||
|
КРОВОТЕЧЕНИЯ ИЗ ПОЛОВЫХ ПУТЕЙ
a) нерегулярные, умеренные
б) обильные или продолжительные кровотечения (регулярные и нерегулярные)
|
АА | |
|
КРОВОТЕЧЕНИЕ ИЗ ПОЛОВыХ ПУТЕЙ НЕЯСНОГО ГЕНЕЗА
(подозрение на серьезное заболевание)
a) до обследования
|
D | Пояснение: если есть подозрение на беременность или патологическое состояние (например, злокачественную опухоль органов малого таза), необходимо провести обследование и уточнить категорию после установления диагноза. |
| ЭНДОМЕТРИОЗ | S | |
|
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ
ЯИЧНИКОВ (а также кисты)
|
А | |
| ТЯЖЕЛАЯ ДИСМЕНОРЕЯ | А | |
|
ГЕСТАЦИОННАЯ ТРОФОБЛАСТИЧЕСКАЯ БОЛЕЗНЬ
a) снижающийся или неопределяемый уровень бета-ХГЧ
б) постоянно повышенный уровень бета-ХГЧ
или злокачественное заболевание
|
A
D
|
|
| ЭКТРОПИОН ШЕЙКИ МАТКИ | А | |
| ЦЕРВИКАЛЬНАЯ ИНТРАЭПИТЕЛЬАЛЬНАЯ НЕОПЛАЗИЯ (CIN) | А | |
|
РАК ШЕЙКИ МАТКИ*
(предстоящая терапия)
|
D | |
|
ЗАБОЛЕВАНИЯ МОЛОЧНЫХ ЖЕЛЕЗ
a) опухолевидное образование неустановленного характера
б) доброкачественное заболевание молочной железы
в) семейный анамнез рака
г) рак молочной железы
i) в настоящий момент
ii) в анамнезе, или отсутствие признаков рецидива в течение 5 лет наблюдения
|
A
A
A
C
A
|
|
| РАК ЭНДОМЕТРИЯ* | D | |
| РАК ЯИЧНИКА* | D | |
|
МИОМА МАТКИ*
a) без деформации полости матки
б) с деформацией полости матки
|
С С |
|
|
ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ОРГАНОВ МАЛОГО ТАЗА (ВЗОМТ)*
a) ВЗОМТ в анамнезе (при условии отсутствия рисков ИППП в настоящее время)
i) с последующей беременностью
ii) без последующей беременности
б) ВЗОМТ в настоящее время
|
A
C
D
|
Пояснение: необходимо провести тщательное исследование органов малого таза, чтобы исключить рецидив или хроническое течение инфекционного заболевания и определить степень подвижности матки. |
|
ИППП*
a) гнойный цервицит, хламидийная инфекция или гонорея в настоящее время
б) другие ИППП (за исключением ВИЧ- инфекции и гепатита)
в) вагинит (включая трихомонадный вагинит и бактериальный вагиноз)
г) повышенный риск ИППП
|
D
A
A
A
|
Пояснение: стерилизация может быть произведена только в том случае, если симптомы заболевания после лечения отсутствуют. |
| ВИЧ/СПИД | ||
| ВЫСОКИЙ РИСК ВИЧ-ИНФЕКЦИИ | А | Пояснение: рутинный скрининг не требуется. При выполнении всех хирургических операций необходимо строго соблюдать соответствующие меры профилактики заражения, включая общие меры предосторожности. После стерилизации рекомендуется пользоваться презервативами. |
| БЕССИМПТОМНОЕ ИЛИ ЛЕГКОЕ ТЕЧЕНИЕ ВИЧ-ИНФЕКЦИИ (1-Я ИЛИ 2-Я СТАДИЯ ПО КЛАССИФИКАЦИИ ВОЗ) | А | Пояснение: рутинный скрининг не требуется. При выполнении всех хирургических операций необходимо строго соблюдать соответствующие меры профилактики заражения, включая общие меры предосторожности. После стерилизации рекомендуется пользоваться презервативами. |
|
ТЯЖЕЛАЯ ИЛИ ПОЗДНЯЯ СТАДИЯ СПИД (3-Я ИЛИ 4-Я СТАДИЯ ПО
КЛАССИФИКАЦИИ ВОЗ)
|
S | Пояснение: Наличие какого-либо заболевания, связанного со СПИД, может потребовать отсрочки в проведении стерилизации. |
| ДРУГИЕ ИНФЕКЦИИ | ||
|
ШИСТОСОМОЗ
a) неосложненный
б) фиброз печени (при тяжелой форме см. цирроз)
|
А С |
|
|
ТУБЕРКУЛЕЗ
a) экстрагенитальный
б) внутренних половых органов
|
A
S
|
|
| МАЛЯРИЯ | А | |
| ЭНДОКРИННЫЕ ЗАБОЛЕВАНИЯ | ||
|
САХАРНЫЙ ДИАБЕТ*
a) гестационный диабет в анамнезе
б) без поражения сосудов
i) инсулинонезависимый
ii) инсулинозависимый
в) нефропатия/ретинопатия/ нейропатия
г) другие сосудистые заболевания или длительность сахарного диабета > 20 лет
|
A
C
C
S
S
|
Пояснение: если уровень сахара в крови снизить не удается, необходимо направить пациентку в лечебное учреждение соответствующего профиля.
Пояснение: существует вероятность снижения скорости заживления и риск нагноения раны. В таких случаях рекомендуется назначение профилактической антибиотикотерапии.
Доказательства: при проведении стерилизации у женщин с диабетом вероятность осложнений повышена(20).
|
|
БОЛЕЗНИ ЩИТОВИДНОЙ ЖЕЛЕЗЫ*
a) простой зоб
б)гипертиреоз
в) гипотериоз
|
A
S
C
|
|
| ЗАБОЛЕВАНИЯ ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА | ||
|
ЗАБОЛЕВАНИЯ ЖЕЛЧНОГО ПУЗЫРЯ
симптомное
i) хирургическое лечение (холецистэктомия)
ii) лекарственная терапия
iii) в настоящее время
б) бессимптомное
|
A
A
D
A
|
|
|
ХОЛЕСТАЗ В АНАМНЕЗЕ
a) связанный с беременностью
б) связанный с приемом КОК в прошлом
|
A
A
|
|
|
ВИРУСНЫЙ ГЕПАТИТ *
a) острый или обострение хронического
б) носительство
в) хронический
|
D
A
A
|
Пояснение: при выполнении всех хирургических операций необходимо строго соблюдать соответствующие меры профилактики заражения, включая общие меры предосторожности. |
|
ЦИРРОЗ
a) легкий (компенсированный)
б) тяжелый (декомпенсированный)
|
A
S
|
Пояснение: функция печени и гемостаз могут быть изменены. Требуется предоперационная оценка функции печени. |
|
ОПУХОЛИ ПЕЧЕНИ
доброкачественные
i) очаговая узловая гиперплазия
ii) гепатоцеллюлярная аденома
б) злокачественная (гепатома)
|
A
C
C
|
Пояснение: функция печени и гемостаз могут быть изменены. Требуется предоперационная оценка функции печени. |
| АНЕМИИ | ||
| ТАЛАССЕМИЯ | С | |
| СЕРПОВИДНО-КЛЕТОЧНАЯ АНЕМИЯ* | С | |
|
ЖЕЛЕЗОДЕФИЦИТНАЯ АНЕМИЯ
a) Hb < 7 мг/дл
a) Hb от ≥ 7 до < 10 г/дл
|
D
C
|
Пояснение: необходимо провести диагностику основного заболевания. При проведении стерилизации на фоне анемии необходимо следить за уровнем гемоглобина в крови до операции и за объемом кровопотери во время операции. При неадекватной периферической перфузии заживление раны может быть замедлено. |
| ДРУГИЕ СОСТОЯНИЯ, КОТОРЫЕ НЕОБХОДИМО УЧИТЫВАТЬ ПРИ ЖЕНСКОЙ СТЕРИЛИЗАЦИИ | ||
| МЕСТНыЕ ИНФЕКЦИИ | D | Пояснение: существует повышенный риск инфекционных осложнений в послеоперационном периоде. |
| НАРУШЕНИЯ ГЕМОСТАЗА* | S | |
|
РЕСПИРАТОРНыЕ ЗАБОЛЕВАНИЯ
острые (бронхит, пневмония)
б) хронические
i. астма
ii. бронхит
iii. эмфизема
iv. легочная инфекция
|
D
S
S
S
S
|
Пояснение: операцию следует отложить до оценки состояния. Существуют риски, связанные с анастезией и постоперационными осложнениями. |
| СИСТЕМНАЯ ИНФЕКЦИЯ ИЛИ ГАСТРОЭНТЕРИТ* | D | |
|
НЕПОДВИЖНОСТЬ МАТКИ В РЕЗУЛЬТАТЕ ПЕРЕНЕСЕННОЙ ОПЕРАЦИИ ИЛИ
ИНФЕКЦИИ*
|
S | |
| ГРЫЖА БРЮШНОЙ СТЕНКИ ИЛИ ПУПОЧНАЯ ГРЫЖА | S | Пояснение: по возможности, герниопластику и стерилизацию следует проводить одновременно. |
| ДИАФРАГМАЛЬНАЯ ГРЫЖА* | С | |
| БОЛЕЗНИ ПОЧЕК* | С | |
| ТЯЖЕЛАЯ СТЕПЕНЬ АЛИМЕНТАРНОГО ИСТОЩЕНИЯ* | С | |
|
ХИРУРГИЧЕСКОЕ ВМЕШАТЕЛЬСТВО НА
ОРГАНАХ БРЮШНОЙ ПОЛОСТИ ИЛИ ТАЗА В АНАМНЕЗЕ
|
С | Пояснение: хирургическое вмеша-тельство на органах брюшной полости или таза в анамнезе сопровождается повышенным риском осложнений после стерилизации (20, 22, 43-45). |
|
СТЕРИЛИЗАЦИЯ ОДНОВРЕМЕННО С
ХИРУРГИЧЕСКИМ ВМЕШАТЕЛЬСТВОМ НА ОРГАНАХ БРЮШНОЙ ПОЛОСТИ
a) плановое вмешательство
б) экстренное вмешательство (без предварительной консультации)
c) инфекционное заболевание
|
C
D
D
|
|
| СТЕРИЛИЗАЦИЯ ОДНОВРЕМЕННО С КЕСАРЕВЫМ СЕЧЕНИЕМ* | А | |
| ПЕРСОНАЛЬНЫЕ ХАРАКТЕРИСТИКИ И РЕПРОДУКТИВНЫЙ АНАМНЕЗ | ||
| МОЛОДОЙ ВОЗРАСТ | С |
Пояснение: молодые мужчины, как и все лица мужского пола, должны ставиться в известность в отношении того, что стерилизация приводит к стойкой утрате способности к репродукции, и что существуют альтернативные высокоэффективные методы долгосрочной контрацепции.
Доказательства: у мужчин, подвергшихся вазэктомии в молодом возрасте, вероятность процедур по восстановлению фертильности была выше, чем у мужчин, подвергшихся стерилизации в более старшем возрасте (2).
|
| ДЕПРЕССИВНЫЕ РАССТРОЙСТВА | ||
| ДЕПРЕССИВНЫЕ РАССТРОЙСТВА | С | |
| ВИЧ/СПИД | ||
| ВЫСОКИЙ РИСК ВИЧ-ИНФЕКЦИИ | А | Пояснение: рутинный скрининг не требуется. При выполнении всех хирургических операций необходимо строго соблюдать соответствующие меры профилактики заражения, включая общие меры предосторожности. После стерилизации рекомендуется пользоваться презервативами. |
| БЕССИМПТОМНОЕ ИЛИ ЛЕГКОЕ ТЕЧЕНИЕ ВИЧ-ИНФЕКЦИИ (1-Я ИЛИ 2-Я СТАДИЯ ПО КЛАССИФИКАЦИИ ВОЗ) | А | Пояснение: рутинный скрининг не требуется. При выполнении всех хирургических операций необходимо строго соблюдать соответствующие меры профилактики заражения, включая общие меры предосторожности. После стерилизации рекомендуется пользоваться презервативами. |
|
ТЯЖЕЛАЯ ИЛИ ПОЗДНЯЯ СТАДИЯ СПИД (3-Я ИЛИ 4-Я СТАДИЯ ПО
КЛАССИФИКАЦИИ ВОЗ)
|
S | Пояснение: наличие какого-либо заболевания, связанного со СПИД, может потребовать отсрочки в проведении стерилизации. |
| ЭНДОКРИННЫЕ ЗАБОЛЕВАНИЯ | ||
| САХАРНЫЙ ДИАБЕТ* | С | Пояснение: Если уровень сахара в крови не контролируется надлежащим образом, пациента рекомендуется направить в лечебное учреждение соответствующего профиля. |
| АНЕМИИ | ||
| СЕРПОВИДНО-КЛЕТОЧНАЯ АНЕМИЯ* | А | |
| ДРУГИЕ СОСТОЯНИЯ, ИМЕЮЩИЕ ОТНОШЕНИЕ К МУЖСКОЙ СТЕРИЛИЗАЦИИ | ||
|
МЕСТНЫЕ ИНФЕКЦИИ*
a) инфекции кожного покрова мошонки
б) острые ИППП
в) баланит
г) эпидидимит или орхит
|
D
D
D
D
|
|
| НАРУШЕНИЯ ГЕМОСТАЗА* | S | |
| ТРАВМА МОШОНКИ В АНАМНЕЗЕ | С | |
| СИСТЕМНАЯ ИНФЕКЦИЯ ИЛИ ГАСТРОЭНТЕРИТ* | D | |
| ОБЪЕМНОЕ ВАРИКОЦЕЛЕ* | С | |
| ОБЪЕМНОЕ ГИДРОЦЕЛЕ* | С | |
| ФИЛЯРИОЗ; ЭЛЕФАНТИАЗ* | D | |
| ВНУТРИМОШОНОЧНОЕ ОПУХОЛЕВИДНОЕ ОБРАЗОВАНИЕ* | D | |
| КРИПТОРХИЗМ | S | |
| ПАХОВАЯ ГРЫЖА* | S | |
a Подробное разъяснение категорий A, C, D и S:
A = метод приемлем: нет медицинских показаний к отказу от стерилизации при данном заболевании.
C = необходима особая осторожность: процедура обычно проводится в стандартных условиях, но с дополнительной подготовкой и соблюдением мер предосторожности.
D = рекомендуется отсрочка: операция откладывается до оценки состояния или его коррекции. Следует обеспечить временную альтернативную контрацепцию.
S = необходимы специальные условия: операция должна проводиться в медучреждении, располагающим опытным хирургом и квалифицированным медперсоналом, оборудованием для общей анестезии и другим вспомогательным медицинским оборудованием и средствами. При этих заболеваниях также необходимо иметь возможность выбрать наиболее адекватный вариант вмешательства и анестезии. Должны быть обеспечены альтернативные временные методы контрацепции, если требуется направление в учреждение более высокого уровня или отсрочка по другим причинам.
Приложение Б
Стандарт протокола операции добровольной вазорезекции у мужчин
ФИО._________________________________________________________________
Дата рождения_________________гр.крови и резус фактор____________________
Показание к вазорезекции________________________________________________
Условие_______________________________________________________________
Анестезия_____________________________________________________________
ПАП_______________Начало____Конец_____Продолжительность_____________
Ход операции:
Проводится один или два вертикальных разреза длиной 0,5-1,0 см. кожи и глубжележащих оболочек мошонки в ее верхней части. После фиксации семявыносящего протока пальцами или цапкой вышележащие над ним ткани тупо разъединяются с помощью зажима типа "москит". Семявыносящий проток извлекается из раны с помощью этого же зажима как плотный тяж 2-3 мм в диаметре. Возможно дополнительное введение раствора анестетика в непосредственно прилегающие к данному участку семявыносящего протока ткани. Далее семявыносящий проток тщательно отделяется от окружающих тканей семенного канатика и лигирутся в двух местах на расстоянии 1-1,5 см. Участок протока длиной 0,5-1,0 см. между лигатурами резецируется. Перед зашиванием кожной раны проверка качество гемостаза и семявыносящий проток вправляем в полость мошонки, ушивание кожной раны рассасывающей кетгутовой нитью.
Кровопотеря_____, назначено после операции_______________________________
Хирург_____________Ассистент________________Анестезиолог______________
Мне врач сообщил, что могу выбрать добровольно хирургическую стерилизацию.
Стандарт протокола операции добровольной хирургической стерилизации маточных труб у женщин
ФИО._________________________________________________________________
Дата рождения_________________гр.крови и резус фактор____________________
Показание к стерилизации маточных труб__________________________________
Условие_______________________________________________________________
Анестезия______________________________________________________________
ПАП_______________Начало____Конец_____Продолжительность_____________
Ход операции стерилизации маточных труб минилапаротомией:___________
поперечный надлобковый разрез передней брюшной стенки. При вскрытии брюшной полости выведена маточные трубы. Произведено стерилизация маточных труб по:
- Помероя (модификация по Полякову) - рассечение трубы между двумя лигатурами. Иглой с викриловой или шелковой лигатурой прокалывается в двух безсосудистых местах на расстоянии 1,5-2 см брыжейки трубы в средней ее части. Лигатуры завязываются и срезаются. Маточная труба между лигатурами рассекается либо скальпелем, либо электроножом.
Ход операции лапараскопической стерилизации маточных труб:
-Вводится в брюшную полость оптическая система лапароскопа. Производится осмотр органов брюшной полости и малого таза. Оценивается состояние маточных труб (наличие перитубарных спаек, сращений с соседними органами, величина маточных труб, их диаметр, подвижность и т.д.) Вводятся биполярные коагуляционные щипцы. Маточная труба захватывается щипцами в истмическом отделе на расстоянии не менее 2 см от угла матки, таким образом, чтобы бранши щипцов лежали только на трубе (избегать коагуляцию мезосальпинкса). Затем осуществляют непосредственно электрокоагуляцию трубы в любом из трех режимов: 1. Труба коагулируется 2-мя захватами щипцов по 15 секунд каждый. 2. Труба коагулируется 6-ю захватами щипцов по 2,5 секунды каждый. 3. Труба коагулируется 8-ю захватами щипцов по 1,5 секунды каждый. Для уменьшения риска реканализации трубы можно произвести рассечение маточной трубы в месте коагуляции.
Кровопотеря_____, назначено после операции_______________________________
Хирург_____________Ассистент________________Анестезиолог______________
Приложение В
ИНФОРМИРОВАННОЕ СОГЛАСИЕ ПАЦИЕНТА НА ДОБРОВОЛЬНУЮ ХИРУРГИЧЕСКУЮ СТЕРИЛИЗАЦИЮ
(операцию для женщин – стерилизация маточных труб, для мужчин - вазорезекция)
" " 20 г.
Мне врач сообщил, что могу выбрать добровольно хирургическую стерилизацию.
1. Я, проинформирован(а) в доступной для меня форме о состоянии моего здоровья, о наличии, характере, степени тяжести и возможных осложнениях заболевания.
2. Мне известен предварительный диагноз, а также план необходимой хирургической стерилизации. Доктор разъяснил мне метод и способ выполнения предложенного метода необратимой контрацепции, альтернативные методы контрацепции и последствия, которые могут наступить при невыполнении, и другие возможные явления, которые могут возникнуть в ходе и после стерилизации. Альтернативные пути обдуманы мною до принятия решения.
3. Мне объяснено и я понял(а), что существует вероятность того, что во время хирургической стерилизации, выяснится необходимость в частичном или полном изменении плана, могут потребоваться дополнительные врачебные процедуры, которые невозможно достоверно и в полной мере предвидеть заранее. Если в процессе вмешательства возникнут непредвиденные обстоятельства, требующие от доктора принятия решения в проведение дополнительных манипуляций, я прошу и уполномочиваю доктора сделать то, что он сочтёт необходимым в такой ситуации. Эти дополнительные процедуры могут потребовать дополнительных расходов, которые я обязуюсь оплатить.
4. Я проинформирован(а), что добровольная хирургическая стерилизация необратимый метод и результативность метода достигает до 99,5%, что могут быть крайне единичные случаи восстановления репродуктивной функции.
5. Я предупрежден(а) о следующих возможных последствиях и осложнениях проведенного медицинского вмешательства:
- возможные последствия приёма анальгетиков и антибиотиков (при их назначении), а именно: аллергические реакции, нарушение состава кишечной микрофлоры,
- хирургическое вмешательство может осложниться кровотечением во время операции или после, воспалением мягких тканей, что потребует дополнительного лечения;
- после хирургического вмешательства могут быть боль, послеоперационный отёк мягких тканей, воспалительный процесс.
6. . Я проинформировал(а) лечащего врача обо всех случаях аллергии к медикаментозным препаратам в прошлом и об аллергии в настоящем, и предупрежден (а) о риске возможных реакций и осложнений, которые могут возникнуть в результате проведения данного медицинского вмешательства.
7. Мне известно, что медицинская практика не может абсолютно во всех случаях гарантировать достижение целей вмешательства в связи со сложностью и индивидуальными особенностями человеческого организма, но я также понимаю, что мне гарантировано проведение лечения специалистом соответствующей квалификации, качественное проведение всех медицинских манипуляций, применение качественных материалов.
8.Я подтверждаю, что меня ознакомили с инструкциями, которые необходимо выполнять после хирургического вмешательства. Кроме того, я обязуюсь приходить на контрольные осмотры по графику, обговоренному с доктором.
9.Я удостоверяю, что текст информированного добровольного согласия на хирургическое вмешательство мною прочитан, мною были заданы лечащему врачу все интересующие меня вопросы, полученные разъяснения понятны и меня удовлетворяют.
10.Я внимательно ознакомился (лась) с данным документом и понимаю, что он является юридическим документом.
11.Я принимаю решение осуществить добровольную хирургическую стерилизацию на предложенных мне условиях.
Подпись пациента
(законного представителя) / /
Дата « » 20 г
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.