Дистоция плечиков
Дистоция плечиков (затруднение при рождении плечевого пояса)
 Версия: Клинические протоколы 2020-2023 (Узбекистан)
Версия: Клинические протоколы 2020-2023 (Узбекистан)
Затрудненные роды [дистоция] вследствие предлежания плечика (O66.0)
Акушерство и гинекология
Общая информация
Краткое описание
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ УЗБЕКИСТАН
НАЦИОНАЛЬНАЯ ПАЛАТА ИННОВАЦИОННОГО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ УЗБЕКИСТАН
Клинический протокол рассмотрен и утвержден Ученым Советом Республиканского Специализированного Научно-Практического Медицинского Центра Акушерства и Гинекологии» «25» февраля 2021 г., протокол № 2.
Председатель Ученого Совета – д.м.н., профессор Асатова М.М.
Национальный клинический протокол
Дистоция плечиков
Ташкент 2021
Клиническая проблема
Дистоция плечиков
Этапы оказания помощи
Учреждения системы родовспоможения республики Узбекистан (стационары).
Учреждения системы родовспоможения республики Узбекистан (стационары).
Дата создания 1.03.2021
Планируемая дата обновления Март 2024 г. или по мере появления новых ключевых доказательств.
Все поправки к представленным рекомендациям будут опубликованы в соответствующих документах
Категории пациентов: беременные с риском развития дистоции плечиков плода, роженицы с дистоцией плечиков плода.
Целевая группа протокола:
Коды по МКБ-10
Цель протокола:
Предоставить медицинским работникам научно обоснованные данные и рекомендации, основанные на доказательствах, организовать и внедрить систему единого подхода по ведению дистоции плечиков.
Категории пациентов: беременные с риском развития дистоции плечиков плода, роженицы с дистоцией плечиков плода.
Целевая группа протокола:
1. Врачи акушеры-гинекологи;
2. Врачи реаниматологи;
3. Врачи лаборанты;
4. Врачи общей практики;
5. Врачи терапевты;
6. Акушерки;
7. Клинические фармакологи;
8. Студенты, ординаторы, аспиранты, преподаватели медицинских вузов.
У матерей при ДП чаще, чем в популяции, наблюдаются разрывы шейки матки, влагалища, промежности, матки, атонические маточные кровотечения, послеродовые гнойно-септические заболевания.
При ДП отмечается высокая заболеваемость и смертность новорожденных. Среди травм плода могут быть переломы плеча или ключицы, повреждения шейного отдела позвоночника, растяжение продолговатого мозга, повреждения шейных нервных корешков и т.д.
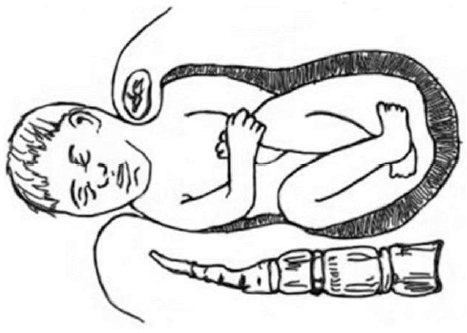
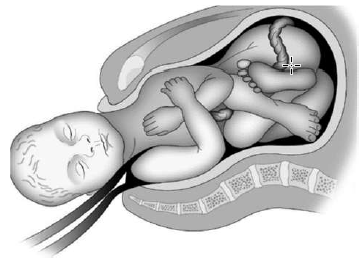
1-рисунок. Дистоция плечиков
Дистоция плечиков (ДП) – остановка родов после рождения головки плода вследствие отсутствия самопроизвольного опускания плечевого пояса и неэффективности лёгких вспомогательных низводящих тракций при потугах в течение более 60 с (рисунок 1).
У матерей при ДП чаще, чем в популяции, наблюдаются разрывы шейки матки, влагалища, промежности, матки, атонические маточные кровотечения, послеродовые гнойно-септические заболевания.
При ДП отмечается высокая заболеваемость и смертность новорожденных. Среди травм плода могут быть переломы плеча или ключицы, повреждения шейного отдела позвоночника, растяжение продолговатого мозга, повреждения шейных нервных корешков и т.д.

Коды по МКБ-10
|
О66.0
|
Затрудненные роды [дистоция] вследствие предлежания плечика, вколоченное плечико
|
Этиология и патогенез
Этиология и факторы риска ДП
При неосложнённом течении второго периода родов в момент разгибания и рождения головки плода его плечики опускаются в плоскость входа в малый таз в косом или поперечном размере таза. Затем, при прохождении плечиков через полость таза, происходит их внутренний поворот. В результате поступательно-вращательного движения плечики на тазовом дне устанавливаются в прямом размере плоскости выхода. Внутренний поворот плечиков сопровождается наружным поворотом головки. После установления плечиков в прямом размере выхода таза акушерка бережно придает плоду направление книзу и кзади, помогая плечику, обращенному кпереди, выкатиться до его верхней трети из-под лонной кости. Затем направление осторожно меняется на противоположное и из промежности рождается плечико, обращенное кзади, после чего полностью рождается весь плечевой пояс.
Примерно в 20% наблюдений во время разгибания и рождения головки плода его плечики остаются в прямом или слегка в косом размере входа в таз и не опускаются в полость таза до следующей потуги. Плечики плода фиксируются в этом положении, дальнейшее продвижение плода останавливается. При этом наиболее часто переднее плечико упирается в лонное сочленение, реже - заднее в крестец, очень редко препятствия встречают оба плечика. Нарушение механизма родов встречается при форсировании опускания плечиков нисходящими тракциями за головку. Кроме того, ДП может быть обусловлена несоответствием между размерами плода и таза матери (крупный плод, узкий таз).
Таблица 1. Факторы риска ДП
|
Предгравидарные факторы риска
|
Антенатальные факторы риска
|
Интранатальные факторы риска |
|
масса тела матери при её рождении
|
чрезмерная прибавка массы тела матери за время беременности (более 20 кг)
|
вторичная слабость родовой деятельности
|
| ДП в анамнезе | крупный плод | слабость потуг |
| крупный плод в анамнезе | ГСД | затяжной II период родов |
| СД | низкий рост беременной |
родостимуляция окситоцином
|
| ГСД в анамнезе | перенашивание |
выраженное конфигурирование головки с образованием родовой опухоли
|
| узкий таз | аномальная форма таза |
инструментальное влагалищное родоразрешение
|
| ожирение | анатомически суженный таз | форсирование потуг |
|
многочисленные роды в анамнезе
|
ИМТ >30 кг/м2 | |
| поздний возраст матери |
Эпидемиология
Эпидемиология
Распространенность ДП составляет 0,2-3% и зависит от массы тела плода: 0,6-1,4% при массе тела плода 2500-4000 г, 5-9% - при массе плода 4000-4500 г.
Клиническая картина
Cимптомы, течение
Клинические проявления ДП
После рождения головки плода происходит задержка рождения плечиков вследствие отсутствия самопроизвольного опускания плечевого пояса и неэффективности лёгких вспомогательных низводящих тракций при потугах, которая продолжается более 60 с. Бережное отклонение родившейся головки (не более чем на 30-40° от оси вниз) во время следующей потуги не сопровождается рождением плечика. Развивается симптом «черепахи» - головка плода родилась, но шея осталась плотно охваченная вульвой, подбородок втягивается обратно в промежность.
Диагностика
ДИАГНОСТИКА ДП
Критерии установления диагноза
Диагноз устанавливается на основании клинической картины.
Жалобы и анамнез
Тщательный сбор анамнеза и выявление факторов риска позволяет стратифицировать пациенток по группам риска: низкий, средний, высокий.
| 2А | Учитывать факт ДП в предыдущих родах |
Даже правильно проведенная оценка факторов риска обладает недостаточно выраженным прогностическим потенциалом, чтобы предотвратить развитие ДП. На основании перечисленных факторов риска можно предсказать лишь 16% ДП. В 48% ДП наблюдается при массе плода менее 4000 г. Таким образом, ДП трудно прогнозировать и заранее предотвратить в конкретной ситуации.
Физикальное обследование
| 3В |
Рекомендовано учитывать наличие сахарного диабета (СД), гестационного сахарного диабета (ГСД)
|
Риск повторной ДП составляет по данным литературы от 1 до 25%, а при наличии СД у матери риск развития ДП в 2-4 раза выше по сравнению с плодами такой же массы, матери которых не болеют СД.
| 4С |
Рекомендовано учитывать высокий индекс массы тела (ИМТ) (>30 кг/м2) и/или избыточную прибавку массы тела во время беременности (> 20 кг)
|
| 3С | Рекомендовано учитывать перенашивание беременности |
| 3В | Рекомендовано учитывать влагалищные оперативные роды |
При вакуум-экстракции плода частота ДП достигает 2,7%, наложении акушерских щипцов - 3,4%.
| 1В |
Рекомендовано учитывать затянувшийся второй период родов у первородящих с эпидуральной аналгезией и у повторнородящих
|
С затянувшимся длительным течением 2-го периода родов могут быть связаны такие факторы риска как родостимуляция окситоцином, выраженная конфигурация головки с образованием большой родовой опухоли, раннее форсирование потуг (при положении головки выше плоскости выхода таза).
Физикальное обследование
| 5С |
Рекомендовано срочно произвести влагалищное исследование для уточнения уровня положения плечиков плода в малом тазу и последующего рационального выбора приема для разрешения ДП
|
Лабораторная и инструментальная диагностика ДП
Не применимо.
Лечение
ЛЕЧЕНИЕ ДП
Перечень начальных действий, направленных на разрешение ДП
| 5С |
Рекомендовано при неэффективности приёма в течение 30 с переходить к следующему вмешательству
|
С момента постановки диагноза необходимо спокойно объяснить женщине и ее партнёру, что происходит, что Вы будете делать и отметить время рождения головки. При возможности следует выделить специалиста для фиксации всех моментов и последовательности оказания помощи (для контроля времени целесообразно использовать таймер или нанесённые «метки» на кардиотокограмму). Если роды проходят без регионарных методов обезболивания, можно применить инфильтрационную анестезию промежности или общую анестезию.
| 3В |
При возможности рекомендовано немедленно вызвать двух врачей-акушеров-гинекологов, владеющих навыками оказания медицинской помощи при ДП, акушерку, врача-неонатолога, детскую реанимационную бригаду, врача-анестезиолога-реаниматолога и сестру-анестезистку
|
Так как для мероприятий по разрешению ДП требуется дополнительная помощь персонала, высока вероятность необходимости в оказании реанимационных мероприятий новорожденному, обезболивания матери.
Продолжение потуг способствует дальнейшему вколачиванию плечика.
Приемы для разрешения ДП
2-рисунок. Прием МакРобертса
3-рисунок. Прием «надлобковое давление»
| 3В | Рекомендовано дать указание роженице прекратить тужиться |
Продолжение потуг способствует дальнейшему вколачиванию плечика.
| 3С | Не рекомендовано оказывать давление на дно матки |
Это может способствовать дальнейшему вклиниванию плечевого пояса, кровотечению вследствие отслойки плаценты, а также разрыву матки.
| 5С |
Рекомендовано положение женщины на спине (родовой стол, кровать-трансформер), когда ее тазовый конец располагается на краю кровати
|
| 3С | Не рекомендовано пересекать пуповину при обвитии |
| 3С |
Не рекомендовано тянуть за головку плода, чрезмерно отклонять головку в стороны и вниз
|
Чрезмерная тракция повышает уровень младенческой заболеваемости, в том числе частоту повреждения плечевого сплетения (паралич Эрба, Клюмпке, синдром Горнера).
Приемы для разрешения ДП
| 5С | Рекомендовано начинать оказание помощи при ДП с приемов первой линии |
К приемам первой линии относятся: прием МакРобертс, прием «надлобковое давление», прием «извлечение задней ручки» (прием Жакмира), прием «захват заднего плечика плода», прием Рубин, прием «винт Вудса», прием «обратный винт Вудса», прием «задняя аксиллярная слинговая тракция» и прием Гаскин. Каждый из приёмов не должен продолжаться более 30 с, что соответствует примерно двум попыткам выполнения приема. При неудаче необходима смена тактики, так как продолжение выполнения приема повышает риск младенческой заболеваемости. Суммарно время на выполнение приемов первой линии не должно превышать 5 минут.
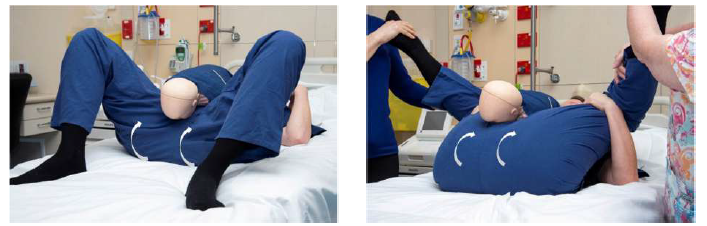
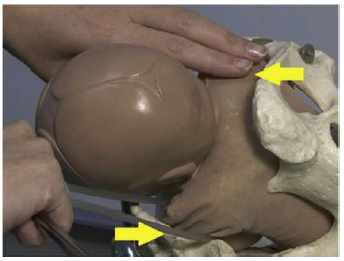
| 4В | Первым рекомендован прием МакРобертса |
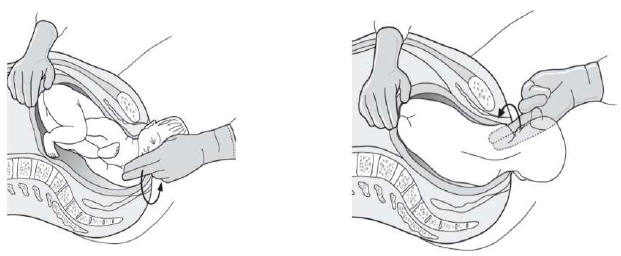
При выполнении данного приема необходимо согнуть ноги роженицы в коленях в положении на спине и привести бедра максимально близко к груди. При этом лобковый симфиз отклоняется кпереди, выпрямляя пояснично-крестцовый угол (что приводит к сглаживанию лордоза). Это позволяет заднему плечику опуститься ниже мыса крестца. Кроме того, уменьшается угол наклона таза, а плоскость входа в малый таз располагается перпендикулярно изгоняющим силам, что облегчает продвижение плечевого пояса. Женщина может сделать это сама, обхватив ноги руками, либо ей может помочь медицинский персонал или партнёр. Прием МакРобертс является наиболее простым и относительно безопасным приемом, эффективным при ДП в 40-90% наблюдений. Однако описаны случаи развития осложнений при форсированном или чрезмерно длительном применении приема: парез плечевого нерва у новорожденного, расхождение лонного сочленения, смещение крестцово-подвздошного сочленения, нейропатия латерального бедренного нерва (рисунок 2).


2-рисунок. Прием МакРобертса
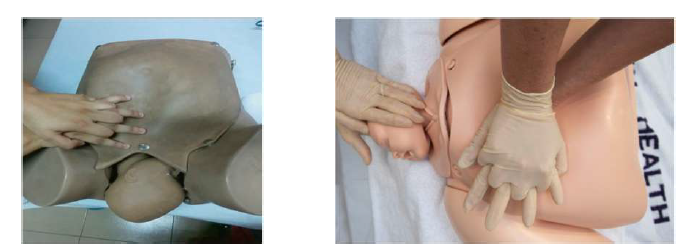
| 4В |
Для уменьшения биакромиального размера и поворота плечиков в один из косых размеров таза рекомендован прием «надлобковое давление»
|
При выполнении приема движения должны быть резкими, короткими и достаточно сильными. Врач должен стоять с той стороны от матери, куда обращена спинка плода. Давить необходимо над лоном на плечо со стороны спинки плода, в направлении к позвоночнику женщины и латерально, чтобы сдвинуть плечевой пояс в один из косых размеров плоскости входа в малый таз. Эффективность приема выше при опорожненном мочевом пузыре. Возможно одновременное выполнение данного приема с приемом МакРобертс, а также сочетание с внутренним ротационными приёмами Рубина, Вудса (рисунок 3).

3-рисунок. Прием «надлобковое давление»
| 4В | При выполнении внутренних приемов рекомендована эпизиотомия |
Эпизиотомия дает дополнительное пространство для проведения внутренних приемов, которые требуют введение во влагалище пальцев или всей кисти руки для манипуляции с задней ручкой или плечиком. Это увеличивает пространство для действий и облегчает оказание помощи.
| 3В | Рекомендован прием «извлечение задней ручки» (прием Жакмира) |
В результате успешного выполнения данного приема туловище плода рождается не биакромиальным (>12 см), а акромио-аксиллярным (9,5 см) размером. С целью извлечения задней ручки необходимо ввести одноименную руку по спинке плода, лопатке, по плечу до локтя. Большой палец погружается в локтевую ямку, четыре других пальца огибают локоть, при этом происходит сгибание ручки в локтевом суставе. Далее рука акушера двигается по предплечью, дойдя до запястья, захватывается кисть ручки плода в лучезапястном суставе первым и вторым или вторым и третьим пальцами, ручка выводится наружу «умывательным» движением вдоль груди к лицу. Сначала выводится из влагалища кисть и предплечье задней ручки, затем плечевая часть и плечо. Если рождения переднего плечика не происходит, необходимо выполнить внутренний поворот плода так, чтобы перевести переднее плечико в заднюю позицию. Возможным осложнением маневра является перелом плечевой кости (рисунок 4).
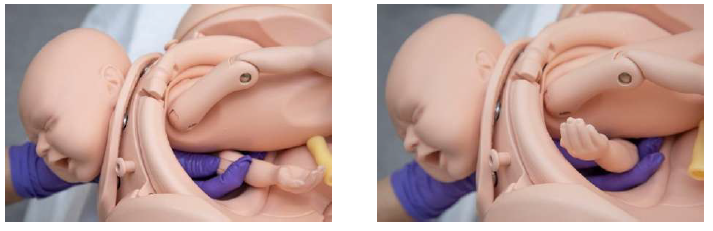
4-рисунок. Извлечение задней ручки (прием Жакмира)

| 4В | Для поворота плечиков рекомендован прием «захват заднего плечика плода» |
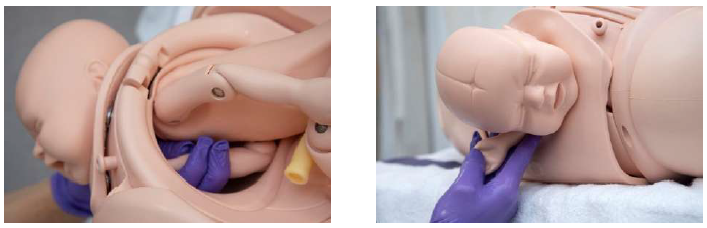
Для выполнения данного приема необходимо ввести руку во влагалище под заднее плечико плода (при первой позиции плода левую руку, при второй правую), располагая большой палец на его передней поверхности, остальные 4 - на задней. Далее надо обхватить заднее плечико большим и указательным пальцем в кольцо через подмышечную впадину и произвести небольшое вытяжение заднего плечика наружу («движение пожимания плечом»), затем придержать головку плода и вытянутое плечико вместе (единым блоком «голова-шея») и провести его поворот на 1800 в направлении груди плода. Переднее плечико перейдет в заднее, и ДП разрешится. Рождение будет завершено легкими тракциями. Маневр эффективен, его применение особенно полезно при недостижимости кисти или локтевого сгиба задней ручки (рисунок 5).
5-рисунок. Ротационный прием захвата заднего плечика плода
| 4В | Для смещения плечевого пояса в косой размер таза рекомендован прием Рубин |
Для выполнения данного приема необходимо ввести два пальца со стороны спинки плода к переднему плечику и оказать на него давление, чтобы сместить плечевой пояс на 45° в соответствующий косой размер. При недоступности переднего плечика необходимо переместить пальцы в область заднего, и, оказывая давление, смещать плечевой пояс на 45° в косой размер (рисунок 6).

6-рисунок. Прием Рубин
| 4В | Для перевода заднего плечика в переднее рекомендован прием Вудса |
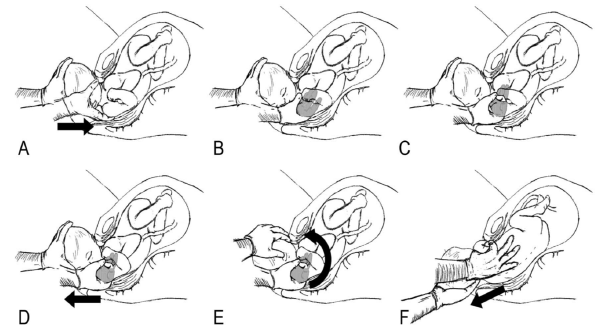
Данный прием заключается в переводе заднего плечика в переднее путем давления на него пальцами руки врача, введенной в полость таза со стороны, к которой обращена грудная клетка плода. Если имеет место I позиция (спинка слева), надо ввести ладонь левой руки в правую часть полости таза к заднему плечику со стороны груди плода и попытаться перевести заднее плечико в переднее (на 180°) (рисунок 7). В этом положении возможно сочетание с приёмом Рубина – «Винт Вудса» (рисунок 8). Если имеет место II позиция (спинка справа), надо ввести ладонь правой руки в левую часть полости таза к заднему плечику со стороны груди плода и попытаться перевести заднее плечико в переднее (на 180°). Прием эффективен, однако, сопряжен с риском перелома плечевой кости. При неэффективности приема, целесообразно без задержки переходить к следующему приему «обратный винт Вудса».
7-рисунок. Прием Вудса

7-рисунок. Прием Вудса
| 4В | Для перевода заднего плечика в переднее рекомендован прием «обратный винт Вудса» |
Данный прием предусматривает перевод заднего плечика в переднее путем давления на него пальцами руки врача, введенной в полость таза со стороны, к которой обращена спинка плода. При I позиции врач использует правую руку, при II позиции - левую. Рука врача подходит к заднему плечику плода со стороны спинки и пытается столкнуть плечико в направлении, противоположном прямому «винту Вудса» (рисунок 9).
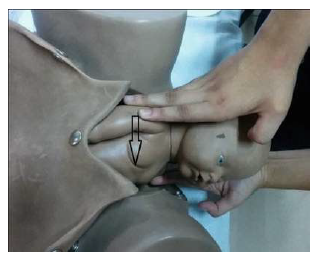
8-рисунок. Прием «винт Вудса»

8-рисунок. Прием «винт Вудса»
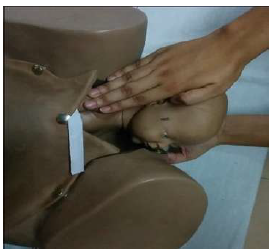
9-рисунок. Прием «обратный винт Вудса»
| 4В | Рекомендован прием «задняя аксиллярная слинговая тракция» |
Из мягкой пластиковой трубки формируется петля. Одной рукой петля подводится под подмышечную впадину заднего плечика. Указательным пальцем другой руки с противоположной стороны петля захватывается и выводится. Вокруг заднего плечика формируется слинг путем наложения на свободные концы пластиковой трубки зажима. Далее осуществляются прямые тракции и рождается заднее плечико. Возможна помощь второй руки для выведения задней ручки (рисунок 10). Если вышеупомянутый способ неуспешен, возможно использование ротационных движений с помощью слинга. Для этого тракции за слинг осуществляются одной рукой в сторону, а другую руку подводят к переднему плечику и применяют давление в противоположном направлении. Вместо слинга возможна задняя аксиллярная тракция, осуществляемая средними пальцами обеих рук акушера (рисунок 11).

10-рисунок. Задняя аксиллярная слинговая тракция
11-рисунок. Ротация с использованием слинга
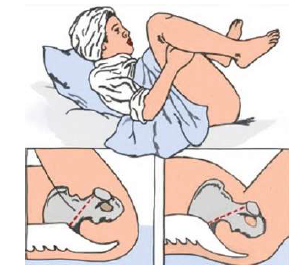
| 4В | Рекомендован приём Гаскин |
Для выполнения данного приема женщина должна стать на четвереньки, опираясь на кисти рук и колени. С помощью осторожных тракций первым рождается заднее плечико. Зачастую плечико плода высвобождается уже во время поворота роженицы из положения на спине в коленно-локтевое. Данное положение женщины совместимо с выполнением вышеописанных приёмов поворота плода, кроме приёма МакРобертса и давления в надлобковой области. Это пособие обычно используют если предыдущие оказались неэффективными. В ряде случаев при родах в вертикальном положении (например, на четвереньках или сидя на стуле) целесообразно начать оказание помощи с данного приема (рисунок 12).
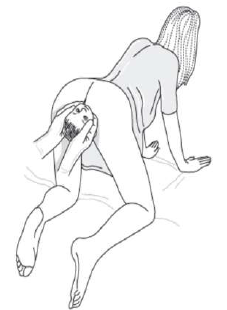

12-рисунок. Прием Гаскин
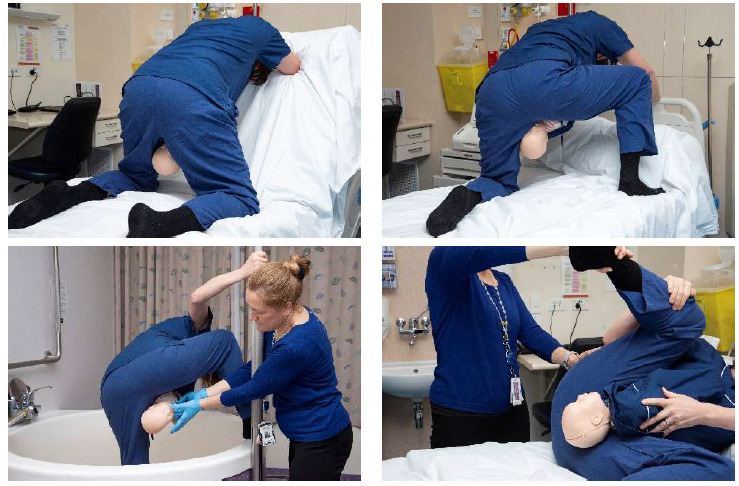

13-рисунок. Приемы на четвереньках
| 5С |
При неэффективности вышеперечисленных приемов первой линии рекомендовано повторить их, не превышая суммарный период действий в 5 минут, или перейти к приемам второй линии
|
Приемы второй линии обычно используют в крайнем случае, при неэффективности вышеперечисленных приемов первой линии, когда израсходован 5-минутный лимит времени, в течение которого вероятность необратимых и тяжелых нарушений у плода еще относительно невелика. В связи с плохим перинатальным прогнозом и травматичностью для матери и плода применение этих методов в современном акушерстве является дискуссионным. К приемам второй линии относятся прием «перелом ключицы плода», прием «симфизиотомия», прием Заванелли и прием «абдоминально-ассистированные роды».
Прием Заванелли - возвращение головки плода назад в родовые пути с последующим кесаревым сечением. При выполнении приема Заванелли осуществляют поворот головки затылком кпереди (стреловидный шов в прямом размере), затем сгибание головки и осторожное введение ее назад в родовые пути. То есть, выполняемые движения точно повторяют механизм рождения головки плода в обратном порядке. После вправления головки рука врача остается в родовых путях и продолжает постоянно давить кверху, удерживая головку внутри, пока операционная бригада не произведет кесарево сечение. Иногда при выполнении приема может потребоваться острый токолиз и обезболивание. Одним из наиболее грозных осложнений приема является разрыв матки.
Прием «перелом ключицы плода» позволяет уменьшить биакромиальный размер плода. Для выполнения приема надо нащупать пальцем среднюю треть передней (верхней) ключицы плода и надавить пальцем снизу-вверх, в результате происходит перелом ключицы, и расстояние между плечиками плода уменьшается. К осложнениям приема относятся: повреждение подлежащего сосудисто-нервного пучка и ткани легкого плода. Вместе с тем, следует учитывать, что в ситуации ДП перелом ключицы не всегда легко произвести, особенно при крупных размерах плода.
Прием Заванелли - возвращение головки плода назад в родовые пути с последующим кесаревым сечением. При выполнении приема Заванелли осуществляют поворот головки затылком кпереди (стреловидный шов в прямом размере), затем сгибание головки и осторожное введение ее назад в родовые пути. То есть, выполняемые движения точно повторяют механизм рождения головки плода в обратном порядке. После вправления головки рука врача остается в родовых путях и продолжает постоянно давить кверху, удерживая головку внутри, пока операционная бригада не произведет кесарево сечение. Иногда при выполнении приема может потребоваться острый токолиз и обезболивание. Одним из наиболее грозных осложнений приема является разрыв матки.
Приём «симфизиотомия» (пересечение симфиза) позволяет увеличить емкость таза и способствует рождению плечиков при ДП. В современном акушерстве симфизиотомию практикуют в развивающихся странах, и в очень редких случаях применяют в странах с высоким уровнем развития здравоохранения. Операция проводится под местной анестезией. Пациентка находится в литотомической позиции с фиксацией разведенных ног не более чем на 80°. Мочевой пузырь опорожняют катетером. Указательный и средний пальцы одной руки вводят во влагалище, находят мочевой катетер и смещают его вместе с уретрой в сторону так, чтобы средний палец лежал прямо под суставной щелью лобкового симфиза. Скальпелем делают небольшой разрез на коже по средней линии на границе верхней и средней третей симфиза. Разрез продолжают через более глубокие слои, пока палец не почувствует кончик лезвия. Затем одним движением разрезают вниз 2/3 лобкового симфиза. После этого скальпель извлекают из раны, и, повернув его на 180°, разрезают верхнюю треть. Разделение лонных костей не должно превышать ширину большого пальца или 2,5 см. Возможны осложнения (около 2%) в виде кровотечения, травм нижних отделов мочевыводящих путей, может развиться остит лобковых костей или нестабильность крестцово-подвздошных суставов и лобкового симфиза. Ведение послеродового периода заключается в установке мочевого катетера на 4-7 суток, пока моча не будет светлой; назначение антибиотиков широкого спектра действия на 7 дней; профилактики тромбоэмболических осложнений; положении пациентки на боку с не туго связанными коленями, чтобы предотвратить разведение ног. Такое положение пациентка должна занимать первые 3 суток.
Прием «абдоминально-ассистированные роды» заключается в выполнении кесарева сечения в нижнем маточном сегменте с подтягиванием вверх переднего плечика, внутреннем повороте плода и установлением плечиков в косом размере таза. В результате облегчается опускание заднего плечика с последующим опусканием переднего и рождением плода через влагалище.
| 4С |
После разрешения ДП рекомендовано выполнить следующие действия: оформить документацию; провести консультирование родильницы и родственников; обсудить выполненные действия и их исход с бригадой для повышения эффективности работы в будущем
|
РЕАНИМАЦИЯ НОВОРОЖДЁННЫХ
| 4С |
Рекомендовано проводить мониторинг гемодинамики новорождённого и, по показаниям, своевременную коррекцию выявленных нарушений
|
Даже при своевременном (в течение 5 минут) родоразрешении риск рождения ребёнка, требующего реанимационных мероприятий при ДП, достаточно высок. Даже при отсутствии регистрации страдания плода до момента развития ДП и своевременном извлечении ребёнка (продолжительность острой гипоксии составляет не более 5 мин) дети часто рождаются с низкой оценкой состояния по шкале Апгар, требуют реанимации и интенсивной терапии и имеют неблагоприятные неврологические исходы. Тяжесть состояния ребёнка при ДП обусловлена не только гипоксией, но и гиповолемией, которая развивается вследствие пережатия сосудов пуповины и, следовательно, снижения количества крови, поступающей к ребёнку. Имеются данные об эффективности отсроченного пережатия пуповины (как способа коррекции гиповолемии) и начала реанимационных мероприятий до пересечения пуповины (при наличии технической возможности).
Медицинская реабилитация
МЕДИЦИНСКАЯ РЕАБИЛИТАЦИЯ
После перенесенной дистоции плечиков пациентки проходят необходимый курс реабилитационных мероприятий.
Госпитализация
ОРГАНИЗАЦИЯ МЕДИЦИНСКОЙ ПОМОЩИ
Все случаи дистоции плечиков ведутся в условиях стационара.
Профилактика
ПРОФИЛАКТИКА ДП
| 3В |
При влагалищных оперативных родах рекомендовано учитывать повышенный риск ДП для своевременной диагностики данного осложнения
|
| 1А |
При СД или ГСД и плоде крупном для данного срока гестации рекомендована индукция родов не позднее 38-39 недель беременности
|
| 5С |
Вне зависимости от наличия СД или ГСД при «зрелой» шейке матки и плоде крупном для данного срока гестации (рекомендована индукция родов, если срок беременности >39 недель
|
| 3С |
При макросомии плода (предполагаемая масса плода ≥4500 г) рекомендовано плановое кесарево сечение в сроке 38-39 недель беременности
|
Для предотвращения одного случая серьезных осложнений ДП, таких как парез Дюшена-Эрба, у беременных с ГСД и массой тела плода ≥4500 г требуется выполнить 443 операции кесарева сечения, тогда как у беременных без ГСД и массой тела плода ≥4500 г требуется выполнить 3695 операций кесарева сечения.
| 5С |
Рекомендовано плановое кесарево сечение для предотвращения повторной ДП, если в анамнезе имело место тяжелое осложнение ДП (например, мертворождение, паралич плечевого сплетения, перелом ключицы или плеча, асфиксия плода) при предполагаемой массе плода равной или большей, чем была при предыдущих родах
|
Информация
Источники и литература
-
Клинические протоколы, руководства, рекомендации Министерства здравоохранения Республики Узбекистан 2020
- 1. Затрудненные роды (дистоция) вследствие предлежания плечика. Клинические рекомендации. ООО «Российское общество акушеров-гинекологов» (РОАГ), Москва, 2020 г. 2. Kleitman V., Feldman R., Walfisch A., Toledano R., Sheiner E. Recurrent shoulder dystocia: is it predictable? Arch Gynecol Obstet. 2016; 294(6):1161–6. 3. Nesbitt T.S., Gilbert W.M., Herrchen B. Shoulder dystocia and associated risk factors with macrosomic infants born in California. Am J Obstet Gynecol. 1998; 179(2):476–80. 4. Shoulder Dystocia (Green-top Guideline No. 42). 2nd Edition I March 2012. 5. Committee on Practice Bulletins—Obstetrics. Practice Bulletin No 178: Shoulder Dystocia. Obstet Gynecol. 2017; 129(5):e123–33. 6. Sentilhes L., Sénat M.-V., Boulogne A.-I., Deneux-Tharaux C., Fuchs F., Legendre G., et al. [Shoulder dystocia: Guidelines for clinical practice--Short text]. J Gynecol Obstet Biol Reprod (Paris). 2015; 44(10):1303–10. 7. Palatnik A., Grobman W.A., Hellendag M.G., Janetos T.M., Gossett D.R., Miller E.S. Predictors of shoulder dystocia at the time of operative vaginal delivery. Am J Obstet Gynecol. 2016; 215(5):624.e1-624.e5. 8. Hill M.G., Cohen W.R. Shoulder dystocia: prediction and management. Womens Health (Lond Engl). 2016; 12(2):251–61. 9. Leung T.Y., Stuart O., Sahota D.S., Suen S.S.H., Lau T.K., Lao T.T. Head-to-body delivery interval and risk of fetal acidosis and hypoxic ischaemic encephalopathy in shoulder dystocia: a retrospective review. BJOG. 2011; 118(4):474–9. 10. Баскетт Т.Ф., Калдер Э.А., Арулкумаран С. Оперативное акушерство Манро Керра; под ред. Р. Элсивера, – М., 2015. – С. 199–214. 11. Focus Group Shoulder Dystocia. Confidential Enquiries into Stillbirths and Deaths in Infancy // Fifth Annual Report. Maternal and Child Health Research Consortium. - 1998. - P 73–79. 12. Menticoglou S. Shoulder dystocia: incidence, mechanisms, and management strategies. Int J Womens Health. 2018; 10:723–32. 13. Chandraharan E., Arulkumaran S. Obstetric and Intrapartum Emergencies // A practical guide to management. Cambridge University Press. - 2013. - P. 88-92. 14. Afonso M.C., Fonseca A., Clode N. Shoulder dystocia: obstetric maneuvers and its morbidity. Acta Obs e Ginecológica Port. 2017; 11(1):28–33. 15. Gachon B., Desseauve D., Fritel X., Pierre F. Is fetal manipulation during shoulder dystocia management associated with severe maternal and neonatal morbidities? Arch Gynecol Obstet. 2016; 294(3):505–9. 16. Hoffman M.K., Bailit J.L., Branch D.W., Burkman R.T., Van Veldhusien P., Lu L., et al. A comparison of obstetric maneuvers for the acute management of shoulder dystocia. Obstet Gynecol. 2011; 117(6):1272–8. 17. Sancetta R., Khanzada H., Leante R. Shoulder Shrug Maneuver to Facilitate Delivery During Shoulder Dystocia. Obstet Gynecol. 2019; 133(6):1178–81. 18. Menticoglou S.M. A modified technique to deliver the posterior arm in severe shoulder dystocia. Obstet Gynecol. 2006; 108(3 Pt 2):755–7. 19. Ansell L., Ansell D.A., McAra-Couper J., Larmer P.J., Garrett N.K.G. Axillary traction: An effective method of resolving shoulder dystocia. Aust N Z J Obstet Gynaecol. 2019; 59(5):627–33. 20. Cluver C.A., Hofmeyr G.J. Posterior axilla sling traction for shoulder dystocia: case review and a new method of shoulder rotation with the sling. Am J Obstet Gynecol. 2015; 212(6):784.e1-7. 21. Gherman R. Posterior axillary sling traction: another empiric technique for shoulder dystocia alleviation? Obstet Gynecol. 2009; 113(2 Pt 2):478–9. 22. Bruner J.P., Drummond S.B., Meenan A.L., Gaskin I.M. All-fours maneuver for reducing shoulder dystocia during labor. J Reprod Med. 1998; 43(5):439–43. 23. Patel S., Roberts S., Rogers V., Zink A., Duryea E., Morgan J. Williams Obstetrics, 25-th Edition. LLC: McGraw-Hill Global Education Holding; 2018. 1079–1115 p. 24. Sandberg E.C. The Zavanelli maneuver: 12 years of recorded experience. Obstet Gynecol. 1999; 93(2):312–7. 25. Dahlberg J., Nelson M., Dahlgren M.A., Blomberg M. Ten years of simulation-based shoulder dystocia training- impact on obstetric outcome, clinical management, staff confidence, and the pedagogical practice - a time series study. BMC Pregnancy Childbirth. 2018; 18(1):361. 26. Cesari E., Ghirardello S., Brembilla G., Svelato A., Ragusa A. Clinical features of a fatal shoulder dystocia: The hypovolemic shock hypothesis. Med Hypotheses. 2018; 118:139–41. 27. Al-Hawash S., Whitehead C.L., Farine D. Risk of recurrent shoulder dystocia: are we any closer to prediction? J Matern Fetal Neonatal Med. 2019; 32(17):2928–34. 28. Рисунки взяты из книги A. Sharma (ed.), Labour Room Emergencies, https://doi.org/10.1007/978-981-10-4953-8-1.
Информация
Адрес для переписки
г. Ташкент, ул. Мирзо-Улугбекский район, ул. Мирзо-Улугбека, 132 а.
г. Ташкент, ул. Мирзо-Улугбекский район, ул. Мирзо-Улугбека, 132 а.
Тел.: 71 263 78 30, 71 263 84 83
E-mail: obs-gyn@mail.ru
Руководители рабочей группы
Состав рабочей группы:
Руководители рабочей группы
Абдуллаева Л.М., д.м.н.Главный акушер-гинеколог Министерства Здравоохранения Республики Узбекистан
Юсупов У.Ю., д.м.н., профессор РСНПМЦАГ, научный руководитель акушерского блока
Надырханова Н.С., к.м.н. РСНПМЦАГ, директор
Любчич А.С., к.м.н. РПЦ, директор
Ответственные исполнители
Султанов С.Н., д.м.н., профессор РПЦ
Джаббарова Ю.К., д.м.н., профессор РПЦ
Алиева Д.А., д.м.н., профессор РСНПМЦАГ
Каримов З.Д., д.м.н., профессор Ташкентский ГПЦ, директор
Иргашева С.У., д.м.н. РСНПМЦАГ
Уринбаева Н.А., д.м.н. РПЦ
Матякубова С.А., д.м.н. Хорезмский филиал РСНПМЦАГ, директор
Усмонов С.К., ведущий специалист Национальная палата инновационного здравоохранения Республики Узбекистан.
РСНПМЦГАГ – Республиканский специализированный научно-практический медицинский центр акушерства и гинекологии
Рецензенты:
Список сокращений:
Методология разработки протокола
Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)
Информированное добровольное согласие на медицинское вмешательство
Медицинское вмешательство – выполняемые медицинским работником по отношению к пациенту, затрагивающие физическое или психическое состояние человека и имеющие профилактическую, исследовательскую, диагностическую, лечебную, реабилитационную направленность виды медицинских обследований и (или) медицинских манипуляций.
1. Я, ____________________________________________________________(Ф.И.О. пациента) «____»_______________ _____г. рождения, зарегистрированный(ая) по адресу
2. В доступной для меня форме мне разъяснены возможные методы и варианты предстоящих медицинских вмешательств, их последствия, необходимость, цель и ожидаемые результаты предстоящего обследования, диагностики и/или лечения, в том числе вероятность развития осложнений, а также последствия отказа от медицинского вмешательства.
3. Я проинформирован, что точно предсказать результат и исход медицинского вмешательства невозможно. Я понимаю, что любое лечение или операция сопряжены с риском для жизни и могут привести к временной или постоянной, частичной или полной нетрудоспособности. Никакие гарантии относительно результатов медицинского вмешательства не предоставляются.
4. Я понимаю, что в процессе диагностических, лечебных и иных вариантов медицинских вмешательств могут возникнуть непредвиденные экстренные обстоятельства и осложнения, при которых я буду не в состоянии дать согласие на проведение необходимых экстренных действий (повторных операций или процедур). В таких ситуациях ход медицинского вмешательства может быть изменен врачами по их усмотрению.
5. Я знаю, что в целях максимальной эффективности предстоящего медицинского вмешательства я обязан поставить врача в известность о всех проблемах, связанных с моим здоровьем, наследственностью, в том числе об аллергических проявлениях, индивидуальной непереносимости лекарственных препаратов и продуктов питания, а также о курении табака, употреблении алкоголя, наркотических или токсических препаратов.
6. Я понимаю, что при проведении хирургического вмешательства возможна потеря крови и может возникнуть необходимость в переливании донорской крови или ее компонентов, на что я даю добровольное согласие. Я получил разъяснения от лечащего врача о цели переливания крови или ее компонентов, необходимости переливания, характере и особенностях процедуры, возможных последствиях, в случае развития которых я согласен на проведение всех нужных лечебных мероприятий. Я извещен о вероятном течении заболевания при отказе от переливания крови и ее компонентов.
7. Я согласен на запись моего лечебно-диагностического процесса на любые информационные носители, с использованием любых технических средств, а также на взятие у меня в диагностических и лечебных целях образцов биологических материалов, в том числе клеток, тканей, биологических жидкостей.
8. Мне разъяснено, что я имею право отказаться от одного или нескольких методов профилактики, диагностики, лечения и реабилитации при оказании медицинской помощи или потребовать его (их) прекращения, мне также разъяснены возможные последствия такого отказа.
9. В доступной для меня форме мне разъяснена возможность получения бесплатной медицинской помощи соответствующих видов в рамках ежегодной программы, в том числе территориальной, государственных гарантий бесплатного оказания гражданам медицинской помощи.
11. Я ознакомлен со всеми пунктами настоящего документа, они мне понятны, о чем свидетельствует моя подпись ниже.
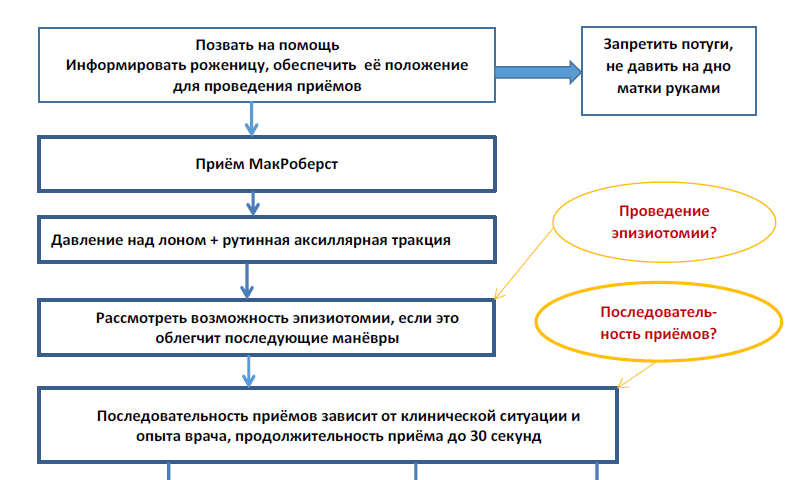
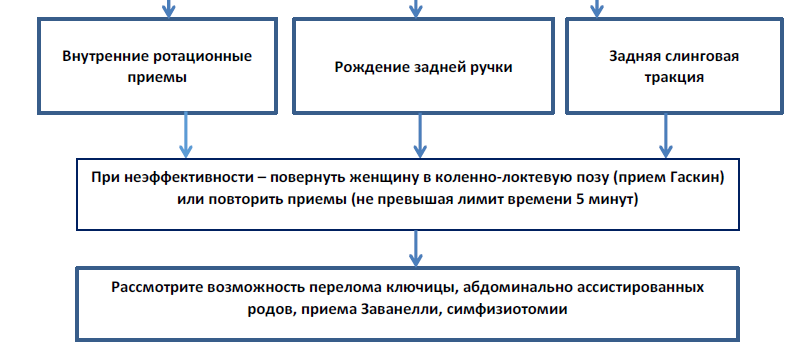
Протокол-карта оказания помощи при ДП
Алгоритм ведения ДП
Нишанова Ф.П., к.м.н. РСНПМЦАГ
Микиртичев К.Д., к.м.н. РСНПМЦАГ
Ашурова В.И., к.м.н. РСНПМЦАГ
Сапаров А.Б., к.м.н. РСНПМЦАГ
Бабажанова Ш.Д., к.м.н. РПЦ
Умарова Н.М., к.м.н. РПЦ
Мухамедова У.Ю., к.м.н. РПЦ
Арифханова З.А. РПЦ
Абдураимов Т.Ф. РСНПМЦАГ
Каюмова Г.Т. Андижанский филиал РСНПМЦАГ, директор
Хамроев А.К. Навоинский филиал РСНПМЦАГ, директор
Расулов О.А. Сурхандарьинский филиал РСНПМЦАГ, директор
Методологическая поддержка
Суяркулова М.Э. , к.м.н. Ферганский филиал РСНПМЦАГ, директор
Шодмонов Н.М., к.м.н. Джиззакский филиал РСНПМЦАГ, директор
Норкулова М.А., к.м.н. Кашкадарьинский филиал РСНПМЦАГ, директор
Бабажанов М.А. Филиал РСНПМЦАГ РК, директор
Хамроева Л.К. Самаркандский филиал РСНПМЦАГ, директор
Садыкова Х.З. Сырдарьинский филиал РСНПМЦАГ, директор
Бахранова Н.Р. Бухарский филиал РСНПМЦАГ, директор
Жумаев Б.А. Ташкентский филиал РСНПМЦАГ, директор
Мухитдинова И.Н., к.м.н. Наманганский филиал РСНПМЦАГ, директор
Дустмуродов Б.М. Сурхандарьинский филиал РСНПМЦАГ №2, директор
Бурибаева А.И. РСНПМЦАГ, клинический ординатор
Нурова А.А. РСНПМЦАГ, клинический ординатор
Икрамова Н.А. РСНПМЦАГ, клинический ординатор
Методологическая поддержка
Ядгарова К.Т., к.м.н., начальник отдела разработки медицинских стандартов и протоколов Национальная палата инновационного здравоохранения Республики Узбекистан.
РСНПМЦГАГ – Республиканский специализированный научно-практический медицинский центр акушерства и гинекологии
РПЦ – Республиканский перинатальный центр
РК – Республика Каракалпакистан
ГПЦ – Городской перинатальный центр
ЦРПКМР - Центр развития профессиональной квалификации медицинских работников
Рецензенты:
Юсупбаев Р.Б. РСНПМЦАГ, д.м.н., старший научный сотрудник, секретарь Ученого Совета
Каримова Ф.Д. ЦРПКМР, д.м.н., профессор, зав кафедрой акушерства и гинекологии №2
Рекомендации не охватывают все элементы клинической практики, это означает, что врачи должны обсуждать с пациентами индивидуальную тактику ведения, принимая во внимание потребности пациента, придерживаясь принципа уважительного конфиденциального общения. Это включает:
Приверженность рекомендациям протокола:
В протоколе представлены рекомендации общего характера, разработанные на основе имеющихся на момент публикации доказательств.
Если в практической деятельности принимается решение отойти от рекомендаций данного протокола, то врачи-клиницисты должны задокументировать в истории болезни пациента следующие данные:
кем принято такое решение;
подробное обоснование решения отхода от протокола;
какие рекомендации по ведению пациента были приняты.
Рекомендации не охватывают все элементы клинической практики, это означает, что врачи должны обсуждать с пациентами индивидуальную тактику ведения, принимая во внимание потребности пациента, придерживаясь принципа уважительного конфиденциального общения. Это включает:
Использование услуг переводчика в случае необходимости;
Консультирование пациента и получение информированного согласия на ту или иную манипуляцию или тактику введения;
Обеспечение ухода в рамках требований законодательства и соблюдения стандартов профессионального поведения;
Документирование любой тактики ведения и ухода в соответствии с общими и местными требованиями.
Список сокращений:
|
ДП
|
дистоция плечиков |
| ГСД | гестационный сахарный диабет |
| ИМТ | индекс массы тела |
| СД | сахарный диабет |
КРИТЕРИИ ОЦЕНКИ КАЧЕСТВА МЕДИЦИНСКОЙ ПОМОЩИ
| № | Критерии качества | Оценка |
| 1 | Своевременная и правильная диагностика | Да / Нет |
| 2 | Вызван дополнительный медицинский персонал | Да / Нет |
| 3 | Коммуникация с другими членами команды | Да / Нет |
| 4 | Прием МакРобертса | Да / Нет |
| 5 | Давление над лоном | Да / Нет |
| 6 | Эпизиотомия | Да / Нет |
| 7 | Прием Рубина | Да / Нет |
| 8 | Прием «винт Вудса» | Да / Нет |
| 9 | Прием «обратный винт Вудса» | Да / Нет |
| 10 | Захват заднего плечика | Да / Нет |
| 11 | Извлечение задней ручки | Да / Нет |
| 12 | Слинговая тракция | Да / Нет |
| 13 | Прием Гаскин | Да / Нет |
| 14 | Реанимация новорожденного | Да / Нет |
Приложение 1
Методология разработки протокола
Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)
| УДД | Расшифровка |
| 1 |
Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа
|
| 2 |
Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа
|
| 3 |
Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования
|
| 4 | Несравнительные исследования, описание клинического случая |
| 5 | Имеется лишь обоснование механизма действия или мнение экспертов |
Шкала оценки уровней достоверности доказательств (УДД) для профилактических, лечебных, реабилитационных вмешательств
| УДД | Расшифровка |
| 1 | Систематический обзор РКИ с применением мета-анализа |
| 2 |
Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением мета-анализа
|
| 3 | Нерандомизированные сравнительные исследования, в т.ч. когортные исследования |
| 4 |
Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай-контроль»
|
| 5 |
Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов
|
Шкала оценки уровней убедительности рекомендаций (УУР) для профилактических, диагностических, лечебных, реабилитационных вмешательств
| УУР | Расшифровка |
| А |
Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными)
|
| В |
Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными)
|
| С |
Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными)
|
Приложение 2
Информированное добровольное согласие на медицинское вмешательство
Медицинское вмешательство – выполняемые медицинским работником по отношению к пациенту, затрагивающие физическое или психическое состояние человека и имеющие профилактическую, исследовательскую, диагностическую, лечебную, реабилитационную направленность виды медицинских обследований и (или) медицинских манипуляций.
1. Я, ____________________________________________________________(Ф.И.О. пациента) «____»_______________ _____г. рождения, зарегистрированный(ая) по адресу
___________________________________________________________________________
____________________________________________________________________, даю (адрес места жительства (пребывания) пациента либо его законного представителя) информированное согласие на предстоящее медицинское вмешательство в __________
___________________________________________________________________________
___________________________________________________________________________
(наименование медицинского учреждения)
2. В доступной для меня форме мне разъяснены возможные методы и варианты предстоящих медицинских вмешательств, их последствия, необходимость, цель и ожидаемые результаты предстоящего обследования, диагностики и/или лечения, в том числе вероятность развития осложнений, а также последствия отказа от медицинского вмешательства.
3. Я проинформирован, что точно предсказать результат и исход медицинского вмешательства невозможно. Я понимаю, что любое лечение или операция сопряжены с риском для жизни и могут привести к временной или постоянной, частичной или полной нетрудоспособности. Никакие гарантии относительно результатов медицинского вмешательства не предоставляются.
4. Я понимаю, что в процессе диагностических, лечебных и иных вариантов медицинских вмешательств могут возникнуть непредвиденные экстренные обстоятельства и осложнения, при которых я буду не в состоянии дать согласие на проведение необходимых экстренных действий (повторных операций или процедур). В таких ситуациях ход медицинского вмешательства может быть изменен врачами по их усмотрению.
5. Я знаю, что в целях максимальной эффективности предстоящего медицинского вмешательства я обязан поставить врача в известность о всех проблемах, связанных с моим здоровьем, наследственностью, в том числе об аллергических проявлениях, индивидуальной непереносимости лекарственных препаратов и продуктов питания, а также о курении табака, употреблении алкоголя, наркотических или токсических препаратов.
6. Я понимаю, что при проведении хирургического вмешательства возможна потеря крови и может возникнуть необходимость в переливании донорской крови или ее компонентов, на что я даю добровольное согласие. Я получил разъяснения от лечащего врача о цели переливания крови или ее компонентов, необходимости переливания, характере и особенностях процедуры, возможных последствиях, в случае развития которых я согласен на проведение всех нужных лечебных мероприятий. Я извещен о вероятном течении заболевания при отказе от переливания крови и ее компонентов.
7. Я согласен на запись моего лечебно-диагностического процесса на любые информационные носители, с использованием любых технических средств, а также на взятие у меня в диагностических и лечебных целях образцов биологических материалов, в том числе клеток, тканей, биологических жидкостей.
8. Мне разъяснено, что я имею право отказаться от одного или нескольких методов профилактики, диагностики, лечения и реабилитации при оказании медицинской помощи или потребовать его (их) прекращения, мне также разъяснены возможные последствия такого отказа.
9. В доступной для меня форме мне разъяснена возможность получения бесплатной медицинской помощи соответствующих видов в рамках ежегодной программы, в том числе территориальной, государственных гарантий бесплатного оказания гражданам медицинской помощи.
10. Я разрешаю предоставлять информацию о моей болезни, прогнозе и лечении только:
___________________________________________________________________________
___________________________________________________________________________
___________________________________________________________________________
___________________________________________________________________________
(доверенные лица)
11. Я ознакомлен со всеми пунктами настоящего документа, они мне понятны, о чем свидетельствует моя подпись ниже.
Подпись Дата «___»______________ ______г.
Информация для пациента
Что такое дистоция плечиков плода?
Можно ли предсказать дистоцию плечиков плода?
Каковы симптомы?
Как лечится?
Приложение 3
Информация для пациента
Что такое дистоция плечиков плода?
Дистоция – это состояние, которое может произойти во время естественных родов.
При дистоции плечиков ребенок застревает позади лонной кости таза матери, во время движения по родовым путям. Это приводит к затруднению рождения туловища плода после того, как головка уже родилась. Плечевая дистоция – это чрезвычайная ситуация, которую нужно быстро лечить.
Можно ли предсказать дистоцию плечиков плода?
Обычно нет. Но медицинский персонал знает, что плечевая дистоция более вероятна, когда ребенок крупных размеров. Женщины с диабетом и женщины с избыточной массой тела чаще рожают крупных детей. Это также чаще случается у женщин, у которых уже была дистоция плечиков в предыдущих родах. Но чаще всего дистоция плечиков происходит по неизвестным причинам. В связи с этим нет эффективного способа ее предотвращения.
Каковы симптомы?
Во время родов врач или акушерка видят, что плечи ребенка не рождаются, как ожидалось, после того как головка ребенка родилась.
Как лечится?
Как только Ваш врач или акушерка увидят, что случилась дистоция плечиков, то сразу рекомендуют Вам прекратить тужиться на некоторое время. Затем они будут применять разные приемы, чтобы помочь родиться ребенку.
Возможные приемы помощи:
Сгибание ног в тазобедренных суставах и приведение бедер к животу, чтобы увеличить угол наклона таза и таким образом пространство для ребенка.
Давление на живот около лона со стороны спинки ребенка, чтобы столкнуть зацепившееся плечико с лона.
Манипуляции со стороны влагалища, для помощи в рождении ребенка.
Какие осложнения могут возникнуть?
Наиболее частыми осложнениями, которые могут возникнуть у ребенка, являются:
Перелом костей руки или ключицы.
Повреждение нервов - если шея ребенка растягивается слишком сильно, нервы вокруг плеча могут быть повреждены. Это может вызвать слабость руки и затруднить ее движение. Врачи иногда используют термин "паралич Эрба" для этого типа травмы.
Самое частое осложнение, которое может случиться у матери — это кровотечение из разрывов мягких тканей родовых путей, более тяжелые осложнения случаются очень редко.
Мнемоническая аббревиатура HELPERR
Впервые мнемонический термин «HELPERR» был предложен Carlan и соавт. Термин довольно легко позволяет вспомнить в острой ситуации последовательность действий при дистоции плечиков. Одно из основных правил при оказании всех пособий — исключение потуг. Эффективным может быть любой из приемов.
Приложение 4
Мнемоническая аббревиатура HELPERR
Впервые мнемонический термин «HELPERR» был предложен Carlan и соавт. Термин довольно легко позволяет вспомнить в острой ситуации последовательность действий при дистоции плечиков. Одно из основных правил при оказании всех пособий — исключение потуг. Эффективным может быть любой из приемов.
[H — help, позвать на помощь, E — evaluateforepisiotomy (подумать об эпизиотомии), L — legs, ноги (приём Мак-Робертса), P — pressure, давление (над лобком), E — enter, ввести руку (для внутреннего поворота), R — remove, удалить, извлечь заднюю ручку, R — roll, повернуть («на четвереньки»)].
| Мероприятия | Описание |
| H — help (помощь) | Отработанный сценарий действий всех участников |
|
E — evaluate for episiotomy (рассмотреть необходимость эпизиотомии)
|
По усмотрению врача, ведущего роды |
|
L — legs, the McRoberts maneuver (ноги — приём Мак-Робертса)
|
Максимальное сгибание ног роженицы в тазобедренных суставах
|
|
P — pressure (давление) E — enter, внутренние маневры |
Помощник рукой давит над лобком дорсально или косо дорсально
Прием Рубин
Прием Вудса
Прием «винт Вудса»
Прием «обратный винт Вудса»
Прием «извлечение задней ручки» (прием Жакмира)
Прием «захват заднего плечика плода»
Прием «задняя аксиллярная слинговая тракция»
|
| R — roll (поворот по Гаскину) | Роженицу поворачивают в коленно-локтевую позу |
|
R — remove the posterior arm (извлечь заднюю ручку)
|
«Умывающим» движением в направлении от спинки к груди извлечь ручку плода
|
Приложение 5
Протокол-карта оказания помощи при ДП
|
Дата _____________
Номер истории родов __________
ФИО пациентки ____________________________
|
Ф.И.О. специалиста, заполнившего карту
|
||
|
Время рождения головки плода ____________
|
Время постановки диагноза ДП ________
|
Время рождения туловища_____
|
Интервал рождение головки
/туловища_____
|
| Позиция ребенка (лицо) | К правому бедру | К левому бедру | |
| Специалисты, присутствовавшие при рождении головки | |||
| Акушерка | |||
| Акушер-гинеколог | |||
| Неонатолог | |||
| Специалисты, оказывавшие помощь при ДП | |||
| Список | Время прибытия | Фамилия | |
| Акушерка | |||
| Акушер-гинеколог | |||
|
Неонатолог-реаниматолог
|
|||
| Применение приемов по разрешению ДП | |||
| Последовательность | Кто выполнял | Время | |
| Прием МакРобертс | |||
| Давление над лоном | |||
| Эпизиотомия | |||
| Прием Рубина | |||
| Прием «винт Вудса» | |||
|
Прием «обратный винт Вудса»
|
|||
| Захват заднего плечика | |||
| Извлечение задней ручки | |||
| Слинговая тракция | |||
| Прием Гаскин | |||
| Другое (указать): | |||
| Состояние ребенка при рождении | |||
|
Оценка состояния по шкале Апгар на 1 мин.:
|
Оценка состояния по шкале Апгар на 5 мин.:
|
рН крови из артерии пуповины (при наличии возможности):
|
|
| Ф.И.О. подпись врача, ведущего роды | |||
Приложение 6
Алгоритм ведения ДП


Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.